تجزیه پانکراس چیست
تمام مطالب iLive توسط متخصصان پزشکی بررسی می شود تا از بالاترین دقت و سازگاری با حقایق اطمینان حاصل شود.
ما برای انتخاب منابع اطلاعات قواعد دقیق داریم و فقط به سایتهای معتبر ، مؤسسات تحقیقاتی دانشگاهی و در صورت امکان تحقیقات پزشکی اثبات شده مراجعه می کنیم. لطفاً توجه داشته باشید که اعداد موجود در براکت ها (، و غیره) پیوندهای تعاملی با چنین مطالعاتی هستند.
اگر فکر می کنید که هیچ یک از مواد ما نادرست ، منسوخ یا غیرقابل سؤال است ، آن را انتخاب کرده و Ctrl + Enter را بزنید.

لوزالمعده (لوزالمعده) دارای شکل دراز ، رنگ خاکستری-صورتی است ، به صورت رتروپیوترنئال قرار دارد. لوزالمعده یک غده بزرگ هضم کننده از نوع مخلوط است. در عین حال دارای بخش بیرونی با بخشهای ترشحی معمولی ، دستگاه مجاری و یک قسمت غدد درون ریز است. به عنوان غده بیرونی روزانه 500-700 میلی لیتر آب لوزالمعده را وارد روده اثنی عشر می کند. آب لوزالمعده حاوی آنزیم های پروتئولیتیک ، تریپسین ، کیموتریپسین و آنزیم های آمیلولیتیک (لیپاز و غیره) است. قسمت غدد درون ریز غدد به شکل خوشه های سلول کوچک (جزایر پانکراس) هورمون هایی (انسولین ، گلوکاگون و غیره) تولید می کنند که کربوهیدرات و سوخت و ساز چربی را تنظیم می کنند.
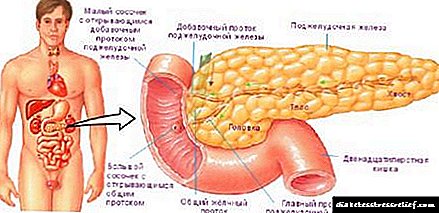
طول لوزالمعده در بزرگسالان 14-18 سانتی متر ، عرض - 6-9 سانتی متر ، ضخامت - 2-3 سانتی متر ، وزن آن 85-95 گرم است. غده با یک کپسول بافت همبند نازک پوشیده شده است. غده بطور عرضی در سطح مهره های کمری I-II قرار دارد. دم غده کمی بالاتر از سر آن قرار دارد.
پشت لوزالمعده ستون فقرات ، آئورت ، کاوا ونا تحتانی و رگهای کلیوی چپ قرار دارد. معده در جلوی غده قرار دارد. در لوزالمعده ، سر ، بدن و دم ترشح می شود.
سر لوزالمعده (caput pancreatis) از طرف راست و پایین توسط اثنی عشر پوشانده شده است. سر در جهت خلفی کمی صاف است. در مرز بین قسمت تحتانی سر و بدن یک شکاف عمیق از لوزالمعده (incisura pancreatis) وجود دارد که در آن شریان و رگ فوقانی مزانتریک عبور می کند. سطح خلفی لوزالمعده در مجاورت رگ کلیوی راست ، و نزدیک تر به سطح میانه - به قسمت اولیه ورید پورتال است. قدامی به سمت سر غده سمت راست روده بزرگ عرضی است.
بدن لوزالمعده (corpus pancreatis) از نوع منشوری برخوردار است ، سطح جلوی ، پشت و پایین آن مشخص می شود. سطح جلوی آن (قسمت قدامی رخساره) با پاریتونوم پاریتال پوشانده شده است. در مرز بدن غده با سر آن برآمدگی قدامي وجود دارد - برجستگی به اصطلاح امنتال (tuber omentale). سطح خلفی (خلفی رخساره) در مجاورت ستون فقرات ، رگ های خونی بزرگ (واریوا کاوا و آئورت تحتانی) و پلکوس سلیاک است. سطح زیرین (رخساره های تحتانی) باریک است ، که بخشی از آن توسط قسمت تحتانی پوشانده شده است و توسط لبه جلوی غده از سطح جلوی آن جدا می شود. شریان طحال و ورید مجاور لبه فوقانی غده است.
دم لوزالمعده (cauda pancreatis) به سمت چپ هدایت می شود ، جایی که با سطح احشایی طحال ، در زیر دروازه های آن در تماس است. در پشت دم غده غده فوق کلیوی سمت چپ ، قسمت فوقانی کلیه چپ قرار دارد.
پارانشیم غده با استفاده از همبستگی septa interlobular (trabeculae) از بافت پیوندی که از داخل کپسول اندام خارج می شود ، به لوبول ها تقسیم می شود. لوب ها حاوی بخش های ترشحی شبیه به کیسه های توخالی به اندازه 100-500 میکرون هستند. هر بخش ترشحی - لوزالمعده پانکراس (acinus pancreaticus) از 8-14 سلول تشکیل شده است - پانکراس اگزوکرین اگزوکرین (acinocytes) ، که دارای شکل هرمی است. سلولهای ترشحی (acinous) روی غشای زیرزمین قرار دارند. شیارهای دفع کننده درج (diictuli intercalatus) ، که با یک اپیتلیوم مسطح تک لایه ، روکش شده اند ، از حفره بخش ترشح شروع می شود. شیارهای درج باعث ایجاد دستگاه مجرای غده می شوند. شیارهای درج داخل مجرای داخل بطنی (مجرای داخل شکمی (ductuli intralobulares)) ، تشکیل شده توسط یک اپیتلیوم مکعبی تک لایه ، و سپس به مجاری بین لوبولار (ductuli interlobulares) ، عبور می کنند و در سپتوم بافت همبند بین لوبولار عبور می کنند. دیواره های مجاری بین لوبولار توسط یک اپیتلیوم منشور زیاد و صفحه بافت همبند خود تشکیل شده است. مجاری بین لوبولار داخل مجرای ترشحی لوزالمعده جریان می یابد.

مجرای ترشحی (اصلی) لوزالمعده (ductus pancreaticus) یا مجرای Wirsung در ضخامت غده جریان دارد ، نزدیک به سطح خلفی آن است. مجرای در ناحیه دم غده شروع می شود ، از بدن و سر عبور می کند و مجاری ترشح بین لوبولار کوچکتر را طی می کند. مجرای اصلی لوزالمعده پس از اتصال به مجرای صفراوی مشترک ، به لومن قسمت نزولی اثنی عشر ، روی پاپیلای بزرگ آن باز می شود. دیواره قسمت انتهایی مجرای لوزالمعده دارد اسفنکتر مجرای لوزالمعده (sphincter ductus pancriaticae) ، که ضخیم شدن دسته های مدور عضلات صاف است. غالباً مجرای لوزالمعده و مجرای صفراوی مشترک به طور جداگانه در بالای پاپیلای بزرگ اثنی عشر به داخل اثنی عشر می رود. انواع دیگر جریان ورودی هر دو مجرا امکان پذیر است.
در ناحیه سر لوزالمعده ، مجرای لوزالمعده اضافی مستقل (ductus pancreatis accesorius) یا مجرای سانتورینیا تشکیل می شود. این مجرای به درون لولهی اثنی عشر در پاپیلای کوچک آن باز می شود. گاهی اوقات هر دو مجرا (اصلی و اضافی) آناستوموز بین خود دارند.
دیواره های مجاری اصلی و اضافی با یک اپیتلیوم استوانه ای روکش شده است. در اپیتلیوم دستگاه مجرای لوزالمعده ، سلولهای اجدادی تولید مخاط وجود دارد ، و همچنین آندوکرینوسیتها. سلولهای غدد درون ریز مجاری ، پانکراسمین و کولسیستوکینین را سنتز می کنند. در صفحه خود غشای مخاطی مجاری بین لوبولار ، مجاری لوازم جانبی و اصلی غدد مخاطی چند سلولی وجود دارد.
, , , , , ,
تجزیه لوزالمعده ، اگر تجزیه شود چه باید کرد؟
 لوزالمعده در روند فعالیت خود آنزیمهای خاصی را ترشح می کند که به هضم بی رویه مواد غذایی کمک می کند. با این حال ، آسیب شناسی های خاصی وجود دارد ، در نتیجه ، آزاد شدن آنزیم ها در اثنی عشر ، که وظیفه هضم آن است ، متوقف می شود و از آنجا که فعالیت آنها برای یک دقیقه متوقف نمی شود ، روند اتولیز - تجزیه لوزالمعده شروع می شود. دلایل این روند می تواند عوامل مختلفی از جمله عفونت ، الکلیسم ، اختلالات متابولیک و برخی دیگر باشد.
لوزالمعده در روند فعالیت خود آنزیمهای خاصی را ترشح می کند که به هضم بی رویه مواد غذایی کمک می کند. با این حال ، آسیب شناسی های خاصی وجود دارد ، در نتیجه ، آزاد شدن آنزیم ها در اثنی عشر ، که وظیفه هضم آن است ، متوقف می شود و از آنجا که فعالیت آنها برای یک دقیقه متوقف نمی شود ، روند اتولیز - تجزیه لوزالمعده شروع می شود. دلایل این روند می تواند عوامل مختلفی از جمله عفونت ، الکلیسم ، اختلالات متابولیک و برخی دیگر باشد.
یک دلیل نسبتاً متداول که باعث تجزیه آهن می شود تشکیل سنگ است. از آنجا که مجاری غده را مسدود می کنند ، در نتیجه خروج آنزیم ها از آن غیرممکن می شود. چنین بیماری علامتی نیست ، بنابراین ، در صورت دستیابی به موقع به کمک پزشکی ، می توان روند تجزیه لوزالمعده را قبل از غیرقابل برگشت تبدیل کرد.
پانکراتیت مزمن همچنین به اتوالیز لوزالمعده کمک می کند. علاوه بر این ، در پس زمینه بیماری ، روند پاتولوژیک اغلب به آهستگی و بدون علامت ادامه می یابد ، که باعث ایجاد دیابت قندی می شود. در بیشتر موارد ، این اتفاق در برابر پس زمینه پانکراس ، که با سایر بیماریهای دستگاه گوارش پیچیده است ، رخ می دهد ، بنابراین ، در این حالت ، پانکراتیت و تجزیه لوزالمعده به عنوان یک دلیل گفته نمی شود ، بلکه به عنوان یک نتیجه از این بیماری است.
در نتیجه اتولوزیس ، بیماری های غده وجود دارد که با تغییرات بیشماری از آن بروز می کند - از یک ادم کوچک تا نکروز ، از کانونی تا گسترده. با این وجود ، در 90٪ موارد ، پانکراتیت هنوز تنها با تجزیه جزئی بافتها همراه است ، علائم آن تورم و درد متوسط در بیمار است. در موارد دیگر ، اشکال شدید نکروز چربی یا بواسیر مشاهده می شود ، که همراه با اختلالات متابولیک ، تجمع مایعات در بدن و برخی آسیب شناسی های دیگر ، تا یک نتیجه کشنده است. به عنوان یک قاعده ، پانکراس در زمان و به درستی درمان شده منجر به عواقب منفی نمی شود و عملکرد لوزالمعده به طور کامل ترمیم می شود. اما ، در صورت وجود پانکراتیت مزمن ، اثرات باقیمانده ممکن است باقی بماند ، در نتیجه برخی از عملکردهای غده مختل می شود ، علاوه بر این ، تشدید ممکن است به صورت دوره ای رخ دهد.
آیا هنوز به نظر می رسد که درمان پانکراتیت دشوار است؟
با قضاوت این واقعیت که اکنون این خطوط را می خوانید ، پیروزی در مبارزه با پانکراسیت هنوز در دست شما نیست.
و آیا قبلاً به عمل جراحی فکر کرده اید؟ این قابل درک است ، زیرا لوزالمعده یک عضو بسیار مهم است و عملکرد صحیح آن ، کلید سلامت و رفاه است. مکرر درد شکم ، ضعف ، سرگیجه ، نفخ ، حالت تهوع ، اختلال مدفوع. همه این علائم دست اول برای شما آشناست.
اما آیا می توان علت را به جای اثر درمان کرد؟ توصیه می کنیم داستان Irina Kravtsova را بخوانید. چگونه او برای همیشه از پانکراس خلاص شد.
نکروز لوزالمعده لوزالمعده
نکروز لوزالمعده یک بیماری بسیار جدی اندام های شکمی است. اغلب علت این بیماری می تواند التهاب لوزالمعده باشد. به طور معمول ، در پانکراتیت حاد ، تمام مکانیسم های محافظ رو به وخامت می روند و در نتیجه نکروز سلول ایجاد می شود. بافت لوزالمعده تجزیه شده قادر به تولید مثل نیست.
به طور معمول ، سنگ هایی که در مجاری یا شاخه های غده تشکیل می شوند ، این بیماری را تحریک می کنند. در این حالت ، افزایش ترشح لوزالمعده رخ می دهد و باعث کشش دیواره های اندام می شود. سموم باکتریایی تشکیل می شوند که منجر به آبسه های غده و اندام های مجاور می شوند. اگر به سیگنال های بدن توجه نکنید ، عواقب جبران ناپذیری در خود بافت ایجاد می شود که می تواند منجر به مرگ شود.
انواع نکروز لوزالمعده
یک طبقه بندی از این بیماری با توجه به نوع فرآیند ، بومی سازی و ماهیت مدت زمان وجود دارد:
مطلوب ترین شکل این بیماری برای بیمار است که در آن تورم پارانشیم و افزایش فشار به لوزالمعده ها وجود دارد. این نوع با کم کاری ، میکروسیرکولاسیون اختلال ، ورم بینابینی مشخص می شود. در این مرحله ، درمان دارویی امکان پذیر است.
در این و در تمام مراحل بعدی ، ایجاد عوارض ممکن است که با تشکیل اگزودات چرکی در حفره شکم همراه است ، که بیمار را با صفاقی حاد همراه می کند. در این حالت ، مداخله جراحی نشان داده می شود. اگر عمل به موقع انجام نشود ، ممکن است بیمار بر اثر سپسیس درگذشت.
علل بیماری
مانند همه بیماری های پانکراس ، نکروز لوزالمعده در نتیجه اختلالات دستگاه گوارش ایجاد می شود. اساساً ، این بیماری توسط عوامل مختلفی ایجاد می شود:
علائم و تشخیص نکروز لوزالمعده
 تشخیص نکروز لوزالمعده علائم اصلی این بیماری درد شدید در سمت چپ حفره شکمی ، تابش به ناحیه تحتانی کمر و چپ ، تهوع ، استفراغ فراوان ، تب تا شاخص های فرعی ، سوء هاضمه ، نفخ شکم است. درد سوزش غیرقابل تحمل در طبیعت است ، غالباً از پشت و به سمت راست معده. در لمس دیواره قدامی قسمت خلفی و ناحیه اپیگاستریک و همچنین هیپوکندریوم راست ، علائم درد خفیف است. علائم گری ترنر برای این بیماری بیشترین ویژگی را دارد ، هنگامی که ظاهر لکه های مایل به آبی در طرف دیواره قدامی شکم تشخیص داده می شود. اگر لکه های آبی در اطراف ناف پیدا شود ، این سندرم Grunwold نامیده می شود و هنگامی که کبودی در باسن و زیر دنده ها در قسمت پشت دیده می شود ، سندرم دیویس تشخیص داده می شود.
تشخیص نکروز لوزالمعده علائم اصلی این بیماری درد شدید در سمت چپ حفره شکمی ، تابش به ناحیه تحتانی کمر و چپ ، تهوع ، استفراغ فراوان ، تب تا شاخص های فرعی ، سوء هاضمه ، نفخ شکم است. درد سوزش غیرقابل تحمل در طبیعت است ، غالباً از پشت و به سمت راست معده. در لمس دیواره قدامی قسمت خلفی و ناحیه اپیگاستریک و همچنین هیپوکندریوم راست ، علائم درد خفیف است. علائم گری ترنر برای این بیماری بیشترین ویژگی را دارد ، هنگامی که ظاهر لکه های مایل به آبی در طرف دیواره قدامی شکم تشخیص داده می شود. اگر لکه های آبی در اطراف ناف پیدا شود ، این سندرم Grunwold نامیده می شود و هنگامی که کبودی در باسن و زیر دنده ها در قسمت پشت دیده می شود ، سندرم دیویس تشخیص داده می شود.
غالباً بیمار از قبل با علائم توكسمی وارد بیمارستان می شود كه همراه با زردی پوست ، تنگی نفس ، بی حالی و تاكیكاردی است. برای تشخیص دقیق این شرایط نیاز به معاینه کامل دارد. اگر جریان ترشح مختل شود ، جراحی انجام می شود. اغلب پس از عمل ، بیمار سابقه كاهش تعداد آنزیم ها را دارد. سم زدایی نیز انجام می شود که هدف از آن حذف سیتوکسین های اضافی است.
 با درمان به موقع ممکن است عوارضی به شکل مسمومیت بدن ایجاد شود ، تشکیل کیست ، در برخی موارد ، خونریزی داخل شکمی باز می شود. در صورت بروز ضایعه چرکی ، بیمار دچار تعریق بیش از حد ، لرز و تب می شود.
با درمان به موقع ممکن است عوارضی به شکل مسمومیت بدن ایجاد شود ، تشکیل کیست ، در برخی موارد ، خونریزی داخل شکمی باز می شود. در صورت بروز ضایعه چرکی ، بیمار دچار تعریق بیش از حد ، لرز و تب می شود.
این بیماری می تواند با اختلال عملکرد کلیوی همراه باشد ، گاهی اوقات نارسایی حاد کلیوی ایجاد می شود. نکروز لوزالمعده می تواند باعث نقض سیستم عصبی شود. در این شرایط ، بیمار بی قرار می شود ، او تحریک پذیری ، رفتار نامناسب را افزایش داده است. در عمل پزشکی مواردی وجود دارد که با یک شکل پیشرفته بیماری ، بیمار در حالت اغما قرار می گیرد.
بعضی اوقات در مایعی که در حفره شکم موجود باشد ناخالصی ذرات خونی تشخیص داده می شود. در این حالت ، بیمار با استفاده از لاپاراسکوپی ، دیالیز تجویز می کند.
درمان پانکراتونکروز
با این بیماری به بیمار توصیه می شود که در روزهای اول از خوردن کامل خودداری کند. با کمک داروها ، ترشح آب معده کاهش یافته و خود معده با استفاده از پروب تمیز می شود. این روزها بیمار نگران درد شدید است ، بنابراین بدون ضد اسپاسم و مسکن ها نمی توانید انجام دهید. برای حذف عفونت ، آنتی بیوتیک ها تجویز می شوند. به منظور اجتناب از آبسه ، به بیمار درمانی ضد باکتری و سیستم ایمنی بدن تجویز می شود. با ناکارآمدی درمان دارویی ، بیمار مداخله جراحی نشان داده می شود که هدف آن از بین بردن بافت های غیر زنده زنده لوزالمعده و تشکیل ارگان از بافت های سالم است.
 جراحی برای نکروز لوزالمعده لوزالمعده با درمان به موقع ، بیماری می تواند در مراحل اولیه متوقف شود. اگرچه ، به طور معمول ، نتیجه مثبت بیماری کمتر از 50٪ از کل موارد است. کسانی که به اندازه کافی خوش شانس هستند که از عواقب بیماری خلاص شوند ، باید در طول زندگی به قوانین خاصی عمل کنند. همه چربی ، سرخ شده ، دودی ، شور ، تند ، شیرین کاملاً تابو است. همچنین الکل ، شکلات ، شیر ، کنسرو ، میوه و سبزیجات تازه ، نان تازه ، سودا ، چای قوی و قهوه ممنوع است. می توانید گوشت جوشانده بدون چربی ، سبزیجات بخارپز یا جوشانده را در آب میل کنید ، سوپ هایی بر اساس آبگوشت سبک ، غلات موجود در آب ، لبنیات ، نان خشک. تمام مواد غذایی باید در دمای گرم ، قوام بدون چربی ، بی رحمانه باشند.
جراحی برای نکروز لوزالمعده لوزالمعده با درمان به موقع ، بیماری می تواند در مراحل اولیه متوقف شود. اگرچه ، به طور معمول ، نتیجه مثبت بیماری کمتر از 50٪ از کل موارد است. کسانی که به اندازه کافی خوش شانس هستند که از عواقب بیماری خلاص شوند ، باید در طول زندگی به قوانین خاصی عمل کنند. همه چربی ، سرخ شده ، دودی ، شور ، تند ، شیرین کاملاً تابو است. همچنین الکل ، شکلات ، شیر ، کنسرو ، میوه و سبزیجات تازه ، نان تازه ، سودا ، چای قوی و قهوه ممنوع است. می توانید گوشت جوشانده بدون چربی ، سبزیجات بخارپز یا جوشانده را در آب میل کنید ، سوپ هایی بر اساس آبگوشت سبک ، غلات موجود در آب ، لبنیات ، نان خشک. تمام مواد غذایی باید در دمای گرم ، قوام بدون چربی ، بی رحمانه باشند.
با این بیماری باید به خاطر داشته باشید که خوددرمانی می تواند یک زندگی را برای بیمار هزینه کند ، بنابراین با اولین تظاهرات نکروز لوزالمعده ، باید فوراً با پزشک مشورت کنید.
نکروز حاد پانکراس (نکروز لوزالمعده)
با یک فرآیند گسترده نکروز ، مرگ بیمار نیز به دلیل عدم امکان تولید بیشتر هورمونهای خاص و آنزیم های گوارشی اتفاق می افتد. بافت لوزالمعده ، که به یک دلیل یا دلیل دیگر تحت تجزیه قرار گرفت ، دیگر توانایی بازسازی مستقل را ندارد. عوارض شایع آن کمبود آنزیم ، دیابت قند 2 و 3 درجه ، پانکراتیت مزمن است.
چه نوع نکروز لوزالمعده وجود دارد؟
نکروز لوزالمعده را می توان با توجه به نوع فرآیند ، محل آن ، ماهیت دوره و مدت زمان طبقه بندی کرد. تخصیص:
- نوتروز لوزالمعده ، ویرانگر حاد edematous ،
- نکروز لوزالمعده لوزالمعده و اشکال چربی آن ،
- انواع کانونی و متداول ،
- لاغر یا مترقی ،
- انواع مخرب هموستاتیک ، کاربردی و چرکی نکروز لوزالمعده
در تشخیص ، تعیین صحیح بومی سازی فرآیند ، میزان آسیب به بافت غده و مدت زمان تغییرات منفی بسیار مهم است. بسته به این ، تصمیم گیری در مورد جراحی یا محافظه کارانه درمان گرفته می شود.
مطلوبترین پیش آگهی برای زندگی و سلامتی ، نکروز لوزالمعده ادماتی است. در این تجسم ، تمام تغییرات پاتولوژیک با ورم پارانشیم و افزایش سطح فشار بر لوزالمعده تحریک می شود. این همراه با کمبود خون ، اختلال در میکروسیرکولاسیون ، ورم بینابینی است.
در برابر پیشینه این گونه ، یک نوع پیشرونده نکروز بافت ممکن است ایجاد شود. این امر در صورت عدم درمان به موقع محافظه کارانه علت اصلی بیماری رخ می دهد. ادم منجر به این واقعیت می شود که آنزیم های گروه هضم ، آزادانه از حفره لوزالمعده خارج می شوند. روند هضم داخلی بافتهای خودشان آغاز می شود. درمان محافظه کارانه نیز در این مرحله امکان پذیر است.
مراحل زیر همراه با ایجاد عوارضی است که عمدتاً با نفوذ اگزودات چرکی به فضای خلفی همراه است. محتویات چرکی وارد حفره شکمی می شوند. پریتونیت حاد ایجاد می شود. در این مرحله ، جراحی اورژانس مشخص می شود. بدون جراحی ، با نکروز پیشرفته لوزالمعده ، بیمار طی چند ساعت از سپسیس چرکی می میرد.
بیشتر اوقات در عمل پزشکی اشکال مختلفی از نکروز لوزالمعده وجود دارد.
علل نکروز لوزالمعده
دلایل اصلی ایجاد نکروز لوزالمعده با اختلالات در دستگاه گوارش همراه است. با احتمال زیاد ، نکروز لوزالمعده می تواند دلایل زیر را ایجاد کند:
- استفاده از نوشیدنی های الکلی قوی به مقدار زیاد ،
- مصرف بیش از حد مکرر غذا تا زمانی که احساس تحریک شدید معده شود ،
- نقض خروج آزاد از اگزودات آنزیمی از حفره لوزالمعده با کولانژیت ، کوله سیستیت سنگین ، دیسکینزی صفراوی.
علاوه بر این ، نکروز لوزالمعده می تواند در نتیجه استفاده نادرست از برخی داروهای خاص ، انتشار انعقاد داخل عروقی ، بیماری های عفونی حاد ، شرایط استرس زا با فشار روانی بسیار زیاد رخ دهد.
در هر صورت ، نکروز در رابطه با ریز ذرات این اندام ایجاد می شود. به یک سلول منفرد acinus گفته می شود. با شکست آن ، عملکرد طبیعی لوزالمعده مختل می شود و این منجر به پیشرفت یک روند آسیب شناختی بیشتر می شود.
مهمترین مکانیسم پاتولوژیک برای پیشرفت بیماری. H بر دو عامل استوار است:
- افزایش بار روی غده ،
- عدم وجود آزادي آنزيم هاي آزاد در حد نرمال.
در نتیجه این ، آنزیم های هضم کننده هضم مانند فسفولیپاز و تریپسین ، الاستازین و عامل کیموتریپسین وارد بافت لوزالمعده می شوند. همه آنها در روند توسعه خود غیرفعال هستند. فعال سازی آنها تحت تأثیر تریپسینوژن و کاللیکرین در مجاری صفراوی انجام می شود. پپتیدهای هضم در آنجا تشکیل می شوند که می توانند هر بافتی را در مولکولها از جمله خود لوزالمعده تجزیه کنند.
اگر خروج آنزیم ها مختل شود ، در محل لوزالمعده فعال می شوند و روند تجزیه داخلی (نکروز) آغاز می شود. در نتیجه این ، سروتونین و ماست سلولها در تعداد زیادی از سلولهای در حال مرگ خارج می شوند که باعث افزایش ورم و اسپاسم رگ های خونی می شود. یک واکنش زنجیره ای راه اندازی شده است که تنها با تزریق داخل وریدی داروهای ویژه می تواند متوقف شود.
علائم نکروز لوزالمعده و تصویر بالینی بیماری
در بیشتر موارد ، نکروز لوزالمعده به سرعت توسعه می یابد. در ابتدا بیمار با احساس سنگینی در معده و حالت تهوع ناگهان آشفته می شود ، که سپس به استفراغ مکرر تبدیل می شود. درد حاد شدید در هیپوکندری چپ وجود دارد. غالباً درد مانند بند است - هنگامی که کل نیمه فوقانی بدن دقیقاً زیر دنده ها صدمه می بیند. با محلی سازی خلف نکروز لوزالمعده ، علائم ممکن است شبیه علائم حمله قلبی باشد. یک سندرم مشخصه - درد می تواند به سمت شانه سمت چپ و زیر تیغ شانه تابیده شود.
برای دستیابی به تضعیف سندرم درد ، بیمار تنها در حالت نشسته با پاهای خم شده در زانو که محکم به معده کشیده می شود ، موفق می شود. همه اینها ممکن است همراه باشد:
- افزایش درجه حرارت بدن به رقم های زیر شکمی ،
- استفراغ مکرر ، که بعد از آن شخص بیمار احساس تسکین نمی کند ،
- قرمزی پوست یا رنگ پریدگی آنها در مرحله توسعه فروپاشی عروق ،
- افزایش سطح آمیلاز لوزالمعده در طی آزمایشات بیوشیمیایی خون و ادرار ،
- ظهور نواحی پوستی با افزایش حساسیت به درد (هیپراستزی).
در پس زمینه نکروز لوزالمعده ، ممکن است خلط شکمی ، آسیت ایجاد شود. در موارد شدید ، جریان مایع در غشای پریکارد مشاهده می شود ، که به طور قابل توجهی فعالیت سیستم قلبی عروقی را پیچیده می کند. با بروز علائم نکروز لوزالمعده ، خونریزی خونریزی در حفره پلور تشکیل می شود.
با صدمه به بافت سلولهای جزایر ، سطح قند خون به شدت افزایش می یابد ، که می تواند منجر به ایجاد اغما قند خون شود. یکی از علائم نکروز لوزالمعده ، بروز لکه های آبی تیره در سطوح جانبی دیواره قدامی شکم است. این علامت را خاکستری-ترنر می نامند. با سندرم گروونولد می توان نقاط سیانوتیک و زرشکی را در اطراف حفره ناف مشاهده کرد و اگر کبودی روی باسن و زیر دنده ها در قسمت پشت ایجاد شود ، سندرم دیویس ایجاد می شود.
این تشخیص در صورت استفراغ مکرر صفرا در برابر زمینه درد شدید تبخال زوستر ایجاد می شود. این ممکن است با نفخ و نفخ همراه باشد. در عین حال ، لمس دیواره قدامی شکم در ناحیه اپیگاستریک و هیپوکندری راست چنین سندرم درد را نشان نمی دهد ، که بیمار از آن شکایت دارد. درد اغلب حاد ، غیرقابل تحمل است. بیماران احساس سوزش از پشت و کمی به سمت راست معده دارند.
ویژگی پانکراس
لوزالمعده بزرگترین غده بدن انسان است. این دو عملکرد مهم را به طور هم زمان انجام می دهد - آنزیم های گوارشی لازم برای هضم پروتئین ها ، چربی ها و کربوهیدرات ها را تولید می کند و هورمون هایی را که باعث جذب گلوکز و تنظیم قند خون می شوند ترشح می کند.
 آبهای لوزالمعده در داخل غده تولید می شود و در مجرای اصلی داخل اثنی عشر ریخته می شود ، جایی که در روند هضم غذا شرکت می کنند. این آنزیم ها بسیار فعال هستند و قادر به تجزیه هرگونه چربی و پروتئین با منشاء گیاهی و حیوانی و همچنین کربوهیدرات های ساده و پیچیده هستند.
آبهای لوزالمعده در داخل غده تولید می شود و در مجرای اصلی داخل اثنی عشر ریخته می شود ، جایی که در روند هضم غذا شرکت می کنند. این آنزیم ها بسیار فعال هستند و قادر به تجزیه هرگونه چربی و پروتئین با منشاء گیاهی و حیوانی و همچنین کربوهیدرات های ساده و پیچیده هستند.
چنین خواص لوزالمعده توسط تعداد زیادی آنزیم ترشح شده توسط سلولهای آن توضیح داده می شود. بنابراین ، پزشکان لوزالمعده را به اندامهای حیاتی نسبت می دهند ، بدون آن عملکرد طبیعی بدن غیرممکن است.
ترکیب و خواص آب لوزالمعده:
- آمیلاز - برای هیدرولیز کربوهیدرات ها ، به ویژه نشاسته و گلیکوژنو گلوکز ، لازم است ،
- لیپاز - انواع چربی ها ، اسیدهای چرب اشباع نشده و اشباع و همچنین ویتامین های محلول در چربی A ، D ، E ، K را تجزیه می کند.
- الاستاز پانکراس تنها آنزیمی است که می تواند فیبرهای الاستین و کلاژن را در بافت همبند تجزیه کند ،
- نوکلئاز - شامل تعدادی آنزیم (اگزونوکلئاز ، اندونوکلئاز ، ریبونوکلئاز ، دیوکسییریبونوکلئاز ، محدود کننده و غیره) مورد نیاز اسیدهای هیدرولیزانوکلئیک از جمله DNA و RNA می باشد.
- کربوکسیپپتیداز ، تریپسین و کیموتریپسین - برای از بین بردن اسیدهای آمینه انواع پروتئین ها را جدا می کنند.
جداسازی به موقع آنزیم های لوزالمعده به درونی شدن لوزالمعده کمک می کند. سیستمهای عصبی پاراسمپاتیک ، سمپاتیک و متاسمپاتیک در قالب اعصاب واگ ، عصب بزرگ راست ، پلکسوس عصب سلیاک و گانگلیون داخل مغزی مسئولیت آن را بر عهده دارند.
آنها بخشی از سیستم عصبی اتونوم هستند ، یعنی عملکرد بدون کنترل آگاهانه از قسمتهای بالاتر مغز.
این بدان معناست که هنگام خوردن غذا ، ترشح خودکار آنزیم های لوزالمعده رخ می دهد ، بدون هیچ گونه تلاش ذهنی از طرف شخص.
تشخیصی
 تشخیص نکروز لوزالمعده باید در اسرع وقت انجام شود ، زیرا با این بیماری هر دقیقه گران است. علاوه بر این متخصص گوارش ، جراح و احیا نیز در معاینه بیمار شرکت می کنند که شدت وضعیت بیمار را ارزیابی می کنند و برای نجات جان خود اقدامات لازم را انجام می دهند.
تشخیص نکروز لوزالمعده باید در اسرع وقت انجام شود ، زیرا با این بیماری هر دقیقه گران است. علاوه بر این متخصص گوارش ، جراح و احیا نیز در معاینه بیمار شرکت می کنند که شدت وضعیت بیمار را ارزیابی می کنند و برای نجات جان خود اقدامات لازم را انجام می دهند.
مهمترین از همه روشهای تشخیصی این بیماری ، تعیین سطح آنزیمهای لوزالمعده در خون و ادرار ، بویژه آزمایش آمیلاز است. اگر غلظت بالایی از این آنزیم در خون فرد تشخیص داده شود ، این مستقیماً نشان دهنده پیشرفت نکروز لوزالمعده است.
یکی دیگر از روشهای مهم تشخیصی ، آزمایش خون برای شمارش گلبولهای سفید و میزان رسوب گلبولهای قرمز است. اگر این شاخص ها به طور جدی بالا بروند ، این نشان دهنده روند یک روند التهابی شدید در بدن بیمار است.
علاوه بر این ، اگر نکروز لوزالمعده مشکوک باشد ، بیمار بلافاصله برای اسکن سونوگرافی (سونوگرافی) فرستاده می شود ، که به شما امکان می دهد بصری میزان التهاب لوزالمعده را ارزیابی کنید ، و کانتورهای فازی و ساختار اندام ناهموار را مشخص کنید که مشخصه نکروز بافت است.
با استفاده از توموگرافی کامپیوتری (CT) و تصویربرداری با رزونانس مغناطیسی (MRI) ، می توانید نسبت به سونوگرافی تصویری واضح تر از غده بیمار دریافت کنید. بنابراین ، این روش های تشخیصی اغلب برای تعیین محل دقیق نکروز بافت از جمله کانونی کوچک و همچنین برای تشخیص شیوع بیماری به بافت ها و اندام های مجاور استفاده می شود.
آنژیوگرافی یک روش تحقیق است که به شما امکان می دهد نقض خونرسانی در مناطقی از لوزالمعده را که تحت تأثیر نکروز قرار دارد ، تشخیص داده و همچنین تعیین جابجایی مهمترین رگ های خونی ، به ویژه شریان های کبدی و معده و اثنی عشر.

اولین کاری که با نکروز لوزالمعده انجام می شود ، استراحت کامل به لوزالمعده است. به همین منظور ، بیمار از انجام هرگونه فعالیت بدنی ، مصرف هر نوع غذا و نوشیدنی به شدت ممنوع است. تغذیه بیمار فقط به صورت داخل وریدی انجام می شود.
با این بیماری ، اغلب بیمار برای شستشوی کامل آن از زباله های مواد غذایی ، شستشوی معده را با آب خنک انجام می دهد. این به شما امکان می دهد دستگاه گوارش را متوقف کرده و تولید آنزیم های پانکراس را کاهش دهید.
یکی از مهمترین شرایط برای درمان تجزیه لوزالمعده ، رفع درد حاد است. برای این منظور از انواع مختلفی از داروهای ضد درد مانند آنالژین ، بارالژین و آمیدوپیرین استفاده می شود که با تزریق داخل وریدی برای بیمار تجویز می شوند.
همچنین به منظور بیهوشی از قطره چکان ها از مخلوط گلوکز و نووکائین به مقدار 1-2 لیتر استفاده می شود. در روز با دردهای تحمل ناپذیر ، بیمار به محاصره نووکائین داده می شود که حادترین سندرم های درد را از بین می برد و به شما اجازه می دهد تا یک اثر ضد درد فوری دریافت کنید.
برای تسکین درد ناشی از اسپاسم اندام درگیر ، ضد اسپاسم ها ، به عنوان مثال ، پاپاورین ، نوپا ، پلاتیفینین ، به فرد تزریق می شود. علاوه بر این ، به بیمار تجویز داروهای ادرارآور مانند لازیکس و فوروزماید تجویز می شود که به آرامش کامل کپسول پانکراس کمک می کند.
از اهمیت بسیار زیادی برای درمان این بیماری جدی استفاده از آنتی بیوتیک ها ، که به طور مؤثر با فرایند التهابی مبارزه می کنند و باکتری های پیروژنیک را تقویت می کنند که باعث آسیب به اندام ها می شود. همچنین به بیمار مبتلا به نکروز لوزالمعده توصیه می شود که آنتی هیستامین را بنوشید که سریعاً ورم بافت را تسکین می دهد.
درمان نکروز لوزالمعده همیشه شامل جراحی است که تنها در روز پنجم و بعد از بستری شدن در بیمار انجام می شود. در این مدت پزشکان موفق به متوقف کردن روند التهاب ، جلوگیری از شیوع بیماری در سلول های سالم و کاهش خطر عوارض بعد از عمل می شوند.
در حین عمل روی لوزالمعده ، بیمار از بین می رود ، قسمتهای خشک شده بدن ، از خونرسانی محروم می شود و همچنین جریان طبیعی آنزیم های لوزالمعده را بازیابی می کند. در موارد شدید بیماری ممکن است بیمار چندین مداخله جراحی داشته باشد.
همچنین ، در طول درمان نکروز لوزالمعده ، روشهای مختلف پزشکی انجام می شود که باید باعث تحریک اندام های شکمی شود و بیمار را از نارسایی چند اندام محافظت کند. دوره عمومی درمان در بیمارستان ممکن است چندین ماه طول بکشد.
یک متخصص در فیلم در این مقاله در مورد نکروز لوزالمعده صحبت خواهد کرد.
ساختار بافت شناسی لوزالمعده
لوزالمعده روزانه 1.5 لیتر آب لوزالمعده تولید می کند. علاوه بر او ، غده های بزرگ بدن ، پیچیده و جدا شده از سایر اندام های بدن که مقدار زیادی ترشح تولید می کنند ، شامل پستانداران ، اشکی ، بزاق بزرگ است.

آناتومی غده به دلیل عملکردی مضاعف است که انجام می دهد: غدد درون ریز و گوارشی. این امر به دلیل ساختار بافت شناسی پارانشیم اندام ممکن است. این شامل:
- از لوبولها (acini) ، جدا شده توسط سپتوم بافت همبند ، که در آن عروق ، الیاف عصبی ، مجاری کوچک پانکراس عبور می کنند ،
- جزایر Langerhans واقع در بین acini. آنها در سراسر بافت غده با تراکم های مختلف بومی سازی می شوند ، اما حداکثر مقدار آن روی دم اندام می افتد.
آكینوس با مجرای دفع كننده كوچك ، اساس قسمت خارج از بدن لوزالمعده است. این شامل:
- پانکراس از سلولهای 8 تا 12 سلول به شکل مخروطی ، که با رأس آنها به مرکز واقع شده است ،
- سلول های اپیتلیال مجرای: هنگامی که آنها ادغام می شوند ، سیستم دفع کننده تشکیل می شود.
- مجاری acini ،
- interacinar
- داخل مغزی ،
- interlobar
- پانکراس مجرای ویرسونگ مشترک.
ساختار دیواره های مجاری بستگی به اندازه خود مجرا دارد. در ویرسونگ ، با عبور از کل طول غده ، سلول های جامعی در دیواره وجود دارد که اجزای آب لوزالمعده را ترشح می کنند و در تنظیم غدد درون ریز محلی شرکت می کنند.
جزایر لانگرهان بخش قابل توجهی کوچکتر اما مهمتر از اهمیت کمتری را نشان نمی دهد.

تاریخچه مختصر جزایر: از 5 نوع اصلی سلول تشکیل شده است که هورمون ها را ترشح می کنند.هر نوع سلول از نظر حجم از جزایر متفاوت است و هورمون خاصی تولید می کند:
- آلفا (25٪) - گلوکاگون ،
- بتا (60٪) - انسولین ،
- دلتا (10٪) - سوماتوستاتین ،
- PP (5٪) - یک پلی پپتید روده وازواکتیو روده (VIP) و پلی پپتید پانکراس (PP) ،
- سلولهای اپسیلون (کمتر از 1٪) - گرلین.
سلولهای بتا در مرکز قرار دارند ، بقیه آنها را در اطراف حاشیه احاطه می کنند.
علاوه بر این گونه های اصلی ، سلول های آسیلینکلت با عملکردهای اندو- و اگزوکرین مختلط در حاشیه قرار دارند.
خونرسانی شریانی
لوزالمعده رگهای شریانی خاص خود را ندارد. روند خونرسانی از آئورت (قسمت شکمی آن) حاصل می شود. تنه سلیاک از آن جدا می شود و به عروق هایی که خون شریانی به لوزالمعده تأمین می شود ، تقسیم می شود. آنها یک شبکه کامل از شریان ها و شریان های کالیبر کوچک را تشکیل می دهند. درگیر در جریان خون:
- عروق قدامی و خلفی لوزالمعده ،
- شریان لوزالمعده پایین با شاخه های قدامی و خلفی ،
- شریان لوزالمعده پایین ،
- پانکراس پشتی
- شریان دم

هر یک از این عروق در شریان های کالیبر کوچکتر تا کوچکترین شريان و مویرگهای درگیر در خونرسانی به هر لوب پانکراس قرار می گیرند.
تخلیه لنفاوی از طریق رگهای لنفاوی که در امتداد رگهای خونی جریان دارند انجام می شود: لنفاوی به غده های لنفاوی پانکراس و لوزالمعده ، و سپس به سلیاک و طحال وارد می شود.
خروج وریدی
از لوبول ها و جزایر ، خون وریدی غنی شده از دی اکسید کربن از طریق یک شبکه متراکم شاخه ای از زهره ها و رگ ها که وارد سیستم غده تحتانی وریدی و ورید پورتال می شوند ، وارد می شود. در ابتدا ، خون می گذرد:
- از طریق مزانتر (بالا و پایین) ،
- رگهای طحال
- معده چپ
- پورتال
خون وریدی پس از عبور از طریق کبد از طریق گاویه ورید تحتانی وارد قلب راست می شود و یک دایره بزرگ گردش خون را تکمیل می کند.
اختلالات گردش خون در لوزالمعده
تعیین تشخیص اختلالات گردش خون و درونی شدن لوزالمعده دشوار است. چنین آسیب شناسی مستقل نیست ، اما در نتیجه بیماری های شدید سیستم قلبی عروقی ایجاد می شود. در چنین مواردی علائم آسیب شناسی زیرین ظاهر می شود.
این تشخیص با در نظر گرفتن بیماریهای موجود که با کاهش گردش خون رخ می دهد ، انجام می شود. آنها با مرگ تدریجی سلولهای لوزالمعده معمولی و جایگزین کردن آنها با بافت همبند باعث ایجاد تغییر در پارانشیم می شوند - فیبروز ایجاد می شود ، تمام عملکردهای بدن مختل می شود. لوزالمعده ارگانی است که به تأثیرات جزئی بیرونی و داخلی حساس است. هرگونه تغییر در خون یا تغذیه منجر به بیماری جدی می شود.
علل و علائم اختلالات
تغییرات در بافت لوزالمعده با اختلالات گردش خون همراه است:
- با آترواسکلروز ،
- با نارسایی قلبی
- فشار خون شریانی ناشی از آترواسکلروز

علت این بیماری ممکن است به تدریج و طولانی مدت در حال توسعه دیابت ، یا پانکراتیت حاد باشد که به طور ناگهانی بدون هیچ دلیل واضحی ایجاد می شود. یک عامل تحریک کننده انفارکتوس میوکارد است.
ترومبوز عروق لوزالمعده خطرناک است. ترومبوز فشار خون موجود ، ترومبوفلبیت ، انفارکتوس میوکارد را پیچیده می کند. اختلال در گردش خون با آترواسکلروز رخ می دهد ، هنگامی که دیواره رگ های خونی از کالیبرهای مختلف تغییر می یابد.
با نارسایی قلبی موجود ، نقض خروج وریدی خون رخ می دهد ، که منجر به ورم لوزالمعده ، افزایش قابل توجه در اندازه آن و اختلال در عملکرد آن می شود. یک روند التهابی در پارانشیم رخ می دهد ، که با افزایش غیرقانونی دیاستازهای خون و ادرار تأیید می شود.
خطرناکترین عاملی که باعث نقض گردش خون می شود ، الکل است. باعث باریک ماندن عروق کوچک می شود ، به همین دلیل سلول های بدن از دریافت مواد مغذی و اکسیژن لازم جلوگیری می کنند. این منجر به مرگ آنها می شود و می تواند نکروز ایجاد کند.
درمان پاتولوژی
هیچ درمانی خاص برای اختلال در گردش خون و ایجاد تغییرات در لوزالمعده وجود ندارد. بیماری زمینه ای درمان می شود. با یک آسیب شناسی دور دست ، هنگامی که تغییرات التهابی یا نکروتیکی در پارانشیم لوزالمعده آغاز می شود ، که با بررسی های عملکردی و آزمایشگاهی تأیید می شود ، یک درمان پیچیده از پانکراس تجویز می شود. این شامل:
- رژیم غذایی اجباری - جدول شماره 5 ،
- درمان جایگزینی آنزیم
- در صورت لزوم - ضد اسپاسم ، داروهای ضد درد و داروهایی که تولید اسید هیدروکلریک را مسدود می کنند.

در صورت عدم انجام درمان و همچنین در صورت بروز اختلالات شدید گردش خون ، دیابت با گذشت زمان ایجاد می شود. این به دلیل مرگ جزایر لانگرهانس و قطع سنتز هورمون اصلی - انسولین است.
عواقب صدمه به درونی شدن لوزالمعده
پارانشیم لوزالمعده به شبکه گسترده ای از گیرنده های عصبی مجهز است. لوزالمعده ، مانند تمام اندام ها ، توسط سیستم عصبی پاراسمپاتیک - شاخه های عصب واگ راست (n. واگوس دکستر) کنترل می شود. آنها عملکرد بیرونی - تولید و ترشح آنزیم ها را تنظیم می کنند. تکانه های عصبی ناشی از انتهای عصبی آن ، تولید آنزیم ها را تحریک می کند.
این بخش از طریق فیبرهای کوچک ناشی از پلکسوسها با بخش سمپاتیک مرتبط است:
- طحال
- کبدی
- سلیاک
- مزانتر بالایی
قسمت سمپاتیک سیستم عصبی منجر به تأثیر متضاد می شود: تحریک تنه سلیاک باعث ترشح آب لوزالمعده می شود. اما قرار گرفتن طولانی مدت در معرض سلولهای بنیادی با افزایش ترشح آنزیم ها همراه است.

رگ های خونی که لوزالمعده خون را تأمین می کنند با الیاف سمپاتیک همراه هستند: آنها تن دیواره های وریدی را تنظیم می کنند.
لوبول ها ، متشکل از بافت غده ای است که ترشحات لوزالمعده را با آنزیم ها تولید می کند ، با پارتیشن هایی جدا می شوند که در آنها اجساد پف دار Fater-Pacini قرار می گیرند.
جزایر لانگرهانس ، که سلولهای آنها 11 هورمون مهم را سنتز می کنند ، توسط سلولهای گانگلیونی سیستم عصبی خودمختار به طور جداگانه از acini مجزا می شوند.
آسیب رساندن به اعصاب در هر سطح منجر به بروز اختلالات همودینامیکی و عصبی در لوزالمعده می شود. این امر باعث ایجاد تغییرات عمیق نه تنها در غده خود بلکه در سایر اعضای بدن مرتبط با آن می شود. درمان در چنین مواردی پیچیده و طولانی مدت است.