دیابت و همه چیز در مورد آن
دیابت قندی یک بیماری مزمن است که در آن سطح قند خون فرد بالا می رود. معمولاً به دلیل نقص عملکرد لوزالمعده رخ می دهد. بدن دیگر نمی تواند انسولین کافی تولید کند ، که قند را چسبیده و از بین می برد.
به دلیل نادیده گرفتن طولانی مدت از بیماری ، فرد ممکن است آسیب به سیستم قلبی عروقی ، کبد ، کلیه ها و اندام بینایی را تجربه کند. یکی از خطرناک ترین عوارض زخم پا در دیابت است.
 زخم های استوایی به دلیل تغییرات آسیب شناختی در وضعیت پوست ظاهر می شوند. با گذشت زمان ، درشت تر ، پوسته پوسته می شود ، گرد و تاب طبیعی و خاصیت ارتجاعی خود را از دست می دهد. با گذشت زمان ، ذرت و سایشی در اندام تحتانی ظاهر می شوند ، که درمان آن دشوار است. نادیده گرفتن طولانی مدت از بیماری منجر به فوت پا می شود که به قطع عضو نیاز دارد.
زخم های استوایی به دلیل تغییرات آسیب شناختی در وضعیت پوست ظاهر می شوند. با گذشت زمان ، درشت تر ، پوسته پوسته می شود ، گرد و تاب طبیعی و خاصیت ارتجاعی خود را از دست می دهد. با گذشت زمان ، ذرت و سایشی در اندام تحتانی ظاهر می شوند ، که درمان آن دشوار است. نادیده گرفتن طولانی مدت از بیماری منجر به فوت پا می شود که به قطع عضو نیاز دارد.
زخم های پا با دیابت به طور لحظه ای رخ نمی دهد - قبل از اینکه فرد چنین زخم هایی را روی پوست خود ببیند ، مدت زمان نسبتاً طولانی می گذرد.
دلایل بروز این پدیده می تواند موارد زیر باشد:
- اختلالات راه رفتن
- قند خون بالا
- اضافه وزن
- درمان با داروهای خاص
- عدم تحرک بدنی ،
- تمایل ژنتیکی.




ترکیبی از این عوامل می تواند پیشرفت زخم های استوایی روی پوست را به میزان قابل توجهی تسریع کند. آنها می توانند در اندام فوقانی و تحتانی ظاهر شوند ، اما بیشتر اوقات روی پاها شکل می گیرند. ظهور چنین سازندهایی هم برای پزشکان و هم برای بیماران یک مشکل جدی است. پوست نازک به طور قابل توجهی از زخمهای کوچک یا کالوسها ملتهب می شود.
تظاهرات زخمهای استوایی براساس مراحل
یک زخم تروفیک در دیابت قند در مراحل اولیه خود را به عنوان علائم جدی نشان می دهد.
آمارها نشان می دهد كه 50٪ از كل بیماران 12 ماه پس از تشخیص دیابت جبران نشده دارای عوارض مشابهی هستند.
آنها می توانند به مراحل زیر تقسیم شوند:
روشهای تشخیصی
پس از این ، مطالعات زیر تجویز می شود:
- آزمایش خون عمومی و بیوشیمیایی ،
- ادرار
- بررسی محتوای زخم
- اشعه ایکس
- درمان رزونانس مغناطیسی ،
- توموگرافی کامپیوتری ،
- معاینه داپلر
- معاینه آنژیوگرافی.
درمان زخم های استوایی در پا با دیابت
| ویدیو (برای پخش کلیک کنید) |
حدود دو میلیون بیمار دیابتی دارای زخم های استوایی در پاهای خود یا پای پایینی هستند. زخم های استوایی روی پاها در دیابت در نتیجه ضایعات پاتولوژیکی لایه های عمیق پوست (اپیتلیوم یا غشای زیرزمین) ایجاد می شود ، که با یک روند التهابی همراه است. بیماری تروفیک منجر به فوت بافتهای نرم روی پاها می شود و پس از بهبود زخم ها و زخم های روی پوست بیمار ، جای زخم ها باقی می مانند.
درمان زخم های استوایی در پا با دیابت فرایندی طولانی و پیچیده است. این به دلیل نقض غنائم (تامین اکسیژن و مواد مغذی به بافت پاها) است.
| ویدیو (برای پخش کلیک کنید) |
زخم های تروفیک در دیابت نقض یکپارچگی پوست یا مخاط است که به مدت دو یا چند ماه بهبود نمی یابد ، به طور مداوم عود می کند. زخم های استوایی یک آسیب شناسی مستقل نیست. پیشرفت آنها به دلیل وجود بیماری مزمن دیگر است. بیش از سیصد بیماری می تواند باعث ایجاد زخم خشک در پا شود.
مکانیسم دقیق برای ایجاد زخم های استوایی مشخص نیست. به طور معمول ، زخم پای دیابتی به دلیل:
- کند شدن جریان خون
- تغییر شکل بافت به دلیل اختلال در تأمین اکسیژن و مواد مغذی ،
- رکود خون و لنف در عروق وریدی اندام تحتانی ،
- اختلالات جریان خون شریانی
- کاهش متابولیسم ،
- پیوستن به یک عفونت در درمان جراحات و زخم ها.
در بیشتر موارد ، زخم های استوایی روی پاها شکل می گیرد. در بازوها ، بدن یا سر ، زخم هایی با دیابت عملاً رخ نمی دهد.
دلایل ایجاد زخم های استوایی همان بیماری زمینه ای - دیابت است. این است:
- تحت وراثت ،
- استرس مداوم
- پیری
- اختلالات لوزالمعده
- بیماری های مکرر ویروسی - هپاتیت ، آنفولانزا ، آبله مرغان ، سرخچه ،
- چاقی
بیشتر اوقات ، زخم های استوایی در بیمارانی که سابقه دیابت نوع 2 دارند ، تشخیص داده می شوند. چنین عواملی می توانند باعث ایجاد زخم در پاها شوند:
- پرش در قند خون ،
- از دست دادن احساس انتهای عصبی ،
- مراقبت نادرست از زخم ها (بريدگي ها ، كالوس) كه ناشي از از دست دادن حساسيت كف پا است.
از آنجایی که بیماران مبتلا به دیابت حساسیت پوستی در پاهای خود را کاهش داده اند ، همیشه به موقع به زخم های ظهور و ریزگردها توجه نمی کنند. به دلیل کاهش میزان اکسیژن به خون و افزایش قند خون ، زخم ها آلوده شده و ضعیف می شوند.
زخم های گرمسیری به این دسته بندی می شوند:
- زخم های پاشنه عصبی - دیابتی در بیماران دیابتی ،
- Neuroischemic - اگر بیمار نه تنها از دیابت رنج ببرد ، بلکه از نارسایی وریدی یا واریس نیز ایجاد شود.
اگر به عکس زخم های پا در دیابت نگاه کنید ، قابل توجه است که آنها به صورت مرحله ای شکل می گیرند. رنگ زخم بستگی به مرحله ضایعات استوایی دارد:
- در مرحله اولیه (ایجاد زخم روی سطح پوست) زخمهای زرد (نشان دهنده نکروز مرطوب) یا سیاه (نکروز قابل مشاهده بافتهای نرم ، عدم اکسیژن) قابل توجه است
- زخم های قرمز - نشانه ای از مرحله دوم بیماری ، که در آن زخم به لایه های تحتانی درم نفوذ می کند ، خود را از عناصر نکروتیک پاک می کند و شروع به بهبودی می کند ،
- مرحله سوم (آسیب به عضلات ، رباط ها و بافت استخوان) با زخم های سفید مشخص می شود. این رنگ نشان دهنده بهبود زخم ها و زخم بافت ها است.
به تدریج یک زخم استوایی ایجاد می شود. بنابراین ، علائم بیماری بستگی به مرحله آن دارد:
- تورم پاها ، احساس سنگینی ،
- گرفتگی شبانه
- خارش و سوزش روی پا ،
- تظاهرات مش وریدی و لکه های آبی ،
- ناحیه رنگدانه پوست سفت شده و براق می شود ،
- رطوبت در ناحیه آسیب دیده ظاهر می شود - لنفاوی نشتی ،
- در وسط نقطه ، مناطق کراتیزه شده از پوست سفید تشکیل می شود ،
- پوست ناحیه آسیب دیده لکه دار می شود ، زخم ایجاد می شود ،
- این زخم عمیق تر و گسترده تر می شود و بر عضلات ، رباط ها و پریوستوم تأثیر می گذارد ،
- در محل ضایعه استوایی درد وجود دارد ،
- از ایجاد زخم یا موج چرک ، بوی ناخوشایند وجود دارد ،
- اگر زخم آلوده باشد ، پوست اطراف آن قرمز و متورم می شود.
زخم استوایی در دیابت گرد است و به قطر 2 تا 10 سانتی متر می رسد.در بیشتر اوقات ، زخم ها در قسمت جلویی یا سمت گوساله ظاهر می شوند. زخم دارای لبه موج دار و محتویات چرکی است.
پیشرفت بیماری منجر به تغییر شکل پاها و اختلال در راه رفتن می شود. کاهش حساسیت همچنین باعث می شود موقعیت نادرست پا هنگام راه رفتن نباشد.
تشخیص و درمان به موقع زخم های استوایی در پا با دیابت قندی از قطع عضو انگشت جلوگیری می کند و خطر عود را به حداقل می رساند.
وظیفه اصلی تشخیص زخم های استوایی ، تعیین میزان اختلال در جریان خون در بافت ها و از بین رفتن حساسیت است.
تشخیص ضایعات استوفی روی پاها به شرح زیر است:
- تاریخچه پزشکی
- ارسال UAC (آزمایش خون عمومی) ، مطالعات بیوشیمی ، سطح قند خون ، انعقاد خون (انعقاد خون) ،
- لمس نقاط آسیب دیده پاها ، تشخیص پالس ،
- تعیین حساسیت - واکنش در برابر گرما ، درد و لمس ،
- پخت و پز محتوای زخم چرکی با تعیین حساسیت پاتوژن عفونی به آنتی بیوتیک ها ،
- معاینه اشعه ایکس پا.
روش های سخت افزاری به شما امکان می دهد:
- سطح فشار در پای آسیب دیده ،
- بومی سازی آسیب شناسی با استفاده از یک اسکنر ،
- اکسی متری - عرضه اکسیژن به بافت ها ،
- شکنجه و پوسیدگی عروق با استفاده از اشعه X کنتراست ،
- تغییرات بافت پاتولوژیک - CT و MRI ،
- عمق زخم ، وضعیت بافت های اطراف آن بیوپسی ذره زخم است.
پزشک پس از تشخیص می گوید ، چه چیزی و چگونه می توان زخم های تروفیک در پاهای مبتلا به دیابت را درمان کرد. رژیم درمانی با داروهای موضعی و سیستمیک با در نظر گرفتن ویژگی های دوره بیماری ، وجود بیماری های مزمن ، آلرژی ، به صورت جداگانه به هر بیمار اختصاص می یابد.
درمان زخم های استوایی با چند روش انجام می شود:
- دارو
- جراحی
- جامع ، از جمله روش پاکسازی زخم ها از خمیر و ذرات نکروتیک ، و همچنین استفاده محلی از پمادها و کرم ها.
اجباری ، درمان زخم های استوایی روی پاها با محلول ضد عفونی کننده و پماد برای ترمیم پوست آسیب دیده و جای زخم مناطق آسیب دیده است. علاوه بر این ، هنگام درمان زخم در خانه ، استفاده از داروهای مردمی مجاز است.
جراحی شامل از بین بردن محل های بافت نکروز و از بین بردن تمرکز التهاب است. انواع عملیات زیر انجام می شود:
- Curettage
- تخلیه
- درمان VAC با استفاده از خلاء.
از خلاء برای ایجاد فشار کم منفی (حداکثر -125 میلی متر جیوه) استفاده می شود. این روش شامل استفاده از پانسمان های پلی اورتان است. تخلیه به شما امکان می دهد:
- چرک را از زخم پا جدا کنید ،
- از بین بردن پف ، کاهش عمق زخم ها ،
- گردش خون را در اندام آسیب دیده تقویت کنید ،
- فرآیند دانه بندی را تحریک می کند ،
- احتمال بروز عوارض زخم تروفیک را به حداقل می رساند ،
- در زخم محیط مرطوب ایجاد می کند که از عفونت توسط ویروس ها و باکتری ها جلوگیری می کند.
Caterization روشی برای درمان زخم های ایسکمیک و وریدی روی پاها است که به خوبی بهبود نمی یابد.
قطع عضو مجازی یک درمان محبوب برای ضایعات عصبی است که در بیماران مبتلا به دیابت ایجاد می شود. این تکنیک شامل برداشتن مجدد استخوان و مفصل متاتارسوفاژانژال بدون نقض تمامیت آناتومیکی است. قطع عضو مجازی به شما امکان می دهد از تمرکز عفونت خلاص شوید و فشار را کاهش دهید.
کشیدن فیستولهای شریانی وریدی از طریق پوست با وجود زخم ایسکمیک (فشار خون بالا) به نام سندرم مارتورل مشخص می شود. مداخله در جداسازی فیستولهای واقع در امتداد لبه زخم است.
درمان دارویی می تواند یک روش مستقل برای درمان مراحل اولیه و میانی زخم های استوایی در بیماران مبتلا به دیابت باشد. در موارد شدیدتر ، داروها به عنوان حمایت قبل و بعد از عمل تجویز می شوند.
درمان با داروها در مراحل مختلف ضایعات استوایی پاها متفاوت است. در مرحله اول نشان داده شده است:
- آنتی هیستامین ها - Tavegil، Loratodin، Suprastin،
- آنتی بیوتیک ها
- داروهای ضد پلاکت (برای تزریق داخل وریدی) - Reopoliglukin ، Pentoxifylline ،
- NSAID (داروهای ضد التهابی غیر استروئیدی) - کتوپروفن ، ایمیت ، دیکلوفناک ،
- مسکن ها (به صورت قرص) - Nise، Ibuprofen، Indomethacin.
استفاده از این داروها با هدف پاکسازی زخم ها از ذرات نکروتیک و باکتری ها انجام می شود. برای انجام این کار ، زخم ها با محلول فوراتسیلینا ، کلرهگزیدین یا پرمنگنات پتاسیم شسته می شوند. و سپس آنها با Levomikol ، Streptolaven یا Dioxicol فشرده سازی می کنند.
درمان مرحله دوم زخم های استوایی در دیابت با هدف تحریک ترمیم زخم ، ترمیم و زخم پوست انجام می شود ، بنابراین به بیماران پمادهایی مانند Ebermin ، Actevigin یا Solcoseryl تجویز می شود. سطح زخم با Curiosin درمان می شود. برای جلوگیری از پیوستن عفونت ، از Algipor ، Allevin ، Geshispon استفاده کنید.
مرحله سوم در درمان زخم های استوایی روی پاها ، مبارزه با بیماری است که شکل گیری آنها را برانگیخته است. در این مرحله ، درمان زخم های استوایی با انسولین انجام می شود.
درمان فیزیوتراپی فقط در مرحله بهبود زخم ها مجاز است. معمولاً پزشک تجویز می کند:
- با ضایعات آترواسکلروتیک - استفاده از محفظه فشار Kravchenko ، که باعث ایجاد فشار موضعی منفی می شود ،
- کاویتاسیون توسط سونوگرافی با فرکانس پایین. چنین درمانی تأثیر درمانی داروهای ضد باکتری و ضد عفونی کننده را تقویت می کند ،
- درمان با آهنربا می تواند باعث کاهش درد ، اتساع رگ های خونی ، تسکین تورم ،
- لیزر درمانی تمرکز التهاب را از بین می برد ، درد را تسکین می بخشد ، بازسازی بافت را تحریک می کند ،
- ماوراء بنفش ایمنی محلی را افزایش می دهد ،
- استفاده از نیتروژن و ازن به اشباع بافتها با اکسیژن و بازسازی آنها کمک می کند ،
- درمان گل و لای این امکان را به بیمار می دهد که بعد از بیماری سریعتر بهبود یابد.
استفاده از دستور العمل های شفابخش های سنتی فقط در مرحله بهبودی زخم های استوایی و پس از مشورت با پزشک مجاز است. درمان جایگزین شامل درمان زخم ها ، پاکسازی آنها از محتویات چرکی و بافت های مرده است. گیاهان دارویی التهاب را تسکین داده و در ترمیم اپیتلیوم نقش دارند.
- زخم را با الکل یا ودکا درمان کنید. پماد ویشنوفسکی را بمالید ،
- تار را با پشم پنبه خیس کنید ، 2-3 روز روی زخم ها بمالید. تا زمان انقراض ادامه دهید
- تاتارنیک خاردار خشک شده را برای پودر شدن خرد می کند. زخم را بپاشید و آن را با باند ثابت کنید. 2-3 بار در روز تا جای زخم زخم تکرار کنید.
زخم های استوایی روی پاها آسیب شناسی ناشی از دیابت است. تشخیص به موقع و درمان کافی آسیب شناسی به شما امکان می دهد تا به طور کامل مشکل را متوقف کرده و از عود آن جلوگیری کنید. اما روند درمان پیچیده است و بیمار را ملزم به رعایت دقیق توصیه های پزشک می کند.
زخمهای پا در مناطق مبتلا به دیابت قند
مشخص شده است که این آسیب شناسی نه تنها بیماران مبتلا به دیابت را تحت تأثیر قرار می دهد - از 33 مورد ، فقط 1 بیمار با نقص متابولیسم کربوهیدرات تشخیص داده شد. با وجود این ، در چنین افرادی بیماری به اشکال شدید و با مشکل روبرو می شود و می تواند به درمان محافظه کارانه بپردازد.
زخم های استوایی در دیابت به دلایل مختلف بروز می کنند. ماشه اصلی نقض تروفیسم بافت های نرم و پوست به دلیل قند خون است ، در نتیجه پوست خشن ، خشک ، مستعد لایه برداری و ترک خوردگی می شود. تجمع محصولات متابولیسم کربوهیدرات باعث ایجاد تغییرات منفی در رگ های خونی می شود.
با پیشرفت بیماری زمینه ای ، آنژیوپاتی و خون رسانی ناکافی به پوست پاها (معمولاً پا و مچ پا) منجر به تشکیل کانونی های نکروز می شود که شبیه زخم ها هستند. با طولانی شدن دیابت قندی ، به ویژه با هایپرگلیسمی مداوم و نقض رژیم ، آسیب مکانیکی ساده به پوست پاها ، در معرض پردازش کامل ، به راحتی به زخم تبدیل می شود.
مکانیسم دیگری برای ایجاد زخم تحریک پوست با اجسام خارجی است. در بیماران مبتلا به هایپرگلیسمی ، اغلب نوروپاتی مشاهده می شود - نقض حساسیت پوست. از این نظر ، فرد احساس درد از تحریک با یک جسم خارجی ، به عنوان مثال ، کفش سنگریزه یا سفت را متوقف می کند. اصطکاک طولانی مدت منجر به آسیب دیدن پوست ضعیف شده و ایجاد زخم ها می شود.
فاکتورهای پیشگویی کننده ای وجود دارد که تحمل پوست را قبل از صدمات آسیب زا بیشتر تضعیف می کند. این موارد عبارتند از:
- بیماری عروق بزرگ - واسکولیت ، فراموشی.
- آترواسکلروز
- آسیب شناسی زایمان محیطی سیستم عصبی (نوروپاتی خودمختار).
- شکست شریان های کوچک ، رگ ها و مویرگ ها.
عوامل زیر احتمال آسیب به پوست پاها را افزایش می دهد:
- انتخاب نادرست کفش.
- مراقبت نامناسب از پا.
- آسیب شناسی پا و راه رفتن.
- حساسیت مختل به محرک های مختلف ، به عنوان مثال ، دما.
- فعالیت بدنی ناکافی.
- تحرک مفصل محدود.
زخم های پا با دیابت بلافاصله شکل نمی گیرد. معمولاً بر روی سایر نقایص پوستی مقدم است:
- ترک
- خراشها
- ذرت
- ذرت
- سوختگی
- کبودی
- سایر آسیب های خانگی - زخم هنگام راه رفتن پابرهنه ، جور زدن از کفش ، خراشیدن ، زخم بعد از پیرایش ناخن ها.
زخم پوستی در دیابت بلافاصله رخ نمی دهد ، اما پس از مدت زمان طولانی از شروع بیماری. پیشرفت زخم ها به صورت شرطی به چند مرحله تقسیم می شود:
- دوره قبل از بروز نقایص پوستی. با بروز علائم خاصی مشخص می شود: کاهش حساسیت ، درد پاها ، سوزش ، خارش ، گرفتگی ، تورم ، رنگدانه یا کبودی پاها.
- مرحله نخستین جلوه ها. ترک ها ، فرسایش و زخم ها در محل تحریک پوست ظاهر می شوند ، که مدت طولانی بهبود نمی یابد و تمایل به رشد دارند.
- مرحله علائم دقیق. نقص پوست گسترده تر می شود ، لایه های سطح آن با تشکیل زخم ها از بین می روند. ترشحات خونین ظاهر می شود ، که پس از انتقال عفونت به چرکی تبدیل می شود. با وجود شدت بیرونی این مشکل ، زخم ها باعث ناراحتی شدید برای بیمار نمی شوند ، اما عملا هیچ دردی وجود ندارد. شاید رشد چندین زخم در یک پا باشد.
- دوره پیشرفت پاتولوژی. زخم ها گسترده می شوند ، علائم مسمومیت عمومی ذکر می شود - ضعف ، لرز ، تب. درد شدت می یابد ، نکروز به بافت عضله و استخوان گسترش می یابد.
- تشکیل گانگرن اندام مرطوب.
علاوه بر زخم های تروفیک در دیابت ، انواع مختلفی از ضایعات زخمی وجود دارد:
- زخم گرمسیری وریدی - در برابر زمینه ای از نارسایی مزمن وریدی تشکیل می شوند.
- زخمهای پس از ترومبوتیک غشایی- بر اثر ترومبوآمبولی عروق خونی ایجاد می شود.
- زخمهای شریانی - در نقض مزمن گردش خون شریانی در اندامها ایجاد می شود.
درمان ضایعات تروفیک اندام در دیابت توسط یک جراح به همراه متخصص غدد انجام می شود.
زخم دیابتیک بسیار ساده تشخیص داده می شود - برای این کار کافی است یک معاینه انجام شود و با تاریخچه بیمار در آنجا وجود داشته باشد. برای ارزیابی میزان آسیب به رگ های خونی ، پزشک معالج می تواند بیمار را به سونوگرافی سونوگرافی رگهای اندام ، یک مطالعه دوتایی مراجعه کند. برای ارزیابی کیفیت میکروسیرکولاسیون ، رئوازوگرافی پاها کمک می کند.
درمان زخم تروفیک در دیابت قندی همیشه پیچیده است ، در حالی که بدست آوردن یک تأثیر مثبت به دلیل ایجاد اختلال در آبگری بسیار دشوار است. در دیابت ، درمان زخم ها به صورت محافظه کار و جراحی تقسیم می شود.
همانطور که اقدامات محافظه کارانه انجام می دهند:
فیزیوتراپی برای زخمهای دیابتی شامل الکتروفورز با داروهای ضد باکتریایی و آنزیم ها ، سونوگرافی درمانی ، UHF ، UFO است. پنوموکمپرسیون متغیر گردش خون را بهبود می بخشد و رکود خون در اندام ها را تسکین می دهد. در مرحله بهبودی ، لیزر درمانی ، darsonvalization ، اشعه مادون قرمز انجام می شود.
درمان جراحی شامل موارد زیر است:
- در صورت وجود زخم ، آنها باز می شوند ، تخلیه می شوند و از بین می روند و تا حد امکان بافت نرم را حفظ می کنند.
- در موارد شدید ، عملیات بازسازی بر روی عروق به منظور حفظ اندام انجام می شود.
- درمان نهایی برای توسعه گانگرن قطع عضو است.
درمان سنتی را می توان با داروهای مردمی ترکیب کرد. طب سنتی دستور العمل های زیادی دارد. به عنوان مثال:
- محلول زاج سوخته - یک گلدان زیتون در 1 فنجان آب جوش حل می شود. محصول حاصل از آن زخم را شسته است.
- خاکستر توس - 1 کیلوگرم خاکستر الک شده و با آب جوش در حجم 10 لیتر ریخته می شود. اصرار ، خنک و پا را در محصول نهایی فرو کنید.
با ایجاد التهاب رگهای لنفاوی ، نکروز بافتهای نرم و استخوانها ، اندامهای گانگرنی مرطوب ، ایجاد بیماری سپسیس ، زخمهای تروفیک می توانند پیچیده باشند.
برای جلوگیری از ایجاد زخم ، یک بیمار دیابتی باید بهداشت پا را به دقت کنترل کند و به موقع زخم ها را روی اندام ها درمان کند. مهم است که از پا در برابر بیماریهای قارچی محافظت کنید ، کفش مناسب را انتخاب کنید ، رژیم غذایی تجویز شده را دنبال کنید.
زخم های استوایی در بیماران مبتلا به دیابت قندی یک پدیده جدی است که نیاز به مسئول ترین درمان دارد. پیش آگهی بیماری بستگی به مرحله توسعه آن ، وجود بیماری های همزمان و شدت علائم دارد.
ویدئویی مفید در مورد نحوه درمان زخم تروفیک در دیابت
یکی از شایع ترین عوارضی که افراد مبتلا به دیابت با آن روبرو هستند ، بروز زخم در اندام ها است. اگر این عارضه درمان نشود ، یا در طی آن تشخیص داده نشود ، شرایط بدتر می شود که می تواند منجر به قطع عضو شود. برای جلوگیری از این امر ، مهم است که بدانید که زخم های پا چیست که در دیابت به نظر می رسد ، و در مورد آن چه می توانید انجام دهید.
در دیابت قندی ، سلولها نه تنها رنج می برند ، در نتیجه گلوکز به طور طبیعی متوقف می شود بلکه تغییراتی در سطح عصبی عروقی نیز رخ می دهد. این به چه معنی است؟ دیابتی ها از اختلال در متابولیسم رنج می برند ، که بر دیواره رگ های خونی تأثیر می گذارد ،
- فرسودن
- حساس تر می شوند
- پر از مواد سمی است.
بدن وقت لازم برای بهبودی ندارد و اگر قند خون بالا (که مخصوص بیماران دیابتی نوع 2 است) به آن اضافه کنید ، ممکن است زخم های استوایی ایجاد شود:
حتی یک خراش کوچک اگر نادیده گرفته شود ، می تواند منجر به نکروز بافت شود. همه اینها به این دلیل است که رگ های خونی و سلول ها به سادگی نمی توانند از عهده بار برآیند ، نمی توانند به سرعت بهبود یافته و بهبود یابند.
ذرت ، سایش ، بار بیش از حد بر روی اندام - همه اینها می تواند منجر به ایجاد زخم شود. بنابراین ، پزشکان غالباً در صورت ابتلا به دیابت ، مراقب پاهای خود هستند.
دلایل اصلی بروز زخم های استوایی در دیابت عبارتند از آنژیوپاتی (آسیب به عروق کوچک) و نوروپاتی (آسیب به انتهای عصب). عوامل دیگری که باعث بدتر شدن این عارضه می شود عبارتند از:
- عدم رعایت بهداشت پا ،
- پوشیدن کفش اشتباه
- عدم پیروی از رژیم غذایی ویژه برای افراد دیابتی ،
- صدمات و میکروتراومها.
این آسیب شناسی ها باعث می شوند که یک زخم کوچک به زخم غیر بهبودی تبدیل شود.
محل مورد علاقه زخم ، پهلوهای ناخن انگشتان پا است و دومین مکان نادر ، پاشنه پا است. می توان تشخیص داد که این یک زخم تروفیک (در هر مرحله از توسعه) در دیابت با علائم زیر است:
- اگر زخم کوچک باشد (حتی می توانید آن را با ذرت اشتباه بگیرید) ، پس از آن می تواند بسیار صدمه دیده ، به خصوص در شب. اما در کنار این علامت زخم پا با دیابت ، دقیقا برعکس است - این عدم وجود کامل درد است ، حتی با وجود اندازه چشمگیر زخم. هر دو گزینه باید مشکوک باشند.
- زخم ها ، کبودی ها و بریدگی ها مدت طولانی بهبود نمی یابد ، بزرگتر می شوند ، شروع به صدمه می کنند.
- علائم دیداری از آسیب دیده نمی شود ، اما پیاده روی پیچیده تر می شود ، درد رخ می دهد ، که به خصوص در هنگام فشار شدید جسمی و در شب شروع به زحمت می کند.
یادآوری این نکته ضروری است که زخم های استوایی می توانند با دیابت تشخیص داده نشده ایجاد شوند. گاهی اوقات ظاهر آنها به دلیل اصلی مشورت با پزشک و تشخیص بیماری تبدیل می شود. بنابراین ، اگر علائم زخم گرمسیری ظاهر شد ، باید یک آزمایش خون برای قند ، ادرار انجام دهید و رگ ها را معاینه کنید.
پنج مرحله از ایجاد زخم استوایی وجود دارد که روی هر یک از آنها علائم مشخصی مشخص می شود.
با این واقعیت مشخص می شود که حساسیت گیرنده های سلول های اپیدرمی کاهش می یابد ، بنابراین ممکن است بیمار مجروح شود و حتی متوجه این موضوع نشود ، زیرا او جراحت خود را احساس نخواهد کرد. سلولهای پوستی روی پاها نه تنها از پاسخ دادن به استرس مکانیکی ، بلکه به تغییرات دما نیز متوقف می شوند.
در مرحله اول ، فقط تظاهرات درد بسیار ناچیز ، به عنوان مثال ، سوزن سوزن شدن ، خارش ، سوزش قابل ذکر است. در اینجا مهم است که پاها هر روز مورد معاینه قرار گیرد - در مرحله اول ، اندام ها می توانند متورم شوند ، تغییر رنگ دهند (از زرشکی به سیانوتیک) ، گرفتگی ایجاد می شود.
در این مرحله مشخص ترین علائم بیماری ظاهر می شود. در جاهایی که پوست به نوعی آسیب دیده بود ، فرسایش ، ترک و سایر نقایص جزئی شروع به شکل گیری می کنند. هر روز ضایعه در پا گسترش می یابد و زخم ها به سادگی بهبود نمی یابند.
تصویر بالینی از قبل آشکارتر شده است. لایه بالایی اپیدرم به طور کامل از بین می رود ، وزیکول ها روی زخم ها ظاهر می شوند (هر دو با چرک و خون). در این مرحله ، زخم ها فقط از لحاظ بصری ظاهر می شوند ، یعنی بیمار علائم دیگری را احساس نمی کند. توجه به این نکته ضروری است که زخم ها کاهش نمی یابند - در صورت عدم درمان و مراقبت ، آنها همچنان افزایش می یابند.
زخمی که قبلاً ظاهر شده و رو به رشد از زخم است به آبسه تبدیل می شود. در همان زمان ، دمای بدن افزایش می یابد ، لرز رخ می دهد و درد شدت می یابد. غالباً در این مرحله بیماران به دلیل درد دیگر نمی توانند قدم بردارند.
این آخرین مرحله با پیش آگهی ناامید کننده است. اگر بیمار به مرحله پنجم رسیده باشد ، آنگاه گنگنن تشکیل می شود و قطع عضو اندام تنها راه برای جلوگیری از عفونت بافت ها است.
کلیه مراحل توسعه بیماری در عکس ارائه شده است:
یک درمان کامل شامل طیف گسترده ای از اقدامات است ، اما روش های اصلی مبارزه با زخم های استوایی به شرح زیر است:
- استفاده از داروهایی که عمل آنها با هدف عادی سازی قند خون انجام می شود. در مراحل بعدی بیماری (سوم و چهارم) می توان داروهای حاوی انسولین تجویز کرد.
- استفاده از داروهایی که اقدام آنها با هدف اصلاح سیستم عصبی محیطی انجام می شود. برای اثرگذاری بر زخم ها از داخل ، و نه تنها در خارج ، چنین اندازه گیری لازم است. یک مجتمع ویتامین اضافی با محتوای ویتامین های گروه B در اینجا تجویز می شود.
- اقدامات پیشگیرانه برای جلوگیری یا از بین بردن ترومبوفلبیت ، واریس و فشار خون بالا.
- در صورت وجود کلسترول خون بالا ، به بیمار داروهای گروه استاتین تجویز می شود.
- اگر بیمار همچنین دارای عفونت باکتریایی باشد ، آنتی بیوتیک های طیف گسترده ای به لیست داروها اضافه می شوند.
درمان دارویی بخشی جدایی ناپذیر از درمان است که بدون آن نمی توان به نتیجه مثبتی رسید ، اما درمان روزانه زخم ها و نواحی آسیب دیده پوست به همان اندازه مهم است. این امر به منظور کاهش تعداد میکروب های سطح اپیدرم آسیب دیده ضروری است.
قبل از گفتن در مورد چگونگی و نحوه درمان زخم ها ، لازم به ذکر است که تحت هیچ شرایطی نمی توان زخم های استوایی را درمان کرد:
- ید
- سبز
- محلول پرمنگنات پتاسیم ،
- ریوانول
- هر راه حل که در آن الکل وجود دارد.
در مراحلی که زخم شروع به لکه دار شدن و خونریزی می کند ، توصیه می شود آن را با محلول پراکسید هیدروژن (3٪) بشویید. همچنین در هر مرحله از ابتلا به این بیماری ، زخم ها روزانه با کلرید سدیم یا کلرهگزیدین شسته می شوند.
علاوه بر درمان زخمها ، استفاده از پانسمانهای مخصوص نیز حائز اهمیت است. پانسمان ها باید از مواد مناسب ساخته شده باشند ، که تمام موارد زیر را رعایت می کند:
- آسیب زا نیست
- می تواند یک محیط مرطوب را حفظ کند (این یک وضعیت مهم است که به زخم کمک می کند تا سریعتر بهبود یابد)
- می تواند تمام ترشحات از زخم را جذب کند ،
- اجازه می دهد تا هوا در هوا
- از باکتری ها عبور نمی کند و درم را از عفونت محافظت می کند.
توصیه نمی شود از پانسمان گاز استفاده کنید ، زیرا این ماده می تواند به بافت های آسیب دیده درم چسبیده و در نتیجه از بین بردن پانسمان ، یکپارچگی گرانول را نقض کند. استفاده از گاز فقط در صورتی که زخم خیس باشد یا دارای نکروز خشک باشد مجاز است.
توالی اقدامات این اقدامات برای درمان زخم های استوایی به شرح زیر است:
- ابتدا منطقه آسیب دیده اپیدرم را با نمکی فیزیولوژیکی شستشو دهید (می توانید از عوامل دیگری که در بالا به آنها اشاره کردیم استفاده کنید).
- علاوه بر این ، زخم را می توان با پمادهای ضد باکتریایی ، به عنوان مثال ، Algofin درمان کرد.
- بدون خرد کردن اندام ، بانداژ را روی زخم بمالید. برای مدت طولانی ، حداکثر 4 ساعت با بانداژ قدم نزنید. پس از برداشتن پانسمان ، زخم دوباره پردازش می شود.
این مهم است که حتی کوچکترین ترک ها و ساییدگی ها نیز نادیده گرفته نشوند ، زیرا حضور آنها می تواند منجر به قطع عضو شود.
درمان زخم های استوایی یک رویکرد طولانی و جامع است ، اما باید در نظر گرفتن همه تفاوت های ظریف و همچنین فراموش نکردن بهداشت شخصی و معاینه اندام ها هر روز برای آسیب های جدید اپیدرم از بین رفت.
مهمترین اقدام پیشگیرانه در این مورد (به شرط آنکه بیمار از تشخیص بیماری دیابت قند آگاه باشد) کنترل این بیماری است ، این یک ضمانت است که قند خون به شدت افزایش نمی یابد ، زیرا این عامل باعث ایجاد زخم های حاره ای می شود. کنترل دیابت به معنای پیروی از رژیم غذایی پزشکی خاص ، تزریق انسولین (در صورت تجویز پزشک) و همچنین مصرف داروهایی است که سطح گلوکز خون را عادی می کند.
علاوه بر این ، پیروی از توصیه های زیر برای پیشگیری بسیار مهم است:
- فقط کفش راحتی بپوشید. به عنوان یک قاعده ، این کفش ها ارتوپدی هستند. مهم است که کفش متناسب با فصل ، اندازه و از مواد طبیعی باشد.
- مهم است که نه تنها صبح و عصر شست و شوی پای خود را بشویید بلکه در صورت امکان پس از هر مراجعه به خیابان این کار را انجام دهید.
- از هیپوترمی و گرمای بیش از حد اندام خودداری کنید.
- حتی با یک برش کوچک ، لازم است که درمان زخم شروع شود ، اما بهتر است سریعاً با پزشک مشورت کنید.
ما به شما توصیه می کنیم مقالاتی در مورد مراقبت صحیح از پا در مورد دیابت بخوانید که این امر باعث کاهش خطر بروز زخم های تروفی و سایر عوارض می شود.
در ویدئوی بعدی ، متخصص به شما می گوید که زخم های گرمسیری چیست ، چگونه آشکار می شوند و این شامل طیف وسیعی از اقدامات درمانی است:
به عنوان یک قاعده ، بسیاری از بیماران حتی گمان نمی کنند که عارضه ای داشته باشند و تا زمانی که تصویر واضح نشود ، از آن چشم پوشی می کنند. اما درمان صحیح یک درمان به موقع است و بنابراین مهم است که در مراحل اولیه رشد و بعد از آن بتوان زخم های تروفیک را تشخیص داد. در اولین علامت ، باید بلافاصله درمان آغاز شود.
M.A. ، Darenskaya دیابت نوع 1 دیابت: / M.A. Darenskaya ، L.I. Kolesnikova und T.P. بردیمووا - م: انتشارات علمی LAP Lambert ، 2015 .-- 124 c.
Fadeeva ، دیابت آناستازیا. پیشگیری ، درمان ، تغذیه / Anastasia Fadeeva. - م: کتاب در خواست ، سال 2011. - 176 ج.
Shabalina ، نینا 100 نکته برای زندگی با دیابت / نینا شبالینا. - م.: اکسو ، 2005 .-- 320 ص.

بگذارید خودم را معرفی کنم. اسم من النا است. من بیش از 10 سال به عنوان متخصص غدد مشغول به کار هستم. من معتقدم که در حال حاضر در زمینه خودم حرفه ای هستم و می خواهم به همه بازدید کنندگان سایت کمک کنم تا کارهای پیچیده و نه چندان سختی را حل کنند. کلیه مطالب مربوط به سایت جمع آوری و با دقت پردازش می شوند تا در حد امکان تمام اطلاعات لازم را انتقال دهند. قبل از استفاده از آنچه در وب سایت شرح داده شده است ، همیشه مشاوره اجباری با متخصصان ضروری است.
روشهای درمانی
برای خلاص شدن از شر زخم های تروفیک در دیابت ، باید تمام نسخه های پزشک را رعایت کنید. او قادر خواهد بود موثرترین طرح قرار گرفتن در معرض فردی را برای شما انتخاب کند. قبل از شروع هرگونه اثر ، تشخیص گسترده ای انجام می شود.
درمان زخم های استوایی در دیابت قند ممکن است شامل موارد زیر باشد:
- مصرف داروها
- فیزیوتراپی
- مداخله جراحی.


دارو درمانی
درمان دارویی رایج ترین روش برای تأثیر زخم های استوایی در دیابت است. با یک رویکرد یکپارچه ، گردش خون را عادی می کند و همچنین روند بهبودی را بطور قابل توجهی سرعت می بخشد.
به طور معمول ، پزشکان گروههای دارویی زیر را تجویز می کنند:
- آنتی بیوتیک ها - از عفونت باکتریایی جلوگیری می کنند.
- داروهای ضد التهابی - درد حاد در اندام تحتانی را تسکین می دهد.
- مواد حساس کننده کننده - اثر سمی روی بدن را کاهش می دهد.
- عوامل ضد پلاکت - خون را نازک می کند ، که از پیشرفت بیماری جلوگیری می کند.
اطمینان از مراقبت مناسب از پوست بسیار مهم است. برای انجام این کار ، از محلول های ضد عفونی کننده استفاده کنید که پانسمان سورب و کرم های درمانی یا پمادهای درمانی هستند.
پس از بهبودی زخمهای مرطوب ، عوامل احیای خون تجویز می شوند. این موارد شامل Solcoserial ، Actovegin ، Tocopherol است - داروها به صورت جداگانه انتخاب می شوند.
فیزیوتراپی
روشهای فیزیوتراپی یک روش بسیار مؤثر برای مقابله با زخم های استوایی از دیابت است. آنها به بهبود وضعیت پوست ، تسریع در بهبود زخمهای حاصل از آن کمک می کنند. پزشکان برای جلوگیری از بروز چنین عوارضی ، کلیه اقدامات لازم را برای کلیه بیماران با اشکال پیشرفته دیابت تجویز می کنند.
مراحل زیر معمولاً انجام می شود:
- لیزر درمانی - قرار گرفتن در معرض رگ های خونی با اشعه هایی با طول های مختلف. آنها گرفتگی را می گیرند ، به همین دلیل گردش خون عادی می شود. لیزر همچنین فرآیندهای دژنراتیو را متوقف می کند.
- فوتوتراپی پدیده ای است که در آن فلاش های نور بر روی زخم گرمسیری عمل می کنند. آنها ضد عفونی می کنند ، که توسعه فرآیندهای بیماری زا را متوقف می کند.
- سونوگرافی - عادی گردش خون در بافت های آسیب دیده از دیابت را عادی می کند.
- درمان مغناطیسی - احتقان را از بین می برد.
روش های درمانی دیگر
در مراحل اولیه ، می توانید با استفاده از روش های طب سنتی از شر تظاهرات زخم های استوایی روی پاها خلاص شوید. به خاطر داشته باشید که جایگزین کردن درمان واجد شرایط با آنها کاملاً ممنوع است - شما عوارض جدی ایجاد می کنید.
هدف اصلی استفاده از چنین صندوق هایی عادی سازی سطح قند خون و همچنین ترمیم نواحی آسیب دیده پوست است. بهتر است از طب سنتی بهمراه ترکیب سنتی استفاده شود.
محبوب ترین دستور العمل ها عبارتند از:
- 100 گرم باتلاق خرچنگ را برداشته و آن را با یک لیتر آب جوش بریزید. به مدت 2 ساعت روی حرارت کم نگه داشته و سپس به هر ظرف مناسب انتقال دهید. جوشانده 50 میلی لیتر 3 بار در روز استفاده کنید.
- 200 گرم خزه ایسلندی را برداشته و آنها را با یک لیتر آب جوش بریزید. بگذارید به مدت 1 روز اصرار کند ، سپس به مدت 2 ساعت روی آتش بگذارید و بجوشانید. پس از این مدت ، دارو را منتقل کنید ، به عنوان پایه ای برای کمپرس یا لوسیون استفاده کنید.
- مخلوطی از آلوئه و کالندولا به بهبودی کامل مناطق آسیب دیده کمک خواهد کرد. این اجزاء را به نسبت مساوی مخلوط کنید ، سپس آنها را به نسبت 1 قاشق غذاخوری به ازای هر لیتر آب میل کنید. چنین جوشانده را دم کرده و در طول روز 200 میلی لیتر بنوشید.



پیشگیری
زخمهای پا در غده های حاد در دیابت نوعی اختلال جدی است که می توانید از آن جلوگیری کنید. سعی کنید به اقدامات پیشگیرانه ویژه پایبند باشید - آنها به کاهش خطر آسیب یا کاهش جلوه های منفی آنها کمک می کنند.
برای جلوگیری از بروز زخم های استوایی روی پاهای مبتلا به دیابت ، قوانین زیر را رعایت کنید:

مهمترین مورد در جلوگیری از زخم های استوایی در پاهای مبتلا به دیابت ، تغذیه مناسب است. با کمک آن می توان عادی سازی سیستم گردش خون را انجام داد.
کلم ، مرکبات ، انواع توت ها ، آجیل ، لبنیات و روغن های گیاهی باید در رژیم غذایی شما حضور داشته باشند. به غذاهای کم کالری با شاخص گلیسمی پایین ترجیح دهید - قند اضافی فقط فرآیندهای دژنراتیو را تسریع می کند.
چرا زخم های استوایی روی پاها با دیابت و نحوه درمان آنها ظاهر می شود
- درباره زخم های دیابت
- درباره علائم
- درباره درمان
- درباره پیشگیری
خوانندگان ما توصیه می شوند!
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
با بیماری مانند دیابت ، بدن انسان به عنوان یک کل نیاز به توجه ویژه دارد ، به ویژه ، درمان کافی لازم نیست. اندامهای تحتانی به مراقبت ویژه احتیاج دارند ، زیرا جریان خون به سمت آنها ضعیف می شود. در نتیجه این اتفاق ، اغلب زخم های دیابتی در پاها تشکیل می شود. درمورد اینکه چیست ، علائم و روشهای درمانی این تظاهرات بعدا در متن چیست.
درباره زخم های دیابت
براساس مطالعات آماری ، زخم های نوع گرمسیری در دیابت بیش از 3٪ از کل زخم ها را تشکیل نمی دهند. ممکن است کمی به نظر برسد ، اما در عین حال ، تا 80 درصد دیابتی ها با مشکلاتی روبرو هستند که نه تنها در رگ های کوچک بلکه با انتهای عصبی نیز همراه هستند. بنابراین ، درمان آنها لازم است و نه تنها در پاها.
بعضی اوقات آسیب حداقل به پوست کف پا بیش از حد کافی است تا بتواند به زخمی آرام آرام و یا در حقیقت زخم استوایی تبدیل شود.
دلایل این امر چیست؟ توضیحات مربوط به این پدیده بسیار ساده است - با ابتلا به دیابت طولانی مدت ، عوارضی مانند:
- آنژیوپاتی (در این حالت فقط رگ های کوچک تحت تأثیر قرار می گیرند) ،
- نوروپاتی ، که شامل شکست انتهای عصبی کوچک در پاها است.
همه اینها به یک عامل کاتالیزور برای نقض یکپارچگی و وضعیت بافت ها و همچنین تشکیل پای دیابتی تبدیل می شود. این وضعیت پاتولوژیک همچنین باعث ایجاد نه تنها زخم های استوایی ، بلکه گانگرن می شود - همانطور که در عکس مشاهده می شود. آنها را شفا داده و پوست پاها را ترمیم کنید ، نه تنها ، به لطف مراقبت های صالح ، که باعث تسریع در درمان می شود ، امکان پذیر می شود.
درباره علائم
در اکثر موارد ، زخم های دیابت قندی دقیقاً روی فالانژها در ناحیه ناخن و انگشتان پا شکل می گیرد. در موارد بسیار نادر ، این اتفاق روی پاشنه پا رخ می دهد. شکل گیری آنها تا حد زیادی توسط مظاهراتی مانند ذرت ، آسیب های میکروسکوپی ناشی از پوشیدن کفش های ناراحت کننده تسهیل می شود.
آنها همچنین می توانند نتیجه ای ناموفق از یک پدیکور غیر حرفه ای ، سوزش پا ، سایش و موارد دیگر باشند.
به طور خلاصه ، حتی چنین صدمات جزئی مکانیکی چند هفته بهبود نمی یابد. با گذشت زمان ، آنها از نظر اندازه بسیار بزرگتر می شوند و عمیق تر می شوند و در حال حاضر به زخم های استوایی در پاها تبدیل می شوند ، که درمان آن لازم و در اسرع وقت است. خصوصیات و تفاوت چنین زخم هایی در مورد دیابت قند به شرح زیر است:
- حتی با زخم هایی که به اندازه کوچک باشند ، درد کاملاً قابل ملاحظه ای مشاهده می شود که در شب شدت می یابد. با این حال ، یک حالت کاملاً مخالف نیز ممکن است. این عبارت زیر را پیدا می کند - با وجود زخم استوایی با پلی نوروپاتی دیابتی آشکار ، ممکن است احساس دردناک نباشد. این اتفاق حتی با زخمهای قابل توجه و نسبتاً عمیق نیز رخ می دهد. با این حال ، هر دو نوع از اینها ویژگی های متمایز زخم های استوایی در پاها هستند ، که توصیه می شود هرچه سریعتر شروع شود ،
- هرگز به خودی خود بهبود نیاورد و حتی با استفاده از دارو مدت زمان طولانی طول خواهد کشید ،
- زخمهای مشابه در بیماران دیابتی می توانند عمیق تر شوند و به گانگرن تبدیل شوند ، که به قطع عضو احتیاج دارد.
از این نظر اقدامات پیشگیری و درمان زخمهای ارائه شده در بیماران دیابتی از اهمیت بالایی برخوردار است. آنها باید در اسرع وقت بعد از کشف و همچنین دیابت انجام شوند.
زخم های استوایی در دیابت با درمان مرحله ای مشخص می شوند و بستگی به مرحله ای دارد که در حال حاضر ضایعه در آن قرار دارد. به افراد دیابتی یا تختخواب کامل یا نیم تختخواب ، وعده های غذایی جداگانه با رژیم غذایی اختصاص داده می شود که با مجتمع های ویتامین ، مواد معدنی و پروتئین غنی شده است. نظارت مداوم نسبت قند خون به همان اندازه لازم است. چنین درمانی باید تحت نظارت مداوم متخصص غدد انجام شود.
اگر بهینه سازی نسبت گلوکز خون در محیط سرپایی امکان پذیر نباشد ، در این صورت نیاز به بیمارستان وجود دارد. خود درمانی چنین زخمی در مرحله ظهور آن شامل درمان لبه های زخم با محلول از نوع الکل و همچنین شستشوی کامل صدمات در پاها با کمک محلول های آبی از مواد ضد عفونی کننده است.
در مرحله بعدی توصیه می شود به تمیز کردن زخم تروفیک توجه ویژه ای داشته باشید. همچنین لازم است دو بار در روز از باندهای تمیزکننده مخصوص استفاده شود. نکات کلیدی که بر روی آن از درمان زخم های استوایی تکیه می شود ، شامل استفاده از پمادها و ژل های خاص است. آنها به روند ارائه شده کمک می کنند و به حفظ تغذیه مطلوب پوست و بافت های پاها کمک می کنند.
افراد دیابتی ژل باید در مناطق روشن با خونریزی اعمال شوند ، در حالی که زخم باید از قبل پاک شود.
مناسب است که پماد را در مناطقی که قبلاً خشک شده اند ، و همچنین بر روی لبه های زخم بمالید. در روند بهبود زخم ها ، پمادها به طور انحصاری استفاده می شوند. در مورد این روش درمانی می توان کاملاً در نظر گرفت و با پیشگیری ادامه داد.
درباره پیشگیری
تشخیص کافی کافی دیابت ، به ویژه نوع دوم آن و همچنین درمان مناسب آن ، که به دستیابی به ثبات در نسبت قند خون کمک می کند ، باید به عنوان اصلی ترین روش برای جلوگیری از زخم های ارائه شده در طول دیابت قند و در آینده در نظر گرفته شود.
در صورت بروز چنین نیاز ، توصیه می شود از رژیم غذایی پیروی کنید ، از داروهایی استفاده کنید که قند خون را کاهش داده و انسولین تزریق می کنند. علاوه بر این ، ما در مورد اقدامات مانند:
- پوشیدن حداقل راحت ترین کفش ها و حتی بهتر - ارتوپدی ،
- درمان کامل از کوچکترین صدمات و سایر آسیب ها ،
- اجتناب از بارهای زیاد غیر ضروری در اندام تحتانی ، به عنوان مثال پیاده روی های طولانی ،
- جلوگیری از جهش دما در پاها - هم گرمای بیش از حد و هم هیپوترمی ،
- در صورت بروز هرگونه مشكل ، كه به درمان و پيشگيري بسيار كمك مي كند ، از پزشك متخصص درخواست مي كنيد.
مهم است که همیشه به یاد داشته باشید که زخم های استوایی ، که به دلیل بیماری مضطرب مانند دیابت نیز تحت تأثیر قرار می گیرند ، می توانند بسیار خطرناک باشند. این شرایط نیاز به تشخیص کافی و به موقع و همچنین پیگیری های دقیق و پیشگیری دارد. فقط در این حالت ، توان بخشی 100 درصد در نظر گرفته می شود.
زخم پای آسیب دیده در دیابت
زخم پا در دیابت قندی در مبتلایان به این بیماری شایع است. زخم استوایی که روی پا با دیابت ایجاد می شود ، یک روند التهابی است که در آن آسیب به لایه های بالایی پوست روی بدن انسان ایجاد می شود. ضایعات زخم دیابتی تا اندام تحتانی گسترش می یابد. ریزش پوست رخ می دهد ، زخم هایی در این مکان ها ظاهر می شوند که پس از بهبودی جای زخم می گذارند.
درمان زخم در دیابت یکی از دشوارترین فرایندها است ، زیرا سلول ها خصوصیات طبیعی خود را از دست می دهند و غنائم شروع می شود. بدن یک فرد دیابتی نمی تواند به طور مستقل بر این روند التهابی غلبه کند ، بنابراین لازم است که به درمان های تخصصی متوسل شوید.
شروع زخم در دیابت
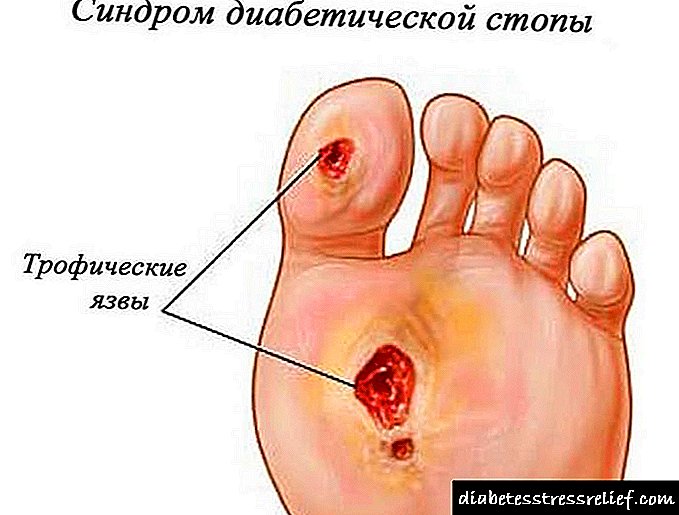
مبتلایان به دیابت عوارض زیادی دارند ، مانند کتواسیدوز دیابتی ، اما زخم های استوایی همیشه خطرناک ترین محسوب می شوند.
برای تشخیص اینکه روند شکل گیری زخم های استوایی شروع می شود ، هر بیمار می تواند به طور مستقل:
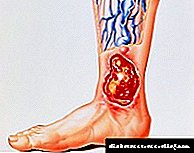
- اندامهای تحتانی حساسیت خود را از دست می دهند
- آنها دائما سرد هستند
این به این دلیل است که سلولهای عصبی شروع به مردن می کنند. دیابتی ها از بی خوابی ناشی از درد شبانه در پاها رنج می برند.
یک زخم استوایی در دیابت معمولاً در ناحیه انگشت شست سرچشمه می گیرد. این یا به دلیل آسیب رساندن به رگ های خونی یا به دلیل ایجاد مهر و موم در پاها (گوشه ها) اتفاق می افتد.
هنگامی که دیابت باعث ایجاد زخم تروفیک می شود ، در 50٪ موارد لازم است که اندام تحتانی خارج شود ، زیرا این روند غیرقابل برگشت است.
وقتی پزشک علت واقعی شکل گیری زخم های استوایی را می یابد ، فقط می توان درمان کافی را تنظیم کرد. اما عمل اصلی عادی ماندن قند در خون بیمار است. بدون این ، درمان محکوم به شکست خواهد بود.
فرایند درمان زخم های استوایی در دیابت
برای جستجوی دلایل ، یک درمان خاص انجام می شود که ممکن است شامل تجزیه و تحلیل های باکتریولوژیکی ، سیتولوژیکی یا بافت شناسی باشد. آنها همچنین می توانند یک مطالعه درباره تمام اندام های داخلی با استفاده از دستگاه های پزشکی خاص را تجویز کنند. به محض روشن شدن دلیل ، درمان پیچیده ای از زخم های استوایی تجویز می شود.
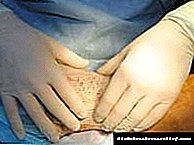
روش جراحی برای بعضی از بیماران مناسب است ؛ برای بعضی دیگر درمان پزشکی. هر کس یک درمان خارجی تجویز می کند که سطح آسیب دیده را ضد عفونی می کند ، زیرا در اینجا است که باکتری ها تولید می کنند.
تمام زخم هایی که روی پاها ایجاد شده اند باید با ضد عفونی کننده شسته شوند ، سپس با کرم های درمانی کننده روغن کاری شوند. یک پماد مناسب توسط پزشک توصیه می شود. اگر مداخله جراحی ضروری باشد ، روند مداوم شامل برداشتن بافت مرده خواهد بود.
چندین نوع عملیات وجود دارد:
- هنگام استفاده از خلاء درمانی ، بیماران ناپدید شدن رسوبات چرکی ، تورم ، عمق زخم کاهش می یابد ، خون در اندام ها شروع به گردش سریع تر می کند ، از بروز عوارض به حداقل می رسد.
- اگر زخم ها بسیار عمیق و ناتوان از بهبودی خود باشند ، از کاتتریزاسیون استفاده می شود.
- روش قطع عضو شرطی علائم اصلی پا را حفظ می کند. فقط استخوان آسیب دیده برداشته می شود.
درمان زخم های استوایی در دیابت قندی

قرار ملاقات داروها در هر صورت حتی با استفاده از مداخلات جراحی اتفاق می افتد. چه تعداد و در چه مرحله هایی خواهد بود بستگی به ویژگی های دوره بیماری دارد.
- داروهایی که به از بین بردن واکنشهای آلرژیک کمک می کنند ،
- درمان آنتی بیوتیکی
- داروهایی که تجمع پلاکت را از طریق تزریق داخل وریدی مهار می کنند ،
- داروهایی که روند التهابی را کند می کنند ،
- ضد عفونی کننده باکتری های موجود در زخم ها ،
- کمپرس با پمادهای شفابخش ،
- به ندرت - تصفیه خون.
مرحله شماره 2 (هنگام بهبودی در حال انجام است):
- استفاده از پانسمان زخم ،
- کوریوسین تجویز می شود.
از بین بردن بیماری زمینه ای ، که به شکل گیری زخم های استوایی کمک کرده است.
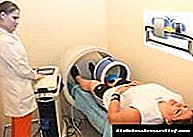
بهبود اثربخشی درمان تنها زمانی اتفاق می افتد که متخصص در طی مراحل بهبودی ، روشهای سخت افزاری را تجویز کند:
- کاویتاسیون اولتراسونیک.
- مغناطیس درمانی.
- فیزیوتراپی با لیزر.
- اشعه ماوراء بنفش
- ازون درمانی.
- درمان گل.
با ضایعات قابل توجه ، روش های درمانی بی اثر هستند. زخم بهبود نمی یابد و ناراحتی بی پایان را برای بیمار به ارمغان می آورد. زخم گرمسیری در دیابت قندی فقط در مورد مداخلات جراحی قابل تشخیص نیست. پوست مرده از قسمت های دیگر بدن با پوست سالم جایگزین می شود.این روند به بهبود لایه مجاور کمک می کند.
طب سنتی - دستیار روشهای نوین پزشکی

برای تهیه یک مایع درمانی برای غلبه بر زخم های استوایی که در دیابت بوجود آمده اند ، به شما نیاز خواهید داشت: برگهای پیاپی ، بابونه ، سلاندین و گلاب. این ترکیب به ترمیم لایه آسیب دیده پوست کمک می کند.
فشرده ای از بره موم تزریق شده روی زخم شسته شده اعمال می شود. زمان احتیاط چند دقیقه است. سپس زخم با پماد ویشنوفسکی آغشته می شود.
با بهبودی طولانی مدت و دردناک ، کمپرس های تار کمک می کند. چنین پانسمان باید دو تا سه روز روی اندام آسیب دیده بماند ، پس از آن یک مدل جدید ساخته می شود و این روند از همان ابتدا تکرار می شود.
این دستکاری ها تا زمانی که تمام زخم های تروفیک در دیابت قند نباشد انجام می شود.
زخم های استوایی در دیابت ، طبق گفته بسیاری از شفابخش ها ، با تاتارنیک خاردار درمان می شوند. ابتدا زخم با ریوانول شسته می شود ، پس از آن لایه ای از برگهای این گیاه ریخته می شود ، زخم با یک باند استریل پیچیده می شود. چنین درمان کمکی چندین بار تکرار می شود تا زخم ها از بین بروند.