کمبود انسولین نسبی و مطلق: علل توسعه
علت بیماری دیابت
DM در نتیجه کمبود انسولین (IDDM) یا کمبود اثرات آن (NIDDM) ایجاد می شود.
علل دیابت
کمبود انسولین مطلق (کمبود انسولین مطلق).این بیماری تحت تأثیر عوامل بیولوژیکی ، شیمیایی ، طبیعت جسمی و همچنین التهاب لوزالمعده رخ می دهد
عوامل بیولوژیکی
· نقایص ژنتیکی جزایر ب سلول لانگرهانس. وابستگی قابل توجهی از بروز هیپوکسینولیسم در بیماران مبتلا به IDDM به بیان برخی آنتی ژن های HLA وجود دارد. اینها شامل گلیکوپروتئینهای کدگذاری شده توسط آللهای HLA - DR3 ، HLA - DR4 ، HLA - DQ ، B1 می باشد. نقص ژنتیکی باعث گنجاندن مکانیسم های آسیب پذیری لوزالمعده به طور خودکار در سیستم ایمنی بدن (به دلیل ظهور آنتی ژن ها در سیستم ایمنی بدن بیگانه است) و سطح پایین سنتز انسولین (به عنوان مثال هنگام سرکوب ژنها که رمزگذاری کننده آنزیم های سنتز انسولین هستند) است.
· عوامل ایمنی. Ig ، لنفوسیت های T سیتوتوکسیک ، و همچنین سیتوکین های تولید شده توسط آنها ، می توانند به سلول های B آسیب وارد کرده و واکنش های خودرگرایی سیستم ایمنی را آغاز کنند.
در بیماران مبتلا به کمبود انسولین ، انواع مختلفی از آنتی بادی های خاص یافت می شود: فشار خون سیتوپلاسمی - ISA (از انگلیسی. اتوآنتی بادی سلول جزایر - آنتی بادی به پروتئین های جزایر جزایر) ، به پروتئین با جرم مولکولی 64 کیلو دالتون ، که در غشای سیتوپلاسمی سلولهای b یافت می شود. این آنتی بادی ها اغلب قبل از ظهور سایر علائم دیابت تشخیص داده می شوند. در این راستا ، آنها از جمله آغازگرهای واکنش اتوگریز سلول ضد ایمنی سلول B و همچنین مولکولهای انسولین در خود هستند.
· ویروس هاگرمسیری به سلولهای b: Coxsackie B4، هپاتیت ، سرخک ، آبله مرغان ، اوریون ، سرخچه و دیگران. به عنوان مثال ، با سرخچه داخل رحمی ، دیابت تقریباً در 20٪ از نوزادان ایجاد می شود. این ویروس ها باعث ایجاد اثر مستقیم سیتولیتیک بر روی سلول های b ، شروع فرآیندهای ایمنی در برابر سلول های B و ایجاد التهاب در محل سلول های b از جزایر Langerhans - انسولین می شوند.
· مواد سمی درون زاسلولهای ب آزاردهنده ترین آنها آلوکسان است. به دلیل نقض متابولیسم پیریمیدین به مقدار زیاد تشکیل می شود و تشکیل انسولین را مسدود می کند. دوم با کمترین میزان SH-گروه (برای غیرفعال کردن آلوکسان) در سلولهای ب همراه است.
عوامل شیمیایی
آلوکسان ثابت کرد Ã دوزهای بالای اتانول ، سیتوستاتیک و سایر داروها (به عنوان مثال ، داروی ضد تومور استرپتوزوسین Ã ) توانایی بالایی در ایجاد دیابت دارند.
عوامل جسمی
مشخص شده است كه قرار گرفتن در معرض تشعشعات نافذ (شروع فعال كردن بیش از حد فرآیندهای پراكسید لیپید) ، ترومای مکانیكی به لوزالمعده و فشرده سازی توسط تومور آن معمولاً در ارتباط با مرگ سلولهای b منجر به دیابت می شود.
فرآیندهای التهابی
پانکراتیت حاد و مزمن در حدود 30٪ موارد دیابت علت کمبود انسولین است.
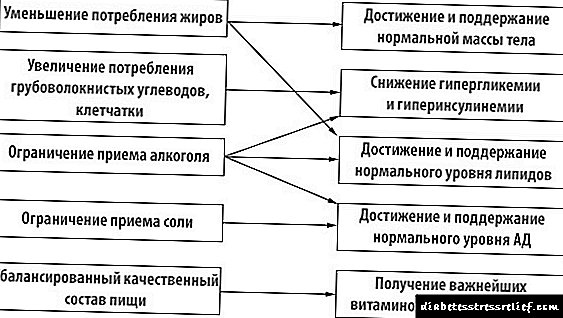
کمبود اثر انسولین (کمبود نسبی انسولین) تحت تأثیر دلایل ماهیت عصبی- روانشناختی ، عوامل منفی و همچنین به دلیل نقص گیرنده های انسولین و اختلالات گیرنده های پس از گیرنده در سلولهای هدف ایجاد می شود (شکل 9-7).
طرح S! شکل "شکل -9-7" را وارد کنید
شکل 9-7. علل افت فشار خون نسبی.
مهمترین علل بالینی بروز هیپوكسولینولیسم نسبی به شرح زیر است.
· فاکتورهای عصبی و روان شناختی. این عوامل اثر خود را از طریق فعال شدن نورونهای هسته های هیپوتالاموس خلفی متوجه می شوند ، که منجر به افزایش میزان صدای سیستم های آدرنال سمپاتیک و هیپوتالاموس-هیپوفیز-آدرنال می شود. این منجر به افزایش قابل توجه و مداوم در محتوای هورمونهای قند خون حاوی انسداد خون در خون می شود: آدرنالین ، نوراپی نفرین (منشاء آدرنال) ، گلوکوکورتیکوئیدها و به تبع آن ، عدم کفایت نسبی اثر انسولین و همچنین رشد مجدد واکنشهای استرس طولانی مدت. آنها باعث فعال شدن سیستم های آدرنال سمپاتیک و هیپوتالاموس-هیپوفیز - آدرنال می شوند ، که منجر به افزایش میزان خون هورمون های "ضد هورمونی" کاتکول آمین ها ، گلوکوکورتیکوئیدها ، هورمون های تیروئید می شود.
· عوامل ضد تقارن. عوامل مهم ضد متضاد عوامل زیر را شامل می شود.
à فعال سازی بیش از حد انسولیناز کبدی ، این پروتئاز هیدرولیز مولکول های انسولین.
انسولین به انسولین درون زا.
افزایش سطح هورمونهای قند خون ضد انسداد خون: کاتکول آمین ها ، گلوکاگون ، گلوکوکورتیکوئیدها ، STH ، T3، تی4((تولید بیش از حد این هورمون ها می تواند با تومورهای غدد درون ریز مربوطه یا با استرس طولانی مشاهده شود).
افزایش غلظت پلاسمایی پروتئینهایی که مولکولهای انسولین را به یکدیگر متصل می کنند.
· عواملی که باعث انسداد ، تخریب یا کاهش حساسیت گیرنده های انسولین می شوند.
این تأثیر توسط:
à Ig تقلید از ساختار یک مولکول انسولین. آنها با گیرنده های انسولین ارتباط برقرار می کنند ، آنها را مسدود می کنند ، در نتیجه دسترسی مولکول های انسولین به گیرنده را مسدود می کنند.
Ig ، تخریب گیرنده های انسولین و / یا منطقه پری گیرنده سلولهای هدف.
à مقدار قابل توجهی انسولین وجود دارد که باعث حساس شدن سلولهای هدف به هورمون می شود.
هیدرولازهایی که از لیزوزومها رها می شوند و در داخل و خارج سلولهای آسیب دیده یا از بین رفته فعال می شوند (به عنوان مثال با هیپوکسی عمومی ، اختلالات تنفسی و گردش خون).
رادیکال های آزاد و محصولات SPOL (به عنوان مثال ، با استرس طولانی مدت مکرر ، آترواسکلروز ، نارسایی قلبی عروقی).
· عواملی که با اثر انسولین در سلولهای هدف تداخل دارند. تا حد زیادی ، اینها عواملی هستند که به انسولین به غشاها و یا گیرنده های سلولی آسیب می رسانند ، و همچنین آنزیم های سلولی را دناتوره و یا نابود می کنند. فعالیت بیش از حد آنزیم های لیزوزومی ، تشکیل بیش از حد گونه های اکسیژن فعال ، رادیکال های آزاد و هیدروپراکسیدهای لیپیدی می تواند نمونه ای از دلایل آسیب به غشاها و آنزیم های سلولی باشد. این و سایر عوامل بیماری زا مانع حمل و نقل گلوکز به سلول ها ، تشکیل cAMP ، انتقال انتقال غشاء یون های Ca 2+ و Mg 2+ می شوند که برای تحقق اثرات داخل سلولی انسولین ضروری هستند.
عوامل خطر دیابت
تعداد زیادی از عوامل خطر برای دیابت شناخته شده است. موارد زیر از اهمیت بالینی بالایی برخوردار هستند:
Ú اضافه وزن چاقی در بیش از 80٪ بیماران مبتلا به NIDDM تشخیص داده می شود. این مقاومت به انسولین کبد ، چربی و سایر بافتهای هدف انسولین را افزایش می دهد ،
hy هایپرلیپیدمی مداوم و قابل توجه. هر دو عامل تولید هورمونهای ضد هورمونی و قند خون را تحریک می کنند. این به نوبه خود ، سنتز انسولین توسط سلولهای b را فعال می کند و منجر به "کاهش" و آسیب آنها می شود ،
hy فشار خون شریانی ، که منجر به نقض میکروسیرکولاسیون در لوزالمعده ،
pred مستعد ارثی یا مادرزادی. اعتقاد بر این است که ژنهای HLA در بیماران مبتلا به دیابت سرکوب کننده سیستم ایمنی مستعد هستند. در بیماران مبتلا به NIDDM ، مستعد ابتلا به دیابت چند ژن است. در صورت وجود دیابت در یکی از والدین ، نسبت فرزندان بیمار آنها به افراد سالم می تواند 1: 1 باشد ،
Ú واکنشهای استرس مکرر. آنها با افزایش مداوم در سطح هورمونهای ضد بارداری همراه هستند.
تركیب چندین عامل خطری كه در بالا به آنها اشاره شد ، احتمال ابتلا به دیابت را 20 تا 30 برابر افزایش می دهد.
پاتوژنز دیابت
اساس پاتوژنز دیابت قندی یا کمبود مطلق انسولین (که در آن IDDM ایجاد می شود) یا کمبود اثر انسولین (که منجر به NIDDM می شود) است.
بیماری زایی دیابت به دلیل کمبود انسولین مطلق (کمبود انسولین مطلق)
پیوندهای اصلی در پاتوژنز کمبود انسولین مطلق در شکل 9-8 نشان داده شده است.
طرح S! شکل "برنج -9-8" را وارد کنید
شکل 9-8. پیوندهای اصلی در پاتوژنز کمبود انسولین مطلق است.
در بیشتر موارد (احتمالاً حتی در همه) ، پاتوژنز کمبود انسولین مطلق یک پیوند کلیدی مشترک دارد: فرآیند خودآزارشی سیستم ایمنی بدن(شکل 9-9). این روند آسیب تدریجی قسمت عایق پانکراس معمولاً چندین سال طول می کشد و با تخریب تدریجی سلولهای b همراه است.
علائم دیابت ، به طور معمول ، هنگامی ظاهر می شود که تقریباً 75-80٪ از سلولهای ب از بین بروند (می توان آنها را در برابر شرایط "تحریک کننده" مختلف تشخیص داد - بیماری ها ، مسمومیت ها ، استرس ، اختلالات متابولیسم کربوهیدرات ، پرخوری و سایر غدد درون ریز). 20-25٪ سلولهای باقی مانده معمولاً در طی 2-3 سال آینده نابود می شوند.
در بیمارانی که از دیابت درگذشت ، وزن لوزالمعده به طور متوسط 40 گرم است (80-85 گرم طبیعی است). در این حالت ، توده سلولهای b (در افراد سالم حدود 850 میلی گرم) ناچیز است یا مشخص نمی شود.
طرح S! شکل "برنج -9-9" را وارد کنید
شکل 9-9 پیوندهای اصلی پاتوژنز خودکارآزارشی خود ایمنی دیابت.
پیوندهای زیر از مهمترین پیوندها در مکانیسم توسعه نوع خود ایمنی قند ایمنی دیابت است: (شکل 9-9 را ببینید):
Ú ورود به بدنافراد مستعد ژنتیکی حامل بیگانه Ag. غالباً این ویروس ها هستند ، و معمولاً میکروارگانیسم های دیگر ،
Ú جذب آنتی ژن خارجی سلولهای حاوی آنتی ژن ، پردازش یک ناقل آنتی ژن و ترکیب آن با فشار خون بالا (HLA) فشار خون بالا (لنفوسیتهای T) ،
Ú تشکیل آنتی بادی های اختصاصی و لنفوسیت های فعال در برابر فشار خون بالا,
Ú اثر آنتی بادی ها و لنفوسیت های فعال بر فشار خون بالا(با تخریب و دفع آن از بدن با مشارکت فاگوسیت ها) ، و همچنین ساختارهای آنتی ژنبو فریزرداشتن یک ساختار مشابه با فشار خون خارجی. فرض کنید پروتئین با وزن مولکولی 64 کیلو دالتون می تواند چنین فشارخون درون زا شبیه یک خارجی باشد. سلولهای حاوی چنین AH توسط سیستم IHD بدن مورد حمله قرار می گیرند ، که آن را خارجی می دانند. از این پدیده به عنوان "پاسخ ایمنی متقاطع" یاد می شود. در طی این واکنش سلولهای b از بین می روند و پروتئین های فردی با دژنراسیون و تبدیل به اتوژنتیک می شوند ،
Ú جذب ، پردازش ، و ارائه به لنفوسیتهای فشار خون بالا هر دو و autantigens سلولهای تازه تشکیل شده سلولهای b توسط مونوسیتها / ماکروفاژها - سایپرز ، باشگاه دانش. فرآيند خودكارآمدي ايمني با سنتز و انتقال به سطح سلول هاي B آسيب ديده فشار خون بالاي کلاس هاي HLA I و II ، تقويت مي شود. این AH ها لنفوسیت های T یاور را تحریک می کنند و به عنوان یک نتیجه ، تولید Ig خاص و تمایز لنفوسیت های T سیتوتوکسیک ایجاد می کنند. در این راستا ، خودرفتاری سیستم ایمنی در برابر سلولهای بتای خود در حال افزایش است. مقیاس خسارت دستگاه جزایر نیز افزایش می یابد.
Ú مهاجرت به مناطق سلولهای ب آسیب دیده و از بین رفته از لوزالمعده فاگوسیتها - سایپرز ، باشگاه دانش. آنها با مشارکت آنزیم های لیزوزوم ، گونه های واکنش دهنده اکسیژن و پراکسیدهای لیپیدی ، رادیکال های آزاد مواد آلی ، سایتوکاین ها (به عنوان مثال TNF-a ، IL1) سلول های B را نابود می کنند.
Ú رهاسازی پروتئین های "بیگانه" از سلولهای B نابود شده برای سیستم ایمنی بدن(به طور معمول آنها فقط داخل سلولی هستند و وارد خون نمی شوند): شوک گرما ، گانگلیوزیدهای سیتوپلاسمی ، پروینسولین ،
Ú جذب ماکروفاژ پروتئین های سیتوپلاسمی در مورد این پروتئینبسلول ها ، پردازش و ارائه آنها به لنفوسیت ها این باعث می شود قسمت بعدی (و سپس بارها و بارها تکرار شده) حمله ایمنی با از بین بردن تعداد اضافی سلول های ب. با کاهش جرم آنها به 75-80٪ از نرمال ، علائم بالینی "ناگهان" دیابت ظاهر می شود.
علائم فعال شدن سیستم نظارت بر سیستم ایمنی بدن با توجه به سلولهای b ممکن است با گذشت زمان از بین برود. با از بین رفتن سلولهای b ، انگیزه واکنش واکنش تهاجمی سیستم ایمنی بدن کاهش می یابد. بنابراین ، سطح آنتی بادی های فشار خون بالا فشار خون سلول های ب پس از اولین تشخیص آنها پس از 1-1.5 گرم به طور قابل توجهی کاهش می یابد.
پاتوژنز کمبود انسولین مطلق ناشی از عوامل شیمیاییدر شکل 9-10 نشان داده شده است.
طرح S! شکل "برنج -9-10" را وارد کنید
شکل 9-10 پیوندهای اصلی در پاتوژنز دیابت تحت اثر عوامل شیمیایی لوزالمعده است.
مکانیسم توسعه کمبود انسولین مطلق ناشی از عوامل فیزیکیدر شکل 9-11 نشان داده شده است.
طرح S! شکل "برنج -9-11" را وارد کنید
شکل 9-11. پیوندهای اصلی در پاتوژنز دیابت تحت تاثیر عوامل بیماری زا فیزیکی است.
پاتوژنز دیابت به دلیل کمبود اثر انسولین (کمبود نسبی انسولین)
ایجاد دیابت به دلیل کمبود اثر انسولین در حین رشد طبیعی یا حتی افزایش سنتز سلولهای ب و افزایش آن به داخل خون رخ می دهد (به این نوع دیابت به عنوان NIDDM گفته می شود).
دلایل کمبود نسبی انسولین به شرح زیر است..
· عوامل ضد و نقیض.
à انسولیناز. دلایل فعال شدن بیش از حد انسولیناز ممکن است افزایش در گلوکوکورتیکوئیدهای خون و / یا STH (که اغلب در بیماران مبتلا به دیابت مشاهده می شود) ، و همچنین کمبود یون های روی و مس ، که به طور معمول فعالیت انسولیناز را کاهش می دهند. با توجه به اینکه انسولیناز در دوران بلوغ شروع به سنتز شدید سلولهای کبدی می کند ، این مکانیسم یکی از پیوندهای مهم در پاتوژنز دیابت نوجوانان است.
à آنزیم های پروتئولیتیک. آنها می توانند از کانونهای گسترده التهاب ناشی شده و انسولین را از بین ببرند (به عنوان مثال ، با خلط ، پریتونیت ، عفونت سطح سوختگی).
à آنتی بادی های انسولین به عنوان پروتئین.
à موادی که مولکولهای انسولین را به هم وصل می کنند و از این طریق ، تعامل آن با گیرنده ها را مسدود می کند. آنها شامل می شوند مهار کننده های انسولین پلاسما طبیعت پروتئین (به عنوان مثال ، کسری از گلوبولین ها) و ب-لیپوپروتئین ها. انسولین مرتبط با پروتئین های پلاسما ، به جز بافت چربی ، فعالیت خود را در تمام بافت ها نشان نمی دهد. در حالت دوم شرایطی برای جدا شدن مولکول پروتئین و تماس انسولین با گیرنده های خاص ایجاد می شود. سنتز B-LP در مقدار افزایش یافته در بیماران با تولید بیش از حد STH مشاهده می شود. b-LP ها یک مجموعه مولکولی بزرگ با انسولین را تشکیل می دهند ، در این ترکیب انسولین قادر به تعامل با گیرنده خود نیست.
· اثر انسولین را در بافتهای هدف از بین ببرید یا کاهش دهید. از بین بردن یا کاهش اثرات انسولین بر روی بافت هدف به دلیل اثر قند خون هورمونهای اضافی - آنتاگونیست های متابولیک انسولین - حاصل می شود. اینها شامل کاتکول آمین ها ، گلوکاگون ، گلوکوکورتیکوئیدها ، STH و هورمون های تیروئید حاوی ید است. هایپرگلیسمی طولانی مدت و قابل توجه باعث افزایش تولید انسولین توسط سلولهای ب می شود. با این حال ، این ممکن است برای عادی سازی HPA ، به اندازه کافی نباشد بیش فعالی طولانی مدت جزایر پانکراس منجر به آسیب به سلولهای ب می شود.
· افزایش مقاومت به انسولین سلول ها. مقاومت به انسولین با اختلال در تحقق اثر انسولین در سطح سلولهای هدف مشخص می شود. مکانیسم گیرنده و گیرنده این پدیده شرح داده شده است.
à مکانیسم های گیرنده برای تشکیل مقاومت به انسولین افزایش یافته است.
Ä "غربالگری" (بسته شدن) گیرنده های انسولین با آنتی بادی بر روی آنها. دومی به طور خاص با پروتئینهای گیرنده ها و / یا ناحیه گیرنده واکنش نشان می دهند. در این حالت ، مولکول های Ig باعث تعامل با انسولین و گیرنده آن نمی شوند.
Ä حساسیت زدایی سلولهای هدف به انسولین. این بیماری به دلیل افزایش طولانی مدت غلظت انسولین در خون و بینابینی ایجاد می شود.حساسیت زدایی سلول ها نتیجه افزایش تعداد گیرنده های انسولین با میل کم در سطح سلول و یا کاهش تعداد کل گیرنده های انسولین است. بیشتر اوقات ، این در افراد مبتلا به پرخوری مشاهده می شود که باعث تولید بیش از حد انسولین می شود.
Ä تخریب و / یا تغییر در ساختار گیرنده ها انسولین این به دلیل عملکرد آنتی بادی های ضد عفونی کننده (به عنوان مثال با تغییر در ساختار گیرنده سنتز می شود ، در نتیجه اتصال به آن به شکل هاپتن دارو یا سموم ، تشکیل بیش از حد رادیکالهای آزاد و محصولات لیپوپراکسید در حین هیپوکسیکمبود آنتی اکسیدان ها - توکوفرول ها ، اسید اسکوربیک و غیره ، نقایص ژنرمزگذاری سنتز پلی پپتیدهای گیرنده انسولین
à مکانیسم های گیرنده پس از تشکیل مقاومت به انسولین افزایش یافته است.
Ä فسفوریلاسیون اختلال در پروتئین کیناز سلولهای هدف، که فرآیندهای داخل سلولی متابولیسم گلوکز را مختل می کند.
Ä وجود نقص در انتقال دهنده های گلوکز transmembrane در سلول های هدف. انتقال اختلال در انتقال قند خون در بیماران مبتلا به دیابت به همراه ترکیب چاقی تشخیص داده می شود.
تظاهرات دیابت
دیابت در 2 گروه از اختلالات مرتبط با خود بروز می کند:
Ú اختلالات متابولیک. مهم است که به یاد داشته باشید که بیماران مبتلا به دیابت علائم ناامیدی را نشان می دهند انواع متابولیسمهمانطور که از نام آن پیداست ، فقط کربوهیدرات نیست ،
Ú آسیب شناسی بافتها ، اندامها ، سیستمهای آنها. هم این موضوع و هم دیگر منجر به اختلال در فعالیت حیاتی ارگانیسم به طور کلی می شود.
اختلالات متابولیک در دیابت
اختلالات متابولیک اصلی در دیابت در شکل 9-12 نشان داده شده است.
طرح S! شکل "برنج -9-12" را وارد کنید
شکل 9-12. تظاهرات اصلی اختلالات متابولیک در دیابت است.
تاریخ اضافه شده: 2016-11-24 ، بازدید: 685 | نقض حق چاپ
چه عواملی باعث عدم وجود هورمون در بدن می شود؟
نشانه اصلی کمبود انسولین در بدن افزایش سطح گلوکز در خون است. این خود را در قالب علائم مختلف بروز می دهد. علائم اصلی کمبود انسولین در بدن عبارتند از:
- تکرر ادرار
- تشنگی مداوم
- اختلال خواب
- تحریک پذیری بدون هیچ دلیلی
- تحریک پذیری افزایش یافته است.
 لازم به ذکر است که انسولین باعث می شود سلول ها در برابر گلوکز نفوذ بیشتری داشته باشند. در نتیجه ، تولید پلی ساکارید گلیکوژن افزایش می یابد ، که شکل اصلی ذخیره سازی کلیه ذخایر گلوکز موجود است.
لازم به ذکر است که انسولین باعث می شود سلول ها در برابر گلوکز نفوذ بیشتری داشته باشند. در نتیجه ، تولید پلی ساکارید گلیکوژن افزایش می یابد ، که شکل اصلی ذخیره سازی کلیه ذخایر گلوکز موجود است.
باید درک کنید که کمبود انسولین به دلیل تولید ناکافی این هورمون اتفاق می افتد. دو نوع اصلی چنین نارسایی وجود دارد. در ادامه هر یک از آنها با جزئیات توضیح داده شده است. درک این نکته ضروری است که برای هر نوع خاص از دیابت ، کمبود هورمون خاص خود ذکر شده است. فرض کنید ، هنگام تشخیص دیابت درجه یک ، به وجود نقص مطلق توجه می شود. در این حالت ، بدون تزریق این هورمون نمی توانید انجام دهید.
پس از بروز کمبود مطلق انسولین ، بازیابی روند طبیعی تولید انسولین تقریبا غیرممکن است. بیماران تزریق یک آنالوگ هورمون را تجویز می کنند و او به یک تزریق ثابت تغییر می کند.
با این تشخیص ، پیروی از یک رژیم غذایی مناسب و داشتن یک سبک زندگی سالم بسیار حائز اهمیت است.
انواع کمبود انسولین
همانطور که در بالا ذکر شد ، انواع مختلفی از خرابی وجود دارد:
- لوزالمعده
- لوزالمعده نیست.
در حالت اول ، در نتیجه تغییرات خاصی که در لوزالمعده ، در سلولهای آن رخ می دهد ، بوجود می آید. در حالت دوم ، نقص در لوزالمعده را نمی توان علت این بیماری دانست.
به طور معمول ، نوع دوم نارسایی در بیمارانی که از دیابت نوع 2 رنج می برند مشاهده می شود. در دیابت قند نوع دوم ، لازم نیست دوز اضافی انسولین به بدن وارد شود ، لوزالمعده آن را در مقادیر کافی تولید می کند. با وجود کمبود انسولین غیر لوزالمعده ، موقعیت هایی اغلب رخ می دهند که هورمون انسولین به مقدار زیادی ترشح شود ، اما سلول ها و بافت ها آن را به درستی درک نمی کنند.
نارسایی لوزالمعده توسط برخی تغییرات پاتولوژیک در سلولهای بتا غده ایجاد می شود که منجر به این واقعیت می شود که این سلول ها سنتز هورمون را متوقف کرده یا آن را به شدت کاهش می دهند. تغییرات پاتولوژیک در ساختارهای سلولی سلولهای بتا عامل ایجاد دیابت نوع 1 در انسان است که وابسته به انسولین است.
کمبود انسولین مطلق در دیابت نوع یک رخ می دهد ، و کمبود نسبی انسولین بیشتر در بیمارانی که از دیابت نوع 2 رنج می برند مشاهده می شود.
علل اصلی بروز این بیماری چیست؟
واضح است که چنین تغییراتی در خود رخ نمی دهند. این وضعیت مقدم بر تغییرات خاصی است که در بدن هر فرد رخ می دهد. بر این اساس ، دلیل بروز هرگونه کمبود انسولین در نظر گرفته شده است:
- مضرات ارثی ، به ویژه اگر در خانواده خویشاوندانی وجود داشته باشند که از بیماری دیابت رنج می برند.
- هرگونه فرآیند التهابی در لوزالمعده یا مثانه.
- انواع آسیب های لوزالمعده ، به عنوان مثال ، هرگونه عمل بر روی این اندام.
- تغییرات اسکلروتیک در عروق ، باعث نقض روند گردش خون می شود و می تواند باعث اختلال در عملکرد خود ارگان شود.
- ممکن است به دلیل سنتز نادرست آنزیمها یک وضعیت مشابه بوجود بیاید.
- یکی دیگر از دلایل مزمن می تواند هر بیماری مزمن باشد که به نوبه خود منجر به تضعیف شدید سیستم ایمنی بدن انسان می شود.
- نباید فراموش کنیم که هرگونه استرس یا خراب شدن عصبی می تواند باعث عدم وجود انسولین در بدن شود.
- فعالیت بدنی بیش از حد یا برعکس ، تغییر شدید در شیوه زندگی فعال به حالت کم تحرک.
- هرگونه نئوپلاسم در لوزالمعده نیز می تواند باعث بروز چنین علامتی شود.
درک این نکته حائز اهمیت است که اگر روی و پروتئین ها در بدن کافی نباشند ، اما برعکس آهن بیش از حد است ، در صورت عدم انسولین کافی ، وضعیتی به وجود می آید. این وضعیت بسیار ساده توضیح داده می شود ، کل نکته این است که روی ، و همچنین تعدادی از عناصر دیگر ، در تجمع انسولین در خون و همچنین انتقال مناسب آن به خون نقش دارند. خوب ، اگر در بدن خیلی کوچک باشد ، مشخص است که کمبود انسولین وجود دارد یا به سادگی وارد جریان خون نمی شود و عملکردهای آنی را انجام نمی دهد.
اگر در مورد آهن صحبت کنیم ، بیش از حد آن در بدن نیز برای سلامتی بسیار مناسب نیست. مسئله این است که بار اضافی بر بدن وارد می کند. در نتیجه ، کاهش سنتز انسولین وجود دارد.
قطعاً بدن از جدا شدن کامل آن متوقف نمی شود ، اما اطمینان از این که تمام مراحل در سطح مناسب انجام می شوند ، کافی نیست.
علائم کمبود انسولین
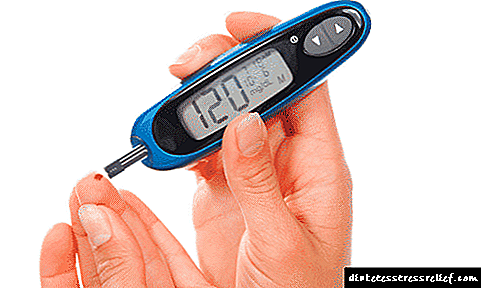
 یکی از مهمترین علائم وجود دارد که نشان می دهد این بیمار کمبود انسولین دارد. این البته یک سطح گلوکز بالا است. به عبارت دیگر ، به این بیماری هیپرگلیسمی گفته می شود. بدترین حالت این است که این علائم حتی وقتی مرحله دیابت در سطحی است که تزریق انسولین به سادگی قادر به انجام آن نیست ، خود را نشان می دهد.
یکی از مهمترین علائم وجود دارد که نشان می دهد این بیمار کمبود انسولین دارد. این البته یک سطح گلوکز بالا است. به عبارت دیگر ، به این بیماری هیپرگلیسمی گفته می شود. بدترین حالت این است که این علائم حتی وقتی مرحله دیابت در سطحی است که تزریق انسولین به سادگی قادر به انجام آن نیست ، خود را نشان می دهد.
اگرچه علائم دیگری نیز وجود دارد که نشان می دهد فرد کمبود انسولین دارد. این علائم عبارتند از:
- دفع ادرار بسیار مکرر ، حتی در هنگام شب اصرار متوقف نمی شود.
- احساس مداوم تشنگی ، در روزی که بیمار می تواند تا سه لیتر مایعات بنوشد.
- وخیم تر شدن وضعیت پوست.
- طاسی جزئی ممکن است.
- نقص بینایی.
- تورم اندامها.
- زخم های ضعیف بدن را بهبود می بخشد.
درک این نکته حائز اهمیت است که اگر به موقع درمان را شروع نکنید ، ممکن است خطر ابتلا به کما دیابتی وجود داشته باشد. این مشخصه برای بیمارانی است که از دیابت نوع 1 رنج می برند و تزریق آنالوگ انسولین نمی کنند.
برای جلوگیری از چنین عواقبی ، کافی است که به طور مرتب تحت معاینه متخصص غدد داخلی و همچنین میزان گلوکز خون قرار بگیرید.
اگر او شروع به خارج از مقیاس کرد ، یعنی در سطح ده میلی مول در لیتر یا بیشتر است ، پس فوراً نیاز به شروع درمان دارد.
چرا کمبود انسولین رخ می دهد؟
اولین دلیل عدم بروز انسولین تخطی از فرآیندهای متابولیکی در بدن تلقی می شود. بیشتر بیماران تمایل ارثی به چنین تخلفی دارند و علاوه بر این ، شیوه زندگی نادرستی را نیز در پیش می گیرند. در نتیجه دیابت ایجاد می شود.
دلایل اصلی شروع کمبود انسولین به شرح زیر است:
- غذای بسیار زیادی که از کربوهیدراتهای اشباع شده باشد.
- در شرایطی که پزشک دارویی را برای کاهش قند خون تجویز کرده است و بیمار مصرف آن را فراموش کرده است ، می توان قند خون ایجاد کرد.
- استرس
- پرخوری
- فرآیندهای التهابی همزمان و سایر عفونت ها.
این مهم است که بدانید در صورت عدم شروع به موقع درمان ، چه عواقبی ممکن است داشته باشد. یکی از پیامدهای اصلی کما محسوب می شود. اما جنبه های منفی دیگری نیز وجود دارد که می تواند مثلا کتواسیدوز رخ دهد. در این حالت استون بیش از حد در ادرار ثابت می شود.
همچنین لازم به ذکر است که علائم مشابهی نیز در کودکان می تواند رخ دهد. فقط بچه ها این لحظه ها را سخت تر تجربه می کنند. این در شرایطی است که برخلاف بزرگسالان ، آنها نمی توانند به طور مستقل سطح قند در بدن خود را کنترل کنند ، علائم را نمی فهمند ، بنابراین ممکن است برخی از علائم بارز قند خون در دیابت نوع 2 را از دست دهند.
همیشه باید به یاد داشته باشید که اگر کودک قبل از غذا میزان قند ثابت 6.5 میلیمول در لیتر یا 8.9 بعد از خوردن غذا ، در هر زمان ممکن است رخ دهد.
به خصوص باید با دقت کنترل شود کودکانی که دچار بیماریهای عفونی مختلف شده اند یا وزن کودک در بدو تولد بیش از یک و نیم کیلوگرم نبوده است.
اگر وضعیت کاملاً بحرانی شود ، می توان خونریزی در مغز یا ورم شدید بدن را ثبت کرد. به همین دلیل والدین باید به کودک یاد دهند که بر تغذیه آنها نظارت کند و تمام فعالیت های بدنی لازم و همچنین رژیم صحیح را برای او ترتیب دهد.
در هنگام شناسایی هایپرگلیسمی چه چیزی را باید بدانید؟
 همانطور که گفته شد ، کمبود انسولین در بدن منجر به این واقعیت می شود که قند خون چندین بار افزایش می یابد. در برابر این زمینه ، ممکن است قند خون بروز کند. و او ، همانطور که می دانید منجر به اغما می شود.
همانطور که گفته شد ، کمبود انسولین در بدن منجر به این واقعیت می شود که قند خون چندین بار افزایش می یابد. در برابر این زمینه ، ممکن است قند خون بروز کند. و او ، همانطور که می دانید منجر به اغما می شود.
اما ، در میان موارد دیگر ، قند خون همچنین به این واقعیت کمک می کند که آب اضافی موجود در بدن بلافاصله از جریان خون وارد جریان خون شود.
در نتیجه ، بافت ها بدون رطوبت مواد مغذی باقی می مانند ، بنابراین فرد شروع به شدت احساس تشنگی می کند. علاوه بر این ، پوست شروع به خشک شدن و لایه برداری می کند ، مو و ناخن رو به وخامت می رود.
با وجود قند خون ، یک ادرار وجود قند را نشان می دهد.
البته از همه این عواقب می توان جلوگیری کرد. اما فقط در صورت شروع به موقع درمان این علائم. روند درمان به شرح زیر است:
- تشخیص کامل بیماری.
- تعیین درجه بیماری یعنی نوع دیابت.
- تشخیص سایر علائم و عوارض جانبی احتمالی
- تجویز داروهای برای درمان.
اگر همه چیز با سه نکته اول مشخص است ، باید مورد دوم با جزئیات بیشتری مورد بررسی قرار گیرد. اگر درجه بیماری نیازی به انتصاب آنالوگ انسولین ، که به بدن تزریق می شود ، نیازی به توقف داروهای قرص را ندارد. البته اکنون نام بردن از هیچ دارویی منطقی نیست ، زیرا فقط پزشک آنها را تجویز می کند و شما نباید بدون تجویز آنها شروع به مصرف آنها کنید.
روش های درمانی دیگر
 البته علاوه بر داروها ، روشهای مختلف جایگزینی نیز در درمان این بیماری به خوبی کمک می کند. اما ، البته ، آنها فقط می توانند با درمان اصلی ترکیب شوند ، نباید به این واقعیت اعتماد کنید که آنها می توانند به طور کامل جایگزین درمان دارویی شوند.
البته علاوه بر داروها ، روشهای مختلف جایگزینی نیز در درمان این بیماری به خوبی کمک می کند. اما ، البته ، آنها فقط می توانند با درمان اصلی ترکیب شوند ، نباید به این واقعیت اعتماد کنید که آنها می توانند به طور کامل جایگزین درمان دارویی شوند.
به عنوان مثال ، مشارکت در تربیت بدنی ضرری ندارد. ورزش مناسب می تواند به بازگرداندن فرایند تولید انسولین کمک کند. چنین فعالیت بدنی همچنین به کاهش وزن کمک خواهد کرد. در مرحله دوم دیابت ، بیماران اغلب علائم منفی مانند چاقی را تجربه می کنند.
به طور جداگانه ، شما باید روی تغذیه متمرکز شوید. یعنی تغذیه کسری. بهتر است روزانه حدوداً پنج بار غذا بخورید که قسمتهای آن اندک باشد.
توزیع یکنواخت کربوهیدرات هایی که در مواد غذایی و فعالیت های بدنی مصرف می شوند بسیار مهم است.
پزشکان توصیه می کنند رژیم غذایی مانند این را دنبال کنید:
- غذای شیرین را کاملاً رد کنید (بهتر است غذاهایی را که حاوی شکر نیستند اما سوربیتول یا زایلیتول و سایر جایگزین ها مصرف کنید) مصرف کنید.
- شما باید خود را محدود به غذاهای نشاسته ای کنید.
- غذاهای سرخ شده نیز بد هستند.
- در مورد مایع گوشتی قوی نیز همین کار را می کند.
تمام محصولاتی که حاوی ویتامین A ، B ، C و همچنین محصولاتی هستند که سرشار از پروتئین هستند ، مفید خواهند بود. خوب ، فراموش نکنید که رژیم غذایی می تواند شامل موارد زیر باشد:
اگر درمورد طب سنتی صحبت کنیم ، آنگاه آبگوشت هایی از گیاهانی مانند زرشک ، زغال اخته ، قرنیه ، ترشک و تاک ماگنولیای چینی مناسب هستند.
اگر دیابت در مراحل اولیه توسعه است ، پس از دنبال کردن یک رژیم غذایی مناسب و حفظ یک سبک زندگی سالم ، روند طبیعی تولید انسولین را بازیابی می کند. و از این طریق احتمال ایجاد مرحله جدیدی از بیماری کاهش می یابد.
چگونه به سرعت یک وضعیت بدتر را تشخیص دهیم؟
هایپرگلیسمی یکی از دشوارترین اثرات کمبود انسولین است. و هرچه زودتر تشخیص این وخامت امکان پذیر باشد ، اصلاح سریعتر وضعیت و نجات جان بیمار سریعتر خواهد بود.
علائم اصلی فیزیولوژیکی در نظر گرفته شده است:
- سرگیجه شدید ،
- رنگ پریدگی پوست ،
- تعریق سنگین
- بیمار احساس خستگی بسیار می کند
- لرزش شروع می شود
- بینایی به شدت خراب می شود ،
- گرفتگی ممکن است شروع شود
- احساس گرسنگی شدید وجود دارد ،
- تپش قلب
بدترین علامت کما است. در این حالت بستری فوری بیمار و اتخاذ اقدامات فوری فوری مورد نیاز است.
سخت ترین کار مقابله با چنین شرایطی برای افراد مجرد است. اگر آنها نمی دانند که از کمبود انسولین رنج می برند ، در هر زمان ممکن است چنین خرابی رخ دهد. مهم است که در این حالت شخصی در همین نزدیکی باشد که بتواند به آنها کمک کند و با آمبولانس تماس بگیرد. اگر فردی به تنهایی باشد ، پس باید در اولین علامت امتحان کنید ، با پزشک تماس بگیرید.
اما مطمئناً برای جلوگیری از چنین شرایطی بهتر است به طور مرتب تحت معاینه متخصص قرار بگیرید و از وجود هرگونه انحراف در سلامتی خود تشخیص دهید. در این حالت می توان از عوارض شدید جلوگیری کرد. ویدئو در این مقاله همه چیز راجع به انسولین برای شما تعریف می کند.