دیابت نوع 2
دیابت نوع 1 وابسته به انسولین نوعی اختلال مزمن است که به دلیل مقدار کافی انسولین سنتز شده توسط سلولهای لوزالمعده ایجاد می شود. دیابت نوع 2 با نقض فرایندهای متابولیک مشخص می شود ، در حالی که بافت ماهیچه ای از گلوکز مصون می شود ، در نتیجه این ماده در خون تجمع می یابد. صرف نظر از نوع بیماری ، دیابت در معرض عوارض جدی است که در صورت عدم رعایت توصیه های درمانی ایجاد می شود.
اپیدمیولوژی
شیوع دائما در حال رشد است. سازمان بهداشت جهانی (WHO) از افزایش طولانی مدت تعداد مبتلایان به دیابت در جهان به 300-350 میلیون در 15-25 سال پیش بینی کرده است. این با تغییر در ترکیب سنی جمعیت و شهرنشینی مداوم توضیح داده می شود.
تعداد بحرانی شیوع دیابت نوع 2 در کشورهای توسعه یافته مشاهده شده است. هر چه شمال عرض جغرافیایی بیشتر باشد ، بیماران بیشتری با اختلال در متابولیسم کربوهیدرات ها روبرو هستند.
مشخصات ملی مشخص شده از بروز. بنابراین ، شیوع به ویژه در بین سرخپوستان پیما و مکزیکی ها بسیار زیاد است. در هر جمعیت ، افراد مسن بیشتر بیمار می شوند. در بین بزرگسالان ، در 10٪ از معاینات ، دیابت نهفته یا آشکار مشاهده می شود. در افراد بالای 65 سال ، شیوع به 20٪ می رسد. بعد از 75 سال افزایش جدی در بروز مشاهده می شود.
در سال های اخیر ، روند خطرناک دیگری ذکر شده است - "جوان سازی" قابل توجه از سن بروز دیابت نوع 2. اگر پیش از این بیماری عملاً در افراد زیر 40 سال رخ نمی داد ، اکنون به طور مرتب با موارد بیماری در نوجوانان و حتی کودکان تشخیص داده می شود.
در مردان ، دیابت نوع 2 کمتر از زنان مشاهده می شود.
عوامل اتیولوژیکی
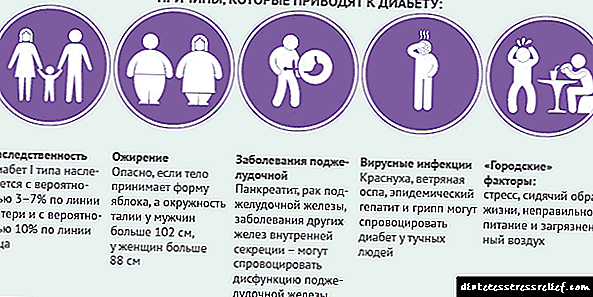
چندین عامل اتیولوژیک در بروز یک اختلال متابولیک روشن نقش دارند. دیابت به دلیل:
- مستعد ژنتیکی
- اختلالات رشد داخل رحمی ،
- سن پیشرفته
- چاقی
- عدم تحرک جسمی
- غذای اضافی
وراثت نامطلوب
ثابت شده است که وراثت بروز 50-70 را تعیین می کند. اگر یکی از والدین مبتلا به دیابت نوع 2 بود ، احتمال مواجهه با همان مشکل به 1: 2 می رسد. خطر بیماری در دوقلوهای یکسان به 1: 9 می رسد.
دیابت با ترکیبی از ژنهای مختلف مشخص می شود. هر یک از نشانگرها 5 تا 15 درصد خطر ابتلا به بیماری را افزایش می دهد. بیماران ممکن است ترکیبات بسیار متفاوتی از مکانهای ژنتیکی مرتبط با دیابت نوع 2 داشته باشند.
به طور بالقوه ، توسعه این بیماری توسط ژن ها تحت تأثیر قرار می گیرد:
- تعیین سنتز و ترشح انسولین ،
- مسئول حساسیت بافتها به انسولین است.
در حال حاضر مشخص شده است که مارکرهای نامطلوب ژن خطر ابتلا به دیابت را تا 35/147 درصد افزایش نمی دهند:
تمام این مکانها در درجه اول مسئول سنتز و ترشح انسولین هستند.
اختلالات پری ناتال
دوره داخل رحمی در طول زندگی در سلامت انسان منعکس می شود. مشخص است که اگر پسری با وزن کم بدن متولد شده باشد ، احتمالاً احتمال ابتلا به دیابت نوع 2 بسیار زیاد است. اگر وزن هنگام تولد بیش از حد طبیعی باشد ، احتمالاً اختلال در متابولیسم کربوهیدرات در بزرگسالی نیز افزایش می یابد.
وزن کم نوزاد (حداکثر 8/3 تا 8/2 کیلوگرم) اغلب نشانگر سوء تغذیه در دوره قبل از تولد است. این عامل در تشکیل یک متابولیسم ویژه "اقتصادی" تأثیر دارد. چنین افرادی در ابتدا مقاومت به انسولین بالاتری دارند. با گذشت سالها ، یک متابولیسم "اقتصادی" منجر به ایجاد چاقی ، دیابت نوع 2 ، آترواسکلروز و فشار خون بالا می شود.
اضافه وزن هنگام تولد (بیش از 4/4 کیلوگرم) نشان دهنده نقض متابولیسم کربوهیدرات در مادر است. چنین زنها ژن های بد را به فرزندان خود منتقل می کنند. خطر دیابت نوع 2 در کودک حداکثر 50٪ (در طول زندگی) است.
وزن و نسبت بدن به شدت بر ابتلا به دیابت نوع 2 تأثیر می گذارد.
وزن طبیعی بدن با شاخص 5/18 تا 24.9 کیلوگرم در مترمربع مطابقت دارد. اگر BMI با وزن 29-29.9 کیلوگرم بر متر مکعب باشد ، در مورد اضافه وزن صحبت می کنند.
3 درجه چاقی وجود دارد:
- 1 درجه (30-34.9 کیلوگرم در مترمربع) ،
- 2 درجه (35-39.9 کیلوگرم در مترمربع) ،
- 3 درجه (بیش از 40 کیلوگرم در مترمربع).
BMI در مردان با محدودیت های جزئی قابل استفاده است. نمی توان چاقی را در افراد مسن و در ورزشکارانی که توده بزرگی از بافت عضلانی دارند مشخص کرد. برای این دسته از بیماران صحیح تر است که از روش محاسبه درصد بافت چربی با استفاده از کالیپرومتری استفاده شود.
بعد از گذشت 30 سال ، بسیاری از مردان وزن بیشتری در بدن به دست می آورند. معمولاً ، جنس قوی تر توجه کمتری به غذاهای پر کالری و حتی ورزش می کند. به طور سنتی ، وزن بیش از حد اندک در بزرگسالان یک مضر محسوب نمی شود.
برای ایجاد دیابت نقش زیادی در فیزیک بازی می شود. بیشتر مردان مستعد چاقی شکم هستند. با این گزینه ، بافت چربی بیشتر در شکم فرو می رود. اگر مردی بیش از 96 سانتی متر حجم کمر داشته باشد ، پس از آن چاقی شکمی تشخیص داده می شود. در افرادی که چنین جسمی دارند ، خطر ابتلا به دیابت 20 برابر بیشتر از میانگین است.
فعالیت بدنی کم
عدم ورزش یکی از ویژگی های یک سبک زندگی شهری است. مردان اغلب درگیر کار ذهنی هستند.
فعالیت بدنی پایین تر از حد لازم است:
- به دلیل کمبود وقت آزاد ،
- محبوبیت کم ورزش ،
- در دسترس بودن زیاد وسایل نقلیه عمومی و خصوصی.
به طور متوسط ، یک روستایی در روز به 3500-4500 کیلو کالری نیاز دارد. این میزان انرژی است که انسان در کار روزانه در روستا می گذرد. برای یک ساکن شهر ، نیاز به انرژی بسیار کمتر است. معمولاً یک کارگر اداری روزانه 2000 تا 3000 کیلو کالری مصرف می کند.
فعالیت بدنی به حفظ متابولیسم طبیعی کمک می کند. مشخص شده است که طی 12 ساعت پس از آموزش ، تعداد بیشتری گیرنده انسولین روی غشای سلولی همچنان ادامه دارد. بافت ها حساسیت آنها به انسولین را افزایش می دهند ، زیرا نیاز آنها به گلوکز افزایش می یابد.
پاتوژنز دیابت نوع 2
به طور معمول ، انسولین در بیشتر بافتهای بدن عمل می کند.
در سطح سلول ،
- جذب گلوکز را تحریک می کند ،
- سنتز گلیکوژن را افزایش می دهد ،
- جذب اسید آمینه را بهبود می بخشد ،
- سنتز DNA را افزایش می دهد ،
- حمل و نقل یونی را پشتیبانی می کند
- سنتز پروتئین و اسیدهای چرب را تحریک می کند ،
- لیپولیز را مهار می کند ،
- گلوکونوژنز را کاهش می دهد ،
- مهار آپوپتوز
مقاومت به انسولین و کمبود نسبی انسولین در درجه اول منجر به افزایش قند خون می شود. این اختلال متابولیک یک علامت عمده دیابت نوع 2 است. قند خون بالا منجر به غلبه بر آستانه کلیه و گلیکوزوری می شود. دیورز اسمزی فراوان باعث کمبود آب بدن می شود.
تمام بافت ها در شرایط دیابت نوع 2 میزان انرژی لازم را دریافت نمی کنند. این کمبود به دلیل تجزیه پروتئین ها و چربی ها تا حدی بسته است. اما در بدن با این شکل از بیماری ، حداقل ترشح کمی از انسولین باقی مانده همیشه حفظ می شود. حتی یک سطح حداقل هورمون می تواند سنتز اجسام کتون (کتوژنز) را مهار کند. بنابراین ، دیابت نوع 2 با کتوز (تأمین انرژی بدن به دلیل اجسام کتون) و اسیدوز متابولیک (اسیدی شدن بدن به دلیل تجمع محصولات اسیدی در بافت ها) مشخص نمی شود.
کما دیابتی نوع 2 با قند زیاد یک اتفاق نسبتاً نادر است. به طور معمول ، این بیماری به دلیل کم آبی شدید هنگام مصرف دیورتیک ها یا با فجایع قلبی عروقی (سکته قلبی ، سکته مغزی) رخ می دهد.
پیامد شایع دیابت عوارض دیررس است. این آسیب ها به سیستم های اندام نتیجه مستقیم هیپرگلیسمی مزمن است. هرچه قند خون طولانی تر شود ، آسیب بیشتری به سلول ها می رسد.
با نوع 2 ، همزمان با تشخیص بیماری زمینه ای ، می توان عوارض را نیز تشخیص داد. این در شرایطی است که چنین دیابت اغلب به مدت طولانی پنهان ادامه می یابد. یک دوره بدون علامت تشخیص زودهنگام را دشوار می کند.
علائم بیماری
به طور معمول ، دیابت نوع 2 در مردان به طور تصادفی مشاهده می شود. وخیم شدن جزئی در بهزیستی که معمولاً با شروع بیماری همراه است به ندرت باعث می شود که بیماران به پزشک مراجعه کنند. شکایات معمولاً با هایپرگلیسمی شدید ظاهر می شوند.
علائم زیر برای دیابت معمولی است:
در مراحل اولیه بیماری ، بیماران ممکن است هیپوگلیسمی خود به خود را تجربه کنند. افت قند خون با پرفشاری خون همراه است.
این قسمت ها آشکار می شوند:
- گرسنگی شدید
- دستهای لرزنده
- ضربان قلب
- افزایش فشار
- تعریق
بعضی اوقات بیماران به مدت طولانی همه علائم بیماری را نادیده می گیرند. ایجاد عوارض می تواند باعث شود که آنها با پزشک مشورت کنند.
برای آقایان ، یکی از دلایل مهم مشاوره با پزشکان ، اختلال نعوظ است. در ابتدا ، بیمار ممکن است کاهش قدرت را با استرس مزمن ، سن و علل دیگر مرتبط سازد. هنگام معاینه چنین بیمارانی ، می توان قند خون شدید و مقاومت به انسولین را تشخیص داد.
سایر عوارض دیابت نوع 2 آشکار می شود:
- نقص بینایی
- کاهش حساسیت در انگشتان و انگشتان پا ،
- ظهور ترک و زخم غیر شفا ،
- عفونت مزمن
همچنین می توان برای اولین بار دیابت را در طول بستری در اثر حمله قلبی یا سکته مغزی تشخیص داد. این شرایط خود نتیجه ای از اختلالات متابولیک است. با تشخیص زودرس دیابت نوع 2 می توان از عوارض پیشگیری کرد.
غربالگری دیابت
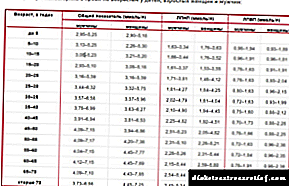
تشخیص دیابت نوع 2 شامل تأیید قند خون در درجه اول است. برای این کار ، نمونه های قند خون روی معده خالی و 2 ساعت بعد از غذا گرفته می شوند. در صبح ، گلوکز باید در محدوده 3.3-5.5 میلی لیتر در لیتر ، در بعد از ظهر - تا 7.8 میلی متر در لیتر باشد. دیابت هنگامی تشخیص داده می شود که قند خون از 6/1 میلی لیتر در لیتر بر روی معده خالی یا از 11.1 میلی لیتر در لیتر در طول روز تشخیص داده شود.
اگر مقادیر گلوکز متوسط باشد ، آزمایش تحمل گلوکز خوراکی ("منحنی قند") انجام می شود.
بیمار باید با معده خالی به درمانگاه بیاید. اول ، او اولین اندازه گیری قند خون را می گیرد. سپس آب شیرین را برای نوشیدن بدهید (75 گرم گلوکز در هر لیوان آب). در طی 2 ساعت دیگر بیمار در حالت استراحت جسمی قرار دارد. در این مدت نه می توانید بنوشید ، نه بخورید ، نه سیگار بکشید و نه دارو مصرف کنید. بعد ، اندازه گیری مکرر قند خون انجام می شود.
براساس نتایج آزمایش ، می توان تشخیصی داد:
- هنجار
- دیابت
- اختلال در تحمل گلوکز ،
- قند خون ناشتا.
دو شرط آخر به پیش دیابت نسبت داده می شود. 15٪ از بیماران مبتلا به اختلال تحمل گلوکز در طی سال به دیابت مبتلا می شوند.
جدول 1 - معیارهای تشخیص دیابت و سایر اختلالات متابولیسم کربوهیدرات (WHO ، 1999).

در سالهای اخیر ، تجزیه و تحلیل هموگلوبین گلیکوزی شده به طور فزاینده ای برای تشخیص قند خون استفاده شده است. این شاخص میانگین قند خون در طی 3-4 ماه گذشته را نشان می دهد. به طور معمول ، هموگلوبین گلیکوزی شده 4-6٪ است. با تجلی دیابت ، این پارامتر به 6.5٪ (حداقل) افزایش می یابد.
آزمایش های اضافی برای تأیید مقاومت به انسولین و کمبود نسبی انسولین انجام می شود. بررسی خون برای انسولین ، پپتید C ، خون و ادرار برای بدن کتون ضروری است. گاهی اوقات برای تشخیص افتراقی با تیپ 1 ، به بیمار توصیه می شود آنتی بادی های خاص (به GAD و غیره) منتقل شود
بیماری نوع 2 با:
- سطح انسولین بالا یا عادی ،
- سطح بالای یا طبیعی پپتید C ،
- اجسام کتون کم یا در ادرار و خون ،
- عدم وجود تیتر بالای آنتی بادی ها.
شاخص های مقاومت به انسولین (HOMA و CarO) نیز محاسبه می شوند. افزایش مقادیر HOMA بیش از 2.7 بیانگر افزایش مقاومت به انسولین است. اگر شاخص CARO كمتر از 0.33 باشد ، اين امر بطور غير مستقيم حساسيت كم بافتها به هورمون بتا سلول را تاييد مي كند.
دیابت نوع 2
برای درمان دیابت نوع 2 در آقایان از رژیم غذایی ، فعالیت بدنی ، داروهای ویژه در قرص و داروهای انسولین استفاده می شود.
طبق برنامه Pevzner رژیم غذایی مطابق با جدول 9 است. در رژیم غذایی ، میزان چربی های حیوانی و کربوهیدرات های ساده باید کاهش یابد (شکل 1 را ببینید). توصیه می شود وعده های غذایی را به طور مرتب در قسمت های کوچک ترتیب دهید.
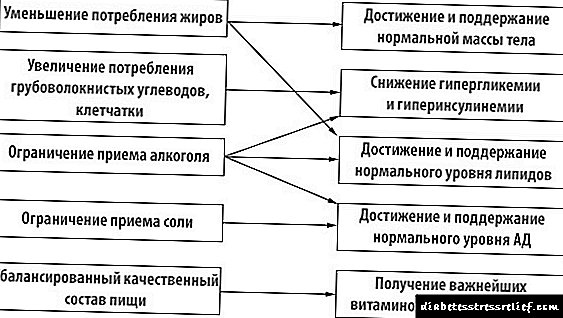
شکل 1 - اصول توصیه های رژیم غذایی برای دیابت 2.
یک مرد باید تقریباً در طول روز نیاز خود به انرژی را بشناسد و میزان کالری مواد غذایی را در نظر بگیرد. پرخوری نکنید. محدود کردن مواد غذایی در عصر بسیار مهم است.
فعالیت بدنی مطابق با سن و بیماریهای همزمان انتخاب می شود.
جدول 2 - فعالیت بدنی در درمان دیابت 2.
| شدت | TIME دقیقه | مشاهده |
|---|---|---|
| آسان | 30 | پیاده روی کند |
| متوسط | 20 | پیاده روی سریع |
| سنگین | 10 | از پله ها یا تپه ها بلند شوید |
| خیلی سنگین | 5 | شنا |
درمان دارویی بلافاصله با تشخیص دیابت شروع می شود. در ابتدا معمولاً از یک دارو یا ترکیبی از قرص استفاده می شود. اگر این کافی نباشد ، انسولین به درمان متصل می شود.
برای بیماران مبتلا به نوع 2 ، همان راه حل های انسولین همانند بیماران مبتلا به نوع 1 توصیه می شود. تفاوت های درمانی:
- بعضی اوقات انسولین پایه کافی است ،
- نیازی به درمان پمپ درمانی نیست ،
- دوز انسولین بسیار زیاد است ،
- داروهای مخلوط اثر خوبی دارند.
جدول 3 - اهداف درمانی برای دیابت نوع 1 و نوع 2.

دیابت نوع 2 توسط یک متخصص غدد داخلی معالجه می شود. همه بیماران باید در دیسپن ثبت نام کنند. امتحان کامل سالی یک بار لازم است. درمان بستری - طبق نشانه ها.
خطر بیماری چیست؟
خطر دیابت برای هر بیمار شناخته شده است. افزایش قند خون منجر به اختلال در کلیه فرآیندهای متابولیک در بدن می شود. غلظت بالای گلوکز به طور مداوم منجر به نقض میکروسیرکولاسیون خون می شود که به اصلی ترین شرط برای ایجاد عوارض تبدیل می شود.

نقض جریان خون به سرعت بر رفاه بیمار تأثیر می گذارد. این در درجه اول با وضعیت اندام تحتانی مشخص می شود. بیماران خستگی سریع هنگام راه رفتن ، تورم پاها ، درد و ناراحتی را ذکر کردند.
نقض گردش خون منجر به کاهش عملکرد محافظ پوست می شود ، در نتیجه هرگونه آسیب در اپیدرم برای مدت زمان طولانی بهبود می یابد. این مملو از خطر زخم های غیر ترمیم کننده (ضایعات پوستی trophic) است. نازک شدن دیواره رگ های خونی می تواند باعث بروز تعدادی از عوارض شود ، تا حد گانگرن. شکل غفلت از بیماری می تواند کشنده باشد.
نقص جریان خون مستلزم:
- پای دیابتی
- نوروپاتی
- آسیب به عروق شبکیه ،
- آسیب مغزی
همه این شرایط بسیار خطرناک است و بدون درمان می تواند ناتوانی بیمار را در پی داشته باشد.
عواقب دیابت را می توان به دو گروه بزرگ تقسیم کرد - اینها تغییرات پاتولوژیک در بدن و عوارض حاد ناشی از افزایش طولانی مدت قند خون است. برای ایجاد تغییرات پاتولوژیک مدت زمان زیادی طول می کشد ، چنین عوارضی با نقض سیستماتیک از درمان تجویز شده ظاهر می شوند. اولین علائم ممکن است ده ها سال پس از تشخیص دیابت ظاهر شود.
اثرات حاد با تغییر شدید سطح قند ایجاد می شود.
عوارض اولیه
همه خطر ابتلا به دیابت را می دانند - ایجاد کما دیابتی. کما به عوارض زودرس یا حاد بیماری اشاره دارد و در مقابل زمینه تغییر ناگهانی سطح قند به مقادیر بحرانی رخ می دهد. کما وقتی اتفاق می افتد که غلظت قند هر دو به یک سطح خطرناک و هنگامی که به شدت افت می کند ، بالا می رود.
با عدم تجویز انسولین ، خطر ابتلا به کتواسیدوز زیاد است. این وضعیت با تجمع محصولات متابولیکی مشخص می شود. یک عارضه به سرعت توسعه می یابد و می تواند منجر به اغما شود.
همه این شرایط نیاز به بستری شدن فوری بیمار دارد.
تغییرات پاتولوژیک دیابت

دیابت تمام سیستم های بدن را ضرب می کند. این بیماری می تواند اختلالات سیستم ادراری و سیستم عصبی را برانگیزد. با دیابت ، سیستم گردش خون بدن رنج زیادی می برد ، احتمالاً آسیب شبکیه و از بین رفتن آن.
اگر بیمار به توصیه پزشک گوش ندهد ، خطر بروز عواقب خطرناک بارها افزایش می یابد.
حدود هفت از ده مورد از عوارض دیابت ، نفروپاتی ایجاد می کند. این وضعیت پاتولوژیک با نقص در کلیه ها در برابر زمینه نقض کربوهیدرات و متابولیسم پروتئین در بدن مشخص می شود. نفروپاتی به تدریج رشد می کند. این بیماری با علائم حاد همراه نیست. پاتولوژی می تواند با علائم زیر مشکوک شود:
- خستگی ،
- تکرر ادرار ،
- کمر درد کمر
- سردرد
- تورم
درد با نفروپاتی در طبیعت اپیزودیک است ، که گاه بوجود می آید ، سپس ناپدید می شود. ادم با آسیب شناسی کلیه از بالا به پایین پخش می شود و اول از همه کیسه های مشخصه زیر چشم ظاهر می شود. یک اختلال متابولیک می تواند برای ده ها سال بر روی کلیه ها تأثیر منفی بگذارد ، در حالی که علائمی وجود ندارد و بیمار از بروز عوارض آن آگاهی ندارد. نفروپاتی اغلب وقتی پروتئین در ادرار بیمار یافت می شود.
در درجه دوم از نظر فراوانی عوارض آنژیوپاتی است. این بیماری با شکنندگی مویرگ ها و تخریب تدریجی دیواره رگ های خونی مشخص می شود. این بیماری بر کل سیستم گردش خون یک فرد تأثیر می گذارد. علامت بارز این آسیب شناسی درد پا است که با تشکیل زخم های استوایی همراه است. با گذشت زمان ، بیمار دچار گانگرن می شود. نازک شدن عروق به دلیل سطح بالای گلوکز رخ می دهد ، در شرایطی که بیمار رژیم کم کربوهیدرات را دنبال نمی کند و داروهای هیپوگلیسمی مصرف نمی کند.
این عارضه می تواند عروق چشم ها و کلیه ها را "بزند" ، در نتیجه ، آسیب شناسی شبکیه و نارسایی کلیوی ایجاد می شود که با گذشت زمان می تواند به نفروپاتی تبدیل شود.
پلی نوروپاتی دیابتی یک ضایعه سیستم عصبی محیطی است. این بیماری با اختلال در حساسیت ، درد ، بی حسی اندام ها مشخص می شود. خطر این بیماری کاهش حساسیت به درد است که می تواند در بیماران دیابتی عوارض جدی ایجاد کند. اغلب اوقات ، نوروپاتی در اندام تحتانی تأثیر می گذارد. مصونیت از درد مستلزم صدمات و آسیب های پوستی است که در دیابت مملو از ایجاد زخم ها به دلیل اختلال در بازسازی پوست است.

انسفالوپاتی در دیابت منجر به اختلال در فعالیت مغزی و اختلال در آگاهی می شود. این بیماری با سردردهای فریاد آور همراه است.
عوارض مزمن مرتبط با کار کلیه ها ، سیستم گردش خون و سیستم عصبی به طور متوسط 15-20 سال پس از شروع دیابت بروز می کند. جبران خسارت دیابت می تواند تأثیر این تأثیرات را به تأخیر بیندازد.
بنابراین ، در بیماران مسن ، مجموعه ای از آسیب های مزمن وجود دارد که باید درمان شوند. اول از همه ، پوست رنج می برد. نقض جریان خون با کاهش میزان بازسازی همراه است. این منجر به ایجاد زخم های استوایی با کمترین آسیب به اپیدرم می شود. اگر این آسیب شناسی درمان نشود ، پیشرفت می کند و عامل بیماری دیابت پا و گانگرن می شود. در ظن ظهور زخم استوایی و مقایسه آن با یک عکس ، بیمار در صورت بروز چنین مشکلی باید فوراً با پزشک مشورت کند.
عملکرد کلیه مختل شده به دلیل تجمع محصولات متابولیکی ظاهر می شود. بدون درمان به موقع ، این اختلال به سرعت منجر به نارسایی کلیه می شود.
در برابر پس زمینه افزایش قند مداوم ، تنگ شدن لومن بین دیواره رگ ها رخ می دهد. این مملو از خطر لخته شدن خون ، ایجاد حمله قلبی و سکته مغزی است.
همانطور که مشاهده می کنید ، تمام عوارض مزمن از نزدیک به هم پیوسته و با قند مرتباً مرتفع می شوند. جبران این بیماری که با پیروی از رژیم غذایی کم کربوهیدرات ، مصرف داروهای کاهش دهنده قند و کنترل وزن بیمار انجام می شود ، از جلوگیری از بروز عوارض حاد دیابت در زنان و آقایان کمک می کند.
عوارض در زنان
قند خون به طور مداوم بالا یک محیط مطلوب برای انتشار قارچ های مخمر است. عوارض دیابت نوع 2 در خانمها با عفونت های مكرر قارچی دستگاه تناسلی بروز می كند كه پاسخ دادن به دارو درمانی دشوار است.
در دیابت ، گلوکز وارد ادرار می شود ، بنابراین عفونت های قارچی مثانه را تحت تأثیر قرار می دهد. چنین بیماری هایی با خارش و درد در هنگام ادرار همراه هستند. درمان عفونت قارچی با این واقعیت پیچیده است که به طور مداوم افزایش قند باعث توسعه سریع میکرو فلورای بیماری زا می شود ، به عنوان یک نتیجه از هرگونه اقدامات درمانی فقط باعث تسکین موقتی می شود.
با یک شکل وابسته به انسولین دیابت غیر قابل جبران ، عوارض زیادی در هنگام تحمل کودک به وجود می آید. علاوه بر این ، اگر یک زن قبل از بارداری به جبران پایدار بیماری نرسیده باشد ، خطر ابتلا به هیپوگلیسمی در جنین وجود دارد. اغلب ، مادرانی که دیابت وابسته به انسولین را به طور کافی جبران نمی کنند ، کودکان مبتلا به چاقی را تشکیل می دهند.

بسیاری از مردم از خطر ابتلا به دیابت نوع 2 اکتسابی اطلاع دارند ، اما به قوانین درمانی پایبند نیستند. در صورت عدم رعایت توصیه های متخصص غدد ، لوزالمعده با افزایش سن تخلیه می شود و نوع دوم دیابت می تواند به یک شکل وابسته به انسولین بیماری برود ، وقتی تزریق روزانه این هورمون برای حفظ حمایت از زندگی ضروری است. تأخیر در بروز عواقب دیابت نوع 2 و بهبود کیفیت زندگی ، نظم و انضباط و توجه به سلامتی شخص به شما کمک می کند. بیماران باید با در نظر گرفتن بار گلیسمی غذا ، رژیم غذایی را به دقت کنترل کنند و داروهای توصیه شده توسط پزشک مراجعه کننده را به موقع مصرف کنند. عدم رعایت رژیم درمانی منجر به عواقب خطرناکی می شود که به طور قابل توجهی امید به زندگی بیمار را کاهش می دهد.
با دیابت ، فرد دچار اختلال متابولیکی می شود. بیشتر این اختلالات مربوط به متابولیسم کربوهیدرات است ، زیرا تولید ناکافی انسولین باعث تجزیه گلوکز می شود. بهزیستی فرد به میزان آن در خون بستگی دارد. دیابت می تواند وابسته به انسولین باشد (به آن نوع 1 گفته می شود) و وابسته به انسولین نیست (نوع 2). نوع بیماری با مقدار انسولین تولید شده توسط بدن مشخص می شود: به هیچ وجه تولید نمی شود یا تولید می شود ، اما بافت ها به آن حساس نیستند.
این بیماری یک دوره مزمن دارد و به طور کامل درمان نمی شود. با رژیم یا دارو کنترل می شود. فرد بیمار باید رژیم روزانه را رعایت کند ، درگیر فعالیت بدنی و نظارت بر بهداشت بدن شود. افراد دیابتی مجبور به نظارت منظم قند خون و هموگلوبین گلیکوزی شده هستند. غلظت اولی باید 4-6.6 میلی مول در لیتر باشد ، و مورد دوم نباید به 8٪ برسد. ضمن حفظ شاخص ها در این سطح ، بروز عوارض فرد را تهدید نمی کند. عوارض دیابت کاملاً جدی است و اگر به این بیماری توجه نکنید ، همیشه رخ می دهد.