انجمن مشاوره پزشکی: کاهش آترواسکلروز شریان های اندام تحتانی - انجمن مشاوره پزشکی
تعیین قرار ملاقات +7 (495) 103-46-23 ، خیابان. میاسنیسکا ، 19 ساله
مشاوره در پیام های خصوصی و از طریق تلفن نه در حال انجام است
درباره درمان در غیاب
مطابق با قوانین روسیه (ماده 70 قانون فدرال فدراسیون روسیه شماره 323-ФЗ "در مورد اصول محافظت از سلامت شهروندان در فدراسیون روسیه") فقط پزشک مراجعه کننده حق تجویز درمان را دارد.
"تشخیص بدون معاینه داخل بیمار نه تنها غیرقانونی است بلکه تهدید مستقیم آسیب به زندگی و سلامتی شهروندان است. نظارت از راه دور بر روی سلامت بیمار پس از قرار ملاقات حضوری توسط پزشک معالج تجویز می شود."
Roszdravnadzor.
مشاوره با جراح عروق.
یک پیام جدید ایجاد کنید.
اما شما یک کاربر غیرمجاز هستید.
اگر قبلاً ثبت نام کرده اید ، پس از آن "login" (فرم ورود در قسمت سمت راست بالای سایت). اگر این اولین بار است که در اینجا هستید ، ثبت نام کنید.
اگر ثبت نام کنید ، می توانید در آینده پاسخ پیام های خود را پیگیری کنید ، گفتگوها را در موضوعات جالب با سایر کاربران و مشاوران ادامه دهید. علاوه بر این ، ثبت نام به شما امکان می دهد مکاتبات خصوصی را با مشاوران و سایر کاربران سایت انجام دهید.
# 1 دکتر_وادیم

- عضو تازه کار
- گروه: مجری
- 12 پست
- تاریخ عضویت: 19 مارس 08
- جنسیت: مرد
- شهر: کیف
تصلب شرایین چیست؟
ظهور در دیواره شریانهای پلاکهای کلسترول ، منجر به باریک شدن (از بین رفتن) شریان و نقض خونرسانی به ارگان یا بافتی که شریان تغییر یافته را تغذیه می کند ، می شود.
پلاکهای آترواسکلروتیک در هر شریان بدن انسان ممکن است رخ دهد ، اما بیشتر آنها در شریان های اندام تحتانی دیده می شوند. این منجر به بروز یک بیماری - آترواسکلروز obliterans اندام تحتانی می شود.
دلایل ایجاد آترواسکلروز پوستی چیست؟
دلایل دقیق پلاک های آترواسکلروتیک مشخص نیست ، با این حال ، نقش مهمی در این فرآیند اختلالات متابولیکی ، به ویژه اختلالات متابولیسم چربی در بدن است. تردید ژنتیکی برای این بیماری وجود ندارد ، اما عوامل مهمتری وجود دارد: سیگار کشیدن (94٪) ، دیابت (18.2٪) ، چاقی (21٪) ، هایپر کلسترول خون (51٪) ، فشار خون شریانی (47٪). عوامل خطر نسبتاً مداوم در ایجاد ضایعات آترواسکلروتیک بستر شریانی سوء تغذیه ، استعمال سیگار ، یک سبک زندگی بی تحرک است. بدیهی است ، این واقعیت را توضیح می دهد که مردان در بین مبتلایان به آترواسکلروز obliterans اندام تحتانی غالب هستند.
براساس اعلام وزارت بهداشت فدراسیون روسیه ، بیماریهای مزمن از بین بردن اندام تحتانی از 5 تا 15٪ از جمعیت رنج می برند.
سن اصلی بیماران مبتلا به تصلب شرائین آترواسکلروز اندام تحتانی در مردان 60-69 سال است ، برای خانمها 70-79 سال است.
علائم تصلب شرایین در شریانهای اندام تحتانی چیست؟
شایعترین علامت ضایعات آترواسکلروتیک شریان های اندام تحتانی لنگش متناوب است. . بیماران درد ، گرفتگی گرفتگی ، بی حسی را مشاهده می کنند که هنگام راه رفتن و گذراندن در حالت استراحت ، در عضلات ران ، ناحیه گلوتئال (گرفتگی متناوب بالا) ، پایین پا (گرفتگی متناوب کم) رخ می دهد.این نشانه آن است که در هنگام استراحت عضلات اندام تحتانی به اندازه کافی خون تأمین می شود و در حین ورزش ، شریان باریک نمی تواند خون کافی را تحویل دهد ، گرسنگی اکسیژن رخ می دهد.
با باریک شدن بیشتر شریان ، تا انسداد کامل آن (انسداد) ، درد با بار کمتری ظاهر می شود (یک معیار واضح مسافت طی شده است ، پس از آن درد ظاهر می شود) ، سپس آنها همچنان آشفته و کاملاً در حالت استراحت هستند. در این حالت ، وضعیت پایین پای پا به تسکین درد کمک می کند. درد در حالت استراحت انسداد كامل شريان را نشان مي دهد ، خونرساني در اين حالت ناشي از واسطه ها است - شريان هاي كوچك به طور موقت با شريان گرفتگي (انسداد شده) در حال گردش هستند.
با وخیم تر شدن شرایط ، زخم های غیر بهبودی روی پوست ظاهر می شوند. ، آنها به تدریج افزایش می یابند و عمیق می شوند تا زمان مرگ کامل - گانگرن . باند معمولاً با انگشتان پا شروع می شود ، در صورت عدم درمان کافی ، ارتفاع گسترش گانگرن با میزان و میزان تغییر شریان ها مشخص می شود.
یکی از ساده ترین و عینی ترین مطالعات در مورد میزان آسیب به شریان ها ، اندازه گیری فشار قطعه است. یک وسیله خاص فشار خون را بر روی شریان های کف پا ، که همیشه پایین تر از فشار خون اندازه گیری کلاسیک است ، اندازه گیری می کند. هرچه اختلاف بین فشار خون اندازه گیری شده کلاسیک و فشار شریانی بر شریان های کف پا بیشتر باشد ، آسیب به شریان ها قوی تر خواهد بود.
درمان آترواسکلروز اکلئتران اندام تحتانی.
تاکتیک های درمانی برای هر بیمار بصورت جداگانه تدوین شده و به میزان ، میزان و میزان آسیب به عروق ، وجود بیماری های همزمان بستگی دارد. با این وجود ، معیارهای کلی خاصی وجود دارد که مربوط به شدت علائم است:
1. با بند برانگیز متناوب فرض می شود که وجود یک بخش باریک از شریان فرض می شود. در این حالت ، درمان اندوواسکولار مؤثر است: اتساع یا استنت بخش شریانی تنگ.
2. برای درد در حالت استراحت فرض بر این است که یک بخش کاملاً گرفتگی شریان با خونرسانی به پا از طریق وثیقه وجود دارد. در این حالت ، درمان اندوواسکولار کمتر موثر است و فقط در مواردی که امکان انجام سوند از طریق ناحیه گرفتگی وجود داشته باشد - مورد استفاده قرار می گیرد - این تنها با انسدادهای کوچک (انسداد) امکان پذیر است. با وجود انسداد طولانی ، روشهای جراحی کاربرد بیشتری دارند. درمان: برداشتن پلاك هاي آترواسكلروتيك (آنداردركتومي) يا جايگزيني ناحيه در معرض رگه يا پروتز بافت (گذرگاه). با ضایعات متعدد ، اغلب از عملیات ترکیبی استفاده می شود. - شقاق کردن قسمت انسداد شده شریان و گشاد شدن باریک.
3. وجود زخم یا گانگرن نشانگر انسداد شریانی گسترده ، ضایعات چند سطحی شریان ها با جریان خون وثیقه ضعیف است. در این حالت گزینه های درمانی جراحی کاهش می یابد. درمان اندوواسکولار به عنوان یک روش مستقل بی اثر است ، اگرچه می تواند در ترکیب با عمل جراحی باز استفاده شود. اگر انجام بازسازی شریانی یا ناکارآمدی آن غیرممکن باشد ، قطع عضو انجام می شود اندام مبتلا
توجه به بیماران: هرچه ضایعه آترواسکلروتیک شریان کوچکتر باشد ، درمان آسانتر و موفق تر خواهد بود. به همین دلیل است که مرحله ی تصفیه آترواسکلروز اندام تحتانی ، که مناسب ترین برای درمان است ، مرحله گرفتگی متناوب است. در صورت بروز علائم توصیف شده ، مشاوره فوری با جراح عروقی یا اندوواسکولار ضروری است. با تأخیر در شروع درمان "تا زمان بهتر" شما به پیشرفت بیماری کمک می کنید و احتمال قطع عضو در آینده نزدیک افزایش می یابد.
روشهای درمان اندوواسکولار شریانهای اندام تحتانی
در اتاق عمل اشعه ایکس ، با توجه به استریل کامل آندوواسکولار ، جراح یک سوراخ استخوان ران ، زیر بغل یا سایر شریان ها را انجام می دهد ، سوند را به داخل شریان انجام می دهد. یک کاتتر به محل شریانی آسیب دیده آورده می شود ، یک مطالعه کنتراست انجام می شود - تصلب شرایین ، که به شما امکان می دهد میزان و میزان باریک (انسداد) را مشخص کنید. یک هادی از منطقه آسیب دیده عبور می کند - یک رشته فلزی با یک نوک نرم. یک بادکنک کاتتر ، یک سوند با یک بادکنک پلاستیکی که تحت فشار زیاد تا قطر کاملاً مشخص و باد شده متورم شده است ، در طول رسانا در ناحیه آسیب دیده نصب می شود. سپس تورم بالون چندگانه (گشاد شدن) را در محل باریک تولید کنید. در همان زمان ، پلاک های آترواسکلروتیک به دیواره شریان فشار داده می شوند و به طور مساوی صاف می شوند ، لومن رگ افزایش می یابد. کنترل شریانی کنترل انجام می شود. اگر ترمیم شیب عروق رضایت بخش باشد ، روش انجام می شود. اگر یک منطقه باریک یا بسته حفظ شود (تنگی الاستیک ، فشرده سازی از خارج ، لرزاندن) ، یک استنت در محل ضایعه نصب می شود - یک روکش فلزی ، قابل گسترش توسط یک بالون و تقویت لومن شریان از داخل ، جلوگیری از ریزش آن. پس از ترمیم پتانسیل شریان ، ابزارهای اندوواسکولار از شریان خارج می شوند ، محل سوراخ سوراخ به مدت 5-10 دقیقه با دست فشار می یابد (تا خونریزی از محل سوراخ شدن متوقف نشود) ، سپس یک باند فشار برای 12 ساعت اعمال می شود ، استراحت تختخواب تا صبح روز بعد تجویز می شود. ترومبولیتیک ها (هپارین ، فروکسیپارین) برای چند روز تجویز می شوند ، پس از آن ضد انعقاد کننده های غیرمستقیم (آسپرین ، فنیلین و غیره) به مدت 2-3 ماه تجویز می شوند.
نتایج
بلافاصله پس از ترمیم شیب شریان ، فشار قطعه ای بر شریان های پا بالا می رود و نبض روی بخش های شریانی زیرین احیا می شود. اگر اندام مدت طولانی در وضعیت خونرسانی کافی نباشد ، بازگرداندن جریان خون می تواند به اصطلاح سندرم برقراری مجدد خون منجر شود. جریان غیرمعمول بزرگ خون باعث قرمزی اندام ، تورم ، گاهی اوقات درد می شود. این وضعیت چند روز پس از "عادت" شدن اندام به شرایط جدید خونرسانی ناپدید می شود.
عوارض جانبی ، عوارض ، عود بیماری.
در صورت وجود ضایعات شریانی هر دو اندام تحتانی ، بازگرداندن جریان خون در یکی از آنها منجر به کاهش جریان خون در دیگری می شود. در نتیجه ، یک گرفتگی متناوب بر روی اندام که قبلاً سالم در نظر گرفته می شد ، ممکن است بعد از عمل ظاهر شود. بنابراین ، بررسی هر دو اندام حتی با علائم دردناک فقط از یک طرف مهم است.
شایعترین عارضه هر مداخله درون عروقی هماتوم محل سوراخ است. این عارضه نیازی به بستری اضافی ندارد ، در اکثر موارد با محافظه کارانه درمان می شود.
عوارض در محل آسیب شریانی (ترومبوز شریانی ، پارگی جزئی یا کامل شریان) نسبتاً نادر است ، فراوانی آنها بستگی به تجربه جراح ، کیفیت تجهیزات و شدت آسیب شریان دارد. به عنوان مثال ، وجود کلسیفیکاسیون (پلاک های شریانی با آهک پوشیده شده است) احتمال پارگی دیواره شریان در حین اتساع آن را افزایش می دهد. در بسیاری موارد ، چنین عوارضی را می توان از طریق عروق داخلی از بین برد ، اما اغلب نیاز به عمل جراحی باز است.
بروز دوباره یا بدتر شدن علائم نارسایی شریانی می تواند ناشی از تنگ شدن مکرر قطعه شریانی گشاد شده یا رشد intima (لایه داخلی شریان) در محل استنت باشد. در این حالت ، مداخلات مکرر اندوواسکولار ، با ناکارآمدی آنها - درمان جراحی انجام می شود. با این حال ، شایعترین باریک شدن مکرر شریان های اندام تحتانی با پیشرفت آترواسکلروز همراه است. رشد مجدد پلاکهای آترواسکلروتیک مداخلات مکرر اندوواسکولار و جراحی را ضروری می کند.بنابراین ، به ویژه برای بیماران با تصلب شرایین مهم است که فشار خون ، میزان کلسترول ، ترک سیگار را ترک کنند ، یک رژیم غذایی خاص را رعایت کنند ، حالت فعالیت حرکتی را تغییر دهند - یعنی کاملاً ، گاهی اوقات به طور بنیادی شیوه زندگی را تغییر دهند. فقط در این حالت ، نتایج هرگونه درمانی برای نارسایی شریانی اندام تحتانی طولانی مدت خواهد بود.
آترواسکلروز شریان های اندام تحتانی - علل ، تشخیص و درمان
- تصلب شرایین شریان چیست؟
- علل بیماری
- تظاهرات اصلی بیماری است
- طبقه بندی پاتولوژی
- تشخیصی
- درمان
- اصول درمان محافظه کارانه
- درمان های حداقل تهاجمی
- درمان جراحی
- با استفاده از روشهای عامیانه

سالهاست که بدون موفقیت با CHOLESTEROL تلاش می کنید؟
رئیس انستیتو: ”شما با كاهش روزانه كلسترول به سادگی هر روز شگفت زده خواهید شد.
آترواسکلروز شریان های اندام تحتانی یک آسیب شناسی عروقی خطرناک است که عمدتاً در پیری بروز می کند. در مرحله اولیه ، این بیماری علائم مشخصی را نشان نمی دهد ، در موارد پیشرفته ، قطع عضو اندام ممکن است برای جلوگیری از عوارض جدی لازم باشد.
معاینه به موقع در اولین علائم آترواسکلروز شریان ها به پزشک این امکان را می دهد که یک دوره محافظه کارانه درمانی موثر را برای بیمار تجویز کند.
چه کسی می تواند توصیه شود
برای بیماران مبتلا به آن دسته از بیماریهایی که منجر به آسیب شناسی شدید و تغییر شکل رگ ها و شریان های تحتانی اندام شده اند ، ممکن است برای پیوند زدن رگ های پاها لازم باشد.
نشانه ها ممکن است شامل موارد زیر باشد:
- آنوریسم شریان های محیطی.
- Endarteritis با باریک شدن لومن عروق روی پاها.
- واریس و ترومبوز.
- آترواسکلروز و سایر بیماریهایی که باعث رسوب آترواسکلروتیک می شوند.
- سندرم پای دیابتی.
- زخم های استوایی و تهدید به گنگنن.
در صورت داشتن ممنوعیت آنژیوپلاستی یا استنت زدن ، بخیه زدن جایگزین مناسبی است.
این عمل کاملاً پیچیده است و نیاز به جراح با دقت بالایی در سطح میکروسکوپی دارد. درمان با جراحی بای پس عروقی شامل تعویض عملکردی ناحیه آسیب دیده از رگ یا شریان روی پا است. شنت مستقیماً به محل مشکل دوخته می شود ، به طوری که در آینده ، به جای یک کشتی تغییر شکل ، خون از طریق آن گردش می کند. پزشکان می توانند از یک ورید دهنده دهنده صافن ، گرفته شده از خود بیمار یا مواد زیست سازگار مصنوعی استفاده کنند.
اقدامات قبل از عمل
جراحی بای پس رگ به روشهای تشخیصی برای بومی سازی محل مشکل ورید و همچنین روشن شدن وضعیت بیمار نیاز دارد. پخت و پز را می توان از قبل یا در روز عمل انجام داد.
قبل از عمل اجباری است:
- کارآزمایی بالینی عمومی.
- آنژیوگرافی رزونانس مغناطیسی.
- اسکن سونوگرافی مضاعف.
- معاینه رادیوگرافی کنتراست.

قبل از عمل ، پاها برای تعیین محل ناحیه مشکل رگها تشخیص داده می شوند.
هنگامی که ارزیابی کل کل مطالعات به پایان رسید و پزشک در مورد لزوم عروق بای پس پاها تصمیم گرفت ، تاریخ عمل تعیین می شود.
پیشرفت
چگونه شوت زدن انجام می شود؟ این سوال بسیاری از بیماران را نگران کرده است. این عمل تحت بیهوشی عمومی یا بی حسی موضعی انجام می شود ، بنابراین درمان حتی برای افرادی که در اثر بیماری و بازنشستگان ضعیف هستند مناسب است. با استفاده از فیلم در اینترنت می توانید با لحظات مهم عملکرد بای پسران آشنا شوید.
اگر عملیات را به صورت مرحله ای تقسیم کنید ، می توان موارد زیر را تشخیص داد:
- پزشک پوشش پوست و ماهیچه را بالای محل ضایعه رگ بر روی پا باز می کند تا از دسترسی بدنی وسایل به آن اطمینان حاصل شود.
- پیدا کردن شریان یا ورید آسیب دیده و برجسته کردن ناحیه تغییر شکل.
- به طور متناوب ، برش هایی در بالا و زیر ناحیه تغییر شکل ایجاد می شود و انتهای شنت hemmed می شود.
- در طی یک عمل پیچیده ، چندین شنت بر روی ریزگردها قابل نصب است.
- بخش باز بر روی پا بخیه شده است.
- برای تعویض صحیح ، جریان خون در رگ تحت عمل جراحی و ترمیم جریان خون در پاها با استفاده از آنژیوگرافی و سونوگرافی بررسی کنید.
مدت زمان کار بستگی به پیچیدگی نصب شنت دارد. معمولاً حدود 2 ساعت طول می کشد. اگر شک وجود داشته باشد که این عمل موفقیت آمیز بوده است ، آنها با رادیوگرافی کنتراست رگها دوباره تشخیص داده می شوند.
دوره بعد از عمل
بعد از عمل ، بیمار حدود 10 روز در بیمارستان می ماند. او تمام این مدت تحت نظارت پزشکان و کادر پزشکی تحت توانبخشی قرار خواهد گرفت. در دو روز اول ، بیمار ممکن است درد و احساس سوزش را نه تنها در محل برش ، بلکه در سراسر پا تجربه کند. این امر به دلیل ترمیم تغذیه بافت و روند بازسازی آنها است.
بنابراین ، دوره بعد از عمل شامل استفاده از داروهای ضد درد ، آنتی بیوتیک ها ، اعمال کمپرس ، تغییر پانسمان و درمان بخیه خواهد بود. اگر یک روند التهابی رخ دهد ، مدت بستری می تواند افزایش یابد. اما اگر عوارضی وجود نداشته باشد ، بیمار مرخص می شود و برای توانبخشی بیشتر در منزل آزاد می شود.

دوره بعد از عمل شامل مصرف آنتی بیوتیک است.
توانبخشی و پیشگیری
در طول دوره توانبخشی ، بیمار می تواند درمان را به صورت سرپایی ادامه دهد. زندگی در بیمارستان دیگر ضروری نیست ، اما باید به فیزیوتراپیست و ورزش درمانی مراجعه کنید. ممکن است مدتی طول بکشد تا دارو تجدید شود. اگر پزشک آزادانه در داروخانه ها توزیع نشود ، پزشک نسخه ای برای آنها می نویسد. همچنین در هنگام ترخیص ، معمولاً برای ملاقات دوم با یک فلوئولوژیست یا مراجعه به متخصص در محل سکونت بلیط تهیه می کنند.
همانطور که پس از پیوند زدن رگ های خونی قلب ، اغلب بیماران نیاز به کاهش اضافه وزن و تغییر سیستم تغذیه دارند. لازم است غذاهای گیاهی سرشار از ویتامین و فیبر را به رژیم غذایی اضافه کنید. وعده های غذایی باید شامل وعده های غذایی کم چربی باشد. مقدار کل مواد غذایی مصرفی باید مطابق با شاخص های وزن رشد و سن بیمار عادی شود.
برای بهبودی سریعتر باید شیوه زندگی سالم پیشگیری شود ، سیگار را متوقف کنید. این عادی ضربان قلب و فعالیت قلبی عروقی را عادی می کند. اگر تمایل به تورم ادامه دارد ، پس از مشورت با پزشک خود می توانید به رژیم غذایی بدون نمک متوسل شوید. این از یک هفته تا یک ماه ادامه خواهد داشت ، فرکانس دوره توسط یک متخصص تغذیه مشخص می شود.
پس از جراحی بای پس عروقی ، به بیماران فعالیت جسمی متوسط نشان داده می شود ، اما از فعالیت هایی که باید در آن بایستید بسیار زیاد است باید جلوگیری کرد. به تدریج ، بیمار کاملاً به زندگی روزمره باز خواهد گشت. اما توصیه می شود برای معاینه و پیشگیری از بیماری های وریدی ، مراجعه به پزشک را فراموش نکنید.
در طول دوره توانبخشی ، شما باید رژیم خود را تحت نظر داشته باشید.
جراحی آترواسکلروز اندام تحتانی: بررسی
اگر بیمار در شکلی بخصوص شدید و پیشرفته آترواسکلروز اندام تحتانی تشخیص داده شود ، در بعضی موارد راه درمانی دیگر مانند قطع عضو اندام تحتانی وجود ندارد.
بدتر شدن آترواسکلروز اندام تحتانی یک بیماری عروقی پیشرونده مزمن با کالیبر متوسط و بزرگ است ، در نتیجه ترکیبی از دیس لیپیدمی طولانی مدت و آسیب به دیواره شریان ایجاد می شود ، در صورت عدم درمان مناسب منجر به عوارض و ناتوانی می شود.
دلایل ایجاد آترواسکلروز NK
دلایل زیادی برای ایجاد تغییرات آترواسکلروتیک در رگهای اندام وجود دارد.
دلایلی که منجر به ایجاد آترواسکلروز می شود را می توان به دو گروه تقسیم کرد.
این دسته از علل عواملی هستند که در افزایش سطح کلسترول تام و کسری آن در پلاسمای خون و عواملی موثر هستند که عملکرد آنها منجر به صدمه به انتیم شریان ها می شود.
گروه اول شامل موارد زیر است:
- شایع ترین علت اصلی افزایش کلسترول عدم پیروی از یک رژیم عقلانی است - خوردن مقادیر زیادی از چربی های حیوانات و غذاهای سرشار از کلسترول و همچنین غذاهای سرخ شده در مقادیر زیادی روغن ، دودی ، غذاهای شور و غذاهای سرخ شده. از اهمیت بسیار زیاد کاهش رژیم غذایی فیبر - سبزیجات سبز ، میوه ، غلات و حبوبات ، عدم رعایت رژیم آشامیدنی ، استفاده از تعداد زیادی سودا شیرین ، قهوه ، چای است.
- تمایل خانواده نیز مهم است - هم به بیماری های سیستم قلبی عروقی ، چاقی ، سندرم متابولیک ، سایر آسیب های غدد درون ریز و هم به دیس لیپیدمی خانوادگی ، هموسیستئینمی و سایر بیماری های اختلالات متابولیک.
دلایل گروه دوم عبارتند از:
- عادات بد - مصرف بیش از حد الکل و استعمال سیگار بر روی لایه داخلی دیواره رگ تأثیر می گذارد ، ساختار آن را از بین می برد و شرایطی را برای اتصال توده های آتروم و لخته های خون ایجاد می کند ،
- فعالیت بدنی کافی - با سطح پایین فعالیت بدنی و سبک زندگی بی تحرک ، تمایل به رکود خون در عروق اندام تحتانی ، افزایش فشار در آنها و همچنین آسیب رساندن به اندوتلیوم وجود دارد ،
- فعالیت بدنی بیش از حد ، کار سخت - منجر به میکروتروما عضلات پاها و بر همین اساس عروق آنها می شود و شرایطی را برای ایجاد پلاک های کلسترول ایجاد می کند ،
- جراحات و هیپوترمی اندام - منجر به اختلالات گردش خون در نواحی آسیب دیده پاها ، ایسکمی ،
- بروز آترواسکلروز توسط پاتولوژی های همزمان - بیماری های ترومبوتیک یا ترومبوآمبولیک ، استفاده از برخی از داروهای خاص - ضد بارداری خوراکی ، گلوکوکورتیکواستروئیدها تحت تأثیر قرار می گیرد.
فاکتورهای دیگر شامل سن (خاصیت ارتجاعی عروق در افراد مسن کاهش می یابد) و جنسیت (بیشتر اوقات این بیماری در مردان بروز می کند ، زیرا هورمونهای جنسی زنانه دارای اثر محافظتی در اندوتلیوم هستند).
انواع ضایعات و علائم
بیشتر اوقات ، این نوع ضایعات عروقی - جزئی یا تنگی - قطر شریان کاملاً مسدود نشده است. در عین حال ، جریان خون پیچیده نیست ، عارضه و علائم قابل توجهی ایجاد نمی کند ، به راحتی با روش های درمانی محافظه کارانه قابل استفاده است.
نوع دوم - انسداد - لومن بیش از نیمی مسدود شده ، جریان خون مختل شده یا کاملاً غایب است ، باعث علائم و عوارض مختلف مداوم می شود ، نیاز به درمان جراحی دارد و می تواند منجر به ناتوانی شود.
علائم آترواسکلروز obliterans اندام تحتانی متنوع است و بستگی به میزان پیشرفت بیماری دارد.
شایع ترین علائم:
- سنگینی و ناراحتی در پاها ، تا درد ، بعد از فشار بدنی ، راه رفتن طولانی.
- نقض حساسیت حرارتی - یک احساس ذهنی ثابت پاهای سرد.
- نقض لمس و حساسیت به درد در منطقه آسیب دیده.
- راه رفتن دشوار ، هنگامی که یک پلاک آترواسکلروتیک در محل تقسیم آئورت در شریان های ایلیاک قرار دارد - احتجاج متناوب.
- سندرم درد - از ظهور درد در ماهیچه های گوساله یا ران بعد از فشار زیاد یا راه رفتن طولانی ، دویدن تا درد مداوم ، حتی در حالت استراحت یا شب. با توجه به ماهیت درد در آترواسکلروز ، معمولاً ثابت کسل کننده ، و نه شدید در حین اعمال بدنی ممکن است افزایش یابد.
- نقض تروفیسم پوست و زائده های آن ، ماهیچه ها - نازک شدن و خشکی پوست ، تغییر رنگ آن (از رنگ پریده شدن در مراحل اولیه بیماری تا بنفش و سیاه در هنگام تشکیل گنگنن و نکروز بافت) ، ریزش مو در نواحی آسیب دیده ، ضخیم شدن ، ناخن های شکننده ، آتروفی عضلات ،تأخیر در بهبود زخمهای روی پوست پاها ، ایجاد زخم های استوایی ، نکروز پوست و بافت های نرم.
یک علامت عادی اختلال در گردش خون پاها عدم وجود نبض در شریانهای دیستال - پوپلیتیت ، شریان های مچ پا و ران است. این علائم به ویژه برای تشخیص اولیه و خود تشخیص بیماری آترواسکلروز ارزش دارد.
مراحل آترواسکلروز NK
 این بیماری مطابق مرحله ای که روش های درمانی دیگر به آن بستگی دارد طبقه بندی می شود - انتخاب پزشک یا تاکتیک های محافظه کار یا استفاده از روش های جراحی.
این بیماری مطابق مرحله ای که روش های درمانی دیگر به آن بستگی دارد طبقه بندی می شود - انتخاب پزشک یا تاکتیک های محافظه کار یا استفاده از روش های جراحی.
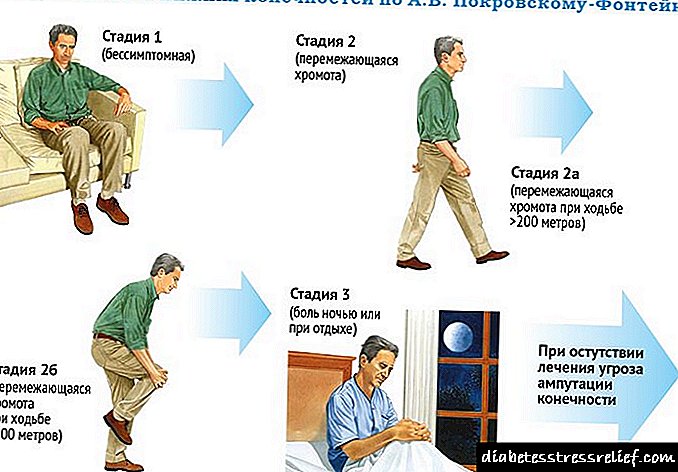
مرحله اول زمانی تشخیص داده می شود که درد فقط بعد از فشار جسمی قابل توجهی رخ دهد ، پیاده روی از مسافت بیش از 1 کیلومتر بدون درد است. در این مرحله ، بیمار به درمان محافظه کارانه - اصلاح شیوه زندگی ، و برای علائم - دارو درمانی نیاز دارد.
مرحله دوم با کاهش تحمل به فعالیت های بدنی ، بروز درد در عضلات پاها هنگام راه رفتن در فاصله از 250 متر تا 1 کیلومتر مشخص می شود. برای چنین بیمارانی ، رژیم درمانی شامل استفاده از روشهای غیر دارویی و دارویی است.
مرحله سوم مسافت پیاده روی بدون درد از 50 تا 250 متر است ، علائم دیگر نیز وجود دارد - استوایی ، حساسیت به اختلال ، درد نیز در شب و در حالت استراحت امکان پذیر است. برای چنین بیمارانی ، لازم است که روشهای جراحی دارویی و حداقل تهاجمی از درمان استفاده شود.
مرحله چهارم تمام خصوصیات مرحله سوم را دارد ، اما با بروز عوارض ایسکمیک - زخم های استوایی ، گانگرن - تکمیل می شود. به طور معمول ، روش های درمانی جراحی برای چنین بیمارانی استفاده می شود ، زیرا در این مرحله احتمال ناتوانی بیمار با درمان نادرست و به موقع زیاد است.
تشخیص آترواسکلروز اندام تحتانی
 اولین قدم در تشخیص ، جمع آوری دقیق تاریخچه پزشکی (بیماری های گذشته و مزمن ، جراحی ها ، صدمات ، تمایلات خانوادگی ، سبک زندگی ، تغذیه ، عادات بد) است.
اولین قدم در تشخیص ، جمع آوری دقیق تاریخچه پزشکی (بیماری های گذشته و مزمن ، جراحی ها ، صدمات ، تمایلات خانوادگی ، سبک زندگی ، تغذیه ، عادات بد) است.
سابقه بیماری نیز مهم است (شروع ، علل احتمالی ، علائم اول ، طول مدت بیماری ، پیشرفت آن ، درمان قبلی ، نتایج آن).
روشهای زیر اختیاری است ، که برای تأیید تشخیص مورد نیاز است.
اینها شامل آزمایشگاههای آزمایشگاهی است:
- شمارش کامل خون ، ادرار کردن عمومی.
- قند خون (تشخیص دیابت و محرومیت از آنژیوپاتی دیابتی).
- آزمایش خون بیوشیمیایی - تعیین طیف لیپید (سطح کلسترول تام ، لیپوپروتئین های با چگالی بالا و پایین ، تری گلیسیرید) ، کبد (AlAT ، AcAT ، قلیایی فسفاتاز همچنین مهم هستند - استاتین ها با افزایش این پارامترها منعکس شده اند) و آزمایش های کلیوی (کراتینین ، اوره).
تشخیص نهایی بعد از انجام روشهای معاینه ابزار اضافی تعیین می شود که به شما امکان می دهد سطح آسیب ، قطر پوسیدگی رگ را مشخص کنید و حتی جریان خون را تجسم کنید.
این موارد عبارتند از:
- آنژیوگرافی یکی از ساده ترین و ارزان ترین روش های تشخیصی است که بر اساس وارد کردن ماده حاجب اشعه ایکس به رگ ها و تصاویر اشعه ایکس اندام ها ،
- توموگرافی کامپیوتری چند قطبی و تصویربرداری با رزونانس مغناطیسی روشهای تحقیق آموزنده ای هستند که به تجسم سطح انسداد عروقی کمک می کنند ،
- اسکن سونوگرافی مضاعف استاندارد طلایی برای تشخیص آترواسکلروز از بین بردن است ، باعث می شود جریان خون در منطقه آسیب دیده ردیابی شود ، تجسم عروق وثیقه.
همچنين در مجموعه اقدامات تشخيصي شامل اندازه گيري فشار خون روي بازوها و پاها ، محاسبه شاخص مچ پا و براکيال است.
درمان استاندارد برای تصلب شرایین اندام تحتانی
 درمان بستگی به علائم بیماری ، مرحله آن دارد و شامل اصلاح شیوه زندگی ، داروها و روشهای جراحی است.
درمان بستگی به علائم بیماری ، مرحله آن دارد و شامل اصلاح شیوه زندگی ، داروها و روشهای جراحی است.
درمان مراحل اولیه می تواند به صورت محافظه کارانه انجام شود ، به بیمار توصیه می شود رژیم ، فعالیت بدنی متوسط و مراقبت از پا را انجام دهد.
رژیم غذایی برای تصلب شرایین باید با درج سبزیجات و میوه ها ، غلات ، انواع گوشت و ماهی کم چرب و یک رژیم غذایی مناسب برای نوشیدن ، متعادل باشد.
به عنوان منبع پروتئین ، گوشت مرغ ، ماهی کم چربی ، حبوبات ، سویا ، پروتئین تخم مرغ مرغ مناسب است.
غذاهای غنی از چربی به طور کامل مستثنی هستند - کالباس ، رب ، زرده ، فست فود ، غذاهای راحتی.
مراقبت صحیح از پا نیز مهم است - برای جلوگیری از هیپوترمی ، در صورت امکان کفش راحت ، نه نزدیک ، ارتوپدی بپوشید ، به طور صحیح انجام عمل پا را انجام دهید ، زخمهای کوچک روی پوست را با ضد عفونی کننده درمان کنید.
همچنین توصیه می شود از حمام های پا متضاد با جوشانده گیاهان یا نمک ، ماساژ استفاده کنید.
در اینترنت می توانید نظرات مثبتی در مورد نسخه های مردمی برای درمان پیدا کنید ، این شامل روغن مالیدن پوست با روغن زیتون یا دریای خلال دریایی ، جوشانده های خاکستر کوه یا شوید است. اما باید به خاطر داشت که لازم است چنین ترکیباتی را بهمراه سایر درمانها و در صورت عدم وجود منع مصرف ، اعمال کنید.
درمان دارویی آترواسکلروز:
- عوامل هیپولیپیدمیک - آتروواستاتین ، روزوواستاتین ، سیمواستاتین ، فیبراتها ، اسید نیکوتین.
- ضد اسپاسموديكس - No-shpa ، Drotaverin ، Papaverin.
- داروهای وازوواکتیو - وازوپروستان ، ترنتال ، کورانتیل ، سیلووستازول.
- داروهای ضد پلاکت و ضد انعقاد دهنده ها - آسپرین ، کاردیوماگیل ، مونیکور ، فروکسیپارین ، هپارین ، انوکسی پارین ، کلوپیدوگرل.
بعلاوه از ویتامین درمانی و فیزیوتراپی در فرایند درمان استفاده می شود.
درمان جراحی آترواسکلروز
 برای بازگرداندن جریان خون در مراحل اول و دوم ، از اقدامات اندووواسکولار کم تهاجمی استفاده می شود - استنت ، شنتینگ ، آنژیوپلاستی بالون ، ترومباردارتریکتومی ، آنژیوپلاستی با آلوپرواستتیک بیشتر یا اتوپروتیستیک.
برای بازگرداندن جریان خون در مراحل اول و دوم ، از اقدامات اندووواسکولار کم تهاجمی استفاده می شود - استنت ، شنتینگ ، آنژیوپلاستی بالون ، ترومباردارتریکتومی ، آنژیوپلاستی با آلوپرواستتیک بیشتر یا اتوپروتیستیک.
برای درمان مرحله سوم و چهارم آترواسکلروز ، از درمان پیچیده ای استفاده می شود که شامل توصیه های کلی در مورد نحوه زندگی و رژیم ، درمان دارویی و جراحی می باشد.
برای بیماران مبتلا به ایسکمی بحرانی ، امکان انجام جراحی با حداقل تهاجم امکان پذیر نیست ، زیرا جریان خون به طور قابل توجهی مختل می شود ، و تغییرات ایسکمیک و نکروتیک برگشت ناپذیر رخ می دهد.
گاهی اوقات تنها راه بیرون آمدن در چنین شرایطی ، در صورت وجود مقدار زیادی از بافت نکروز ، آسیب دیدن نه تنها به بافت نرم بلکه همچنین استخوان ، قطع عضو در منطقه آسیب دیده است.
این یکی از قدیمی ترین عمل های جراحی است ، ذات آن از بین بردن بخشی از اندام در امتداد استخوان است ، قطع عضو اندام تحتانی با آترواسکلروز فقط در مواردی استفاده می شود که نجات بافت بیمار امکان پذیر نیست.
بسته به میزان انسداد عروق و تغییرات در مناطق مجاور ، قطع عضو زیاد و کم مشخص می شود.
قطع عضو در هنگام قطع شدن اندام در بالای زانو ، کم - با برداشتن انگشتان ، پا ، پا تحتانی گفته می شود.
قطع عضو ها نیز به دسته اصلی و فرعی تقسیم می شوند.
علائم استفاده - انسداد کامل عروق ، همراه با درد شدید ، عدم تأثیر درمان محافظه کار ، تغییرات نکروز پوست و ماهیچه ها.
جراحی رادیکال از بروز عوارض جلوگیری می کند - سپسیس ، عفونت ثانویه ارگان های دیگر.
باید به خاطر داشت که پس از قطع عضو ، درمان در این مرحله پایان نمی یابد ، زیرا آترواسکلروز اغلب به صورت چند کانونی انجام می شود و به زودی ممکن است وضعیت با اختلال در جریان خون عود کند.
بعد از مداخله جراحی رادیکال ، اقدامات ترمیمی ضروری است - جراحی بای پس یا استنت ، پروتز مفصل برداشته شده.
پیشگیری از تصلب شرایین آترواسکلروز شامل حفظ فعالیت بدنی ، پیروی از یک رژیم عقلانی ، ترک سیگار و سوء مصرف مشروبات الکلی ، نظارت منظم بر کلسترول و سایر کسری های چربی ، فشار خون ، درمان به موقع بیماری های همزمان است.
نحوه درمان آترواسکلروز در این ویدئو در این مقاله توضیح داده شده است.
تصلب شرایین شریان چیست؟
شریان های بدون تغییر از هر قسمت از بدن چنین لومنی دارند که حرکت بدون مانع را فراهم می کند  خون و خون به ترتیب.
خون و خون به ترتیب.
باریک شدن آترواسکلروتیک شریان های اصلی اندام نتیجه ای از تجمع چربی ها در دیواره های داخلی است. پلاک های تشکیل شده برای اولین بار در فضای بین سلولی ثابت شده اند ، مرسوم است که این مرحله از توسعه آسیب شناسی را با اصطلاح "لکه چربی" بیان کنیم.
تغییرات رخ داده در این مرحله هنوز هم می تواند متوقف شود ، اما چنین پلاک هایی معمولاً هنگام بررسی رگ های خونی به طور تصادفی تشخیص داده می شوند.
به تدریج ، پلاکهای آترواسکلروتیک بزرگتر می شوند و این منجر به این واقعیت می شود که قطر رگ ها کوچکتر می شوند و بر این اساس ، خون رسانی فیزیولوژیکی مختل می شود. کمبود اکسیژن و مواد مغذی باعث کاهش خاصیت ارتجاعی رگهای آسیب دیده ، افزایش شکنندگی آنها و تغییر در بافتهای مجاور می شود.
به تدریج ، کلسیم درون پلاک چربی تجمع می یابد ، سخت می شود. آترووکلسینوز خون را به طور قابل توجهی مختل می کند ، در نتیجه هیپوکسی ، نکروز بافت رخ می دهد. احتمال جداسازی احتمالی از قسمتهای پایانی پلاک ترومبوس وجود دارد که می تواند شریان بزرگی را مسدود کرده و باعث ایجاد تغییرات برگشت ناپذیر شود.
تنگی آترواسکلروز شریان های اندام تحتانی در بین سالمندان بالای 60 سال بیشتر دیده می شود ، اما این بیماری به ندرت در افراد زیر 40 سال تشخیص داده می شود. مردان تقریباً 8 برابر بیشتر از زنان بیمار هستند و سیگار کشیدن طولانی مدت نقش مهمی در تنگ شدن رگ های خونی و رسوب پلاک در شریان ها دارد.
علل بیماری
تنگی آترواسکلروز شریان های اصلی اندام تحتانی تحت تأثیر عوامل مختلفی که باعث تحریک بیماری می شوند ، رخ می دهد.
احتمال ابتلا به آسیب شناسی در افراد افزایش می یابد:
- با یک تمایل ارثی. به همراه ژنها ، خصوصیات متابولیسم لیپیدها در بدن ، سطح هورمونی ، ساختار ساختار دیواره شریانی و ویژگی ایمنی بدن که بر میزان رشد آترواسکلروز تأثیر می گذارد ، منتقل می شوند.
- با عادت های بد نیکوتین سیگار دارای اثر آتروژنیکی است ، اما علاوه بر این ، استعمال دخانیات منجر به اسپاسم رگ های خونی می شود و همین امر جریان خون را بدتر می کند و باعث می شود کلسترول بد در شریانها بماند. الکل و داروها هیچ کمتری برای بدن مضر نیستند ، بلکه خیلی سریع عملکرد طبیعی دیواره عروق را تغییر می دهند. از طرف دیگر ، استفاده از الکل با کیفیت بالا در کمترین مقدار ، پیشگیری از رسوب پلاک در داخل رگها تلقی می شود.
- با بیماریهای همزمان. آترواسکلروز اندام تحتانی در دیابت قند دشوار است ، بیماران مبتلا به این تشخیص پلاک های کلسترول خیلی سریع تشکیل می شوند. گروه خطر شامل کسانی است که سابقه طولانی فشار خون بالا و کم کاری تیروئید را دارند.
- چاق

- با فعالیت بدنی کافی. هیپودینامیا در ایجاد خون در اندام تحتانی نقش دارد ، یعنی شرایط مناسبی برای رسوب کلسترول ایجاد می شود.
- با فشار روانی طولانی مدت یا استرس مکرر.
- با فرآیندهای التهابی در شریان های بزرگ.
خطر آترواسکلروز با افزایش سن افزایش می یابد و هرچه عوامل تحریک کننده بیشتری روی بدن انسان عمل کنند ، احتمال آسیب عروقی بیشتر می شود.
خاطرنشان شده است که آترواسکلروز شریان های اندام اغلب پس از سرمازدگی گسترده ، آسیب جدی ، جراحی شکم شروع به رشد می کند.
تظاهرات اصلی بیماری است
با توجه دقیق به سلامتی شما ، حتی علائم اولیه آترواسکلروز اندام ها می توانند به خودی خود مشکوک شوند.

در صورت ثبت تغییرات زیر توصیه می شود که تحت معاینه کوتاه قرار گیرند:
- خارش و خزش در پاها. اغلب ، بیماران شباهت چنین علائمی را با مواردی که پس از خرد شدن طولانی مدت اندام ظاهر می شوند ، تعیین می کنند. اما احساس ناراحت کننده در پاها با آترواسکلروز بدون دلایل همزمان اتفاق می افتد.
- احساس سرما در اندام مبتلا. این علائم در فصول گرم سال مشاهده می شود.
- رنگ پریدگی پوست.
- کاهش چربی بدن و عضله در پاها ، باسن ، پاها. دژنراسیون بافت با کمبود مواد مغذی و اکسیژن همراه است.
- لایه برداری از پوست ، ترک در پاها ، تغییر رنگ ناخن ها. در برابر پس زمینه آترواسکلروز ، بیماریهای قارچی اغلب ایجاد می شود.
- ریزش مو روی پاها بدون رشد مجدد مو. این تغییر همچنین با فرآیندهای دژنراتیو در پوست همراه است.
- درد در ابتدا ، احساسات دردناک در حین اعمال بدنی ظاهر می شوند ، در مرحله اولیه "لنگه متناوب" ظاهر می شود. در موارد پیشرفته ، درد می تواند در حالت استراحت باشد.
- ظاهر رنگ آمیزی بورگوندی غیر طبیعی پوست و پا. تیره شدن رنگ ترومبوز را نشان می دهد و مهمی از نکروز است.
- زخمهای استوایی ، غیر شفابخش پا ، بیشتر آنها در ناحیه پا شکل می گیرد.
- باند نکروز بافت در آخرین مرحله آترواسکلروز رخ می دهد ، عوارض سریعتر در افراد مبتلا به دیابت و تعدادی دیگر از آسیب های همزمان ایجاد می شود.
طبقه بندی پاتولوژی
این بیماری با توجه به تغییرات در شریان ها و علائم بیماری طبقه بندی می شود.
4 مرحله آسیب شناسی وجود دارد:
- مرحله اول بالینی است. در این مرحله ، لیپوئیدوز رخ می دهد - یک تغییر کلی در متابولیسم چربی ها ، که با ظهور یک لکه گریس در عروق ظاهر می شود. درد در پاها تنها پس از راه رفتن برای مسافت های طولانی یا بعد از فشارهای جدی جسمی با تأکید بر اندامهای تحتانی ایجاد می شود. پس از استراحت ، درد از بین می رود.
- در مرحله دوم آسیب شناسی ، درد در اندامها پس از غلبه بر فاصله 250 تا 1000 متر با پای پیاده ظاهر می شود.
- در مرحله سوم ، ایسکمی به یک مقدار بحرانی می رسد. درد در اندامها پس از غلبه بر 50 تا 100 متر رخ می دهد.
- مرحله چهارم مرحله ظهور زخم و نکروز با گانگرن متعاقب احتمالی است. فرد حتی در شب هنگام استراحت ، احساس درد و ناراحتی شدید در پاهای خود می کند.
تشخیصی
پزشک باتجربه می تواند در هنگام معاینه بیمار صدمه ای به شریان های اندام تحتانی داشته باشد. توجه به رنگ پوست ، آتروفی بافت ، پالس شریان ها مورد توجه قرار گرفته است.
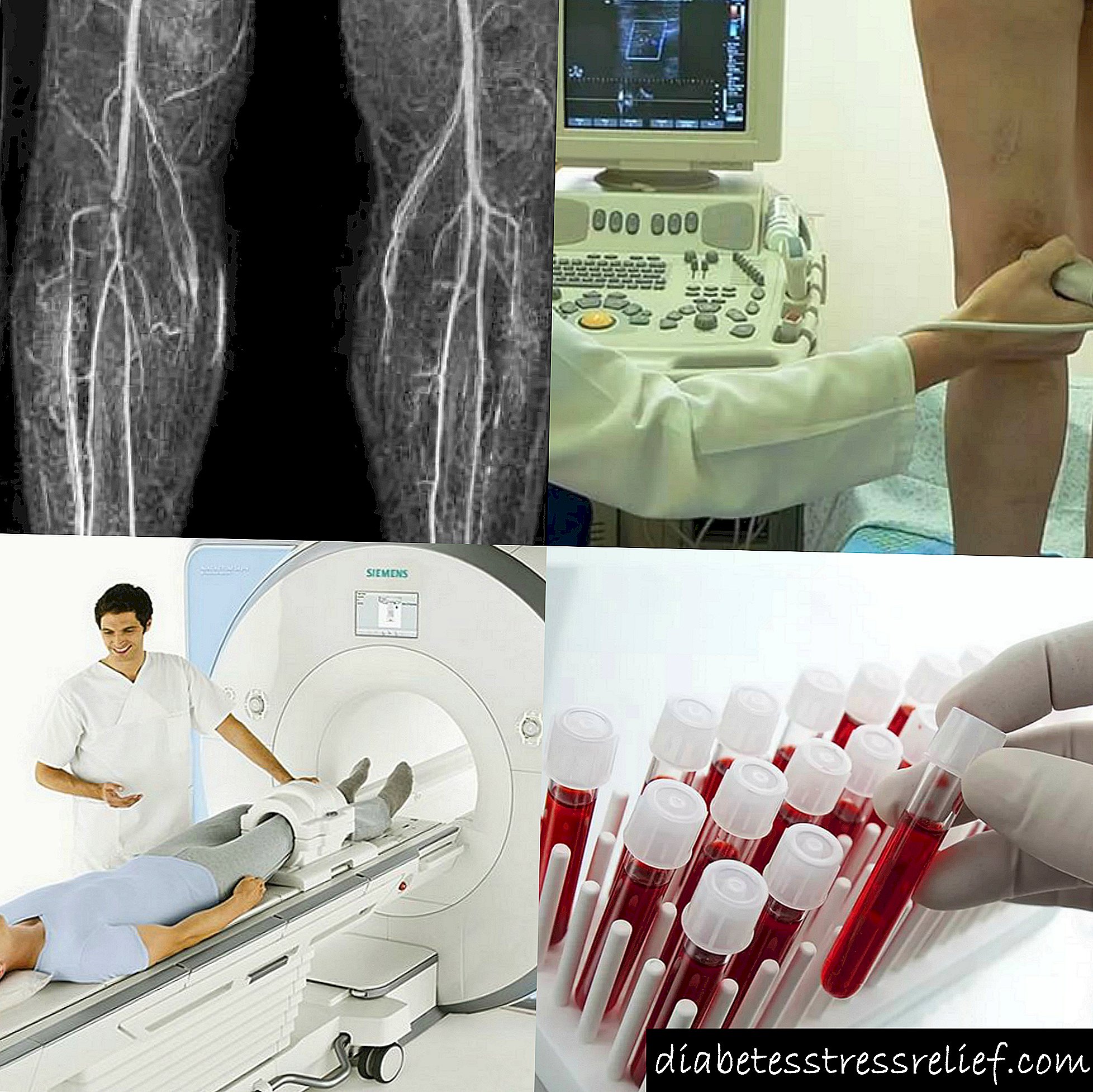
برای تشخیص دقیق ، تعیین کنید:
- آنژیوگرافی. این دقیق ترین روش برای مطالعه تغییرات رگ های خونی است. ابتدا ماده حاجب به شریان فمور تزریق می شود و سپس اشعه ایکس از اندام گرفته می شود. آنژیوگرافی به شما امکان می دهد تمام مکان های انقباض عروق و وجود یک شبکه شریانی بای پس عروق را تعیین کنید. از آنجا که این روش تهاجمی است ، با بیماری های کلیوی شدید و با عدم تحمل محیط حاجب (ید) انجام نمی شود.
- سونوگرافی داپلروگرافی - این روش به شما امکان می دهد در 95٪ موارد سایت های باریک را تشخیص دهید.
- توموگرافی کامپیوتری.
- آزمایش خون برای تعیین میزان کلسترول بد و زمان انعقاد خون.
خوانندگان ما با موفقیت از Aterol برای کاهش کلسترول استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
تشخیص و میزان ضایعه آترواسکلروتیک تنها پس از ارزیابی تمام داده های معاینه انجام می شود.بسته به آسیب شناسی مشخص شده ، درمان انتخاب می شود.
اگر بیمار خوش شانس باشد و آسیب شناسی در مرحله اولیه رشد ایجاد شود ، برای جلوگیری از تغییرات بیشتر و خنثی کردن اختلالات موجود ، فقط ممکن است لازم باشد تا تأثیر عوامل تحریک کننده بر بدن را مستثنی سازیم.
لازم است:
- اول از همه ، سیگار را متوقف کنید
- به گونه ای بخورید که چربی های حیوانی کمی به عنوان منبع کلسترول بد وارد بدن شوند ،
- اگر پوند اضافی وجود دارد ، وزن خود را کاهش دهید ،
- از افزایش فشار خون بالای 140 میلی متر جیوه جلوگیری کنید. خیابان
- فعالیت بدنی را تقویت کنید. برای عروق پاها ، پیاده روی ، دوچرخه سواری ، شنا مفید است ، می توانید دوچرخه ورزش را در خانه انجام دهید ،
- برای درمان بیماریهای مزمن. اگر مبتلا به دیابت هستید ، باید مرتباً سطح طبیعی گلوکز را در خون حفظ کنید.
درمان آترواسکلروز تنگی عروق شریانهای اندام تحتانی در مرحله دوم و بعدی آسیب شناسی به محافظه کار ، حداقل تهاجمی و جراحی تقسیم می شود.
اصول درمان محافظه کارانه
روش های محافظه کارانه درمان شامل مصرف داروها و فیزیوتراپی است. دوره های انتخاب خاص بسته به تغییرات آشکار شده در داروها به مدت 1.5-2 ماه طراحی شده است ، آنها باید تا 4 بار در سال تکرار شوند.
از داروهای مورد استفاده عمدتا:
- مواد منفجره ، یعنی عواملی که مانع از ایجاد لخته های خون می شوند. معروف ترین مورد اختلاف آسپرین است.

- داروهایی که خاصیت جریان خون را بهبود می بخشند. اینها reopoliglyukin (به صورت داخل وریدی در بیمارستان) و پنتوکسیفیلین تجویز می شوند.
- ضد اسپاسم تأثیر این داروها کاهش عروق خون است که جریان خون را بهبود می بخشد.
- ضد انعقادها در مرحله جبران خسارت تجویز می شوند.
هدف از استاتین ها برای عادی سازی کلسترول در خون نشان داده شده است. در آترواسکلروز ، آماده سازی آنزیم نیز اغلب استفاده می شود ، زیرا این بیماری در بیشتر موارد با تغییر در لوزالمعده همراه است.
بعضی از داروها باید یک بار نوشیده شوند ، برخی دیگر به صورت دوره ای استفاده می شوند ، در بعضی موارد برای طول عمر نیاز به داروهای مصرفی وجود دارد. ویژگی های انتخاب رژیم درمانی بستگی به مرحله آسیب شناسی و بیماری های مرتبط دارد.
درمان های حداقل تهاجمی
درمان های نوآورانه برای بیماران مبتلا به آترواسکلروز اندام تحتانی - اتساع بالون ،  آنژیوپلاستی ، لکه بینی شریان های آسیب دیده. این روشهای با حداقل تهاجم جریان خون را بدون جراحی گسترده احیا می کنند.
آنژیوپلاستی ، لکه بینی شریان های آسیب دیده. این روشهای با حداقل تهاجم جریان خون را بدون جراحی گسترده احیا می کنند.
آنها با استفاده از تجهیزات ویژه انجام می شوند ، دوره توان بخشی زمان کمی می برد و بیمار می تواند در خانه بهبود یابد.
درمان جراحی
روشهای حداقل تهاجمی ممکن است همیشه مورد استفاده قرار نگیرند. اگر بخش های گرفتگی رگ ها طولانی باشد ، برای بازگرداندن گردش خون ، مداخله جراحی لازم است. به بیمار یکی از انواع جراحی پیشنهاد می شود:
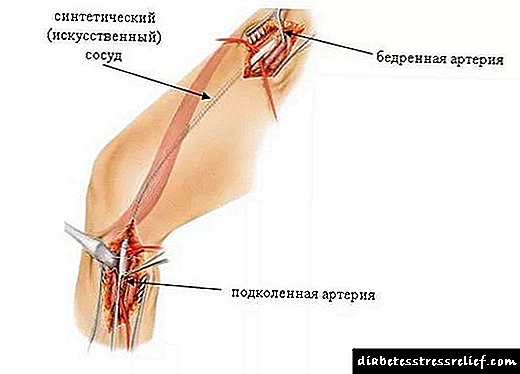
- پروتزهای قسمت تغییر یافته کشتی با مواد مصنوعی.
- جراحی بای پس ایجاد کانال مصنوعی است که در صورت لزوم گردش خون را از طریق مسیر گردش خون ممکن می کند.
- ترومباردارتکتومی - قطع پلاک های آترواسکلروتیک در عروق.
در مواردی که گنگنن تشخیص داده شده است و هیچ شرایطی برای ترمیم گردش خون وجود ندارد ، قطع عضو از اندام لازم است. این عمل به منظور نجات جان بیمار تجویز می شود.
با استفاده از روشهای عامیانه
در صورت استفاده از داروهای تجویز شده توسط پزشک ، نسخه های طب سنتی برای آترواسکلروز بی فایده است. اما جوشانده های مختلف گیاهان ، حمام های ویژه ، تنتور به بهبود وضعیت عروق خونی و ترکیب خون کمک می کند و مقاومت کلی بدن را تقویت می کند.
استفاده توصیه شده:
- جوشانده های شاه بلوط اسب ، هاپ معمولی. این گیاهان گردش خون را افزایش می دهند.
- حمام گزنه.استفاده از آنها باعث بهبود گردش خون می شود و به کاهش ناراحتی در هنگام آترواسکلروز کمک می کند.
- داروی سیر. 10 میخک سیر لازم است پوست کنده ، خرد شده و یک لیوان روغن نباتی تصفیه شده بریزید. این مخلوط باید به مدت یک روز تزریق شود ، پس از آن می توان آن را درمان کرد. برای درمان ، یک قاشق چایخوری روغن سیر را با یک قاشق غذاخوری آب لیمو تازه فشرده مخلوط کنید ، سه بار در روز دارو بنوشید.
حتما رژیم را دنبال کنید. توصیه می شود بیشتر سبزیجات و میوه میل کنید ، همراه با گریپ فروت آترواسکلروز ، خربزه ، ویبرنوم ، آجیل ، پنیر و ماهی های چرب مفید هستند. همیشه لازم است به یاد داشته باشید که استفاده از کره ، گوشت چرب ، سوسیس ، رب ها ، افشان ، کلوچه ، مایونز چربی با آترواسکلروز تقریباً به طور کامل از بین می رود.
رعایت رژیم غذایی نه تنها باعث بازگرداندن خاصیت ارتجاعی عروق می شود ، بلکه بر وضعیت کل ارگانیسم نیز تأثیر مثبت خواهد گذاشت. نوشیدن بیشتر و بیشتر ضروری است ، استفاده از آب خالص ، کمپوت ، چای سبز یا چای با لیمو ، جوشانده برخی از داروهای گیاهی مفید است.
اصول درمان بیماری آترواسکلروز متعدد
اخیراً ، سطح پیشرفت چنین بیماری جدی مانند آترواسکلروز متعدد ، پاتولوژی که بر رگهای شریانی اثر می گذارد ، به طرز چشمگیری افزایش یافته است. این بیماری را می توان به چندین نوع تقسیم کرد ، اما شایع ترین آنها آترواسکلروز اندام تحتانی است. اگر به موقع با پزشک مشورت نکنید ، بیماری می تواند عارضه هایی را ایجاد کند که می تواند کیفیت زندگی فرد را به میزان قابل توجهی خراب کند.

اتیولوژی پدیده
استعمال دخانیات دلیل اصلی ایجاد نه تنها آترواسکلروز منتشر شده بلکه اسکلروز به طور کلی است ، زیرا نیکوتین به اسپاسم رگ های خونی کمک می کند و در نتیجه به اختلال در جریان خون طبیعی منجر می شود.
علاوه بر استعمال دخانیات ، دلایل زیادی وجود دارد که منجر به ایجاد آترواسکلروز می شود:
- فشار خون بالا
- بیماری های غدد درون ریز ، به ویژه دیابت ،
- غذای بی کیفیت
 اضافه وزن ، یک سبک زندگی بی تحرک ، استرس مکرر و فشار عصبی ، یک عامل ارثی - همه اینها همچنین می تواند منجر به ایجاد آترواسکلروز شود.
اضافه وزن ، یک سبک زندگی بی تحرک ، استرس مکرر و فشار عصبی ، یک عامل ارثی - همه اینها همچنین می تواند منجر به ایجاد آترواسکلروز شود.
لازم به ذکر است که این بیماری بیشتر اوقات زنان را مبتلا می کند. علاوه بر این ، این بیماری در هر سنی ممکن است ایجاد شود ، اما اساساً دوره ای بین 20 تا 40 سال است.
تظاهرات علامتی
علائم آترواسکلروز منتشر شده با ناراحتی جزئی در پاها آغاز می شود ، که می تواند عمدتا با راه رفتن طولانی مدت رخ دهد. بعد از مدتی دردها قوی تر و شدیدتر می شوند و حتی در حالت استراحت مطلق نیز ایجاد می شوند. به تدریج علائمی مانند بی حسی انگشتان پا و حساسیت به سرما ظاهر می شود.
در مردان ، در هنگام انتشار آترواسکلروز اندام تحتانی ، ناتوانی جنسی ممکن است ایجاد شود ، این به دلیل اختلال در جریان خون است. اغلب ، بیمار همچنین قادر به مشاهده علائمی از جمله سر و صدای مداوم در سر ، میگرن ، اختلال در هماهنگی حرکات ، تحریک پذیری شدید و اشک ریختن ، ضربان سریع قلب و میگرن است.
خوانندگان ما با موفقیت از Aterol برای کاهش کلسترول استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
 به منظور تعیین وجود آترواسکلروز عروقی ، بیمار به انجام آزمایشات و انجام یک سری معاینات اختصاص می یابد.
به منظور تعیین وجود آترواسکلروز عروقی ، بیمار به انجام آزمایشات و انجام یک سری معاینات اختصاص می یابد.
ابتدا باید آزمایشات عمومی خون و ادرار و همچنین آزمایش قند و کلسترول انجام شود و انعقاد خون را تعیین کنید. اغلب پزشکان برای تأیید تشخیص ، اسکن سونوگرافی و اشعه ایکس را توصیه می کنند.
به عنوان یک تجزیه و تحلیل اضافی ، آنژیوگرافی تجویز می شود. با استفاده از این روش می توانید به طور دقیق وجود آترواسکلروز را تأیید کنید. هنگام انجام تشخیص از این طریق ، ماده خاصی به رگ مغز بیمار وارد می شود که می تواند درجه تراکم عروقی را تعیین کند.
لازم است در اولین علائم مشورت با پزشک و انجام تشخیص انجام شود ، زیرا آترواسکلروز در مرحله اولیه بیماری آسانتر است.
اصول درمانی
 درمان آترواسکلروز منتشر باید با توقف پیشرفت بیشتر بیماری آغاز شود. در شرایطی که آسیب شناسی هنوز در مرحله اولیه توسعه است ، فقط می توان از روشهای محافظه کارانه درمانی استفاده کرد.
درمان آترواسکلروز منتشر باید با توقف پیشرفت بیشتر بیماری آغاز شود. در شرایطی که آسیب شناسی هنوز در مرحله اولیه توسعه است ، فقط می توان از روشهای محافظه کارانه درمانی استفاده کرد.
به طور معمول ، داروهایی برای کاهش کلسترول خون - کلستیرامین ، کلستیپول تجویز می شوند. به منظور اتساع رگ های خونی و کاهش چربی خون ، داروهایی مانند نیکوتین آمید یا نیکوورین توصیه می شود.
با کمک داروهایی که Cerivastatin ، Medostatin و Atorvastatin دارند می توانید سطح ویسکوزیته خون را عادی کنید. اگر با بیماری مانند آترواسکلروز اندام تحتانی ، پوست آسیب دیده باشد ، برای از بین بردن آسیب شناسی موثرترین وسیله ، پماد ژاپنی Sophora است.
در بعضی موارد ، وقتی بیماری به شدت مورد غفلت واقع شود ، ممکن است نیاز به مداخله جراحی باشد که می تواند به روش های مختلفی انجام شود:
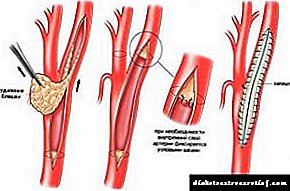 آنداردرکتومی در طی این عمل ، دیواره داخلی کشتی که به پلاک ها آلوده است ، برداشته شده و خراشیده می شود. با تشکر از این روش درمانی ، یک لومن دوباره در شریان ظاهر می شود ، در نتیجه گردش خون دوباره احیا می شود.
آنداردرکتومی در طی این عمل ، دیواره داخلی کشتی که به پلاک ها آلوده است ، برداشته شده و خراشیده می شود. با تشکر از این روش درمانی ، یک لومن دوباره در شریان ظاهر می شود ، در نتیجه گردش خون دوباره احیا می شود.- پروتز. در طی این عمل ، ناحیه آسیب دیده رگ کاملاً برداشته شده و با پروتز مصنوعی جایگزین می شود.
- جراحی اشعه ایکس. با این روش ، کل عملیات از طریق یک سوراخ کوچک انجام می شود. در صورت وجود خطر زیاد برای زندگی بیمار ، چنین مداخلات جراحی توصیه می شود.
- آنژیوپلاستی ترجمه شده. در طی عمل جراحی ، شریان آسیب دیده با سوند منبسط می شود.
- استنت زدن در طول عمل از استنت استفاده می شود که به کمک آن رگ منبسط می شود و این باعث می شود جریان خون دوباره شروع به حرکت کند.

یادآوری این نکته حائز اهمیت است که این یک بیماری بسیار جدی است که باید سریعاً درمان شود و در هیچ حالتی نباید به درمان مستقل مشغول شوید ، زیرا این امر می تواند مملو از عواقب جبران ناپذیر جدی باشد. پزشک باید بیمار را با مفهوم آترواسکلروز منتشر شده آشنا کند ، آنچه را که هست بگوید و در صورت عدم رعایت تمام دستورالعمل ها و توصیه های پیش بینی شده ، در مورد پیامدهای جدی احتمالی آن هشدار دهد. درمان این بیماری صرفاً فردی است و فقط پزشک می تواند بر اساس مرحله ای که بیماری در آن ادامه می یابد و وضعیت عمومی بیمار آن را تجویز کند.
رژیم غذایی ویژه
پیروی دقیق از رژیم غذایی نقش مهمی در بیماران مبتلا به آترواسکلروز متعدد دارد ، زیرا این امر به جلوگیری از پیشرفت بیشتر آسیب شناسی کمک می کند. اول از همه ، لازم است از غذاهای پر کالری خودداری کنید ، یعنی بیمار باید به استثنای مرغ ، غذاهای چرب و گوشت را محدود کند.
 محصولات لبنی مانند پنیر ، پنیر لپه ، خامه باید از رژیم غذایی خارج شوند ، استفاده از زرده تخم مرغ توصیه نمی شود.
محصولات لبنی مانند پنیر ، پنیر لپه ، خامه باید از رژیم غذایی خارج شوند ، استفاده از زرده تخم مرغ توصیه نمی شود.
ضروری است که استفاده از روغن های گیاهی از برنامه کاهش یا حتی از بین برود ، زیرا آنها به کاهش لیپیدها در بدن کمک می کنند ، که به پیشرفت اسکلروز رگهای پاها کمک می کند. علاوه بر این ، مصرف بیش از حد روغنهای گیاهی می تواند باعث ایجاد اختلالات پاتولوژیک خون شود و منجر به ترومبوز شود. هنگام درمان آترواسکلروز منتشر شده ، لازم است به یاد داشته باشید که بیمار منع مصرف دارد: بستنی ، شکلات ، الکل ، کیک ، کوکتل های مختلف.
لازم است غذاهای تهیه شده بر اساس آرد سبوس دار را در رژیم غذایی قرار دهید ، زیرا فلزات ، کنسانتره ها و نیترات ها را از بدن خارج کرده و در اتصال کلسترول در بدن نقش دارند.ید از پیشرفت آترواسکلروز جلوگیری می کند ، بنابراین توصیه می شود تعداد زیادی محصول با منشا دریایی مانند ماهی مرکب ، صدف ، جلبک دریایی ، خرچنگ میل کنید. برای عادی سازی روند متابولیسم چربی ها در بدن ، ویتامین B6 توصیه می شود. سبزیجات ، سویا ، سیب زمینی پخته شده ، میوه ، سبزیجات تازه ، جگر سیاه ، ماست ، ذرت - همه اینها تأثیر مفیدی بر روی بدن به عنوان یک کل دارد و به متوقف شدن پیشرفت آترواسکلروز کمک می کند.
رژیم باید حداقل پس از شش ماه از درمان اصلی رعایت شود. یادآوری این نکته حائز اهمیت است که فقط با رعایت یک رژیم غذایی دقیق و تمام دستورالعملهای پزشک معالج ، می توانید چنین بیماری جدی مانند آترواسکلروز متعدد را شکست دهید ، که پس از آن فرد دوباره قادر به یک زندگی کامل خواهد بود.
مسئله پرداخت و نتیجه گیری
بسیاری علاقه مند هستند که جراحی دور زدن ورید چقدر هزینه می کند؟ هزینه عمل نه تنها با صلاحیت های متخصص ، بلکه با توجه به موقعیت منطقه ای درمانگاه که در آن انجام می شود ، تعیین می شود. در مسکو هزینه آن بالاتر خواهد بود ، گرچه ویتبسک از کیفیت ارائه خدمات پزشکی فرومایه نخواهد بود. لازم به یادآوری است که علاوه بر خود عمل ، بیمار باید مدتی بیشتر را در بیمارستان بگذراند. راحتی زندگی در اتاقهای یک تخته و دونفره یا چند تخته با قیمت متفاوت است.
متوسط قیمت که برای آن می توانید عملیاتی را روی عروق پاها انجام دهید ، حدود 100-150 هزار روبل روسیه است. و از بسیاری جهات ، پاسخ به این سؤال که عمل جراحی بای پس چقدر هزینه خواهد داشت بستگی دارد که آیا در یک کلینیک خصوصی انجام می شود یا در یک موسسه دولتی. این امکان وجود دارد که حداقل بخشی از این مبلغ قادر به پرداخت در زیر بیمه نامه پزشکی باشند تا از سوی بانک وام گرفته نشود. اما اگر انجام عمل جابجایی به طور کامل با هزینه بیمار یا نزدیکان وی انجام شد ، در این صورت می توانید برای معافیت مالیاتی برای درمان اقدام کنید.
جراحی بای پس عروقی برای معالجه آترواسکلروز پیشرفته ، انسداد وریدی و تعدادی از بیماریهای دیگر سیستم عروقی پاها به خوبی تثبیت شده است. برای به دست آوردن نتیجه درمانی خوب ، نکته اصلی این است که یک مرکز پزشکی را انتخاب کنید که به طور مرتب جراحی عروق را انجام دهید و تمام تجهیزات تشخیصی لازم را داشته باشید.
بررسی های بیمار هم مثبت و هم منفی است. اما مداخله جراحی صحیح و به موقع انجام شده نه تنها موجب نجات جان انسان ها خواهد شد بلکه به جلوگیری از قطع عضو کمک می کند ، بلکه باعث سلامتی در اندام ها نیز می شود.
بیماریهای عروقی هم در زنان و هم در مردان مشاهده می شود. اغلب آسیب شناسی افراد در سن متوسط و پیری را تحت تأثیر قرار می دهد. به طور معمول ، بیماری عروقی در افراد جوان مشاهده می شود. در بعضی موارد ، چنین آسیب شناسی ها مادرزادی هستند. محلی سازی معمولی ضایعات سیستم عروقی عروق کرونر ، مغز ، رگ های رکتوم و اندام تحتانی است. با این حال ، با واسکولیت سیستماتیک ، این روند می تواند در بدن پخش شود. یکی از دلایل شایع تماس با جراح واریس است. این آسیب شناسی اغلب در زنان رخ می دهد. علائم معمولی عبارتند از: رگهای در حال پیچیده ، گسترش آنها ، بیرون زدگی. آترواسکلروز یکی دیگر از بیماریهای عروقی است. منجر به گرفتگی شریان ها و اختلال در پوسیدگی خون می شود. در موارد پیشرفته با هر دو آسیب شناسی ، عروق اندام تحتانی دور می شوند. این یک عمل جراحی است که به لطف آن می توان جریان خون را به طور کامل ترمیم کرد.
به چه منظور کشتی های پا تحت شلیک قرار می گیرند؟
یک اقدام اجباری برای بیماری های رگ ها و شریان ها ، بای پس عروق اندام تحتانی است. درمان در مراحل اولیه به صورت محافظه کارانه انجام می شود. به بیمارانی که از ضایعات آترواسکلروتیک رنج می برند ، داروهای کاهش دهنده چربی (داروهای آتروواستاتین ، فنو فیبرات) و رژیم غذایی تجویز می شود. با داشتن واریس ، پوشیدن لباس زیر مخصوص الاستیک ، اسکلروتراپی توصیه می شود.شنت زدن رگهای اندام تحتانی با انسداد شدید لومن شریان یا ورید ، ریسک بالای ترومبوز و ایجاد گانگرن انجام می شود. این روش یک عمل جراحی است ، باید توسط آنژیوژرژون انجام شود. جراحی بای پس جایگزینی بخشی از رگ با یک کاشت است. در نتیجه ، خون رسانی احیا می شود و خطر ترومبوز به میزان قابل توجهی کاهش می یابد. این شنت را می توان از مواد مصنوعی یا بافت های خود بیمار تهیه کرد. غالباً از رگهای اندام تحتانی همسایه به عنوان کاشت استفاده می شود. انتخاب مواد به قطر شریان یا ورید آسیب دیده و همچنین به ویژگی های آسیب شناسی بستگی دارد.
نشانه هایی برای دور زدن عروق اندام تحتانی
جراحی برای دور زدن عروق اندام تحتانی در بخش تخصصی یا جراحی بیمارستان انجام می شود. این امر به رویه های دشوار اشاره دارد ، بنابراین ، فقط باید طبق نشانه های دقیق انجام شود. اگر بیش از 50٪ قطر شریان یا ورید دچار اختلال شود ، می توان از عروق دور زدن استفاده کرد. قبل از تصمیم گیری در مورد عمل ، پزشکان معالجه محافظه کارانه را تجویز می کنند. مداخله جراحی در صورت عدم وجود اثر درمانی انجام می شود. علائم زیر برای عروق بای پس از اندام تحتانی تشخیص داده شده است:
- شریان های تصلب شرایین.
- آسیب شناسی تلفظ شده از سیستم وریدی. بیشتر با رگ های واریسی و تهدیدات ترومبوفلبیت ، استنتینگ یا آنژیوپلاستی انجام می شود. با منع مصرف چنین روش های درمانی ، عمل بای پس عروق انجام می شود.
- بیماری نارسایی با این آسیب شناسی ، واکنش التهابی با نابودی پیشرونده عروق کوچک همراه می شود. به تدریج ، شریان ها کاملاً گرفتگی می شوند و منجر به گانگرن کف پا می شوند. این بیماری در بین نرها بیشتر دیده می شود.
- آنوریسم شریان های اندام تحتانی. آسیب شناسی با خطر خونریزی زیاد خطرناک است ، که جلوگیری از آن بسیار دشوار است.
در بعضی موارد ، عروق اندام تحتانی با گانگرن انگشتان پا یا پا دور می شوند. پیش آگهی این مداخله جراحی همیشه مطلوب نیست و بستگی به ناحیه نکروز و خصوصیات فردی بدن دارد. در برخی موارد ، این عمل منجر به بهبود گنگنن یا کاهش اندازه فوکوس آسیب دیده می شود.
در چه شرایطی شنت زدن منع مصرف دارد؟
با وجود اثربخشی جراحی بای پس عروقی ، لازم به یادآوری است که چنین عملی بسیار جدی است. بنابراین ، فقط در مواردی انجام می شود که سایر روش های درمانی به شما کمک نمی کنند. تعدادی از موارد منع مصرف برای جراحی بای پس وجود دارد. از جمله آنها:
در صورت ابتلا به بیماریهای عفونی ، آسیب رساندن به پوست ، جبران خسارت دیابت ، شستن عروق اندام تحتانی قابل انجام نیست. در این موارد ، عمل بعد از تثبیت وضعیت بیمار انجام می شود.
تکنیک های Shunting
بیشتر اوقات ، جراحی بای پس عروق انجام می شود. این به این دلیل است که چنین آسیب شناسی ها شایع تر هستند. علاوه بر این ، با آسیب وریدی ، سایر روش های درمانی توصیه می شود. در میان آنها آنژیوپلاستی و استنتینگ بالون قرار دارد. به عنوان یک راه حل برای بازگرداندن جریان خون شریانی ، از ورید صافن ران استفاده کنید. با وجود یک منطقه ضایعه بزرگ یا وضعیت نامطلوب عروق ، از کاشت مصنوعی استفاده می شود. چندین روش برای این عملیات وجود دارد. از جمله آنها:
- جراحی بای پس عروق آئورت-دوفموری. مداخله جراحی در سطح ناحیه inguinal انجام می شود. ماهیت عمل ایجاد یک آناستوموز بای پس از آن بین قسمت شکمی آئورت و شریان های استخوان ران است.
- جراحی بای پس پوپولیتال فمورال. آناستوموز بین دو شریان بزرگ اندام تحتانی تشکیل می شود. شنت از پایه ران سرچشمه می گیرد و به ناحیه مفصل زانو (زیر یا بالای مفصل) آورده می شود.
- گذرگاه عبورآناستوموز بین دو شریان فمور (از پای راست به اندام تحتانی چپ یا بالعکس) عبور می کند.
- شنت زدن فموروتیبیال. پیوند عروقی شریان های استخوان ران و استخوان ران را به هم متصل می کند.
آماده سازی بیمار برای جراحی بای پس عروق
آماده سازی برای جراحی بای پس شامل یک سری روشهای تشخیصی و همچنین استفاده از داروها است. قبل از عمل لازم است که آزمایش آزمایشگاهی انجام شود: OAK ، OAM ، آزمایش خون بیوشیمیایی ، انعقاد خون. داپلروگرافی عروق اندام تحتانی ، ECG ، اکوکاردیوگرافی نیز انجام می شود. برای جلوگیری از ترومبوز در حین عمل ، رقیق کننده خون یک هفته قبل از آن تجویز می شود. اینها شامل داروهایی مانند آسپرین کاردیو ، مونیکور است. آنتی بیوتیک ها و داروهای ضد التهاب نیز تجویز می شوند. عصر ، در آستانه عمل ، لازم است مصرف آب و غذا متوقف شود.
تکنیکی برای دور زدن عروق اندام تحتانی
دور زدن عروق اندام تحتانی یک عمل پیچیده است که نیاز به حرفه ای بودن جراح دارد. دستکاری تحت بیهوشی عمومی انجام می شود. برش پوست و بافت زیرین در 2 مکان - در بالا و زیر ناحیه آسیب دیده شریان انجام می شود. گیره ها برای جلوگیری از خونریزی روی رگ اعمال می شوند. پس از ارزیابی منطقه آسیب دیده ، برشی روی کشتی ایجاد می شود و شنت در یک طرف ثابت می شود. بعد ، فلپ عروقی بین ماهیچه ها و تاندون ها ثابت می شود. بنابراین ، شنت به تدریج به محل برش دوم (بالای ضایعه) آورده می شود و انتهای آن ثابت می شود. پس از آن ، جراح وضعیت جریان خون را ارزیابی می کند. هنگامی که یک شریان عمل موفقیت آمیز شروع به نبض می کند. در بعضی موارد ، روشهای معاینه ابزار دقیق انجام می شود. مرحله آخر عمل جراحی ، بخیه زدن بافت های عمیق و پوست است.
دوره بعد از عمل چگونه است؟
نظارت بستری بر بیمار که تحت عمل جراحی قرار گرفته است بسیار مهم است. به خصوص اگر این دستکاری در حال دور شدن عروق اندام تحتانی باشد. دوره بعد از عمل با درمان موفقیت آمیز حدود 2 هفته است. در روز 7-10th ، جراح بخیه ها را جدا می کند. در حالی که بیمار در بیمارستان است ، برای ارزیابی اثربخشی درمان ، لازم است اقدامات تشخیصی انجام شود. علاوه بر این ، پزشک باید اطمینان حاصل کند که عوارض بعد از عمل وجود ندارد. در حال حاضر در اولین روزهای بعد از عمل ، ایستادن توصیه می شود. در حالت نشسته و دراز کشیدن ، اندام تحتانی باید در حالت بلند شده ثابت شود.
توصیه های بازیابی
پس از پیوند زدن رگهای اندام تحتانی ، لازم است وضعیت جریان خون را کنترل کنید. برای این منظور ، بیمار باید بطور دوره ای مورد معاینه قرار گیرد (سونوگرافی و سونوگرافی داپلر). همچنین توصیه می شود:
- سیگار کشیدن را متوقف کنید.
- برای جلوگیری از ترومبوز ، داروهای ضد پلاکت مصرف کنید.
- وزن بدن را رعایت کنید. با افزایش BMI ، رژیم کاهش دهنده چربی و درمان دارویی تجویز می شود.
- پیاده روی های روزانه را انجام دهید.
- جوراب و جوراب مخصوص (جوراب) و کفش بپوشید.
جراحی بای پس عروقی اندام تحتانی: بررسی بیمار
بررسی بیمارانی که تحت عمل جراحی قرار گرفته اند ، عمدتا مثبت است. بیماران کاهش درد ، بی حسی در پاها را ذکر کردند. با این حال ، در تعدادی از موارد ، مردم از عود علائم پس از مدتی شکایت می کنند. این به دلیل آسیب به شریان ها و رگ های همسایه است. لازم به یادآوری است که جراحی بای پس درمانی درمانی برای تصلب شرایین نیست و علت آسیب عروقی بعد از عمل از بین نمی رود. بنابراین ، برای جلوگیری از ترومبوز و ایجاد گانگرن ، رعایت اقدامات پیشگیرانه از اهمیت بسیاری برخوردار است.
عروق بای پس از اندام تحتانی: عوارض عمل
از عوارض این عمل می توان به تشکیل لخته خون در یک تانک ، ایجاد نارسایی حاد قلبی ، آمبولی ریوی اشاره کرد. در دوره بهبودی ، خستگی زخم در ناحیه بخیه و خونریزی از آن امکان پذیر است.با وجود این واقعیت که این عمل پیچیده و طولانی (حداکثر 3 ساعت) در نظر گرفته می شود ، عوارض نادر است. فراوانی توسعه آنها حدود 2٪ است.
Health-ua.org یک پورتال پزشکی برای مشاوره آنلاین پزشکان متخصص اطفال و بزرگسالان در تمام تخصص ها است. شما می توانید در مورد سوال بپرسید "بای پس پا" و مشاوره رایگان پزشک آنلاین دریافت کنید.
پیشرفت های علمی و کلینیکی در ضد پلاکت درمانی
در طول یک دهه گذشته ، نقش اصلی پلاکت ها در ایجاد بیماری های قلبی عروقی برقرار شده است. در واقع ، روشن شدن اهمیت پلاکت ها باعث تحریک رشد تعداد زیادی از داروها ، ...
آنوریسم شریان محیطی
اصطلاح آنوریسم ، اتساع ناگهانی عروق یا قلب را ناشی از قرار گرفتن در معرض عوامل آسیب رسان و منجر به اختلالات مختلف و مهمتر از همه ، مشکلات اساسی در گردش خون توصیف می کند.
بعد از عمل جراحی ، پختن ساق پا از سمت زانو که بعد از عمل سپری می شود ، 5 ماه پس از عمل جراحی 5 ماه جسد بالای زانو بی حس می شود.
23 ژوئیه 2012
پاسخ ها Stashchuk Ruslan Petrovich:
دکتر جراح دسته اول ، دکتری
سلام آناستازیا! در حین عمل بای پس ، برش های پوستی و زیر جلدی غالباً به شاخه های عصبی آسیب می رسانند ، که وظیفه آن حساسیت پوست است. به طور معمول ، اختلال حسی در طی 6-12 ماه از بین می رود. این تاثیری در گردش خون ندارد. اما برای اطمینان کامل ، بهتر است با پزشک خود مشورت کنید.
02 آگوست 2012
پاسخ ها Tarasyuk یوری آناتولیویچ:
دکتر گروه جراحی قلب و عروق
سلام آناستازیا! به احتمال زیاد ، یک شاخه عصبی در طی دسترسی جراحی (برش) آسیب دیده است. این یک عارضه نسبتاً مکرر اما جدی نیست که چنین عملیاتی را انجام می دهد (در غیر این صورت شما نمی توانید به کشتی ها برسید). به عنوان یک قاعده ، چنین پدیده های ناخوشایند بعد از یک سال و نیم از بین می روند ، یا با یک متخصص مغز و اعصاب مشورت می کنند.
سلام دکتر! مادر من (70) به دلیل دیابت و تصلب شرایین دچار ایسکمی بحرانی پا است. جراح همه چیز را از فوریه سال جاری آغاز کرد (قبل از این ، او از درد رنج نمی برد) ، درد شدید شب و بعد از آن در کل روز ، دو بار در بیمارستان ها دراز بکشید ، چکه ها ، کمپرس ها را قرار دهید ، اما هیچ چیزی کمکی نکرد ، زخمی بین انگشتان پا شکل گرفت ، جراح گفت: باید انگشت را بردارید زیرا Zantronut در حال حاضر یک استخوان است. اکنون او در بخش جراحی عروق در بیمارستان است ، معاینه پا انجام شد ، یک داپلر نشان داد که تقریباً هیچ پالس پا وجود ندارد ، جریان خون کم در رگها است ، آنها گفتند که تنها راه خروج این عمل جراحی بای پس برای نجات پا است. سؤال من این است: اکنون آنها او را در کلینیک معاینه خواهند کرد ، آیا امکان انجام یک عمل دیگر شنتینگ وجود دارد یا خیلی دیر شده است ، در این موارد خیلی دیر است که انجام یک شنت را انجام دهید؟ پا حساس است ، می تواند انگشتان را حرکت دهد ، سیاه نمی شود ، فقط صدمه می بیند. از قبل خیلی ممنونم
03 ژوئن 2011
پاسخهای Vlasova Olga Vladimirovna:
سلام اولگا! راه حل این سؤال در مورد احتمال جراحی بای پس فقط بعد از معاینه کامل قابل حل است ، که برای شما انجام شده است ، اما انجام جراحی بای پس در صورت وجود گانگرن و بافت استخوانی در این روند نامناسب است.
سلام همسرم دچار آترواسکلروز رگ پا ، انسداد 90٪ است. آیا انجام پروتز بدون shunting ممکن است؟ و اگر نه ، چقدر چنین عملیاتی هزینه می کند و از کجا می توان آن را انجام داد.
25 دسامبر 2013
پاسخ ها Lirnik سرگئی ویلنوویچ:
جراح عروق
النا عزیز من قبلاً به نامه شما پاسخ داده ام ، شما آن را به صفحه من در سایت سایت ارسال کرده اید.
روش هایی برای بازیابی جریان خون در عروق اندام تحتانی وجود دارد. آنها ممکن است متفاوت باشند. اینها عملیات شنت ، اتساع عروقی و سایر تکنیک ها است.
اما بدون معاینه همسرتان ، بدون تشخیص اضافی ، پاسخ به سؤال شما غیرممكن است ، كدام روش در این بیمار امكان پذیر است و نتیجه بهتری خواهد گرفت.این امکان وجود دارد که با چنین انسداد ، هیچ یک از روشهای فوق قبلاً قابل استفاده نباشد.
با احترام ، جراح عروق Lirnik S.V.
دوست من به ترومبوفلبیت و آترواسکلروز اندام تحتانی تشخیص داده شد ، رگهای واریسی بعد از همه آنها گفتند که او گانگرن رفت و می خواست پای راست او را قطع کند اما عمل بای پس را انجام داد و نوعی تزریق را تجویز کرد که بسیار گران است. لطفاً بگویید که آیا جراحی بای پس به نگه داشتن پای مادربزرگم و آنچه که ممکن است خوانده شود کمک می کند. آنها به ما نگفتند که تزریق نام چیست. بابولا 72 ساله است.
18 ژوئیه 2013
پاسخ می دهد Sychev Victor Anatolyevich:
هر وضعیت فردی است. اما با کمک شوتینگ ، بیش از یک پا نجات یافت. و تزریق ارزشمند احتمالاً پروستاگلاندین ها (آلپروستان ، وازوپرواستان ، ایلومدین) است. فقط آنها باید توسط این دوره سوراخ شوند ، و نه یک بار. یا ، شاید ، چه چیز دیگری است؟) تهیه چنین دارویی با چنین ویژگی هایی دشوار است).
سلام ، لطفاً به من بگویید ، پدر بزرگ من (75 ساله) به بیماری قلب و عروق کرونر ، آسیت تشخیص داده شد. او مایعات زیادی در حفره شکم و همچنین پاهای زیاد ریخته دارد. دیروز ، حتی یک مایع شروع به بیرون آمدن از پا در یک ترفند کرد (پوست از بین رفت). به همین دلیل دیورتیک ها کمکی نمی کنند. چگونه دیگر می توانیم مایعات را هدایت کنیم؟ گزینه ای برای سوراخ کردن دیواره شکم و آزاد کردن مایعات وجود دارد ، اما پاها چیست؟ چگونه مایعات را از آنها خارج کنیم؟
و با این حال ، ما در مورد جراحی بای پس قلب فکر می کنیم ، اما او در شرایط جدی قرار دارد و می ترسید او را به کیف یا دونتسک (که ما اهل منطقه لوگانسک هستیم) نبریم ، ممکن است نکاتی در این باره وجود داشته باشد؟ پزشکان محلی گفتند که جراحی خیلی دیر شده است ، اما آنها حتی آنژیوگرافی کرونر نیز انجام نداده اند.
08 فوریه 2013
بوگایف میخائیل والنتینوویچ پاسخ می دهد:
جراح قلب با بالاترین رده
سلام متأسفانه ، دیگر نمی توانید به فکر شوت زدن باشید. چنین شرایط جدی عارضه منع عمل جراحی است ، کمکی نخواهد کرد. Coronarography نشان داده نشده است (با توجه به شدت شرایط). داروهای مدر فقط به صورت داخل وریدی می توانند تزریق شوند. افسوس که ، درمانگران جامعه اکنون با پدربزرگ خود رفتار می کنند.
سلام در جایی تا 25 سال وزن 52-54 کیلوگرم وزن داشتم. 4 ماه پریود نبود و من 30 کیلوگرم بهبود پیدا کردم. در 27 سالگی ، من باردار شدم ، 10 کیلوگرم وزنم ، بلافاصله 8 متولد شد. در 8 ماه بارداری ، پایش را شکست.
8-10 ماه پس از تولد ، خونریزی شروع شد ، باید با هورمون ها متوقف شد ، وجوه دیگر کمکی نکرد. بعد از گذشت حدود 3 ماه ، دیسینون شروع به فعالیت کرد و من نوشیدن هورمون ها را متوقف کردم. من موارد منع مصرف دارم - گرفتگی پا (من بطور دوره ای تحت درمان رگها قرار می گیرم) بسیار تحریک پذیر بود ، بنابراین من نوشیدن هورمون ها (رگولون) را متوقف کردم. در 28-29 سال ، یک عارضه به مفصل مجاور نزدیک به شکستگی رفت. تجزیه و تحلیل های اضافی انجام نشد. من در مورد تشخیص مفاصل مطمئن نیستم. در جایی در 30 سال دوره های من به مدت 7 ماه ناپدید شد. دوباره حدود 24 کیلوگرم به دست آورد. اکنون 32 سال است که مدت زمان طولانی وزن نشده است. آخرین بار وزن 107 کیلوگرم بود. من سعی می کنم تمریناتی را انجام دهم ، اما واقعاً به من آسیب می رساند. مفاصل زانوها و حتی بر روی بازوها ، زخم است.
من مطمئن نیستم که عمل جراحی بای پس معده به من کمک کند ، می خواستم نظر شما را بدانم.
من روی رژیم های غذایی سخت نمی نشینم ، اما من عمدتا غذای خانگی می خورم.
13 فوریه 2013
پاسخ ها ونتسکوفسایا النا ولادیمیروا:
اوکسانای عزیز! باید معاینه شوید. برای این کار باید به متخصص گوارش ، متخصص قلب و عروق مراجعه کنید. تغذیه در هر وزن بسیار مهم است. لازم است یک رژیم غذایی فردی انتخاب شود. در مورد جراحی بای پس احتمالی ، می توانید پس از معاینه در یک مشاوره حضوری با یک متخصص گوارش ، این موضوع را مورد بحث قرار دهید.
آلا آناتولیایونا را می پرسد:
من 56 ساله هستم فشار خون بالا از 25 سال. وراثت به خط مادر و پدر .. پدر دچار حمله قلبی شد. سکته مغزی ، بر اثر نارسایی حاد قلبی درگذشت. مادر در 69 سالگی درگذشت - دکتر بود .. او فوراً در آغوش من درگذشت. او فشار خون بالا بود .. از یک قلب شکایت کرد ، اما درمانی وجود نداشت ، مرگ او فوری بود.برادر ، 56 ساله ، دارای یک ضد میکروب ، دور زدن بود و پس از 3 ماه در خواب درگذشت. من یک MRI کوچک نخاعی ، MRI نخاعی - برآمدگی پشتی دیسک بین مهره ای L50c1 ، پوکی استخوان ، اسپوندیل آرتروز ، آرتریت مفاصل زانوها ، شانه ها دارم. من در تمام زندگی ام تحت درمان قرار گرفته ام. از 20 سالگی با کلونیدین شروع کنید. نارسایی در قلب فینوپتین در سن 25 سالگی وجود دارد. در مورد Ekg و Echo ، پزشکان چیز خاصی پیدا نمی کنند. سالهاست که سطح خون در خون بالا رفته است ... اما آنها می گفتند شما می توانید کار کنید .. این ترسناک نیست ... از ماه مه ، پاهای شما به شدت ورم کرده است ... سونوگرافی ... نارسایی وریدی اندام تحتانی .. اما فکر می کنم همان مزخرفات با دستان من است ... دستان من درد دارد ... پاها ... دست و پا در شب و روز با هم ... ورم ناشی از detralex ، venorus ، phlebodia 600 فروکش نمی کند. پمادها کمکی نمی کنند. خون معمولی هیچ چیز را نشان نمی دهد ... چه کسی دیگری به ... مراجعه کند که به پزشکان ... به کدام مراکز مراجعه کنند. Muscovite .. تمام زندگی اش به مدت 40 سال تجربه کار کرده است ... در مدرسه .... پول هزینه زیادی را صرف تحقیقات پولی کرده است ، زیرا آنها چیزی را در یک قفسه ساده ارائه نمی دهند. یا آنها چیزی را نمی دانند. راهنما نوه من فقط 2 سال سن دارد ... من باید کار کنم .. نمی خواهم زنجیر بشم و یا اصلاً نزد پدر و مادرم بروم ... برادرم نوشیدنی نکشید ، سیگار نکشید ... اما در 56 سالگی مانده است. پدر در 61 سالگی ، مادر در 69 سالگی. و در جستجوی پزشکان دور نریزید. آنها هیچ دلیلی در قفسه نمی بینند که آنها را به جایی بفرستند ... و تورم روی پاهای کودک 2 ساله می بیند ... با احترام به A.A.
24 سپتامبر 2012
وازكوز استواردو ادواردوویچ پاسخ می دهد:
پزشک عمومی ، دکتری
سلام آلا آناتولیایونا! من به طور مستقیم به شما خواهم گفت: فاكتورهای خطر ، به ویژه ، اطلاعات در مورد بستگان ، فشار خون بالا در طولانی مدت ، مشكلات اندامهای زنانه و سیستم استخوانی استخوان برای پزشك در هر سطح و صلاحیت كار آسانی نیست. اما نیازی نیست که ناامید شوید ، به خصوص که یک نوه دارید ، احتمالاً سایر خویشاوندان دوست داشتنی ، برای آنها که باید زندگی و زندگی کنند. در تمام این سالها یاد گرفتید که با این مشکلات زندگی کنید ، اما بدون مشکل هم قابل درک است. در حال حاضر ، بسیاری از داروهای مدرن وجود دارد که به ترتیب ، پیش بینی وضعیت شما و کیفیت زندگی را بهبود می بخشد ، که قبل از فوت بستگان شما در دسترس نبود.
درمان شما باید در درجه اول بر کنترل فشار خون و حمایت از قلب متمرکز شود. هر چیز دیگری (ستون فقرات ، مفاصل ، اندامهای زن) فقط به درمان علامت دار نیاز دارد. من نمی توانم به طور غیابی به شما بگویم که کدام داروها مناسب شما هستند ، زیرا برای پزشک معالج شما قابل مشاهده تر خواهد بود - من به شما توصیه می کنم از جمله اعتماد داشته باشید و اغلب با او مشورت کنید و در مورد این سوال که در کجا و از کجا باید با آنها مشورت کنیم. من فقط تکرار می کنم: این درمورد این است که بتوانید تشخیص های خود را به صورت کامل چک کنید ، تا از عوارض خودداری کنید ، و نه در مورد درمان کامل. ما باید به رغم آن مشکلات بهداشتی و مشکلات زندگی ، تا حد امکان کیفی زندگی خود را ادامه دهیم.
پدر من دیابت دارد. جراحی بای پس از 5 سال قبل روی یک پا انجام شد ، امروز یک عمل جراحی بای پس جزئی در روی پای دوم انجام شد و روی این پا وی یک سال زخم غیر بهبودی روی پاشنه داشت. چه کاری انجام دهیم
03 اکتبر 2011
پاسخهای آگابابوف ارنست دانیلوویچ:
پزشک عمومی
سلام مارینا ، در صورت امکان ، تمام معاینه و ترخیص از بیمارستان را از طریق پست الکترونیکی برای من ارسال کنید ، این امکان ارزیابی عینی از وضعیت را فراهم می کند - ایمیل محافظت شده
عصر بخیر پدر من تحت عمل جراحی "بای پس بایورت آئورت" قرار گرفت و رگ را از پای خود گرفت ، سینه وی بهبود یافت ، اما چیزی شروع به ورم کرد و قرمز شد. چه کاری باید انجام دهیم تا به بیمارستان نرویم؟
18 آگوست 2011
بوگایف میخائیل والنتینوویچ پاسخ می دهد:
جراح قلب با بالاترین رده
سلام برو به بیمارستان
بازوی 7 ساعت پس از آسیب دیدگی دوخته شد
با قطع عضو آسیب دیدگی اندام ، پزشکان بیش از 2-3 ساعت به منظور دوختن بازو یا پاهای جدا شده با احتمال زیاد موفقیت و بازگرداندن گردش خون در آن ، بیش از 2 ساعت وقت ندارند. یک جراح اهل دالاس پس از 7 ساعت توانست بازوی بیمار را نجات دهد.
دریچه های قلب بدون جراحی تغییر می کنند
جراحان قلب در مرکز پزشکی دانشگاه راش جایگزینی دریچه ترانسکتری با حداقل تهاجمی را برای بیماران مبتلا به بیماری مادرزادی قلب ارائه می دهند.این روش نیازی به جراحی باز ندارد
انجام آنژیوپلاستی عروق اندام تحتانی چگونه انجام می شود؟

سالهاست که با موفقیت در مبارزه با فشارخون؟
رئیس انستیتو: ”شما را شگفت زده خواهید کرد که با استفاده از آن هر روز ، فشار خون بالا را آسان می کند.
آنژیوپلاستی یک روش پیشرفته با تکنولوژی بالا است که به بازگرداندن پوسیدگی در عروق ، از جمله مواردی که در اندام تحتانی قرار دارد ، کمک می کند. لومن شریانی ممکن است به دلیل پلاک های آترواسکلروتیک تنگ یا بسته شود ، که به دلیل رسوب کلسترول ، چربی ها و سایر مواد در دیواره شریان داخلی ایجاد می شوند.
- نشانه های جراحی
- عمل چگونه انجام می شود؟
- بررسی های بیمار
نشانه های جراحی
آنژیوپلاستی برای درمان علائم ناشی از ضایعات زیر استفاده می شود:
خوانندگان ما با موفقیت از ReCardio برای درمان فشار خون بالا استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
- بیماری ایسکمیک قلب ،
- بیماری عروقی محیطی
- آسیب به شریان کاروتید ،
- بیماری کلیوی
آنژیوپلاستی شریان های واقع در اندام تحتانی را می توان با سندرم پای دیابتی انجام داد. با بازگرداندن جریان خون با این روش ، می توان از قطع عضو اندام جلوگیری کرد و زخمهای استوایی روی پا بهبود یافت.
عمل چگونه انجام می شود؟
ابتدا به بیمار دارویی داده می شود که به آرامش و عدم استرس عاطفی کمک می کند. علیرغم این واقعیت که این عملیات پیچیده نیست ، اما آرام کردن آن همچنان مفید خواهد بود. در محلی که کاتتر وارد می شود ، بی حسی موضعی انجام می شود. برخی از بیماران در طول عمل می خوابند.
ترمیم لومن عروق بسته
پس از آن ، پزشک سوند را در رگ خونی قرار می دهد که یک لوله انعطاف پذیر و بسیار نازک است. پزشک با کمک اشعه ایکس حرکت و محل سوند را مشاهده می کند.
یک هادی نازک از محل باریک رگ خونی عبور می کند ، که در طی آن یک مینی کاتتر حرکت می کند ، در انتها میکروبولون دارد.
هنگامی که به جای مناسب برسد ، بادکنک باد می شود ، به طوری که ناحیه آسیب دیده صاف می شود. سپس استنت در این مکان کاشته می شود که جریان خون را در آینده تضمین می کند. پس از کاشت ، تمام ابزارها برداشته می شوند.
پس از انجام عمل ، برای جلوگیری از خونریزی یک باند فشار اعمال می شود. بیمار به اتاق استراحت منتقل می شود. معمولاً در بیمارستان او از یک تا سه روز می گذرد.
امروز ، موفقیت رویه 100 درصد است. اگرچه شایان ذکر است موارد پیچیده ای وجود دارد که در آن آسیب به عروق کرونر مشاهده می شود ، که امکان آنژیوپلاستی را نمی دهد یا روش را پیچیده می کند. به ندرت اتفاق می افتد که پس از عمل جراحی ، تنگی مکرر ایجاد می شود ، این ظرف شش ماه رخ می دهد.
همانطور که مشاهده می کنید ، آنژیوپلاستی یک روش حداقل تهاجمی است که از طریق یک سوراخ کوچک روی پوست انجام می شود. علاوه بر این ، یک نکته بزرگ این است که بیهوشی عمومی اعمال نمی شود ، به این معنی که بدن بیمار استرس اضافی را تجربه نمی کند.
بررسی های بیمار
می توانید متوجه شوید که آیا از بررسی برخی از افراد باید به آنژیوپلاستی اعتماد کرد. به عنوان مثال ، یک نفر گفت که استنت زدن یک روش عالی و کم آسیب است که از عوارض جدی جلوگیری می کند. یکی از بیماران ، که دو بار آنژیوپلاستی انجام داده بود ، گفت که نباید از چنین روشی مفید ترسید.
اگر به گفته او ، بار اول که او ترسیده بود ، بار دوم آرام بود. همانطور که او گفت ، زندگی بسیار ساده تر می شود. مرد دیگری گفت: پزشک که آنژیوپلاستی را توصیه می کند بسیار شایسته عمل می کند ، زیرا واقعاً به جلوگیری از عوارض جدی کمک می کند.
همانطور که مشاهده می کنید ، آنژیوپلاستی واقعا مزایای ملموس را به همراه دارد ، هم پزشکان و هم خود بیماران در این باره صحبت می کنند.بنابراین ، نباید از برگزاری آن هراس داشته باشید ، بلکه برعکس ، باید شاد باشید ، زیرا این یک فرصت عالی برای بهبود کیفیت زندگی است.
- با ترک نظر ، شما موافقت نامه کاربر را می پذیرید
- آریتمی
- آترواسکلروز
- واریس
- واریکوسل
- رگها
- بواسیر
- فشار خون بالا
- افت فشار خون
- تشخیصی
- دیستونی
- سکته مغزی
- حمله قلبی
- ایسکمی
- خون
- عملیات
- قلب
- مخازن
- آنژین صدری
- تاکی کاردی
- ترومبوز و ترومبوفلبیت
- چای قلب
- هایپرتونیوم
- دستبند فشار
- عادی
- آلاپینین
- آسپارکام
- Detralex
علائم و درمان آترواسکلروز مغزی
در انسان ، همه ارگان ها تحت تأثیر خارجی قرار دارند. تحت تأثیر عوامل نامطلوب در بدن ، نارسایی هایی رخ می دهند که به شکل بیماری های مختلفی بروز می کنند. مغز نیز از این قاعده مستثنی نبود. یکی از شایع ترین بیماری های ارگان اصلی آترواسکلروز است. یک نوع خطرناک بیماری دقیقاً آترواسکلروز مغزی است. بیایید بفهمیم آترواسکلروز مغزی چیست و چه روشهایی برای از بین بردن آن وجود دارد.
معاینات و معالجه
آترواسکلروز رگهای مغزی ، به ویژه در ابتدای بیماری ، تعیین آن بسیار دشوار است. اما چگونه می توان آترواسکلروز مغزی را درمان کرد؟ و غالباً باید در این زمینه به متخصصان مختلف مراجعه کنید. ابتدا لازم است بیمار فرضی که دارای این علائم است توسط پزشک معالج مورد معاینه قرار گیرد که جهت پروفایل باریکتر پزشکان خاص راهنمایی می کند. این متخصص قلب و عروق ، متخصص اعصاب و متخصص قلب و عروق هستند. برای شناسایی آترواسکلروز مغزی ، معاینات لازم است:
- اهدای خون برای تشخیص هنجار نسبت نرمال بین المللی (INR) ، پارامتر انعقادی.
- سونوگرافی شریان های خارج از مغز با استفاده از داپلروگرافی.
- داپلروگرافی ترانس کرانیال بررسی عروق خونی داخل مغز است.
- معاینه آنژیوگرافی به شما امکان می دهد عروق مغزی را با استفاده از اشعه ایکس معاینه کنید. ماده خاصی به داخل ورید تزریق می شود تا آسیب شناسی کاملاً مشخص شود. اما به دلیل خطر این روش ، در نتیجه شواهد دقیق تجویز می شود.
- الکتروانسفالوگرام. این روش در تشخیص ساختارهای قشر مغز کمک می کند.
- تجزیه و تحلیل ایمونولوژیکی به شما امکان می دهد سطح کلسترول بدن را تعیین کنید.
- توموگرافی کامپیوتری در مواردی كه بیمار دچار سكته مغزی شده است ، استفاده می شود. این روش به شما امکان می دهد نحوه درمان بیشتر آترواسکلروز مغزی را تعیین کنید.
- درمان رزونانس مغناطیسی (MRI) - این روش به شما امکان می دهد با دقت بیشتری علائم بیماری را شناسایی کنید.
یک متخصص که با مسئولیت معاینه موجود مراجعه کرده است می تواند میزان و شکل آترواسکلروز مغزی را مشخص کند. در نتیجه ، انتخاب گزینه درمانی مناسب امکان پذیر می شود.
درمان آترواسکلروز مغزی
در این عمل ، دو روش برای درمان آترواسکلروز مغزی وجود دارد. این یک روش پزشکی و مداخله جراحی است. اما در کنار این امر ، بیمار به سخت ترین استراحت و یک رژیم خاص نیاز دارد. اگر مرحله اولیه باشد ، از روش دارویی برای درمان با انواع داروهای زیر استفاده می شود:
- داروهای ضد پلاکت آسپرین است که خطر لخته شدن خون را روی پلاک آسیب دیده کاهش می دهد. بنابراین ، خطر سکته مغزی ایسکمیک به میزان قابل توجهی کاهش می یابد ،
- داروهای کاهش دهنده چربی با هدف جلوگیری از پیشرفت بیماری انجام می شود. بهترین داروی استاتین است. در طول زندگی گرفته می شود. اما دوز دارو بسته به قرائت خون باید تنظیم شود ،
- داروهای ضد التهاب به کاهش دیواره عروق کمک کرده و آن را در برابر عوامل منفی خارجی مقاوم تر می کند ،
- داروهایی با خاصیت گشادکننده عروقاین نوع دارو اسپاسم عروقی را کاهش می دهد و از این طریق جریان خون به سلولهای عصبی افزایش می یابد. این موارد عبارتند از: "یوفیلین" ، "پاپاورین" ، "دیپروفن" ،
- داروهای فشار خون برای تنظیم فشار در تمرین پزشکی استفاده می شوند. این داروها عبارتند از: "Enalapril" ، "Ramipril" ، "Captopril" ،
- پیراستام و پیکامیلون داروهایی هستند که باعث بهبود عملکرد مغز و گردش خون مغزی می شوند.

اگر بیمار آخرین مرحله آترواسکلروز را نشان داد ، مداخله جراحی ضروری است. بعد از چه زمانی بهترین عمل جراحی است؟ هرچه زودتر این کار انجام شود ، برای زندگی و سلامتی بیمار بهتر می شود. تنگی آترواسکلروز مغزی باید روی عروق کاروتید مشترک و داخلی انجام شود. این عمل با نظارت دقیق تشخیص سونوگرافی عروق مغزی انجام می شود.
در مورد شریان های داخلی مغز ، مداخله جراحی با استنت زدن - درج بالون انجام می شود. بعد از این عمل پزشک معالج در طول زندگی استفاده از مواد منافی را تجویز می کند.
مرحله اولیه تصلب شرایین مغزی مجموعه مطلوب شرایط است. اما شما باید پیوسته تمام نسخه های پزشک را رعایت کنید و به یک رژیم خاص رعایت کنید. در مرحله دوم بیماری ، از بین بردن کامل آترواسکلروز غیرممکن است. فقط می توان مرحله رشد بیماری را به حالت تعلیق درآورد و از وقوع سکته مغزی جلوگیری کرد. در مورد مرحله سوم توسعه بیماری ، در صورت عدم مداخله جراحی در زمان انجام ، منجر به فوت بیمار می شود.
آترواسکلروز مغزی یک بیماری مزمن است ، بنابراین شما باید برای این واقعیت آماده باشید که این درمان طول عمر خواهد داشت. شاید درمان داروهای مردمی باشد. اما بهتر است از ابتلا به این نوع بیماری ریسک نکنید. اگر درمان صحیح را انتخاب کرده و این نوع بیماری را با مسئولیت درمان کنید ، در این صورت شخص نه تنها می تواند روی یک عمر طولانی حساب کند بلکه کارآمد می ماند.
پیشگیری از مشکل عروقی
پیشگیری از پیشگیری از بیماری و پیشرفت بیشتر آن در بیش از 3 درجه بیماری وجود دارد. غذا نباید حاوی غذاهای چرب ، شور و ادویه باشد. محتوای کالری برای کاهش اهمیت دارد. 2000 - 2500 کالری در روز مجاز است. محصولات ترش ، ماهی دریایی و گوشت بدون چربی باید بیشتر اوقات مصرف شود. و حتما حبوبات و محصولات بادمجان را بخورید. آنها کلسترول خون را کاهش داده و متابولیسم را بهینه می کنند. حتماً روزانه 1.5 لیتر مایعات بنوشید. پیشگیری اولیه و ثانویه است.
اولیه:
- ممنوعیت استعمال دخانیات و مشروبات الکلی ،
- قند خون باید طبیعی باشد
- روزانه حدود یک ساعت پیاده روی ،
- موقعیتهای استرس زا را از بین ببرید
- شنا ، دویدن ، مدیتیشن ، یوگا و غیره
پیشگیری ثانویه شامل استفاده از داروهایی است که توسط یک متخصص در طول زندگی تجویز می شود.
پیشگیری و رژیم غذایی بسیار مهم است و اگر به این امر پایبند باشید ، می توان از آترواسکلروز مغزی و پیامدهای آن جلوگیری کرد. مشاوره با پزشک معالج در طول بیماری نیز لازم است.
نحوه مصرف نیفدیپین و با چه فشارهایی: دستورالعمل

پرش فشار خون بسیاری از افراد مدرن را حتی در سنین جوانی نگران کرده است. بنابراین ، همه در تلاشند تا موثرترین روش برای عادی سازی این شاخص را پیدا کنند. یکی از این داروها در بازار مدرن فارماکولوژی ، نیفدیپین است که دستورالعمل استفاده از آن باید به تفصیل مورد بررسی قرار گیرد. ما همچنین می دانیم که از چه فشاری باید استفاده شود.
- ترکیب دارو
- نشانه های استفاده
- مقدار مصرف: دستورالعمل
- عوارض جانبی
- موارد منع مصرف در مصرف دارو
- نیفدیپین در دوران بارداری
- تعامل با داروهای دیگر
- آنالوگ های دارویی
| با چه فشار می توانم داروی آملودیپین مصرف کنم |
| دستورالعمل استفاده از داروی Betaxolol |
| با چه فشاری می توانم والز را تحمل کنم |
| Normodipine: دستورالعمل استفاده |
ترکیب دارو
نیفدیپین متعلق به گروه مسدود کننده های کانال کلسیم است. این دارو به شکل قرص موجود است. ماده مؤثر این دارو نیفدیپین است. همچنین ترکیب آن شامل چنین مؤلفه های کمکی است:
- سلولز میکروکریستالی ،
- منیزیم استئارات ،
- هایپروملوز ،
- دی اکسید تیتانیوم
- پودر تالک
- شکر شیر
- نشاسته سیب زمینی
به دلیل این ترکیب ، نیفدیپین تأثیر مفیدی در عملکرد سیستم قلبی عروقی دارد و شاخص فشار خون را به حالت عادی باز می گرداند. این دارو از طریق پیشخوان فروخته می شود. متوسط هزینه در روسیه 35 روبل است. در اوکراین ، قیمت تقریبی دارو 7 UAH است. نیفدیپین یکی از ارزان ترین داروها است ، اما با این وجود بسیار مؤثر است.
نشانه های استفاده
نیفدیپین را با چه فشاری باید مصرف کنم؟ برای افزایش فشار خون تجویز می شود. بنابراین ، این دارو یکی از محبوب ترین راه های تأثیر فشار خون بر بدن است. همچنین استفاده از آن برای چنین بیماری هایی توصیه می شود:
- آنژین صدری
- بیماری ایسکمیک مزمن قلب ،
- نارسایی قلبی
بعلاوه در مواردی از نیفدیپین به عنوان پیشگیری کننده فشار خون بالا استفاده می شود:
- پیری بیمار
- فشار خون سیستولیک ،
- آترواسکلروز رگهای اندام تحتانی یا شریان کاروتید ،
- زنان در دوران بارداری.

خوانندگان ما با موفقیت از ReCardio برای درمان فشار خون بالا استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
مقدار مصرف: دستورالعمل
قرص های نیفدیپین را می توان برای مدت طولانی برای کاهش فشار خون استفاده کرد. دوز مطلوب روزانه 3 قرص است. در صورت لزوم ، می توان آن را به 2 قرص 2 بار در روز افزایش داد. حداکثر دوز روزانه دارو 4 قرص است. نباید فراموش کرد که در چنین شرایطی میزان دارو باید 2 برابر کاهش یابد:
- در سن ، اگر درمان پیچیده ای تجویز شود ،
- اختلال در عملکرد کبد ،
- تصادف مغزی.
با افزایش شدید فشار خون ، قرص باید در زیر زبان قرار گیرد. برای اقدام سریعتر ، می توانید آن را از قبل جوید.

عوارض جانبی
در بیشتر موارد ، نیفدیپین به راحتی قابل تحمل است. اما با استفاده بیش از حد از قرص ها ، چنین عوارض جانبی مشاهده می شود:
- از سیستم قلبی عروقی: تب ، تپش قلب ، کاهش شدید فشار خون ، نارسایی قلبی.
- از سیستم عصبی مرکزی: سردرد ، سرگیجه ، کار بیش از حد سریع ، اختلال در خواب ، لرزش خفیف.
- از دستگاه گوارش: حالت تهوع ، گاهی منجر به استفراغ ، یبوست یا اسهال می شود.
- از روی پوست: تظاهرات آلرژیک به صورت کهیر ، خارش ، بثورات دیگر.
- از دستگاه تناسلی: افزایش مقدار ادرار در روز ، وخیم تر شدن سیستم کلیوی.
استفاده طولانی مدت از نیفدیپین بدون نظارت پزشک می تواند منجر به اختلال جدی در عملکرد کبد و همچنین نقص بینایی شود.







 آنداردرکتومی در طی این عمل ، دیواره داخلی کشتی که به پلاک ها آلوده است ، برداشته شده و خراشیده می شود. با تشکر از این روش درمانی ، یک لومن دوباره در شریان ظاهر می شود ، در نتیجه گردش خون دوباره احیا می شود.
آنداردرکتومی در طی این عمل ، دیواره داخلی کشتی که به پلاک ها آلوده است ، برداشته شده و خراشیده می شود. با تشکر از این روش درمانی ، یک لومن دوباره در شریان ظاهر می شود ، در نتیجه گردش خون دوباره احیا می شود.