پیشگیری از دیابت نوع 2
دیابت نوع 2- بیماری مزمن که با نقض متابولیسم کربوهیدرات همراه با ایجاد هیپرگلیسمی ناشی از مقاومت به انسولین و اختلال عملکرد ترشحی سلولهای بتا و همچنین متابولیسم لیپید همراه با ایجاد آترواسکلروز بروز می یابد. از آنجا که علت اصلی مرگ و ناتوانی بیماران عارضه آترواسکلروز سیستمیک است ، دیابت نوع 2 بعضا بیماری قلبی عروقی نامیده می شود.
اولویت های پیشگیری از دیابت
پیشگیری از دیابت 2 می تواند هم در سطح جمعیت به طور کلی و هم در سطح فردی انجام شود. بدیهی است که پیشگیری در کل مردم فقط توسط مسئولان بهداشت امکان پذیر نیست ، برنامه های ملی برای مقابله با این بیماری مورد نیاز است ، ایجاد شرایطی برای دستیابی و حفظ یک سبک زندگی سالم ، فعالانه درگیر ساختن ساختارهای مختلف اداری در این فرایند ، افزایش آگاهی از جمعیت به طور کلی ، اقدامات برای ایجاد یک محیط "غیر دیابتیوژن".
استراتژی پیشگیری از دیابت قشر 2 در افراد با افزایش خطر ابتلا به بیماری از دیدگاه توصیه های داخلی در جدول 12.1 ارائه شده است.
جدول 12.1. مؤلفه های اصلی استراتژی پیشگیری از دیابت نوع 2
(الگوریتم های مراقبت های پزشکی تخصصی برای بیماران مبتلا به دیابت (ویرایش 5). ویرایش شده توسط II ددوف ، م.م. شستاکووا ، مسکو ، 2011) 
اگر محدودیت هایی در نیروها و وسایل مورد نیاز برای انجام اقدامات پیشگیرانه وجود داشته باشد ، اولویت بندی زیر پیشنهاد می شود:
• بالاترین اولویت (شواهد سطح A): افراد دارای اختلال در تحمل گلوکز: با یا بدون قند ناشتا اختلال ، با یا بدون سندرم متابولیک (MetS)
• اولویت بالا (شواهد سطح C): افراد دارای IHL و / یا MetS
• اولویت متوسط (شواهد سطح C): افراد با متابولیسم کربوهیدرات طبیعی اما اضافه وزن ، چاقی ، فعالیت بدنی کم
• نسبتاً کم (شواهد سطح C): جمعیت عمومی
لازم به ذکر است که در این حالت اصطلاح "اولویت متوسط" نسبتاً دلخواه است ، همچنین وجود چاقی (تا 90٪ موارد دیابت نوع 2 با آن همراه است) و وجود اجزای MetS نیاز به اصلاح اجباری دارد از جمله از نظر پیشگیری از بیماری قلبی عروقی.
سنگ بنای پیشگیری از دیابت نوع 2 اصلاح فعال در شیوه زندگی است: کاهش وزن اضافی بدن ، بهینه سازی فعالیت بدنی و تغذیه سالم. این امر در مطالعات متعددی در مورد تأثیر تغییرات فعال در شیوه زندگی بر کاهش بروز دیابت 2 اثبات شده است.
بارزترین مورد در این رابطه ، نتایج دو مطالعه انجام شده در افراد با NTG است ، یعنی. در افراد با بالاترین خطر ابتلا به دیابت 2): مطالعه DPS فنلاندی (522 نفر ، مدت 4 سال) و مطالعه DPP (3234 نفر ، مدت زمان 2.8 سال).
اهداف تعیین شده در مطالعات مشابه بودند: افزایش فعالیت بدنی حداقل 30 دقیقه در روز (حداقل 150 دقیقه در هفته) ، کاهش وزن 5٪ و 7٪ به ترتیب (در DPS ، اهداف عبارت بودند از: کاهش کل دریافت چربی 15g / 1000kcal) چربی متوسط (4000 گرم) و کم (35 کیلوگرم بر متر مربع در مقایسه با افراد دارای BMI 2.82)
• افزایش فشار خون (> 140/90 میلی متر جیوه) یا داروهای ضد فشار خون
• بیماریهای قلبی عروقی با منشا آترواسکلروتیک.
• آکانتوز (پرکاری بیش از حد پوست ، که معمولاً در چین های بدن بر روی گردن ، زیر بغل ، کشاله ران و مناطق دیگر قرار دارد).
• اختلالات خواب - مدت خواب کمتر از 6 ساعت و بیش از 9 ساعت با افزایش خطر ابتلا به دیابت همراه است ،
• استفاده از داروهایی که باعث افزایش قند خون یا افزایش وزن می شوند
• افسردگی: برخی از مطالعات خطر ابتلا به دیابت نوع 2 را در مبتلایان به افسردگی نشان داده اند.
• کم وضعیت اقتصادی - اجتماعی (SES): ارتباط بین SES و شدت چاقی ، سیگار کشیدن ، CVD و دیابت را نشان می دهد.
در طول مشاوره پیشگیری ، بیمار باید به درستی در مورد بیماری ، عوامل خطر ، امکان پیشگیری از آن آگاه باشد ، و باید در کنترل خود با انگیزه و آموزش دیده باشد.
دیابت قند 2 یک بیماری غیرقابل علاج مزمن است که در آن میزان قند خون بالا می رود. دلیل این امر کاهش حساسیت بدن به انسولین (مقاومت به انسولین) به دلیل اضافه وزن ، سبک زندگی بی تحرک ، سوء تغذیه و تمایل ارثی است.
برای غلبه بر مقاومت به انسولین ، لوزالمعده باید انسولین بیشتری تولید کند ، که می تواند منجر به از بین رفتن آن شود ، پس از آن افزایش قند خون وجود دارد. از آنجایی که مدت طولانی علائم مشخصی وجود ندارد ، بسیاری از افراد از بیماری خود بی خبر هستند.
شدت دیابت تا حد زیادی به دلیل ایجاد عوارض بیماری است. در صورت تشخیص دیر هنگام ، نظارت و درمان ناکافی ، این می تواند به کاهش بینایی (تا نابینایی) ، اختلال در عملکرد کلیه (با پیشرفت نارسایی کلیوی) ، زخم پا ، خطر قابل توجهی در قطع عضو ، حمله قلبی و سکته منجر شود.
عوارض دیابت را می توان در زمان تشخیص مستقیم تشخیص داد. اما ، به دنبال توصیه ها ، مشاهده ، داروی مناسب و خود نظارت ، عوارض دیابت ممکن است ایجاد نشود و قند خون ممکن است در حد طبیعی باشد.
می توان از ابتلا به دیابت جلوگیری کرد ، همیشه بهتر از این است که بعداً این بیماری درمان شود. حتی اگر فردی به دیابت مبتلا باشد ، هنوز بیمار نشده است ، با تغییر سبک زندگی او می توان از ابتلا به این بیماری جلوگیری کرد: لازم است از کاهش وزن ، افزایش فعالیت بدنی ، عادی سازی تغذیه (با کاهش مصرف چربی) استفاده شود.
در مطالعه DPS ، نشان داده شد که بیماران پیشگیرانه تر 2 به اهداف پیشگیرانه خود 2 (کاهش 500 گرم در مصرف چربی یا 5 وعده در روز) دست پیدا کردند.
• محصولات غلات ، غلات را انتخاب کنید.
• مصرف قند را به 50 گرم در روز ، از جمله قند موجود در مواد غذایی و نوشیدنی ها محدود کنید.
• روغن های گیاهی ، آجیل را به عنوان منبع اصلی چربی بخورید.
• روغن ، سایر چربیهای اشباع شده و چربیهای هیدروژنه جزئی (بیش از 25-35٪ از کالری دریافتی روزانه که چربی اشباع آن کمتر از 10٪ نیست ، چربی ترانس کمتر از 2٪)
• محصولات لبنی و گوشتی کم چرب بخورید.
• به طور مرتب ماهی (2 بار در هفته) ماهی میل کنید.
• نوشیدنی های الکلی متوسطی مصرف کنید (30 کیلوگرم بر متر مربع) .در نتیجه ، نظارت بر شرکت کنندگان در مطالعه DPP تا 10 سال با حفظ روش درمانی قبلی ادامه یافت و نامگذاری شد - مطالعه DPPOS.
در پایان مطالعه ، در پس زمینه استفاده از متفورمین ، کاهش وزن بدن باقی مانده است (به طور متوسط -2٪ ، در مقایسه با -0.2٪ در گروه دارونما). تمایل به پیشگیری از موارد جدید دیابت نیز وجود داشت: در گروه اصلاح سبک زندگی 34٪ و در استفاده از متفورمین 18٪.
تأثیر بر کاهش جذب گلوکز و لیپیدها
مطالعات متعددی احتمال جلوگیری از دیابت نوع 2 را در افراد مبتلا به NTG هنگام استفاده از داروهای گروه مهار کننده های گلوکزیداز (جذب کربوهیدرات در روده کوچک کاهش داده و قله هایپرگلیسمی بعد از مصرف را کاهش می دهد) بررسی کرده اند.
در مطالعه STOP-NIDDM ، مصرف آکاربوز بیش از 3.3 سال خطر ابتلا به دیابت نوع 2 را 25 درصد کاهش داده است. استفاده از داروی دیگر در این گروه ، وگملیبوز ، خطر نسبی ابتلا به دیابت در افراد مبتلا به NTG را در مقایسه با دارونما 40 درصد کاهش داده است.
در مطالعه XENDOS ، بیماران چاق بدون دیابت (برخی از آنها NTG داشتند) ، به همراه توصیه های شیوه زندگی ، لیستی از دارونما یا دارونما دریافت کردند. بعد از 4 سال مشاهده ، کاهش خطر نسبی ابتلا به دیابت نوع 2 37٪ بود. اما به دلیل عوارض جانبی دستگاه گوارش در گروه اورلیستات ، تنها 52٪ از بیماران مطالعه را به طور کامل انجام دادند.
بر اساس پایه شواهد RCT های فوق ، انجمن های حرفه ای بین المللی پیشرو توصیه هایی راجع به داروهای فردی برای پیشگیری پزشکی از دیابت ارائه داده اند.
توصیه هایی برای پیشگیری پزشکی دیابت نوع 2 و شواهدی از فواید آنها
1. در مواردی که تغییر در شیوه زندگی امکان دستیابی به کاهش وزن و یا بهبود شاخص های تحمل گلوکز را ندارد ، پیشنهاد می شود که استفاده از متفورمین را در دوز 250 - 850 میلی گرم 2 بار در روز (بسته به تحمل) در نظر بگیرید به عنوان یک پیشگیری از دیابت نوع 2 بیماران زیر:
پیشگیری از دیابت نوع 2 در گروه های بیماران:
• افراد زیر 60 سال با BMI> 30 کیلوگرم بر متر مربع و GPN> 6.1 میلی مول در لیتر در صورت عدم وجود موارد منع مصرف (بالاترین سطح شواهد سودمند در کاهش خطر ابتلا به دیابت نوع 2)
• افراد دارای اختلال در تحمل گلوکز (NTG) در صورت عدم وجود منع مصرف (بالاترین سطح شواهد سودمند) ،
• افراد دارای اختلال در گلیسمی ناشتا در صورت عدم وجود منع مصرف (کمترین میزان اثبات سود ، براساس نظر متخصص)
• افراد دارای سطح هموگلوبین HbA1c گلیکوزی شده در 6.7-4.4 in در صورت عدم وجود منع مصرف (کمترین میزان اثبات سود ، براساس نظر متخصص).
2. آکاربوز و همچنین متفورمین می توانند به عنوان وسیله ای برای جلوگیری از دیابت قند 2 در نظر گرفته شوند ، به شرطی که به خوبی تحمل شوند و موارد منع مصرف احتمالی در نظر گرفته شود.
3. در افراد مبتلا به چاقی با یا بدون NTG ، از درمان اورلیستات با نظارت دقیق علاوه بر اصلاح سبک زندگی فشرده ، می توان به عنوان یک استراتژی خط دوم (بالاترین سطح شواهد سود) استفاده کرد.
دیابت نوع 2 چیست؟
این بیماری بیشتر در سن 40-60 سال بروز می کند. به همین دلیل به دیابت سالمندان گفته می شود. اما شایان ذکر است که در سالهای اخیر این بیماری جوانتر شده است ، ملاقات با بیماران جوانتر از 40 سال غیر معمول نیست.
دیابت نوع 2 به دلیل نقض حساسیت سلولهای بدن به هورمون انسولین ، که توسط "جزایر" لوزالمعده ایجاد می شود ، ایجاد می شود. در اصطلاحات پزشکی به این مقاومت مقاومت به انسولین گفته می شود. به همین دلیل ، انسولین نمی تواند منبع انرژی اصلی ، گلوکز ، را به درستی به سلولها منتقل کند ، بنابراین غلظت قند در خون افزایش می یابد.
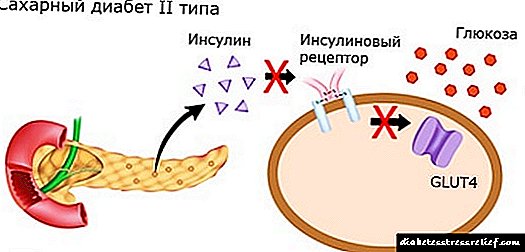
برای جبران کمبود انرژی ، لوزالمعده بیشتر از حد معمول انسولین ترشح می کند. در عین حال ، مقاومت به انسولین در هر جایی از بین نمی رود. اگر در این لحظه درمان را به موقع تجویز نکنید ، لوزالمعده "کاهش می یابد" و اضافه انسولین به نقص تبدیل می شود. سطح قند خون به 20 میلی مول در لیتر و بالاتر (با یک هنجار 3/3 تا 5/5 میلی مول در لیتر) افزایش می یابد.
شدت دیابت
سه درجه دیابت وجود دارد:
- فرم نور - بیشتر اوقات به طور تصادفی یافت می شود ، زیرا بیمار علائم دیابت را احساس نمی کند. هیچ گونه نوسان قند خون وجود ندارد ، در معده خالی سطح گلیسمی از 8 میلی مول در لیتر تجاوز نمی کند. درمان اصلی یک رژیم غذایی است که کربوهیدرات ها ، به ویژه رژیم های هضم شده را محدود می کند.
- دیابت متوسط. شکایات و علائم ظاهر می شود. یا عوارضی وجود ندارد ، یا عملکرد آنها را مختل نمی کند. درمان شامل مصرف داروهای ترکیبی برای کاهش قند است. در بعضی موارد ، انسولین تا 40 واحد در روز تجویز می شود.
- دوره جدی با قند خون ناشتا مشخص می شود. درمان ترکیبی همیشه تجویز می شود: داروهای کاهش دهنده قند و انسولین (بیش از 40 واحد در روز). در معاینه ، عوارض مختلف عروقی قابل تشخیص است. این شرایط گاهی اوقات احتیاج به احیای فوری دارد.
با توجه به میزان جبران سوخت و ساز بدن کربوهیدرات ، سه مرحله دیابت وجود دارد:
- جبران خسارت - در طول درمان ، قند در حد طبیعی نگه داشته می شود ، که کاملاً در ادرار وجود ندارد.
- کم هزینه - گلوکز خون بیش از 13.9 میلی مول در لیتر افزایش نمی یابد ، در ادرار از 50 گرم در روز تجاوز نمی کند.
- جبران خسارت - گلیسمی از 14 میلی مول در لیتر و بالاتر ، در ادرار بیش از 50 گرم در روز ، توسعه کما قند خون ممکن است.
به طور جداگانه ، Prediabetes (نقض تحمل به کربوهیدرات ها) جدا شده است. این بیماری با یک آزمایش پزشکی - تست تحمل گلوکز یا آنالیز هموگلوبین گلیکوزیک تشخیص داده شده است.
بر خلاف دیابت نوع 1
دیابت نوع 1
دیابت نوع 2
علل دیابت نوع 2
به دلیل بروز بیماری دیابت نوع 2 ، دانشمندان هنوز نمی دانند آیا عوامل مستعد کننده ای وجود دارد که خطر ابتلا به این بیماری را افزایش می دهد:
- چاقی - دلیل اصلی بروز مقاومت به انسولین. مکانیسم هایی که نشان دهنده ارتباط بین چاقی و مقاومت بافت در برابر انسولین است ، هنوز کاملاً درک نشده اند. برخی دانشمندان استدلال می كنند كه تعداد گیرنده های انسولین را در افراد چاق نسبت به نازك كاهش می دهد.
- تمایل ژنتیکی (وجود دیابت در بستگان) احتمال ابتلا به این بیماری را چندین بار افزایش می دهد.
- استرس ، بیماریهای عفونی می تواند ابتلا به دیابت نوع 2 و اولین را تحریک کند.
- در 80٪ از زنان مبتلا به بیماری تخمدان پلی کیستیک ، مقاومت به انسولین و افزایش انسولین مشاهده شد. این وابستگی مشخص شده است ، اما پاتوژنز توسعه بیماری در این مورد هنوز روشن نشده است.
- مقادیر زیاد هورمون رشد یا گلوکوکورتیکواستروئیدها در خون باعث کاهش حساسیت بافت به انسولین می شود و باعث بیماری می شود.
تحت تأثیر عوامل خطرناک مختلف ، جهش گیرنده های انسولین رخ می دهد ، که نمی توانند انسولین را تشخیص دهند و گلوکز را درون سلولها منتقل کنند.
همچنین عوامل خطر دیابت نوع 2 شامل افراد بعد از 40 سالگی با کلسترول بالا و تری گلیسیرید ، با وجود فشار خون شریانی است.
علائم بیماری
- خارش غیر قابل توصیف پوست و دستگاه تناسلی.
- Polydipsia - دائماً از احساس تشنگی عذاب می کشید.
- پلی اوریا فرکانس ادرار افزایش یافته است.
- خستگی ، خواب آلودگی ، کندی.
- عفونت های مکرر پوستی.
- غشاهای مخاطی را خشک کنید.
- زخمهای طولانی مدت غیر شفابخش
- نقض حساسیت به صورت بی حسی ، سوزن شدن اندام.
تشخیص بیماری
مطالعاتی که وجود دیابت نوع 2 را تأیید یا انکار می کند:
- آزمایش قند خون
- HbA1c (تعیین هموگلوبین گلیکوزی شده) ،
- تجزیه و تحلیل ادرار برای قند و کتون ،
- تست تحمل گلوکز.
در مراحل اولیه ، دیابت نوع 2 هنگام انجام آزمایش تحمل گلوکز می تواند به روش ارزان قیمت تشخیص داده شود. این روش شامل این واقعیت است که نمونه گیری خون چندین بار انجام می شود. بر روی شکم خالی ، پرستار خون می گیرد ، پس از آن بیمار باید 75 گرم گلوکز بنوشاند. در پایان دو ساعت ، خون دوباره گرفته می شود و سطح گلوکز مشاهده می شود. به طور معمول ، باید در دو ساعت حداکثر 8/7 میلی مول در لیتر باشد و با دیابت بیش از 11 میلی مول در لیتر باشد.
همچنین آزمایش های طولانی وجود دارد که خون در هر نیم ساعت 4 بار گرفته می شود. آنها هنگام ارزیابی میزان قند در پاسخ به بارهای گلوکز ، آموزنده تر به حساب می آیند.
اکنون بسیاری از آزمایشگاه های خصوصی وجود دارد که در آنها خون قند از برخی رگ ها و برخی از انگشت گرفته می شود. تشخیص صریح با کمک گلوکومتر یا نوارهای تست نیز کاملاً توسعه یافته است. واقعیت این است که در شاخص های قند خون وریدی و مویرگی متفاوت است ، و گاهی اوقات این بسیار مهم است.
- هنگام بررسی پلاسمای خون ، میزان قند 10-15٪ بیشتر از خون وریدی خواهد بود.
- قند خون ناشتا از خون مویرگی تقریباً مشابه غلظت قند خون از ورید است. بعد از خوردن خون مویرگی ، گلوکز 1-1.1 میلی مول در لیتر بیشتر از خون وریدی است.
عوارض
بعد از تشخیص دیابت نوع 2 ، بیمار باید به نظارت مداوم قند خون عادت کند ، قرص های قند خون را به طور مرتب مصرف کند ، همچنین رژیم را دنبال کند و از اعتیاد مضر خودداری کند. باید درک کنید که قند خون بالا بر رگ های خونی اثر منفی می گذارد و عوارض مختلفی ایجاد می کند.
تمام عوارض دیابت به دو گروه بزرگ تقسیم می شوند: حاد و مزمن.
- عوارض حاد شامل کما است که علت آن جبران خسارت شدید وضعیت بیمار است. این می تواند با مصرف بیش از حد انسولین ، همراه با اختلالات خوردن و مصرف نامنظم ، کنترل نشده داروهای تجویز شده رخ دهد. این شرایط نیاز به کمک فوری متخصصان با بستری شدن در بیمارستان دارد.
- عوارض مزمن (دیررس) به تدریج با گذشت زمان ایجاد می شوند.

تمام عوارض مزمن دیابت نوع 2 به سه گروه تقسیم می شوند:
- ریز عروقی - ضایعات در سطح عروق کوچک - مویرگ ها ، ونول ها و شریانی ها. رگهای شبکیه چشم (رتینوپاتی دیابتی) رنج می برند ، آنوریسم هایی تشکیل می شوند که در هر زمان می توانند پشت سر بگذارند. درنهایت ، چنین تغییراتی می تواند به از بین رفتن بینایی منجر شود. رگهای گلومرولی کلیوی نیز دچار تغییراتی می شوند ، در نتیجه نارسایی کلیوی شکل می گیرد.
- ماکرووواسکولار - آسیب به رگهای خونی از کالیبر بزرگتر. ایسکمی میوکارد و مغز پیشرفت می کند ، و همچنین بیماری های تحریک کننده عروق محیطی. این شرایط نتیجه آسیب عروق آترواسکلروتیک است و وجود دیابت خطر بروز آنها را 3-4 برابر افزایش می دهد. خطر قطع عضو در افراد مبتلا به دیابت جبران نشده 20 برابر بیشتر است!
- نوروپاتی دیابتی. آسیب به سیستم عصبی مرکزی و / یا محیطی رخ می دهد. فیبر عصبی به طور مداوم در معرض قند خون قرار دارد ، تغییرات بیوشیمیایی خاصی رخ می دهد ، در نتیجه باعث می شود که هدایت تکانه طبیعی از طریق الیاف مختل شود.
یک رویکرد یکپارچه در درمان دیابت نوع 2 از مهمترین موارد است. در مراحل اولیه ، یک رژیم غذایی برای تثبیت سطح گلوکز کافی است ، و در مراحل بعدی ، یک داروی از دست رفته یا انسولین ممکن است به یک کما قند خون تبدیل شود.
رژیم و ورزش
 اول از همه ، صرف نظر از شدت بیماری ، رژیم غذایی تجویز می شود. افراد چربی با در نظر گرفتن فعالیت ذهنی و جسمی در طول روز باید کالری را کاهش دهند.
اول از همه ، صرف نظر از شدت بیماری ، رژیم غذایی تجویز می شود. افراد چربی با در نظر گرفتن فعالیت ذهنی و جسمی در طول روز باید کالری را کاهش دهند.
الکل ممنوع است ، زیرا در ترکیب با برخی داروها ممکن است هیپوگلیسمی یا اسیدوز لاکتیک ایجاد شود. و علاوه بر این ، کالری اضافی زیادی نیز دارد.
نیاز به تنظیم و فعالیت بدنی دارد. یک تصویر بی تحرک بر وزن بدن تأثیر منفی می گذارد - دیابت نوع 2 و عوارض آن را تحریک می کند. بار باید به تدریج و بر اساس حالت اولیه داده شود. بهترین شروع پیاده روی نیم ساعت 3 بار در روز و همچنین شنا کردن به بهترین شکل ممکن است. با گذشت زمان ، بار به تدریج افزایش می یابد. علاوه بر ورزش هایی که باعث کاهش وزن می شوند ، مقاومت به انسولین را در سلول ها کاهش می دهند و از پیشرفت دیابت جلوگیری می کنند.
داروهای کاهش دهنده قند
با ناکارآمدی رژیم و فعالیت بدنی ، داروهای ضد دیابتی انتخاب می شوند که اکنون بسیار زیاد هستند. آنها برای حفظ سطح قند خون طبیعی لازم هستند. برخی از داروها علاوه بر تأثیر اصلی خود ، به طرز مطلوب روی میکروسیرکولاسیون و سیستم هموستاتیک تأثیر می گذارند.
لیست داروهای کاهش دهنده قند:
- biguanides (متفورمین) ،
- مشتقات سولفونیل اوره (گلیکلازید) ،
- مهار کننده های گلوکوزیداز
- گلینیدها (ناتلیتینید) ،
- مهار کننده های پروتئین SGLT2 ،
- گلیفوزین ها ،
- تیازولیدین دیون (پیوگلیتازون).
انسولین درمانی
با جبران خسارت دیابت نوع 2 و ایجاد عوارض ، انسولین درمانی تجویز می شود ، زیرا تولید هورمون پانکراس با پیشرفت بیماری کاهش می یابد. سرنگ و قلم سرنگ مخصوص تزریق انسولین وجود دارد که سوزنی نسبتاً نازک و طراحی قابل فهم دارند. دستگاه نسبتاً جدید پمپ انسولین است که وجود آن به جلوگیری از تزریق روزانه چندگانه کمک می کند.
داروهای موثر مردمی
غذاها و گیاهان زیادی وجود دارند که می توانند بر قند خون تأثیر بگذارند ، و همچنین باعث افزایش تولید انسولین توسط جزایر لانگرهان می شوند. چنین صندوق هایی مردمی است.
- دارچین دارای ترکیباتی است که به طور مطلوب بر متابولیسم یک فرد دیابتی تأثیر می گذارد. نوشیدن چای با اضافه کردن یک قاشق چایخوری از این ادویه مفید خواهد بود.
- کاسنی برای پیشگیری از دیابت نوع 2 توصیه می شود. این ماده حاوی مواد معدنی زیادی ، روغنهای اساسی ، ویتامین های C و B1 است. این توصیه می شود برای بیماران فشار خون بالا با پلاک های عروقی و عفونت های مختلف. بر اساس آن ، جوشانده ها و تزریق های مختلفی تهیه شده است ، به بدن کمک می کند تا استرس را تقویت کند ، سیستم عصبی را تقویت کند.
- زغال اخته بر اساس این توت حتی داروهای دیابت نیز وجود دارد. می توانید جوشانده برگهای زغال اخته را تهیه کنید: یک قاشق غذاخوری برگها را با آب بریزید و به اجاق گاز بفرستید. هنگام جوش ، بلافاصله از روی حرارت برداشته و پس از دو ساعت می توانید نوشیدنی آماده را بنوشید. چنین جوشانده می تواند سه بار در روز مصرف شود.
- گردو - هنگام مصرف ، به دلیل محتوای روی و منگنز ، اثر قند خون وجود دارد. همچنین حاوی کلسیم و ویتامین D است.
- چای لیندن این ماده دارای خاصیت هیپوگلیسمی است و همچنین یک اثر درمانی کلی بر بدن دارد. برای تهیه چنین نوشیدنی ، باید دو قاشق غذاخوری شیرین را با یک لیوان آب جوش بریزید. می توانید جگر لیمو را در آنجا اضافه کنید. شما باید روزانه سه بار چنین نوشیدنی بنوشید.
تغذیه مناسب برای دیابت نوع 2
هدف اصلی اصلاح رژیم غذایی برای بیماران مبتلا به دیابت ، حفظ قند خون در سطح پایدار است. پرش های ناگهانی آن قابل قبول نیست ، شما همیشه باید برنامه غذایی را دنبال کنید و به هیچ وجه از وعده غذایی بعدی صرفنظر نکنید.
تغذیه برای دیابت نوع 2 با هدف محدود کردن کربوهیدرات های موجود در مواد غذایی است. تمام کربوهیدرات ها در قابلیت هضم تفاوت دارند و به سرعت و کند تقسیم می شوند. در خواص و محتوای کالری محصولات تفاوت وجود دارد. در ابتدا تعیین میزان روزانه کربوهیدرات های روزانه برای افراد دیابتی بسیار دشوار است. برای سهولت ، متخصصان مفهوم واحد نان را شناسایی کرده اند که بدون توجه به محصول ، شامل 10-12 گرم کربوهیدرات است.
به طور متوسط ، یک واحد نان سطح گلوکز را 2.8 میلی مول در لیتر افزایش می دهد و برای جذب این مقدار گلوکز به 2 واحد انسولین نیاز است. براساس واحدهای نان خورده ، میزان انسولین مورد نیاز برای تجویز محاسبه می شود. 1 واحد نان مربوط به نصف لیوان فرنی گندم سیاه یا یک سیب کوچک است.
برای یک روز ، فرد باید حدود 18-24 واحد نان بخورد ، که باید در تمام وعده های غذایی توزیع شود: حدود 3-5 واحد نان به طور همزمان. به افراد مبتلا به دیابت در مدارس ویژه دیابت بیشتر گفته می شود.
پیشگیری
پیشگیری از بسیاری از بیماری ها از جمله دیابت نوع 2 به موارد زیر تقسیم می شود:
هدف اصلی جلوگیری از پیشرفت بیماری به طور کلی است و ثانویه با تشخیص قبلی که ایجاد شده است از عوارض جلوگیری می کند. هدف اصلی تثبیت قند خون در تعداد عادی ، از بین بردن تمام عوامل خطرزا می تواند باعث دیابت نوع 2 شود.
- رژیم غذایی - مخصوصاً برای افراد با افزایش وزن بدن توصیه می شود. رژیم غذایی شامل گوشت و ماهی بدون چربی ، سبزیجات و میوه های تازه با شاخص گلیسمی پایین (محدود به سیب زمینی ، موز و انگور) است. هر روز ماکارونی ، نان سفید ، غلات و شیرینی میل نکنید.
- سبک زندگی فعال. نکته اصلی نظم و امکان سنجی فعالیت بدنی است. پیاده روی یا شنا برای شروع کافی است.
- از بین بردن ، در صورت امکان ، تمام کانونهای عفونت. زنان مبتلا به تخمدان پلی کیستیک به طور مرتب توسط متخصص زنان مشاهده می شوند.
- هر زمان ممکن از موقعیتهای استرس زا خودداری کنید.