دیابت نوع 1
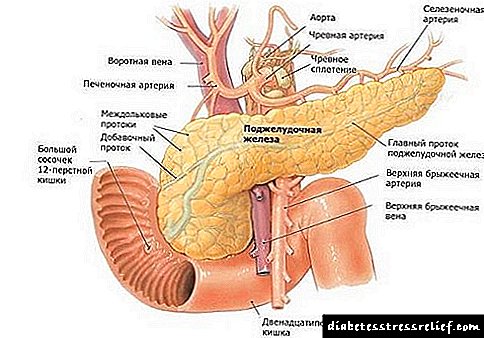
سلول های بتا در لوزالمعده وجود دارند که انسولین را سنتز می کنند. انسولین در انتقال گلوکز از پلاسمای خون به بافتهای نیازمند آن دخیل است. ارگان های زیر از نظر گلوکز به ویژه زیاد هستند: چشم ، قلب ، رگ های خونی ، کلیه ها ، سیستم عصبی. ماهیت دیابت نوع 1 این است که سلولهای بتا پانکراس به طور ناگهانی می میرند و جلوی تولید انسولین را می گیرند. گلوکز زیادی در خون وجود دارد ، اما به اندام هایی که به آن نیاز دارند ، نمی رسد. اندام ها از نظر قند کمبود دارند و قند خون در خون ایجاد می شود.
نحوه بروز دیابت نوع 1
دیابت نوع 1 به شدت شروع می شود. بیمار عطش خاصی دارد ، دهان خشک دارد ، مایعات زیادی می نوشد و مقدار زیادی ادرار می کند. برخی از بیماران نسبت به غذا و حالت تهوع گریزی دارند ، در حالی که برخی دیگر برعکس ، مقدار زیادی می خورند. با این حال ، هر دو به سرعت وزن خود را کاهش می دهند - تا چند هفته تا 20 کیلوگرم. همچنین بیماران نگران ضعف ، سرگیجه ، کاهش عملکرد ، خواب آلودگی هستند. بدون درمان در بیماران مبتلا به دیابت نوع 1 ، کتواسیدوز به سرعت وارد می شود که می تواند به کما ketoacidotic برود.
دیابت نوع 1
درمان دیابت نوع 1 یک برنامه فردی برای مصرف داروهای حاوی انسولین است ، زیرا در شدیدترین موارد ، انسولین خود شما به هیچ وجه سنتز نمی شود.
بنابراین ، دو اصل اصلی درمان دیابت نوع 1:
- رژیم و کنترل خود
- انسولین درمانی.
امروزه معرفی انسولین از خارج تنها راه درمان دیابت نوع یک است. اگر یکی از تولید کنندگان دارو ادعا کند داروهای تولیدکننده این بیماری را درمان می کند ، این یک فریب آشکار است.
2 نوع داروی حاوی انسولین وجود دارد:
- انسولین های کوتاه مدت (humalog ، actrapid و غیره) ،
- انسولین های طولانی مدت (lantus ، protofan ، levemir و غیره).
رایج ترین رژیم انسولین به شرح زیر است:
- صبح - انسولین طولانی مدت ،
- قبل از صبحانه ، ناهار ، شام - انسولین کوتاه مدت ،
- در شب - انسولین طولانی مدت.
دوز انسولین معمولاً توسط متخصص غدد انتخاب می شود. با این حال ، میزان انسولین کوتاه مدت که قبل از غذا تجویز می شود ، به میزان تخمینی آن بستگی دارد. در مکتب دیابت ، به بیماران دیابتی آموزش داده می شود که واحدهای نان موجود در مواد غذایی را محاسبه کنند و به همان میزان انسولین کوتاه تزریق کنند. همه روزه همه بیماران مبتلا به دیابت باید میزان قند خون خود را با سنج قند خون شخصی کنترل کنند.
دیابت نوع 1 مادام العمر است. متأسفانه امروزه این بیماری غیرقابل درمان است.
رژیم دیابت نوع 1
قبل از شروع درمان ، انتخاب روش ، لازم است دلایل بیماری ، علائمی که آن را توصیف می کنند را در نظر بگیرید ، روش های تشخیصی. دیابت قندی تخطی از عملکرد لوزالمعده ، فرآیندهای خاصی در بدن انسان است که بر اثر کمبود انسولین تحریک می شود. در صورت بروز بیماری ، سلولهای لوزالمعده مسئول تولید هورمون قادر به انجام کارهای خود به طور کامل نیستند. در نتیجه ، شاخص های قند افزایش می یابد ، که بر کار ارگان ها ، سلامتی تأثیر منفی می گذارد.
کمبود انسولین و قند خون زیاد باعث اثرات غیر قابل برگشت می شود: اختلال در بینایی ، عملکرد مغز ، رگ های خونی کاهش می یابد. به منظور تنظیم سطح هورمون ، فرایند متابولیک ، بیمارانی که به دیابت نوع 1 مبتلا هستند ، لازم است روزانه در طول زندگی خود تزریق کنند. درمان بدون دیابت انسولین نوع 1 امکان پذیر نیست ، دوز هورمون به صورت جداگانه تنظیم می شود.
دانشمندان دلایل موثری را که باعث کمبود هورمون انسولین می شود نمی دانند. با درجه بالایی از این احتمال استدلال می شود که نکته اصلی در ایجاد دیابت نوع 1 تخریب سلولهای β است که در لوزالمعده واقع شده است. و پیش نیازهای این مشکل می تواند عوامل مختلفی باشد:
- وجود ژنهایی که مستعد ارثی به دیابت هستند.
- نقص سیستم ایمنی بدن ، روند فرآیندهای خود ایمنی.
- مثلاً بیماریهای عفونی و ویروسی گذشته ، سرخک ، اوریون ، هپاتیت ، آبله مرغان.
- استرس ، استرس روانی مداوم.
برای دیابت نوع 1 ، علائم ذاتی است ، دقیقاً مانند نوع دوم. همه علائم به اندازه کافی تلفظ نمی شوند ، بنابراین به ندرت نگرانی بیمار را تا شروع كتواسیدوز ایجاد می كنند ، كه بعضی اوقات منجر به عوارض جبران ناپذیری بیماری می شود. مهم است که سلامت خود را با دقت کنترل کنید و اگر چندین علائم دیابت تشخیص داده شد ، باید آزمایش خون ، آزمایش ادرار انجام دهید و به پزشک متخصص این بیماری - متخصص غدد مراجعه کنید. علائم مشخصه نوع اول بیماری:
- عطش شدید شدید.
- خشکی دهان.
- تکرر ادرار (روز و شب).
- اشتهای شدید ، اما بیمار بطور قابل توجهی وزن از دست می دهد.
- اختلال در بینایی ، همه چیز بدون طرح مشخص روشن می شود.
- خستگی ، خواب آلودگی.
- نوسانات مکرر ، ناگهانی خلق و خوی ، آسیب پذیری ، تحریک پذیری ، تمایل به تنش.
- زنان با ایجاد بیماری های عفونی در ناحیه ارگان های صمیمی که به درمان های محلی پاسخ نمی دهند مشخص می شوند.

اگر کتواسیدوز (عوارض) از قبل آغاز شده باشد ، علائم دیگری مشاهده می شود:
- کم آبی بدن ، پوست خشک.
- تنفس مکرر ، عمیق می شود.
- بو از حفره دهان ناخوشایند است - عطر استون.
- ضعف عمومی بدن ، حالت تهوع ، از بین رفتن هوشیاری امکان پذیر است.
جهت اجباری از درمان دیابت نوع 1 تزریق مداوم انسولین است. اما تکنیک های اضافی می تواند بر روند بیماری تأثیر بگذارد ، علائم آن را سهولت دهد و از بروز عوارض جلوگیری کند. استفاده از این یا سایر روشهای درمانی فقط پس از مشورت با پزشک معالج و گرفتن مجوز وی امکان پذیر است.
نکته مهم برای درمان بیماری ، تغذیه مناسب برای دیابت نوع 1 است. یک رژیم غذایی درست و کاملاً ترکیبی به کاهش ، جلوگیری از افزایش سطح گلوکز کمک می کند ، بنابراین می توان دوز انسولین را کاهش داد. تغذیه برای T1DM:
- منو نباید به قیمت سلامتی باشد.
- برای غذا باید محصولات متنوعی را انتخاب کنید.
- با دیابت ، شما باید محصولات طبیعی را انتخاب کنید.
- توصیه می شود یک منو را به مدت یک هفته ایجاد کنید ، با دقت تجزیه و تحلیل ظروف و اجزای آنها را انجام دهید.
- میزان مصرف مواد غذایی ، زمان تزریق انسولین را رعایت کنید ، از خوردن در شب خودداری کنید.
- وعده غذایی باید در قسمت های کوچک باشد ، حداقل 5 بار در روز تقسیم شود.
- قند خالص را از رژیم غذایی خودداری کنید ، که به ویژه برای بیماران دیابتی خطرناک است.
- مواد غذایی را از لیست "ممنوع" مصرف نکنید.
- ارزش ترک سیگار را دارد.

آنچه که خوردن آن به شدت ممنوع است:
- حاوی شکر - انواع شیرینی (شیرینی ، شکلات ، کیک).
- به ویژه ، الکل در موارد دیابت شیرین شراب قرمز و نوشیدنی های الکلی کم خطر است.
- میوه های شیرین (به عنوان مثال انبه ، موز ، انگور ، خربزه).
- آب گازدار.
- محصولات فست فود.
- گوشت دودی ، ترشی ، آبگوشت.
رژیم غذایی نمونه ، منوی بیمار:
- غذای اصلی صبحانه است. بهتر است فرنی ، تخم مرغ ، سبزیجات ، چای بدون شیرین را انتخاب کنید.
- اولین میان وعده میوه ها یا سبزیجات کم قند است.
- ناهار - آبگوشت سبزیجات ، سبزیجات پخته شده در یک دیگ بخار دوتایی یا با استفاده از خورش ، یک قطعه آب پز گوشت یا ماهی.
- میان وعده - محصولات لبنی کم چرب ، سالاد سبزیجات یا نان با چای بدون شیرین.
- شام - گوشت آب پز یا آب پز ، سبزیجات - تازه یا بخارپز ، ماهی بخارپز ، لبنیات با درصد کم چربی.

تمرینات بدنی
ورزش یکی از روشهای درمان دیابت است. طبیعی است که خلاص شدن از بیماری به هیچ وجه نتیجه ای ندارد ، اما به کاهش قند خون کمک می کند. در موارد نادر ، استرس می تواند منجر به افزایش قند خون شود ، بنابراین قبل از شروع کلاس ها ، باید با پزشک مشورت کنید. در حین تمرین در حضور دیابت ، اندازه گیری قند قبل از ورزش ، در وسط تمرین و در پایان مهم است. شما باید انسولین را به طور مداوم کنترل کنید و برای برخی از شاخص ها بهتر است تمرین را لغو کنید:
- 5.5 میلیمول در لیتر - نرخ پایین که بازی ورزشی می تواند ناامن باشد. توصیه می شود قبل از شروع تمرین ، یک محصول با کربوهیدرات بالا (مانند نان) میل کنید.
- شاخص های موجود در محدوده 5.5-13.5 میلیمول در لیتر ، چراغ سبز را برای آموزش اختصاص می دهد.
- شاخص های بالای 13.8 میلی مول در لیتر نشان می دهند که عدم تحریک فشار بدنی ، این می تواند به عنوان محرکی برای رشد کتواسیدوز باشد و در 16.7 میلیمول در لیتر به شدت ممنوع است.
- اگر در حین تمرین قند به 3.8 میلی مول در لیتر یا کمتر رسیده ، بلافاصله ورزش را متوقف کنید.

انجام تمرینات بدنی برای بیماران مبتلا به دیابت نوع 1 ویژگی های خاص خود را دارد:
- کلاسها باید در هوای تازه نگهداری شوند تا به حداکثر اثر برسند.
- منظم و مدت زمان کلاس های مربوط به دیابت نوع 1 نیم ساعت ، چهل دقیقه ، پنج بار در هفته یا 1 ساعت با کلاس ها در هر روز دیگر.
- با رفتن به تمرین ، ارزش جلوگیری از کمبود قند خون را برای صرف میان وعده میل کنید.
- در مراحل اول ، تمرین های ساده را انتخاب کنید ، با گذشت زمان ، به تدریج آنها را پیچیده و بار را افزایش دهید.
- به عنوان تمرینات ایده آل است: آهسته دویدن ، کشش ، اسکوات ، چرخش بدن ، ایروبیک شدید ، تمرینات قدرتی.
داروهای دیابت
کپسولهای دیابت DiabeNot یک داروی مؤثر است که توسط دانشمندان آلمانی از Labor von Dr. بودبرگ در هامبورگ. DiabeNot در بین داروهای دیابت مقام اول در اروپا را به خود اختصاص داد.
Fobrinol - قند خون را کاهش می دهد ، لوزالمعده را تثبیت می کند ، وزن بدن را کاهش می دهد و فشار خون را عادی می کند. مهمانی محدود!

- انسولین کوتاه مدت. هورمون پانزده دقیقه پس از مصرف آن اثر می گذارد.
- یک داروی با داروی متوسط 2 ساعت پس از تجویز فعال می شود.
- انسولین طولانی مدت چهار ، شش ساعت پس از تزریق شروع به کار می کند.
با تزریق انسولین مخصوص سوزن یا پمپ نازک ، تزریق انسولین به بدن بیماران دیابت نوع 1 امکان پذیر است.
گروه دوم داروها شامل موارد زیر است:
- ACE (مهارکننده آنزیم تبدیل کننده آنژیوتانسین) - دارویی که به عادی سازی فشار خون کمک می کند ، مانع از کند شدن یا پیشرفت بیماری کلیه می شود.
- داروهایی برای مقابله با مشکلات دستگاه گوارش که با دیابت نوع یک بوجود آمده است. انتخاب دارو به آسیب شناسی سرخچه و ماهیت مسئله بستگی دارد. این می تواند اریترومایسین یا سروکل باشد.
- اگر تمایل به بیماری قلبی یا عروقی وجود دارد ، مصرف آسپرین یا کاردیوماژیل توصیه می شود.
- در صورت نوروپاتی محیطی ، از داروهای دارای اثر بی حسی استفاده می شود.
- در صورت بروز مشکل در قدرت ، نعوظ ، می توانید از ویاگرا ، سیالیس استفاده کنید.
- سیمواستاتین یا لوواستاتین به کاهش کلسترول کمک می کند.

داروهای مردمی
بسیاری از بیماران مبتلا به دیابت نوع 1 از روشهای سنتی برای مقابله با این بیماری استفاده می کنند. برخی از غذاها ، گیاهان ، هزینه های آن می توانند سطح قند خون را کاهش داده یا حتی آن را عادی کنند. داروهای خانگی جایگزین برای داروهای جایگزین:
- لوبیا (5-7 قطعه) 100 میلی لیتر آب را در شب اتاق بریزید. روی معده خالی ، لوبیای متورم بخورید و مایع بنوشید. صبحانه باید یک ساعت به تأخیر بیفتد.
- یک تزریق درست کنید که شامل 0.2 لیتر آب و 100 گرم غلات جو دوسر باشد. برای استفاده از سه بار در روز من 0.5 فنجان می خورم.
- یک قمقمه برای شب را با ترکیبی از 1 فنجان آب (آب جوش) و 1 قاشق غذاخوری پر کنید. کرم چوب. صبح تخلیه کنید و 1/5 لیوان هر کدام را برای پانزده روز بنوشید.
- چند میخک سیر متوسط را رنده کنید تا شکل گرفته شود ، آب (0.5 لیتر) اضافه کنید و به مدت نیم ساعت در یک مکان گرم اصرار کنید. برای دیابت ، به عنوان چای در تمام روز بنوشید.
- به مدت 7 دقیقه ، 30 گرم پیچک ، که با 0.5 لیتر آب غرق شده است ، بپزید ، برای چند ساعت اصرار کنید ، تخلیه کنید. قوانین پذیرش: قبل از وعده های غذایی اصلی بنوشید.
- پارتیشن های چهل گردو را جمع کنید ، 0.2 لیتر آب خالص اضافه کنید و به مدت یک ساعت در حمام آب بجوشانید. قبل از خوردن یک قاشق چای خوری تنتور را تخلیه کرده و بنوشید.

درمان های جدید
کار بر روی مطالعه دیابت و روش های درمان آن طی دهه های متمادی در کشورهای مختلف جهان ادامه دارد. گروهی از دانشمندان وجود دارند که هدف اصلی آنها حل این مسئله است. تحقیقات آنها توسط شرکت های داروسازی ، شرکت های بزرگ ، خیریه ها ، بنیادها و حتی دولت تأمین می شود. چندین روش امیدوار کننده در مورد دیابت نوع 1 در توسعه وجود دارد:
- دانشمندان در تلاشند سلولهای بنیادی انسانی را به سلولهای بتا تبدیل کنند که قادر به عملکرد عملکرد هورمون و درمان دیابت هستند. اما تا نتیجه گیری منطقی از این مطالعه و احتمال استفاده از ابزاری برای درمان مبتلایان به دیابت ، هنوز فاصله زیادی ندارد.
- محققان دیگر در حال کار روی واکسنی هستند که می تواند مانع از پیشرفت روند خود ایمنی شود و سلول های بتا لوزالمعده به آنها آسیب برساند و دیابت ایجاد می شود.

افرادی که به دیابت نوع 1 مبتلا شده اند ، یاد گرفته اند که با آن زندگی کنند ، زندگی با نیاز مداوم به تزریق انسولین ، تغییر عادات و ترجیحات آنها. بیماران دیابتی نوع 1 با امید دانشمندانی که روزی یک قرص جادویی از بدبختی خود اختراع می کنند ، زندگی کاملی را تجربه می کنند و هر لحظه از آن لذت می برند و از آنها قدردانی می کنند. اگر با مشکل دیابت نوع 1 روبرو شده اید ، روش های جایگزین درمانی را بشناسید یا فقط برای به اشتراک گذاشتن نظر خود آماده هستید - نظر دهید.
عوامل بیرونی
عوامل محیطی همچنین نقش مهمی در علت دیابت نوع 1 دارند.
دوقلوهای همسان با همان ژنوتیپها فقط در 30-50٪ از موارد به طور همزمان از دیابت رنج می برند.
شیوع این بیماری در بین نژاد قفقازی در کشورهای مختلف ده برابر است. مشاهده شده است که در افرادی که از مناطقی که میزان ابتلا به دیابت کم دارند به مناطقی که شیوع آن زیاد است مهاجرت کرده اند ، دیابت نوع یک از کسانی که در کشور محل تولد خود اقامت داشته اند شایع تر است.
داروها و مواد شیمیایی دیگر ویرایش کنید
استرپتوزوسین ، که قبلاً به عنوان آنتی بیوتیک استفاده می شد ، در حال حاضر برای درمان سرطان لوزالمعده متاستاتیک استفاده می شود ، به اندازه سلول های بتا لوزالمعده سمی است که از آن برای آسیب دیدن این سلول ها در آزمایش های حیوانی استفاده می شود.
سم موش صحرایی پیرینورون (Pyriminil ، Vacor) ، مورد استفاده در ایالات متحده در 1976-1979 ، که همچنان در برخی از کشورها استفاده می شود ، به طور انتخابی به سلولهای بتا لوزالمعده آسیب می رساند.
مکانیسم بیماری زا در ایجاد دیابت نوع 1 مبتنی بر نارسایی تولید انسولین توسط سلول های غدد درون ریز (سلول های β از جزایر پانکراس لنگرهانس) است. دیابت نوع 1 5-10٪ از کل موارد دیابت را تشکیل می دهد ، که اغلب در کودکی یا بزرگسالی بروز می کند. این نوع دیابت با تجلی اولیه علائم مشخص می شود ، که به مرور زمان به سرعت پیشرفت می کنند.تنها درمان تزریق انسولین مادام العمر است که سوخت و ساز بدن را عادی می کند. درمان نشده ، دیابت نوع 1 به سرعت پیشرفت می کند و منجر به عوارض جدی مانند کاردیومیوپاتی دیابتی ، سکته مغزی ، نارسایی کلیوی ، رتینوپاتی دیابتی ، زخم پای دیابتی ، کتواسیدوز و کما دیابتی می شود که منجر به ناتوانی یا مرگ بیمار می شود.
نسخه 1999 تعریف سازمان بهداشت جهانی تعریف ، تشخیص و طبقه بندی دیابت و عوارض آن طبقه بندی زیر است:
| نوع دیابت | مشخصات بیماری |
| دیابت نوع 1 | تخریب سلولهای لوزالمعده β ، که معمولاً منجر به کمبود انسولین مطلق می شود. |
| خود ایمنی | |
| ایدیوپاتیک | |
| دیابت نوع 2 | با مقاومت به انسولین غالب و کمبود نسبی انسولین یا نقص غالب در ترشح انسولین با یا بدون مقاومت به انسولین. |
| دیابت حاملگی | در دوران بارداری رخ می دهد. |
| انواع دیگر دیابت | |
| نقص ژنتیکی در عملکرد سلولهای β | MODY-1، MODY-2، MODY-3، MODY-4، جهش DNA میتوکندری و سایرین. |
| نقص ژنتیکی در عمل انسولین | مقاومت به انسولین نوع A ، لپاراچونیسم ، سندرم رابسون-مندنال ، دیابت لیپواتروفیک ، دیگران. |
| بیماری های لوزالمعده اگزوکرین | پانکراتیت ، تروما / پانکراتکتومی ، نئوپلازی ، فیبروز کیستیک ، هموکروماتوز ، پانکراتوپاتی فیبروکلکولی. |
| غدد درون ریز | آکرومگالی ، سندرم کوشینگ ، گلوکاگونون ، فئوکروموسیتوم ، تیروتوکسیکوز ، سوماتوستاتینوما ، آلدوستروما و دیگران. |
| دارو یا دیابت شیمیایی | جاروبرقی ، تیازیدها ، پنتامیدین ، dilantin ، نیکوتین اسید ، α-اینترفرون ، گلوکوکورتیکوئیدها ، بتا بلاکرها ، هورمونهای تیروئید ، دیازوکسید و دیگران. |
| دیابت عفونی | سیتامگگالوویروس ، سرخچه ، ویروس آنفلوانزا ، هپاتیت ویروسی B و C ، opisthorchiasis ، اکینوکوکوز ، کلونکروز ، کریپتوسپورودیوز ، ژیاریازیس |
| اشکال غیرمعمول دیابت با واسطه ایمنی | "مرد سخت" - سندرم (سندرم بی تحرک) ، وجود آنتی بادی بر روی گیرنده های انسولین ، وجود آنتی بادی به انسولین ، دیگران. |
| سایر سندرمهای ژنتیکی مرتبط با دیابت | سندرم داون ، سندرم لارنس-مون-بیدل ، سندرم کلاینفلتر ، دیستروفی میوتونیک ، سندرم ترنر ، پورفیری ، سندرم ولفرام ، سندرم پرادر ویلی ، فیدریش آتاکسی ، کرای هانتینگتون ، و دیگران. |
کمبود انسولین در بدن به دلیل ترشح کافی سلولهای β در جزایر پانکراس لنگرهانس ایجاد نمی شود.
به دلیل کمبود انسولین ، بافتهای وابسته به انسولین (کبد ، چربی و ماهیچه) توانایی جذب قند خون را از دست می دهند و در نتیجه سطح گلوکز خون بالا می رود (هایپرگلیسمی) - یک علامت تشخیصی قلبی دیابت. به دلیل کمبود انسولین ، تجزیه چربی در بافت چربی تحریک می شود که منجر به افزایش سطح آنها در خون می شود و تجزیه پروتئین در بافت عضله تحریک می شود که منجر به افزایش جذب اسیدهای آمینه در خون می شود. بسترهای کاتابولیسم چربی ها و پروتئین ها توسط کبد به بدن کتون تبدیل می شوند ، که توسط بافت های غیر وابسته به انسولین (عمدتا مغز) مورد استفاده قرار می گیرند تا تعادل انرژی در برابر زمینه کمبود انسولین حفظ شود.
هنگامی که سطح گلوکز از حد آستانه برای کلیه ها (حدود 10 میلی مول در لیتر) بالاتر می رود ، گلوکزوزوری یک مکانیزم سازگار برای از بین بردن قند خون بالا از خون است. گلوکز ماده ای از نظر اسمی از نظر اسمی است و افزایش غلظت آن در ادرار باعث افزایش دفع آب (پلی یوریا) می شود که در صورت عدم جبران از دست رفتن آب با افزایش کافی مایعات (پولییدپسی) ممکن است در نهایت منجر به کم آبی بدن شود. در کنار افزایش از دست دادن آب در ادرار ، نمک های معدنی نیز از بین می رود - کمبود کاتیون های سدیم ، پتاسیم ، کلسیم و منیزیم ، آنیون های کلر ، فسفات و بی کربنات ایجاد می شود.
6 مرحله از ابتلا به دیابت نوع اول (وابسته به انسولین) وجود دارد:
- تمایل ژنتیکی به دیابت در ارتباط با سیستم HLA.
- گشتاور شروع فرضی. آسیب به سلولهای β توسط عوامل مختلف دیابتی و تحریک فرآیندهای ایمنی. بیماران قبلاً دارای آنتی بادی در سلولهای جزایر در یک تیتر کوچک هستند ، اما ترشح انسولین هنوز رنج نمی برد.
- انسولین فعال خود ایمنی. تیتر آنتی بادی زیاد است ، تعداد سلولهای β کاهش می یابد ، ترشح انسولین کاهش می یابد.
- ترشح انسولین تحریک شده گلوکز را کاهش می دهد. در شرایط استرس زا ، بیمار می تواند تحمل گلوکز با اختلال گذرا (NTG) و اختلال در گلوکز ناشتای ناشتا (NGF) را تشخیص دهد.
- تظاهرات بالینی دیابت ، از جمله با قسمت احتمالی "ماه عسل". ترشح انسولین به شدت کاهش می یابد ، زیرا بیش از 90٪ سلولهای β درگذشت.
- تخریب کامل سلولهای β ، قطع کامل ترشح انسولین.
تظاهرات بالینی این بیماری نه تنها از نظر نوع دیابت ایجاد می شود بلکه به دلیل طول دوره آن ، میزان جبران سوخت و ساز بدن کربوهیدرات ها ، وجود عوارض عروقی و سایر اختلالات نیز ایجاد می شود. معمولاً علائم بالینی به دو گروه تقسیم می شوند:
- علائم حاکی از جبران خسارت بیماری ،
- علائم مرتبط با حضور و شدت آنژیوپاتی دیابتی ، نوروپاتی و سایر آسیب شناسی های پیچیده یا همراه.
- هایپرگلیسمی باعث بروز گلوکوزوری می شود. علائم قند خون بالا (هایپرگلیسمی): پولیوریا ، پولییدپسی ، کاهش وزن با افزایش اشتها ، خشکی دهان ، ضعف
- میکروآنژیوپاتی (رتینوپاتی دیابتی ، نوروپاتی ، نفروپاتی) ،
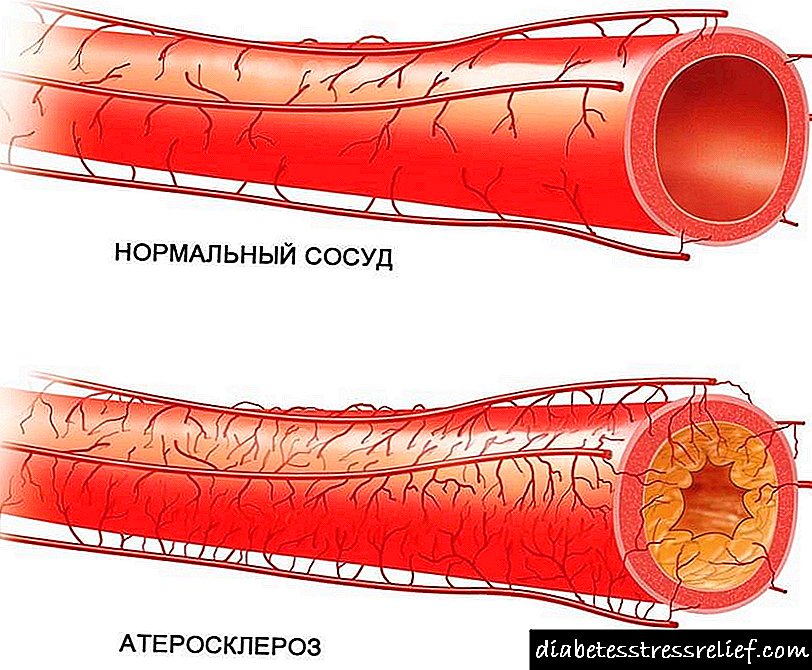
- macroangiopathies (آترواسکلروز عروق کرونر ، آئورت ، عروق GM ، اندام تحتانی) ، سندرم پای دیابتی
- آسیب شناسی همزمان: furunculosis ، colpitis ، واژینیت ، عفونت ادراری و غیره.
در عمل بالینی ، معیارهای کافی برای تشخیص دیابت وجود علائم معمولی هایپرگلیسمی (پلی اوریا و پولییدپسی) و هایپرگلیسمی تائید شده آزمایشگاهی - گلوکز در پلاسمای خون مویرگی .0 7.0 mmol / l (126 میلی گرم در دسی لیتر) بر معده خالی و / یا 11.1 میلیمول در لیتر است. (200 میلی گرم در دسی لیتر) 2 ساعت پس از تست تحمل گلوکز. سطح HbA1c> 6.5٪ وقتی تشخیص داده می شود ، پزشک طبق الگوریتم زیر عمل می کند.
- بیماریهایی را که با علائم مشابهی (عطش ، پلی یوریا ، کاهش وزن) بروز می یابد ، کنار بگذارید: دیابت بیضه ، پولیپسیسوژنیک ، هیپرپاراتیروئیدیسم ، نارسایی مزمن کلیوی و غیره.
- شکل بینی بیماری دیابت مشخص شده است. اول از همه ، بیماری هایی که در گروه "سایر انواع خاص دیابت" گنجانده شده اند مستثنی نیست. و فقط در این صورت مسئله دیابت نوع 1 یا دیابت نوع 2 حل می شود. تعیین سطح C- پپتید بر روی معده خالی و بعد از ورزش انجام می شود. با استفاده از همین روشها میزان غلظت آنتی بادی های GAD در خون تخمین زده می شود.
- کتواسیدوز ، کما hyperosmolar
- کما هیپوگلیسمی (در صورت مصرف بیش از حد انسولین)
- میکرو- و ماکروآنژیوپاتی دیابتی - اختلال در نفوذپذیری عروق ، افزایش شکنندگی ، افزایش تمایل به ترومبوز ، به پیشرفت آترواسکلروز عروقی ،
- پلینوروپاتی دیابتی - پلینوریت اعصاب محیطی ، درد در طول تنه های عصبی ، پریس و فلج ،
- آرتروپاتی دیابتی - درد مفاصل ، "خرد شدن" ، محدودیت تحرک ، کاهش مقدار مایع سینوویال و افزایش ویسکوزیته آن ،
- افتالموپاتی دیابتی - توسعه زودرس آب مروارید (پوشاندن لنز) ، رتینوپاتی (ضایعات شبکیه) ،
- نفروپاتی دیابتی - آسیب کلیه ها با ظاهر پروتئین و سلول های خونی در ادرار و در موارد شدید با بروز گلومرولونفریت و نارسایی کلیه ،
- انسفالوپاتی دیابتی - تغییر در روان و خلقی ، سیری عاطفی یا افسردگی ، علائم مسمومیت سیستم عصبی مرکزی.
اصول کلی ویرایش کنید
اهداف اصلی درمان:
- از بین بردن تمام علائم بالینی دیابت
- دستیابی به کنترل بهینه متابولیک با گذشت زمان.
- پیشگیری از عوارض حاد و مزمن دیابت
- تضمین کیفیت بالای زندگی برای بیماران.
برای دستیابی به این اهداف استفاده کنید:
- رژیم
- فعالیت بدنی دوز شده (DIF)
- آموزش خودکنترلی به بیماران و ساده ترین روش های درمانی (مدیریت بیماری آنها)
- خودکنترلی مداوم
ویرایش انسولین درمانی
درمان انسولین با هدف حداکثر جبران اختلالات متابولیسم کربوهیدرات ، جلوگیری از هایپرگلیسمی و جلوگیری از عوارض دیابت انجام می شود. تجویز انسولین برای مبتلایان به دیابت نوع 1 بسیار حیاتی است و در بعضی از موارد برای افراد مبتلا به دیابت نوع 2 قابل استفاده است. یك روش برای تزریق انسولین برای مبتلایان به دیابت نوع 1 و 2 از طریق پمپ انسولین است.
ویرایش خلبان
مرحله اول کارآزمایی های بالینی واکسن DNA BHT-3021 با حضور 80 بیمار بالای 18 سال انجام شد که در 5 سال گذشته به دیابت نوع 1 مبتلا شدند. نیمی از آنها تزریق عضلانی از BHT-3021 در هفته به مدت 12 هفته ، و نیمه دوم دارونما دریافت کردند. پس از این مدت ، گروه دریافت کننده واکسن افزایش در سطح پپتیدهای C در خون را نشان داد - نشانگر تجاری نشانگر احیای عملکرد سلول های بتا است.
استفاده از یک رژیم کتوژنیک به شما امکان می دهد کنترل گلوکز خوبی داشته باشید و خطرات عوارض را کاهش دهید.
بودجه هایی که عملکرد آنزیمی لوزالمعده را بهبود می بخشند. ویرایش کنید
در رابطه با آسیب لوزالمعده: مبارزه با هیپوکسی (اکسیژن زدایی بیش از حد ، سیتوکروم ، اکتیوگین) آپروتینین ، کرئون ، جشن ، ایمنی بدن (در حضور یک عامل عفونی ، ویروسی) دیابت ، و برای عوارض مرتبط با عفونت ها: اصلاح به موقع / رفع (پانکراسیت ، کیست اکینوکوکی ، اوتیستورشیازیس ، کاندیدیازیس ، کریپتوسپورودیوزیس) باز شدن به موقع کانونهای آن.
در اتیولوژی سمی و روماتیسمی ویرایش کنید
سم زدایی خارج از بدن (همودیالیز). تشخیص به موقع و از بین بردن / تصحیح علت ریشه (d-penicallamine برای SLE ، desferal for hemochromatosis) ، از بین بردن کورتیکواستروئیدها ، تیازیدها و غیره که بعنوان کاتالیزور برای تحریک تظاهرات بیماری ، از بین بردن آنها با استفاده از پادزهر درمانی خاص)
ویرایش روش جدید
محققان دانشگاه کالیفرنیا ، سانفرانسیسکو ، اولین کسانی بودند که سلولهای بنیادی انسان را به سلولهای تولید کننده انسولین بالغ (سلولهای بتا) تبدیل کردند ، که مهمترین موفقیت در ایجاد درمانی برای دیابت نوع 1 (T1) بود.
جایگزینی این سلول ها ، که در بیماران مبتلا به دیابت T1 از بین رفته است ، مدت هاست که رویای طب احیا کننده بوده است. دانشمندان نتوانستند درک کنند که چگونه سلولهای بتا در شرایط آزمایشگاهی رشد کنند ، به گونه ای که در افراد سالم کار کنند.
نکته کلیدی در بدست آوردن سلولهای بتا مصنوعی روند شکل گیری آنها در جزایر لانگرهانس در یک فرد سالم بود.
دانشمندان توانستند این آزمایش را در آزمایشگاه تولید کنند. آنها به طور مصنوعی سلولهای بنیادی پانکراس را که تا حدودی متمایز شده بودند از هم جدا کردند و آنها را به خوشه های جزایر تبدیل کردند. سپس رشد سلول ها به طور ناگهانی تسریع شد. سلولهای بتا نسبت به سلولهای تولید کننده انسولین بالغ ، به شدت به قند خون واکنش نشان دادند. همچنین ، کل "مجاورت" جزایر ، از جمله سلولهای آلفا و دلتا که کمتر مورد مطالعه قرار گرفت ، شروع به توسعه کرد زیرا هرگز در شرایط آزمایشگاهی انجام این کار ممکن نبود.