دیابت حاملگی (GDM): خطر حاملگی "شیرین"
در برخی موارد ، زنان باردار مبتلا به دیابت بارداری (GDM) هستند. این شکل از بیماری می تواند منحصراً در دوران بارداری ظاهر شود و مدتی پس از زایمان از بین برود. اما اگر شما به موقع معالجه نکنید ، این بیماری می تواند به دیابت نوع 2 مبتلا شود ، که عواقب پیچیده ای دارد.
در شروع بارداری ، هر زن باید ثبت نام کند که در آن ، زیر نظر متخصصان ، کنترل بهزیستی مادر آینده و رشد جنین وجود داشته باشد.

هر زن باردار باید با انجام آزمایشات ادرار و خون به طور مرتب قند را کنترل کند. موارد جدا شده از افزایش سطح گلوکز در آنالیزها نباید وحشت کند ، زیرا چنین پرش ها یک فرایند فیزیولوژیکی طبیعی محسوب می شوند. اما ، اگر در طی آزمایشات ، قند بالا را در دو یا چند مورد مشاهده کرد ، در حال حاضر این نشان دهنده وجود دیابت حاملگی در دوران بارداری است. نکته قابل توجه این است که وقتی مواد به معده خالی تحویل داده می شوند ، افزایش می یابد (افزایش قند خون بعد از خوردن غذا طبیعی است).
خطر GDM برای جنین
چه چیزی دیابت شدید را برای جنین در حال توسعه تهدید می کند؟ از آنجا که این آسیب شناسی خطری مستقیم برای زندگی مادر انتظار ندارد ، بلکه فقط می تواند برای کودک خطرناک باشد ، این درمان با هدف جلوگیری از عوارض پری ناتال و همچنین عوارض در هنگام زایمان انجام می شود.
عواقب كودك مبتلا به دیابت در زنان باردار ، تأثیر منفی بر میکروسیركلاكس خون در بافتهای زن باردار نشان می دهد. تمام فرآیندهای پیچیده ناشی از میکروسیرکولاسیون مختل شده ، در نهایت منجر به اثرات کمبود هیپوکسیک روی جنین می شوند.
همچنین دریافت مقدار زیادی گلوکز به کودک بی ضرر نیست. در حقیقت ، انسولین تولید شده توسط مادر نمی تواند به سد جفت نفوذ کند و لوزالمعده کودک هنوز قادر به تولید مقدار مورد نیاز هورمون نیست.
در نتیجه تأثیر دیابت ، فرایندهای متابولیکی در جنین مختل می شود و به دلیل رشد بافت چربی شروع به افزایش توده می کند. علاوه بر این ، کودک تغییرات زیر را دارد:
- افزایش در کمربند شانه وجود دارد ،
- شکم را به میزان قابل توجهی افزایش می دهد
- اندازه کبد و قلب را افزایش می دهد ،
همه این تغییرات در شرایطی اتفاق می افتد که سر و اندام در اندازه های (عادی) یکسان باقی می مانند. همه اینها می تواند بر توسعه اوضاع در آینده تأثیر بگذارد و عواقب زیر را به دنبال داشته باشد:
- به دلیل افزایش کمربند شانه جنین ، عبور از زایمان از طریق کانال تولد دشوار است ،
- صدمات اعضای بدن نوزاد و مادر در هنگام زایمان ممکن است ،
- با توجه به توده بزرگ جنین ، که هنوز به طور کامل توسعه نیافته ، تولد زودرس می تواند آغاز شود.
- در ریه های کودک در رحم ، تولید سورفاکتانت کاهش می یابد که به آنها اجازه نمی دهد تا به هم بچسبند. در نتیجه ، کودک پس از زایمان ممکن است دچار مشکلات تنفسی شود. در این حالت کودک با استفاده از دستگاه تنفس مصنوعی نجات می یابد و سپس در دستگاه جوجه کشی مخصوص (انکوباتور) قرار می گیرد ، جایی که مدتی تحت نظارت دقیق پزشکان قرار می گیرد.
همچنین ، نمی توان از عواقب دیابت بارداری نام برد: کودکانی که در مادران مبتلا به GDM به دنیا می آیند ممکن است دارای نقایص اندام مادرزادی باشند ، و برخی ممکن است در بزرگسالی به دیابت درجه دو مبتلا شوند.
جفت ، همچنین با افزایش GDM ، خاصیت افزایش آن را دارد ، و به طور كافی وظایف خود را انجام می دهد ، و ممكن است ادرار شود. در نتیجه ، جنین مقدار مناسب اکسیژن را دریافت نمی کند ، هیپوکسی وارد می شود. یعنی ، در پایان بارداری (سه ماهه سوم) خطر مرگ جنین وجود دارد.
از آنجا که این بیماری در اثر قند زیاد ایجاد می شود ، منطقی است که فرض کنید برای درمان و پیشگیری از آسیب شناسی لازم است که کنترل این شاخص در حد طبیعی باشد.

عامل اصلی مؤثر بر روند درمان دیابت در دوران بارداری ، رعایت دقیق قوانین رژیم است:
- محصولات پخت و شیرینی ، که ممکن است سطح قند را تحت تأثیر قرار دهد ، از رژیم خارج شده اند. اما شما نباید کربوهیدرات ها را کاملاً کنار بگذارید ، زیرا آنها به عنوان منبع انرژی عمل می کنند. فقط لازم است که تعداد آنها در طول روز محدود شود ،
- مصرف میوه های بسیار غنی از کربوهیدرات بسیار شیرین ،
- رشته فرنگی ، سیب زمینی پوره شده و غلات فوری و همچنین محصولات مختلف نیمه تمام را از بین ببرید ،
- گوشت و چربی های دودی را از رژیم غذایی خارج کنید (کره ، مارگارین ، مایونز ، شیرین) ،
- غذای پروتئین برای خوردن غذا ضروری است ، برای بدن مادر و کودک مهم است ،
- برای پخت و پز ، توصیه می شود از: جوش ، پخت و پز ، بخارپز ، پخت در فر ،
- هر 3 ساعت یکبار غذا بخورید ، اما در بخش های کوچک.
علاوه بر این ، تأثیر مثبتی بر سلامتی مادر انتظار ثابت شده است:
- مجموعه ای از تمرینات بدنی که برای زنان باردار طراحی شده است. در حین ورزش کاهش غلظت قند خون ، بهبود فرآیندهای متابولیکی در بدن و رفاه عمومی یک زن باردار وجود دارد ،
- پیاده روی منظم از بزرگراه ها.
در موارد شدید بیماری ، پزشک ممکن است داروهای انسولین تجویز کند. سایر داروهای کاهش قند ممنوع است.
داروهای حاوی انسولین طبق توصیه های FDA به 2 دسته تقسیم می شوند:
- در - رده. این شامل وجوهی است که در توضیحات آن نوشته شده است که هنگام آزمایش در حیوانات ، هیچ اثر مضر روی جنین مشاهده نشده است. تأثیر دارو بر بارداری آزمایش نشده است.
- C یک دسته است. مواد مخدر شامل مواردی است که هنگام آزمایش بر روی رشد جنین در حیوانات تأثیر می گذارد. در زنان باردار نیز آزمایشاتی انجام نشده است.
بنابراین ، تمام داروهای مصرفی باید فقط با یک پزشک واجد شرایط و با ذکر نام واجب نام تجاری دارو تجویز شوند.
بستری شدن در بیمارستان با GDM تنها در صورت وجود مشکوک در بروز عوارض پیچیده زایمان مرتبط است.
GDM دلیلی برای تحریک زایمان زودرس یا سزارین نیست.
پس از زایمان
پس از زایمان ، یک زن باید مرتباً میزان قند را چک کند ، بر وجود علائم و فراوانی آنها (تشنگی ، ادرار و ...) نظارت کند تا اینکه به طور کامل ناپدید شود. چک ها معمولاً پس از 6 و 12 هفته پس از تولد توسط پزشکان تجویز می شوند. تا این زمان ، قند خون یک زن باید به حالت عادی برگردد.
اما طبق آمار ، در 5-10٪ از زنانی که زایمان کرده اند ، میزان قند طبیعی نمی شود. در این حالت ، کمک پزشکی لازم است که نباید از آن غافل شد ، در غیر این صورت یک اختلال هورمونی ساده می تواند به یک بیماری غیر قابل درمان جدی تبدیل شود.
بارداری تحریک آمیز است؟
انجمن دیابت آمریکا نشان می دهد که 7٪ از زنان باردار مبتلا به دیابت حاملگی هستند. در برخی از آنها ، گلوکزمی بعد از زایمان به حالت عادی برمی گردد. اما در 60٪ بعد از 10-15 سال ، دیابت نوع 2 (T2DM) تجلی می یابد.
حاملگی به عنوان یک تحریک کننده متابولیسم گلوکز مختل عمل می کند. مکانیسم توسعه دیابت حاملگی به T2DM نزدیکتر است. یک زن باردار تحت تأثیر عوامل زیر مقاومت به انسولین ایجاد می کند:
- سنتز هورمونهای استروئیدی در جفت: استروژن ، پروژسترون ، لاکتوژن جفت ،
- افزایش تشکیل کورتیزول در قشر آدرنال ،
- نقض متابولیسم انسولین و کاهش اثرات آن در بافت ها ،
- افزایش دفع انسولین از طریق کلیه ها ،
- فعال سازی انسولیناز در جفت (آنزیمی که هورمون را تجزیه می کند).

این وضعیت در خانمهایی که مقاومت فیزیولوژیکی (ایمنی) نسبت به انسولین دارند ، بدتر شده است که از نظر بالینی بروز نکرده است. این عوامل نیاز به هورمون را افزایش می دهد ، سلولهای بتا لوزالمعده آن را در مقدار بیشتری تولید می کنند. به تدریج ، این منجر به کاهش و قند خون پایدار آنها - افزایش سطح قند خون می شود.
انواع دیابت در دوران بارداری چیست
انواع مختلف دیابت می تواند بارداری را همراهی کند. طبقه بندی آسیب شناسی براساس زمان وقوع به دو شکل دلالت دارد:
- دیابت قبل از بارداری (دیابت نوع 1 و دیابت نوع 2) قبل از حاملگی است ،
- دیابت حاملگی (GDM) در زنان باردار.
بسته به درمان لازم برای GDM ، موارد زیر وجود دارد:
- جبران رژیم با رژیم
- جبران شده توسط رژیم درمانی و انسولین.
دیابت ممکن است در مرحله جبران خسارت و جبران خسارت باشد. شدت دیابت قبل از حاملگی به نیاز به استفاده از روشهای مختلف درمانی و شدت عوارض بستگی دارد.
هایپرگلیسمی ، که در دوران بارداری ایجاد شده است ، همیشه دیابت حاملگی نیست. در برخی موارد ، این ممکن است مظهر دیابت نوع 2 باشد.
چه کسی در معرض ابتلا به دیابت در دوران بارداری است؟
تغییرات هورمونی که می تواند متابولیسم انسولین و گلوکز را مختل کند در همه زنان باردار رخ می دهد. اما همه در حال گذر به دیابت نیستند. این امر مستلزم عوامل مستعد کننده است:
- اضافه وزن یا چاقی ،
- تحمل موجود در گلوکز ،
- قسمت های قند قبل از بارداری افزایش می یابد ،
- دیابت نوع 2 در والدین باردار
- بالای 35 سال
- سندرم تخمدان پلی کیستیک ،
- تاریخ سقط جنین ، زایمان ها ،
- تولد در گذشته كودكان با وزن بيش از 4 كيلوگرم و همچنين ناهنجاري ها.
اما کدام یک از این دلایل تا حد زیادی بر توسعه آسیب شناسی تأثیر می گذارد ، کاملاً مشخص نیست.
دیابت بارداری چیست
GDM آسیب شناسی در نظر گرفته شده است که پس از هفته 15-16 از بار آوردن یک کودک به وجود آمده است. اگر قند خون زودهنگام تشخیص داده شود ، دیابت قندی نهفته وجود دارد ، که قبل از بارداری وجود داشته است. اما بروز اوج در سه ماهه سوم مشاهده می شود. مترادف این بیماری دیابت حاملگی است.

دیابت مانیفست در دوران بارداری با دیابت حاملگی تفاوت دارد زیرا بعد از یک قسمت از قند خون ، قند به تدریج افزایش می یابد و تمایل به ثبات ندارد. این شکل از بیماری با احتمال زیاد بعد از زایمان به دیابت نوع 1 یا نوع 2 منتقل می شود.
برای تعیین تاکتیک های آینده ، تمام مادران پس از زایمان با GDM در دوره پس از زایمان میزان گلوکز را تعیین می کنند. اگر عادی نباشد ، می توانیم فرض کنیم که دیابت نوع 1 یا نوع 2 ایجاد شده است.
تأثیر روی جنین و عواقب آن برای کودک
خطر برای کودک در حال توسعه بستگی به میزان جبران آسیب شناسی دارد. شدیدترین عواقب با شکل غیرقابل جبران مشاهده می شود. تأثیر روی جنین به شرح زیر است:
- ناهنجاریهای جنین با سطح گلوکز بالا در مراحل اولیه. شکل گیری آنها به دلیل کمبود انرژی است. در مراحل اولیه ، لوزالمعده کودک هنوز تشکیل نشده است ، بنابراین اندام مادر باید برای دو کار کند. اختلال در کار منجر به گرسنگی انرژی سلول ها ، نقض تقسیم آنها و ایجاد نقص می شود. این بیماری را می توان با وجود پلی هیدرامنیوس مشکوک کرد. مصرف ناکافی گلوکز در سلولها با عقب ماندگی رشد داخل رحمی ، وزن کم کودک آشکار می شود.
- قند کنترل نشده قند در زنان باردار مبتلا به دیابت حاملگی در سه ماهه دوم و سوم منجر به جنینی دیابتی می شود. گلوکز در مقادیر نامحدود از جفت عبور می کند ، مقدار اضافی به صورت چربی ذخیره می شود. اگر بیش از حد انسولین ذاتی وجود داشته باشد ، رشد سریع جنین اتفاق می افتد ، اما عدم تناسب قسمت های بدن مشاهده می شود: شکم بزرگ ، کمربند شانه ، اندامهای کوچک. قلب و کبد نیز افزایش می یابد.
- غلظت بالای انسولین تولید سورفاکتانت را مختل می کند - ماده ای که آلوئولی ریه ها را پوشانده است. بنابراین ، پریشانی تنفسی ممکن است بعد از تولد ایجاد شود.
- باند شدن بند ناف از یک نوزاد باعث اختلال در مصرف گلوکز اضافی می شود ، غلظت گلوکز کودک به شدت کاهش می یابد. هیپوگلیسمی پس از زایمان منجر به اختلالات عصبی ، نقض رشد ذهنی می شود.
همچنين كودكان متولد شده از مادران مبتلا به ديابت بارداري ، بيشتر در معرض خطر آسيب هنگام تولد ، مرگ پيرناتال ، بيماري هاي قلبي و عروقي ، آسيب شناسي دستگاه تنفسي ، اختلالات متابوليك كلسيم و منيزيم و عوارض عصبي هستند.
چرا قند زیاد برای زن باردار خطرناک است
GDM یا دیابت از قبل موجود احتمال سمیت دیررس (حاملگی) را افزایش می دهد ، در اشکال مختلفی بروز می یابد:
- قطره ای از زنان باردار
- نفروپاتی 1-3 درجه ،
- پره اکلامپسی ،
- اکلامپسی
دو شرط آخر نیازمند بستری در بخش مراقبت های ویژه ، احیا و زایمان زودرس است.
اختلالات ایمنی بدن که همراه با دیابت هستند منجر به عفونت سیستم دستگاه تناسلی - سیستیت ، پیرونفریت ، و همچنین به کاندیدیازیس ولووواژینال مکرر می شوند. هرگونه عفونت می تواند منجر به عفونت کودک در رحم یا هنگام زایمان شود.
علائم اصلی دیابت حاملگی در دوران بارداری
علائم دیابت بارداری تلفظ نمی شود ، این بیماری به تدریج گسترش می یابد. برخی از علائم یک زن برای تغییر حالت طبیعی در دوران بارداری گرفته شده است:
- خستگی ، ضعف ،
- تشنگی
- تکرر ادرار
- افزایش وزن کافی با اشتهای زیاد.
غالباً قند خون یک نتیجه تصادفی در طی آزمایش غربالگری قند خون است. این به عنوان یک نشانه برای بررسی های عمیق دیگر است.
دلایل تشخیص ، آزمایشات مربوط به دیابت نهفته
وزارت بهداشت یک محدوده زمانی برای آزمایش اجباری قند خون تعیین کرده است:
در صورت وجود عوامل خطر ، آزمایش تحمل گلوکز در هفته های 26 تا 28 انجام می شود. اگر علائم دیابت در دوران بارداری ظاهر شود ، آزمایش گلوکز نشان داده می شود.
یک تجزیه و تحلیل منفرد که نشان می دهد هایپرگلیسمی است برای تشخیص کافی نیست. کنترل پس از چند روز مورد نیاز است. علاوه بر این ، با هایپرگلیسمی مکرر ، یک مشاوره متخصص غدد تجویز می شود. پزشک نیاز و زمان آزمایش تحمل گلوکز را تعیین می کند. معمولاً این حداقل 1 هفته پس از هایپرگلیسمی ثابت است. آزمایش نیز برای تأیید تشخیص تکرار می شود.
نتایج آزمون زیر در مورد GDM می گوید:
- گلوکز ناشتا بیشتر از 5.8 میلی مول در لیتر ،
- یک ساعت پس از مصرف گلوکز - بالای 10 میلی مول در لیتر ،
- دو ساعت بعد ، بالاتر از 8 میلی مول در لیتر.
علاوه بر این ، طبق نشانه ها ، مطالعات انجام می شود:
- هموگلوبین گلیکوزیله ،
- آزمایش ادرار برای قند ،
- کلسترول و لیپیدها ،
- آزمایش خون بیوشیمیایی ،
- انعقاد خون
- هورمونهای خون: پروژسترون ، استروژن ، لاکتوژن جفت ، کورتیزول ، آلفا-fetoprotein ،
- تجزیه و تحلیل ادرار مطابق Nechiporenko ، Zimnitsky ، تست Reberg.
زنان باردار مبتلا به دیابت قبل از حاملگی و حاملگی دارای سونوگرافی از جنین از سه ماهه دوم ، داپپلومتری عروق جفت و بند ناف ، CTG منظم هستند.
مدیریت زنان باردار مبتلا به دیابت و درمان
دوره بارداری با دیابت موجود بستگی به میزان خودکنترلی زن و تصحیح قند خون دارد. کسانی که قبل از بارداری به دیابت مبتلا شده اند ، باید از طریق مدرسه دیابت ، کلاس های ویژه ای که به آنها یاد می دهد چگونه به درستی غذا بخورند ، چگونه به طور مستقل سطح گلوکز خود را کنترل کنند ، طی کنند.
صرف نظر از نوع آسیب شناسی ، زنان باردار به مشاهدات زیر نیاز دارند:
- مراجعه به متخصص زنان هر 2 هفته در شروع بارداری ، هفتگی - از نیمه دوم ،
- مشاوره متخصص غدد درون ریز یک بار در هر 2 هفته ، با شرایط جبران نشده - هفته ای یک بار ،
- مشاهدات درمانگر - در هر سه ماهه و همچنین در تشخیص آسیب شناسی برونگرایی ،
- چشم پزشک - هر سه ماه یکبار و بعد از زایمان ،
- متخصص مغز و اعصاب - دو بار برای بارداری.
بستری اجباری برای معاینه و تصحیح درمان برای یک زن باردار مبتلا به GDM ارائه می شود:
- 1 بار - در سه ماهه اول یا در تشخیص آسیب شناسی ،
- 2 بار - در هفته های 19-20 برای اصلاح شرایط ، نیاز به تغییر رژیم درمانی را تعیین کنید ،
- 3 بار - با دیابت نوع 1 و نوع 2 - در 35 هفته ، GDM - در 36 هفته برای آماده شدن برای زایمان و انتخاب روش زایمان.
در یک بیمارستان ، تعداد دفعات مطالعه ، لیست آزمایشات و فراوانی مطالعه بصورت جداگانه مشخص می شود. نظارت روزانه به آزمایش ادرار برای قند ، قند خون و کنترل فشار خون نیاز دارد.
نیاز به تزریق انسولین به صورت جداگانه تعیین می شود. همه موارد GDM به این روش احتیاج ندارد ؛ برای برخی ، یک رژیم درمانی کافی است.
علائم شروع انسولین درمانی شاخص های زیر قند خون است:
- قند خون ناشتا با رژیم غذایی بیش از 5.0 میلی مول در لیتر ،
- یک ساعت بعد از خوردن بالاتر از 7.8 میلی مول در لیتر ،
- 2 ساعت پس از مصرف ، گلیسمی بالاتر از 6.7 میلی مول در لیتر.
توجه! زنان باردار و شیرده استفاده از هرگونه داروی کاهش دهنده قند ، مگر انسولین ممنوع است! از انسولین های طولانی استفاده نمی شود.
اساس درمان ، آماده سازی انسولین از عمل کوتاه و اولتراسورت است. در دیابت نوع 1 ، بولوس تراپی اساسی انجام می شود. برای دیابت نوع 2 و GDM نیز می توان از طرح سنتی استفاده کرد ، اما با برخی از تنظیمات فردی که متخصص غدد تشخیص می دهد.
در زنان باردار که ضعیف از کنترل قند خون هستند ، می توان از پمپ انسولین استفاده کرد که این امر هورمون را ساده می کند.
رژیم غذایی برای دیابت حاملگی در دوران بارداری
تغذیه یک زن باردار مبتلا به GDM باید با اصول زیر مطابقت داشته باشد:
- اغلب و کم کم. بهتر است 3 وعده غذایی اصلی و 2-3 میان وعده کوچک میل کنید.
- میزان کربوهیدرات های پیچیده حدود 40٪ ، پروتئین - 30-60٪ ، چربی ها تا 30٪ است.
- حداقل 1.5 لیتر مایعات بنوشید.
- مقدار فیبر را افزایش دهید - قادر است گلوکز را از روده جذب کرده و آن را خارج کند.
دیابت چیست؟

p، blockquote 4،0،0،0،0،0 ->
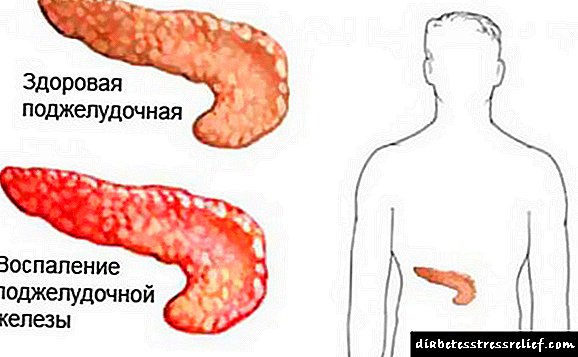
دیابت قندی یک بیماری غدد درون ریز است که در وهله اول متابولیسم کربوهیدرات ها با یک نقض برجسته همراه است. مکانیسم بیماری زای اصلی آن کمبود مطلق یا نسبی انسولین است - هورمونی که توسط سلول های ویژه لوزالمعده تولید می شود.
p، blockquote 5،0،0،0،0 ->
اساس کمبود انسولین ممکن است:
p، blockquote 6.0،0،0،0،0،0 ->
- کاهش تعداد سلولهای β سلولهای جزایر لانگرهان در لوزالمعده ، مسئول ترشح انسولین ،
- نقض روند تبدیل پروینسولین غیرفعال به یک هورمون فعال بالغ ،
- سنتز یک مولکول انسولین غیر طبیعی با یک توالی اسید آمینه اصلاح شده و فعالیت کاهش یافته ،
- تغییر حساسیت گیرنده های سلولی به انسولین ،
- افزایش تولید هورمون ها ، که عمل آن مخالف اثر انسولین است ،
- عدم تطابق مقدار گلوکز به میزان هورمون تولید شده از پانکراس.
تأثیر انسولین بر متابولیسم کربوهیدرات به دلیل وجود گیرنده های خاص گلیکوپروتئین در بافت های وابسته به انسولین است. فعال شدن و تبدیل ساختار متعاقب آن منجر به افزایش انتقال گلوکز به سلولها با کاهش قند خون و فضاهای بین سلولی می شود. همچنین ، تحت عمل انسولین ، هر دو استفاده از گلوکز با آزاد شدن انرژی (فرآیند گلیکولیز) و تجمع آن در بافت ها به شکل گلیکوژن تحریک می شود. انبار اصلی در این حالت عضلات کبد و اسکلت است. آزاد شدن گلوکز از گلیکوژن نیز تحت تأثیر انسولین اتفاق می افتد.
p، blockquote 7،0،0،0،0 ->
این هورمون در متابولیسم چربی و پروتئین تأثیر دارد. این ماده دارای اثر آنابولیک است ، از تجزیه چربی ها (لیپولیز) جلوگیری کرده و بیوسنتز RNA و DNA را در کلیه سلول های وابسته به انسولین تحریک می کند. بنابراین ، با تولید ناچیز انسولین ، تغییر در فعالیت آن یا کاهش حساسیت در بافت ، اختلالات متابولیک چند وجهی رخ می دهد. اما علائم اصلی دیابت تغییر در متابولیسم کربوهیدرات است. در عین حال ، افزایش سطح اولیه گلوکز در خون و ظهور اوج بیش از حد غلظت آن بعد از خوردن غذا و بارگذاری قند مشاهده می شود.
p، blockquote 8،0،0،0،0 ->
دیابت بدون جبران منجر به اختلالات عروقی و تروفیک در تمام بافت ها می شود. در این حالت ، حتی ارگان های مستقل از انسولین (کلیه ها ، مغز ، قلب) رنج می برند. اسیدیته اسرار بیولوژیکی اساسی تغییر می کند ، که به پیشرفت dysbiosis واژن ، حفره دهان و روده کمک می کند. عملکرد مانع پوست و غشاهای مخاطی کاهش می یابد ، فعالیت عوامل موضعی دفاع ایمنی سرکوب می شود. در نتیجه با ابتلا به دیابت ، خطر بروز بیماریهای عفونی و التهابی پوست و دستگاه تناسلی ، عوارض چرکی و اختلال در روند بازسازی به میزان قابل توجهی افزایش می یابد.
p، blockquote 9،0،0،0،0 ->
p، blockquote 10،0،0،0،0 ->
انواع بیماری
انواع مختلفی از دیابت وجود دارد. آنها از نظر بیماری ، مکانیسم های بیماری زا کمبود انسولین و نوع دوره با یکدیگر متفاوت هستند.
p، blockquote 11،0،0،0،0 ->
- دیابت نوع 1 با کمبود انسولین مطلق (شرایط غیرقابل تحمل مورد نیاز انسولین) ناشی از مرگ سلولهای جزیره لانگرهانس ،
- دیابت نوع 2 ، با مقاومت به انسولین بافتی و اختلال در ترشح انسولین ،
- دیابت حاملگی ، با قند خون اولین بار در دوران بارداری تشخیص داده می شود و معمولاً بعد از زایمان ناپدید می شود ،
- اشکال دیگر دیابت به دلیل اختلالات ترکیبی غدد درون ریز (غدد درون ریز) یا اختلال عملکرد پانکراس با عفونت ها ، مسمومیت ها ، اثرات داروها ، لوزالمعده ، شرایط خود ایمنی یا بیماری های تعیین شده ژنتیکی.
زنان باردار باید بین دیابت حاملگی و جبران خسارت دیابت قبلاً (پیش از بارداری) تفاوت قائل شوند.
p، blockquote 12،0،1،0،0 ->
p، blockquote 13،0،0،0،0 ->
ویژگی های دیابت بارداری
پاتوژنز توسعه دیابت در زنان باردار از چندین مؤلفه تشکیل شده است. مهمترین نقش توسط عدم تعادل عملکردی بین اثر کمبود قند خون انسولین و اثر قند خون گروهی از هورمونهای دیگر ایفا می کند. به تدریج افزایش مقاومت به انسولین بافتها ، تصویر کمبود نسبی عایق را تشدید می کند. و عدم تحرک ، افزایش وزن با افزایش درصد بافت چربی و افزایش چشمگیر کل کالری مواد غذایی باعث تحریک عوامل می شود.
p، blockquote 14،0،0،0،0 ->
زمینه برای اختلالات غدد درون ریز در دوران بارداری تغییرات متابولیکی فیزیولوژیکی است. در مراحل اولیه بارداری ، متابولیسم دوباره تنظیم می شود. در نتیجه ، با کمترین نشانه کاهش میزان دریافت گلوکز به جنین ، مسیر اصلی تبادل انرژی کربوهیدرات به سرعت به لیپید ذخیره شده تغییر می کند. این مکانیسم محافظ پدیده روزه گرفتن نامیده می شود. این حمل و نقل مداوم گلوکز را از طریق سد fet جنینی حتی در صورت کم شدن ذخایر گلیکوژن و بستر موجود برای گلوکوژنز در کبد مادر فراهم می کند.
p، blockquote 15،0،0،0،0 ->
در ابتدای بارداری ، چنین تنظیم مجدد متابولیکی برای تأمین نیازهای انرژی کودک در حال توسعه کافی است. پس از آن ، به منظور غلبه بر مقاومت به انسولین ، هیپرتروفی سلولهای β از جزایر لاگنگرگان و افزایش فعالیت عملکردی آنها ایجاد می شود. به دلیل افزایش عملکرد کلیه و فعال شدن انسولیناز جفت ، افزایش مقدار انسولین تولید شده با تسریع در تخریب آن جبران می شود. اما در حال حاضر در سه ماهه دوم بارداری ، جفت بلوغ شروع به انجام عملکرد غدد درون ریز می کند ، که می تواند بر متابولیسم کربوهیدرات تأثیر بگذارد.
p، blockquote 16،0،0،0،0 ->
آنتاگونیست های انسولین هورمون های استروئیدی و استروئیدی مانند سنتز جفت (پروژسترون و لاکتوژن جفت) ، استروژن ها و کورتیزول هستند که توسط غدد فوق کلیوی مادر ترشح می شوند. آنها به طور بالقوه دیابتوژن در نظر گرفته می شوند و بیشترین تأثیر آن هورمونهای جنینی است. غلظت آنها از هفته های 18 تا 18 حاملگی افزایش می یابد. و معمولاً تا هفته بیستم ، یک زن باردار با نارسایی نسبی انسولین ، اولین علائم آزمایشگاهی دیابت حاملگی ظاهر می شود. بیشتر اوقات ، این بیماری در 24-28 هفته تشخیص داده می شود و ممکن است یک زن شکایات معمولی نداشته باشد.
p، blockquote 17،0،0،0،0،0 ->
بعضی اوقات ، فقط تغییر در تحمل گلوکز تشخیص داده می شود که به عنوان پیش دیابت در نظر گرفته می شود. در این حالت ، کمبود انسولین تنها با مصرف بیش از حد کربوهیدرات از مواد غذایی و با برخی از لحظات تحریک آمیز دیگر آشکار می شود.
p، blockquote 18،0،0،0،0 ->
طبق اطلاعات موجود ، دیابت زنان باردار با مرگ سلولهای لوزالمعده یا تغییر در مولکول انسولین همراه نیست. به همین دلیل است که اختلالات غدد درون ریز که در خانمها رخ می دهد قابل برگشت است و بیشتر اوقات اندکی پس از زایمان به خودی خود متوقف می شوند.
p، blockquote 19،0،0،0،0 ->
p، blockquote 20،0،0،0،0 ->
p، blockquote 21،0،0،0،0 ->
دیابت حاملگی برای کودک خطرناک است؟
هنگامی که دیابت حاملگی در یک زن باردار تشخیص داده می شود ، همیشه سؤالاتی ایجاد می شود: چه تأثیری در کودک دارد و آیا درمان واقعاً ضروری است. در واقع ، بیشتر اوقات این بیماری تهدیدی برای زندگی مادر در معرض خطر نیست و حتی بهزیستی او را تغییر نمی دهد. اما در درجه اول درمان برای جلوگیری از عوارض پری ناتال و زایمان در بارداری ضروری است.
p، blockquote 22،0،0،0،0 ->
دیابت قندی منجر به نقض میکروسیرکولاسیون در بافتهای مادر می شود. اسپاسم عروق کوچک با آسیب اندوتلیوم موجود در آنها ، فعال شدن پراکسیداسیون لیپیدها و تحریک DIC مزمن همراه است. همه اینها به کمبود مزمن جنینی یا هیپوکسی جنین کمک می کند.
p، blockquote 23،0،0،0،0 ->
مصرف زیاد گلوکز به کودک نیز یک پدیده بی ضرر نیست. بعلاوه ، لوزالمعده وی هنوز مقدار لازم هورمون را تولید نمی کند و انسولین مادر به سد جنینی نفوذ نمی کند. و سطح غیرقابل تنظیم گلوکز منجر به اختلالات در گردش خون و سوخت و ساز بدن می شود. هایپرلیپیدمی ثانویه به دلیل ایجاد تغییرات ساختاری و عملکردی در غشای سلولی می شود و باعث تشدید هیپوکسی بافت های جنین می شود.
p، blockquote 24،0،0،0،0 ->
هایپرگلیسمی در کودک باعث تحریک هیپرتروفی سلولهای β پانکراس یا کاهش اولیه آنها می شود. در نتیجه ، یک نوزاد ممکن است اختلالات متابولیسم شدید کربوهیدرات را با شرایط بحرانی برای زندگی تجربه کند. اگر دیابت حاملگی حتی در سه ماهه سوم بارداری اصلاح نشود ، جنین با چاقی دیسپلاستیک ، طحال و هپاتومگالی به ماکروزومی (وزن زیاد بدن) مبتلا می شود. علاوه بر این ، نارس بودن سیستم تنفسی ، قلبی و عروقی و دستگاه گوارش بیشتر در بدو تولد مشاهده می شود. همه اینها مربوط به جنین شناسی دیابتی است.
p، blockquote 25،1،0،0،0 ->
عوارض اصلی دیابت حاملگی عبارتند از:
p، blockquote 26،0،0،0،0 ->
- هیپوکسی جنین با عقب ماندگی رشد داخل رحمی ،
- زایمان زودرس
- مرگ جنین ،
- مرگ و میر بالای نوزادان در کودکان متولد شده از زنان مبتلا به دیابت بارداری ،
- ماکروزومیا ، که منجر به یک دوره پیچیده زایمان می شود و خطر آسیب دیدگی هنگام تولد در کودک را افزایش می دهد (شکستگی کولبران ، فلج Erb ، فلج فرنیک ، تروما به جمجمه و ستون فقرات گردن رحم) و آسیب به کانال تولد مادر ،
- پره اکلامپسی ، پره اکلامپسی و اکلامپسی در یک زن باردار ،
- تکرار عفونت ادراری در دوران بارداری ،
- ضایعات قارچی غشاهای مخاطی (از جمله دستگاه تناسلی).
برخی پزشکان از عوارض دیابت حاملگی به عنوان سقط خود به خود در مراحل اولیه یاد می کنند. اما به احتمال زیاد علت سقط جنین ، جبران خسارت دیابت پیش از بارداری است که هنوز تشخیص داده نشده است.
p، blockquote 27،0،0،0،0 ->
p، blockquote 28،0،0،0،0 ->
علائم و تشخیص
زنان باردار مبتلا به دیابت به ندرت شکایات خاصی راجع به این بیماری دارند. علائم معمولی معمولاً خفیف است و خانمها معمولاً آنها را از نظر فیزیولوژیکی تریم 2 و 3 در نظر می گیرند. دیسوریا ، تشنگی ، خارش پوست ، افزایش وزن کافی نه تنها در دیابت حاملگی ایجاد می شود. بنابراین ، اصلی ترین در تشخیص این بیماری تست های آزمایشگاهی است. و سونوگرافی زنان و زایمان به روشن شدن شدت نارسایی جفت و شناسایی علائم آسیب شناسی رشد جنین کمک می کند.
p، blockquote 29،0،0،0،0 ->
یک مطالعه غربالگری برای تعیین سطح گلوکز خون خون یک زن باردار روی معده خالی است. این کار به طور مرتب از هفته بیستم بارداری شروع می شود. پس از دریافت شاخص های آستانه گلیسمی ، آزمایش تعیین شده برای تحمل گلوکز انجام می شود. و در خانم های باردار از گروه پرخطر برای ایجاد دیابت حاملگی ، توصیه می شود چنین آزمایش را در اولین حضور در پذیرش و مجدداً به مدت 24-28 هفته انجام دهید ، حتی با قند خون ناشتا.
p، blockquote 30،0،0،0،0 ->
گلیسمی از 7 میلی مول در لیتر بر روی معده خالی در خون کامل مویرگی یا از 6 میلی مول در لیتر بر روی معده خالی در پلاسما وریدی پارامترهای آزمایشگاهی تشخیصی قابل اعتماد برای دیابت حاملگی هستند. همچنین علائم بیماری ، تشخیص قند خون بالای 11.1 میلی مول در لیتر با اندازه گیری تصادفی در طول روز است.
p، blockquote 31،0،0،0،0 ->
انجام آزمایش تحمل گلوکز (آزمایش تحمل گلوکز) نیاز به رعایت دقیق شرایط دارد. در طی 3 روز ، زن باید رژیم غذایی و فعالیت بدنی معمول خود را دنبال کند ، بدون محدودیت هایی که برای دیابت توصیه می شود. شام در آستانه آزمایش باید حاوی 30-50 گرم کربوهیدرات باشد. تجزیه و تحلیل به طور جدی بر روی معده خالی انجام می شود ، بعد از 12-14 ساعت ناشتا. در طول تست ، استعمال سیگار ، مصرف هرگونه دارو ، فعالیت بدنی (از جمله بالا رفتن از پله ها) ، غذا و نوشیدنی از این امر مستثنا هستند.
p، blockquote 32،0،0،0،0 ->
اولین آزمایش خون ناشتا است. پس از این ، به خانم باردار نوشیدنی از محلول تازه گلوکز تهیه شده (75 گرم ماده خشک در هر 300 میلی لیتر آب) داده می شود. برای ارزیابی پویایی گلیسمی و شناسایی قله های پنهان آن ، نمونه های مکرر ترجیحا هر 30 دقیقه یکبار انجام می شود. اما اغلب تنها 2 ساعت پس از مصرف محلول آزمایش ، سطح قند خون تعیین می شود.
p، blockquote 33،0،0،0،0 ->
به طور معمول ، 2 ساعت پس از بار قند ، گلیسمی نباید بیش از 7.8 میلی مول در لیتر باشد. کاهش تحمل در نرخهای 8 / 7-10 میلیمول بر لیتر نشان داده شده است. دیابت حاملگی با نتیجه 11.0 میلی مول در لیتر تشخیص داده می شود.
p، blockquote 34،0،0،0،0 ->
تشخیص دیابت حاملگی نمی تواند مبتنی بر تعیین قند خون در ادرار (گلوکوزوری) یا اندازه گیری سطح گلوکز با اندازه گیری قند خون در منزل با نوارهای آزمایش باشد. فقط آزمایش خون آزمایشگاهی استاندارد می تواند این بیماری را تأیید یا رد کند.
p، blockquote 35،0،0،0،0 ->
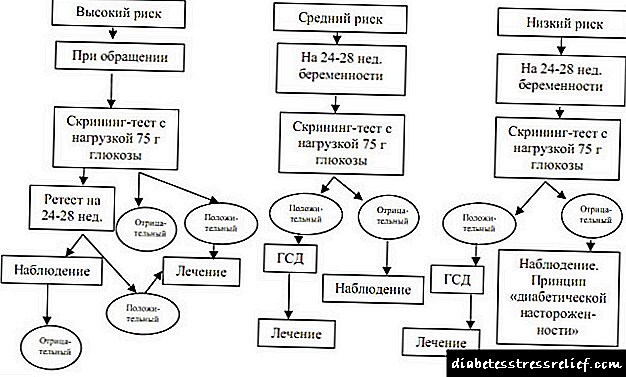
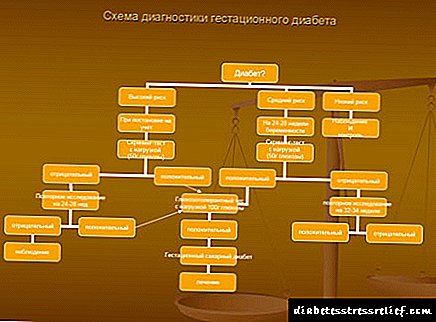
الگوریتم غربالگری و تشخیصی برای GSD
p، blockquote 36،0،0،0،0 ->
انسولین درمانی
خود نظارت بر سطح گلوکز در خون وریدی محیطی با استفاده از گلوکومتر ضروری است. زن باردار تجزیه و تحلیل را به تنهایی روی معده خالی و 1-2 ساعت پس از غذا انجام می دهد ، داده ها را به همراه کالری دریافتی مواد غذایی در دفتر خاطرات ویژه یادداشت می کند.
p، blockquote 38،0،0،0،0 ->
اگر رژیم غذایی هیپوکالری با دیابت بارداری منجر به عادی سازی گلیسمی نشود ، پزشک در مورد انتصاب انسولین درمانی تصمیم می گیرد. در عین حال ، با در نظر گرفتن میزان کالری هر وعده غذایی و سطح گلوکز ، انسولین هایی از عمل کوتاه و اولتراسورت در رژیم تزریق های مکرر تجویز می شوند.بعضاً از انسولین هایی با میانگین مدت زمان عمل استفاده می شود. در هر ملاقات ، پزشک رژیم درمانی را با در نظر گرفتن داده های خود نظارت ، پویایی جنین و علائم سونوگرافی از جنین دیابتی تنظیم می کند.
p، blockquote 39،0،0،0،0 ->
p، blockquote 40،0،0،0،0 ->
تزریق انسولین توسط سرنگ های مخصوص زیر جلدی انجام می شود. بیشتر اوقات ، یک زن برای این امر به کمک خارجی نیازی ندارد ، این آموزش توسط متخصص غدد یا کارکنان مدرسه دیابت انجام می شود. اگر میزان روزانه مورد نیاز انسولین از 100 واحد تجاوز کند ، ممکن است تصمیم به نصب پمپ انسولین زیر پوستی دائمی شود. استفاده از داروهای هیپوگلیسمی خوراکی در دوران بارداری ممنوع است.
p، blockquote 41،0،0،0،0 ->
به عنوان یک درمان کمکی ، می توان از داروها برای بهبود گردش خون و درمان نارسایی جفت ، Hofitol ، ویتامین ها استفاده کرد.
p، blockquote 42،0،0،0،0 ->

p، blockquote 43،0،0،0،0 ->
p، blockquote 44،0،0،0،0 ->
تغذیه برای دیابت حاملگی
در دوران بارداری ، رژیم درمانی اصلی ترین درمان دیابت و اختلال در تحمل گلوکز است. در این حالت ، وزن بدن و فعالیت بدنی زن در نظر گرفته می شود. توصیه های رژیم غذایی شامل اصلاح رژیم غذایی ، ترکیب مواد غذایی و محتوای کالری آن است. علاوه بر این ، منوی خانم باردار مبتلا به دیابت حاملگی ، تأمین کننده مواد مغذی و ویتامین های ضروری است و به عادی سازی دستگاه گوارش کمک می کند. بین 3 وعده غذایی اصلی شما نیاز به ترتیب میان وعده دارید و میزان کالری اصلی باید در نیمه اول روز باشد. اما آخرین میان وعده قبل از خواب شبانه باید شامل کربوهیدرات ها به میزان 15-30 گرم نیز باشد.
p، blockquote 45،0،0،0،0 ->
با دیابت باردار چه می توانم بخورم؟ اینها انواع کم چربی مرغ ، گوشت و ماهی ، غذاهای غنی از فیبر (سبزیجات ، حبوبات و غلات) ، گیاهان دارویی ، لبنیات کم چرب و محصولات شیر ترش ، تخم مرغ ، روغن نباتی ، آجیل است. برای تعیین اینکه چه نوع میوه می تواند وارد رژیم غذایی شود ، باید میزان افزایش سطح قند خون را بزودی پس از مصرف آنها ارزیابی کنید. معمولاً سیب ، گلابی ، انار ، مرکبات ، هلو مجاز است. مصرف آناناس تازه به مقدار کمی یا آب آناناس بدون قند اضافه قابل قبول است. اما بهتر است موز و انگور را از این فهرست خارج کنید ، آنها حاوی کربوهیدرات قابل هضم هستند و به رشد سریع قند خون کمک می کنند.
p، blockquote 46،0،0،0،0 ->
p، blockquote 47،0،0،0،0 ->
زایمان و پیش آگهی
زایمان در دیابت بارداری می تواند طبیعی یا به روش سزارین باشد. تاکتیکها به وزن مورد انتظار جنین ، پارامترهای لگن مادر ، میزان جبران بیماری بستگی دارد.
p، blockquote 48،0،0،0،0 ->
با تولد مستقل ، سطح گلوکز هر 2 ساعت و با تمایل به بیماری هایپوگلیسمی و قند خون ، هر ساعت کنترل می شود. اگر زنی در دوران بارداری تحت درمان با انسولین بود ، این دارو در طی زایمان با اینفوزومات تجویز می شود. اگر رژیم درمانی برای او کافی بود ، تصمیم به استفاده از انسولین مطابق با سطح گلیسمی گرفته می شود. با سزارین ، قبل از عمل جراحی ، قبل از برداشتن کودک ، بعد از برداشتن جفت و هر 2 ساعت یکبار ، نظارت بر گلیسمی لازم است.
p، blockquote 49،0،0،0،0 -> p، blockquote 50،0،0،0،1 ->
با تشخیص به موقع دیابت حاملگی و دستیابی به جبران پایدار بیماری در دوران بارداری ، پیش آگهی برای مادر و کودک مطلوب است. با این وجود ، نوزادان در معرض خطر مرگ و میر نوزادان هستند و نیاز به نظارت دقیق توسط نوزاد و متخصص اطفال دارند. اما برای یک زن ، عواقب دیابت باردار می تواند چندین سال پس از زایمان موفقیت آمیز در قالب دیابت نوع 2 یا پیش دیابت رخ دهد.
دیابت حاملگی چگونه بوجود می آید؟
درمورد اینکه چرا دیابت در دوره تحمل فرزند متولد می شود ، هیچ عقیده ای وجود ندارد. اعتقاد بر این است که نقش اصلی در این امر با بازسازی بدن زن ، همراه با نیاز به حفظ زندگی و رشد جنین انجام می شود.

دیابت حاملگی در دوران بارداری نیاز به یک رژیم غذایی دقیق دارد.
در این دوره کودک با جفت تغذیه می شود. این بدن هورمون هایی تولید می کند که رشد و نمو جنین را تقویت می کند ، همچنین باعث انسداد عملکرد انسولین در مادر در حال انتظار می شود. در نتیجه ، تمام قندهای تهیه شده با مواد غذایی تجزیه نمی شوند. لوزالمعده قادر به تولید انسولین بیشتر نیست. این منجر به ایجاد قند خون ، مشخصه دیابت می شود.
خطرات GDM توسط عوامل تعیین می شود:
- افزایش وزن بدن
- افزایش وزن هنگام بارداری ، بیش از مقادیر طبیعی ،
- بالای 25 سال
- حضور GDM در دوران بارداری قبلی ،
- دیابت در بستگان نزدیک
احتمال بروز کمبود انسولین نه تنها با این شرایط مشخص می شود. عوامل دیگری نیز وجود دارند که در بروز GDM نقش دارند.
دیابت حاملگی چگونه است
علائم GDM با تظاهرات دیابت نوع اول یا دوم تفاوت ندارد. با وجود علائم زیر می توانید به وجود این شرایط شک کنید:
- افزایش سریع وزن بدون دلیل مشخص ،
- تشنگی مداوم
- افزایش میزان تولید ادرار
- کاهش اشتها
- وخامت عمومی بهزیستی.
هنگامی که این علائم ظاهر می شود ، یک زن باردار باید در اسرع وقت با پزشک خود تماس بگیرد.
تشخیص دیابت در زنان باردار
خانمها در دوره تحمل كودك باید بطور مرتب تحت معاینه قرار بگیرند كه شامل تعیین سطح قند خون است. نتایج این تجزیه و تحلیل به خصوص برای یک دوره 24-28 هفته بسیار مهم است. برای بیمارانی که مستعد ابتلا به GDM هستند ، پزشکان میزان قند خون غیر برنامه ریزی شده دیگری را تجویز می کنند.
خون روی معده خالی گرفته می شود و پس از آن به یک زن لیوان آب شیرین داده می شود. بار دوم که بعد از یک ساعت خون می گیرند. اگر سطح قند خون در این دو آزمایش از مقادیر مجاز بیشتر باشد ، بیمار به دیابت حاملگی مبتلا می شود.
اثرات احتمالی GDM
هنگام شناسایی این بیماری ، لازم است در اسرع وقت تدابیری با هدف مقابله با قند خون انجام شود. در غیر این صورت ، دیابت اصلاح نشده در یک زن باردار می تواند به عواقب منجر شود:
- تولد کودک با وزن بیش از 4 کیلوگرم یک ماکروزومی است. به همین دلیل زایمان بسیار دشوار است ، خطر جراحت زیادی وجود دارد که ممکن است به سزارین نیاز داشته باشد.
- شروع زودرس زایمان ، ایجاد سندرم پریشانی تنفسی در کودک همراه با رشد ناکافی دستگاه تنفسی در نارس.
- هیپوگلیسمی بعد از تولد در کودک.
- افزایش احتمال ابتلا به پره اکلامپسی و سایر عوارض در زنان در دوران بارداری. این شرایط برای جنین نیز خطر دارد.

تشخیص دیابت حاملگی مبتنی بر آنالیز قند خون ناشتا و بعد از خوردن غذا است.
عوارض ذکر شده فقط با رعایت دستورالعمل پزشک معالج قابل پیشگیری است.
درمان دیابت حاملگی
اصلاح قند خون در یک زن باردار با روشهای غیر دارویی شروع می شود:
- رژیم های غذایی
- ورزش
- کنترل قند خون.
رژیم درمانی رژیم اصلی جهت اصلی در درمان دیابت حاملگی است. این دلالت دارد:
- محرومیت کامل از رژیم های کربوهیدرات هایی که به راحتی قابل هضم هستند - شیرینی ، شکر ، آب میوه ، عسل ، کالاهای پخته شده.
- امتناع شیرین کننده ها از جمله محصولاتی که حاوی فروکتوز هستند زیرا در دوران بارداری و شیردهی ممنوع است.
- خانمهای اضافه وزن در مصرف چربی ها محدود هستند و غذاهای فرآوری شده ، مایونز و کالباسها را کاملاً رد می کنند.
- تغذیه کسری - توصیه می شود از 4 تا 6 بار در روز غذا را در قسمت های کوچک میل کنید. گرسنگی نباید مجاز باشد.
فعالیت بدنی برای آن دسته از بیمارانی که منع مصرف ندارند مجاز است. برای عادی سازی سطح قند خون کافی است هر روز به مدت 30 دقیقه در هوای تازه قدم بزنید ، برای انجام ژیمناستیک در آب. ورزش هایی که فشار خون را افزایش می دهند ممنوع است ، زیرا می توانند باعث فشار خون رحم شوند.
در کنار این ، توصیه می شود که یک دفتر خاطرات روزانه نگه دارید ، جایی که باید آنها را ذکر کنید:
- سطح قند خون قبل از غذا ، یک ساعت بعد از غذا به مدت یک روز. همچنین لازم است قبل از رختخواب این شاخص را ثبت کنید.
- وعده های غذایی و غذاهای مصرفی.
- در حضور نوارهای تست ویژه - میزان کتون ادرار که در صبح تعیین می شود.
- فشار خون در صبح و عصر - این شاخص نباید از 130/80 میلی متر RT باشد. هنر
- فعالیت حرکتی جنین.
- توده بدنی یک زن.
نگه داشتن چنین دفترچه ای به ردیابی انحرافات احتمالی در وضعیت سلامتی حتی قبل از شروع علائم کمک می کند. همچنین لازم است پزشک دوره بارداری را بهتر کنترل کند.
در صورت عدم تأثیر کافی در درمان غیر دارویی ، باید یک زن برای مشاوره با متخصص غدد ارجاع شود. اگر سطح گلوکز خون بالا باقی بماند ، آماده سازی انسولین نشان داده می شود. دوز مناسب از داروی انتخاب شده برای خانم ها بی خطر است. انسولین از جفت عبور نمی کند ، بنابراین به جنین آسیب نمی رساند.
تحویل در GDM
بعد از تشخیص دیابت حاملگی ، هر زن مناسب ترین روش زایمان را انتخاب می کند. معاینه نهایی حداکثر 38 هفته انجام می شود ، طبق نتایج آن ، پزشک چشم انداز احتمالی زایمان را تعیین می کند.
با GDM ، طولانی شدن بارداری بیش از 40 هفته توصیه نمی شود. این امر احتمال بروز عوارض كودك را به میزان قابل توجهی افزایش می دهد ، زیرا در این زمان ذخایر جفت كاهش می یابد و پارگی آن هنگام تولد ممکن است رخ دهد. به همین دلیل ، دوره 38 تا 40 هفته مطلوب ترین دوره برای زایمان محسوب می شود.
توصیه های بعد از زایمان
پس از زایمان ، زنان مبتلا به GDM باید:
- اگر انسولین درمانی انجام شد ، آن را لغو کنید.
- یک ماه و نیم دیگر برای پیگیری رژیم.
- سطح قند خون را به مدت سه روز پس از تولد کنترل کنید.
- در دوره 6-12 هفته پس از زایمان - با یک متخصص غدد مشورت کنید ، یک معاینه اضافی برای ارزیابی متابولیسم کربوهیدرات انجام دهید.
زنانی که به دیابت حاملگی مبتلا شده اند باید هنگام برنامه ریزی برای بارداری های بعدی اقدامات لازم را انجام دهند تا احتمال رشد مجدد این بیماری پاتولوژیک کاهش یابد.

برای جلوگیری از عواقب شدید GDM ، یک زن باید مرتباً میزان قند خون خود را کنترل کند.
کودکانی که به مادرانی مبتلا به GDM متولد شده اند به احتمال زیاد مبتلا به دیابت نوع 2 هستند. بنابراین ، در طول زندگی آنها باید به رژیم غذایی با میزان قند کم ، که توسط متخصص غدد مشاهده شده است ، پایبند باشند.
پیشگیری از دیابت در زنان باردار
با دانستن وجود عواملی که در ایجاد کمبود انسولین نقش دارند ، می توانید احتمال بروز این بیماری پاتولوژیک را کاهش دهید.
برای جلوگیری از پیشرفت GDM ، به همه خانمها در طول دوره تحمل كودك توصیه می شود اقدامات پیشگیرانه را رعایت كنند:
- رژیم غذایی که کربوهیدرات های قابل هضم را از بین می برد و استفاده از چربی ها ، نمک را محدود می کند.
- عادی سازی وزن بدن - توصیه می شود این کار را قبل از بارداری انجام دهید.
- فعالیت بدنی منظم ، در هوای تازه قدم می زند.
- اگر خویشاوندان دیابت دارید ، سالی یک بار قند خون ناشتا و بعد از خوردن غذا را کنترل کنید.
دیابت حاملگی نوعی بیماری است که فقط در دوره حاملگی ایجاد می شود. هایپرگلیسمی برای ایجاد بسیاری از عوارض هم برای مادر و هم برای جنین خطرناک است. بنابراین ، انجام اقدامات با هدف عادی سازی سطح قند خون بسیار مهم است. اگر رژیم و سایر روشهای غیر دارویی بی اثر باشند ، به مصرف انسولین بسته به میزان کربوهیدرات مصرفی ، گفته می شود.
دیابت حاملگی خطرناک در دوران بارداری چیست؟ تشخیص و درمان GDM.
در دوران بارداری ، بیماری های مزمن ممکن است بدتر شوند یا علائمی از مشکلات ناشناخته که ممکن است قبلاً ناشناخته باشد ظاهر شود. دیابت حاملگی می تواند یک مشکل باشد.

طبق طبقه بندی سازمان بهداشت جهانی ، "دیابت حاملگی" ، دیابت قندی است که در دوران بارداری تشخیص داده می شود ، همچنین اختلال در تحمل گلوکز (ادراک گلوکز توسط بدن) نیز در این دوره مشاهده می شود. دلیل آن کاهش حساسیت سلولها به انسولین خود (مقاومت به انسولین) است که با محتوای بالای هورمونهای بارداری در خون همراه است. پس از زایمان ، سطح قند خون اغلب به حالت عادی برمی گردد. با این وجود ، احتمال ابتلا به دیابت نوع 1 و 2 در دوران بارداری قابل رد نیست. تشخیص این بیماری ها پس از تولد انجام می شود.
پزشکان هنگام تجزیه و تحلیل داده های حاصل از مطالعات متعدد به این نتیجه رسیدند که بیش از 50٪ از زنان باردار مبتلا به دیابت بارداری بعداً در دیابت دچار دیابت واقعی می شوند.
عوامل خطر برای ایجاد GDM چیست؟
- اضافه وزن ، چاقی
- دیابت نسبی در خانواده فوری
- سن بارداری بالای 30 سال
- تاریخ بارداری مضر:
- فرزند قبلی به وزن بیش از 4000 گرم متولد شد
- GDM در بارداری قبلی
- سقط مزمن (سقط جنین زودرس و اواخر)
- Polyhydramnios
- زایمان
- ناهنجاری در کودکان قبلی
دیابت حاملگی خطرناک چیست؟
دیابت حاملگی در بیشتر شرایط بالینی بین هفته های 16 تا 32 بارداری ایجاد می شود. نقض متابولیسم کربوهیدرات ، که قبلاً مشخص شده بود ، از دیابت قبل از حاملگی ("قبل از بارداری") که قبلاً مورد توجه قرار نگرفته است ، صحبت می کند.
البته بهتر است قبل از بارداری درباره بیماری های مزمن اطلاعات کسب کنید و پس از آن جبران هر چه بیشتر ممکن است. به همین دلیل ، پزشکان برنامه ریزی برای بارداری را به شدت توصیه می کنند. از نظر آمادگی برای بارداری ، یک زن تمام معاینات اساسی از جمله شناسایی دیابت را انجام می دهد. اگر تخلفات متابولیسم کربوهیدرات تشخیص داده شود ، پزشک معالجه را تجویز می کند ، توصیه هایی می کند و بارداری آینده با خیال راحت انجام می شود و کودک سالم به دنیا می آید.
شرط اصلی مدیریت یک بارداری پیچیده توسط دیابت (هر دو حاملگی و اشکال دیگر آن) حفظ سطح قند خون در محدوده طبیعی (5/5 تا 5/5 میلی مول در لیتر) است. در غیر این صورت ، مادر و نوزاد در شرایط بسیار سختی قرار دارند.
چه چیزی مادر را تهدید می کند؟ تولد زودرس و زایمان ممکن است. خطر بالای ابتلا به حاملگی (با دیابت بیشتر و زودتر - تا 30 هفته) ، هیدرمنون ، و بنابراین نارسایی جنینی و سوء تغذیه جنین ایجاد می شود. شاید توسعه کتواسیدوز دیابتی (شرایطی که در آن میزان شدید گلوکز و غلظت اجسام کتون در خون وجود دارد) ، عفونت دستگاه تناسلی که 2 بار بیشتر ثبت می شود و باعث عفونت جنین و تولد زودرس می شود. همچنین پیشرفت میکروآنژیوپاتی با نتیجه در اختلال در بینایی ، عملکرد کلیه ، اختلال در جریان خون از طریق عروق جفت و دیگران امکان پذیر است. ممکن است یک زن ضعف در زایمان ایجاد کند ، که همراه با یک لگن بالینی باریک و جنین بزرگ ، اجتناب ناپذیری از زایمان را با سزارین ایجاد می کند. در زنان مبتلا به دیابت عوارض عفونی در دوره پس از زایمان شایع تر است.
خطرات برای کودک
ویژگی های متابولیسم کربوهیدرات بین مادر و کودک به گونه ای است که جنین از مادر گلوکز دریافت می کند ، اما انسولین دریافت نمی کند.بنابراین ، قند خون (گلوکز بیش از حد) ، به ویژه در سه ماهه اول ، هنگامی که جنین هنوز انسولین خود را ندارد ، باعث ایجاد ناهنجاری های مختلف جنین می شود. . بعد از گذشت 12 هفته ، هنگامی که بدن کودک آینده انسولین خود را توسعه می دهد ، هیپراسینسولینمی ایجاد می شود که این بیماری باعث ایجاد آسفکسی و صدمات در زایمان ، دیسترس تنفسی (سندرم پریشانی تنفسی) و شرایط هیپوگلیسمی نوزادان می شود.
آیا راهی برای جلوگیری از این مشکلات وجود دارد؟ بله نکته اصلی آگاهی از مشکل و اصلاح به موقع آن است.
تشخیص GDM در دوران بارداری
اولین نکته در تشخیص دیابت حاملگی ، ارزیابی خطر بروز آن است. هنگام ثبت نام زن برای ثبت نام در کلینیک قبل از تولد ، تعدادی از شاخص ها ارزیابی می شود ، به عنوان مثال ، از جمله سن و وزن خانم باردار ، تاریخچه زنان و زایمان (وجود دیابت حاملگی در دوران بارداری های گذشته ، تولد کودکانی با وزن بیش از 4 کیلوگرم ، زایمان و سایر موارد) ، سابقه خانوادگی (حضور دیابت در بستگان) و غیره. جدول زیر جمع شده است:
| پارامترها | پرخطر | خطر متوسط | کم خطر |
| سن زن بالای 30 سال | بله / نه | بله | کمتر از 30 |
| دیابت نوع 2 در بستگان نزدیک | بله | نه | نه |
| تاریخچه GDM | بله | نه | نه |
| تحمل گلوکز مختل شده | بله | نه | نه |
| گلوکوزوری در دوران بارداری قبلی یا معین | بله | بله / نه | نه |
| تاریخچه Hydramnion و میوه های بزرگ | بله / نه | بله | نه |
| تولد کودکی با وزن بیش از 4000 گرم یا مرده در تاریخ | بله / نه | بله | نه |
| افزایش سریع وزن در طی این بارداری | بله / نه | بله | نه |
| اضافه وزن (> 20٪ ایده آل) | بله | بله | نه |
بیایید به پارامتر "تولد کودکی با وزن بیش از 4 کیلوگرم" توجه کنیم. تصادفی نیست که در ارزیابی ریسک دیابت بارداری گنجانده شده است. تولد چنین کودکی ممکن است نشان دهنده ابتلا به دیابت واقعی و دیابت حاملگی در آینده باشد. بنابراین ، در لحظه آینده برداشت ، لازم است که سطح قند خون را مرتباً برنامه ریزی و نظارت کنید.
پزشک با تعیین خطر ابتلا به دیابت ، یک روش مدیریت را انتخاب می کند.
مرحله دوم نمونه گیری خون برای تعیین سطح قند است که باید در طول بارداری چندین بار انجام شود. اگر حداقل یک بار مقدار گلوکز از 5 میلی مول در لیتر تجاوز کند ، یک آزمایش بیشتر انجام می شود ، یعنی یک تست تحمل گلوکز.
چه زمانی یک آزمون مثبت تلقی می شود؟ هنگام انجام آزمایش با بار 50 گرم گلوکز ، سطح گلیسمی روی معده خالی و بعد از 1 ساعت تخمین زده می شود. اگر گلوکز ناشتا از 5.3 میلی مول در لیتر تجاوز کند و بعد از 1 ساعت مقدار بیشتر از 7.8 میلی مول در لیتر باشد ، باید آزمایش با 100 گرم گلوکز تجویز شود.
اگر دیابت حاملگی بیش از 5.3 میلی مول در لیتر باشد ، بعد از 1 ساعت بیشتر از 10.0 میلی مول در لیتر ، بعد از 2 ساعت بالاتر از 8.6 میلی مول در لیتر ، بعد از 3 ساعت بالاتر از دیابت حاملگی تشخیص داده می شود. mmol / l. نکته مهم: افزایش تنها یکی از شاخص ها منجر به تشخیص نمی شود. در این حالت ، آزمایش باید بعد از 2 هفته دوباره تکرار شود. بنابراین ، افزایش 2 یا بیشتر از نشانگرها نشانگر دیابت است.
قوانین آزمون:
- 3 روز قبل از معاینه ، خانم باردار در رژیم معمول خود قرار دارد و به فعالیت بدنی معمول خود پایبند است
- این آزمایش در صبح بر روی معده خالی (بعد از روزه گرفتن در شبانه به مدت حداقل 8 ساعت) انجام می شود.
- بعد از گرفتن نمونه خون بر روی معده خالی ، بیمار باید 5 دقیقه محلول گلوکز ، متشکل از 75 گرم گلوکز خشک حل شده در 250-300 میلی لیتر آب ، بنوشاند. دومین نمونه خون برای تعیین قند خون 2 ساعت پس از بارگذاری گلوکز گرفته می شود.
مقادیر گلیسمی طبیعی:
- گلیسمی ناشتا - 3.3-5.5 میلی مول در لیتر ،
- گلیسمی قبل از غذا (پایه) 3.6-6.7 میلی مول در لیتر ،
- گلیسمی 2 ساعت بعد از خوردن 5.0-7.8 میلی مول در لیتر ،
- گلیسمی قبل از رفتن به رختخواب 4.5-5.8 میلی مول در لیتر ،
- گلیسمی در 3.00 5.0-5.5 mmol / L.
اگر نتایج مطالعه طبیعی باشد ، آزمایش در هفته 24-28 بارداری ، هنگامی که پیش زمینه هورمونی تغییر می کند ، تکرار می شود. در مراحل اولیه ، GDM اغلب تشخیص داده نمی شود و تشخیص بعد از 28 هفته همیشه مانع از بروز عوارض در جنین نمی شود.
با این حال ، زنان باردار نه تنها با قند خون بالا مقابله می کنند. بعضی اوقات آزمایش خون "قند خون" را نشان می دهد - قند خون پایین. در اکثر موارد ، هیپوگلیسمی در طول روزه داری ایجاد می شود. در دوران بارداری ، میزان جذب گلوکز توسط سلول ها افزایش می یابد ، بنابراین نباید استراحت طولانی بین وعده های غذایی مجاز باشد و در هیچ حالتی نباید یک رژیم غذایی با هدف کاهش وزن "بنشیند". همچنین ، بعضی اوقات در تجزیه و تحلیل ها می توانید مقادیر مرزی را پیدا کنید که همیشه همیشه نشان دهنده خطر بیشتری برای ابتلا به این بیماری است ، بنابراین لازم است به طور جدی بر شمارش خون نظارت شود ، به توصیه های پزشک پایبند باشید و از رژیم های تجویز شده توسط یک متخصص پیروی کنید.
چند کلمه در مورد درمان دیابت حاملگی
یک زن باردار که مبتلا به دیابت است ، باید بر روش خود کنترل گلیسمی تسلط داشته باشد. در 70٪ موارد ، دیابت حاملگی با رژیم اصلاح می شود. در واقع ، تولید انسولین رخ می دهد ، و نیازی به انسولین درمانی نیست.
اصول اصلی رژیم غذایی برای GDM:
- رژیم غذایی روزانه باید به ترتیب بین کربوهیدرات ها ، چربی ها و پروتئین ها -35-40٪ ، 35-40٪ و 20-25٪ تقسیم شود.
- مقدار کالری در شرایط اضافه وزن باید 25 کیلو کالری در هر کیلو گرم وزن یا 30 - 35 کیلو کالری در هر کیلوگرم وزن طبیعی باشد. به زنان اضافه وزن توصیه هایی در مورد چگونگی کاهش یا تثبیت آن داده می شود. لازم است بدون توجه به اقدامات سخت ، میزان کالری را با توجه ویژه کاهش دهید.
- کربوهیدرات ها به راحتی قابل هضم ، یعنی هر نوع شیرینی ، از فهرست روزانه خارج می شوند.
آیا زن سالم اگر می خواهد شیرینی بخورد ، باید زنگ خطر را صدا کند؟ در صورت ایجاد تغییر در تحلیل ها ، "عشق به شیرینی" باید هشدار دهد. اما در هر صورت ، شما باید به توصیه های رژیم غذایی رعایت کنید و از مصرف آن با شیرینی یا هر چیز دیگری زیاده روی نکنید. باید بخاطر داشته باشید که می خواهید "شیرین" را بیشتر از میل به صرف جشن گرفتن از آن بخورید. بنابراین ، "شیرین" را می توان با میوه ها جایگزین کرد. - مقدار چربی مصرف شده با غنی سازی رژیم غذایی با فیبر (میوه و سبزیجات) و پروتئین را به 1.5 گرم در کیلوگرم کاهش دهید.
در صورتی که امکان اصلاح سطح گلیسمی با یک رژیم غذایی امکان پذیر نباشد ، انسولین درمانی لازم است که توسط پزشک معالج محاسبه و تیتراژ می شود.
دیابت بارداری نه تنها به این دلیل که در دوران بارداری تجلی (تجلی) می یابد. ویژگی دیگر آن این است که علائم آن پس از زایمان از بین می رود. اما اگر یک زن در دوران بارداری دچار دیابت حاملگی شود ، خطر ابتلا به حقیقت 3-6 برابر افزایش می یابد. بنابراین ، نظارت بر زن بعد از زایمان بسیار مهم است. 6 هفته پس از تولد ، مطالعه وضعیت متابولیسم کربوهیدرات مادر اجباری است. اگر تغییری پیدا نشود ، کنترل هر 3 سال یک بار و در صورت اختلال در تحمل گلوکز - صدور توصیه های تغذیه و مشاهده یک بار در سال کنترل انجام می شود.
در این حالت ، تمام حاملگی های بعدی باید به شدت برنامه ریزی شوند.
دیابت حاملگی خطرناک چیست؟
خطر این بیماری دو برابر است. ابتدا باید تأثیر خود بدن بیمار را به خاطر بسپارید. عامل مهمتر تأثیر روی جنین است. دیابت حاملگی در یک زن باردار می تواند باعث بروز حاملگی (سمیت حاملگی) ، سندرم پره اکلامپسی (فشار خون بالا و اختلال در عملکرد کلیه) شود. در غیر این صورت ، دیابت حاملگی تهدیدی جدی برای مادر ایجاد نمی کند. ارزش شاخص های قند در دوران بارداری معمولاً به اندازه دیابت نوع 2 نیست ، و بارداری دوره نسبتاً کوتاهی است که طی آن عوارض جدی و تهدید کننده زندگی به ندرت می توانند پیشرفت کنند. اما اگر با معالجه دیابت حاملگی سر و کار ندارید ، آنگاه چنین خطری را به عنوان دژنراسیون به دیابت نوع 2 کامل وارد می کند. و این بیماری است که در تمام زندگی شخص را به دنبال خواهد داشت و خلاص شدن از آن آسانی نخواهد بود.
پیامدهای کودک
اما خطر اصلی تأثیر آن روی جنین است. واقعیت این است که گلوکز به راحتی از طریق سد جفت به داخل آن جریان می یابد. در آغاز بارداری ، جنین هنوز لوزالمعده خود را تشکیل نداده است. بنابراین ، سلولهای بتا لوزالمعده مادر با دو برابر حجم کار می کنند ، انسولین را برای خود و نوزاد تولید می کنند. با گذشت زمان ، اوضاع تغییر می کند ، زیرا در پایان بارداری ، سلول های تولید کننده انسولین خود کودک شروع به کار می کنند. با این حال ، اگر گلوکز بیش از حد در خون جنین وجود دارد ، آنها با ولتاژ اضافی کار می کنند. در نتیجه ، یک نوزاد ممکن است به نارسایی لوزالمعده و دیابت نوع 1 مبتلا شود.
گلوکز اضافی که به جنین تحویل داده می شود ، می تواند عواقب ناخوشایندی دیگری داشته باشد. چنین گلوکز اضافی به بافت چربی تبدیل می شود و جرم کودک از حد طبیعی شروع می شود. او ممکن است بعضی از قسمت های بدن را تا حد زیادی افزایش دهد ، در حالی که برخی دیگر طبیعی خواهند بود. و این مادر را با زایمان دشوار و کودک با زایمان روبرو می کند. خطرناکترین آسیب های جمجمه و ستون فقرات است. بعضی اوقات یک زن باردار به تنهایی نمی تواند چنین نوزادی به دنیا بیاورد و مجبور است سزارین کند. چنین ناهنجاری هایی در رشد جنین به عنوان هیپوکسیک آن ، عدم توسعه قلب و عروق ، سیستم گوارش و عدم وجود سورفاکتانت (ماده ای که از سیستم تنفسی محافظت می کند) نیز ممکن است. بنابراین ، مرگ و میر در بین نوزادان متولد شده از مادران مبتلا به دیابت بارداری به شدت افزایش می یابد.
علاوه بر این ، برای یک کودک تازه متولد شده ، یک بارداری که توسط GDM اندازه گیری شده است مملو از موارد زیر است:
- نقض نسبت بدن ،
- تورم بافت ها ،
- زردی
- هیپوگلیسمی
تشخیص دیابت در زنان باردار
علائم دیابت حاملگی مرتبط با تغییرات هورمونی در بدن معمولاً نه بلافاصله پس از شروع بارداری بلکه از هفته بیستم شروع می شود. درست است ، اگر زن باردار قبل از بارداری دیابت قندی را پنهان کرده بود ، این امر می تواند بر رشد جنین نیز تأثیر منفی بگذارد.
تنها یک راه برای تشخیص وجود دیابت حاملگی وجود دارد - آزمایش خون برای قند. در واقع ، در دوران بارداری ، علائم دیابت اغلب ممکن است وجود نداشته باشد ، زیرا فقط قند خون افزایش نسبتاً کمی دارد. و اگر علائم وجود داشته باشد (به عنوان مثال ، تشنگی ، تکرر ادرار ، خستگی ، خارش پوست ، افزایش اشتها) ، در این صورت معمولاً به تظاهرات سمیت ، اختلالات رژیم غذایی ، تغییرات هورمونی ، استرس و غیره نسبت داده می شود.
برای تشخیص دیابت نهفته در زنان باردار ، آزمایش خون برای قند مورد نیاز است. آزمایش خون برای قند در دوران بارداری معمولاً سه بار انجام می شود. بار اول - هنگام ثبت نام ، دوم - در سه ماهه دوم (طی هفته 24-28) ، سومین بار - کمی قبل از تولد. اگر شاخص های آزمون اول خارج از حد طبیعی باشد ، آزمایش دوم انجام می شود.
صبح روز جمعه خون روی معده خالی گرفته می شود. قبل از انجام آزمایش ، لازم است از مصرف ورزش ، با مصرف داروها خودداری کنید.
خون قند در دوران بارداری معمولاً از رگ گرفته می شود ، زیرا نتایج بدست آمده در هنگام نمونه گیری از انگشت ناخوشایند است.
مقدار هنجار گلوکز برای زنان باردار کمتر از 5.1 میلی مول در لیتر است. با شاخص های 5.1-7.0 میلی مول در لیتر ، GDM تشخیص داده می شود. با انحراف بیشتر از هنجار (بیش از 7.0 میلی مول در لیتر) ، دلیلی وجود دارد که به مانیفست (به عنوان مثال برای اولین بار تشخیص داده شود) به دیابت نوع 2 مشکوک شود.
علاوه بر این ، ممکن است یک آزمایش تحمل گلوکز انجام شود. با این آزمایش به بیمار یک لیوان گلوکز (معمولاً 75 گرم گلوکز در هر 300 گرم آب) روی معده خالی داده می شود و آزمایش خون پس از 2 ساعت انجام می شود.در این دوره ، بیمار در مصرف مواد غذایی ، نوشیدنی و ورزش نیز منع مصرف دارد. GDM با نرخ های بالاتر از 8.5 mmol / L تشخیص داده می شود.
سایر آزمایشات دیابت:
- تجزیه و تحلیل هموگلوبین گلیکوزی شده ،
- برای کلسترول
- قند در ادرار
- آزمایش خون بیوشیمیایی ،
- تجزیه و تحلیل ادرار مطابق Nechiporenko ،
- تجزیه و تحلیل سطح هورمونهای زنانه.
سونوگرافی و CT جنین ، داپلروگرافی جفت نیز قابل انجام است.
رژیم غذایی برای دیابت حاملگی
با این حال ، آنها فقط به روش انسولین متوسل می شوند در حالی که روش دیگر درمانی ، رژیم غذایی ، بی اثر است. مانند سایر انواع دیابت ، هدف از رژیم غذایی برای GDM در درجه اول کاهش قند خون است. فقط رژیم های غذایی "نرم" با محدودیت متوسط کربوهیدرات ها مجاز هستند ، زیرا خطر ابتلا به ketoacidosis وجود دارد ، که می تواند رژیم های عاری از کربوهیدرات را تحریک کند. ما نباید فراموش کنیم که رشد جنین باید طبیعی باشد و برای این کار باید تمام مواد مغذی لازم را دریافت کند. بنابراین ، رژیم باید متعادل باشد.
شیرینی پزی ، قند ، شیرینی ، شیرینی شیرین ، آبمیوه هایی با قند زیاد ، میوه های شیرین ، محصولات حاوی چربی های اشباع - مارگارین و ظروف تهیه شده روی آن ، نوشیدنی های شیرین (از جمله قهوه و چای با شکر) ممنوع است. ماکارونی ، سیب زمینی (حتی آب پز) باید محدود باشد. از گوشت و مرغ توصیه می شود انواع کم چربی (گوشت گوساله ، بوقلمون) را انتخاب کنید. توصیه می شود میزان مصرف غذاهای سرشار از فیبر ، به ویژه سبزیجات را افزایش دهید.
کل کالری دریافتی روزانه نباید بیش از 1800 کیلو کالری باشد. نسبت بهینه کربوهیدرات ها ، چربی ها و پروتئین ها 45٪ ، 30٪ و 25٪ است. شما باید به اندازه کافی بنوشید - حداقل 1.5 لیتر در روز.
رژیم غذایی نیز مهم است. باید غالباً و کم کم (3 وعده غذایی اصلی و 2-3 میان وعده) ، پرخوری نکنید.
در صورت وجود هیپوگلیسمی (برای افرادی که تحت درمان با انسولین قرار دارند) ، توصیه می شود مقداری شیرین ، به عنوان مثال ، یک سیب یا یک بطری آب میوه میل کنید ، که این امر به بازگشت سطح قند به عادی کمک می کند.
نظارت پزشک
درمان دیابت حاملگی عمدتا در خانه انجام می شود. با این حال ، بستری در بیمارستان اجباری برای معاینه نیز انجام می شود - در سه ماهه اول ، در هفته های 19-20 و 35-36. در این حالت وضعیت مادر و جنین وی مشخص می شود.
بیمار برای تعیین محتوای اجسام کتون باید بطور دوره ای ادرار بدهد. وجود اجسام کتون به این معنی است که جبران خسارت در بیماری وجود دارد.
حاملگی با دیابت باید توسط پزشک کنترل شود. برای این منظور ، لازم است هر دو هفته یک بار یا یک بار در هفته با جبران خسارت دیابت ، به پزشک متخصص زنان و زایمان مراجعه کنید.
خودکنترلی
لازم به یادآوری است که استفاده از انسولین به معنای خود نظارت مداوم توسط بیمار است. یعنی یک زن باردار باید در طول روز غلظت گلوکز خون را کنترل کند. توصیه می شود این کار را حداقل 7 بار در روز (یک ساعت و یک ساعت بعد از صبحانه ، ناهار و شام و قبل از خواب) انجام دهید. در غیر این صورت ، خطر ابتلا به بیماری هایپوگلیسمی بسیار زیاد است. اگر بیمار فقط در رژیم غذایی قرار داشته باشد ، آنگاه گلوکز در صبح و یک ساعت بعد از غذا بر روی معده خالی اندازه گیری می شود.
علاوه بر این ، لازم است به طور مداوم فشار خون ، وزن بدن را کنترل کنید.
تمرینات بدنی
یک بیمار مبتلا به دیابت حاملگی می تواند تمرینات بدنی تجویز کند که به سوزاندن گلوکز اضافی و کاهش وزن بدن کمک می کند. با این حال ، باید در نظر داشت که بارداری اجازه ورزش آسیب زا نمی دهد ، زیرا می توانند برای جنین خطرناک باشند. تمرینات شکمی نیز توصیه نمی شود.
اگر درمان صحیح انجام شود ، معمولاً عواقب منفی وجود ندارد. زایمان در دیابت معمولاً خوب پیش می رود ، اما عوارض مختلفی منتفی نیست. در صورت لزوم ، زایمان زودرس ، سزارین.
اکثر بیماران این بیماری را بدون عواقب تحمل می کنند و بلافاصله پس از پایان حاملگی از دیابت خلاص می شوند. با این حال ، GDM زنگ نگران کننده ای است که نشان دهنده خطر بالای (بیش از 50٪) از ابتلا به دیابت نوع 2 در آینده (طی 15 سال آینده) است.این امر به ویژه در مورد مادرانی که وزن خود را کمی رصد می کنند و پوند اضافی دارند نیز صادق است. با این وجود ، بعضی اوقات GDM بعد از زایمان به دیابت نوع 2 تبدیل می شود. این اتفاق در 10٪ بیماران رخ می دهد. انتقال دیابت حاملگی به بیماری نوع 1 بسیار کمتر مشاهده می شود. اگر بارداری دوباره رخ دهد ، پس از آن با احتمال زیاد عود GDM وجود خواهد داشت.