مهندسی ژنتیک انسولین-ایزوپان (بیوسنتتیک انسانی انسولین-ایزوپان)
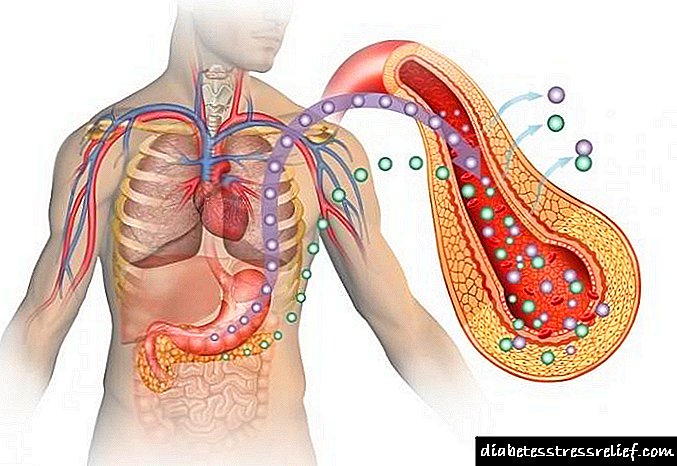
این دارو توسط بیوتکنولوژی DNA نوترکیب با استفاده از سویه ساکارومایسسس سرویزیا تولید شده است. این دارو با تعامل با گیرنده های خاص غشای سیتوپلاسمی خارجی سلول ، یک مجتمع گیرنده انسولین را تشکیل می دهد که فرآیندهای داخل سلول را تحریک می کند ، از جمله تولید برخی از آنزیم های کلیدی (پیروات کیناز ، هگزوکیناز ، گلیکوژن سنتتاز و سایر موارد). کاهش غلظت گلوکز در خون به دلیل افزایش حمل و نقل آن در داخل سلول ها ، افزایش جذب و جذب توسط بافت ها و کاهش میزان تشکیل گلوکز در کبد رخ می دهد. این دارو گلیکوژنز ، لیپوژنز ، سنتز پروتئین را تحریک می کند.
مدت زمان مصرف دارو عمدتاً به دلیل میزان جذب آن است که به میزان دوز ، محل و مسیر مصرف و سایر عوامل بستگی دارد ، بنابراین ، مشخصات عملکرد دارو می تواند نه تنها در بیماران مختلف بلکه در یک فرد نیز متفاوت باشد. به طور متوسط ، با تجویز زیر جلدی دارو ، شروع عمل پس از 1.5 ساعت مشاهده می شود ، حداکثر اثر بعد از 4 تا 12 ساعت حاصل می شود ، مدت زمان عمل تا یک روز است. شروع اثر و كامل بودن جذب دارو به دوز (حجم داروی تجویز شده) ، محل تزریق (ران ، معده ، باسن) ، غلظت انسولین در دارو و عوامل دیگر بستگی دارد. حداکثر غلظت انسولین در پلاسمای خون طی 2 تا 18 ساعت پس از تجویز زیر جلدی می رسد. هیچ اتصال واضحی برای پروتئین های پلاسما ذکر نشده است ، به جز آنتی بادی های در گردش خون به انسولین (در صورت وجود). این دارو به طور یکنواخت در تمام بافت ها توزیع می شود ، به داخل شیر مادر و از طریق سد جفت نفوذ نمی کند. بیشتر در کلیه ها و کبد ، این دارو توسط انسولیناز از بین می رود ، و همچنین ، احتمالاً ایزومراز پروتئین دی سولفید نیز وجود دارد. متابولیتهای انسولین فعال نیستند. نیمه عمر انسولین از جریان خون فقط چند دقیقه است. نیمه عمر از بین بردن یک ارگانیسم حدود 5 تا 10 ساعت طول می کشد. توسط کلیه ها (30 - 80٪) دفع می شود.
هیچ خطر خاصی از دارو برای انسان در طی مطالعات بالینی مشخص نشده است ، که شامل مطالعات سمیت با دوزهای مکرر ، مطالعات ایمنی دارویی ، مطالعات بالقوه سرطان زا ، سمیت ژنی و اثرات سمی در حوزه تولید مثل است.
دیابت نوع 1 ، دیابت نوع 2: مقاومت جزئی در برابر داروهای هیپوگلیسمیک (در طول درمان ترکیبی) ، مرحله مقاومت در برابر داروهای هایپوگلیسمی خوراکی ، بیماری های همزمان ، بیماری دیابت نوع 2 در زنان باردار.
روش استفاده از ماده مهندسی ژنتیک انسولین و دوزهای انسانی
این دارو فقط به صورت زیر جلدی تجویز می شود. دوز در هر حالت توسط پزشک به صورت جداگانه و بر اساس غلظت گلوکز در خون تعیین می شود ، معمولاً دوز روزانه دارو از 0.5 تا 1 IU / کیلوگرم (بسته به میزان گلوکز خون و خصوصیات فردی بیمار) متغیر است. به طور معمول ، این دارو به صورت زیر جلدی در ران تجویز می شود. همچنین ، این دارو می تواند به صورت زیر جلدی در باسن ، دیواره قدامی شکم و ناحیه عضله دلتوئید شانه تجویز شود. دمای داروی تجویز شده باید در دمای اتاق باشد.
به صورت داخل وریدی تجویز نشود.
نیاز روزانه به انسولین ممکن است در بیمارانی که تولید انسولین درون زای باقیمانده دارند کمتر باشد و در بیمارانی که مقاومت به انسولین دارند (به عنوان مثال ، در بیماران چاق در دوران بلوغ) بیشتر باشد.
برای جلوگیری از پیشرفت لیپودیستروفی ، لازم است محل تزریق در ناحیه آناتومیک تغییر یابد.
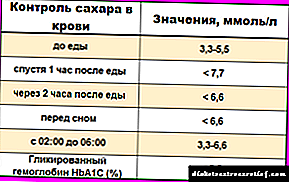
هنگام استفاده از انسولین ، لازم است که مرتباً غلظت گلوکز در خون کنترل شود. علاوه بر مصرف بیش از حد دارو ، از علل کمبود قند خون می توان به موارد زیر اشاره کرد: پرش وعده های غذایی ، جایگزینی دارو ، اسهال ، استفراغ ، افزایش فعالیت بدنی ، تغییر محل تزریق ، بیماری هایی که نیاز به انسولین را کاهش می دهد (اختلال در عملکرد کلیه و / یا کبد ، هیپوفیز هیپوفیز ، قشر آدرنال ، غده تیروئید) ، تعامل با سایر داروها.
شکست در تجویز انسولین یا دوز نادرست ، به ویژه در بیماران مبتلا به دیابت نوع 1 ، می تواند منجر به هایپرگلیسمی شود. به عنوان یک قاعده ، اولین علائم قند خون به تدریج ، طی چند ساعت یا چند روز بروز می کند. این موارد شامل افزایش ادرار ، تشنگی ، حالت تهوع ، سرگیجه ، استفراغ ، خشکی و قرمزی پوست ، از بین رفتن اشتها ، خشکی دهان ، بوی استون در هوای بازدم است. بدون درمان خاص ، قند خون می تواند منجر به ایجاد کتواسیدوز دیابتی شود ، که تهدید کننده زندگی است.
دوز انسولین باید برای بیماری آدیسون ، اختلال در عملکرد تیروئید ، اختلال در عملکرد کلیه و / یا کبد ، هیپوپیوتراریسم ، عفونت ها و شرایطی که همراه با تب است ، در سن بالای 65 سال تنظیم شود. همچنین ، در صورت تغییر رژیم غذایی معمول یا افزایش شدت فعالیت بدنی ممکن است تغییر در دوز دارو لازم باشد.
این دارو تحمل الکل را کاهش می دهد.
قبل از سفر ، که با تغییر در مناطق زمانی همراه است ، بیمار باید با پزشک معالج مشورت کند ، زیرا هنگام تغییر منطقه زمانی به این معنی است که بیمار انسولین تزریق کرده و در زمان دیگری غذا بخورد.
لازم است انتقال از یک نوع انسولین به دیگری تحت کنترل غلظت گلوکز در خون انجام شود.
در حین استفاده از دارو (به ویژه برای هدف اولیه ، تغییر یک نوع انسولین به نوع دیگر ، فشار روانی قابل توجه یا فشار بدنی) ، امکان کنترل مکانیسم های مختلف ، رانندگی ماشین و درگیر شدن در سایر فعالیت های بالقوه خطرناک که نیاز به سرعت واکنش های حرکتی و ذهنی دارند ، ممکن است کاهش یابد. و توجه را افزایش داده است
بارداری و شیردهی
هیچ محدودیتی در استفاده از انسولین در دوران بارداری و در دوران شیردهی وجود ندارد ، زیرا انسولین به جفت و داخل شیر مادر نفوذ نمی کند. هیپوگلیسمی و قند خون ، که می تواند با درمان نامناسب انتخاب شود ، خطر مرگ جنین و ظهور ناهنجاری های جنین را افزایش می دهد. زنان باردار مبتلا به دیابت باید در تمام دوران بارداری تحت نظارت پزشکی باشند ، باید سطح گلوکز خون خود را از نزدیک مشاهده کنند و همین توصیه ها در مورد خانمهایی که قصد بارداری را دارند نیز اعمال می شود. در سه ماهه اول بارداری ، تقاضای انسولین معمولاً کاهش می یابد و به تدریج در سه ماهه دوم و سوم افزایش می یابد. پس از زایمان ، نیاز به انسولین معمولاً به سرعت به میزان مشاهده شده قبل از بارداری برمی گردد. در دوران شیردهی ، زنان مبتلا به دیابت ممکن است نیاز به تنظیم رژیم غذایی یا رژیم دوز خود داشته باشند.
عوارض جانبی مهندسی ژنتیک انسانی انسولین-ایزوپان ماده
با توجه به تأثیر متابولیسم کربوهیدرات: شرایط هیپوگلیسمی (افزایش عرق ، عرق ، خستگی ، پوست کمرنگ ، اختلال در بینایی ، حالت تهوع ، تپش قلب ، گرسنگی ، خستگی غیرعادی یا ضعف ، لرزش ، عصبی بودن ، سردرد ، اضطراب ، اضطراب ، اضطراب ، پارستزی در دهان ، کاهش غلظت توجه ، تحریف ، خواب آلودگی ، از دست دادن هوشیاری ، گرفتگی ، اختلال موقتی یا برگشت ناپذیر عملکرد مغز ، مرگ) ، از جمله کما هیپوگلیسمی.
واکنشهای آلرژیک: بثورات پوستی ، کهیر ، ورم کوینکی ، شوک آنافیلاکسی ، واکنش آنافیلاکسی (از جمله بثورات پوستی عمومی ، افزایش عرق کردن ، کاهش فشار خون ، خارش ، ناراحتی دستگاه گوارش ، آنژیوادم ، مشکل در تنفس ، ضربان قلب سریع ، ضعف / ضعف).
موارد دیگر: خطاهای انکسار گذرا (معمولاً در ابتدای درمان) ، نوروپاتی درد حاد (نوروپاتی محیطی) ، رتینوپاتی دیابتی ، ادم.
واکنشهای محلی: تورم ، التهاب ، تورم ، افتادگی ، درد ، خارش ، هماتوم ، لیپودیستروفی در محل تزریق.
اثر متقابل ماده مهندسی ژنتیک انسانی انسولین و ایزوپان با سایر مواد
: گلوکوکورتیکوئیدها ، قرص های ضد بارداری خوراکی ، هورمون های تیروئید ، هپارین ، دیورتیک های تیازید ، ضد افسردگی های سه حلقه ای ، دنازول ، کلونیدین ، سمپاتومیمتیک ، انسداد کانال های کلسیم ، فنیتوئین ، مورفین ، دیازوکسید ، نیکوتین.
: مونوآمین مهار کننده، مواد مخدر کاهنده قندخون دهان اکسیداز، آنژیوتانسین مهارکننده های آنزیم مبدل، انتخابی بتا بلاکرها، مهارکننده های کربنیک انهیدراز، این دارو، بروموکریپتین، سولفونامیدها، تتراسایکلین ها، استروئیدهای آنابولیک، کلوفیبرات، مبندازول، کتوکونازول، پیریدوکسین، سیکلوفسفامید، تئوفیلین، مواد مخدر لیتیوم فن فلورامین.
تحت تأثیر سالیسیلات ، رزرپین ، آماده سازی هایی که حاوی اتانول هستند ، هم تضعیف می شوند و هم عملکرد انسولین را تقویت می کنند.
اکتروتید ، لانروتید می تواند نیاز بدن به انسولین را افزایش یا کاهش دهد.
بتا بلاکرها می توانند علائم کمبود قند خون و کندی بهبودی بعد از هیپوگلیسمی را نقاب بزنند.
با مصرف ترکیبی از انسولین و داروهای تیازولیدین دیون ، ممکن است نارسایی مزمن قلبی ایجاد شود ، به خصوص در بیمارانی که فاکتورهای خطر برای رشد آن دارند. هنگامی که چنین درمان ترکیبی تجویز می شود ، لازم است که بیماران برای شناسایی نارسایی مزمن قلب ، وجود ادم و افزایش وزن بررسی شوند. اگر علائم نارسایی قلبی در بیماران بدتر شود ، باید از درمان با تیازولیدینیدون قطع شود.
مصرف بیش از حد
با مصرف بیش از حد دارو ، هیپوگلیسمی ایجاد می شود.
درمان: بیمار می تواند هیپوگلیسمی خفیف را به تنهایی از بین ببرد ، برای همین لازم است مواد غذایی سرشار از کربوهیدرات یا قند را در داخل خود مصرف کنید ، بنابراین به بیماران مبتلا به دیابت توصیه می شود دائماً قند ، کلوچه ، شیرینی ، آب میوه شیرین مصرف کنند. در هیپوگلیسمی شدید (از جمله از دست دادن هوشیاری) ، یک محلول دکستروز 40٪ به صورت داخل وریدی ، عضلانی ، زیر جلدی یا داخل وریدی - گلوکاگون انجام می شود. بعد از بازیابی هوشیاری ، بیمار باید از غذاهای سرشار از کربوهیدرات استفاده کند تا از رشد مجدد هیپوگلیسمی جلوگیری کند.
داروسازی
این ماده با گیرنده های خاص غشای سیتوپلاسمی خارجی سلول تعامل دارد و یک مجتمع گیرنده انسولین را تشکیل می دهد که باعث تحریک فرآیندهای داخل سلول می شود ، از جمله سنتز تعدادی از آنزیمهای کلیدی (هگزوکیناز ، پیروات کیناز ، گلیکوژن سنتتاز و غیره). کاهش قند خون به دلیل افزایش حمل و نقل داخل سلولی آن ، افزایش جذب و جذب توسط بافت ها و کاهش میزان تولید گلوکز توسط کبد است. لیپوژنز ، گلیکوژنز ، سنتز پروتئین را تحریک می کند.
مدت زمان انجام آماده سازی انسولین عمدتاً با میزان جذب تعیین می شود که به عوامل مختلفی بستگی دارد (از جمله دوز ، روش و محل مصرف) ، و بنابراین مشخصات عملکرد انسولین در افراد مختلف و در یک مورد دارای نوسانات قابل توجهی است. همان شخص به طور متوسط ، پس از تجویز SC ، شروع عمل پس از 1.5 ساعت ، حداکثر اثر بین 4 تا 12 ساعت ایجاد می شود ، مدت زمان عمل تا 24 ساعت است.
کامل بودن میزان جذب و شروع اثر انسولین بستگی به محل تزریق (معده ، ران ، باسن) ، دوز (حجم انسولین تزریقی) ، غلظت انسولین در دارو و غیره دارد که به طور یکنواخت در بین بافت ها توزیع می شود و به سد جفت و داخل شیر مادر نفوذ نمی کند. توسط انسولیناز عمدتاً در کبد و کلیه ها از بین می رود. این توسط کلیه ها (30-80)) دفع می شود.
عوارض جانبی مهندسی ژنتیک انسانی انسولین-ایزوپان
با توجه به تأثیر متابولیسم کربوهیدرات: شرایط هیپوگلیسمی (رنگ پریدگی پوست ، افزایش تعریق ، تپش قلب ، لرزش ، گرسنگی ، اضطراب ، پارستزی در دهان ، سردرد). هیپوگلیسمی شدید می تواند منجر به ایجاد کما هیپوگلیسمی شود.
واکنشهای آلرژیک: به ندرت - بثورات پوستی ، ورم کوینک ، بسیار نادر - شوک آنافیلاکسی.
موارد دیگر: تورم ، عیوب انکساری گذرا (معمولاً در ابتدای درمان).
واکنشهای محلی: افتادگی ، تورم و خارش در محل تزریق ، با مصرف طولانی مدت - لیپودیستروفی در محل تزریق.
اقدامات احتیاطی درمورد مهندسی ژنتیک انسانی انسولین ایزوپان
به منظور جلوگیری از پیشرفت لیپودیستروفی ، لازم است محل تزریق در ناحیه آناتومیک تغییر یابد.
در مقابل زمینه انسولین درمانی ، نظارت مداوم بر میزان گلوکز خون ضروری است. دلایل هیپوگلیسمی علاوه بر مصرف بیش از حد انسولین می تواند عبارتند از: جایگزینی دارو ، پرش وعده های غذایی ، استفراغ ، اسهال ، افزایش فعالیت بدنی ، بیماری هایی که باعث کاهش نیاز انسولین می شوند (اختلال در عملکرد کبد و کلیه ، عملکرد بیش از حد قشر آدرنال ، غده هیپوفیز یا تیروئید) ، تغییر مکان تزریقات و همچنین تعامل با سایر داروها.
دوز نادرست یا قطع شدن در تجویز انسولین ، به ویژه در بیماران مبتلا به دیابت نوع 1 ، می تواند منجر به قند خون شود. معمولاً اولین علائم هایپرگلیسمی به تدریج طی چند ساعت یا چند روز بروز می کند. این موارد شامل تشنگی ، افزایش ادرار ، تهوع ، استفراغ ، سرگیجه ، قرمزی و خشکی پوست ، خشکی دهان ، از بین رفتن اشتها ، بوی استون در هوای بازدم است. در صورت عدم درمان ، قند خون دیابت نوع 1 می تواند به كتواسیدوز دیابتی تهدیدكننده برای زندگی منجر شود.
مقدار انسولین در صورت اختلال در عملکرد تیروئید ، بیماری آدیسون ، هیپوپیوتراریسم ، اختلال در عملکرد کبد و کلیه و دیابت قندی در بیماران بالای 65 سال باید تنظیم شود. در صورت افزایش شدت فعالیت بدنی یا تغییر رژیم غذایی معمول ، ممکن است تغییر دوز انسولین نیز لازم باشد.
بیماریهای همزمان ، به ویژه عفونت ها و شرایطی که همراه با تب است ، نیاز به انسولین را افزایش می دهد.
انتقال از یک نوع انسولین به نوع دیگر باید تحت کنترل سطح قند خون انجام شود.
این دارو تحمل الکل را کاهش می دهد.
در ارتباط با هدف اصلی انسولین ، تغییر در نوع آن یا در صورت وجود فشارهای جسمی یا روانی قابل توجه ، می توان از توانایی رانندگی اتومبیل یا کنترل مکانیسم های مختلف کاسته و همچنین درگیر سایر فعالیت های بالقوه خطرناک که نیاز به توجه و سرعت واکنش های ذهنی و حرکتی دارند.
ویژگی های این ماده مهندسی ژنتیک انسانی انسولین-ایزوپان
انسولین متوسط. انسولین انسانی با استفاده از فناوری DNA نوترکیب بدست آمده است.
این ماده با گیرنده های خاص غشای سیتوپلاسمی خارجی سلول تعامل دارد و یک مجتمع گیرنده انسولین را تشکیل می دهد که باعث تحریک فرآیندهای داخل سلول می شود ، از جمله سنتز تعدادی از آنزیمهای کلیدی (هگزوکیناز ، پیروات کیناز ، گلیکوژن سنتتاز و غیره).کاهش قند خون به دلیل افزایش حمل و نقل داخل سلولی آن ، افزایش جذب و جذب توسط بافت ها و کاهش میزان تولید گلوکز توسط کبد است. لیپوژنز ، گلیکوژنز ، سنتز پروتئین را تحریک می کند.
| ویدیو (برای پخش کلیک کنید) |
مدت زمان انجام آماده سازی انسولین عمدتاً با میزان جذب تعیین می شود که به عوامل مختلفی بستگی دارد (از جمله دوز ، روش و محل مصرف) ، و بنابراین مشخصات عملکرد انسولین در افراد مختلف و در یک مورد دارای نوسانات قابل توجهی است. همان شخص به طور متوسط ، پس از تجویز SC ، شروع عمل پس از 1.5 ساعت ، حداکثر اثر بین 4 تا 12 ساعت ایجاد می شود ، مدت زمان عمل تا 24 ساعت است.
کامل بودن میزان جذب و شروع اثر انسولین بستگی به محل تزریق (معده ، ران ، باسن) ، دوز (حجم انسولین تزریقی) ، غلظت انسولین در دارو و غیره دارد که به طور یکنواخت در بین بافت ها توزیع می شود و به سد جفت و داخل شیر مادر نفوذ نمی کند. توسط انسولیناز عمدتاً در کبد و کلیه ها از بین می رود. این توسط کلیه ها (30-80)) دفع می شود.
شرح ماده فعال مهندسی ژنتیک انسولین-ایزوپان انسانی / بیوسنتزاتوم انسولین isophanum humanum.
فرمول ، نام شیمیایی: داده ای وجود ندارد
گروه داروسازی: هورمون ها و آنتاگونیست ها / انسولین های آنها.
اقدام دارویی: قند خون
دیابت نوع 1 ، دیابت نوع 2: مقاومت جزئی در برابر داروهای هیپوگلیسمیک (در طول درمان ترکیبی) ، مرحله مقاومت در برابر داروهای هایپوگلیسمی خوراکی ، بیماری های همزمان ، بیماری دیابت نوع 2 در زنان باردار.
انسولین ایزوفان: دستورالعمل استفاده و قیمت دارو
درمان انسولین دارای ویژگی جایگزینی است ، زیرا وظیفه اصلی درمان جبران نقص در متابولیسم کربوهیدرات با معرفی داروی مخصوص زیر پوست است. چنین دارویی بر بدن و همچنین انسولین طبیعی تولید شده توسط پانکراس تأثیر می گذارد. در این حالت ، درمان کامل یا جزئی است.
در میان داروهای مورد استفاده برای دیابت ، یکی از بهترین انسولین ایزوفان است. این دارو حاوی انسولین مهندسی ژنتیکی انسانی با مدت متوسط است.
این ابزار به اشکال مختلف موجود است. از سه طریق به صورت زیر جلدی ، عضلانی و داخل وریدی تجویز می شود. این به بیمار اجازه می دهد بهترین گزینه را برای کنترل سطح گلیسمی انتخاب کند.
نشانه های استفاده و نام تجاری دارو
استفاده از دارو برای یک نوع دیابت وابسته به انسولین مشخص شده است. علاوه بر این ، درمان باید مادام العمر باشد.
انسولین به عنوان ایزوفان یک داروی مهندسی ژنتیک انسانی است که در چنین مواردی تجویز می شود:
- دیابت نوع 2 (وابسته به انسولین) ،
- روشهای جراحی
- مقاومت در برابر عوامل هیپوگلیسمیک که به عنوان خوراکی به عنوان بخشی از درمان پیچیده مصرف می شوند ،
- دیابت حاملگی (در صورت عدم اثربخشی رژیم درمانی) ،
- آسیب شناسی همزمان
شرکتهای داروسازی انسولین مهندسی ژنتیکی انسانی را با نامهای مختلف تولید می کنند. محبوب ترین آنها Vozulim-N ، Biosulin-N ، Protafan-NM ، Insuran-NPH ، Gensulin-N هستند.
از دیگر انواع انسولین ایزوفان با نامهای تجاری زیر نیز استفاده می شود:
- ناخوشایند
- هومولین (NPH) ،
- پنسولین ،
- ایزوفان انسولین NM (پروتافان) ،
- اکترفان
- Insulidd N ،
- Biogulin N ،
- Penifill Protafan-NM.
شایان ذکر است که استفاده از هر مترادف برای انسولین ایزوفان باید با پزشک موافقت شود.
انسولین انسانی خاصیت هیپوگلیسمی دارد. این دارو با گیرنده های غشای سلول سیتوپلاسمی تعامل دارد و یک مجتمع گیرنده انسولین را تشکیل می دهد. این فرایندها را که در داخل سلولها اتفاق می افتد فعال می کند و آنزیم های اصلی را سنتز می کند (گلیکوژن سنتتاز ، پیرووات کیناز ، هگزوکیناز و غیره).
کاهش غلظت قند با افزایش حمل و نقل داخل سلولی آن ، پایین آمدن میزان تولید گلوکز توسط کبد ، تحریک جذب و جذب بیشتر گلوکز توسط بافت ها انجام می شود. همچنین انسولین انسانی سنتز پروتئین ، گلیکوژنز ، لیپوژنز را فعال می کند.
مدت زمان مصرف دارو به سرعت جذب بستگی دارد و به دلیل عوامل مختلفی (منطقه مصرف ، روش و دوز) است. بنابراین ، اثر انسولین ایزوفان می تواند در هر بیمار و سایر بیماران دیابتی سیل باشد.
اغلب پس از تزریق ، اثر داروها بعد از 1.5 ساعت ذکر می شود. بالاترین اوج کارآیی در 4 تا 12 ساعت پس از تجویز رخ می دهد. مدت زمان عمل - یک روز.
بنابراین ، کامل بودن جذب و شروع فعالیت عامل به عواملی بستگی دارد که عبارتند از:
- ناحیه تزریق (باسن ، ران ، شکم) ،
- غلظت ماده فعال
- دوز
آماده سازی انسولین انسانی به طور یکنواخت در بافت ها توزیع می شود. آنها به جفت نفوذ نمی کنند و در شیر مادر جذب نمی شوند.
آنها توسط انسولیناز عمدتا در کلیه ها و کبد از بین می روند و در مقدار 30-80٪ با کلیه ها دفع می شوند.
دستورالعمل استفاده از انسولین ایزوفان اظهار می دارد که اغلب تا 2 بار در روز قبل از صبحانه (30-45 دقیقه) به صورت زیر جلدی تجویز می شود. در این حالت ، شما باید روزانه محل تزریق را تغییر داده و سرنگ مورد استفاده را در دمای اتاق و یک مورد جدید در یخچال و فریزر ذخیره کنید.
بعضی اوقات دارو به صورت عضلانی تجویز می شود. و از روش داخل وریدی استفاده از انسولین با عملکرد متوسط استفاده نمی شود.
مقدار دوز براساس میزان غلظت قند در مایعات بیولوژیکی و ویژگی بیماری به صورت جداگانه برای هر بیمار محاسبه می شود. به عنوان یک قاعده ، میانگین دوز روزانه بین 8-24 IU متغیر است.
اگر بیماران نسبت به انسولین حساسیت دارند ، مقدار بهینه روزانه دارو 8 IU است. با وجود حساسیت ضعیف هورمون ، مقدار آن افزایش می یابد - از 24 IU در روز.
هنگامی که حجم روزانه دارو بیش از 0.6 IU به ازای هر 1 کیلوگرم جرم باشد ، 2 تزریق در نقاط مختلف بدن انجام می شود. در صورت تعویض انسولین ، بیماران با دوز روزانه 100 IU یا بیشتر باید در بیمارستان بستری شوند.
علاوه بر این ، هنگام انتقال از یک نوع محصول به نوع دیگر ، لازم است میزان قند را کنترل کنید.
استفاده از انسولین انسانی می تواند باعث بروز علائم آلرژیک شود. در بیشتر موارد ، آنژیوادم (افت فشار خون ، تنگی نفس ، تب) و کهیر است.
همچنین ، بیش از دوز می تواند منجر به هیپوگلیسمی شود ، که با علائم زیر نشان داده می شود:
- بی خوابی
- بلانچینگ پوست ،
- افسردگی
- هایپرهیدروز
- ترس
- حالت هیجان زده
- تپش قلب
- سردرد
- سردرگمی ،
- اختلالات دهلیزی
- گرسنگی
- لرزش و مواد.
از عوارض جانبی آن می توان به اسیدوز دیابتی و قند خون اشاره کرد که با گرگرفتگی صورت ، خواب آلودگی ، اشتهای ضعیف و تشنگی بروز می کند. بیشتر اوقات ، چنین شرایطی در پس زمینه بیماریهای عفونی و تب ایجاد می شود ، هنگامی که تزریق از دست می رود ، مقدار مصرف صحیح نیست و در صورت عدم رعایت رژیم غذایی.
بعضی اوقات نقض هوشیاری رخ می دهد. در شرایط دشوار ، یک حالت شایع و اغما ایجاد می شود.
در آغاز درمان ممکن است نقایص گذرا در عملکرد بینایی رخ دهد. همچنین با پیشرفت بیشتر گلیسمی و واکنشهای ایمونولوژیکی طبیعت متقاطع با انسولین انسانی ، افزایش تیتر بدنهای ضد انسولین نیز مشاهده می شود.
اغلب محل تزریق متورم و خارش می یابد. در این حالت ، هیپرتروفی و یا آتروفی بافت چربی زیر پوستی. و در مرحله اولیه درمانی ممکن است خطاهای انکسار موقت و ادم رخ دهد.
در صورت مصرف بیش از حد داروهای هورمونی ، سطح قند خون به میزان قابل توجهی کاهش می یابد. این باعث هیپوگلیسمی می شود و بعضی اوقات بیمار در حالت اغما قرار می گیرد.
اگر دوز کمی بیش از حد است ، شما باید از غذاهای پر کربوهیدرات (شکلات ، نان سفید ، یک رول ، آب نبات) استفاده کنید یا یک نوشیدنی بسیار شیرین بنوشید. در صورت غش کردن ، محلول دکستروز (40٪) یا گلوکاگون (s / c ، v / m) برای بیمار در داخل انجام می شود.
هنگامی که بیمار دوباره آگاهی پیدا کند ، لازم است که او را به غذای سرشار از کربوهیدرات ها تغذیه کنید.
این امر از عود هیپوگلیسمی و کما گلیسمی جلوگیری می کند.
تعلیق برای تجویز SC با محلول های داروهای دیگر استفاده نمی شود. یک شرکت مدیریت با سولفونامیدها، ACE / MAO / کربنیک انهیدراز داروهای NSAID، مهار کننده های اتانول، استروئیدهای آنابولیک، کلروکین، آندروژن، گنه گنه، بروموکریپتین، pirodoksin، تتراسایکلین ها، آماده سازی لیتیوم، کلوفیبرات، فن فلورامین، Ketonozolom، Tsiklofosvamidom، تئوفیلین، افزایش مبندازول اثر کاهنده قند خون.
تضعیف عمل هیپوگلیسمی به:
- مسدود کننده های گیرنده هیستامین H1 ،
- گلوکاگون
- سوماتروپین
- اپی نفرین
- GKS ،
- فنیتوئین
- داروهای ضد بارداری خوراکی
- اپی نفرین
- استروژن ها
- آنتاگونیست های کلسیم.
علاوه بر این ، کاهش قند باعث استفاده مشترک انسولین Isofan با ادرارآورهای حلقوی و تیازید ، کلوندین ، BMKK ، دیازوکسید ، دانازول ، هورمونهای تیروئید ، ضد افسردگیهای سه حلقه ای ، سمپاتومیماتیک ، هپارین و سولفین پیازازون می شود. نیکوتین ، ماری جوانا و مورفین نیز باعث افزایش هیپوگلیسمی می شوند.
پنتامیدین ، بتا بلاکرها ، اکتروتید و رزرپین می توانند قند خون را تقویت یا تضعیف کنند.
اقدامات احتیاطی در مورد استفاده از انسولین ایزوفان این است که فرد مبتلا به دیابت باید به طور مداوم مکانهایی را که تزریق انسولین داده می شود تغییر دهد. از این گذشته ، تنها راه جلوگیری از بروز لیپودیستروفی است.
در مقابل زمینه انسولین درمانی ، باید مرتبا غلظت گلوکز را کنترل کنید. در واقع ، علاوه بر مصرف همزمان با داروهای دیگر ، عوامل دیگر می توانند باعث هیپوگلیسمی شوند:
- اسهال و استفراغ دیابتی ،
- جایگزینی دارو
- افزایش فعالیت بدنی
- بیماری هایی که نیاز به هورمون را کاهش می دهد (نارسایی کلیه و کبد ، عملکرد عملکرد غده تیروئید ، غده هیپوفیز و غیره) ،
- مصرف بی موقع غذا ،
- تغییر ناحیه تزریق
دوز نادرست یا مکث های طولانی بین تزریق انسولین می تواند به پیشرفت هایپرگلیسمی ، به ویژه در دیابت نوع 1 کمک کند. اگر درمان به موقع تنظیم نشود ، بیمار گاهی اوقات کما کتواسیدوتیک ایجاد می کند.
علاوه بر این ، اگر بیمار بیش از 65 سال باشد ، تغییر دوز لازم است ، وی اختلال در عملکرد غده تیروئید ، کلیه ها یا کبد را دارد. همچنین برای کم کاری هیپوپیوتراریسم و بیماری آدیسون لازم است.
علاوه بر این ، بیماران باید آگاه باشند که آماده سازی انسولین انسان تحمل الکل را کاهش می دهد. در مراحل اولیه درمانی ، در صورت جایگزینی راه حل ، شرایط استرس زا ، فشار شدید جسمی ، نیازی به رانندگی خودرو و مکانیسم های پیچیده دیگر یا درگیر شدن در فعالیت های بالقوه خطرناک که نیاز به افزایش غلظت و سرعت واکنش دارند ، ضروری نیست.
بیماران باردار باید در نظر بگیرند که در سه ماهه اول نیاز به انسولین کاهش می یابد و در 2 و 3 افزایش می یابد. همچنین ممکن است مقدار کمتری از هورمون در حین زایمان مورد نیاز باشد.
ویژگی های دارویی ایزوفان در این مقاله در ویدیو مورد بحث قرار خواهد گرفت.
دیابت - م: پزشکی ، 1964. - 603 ص.
Rudnitsky L.V. بیماریهای تیروئید. درمان و پیشگیری ، پیتر - م. ، 2012. - 128 ج.
کندی لی ، باسو آنسو تشخیص و درمان در غدد درون ریز. رویکرد مسئله ساز ، GEOTAR-Media - م. ، 2015. - 304 ص.

بگذارید خودم را معرفی کنم. اسم من النا است. من بیش از 10 سال به عنوان متخصص غدد مشغول به کار هستم. من معتقدم که در حال حاضر در زمینه خودم حرفه ای هستم و می خواهم به همه بازدید کنندگان سایت کمک کنم تا کارهای پیچیده و نه چندان سختی را حل کنند. کلیه مطالب مربوط به سایت جمع آوری و با دقت پردازش می شوند تا در حد امکان تمام اطلاعات لازم را انتقال دهند. قبل از استفاده از آنچه در وب سایت شرح داده شده است ، همیشه مشاوره اجباری با متخصصان ضروری است.
دستورالعمل استفاده
دستورالعمل استفاده ، اصلی ترین نوع بیماری را که در آن از انسولین مهندسی ژنتیک استفاده می شود ، برجسته می کند - دیابت وابسته به انسولین. درمان در این وضعیت در طول زندگی انجام می شود. در این حالت پیروی از الگوی تزریق بسیار مهم است. علاوه بر این ، ایزوفان برای دیابت نوع 1 و نوع 2 مورد استفاده قرار می گیرد.
در صورت عدم تأثیر داروها با خاصیت کاهش قند ، پزشک ممکن است دارو را تجویز کند. سپس انسولین به عنوان یک درمان ترکیبی تجویز می شود.
افزایش قند خون نیز ممکن است نتیجه عوارضی باشد ، مثلاً بعد از عمل. در این حالت ، انسولین نیز ممکن است به عنوان یک درمان پیچیده تجویز شود. این برای زنان باردار مبتلا به دیابت تجویز می شود.
ایزوفان فقط برای دیابت نوع 1 و 2 استفاده می شود!
این دارو در بیمارانی که مستعد واکنش آلرژیک و هیپوگلیسمی هستند ، منع مصرف دارد.
اثر مضر
عوارض اصلی مصرف ایزوفان عبارتند از:
- اثرات سوء بر متابولیسم کربوهیدرات ها. این به صورت رنگ پریدگی پوست ، تعریق بیش از حد ، ضربان سریع قلب ، ظاهر لرزش بیان می شود ، فرد دائماً می خواهد غذا بخورد ، هیجان عصبی ، سردردهای مکرر را تجربه می کند.
- آلرژی که توسط بثورات پوستی ، ورم کوینک بیان شده است. در موارد نادر ، دارو باعث شوک آنافیلاکتیک می شود.
- تورم ممکن است رخ دهد.
- بعد از تزریق ، خارش یا تورم ممکن است کبودی ایجاد شود. اگر درمان طولانی مدت طول بکشد ، لیپودیستروفی شکل می گیرد.
از این نظر ، در ابتدای درمان ، انسولین درمانی فقط پس از تعیین وقت پزشک و تحت نظر وی قابل انجام است.
دوز بیش از حد
در صورت معرفی دوز افزایش یافته دارو ، بیمار ممکن است علائم هیپوگلیسمی را تجربه کند. در این حالت ، شما باید یک تکه شکر یا غذاهای سرشار از کربوهیدرات مصرف کنید. این می تواند کوکی ها ، آب میوه ، شیرینی ها باشد.
معرفی زیاد ایزوفان می تواند منجر به از دست دادن هوشیاری شود. توصیه می شود تزریق داخل وریدی محلول دکستروز 40٪ را انجام دهید. گلوکاگون می تواند به صورت عضلانی ، داخل وریدی یا زیر جلدی تجویز شود.
تعامل متقابل
دستورالعملهای مربوط به استفاده از دارو با جزئیات به توصیف ویژگی های دارو و تفاوتهای ظریف استفاده از آن می پردازد.
مهندسی ژنتیک انسانی ایزوفان در صورت مصرف همزمان داروهای زیر فعال تر است:
- عوامل خوراکی هیپوگلیسمی.
- مهارکننده های MAO و ACE ، انیدراز کربنیک.
- سولفونامیدها
- آنابولیکوف.
- تتراسایکلین ها
- داروهای حاوی اتانول.
اثر ایزوفان با استفاده از: داروهای ضد بارداری خوراکی ، داروهای گلوکوکورتیکوئید ، هورمونهای تیروئید ، داروهای ضد افسردگی ، مورفین کاهش می یابد. اگر لغو داروهایی که بر عملکرد انسولین تأثیر می گذارد امکان پذیر نیست ، لازم است که پزشک معالج را در این باره هشدار دهد.
داروهای مشابه
بیماران دیابتی علاقه مند به این سوال هستند که چه وسیله ای می تواند انسولین را جایگزین کند. توصیه می شود برای درمان از آنالوگ های زیر ایزوفان استفاده کنید: هومولین (NPH) ، پروتافان-NM ، پروتافان-NM Penfill ، Insumal ، Actrafan.
قبل از تغییر ایزوفان به آنالوگ ، لازم است با پزشک خود مشورت کنید. انسولین درمانی یک درمان جدی است. این امر نیاز به نظم و انضباط از طرف بیمار و مشاهده توسط پزشک دارد.