چرا انسولین بعد از تزریق قند خون را کاهش نمی دهد: چه باید کرد؟
افراد مبتلا به قند خون غالباً با این مشکل روبرو هستند که انسولین قند خون را کاهش نمی دهد. به همین دلیل بسیاری از دیابتی ها تعجب می کنند که چرا انسولین قند خون را پایین نمی آورد. دلایل بروز این پدیده ممکن است در نتیجه یکی از عوامل زیر رخ دهد: مقاومت به انسولین وجود دارد.
تظاهرات سندرم ساموجی ، دوز دارو و سایر خطاها در تجویز دارو به طور اشتباه محاسبه می شود ، یا بیمار به توصیه های اصلی پزشک معالج پایبند نیست.
دوز دقیق محاسبه انسولین تضمینی برای کارکرد دارو نیست.
تأثیر هورمون معرفی شده می تواند تحت تأثیر عوامل بسیاری باشد:
- عدم رعایت فواصل بین تجویز دارو.
- مخلوط انسولین از تولید کنندگان مختلف در یک سرنگ مشابه.
- معرفی داروی منقضی شده.
- استفاده از داروهای ذخیره شده بدون رعایت قوانین یا بعد از انجماد.
- تزریق به صورت زیر جلدی نیست بلکه به صورت عضلانی است.
- هنگام پاک کردن محل تزریق با الکل. تأثیر دارو هنگام تعامل با الکل سطح می شود.
بنابراین ، می فهمید که این سندرم در پاسخ به هیپوگلیسمی مکرر ایجاد می شود. اکنون توضیح خواهم داد که چرا هیپوگلیسمی مکرر می تواند منجر به این بیماری شود.
کاهش قند خون توسط بدن به عنوان استرس شدید شناخته می شود ، نشانه ای از خطر است. در نتیجه پایین آمدن گلوکز زیر یک سطح مشخص ، مکانیسم محافظتی فعال می شود.
این مکانیسم شامل آزادسازی همه هورمونهای ضد هورمونی است: کورتیزول ، آدرنالین و نوراپی نفرین ، هورمون رشد و گلوکاگون.
افزایش خون هورمونهای ضد هورمونی باعث تجزیه گلیکوژن ، یک منبع مهم استراتژیک گلوکز در کبد در صورت خطر ناگهانی می شود. در نتیجه ، کبد خیلی سریع مقدار زیادی گلوکز را درون خون آزاد می کند ، در نتیجه سطح آن را چندین برابر بیشتر از حد طبیعی افزایش می دهد.
در نتیجه ، قرائت قابل توجهی از سطح قند روی متر (15-17-20 میلی مول در لیتر یا بیشتر) دریافت می کنیم.
بعضی اوقات کاهش سطح گلوکز به قدری سریع و سریع اتفاق می افتد که فرد وقت ندارد که متوجه علائم هیپوگلیسمی شود ، یا آنها به قدری غیر عادی باشند که او به سادگی به خستگی مراجعه می کند. چنین هیپوگلیسمی نهفته یا قلیایی گفته می شود.
با گذشت زمان ، اگر شرایط هیپوگلیسمی خیلی زیاد تکرار شود ، فرد به طور کلی توانایی درک آنها را از دست می دهد. اما به محض اینکه هیپوگلیسمی شایع تر شود یا به کلی از بین برود ، توانایی احساس هیپو باز می شود.
در نتیجه آزاد شدن هورمونهای ضد بارداری ، بسیج چربی ها رخ می دهد ، تجزیه آنها و تشکیل بدن کتون که توسط ریه ها و کلیه ها ترشح می شوند. بنابراین در ادرار استون به ویژه در صبح ظاهر می شود. بنابراین ، حتی در مقادیر کم قند در ادرار ، استون ظاهر می شود ، زیرا این بیماری ناشی از هایپرگلیسمی نیست بلکه در نتیجه کار هورمونهای ضد بارداری است.
در نتیجه مصرف بیش از حد انسولین ، فرد دائماً می خواهد غذا بخورد ، و او بخورد ، در حالی که وزن بدن به سرعت در حال رشد است ، اگرچه با کتواسیدوز ، برعکس ، وزن باید از بین برود. در اینجا چنین افزایش پارادوکسیکی در افزایش وزن بدن در پس زمینه کتواسیدوز نوظهور وجود دارد. برای کسب اطلاعات بیشتر در مورد كتوواكیدوز در مقاله های وبلاگ جدید عضو شوید.
- سطح قند را برای مدت طولانی تثبیت می کند
- تولید انسولین لوزالمعده را بازیابی می کند
بیشتر بدانید ...
قند خون کاهش نمی یابد: چه کار کنیم؟


روش اصلی برای ردیابی قند خون ، آزمایش A1c است. همانطور که می دانید ، هدف انجمن دیابت آمریكا خواندن كمتر از 7٪ A1c است ؛ در حال حاضر بسیاری از پزشكان مستعد حتی نرخ پایین تر نیز هستند: 6.5 یا 6٪.اگر قادر به کاهش قند خود نیستید ، در اینجا چند نکته وجود دارد.
به همان اول برگردید (بله ، دوباره). اگر اضافه وزن دارید ، کاهش وزن مطمئن ترین نشانه کاهش سالم هموگلوبین A1c است. چه اضافه وزن داشته باشید و چه نباشید ، همین نکات نیز کلیدهای کنترل قند خون هستند.
اگر رژیم غذایی کاملاً گیاهی است ، مطمئناً ، شما چربی حیوان نمی خورید. و اگر روغن های گیاهی را رها کردید ، به هیچ وجه چربی نمی شوید. با این تغییرات مفید تغذیه ای ، شما چربی ها را درون سلول های عضلانی خود می سوزانید.
همانطور که در فصل 2 دیدید ، آنها عامل مقاومت به انسولین هستند.
کربوهیدراتهای سالم را درگیر کنید. بسیاری از افراد به طور غیر منطقی خود را برای جلوگیری از غذاهای نشاسته ای محدود می کنند. آنها پیشنهاد می کنند لوبیا ، عدس ، ماکارونی ، سیب زمینی شیرین یا یشم قند خون را افزایش می دهد.
البته وقتی بعد از هر وعده غذایی قند را اندازه می گیرید ، قرائت ها بیشتر می شود. با این حال ، این دلیلی برای کنار گذاشتن غذاهای نشاسته ای و بازگشت به غذاهای پرچرب یا پروتئین نیست.
چربی های ماهی و پرنده تلاش برای کاهش وزن را مسدود می کنند. همچنین مقاومت به انسولین را مختل می کند. در اینجا یک وضعیت معمولی است.
شخص می شنود که "کربوهیدرات ها بد هستند" یا شاید متوجه شود که قند خون بلافاصله بعد از خوردن برنج یا سبزیجات حاوی نشاسته افزایش یافته است. او تصمیم می گیرد کربوهیدرات ها را به نفع مرغ و ماهی کنار بگذارد. همه چیز در ابتدا خوب پیش می رود.
گلوکز پایدار است و بعد از غذا که قند کم است ، زیاد نمی شود. او می گوید: "آها!" "من فهمیدم که چنین رژیم غذایی قند را کاهش می دهد!" در طی چند روز آینده ، بیمار متوجه می شود که قندخون وی شروع به تغییر می کند.
آنها به تدریج افزایش می یابند و پس از یک یا دو هفته افزایش قابل توجهی می یابد. "این چیست؟" ما پاسخ خواهیم داد. فقط سه منبع کالری وجود دارد: کربوهیدرات ، چربی و پروتئین.
از کربوهیدرات ها امتناع ورزید ، فردی که چربی مصرف می کند ، تمایل به افزایش مقاومت به انسولین و پروتئین دارد که در حال حاضر عوارض جانبی زیادی دارد.
مصرف فعال چربی ها بلافاصله قند خون را افزایش نمی دهد ، اما غذاهای چرب تمایل به افزایش میزان چربی سلول های بدن دارند. در نتیجه ، مقاومت به انسولین به تدریج رو به زوال است. این بدان معنی است که هر کربوهیدرات که بعداً او خورد ، باعث افزایش قند خون حتی بیشتر از گذشته خواهد شد. بنابراین انسولین هر روز در حال رشد است.
از غذاهای چرب باید پرهیز شود و از غذاهای حاوی کربوهیدرات سالم تر استفاده شود و آنها را بر اساس شاخص گلوکز انتخاب کنید. به عنوان مثال ، لوبیا (لوبیا ، نخود فرنگی و عدس) ، سبزیجات ، میوه ها و غلات کامل. غذا همیشه باعث افزایش موقتی قند خون می شود ، اما به زودی متوجه خواهید شد که حساسیت به انسولین به تدریج به حالت عادی باز می گردد.
به پزشک مراجعه کنید. یکی از دلایل بسیار زیاد قند زیاد عفونت است. سرماخوردگی ، عفونت ادراری ، ضایعات پوستی. همه آنها تمایل به افزایش قند خون دارند.
گاهی اوقات حتی یک بریدگی یا سرفه کوچک باعث جهش نسبتاً قوی در آن می شود. در طول درمان (اگر این کار با تمام شرایط لازم انجام شود) ، سطح قند خون احیا می شود.
در این دوره ، پزشک ممکن است داروهای خاص دیابت را انتخاب کند.
اعصاب خود را تماشا کنید. هر گونه قند خون را بالا می برد. پاسخ جسمی به استرس که شما را برای مبارزه یا فرار از خطر آماده می کند ، می تواند با هر نوع تهدید ، واقعی یا تصور رخ دهد.
افزایش قند خون در زمانی که ممکن است با شکارچیان و قبایل جنگنده روبرو شویم بسیار سودمند است. این قند خون بیشتر گروههای عضلانی را تغذیه می کند و به دویدن یا مبارزه کمک می کند. امروز ما از مشکلات در محل کار ، مشکلات مالی و مشکلات در روابط شخصی می ترسیم.
با این حال ، روند فیزیولوژیکی تغییر نکرده است ، پاسخ هنوز هم کار می کند و باعث افزایش قند خون می شود. اگر استرس زیاد دوام نیاورد - متوجه خواهید شد که سطح گلوکز به اندازه کافی سریع به حالت عادی برمی گردد. اگر طولانی مدت است ، یوگا ، مراقبه را انجام دهید.
ممکن است مشکل عمیق تر باشد ، در چنین مواردی ممکن است افسردگی ، احساس اضطراب مزمن ایجاد شود - پس سعی نکنید قهرمان شوید.
تمرینات بدنی اگر از شما برای رهبری یک زندگی فعال عادت ندارد - زمان شروع آن است. ورزش به کاهش قند خون کمک می کند.
در بیشتر موارد ، رعایت این نکات به کاهش قند شما کمک می کند. اگر سطح قند خون بالا باقی بماند ، با وجود بهترین تلاشها ، پزشک سایر داروهای تجویز می کند.
نیل دی. بارنارد ، "دیابت. برنامه معکوس "، انتشارات آلفا بتا ، 2011
قرار گرفتن در معرض تزریق انسولین - محاسبه و استفاده مناسب


هر فرد زمان مواجهه متفاوتی دارد و حتی می تواند در طول روز تغییر کند. بنابراین ، در این مقاله فقط قوانین کلی شرح داده می شود و تعیین زمان قرار گرفتن در معرض بسته به مورد خاص ، به هریک از شما اختصاص می یابد.
چرا انسولین بعد از تزریق قند خون را کاهش نمی دهد: چه باید کرد؟
- سطح قند را برای مدت طولانی تثبیت می کند
- تولید انسولین لوزالمعده را بازیابی می کند
دیابت قندی بیماری است که با کاهش ترشح (یا عدم حضور کامل آن) انسولین لوزالمعده مشخص می شود. برای جبران کمبود این هورمون در بدن ، پزشکان تزریق انسولین را تجویز می کنند.
افراد مبتلا به قند خون غالباً با این مشکل روبرو هستند که انسولین قند خون را کاهش نمی دهد. به همین دلیل بسیاری از دیابتی ها تعجب می کنند که چرا انسولین قند خون را پایین نمی آورد.
تظاهرات سندرم ساموجی ، دوز دارو و سایر خطاها در تجویز دارو به طور اشتباه محاسبه می شود ، یا بیمار به توصیه های اصلی پزشک معالج پایبند نیست.
اگر انسولین قند خون را کاهش ندهد چه می شود؟ این مشکل باید با پزشک معالج بیمار حل شود. به دنبال راه و روش نباشید ، خود درمانی کنید. علاوه بر این ، شما باید توصیه های زیر را رعایت کنید:
- وزن را کنترل کرده و آن را در حد طبیعی نگه دارید ،
- کاملاً رژیم را رعایت کنید ،
- از موقعیتهای استرس زا و شوک های شدید عصبی خودداری کنید ، زیرا سطح گلوکز خون را افزایش می دهد ،
علاوه بر این ، حفظ یک شیوه زندگی فعال و ورزش همچنین به کاهش قند کمک خواهد کرد.
اغلب اوقات مردم با این واقعیت روبرو می شوند که با وجود استفاده از انسولین ، قند خون کاهش نمی یابد. اگر علت این فرآیند مقاومت به انسولین یا اختلالات دیگر نباشد ، مشکل استفاده نادرست از عنصر هورمونی است.
قند خون 14 یک شاخص بالا است که نشانگر پیشرفت فرآیندهای منفی در بدن است. در مواردی که جهش در گلیسمی مشاهده می شود ، فرد انواع مختلفی از عارضه ها ، وخیم شدن در بهزیستی را نشان می دهد.
در موارد شدید ، ممکن است اغما رخ دهد. بیشتر اوقات ، افزایش غلظت قند پس از خوردن غذای آشغال ، که شامل مقدار زیادی کربوهیدرات است ، رخ می دهد. چنین غذاهایی برای افراد مبتلا به دیابت بسیار خطرناک است.
آیا اگر قند خون بالا مطابق با نتایج مطالعه در خون پیدا شود ، صحبت از ایجاد دیابت جایز است؟ غالباً ، افرادی که پیش از این مبتلا به دیابت نبودند ، قند خون دارند.
به دلایل مختلفی رخ می دهد:
- فرآیندهای پاتولوژیک در لوزالمعده: نئوپلاسم های بدخیم یا التهاب ،
- در حالت استرس طولانی مدت ،
- مشکلات کبدی: نئوپلاسم های بدخیم ، سیروز ، هپاتیت ،
- نارسایی هورمونی
- ابتلا به دیابت نوع دوم یا اول
برای تأیید تشخیص ، متخصص همیشه آزمایش خون دوم را تجویز می کند. باید روی شکم خالی بگذرد. در این حالت ، حضور هموگلوبین گلیکوزی شده C-پپتید C علاوه بر این بررسی می شود. تحمل قند و قند خون بعد از مصرف تشخیص داده می شود.
با تشکر از تجزیه و تحلیل ، پزشک قادر خواهد بود تا به طور دقیق مشخص کند که سطح قند بعد از خوردن غذا چقدر بالا می رود ، لوزالمعده به خوبی کار می کند ، آیا انسولین جذب می شود. علاوه بر این ، یک سونوگرافی معاینه انجام می شود ، فرد آنالیز ادرار را پشت سر می گذارد ، توسط یک متخصص مغز و اعصاب ، انکولوژیست و غدد درون ریز معاینه می شود.
فقط متخصص پس از دریافت اطلاعات کامل در مورد وضعیت بدن ، نتیجه ای در مورد وجود یا عدم وجود دیابت می دهد. در این حالت ، هرچه فرد سریعتر به یک متخصص واجد شرایط مراجعه کند و هرچه زودتر او تحت معالجه قرار بگیرد ، احتمال بروز عوارض جبران ناپذیر کمتر می شود.
در مبتلایان به دیابت ، قند خون به دلایل زیر رخ می دهد:
- سطح پایین فعالیت بدنی ،
- ماندن طولانی مدت در شرایط استرس زا ،
- مصرف به موقع داروهای حاوی انسولین ،
- خوردن غذاهای پر کربوهیدرات ،
- فرآیندهای پاتولوژیک در کبد ،
- بیماری لوزالمعده
- عادت های بد
- استفاده از تعدادی از داروها: کنترل تولد ، دیورتیک ها ، هورمون ها ،
در صورت تجویز انسولین ، یکی از راه های کاهش قند خون تزریق انسولین است.
تزریق انسولین - راه اصلی برای سریع له کردن قند خون بالا
با این حال ، مراقب باشید ، از آنجا که انسولین می تواند بعد از 4 ساعت یا بیشتر شروع به عمل کند ، و در این مدت وضعیت بیمار می تواند به میزان قابل توجهی بدتر شود.
اگر تصمیم دارید قند خون بالا را با انسولین تجزیه کنید ، از انسولین کوتاه یا فوق العاده کوتاه استفاده کنید. این نوع انسولین خیلی سریع شروع به فعالیت می کند. اما مراقب باشید ، همانطور که مصرف بیش از حد مصرف می تواند منجر به هیپوگلیسمی شود و خصوصاً در هنگام خواب خطرناک باشد.
با کتواسیدوز ، شما به مراقبت پزشکی احتیاج دارید
اگر به دیابت شیرین مبتلا نشده اید ، پایین آمدن قند خون به طور مستقل با انسولین کاملاً ممنوع است. به یاد داشته باشید که انسولین یک اسباب بازی نیست و می تواند تهدید کننده زندگی باشد!
ورزش همیشه به کاهش شکر کمک نمی کند
فعالیت بدنی می تواند به کاهش قند خون شما کمک کند ، اما تنها در مواردی که قند خون شما اندکی افزایش یافته باشد و دچار قند خون یا کتواسیدوز نباشید. واقعیت این است که اگر قبل از ورزش قند خون بالایی داشته باشید ، حتی از ورزش هم بیشتر می شود. بنابراین ، این روش برای عادی سازی سطح گلوکز مرتبط نیست.
در این ویدئو ، النا مالیشوا روشهای کاهش قند خون را شرح می دهد.
از این واقعیت نتیجه می گیرد که صبح باید مقداری تزریق انسولین انجام دهید تا انسولین بتواند درآمد کسب کند
چه زمانی برای مصرف بستگی به نوع انسولین دارد. انسولین های ساده انسانی دیرتر از آنالوگ های انسولین ultrashort شروع به کار می کنند. دستورالعمل انسولین های ساده می گوید که آنها 30 دقیقه پس از تزریق شروع به فعالیت می کنند. این یک مقدار متوسط است ، برای هر شخص این حالت متفاوت اتفاق می افتد ، اما می توان این شاخص را به عنوان یک راهنما در نظر گرفت.
دستورالعمل انسولین اولتراستورت می گوید که آنها 15 دقیقه پس از تزریق شروع به کار می کنند. این از این اعداد است که ما نیاز به ساختن آنها داریم. اکنون که می دانیم انسولین چگونه باید کار کند ، می توانیم نوردهی کاملی را انتخاب کنیم.
انسولین چگونه کار می کند
انسولین وسیله ای برای انتقال گلوکز - سوخت - از خون به داخل سلول ها است. انسولین عملکرد "انتقال دهنده های گلوکز" در سلول ها را فعال می کند. این پروتئین های ویژه ای هستند که از داخل به غشای نیمه نفوذ پذیر بیرونی سلول ها منتقل می شوند ، مولکول های گلوکز را ضبط می کنند ، و سپس آنها را برای سوزاندن به "نیروگاه های" داخلی منتقل می کنند.
گلوکز مانند سایر بافتهای بدن به جز مغز وارد سلولهای کبد و ماهیچه ها می شود. اما در آنجا بلافاصله سوزانده نمی شود ، اما به صورت گلیکوژن در ذخیره ذخیره می شود. این ماده مانند نشاسته است.
اگر انسولین وجود نداشته باشد ، انتقال دهنده های گلوکز بسیار ضعیف عمل می کنند و سلول ها آن را به اندازه کافی جذب نمی کنند تا عملکردهای حیاتی خود را حفظ کنند. این امر در مورد تمام بافتها به جز مغز صدق می کند ، که بدون مشارکت انسولین ، گلوکز مصرف می کنند.
یکی دیگر از اقدامات انسولین در بدن این است که تحت تأثیر آن ، سلول های چربی گلوکز را از خون گرفته و آن را به چربی های اشباع تبدیل می کنند ، که انباشته می شوند. انسولین اصلی هورمونی است که چاقی را تحریک می کند و از کاهش وزن جلوگیری می کند.
ماندگاری و شرایط نگهداری
اول از همه ، نباید فراموش کنیم که انسولین ، مانند هر داروی دیگر ، تاریخ انقضا دارد. روی بسته بندی از اجزای هورمونی ، تاریخ انقضا دقیق و شاخص های مشابه ، از قبل از لحظه باز معتبر است ، همیشه نشان داده شده است.
آنها باید در نظر گرفته شوند یا با یک متخصص غدد مشورت کنند. در غیر این صورت ، نه تنها یک دوره بهبودی ناکارآمد ممکن است ، بلکه بروز برخی از عوارض نیز وجود دارد.
علاوه بر این ، در صورت عدم رعایت قوانین ذخیره سازی ، ممکن است ترکیب ، حتی با ماندگاری مطلوب ، آسیب ببیند. در مورد این موضوع ، متخصصان به یخ زدگی ، گرمای بیش از حد و تابش مستقیم نور خورشید توجه می کنند - همه اینها به شدت توصیه می شود که مراقب باشید.
ذخیره انسولین در یخچال و فریزر نیز نامطلوب است ، زیرا چنین مؤلفه ای در صورت معرفی سرد ، بسیار کندتر است. گاهی اوقات به همین دلیل است که انسولین قند خون را کاهش نمی دهد.
دلایل زیادی وجود دارد که انسولین به دیابتی ها کمک نمی کند تا قند خون را عادی کنند. و قبل از هر چیز ، لازم به ذکر است که انسولین ، مانند هر داروی دیگر ، تاریخ انقضا دارد و پس از آن استفاده از آن نه تنها نتیجه مثبت نمی دهد بلکه می تواند به سلامتی نیز آسیب جدی وارد کند.
در عین حال باید گفت که مدت انسولین باید پس از باز کردن دارو شمارش شود. جزئیات بیشتر در مورد ماندگاری هر دارو در حاشیه نویسی نوشته شده است ، که به هر دارو وصل شده است.
علاوه بر این ، حتی اگر تاریخ انقضا عادی باشد ، در صورت عدم رعایت قوانین برای نگهداری آن ، دارو می تواند به سرعت وخیم شود. محصولات حاوی انسولین باید در برابر انجماد ، گرمای بیش از حد و قرار گرفتن در معرض نور مستقیم خورشید محافظت شوند. آنها باید در دمای اتاق (20-22 درجه) و در مکانی تاریک نگهداری شوند.
گلوکونوژنز چیست؟
اگر سطح قند خون از حد طبیعی پایین بیاید و ذخایر کربوهیدرات (گلیکوژن) از قبل خسته شده باشد ، در سلول های کبد ، کلیه ها و روده ها روند تبدیل پروتئین ها به گلوکز آغاز می شود. این فرآیند "گلوکونوژنز" نامیده می شود ، بسیار کند و ناکارآمد است.
در افراد سالم و حتی در اکثر بیماران مبتلا به دیابت نوع 2 ، لوزالمعده در حالت "روزه دار" در همه زمان ها بخش کمی از انسولین تولید می کند. بنابراین حداقل انسولین کمی مدام در بدن وجود دارد.
این اصطلاح "پایه" است ، یعنی "غلظت اولیه" انسولین در خون. این کبد ، کلیه ها و روده ها را نشانه می گیرد که برای افزایش قند خون لازم نیست پروتئین به گلوکز تبدیل شود. غلظت پایه انسولین در خون گلوکونوژنز را مهار می کند ، یعنی مانع از آن می شود.
مخلوط کردن ویژگی ها و سایر تفاوت های ظریف
اغلب ، دیابتی ها بهمراه انسولین کوتاه مدت تزریق انسولین طولانی مدت را تجویز می کنند. به عنوان یک قاعده ، این داروها در یک سرنگ جمع آوری می شوند و به طور همزمان تجویز می شوند. با این حال ، در این مورد پیروی از تمام توصیه های پزشک بسیار مهم است.
غالباً ابتکار بیمارانی که مقدار زیادی انسولین با عملکرد کوتاه و طولانی ایجاد می کنند ، یکی از دلایلی است که باعث نمی شود تزریقات به عادی سازی قند خون کمک نکند.
داروهای طولانی مدت همچنین می توانند در صورت مخلوط کردن با داروهای کوتاه مدت ، خواص درمانی خود را از دست دهند. تحت تأثیر دوم ، کارآیی آنها سرکوب می شود و تزریق نتیجه ای به دست نمی آورد.
علاوه بر این ، اگر انسولین کمکی نمی کند ، لازم است روند تجویز آن نیز مورد تجزیه و تحلیل قرار گیرد. بسیاری از افراد هنگام تزریق اشتباهات جدی مرتکب می شوند ، به همین دلیل هنوز هم در عادی سازی وضعیت خود ناکام هستند.
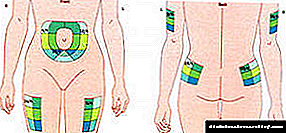
شکم بهترین محل تزریق است.
بنابراین ، به عنوان مثال ، بسیاری از افراد به حضور هوا در سرنگ توجه نمی کنند. و این بسیار مهم است. وجود آن منجر به کاهش میزان هورمون معرفی شده می شود و طبیعتاً در مقابل از این روند ، روند کاهش قند خون مهار می شود.

جنبه به همان اندازه مهم در فرمول تزریق ، انتخاب محل تزریق است. اگر مقدمه در باسن یا پوسته های بالای باسن اتفاق بیفتد بسیار بدتر عمل می کند. تزریق باید مستقیماً در ناحیه شانه یا شکم انجام شود. این مناطق برای تجویز انسولین مناسب ترین هستند.
اما تزریق در همان منطقه ممنوع است. لازم است که بتوانید نواحی تجویز دارو را به طور صحیح ترکیب کنید ، زیرا اثر آن نیز به این بستگی دارد. کارشناسان چندین الگوریتم برای تجویز انسولین تعریف می کنند.
اولین - برای هر دارو منطقه خود را دارد. بنابراین ، به عنوان مثال ، اگر بیمار از انسولین کوتاه مدت استفاده می کند ، باید زیر پوست روی شکم تجویز شود ، زیرا در اینجاست که سریعترین اثربخشی را ارائه می دهد.
الگوریتم دوم تزریق دارو به مدت یک هفته در همان منطقه است و پس از آن ناحیه تزریق تغییر می کند. یعنی در ابتدا فرد فقط می تواند در ناحیه شانه راست تزریق کند و بعد از یک هفته باید محل تزریق را به عنوان مثال در ناحیه ران چپ تغییر دهد. تغییر منطقه تزریق انسولین باید هر 7 روز یکبار انجام شود.
به گفته کارشناسان ، دقیقاً این قوانین تزریق است که بیشترین اثربخشی آنها را تضمین می کند. با این حال ، این همه تفاوت های ظریف نیست که هنگام استفاده از داروهای حاوی انسولین باید در نظر گرفته شود.
اگر تزریق انسولین نتیجه مثبتی نداشته باشد ، حتما باید به پزشک خود بگویید
برخی از داروهای خاص ، یعنی آنهایی که با اثر طولانی مدت در معرض انسولین مشخص می شوند (به عنوان مثال پروتافان یا هیمولین N) ، مجاز است قبل از تزریق ، یک سرنگ با یک ماده کوتاه اثر تایپ کنید.
به همین دلیل مشاوره اولیه با متخصص شرایط مهمی خواهد بود.
انواع دیگر انسولین که با عمل طولانی مدت مشخص می شوند (به عنوان مثال ، Monotard ، Lente) ممکن است خواص خود را از دست دهند. در اکثریت قریب به اتفاق مواردی که با انسولین با عملکرد کوتاه مخلوط می شوند ، این منجر به تضعیف قابل توجهی در اثر مخلوط ارائه شده می شود.
- در صورت وجود هوا در سرنگ ، مقدار بسیار کمتری از اجزای هورمونی از آنچه در ابتدا لازم بود وارد می شود. در این راستا ، لازم است به حضور یا عدم حضور آن توجه شود ،
- بهینه ترین اثر انسولین هنگام تزریق به شکم است ،
- کمی ، اما با این حال ، هنگام وارد شدن به ران ها و چین های پوست بالای باسن ، بدتر و کندتر عمل می کند. کمترین تأثیر آن هنگام وارد منطقه شانه است.
توجه به این حقیقت که اثربخشی قرار گرفتن در معرض انسولین تحت تأثیر چگونگی ترکیب مناطق مختلف آن تحت تأثیر قرار گرفته است ، بسیار مهم است.در همین راستا ، متخصصان دو الگوریتم اصلی را تعیین می کنند که اولین مورد این است که هر منطقه طبق روز از قبل برنامه ریزی شده استفاده می شود.
مطابق با این ، هر تزریق منطقه جداگانه خود را دارد. در این حالت ، اجزای هورمونی یک نوع کوتاه از عمل به شدت توصیه می شود که زیر پوست شکم وارد شود. به این ترتیب ، شروع سریعتر اثر عامل تأمین می شود.
در مورد الگوریتم دوم ، باید گفت كه این واقعیت را شامل می شود كه ظرف چند هفته این ترکیب باید در یكی از مناطق وارد شود. فرض کنید این می تواند در شانه راست یا چپ باشد ، و هفته های بعدی - در یک الگوریتم متفاوت (به عنوان مثال ، در ناحیه ران راست یا چپ).
اینگونه است که می توان در مورد دستیابی به حداکثر درجه اثربخشی و تأثیر انسولین صحبت کرد. با این حال ، این موارد از همه قوانینی که محافظت در برابر این واقعیت است که جزء هورمونی غیرفعال است ، دور است.
حدود بیست سال پیش ، ابتدا آنالوگ انسولین هورمون انسان سنتز شد. و از آن زمان به بعد بهبود یافته است به طوری که افراد دیابتی بسته به سبک زندگی خود می توانند از انواع مختلف انسولین برای حفظ سطح قند خون طبیعی استفاده کنند.
همانطور که می دانید انسولین در پس زمینه در بدن وجود دارد و پس از مصرف غذاهای سرشار از کربوهیدرات ها توسط لوزالمعده تولید می شود.
با پیشرفت دیابت ، دلیل اصلی نقض عملکرد سیستم غدد درون ریز و عدم توانایی در تولید عادی انسولین است. در نتیجه سطح قند خون فرد به تدریج بالا می رود و در سطح بالایی باقی می ماند و این منجر به ایجاد دیابت و عوارض مختلف می شود.
پزشک معالجه انسولین را برای بیماران مبتلا به دیابت نوع اول و بعضاً دوم تجویز می کند. در عین حال ، انسولین کوتاه ، متوسط یا طولانی مدت بر اساس خصوصیات فردی بدن برای بیماران دیابتی تجویز می شود. طبقه بندی انسولین بسته به سبک زندگی بیمار متفاوت است.
انسولین های کوتاه مدت تولید انسولین را در پاسخ به کربوهیدراتهای وارد بدن تقلید می کنند و طولانی مدت آن ها به عنوان انسولین پس زمینه عمل می کنند.
انسولین کوتاه 30-40 دقیقه قبل از غذا وارد بدن می شود ، پس از آن دیابتی باید لزوما بخورد. پس از تزریق انسولین ، پرش از وعده های غذایی مجاز نیست. بیمار با تمرکز روی خصوصیات بدن ، روند دیابت و رژیم مصرف مواد غذایی ، زمان دقیق را برای خودش تعیین می کند.
رعایت کلیه قوانین مقرر شده توسط پزشک معالج بسیار حائز اهمیت است ، زیرا نوع کوتاه انسولین فعالیت اوج خود را دارد که لزوماً باید با دوره افزایش قند خون بیمار بعد از غذا همزمان باشد.
همچنین لازم است بدانید که میزان مصرف مواد غذایی هر بار یکسان بود ، به طوری که دوز انسولین تجویز شده به شدت محاسبه می شد و می توانست کمبود هورمون را کاملاً جبران کند.
کمبود دوز انسولین می تواند منجر به افزایش شدید قند خون شود و دوز بیش از حد نیز برعکس ، قند خون را تا حد زیادی کاهش می دهد. هر دو گزینه برای دیابت قابل قبول نیست ، زیرا منجر به عواقب جدی می شوند.
اگر میزان قند خون آنها بعد از خوردن زیاد شود ، معمولاً در بیماران دیابتی تجویز می شود. این مهم است که بیماران درک کنند که تأثیر انسولین کوتاه ، چندین برابر بیشتر از دوره افزایش سطح قند بعد از غذا است.
به همین دلیل ، افراد دیابتی باید دو تا سه ساعت بعد از تزریق انسولین یک میان وعده اضافی مصرف کنند تا سطح گلوکز به حالت عادی برسد و از بروز هیپوگلیسمی جلوگیری کند.
- صرف نظر از نوع انسولین کوتاه تجویز شده ، بیمار باید همیشه آن را فقط قبل از وعده غذایی اصلی تجویز کند.
- انسولین کوتاه در صورت مصرف خوراکی اثر بهتری دارد ، که برای یک فرد دیابتی بسیار مفیدتر و ایمن تر است.
- برای اینکه داروی تزریقی به طور مساوی جذب شود ، لازم نیست قبل از تزریق انسولین کوتاه ، محل تزریق ماساژ داده شود.
- دوز انسولین کوتاه به صورت جداگانه تجویز می شود. در این حالت ، بزرگسالان می توانند از 8 تا 24 واحد در روز و کودکان بیش از 8 واحد در روز وارد نشوند.
برای اینکه بیمار بتواند مقدار دقیق هورمون تجویز شده را به طور مستقل محاسبه کند ، اصطلاحاً قاعده انسولین کوتاه وجود دارد. یک دوز انسولین کوتاه شامل یک دوز محاسبه شده برای جذب یک واحد نان و یک دوز برای کاهش قند خون است. در این حالت ، هر دو مؤلفه باید برابر با صفر باشند.
- اگر سطح قند خون روی معده خالی نرمال باشد ، در این حالت ماده دوم که با هدف پایین آوردن قند انجام می شود ، صفر خواهد بود. مقدار اول بستگی به تعداد واحد نان بستگی دارد که با آن غذا بخورند.
- اگر سطح قند خون روی معده خالی زیاد باشد و تقریباً برابر با 11.4 میلیمول در لیتر باشد ، در این حالت دوز کاهش گلوکز 2 واحد خواهد بود. دوز مصرفی براساس میزان کربوهیدرات هایی که قرار است با غذا مصرف شوند ، با تمرکز روی اشتها محاسبه می شود.
- اگر یک فرد دیابتی به دلیل سرماخوردگی دچار تب شود ، معمولاً یک نوع کوتاه انسولین در دوز مصرف می شود که برای تب کوتاه طراحی شده است. 10 درصد از دوز روزانه 4 واحد به اضافه دوز واحد نان است که باید خورده شود.
امروزه در فروشگاه های تخصصی می توانید انتخاب گسترده ای از انسولین های کوتاه مدت را پیدا کنید ، از جمله:
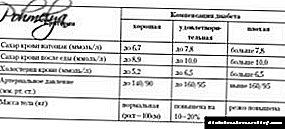
استانداردهای قند خون - رسمی و واقعی
در افراد سالم و بدون دیابت ، غلظت گلوکز در خون به طور مرتب در محدوده بسیار باریکی حفظ می شود - از 3.9 تا 5.3 میلی مول در لیتر. اگر در یک فرد سالم و بدون در نظر گرفتن وعده های غذایی ، در فرد سالم آزمایش خون انجام دهید ، قند خون وی در حدود 4.7 میلی مول در لیتر خواهد بود.

قند خون سنتی زیاد است. آنها منجر به ایجاد عوارض دیابت در طی 10-20 سال می شوند. حتی در افراد سالم ، بعد از وعده غذایی اشباع شده با کربوهیدراتهای جذب سریع ، قند خون می تواند تا 8-9 میلی مول در لیتر پرش کند.
اما اگر دیابت وجود نداشته باشد ، پس از خوردن غذا ظرف چند دقیقه به حالت عادی می رسد و شما نیازی به انجام کاری برای آن ندارید. در دیابت ، "شوخی" با بدن ، تغذیه کربوهیدرات های تصفیه شده از وی ، به شدت توصیه نمی شود.
در کتب علوم پزشکی و رایج در مورد بیماری دیابت ، 3.3-6.6 میلیمول در لیتر و حتی تا 7.8 میلی مول در لیتر شاخص های "طبیعی" قند خون به حساب می آیند. در افراد سالم بدون دیابت ، قند خون هرگز به 7.8 میلی مول در لیتر نمی رسد ، به جز اگر کربوهیدرات زیادی بخورید ، و سپس در چنین شرایطی خیلی سریع افت می کند.
توصیه های اضافی
در افراد دیابتی ، اغلب بافتهای چربی در لایه های زیر جلدی شکل می گیرند ، که با یک نگاه مسلح قابل مشاهده نیستند. در عین حال ، بیماران حتی به وجود آنها شک نمی کنند و آنها را بافت چربی می دانند ، جایی که به انسولین تزریق می کنند.
و همانطور که در بالا ذکر شد ، بستگی به حوزه مصرف دارو دارد. اما قبلاً مشخص نشده است كه هنگام تزریق استفاده از كل كل منطقه بسیار مهم است. به عنوان مثال ، اگر دارو به صورت جانبی تزریق شود ، باید منطقه را به چین های اینگوینال گسترش داد.
ناحیه بین دنده ها و ناف جای بسیار مناسبی برای تجویز انسولین به حساب می آید. قرار دادن در این منطقه تزریق نه تنها اثر دارویی را افزایش می دهد بلکه منجر به تشکیل مهرهای دردناک زیر پوستی نیز نمی شود که مثلاً هنگام ورود انسولین به ناحیه گلوتئال ایجاد می شود.
رویدادهایی که قبل از معرفی دارو انجام شده نیز تأثیر مستقیمی در اثربخشی آن دارد. بسیاری از افراد ناحیه تزریق را با الکل درمان می کنند ، که بسیار ممنوع است ، زیرا الکل انسولین را از بین می برد ، و اثر آن به میزان قابل توجهی کاهش می یابد.
سرعت و مدت انسولین
با توجه به این موضوع ، بسیاری از افراد دیابتی در مورد چگونگی درمان اجسام پوستی سؤالی دارند. و هیچ چیز لازم نیست. خطرات ناشی از عفونت با معرفی انسولین مدرن و سرنگ هایی که در آنها فروخته می شوند حداقل هستند ، بنابراین ، درمان اضافی پوست قبل از تزریق لازم نیست. در این حالت ، فقط می تواند صدمه ببیند.
و قبل از ورود به دارو ، باید یک چین پوستی تشکیل دهید ، آن را با انگشتان خود بکشید و کمی جلو بکشید. در غیر این صورت ، این دارو می تواند به عضلات وارد شود ، که بر اثر آن تأثیر منفی می گذارد.
همانطور که می دانید تشکیل Wen می تواند یک اتفاق کاملاً مکرر خوانده شود. علاوه بر این ، آنها به دور از همیشه با چشم غیر مسلح قابل مشاهده هستند ، بنابراین ممکن است یک فرد دیابتی از آنها آگاهی نداشته و انسولین را در آنجا تزریق کند ، فکر می کند که این یک پوسته طبیعی پوست است.
متخصصان توجه به این واقعیت دارند که معمولاً هنگام تجویز انسولین در مناطق خاص ، اشتباهاتی انجام می شود.
در این رابطه ، من می خواهم به سایر ویژگی هایی که قبلاً بیان نشده اند توجه کنم. نکته این است که لازم است از کل منطقه استفاده شود ، تا آنجا که ممکن است پهن شود. به عنوان مثال ، به پهلو ، یعنی به قسمت جانبی جانبی تنه یا پایین به سمت شیرهای inguinal.

در ناحیه بین دنده ها و ناف ، استفاده از جزء هورمونی صحیح نخواهد بود. این امر نه تنها به اثر بهینه انسولین منجر می شود ، بلکه به این واقعیت نیز می رسد که در این شرایط ، مهر و موم روی پوست شکل نمی گیرد و میزان درد در تزریق ها به میزان قابل توجهی کاهش می یابد.
یک اشتباه شایع دیگر استفاده از الکل بلافاصله قبل از تزریق است. واقعیت این است که به انسولین آسیب می رساند. علاوه بر این ، چنین درمان پوستی ضروری نیست ، زیرا احتمال آلودگی ناحیه تزریق با معرفی انسولین و سرنگ های فعلی حداقل و تقریباً صفر است.
برای تشکیل چین خوردگی پوست بسیار توصیه می شود ، زیرا در غیر این صورت می توان مؤلفه هورمونی را در ناحیه عضله وارد کرد. این اثر بسیار منفی دارد ، زیرا هیچگونه اعتماد به نفس در مورد ترکیب آن وجود نخواهد داشت.
در اکثریت قریب به اتفاق موارد ، بدون ایجاد اثر مطلوب ، شروع به عمل می کند یا قوی تر یا ضعیف تر. تا زمانی که مقدار کامل انسولین معرفی نشود ، از تركیب پوست ترك می كنید.
باید در نظر داشت که بسیاری از تکنیک های خاص وجود دارد که باعث می شود احتمال نشت و کاهش این امر در آینده کاهش یابد.
نکته خاص این است که دقیقاً چگونه باید از قلم سرنگ استفاده کرد.
اتفاقی که در مورد دیابت نوع یک می افتد
- درباره اهداف هومیوپاتی
- درباره کارآیی
- درباره عوارض
- درباره ویژگی های درمانی
دیابت نوع 1 و نوع 2 بیماری پیچیده ای است که در آن افزایش نسبت انسولین فقط یکی از بسیاری از علائم است. در همین راستا همچنین لازم است به مسئله ترمیم بدن به شیوه ای جامع نزدیک شویم. بهترین راه ارائه دهنده موثرترین روش درمانی ، هومیوپاتی است.
درباره اهداف هومیوپاتی
اکثریت قریب به اتفاق متخصصان در زمینه غدد درون ریز از این عقیده حمایت می کنند که کاهش نسبت قند خون در دیابت باید پیشگیری در نظر گرفته شود یا حداقل چنین عاملی که باعث ایجاد هرگونه عوارض برای هر نوع می شود:
- آنژیوپاتی (مشکلات عروقی) ،
- نوروپاتی (مشکلات مربوط به انتهای عصب).
در عین حال ، دیدگاه دیگری وجود دارد ، آن است که میکروآنژیوپاتی ، که ضخیم شدن یک غشای مویرگی خاص است ، خیلی زودتر از آنکه تشخیص افزایش گلوکز در خون ایجاد شود ، شکل می گیرد.
این نشان می دهد که درمان آنها لازم است و همچنین بدان معنی است که عوارض دیابت نباید به عنوان نتیجه افزایش قند خون بلکه به عنوان عناصر همان بیماری مصرف شود.
این نحوه ارتباط هومیوپاتی با دیابت است. مطالعات انجام شده در بین نژادها و ملیتهای مختلف و همچنین مطالعه دوقلوهای یکسان نشان داده اند که درمان دارویی برای کاهش قند نمی تواند از نظر ضایعات عروقی در دیابت قند هر نوع اقدامات پیشگیری کننده ای باشد.
تمرکز اصلی درمان هومیوپاتی برای دیابت نوع اول و دوم باید در نظر گرفته شود تثبیت بیماری ، پیشگیری و درمان کل نگر کلیه پدیده های آسیب شناختی که از نظر ماهیت فردی هستند.
بنابراین ، با دیابت نوع 1 ، هدف هومیوپاتی باید در نظر گرفته شود:
- حفظ اجباری سلولهای بتا فعال ،
- دستگیری انسولین
- کاهش یا از بین بردن علائم دیابوژنیک (حتی مواردی که از نظر روانی هستند).
اگر در مورد دیابت نوع دوم که مستقل از انسولین است صحبت کنیم ، بنابراین هدف احتمالی باید انسداد باشد و همچنین بازآفرینی آن گیرنده های انسولین که تخریب شده اند.
درباره کارآیی
میزان اثربخشی هومیوپاتی نه تنها ثبات برخی از پارامترهای بیوشیمیایی ، بلکه همچنین بهزیستی عمومی مطلوب و همچنین وضعیت ایده آل بیماران از نظر روانشناختی نیز دلالت دارد.
اگر در مورد دیابت نوع اول صحبت کنیم ، با اطمینان می توان گفت که به لطف این هورمون است که افراد دیابتی زنده می مانند ، اما هومیوپاتی به تنهایی به حفظ ریتم زندگی و سایر فرایندهای حیاتی کمک می کند.
درمان با هومیوپاتی باعث می شود نه تنها یک کل واحد با اصطلاحا عوامل خطر دیابت بازیابی شود. ما در مورد آسیب شناسی کلیه ، فشار خون بالا شریانی ، آترواسکلروز پیشرونده صحبت می کنیم.
اگر درمورد تحقیقات مدرن صحبت کنیم ، آنها ثابت می كنند كه در بسیاری از كودكان مبتلا به دیابت ، منشأ خود ایمنی نیست. از این نظر ، در چنین شرایطی ، نه تنها به بهبود سلامتی ، بلکه با کمک هومیوپاتی نیز می توان درمان کرد.
تکرر ادرار ، احساس مداوم احساس تشنگی و گرسنگی نشان داده نشده و یا ضعیف بیان نشده است.
بنابراین ، اثربخشی هومیوپاتی در دیابت از هر نوع واضح است. اما آیا این درمان به مبارزه با عوارض متعدد کمک می کند؟
درباره عوارض
در یک دستور جداگانه ، لازم است در زمینه درمان با کمک عوارض هومیوپاتی در زمینه دیابت قندی صحبت شود. کارشناسان مطمئن هستند که نسبت گلوکز بیش از حد زیاد در بدن انسان این واقعیت را تحریک می کند که مولکول های آن شروع به چسبیدن به مولکول های پروتئین می کنند. با این کار ، عملکردهای آنها را مسدود می کنند.
اتفاق مشابه با هموگلوبین شروع می شود:
- هیپوکسی خاص بافت ایجاد می شود ،
- هموگلوبین به اصطلاح گلیکوزی شده تشکیل می شود ، که ممکن است یکی از علائم یک بیماری قبل از دیابت باشد.
درمان با هومیوپاتی و تغییر در ریتم زندگی باعث می شود احتمال ابتلا به دیابت به شدت کاهش یابد. این با تغییر در نسبت هموگلوبین گلیکوزی شده به عنوان بخشی از معالجه کودکان تأیید می شود.
عمل بالینی در طی چندین دهه ، سودمندی استفاده از هومیوپاتی را با پیش آگهی منفی دیابت ثابت کرده است. این در مورد شکل گیری نوروپاتی ، آنژیوپاتی اندام تحتانی است.
انتخاب یک روش هومیوپاتی مناسب در این مورد نیز بسته به شکایات ، بیماریهای مزمن مختلف ، تاریخچه پزشکی و پیشگیری های ژنتیکی بیمار نیز باید تعیین شود. درباره ویژگی های درمان باید چه چیزی را بدانید؟
هومیوپاتی شامل یک درمان خاص است ، محبوب ترین آن تهیه معجون و همچنین ماساژهای ویژه ای است که بر بسیاری از نقاط انرژی بدن دیابت تأثیر می گذارد. دستور تهیه معجون اول بسیار ساده است:
- سه قرص "Acidum phosphoricum" ،
- سه قرص "آرسنیک" ،
- سه قرص اورانیوم ،
- سه قرص "کرئوزوت" ، "عنبیه" ، "Sicignum".
داروی مبتنی بر الکل به نسبت همه در یک تولید می شود. هومیوپاتی شامل استفاده از حداقل 30 قطره سه بار در روز است.
به طور جداگانه ، باید جلسات ماساژ ذکر شود ، زیرا تقریباً در وسط دوره ترمیم بدن با کمک هومیوپاتی ، پنج تا هفت جلسه ماساژ پشت و شکم باید توسط یک متخصص انجام شود.
با استفاده از داروهای هومیوپاتی حداقل به مدت شش ماه و توجه به بهینه سازی قابل توجه شرایط ، می توان در سه تا چهار ماه آینده به بهبودی با گیاهان رسید. در عین حال ، دوره هومیوپاتی نباید کامل شود.
بنابراین ، درمان با روش های هومیوپاتی تمایل به حل کل مجموعه از مشکلاتی است که با دیابت ظاهر می شود. در این راستا ، شما باید با مسئولیت پذیری به این موضوع نزدیک شوید. توصیه می شود ابتدا با یک متخصص غدد و هومیوپات مشورت کنید.
من مستعد ابتلا به دیابت هستم زیرا خانواده ام با این تشخیص بستگان داشتند. در حال حاضر ، خوشبختانه من بیماری ندارم ، اما دوست دارم سطح قند را برای یک فرد سالم بدانم ، تا بدانم آیا دیابت دارم.
بیایید ببینیم انسولین چگونه قند خون را در فرد سالم و بدون دیابت تنظیم می کند. فرض کنید این فرد صبحانه ای منضبط داشته باشد ، و برای صبحانه سیب زمینی را با کتلت پوره کرده است - مخلوطی از کربوهیدرات با پروتئین.
به محض ورود مواد غذایی با کربوهیدرات زیاد به دهان ، آنزیم های بزاق بلافاصله شروع به تجزیه کربوهیدرات های "پیچیده" در مولکول های گلوکز ساده می کنند و این گلوکز بلافاصله از طریق مخاطی جذب می شود.
از کربوهیدرات ها ، قند خون فوراً بالا می رود ، اگرچه فرد هنوز نتوانسته است چیزی را بلع کند! این یک سیگنال برای لوزالمعده است که زمان آن است که فوراً تعداد زیادی از گرانول انسولین را در خون ریخته شود.
آزاد شدن ناگهانی انسولین ذخیره شده به جریان خون "مرحله اول پاسخ انسولین" نامیده می شود. این سرعت پرش سریع قند خون ، که در اثر کربوهیدراتهای خورده شده ایجاد می شود ، به حالت عادی کاهش می یابد و می تواند از افزایش بیشتر آن جلوگیری کند.
سهام انسولین ذخیره شده در لوزالمعده کاهش می یابد. در صورت لزوم ، انسولین اضافی تولید می کند ، اما به زمان نیاز دارد. انسولین ، که در مرحله بعدی به آرامی وارد جریان خون می شود ، "مرحله دوم پاسخ انسولین" نامیده می شود.
با هضم وعده غذایی ، گلوکز همچنان وارد جریان خون می شود و لوزالمعده انسولین بیشتری برای "خنثی کردن" آن تولید می کند. بخشی از گلوکز به گلیکوژن تبدیل می شود ، ماده نشاسته ای است که در سلول های ماهیچه ای و کبدی ذخیره می شود.
پس از مدتی ، تمام "ظروف" برای ذخیره سازی گلیکوژن پر است. اگر هنوز مقدار زیادی گلوکز در جریان خون وجود داشته باشد ، پس تحت تأثیر انسولین تبدیل به چربیهای اشباع شده می شود که در سلولهای بافت چربی ذخیره می شوند.
بعداً ، سطح قند خون قهرمان ما ممکن است شروع به سقوط کند. در این حالت ، سلولهای آلفا لوزالمعده شروع به تولید هورمون دیگری می کنند - گلوکاگون. مانند آنتاگونیست انسولین است و به سلولهای عضلانی و کبد سیگنال می دهد که لازم است گلیکوژن را به گلوکز برگردانیم.
مقاومت داروئی چگونه آشکار می شود؟
با مقاومت ، انسولین به دلیل ناتوانی سلولها در جذب کامل داروی تجویز شده ، کار نمی کند. قند زیاد ایجاد می شود و لوزالمعده باعث افزایش بیشتر هورمون می شود.
- تخمدان پلی کیستیک ،
- افزایش کلسترول "بد" ،
- آسیب شناسی رگ های خونی و قلب ،
- فشار خون بالا
- چاقی
حتی اگر بیمار تزریق صحیح را انجام دهد ، ممکن است نتیجه مطلوب را ندهد. و دلیل این امر تقریباً مقاومت در برابر داروی مورد استفاده است. این پدیده در پزشکی "سندرم متابولیک" نامیده می شود.
چنین عواملی می توانند توسعه آن را تحریک کنند:
- وجود وزن اضافی بدن ،
- کلسترول خون بالا ،
- پرش های مکرر فشار خون (فشار خون بالا) ،
- آسیب شناسی سیستم قلبی عروقی ،
- تخمدان پلی کیستیک (در زنان).
اگر بیمار مبتلا به سندرم متابولیک باشد و به او تزریق انسولین داده شود ، نتیجه ای نخواهد گرفت. و همه به این دلیل است که سلولهای بدن در این شرایط توانایی پاسخگویی به هورمون را از دست می دهند.
در نتیجه این ، سطح قند خون به میزان قابل توجهی بالا می رود ، که لوزالمعده واکنش خاص خود را نشان می دهد - سطح بالای گلوکز را به عنوان یک نقص انسولین در بدن درک می کند ، شروع به تولید این هورمون به تنهایی می کند ، در نتیجه سلول های آن به سرعت فرسوده می شوند و میزان انسولین در بدن از حد معمول فراتر می رود. . همه اینها منجر به وخیم شدن کلی بیمار می شود.
مکانیسم توسعه مقاومت به انسولین
مقاومت به انسولین معمولاً با علائم زیر بروز می یابد:
- قند خون ناشتا ،
- فشار خون بالا
- کاهش سطح کلسترول "خوب" در خون و افزایش "بد" ،
- افزایش شدید وزن بدن ،
- ظهور پروتئین در ادرار ، که نشان دهنده پیشرفت آسیب های کلیوی است.
و با توجه به اینکه مقاومت به انسولین می تواند منجر به مشکلات جدی در سلامتی شود ، عدم نتیجه پس از تجویز دارو باید بیمار را هشدار داده و وی را تحت معاینه های اضافی قرار دهد که این امر تأیید یا نفی توسعه این بیماری است. در صورت تایید تشخیص ، بیمار باید تحت درمان جامع قرار بگیرد.
پروتئین موجود در ادرار نشان می دهد که کلیه ها نمی توانند با افزایش استرس کنار بیایند.
بعضی اوقات حتی با تکنیک صحیح تجویز و پیروی از تمام دوزهای تجویز شده توسط پزشک ، انسولین کمکی نمی کند و قند را پایین نمی آورد.
این پدیده ممکن است جلوه ای از مقاومت در برابر یک وسیله پزشکی باشد. در اصطلاحات پزشکی ، نام "سندرم متابولیک" اغلب هنوز هم مورد استفاده قرار می گیرد.
دلایل اصلی این پدیده ممکن است عوامل زیر باشد:
- چاقی و اضافه وزن ،
- توسعه دیابت نوع 2 ،
- فشار خون بالا یا کلسترول ،
- آسیب شناسی های مختلف سیستم قلبی عروقی ،
- توسعه تخمدان پلی کیستیک
در صورت مقاومت به انسولین ، قند به دلیل این واقعیت که سلولهای بدن قادر به پاسخگویی کامل به اثر داروی تجویز شده نیستند کاهش نمی یابد. در نتیجه بدن مقدار زیادی قند جمع می کند ، که لوزالمعده به عنوان کمبود انسولین تلقی می کند. بنابراین بدن انسولین بیشتری از حد لازم تولید می کند.
در نتیجه مقاومت در بدن مشاهده می شود:
- قند خون بالا
- افزایش مقدار انسولین.
علائم اصلی که نشان دهنده پیشرفت چنین فرآیند ای است در شکل زیر آشکار می شود:
- سطح معده گلوکز در معده خالی افزایش یافته است ،
- فشار خون به طور مداوم در سطح بالا است ،
- کاهش سطح کلسترول "خوب" با بالا آمدن شدید به سطح بحرانی سطح "بد" ،
- مشکلات و بیماریهای اندامهای سیستم قلبی عروقی ممکن است ایجاد شود ، اغلب کاهش کشش عروقی وجود دارد که منجر به آترواسکلروز و تشکیل لخته های خون می شود ،
- افزایش وزن
- در کلیه مشکلاتی وجود دارد ، همانطور که با وجود پروتئین در ادرار مشهود است.
اگر انسولین اثر مناسبی نداشته باشد و قند خون شروع به ریزش نکند ، لازم است آزمایش های اضافی نیز انجام شود و تحت آزمایش های تشخیصی قرار گیرد.
شاید بیمار مقاومت به انسولین را ایجاد کند.
جوهره توسعه سندرم سیوموزدی چیست؟
سندروم سوموجی با مصرف بیش از حد داروها تجویز می شود. علائم سندرم:
- اجسام کتون در ادرار ظاهر می شوند ،
- با افزایش دوز روزانه دارو ، این بیماری بهبود می یابد ،
- گلوکز با آنفلوانزا به دلیل افزایش تقاضای هورمون در طول بیماری کاهش می یابد ،
- تغییرات ناگهانی گلوکز در یک روز ،
- بیمار دائما گرسنه است ، وزن بدن افزایش می یابد ،
- دوره های مکرر هیپوگلیسمی.
اگر انسولین کمکی نکند ، ابتدا بیمار دوز را افزایش می دهد. قبل از انجام این کار ، مهم است که رابطه بین استراحت و بیداری ، شدت بارها و تحلیل رژیم را درک کنید. اگر گلوکز ریزش نکند ، به طور مداوم حتی روی معده خالی افزایش می یابد ، برای تنظیم دوز نیازی به عجله نیست. شاید این یک هنجار برای بدن باشد و کاهش در داروی تجویز شده منجر به سندرم سوموجی خواهد شد.
برای تشخیص دوز بیش از حد مزمن ، لازم است اندازه گیری های گلوکز شبانه در فواصل منظم ، به عنوان مثال ، در 3 ساعت انجام شود. 2 ساعت بعد از نیمه شب ، هیپوگلیسمی رخ می دهد. نیاز به هورمون به حداقل می رسد.
سندرم سماجی در برابر پس زمینه مصرف بیش از حد انسولین مزمن ایجاد می شود. این به شکل واکنش بدن به حملات منظم افزایش قند خون بوجود می آید. سندرم سماجی با علائم زیر ظاهر می شود:
- در طول روز نوسانات شدید در سطح گلوکز خون وجود دارد ، و سپس به سمت مرزهای فوقانی ، در امتداد پایین ،
- حملات مکرر هیپوگلیسمی ، که می تواند خود را در حملات آشکار و نهفته نشان دهد ،
- ظاهر در ادرار بدن کتون (با تحویل OAM تشخیص داده می شود) ،
- گرسنگی مداوم
- افزایش وزن
- با افزایش دوز انسولین ، وضعیت بیمار بدتر می شود ،
- با سرماخوردگی ، سطح قند خون عادی می شود (این پدیده به دلیل این واقعیت ایجاد می شود که وقتی ویروس وارد بدن می شود ، برای از بین بردن آن انرژی بیشتری می گیرد).
سندرم سوموجی می تواند دوز بیش از حد انسولین را تحریک کند
بیشتر بیماران وقتی شاهد افزایش قند خون هستند ، بدون مشورت با پزشک خود ، شروع به افزایش دوز انسولین مصرفی می کنند. اما انجام این کار کاملاً ممنوع است.
به جای افزایش دوز انسولین تجویز شده ، باید به فاکتورهای دیگر ، یعنی کیفیت غذای مصرفی ، ورزش متوسط (با سبک زندگی منفعلانه ، هزینه های انرژی حداقل باشد ، که به افزایش قند خون منجر می شود) و همچنین در دسترس بودن درجه بالا توجه کنید. بخواب و استراحت کن
افراد دیابتی که در مدت زمان طولانی قند خون را افزایش داده اند ، مجبور نیستند به تزریق انسولین متوسل شوند. نکته این است که برای هر دیابتی معیارهایی برای سطح قند خون وجود دارد که در آن او کاملاً طبیعی است.
اگر به پیشرفت سندرم Somoji شک دارید ، باید در کلینیک معاینه کامل کنید
برای تأیید وجود بیش از حد دوز انسولین در بدن ، بیمار نیاز به انجام یک سری اقدامات تشخیصی دارد. مهمترین چیز در این تجارت اندازه گیری منظم قند خون است. و نه تنها در طول روز بلکه در شب.
با بروز سندرم ساموگی ، کاهش شدید قند خون در حدود ساعت 2-3 صبح مشاهده می شود. و لازم به ذکر است که در شب است که بدن انرژی کمتری مصرف می کند ، بنابراین انسولین معرفی شده در ساعت 8-9 بعد از ظهر بسیار کارآمدتر و طولانی تر عمل می کند.
با رویکرد صحیح ، سندرم ساموجی به راحتی قابل درمان است. نکته اصلی این است که به طور جدی تمام توصیه های پزشک معالج را رعایت کنید و از دوز داروهای حاوی انسولین تجاوز نکنید.
یکی از علائم مصرف بیش از حد مزمن یک دارو ، تظاهرات سندرم ساموگی است. این پدیده در پاسخ به دوره های مکرر افزایش قند خون بروز می کند.
علائم اصلی اینکه یک بیمار در مصرف بیش از حد انسولین انسولین ایجاد می کند به شرح زیر است:
- در طول روز جهش شدید در سطح گلوکز مشاهده می شود ، که یا به مقادیر بسیار بالایی می رسند ، و سپس زیر شاخص های استاندارد کاهش می یابد ،
- توسعه هیپوگلیسمی مکرر ، در همان زمان ، هر دو حمله پنهان و آشکار مشاهده می شود ،
- تزریق ادرار ظاهر بدن کتون را نشان می دهد ،
- بیمار دائماً با احساس گرسنگی همراه است و وزن بدن به طور پیوسته در حال رشد است ،
- اگر سطح انسولین تجویز شده را افزایش دهید ، دوره بیماری بدتر می شود و در صورت قطع افزایش دوز بهبود می یابد ،
- در طول سرماخوردگی ، افزایش قند خون رخ می دهد ، این واقعیت با این واقعیت توضیح داده می شود که در طول بیماری بدن نیاز به افزایش دوز انسولین را احساس می کند.
به عنوان یک قاعده ، هر بیمار با سطح بالای گلوکز در خون شروع به افزایش دوز انسولین تجویز می کند. در این حالت ، قبل از انجام چنین اقداماتی ، توصیه می شود وضعیت را تحلیل کرده و به کمیت و کیفیت غذای مصرفی ، در دسترس بودن استراحت و خواب مناسب ، فعالیت بدنی منظم توجه کنید.
برای افرادی که سطح گلوکز آنها برای مدت طولانی در سطح بالا باقی می ماند و بعد از خوردن کمی بیشتر ، نیازی به صرفه جویی در وضعیت انسولین نیست. از این گذشته ، مواردی وجود دارد که میزان بالای آن توسط بدن انسان به عنوان یک هنجار تلقی می شود و با کاهش هدفمند آنها ، می توان تحریک سندرم سوموجی را برانگیخت.
برای اطمینان از اینکه مصرف بیش از حد انسولین در بدن است ، لازم است تعدادی از اقدامات تشخیصی انجام شود. بیمار باید در فواصل زمانی مشخص ، میزان قند را در شب انجام دهد.
همانطور که نشان می دهد عمل ، هیپوگلیسمی در حدود ساعت دوم یا سوم شب رخ می دهد. همچنین لازم به ذکر است که در این دوره از زمان بدن بدن به کمترین انسولین احتیاج دارد و فقط در همان زمان بیشترین تأثیر از ورود یک داروی با مدت متوسط (در صورت تزریق در ساعت هشت تا نه عصر) حاصل می شود.
سندرم ساموجی با پایداری قند در ابتدای شب با کاهش تدریجی آن در دو یا سه ساعت و پرش شدید نزدیک به صبح مشخص می شود. برای تعیین درست دوز ، باید با پزشک خود مشورت کرده و تمام توصیه های آن را دنبال کنید.
فقط در این حالت ، مشکل عدم کاهش قند خون از بین می رود.
هنگام محاسبه دوز انسولین چه تفاوت های ظریف باید در نظر گرفته شود؟
اثر انسولین مستقیماً به دوز مصرفی آن بستگی دارد. اگر به مقدار کافی آن را وارد کنید ، سطح قند خون بدون تغییر باقی می ماند. اگر بیش از دوز مصرف کنید ، این می تواند منجر به ایجاد هیپوگلیسمی شود.
بنابراین ، محاسبه صحیح دوز انسولین در ایجاد دیابت بسیار مهم است. در این حالت ، تفاوت های ظریف زیر باید در نظر گرفته شود:
- تنظیم دوز انسولین با عملکرد بسیار کوتاه. اغلب اوقات ، افرادی که رژیم غذایی خود را زیر نظر نمی گیرند ، با شرایطی مانند هایپرگلیسمی بعد از مصرف روبرو می شوند. در مواردی رخ می دهد که بیمار قبل از غذا مقدار کافی انسولین را معرفی کرده و در عین حال بیش از حد لازم واحد نان مصرف کرده باشد. در چنین شرایطی ، تجویز فوری انسولین با افزایش دوز لازم است.
- تنظیم طولانی مدت دوز انسولین به میزان قند خون در ساعات صبح و عصر بستگی دارد.
- اگر بیمار مبتلا به سندرم سوموجی باشد ، میزان مصرف داروهای رها شده صبح باید 2 واحد بیشتر از شب باشد.
- در صورت وجود اجسام کتون در ادرار ، افزایش دوزهای انسولین با عملکرد کوتاه مدت تجویز می شود.
در همان زمان ، همانطور که قبلاً به آن اشاره شد ، تغذیه و فعالیت بدنی بیمار در طول روز مورد توجه قرار می گیرد.با توجه به نیاز به توجه به همه این عوامل ، فقط پزشک می تواند دوز صحیح انسولین را تعیین کند ، که در درمان دیابت موثر خواهد بود.
حتی دوزهای صحیح انتخاب شده از یک دارو بسته به تأثیر عوامل مختلفی نیاز به تعدیل دارد.
نکات اصلی که باید به آنها توجه کنید ، به طوری که انسولین واقعاً اثر کاهنده مناسبی را به همراه می آورد:
- تنظیم دوز انسولین در معرض فوق العاده کوتاه. این اتفاق می افتد که معرفی دارو به مقدار کافی (یعنی در طول وعده غذایی چندین واحد نان بیشتر خورده شده است) می تواند منجر به ایجاد هایپرگلیسمی بعد از مصرف شود. برای از بین بردن این سندرم ، توصیه می شود مقدار تجویز داروی کمی را افزایش دهید.
- تنظیم دوز دارو از داروی طولانی مدت به طور مستقیم به میزان گلوکز قبل از شام و به شاخص های صبح بستگی دارد.
- با ایجاد سندرم ساموگی ، راه حل مطلوب کاهش دوز داروی طولانی مدت در عصر توسط حدود دو واحد است.
- اگر آزمایشات ادرار وجود اجسام کتون را در آن نشان می دهد ، باید در مورد دوز استون ، تصحیح کنید ، یعنی یک تزریق اضافی به انسولین با عملکرد کوتاه انجام دهید.
تنظیم دوز بسته به میزان فعالیت بدنی باید تنظیم شود. ویدئوی این مقاله درباره انسولین صحبت می کند.
محاسبه دوز انسولین: هر آنچه لازم دارید را پیدا کنید. بیاموزید که چطور با حداقل دوزهای خود را تخلیه کنید و شکر 3.9-5.5 میلی مول در لیتر را 24 ساعت در روز پایدار کنید. حتی می توانید میزان قند خون را حتی در دیابت شدید نوع 1 در بزرگسالان و کودکان نیز متوقف کنید.
لازم است برای چند روز در ساعتهای مختلف رفتار قند خون در دیابتی مشاهده شود و سپس رژیم انسولین درمانی را انتخاب کنید.
انسولین در درمان دیابت نوع 2 و نوع 2
توجه داشته باشید که دوزهای زیاد انسولین ناپایدار و غیرقابل پیش بینی است. قدرت عمل آنها در روزهای مختلف ممکن است 56٪ vary باشد. برای کنترل خوب دیابت ، باید با این مشکل کنار بیایید. ابزار اصلی انتقال به یک رژیم غذایی کم کربوهیدرات است که 2-8 بار دوزها را کاهش می دهد.
دیابتی که میزان کربوهیدرات مصرفی آنها را محدود می کند ، نباید به طور همزمان بیش از 8 واحد انسولین تزریق کنند. اگر به دوز بیشتری نیاز دارید ، آنرا به 2-3 تزریق تقریباً برابر تقسیم کنید. آنها را یکی پس از دیگری در مکانهای مختلف با همان سرنگ درست کنید.
بسیاری از افراد دیابتی که با انسولین معالجه می شوند معتقدند که از قسمت های قند خون پایین نمی توان جلوگیری کرد. آنها فکر می کنند که حملات وحشتناک هیپوگلیسمی یک اثر جانبی اجتناب ناپذیر است. در حقیقت ، شما می توانید قند به طور طبیعی نرمال را حتی در بیماری های شدید خود ایمنی حفظ کنید.
و حتی بیشتر از این ، با دیابت نوع 2 نسبتاً خفیف. نیازی به افزایش مصنوعی سطح قند خون نیست تا بتوانید خود را در برابر هیپوگلیسمی خطرناک بیمه کنید. ویدئویی را تماشا کنید که در آن دکتر برنشتاین در مورد این موضوع صحبت می کند. بیاموزید که چگونه مکمل های غذایی و دوز انسولین را متعادل کنید.
در زیر پاسخ به سؤالاتی که اغلب در بیماران بوجود می آید.
هیچ فرآورده غذایی حاوی انسولین نیست. همچنین ، قرص های حاوی این هورمون هنوز وجود ندارند. زیرا وقتی از طریق دهان تجویز می شود ، در دستگاه گوارش از بین می رود ، وارد جریان خون نمی شود و بر متابولیسم گلوکز تأثیر نمی گذارد.
تا به امروز ، انسولین برای کاهش قند خون فقط با کمک تزریق می تواند وارد بدن شود. داروهایی به شکل ذرات معلق در هوا برای استنشاق وجود دارد ، اما نباید از آنها استفاده کرد زیرا دوز دقیق و پایداری را ارائه نمی دهند.
علاوه بر شدیدترین موارد ، افراد دیابتی ابتدا باید با تماشای قند خون خود به رژیم غذایی کم کربوهیدرات بنشینند و 3-7 روز روی آن بنشینند. ممکن است متوجه شوید که به هیچ وجه نیازی به تزریق انسولین ندارید.
میزان قند خون هدفمند 3/5 تا 5/5 میلیمول در لیتر بطور پایدار 24 ساعت در روز است.بیماران اضافه وزن همچنین داروهای Galvus Met ، Glucofage یا Siofor را به رژیم غذایی اضافه می کنند و به تدریج دوز آن افزایش می یابد.
با جابجایی به یک رژیم غذایی سالم و شروع به مصرف متفورمین ، باید هر روز به مدت 3-7 روز اطلاعات مربوط به رفتار قند را جمع آوری کنید. پس از جمع آوری این اطلاعات ، از آنها برای انتخاب دوزهای بهینه انسولین استفاده می شود.
رژیم غذایی ، متفورمین و فعالیت بدنی باید سطح گلوکز را به حالت عادی برگردانند ، همانطور که در افراد سالم - 9/5 تا 5/5 میلی مول در لیتر به طور پایدار 24 ساعت در روز. در صورت عدم دستیابی به چنین شاخص هایی ، انسولین دیگری را به آن وصل کنید.
قبول نکنید که با شکر 6-7 میلی مول در لیتر زندگی کنید ، و حتی بیشتر از این ، بالاتر! این ارقام رسماً عادی تلقی می شوند ، اما در حقیقت افزایش می یابد. با وجود این ، عوارض دیابت ، هر چند به آرامی بروز می کند. صدها هزار دیابتی که از مشکلات پاها ، کلیه ها و بینایی رنج می برند ، تلخ و پشیمان هستند که بیش از حد تنبل یا ترس از تزریق انسولین بودند.
برای تزریق قند طبیعی صبح روز بعد روی معده خالی اغلب لازم است انسولین طولانی را به صورت شبانه تزریق کنید. نحوه محاسبه دوز انسولین طولانی را بخوانید. اول از همه ، بدانید که آیا به تزریق داروهای طولانی مدت نیاز دارید یا نه. در صورت نیاز ، شروع به اجرای آنها کنید.
شروع به تزریق انسولین ، سعی نکنید رژیم خودداری کنید. اگر اضافه وزن دارید ، همچنان قرص متفورمین مصرف کنید. سعی کنید زمان و انرژی لازم را برای ورزش پیدا کنید.
قبل از هر وعده غذایی و همچنین 3 ساعت بعد از آن شکر خود را اندازه بگیرید. لازم است طی چند روز مشخص شود که پس از وعده های غذایی میزان گلوکز به طور مرتب 0.6 میلی مول در لیتر یا بیشتر افزایش می یابد.
قبل از این وعده های غذایی ، شما باید انسولین کوتاه یا فوق العاده کوتاه تزریق کنید. این وضعیت از لوزالمعده پشتیبانی می کند. در اینجا بیشتر در مورد انتخاب دوزهای بهینه قبل از غذا بخوانید.
مهم! تمام آماده سازی انسولین بسیار شکننده هستند ، به راحتی خراب می شوند. قوانین ذخیره سازی را بیاموزید و آنها را با دقت دنبال کنید.
حتی اگر رژیم غذایی کاملاً رعایت شود ، قند 9.0 میلی مول در لیتر و بالاتر قابل تشخیص است. در این حالت ، شما باید بلافاصله شروع به تزریق کنید ، و تنها پس از آن متفورمین و سایر داروها را به هم متصل کنید. همچنین ، بیماران مبتلا به دیابت نوع 1 و افراد نازک که به دیابت نوع 2 مبتلا شده اند بلافاصله بعد از رژیم کم کربوهیدراتین ، با دور زدن قرص ها ، از انسولین استفاده می کنند.
هیچ محدودیتی در مصرف حداکثر دوز روزانه انسولین وجود ندارد. می توان آن را افزایش داد تا سطح گلوکز در بیمار مبتلا به دیابت عادی شود. در مجلات حرفه ای ، مواردی توصیف می شود که بیماران مبتلا به دیابت نوع 2 روزانه EDA دریافت می کنند.
چگونه قند خون را بدون انسولین پایین بیاوریم؟
تحلیل ها نشان داد که قند خون بالایی دارم. توصیه کنید که چگونه با روش های عامیانه می توان آن را کاهش داد؟ من نمی خواهم انسولین تزریق کنم.
بعضی اوقات افراد دیابتی وقتی انسولین قند را کاهش نمی دهند با این پدیده روبرو می شوند. دلایل بسیار متفاوت هستند - دوز اشتباه ، ذخیره دارو ، مصرف بیش از حد مزمن (اثر Somoji). لازم است با جزئیات بفهمید که چرا هورمون کمکی نمی کند ، زیرا ممکن است کما قند خون با انسولین کاهش یافته ایجاد شود.
چرا هورمون قند را پایین نمی آورد؟
دوز دقیق محاسبه انسولین تضمینی برای کارکرد دارو نیست.
تأثیر هورمون معرفی شده می تواند تحت تأثیر عوامل بسیاری باشد:
- عدم رعایت فواصل بین تجویز دارو.
- مخلوط انسولین از تولید کنندگان مختلف در یک سرنگ مشابه.
- معرفی داروی منقضی شده.
- استفاده از داروهای ذخیره شده بدون رعایت قوانین یا بعد از انجماد.
- تزریق به صورت زیر جلدی نیست بلکه به صورت عضلانی است.
- هنگام پاک کردن محل تزریق با الکل. تأثیر دارو هنگام تعامل با الکل سطح می شود.
مکانیسم سندرم Syomogy
سندروم سوموجی با مصرف بیش از حد داروها تجویز می شود. علائم سندرم:
- اجسام کتون در ادرار ظاهر می شوند ،
- با افزایش دوز روزانه دارو ، این بیماری بهبود می یابد ،
- گلوکز با آنفلوانزا به دلیل افزایش تقاضای هورمون در طول بیماری کاهش می یابد ،
- تغییرات ناگهانی گلوکز در یک روز ،
- بیمار دائما گرسنه است ، وزن بدن افزایش می یابد ،
- دوره های مکرر هیپوگلیسمی.
اگر انسولین کمکی نکند ، ابتدا بیمار دوز را افزایش می دهد. قبل از انجام این کار ، مهم است که رابطه بین استراحت و بیداری ، شدت بارها و تحلیل رژیم را درک کنید. اگر گلوکز ریزش نکند ، به طور مداوم حتی روی معده خالی افزایش می یابد ، برای تنظیم دوز نیازی به عجله نیست. شاید این یک هنجار برای بدن باشد و کاهش در داروی تجویز شده منجر به سندرم سوموجی خواهد شد.
برای تشخیص دوز بیش از حد مزمن ، لازم است اندازه گیری های گلوکز شبانه در فواصل منظم ، به عنوان مثال ، در 3 ساعت انجام شود. 2 ساعت بعد از نیمه شب ، هیپوگلیسمی رخ می دهد. نیاز به هورمون به حداقل می رسد. پس از مصرف داروی متوسط 3 ساعت قبل از نیمه شب ، حداکثر تأثیر دارو مشاهده می شود.
اگر بیمار مبتلا به سندرم سوموجی باشد ، گلوکز در ابتدای شب پایدار است ، به تدریج تا ساعت سوم شب فرو می رود و تا صبح به سرعت رشد می کند.
علل مصرف بیش از حد مصرف

انسولین درمانی می تواند متابولیسم کربوهیدرات را در دیابت بازیابی کند و به افراد مبتلا به این بیماری اجازه دهد بدون محدودیت های قابل توجهی زندگی کنند.
همچنین ، انسولین به دلیل اثر آنابولیکی بدن توسط بدنسازان بطور فعال استفاده می شود.
اما یک دوز نادرست تعیین شده از دارو می تواند به طور جدی وضعیت سلامتی را بدتر کند.
انسولین عمدتاً توسط افراد دیابتی استفاده می شود ، اما بسیاری از اثرات آن در موارد دیگر استفاده می شود. به عنوان مثال ، اثر آنابولیک انسولین در بدنسازی کاربرد دارد.
دوزهای انسولین به طور جداگانه و تحت نظر پزشک انتخاب می شوند. در این حالت ، لازم است که اندازه گیری گلوکز در خون ، تسلط بر روشهای کنترل خود بیماری انجام شود.
برای یک فرد سالم ، مقدار "بی ضرر" دارو از 2 تا 4 IU است. بدنسازان این مقدار را به 20 IU در روز می رسانند. در درمان دیابت ، میزان داروی تجویز شده در روز بین 20-50 واحد متغیر است.
این مهم است که بدانید چرا انسولین خون بالا می رود. دلایل ممکن است متفاوت باشد. به عنوان مثال:
- گرسنگی طولانی مدت
- فشار بدنی سنگین ،
- بارداری
- مصرف داروهای خاص
- غذاهای غنی از گلوکز بیش از حد در رژیم غذایی وجود دارد
- عملکرد ضعیف کبد.
با این حال ، گاهی اوقات علت طولانی سوء تغذیه و آوردن سیستم عصبی به فرسودگی کامل است. سپس به استراحت طولانی و تغذیه مناسب نیاز دارید تا سطح هورمون به حالت عادی برگردد.
و همچنین چنین ناهنجاری ناشی از نئوپلاسم در لوزالمعده است که انسولینوم نامیده می شود. در سرطان ، سطح انسولین مرتباً بالا می رود. و انسولین همراه با علائم دردناک دیگر ، برجسته تر است.
- ضعف عضلانی.
- لرزیدن
- نقص بینایی.
- اختلال در گفتار.
- سردرد شدید.
- گرفتگی
- گرسنگی و عرق سرد.
انسولین هورمون یکی از مهمترین در بدن انسان است. بدون آن ، عملکرد عادی سیستم های بی شماری غیرممکن است. اول از همه ، کمک می کند تا سطح قند موجود در خون فرد تعیین شود و در صورت لزوم ، آن را تنظیم کند.
اما گاهی اوقات حتی با قند طبیعی ، انسولین به میزان قابل توجهی افزایش می یابد. دلایلی که این اتفاق می افتد ، همانطور که از میزان بالای قند یا انسولین در خون بیشتر از آن چیزی که تهدید می کند ، مشهود است.
اصطلاحات مربوط به انسولین درمانی و تعاریف آنها
اصطلاحاتی را که برای توصیف درمان دیابت با انسولین نیاز داریم تعریف کنید.
پایه - انسولین طولانی مدت ، که پس از تزریق مدت طولانی طول می کشد (8-24 ساعت). این لانتوس ، لومیر یا پروتافان است. غلظت پس زمینه انسولین در خون ایجاد می کند. تزریقات اساسی برای نگه داشتن قند طبیعی روی معده خالی طراحی شده است. برای خاموش کردن قند زیاد یا هضم مواد غذایی مناسب نیست.
بولوس تزریق انسولین سریع (کوتاه یا ماوراء بنفش) قبل از غذا برای جذب غذای خورده و جلوگیری از افزایش قند بعد از خوردن غذا است.همچنین ، یک بولوس تزریق انسولین سریع در شرایطی است که قند افزایش یافته و نیاز به بازپرداخت دارد.
یک غذای بزرگ نوعی انسولین سریع است که برای جذب مواد غذایی لازم است. این شرایط را در نظر نمی گیرد که یک بیمار مبتلا به دیابت قبلاً قند خود را قبل از غذا زیاد کرده باشد.
بولوس تصحیح - دوز انسولین سریع ، که برای پایین آوردن قند خون به حالت عادی لازم است.
دوز انسولین کوتاه یا ماوراء بنفش قبل از غذا ، مقدار غذاهای اصلاح شده و اصلاح شده است. اگر قند قبل از خوردن غذا طبیعی است ، پس از آن میزان اصلاح صفر است. اگر ناگهان شکر پرید ، پس باید منتظر بمانید یک اصلاح اضافی ، بدون اینکه منتظر غذای بعدی باشید. همچنین می توانید دوزهای کمی از انسولین سریع را به صورت پیشگیری کننده تزریق کنید ، به عنوان مثال قبل از صحبت های استرس زا در عمومی ، که مطمئناً قند را افزایش می دهد.
انسولین سریع می تواند کوتاه باشد (Actrapid NM ، Humulin Regular ، Insuman Rapid GT ، Biosulin R و دیگران) ، و همچنین آخرین آنالوگهای ultrashort (Humalog ، Apidra ، NovoRapid). این چیست و چگونه تفاوت می کنند ، بخوانید. در صورت مشاهده قبل از غذا ، بهتر است انسولین كوتاهی انسان تزریق شود. انواع اولتراستورت انسولین در صورت نیاز به سرعت قند زیاد به حالت عادی ، مناسب برای استفاده هستند.
Basis-bolus انسولین درمانی - درمان دیابت با تزریق انسولین طولانی در شب و صبح و همچنین تزریق انسولین سریع قبل از هر وعده غذایی. این سخت ترین روش است ، اما کنترل بهینه قند را فراهم می کند و از بروز عوارض دیابت جلوگیری می کند. انسولین درمانی پایه-بولوس شامل 5-6 تزریق در روز است. برای کلیه بیماران مبتلا به دیابت شدید نوع 1 لازم است. اما اگر بیمار مبتلا به دیابت نوع 2 یا دیابت نوع 1 به شکل خفیف باشد (LADA ، MODY) ، در این صورت شاید بتواند با تزریق انسولین کمتری انجام دهد.
ضریب حساسیت به انسولین - چه مقدار 1 واحد انسولین قند خون را کاهش می دهد.
ضریب کربوهیدرات - چند گرم کربوهیدرات خورده 1 واحد انسولین را در بر می گیرد. اگر رعایت کنید ، "نسبت پروتئین" برای شما نیز مهم است ، اگرچه این مفهوم به طور رسمی استفاده نمی شود.
ضریب حساسیت به انسولین و نسبت کربوهیدرات در هر بیمار دیابتی بی نظیر است. مقادیری که در دایرکتوری ها یافت می شود با واقعیات مطابقت ندارد. آنها فقط برای محاسبه دوزهای شروع انسولین در نظر گرفته شده اند ، بدیهی است که دقیق نیست. ضریب حساسیت به انسولین و ضریب کربوهیدرات با آزمایش رژیم های غذایی و دوزهای انسولین ایجاد می شوند. آنها برای انواع مختلف انسولین و حتی در زمان های مختلف روز متفاوت هستند.
آیا قبل از غذا به تزریق انسولین احتیاج دارید
چگونه تشخیص دهیم که آیا قبل از غذا نیاز به تزریق انسولین سریع دارید؟ این امر تنها با کنترل دقیق قند خون حداقل به مدت 3 روز قابل تعیین است. بهتر است نه 3 روز بلکه یک هفته کل برای مشاهده و آماده سازی اختصاص دهید. اگر به دیابت نوع یک شدید مبتلا هستید ، پس از تزریق انسولین طولانی در شب و صبح و همچنین بولوس قبل از هر وعده غذایی نیاز دارید. اما اگر بیمار مبتلا به دیابت نوع 2 یا دیابت نوع 1 به شکل خفیف (LADA ، MODY) باشد ، شاید به تزریق کمتری نیاز باشد.
هر بار قبل از غذا و همچنین 2-3 ساعت بعد از غذا شکر را اندازه گیری کنید.
به عنوان مثال ، با توجه به نتایج مشاهدات ، ممکن است معلوم شود که شما در طول روز قند طبیعی دارید ، بجز فاصله بعد از شام. بنابراین ، شما نیاز به تزریق انسولین کوتاه درست قبل از شام دارید. به جای شام ، صبحانه یا ناهار می تواند یک وعده غذایی مشکل ساز باشد. هر بیمار مبتلا به دیابت وضعیت فردی خاص خود را دارد. بنابراین ، تجویز رژیم های استاندارد انسولین درمانی برای همه ، حداقل یک مسئولیت پزشک است. اما اگر بیمار برای کنترل قند و ثبت نتایج بسیار تنبل باشد ، دیگر هیچ چیز باقی نمی ماند.
البته بعید است که احتمال تزریق انسولین بارها در طول روز باعث هیجان زیاد شما شود.اما اگر رژیم غذایی کم کربوهیدرات را دنبال می کنید ، ممکن است معلوم شود که شما قبل از برخی وعده های غذایی به تزریق انسولین احتیاج دارید ، اما قبل از دیگران نیست. به عنوان مثال ، در برخی از بیماران مبتلا به دیابت نوع 2 ، می توان قند خون طبیعی را با تزریق انسولین کوتاه قبل از صبحانه و شام حفظ کرد ، و قبل از شام فقط نیاز به مصرف آن دارند.
نحوه محاسبه دوز انسولین قبل از غذا
نه پزشک و نه بیمار دیابتی نمی توانند دوز ایده آل انسولین را قبل از غذا از ابتدا تعیین کنند. برای به حداقل رساندن خطر ابتلا به هیپوگلیسمی ، در ابتدا آگاهانه دوزها را دست کم می گیریم و سپس به تدریج آنها را افزایش می دهیم. در این حالت ، ما اغلب قند خون را با یک گلوکومتر اندازه گیری می کنیم. در طی چند روز می توانید دوز مطلوب خود را تعیین کنید. هدف ، نگه داشتن قند به طور عادی ، مانند افراد سالم است. این مقدار 0.6 It 0.6 میلی متر در لیتر قبل و بعد از غذا است. همچنین ، در هر زمان ، حداقل باید 3.5-3.8 میلی مول در لیتر باشد.
دوز انسولین سریع قبل از غذا بستگی به مواد غذایی شما دارد و چقدر. چه تعداد و چه غذاهایی را می خورید ، به نزدیکترین گرم. این به مقیاس های آشپزخانه کمک می کند. اگر برای کنترل دیابت از رژیم غذایی کم کربوهیدرات پیروی می کنید ، توصیه می شود قبل از غذا از انسولین کوتاه انسان استفاده کنید. اینها Actrapid NM ، Humulin Regular ، Insuman Rapid GT ، Biosulin R و دیگران هستند. همچنین توصیه می شود وقتی لازم است قند را کم کنید ، آن را هم هالوگال میل کرده و آنرا خرد کنید. Apidra و NovoRapid از Humalog آهسته تر هستند. با این حال ، انسولین فوق العاده کوتاه برای جذب غذاهای کم کربوهیدرات بسیار مناسب نیست ، زیرا خیلی سریع عمل می کند.

به یاد بیاورید که دوز انسولین قبل از غذا ، مبلغ یک غذای غذایی و یک ماده اصلاح کننده است. بولوس مواد غذایی مقدار انسولین مورد نیاز برای پوشاندن مواد غذایی است که قصد مصرف آن را دارید. اگر یک فرد دیابتی از رژیم "متعادل" پیروی کند ، فقط کربوهیدرات ها در نظر گرفته می شوند. اگر رژیم غذایی کم کربوهیدرات مصرف می کنید ، کربوهیدرات ها و همچنین پروتئین ها در نظر گرفته می شوند. بولوس اصلاح میزان انسولین مورد نیاز برای پایین آوردن قند بیمار در حالت عادی است اگر در زمان تزریق زیاد شود.
نحوه انتخاب دوز مطلوب برای تزریق انسولین قبل از غذا:
- از داده های مرجع (پایین را ببینید) ، قبل از هر وعده میزان مصرف انسولین سریع را محاسبه کنید.
- انسولین را تزریق کنید ، سپس 20-45 دقیقه صبر کنید ، قند را قبل از غذا اندازه گیری کنید ، بخورید.
- بعد از خوردن غذا ، قند خود را بعد از 2 ، 3 ، 4 و 5 ساعت با یک گلوکومتر اندازه گیری کنید.
- اگر قند به زیر 3.5-3.8 میلی مول در لیتر سقوط کرد ، برای جلوگیری از کاهش قند خون ، چند قرص گلوکز بخورید.
- در روزهای بعد ، دوزهای انسولین را قبل از غذا افزایش دهید (به آرامی! با احتیاط!) یا کمتر کنید. بستگی به این دارد که آخرین بار بعد از خوردن چه مقدار قند وجود داشته باشد.
- تا زمانی که قند به حالت عادی پایدار نماند ، مراحل شروع شده از نقطه 2 را تکرار کنید. در همان زمان ، مقدار اولیه "نظری" انسولین را تزریق نکنید ، بلکه طبق مقادیر قند دیروز بعد از خوردن غذا تنظیم کنید. بنابراین ، به تدریج دوز مطلوب خود را تعیین کنید.
هدف این است که شکر قبل و بعد از غذا 6.6 ± 0.6 mmol / L پایدار باشد. حتی اگر دیابت شدید نوع 1 را مشاهده کنید ، اگر دوزهای کم و دقیق محصولی از انسولین مشاهده کرده و تزریق کنید ، این امر واقعی است. علاوه بر این ، این امر با دیابت نوع 2 یا دیابت خفیف نوع 1 به راحتی قابل دستیابی است.
برای دیابت نوع 1 و نوع 2 از روشهای مختلفی برای محاسبه دوزهای شروع انسولین قبل از غذا استفاده می شود. این روش ها در زیر به تفصیل شرح داده شده است. تنظیم دوز انسولین به صورت جداگانه برای هر بیمار انجام می شود. در صورت نیاز به قطع هیپوگلیسمی ، قرصهای گلوکز را به طور مداوم نگه دارید. از قبل یاد بگیرید احتمالاً لازم است این کار را انجام دهید.
تزریق سریع انسولین قبل از غذا چه محدودیتی دارد؟
- شما باید روزانه 3 بار غذا بخورید - صبحانه ، ناهار و شام ، با فاصله 4 تا 5 ساعته ، نه بیشتر اوقات. اگر می خواهید ، می توانید وعده های غذایی را در برخی روزها پرش کنید. در عین حال ، شما یک شات از یک غذای بزرگ را نیز از دست می دهید.
- نمی توانید میان وعده بخورید! طب رسمی می گوید چه چیزی ممکن است و چه نیست.متر شما تأیید می کند که او درست است.
- سعی کنید هر روز به همان مقدار پروتئین و کربوهیدرات برای صبحانه ، ناهار و شام میل کنید. غذا و ظروف متفاوت هستند ، اما ارزش غذایی آنها باید یکسان باقی بماند. این امر به ویژه در روزهای ابتدایی ، که هنوز "رژیم را وارد نکرده اید" مهم است ، اما فقط دوزهای خود را انتخاب کنید.
حال بیایید نمونه هایی از چگونگی محاسبه دوزهای سریع انسولین با سرعت سریع قبل از غذا را بررسی کنیم. علاوه بر این در همه مثالها ، فرض بر این است که یک بیمار دیابت قبل از وعده های غذایی ، انسولین کوتاه تر از آنکه از اولترشورت باشد ، خود را لکه دار می کند. انواع اولتراستورت انسولین بسیار قوی تر از انسولین کوتاه انسان است. دوز انسولین باید تقریباً 0.4 دوز انسولین کوتاه باشد و دوزهای نووراپید یا اکراپید باید تقریباً دوز انسولین کوتاه باشد (66/0). ضرایب 0.4 و 0.66 باید به صورت جداگانه مشخص شوند.
دیابت نوع 1 یا دیابت پیشرفته نوع 2
در دیابت شدید نوع 1 ، شما باید قبل از هر وعده غذایی انسولین سریع ، و همچنین انسولین طولانی در شب و صبح تزریق کنید. معلوم می شود 5-6 تزریق در روز ، گاهی اوقات بیشتر. با دیابت نوع 2 پیشرفته ، همین مورد. زیرا در واقع به دیابت نوع 1 وابسته به انسولین می رود. قبل از محاسبه دوز انسولین سریع قبل از غذا ، باید درمان با انسولین طولانی را ترتیب دهید. در شب و صبح متوجه شوید.
بیایید بحث کنیم که چگونه دیابت نوع 2 در نتیجه درمان نادرست به دیابت نوع 1 شدید تبدیل می شود. اکثریت قریب به اتفاق بیماران مبتلا به دیابت نوع 2 نسبت به درمان رسمی صدمات بیشتری دریافت می کنند. هنوز درمان اصلی دیابت نوع 2 نشده است ، زیرا مقامات پزشکی به شدت مقاومت می کنند در برابر تغییر مقاومت می کنند. در دهه 1970 نیز در مقابل معرفی گلوكومترها مقاومت كردند ... با گذشت زمان ، عقل سلیم غالب خواهد شد ، اما امروز وضعیت با درمان دیابت نوع 2 ناراحت است.

بیماران رژیم غذایی "متعادل" می خورند ، که بیش از حد از کربوهیدرات ها است. آنها همچنین قرص های مضر مصرف می کنند که لوزالمعده آنها را تخلیه می کند. در نتیجه سلولهای بتا پانکراس می میرند. بنابراین بدن تولید انسولین خود را متوقف می کند. دیابت نوع 2 به دیابت شدید نوع 1 ترجمه می شود. این پس از گذشت 10 تا 10 سال از بیماری مشاهده می شود و تمام این مدت به طور نادرست در حال درمان است. علائم اصلی این است که بیمار سریع و غیرقابل توضیح وزن خود را از دست می دهد. قرص ها به طور کلی کاهش قند را متوقف می کنند. روش محاسبه دوزهای انسولین که در اینجا شرح داده شده است برای چنین مواردی مناسب است.
چرا تعداد کمی از بیماران را می بینیم که دیابت نوع 2 به دیابت شدید نوع 1 تبدیل می شود؟ زیرا اکثر آنها قبل از از بین رفتن لوزالمعده در اثر حمله قلبی / سکته مغزی می میرند.
بنابراین ، یک بیمار مبتلا به دیابت نوع 1 یا دیابت نوع 2 پیشرفته تصمیم گرفت با استفاده از روشهای استاندارد درمان ناکارآمد به رژیم جدید بپیوندد. او شروع به خوردن رژیم کم کربوهیدرات می کند. با این حال ، او یک مورد سخت است. رژیم بدون تزریق انسولین ، اگرچه قند را کاهش می دهد ، اما کافی نیست. لازم است انسولین تزریق شود تا عوارض دیابت ایجاد نشود. قبل از هر وعده غذایی ، انسولین طولانی را در طول شب و صبح با انسولین سریع تزریق کنید.
به احتمال زیاد ، شما در حال حاضر به خودتان یک دوز ثابت انسولین تزریق می کنید ، که در بیمارستان تجویز شده است. شما باید مطابق با رژیم غذایی و شاخص های قند خود به یک محاسبه انعطاف پذیر از دوزها بپردازید. جزئیات زیر نحوه انجام این کار. اطمینان حاصل کنید که آن آسان تر از آن است که به نظر می رسد. محاسبات حساب در مقطع ابتدایی است. با حرکت از یک رژیم "متعادل" به یک رژیم کم کربوهیدرات ، باید بلافاصله دوز انسولین را به میزان 2-7 بار کاهش دهید ، در غیر این صورت هیپوگلیسمی وجود خواهد داشت. بیماران مبتلا به دیابت خفیف ، شانس دارند که از تزریق به طور کامل پرش کنند. اما بیمارانی که به دیابت نوع 1 شدید یا دیابت نوع 2 پیشرفته مبتلا هستند ، نباید روی این مسئله حساب کنند.
کاری که شما باید انجام دهید:
- دوز مطلوب انسولین طولانی در شب و صبح را انتخاب کنید. بیشتر بخوانید یک روش محاسبه وجود دارد.
- دریابید که چه مقدار گرم کربوهیدرات و پروتئین توسط 1 واحد انسولین که قبل از غذا تزریق می کنید ، پوشیده شده است. دوز شروع را مطابق با داده های مرجع محاسبه می کنیم (در زیر مشاهده کنید) و سپس آن را "در واقع" مشخص می کنیم تا زمانی که قند پایدار و نرمال بماند.
- 1 واحد انسولین سریع تزریق شده را تعیین کنید که قند خون شما چقدر پایین است. این کار با انجام آزمایش انجام می شود ، که در زیر توضیح داده شده است.
- بدانید چند دقیقه قبل از غذا به شما به صورت مطلوب انسولین تزریق می شود. استاندارد: انسولین کوتاه در 45 دقیقه ، Apidra و NovoRapid در 25 دقیقه ، Humalog در 15 دقیقه. اما بهتر است از طریق یک آزمایش سبک ، که در زیر نیز توضیح داده می شود ، به صورت جداگانه پی ببرید.
مشکل این است که شما باید همزمان دوز انسولین طولانی و سریع را انتخاب کنید. هنگامی که مشکلاتی در قند خون ایجاد می شود ، تعیین اینکه چه عواملی باعث ایجاد آنها شده است ، دشوار است. دوز غلط انسولین طولانی؟ قبل از غذا دوز اشتباه انسولین سریع تزریق شده است؟ یا دوزهای مناسب انسولین هستند ، اما بیشتر یا کمتر از زمان برنامه ریزی شده خورده اند؟
عوامل اصلی تأثیر قند:
- تغذیه
- دوزهای طولانی انسولین
- تزریق سریع انسولین قبل از غذا
در حالت ایده آل ، هنگام نیاز به خاموش کردن سریع قند زیاد ، از انسولین کوتاه قبل از غذا استفاده خواهید کرد و حتی از ultrashort اضافی استفاده می کنید. اگر چنین است ، پس برای هر یک از این انواع انسولین ، باید جداگانه بدانید که چگونه 1 واحد قند خود را کاهش می دهد. در واقعیت ، تعداد کمی از دیابتی ها می خواهند با سه نوع انسولین "یک دسته" و "دو سرعتی" شیشه کنند. اگر مطمئن هستید که Humalog ، Apidra یا NovoRapid قبل از غذا به خوبی کار نمی کنند ، باعث جهش قند و سپس به انسولین کوتاه انسان شوید.
اطلاعات شاخص برای محاسبه دوز شروع (شماره ها دقیق نیستند!):
- انسولین کوتاه - Actrapid NM ، Humulin Regular ، Insuman Rapid GT ، Biosulin R و دیگران.
- همه انواع انسولین کوتاه تقریباً به همان اندازه قدرتمند هستند و با همان سرعت شروع به عمل می کنند.
- انسولین Ultrashort - Humalog ، NovoRapid ، Apidra.
- NovoRapid و Apidra 1.5 برابر قوی تر از هر انسولین کوتاه هستند. دوز نوورآپید و آپیدرا باید دوز معادل انسولین کوتاه ⅔ 66/0 باشد.
- هومالوگ 2.5 برابر قدرت بیشتری نسبت به انسولین کوتاه دارد. دوز هومالوگ باید 0.4 دوز معادل انسولین کوتاه باشد.
در بیماران مبتلا به دیابت شدید ، پانکراس که عملا انسولین تولید نمی کند ، 1 گرم کربوهیدرات قند خون را تقریباً 0.28 میلی مول در لیتر با وزن بدن 63.5 کیلوگرم افزایش می دهد.
برای بیمار مبتلا به دیابت شدید با وزن 63.5 کیلوگرم:
- 1 واحد انسولین کوتاه قند خون را حدود 2.2 میلی مول در لیتر کاهش می دهد.
- 1 واحد انسولین Apidra یا NovoRapid قند خون را در حدود 3.3 میلی مول در لیتر کاهش می دهد.
- 1 واحد انسولین هومالوگ قند خون را در حدود 5/5 میلی مول در لیتر کاهش می دهد.
چگونه دریابیم که چگونه 1 U انسولین کوتاه باعث کاهش قند در فرد با وزن متفاوت بدن می شود؟ لازم است که یک نسبت و محاسبه انجام شود.
به عنوان مثال ، برای بیمار مبتلا به دیابت شدید با وزن 70 کیلوگرم ، 2.01 میلی مول در لیتر بدست می آید. برای یک نوجوان با وزن 48 کیلوگرم ، نتیجه 2/2 میلیمول در لیتر / 64 کیلوگرم / 48 کیلوگرم = 2.93 میلی مول در لیتر خواهد بود. هر چه فرد وزن بیشتری داشته باشد ، اثر انسولین ضعیف تر است. توجه! اینها اعداد دقیقی نیستند ، اما نشان دهنده این هستند که فقط برای محاسبه دوزهای شروع انسولین است. از طریق آزمایش آنها را برای خودتان اصلاح کنید. آنها حتی در زمانهای مختلف روز متفاوت هستند. قبل از صبحانه ، انسولین ضعیف ترین است ، بنابراین دوز آن باید افزایش یابد.
ما تقریباً می دانیم:
- 1 واحد انسولین کوتاه تقریباً 8 گرم کربوهیدرات را در بر می گیرد.
- 1 واحد انسولین Apidra و NovoRapid حدود 12 گرم کربوهیدرات را در بر می گیرد.
- 1 واحد انسولین انسولین تقریبا 20 گرم کربوهیدرات را در بر می گیرد.
- 1 واحد انسولین کوتاه حدود 57 گرم پروتئین خورده یا حدود 260 گرم گوشت ، ماهی ، مرغ ، پنیر ، تخم مرغ را در بر می گیرد.
- 1 واحد انسولین Apidra و NovoRapid حدود 87 گرم پروتئین خورده شده یا حدود 390 گرم گوشت ، ماهی ، مرغ ، پنیر ، تخم مرغ را در بر می گیرد.
- 1 واحد انسولین انسولین حدود 143 گرم پروتئین خورده شده یا حدود 640 گرم گوشت ، ماهی ، مرغ ، پنیر ، تخم مرغ را در بر می گیرد.
تمام اطلاعات فوق نشانگر است. این فقط برای محاسبه دوز شروع در نظر گرفته شده است ، بدیهی است دقیق نیست. از طریق آزمایش ، هر شکل را برای خود مشخص کنید. نسبت های واقعی برای هر بیمار مبتلا به دیابت متفاوت است. دوز انسولین را بصورت جداگانه ، آزمایش و خطا تنظیم کنید.
مقادیر ذکر شده در بالا برای بیماران مبتلا به دیابت نوع 1 که در آنها لوزالمعده به هیچ عنوان انسولین تولید نمی کند و از مقاومت به انسولین رنج نمی برند ، اعمال می شود. اگر چاق باشید ، در دوره رشد سریع یا یک زن باردار نوجوان هستید ، در این صورت نیاز به انسولین بیشتر می شود. از طرف دیگر ، اگر سلولهای بتا لوزالمعده شما هنوز مقداری انسولین تولید می کنند ، ممکن است دوز مناسب انسولین برای تزریق برای شما بسیار کمتر باشد.
محاسبه دوز انسولین برای دیابت نوع 1: مثال
ما مورد خاص برنامه ریزی منو و محاسبه دوز انسولین را تجزیه و تحلیل خواهیم کرد. قبل از خوردن Actrapid NM - انسولین کوتاه انسانی ، یک بیمار مبتلا به دیابت شدید با وزن 64 کیلوگرمی را بخورید. بیمار قصد دارد روزانه مقدار کربوهیدرات و پروتئین زیر را بخورد:
- صبحانه - 6 گرم کربوهیدرات و 86 گرم پروتئین ،
- ناهار - 12 گرم کربوهیدرات و 128 گرم پروتئین ،
- شام - 12 گرم کربوهیدرات و 171 گرم پروتئین.
ما چربی های خوراکی را در نظر نمی گیریم ، زیرا آنها عملاً بر قند خون تأثیر نمی گذارند. چربی های موجود در غذاهای پروتئینی را با آرامش بخورید. به یاد بیاورید که گوشت ، ماهی ، مرغ ، تخم مرغ و پنیرهای سخت حاوی 20-25٪ پروتئین خالص هستند. برای به دست آوردن وزن محصولات پروتئینی که قهرمان ما قصد خوردن آنها را دارد ، باید مقدار پروتئین را در 4 یا 5 ضرب کنید ، به طور متوسط 4.5. شما قطعاً مجبور نیستید که رژیم غذایی کم کربوهیدرات را گرسنه کنید :).
هنگام محاسبه دوزهای آغازین انسولین سریع قبل از غذا ، می خواهیم دیابتی را از هیپوگلیسمی محافظت کنیم. بنابراین ، اکنون ما از اثر سحر صبح و همچنین مقاومت به انسولین (کاهش حساسیت سلولها به انسولین) چشم پوشی می کنیم که در صورت چاق بودن بیمار امکان پذیر است. این دو عامل است که بعدا می تواند باعث افزایش دوز انسولین قبل از غذا شود. اما در آغاز ما آنها را در نظر نمی گیریم.
برای محاسبه غذای شروع غذایی ، از اطلاعات پس زمینه ای که در بالا آورده شد استفاده می کنیم. 1 واحد انسولین کوتاه تقریباً 8 گرم کربوهیدرات را در بر می گیرد. همچنین ، 1 واحد انسولین کوتاه تقریبا 57 گرم پروتئین رژیم غذایی را در بر می گیرد.
Bolus غذا برای صبحانه:
- 6 گرم کربوهیدرات / 8 گرم کربوهیدرات = IT واحد انسولین ،
- 86 گرم پروتئین / 57 گرم پروتئین = 1.5 PIECES انسولین.
مجموع ¾ پیک ها + 1.5 قطره = 2.25 قطره انسولین.
غذای اصلی ناهار:
- 128 گرم پروتئین / 57 گرم پروتئین = 2.25 واحد انسولین.
کل 1.5 قطعه + 2.25 پیک = 3.75 قطعه انسولین.
غذای بزرگ برای شام:
- 12 گرم کربوهیدرات / 8 گرم کربوهیدرات = 1.5 عیار انسولین ،
- 171 گرم پروتئین / 57 گرم پروتئین = 3 واحد انسولین.
در کل 1.5 قطعه + 3 پیک = 4/5 پیس انسولین.
اگر بیمار قصد دارد قبل از خوردن غذا ، انسولین کوتاهی نکند ، اما فوق العاده کوتاه Apidra ، NovoRapid یا Humalog تزریق کند چه باید کرد؟ به یاد می آوریم که دوزهای تخمینی آپیدرا و نووراپیدا دوز انسولین کوتاه هستند که ما محاسبه کرده ایم. هومالوگ قدرتمندترین است. مقدار مصرف آن باید فقط 0.4 دوز انسولین کوتاه باشد.
در صورت لزوم ، غذای شروع غذایی را از انسولین کوتاه به فوق العاده کوتاه تنظیم کنید:
لطفاً توجه داشته باشید: بیمار اشتهای شدیدی دارد (مرد ما! :)). برای ناهار ، او 128 گرم پروتئین می خورد - حدود 550 گرم غذاهای پروتئینی. به عنوان یک قاعده ، بیماران مبتلا به دیابت نوع 1 بسیار کمتر می خورند. بیایید برای ناهار بگوییم شما قصد دارید 200 گرم غذاهای پروتئینی مصرف کنید که حاوی 45 گرم پروتئین خالص است. و همچنین سالادی از سبزیجات سبز ، که در آن 12 گرم کربوهیدرات وجود دارد. در این حالت ، شما نیاز به تزریق بولوس مواد غذایی فقط 2.25 واحد انسولین کوتاه ، 1.5 واحد آپیدرا یا NovoRapida یا 1 واحد Humalog قبل از غذا دارید. برای صبحانه و شام ، دوزها حتی پایین تر خواهند بود. نتیجه گیری: حتما یاد بگیرید.
مطمئناً شروع دوزهای انسولین برای برخی از وعده های غذایی بسیار اندک است ، و برای بعضی دیگر - خیلی بزرگ. برای اینکه بدانید انسولین چگونه کار می کند ، باید 4 و 5 ساعت بعد از غذا قند خون را اندازه بگیرید.اگر زودتر اندازه گیری شود ، نتیجه دقیق نخواهد بود ، زیرا انسولین به فعالیت خود ادامه می دهد ، و وعده غذایی هنوز هضم می شود.
ما به طور عمدی از شروع غذاهای مصرفی در دوزهای انسولین دست کم گرفتیم. بنابراین بعید است که قند شما پس از یکی از وعده های غذایی به سطح قند خون کاهش یابد. با این وجود ، این مستثنا نیست. به خصوص اگر شما ایجاد کرده اید ، یعنی خالی شدن معده پس از خوردن غذا به دلیل نوروپاتی به تأخیر افتاده است. از طرف دیگر ، اگر چاقی دارید و به همین دلیل ، دوز انسولین سریع قبل از غذا خیلی بیشتر لازم است.
بنابراین ، در روز اول تزریق انسولین کوتاه یا ماوراء بنفش ، قند خود را قبل از غذا اندازه گیری می کنیم و بعد از هر وعده دوباره بعد از 2 ، 3 ، 4 و 5 ساعت بعد از آن را می خوریم. ما علاقه مندیم که چقدر قند بعد از غذا رشد کرده است. این افزایش می تواند مثبت یا منفی باشد. اگر منفی باشد ، دفعه بعد باید میزان انسولین را قبل از غذا کاهش دهید.
اگر شکر 2-3 ساعت بعد از غذا کمتر از قبل از غذا است ، مقدار انسولین را تغییر ندهید. زیرا در این مدت بدن هنوز نتوانسته است غذاهای کم کربوهیدرات را هضم و جذب کند. نتیجه نهایی 4-5 ساعت بعد از غذا است. نتیجه گیری در مورد آن. دوز را فقط در صورتی کاهش دهید که پس از 1-3 ساعت پس از خوردن غذا ، قندهای آن را زیر 3/3/8 میلی مول در لیتر قرار دهید.
فرض کنید بیمار ما نتایج زیر را دارد:
- 4-5 ساعت بعد از صبحانه - قند 3.9 میلی مول در لیتر افزایش یافته است ،
- 4-5 ساعت بعد از ناهار - به میزان 1.1 میلی مول در لیتر کاهش یافته است ،
- 4-5 ساعت بعد از شام - 1.4 میلیمول در لیتر افزایش یافته است.
دوز انسولین قبل از غذا صحیح در نظر گرفته می شود اگر بعد از 5 ساعت بعد از وعده غذایی ، قند از آنچه قبل از غذا بود بیشتر از 0.6 میلی مول در لیتر از هر جهت منحرف شود. بدیهی است که دوزهای شروع را از دست داده ایم اما انتظار می رفت این اتفاق بیفتد. این اثر کاملاً آشکار است که در مقایسه با تزریق قبل از ناهار و شام ، اثر تزریق انسولین سریع قبل از صبحانه را کاهش می دهد.
چه مقدار به تغییر دوز انسولین نیاز دارید؟ برای پیدا کردن ، اجازه دهید امتیازات اصلاح را محاسبه کنیم. در بیمار مبتلا به دیابت شدید ، که لوزالمعده آن به هیچ وجه انسولین تولید نمی کند ، در صورت داشتن وزن 64 کیلوگرم ، 1 واحد انسولین کوتاه قند خون را تقریبا 2.2 میلی مول در لیتر کاهش می دهد.
هرچه وزن بدن بیشتر باشد ، اثر انسولین ضعیف تر است. هرچه وزن بدن پایین بیاید ، 1 واحد انسولین قوی تر قند را کاهش می دهد.
برای به دست آوردن یک مقدار نشانگر برای وزن خود ، باید یک نسبت را تعیین کنید. به عنوان مثال ، برای شخصی که 80 کیلوگرم وزن دارد ، 2.2 میلی مول در لیتر 64 کیلوگرم / 80 کیلوگرم = 1.76 میلیمول در لیتر دریافت می کنید. برای کودک با وزن 32 کیلوگرم ، 2/2 میلی مول در لیتر * 64 کیلوگرم / 32 کیلوگرم = 4.4 میلیمول در لیتر بدست می آید.
وزن بیمار مبتلا به دیابت که در این مطالعه موردی به آن اشاره شده ، 64 کیلوگرم است. برای شروع ، فرض می کنیم که 1 واحد انسولین کوتاه قند خون خود را حدود 2.2 میلی مول در لیتر کاهش می دهد. همانطور که می دانیم بعد از صرف صبحانه و شام ، شکر او پرید و بعد از شام کم شد. بر این اساس ، شما باید دوز انسولین را قبل از صبحانه و شام و همچنین مقداری قبل از ناهار افزایش دهید. برای این کار ، تغییر قند را 2.2 میلی مول در لیتر تقسیم می کنیم و نتیجه را به 0.25 IU انسولین بالا یا پایین تقسیم می کنیم
اکنون براساس نتایج روز اول آزمایشات ، میزان دوز انسولین کوتاه قبل از غذا را تنظیم می کنیم. در عین حال ، سعی می کنیم مقدار پروتئین و کربوهیدرات خورده شده برای صبحانه ، ناهار و شام را یکسان نگه داریم.
روز بعد ، همان روال را تکرار کنید و سپس در صورت لزوم روش دیگر را تکرار کنید. هر روز انحرافات قند خون بعد از غذا کمتر خواهد شد. در پایان ، مقدار مناسب انسولین کوتاه قبل از هر وعده غذایی را پیدا خواهید کرد.
همانطور که مشاهده می کنید ، محاسبات پیچیده نیست. با کمک ماشین حساب ، هر بزرگسال می تواند آنها را اداره کند. مشکل این است که باید ارزش غذایی بخش هایی برای صبحانه ، ناهار و شام هر روز یکسان بماند. مواد غذایی و ظروف می توانند و باید تغییر کنند اما میزان کربوهیدرات ها و پروتئین ها باید هر روز یکسان باقی بمانند.مقیاس های آشپزخانه به رعایت این قانون کمک می کند.
اگر بعد از برخی از وعده های غذایی مدام احساس می کنید که پر نیستید ، می توانید مقدار پروتئین را افزایش دهید. همان مقدار افزایش پروتئین در روزهای بعدی نیز نیاز به مصرف دارد. در این حالت ، شما نمی توانید میزان کربوهیدرات ها را افزایش دهید! برای صبحانه بیش از 6 گرم کربوهیدرات ، 12 گرم برای ناهار و همین مقدار برای شام میل کنید. اگر نه بیشتر ، می توانید کربوهیدرات کمتری بخورید. پس از تغییر مقدار پروتئین در یکی از وعده های غذایی ، باید بررسی کنید که قند بعد از خوردن غذا چگونه تغییر می کند و دوباره دوز مطلوب انسولین را انتخاب می کنید.
یک نمونه دیگر از زندگی
بیمار مبتلا به دیابت نوع 1 ، سن 26 سال ، قد 168 سانتی متر ، وزن 64 کیلوگرم. قبل از خوردن غذا Biosulin R. را رعایت کنید.
در ساعت 7 بامداد شکر ناشتا 11.0 میلی مول در لیتر بود. صبحانه: لوبیای سبز 112 گرم ، تخم مرغ 1 عدد. کربوهیدرات ها فقط 4.9 گرم هستند. آنها قبل از صبحانه ، انسولین Biosulin R را با دوز 6 واحد تزریق کردند. پس از آن ، در 9 ساعت 35 دقیقه شکر 5.6 میلیمول در لیتر و سپس تا 12 ساعت به 10.0 میلی مول در لیتر افزایش یافت. مجبور شدم 5 واحد دیگر از همین انسولین تزریق کنم. سوال - چه اشتباهی کردید؟
Biosulin P یک انسولین کوتاه انسانی است. اگر قبل از وعده های غذایی رژیم غذایی کم کربوهیدرات برای تزریق را دنبال می کنید ، بهتر از انواع بسیار کوتاه انسولین است.
بیمار قند ناشتا 11.0 دارد. وی قصد دارد برای صبحانه نیش 112 گرم لوبیا و 1 عدد تخم مرغ بخورد. ما به جداول ارزش غذایی محصولات نگاه می کنیم. 100 گرم لوبیای سبز حاوی 2.0 گرم پروتئین و 3.6 گرم کربوهیدرات است. در 112 گرم ، این 2.24 گرم پروتئین و 4 گرم کربوهیدرات دارد. یک تخم مرغ حاوی تقریبا 12.7 گرم پروتئین و 0.7 گرم کربوهیدرات است. با هم ، صبحانه ما از پروتئین 2.24 + 12.7 = 15 گرم و کربوهیدرات 4 + 0.7 = 5 گرم تشکیل شده است.
با دانستن ارزش غذایی صبحانه ، مقدار اولیه انسولین کوتاه قبل از غذا را محاسبه می کنیم. این جمع است: بولوس تصحیح + مواد غذایی بزرگ. فرض می کنیم که با وزن بدن 64 کیلوگرم ، 1 U انسولین کوتاه قند خون را حدود 2.2 میلی مول در لیتر کاهش می دهد. قند طبیعی 5.2 میلیمول در لیتر است. بولوس تصحیح (11.0 - 5.2) / 2.2 = 2.6 واحد بدست می آید. قدم بعدی در نظر گرفتن یک غذای بزرگ است. از این فهرست می آموزیم که 1 واحد انسولین کوتاه حدود 8 گرم کربوهیدرات یا حدود 57 گرم پروتئین رژیم غذایی را در بر می گیرد. برای پروتئین ، ما به (15 گرم در 57 گرم) = 0.26 قطعه نیاز داریم. برای کربوهیدرات ها به 5 گرم در 8 گرم = 0.625 PIECES نیاز دارید.
مقدار تخمین انسولین تخمین زده شده در کل: 2.6 بولوس تصحیح IU + 0.26 IU در هر پروتئین + 0.625 IU برای کربوهیدرات ها = 3.5 IU.
و بیمار آن روز 6 واحد تزریق کرد. چرا قند افزایش یافته حتی اگر انسولین بیشتری از حد لازم تزریق شود؟ زیرا بیمار جوان است. افزایش دوز انسولین باعث آزاد شدن قابل توجه هورمونهای استرس به ویژه آدرنالین شد. در نتیجه این ، شکر پرش می کند. معلوم است اگر انسولین کمتری تزریق کنید ، قند افزایش نمی یابد بلکه کاهش می یابد. پارادوکس چنین است.
دوز کم و بیش دقیق انسولین کوتاه در وضعیتی که در بالا توضیح داده شد 3.5 واحد است. فرض کنید اکنون شما می توانید 3 یا 4 واحد تزریق کنید ، و تفاوت آن خیلی زیاد نخواهد بود. اما ما می خواهیم موجبات افزایش قند را از بین ببریم. اگر موفق به انجام این کار شوید ، دیگر نیازی به ضربات بزرگ اصلاحات نخواهید داشت. و کل ماده غذایی تقریباً 1 واحد از 0.25 پوند یونیت است.
بیایید بگوییم وجود دارد یک اصلاح اصلاح 1 PIECE 0.25 PIECES و یک غذای بزرگ از همان 1 PIECES ± 0.25 PIECES. در کل 2 واحد ± 0.5 واحد. بین دوزهای انسولین 3 و 4 واحد ، اختلاف زیاد نیست. اما بین دوزهای 1.5 PIECES و 2 PIECES ، اختلاف در میزان تأثیر قند خون قابل توجه خواهد بود. نتیجه گیری: شما باید یاد بگیرید. هیچ راهی بدون آن.
خلاصه. در دیابت شدید نوع 1 و دیابت نوع 2 پیشرفته ، ما یاد گرفته ایم که چگونه یک ماده غذایی و ماده اصلاح کننده را برای تزریق سریع انسولین قبل از غذا محاسبه کنیم. شما آموخته اید که ابتدا باید مقدار شروع انسولین را با توجه به ضرایب مرجع محاسبه کرده و سپس آنها را طبق شاخص های قند پس از غذا تنظیم کنید. اگر قند در 4-5 ساعت بعد از وعده غذایی بیش از 0.6 میلی مول در لیتر رشد کرده باشد - میزان مصرف انسولین قبل از غذا باید افزایش یابد. اگر به طور ناگهانی کاهش یابد - مقدار انسولین نیز باید کاهش یابد. هنگامی که قند طبیعی می شود ، قبل و بعد از غذا بیشتر از 0.6 میلی مول در لیتر تغییر نمی کند - دوز انسولین به درستی انتخاب شد.
دیابت نوع 2 یا دیابت خفیف نوع 1 LADA
فرض کنید دیابت نوع 2 دارید ، یک مورد خیلی پیشرفته نیست. شما رژیم کم کربوهیدرات را دنبال می کنید ، انسولین طولانی را در شب و صبح تزریق می کنید. دوزهای انسولین Lantus ، Levemir یا Protafan قبلاً به درستی انتخاب شده اند. به لطف این ، اگر یک وعده غذایی را رد کنید ، قند خون شما طبیعی است. اما بعد از خوردن غذا ، پرش می کند ، حتی اگر حداکثر دوز مجاز قرص ها را مصرف کنید. این بدان معنی است که تزریق انسولین کوتاه قبل از غذا لازم است. اگر برای انجام آنها خیلی تنبل باشید ، عوارض دیابت ایجاد می شود.
برای دیابت نوع 2 یا دیابت خفیف نوع 1 ، LADA ، ابتدا باید شب ها و صبح ها به لانتوس یا لومیر تزریق کنید. بیشتر بخوانید شاید تزریق طولانی مدت انسولین برای حفظ قند طبیعی کافی باشد. و تنها اگر قند بعد از غذا هنوز بالا می رود ، قبل از غذا هنوز سریع انسولین اضافه کنید.
لوزالمعده به تولید برخی انسولین ادامه می دهد و این همان چیزی است که وضعیت شما با بیماران مبتلا به دیابت شدید نوع 1 متفاوت است. ما نمی دانیم انسولین خود را برای خنک کردن قند بالا پس از خوردن غذا چقدر است ، اما چقدر باید با تزریق اضافه کنید. همچنین ، ما دقیقا نمی دانیم که حساسیت به انسولین ضعیف سلول ها (مقاومت به انسولین) به دلیل چاقی نیاز شما به انسولین را افزایش می دهد. در چنین شرایطی ، حدس زدن با دوز شروع انسولین کوتاه قبل از غذا کار ساده ای نیست. چگونه آن را به طور صحیح محاسبه کنیم تا هیچگونه قند خون وجود نداشته باشد؟ در زیر پاسخ مفصلی برای این سوال ارائه شده است.

قبل از تزریق ، لازم است انسولین را فقط به بیمارانی که مبتلا به دیابت نوع 2 هستند ، تحریک کنند ، تزریق کنند
این قابل درک است که شما کاملاً پیروی می کنید. همچنین باید برای خوردن صبحانه ، ناهار و شام هر روز به همان مقدار کربوهیدرات و پروتئین میل کنید. قبل و بعد از غذا به مدت 3-7 روز ، قند را رعایت کنید ، و سپس با استفاده از داده ها میزان شروع انسولین را قبل از غذا محاسبه کنید.
اگر پیش از خوردن انسولین به انسولین تزریق نشده اید ، چربی قند خون را بعد از صبحانه ، ناهار و شام افزایش دهید ، بلکه فقط قرص های معمول دیابت خود را مصرف کنید.
با دیابت نوع 1 ، هیچ قرص LADA از جمله Siofor به شما کمک نمی کند. آنها را نگیرید!
لازم است قند قبل از غذا اندازه گیری شود و بعد از هر وعده بعد از 2 ، 3 ، 4 و 5 ساعت. این کار را به مدت 3-7 روز پشت سر هم انجام دهید. نتایج اندازه گیری را ضبط کنید ، خاطرات خود را نگه دارید. این روزها باید روزانه 3 بار غذا بخورید ، میان وعده میل نکنید. غذاهای کم کربوهیدرات برای 4-5 ساعت اشباع می شوند. شما تمام وقت و بدون میان وعده کامل خواهید بود.
دوره مشاهده مقدماتی 3-7 روز است. هر روز به حداکثر افزایش قند بعد از صبحانه ، ناهار و شام علاقه مند هستید. به احتمال زیاد ، 3 ساعت بعد از غذا خواهد بود. اما هر بیمار مبتلا به دیابت متفاوت است. این می تواند بعد از 2 ساعت و بعد از 4 یا 5 ساعت باشد. شما باید قند را اندازه گیری کرده و رفتار آن را رعایت کنید.
برای هر روز ، بیشترین افزایش قند را بعد از صبحانه ، ناهار و شام بنویسید. به عنوان مثال ، چهارشنبه قبل از شام ، شکر 6.2 میلیمول در لیتر بود. بعد از خوردن غذا ، معلوم شد:
حداکثر مقدار آن 7.8 میلیمول در لیتر است. این افزایش 1.6 میلیمول در لیتر است. ما به آن احتیاج داریم ، آن را بنویسید. همین کار را برای صبحانه و شام نیز انجام دهید. هر روز باید حدود 15 بار قند را با گلوکومتر اندازه گیری کنید. از این امر نمی توان جلوگیری کرد. اما این امیدواری وجود دارد که قبل از برخی وعده های غذایی نیازی به تزریق انسولین سریع نخواهید داشت. با توجه به نتایج دوره مشاهده ، تقریباً جدول زیر را خواهید داشت:
در بین تمام سودهای روزانه ، به دنبال حداقل ارزش ها باشید. آنها قبل از هر وعده میزان انسولین را محاسبه می کنند. ما حداقل اعداد را مصرف می کنیم تا دوزهای ابتدایی کم باشد و بنابراین در مقابل هیپوگلیسمی بیمه می شویم.
بیمار دیابت نوع 2 ، که نتایج آن در جدول نشان داده شده است ، نیاز به تزریق انسولین سریع فقط قبل از صبحانه و شام ، اما قبل از شام ندارد. زیرا بعد از شام قند او رشد نمی کند.این به دلیل رژیم کم کربوهیدرات ، میزان مصرف و حتی فعالیت بدنی در وسط روز است. بگذارید یادآوری کنم که اگر یاد بگیرید ، این امكان را دارد كه قبل از غذا از تزریق انسولین خودداری كنید.
فرض کنید با توجه به نتایج مشاهدات شکر در طول هفته ، اینگونه نتیجه گرفت:
- حداقل افزایش قند بعد از صبحانه: 5.9 میلی مول در لیتر ،
- حداقل افزایش شکر بعد از شام: 0.95 میلی مول در لیتر ،
- حداقل افزایش قند بعد از شام: 4.7 میلیمول در لیتر.
در ابتدا ، ما به دقت پیشنهاد می كنیم كه 1 U انسولین كاهش یابد ، قند خون را در بیمار مبتلا به دیابت نوع 2 كه چاق است به اندازه 5/5 میلی مول در لیتر ، كاهش می دهد. این بسیار زیاد است ، اما ما به طور خاص دوز اولیه انسولین را برای محافظت از بیمار در برابر هیپوگلیسمی دست کم می گیریم. برای دریافت دوز اولیه انسولین قبل از غذا ، حداقل مقدار افزایش قند را با این شکل تقسیم کنید. نتیجه را به 0.25 PIECES بالا یا پایین می رسیم.
ما تأکید می کنیم که در مورد انسولین کوتاه انسانی صحبت می کنیم - Actrapid NM ، Humulin Regular ، Insuman Rapid GT ، Biosulin R و دیگران. اگر یک بیمار مبتلا به دیابت قبل از وعده های غذایی ، Apidra یا NovoRapid را خرد کند ، باید دوز محاسبه شده را با 0.66 ضرب کند ، و اگر Humalog - با 0.4 ضرب شود.
ما شروع به تزریق دوزهای اولیه انسولین کوتاه 40-45 دقیقه قبل از غذا ، اولتراستورت - 15-25 دقیقه می کنیم. برای انجام تزریق با دقت 0.25 ED ، باید یاد بگیرید. در تالارهای اینترنتی به زبان روسی و خارجی ، بیماران مبتلا به دیابت تأیید می کنند که انسولین رقیق کوتاه و فوق العاده کوتاه به طور عادی عمل می کند. ما به اندازه گیری قند 2 ، 3 ، 4 و 5 ساعت پس از غذا ادامه می دهیم تا بدانیم انسولین درمانی چگونه کار می کند.
اگر بعد از یکی از وعده های غذایی بعد از 4-5 ساعت (نه بعد از 2-3 ساعت!) قند هنوز بیش از 0.6 میلی مول در لیتر افزایش یافته است - دوز انسولین قبل از این وعده غذایی در روز بعد می توان سعی کرد که افزایش یابد 0.25 واحد ، 0.5 واحد یا حتی 1 واحد. بیماران مبتلا به دیابت نوع 2 با چاقی بسیار شدید (بیش از 40 کیلوگرم وزن اضافی) ممکن است نیاز به افزایش دوز انسولین قبل از غذا با افزایش 2 واحد داشته باشند. اما برای هر کس دیگری ، این مملو از هیپوگلیسمی شدید است. اگر به طور ناگهانی قند شما بعد از غذا بیشتر از 0.6 میلی مول در لیتر از قبل از غذا باشد ، به این معنی است که شما باید قبل از این وعده غذایی مقدار انسولین را کاهش دهید.
روش فوق برای تنظیم دوزهای انسولین قبل از غذا باید تکرار شود تا زمانی که قند به طور پایدار تقریباً مانند قبل از غذا بعد از 4-5 ساعت بعد از غذا باقی بماند. هر روز بیشتر و بیشتر میزان انسولین را مشخص می کنید. به همین دلیل ، قند پس از خوردن غذا به حالت عادی نزدیک تر خواهد شد. نباید بیش از 0.6 میلی مول در لیتر از بالا یا پایین نوسان کند. پیشنهاد می شود برای کنترل دیابت پیروی کنید.
سعی کنید هر روز به همان مقدار پروتئین و کربوهیدرات برای صبحانه ، ناهار و شام میل کنید. اگر در هر وعده غذایی می خواهید میزان پروتئین غذایی را تغییر دهید ، باید روش محاسبه و سپس تنظیم دوز انسولین قبل از این غذا تکرار شود. به یاد بیاورید که مقدار کربوهیدرات قابل تغییر نیست ، باید کم باقی بماند ، زیرا رژیم غذایی کم کربوهیدرات نامیده می شود.
چگونه می توان چند دقیقه قبل از خوردن انسولین تزریق کرد
چگونه دقیقاً چند دقیقه قبل از غذا که دقیقاً باید انسولین سریع تزریق کنید مشخص کنیم؟ این می تواند با انجام یک آزمایش انجام شود ، که در زیر توضیح داده شده است. آزمایش فقط درصورتی که یک بیمار مبتلا به دیابت شروع به انجام آن کند وقتی قند نزدیک به طبیعی داشته باشد ، نتیجه قابل اعتماد می دهد. این بدان معنی است که قند خون حداقل 3 ساعت قبل از 6/7 میلی مول در لیتر باقی مانده است.
45 دقیقه قبل از برنامه ریزی برای نشستن برای غذا خوردن ، انسولین سریع (کوتاه) تزریق کنید. قند را با یک گلوکومتر 25 ، 30 ، 35 ، 40 ، 45 دقیقه پس از تزریق اندازه گیری کنید. به محض اینکه 0.3 میلی مول در لیتر کاهش یافت - زمان آن است که شروع به خوردن کنید.اگر این اتفاق بعد از 25 دقیقه رخ داد - پس نمی توانید آن را اندازه گیری کنید ، اما به سرعت شروع به خوردن کنید تا هیچگونه قند خون وجود نداشته باشد. اگر بعد از 45 دقیقه قند شما در همان سطح باقی مانده است - شروع وعده غذایی را به تعویق بیندازید. اندازه گیری قند خود را هر 5 دقیقه ادامه دهید تا ببینید که شروع به ریزش کرده است.
اگر قبل از غذا انسولین فوق العاده کوتاه Humalog ، NovoRapid یا Apidra تزریق کنید ، باید بعد از 10 دقیقه و نه بعد از 25 دقیقه اندازه گیری قند را شروع کنید.
این یک روش آسان و دقیق برای تعیین چند دقیقه قبل از غذا برای تزریق انسولین است. اگر دوز انسولین سریع قبل از غذا 50٪ یا بیشتر تغییر کند ، آزمایش باید تکرار شود. از آنجا که هرچه دوز انسولین بزرگتر باشد ، زودتر شروع به عمل می کند. اگر قند خون شروع شده شما بالاتر از 7.6 میلی مول در لیتر باشد ، نتیجه دیگر قابل اعتماد نخواهد بود. آزمایش را به تعویق بیاندازید تا زمانی که قند خود را به حالت عادی نزدیک نکنید. قبل از این ، فرض کنید که باید 45 دقیقه قبل از غذا انسولین کوتاه تزریق کنید.
فرض کنید یک آزمایش نشان می دهد که شما باید 40 دقیقه قبل از غذا انسولین تزریق کنید. اگر دیر یا زود شروع به خوردن کنید چه اتفاقی می افتد؟ اگر 5 دقیقه زودتر یا دیرتر غذا بخورید ، تفاوت چندانی نخواهد داشت. اگر 10 دقیقه زودتر از حد ضروری شروع به خوردن کنید ، در طی وعده غذایی قند شما بالا می رود ، اما بعداً ، به احتمال زیاد ، به حالت عادی فرو می رود. همچنین اگر به ندرت اشتباه کنید ، این ترسناک نیست. اما اگر قند خون به طور مرتب در طول و بعد از غذا زیاد شود ، احتمال اینکه از عوارض دیابت از نزدیک مطلع شوید ، خطر دارد.
اگر 15 یا 20 دقیقه زودتر از حد ضروری شروع به خوردن کنید ، آنگاه قند خون بسیار بالا می رود ، مثلاً تا 10.0 میلی مول در لیتر. در این شرایط بدن شما در برابر انسولین سریع تزریق شده تا حدی مقاوم خواهد شد. این بدان معنی است که دوز معمول آن برای کاهش قند کافی نخواهد بود. بدون دوز اضافی انسولین ، قند برای مدت طولانی بالا باقی می ماند. این یک وضعیت خطرناک از نظر ایجاد عوارض دیابت است.
چه اتفاقی می افتد اگر بعد از تزریق انسولین سریع ، 10-15 دقیقه دیرتر از حد لازم شروع به خوردن کنید؟ در این شرایط ، شما برای مشکل گدایی می کنید. از این گذشته ، ما به هیچ وجه کربوهیدرات سریع نمی خوریم. بدن باید ابتدا پروتئین ها را هضم کرده و سپس برخی از آنها را به گلوکز تبدیل کند. این یک روند آهسته است. حتی یک تاخیر 10 دقیقه ای می تواند منجر به افت قند بیش از حد شود ، و جذب یک وعده غذایی کم کربوهیدرات کمکی به برگرداندن آن به حالت عادی نخواهد کرد. خطر هیپوگلیسمی قابل توجه است.
به طور کلی توصیه می شود 45 دقیقه قبل از غذا انسولین کوتاه انسان تزریق شود ، و اولتراسورت - 15-25 دقیقه. با این وجود ، توصیه می شود که تنبل نشوید ، بلکه زمان مناسب تزریق فرد را تعیین کنید. ما در بالا توضیح دادیم که چگونه این کار را انجام دهید و چه مزایایی به دست خواهید آورد. به خصوص اگر رژیم کم کربوهیدرات را دنبال کنید. ما اصول را تکرار می کنیم: نوارهای آزمایشی را برای کنتور صرفه جویی نکنید تا مجبور نشوید در درمان عوارض دیابت شکسته شوید.
آیا باید همیشه همزمان غذا بخورم؟
قبل از اختراع انواع کوتاه و اولتراستورتول انسولین ، بیماران مبتلا به دیابت مجبور بودند همیشه به طور همزمان مصرف کنند. بسیار ناخوشایند بود و نتایج درمانی بد بود. اکنون بعد از خوردن غذا با انسولین کوتاه یا فوق کوتاه ، افزایش قند را جبران می کنیم. این باعث می شود هنگام میل ، غذا بخورید. فقط لازم است قبل از نشستن برای غذا خوردن ، به موقع تزریق انسولین انجام دهید.
اگر قبل از غذا انسولین تزریق می کنید ، بیشتر از هر 4-5 ساعت یک بار مصرف نکنید.
اگر قبل از غذا تزریق انسولین را فراموش کردید چه باید کرد؟
ممکن است اتفاق بیفتد که فراموش می کنید وقتی یک غذای تازه سرو می شود و یا قبلاً شروع به خوردن غذا کرده اید ، یک انسولین کوتاه بنوشید و در مورد آن فکر کنید. در صورت بروز چنین شرایط اضطراری ، توصیه می شود انسولین فوق العاده کوتاه با خود داشته باشید ، علاوه بر این هومالوگ که سریعترین آن است.اگر قبلاً غذا را شروع کرده اید یا قبل از شروع وعده غذایی ، بیش از 15 دقیقه باقی نمانده است - از تزریق Humaloga استفاده کنید. به یاد داشته باشید که 2.5 برابر انسولین کوتاه معمولی قوی تر است. بنابراین ، دوز هومالوگ باید 0.4 از دوز معمول انسولین کوتاه شما باشد. ضریب 0.4 باید بصورت جداگانه روشن شود.
تزریق انسولین برای غذا در رستوران و هواپیما
در رستوران ها ، هتل ها و هواپیما ها غذا طبق برنامه آنها سرو می شود ، نه شما. و معمولاً این اتفاق دیرتر از آنچه كه توسط كاركنان نگهداری یا جزوات تبلیغاتی وعده داده شده اتفاق می افتد. افرادی که دیابت ندارند ، وقتی نیاز به گرسنگی بنشینند اذیت می شوند و منتظر می مانند هیچ کس نمی داند چقدر زمان است. اما اگر قبلاً تزریق انسولین سریع مصرف کرده اید ، این انتظار نه تنها آزار دهنده است ، بلکه می تواند خطرناک نیز باشد ، زیرا خطر هیپوگلیسمی (قند کم) وجود دارد.
در چنین شرایطی می توان نه انسولین کوتاه بلکه به ultrashort تزریق کرد. وقتی می بینید که پیشخدمت در خدمت اولین دوره یا اشتها آور است ، آن را تزریق کنید. اگر انتظار تأخیر در دوره اصلی را دارید ، دوز انسولین ultrashort را به دو نیمه تقسیم کنید. نیمه اول را بلافاصله رانندگی کنید ، و دوم - وقتی می بینید که پیشخدمت دوره اصلی را طی می کند. ممکن است قند به طور خلاصه افزایش یابد ، اما شما برای جلوگیری از هیپوگلیسمی تضمین شده اید ، حتی اگر غذا با تأخیر سرو شود. اگر سفارش وعده های غذایی کم کربوهیدرات سفارش داده و آنها را آهسته میل کنید ، حتی می توانید از افزایش موقت قند خودداری کنید.
غذای "دیابتی" را روی هواپیما سفارش ندهید یا نخورید! این همیشه مواد غذایی غنی از کربوهیدرات ها است ، حتی ممکن است از غذای معمولی هواپیما برای ما مضر باشد. اگر شرکت هواپیمایی گزینه ای را ارائه می دهد ، غذاهای دریایی را سفارش دهید. اگر به هیچ وجه تغذیه ای در هواپیما انجام نشود ، حتی بهتر است ، زیرا وسوسه های کمتری برای انحراف از رژیم وجود دارد. اگر فقط مهمانداران پرواز ، مسافران را با آب آب کنند و ما غذای سالم خود را از محصولات مجاز برای دیابت تهیه خواهیم کرد.
هشدار دهنده اگر شما ایجاد کرده اید ، یعنی تخلیه معده را به تأخیر انداخته اید پس از غذا خوردن ، هرگز از انسولین اولتراورتورت استفاده نکنید ، بلکه همیشه فقط کوتاه باشد. اگر غذا در معده شما ماندگار باشد ، انسولین فوق العاده کوتاه همیشه سریعتر از حد لازم عمل می کند. ما همچنین به یاد می آوریم که انواع اولتراورتورت انسولین نسبت به روشهای کوتاه قوی تر هستند و بنابراین مقدار مصرف آنها باید 1.5 تا 5/5 برابر کمتر باشد.
قند بالا را با انسولین عادی کنید
مهم نیست که چقدر با دقت سعی می کنید بیماری را کنترل کنید ، عملکرد یا ، بعضی اوقات ، قند هنوز می پرید. دلایل مختلفی برای این امر وجود دارد:
- بیماریهای عفونی
- استرس احساسی حاد
- محاسبات نادرست وعده های کربوهیدرات های غذایی و پروتئین ها ،
- خطاها در دوز انسولین.
اگر دیابت در سلولهای بتا نوع 2 لوزالمعده شما همچنان به تولید انسولین ادامه می یابد ، بنابراین قند زیاد به خودی خود می تواند طی چند ساعت پایین بیاید. با این وجود ، اگر مبتلا به دیابت شدید نوع 1 هستید و تولید انسولین در بدن به صفر کاهش یافته است ، برای خاموش شدن پرش قند به یک انسولین کوتاه از انسولین کوتاه یا فوق کوتاه احتیاج دارید. همچنین اگر دیابت نوع 2 و مقاومت به انسولین زیاد دارید ، یعنی میزان حساسیت سلولها به عمل انسولین کاهش می یابد ، همچنین باید میزان تزریق قند را با تزریق انسولین کاهش دهید.
دوز انسولین سریع که برای عادی سازی قند بالا لازم است ، یک بولوس اصلاح کننده نامیده می شود. این مربوط به وعده های غذایی نیست. بولوس مواد غذایی یک دوز انسولین قبل از غذا است ، که لازم است تا هنگام جذب مواد غذایی قند خون بالا نیاید. اگر شکر پرش کرده است و شما باید یک بولوس اصلاح کننده را معرفی کنید ، برای این بهتر است از یکی از انواع بسیار کوتاه انسولین استفاده کنید ، زیرا آنها سریعتر از کوتاه عمل می کنند.
در عین حال ، اگر مشاهده می کنید ، توصیه می شود از انسولین کوتاه به جای اولترازورت به عنوان یک ماده غذایی استفاده کنید.تعداد کمی از بیماران دیابتی قبل از غذا هر روز آماده استفاده از انسولین کوتاه مدت هستند ، در حالی که انسولین فوق العاده کوتاه مدت را برای موارد خاص آماده می کند. اگر هنوز این کار را انجام می دهید ، این را بخاطر بسپار که انواع اولتراورتورت انسولین بسیار قوی تر از نمونه های کوتاه هستند. Humalog تقریبا 2.5 برابر قوی تر است ، در حالی که NovoRapid و Apidra 1.5-2 برابر قوی تر هستند.
برای آمادگی استفاده از انسولین سریع به عنوان یک بولوس اصلاحی هنگام پرش شکر ، باید دقیقاً بدانید که چگونه 1 PIECE از این انسولین قند شما را کاهش می دهد. برای انجام این کار ، توصیه می شود آزمایش را از قبل انجام دهید ، که در زیر توضیح داده شده است.
چگونه بفهمیم دقیقا چه مقدار 1 واحد انسولین قند را کاهش می دهد
برای اینکه دقیقاً بدانید که چه مقدار 0.5 U یا 1 U انسولین کوتاه یا فوق العاده کوتاه قند شما را کاهش می دهد ، باید آزمایش کنید. متأسفانه ، این آزمایش نیاز به پرش ناهار بعضی از روزها دارد. اما نیازی نیست که اغلب انجام شود ، یک بار کافی است ، و سپس می توانید هر چند سال یکبار آن را تکرار کنید. ماهیت آزمایش به تفصیل در زیر شرح داده شده است ، همچنین اطلاعاتی که می توان از آن بدست آورد.
صبر کنید تا روز قبل از اینکه قند شما حداقل 1.1 میلی مول در لیتر از هدف خود پرش کند. به منظور استفاده از این آزمایش ، افزایش قند در صبح روی معده خالی مناسب نیست ، زیرا نتایج تحریف می کنند. شکر باید زودتر از 5 ساعت بعد از صبحانه زیاد شود. این امر به گونه ای ضروری است که دوز انسولین سریع قبل از صبحانه ، عملکرد خود را به پایان رسانده است همچنین ، اطمینان حاصل کنید که امروز صبح تزریق معمول انسولین طولانی را مصرف می کنید.
آزمایش این است که شما ناهار و یک شات از انسولین سریع را قبل از صرف شام ، که به عنوان یک ماده غذایی مفید است ، رد می کنید. در عوض ، شما یک انسولین سریع ، یک بولوس اصلاح کننده تزریق می کنید و می بینید که چگونه قند شما را کاهش می دهد. تزریق انسولین به میزان کم و بیش درست صحیح برای کاهش قند بسیار مهم است - نه خیلی زیاد برای جلوگیری از هیپوگلیسمی. جدول زیر در این زمینه به شما کمک می کند.
چگونه 1 واحد انسولین سریع بسته به میزان مصرف روزانه انسولین طولانی مدت ، قند خون را تقریباً کاهش می دهد
| مقدار کل روزانه لانتوس ، لومیر یا پروتستان است | چه مقدار قند می تواند 1 واحد NovoRapida یا Apidra ، mmol / l باشد | چه مقدار قند می تواند 0.25 (.) ED Humaloga ، mmol / l را کاهش دهد | چگونه قند می تواند 1 IU انسولین کوتاه ، میلی مول در لیتر را کاهش دهد |
|---|---|---|---|
| 2 واحد | 17,8 | 5,6 | 8,9 |
| 3 واحد | 13,3 | 4,1 | 6,7 |
| 4 واحد | 8,9 | 2,8 | 4,5 |
| 5 واحد | 7,1 | 2,3 | 3,6 |
| 6 واحد | 5,9 | 1,9 | 3 |
| 7 واحد | 5,0 | 1,6 | 2,5 |
| 8 واحد | 4,4 | 1,4 | 2,2 |
| 10 واحد | 3,6 | 1,1 | 1,8 |
| 13 واحد | 2,7 | 0,9 | 1,4 |
| 16 واحد | 2,2 | 0,8 | 1,1 |
| 20 واحد | 1,7 | 0,5 | 0,9 |
| 25 واحد | 1,4 | 0,5 | 0,9 |
یادداشت های جدول:
- تمام مقادیر داده شده تقریبی هستند و فقط برای اولین تزریق "تجربی" انسولین سریع در نظر گرفته شده اند. با انجام یک آزمایش ، اعداد دقیق استفاده روزانه خود را از طریق خودتان پیدا کنید.
- نکته اصلی این است که برای اولین بار به انسولین بیش از حد سریع تزریق نشود ، برای جلوگیری از هیپوگلیسمی.
- هومالوژن یک انسولین بسیار قدرتمند است. مطمئناً مجبور است به صورت رقیق زده شود. در هر صورت ، یاد بگیرید.
پیشنهاد می شود از رژیم کم کربوهیدرات پیروی کنید و دوزهای متوسط انسولین طولانی را تزریق کنید. منظور من - شما فقط انسولین طولانی برای حفظ قند ناشتا خود استفاده می کنید. بار دیگر ، ما به بیماران دیابتی توصیه می کنیم که از انسولین طولانی مدت استفاده نکنند تا از تأثیر انواع سریع انسولین برای عادی سازی قند پس از خوردن غذا تقلید کنند. مقاله را بخوانید "" توصیه هایی را که در آن بیان شده است دنبال کنید.
بیایید یک مثال عملی بزنیم. فرض کنید روزانه 9 واحد انسولین طولانی تزریق کرده اید و از NovoRapid به عنوان انسولین سریع استفاده می کنید. در جدول داده های مربوط به دوز انسولین طولانی از 8 واحد و 10 واحد داریم ، اما برای 9 واحد نیست. در این حالت ، میانگین را پیدا می کنیم و از آن به عنوان یک فرض شروع استفاده می کنیم. (4/4 mmol / L + 3.6 mmol / L) / 2 = 4.0 mmol / L را حساب کنید. شکر شما قبل از شام معادل 9/9 میلی مول در لیتر و سطح هدف 5/0 میلی مول در لیتر بود. به نظر می رسد که قند با 4.7 میلی مول در لیتر از هنجار تجاوز می کند.برای کاهش قند به حالت عادی ، چند واحد NovoRapid نیاز به تزریق دارد؟ برای پیدا کردن ، محاسبه 4.7 mmol / L / 4.0 mmol / L = 1.25 IU انسولین.
بنابراین ، ما 1.25 واحد NovoRapida را تزریق می کنیم ، از ناهار پرش می کنیم و بر این اساس ، قبل از ناهار یک غذای بزرگ را تزریق می کنیم. قند خون را بعد از 2 ، 3 ، 4 ، 5 و 6 ساعت پس از تزریق بولوس اصلاح اندازه گیری می کنیم. ما به یک سنجش علاقه مندیم که کمترین نتیجه را نشان دهد. این اطلاعات مهم را ارائه می دهد:
- با چه میزان میلی مول در لیتر NovoRapid چربی خون شما را کاهش می دهد ،
- تزریق چه مدت طول می کشد
برای بیشتر بیماران ، تزریق سریع انسولین طی 6 ساعت آینده کاملاً متوقف می شود. اگر بعد از 4 یا 5 ساعت کمترین قند را داشته باشید ، بدین معنی است که این انسولین به صورت جداگانه روی شما اثر می گذارد.
فرض کنید با توجه به نتایج اندازه گیری ، معلوم شد که قند خون شما 5 ساعت پس از تزریق NovoRapida از 1.25 IU از 9.7 میلی مول در لیتر به 4.5 میلی مول در لیتر کاهش یافته است و پس از 6 ساعت حتی پایین نمی آید. بنابراین ، ما یاد گرفتیم که 1.25 واحد از NovoRapid قند خود را 5.2 میلی مول در لیتر کاهش داده است. بنابراین ، 1 واحد از این انسولین قند شما را با (5.2 میلی مول در لیتر / 1.25) = 4/16 میلی مول در لیتر کاهش می دهد. این یک مقدار مهم فردی به نام فاکتور حساسیت به انسولین است. برای کم کردن قند زیاد ، هنگامی که نیاز به محاسبه یک دوز دارید از آن استفاده کنید.
ضریب حساسیت به انسولین در صبح ، بعد از ظهر و عصر متفاوت است. چندین آزمایش را در ساعات مختلف روز انجام دهید.
نحوه خاموش کردن قند بالا با تزریق انسولین
بنابراین ، شما یک آزمایش انجام داده اید و دقیقاً مشخص کرده اید که چگونه 1 واحد انسولین کوتاه یا ultrashort قند خون شما را کاهش می دهد. حال می توانید از این انسولین به عنوان یک بولوس اصلاح کننده استفاده کنید ، یعنی برای خاموش کردن قند در صورت پرش. طی چند ساعت پس از تزریق مقدار دقیق انسولین سریع ، قند شما به حالت عادی باز می گردد.
نحوه عادی سازی قند در صبح بر روی معده خالی
اگر قند صبحگاهی روی معده خالی زیاد باشد ، پایین آمدن آن به حالت عادی دشوار است. این مشکل را پدیده طلوع صبح می گویند. در بعضی از بیماران مبتلا به دیابت ، حساسیت به انسولین را به شدت کاهش می دهد ، در برخی دیگر کمتر است. ممکن است متوجه شوید که صبح ، انسولین سریع قند خون را کمتر از بعد از ظهر یا عصر کاهش می دهد. بنابراین ، دوز وی برای بهبودی در صبح باید 20٪ ، 33٪ یا حتی بیشتر افزایش یابد. در مورد این موضوع با پزشک خود صحبت کنید. ٪٪ دقیق فقط با آزمایش و خطا قابل تعیین است. بقیه روز ، انسولین باید طبق معمول کار کند.
اگر غالباً صبح صبح با معده خالی مشکل قند خون زیاد دارید ، مطالعه کنید "" توصیه های ذکر شده در آنجا را دنبال کنید.
اگر قند بالای 11 میلی مول در لیتر افزایش یابد چه کاری انجام دهید
اگر قند بالای 11 میلی مول در لیتر افزایش یابد ، در بیمار مبتلا به دیابت ، حساسیت سلولها به عملکرد انسولین ممکن است بیشتر کاهش یابد. در نتیجه ، تزریقات از حد معمول بدتر می شوند. اگر قند به 13 میلی مول در لیتر و بالاتر برسد ، این اثر به ویژه تلفظ می شود. در افرادی که به دقت عمل می کنند یا ، چنین قند زیاد بسیار نادر است.
اگر هنوز چنین ناراحتی دارید ، طبق معمول ابتدا انسولین سریع را به عنوان یک بولوس اصلاح وارد کنید. دوز آن را مطابق روشی که در بالا توضیح داده شده است محاسبه کنید. فرض بر این است که شما قبلاً فهمیدید که دقیقاً چقدر 1 واحد انسولین قند شما را کاهش می دهد. 5 ساعت صبر کنید ، سپس قند خود را با یک گلوکومتر اندازه بگیرید و روش را تکرار کنید. از اولین بار ، بعید است قند به حالت عادی فرو رود ، اما از بار دوم ، به احتمال زیاد ، بله. به دنبال این دلیل باشید که قند شما اینقدر بالا گرفت و با آن مقابله کنید. اگر طبق توصیه های سایت ما دیابت خود را درمان می کنید ، این اصلاً نباید اتفاق بیفتد. هر یک از این موارد باید به طور کامل بررسی شود.
بیماریهای عفونی و کنترل دیابت
بعد از خواندن مقاله ، شما یاد گرفتید که چگونه دوزهای انسولین کوتاه و اولتراسورت را برای تزریق قبل از غذا و همچنین نحوه عادی سازی قند در صورت افزایش محاسبه کنید. متن مثالهای مفیدی از محاسبه دوز سریع انسولین را ارائه می دهد. قوانین مربوط به بیماران دیابت نوع 1 و دیابت نوع 2 متفاوت است ، بنابراین نمونه ها متفاوت است. سعی کردیم مثالها را تا حد امکان روشن کنیم. اگر چیزی مشخص نیست - در نظرات سؤال کنید ، و سرپرست سایت به سرعت به آنها پاسخ خواهد داد.
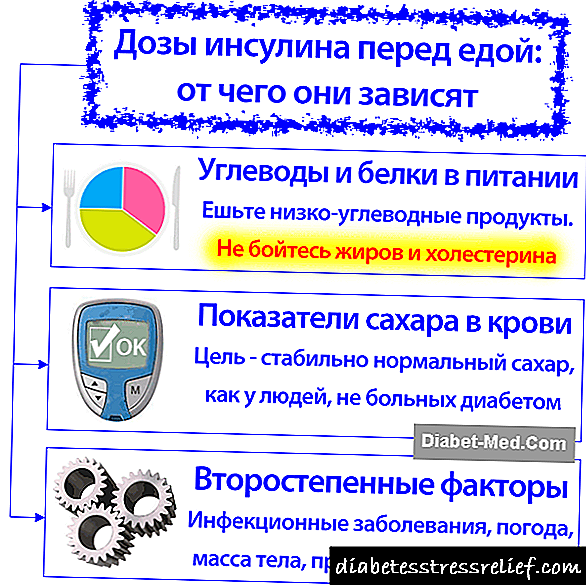
- - روش اصلی درمان (کنترل) دیابت نوع 1 و نوع 2.
- اگر رژیم غذایی کم کربوهیدرات را دنبال می کنید ، مقدار کافی انسولین لازم است. پس از جابجایی از رژیم "متعادل" یا کم کالری ، آنها 2-7 برابر کاهش می یابد.
- در دیابت نوع 2 ، آنها با تزریق انسولین طولانی لانتوس یا لومیر در شب و صبح شروع می شوند. در صورت لزوم تزریق انسولین سریع قبل از غذا بعداً اضافه می شود.
- در بیماران مبتلا به دیابت نوع 2 ، به خصوص آهسته دویدن ، به جای تزریق انسولین قند را عادی می کند. تربیت بدنی فقط در 5٪ موارد شدید پیشرفته کمک نمی کند. در 95٪ باقیمانده ، به شما اجازه می دهد قبل از غذا از تزریق انسولین خودداری کنید.
- اگر به رژیم کم کربوهیدرات پایبند هستید ، پس از غذا بهتر است انسولین کوتاه انسان تزریق شود - Actrapid NM ، Humulin Regular، Insuman Rapid GT، Biosulin R.
- انواع اولتراستورت انسولین - Humalog ، Apidra ، NovoRapid - برای خوردن غذا بدتر هستند زیرا خیلی سریع عمل می کنند و باعث پرش قند می شوند.
- تزریق انسولین طولانی در شب و صبح ، انسولین کوتاه قبل از غذا ، بهینه است و برای مواردی که نیاز به سرعت پایین قند زیاد دارید ، هنوز هم Humalog فوق العاده کوتاه نگه دارید.
- عامل حساسیت به انسولین این است که 1 واحد انسولین قند خون شما را کاهش می دهد.
- ضریب کربوهیدرات - چه مقدار کربوهیدرات رژیم غذایی 1 واحد انسولین را در بر می گیرد.
- ضریب حساسیت به انسولین و ضرایب کربوهیدرات که می توانید در کتاب ها و اینترنت بیابید دقیق نیست. هر بیمار دیابتی خاص خود را دارد. آنها را از طریق آزمایش نصب کنید. صبح ، ناهار و عصر شب فرق می کنند.
- قبل از غذا سعی نکنید تزریق انسولین سریع را با تزریق دوزهای زیاد انسولین طولانی جایگزین کنید!
- دوزهای انسولین کوتاه و ultrashort را اشتباه نگیرید. انواع اولتراستورت انسولین 1.5-2.5 برابر قوی تر از انواع کوتاه است ، بنابراین دوزهای آنها باید کمتر باشد.
- یاد بگیرید بررسی کنید که انسولین رقیق کوتاه و اولتراشورت روی شما چه تأثیر دارد.
- آنها را بیاموزید و پیروی کنید.
بنابراین ، شما فهمیدید که چگونه دوز انسولین کوتاه و ultrashort برای تزریق در شرایط مختلف را محاسبه کنید. با تشکر از این ، شما این فرصت را دارید که قند خود را کاملاً طبیعی نگه دارید ، مانند افراد سالم. با این حال ، دانش در مورد درمان های دیابت برای تزریق انسولین ، نیاز به پیروی از بین نمی برد. اگر رژیم غذایی دیابتی با کربوهیدراتهای زیاد بارگذاری شود ، هیچ محاسبه ای از دوزهای انسولین آن را از افزایش قند ، ایجاد عوارض حاد و عروقی نجات نمی دهد.
همچنین عوامل ثانویه نیز وجود دارند که قند را در بیماران دیابتی تأثیر می گذارد. اینها بیماریهای عفونی ، موقعیتهای استرس زا ، آب و هوا ، تغییر فصلها ، مصرف داروها به ویژه داروهای هورمونی است. در زنان ، همچنین مراحل چرخه قاعدگی ، بارداری ، یائسگی. شما از قبل می دانید که چگونه بسته به رژیم غذایی و مقادیر قند ، میزان انسولین را تغییر دهید. قدم بعدی یادگیری نحوه ایجاد ویرایش با در نظر گرفتن عوامل ثانویه است. جزئیات را در مقاله "" بخوانید. این یک افزودنی ضروری برای مطالبی است که شما از آن عبور کردید.
بعضی اوقات افراد دیابتی وقتی انسولین قند را کاهش نمی دهند با این پدیده روبرو می شوند. دلایل بسیار متفاوت هستند - دوز اشتباه ، ذخیره دارو ، مصرف بیش از حد مزمن (اثر Somoji). لازم است با جزئیات بفهمید که چرا هورمون کمکی نمی کند ، زیرا با رشد کم انسولین امکان پذیر است.
انسولین و معنی آن
همانطور که گفته شد ، هیچ فرآیندی در بدن انسان به طور معمول بدون انسولین پیش نمی رود. او به طور جدی در تجزیه پروتئین ها و چربی ها دخیل است. اما ، قطعاً ، کارکرد اصلی کنترل سطح گلوکز خون است. اگر سطح قند شکسته شود ، متابولیسم انرژی با نسبت طبیعی در بدن رخ نخواهد داد.
انسولین در بدن سالم و دارای عملکرد طبیعی در چنین مقادیر موجود است:
- در کودکان ، از 3.0 تا 20 میکرومول در میلی لیتر ،
- در بزرگسالان ، از 3.0 تا 25 میکرومول در میلی لیتر.
در افراد مسن که سن آنها از 60-65 سال گذشته است ، انسولین می تواند در مقدار حداکثر 35 میکروگرم بر میلی لیتر موجود باشد. همه اینها شاخص های عادی هستند. اگر از علائم فوقانی تجاوز کرد ، باید هر چه سریعتر به پزشک مراجعه کنید - او دلایل را تعیین می کند و توضیح می دهد که چرا انسولین به طور غیر طبیعی بالا می رود.
از نگرانی های ویژه باید وضعیتی باشد که هورمون بالا رفته و قند طبیعی باقی بماند. برای سهولت در کنترل سطح انسولین و گلوکز در خانه ، یک گلوکومتر همیشه باید در دست باشد.
برای به دست آوردن شفاف ترین تصویر لازم است روزانه چندین بار اندازه گیری قند انجام شود - ترجیحاً حداقل 5.
اما اگر این امکان پذیر نیست ، باید شکر را حداقل دو بار در روز بررسی کنید: صبح بعد از بیدار شدن از خواب و عصر ، قبل از خواب.
دلیل انسولین زیاد است - دلایل
اگر انسولین افزایش یابد ، این همیشه نشان دهنده نقص جدی در بدن است ، چیزی با سلامتی مناسب نیست. اول از همه ، ما می توانیم در مورد توسعه دیابت نوع 2 صحبت کنیم - با این شکل از بیماری است که چنین شاخص هایی مشخصه هستند.
اغلب ، بالا رفتن سطح هورمون نشان دهنده بیماری به اصطلاح کوشینگ است. با آکرومگالی ، سطح بالایی از هورمون رشد در خون به صورت موازی مشاهده می شود. با این حال ، قند طبیعی است.
انسولین بلند یکی از نشانه های مشکلات جدی کبدی است. غالباً ، یک علامت مشابه وجود انسولینوما را نشان می دهد - توموری که به طور فعال این هورمون را تولید می کند.
میوتونی دیستروفیک ، یک بیماری جدی عصبی عضلانی ، یکی دیگر از دلایل احتمالی افزایش سطح انسولین هورمون است. همچنین می توانید در مرحله اولیه چاقی و کاهش حساسیت سلولهای بافتی به هورمون و کربوهیدراتهای حاصل از آن شک کنید.
دلایل افزایش ناگهانی انسولین هر چه باشد ، معاینه کامل و کامل در مورد بیمار ضروری است.
نکته مهم: غالباً هورمون لوزالمعده در خانم ها در طول دوره حاملگی افزایش می یابد. اعتقاد بر این است که از آنجا که بدن به یک وضعیت فیزیولوژیکی جدید می رود ، چنین تغییراتی کاملاً طبیعی است. اما ، با این وجود ، توصیه می شود بر بهزیستی ، تغذیه و وزن خود نظارت داشته باشید.
طبقه بندی بیماری مانند دیابت
در معالجه دیابت ، بیمار باید همیشه با یک متخصص غدد - نحوه انجام انسولین - مشورت کند. تزریق را می توان انجام داد:
- داخل وریدی - منحصراً در بیمارستان (در بخش مراقبت های ویژه) ،
- به طور عضلانی - به این ترتیب دارو به کودکان تجویز می شود (در صورت غیر ممکن است تجویز دارو در بافت زیر جلدی غیر ممکن باشد) ،
- زیر جلدی - در مناطقی با لایه کافی از بافت چربی (در شکم ، سطح بیرونی شانه ، ران قدامی ، ناحیه گلوتئال) وجود دارد.
تزریق انسولین می تواند با استفاده از سرنگ قلم یا یک سرنگ یکبار مصرف مجهز به مقیاس خاص انجام شود ، که برای دوز دقیق دارو طراحی شده است.
مقدار مورد نیاز محلول نه در میلی لیتر محاسبه می شود ، مانند اکثر موارد ، بلکه در واحدهای نان (XE) ، بنابراین مقیاس سرنگ انسولین دارای شبکه های دو بعدی است.
یک قلم سرنگ شخصی یک وسیله مناسب برای تزریق انسولین است - تقریباً در هر محیطی (در محل کار ، در تعطیلات ، در سفر) بدون مشکل قابل استفاده است.
دلایل محبوبیت روزافزون فقط چنین روشی برای تزریق انسولین در دیابت را می توان شکل فشرده دستگاه ، مجموعه کامل آن با سوزن ها ، امکان انتخاب دقیق دوز توصیه شده دارو دانست.
استفاده از سرنگ 1 میلی لیتری معمولی در صورت لزوم ترکیب چندین نوع انسولین در درمان (داروهایی با مدت زمان مختلف عمل) که اغلب برای کودکان و نوجوانان توصیه می شود ، توجیه می شود ، همچنین برای بیمارانی که تشخیص اخیراً دارند ، در صورت لزوم ، مقدار هورمون را تنظیم کنید.
انواع دیابت می تواند متفاوت باشد. در عمل پزشکی ، اصطلاح "دیابت ملیتوس" به بسیاری از بیماری ها که دارای ویژگی های مشابه هستند اشاره دارد. اما مهم نیست که صاحب آن چه نوع بیماری دارد ، همیشه قند خون بالایی دارد.
دلایل زیادی وجود دارد که بدن نمی تواند از طریق انتقال قند از خون به سلول ها مقابله کند ، و نتیجه همیشه یکسان است: خون خیلی شیرین نمی تواند تغذیه لازم را به سلولها برساند.
این وضعیت را می توان به عنوان "گرسنگی در میان مقدار زیادی" توصیف کرد. اما این همه مشکلاتی نیست که منتظر دیابتی هستند.
قندی که وارد سلول نمی شود به حذف آب از آنها کمک می کند.
خون ، سرشار از مایعات ، از طریق کلیه ها خلاص می شود ، در نتیجه بدن بیمار دچار کمبود آب می شود. این توسط "علائم بزرگ" بیماری بیان می شود: خشکی دهان ، تشنگی ، نوشیدن سنگین و در نتیجه ادرار مکرر.
طبقه بندی دیابت گسترده است ، تعداد زیادی از انواع این بیماری وجود دارد و برخی از آنها اشکال مختلفی دارند.
متداول ترین انواع دیابت: وابسته به انسولین و وابسته به انسولین ، قند و غیر قند ، بعد از عمل ، پانکراس و غیر لوزالمعده و غیره.
دیابت قندی وابسته به انسولین و غیر وابسته به انسولین
دیابت نوع 1 دیابت وابسته به انسولین است و باعث ایجاد صدمه به خود ایمنی یا ویروسی به اندام تولید کننده انسولین لوزالمعده می شود. دوز انسولین در خون بیماران بسیار ناچیز است یا کاملاً وجود ندارد.
دیابت وابسته به انسولین اغلب در جمعیت جوان تأثیر می گذارد و با چنین علائم برجسته ای مانند نوشیدن سنگین ، ادرار مکرر ، کاهش سریع وزن ، احساس گرسنگی مداوم و استون در ادرار بروز می یابد.
درمان این نوع بیماری تنها با معرفی دوز مناسب انسولین امکان پذیر است. در اینجا دیگر درمان غیرممکن است.
علائم سندرم سوموجی
بنابراین ، به طور خلاصه. براساس علائم زیر ، مصرف بیش از حد انسولین به انسولین می تواند مشکوک یا تشخیص داده شود.
- نوسانات شدید سطح گلوکز در طول روز از کم به زیاد ، به اصطلاح موربها.
- هیپوگلیسمی مکرر: آشکار و پنهان است.
- تمایل به ظاهر شدن اجسام خون کتون و در ادرار.
- افزایش وزن و احساس گرسنگی مداوم.
- بدتر شدن دوره دیابت هنگام تلاش برای افزایش دوز انسولین و برعکس بهبود با کاهش.
- بهبود عملکرد قندها در هنگام سرماخوردگی ، هنگامی که نیاز به انسولین به طور طبیعی افزایش می یابد و دوز قبلی نیز کافی است.
احتمالاً شما خواهید پرسید: "چگونه می توان هیپوگلیسمی نهفته را تعیین کرد و قند به دلیل آن افزایش یافته است؟"
تشخیص مقاومت به انسولین بهتر است هر چه سریعتر. در حالی که بدن فرایندهای آسیب شناختی قابل توجهی را طی نکرده است. برای گفتن اینکه انسولین در خون افزایش یافته است یا خیر ، کافی است پزشک از فرد سؤال کند و دریابد که آیا چنین مشکلی او را آزار می دهد:
- خستگی مزمن
- تمرکز ،
- فشار خون بالا
- افزایش وزن
- پوست روغنی
- شوره سر
- سبوره
اگر چندین مورد از این علائم یافت شده است ، باید بلافاصله آزمایش خون را برای قند خون انجام دهید.و اگر هر از گاهی بیمار نگران دوره های هیپوگلیسمی (افت قند ، علاوه بر این ، تند) باشد ، پس رژیم غذایی خاصی تجویز می شود. سطح قند به طور عمده با یک محلول گلوکز حفظ می شود.
با مصرف بیش از حد انسولین در خون ، میزان گلوکز به شدت کاهش می یابد. اگر این شاخص پایین تر از 3.3 میلی مول در لیتر باشد ، آنها از پیشرفت هیپوگلیسمی صحبت می کنند.
علائم مصرف بیش از حد انسولین
برای یک فرد سالم ، دوز طبیعی ماده 2-4 IU در 24 ساعت است. اگر ما در مورد بدنسازان صحبت می کنیم ، این 20 IU است. برای مبتلایان به دیابت ، این هنجار روزانه 20-25 IU است. اگر پزشک شروع به مصرف بیش از حد آن در نسخه های خود کند ، پس از آن افزایش مقدار هورمون منجر به مصرف بیش از حد آن می شود.
دلایل هیپوگلیسمی به شرح زیر است:
- انتخاب غلط دوز دارو ،
- تغییر در نوع سرنگ و دارو ،
- ورزش بدون کربوهیدرات ،
- مصرف همزمان غلط انسولین کند و سریع ،
- نقض تغذیه بعد از تزریق (وعده غذایی بلافاصله بعد از عمل) ،
هر فردی که به انسولین وابسته باشد ، حداقل یک بار در زندگی خود ، احساسات ناخوشایندی ناشی از مصرف بیش از حد دارو ایجاد کرده است. علائم اصلی مصرف بیش از حد انسولین:
- ضعف عضلانی
- تشنگی
- عرق سرد
- لرزش اندام
- سردرگمی ،
- بی حسی از آسمان و زبان.
همه این علائم علائم سندرم هیپوگلیسمی هستند که با کاهش سریع قند خون ایجاد می شود. پاسخ مشابه به این سؤال که اگر انسولین را به یک فرد سالم تزریق کنید چه اتفاقی می افتد.
این سندرم باید به سرعت متوقف شود ، در غیر این صورت بیمار در حالت اغما قرار می گیرد و خروج از آن بسیار دشوار خواهد بود.
با این وجود ، هر فرد وابسته به انسولین ، حداقل یک بار در زندگی خود ، احساسات ناخوشایند ناشی از مصرف بیش از حد دارو را تجربه کرد. علائم مصرف بیش از حد شامل موارد زیر است:
- ضعف عضلانی
- لرزش اندام ،
- بی حسی زبان و آسمان ،
- عرق سرد
- تشنگی
- آگاهی اشتباه گرفته
همه این علائم علائم سندرم هیپوگلیسمی هستند که با کاهش شدید قند خون برانگیخته می شوند. باید هرچه سریعتر متوقف شود. در غیر این صورت ، بیمار ممکن است در حالت اغما قرار بگیرد ، خروج از آن ممکن است بسیار دشوار باشد ، و مصرف بیش از حد انسولین مسئول تمام این موارد است.
اگر انسولین بیش از حد وجود داشته باشد ، این منجر به افت سریع غلظت قند می شود.
اگر قند پایین تر از 3.3 میلی مول در لیتر باشد ، هیپوگلیسمی ایجاد می شود.
میزان افزایش علائم ارتباط نزدیکی با نوع انسولین (طولانی ، کوتاه یا اولتراسورت) و دوز دارد.
انسولین بیش از حد در خون منجر به کاهش سطح گلوکز می شود. می توانید در مورد هیپوگلیسمی با شاخص کمتر از 3.3 میلی مول در لیتر در خون مویرگی صحبت کنید. میزان بروز علائم به نوع داروی مورد استفاده بستگی دارد. با معرفی انسولین سریع ، علائم پس از مدت زمانی کوتاه و با تزریق انسولین کند به مدت طولانی تر بروز می کنند.
علائم انسولین اضافی در خون به شرح زیر است.
روشهای انسولین درمانی: درمان بیماران مبتلا به دیابت با انسولین :: انسولین درمانی بیماران مبتلا به دیابت
طبق آزمایش خون برای قند ، پزشک معالجه لازم را تجویز می کند. در دیابت که علت آن ترشح کافی لوزالمعده (نوع اول) نیست ، تزریق انسولین 2 بار در روز ضروری است. پزشک همچنین رژیم غذایی فاقد ساکارز را تجویز می کند که باید در طول زندگی به طور مرتب رعایت شود.
خوب ، دیابت نوع دوم نتیجه استرس و شیوه زندگی نادرست و غیرفعال است که اغلب منجر به افزایش انسولین در خون می شود. به این نوع دیابت وابسته به انسولین گفته نمی شود ، با داروهای خاصی درمان می شود.
توصیه می شود هر ورزشی را به دلخواه خود پیدا کنید و به عضلات ورزش متوسط دهید. با این حال ، سطح انسولین نیز باید به طور مداوم بررسی شود و با پزشک متخصص غدد درون ریز مشورت شود.
در یک فرد سالم ، ترشح انسولین به طور مداوم اتفاق می افتد و تقریباً 1 IU انسولین در هر ساعت است ، این همان ترشح پایه یا پس زمینه است. در طول وعده غذایی ، افزایش سریع (بولوس) غلظت انسولین بارها اتفاق می افتد.
ترشح انسولین تحریک شده تقریباً 1 تا 2 واحد برای هر 10 گرم کربوهیدرات است. در عین حال ، یک تعادل ثابت بین غلظت انسولین و نیاز به آن مطابق اصل بازخورد حفظ می شود.
بیمار مبتلا به دیابت نوع 1 به درمان جایگزین انسولین نیاز دارد که ترشح انسولین را در شرایط فیزیولوژیکی تقلید می کند. استفاده از انواع مختلف آماده سازی انسولین در زمان های مختلف ضروری است.
با یک تزریق انسولین در بیماران مبتلا به دیابت نوع 1 ، دستیابی به نتایج رضایت بخش غیرممکن است. تعداد تزریق ها می تواند از 2 تا 5-6 بار در روز باشد.
هرچه تزریق بیشتری انجام شود ، رژیم انسولین درمانی به فیزیولوژیک نزدیکتر است. در بیماران مبتلا به دیابت نوع 2 با عملکرد بتا سلول حفظ شده ، یک انسولین یک و دو و یک برای حفظ حالت جبران کافی است.
چندین روش برای تزریق انسولین در روز وجود دارد:
- یک تزریق
- دو تزریق
- رژیم تزریق چندگانه
- دیسپرس یا پمپ انسولین.
رژیم انسولین درمانی بسته به اهداف کنترل قند خون در هر بیمار باید فردی باشد. بیمار با کمک پزشک باید به طور مداوم تعادل بین انسولین تزریقی و نیاز به آن را که توسط تغذیه و فعالیت بدنی مشخص می شود ، حفظ کند.
پیشرفت در دیولوژی شناسی بالینی طی 10-15 سال گذشته باعث شده است تا اصول موجود در درمان انسولین تجدید نظر شود. در حال حاضر ، دو حالت اصلی انسولین درمانی استفاده می شود: سنتی (معمول) و شدت یافته (فشرده).
مطابق با اصول انسولین درمانی سنتی ، به طور عمده انسولین با عملکرد متوسط در ترکیب با انسولین کوتاه مدت تزریق می شود. تزریق ها معمولاً 2 بار در روز انجام می شود و وعده های غذایی تحت عمل انسولین "سفارشی" می شوند ، در ارتباط با آن بیمار باید حداقل 5-6 بار در روز و در زمان معین ، به صورت جزئی مصرف کند.
تجویز انسولین تنها با داشتن ماهیت پایدار دیابت با نیاز نسبتاً کمی به انسولین (کمتر از 30-40 واحد در روز) عمدتاً در افراد مبتلا به دیابت نوع 2 قابل توجیه است.
یک تزریق انسولین منفرد در بیماران مبتلا به دیابت نوع یک در دوره بهبودی گاهی استفاده می شود.
هنگامی که دو بار تجویز شود ، معمولاً 2/3 از دوز روزانه قبل از صبحانه تجویز می شود ، سومین باقی مانده - قبل از شام ، 1/3 از دوز هر تزریق انسولین کوتاه مدت و 2/3 از میانگین مدت زمان عمل است. دوز انسولین با تأمین یک دوره روزانه باید تقریباً 2-3 برابر بیشتر از عصر باشد.
با این حال ، این نسبت ها همیشه فردی هستند و توصیه ها مشروط هستند. ترکیبی از انسولین ساده و طولانی مدت (اولترالنته ، اولتراتارد) نیز استفاده می شود.
انواع مختلفی از ترکیب ها بخصوص هنگام استفاده از مخلوط های آماده امکان پذیر است. استفاده از سه دارو با مدت زمان مختلف عمل (کوتاه ، متوسط و طولانی مدت) در یک تزریق توصیه نمی شود.
در چنین ترکیباتی ، قله های عمل انواع مختلف انسولین می توانند با هم همپوشانی داشته و منجر به هیپوگلیسمی طولانی مدت شوند ، به دنبال آن هیپرگلیسمی واکنشی در شب یا صبح انجام می شود. بهتر است از تزریق انسولین اضافی استفاده کنید.
دوز انسولین باید برای هر بیمار به صورت جداگانه تنظیم شود. نیاز طبیعی یک فرد سالم به انسولین (30-70 واحد در روز) می تواند به عنوان یک راهنما قطعی برای دوز روزانه باشد.
دامنه دوز ، که تا حد زیادی با ترشح ذاتی انسولین و حساسیت به انسولین اگزوژن تعیین می شود ، از 0.3 تا 0.8 U / kg وزن بدن در روز در بیماران متغیر است.در بیماران مبتلا به بیماری طولانی مدت با دیابت وابسته به انسولین ، که با حداقل یا بدون ترشح ذاتی مشخص می شود ، نیاز به انسولین 0.7-0.8 U / kg وزن بدن است.
در بیماران مبتلا به دیابت تازه تشخیص داده شده با استفاده از داروهای مدرن انسولین ، دوز روزانه آن به طور متوسط 0.5 IU / کیلوگرم وزن بدن است. پس از شروع جبران بیماری ، می تواند به 0.3-0.4 U / kg یا کمتر برسد.
دوز روزانه 1 U / kg یا بیشتر نشان می دهد ، در اکثر موارد ، مصرف بیش از حد یا مقاومت به انسولین. اما ، این توصیه ها مشروط بوده و نیاز به یک رویکرد فردی و تصحیح لازم با توجه به سطح و نوسانات روزانه گلیسمی دارد.
جبران طولانی مدت بیماری ، حاملگی ، بیماریهای همزمان می تواند حساسیت به انسولین را به میزان قابل توجهی کاهش دهد ، که منجر به افزایش دوز دارو می شود. استفاده از انواع مدرن بسیار تمیز انسولین و همچنین فرصت های جدید برای دستیابی و حفظ جبران طولانی مدت و پایدار بیماری ، در بیشتر بیماران منجر به کاهش چشمگیر دوز روزانه انسولین شد.
در دهه 70-80 ، بیماران با دوز روزانه انسولین 70-80-90 واحد قاعده به جای استثناء بودند. جابجایی به انسولین های مرغوب منجر به کاهش دوز روزانه آن شده است.
در حال حاضر ، یک بیمار با دوز انسولین بیش از 1 U / kg وزن بدن نیاز به یافتن علل چنین مقاومت به انسولین و محرومیت از مصرف بیش از حد مزمن آن دارد.
هنگام انجام انسولین درمانی سنتی ، باید قوانین اساسی زیر را رعایت کنید که باید توسط آنها بیمار در بیمارستان آموزش ببیند. دوز روزانه انسولین در نتیجه باید تا حد ممکن کوچک و به اندازه لازم باشد.
دوز انسولین در یک تزریق نباید از 40 واحد تجاوز کند. لازم به یادآوری است که دوزهای کوچک انسولین نسبت به دوزهای بزرگ مدت زمان عمل کمتری دارند.
در انسولین با غلظت بالا (U-100) میزان جذب و به تبع آن مدت زمان عملکرد دارو تا حدی کند می شود. حداکثر اثر آماده سازی انسولین تجویز شده باید با مصرف مواد غذایی سازگار باشد.
| قند خون 45 دقیقه قبل از غذا | زمان مصرف انسولین |
| کمتر از 2.8 میلیمول در لیتر | بعد از خوردن غذا |
| 2.8 - 4 mmol / L | هنگام غذا خوردن |
| 4.0 - 7 mmol / L | 15 دقیقه قبل از غذا |
| 7.0-10 mmol / L | 30 دقیقه قبل از غذا |
| بیش از 10 میلی مول در لیتر | 45 دقیقه قبل از غذا |
بعد از 2-3 ساعت (عمل اوج انسولین ساده) ، بیمار دوباره باید نیش بخورد. با معرفی داروهای عمل طولانی مدت ، بیمار باید هر 4 ساعت ، آخرین بار 1-2 ساعت قبل از خواب بخورد.
لازم به یادآوری است که آماده سازی انسولین انسانی مدت زمان عمل کمتری نسبت به گوشت خوک دارد. شروع سریعتر اقدام به چنین داروهایی اجازه می دهد تا 15 دقیقه قبل از غذا و یا حتی بلافاصله قبل از غذا با نورموگلیسمی تزریق شود.
اگر دو بار تجویز انسولین (تزریق دوم قبل از شام) گلیسمی ناشتا باقی مانده باشد ، باید سعی کنید تزریق عصرانه عمل طولانی مدت انسولین را در دفعات بعدی (22:00-23.00) به تعویق بیندازید. در این حالت ، قبل از شام ، لازم است انسولین با یک عمل ساده تزریق شود.
رژیم تجویز انسولین سه گانه حاوی دوز 40-50٪ قبل از صبحانه (1/3 انسولین ساده و 2/3 انسولین با متوسط) ، 10-15٪ از دوز قبل از شام به صورت انسولین کوتاه مدت و 40٪ - انسولین با متوسط مصرف می شود. قبل از رفتن به رختخواب
من به عنوان مثال خودم نشان خواهم داد
پیش از این ، وقتی من چیزی در مورد این شاخص نمی دانستم ، ما مدام بعد از خوردن غذا قند بالایی می گرفتیم و تا زمانی که انسولین کار می کردند ، پایین تر از حد معمول قرار می گرفتند.
فکر کردم انسولین کوتاه کافی نیست و همه چیز اضافه شده و اضافه کرد. اما بعد شروع کردم به استدلال.
قند به سطح اولیه خود برمی گردد و حتی پایین می آید ، به این معنی که انسولین کافی وجود دارد ، فقط مواد غذایی بر انسولین غلبه می کنند و گلوکز که به سرعت جذب می شود توسط انسولین تزریق نشده جذب نمی شود.
قند خون پایه
فرض کنید با قند 7/7 میلی مول در لیتر شام به شام می روید. اگر دوز معمول انسولین را درست کرده و تعداد معمول دقیقه را برای این ساعت از روز حفظ کنید ، پس با احتمال بالاتر 2 ساعت پس از خوردن غذا ، سطح قند شما را خوشحال نخواهد کرد.
چرا؟ زیرا شما برای پایین آمدن تصحیح نکردید و نتوانستید زمان اضافی را تحمل کنید که در طی آن سطح اولیه به هنجار مورد نظر برسد. وضعیت دیگری وجود دارد که سطح قند از هدف شما پایین تر است ، اما این هیپوگلیسمی نیست.
محل تزریق انسولین
میزان جذب و از این رو زمان قرار گرفتن در معرض انسولین بستگی به انتخاب محل تزریق دارد. معده سریعترین مکان برای انسولین در نظر گرفته می شود.
به همین دلیل توصیه می شود که عصر عصر ، انسولین فوراً جذب شود و به منظور کند کردن عمل خود شروع به عمل کند ، به این مکان ها خصوصاً در باسن ها تزریق شود (اگر فعالیت بدنی پیش بینی نشده است). ما این کار را برای ناهار ، میان وعده بعد از ظهر و شام روی شانه ها انجام می دهیم و معده و ران برای انسولین طولانی داریم.
در اینجا ، به نظر من و همه عوامل ، اگر چیزی را فراموش کرده اید ، در نظرات یادآوری کنید. دریابید که چقدر باید بین تزریق انسولین و غذا صبر کنید ، باید با آزمایش و خطا مواجه شوید. من فقط به شما گفتم هنگام انتخاب زمان قرار گرفتن در معرض چه چیزی را باید در نظر بگیرید.
چه قند می تواند تزریق انسولین را برای شما تجویز کند؟

مقدار مشخصی از گلوکز لزوماً در خون هر فرد وجود دارد. انحراف از هنجار قند از هر جهت ، عواقب جدی را تهدید می کند. شاخصی کمتر از حداقل سیگنالهایی که بدن را مسموم می کند و بیشتر از حداکثر آن است که خطر ابتلا به دیابت وجود دارد.
همه می دانند که باید مقدار کافی گلوکز در خون حفظ شود. هر فرد ، هنگامی که او به بزرگسالی رسیده یا از قبل دارای ارثی است ، باید مرتباً آزمایش کند. بهتر است از قبل بدانید که انسولین خاص قند در چه افرادی تجویز می شود ، به طوری که بدون توضیح پزشکان برای درک تحلیل های خودشان.
ترس از انسولین
بسیاری از افراد تلاش خود را برای به تعویق انداختن روزی که مجبور باشند محکم روی سوزن بنشینند ، به تعویق انداختند. در حقیقت ، در دیابت قندی ، انسولین به سادگی لازم است و در حقیقت خوب است که بتوان از این طریق از بدن حمایت کرد.
دیر یا زود ، تمام بیماران مبتلا به دیابت نوع 2 با شرایطی مواجه می شوند که انسولین تجویز می کند. این امر نه تنها به طولانی شدن زندگی کمک می کند بلکه به جلوگیری از عواقب و علائم وحشتناک این بیماری نیز کمک می کند. برای تجویز چنین داروی جدی باید تشخیص نوع خاصی تأیید شود ، در غیر این صورت فقط نقش منفی ایفا خواهد کرد.
ویژگی های انسولین در بدن
در ابتدا ، همه چیز با جزئیات در بدن تصور می شد. لوزالمعده کار می کند ، که در آن سلول های بتا ویژه وجود دارد. آنها مسئول تولید انسولین هستند. به نوبه خود ، دیابت را جبران می کند.
پزشکان بلافاصله دیابت انسولین را تشخیص نمی دهند ، آنها ابتدا سعی می کنند سلامت را از راه های دیگر بازیابی کنند. انواع داروها تجویز می شود ، تغییر در شیوه زندگی ، بیماران باید به یک رژیم غذایی بسیار دقیق پیروی کنند.
در صورت عدم نتیجه مناسب یا به مرور زمان این تکنیک ها از بین می روند ، بنابراین انسولین برای دیابتی ها ضروری است.
لوزالمعده هر ساله به طور طبیعی تخلیه می شود و لازم است این شاخص ها را بررسی کنید تا دقیقاً بدانید چه موقع باید به انسولین تغییر دهید.
چرا انسولین شروع به تزریق می کند
لوزالمعده سالم به طور پایدار عمل می کند و می تواند انسولین کافی تولید کند. با این حال ، با گذشت زمان ، خیلی کوچک می شود. چندین دلیل برای این وجود دارد:
- خیلی قند. در اینجا ما در مورد افزایش قابل توجهی بیش از 9 میلیمتر صحبت می کنیم ،
- خطاها در درمان ، اینها می توانند اشکال غیر استاندارد باشند ،
- بیش از حد بسیاری از داروها مصرف می شوند.
افزایش مقدار گلوکز در خون مجبور است این سؤال را بپرسد که با تزریق دیابت ، نوع خاصی از تشخیص نیاز به تزریق دارد. به طور طبیعی ، این انسولین است که فاقد لوزالمعده تولید شده است ، اما دوز دارو و دفعات تجویز آن توسط پزشک تعیین می شود.
توسعه دیابت
اول از همه ، باید به قند خون بالا توجه کنید. در حال حاضر شاخصی بیش از 6 میلی مول در لیتر در خون نشان می دهد که تغییر رژیم غذایی ضروری است. در همین حالت ، اگر این شاخص به نه برسد ، ارزش توجه به سمیت را دارد.
مقدار مشابهی از گلوکز تقریباً سلولهای بتا پانکراس را در دیابت نوع 2 از بین می برد. این وضعیت بدن حتی دارای اصطلاح سمیت گلوکز است.
شایان ذکر است که این هنوز نشانه ای برای استفاده سریع انسولین نیست ، در بیشتر موارد ، پزشکان ابتدا انواع روش های محافظه کارانه را امتحان می کنند. غالباً رژیم ها و انواع داروهای مدرن کاملاً به رفع این مشکل کمک می کنند.
چه مدت تأخیر در انسولین بستگی دارد فقط به رعایت دقیق قوانین توسط خود بیمار و به طور خاص به خرد هر پزشک بستگی دارد.
انسولین
در صورت عدم وجود راه دیگر ، قطعاً باید در مورد تعیین پزشکان موافقت کنید.
در هیچ حالتی نباید از ترس از تزریق خودداری کنید ، زیرا بدون آنها بدن به راحتی با سرعت فوق العاده ای با تشخیص این نوع ، به هم می خورد.
اغلب ، پس از تزریق انسولین ، بیماران می توانند از تزریق خارج شوند و به قرص ها برگردند ، این اتفاق می افتد در صورت امکان یافتن سلول های بتا برای کار در خون و هنوز هم فوت نکرده اند.
رعایت دوز و تعداد تزریق ها تا حد امکان بسیار مهم است ، ممکن است این حداقل مقدار دارو فقط 1-2 بار در روز باشد.
ابزارهای مدرن به شما امکان می دهند تزریق بسیار سریع استریل و بدون درد از این نوع را انجام دهید. این حتی سرنگ های معمولی با حداقل سوزن نیستند ، بلکه حتی قلم های خاصی نیز دارند.
اغلب به اندازه کافی کافی است ، آن را پر کنید و فقط آن را در جای خود قرار دهید تا دکمه را فشار دهید تا دارو در خون باشد.
شایان ذکر است به مکانهایی که باید مواد مخدر تزریق کنید ، توجه شود. اینها بازوها ، پاها ، باسن و همچنین معده است ، به استثنای ناحیه اطراف ناف. مکان های بسیاری وجود دارد که به اندازه کافی مناسب است که در هر شرایطی مستقل از تزریق استفاده کنید. این مهم برای بیمارانی که قادر به کمک منظم یک پرستار نیستند یا می خواهند تا حد امکان مستقل باشند.
اسطوره ها در مورد انسولین و حقیقت
در دیابت نوع 2 ، انسولین بسیار بارها تجویز می شود ، همه باید دیر یا زود یک عبارت وحشتناک از پزشک بشنوند که اکنون این درمان شامل تزریق با این دارو خواهد بود. هر بیمار در این زمان داستانهای بسیار ترسناکی را خوانده است ، و شاید به اندازه کافی از اندام قطع عضو دیده شود. خیلی اوقات با انسولین موجود در خون همراه است.
در حقیقت ، باید به خاطر داشته باشید که انسولین دقیقاً در چه قند خون تجویز می شود ، معمولاً این مرحله جدی است که سلول های لوزالمعده مسموم شده و آنها کاملاً متوقف می شوند. با کمک آنها گلوکز به اندامهای داخلی می رسد و انرژی لازم را تأمین می کند.
بدون این پروتئین بدن به سادگی نمی تواند وجود داشته باشد ، بنابراین اگر سلول های بتا دیگر انسولین تولید نمی کنند ، فقط باید آن را تزریق کنید ، راه دیگری وجود ندارد و نباید سعی کنید از این درمان جلوگیری کنید. سمیت دقیقاً از نظر شاخص قند تأمین می شود ، و نه انسولین ، علاوه بر این ، حتی حمله قلبی یا سکته مغزی و یک نتیجه کشنده اولیه نیز ممکن است.
با رعایت درست تمام توصیه های پزشک و معالجه منطقی ، بیمار می تواند برای مدت طولانی و با احساسات مثبت زیادی زندگی کند.
اهمیت دوز
در طی درمان انسولین دیابت ، اغلب افراد بیمار عواقب مختلفی را متحمل می شوند. با این حال ، این عوامل دقیقاً به دلیل قند ، و نه به دلیل خود دارو ظاهر می شوند.
بیشتر اوقات ، افراد به سادگی آگاهانه دوز تجویز شده توسط پزشک را کاهش می دهند ، به این معنی که آنها همچنان سطح قند را در سطح بالایی حفظ می کنند.
نترسید ، یک پزشک حرفه ای هرگز دارو زیادی را تجویز نمی کند تا سطح قند کم شود.
مشکلات جدی می تواند در نتیجه امتناع انسولین یا نقض دوز ایجاد شود:
- زخم های پا ، که بعداً منجر به قطع عضو می شوند ، نکروز بافت وجود دارد ، مرگ با درد شدید همراه است ،
- کوری ، قند به عنوان یک ماده سمی روی چشم عمل می کند ،
- عملکرد ضعیف کلیه یا حتی نارسایی کلیه ،
- حملات قلبی و سکته مغزی.
همه اینها فرایندهای برگشت ناپذیر هستند. کاملاً ضروری است که به موقع مصرف انسولین را شروع کنید ، و همچنین به درستی تعداد تزریق ها و دوز آن را نیز به درستی رعایت کنید.
اثر انسولین
در مورد انسولین اسطوره های زیادی وجود دارد. بیشتر آنها دروغ و اغراق است. در واقع ، تزریق روزمره باعث ترس می شود و چشمان او بزرگ است. با این حال ، یک واقعیت واقعی وجود دارد. این در درجه اول این واقعیت است که انسولین منجر به پر شدن می شود. در واقع ، این پروتئین با یک سبک زندگی بی تحرک منجر به افزایش وزن می شود ، اما این می تواند و حتی باید مبارزه کرد.
حتما با چنین بیماری همراه باشید تا یک شیوه زندگی فعال داشته باشید. در این حالت ، جنبش یک پیشگیری عالی از کامل بودن است و همچنین می تواند به شما کمک کند دوباره عشق زندگی را بیدار کنید و از نگرانی های مربوط به تشخیص خود دور شوید.
همچنین لازم است به یاد داشته باشید که انسولین از رژیم غذایی معاف نیست. حتی اگر قند به حالت عادی برگشته است ، همیشه باید به یاد داشته باشید که تمایل به این بیماری وجود دارد و نمی توانید استراحت کنید و اجازه می دهید چیزی به رژیم اضافه شود.
داروهای کاهش قند خون: انسولین. لیست ، ویژگی های برنامه


افراد مبتلا به دیابت نوع II اغلب می توانند بدون انسولین انجام دهند - بیماری آنها با استفاده از قرص داروهای کاهش دهنده قند قابل اصلاح است. اما برای بیماران دیابتی با آسیب شناسی نوع I ، یک رژیم صحیح انتخاب شده از انسولین درمانی ، نجات اصلی است. در مورد انواع انسولین ، تأثیرات آنها ، اصل عمل و سایر نکات مهم از مقاله ما مطلع خواهید شد.
هدف اصلی در درمان دیابت اصلاح (کاهش) سطح گلوکز خون است. این شاخص است که کفایت کنترل بیماری را نشان می دهد ، به این معنی که به طور مستقیم بر پیش آگهی و کیفیت زندگی بیمار تأثیر می گذارد.
البته در بین اقداماتی که برای کاهش قند خون وجود دارد ، تغذیه مناسب و فعالیت بدنی از اهمیت بالایی برخوردار است ، با این حال ، همانطور که نشان می دهد عمل ، اغلب این کافی نیست.
و در اینجا ، داروهای ویژه به کمک پزشک و بیمار می آید که اثر اصلی آن کاهش سطح قند خون است.
2 گروه بزرگ از این داروها وجود دارد: انسولین و داروهای هیپوگلیسمی خوراکی.
طبقه بندی انسولین
بسته به منشأ آنها انسولین گاو ، گوشت خوک و انسولین انسانی ترشح می شود. 2 نوع اول امروزه به ندرت مورد استفاده قرار می گیرد. سوم ، به ویژه با استفاده از فن آوری های مهندسی ژنتیک ، اولین انتخاب برای انسولین درمانی است.
با توجه به مدت زمان عمل ، موارد زیر وجود دارد:
- IUD - انسولین های فوق العاده کوتاه ،
- ICD - انسولین های کوتاه مدت ،
- ISD - داروهای با مدت متوسط عمل ،
- IDD - بازیگری طولانی ،
- انسولین های ترکیبی (حاوی انسولین با مدت زمان مختلف عمل).
اصل عمل انسولین و اثرات آن
انسولین یک هورمون پلی پپتیدی از طبیعت است. به طور معمول ، در سلولهای β پانکراس پیشرو آن تولید می شود - پروینسولین ، که از آن C- پپتید سپس جدا می شود و انسولین تشکیل می شود.با افزایش قند خون ، با تحریک عصب واگ و همچنین تحت تأثیر تعدادی از عوامل دیگر ، فرآیندهای ترشح انسولین فعال می شود.
با اتصال به گیرنده بر روی غشای سلول هدف ، این هورمون شروع به عمل می کند و اثرات فیزیولوژیکی آن اعمال می شود:
- کاهش قند خون (باعث تحریک جذب گلوکز توسط بافت ها ، فرآیندهای تشکیل آن در بدن از سایر مواد را مهار می کند) ،
- سنتز گلیکوژن را فعال می کند ،
- مانع تشکیل بدن کتون می شود ،
- از تشکیل گلوکز از ترکیبات غیر کربوهیدرات جلوگیری می کند ،
- تشکیل لیپوپروتئین ها و تری گلیسیریدها با چگالی بسیار کم ،
- سنتز پروتئین های مختلف را فعال می کند ،
- تولید گلیکوژن ، که نقش ذخیره انرژی بدن را بازی می کند ، تحریک می کند ،
- مهار تجزیه چربی ها ، تشکیل اسیدهای چرب از کربوهیدرات ها را فعال می کند.
چگونه انسولین خارجی در بدن رفتار می کند
مسیر اصلی تزریق انسولین به صورت زیر جلدی است ، اما در شرایط اضطراری ، برای دستیابی به اثر سریعتر ، می توان این دارو را به عضله یا ورید تزریق کرد.
میزان جذب هورمون از ناحیه تجویز زیر جلدی بستگی به محل تزریق ، نوع و دوز دارو ، کیفیت جریان خون و فعالیت عضلات در منطقه تزریق و همچنین مطابق با تکنیک تزریق دارد.
- انسولین های کوتاه مدت با سرعت بسیار سریع جذب می شوند و در طی 10-20 دقیقه پس از تزریق باعث کاهش قند خون می شوند. آنها بعد از 30-180 دقیقه (بسته به دارو) مؤثرترین آنها هستند. 5 تا 5 ساعت معتبر است.
- تأثیر انسولینهای کوتاه مدت 30-45 دقیقه پس از تجویز آنها رخ می دهد. اوج عمل از 1 تا 4 ساعت ، مدت زمان آن 5-8 ساعت است.
- انسولین با مدت متوسط به آرامی از محل تزریق جذب می شود و فقط 1-2 ساعت پس از تزریق زیر جلدی قند خون کاهش می یابد. حداکثر اثر در طی 4 تا 12 ساعت ثبت می شود ، کل مدت زمان مصرف دارو 5 / 0-1 روز است.
- انسولین طولانی مدت شروع به عمل می کند 1-6 ساعت پس از تجویز زیر جلدی ، قند را به طور مساوی کاهش می دهد - اوج عمل در بیشتر این داروها بیان نشده است ، تا 24 ساعت طول می کشد ، که باعث می شود تزریق چنین دارویی فقط 1 بار در روز ضروری باشد.
"رفتار" انسولین در بدن بعد از تجویز نیز تحت تأثیر قرار می گیرد:
- دوز دارو (هر چه بالاتر باشد ، داروی کندتر جذب می شود و مدت زمان بیشتری عمل می کند) ،
- مساحتی از بدن که در آن تزریق شده است (در شکم ، جذب حداکثر ، در شانه کمتر ، در بافت های ران حتی کمتر است) ،
- راه تزریق (با تزریق زیر جلدی ، دارو با کندتر از زمان تزریق به عضله ، جذب می شود ، اما طولانی تر عمل می کند) ،
- دمای بافت در ناحیه تجویز (در صورت افزایش ، میزان جذب افزایش می یابد) ،
- لیپوم یا لیپودیستروفی بافتها (درباره آنچه در آن است ، در زیر بخوانید) ،
- ماساژ یا کار عضلات (فرآیندهای جذب تسریع می شوند).
در بعضی از کشورها ، متخصصان در حال تهیه داروهای انسولین با راههای راحت تر تجویز برای بیمار هستند. بنابراین ، در ایالات متحده انسولین برای تجویز با استنشاق وجود دارد. بعد از 30 دقیقه شروع به عمل می کند (که مربوط به IUD است) ، اوج عمل پس از حدود 2 ساعت ذکر می شود ، مدت زمان آن تا 8 ساعت (که مشابه ICD است).
نشانه های استفاده
انسولین درمانی ممکن است در شرایط زیر برای بیمار ضروری باشد:
- دیابت نوع اول نشان داد ،
- او به كتوآسيدوز به شدت مبتلا شده است ،
- در حالت کما دیابتی ، هایپراسمولار یا اسیدوز لاکتیک است ،
- عفونت های خفیف شدید رخ می دهد
- با بیماری های مزمن سوماتیک در مرحله حاد ، به شدت پیش می رود ،
- با وجود عوارض دیابت ، به ویژه ضایعات شدید عروقی که عملکرد دستگاه را مختل می کند ،
- اگر بیمار داروهای هیپوگلیسمی خوراکی مصرف کند ، اما حداکثر دوز آنها حتی در ترکیب با محدودیت های رژیم غذایی ، اثر مطلوبی ندارد (قند خون ناشتا بیش از 8 میلی مول در لیتر ، هموگلوبین گلیکوزیله بیش از 7.5٪) ،
- در حوادث حاد مغزی (سکته مغزی) ،
- با انفارکتوس میوکارد ،
- در طول مداخلات جراحی ، به ویژه پانکراتکتومی (برداشتن بخشی از لوزالمعده) ،
- با کاهش شدید وزن بدن بیمار
رژیم های انسولین درمانی
2 طرح برای تجویز انسولین در دیابت وجود دارد:
- سنتی جوهر آن در معرفی روزانه یک مقدار خاص (یکسان) انسولین به بیمار با حداقل تعداد تزریق (معمولاً 1-2) است. از مخلوط های آماده شده از انسولین های کوتاه مدت و متوسط استفاده می شود که 2/3 از دوز روزانه در صبح تجویز می شود ، و مابقی قبل از شام. این طرح برای افراد فعال مناسب نیست ، زیرا دوزهای دارویی استاندارد هستند و بیمار امکان تنظیم آنها را ندارد. این بیماری برای افراد مسن ، بستر و معلول ذهنی مشخص شده است.
- پایه اصلی (فشرده). با انتشار فیزیولوژیک انسولین مطابقت دارد. نیاز اساسی به آن از طریق تزریق صبح و عصر انسولین با داروی متوسط تأمین می شود و بیمار قبل از هر وعده غذایی انسولین کوتاه مدت به طور جداگانه تجویز می کند. وی بسته به میزان اولیه گلوکز خون و میزان کربوهیدرات مورد استفاده ، آخرین دوز را به خودی خود محاسبه می کند. این طرح است که از ایجاد عوارض دیابت جلوگیری می کند و به شما امکان می دهد کنترل بیماری را کنترل کنید. البته نیاز به آموزش قبلی بیمار است.
نیاز روزانه به انسولین بسته به مرحله بیماری و تعدادی از عوامل دیگر بطور جداگانه برای بیمار تعیین می شود.
انسولین با استفاده از سرنگ های مخصوص انسولین یا سرنگ تزریق می شود. برای اینکه درمانی موثر باشد ، بیمار باید روش تزریق را داشته باشد و همچنین قوانین زیر را کاملاً درک کند:
- انسولین با عملکرد بسیار کوتاه دقیقا باید قبل از غذا تجویز شود (اگر این لحظه از دست نرود ، تزریق با مواد غذایی خیلی دیر نیست) ،
- انسولین کوتاه مدت نیم ساعت یا یک ساعت قبل از غذا تجویز می شود ،
- تزریق ICD عمیق در بافت چربی زیر جلدی شکم انجام می شود و ISD به ران یا باسن تزریق می شود ، بافت ها به طور گسترده ای با انگشتان فشرده می شوند ، سوزن با زاویه 45 یا 90 درجه وارد می شود ،
- دمای محلول قبل از تزریق باید در دمای اتاق باشد ،
- قبل از مصرف دارو به داخل سرنگ ، باید آن را به خوبی تکان دهید ،
- برای جلوگیری از پیشرفت لیپودیستروفی ، تزریق هر روز در یک مکان جدید اما در همان ناحیه آناتومیک انجام می شود.
اگر در پس زمینه رژیم های استاندارد انسولین درمانی ، جبران سیر بیماری امکان پذیر نباشد ، به اصطلاح از پمپ های انسولین استفاده می شود ، که از تجویز مداوم زیر جلدی انسولین اطمینان می یابد.
موارد منع مصرف انسولین درمانی
موارد منع مصرف تزریق انسولین تنها است. این کاهش قند خون است - هیپوگلیسمی و همچنین حساسیت به یک داروی خاص انسولین یا به هر یک از اجزای آن.
انسولین استنشاق سخت تر است. استفاده از آنها در بیمارانی که مشخصات کودکان دارند ، و همچنین در برخی از بیماریهای ریه - برونشیت ، آمفیزم ، آسم برونشی مجاز نیست. علاوه بر این ، این داروها در بیمارانی که در شش ماه گذشته سیگاری می کشند منع مصرف دارد.
عوارض جانبی انسولین
شایعترین عارضه جانبی انسولین درمانی ، هیپوگلیسمی است. اگر بیمار رخ دهد:
- دوز بیش از حد دارو را معرفی می کند ،
- به طور نادرست انسولین را تزریق می کند (به عضله ، نه به صورت زیر جلدی) ،
- غذای بعدی را رد می کند یا آنرا به تعویق می اندازد ،
- کربوهیدرات کم است
- فعالیت بدنی غیرقابل برنامه ریزی را تجربه می کنید ،
- الکل اضافی مصرف می کند.
همچنین ممکن است بیمار عوارض دیگری ایجاد کند ، به ویژه:
- افزایش وزن (با رژیم نادرست در پس زمینه انسولین درمانی) ،
- واکنش های آلرژیک (بیشتر در پاسخ به معرفی انسولین بز گوشتخوار به بدن ثبت می شود - در این حالت لازم است بیمار را به انسولین انسانی منتقل کنید ، اگر آلرژی بر روی او بوجود آمد ، دارو را نمی توان لغو کرد ، این بیماری با استفاده از آنتی هیستامین ها یا گلوکوکورتیکواستروئیدها از بین می رود) ،
- تورم پاها که به خودی خود ظاهر می شوند یا از بین می روند (ممکن است در هفته های اول انسولین درمانی به دلیل تاخیر در بدن یون های سدیم رخ دهد) ،
- نقص بینایی (در بسیاری از بیماران بلافاصله پس از شروع انسولین درمانی ایجاد می شود ، دلیل آن تغییر در انکسار لنز است ، بینایی بدون درمان در طی 2-3 هفته عادی می شود) ،
- لیپودیستروفی (آتروفی یا هیپرتروفی چربی زیر جلدی ، نوع اول آسیب شناسی امروزه تقریباً هرگز یافت نمی شود ، مورد دوم در صورت تزریق انسولین زیر جلدی روزانه در همان مکان توسعه می یابد ، این تنها مشکل آرایشی نیست ، بلکه بر میزان جذب دارو نیز تأثیر می گذارد). ) ،
- آبسه ها (به ندرت اتفاق می افتد ، هنگامی که میکروارگانیسم های پیروژنیک زیر پوست قرار می گیرند ، پوست ناحیه دارو باید تمیز باشد ، اما درمان با ضد عفونی کننده لازم نیست).
انسولین های استنشاقی می توانند باعث ایجاد فیبروز بافت ریه و افزایش فشار در رگ های آنها ، کاهش حجم ریه ها و همچنین پاسخ ایمنی بدن به انسولین (تشکیل آنتی بادی بر روی آن) شوند.
تعامل انسولین با سایر داروها
اثرات این دارو با مصرف همزمان آن با داروهای قرص هیپوگلیسمی ، داروهای ضد فشار خون از کلاس بتا بلاکرها ، اتانول بیشتر خواهد شد.
اثر انسولین را کاهش دهید ، احتمال هورمون گلوکوکورتیکوئیدوئیدهایپرگلایسمی را افزایش دهید.
انسولین های با عملکرد کوتاه شامل موارد زیر است:
- گلولیسین (Apidra) ،
- aspart (نام های تجاری - NovoRapid Penfill یا Flexpen) ،
- lispro (هومالوگ).
انسولین کوتاه بازی:
- مهندسی ژنتیک محلول در انسان (Biosulin ، Gensulin ، Insuman ، Actrapid NM ، Insuran ، Humodar) ،
- semisynthetic محلول در انسان (Brinsulrapi ، Humodar P 100 ، Berlsulin N normal U-40 و دیگران).
انسولین با طول متوسط:
- ایزوفان (Berlsulin N H Basal U-40 ، جام جهانی ایزوفان-انسولین ، Humodar B 100) ،
- تعلیق ترکیبی روی و انسولین (Monotard MS ، Insulong SPP ، نوار انسولین "XO-S").
انسولین های طولانی کار شامل:
- گلارگین (Lantus ، Tugeo SoloStar) ،
- degludec (Tresiba Penfill ، Tresiba FlexTouch) ،
- detemir (لومیر پنفیل یا فلکسپن).
- انسولین آسپارت دوتایی (NovoMix 30 یا 50 Flexpen یا Penfill) ،
- Lyspro انسولین دوتایی (Humalog Mix 25 یا 50).
با کدام پزشک تماس بگیرید
متخصص غدد درون ریز تجویز انسولین درمانی می کند و بر اثربخشی آن نظارت می کند. در صورت سیر پایدار بیماری ، قند خون طبیعی و عدم وجود عوارض ، می توان بیمار را توسط یک درمانگر مشاهده کرد.
افراد مبتلا به دیابت و نزدیکان آنها به شدت از حضور در دانشکده دیابت تشویق می شوند ، یک کلاس که توسط پزشکان متخصص آموزش دیده انجام می شود. در آنجا می توانید در مورد این بیماری سؤالی بپرسید و نحوه مدیریت آن را بیاموزید.
خصوصاً آموزش والدین فرزندی که به دیابت مبتلا هستند بسیار مهم است.
نتیجه گیری
یکی از مهمترین کلاس های دارویی که باعث بهبود کیفیت زندگی فرد مبتلا به دیابت می شود انسولین است.
آنها سطح گلوکز خون را در جایی که قرص ها با داروهای کاهش دهنده قند مقابله نمی کنند ، پایین می آورند. انسولین درمانی یک علم کامل است و هر فردی که مبتلا به دیابت است باید بر آن تسلط یابد.
البته ، "مشکلات" وجود دارد - عوارض ، اما احتمالاً با رعايت قوانين خاص ، احتمال توسعه آنها کاهش مي يابد.
امروزه در اکثر موارد ، انسولین زیر پوست بیمار تجویز می شود.راه جدیدی برای تجویز این داروها وجود دارد - استنشاق ، اما هنوز در مرحله تحقیق است و هنوز در هیچ جای دنیا استفاده نشده است.
احتمالاً اطلاعات لازم در مورد انسولین ها را از این مقاله فرا گرفته اید ؛ در ادامه ، در مورد گروه دوم داروهایی که سطح قند خون را کاهش می دهد - عوامل هیپوگلیسمی خوراکی - صحبت خواهیم کرد.
انسولین قند کم نمی کند | دیادتی
| دیادتی
بعضی اوقات اتفاق می افتد که تزریق انسولین کوتاه یا ultrashort به طور معمول قند خون را پایین نمی آورد ، اما آنها بدتر عمل می کنند یا اصلاً کار نمی کنند. بیایید به چند دلیل نگاه کنیم که ممکن است منجر به این امر شود.
اول از همه ، به ویال یا کارتریج با انسولین در نور نگاه کنید تا مطمئن شوید که آن ابر نباشد. می توانید آن را با انسولین تازه باز نشده از همان نوع مقایسه کنید تا مطمئن شوید. هر انسولین ، به جز متوسط انسولین NPH (پروتافان) ، مانند آب باید کریستالی شفاف و شفاف باشد.
اگر او کمی ابری باشد ، به این معنی است که او توانایی کاهش قند خون را تا حدی از دست داده است. از چنین انسولین استفاده نکنید ، آن را دور ریخته و جایگزین آن را با یک نمونه تازه کنید. در همین روش ، انسولین در صورت یخ زدگی ، در معرض دمای زیاد و یا بیش از 3 ماه در خارج از یخچال و فریزر ، نمی تواند از انسولین استفاده شود.
خصوصاً دمای بد بالای 37 درجه سانتیگراد بر لومیر و لانتوس تأثیر می گذارد.
انواع کوتاه یا ultrashort انسولین نسبت به آن مقاوم تر هستند ، اما همچنین باید به درستی ذخیره شوند.
اشتباهات دیابتی هستند. پرش از تزریق با انسولین ، بازپرداخت فقط با یک شب بی خوابی

شب به دلیل دو خطا خواب نبود. این تجربه برای همه والدین تازه کار کودکان مبتلا به دیابت ارزشمند است.
اشتباه اول به هیچ وجه نباید انسولین را با سرنگ از آمپول قلم سرنگ مصرف کنید!
به نظر می رسد این مسئله واضح است ، اما نیاز به توضیح دارد. در حالی که کودک کوچک است ، اما دوزهای آن اندک است. قلمهای انسولین معمولی اجازه می دهند انسولین با دقت یک واحد تزریق شود.
چنین دقت اغلب برای کودکان کافی نیست ، و این همان چیزی است که ما با آن روبرو شده ایم: با 1 واحد انسولین - قند بالا می رود ، با 2 - پایین و شما باید مرتباً اندازه گیری کنید تا از ابتلا به هیپوگلیسمی جلوگیری نکنید. ما تصمیم گرفتیم که ضرب و شتم 1 بزنیم.
5 واحد انسولین کوتاه (هومولین R داریم) ، که آنها بسته ای از سرنگ های معمولی انسولین را خریداری کرده اند (با استفاده از یک قلم سرنگ اتوماتیک ، به شما یادآوری می کنم که نمی توانید بخش هایی از واحدها را وارد کنید).
از کجا می توان انسولین را برای سرنگ دریافت کرد؟ یک آمپول دیگر باز کنید؟ ببخشید منطقی ترین به نظر می رسید که دوز مورد نظر را با یک سرنگ از آمپولی که قبلاً در قلم سرنگ درج شده است ، شماره گیری کنید. من یک بار دیگر به صورت گسترده می نویسم: بنابراین در هر صورت این کار را نکنید. اگر قصد دارید به طور موازی از هر دو سرنگ و قلم سرنگ استفاده کنید ، باید از دو آمپول جداگانه استفاده کنید!
چه چیزی برای خطا پرداخت کرده است. آنها سوزن را از قلم سرنگ جدا کردند ، یک دوز 1.5 با یک سرنگ برای ناهار مصرف کردند. همه چیز خوب است ، اما آنها این را در نظر نگرفتند که پس از مصرف دوز انسولین از قلم سرنگ ، فشار در آمپول کاهش یافت ، یعنی پیستون قلم سرنگ از بین رفت.
بنابراین ، ما به سادگی دوز انسولین عصر را بدون تحقق آن تزریق نکردیم! پیستون به سادگی جابجا شد و هیچ چیزی را زیر پوست ، حتی انسولین و حتی هوا فشرده نکرد. ما مطمئن بودیم که همه چیز خوب است ، شما می توانید غذا بخورید ، بنابراین ما بعد از دو ساعت شام و میان وعده غذا دادیم.
و بعد ، قبل از رفتن به رختخواب ، وقتی بیش از 20 قند را دیدند ، اندازه گیری و حیرت زدند! از کجا ؟! بیایید این موضوع را مرتب کنیم ، خواه این یک "برگرداندن" از "gipa" بدون توجه است (دختر من مدت طولانی قبل از شام خوابیده است) یا چیز دیگری. اندازه گيري قند در ادرار از گيپا به روش استاندارد حذف شد.
بگذارید یادآوری کنم: اگر بلافاصله پس از تشخیص قند خون بالا ، در ادرار قند وجود داشته باشد ، و بعد از نیم ساعت قند در ادرار جدید وجود نداشته باشد ، این بدان معنی است که از هیپوگلیسمی بازگشتی وجود داشته است. قند داشتیم. قلم سرنگ را گرفتم و سعی کردم چندین واحد را داخل هوا رها کنم. نه! و بعد آشکار آمد.
بار دیگر در مورد اولین اشتباه. اینسولین را از دسته دستگیره های سوراخ دار استفاده نکنید.
دلیل قندهای اغراق آمیز مشخص شد ، اما چه باید کرد؟ با یک متخصص غدد تماس بگیرید؟ ساعت نیمی از ده شب است ...
آنها شروع به زیر سوال بردن متخصص غدد درون ریز با نام اینترنت کردند. اگر تزریق انسولین را از دست دادید چه باید کرد؟ اگر والدین احمق هستند و قوانین فیزیک را نمی دانند و مستقیماً انسولین را از آمپول قلم سرنگ می گیرند ، کجا باید اجرا شوند؟ آیا می توانید انسولین کوتاه از دست رفته را بعد از واقعیت ، یعنی بعد از خوردن غذا ، نوک بزنید؟
این چیزی است که معلوم شد. من گزینه های رفتار معقول را خواهم نوشت ، نه تنها برای پرونده ما.
1) اگر یک ضربه از انسولین طولانی تزریق می شود که روزانه یک بار تزریق می شود (لانتوس) ، دیگر نیازی به تزریق آن در یک ساعت غیرمترقبه نیست ، باید سعی کنید با افزایش فعالیت بدنی در این روز کمبود انسولین اساسی را جبران کنید: بیشتر پیاده روی کنید ، ورزش کنید و غیره. شکر اضافی را به روش طبیعی بسوزانید: افزایش فعالیت بدنی.
2) در صورت تزریق انسولین طولانی مدت انسولین ، که دو بار در روز تزریق می شود (Humulin NPH ، Protofan و غیره) ، باید نیمی از دوز از دست رفته را به عکس از دست رفته اضافه کنید. من جزئیات را مطالعه نکردم ، زیرا این مورد ما نیست.
3) اگر یک ضربه از انسولین کوتاه از دست رفته است ، و بلافاصله بعد از خوردن غذا یا بعد از یک ساعت یا دو بعد از آن فکر کرده اید. در این حالت ، هنوز هم توصیه می شود که دوز از دست رفته را بکشید ، و آن را با در نظر گرفتن زمان از دست رفته کاهش دهید.
یعنی همانطور که فهمیدم ، اگر بلافاصله بعد از خوردن غذا گرفتار شوید ، می توانید دوز کامل از دست رفته را تزریق کنید (یا کمی کاهش دهید) و "ناسازگاری" را با یک میان وعده بعدی جبران کنید (برای رسیدن به اوج عمل انسولین کوتاه).
4) اگر تزریق انسولین بولوس از دست رفته باشد ، و این چند ساعت بعد از غذا مشخص شد (مانند مورد ما). در این حالت ، به خصوص اگر قند از مقیاس خاموش شود ، هنوز هم توصیه می شود انسولین کوتاه تزریق کنید ، اما با دوز بسیار کاهش یافته. برای فرونشاندن قند خون.
و در اینجا اشتباه دوم کردیم. یا این هنوز یک "اشتباه" است.
ما با بیرون کشیدن سوزن بعد از 5 ثانیه یک واحد انسولین تزریق کردیم (به جای 10) ، امیدواریم که با این روش بتوانید نیمی از دوز ، خوب یا فقط یک واحد کوچکتر را دریافت کنید. اما آنها این نکته را در نظر نگرفتند که زمان تماشای ساعت تقریباً 12 شب بود.
ما در ساعت 23:45 تزریق کردیم. دخترم عصبانی بود ، پرید (خوب ، قند زیاد ، مازاد انرژی). گالوپد ، تهدیدآمیز ، تا یک 20 کو را پایین بیاورد. (بعداً فهمیدم که با چنین قندهای زیاد نمی توان فعالیت بدنی را کاهش داد - MM بعد از یک ماه). بعد آرام شد و خوابید. همسر هم
و من تمام بشقاب هستم و جدی تر شروع به مطالعه موضوع در اینترنت کردم ، احساس می کنم در جایی چیزی اشتباه است.
منطق ساده نشان می دهد كه غذای شام و میان وعده عصرانه قبلاً چربی خورده شده است ، و باقیمانده قند حاصل از این غذا به سرعت خاموش می شود ، اما بعد از دو ساعت (تقریباً بین 2 تا 3 شب!) ، انسولین كاملاً شروع به عمل می كند و ما به هیپوگلیسمی از قدرت ناشناخته می رسیدیم. و بعد آنقدر ترسناک شد که کل رویا در جایی ناپدید شد.
من به طور اضطراری به مدت 2 شب زنگ خطر را تنظیم کردم. در نتیجه ، آنها بیشتر شب نمی خوابیدند و هر نیم ساعت یا یک ساعت قند را اندازه می گرفتند ، تا از این طریق لگن ها را از دست ندهند. من نتایج اندازه گیری را خواهم نوشت ، فکر می کنم برای آینده و برای هر کسی که به دنبال یافتن راه حلی برای چنین مشکلی است ، به این صفحه می تواند مفید باشد.
بنابراین ، ما تزریق انسولین عصرانه را از دست دادیم ، دو بار بدون انسولین غذا بخوریم (فکر می کنیم اینطور است).
1) در ساعت 19:30 قند 8.0 قبل از شام اندازه گیری شد تا خود این شام محاسبه شود. خوب ، خوب ، تقریباً هنجارهای لازم برای رد کردن قند. "تزریق" (بدون دانستن انسولین تجویز نمی شود) دو واحد انسولین ، به امید داشتن یک شام تنگ. شام خوردیم ، بعد از دو ساعت یک میان وعده خوردیم. انگار انسولین تزریق شده است.
2) 23:10. ما تصمیم به اندازه گیری آن را فقط در مورد قبل از رفتن به رختخواب و در شوک دیدم 21.5 mol قند! دلایل را درک کنید (به بالا مراجعه کنید). آنها شروع به فکر کردن کردند و به دنبال این بودند که چه کاری انجام دهند. من تصمیم گرفتم که نیم ساعت اندازه بگیریم و اگر کاهش پیدا کند ، باید درست استفراغ کنیم ، وحشی برویم و به رختخواب برویم. شاید هنوز هم صحیح تر بود؟ (نه ، درست نیست! - MM بعد از یک ماه)
3) 23:40. ما دوباره آن را اندازه می گیریم - 21.6 یعنی حتی بالا می رود! تصمیم داریم یکی را بزنیم.
4) 01:10 شب. خون یک دختر خواب را اندازه می گیریم.6.9! یعنی در یک ساعت و نیم قند بیش از 14 واحد کاهش یافت! و اوج عمل هنوز آغاز نشده است. کمی ترسناک می شود.
5) 01:55 اندازه گیری می کنیم: 3.5! در چهل و پنج دقیقه - دو بار! از 6.9 تا 3.5. و اوج عمل انسولین شروع شد! در وحشت دخترم را از خواب بیدار می کنیم و باعث می شویم آب بنوشیم و کوکی بخوریم. کودک در حین خواب ، 30 تا 50 گرم آب و میخک را نصف یک ورقه پخت می خورد تا "والدین بد که یا تغذیه نمی کنند ، سپس در وسط شب خسته شوند" حل نشود. قطع شد
6) 02:21 شکر: 5.1. پسر آب میوه با کوکی ها کار می کردند. خوب ما تصمیم می گیریم دوباره آن را اندازه بگیریم ، اگر کاهش یابد ، ما هنوز هم تغذیه می کنیم.
7) 02:51 قند: 5.3. عالی عمل انسولین کوتاه به پایان می رسد. از هم جدا هستیم
8) 06:10. صبح ما در حال بررسی هستیم. شکر: 4.7. عالی نیست ، اما بد نیست. آیا شما موفق شده اید؟ ... "ما باید یک ساعت دیگر بررسی کنیم تا انتقاد نکند ..." اما هیچ نیرویی وجود ندارد. از هم جدا هستیم
9) 9:00 برای جلوگیری از نوسان صبح ، حدوداً نیمی از هشت عسل به دختر خواب آور در نوک یک قاشق چایخوری داد. در نتیجه ، در ساعت 9 بامداد متر نسبتاً آرام 8.00 مول نشان داد. یعنی حتی چنین میکرودوز عسل قند را از حدود 4 به 8 افزایش می دهد!
کل به نظر می رسد با شماره شماره یک (انسولین از دست رفته در شب) مقابله کرده است. به قیمت یک شب بی خوابی و اعصاب والدین و انگشتان دختر که خیلی پیر هستند
آیا آنها به درستی عمل کردند؟ یا مجبور بودی فرار کنی ، به جهتی پرت کنی و بعد تمام شب را با قندهای بالا بخوابیم؟ آیا تزریق اینسولین در شب ، تلاش برای جبران آنچه از دست رفته بود ، اشتباه بود؟ من نمی دانم
اما امیدوارم که تجربه توصیف شده برای شخصی مفید باشد تا در چنین شرایطی تصمیم آگاهانه اتخاذ کند.
ماندگاری و شرایط نگهداری
اول از همه ، نباید فراموش کنیم که انسولین ، مانند هر داروی دیگر ، تاریخ انقضا دارد. روی بسته بندی از اجزای هورمونی ، تاریخ انقضا دقیق و شاخص های مشابه ، از قبل از لحظه باز معتبر است ، همیشه نشان داده شده است. آنها باید در نظر گرفته شوند یا با یک متخصص غدد مشورت کنند. در غیر این صورت ، نه تنها یک دوره بهبودی ناکارآمد ممکن است ، بلکه بروز برخی از عوارض نیز وجود دارد.
علاوه بر این ، در صورت عدم رعایت قوانین ذخیره سازی ، ممکن است ترکیب ، حتی با ماندگاری مطلوب ، آسیب ببیند. در مورد این موضوع ، متخصصان به یخ زدگی ، گرمای بیش از حد و تابش مستقیم نور خورشید توجه می کنند - همه اینها به شدت توصیه می شود که مراقب باشید. توجه به این نکته ضروری است که ترکیب باید منحصراً در دمای اتاق نگهداری شود. ما در مورد شاخص های دما از 20 تا 22 درجه صحبت می کنیم.
ذخیره انسولین در یخچال و فریزر نیز نامطلوب است ، زیرا چنین مؤلفه ای در صورت معرفی سرد ، بسیار کندتر است. گاهی اوقات به همین دلیل است که انسولین قند خون را کاهش نمی دهد.
چند کلمه در مورد قلم سرنگ
 استفاده از قلم سرنگ با وجود خودكار بودن و سهولت قابل توجه تر در ارتباط با درجه اثربخشي ، هيچ سؤال كمتري براي افراد ديابتي به وجود نمي آورد. مهمتر از همه ، توصیه می شود که قوانین مخلوط کردن انسولین طولانی را رعایت کنید. برای انجام این کار ، لازم است که آن را با سوزن پنج تا هفت بار آن را وارونه کنید.
استفاده از قلم سرنگ با وجود خودكار بودن و سهولت قابل توجه تر در ارتباط با درجه اثربخشي ، هيچ سؤال كمتري براي افراد ديابتي به وجود نمي آورد. مهمتر از همه ، توصیه می شود که قوانین مخلوط کردن انسولین طولانی را رعایت کنید. برای انجام این کار ، لازم است که آن را با سوزن پنج تا هفت بار آن را وارونه کنید.
در حین استفاده از قلم ، در صورت امکان از نفوذ هوا نیز باید جلوگیری شود. واقعیت این است که این امر به دلیل تراکم بیشتر هوا در طولانی شدن مدت زمان تزریق انسولین تأثیر دارد. نتیجه این امر این است که سوزن را می توان قبل از بیرون آمدن کل مقدار هورمونی خارج کرد.
برای مشکلات عملکرد بینایی ، ممکن است با شناسایی تعداد واحد مورد نیاز ، خطایی رخ دهد. در انواع خاصی از قلم سرنگ ، اگر کلید پیستون کاملاً گیره نباشد ، جزء هورمونی فقط تا حدی معرفی می شود.اگر در روند استفاده از دستگاه شکی وجود دارد ، اکیداً توصیه می شود از یک متخصص کمک بگیرید.
همانطور که نشان می دهد عمل ، در تعداد نسبتاً زیادی موارد ، ناتوانی قند خون و اثر ضعیف انسولین نادرست است. این اتفاق تنها به دلیل عدم رعایت استانداردهای استفاده از این اجزاء ، غفلت از توصیه های ابتدایی یک متخصص انجام می شود. به همین دلیل است که هر فرد دیابتی قبل از شروع دوره باید یک جلسه توجیهی ویژه را انجام دهد ، این به جلوگیری از سؤالاتی مبنی بر کاهش انسولین در قند کمک می کند.
گذراندن آزمون رایگان! و خودتان را بررسی کنید ، آیا می توانید همه راجع به دیابات ها بدانید؟
محدودیت زمانی: 0
پیمایش (فقط شماره کار)
0 از 7 تکالیف انجام شد
برای شروع چیست؟ من به شما اطمینان می دهم! خیلی جالب خواهد بود)))
قبلاً قبلاً آزمون را گذرانده اید. شما نمی توانید دوباره آن را شروع کنید.
برای شروع آزمون باید وارد سیستم شوید یا ثبت نام کنید.
برای شروع این کار باید آزمایش های زیر را انجام دهید:
پاسخ صحیح: 0 از 7
شما از 0 امتیاز 0 امتیاز کسب کردید (0)
ممنون از وقتتون! نتایج شما اینجاست!
- با جواب
- با نشان ساعت
نام "دیابت" به معنای واقعی کلمه چیست؟
چه هورمونی برای دیابت نوع 1 کافی نیست؟
کدام یک از علائم بیماری دیابت نیست؟
دلیل اصلی ایجاد دیابت نوع 2 چیست؟
قند خون بالا یک علامت مهم دیابت و یک مشکل اساسی برای افراد دیابتی است. افزایش قند خون تقریباً تنها دلیل عوارض دیابت است. برای به طور كامل كنترل بیماری شما ، بهتر است به خوبی بفهمید كه گلوكز وارد جریان خون و نحوه استفاده از آن می شود.
مقاله را با دقت بخوانید - و خواهید فهمید که تنظیم قند خون چگونه طبیعی است و با متابولیسم کربوهیدرات مختل شده ، یعنی با دیابت چه تغییری می کند.
منابع غذایی گلوکز کربوهیدرات ها و پروتئین ها هستند. چربی هایی که می خوریم کاملاً تاثیری در قند خون ندارد. چرا مردم طعم شکر و غذاهای شیرین را دوست دارند؟ زیرا باعث تحریک تولید انتقال دهنده های عصبی (به ویژه سروتونین) در مغز می شود که باعث کاهش اضطراب می شود ، باعث احساس بهزیستی یا حتی سرخوشی می شود. به همین دلیل ، برخی افراد به اندازه اعتیاد به تنباکو ، الکل یا مواد مخدر به کربوهیدرات ها معتاد می شوند. افراد وابسته به کربوهیدرات کاهش میزان سروتونین یا کاهش حساسیت گیرنده به آن را تجربه می کنند.
چگونه قند خون در فرد سالم تنظیم می شود
بیایید ببینیم انسولین چگونه قند خون را در فرد سالم و بدون دیابت تنظیم می کند. فرض کنید این فرد صبحانه ای منضبط داشته باشد ، و برای صبحانه سیب زمینی را با کتلت پوره کرده است - مخلوطی از کربوهیدرات با پروتئین. تمام شب ، غلظت پایه انسولین در خون وی گلوکونوژنز را مهار می کند (در بالا بخوانید که معنی آن چیست) و غلظت پایدار قند را در خون حفظ می کند.
به محض ورود مواد غذایی با کربوهیدرات زیاد به دهان ، آنزیم های بزاق بلافاصله شروع به تجزیه کربوهیدرات های "پیچیده" در مولکول های گلوکز ساده می کنند و این گلوکز بلافاصله از طریق مخاطی جذب می شود. از کربوهیدرات ها ، قند خون فوراً بالا می رود ، اگرچه فرد هنوز نتوانسته است چیزی را بلع کند! این یک سیگنال برای لوزالمعده است که زمان آن است که فوراً تعداد زیادی از گرانول انسولین را در خون ریخته شود. این بخش قدرتمند انسولین از قبل ساخته شده و برای استفاده از آن در هنگام نیاز به "پوشاندن" پرش قند پس از غذا ، علاوه بر غلظت پایه انسولین در خون ، از قبل ساخته شده است.

آزاد شدن ناگهانی انسولین ذخیره شده به جریان خون "مرحله اول پاسخ انسولین" نامیده می شود.این سرعت پرش سریع قند خون ، که در اثر کربوهیدراتهای خورده شده ایجاد می شود ، به حالت عادی کاهش می یابد و می تواند از افزایش بیشتر آن جلوگیری کند. سهام انسولین ذخیره شده در لوزالمعده کاهش می یابد. در صورت لزوم ، انسولین اضافی تولید می کند ، اما به زمان نیاز دارد. انسولین ، که در مرحله بعدی به آرامی وارد جریان خون می شود ، "مرحله دوم پاسخ انسولین" نامیده می شود. این انسولین به جذب گلوکز کمک می کند ، که بعداً ، بعد از چند ساعت ، هنگام هضم غذاهای پروتئین ، به جذب گلوکز کمک کرد.
با هضم وعده غذایی ، گلوکز همچنان وارد جریان خون می شود و لوزالمعده انسولین بیشتری برای "خنثی کردن" آن تولید می کند. بخشی از گلوکز به گلیکوژن تبدیل می شود ، ماده نشاسته ای است که در سلول های ماهیچه ای و کبدی ذخیره می شود. پس از مدتی ، تمام "ظروف" برای ذخیره سازی گلیکوژن پر است. اگر هنوز مقدار زیادی گلوکز در جریان خون وجود داشته باشد ، پس تحت تأثیر انسولین تبدیل به چربیهای اشباع شده می شود که در سلولهای بافت چربی ذخیره می شوند.

بعداً ، سطح قند خون قهرمان ما ممکن است شروع به سقوط کند. در این حالت ، سلولهای آلفا لوزالمعده شروع به تولید هورمون دیگری می کنند - گلوکاگون. مانند آنتاگونیست انسولین است و به سلولهای عضلانی و کبد سیگنال می دهد که لازم است گلیکوژن را به گلوکز برگردانیم. به کمک این گلوکز ، قند خون می تواند به طور نرمال حفظ شود. در طول وعده غذایی بعدی ، فروشگاه های گلیکوژن دوباره پر می شوند.
مکانیسم توصیف شده جذب گلوکز توسط انسولین در افراد سالم بسیار مفید است و به حفظ قند خون پایدار در حد طبیعی کمک می کند - از 3.9 تا 5.3 میلی مول در لیتر. سلول ها به اندازه کافی گلوکز را برای انجام وظایف خود دریافت می کنند و همه چیز همانطور که در نظر گرفته شده عمل می کند. بیایید ببینیم چرا و چگونه این طرح در دیابت نوع 1 و نوع 2 نقض شده است.
درمان دیابت نوع 1 با انسولین
رژیم دیابت کم کربوهیدرات برای چیست؟ چرا خود را محدود به انتخاب محصول می کنید؟ چرا فقط انسولین کافی تزریق نمی شود تا به اندازه کافی جذب تمام کربوهیدراتهای خورده شود؟ از آنجا که تزریق انسولین به طور نادرست "افزایش" قند خون را موجب می شود که غذاهای سرشار از کربوهیدرات ها باعث می شوند.
بیایید ببینیم چه عاملی در بیماران دیابتی نوع 1 بروز می کند و چگونگی کنترل صحیح بیماری برای جلوگیری از عوارض. این اطلاعات حیاتی است! امروز ، "کشف آمریکا" برای غدد درون ریز داخلی و به ویژه برای بیماران دیابتی خواهد بود. بدون تواضع کاذب ، شما بسیار خوش شانس هستید که به سایت ما رسیدید.
انسولین تزریق شده با سرنگ یا حتی با پمپ انسولین ، مانند انسولین کار نمی کند ، که به طور معمول پانکراس را سنتز می کند. انسولین انسانی در مرحله اول پاسخ به انسولین بلافاصله وارد جریان خون می شود و بلافاصله شروع به کاهش قند می کند. در دیابت ، تزریق انسولین معمولاً به چربی زیر جلدی ساخته می شود. برخی از بیماران که عاشق خطر و هیجان هستند ، تزریق عضلانی از انسولین ایجاد می کنند (این کار را انجام ندهید!). در هر صورت ، هیچ کس انسولین را به صورت داخل وریدی تزریق نمی کند.
در نتیجه ، حتی سریعترین انسولین فقط بعد از 20 دقیقه شروع به فعالیت می کند. و اثر کامل آن طی 1-2 ساعت آشکار می شود. قبل از این ، سطح قند خون بطور قابل توجهی بالا می رود. شما می توانید به راحتی با اندازه گیری قند خون خود با یک گلوکومتر هر 15 دقیقه بعد از غذا ، این مسئله را تأیید کنید. این وضعیت به اعصاب ، رگ های خونی ، چشم ها ، کلیه ها و غیره آسیب می زند .با وجود بهترین نکات پزشک و بیمار عوارض دیابت به صورت کامل در حال رشد است.
اینکه چرا درمان استاندارد دیابت نوع 1 با انسولین مؤثر نیست ، با جزئیات در لینک "" توضیح داده شده است. اگر شما به رژیم غذایی متعادل "دیابت نوع 1" پایبند باشید ، نتیجه غم انگیز - مرگ یا ناتوانی - اجتناب ناپذیر است و خیلی سریعتر از آنچه دوست داریم می آید.ما یک بار دیگر تأکید می کنیم که حتی اگر به آن تغییر دهید ، هنوز هم کمکی نخواهد کرد. زیرا او همچنین انسولین را به بافت زیر جلدی تزریق می کند.
چه کار کنیم؟ پاسخ برای کنترل دیابت ادامه دارد. بر روی این رژیم ، بدن تا حدودی پروتئین های غذایی را به گلوکز تبدیل می کند و بنابراین ، قند خون هنوز بالا می رود. اما این بسیار آهسته اتفاق می افتد ، و تزریق انسولین به شما اجازه می دهد تا دقت را افزایش دهید. در نتیجه می توان نتیجه گرفت که پس از خوردن غذا با بیمار مبتلا به دیابت ، قند خون در هیچ لحظه از 3/5 میلی مول در لیتر فراتر نمی رود ، یعنی در افراد سالم کاملاً شبیه است.
رژیم غذایی کم کربوهیدرات برای دیابت نوع 1
هرچه کربوهیدرات کمتر دیابتی بخورد ، به انسولین کمتری نیاز دارد. در رژیم کم کربوهیدرات ، دوز انسولین بلافاصله چندین بار کاهش می یابد. و این به رغم این واقعیت است که هنگام محاسبه دوز انسولین قبل از غذا ، در نظر می گیریم که چه مقدار برای پوشاندن پروتئین های خورده مورد نیاز خواهد بود. اگرچه در درمان سنتی دیابت ، پروتئین ها به هیچ وجه مورد توجه قرار نمی گیرند.
هرچه انسولین کمتری برای تزریق دیابت لازم داشته باشید ، احتمال بروز مشکلات زیر کمتر می شود:
- هیپوگلیسمی - قند خون بسیار مهم ،
- احتباس مایعات در بدن و تورم ،
- مقاومت به انسولین
تصور کنید که قهرمان ما ، یک بیمار مبتلا به دیابت نوع 1 ، به خوردن غذاهای کم کربوهیدرات از آن روی آورد. در نتیجه ، قند خون او مانند گذشته ، وقتی که غذاهای "متعادل" سرشار از کربوهیدرات ها را خورد ، به هیچ وجه به "کیهانی" نخواهد رسید. گلوکونوژنز تبدیل پروتئین به گلوکز است. این فرآیند قند خون را افزایش می دهد ، اما به آرامی و کمی ، و به راحتی می توان با تزریق یک دوز کوچک انسولین قبل از غذا "پوشانده" شد.
نحوه عملکرد بدن فرد مبتلا به دیابت نوع 2
قهرمان بعدی ما ، یک بیمار مبتلا به دیابت نوع 2 ، وزن 112 کیلوگرم با 78 کیلوگرم وزن دارد. بیشتر چربی های اضافی روی معده و اطراف کمر است. لوزالمعده وی هنوز انسولین تولید می کند. اما از آنجا که چاقی شدید ایجاد شده است ، این انسولین برای حفظ قند خون طبیعی کافی نیست.
اگر بیمار موفق به کاهش وزن شود ، مقاومت انسولین می رود و قند خون به اندازه ای عادی می شود که تشخیص دیابت برداشته می شود. از طرف دیگر ، اگر قهرمان ما فوراً شیوه زندگی خود را تغییر ندهد ، سلولهای بتا لوزالمعده وی به طور کامل "می سوزند" و وی به دیابت برگشت ناپذیر نوع 1 مبتلا می شود. درست است ، تعداد کمی از افراد به این امر واقعیت دارند - معمولاً بیماران مبتلا به دیابت نوع 2 در ابتدا حمله قلبی ، نارسایی کلیه یا گانگرن را روی پاهای خود می کشند.
مقاومت به انسولین تا حدودی توسط دلایل ژنتیکی ایجاد می شود ، اما عمدتا به دلیل شیوه زندگی غیر طبیعی است. کار بی تحرک و مصرف بیش از حد کربوهیدرات ها منجر به تجمع بافت چربی می شود. و هرچه چربی بیشتر در بدن نسبت به توده عضلانی باشد ، مقاومت به انسولین بیشتر می شود. لوزالمعده سالها با افزایش استرس کار کرد. به همین دلیل از بین می رود و انسولین تولید شده دیگر برای حفظ قند خون طبیعی دیگر کافی نیست. به ویژه ، لوزالمعده یک بیمار مبتلا به دیابت نوع 2 هیچ فروشگاه انسولین را ذخیره نمی کند. به همین دلیل ، مرحله اول پاسخ به انسولین مختل می شود.
جالب است که معمولاً بیماران مبتلا به دیابت نوع 2 که اضافه وزن دارند حداقل انسولین تولید می کنند و بالعکس - 2-3 برابر بیشتر از همسالان باریک. در این شرایط ، غدد درون ریز غالباً قرص هایی را که مشتقات سولفونیل اوره هستند ، تجویز می کنند که لوزالمعده را برای تولید انسولین بیشتر تحریک می کند. این منجر به "فرسودگی" لوزالمعده می شود و به همین دلیل دیابت نوع 2 به دیابت نوع 1 وابسته به انسولین تبدیل می شود.
قند خون بعد از خوردن غذا با دیابت نوع 2
بیایید در نظر بگیریم که چگونه صبحانه سیب زمینی های پوره شده با کتلت ، یعنی مخلوطی از کربوهیدرات ها و پروتئین ها ، بر میزان قند در قهرمان ما تأثیر می گذارد.به طور معمول ، در مراحل اولیه دیابت نوع 2 ، میزان قند خون در صبح بر روی معده خالی طبیعی است. نمی دانم چگونه او بعد از غذا تغییر خواهد کرد؟ در نظر بگیرید که قهرمان ما دارای اشتهای عالی است. او 2-3 برابر بیشتر از افراد لاغر با همان قد غذا می خورد.
نحوه هضم کربوهیدرات ها ، حتی در دهان جذب می شود و فوراً قند خون را افزایش می دهد - قبلاً هم قبلاً بحث کرده بودیم. در بیمار مبتلا به دیابت نوع 2 ، کربوهیدرات ها نیز به همین روش در دهان جذب می شوند و باعث جهش شدید قند خون می شوند. در پاسخ ، لوزالمعده انسولین را در خون آزاد می کند و سعی می کند بلافاصله این پرش را خاموش کند. اما از آنجا که سهام آماده ای وجود ندارد ، مقدار بسیار ناچیزی انسولین آزاد می شود. به این گفته می شود.
لوزالمعده قهرمان ما تمام تلاش خود را می کند تا انسولین کافی تولید کند و قند خون را پایین بیاورد. دیر یا زود ، اگر دیابت نوع 2 خیلی دور نماند و مرحله دوم ترشح انسولین تأثیر نداشته باشد ، دیر یا زود موفق خواهد شد. اما برای چند ساعت قند خون بالا می ماند و در این زمان عوارض دیابت بروز می کند.
به دلیل مقاومت به انسولین ، یک بیمار مبتلا به دیابت نوع 2 به 2/3 برابر بیشتر انسولین نیاز دارد تا همان مقدار کربوهیدرات را نسبت به همسالان باریک خود جذب کند. این پدیده دو نتیجه دارد. اولا ، انسولین اصلی هورمون است که باعث تجمع چربی در بافت چربی می شود. تحت تأثیر انسولین اضافی ، بیمار ضخیم تر می شود و مقاومت به انسولین وی افزایش می یابد. این یک چرخه شرور است. ثانیاً ، لوزالمعده با افزایش بار کار می کند ، به همین دلیل سلول های بتا آن بیشتر و بیشتر "می سوزند". بنابراین ، دیابت نوع 2 به دیابت نوع 1 تبدیل می شود.

مقاومت به انسولین باعث می شود سلول ها از گلوکز استفاده نکنند ، که دیابتی آن را با غذا دریافت می کند. به همین دلیل ، او همچنان احساس گرسنگی می کند ، حتی هنگامی که مقدار قابل توجهی غذا می خورد. به طور معمول ، فرد مبتلا به دیابت نوع 2 بیش از حد غذا می خورد ، تا زمانی که شکمی کاملاً بسته احساس کند و این مشکلات او را بیشتر می کند. نحوه درمان مقاومت به انسولین ، بخوانید. این یک روش واقعی برای بهبود سلامتی شما با دیابت نوع 2 است.
تشخیص و عوارض دیابت نوع 2
پزشکان بی سواد اغلب برای تأیید یا رد تشخیص دیابت ، آزمایش قند خون ناشتا را تجویز می کنند. به یاد بیاورید که با دیابت نوع 2 ، سطح قند خون ناشتا برای مدت طولانی نرمال باقی می ماند ، حتی اگر بیماری پیشرفت کند و عوارض دیابت در نوسان کامل ظاهر شود. بنابراین ، یک آزمایش خون ناشتا به طور قطعی مناسب نیست! در یک آزمایشگاه خصوصی مستقل یا ترجیحاً در یک آزمایشگاه مستقر شوید.
به عنوان مثال ، در یک فرد ، قند خون بعد از خوردن غذا به 8/7 میلی مول در لیتر می رسد. بسیاری از پزشکان در این شرایط تشخیص دیابت نوع 2 را نمی نویسند ، به این ترتیب که بیمار را ثبت ننموده و درگیر معالجه نمی شود. آنها تصمیم خود را با این انگیزه تحریک می کنند که دیابتی هنوز انسولین کافی تولید می کند و دیر یا زود قند خون وی بعد از خوردن قطره به حالت عادی می رسد. با این حال ، شما باید بلافاصله به یک شیوه زندگی سالم تغییر دهید ، حتی اگر 6.6 میلی مول در لیتر قند خون بعد از غذا بخورید ، و حتی اگر بیشتر باشد ، بیشتر از این است. ما سعی می کنیم یک برنامه موثر و مهمتر از همه واقع بینانه برای درمان دیابت نوع 1 و نوع 2 ارائه دهیم ، که می تواند توسط افراد با حجم کار قابل توجهی انجام شود.

مشکل اصلی دیابت نوع 2 این است که بدن به تدریج در طی چند دهه از بین می رود و این معمولاً تا دیررس باعث ایجاد علائم دردناک نمی شود. از طرف دیگر ، بیمار مبتلا به دیابت نوع 2 مزایای بسیاری نسبت به مبتلایان به دیابت نوع 1 دارد. در صورت عدم تزریق انسولین ، قند خون وی هرگز به اندازه بیمار دیابت نوع 1 بالا نمی رود. اگر مرحله دوم پاسخ انسولین خیلی تحت تأثیر قرار نگیرد ، قند خون می تواند بدون مشارکت فعال بیمار ، چند ساعت پس از خوردن به حالت عادی بیفتد.بیماران مبتلا به دیابت نوع 1 نمی توانند چنین "آزاده آزاری" را انتظار داشته باشند.
نحوه درمان موثر دیابت نوع 2
در دیابت نوع 2 ، اقدامات درمانی فشرده منجر به کاهش بار لوزالمعده می شود ، روند "سوزاندن" سلول های بتا آن مهار می شود.
چه کاری انجام شود:
در نتیجه از دست دادن وزن و ورزش با لذت ، مقاومت به انسولین کاهش می یابد. اگر به موقع درمان شروع شود ، می توان بدون تزریق انسولین قند خون را به حالت عادی پایین آورد. اگر هنوز به تزریق انسولین نیاز دارید ، دوزهای آن اندک خواهد بود. نتیجه نهایی یک زندگی سالم و شاد و بدون عوارض دیابت است ، تا سن بسیار زیادی ، به حسادت همسالان "سالم".
روش اصلی برای ردیابی قند خون ، آزمایش A1c است. همانطور که می دانید ، هدف انجمن دیابت آمریكا خواندن كمتر از 7٪ A1c است ؛ در حال حاضر بسیاری از پزشكان مستعد حتی نرخ پایین تر نیز هستند: 6.5 یا 6٪. اگر قادر به کاهش قند خود نیستید ، در اینجا چند نکته وجود دارد.
به همان اول برگردید (بله ، دوباره). اگر اضافه وزن دارید ، کاهش وزن مطمئن ترین نشانه کاهش سالم هموگلوبین A1c است. چه اضافه وزن داشته باشید و چه نباشید ، همین نکات نیز کلیدهای کنترل قند خون هستند. اگر رژیم غذایی کاملاً گیاهی است ، مطمئناً ، شما چربی حیوان نمی خورید. و اگر روغن های گیاهی را رها کردید ، به هیچ وجه چربی نمی شوید. با این تغییرات مفید تغذیه ای ، شما چربی ها را درون سلول های عضلانی خود می سوزانید. همانطور که در فصل 2 دیدید ، آنها عامل مقاومت به انسولین هستند.
کربوهیدراتهای سالم را درگیر کنید. بسیاری از افراد به طور غیر منطقی خود را برای جلوگیری از غذاهای نشاسته ای محدود می کنند. آنها پیشنهاد می کنند لوبیا ، عدس ، ماکارونی ، سیب زمینی شیرین یا یشم قند خون را افزایش می دهد. البته وقتی بعد از هر وعده غذایی قند را اندازه می گیرید ، قرائت ها بیشتر می شود. با این حال ، این دلیلی برای کنار گذاشتن غذاهای نشاسته ای و بازگشت به غذاهای پرچرب یا پروتئین نیست. به همین دلیل است
چربی های ماهی و پرنده تلاش برای کاهش وزن را مسدود می کنند. همچنین مقاومت به انسولین را مختل می کند. در اینجا یک وضعیت معمولی است.
شخص می شنود که "کربوهیدرات ها بد هستند" یا شاید متوجه شود که قند خون بلافاصله بعد از خوردن برنج یا سبزیجات حاوی نشاسته افزایش یافته است. او تصمیم می گیرد کربوهیدرات ها را به نفع مرغ و ماهی کنار بگذارد. همه چیز در ابتدا خوب پیش می رود. گلوکز پایدار است و بعد از غذا که قند کم است ، زیاد نمی شود. او می گوید: "آها!" "من فهمیدم که چنین رژیم غذایی قند را کاهش می دهد!" در طی چند روز آینده ، بیمار متوجه می شود که قندخون وی شروع به تغییر می کند. آنها به تدریج افزایش می یابند و پس از یک یا دو هفته افزایش قابل توجهی می یابد. "این چیست؟" ما پاسخ خواهیم داد. فقط سه منبع کالری وجود دارد: کربوهیدرات ، چربی و پروتئین. از کربوهیدرات ها امتناع ورزید ، فردی که چربی مصرف می کند ، تمایل به افزایش مقاومت به انسولین و پروتئین دارد که در حال حاضر عوارض جانبی زیادی دارد. مصرف فعال چربی ها بلافاصله قند خون را افزایش نمی دهد ، اما غذاهای چرب تمایل به افزایش میزان چربی سلول های بدن دارند. در نتیجه ، مقاومت به انسولین به تدریج رو به زوال است. این بدان معنی است که هر کربوهیدرات که بعداً او خورد ، باعث افزایش قند خون حتی بیشتر از گذشته خواهد شد. بنابراین انسولین هر روز در حال رشد است.
از غذاهای چرب باید پرهیز شود و از غذاهای حاوی کربوهیدرات سالم تر استفاده شود و آنها را بر اساس شاخص گلوکز انتخاب کنید. به عنوان مثال ، لوبیا (لوبیا ، نخود فرنگی و عدس) ، سبزیجات ، میوه ها و غلات کامل. غذا همیشه باعث افزایش موقتی قند خون می شود ، اما به زودی متوجه خواهید شد که حساسیت به انسولین به تدریج به حالت عادی باز می گردد.
به پزشک مراجعه کنید. یکی از دلایل بسیار زیاد قند زیاد عفونت است. سرماخوردگی ، عفونت ادراری ، ضایعات پوستی.همه آنها تمایل به افزایش قند خون دارند. گاهی اوقات حتی یک بریدگی یا سرفه کوچک باعث جهش نسبتاً قوی در آن می شود. در طول درمان (اگر این کار با تمام شرایط لازم انجام شود) ، سطح قند خون احیا می شود. در این دوره ، پزشک ممکن است داروهای خاص دیابت را انتخاب کند.
اعصاب خود را تماشا کنید. هر گونه قند خون را بالا می برد. پاسخ جسمی به استرس که شما را برای مبارزه یا فرار از خطر آماده می کند ، می تواند با هر نوع تهدید ، واقعی یا تصور رخ دهد. افزایش قند خون در زمانی که ممکن است با شکارچیان و قبایل جنگنده روبرو شویم بسیار سودمند است. این قند خون بیشتر گروههای عضلانی را تغذیه می کند و به دویدن یا مبارزه کمک می کند. امروز ما از مشکلات در محل کار ، مشکلات مالی و مشکلات در روابط شخصی می ترسیم. با این حال ، روند فیزیولوژیکی تغییر نکرده است ، پاسخ هنوز هم کار می کند و باعث افزایش قند خون می شود. اگر استرس زیاد دوام نیاورد - متوجه خواهید شد که سطح گلوکز به اندازه کافی سریع به حالت عادی برمی گردد. اگر طولانی مدت است ، یوگا ، مراقبه را انجام دهید. این مشکل ممکن است عمیق تر باشد ، در چنین مواردی ممکن است دچار افسردگی ، احساس اضطراب مزمن شود - پس سعی نکنید قهرمان شوید.
تمرینات بدنی اگر از شما برای رهبری یک زندگی فعال عادت ندارد - زمان شروع آن است. ورزش به کاهش قند خون کمک می کند.
در بیشتر موارد ، رعایت این نکات به کاهش قند شما کمک می کند. اگر سطح قند خون بالا باقی بماند ، با وجود بهترین تلاشها ، پزشک سایر داروهای تجویز می کند.
صفحه اصلی »زندگی» چرا انسولین پس از تزریق قند خون را کاهش نمی دهد: چه باید کرد؟ قند با انسولین کم نمی شود.
تزریق انسولین را پرش کنید
از آنجا که درمان دیابت نوع 1 منحصراً به صورت درمان جایگزینی با اینولین به صورت مداوم انجام می شود ، مصرف زیر جلدی دارو تنها فرصتی برای حفظ سطح قند خون است.
استفاده مناسب از داروهای انسولین می تواند از نوسانات شدید گلوکز جلوگیری کرده و از عوارض دیابت جلوگیری کند:
- ایجاد کما ، که تهدید کننده زندگی هستند: کتواسیدوز ، لاکتاتاسیدوز ، هیپوگلیسمی.
- تخریب دیواره عروقی - میکرو و ماکروآنژیوپاتی.
- نفروپاتی دیابتی.
- کاهش بینایی - رتینوپاتی.
- ضایعات سیستم عصبی - نوروپاتی دیابتی.
بهترین گزینه برای استفاده از انسولین ، بازآفرینی ریتم فیزیولوژیکی ورود آن به خون است. برای این کار از انسولین هایی با مدت زمان مختلف عمل استفاده می شود. برای ایجاد سطح خون ثابت ، انسولین طولانی مدت 2 بار در روز تجویز می شود - Protafan NM ، Humulin NPH ، Insuman Bazal.
انسولین با عملکرد کوتاه برای جایگزینی ترشح انسولین در پاسخ به وعده غذایی استفاده می شود. آن را قبل از غذا حداقل 3 بار در روز - قبل از صبحانه ، ناهار و قبل از شام معرفی می کنیم. پس از تزریق ، شما باید در فاصله زمانی بین 20 تا 40 دقیقه مواد غذایی مصرف کنید. در این حالت ، دوز انسولین باید طوری طراحی شود که مقدار مشخصی از کربوهیدرات ها مصرف شود.
اگر فرد مبتلا به دیابت نوع 1 به شکل شدید باشد ، تزریق انسولین طولانی مدت در عصر و صبح و انسداد قبل از هر وعده غذایی لازم خواهد بود. اما با وجود دیابت نوع 2 یا دیابت نوع 1 در مرحله خفیف ، مرسوم است که تزریق کمتری انجام شود.
اندازه گیری قند هر بار قبل از خوردن غذا لازم است و شما نیز می توانید این کار را چند ساعت پس از غذا انجام دهید. مشاهدات نشان می دهد که میزان قند در طول روز طبیعی است ، به جز مکث در شب. این نشان می دهد که تزریق انسولین کوتاه در این زمان مورد نیاز است.
اختصاص همان رژیم انسولین درمانی به هر دیابتی مضر و غیرمسئولانه است. اگر رژیم غذایی با مقدار کمی کربوهیدرات را دنبال کنید ، ممکن است معلوم شود که به یک نفر قبل از غذا نیاز به تزریق تزریق می شود و ماده دیگری نیز کافی است.
بنابراین ، در برخی از افراد مبتلا به دیابت نوع 2 ، به نظر می رسد که قند خون طبیعی را حفظ می کند. اگر این نوع بیماری است ، قبل از شام و صبحانه انسولین کوتاه بگذارید. قبل از ناهار ، فقط می توانید قرص های Siofor مصرف کنید.
در صبح ، انسولین نسبت به هر ساعت دیگری از روز کمی ضعیف عمل می کند. این به دلیل تأثیر طلوع صبح است. همین مسئله در مورد خود انسولین ، که لوزالمعده نیز تولید می کند ، و همچنین موردی که دیابتی با تزریق دریافت می کند. بنابراین ، اگر به انسولین سریع احتیاج دارید ، قبل از صبحانه ، آن را تزریق می کنید.
همه افراد دیابتی باید بدانند که چگونه قبل یا بعد از غذا به طور صحیح انسولین تزریق کنند. برای اینکه تا حد ممکن از هیپوگلیسمی اجتناب کنید ، ابتدا باید آگاهانه دوز را کاهش داده و سپس به آرامی آنها را افزایش دهید. در این حالت ، اندازه گیری قند برای یک دوره خاص ضروری است.
در طی چند روز می توانید دوز مطلوب خود را تعیین کنید. هدف این است که مانند یک فرد سالم قند را با سرعت پایدار نگه دارید. در این حالت می توان یک هنجار در نظر بگیرید 0.6 ± 0.6 میلی متر در لیتر قبل و بعد از غذا.
در هر زمان ، شاخص نباید از 3.5-3.8 mmol / L کمتر باشد. دوز انسولین سریع و میزان مصرف آنها به کیفیت و کمیت غذا بستگی دارد. باید ثبت شود که کدام غذاها به میزان گرم مصرف می شوند. برای این کار می توانید مقیاس آشپزخانه را خریداری کنید. اگر برای کنترل دیابت از رژیم غذایی کم کربوهیدرات پیروی می کنید ، بهتر است قبل از غذا از انسولین کوتاه استفاده شود ، به عنوان مثال:
- Actrapid NM
- هومولین منظم ،
- Insuman Rapid GT ،
- Biosulin R.
شما همچنین می توانید Humalog را تزریق کنید ، در مواردی که نیاز به سرعت قند را کاهش دهید. انسولین نووراپید و آپیدرا کندتر از هومالوگ هستند. برای جذب بهتر غذاهای کم کربوهیدرات ، انسولین با عملکرد بسیار کوتاه خیلی مناسب نیست ، زیرا دوره عمل کوتاه و سریع است.
غذا خوردن باید حداقل سه بار در روز و در فواصل 4 تا 4 ساعت باشد. در صورت لزوم ، پس از چند روز می توانید یکی از وعده های غذایی را پرش کنید.
ظروف و مواد غذایی باید تغییر کنند ، اما ارزش غذایی نباید از حد معمول پایین باشد.
میزان جذب و از این رو زمان قرار گرفتن در معرض انسولین بستگی به انتخاب محل تزریق دارد. معده سریعترین مکان برای انسولین در نظر گرفته می شود.
بنابراین برای تسریع در حال حاضر کند عمل انسولین در صبح ، انسولین صبحگاهی را به معده تزریق می کنیم. اما بقیه مکانها (شانه ها ، باسن و باسن) برای کار انسولین کندتر هستند.
آیا مطمئن هستید که به طور صحیح انسولین مصرف می کنید؟
تاریخ انقضا انسولین خود را چه موقع بررسی کردید؟ انسولین منقضی شده بسیار ضعیف تر از حد معمول عمل می کند. اگر انسولین غیرقابل استفاده شود ، ممکن است ظاهر آن تغییر کند. چک کنید - انسولین کوتاه (و همچنین انسولین های "آنالوگ" طولانی) باید شفاف و بدون رسوب باشد و بعد از مخلوط کردن تمدید شود - یکنواخت ابری ، بدون تکه.
پیامدها و ویژگیهای کمکهای اولیه
در معالجه دیابت خطر زیادی از مصرف بیش از حد انسولین وجود دارد. در این شرایط ، برای جلوگیری از مرگ ، به کمک های اولیه واجد شرایط نیاز است. این مهم است که بدانید بلافاصله با مصرف بیش از حد انسولین چه باید کرد.
برای افزایش تعادل کربوهیدرات ، باید یک پوسته نان گندم را تا 100 گرم بخورید در صورت ادامه حمله به مدت 3-5 دقیقه باید مقدار قند را افزایش دهید. پزشکان نوشیدن چای را با چند قاشق غذاخوری شکر توصیه می کنند.
اگر بعد از اقدام انجام شده ، سطح انسولین در خون به حالت عادی برگشته است ، باز هم باید کربوهیدرات ها را به همان مقدار مصرف کنید. علیرغم اینکه مصرف بیش از حد دوز کوچک یک چیز رایج است ، اگر اقدامات لازم را نادیده بگیرید ، ممکن است تشدید سندرم ساموجی رخ دهد.
ایجاد این سندرم درمان را بسیار تحریف می کند و کتواسیدوز حاد دیابتی را تحریک می کند.
در این حالت ، شما ممکن است نیاز به تنظیم درمان و شروع به مصرف داروهای قوی داشته باشید.
- ادم مغزی ،
- علائم مننژیت ،
- شروع سریع زوال عقل یک اختلال روانی است.
در بین افرادی که از نارسایی قلبی رنج می برند ، مصرف بیش از حد انسولین می تواند باعث شود:
- سکته مغزی
- حمله قلبی
- خونریزی شبکیه.
قبل از انجام هرگونه اقدامات ، باید اطمینان حاصل کنید که این مقدار بیش از حد انسولین است که منجر به علائم فوق شد. برای انجام این کار ، شما باید قند خون را با یک گلوکومتر اندازه گیری کنید - یک وسیله خاص طراحی شده. متر به مدت 5 ثانیه نتیجه آنالیز را می دهد. علائم 5.7 میلی مول در لیتر طبیعی است و هرچه این شاخص پایین تر باشد ، رنج بیشتری برای بیمار متحمل می شود.
وظیفه اصلی در ارائه کمک های اولیه افزایش سطح قند خون است. برای این کار دو روش وجود دارد:
- به فرد بدهید تا چیزی شیرین ، مانند آب نبات ، یک نان ، شکلات ، چای شیرین بخورد.
- به بیمار محلول گلوکز داخل وریدی را معرفی کنید که حجم آن مطابق با شرایط بیمار تعیین می شود.
در تلاش برای افزایش قند خون ، نمی توانید خیلی از کربوهیدرات ها فاصله بگیرید. قند اضافی در یک فرد سالم می تواند به صورت گلیکوژن ذخیره شود و سپس برای انرژی ذخیره استفاده شود. برای بیمار مبتلا به دیابت ، چنین رسوبات مملو از کمبود آب بدن و کم آبی بدن است.
در صورت مصرف بیش از حد انسولین ، به ویژه با مدت کوتاه ، سریعاً باید کمکهای اولیه ارائه شود. بسیار ساده است: بیمار باید چای شیرین بخورد ، آب نبات بخورد ، یک قاشق مرباخوری مربا یا یک تکه شکر بخورد. اگر وضعیت وی طی 3-5 دقیقه بهبود نیابد ، باید یک وعده غذایی حاوی کربوهیدرات سریع تکرار شود.
عوارض احتمالی
اگر بیمار توصیههای مربوط به نحوه تزریق انسولین یا انتخاب ناحیه اشتباه تزریق را نقض کند ، خطر بروز عوارض نامطلوب افزایش می یابد.
خطرناکترین نتیجه مصرف بیش از حد انسولین ، کما هیپوگلیسمی است که در آن می توان ادم مغزی ایجاد کرد و این باعث آسیب به ساختار مغز و اختلال در فعالیت مغز می شود.
- تغییر در شخصیت ، تخریب شخصیت ،
- انحرافات در رشد فکری کودکان ،
- اختلالات عملکردهای بالاتر مغز (این شامل حافظه ، توجه ، تفکر و دیگران) ،
- توسعه انسفالوپاتی دیابتی در سالمندان.
هیپوگلیسمی سیستماتیک بدون ایجاد کما نیز بر فعالیت مغز تأثیر منفی می گذارد.
کما هیپوگلیسمی در افراد مسن که سابقه ایسکمی و بیماری قلبی دارند ، خطر سکته مغزی و حمله قلبی را افزایش می دهد ، بنابراین لازم است بعد از کاما معاینه های تشخیصی انجام شود تا تخلفات مشخص شود.
عواقب مصرف بیش از حد به میزان واکنش بستگی دارد. همه بیماری های دیابتی وضعیت خفیف قند خون را تجربه می کند.
طبق اطلاعات پزشکی ، تقریباً یک سوم از بیماران بطور منظم دچار هیپوگلیسمی می شوند. خطر اصلی در اینجا ایجاد سندرم سوموجی و در نتیجه درمان نادرست برای دیابت است که باعث تسریع در روند بیماری نمی شود و درنهایت منجر به ایجاد کتواسیدوز می شود.
عواقب در صورت حمله هیپوگلیسمی متوسط باید با معرفی داروهای مناسب از بین برود ، که می تواند مدت زیادی طول بکشد.
در موارد شدید مسمومیت با انسولین ، آنها می توانند باعث اختلال در سیستم عصبی مرکزی شوند:
- ورم مغزی
- علائم مننژال
- اختلال در فعالیت ذهنی (زوال عقل).
همچنین شرایط مکرر هیپوگلیسمی در افراد دارای اختلال در فعالیت قلبی عروقی می تواند منجر به انفارکتوس میوکارد ، سکته مغزی و خونریزی شبکیه شود.
در پایان ، شایان ذکر است که با درمان به موقع مصرف بیش از حد انسولین ، عواقب موجود در شکل مرگ عملا از بین می رود. پیشگیری از چنین شرایطی یک نگرش دقیق به رویه های تجویز انسولین و خود نظارت مداوم است.حمله به موقع هیپوگلیسمی را می توان با خوردن مواد غذایی حاوی کربوهیدرات سریع - قند ، شیرینی ، نوشیدنی شیرین متوقف کرد.
زندگی بدون عادات بد بهترین پیشگیری است
در حقیقت ، بیماری مانند دیابت تقریباً درمان نشده است. در موارد نادر ، بهبود وضعیت بیمار مشاهده می شود. در شرایطی که وی دائماً تحت نظر پزشکان باشد.
اما به احتمال زیاد ، حتی با نظارت مداوم بر قند ، بیماری پیشرفت خواهد کرد و منجر به تومور سرطانی یا چاقی شدید ، تنگی نفس و حمله قلبی خواهد شد.
بهتر است برای پیاده روی بیشتر به پیاده روی بروید ، تا با کمک فعالیت بدنی و نگرش شاد به زندگی ، سیستم عصبی خود را از استرس بیش از حد محافظت کنید. تغذیه معتدل ، بدون چربی اضافی ، بدون غذاهای سریع زندگی شما را طولانی کرده و شما را از بسیاری از بیماری ها نجات خواهد داد. نه تنها از نقض سطح انسولین.
تغذیه برای دیابت
پایه و اساس دیابت رژیم غذایی است. بستگی به سطح انسولین دارد. در صورت بالا رفتن انسولین خون ، توصیه های زیر باید دنبال شود.
- محصولات لبنی مفید ، اما بدون چربی است.
- غلات کامل
- ماهی کم چرب.
- تخم مرغ آب پز ، بیش از 3 قطعه نیست. به مدت 7 روز
- گوشت باید خصوصاً گوشت خوک پر چربی را دور ریخت.
خوردن غذا در ساعات بسیار دقیق ضروری است. سپس بدن به موقع تمام آنزیم های گوارشی لازم را تولید می کند.
همچنین مهم است که بخش ها اندک باشند ، اما در این صورت شما باید 5 یا حتی 6 بار در روز بخورید.
ما می دانیم که انسولین قند خون را افزایش می دهد ، بنابراین برای کسانی که از نوع دیابت وابسته به انسولین رنج می برند ، رژیم غذایی سخت تر است. در چنین رژیم غذایی ، باید تمام کالری ها به طور دقیق محاسبه شود تا انسولین برای تبدیل هر مولکول ساکارز به انرژی کافی باشد.