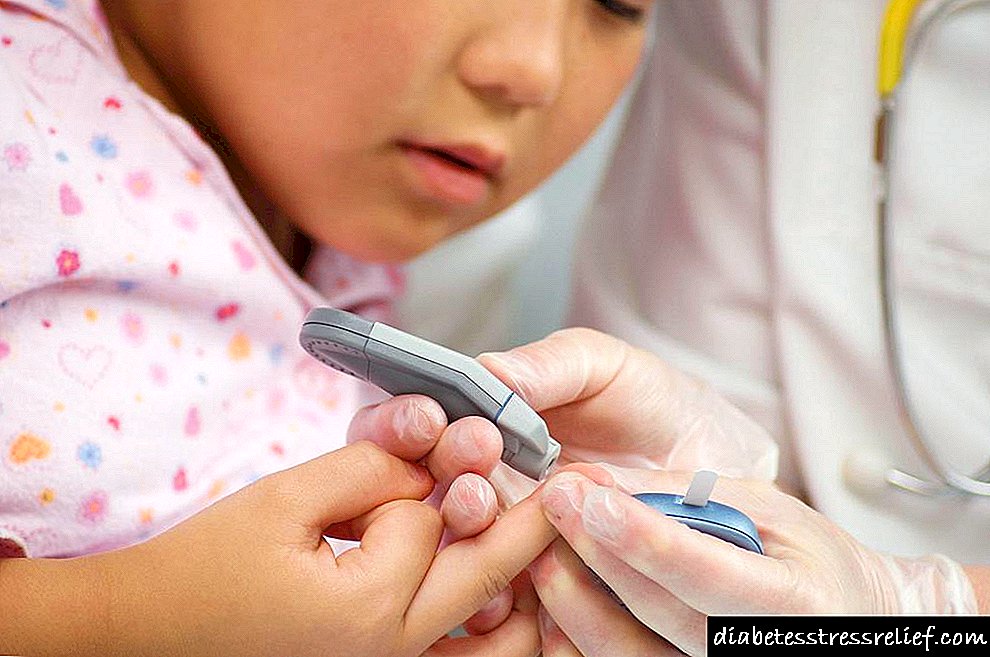
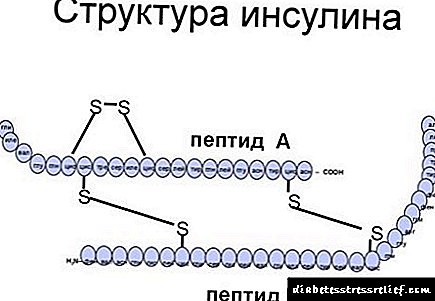
هنگامی که درمان مطلق دیابت اختراع شد: پیشرفت های جاری و پیشرفت در دیابولوژی
در سالن اجتماعات شرکت بیوتکنیک Diamyd در Kungsgatan در استکهلم ، یک کاسه نیمه پر از چوبهای شامپاین وجود دارد.
ما دستاوردهای مهم را جشن گرفتیم. بیشتر ترافیک ها حتی قبل از شروع کار در اینجا ظاهر می شدند. اما امیدوارم که به زودی تعداد قابل توجهی بیشتر شود. "می گوید Ulf Hannelius ، که از آوریل مدیر عامل دیامید بود.
وقتی داروها کار نمی کنند
در یکی از ترافیک های سال 2009 ، آن را با جوهر سیاه نوشته شده است: "99 کرون در هر سهم". امروز ، سهام یک شرکت بسیار کمتر هزینه می کند - حدود چهار تاج. افت 85 درصدی در ماه مه 2011 پس از اینکه دیامید به اصطلاح مطالعه ناموفق مرحله سه را انجام داد - آخرین سری از آزمایشات قبل از انتشار دارو. این یک درمان برای دیابت نوع 1 بود. در آن زمان کاهش هایی اتفاق افتاد و از بین سی کارمند ، تنها هفت نفر در این شرکت مانده اند.
در جریان رکود بازار سهام در ماه مه 2011 ، مدیرعامل سابق به ظن معاملات خودی افتاد. او تمام سهام خود را درست قبل از مشخص شدن نتایج تحقیقات منفی به این شرکت فروخت که عملاً ارزش شرکت را باطل کرد. بعداً ، آژانس تحقیقات جنایات اقتصادی تحقیقات را بست.
"با نگاه به گذشته ، من تاریخچه شرکت را عمدتاً ترکیبی از تجربه خوب و بد می بینم. در سال 2011 ، ما نتوانستیم الزامات مرحله سوم را تحقق بخشیم ، اما چیزهای زیادی آموختیم و می توان گفت ، به شرکت اجازه دادیم این درس را بیاموزد. "
وی گفت: "در مرحله سوم تحقیق در سال 2011 ، همه چیز در معرض خطر بود. وقتی آزمایش های تعیین کننده نتیجه قانع کننده ای نشان ندادند ، جایی برای تعمیق تر وجود نداشت. "
امروز ، این شرکت قبلاً یک سری از شش کارآزمایی بالینی مرحله دوم را انجام داده است که در حدود دو میلیون کرون در ماه هزینه دارد. تمام تلاشها در ایجاد واکسن برای دیابت نوع 1 است.
چهار مطالعه ما مربوط به درمان دیابت نوع 1 است. "این دارو بلافاصله پس از تشخیص به بیماران تجویز می شود تا بتوانید چگونگی مهار این بیماری را مشاهده کنید."
دانشمندان امیدوارند که واکسن به تنهایی یا همراه با سایر داروها باعث متوقف شدن این بیماری یا تأخیر در شروع آن شود. طبق برنامه ریزی ها ، تحقیقات در دوره یک تا پنج ساله به پایان می رسد.
وی گفت: "هدف ما این است که بیماران را به طور کامل درمان کنیم ، اما اولین دارویی که رها خواهیم کرد ، تأثیر بازدارنده ای دارد تا بیماری به این سرعت رشد نکند. اگر این موفقیت حاصل شود ، نیاز بیمار به انسولین بسیار کاهش می یابد. "
- ارزش ارز دیامید 140 میلیون کرون است. چگونه می توانید با غول های صنعت داروسازی رقابت کنید؟
ما با غول ها رقابت نمی کنیم. آنها به شرکتهای کوچک مانند ما اجازه می دهند در مراحل اولیه تحقیق ریسک کنند و وقتی همه کارها را انجام دهیم و زمان فرا رسیدن دارو در بازار فرا رسد ، آنها شریک ما می شوند. ما با شرکتهای بزرگ داروسازی در تماس دائم هستیم و در مورد مشارکت بحث می کنیم. "
"چه می کنید وقتی معمای دیابت را حل کنید؟"
این یک انقلاب و پیشرفت اساسی در بازار خواهد بود. "هرگز قبلاً درمانی برای بیماری های خود ایمنی وجود نداشته است ، و رژیم ما احتمالاً می تواند در مورد بیماری های دیگر اعمال شود."
"پس چه زمانی نوع اول درمان دیابت در دسترس است؟"
"فکر می کنم پنج تا ده سال طول بکشد.ما امیدواریم که هرچه سریعتر این اتفاق بیفتد ، اما آزمایش های بالینی به طول می انجامد ، "می گوید: Ulf Hannelius ، مدیر اجرایی Diamyd.
اگر به تاریخچه نمایش نتایج جستجو (google ، yandex ، rambler ، و غیره) از هر فرد دیابتی مبتدی (به ویژه نوع اول) توجه کنید ، حاشیه گسترده ای با سه موقعیت ، سه سوال پرس و جو وجود خواهد داشت:
چه مدت دیابتی ها زندگی می کنند؟
عوارض دیابتی چیست؟
و ...
چه موقع درمان دیابت اختراع خواهد شد؟
با دو سوال اول ، همه چیز کاملاً واضح و قابل درک است - پاسخ تقریبا در هر انجمن و سایت داده می شود:
اگر شکر تزریق نکنید و جبران نکنید ، پنج تا ده سال خم خواهید شد ،
اگر به شکر تسلیم شوید ، 20-25 سال زندگی خواهید کرد ، اما عوارض زیادی جمع خواهید کرد (من آنها را در اینجا لیست نمی کنم) که خودتان نمی خواهید زندگی کنید ،
اگر با جبران خسارت وارد شوید ، به یک شیوه زندگی سالم هدایت شوید ، به پزشکان مراجعه کرده و تست بگیرید (همه اینها نیاز به تلاش زیاد ، اعم از جسمی و روانی و مالی دارد) ، می توانید زنده بمانید و سالم باشید (با توجه به اینکه ما در روسیه افراد سالم نداریم) "ناشناخته است. ")
اما سؤال سوم اینجاست. خوب ، کی
با مطالعه نتایج سؤال خود ، من دائماً با مقالاتی "یک قدم برای درمان دیابت" ، "فرد مبتلا به دیابت بهبود می یابد" ، "دیابت در یک سال متوقف خواهد شد" و غیره. فقط این مقالات در سال 2016 ، و در سال 2014 ، و 2010 ، و 2004 منتشر شده است. و همیشه "کمی" ، "یک قدم" ، "نیم سال". نظرات افراد مختلف را می خوانم: بیماران و پزشکان. نظرات متفاوت است. شروع از "من معتقدم که فردا" ، با "هرگز" پایان می یابد. خوش بین و بدبین.
چه چیزی به من اعتقاد داشته باشد؟ چه صبر کنیم؟ آیا من خوش بین هستم یا بدبین؟ نه یکی و نه دیگری. من واقع گرای هستم
به نظر من به دلایلی ، داستان داروی دیابت بسیار یادآور داستان خودروسازان و بنزین است. هر غول خودرو بیست تا سی سال است که تکرار می کند که "به زودی ، همه اتومبیل ها بر روی موتورهای برقی خواهند بود." هر خودروساز قبلاً یک یا حتی چندین مدل با موتور هیبریدی یا برقی دارد. و افراد واقعی وجود دارند که این اتومبیل ها را خریداری و رانندگی می کنند و بنزین را پس انداز می کنند و محیط زیست را آلوده نمی کنند. چنین افرادی هستند ، اما تعداد کمی از آنها وجود دارد. از آنجا که خرید چنین دستگاهی بسیار گران است ، نگهداری چنین دستگاهی ، تعمیر چنین دستگاهی. اما آنها هستند اما فقط موتورهای بنزینی میلیون ها برابر بزرگتر هستند و این همان چیزی است که سود اصلی را برای شرکت ها به ارمغان می آورد و هیچ کس شاخه ای را که روی آن قرار دارد خرد نمی کند.
همچنین در تجارت دیابت. همه به دنبال دارویی هستند ، به آنها نوبت دریافت جایزه نوبل برای دارو داده می شود ، داروی جدید دائماً اعلام می شود ، میلیون ها دلار در جستجوی دارویی سرمایه گذاری می شود! آیا می توانید میلیارد ها کار فقط در توسعه لوازم جانبی جدید و دیابتی جدید داشته باشید!
من معتقدم افرادی هستند که از دیابت بهبود یافته اند. با پیوند لوزالمعده ، انواع دستکاری ها با جزایر شبکه Lal .. لال ... زمین ... (ببخشید ، من این کلمه را به خاطر نمی آورم) ، کسی ، احتمالاً ، حتی با کمک اتیای بیت المقدس و چای صومعه بهبود یافته است)). فقط همه اینها بسیار گران است ، فقط همه اینها صدها عوارض جانبی دارند ، فقط همه اینها تهدیدکننده زندگی است.
من واقع گرای هستم و من اعتقاد ندارم که در ده سال آینده درمانی برای دیابت وجود داشته باشد که می تواند شخص را به طور کامل درمان کند. بعدا - شاید ، اما اکنون نه.
اما! شما به یاد دارید ، شرکت ها در صنعت مراقبت از دیابت میلیارد ها سرمایه گذاری می کنند (انسولین ، دکستروز ، کفش ، پیش بینی ، پمپ - از لیست کردن همه چیز خسته می شوید). و آنها نیاز به ضرب و شتم این پول دارند. و می توان آنها را فقط با کمک ما ، همکاران عزیز به دلیل بیماری دفع کرد.
شرکت ها علاقه مند هستند ... نه! آنها خیلی علاقه دارند که دیابتی تا حد ممکن زندگی کند - زیرا در این صورت او کالاهای خود را طولانی تر استفاده می کند و سودآوری می کند.
شرکت ها علاقه مند هستند ... نه! آنها فقط برای سلامتی و جبران خوبی برای دیابت دعا می کنند. زیرا یک دیابتی سالم یک دیابتی است که کار می کند.و هرچه یک فرد دیابتی سالم تر باشد ، دیگر می خواهد همان فرد بماند ، بیشتر برای سلامتی خود هزینه خواهد کرد. در حال حاضر ماهانه یک زن و شوهر از بدبختی وجود ندارد ، در حال حاضر پمپ ها ، و سیستم های نظارت ، و پزشکان ، و آسایشگاه ها و غیره و غیره وجود دارد. بله ، اعتبار شرکت در معرض خطر است - زیرا یک فرد فقط به لطف او سالم است!
صنعت اتومبیل سازی دهه 90 و اکنون را به خاطر بسپارید. چقدر سیستم های ایمنی فعال و غیرفعال در اتومبیل ها پیشرفت کرده اند ، خود خودروها چقدر راحت تر شده اند! همه چیز فقط به گونه ای است که راننده عمر طولانی تر می کند و بیشتر خریداری می کند)))
من واقع گرای هستم من اعتقاد ندارم که آنها ظرف ده سال به درمان دیابت برسند. اما من معتقدم که زندگی ما هر ساله دیابتی می شود ، به لطف شرکت ها ، ساده تر و آسان تر خواهند شد! جبران قند ، نظارت بر استون ، شمارش واحدهای نان آسانتر خواهد بود. انسولین های جدیدی وجود خواهد داشت که بسیار قدرتمند بوده و قادر به برقراری ارتباط کامل با گلوکز هستند ، پمپ های جدیدی ظاهر می شوند که می توانند هه را شمارش کرده و انسولین را اضافه کنند ، مانیتورینگ جدیدی ظاهر می شود که می تواند به طور مستقل از بین بردن قند خون و هایپرگلیسمی جلوگیری کند ، بسیاری از موارد بسیار دیگری وجود دارند که می توانند عمر یک دیابتی را تغییر دهند. سپس در شکر))). هیچ معجزه ای نیست ، فقط یک تجارت است.
من واقع بین هستم ، اما نگرش من کاملاً خوشبین است!)
دیابت نوع 1 نوعی بیماری وابسته به انسولین است که با اختلال غدد درون ریز مشخص می شود ، در نتیجه تولید ناکافی هورمون انسولین توسط لوزالمعده در بدن وجود دارد.
چنین نقصی منجر به این واقعیت می شود که بیمار غلظت مداوم گلوکز در بدن داشته باشد ، و علائم منفی نیز آشکار می شود - تمایل مداوم به نوشیدن ، ادرار مکرر ، کاهش وزن بدون دلیل.
آسیب شناسی غیرقابل درمان است ، بنابراین ، بیماران در طول زندگی خود با دیابت نوع 1 نیاز به مصرف داروهایی دارند که به کاهش قند خون در بدن کمک می کند.
لازم است در نظر بگیرید که چگونه درمان دیابت نوع 1 انجام می شود و آیا داروهای نسل جدیدی برای بیماران دیابتی وجود دارد؟ چه ویتامین هایی که مصرف می شوند توصیه می شود و چه داروهایی به عادی تر شدن وضعیت و طولانی شدن عمر بیمار کمک می کنند؟
اصول کلی درمان
- هورمونهای کوتاه مدت.
- داروهای مشابه هورمون ultrashort.
- هورمونهای با مدت متوسط اثر.
- داروهای طولانی مدت مشابه
در مورد انسولین های سنتی ، باید توجه داشت که نسل جدیدی از داروهای آماده سازی هورمون ، به اصطلاح هورمونهای استنشاقی است. با این حال ، در حال حاضر آنها برای استفاده در روسیه و بسیاری از کشورهای دیگر تأیید نشده اند.
واقعیت این است که پیشرفت در حال انجام است ، روند مثبتی وجود دارد ، اما داروهای دیابت باید یک سری آزمایشات بالینی را طی کنند. صادقانه بگویم ، این داروها را نمی توان جدید نامید ، زیرا دانشمندان مدت هاست که سعی در ایجاد قرص دیابت دارند.
علیرغم مطالعات بی شماری در این زمینه ، تحولات و آزمایش های علمی ، فرم قرص تاکنون به عنوان داروی آینده ، نه واقعیت به نظر می رسد.
خصوصیات انسولین
انسولین های کوتاه مدت شامل داروهای خوب دیابت زیر است: Insuman Rapid ، Actrapid. این داروهای دیابت نیم ساعت پس از تجویز شروع به کار می کنند.
به نوبه خود ، اگر از داروها برای تجویز داخل وریدی در شرایط ثابت استفاده می شود ، پس از ورود دارو به جریان خون ، عمل آنها شروع می شود.
داروهای زیر به عنوان داروهای مشابه هورمون اثر ultrashort عمل می کنند:
فعالیت داروها 15 دقیقه پس از تزریق ظاهر می شود ، بنابراین آنها 15 دقیقه قبل از غذا تزریق می کنند. اثر اوج دارو پس از چند ساعت مشاهده می شود و حداکثر مدت زمان عمل 4 ساعت است.
واقعیت این است که هرچه مدت زمان عملکرد انسولین کوتاه تر باشد ، کنترل هورمون راحت تر است. یعنی برای تزریق انسولین بعدی ، هورمون فعال از آخرین تزریق دیگر در بدن باقی نمی ماند.
خصوصیات هورمونهای با مدت متوسط اثر:
- مؤثرترین نمایندگان: Insuman Bazal، Protafan.
- آنها بعد از تجویز بعد از گذشت یک ساعت و نیم شروع به فعالیت جدی می کنند.
- کل مدت زمان عمل از 8 تا 12 ساعت متغیر است.
- معمولاً به عنوان هورمون پایه توصیه می شود ، دو بار در روز تجویز می شود.
لازم به ذکر است که چنین هورمون هایی با اوج عمل نسبتاً مشخص مشخص می شوند که به نوبه خود می تواند منجر به ایجاد وضعیت هیپوگلیسمی در بیمار شود.
انسولین های طولانی مدت به عنوان یک هورمون پایه استفاده می شوند و از نظر این تفاوت که از نظر قله برجسته عمل نمی کنند ، از نظر مزیت تفاوت دارند. به عنوان یک قاعده ، مدت زمان چنین هورمون هایی بین 24 تا 30 ساعت متغیر است ، آنها دو بار در روز تجویز می شوند.
آخرین تازگی این گروه هورمون Treshiba است که قادر است تا حداکثر 40 ساعت به طور کلی عمل کند.
آیا دیابت قابل درمان است؟
دیابت قندی یک بیماری مزمن برای زندگی است که قابل درمان نیست. اما هنوز هم می توان فرآیند درمان را با تعدادی روش و فن آوری تسهیل کرد:

- فن آوری درمان سلول های بنیادی ، که باعث کاهش سه برابری در مصرف انسولین می شود ،
- استفاده از انسولین در کپسول ها ، در شرایط مساوی ، به نصف مقدار تجویز می شود ،
- روشی برای ایجاد سلولهای بتا لوزالمعده.
کاهش وزن ، ورزش ، رژیم های غذایی و داروهای گیاهی می توانند علائم را متوقف کرده و حتی بهزیستی را بهبود ببخشند ، اما شما نمی توانید جلوی مصرف داروهای دیابتی را بگیرید. قبلاً امروز می توانیم در مورد احتمال پیشگیری و درمان دیابت صحبت کنیم.
پیشرفت های دیابولوژی در چند سال گذشته چیست؟
در سال های اخیر انواع مختلفی از داروها و روش های درمان دیابت اختراع شده است. برخی از آنها به کاهش وزن کمک می کنند و در عین حال تعداد عوارض جانبی و موارد منع مصرف را نیز کاهش می دهد.
ما در مورد رشد انسولین مشابه آنچه در بدن انسان تولید می شود صحبت می کنیم.. روش های زایمان و تجویز انسولین به لطف استفاده از پمپ های انسولین بیشتر و کاملتر می شوند و این می تواند تعداد تزریق ها را کاهش داده و باعث راحتی بیشتری شود. این در حال پیشرفت است.
در سال 2010 ، در ژورنال تحقیقاتی Nature ، اثر استاد اریکسون منتشر شد ، که رابطه پروتئین VEGF-B را با توزیع مجدد چربی ها در بافت ها و رسوب آنها برقرار کرد. دیابت نوع 2 در برابر انسولین مقاوم است و نوید تجمع چربی در ماهیچه ها ، رگ های خونی و قلب را می دهد.
برای جلوگیری از این تأثیر و حفظ توانایی سلولهای بافتی در پاسخ به انسولین ، دانشمندان سوئدی روشی را برای درمان این نوع بیماری تدوین و آزمایش کرده اند که این امر مبتنی بر فرایند مهار مسیر سیگنالینگ فاکتور رشد اندوتلیال عروقی VEGF-B است.
مزیت این روش توانایی به دست آوردن تعداد زیادی از سلولهای از این دست است.
اما سلولهای بنیادی پیوند شده باید محافظت شوند ، زیرا توسط سیستم ایمنی بدن انسان مورد حمله قرار می گیرند. چندین روش برای محافظت از آنها وجود دارد - با پوشاندن سلول ها با یک هیدروژل ، آنها مواد مغذی دریافت نمی کنند و یک استخر سلول های بتا نابالغ را در یک غشای سازگار با بیولوژیکی قرار نمی دهند.
گزینه دوم به دلیل کارایی و اثربخشی بالا احتمال کاربرد بالایی دارد. در سال 2017 ، STAMPEDE مطالعه جراحی در مورد درمان دیابت را منتشر کرد.
نتایج مشاهدات پنج ساله نشان داد که پس از "عمل جراحی متابولیک" ، یعنی جراحی ، یک سوم از بیماران مصرف انسولین را متوقف کردند ، در حالی که برخی بدون درمان با قند پایین مانده اند.این کشف مهم در پس زمینه توسعه باریاتریک اتفاق افتاد ، که درمان چاقی و در نتیجه پیشگیری از بیماری را فراهم می کند.
چه زمانی درمانی برای دیابت نوع 1 اختراع می شود؟
 اگرچه دیابت نوع 1 غیرقابل تحمل تلقی می شود ، دانشمندان بریتانیایی توانسته اند مجموعه ای از داروها را پیدا کنند که می توانند سلول های لوزالمعده را تولید کنند که انسولین را دوباره زنده می کنند.
اگرچه دیابت نوع 1 غیرقابل تحمل تلقی می شود ، دانشمندان بریتانیایی توانسته اند مجموعه ای از داروها را پیدا کنند که می توانند سلول های لوزالمعده را تولید کنند که انسولین را دوباره زنده می کنند.
در ابتدا این مجتمع شامل سه دارو بود که جلوی تخریب سلولهای تولید انسولین را گرفتند. سپس ، آنزیم آلفا-1-آنتی تیرپین ، که سلولهای انسولین را بازیابی می کند ، اضافه شد.
در سال 2014 ، ارتباط دیابت نوع 1 با ویروس كوكساكی در فنلاند مشاهده شد. خاطرنشان شد: تنها 5٪ افرادی که قبلاً به این آسیب شناسی مبتلا شده بودند به دیابت مبتلا شدند. واکسن همچنین ممکن است به مقابله با مننژیت ، اوتیت مدیا و میوکاردیت کمک کند.
امسال آزمایشات بالینی یک واکسن برای جلوگیری از اصلاح دیابت نوع 1 انجام خواهد شد. وظیفه دارو توسعه ایمنی در برابر ویروس است و نه درمان این بیماری.
درمان دیابت نوع اول جهان کدام است؟
 همه روش های درمانی را می توان به 3 قسمت تقسیم کرد:
همه روش های درمانی را می توان به 3 قسمت تقسیم کرد:
- پیوند لوزالمعده ، بافتهای آن یا سلولهای فردی ،
- سیستم ایمنی بدن - مانعی برای حمله به سلولهای بتا توسط سیستم ایمنی بدن ،
- برنامه ریزی مجدد سلول بتا.
هدف از چنین روشهایی بازیابی تعداد مورد نیاز سلولهای بتا فعال است.
سلولهای ملتون
 در سال 1998 ، ملتون و همكارانش وظیفه داشتند از قدرتمندی ESC ها سوء استفاده كنند و آنها را به سلولهایی تولید كنند كه انسولین در لوزالمعده دارند. این فناوری باعث تولید 200 میلیون سلول بتا در ظرفیت 500 میلی لیتر می شود که از نظر تئوری برای درمان یک بیمار ضروری است.
در سال 1998 ، ملتون و همكارانش وظیفه داشتند از قدرتمندی ESC ها سوء استفاده كنند و آنها را به سلولهایی تولید كنند كه انسولین در لوزالمعده دارند. این فناوری باعث تولید 200 میلیون سلول بتا در ظرفیت 500 میلی لیتر می شود که از نظر تئوری برای درمان یک بیمار ضروری است.
سلولهای ملتون می توانند در درمان دیابت نوع 1 مورد استفاده قرار گیرند ، اما هنوز هم نیاز به یافتن راهی برای محافظت از سلولها در ایمن سازی مجدد وجود دارد. بنابراین ، Melton و همکارانش در حال بررسی راه هایی برای محاصره کردن سلول های بنیادی هستند.
سلولها می توانند برای تجزیه و تحلیل اختلالات خود ایمنی استفاده شوند. ملتون می گوید که او در آزمایشگاه دارای خطوط سلول پرتوان است ، از افراد سالم گرفته شده است و بیماران مبتلا به دیابت از هر دو نوع هستند ، در حالی که سلول های بتا در حالت دوم نمی میرند.
سلولهای بتا از این خطوط برای تعیین علت بیماری ایجاد می شوند. همچنین ، سلول ها به مطالعه واکنش موادی کمک می کنند که می توانند صدمات وارده به دیابت به سلولهای بتا را متوقف یا حتی معکوس کنند.
جایگزینی سلول T
 دانشمندان توانستند سلولهای T انسانی انسان را تغییر دهند ، که وظیفه آنها تنظیم پاسخ ایمنی بدن بود. این سلول ها قادر به غیرفعال کردن سلولهای مؤثر "خطرناک" بودند.
دانشمندان توانستند سلولهای T انسانی انسان را تغییر دهند ، که وظیفه آنها تنظیم پاسخ ایمنی بدن بود. این سلول ها قادر به غیرفعال کردن سلولهای مؤثر "خطرناک" بودند.
مزیت درمان دیابت با سلولهای T ، امکان ایجاد اثر سرکوب سیستم ایمنی بر روی اندام خاص بدون درگیر شدن کل سیستم ایمنی بدن است.
برای جلوگیری از حمله به آن ، سلولهای T بازتولید شده باید مستقیماً به لوزالمعده بروند و سلولهای ایمنی ممکن است درگیر نشوند.
شاید این روش جایگزین انسولین درمانی شود. اگر سلول های T را با شخصی معرفی کنید که به تازگی شروع به ابتلا به دیابت نوع 1 می کند ، می تواند برای زندگی از این بیماری خلاص شود.
واکسن Coxsackie
 سویه 17 سروتیپ ویروس با کشت سلولی RD و 8 مورد دیگر به سلول سلولی Vero سازگار شد. استفاده از 9 نوع ویروس برای ایمن سازی خرگوش ها و امکان به دست آوردن سرم های نوع خاص وجود دارد.
سویه 17 سروتیپ ویروس با کشت سلولی RD و 8 مورد دیگر به سلول سلولی Vero سازگار شد. استفاده از 9 نوع ویروس برای ایمن سازی خرگوش ها و امکان به دست آوردن سرم های نوع خاص وجود دارد.
پس از سازگاری باکتریهای ویروس Koksaki A از سروتیپهای 2،4،7،9 و 10 ، IPVE شروع به تولید سرم های تشخیصی نمود.
می توان از 14 نوع ویروس برای مطالعه انبوه آنتی بادی ها یا عوامل موجود در سرم خون کودکان در واکنش خنثی سازی استفاده کرد.
مراقب باشید
براساس آمار WHO ، هر ساله در جهان 2 میلیون نفر در اثر دیابت و عوارض آن جان خود را از دست می دهند.در صورت عدم پشتیبانی صحیح از بدن ، دیابت منجر به انواع مختلف عوارض ، به تدریج بدن انسان را از بین می برد.
شایع ترین عوارض آن عبارتند از: گانگرن دیابتی ، نفروپاتی ، رتینوپاتی ، زخم های استوایی ، هیپوگلیسمی ، کتواسیدوز. دیابت همچنین می تواند منجر به ایجاد تومورهای سرطانی شود. تقریباً در همه موارد ، یک فرد دیابتی یا می میرد ، با یک بیماری دردناک مبارزه می کند ، یا به یک فرد واقعی با معلولیت تبدیل می شود.
افراد مبتلا به دیابت چه می کنند؟ مرکز تحقیقات غدد درون ریز آکادمی علوم پزشکی روسیه موفق به ایجاد درمانی شده است که به طور کامل دیابت را درمان می کند.
برنامه فدرال "ملت سالم" در حال حاضر در حال اجرا است که در چارچوب آن این دارو به همه ساکنین فدراسیون روسیه و CIS داده می شود. رایگان . برای اطلاعات بیشتر به وب سایت رسمی MINZDRAVA مراجعه کنید.
نتیجه گیری کنید
اگر این سطرها را بخوانید ، می توانید نتیجه بگیرید که شما یا عزیزانتان مبتلا به دیابت هستید.
ما یک تحقیق انجام دادیم ، یک دسته از مواد را مورد مطالعه قرار دادیم و از همه مهمتر اکثر روش ها و داروهای دیابت را بررسی کردیم. حکم به شرح زیر است:
اگر تمام داروها داده می شد ، فقط نتیجه موقت بود ، به محض قطع مصرف ، بیماری به شدت تشدید می شود.
تنها دارویی که نتیجه قابل توجهی داد Difort است.
در حال حاضر ، این تنها دارویی است که می تواند دیابت را به طور کامل درمان کند. عمل به خصوص قوی Difort در مراحل اولیه دیابت نشان داد.
ما از وزارت بهداشت درخواست کردیم:
و برای خوانندگان سایت ما اکنون فرصتی وجود دارد
آرامش بگیر رایگان!
توجه! موارد فروش داروی جعلی Difort شایع تر شده است.
با ایجاد سفارش با استفاده از لینک های فوق ، شما دریافت می کنید محصولی با کیفیت از یک تولید کننده رسمی دریافت کنید. علاوه بر این ، هنگام سفارش در وب سایت رسمی ، تضمین بازپرداخت (از جمله هزینه های حمل و نقل) را دریافت خواهید کرد در صورتی که دارو اثر درمانی نداشته باشد.
قرص های دیابت بسته به نوع بیماری انتخاب می شود که به 2 نوع تقسیم می شود: وابسته به انسولین و عدم نیاز به انسولین. قبل از شروع درمان ، طبقه بندی داروهای کاهش دهنده قند ، مکانیسم عملکرد هر گروه و موارد منع مصرف جهت استفاده را مطالعه کنید.
مصرف قرص ها بخشی جدایی ناپذیر از زندگی دیابتی است.
طبقه بندی قرص های دیابت
اصل درمان دیابت ، حفظ قند در سطح 4/5 تا 5/5 میلی مول در لیتر است. برای این کار ، علاوه بر پیروی از یک رژیم غذایی کم کربوهیدرات و تمرین منظم متوسط بدن ، مصرف داروهای مناسب بسیار مهم است.
داروها برای درمان دیابت به چند گروه اصلی تقسیم می شوند.
مشتقات سولفونیل اوره
این داروهای دیابتی به دلیل قرار گرفتن در معرض سلولهای بتا مسئول تولید انسولین در لوزالمعده ، اثرات قند خون دارند. این گروه خطر ابتلا به اختلال در عملکرد کلیه و ایجاد بیماریهای قلبی عروقی را کاهش می دهد.

قرص Maninil - مقرون به صرفه برای افراد دیابتی
لیست بهترین مشتقات سولفونیل اوره:
| عنوان | قوانین پذیرش | موارد منع مصرف | تعداد ، قطعات | قیمت ، روبل |
| دیابت | در ابتدای درمان ، روزانه 1 قرص با وعده های غذایی میل کنید. در آینده می توان دوز را به 2-3 قطعه در روز افزایش داد | کما ، بارداری ، نارسایی کلیه و کبد | 30 | 294 |
| گلورنورم | دوز اولیه 5/0 قرص صبح هنگام صبحانه است. با گذشت زمان ، این مقدار به 4 قطعه در روز افزایش می یابد | تحمل و شیردهی ، کما و وضعیت اجداد ، اسیدوز دیابتی | 60 | 412 |
| دوز از 0.5 تا 3 قرص است. | کتواسیدوز ، کما هایپراسمولار ، انسداد روده ، نارسایی کلیوی و کبدی ، بارداری ، لکوپنی ، بیماریهای عفونی | 120 | 143 | |
| اماریل | روزانه 1-4 میلی گرم از دارو بنوشید ، قرص هایی با مایعات فراوان بنوشید | اختلال در عملکرد کبد و کلیه ، عدم تحمل گالاکتوز ، کمبود لاکتاز ، بارداری و شیردهی ، اغما | 30 | 314 |
| گلیدیاب | قبل از غذا صبح و عصر 1 ساعت 1 میل کنید | انسداد روده ، لکوپنی ، آسیب شناسی کلیه ها و کبد از یک شکل شدید ، عدم تحمل گلیکلازید ، تحمل کودک و تغذیه کودک ، بیماری تیروئید ، الکلیسم | 739 |
مشتقات سولفونیل اوره مصرف دیابت نوع 1 ممنوع است. دوز با در نظر گرفتن شدت بیماری ، سن بیمار و میزان گلوکز خون خون محاسبه می شود.
مگلیتینیدها
داروها برای دیابتی های این گروه از نظر درمانی با مشتقات سولفانیلوره مشابه هستند و تولید انسولین را تحریک می کنند. اثربخشی آنها به قند خون بستگی دارد.
نوونورم برای تولید انسولین مورد نیاز است
لیست مگلیتینیدهای خوب:
در درمان دیابت وابسته به انسولین از مگلیتینیدها استفاده نمی شود.
داروهای این گروه از ترشح گلوکز از کبد جلوگیری کرده و در جذب بهتر آن در بافتهای بدن نقش دارند.

دارویی برای جذب بهتر گلوکز
مؤثرترین biguanides:
| نام | روش پذیرش | موارد منع مصرف | تعداد ، قطعات | هزینه ، روبل |
| متفورمین | بعد از غذا 1 وعده غذایی بنوشید. می توانید دوز مصرف را بعد از 10-10 روز از درمان به 3 قرص افزایش دهید | سن جوانی کمتر از 15 سال ، گنگنن ، اجداد ، حساسیت به اجزای دارویی ، انفارکتوس میوکارد ، اسیدوز لاکتیک ، الکلیسم ، بارداری و شیردهی | 60 | 248 |
| سیوفور | 1-2 قطعه را با مقدار زیادی آب مصرف کنید. حداکثر دوز روزانه 6 قرص است. برای کاهش وزن در دیابت استفاده می شود | دیابت نوع 1 ، نارسایی کلیوی ، تنفسی و کبد ، اسیدوز لاکتیک ، رژیم غذایی کم کالری ، الکلیسم مزمن ، تحمل کودک و تغذیه کودک ، انفارکتوس میوکارد ، جراحی اخیر | 314 | |
| در شروع درمان ، روزانه 1-2 قرص مصرف کنید ، پس از 15 روز می توانید دوز را به 4 قطعه در روز افزایش دهید | 162 |
از متفورمین در درمان پیچیده دیابت نوع 1 و نوع 2 استفاده می شود. بیگوانیدها از 6 تا 16 ساعت عمل می کنند - در این مدت زمان ، میزان جذب چربی و گلوکز از روده کاهش می یابد. این داروها سرعت پیشرفت عوارض را کاهش می دهند و خطر ابتلا به بیماری های سیستم قلبی عروقی را به میزان قابل توجهی کاهش می دهند.
تیازولیدین دیون
آنها با تأثیرات مشابه بر بدن مانند biguanides مشخص می شوند. تفاوت اصلی در هزینه بالاتر و لیست چشمگیر در مورد عوارض جانبی است.

یک داروی هضم گران و موثر هضم گلوکز
این موارد عبارتند از:
| عنوان | قوانین پذیرش | موارد منع مصرف | تعداد ، قطعات | قیمت ، روبل |
| آواندیا | اولین 1.5 ماه اول برای نوشیدن 1 قطعه در روز ، سپس در صورت لزوم ، دوز به 2 قرص در روز افزایش می یابد | حساسیت به روزیگلیتازون ، نارسایی قلبی ، بیماری کبد ، عدم تحمل گالاکتوز ، بارداری ، شیردهی | 28 | 4820 |
| روزانه 0.5-1 قطعه مصرف کنید | بیماری قلبی ، زیر 18 سال ، عدم تحمل مواد تشکیل دهنده دارو ، کتواسیدوز ، بارداری | 3380 | ||
| پیوگلار | روزانه 1 قرص با یا بدون غذا میل کنید. | عدم تحمل پیوگلیتازون ، کتواسیدوز ، داشتن فرزند | 30 | 428 |
تیازولیدین دیونها تأثیر مثبتی در درمان دیابت نوع 1 ندارند.
داروهای نسل جدید که به افزایش تولید انسولین و آزاد کردن قند از کبد کمک می کنند.

Galvus برای آزاد کردن قند از کبد مورد نیاز است
لیست گلیپتین های مؤثر:
گلیپتینها باعث ایجاد حداقل عوارض جانبی می شوند ، به افزایش وزن کمک نمی کنند ، سطح گلوکز را بدون اثرات منفی بر لوزالمعده کاهش می دهند.

Januvia برای کاهش قند خون
مهار کننده های آلفا - گلوکزیداز
این داروهای ضد دیابتی مدرن از تولید آنزیمی که کربوهیدراتهای پیچیده را حل می کند ، جلوگیری می کنند و در نتیجه سرعت جذب پلی ساکاریدها را کاهش می دهند.مهارکننده ها با حداقل عوارض جانبی مشخص می شوند و برای بدن بی خطر هستند.
این موارد عبارتند از:
داروهای فوق در ترکیب با داروهای گروههای دیگر و انسولین قابل مصرف است.
مهارکننده های انتقال دهنده گلوکز سدیم - گلوکز
آخرین نسل داروهای موثر قند خون را کاهش می دهد. داروهای این گروه باعث می شوند که کلیه ها گلوکز را از طریق ادرار دفع کنند در زمانی که غلظت قند در خون از 6 تا 8 میلیمول در لیتر باشد.

ابزار وارداتی برای کاهش قند خون
لیست گلیفوزین های مؤثر:
هنگام مصرف داروهای فوق ، اغلب سفرهای مکرر به توالت ، کم آبی و کاهش چشمگیر فشار خون مشاهده می شود.
داروهای ترکیبی
داروهایی که شامل متفورمین و گلیپتین ها هستند. لیست بهترین وسیله از نوع ترکیبی:
داروهای ترکیبی را به طور غیر ضروری مصرف نکنید - سعی کنید ترجیح دهید به biguanides ایمن تر.

ترکیب دیابتی
انسولین یا قرص - که برای دیابت بهتر است؟
در درمان دیابت نوع 1 از انسولین استفاده می شود ، درمان بیماری نوع 2 به صورت غیر عارضه بر اساس مصرف داروها برای عادی سازی سطح قند است.
مزایای استفاده از قرص در مقایسه با تزریق:
- سهولت استفاده و ذخیره سازی ،
- عدم ناراحتی در هنگام پذیرش ،
- کنترل هورمون طبیعی.
از مزایای تزریق انسولین یک اثر سریع درمانی و امکان انتخاب مناسب ترین نوع انسولین برای بیمار است.
اگر داروی درمانی اثر مثبتی نداشته باشد و بعد از خوردن سطح گلوکز به 9 میلی مول در لیتر برسد ، تزریق انسولین توسط بیماران مبتلا به دیابت نوع 2 استفاده می شود.

تزریق انسولین فقط در صورت استفاده از قرص ها مفید نیست
دانشمندان اورال در آخرین مرحله ایجاد داروی جدید برای دیابت قرار دارند. اختراع حیاتی توسط دانشمندان دانشگاه فدرال اورال ایجاد می شود.
به گفته سرویس مطبوعاتی دانشگاه ، دارو نه تنها به درمان ، بلکه به پیشگیری نیز هدایت می شود. این پیشرفت به طور مشترک با دانشمندان دانشگاه پزشکی ولگوگراد انجام می شود. به گفته پروفسور الكساندر اسپاسوف ، رئیس گروه فارماكولوژی دانشگاه دانشگاه ایالتی ولگوگراد ، تفاوت بین داروی جدید در این است كه فرایند تبدیل غیر آنزیمی مولكول های پروتئین را متوقف می كند. این متخصص مطمئن است که تمام واکسنهای دیگر فقط می توانند قند خون را کاهش دهند ، اما علت اصلی بیماری را از بین نمی برد.
وی افزود: "اکنون نوعی مولکول برای مطالعات بالینی بعدی وجود دارد. از بین ده ماده انتخاب شده ، باید تصمیم بگیرید که کدام یک باید شرط بندی کند. تهیه مقررات برای مواد ، فرم دوز ، داروسازی ، سم شناسی ، تهیه مجموعه ای از اسناد برای انجام کارآزمایی های بالینی مهم است. " –استاد در مورد مرحله خاص کار صحبت کرد.
با این حال ، تمام ترکیبات سنتز شده به آزمایشات بالینی زنده نمی مانند.
فقط یک اتصال به این فرآیند خواهد رسید. این یک مطالعه حیوانات ، مرحله اول آزمایشات بالینی با داوطلبان سالم و سپس مرحله دوم و سوم خواهد بود. " – به مدیر KhTI UrFU ولادیمیر Rusinov اطمینان داد.
به زودی داروها در داروخانه ها ظاهر می شوند.
دیابت نوع 1 نوعی بیماری وابسته به انسولین است که با اختلال غدد درون ریز مشخص می شود ، در نتیجه تولید ناکافی هورمون انسولین توسط لوزالمعده در بدن وجود دارد.
چنین نقصی منجر به این واقعیت می شود که بیمار غلظت مداوم گلوکز در بدن داشته باشد ، و علائم منفی نیز آشکار می شود - تمایل مداوم به نوشیدن ، ادرار مکرر ، کاهش وزن بدون دلیل.
آسیب شناسی غیرقابل درمان است ، بنابراین ، بیماران در طول زندگی خود با دیابت نوع 1 نیاز به مصرف داروهایی دارند که به کاهش قند خون در بدن کمک می کند.
لازم است در نظر بگیرید که چگونه درمان دیابت نوع 1 انجام می شود و آیا داروهای نسل جدیدی برای بیماران دیابتی وجود دارد؟ چه ویتامین هایی که مصرف می شوند توصیه می شود و چه داروهایی به عادی تر شدن وضعیت و طولانی شدن عمر بیمار کمک می کنند؟
رژیم انسولین درمانی
در دیابت نوع 1 ، این بیماری با دو رژیم قابل درمان است که در اکثر موارد قریب به اتفاق در پزشکی مدرن استفاده می شود.
رژیم سنتی دو بار در روز خوانده می شود ، هنگامی که هورمون کوتاه مدت همراه با هورمون اثر میانی معرفی می شود. در رژیم درمانی سنتی ، هورمون 30 دقیقه قبل از غذا ، صبح و عصر تجویز می شود. و فواصل بین اداره ها باید حدود 12 ساعت باشد.
در صورت وجود همزمان هورمون ساده ، تأثیر درمان افزایش می یابد که از افزایش قابل توجه قند بعد از صبحانه و شام جلوگیری می کند.
در برخی از بیماران ، رژیم تجویز سه گانه هورمون از راندمان بالایی برخوردار بود:
- ترکیبی از عمل کوتاه و طولانی بلافاصله قبل از صبحانه انجام می شود.
- قبل از وعده عصرانه ، یک هورمون با عملکرد کوتاه مدت تجویز می شود و در حال حاضر قبل از خواب ، انسولین با قرار گرفتن در معرض طولانی مدت تزریق می شود.
به عنوان یک قاعده ، چهار نوع از چنین مخلوط ها تولید می شوند که در آنها 10 ، 20 ، 30 یا 40٪ یک هورمون ساده گنجانده شده است. به عنوان مثال ، هومولین در ترکیب با هورمونی از اثر ماندگار به نام ایزوفان.
ضرر اصلی درمان سنتی این واقعیت است که شما باید رژیم غذایی خود را به شدت کنترل کنید ، فعالیت بدنی مداوم را رعایت کنید. این شرایط منجر به این واقعیت شده است که بسیاری از بیماران درمان فشرده با هورمون را ترجیح می دهند.
ویژگی تجویز شدید هورمون:
- هورمون با اثر متوسط دو بار در روز معرفی می شود ، در حالی که با یک داروی کوتاه مدت ترکیب می شود. به عنوان یک قاعده ، ورودی قبل از سه وعده اصلی توصیه می شود.
- در ساعات عصرانه ، هورمونی با اثر طولانی مدت تجویز می شود.
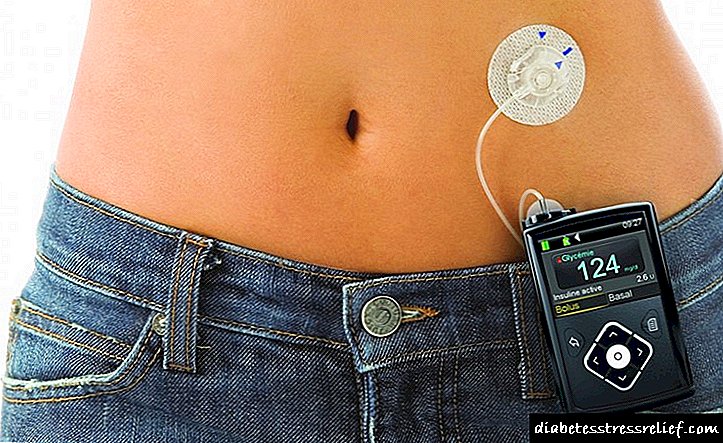
درمان فشرده با انسولین همچنین می تواند شامل درمان با پمپ باشد - دستگاه ویژه ای که به طور خودکار و مداوم هورمون را به بافت زیر جلدی شخص منتقل می کند.
امروزه ، پمپ انسولین وسیله ای بی نظیر است که می تواند هورمون را در دوزهای کوچک در تمام طول سال و با ارزش برنامه ریزی شده اداره کند.
ویتامین ها برای دیابتی ها
با توجه به اینکه دیابت نوع اول به عنوان یک پاتولوژی وابسته به انسولین عمل می کند ، مجتمع های ویتامین برای دیابت به گونه ای انتخاب می شوند که تأثیر هورمون های دائماً وارد شده در بدن بیمار را تشدید نکند.
ویتامین ها برای دیابتی ها یک مکمل غذایی فعال بیولوژیکی ثابت است ، که به بیمار اجازه می دهد بدن را با مواد معدنی و اجزای لازم تغذیه کند ، در حالی که به عنوان تشخیص داده می شود عوارض را کاهش می دهد.
مواد زیر مهمترین ویتامین ها برای دیابتی ها در انسولین است:
- ویتامین گروه A. به حفظ ادراک کامل بینایی کمک می کند ، محافظت در برابر بیماری های چشمی ، که اساس آن تخریب سریع شبکیه چشم است ، فراهم می کند.
- ویتامین B به حفظ عملکرد سیستم عصبی مرکزی کمک می کند و از اختلال در اثر بیماری قند جلوگیری می کند.
- اسید اسکوربیک برای استحکام رگهای خونی و تراز کردن عوارض احتمالی این بیماری ضروری است ، زیرا با دیابت دیواره های عروقی نازک و شکننده می شوند.
- مقدار کافی ویتامین E در بدن یک فرد دیابتی به جلوگیری از وابستگی اعضای داخلی به انسولین کمک می کند ، نیاز آنها به هورمون را کاهش می دهد.
- ویتامین H ماده دیگری است که به کل بدن انسان کمک می کند تا بدون دوز زیاد هورمون عملکرد کامل داشته باشد.
هنگامی که یک فرد دیابتی نیاز به غذاهای شیرین و همچنین آرد مصرف کند ، مجتمع های ویتامین حاوی کروم علاوه بر این به او توصیه می شود.
کروم به جلوگیری از تمایل به جذب این مواد غذایی کمک می کند ، در نتیجه می توان رژیم و رژیم غذایی لازم را ایجاد کرد.
بهترین ویتامین ها
به خاطر داشته باشید که شما باید نه تنها ویتامین بنوشید ، بلکه آن مکمل هایی که برای بدن کاملاً بی خطر هستند ، عوارض جانبی ندارند. علاوه بر این ، وسایل چنین طرحی باید طبیعی باشد ، یعنی متشکل از اجزای گیاهی باشد.
متأسفانه دانستن میزان ویتامین یک چیز است ، اما محاسبه مقدار ویتامین های لازم در روز کاملاً متفاوت است و برای بیمار دشوار است. به همین دلیل است که نوشیدن مجتمع های ویتامین ضروری است.
با استفاده از این مجموعه ، نیازی به فکر کردن در مورد محاسبات نیست ، کافی است آنها را به توصیه پزشک مصرف کنید ، که دوز و دفعات استفاده از دارو را ذکر می کند.
بهترین مجتمع های ویتامین برای افراد دیابتی:
آنتی اکسید R یک مکمل بیولوژیکی طبیعی است که به حفظ سلامتی کمک می کند. این ابزار به ایجاد محافظت قوی در برابر رادیکال های آزاد ، تقویت دیواره رگ های خونی ، به طرز مطلوب کار سیستم قلبی عروقی ، افزایش وضعیت ایمنی بدن کمک می کند.
Detox Plus به پاکسازی بدن کمک می کند ، دستگاه گوارش سموم و مواد سمی را تسکین می دهد. به طور کلی ، این امر تأثیر خوبی بر سلامت بیمار می گذارد و از بروز بسیاری از عوارض بیماری قند جلوگیری می کند.
این مجموعه مگا شامل امگا 3 و 6 است که به لطف آن عادی سازی کار سیستم قلبی و عروقی است ، از اندام بینایی و مغز محافظت می کند. این مکمل تأثیر مثبتی در بهزیستی و توانایی های ذهنی دارد.
اغلب اسید لیپوئیک اسید تجویز می شود ، که یک ماده ویتامین مانند است که روند طبیعی کربوهیدرات را در بدن عادی می کند.
سایر قرص های دیابتی
در مقابل زمینه انسولین درمانی ، سایر داروها می توانند برای درمان پاتولوژی های همزمان که همراه با بیماری زمینه ای هستند ، تجویز شوند.
مهار کننده های آنزیم تبدیل کننده آنژیوتانسین به عادی سازی فشار خون کمک می کنند ، در حالی که از اثرات منفی سایر داروهای روی کلیه ها جلوگیری می کنند.
اغلب داروهای تجویز می شود که با بیماری های دستگاه گوارش مبارزه می کنند. و انتخاب دارو به بیماری خاص و تصویر بالینی بستگی دارد. اگر بیمار تمایل به بیماری های قلبی عروقی دارد ، بنابراین قرص هایی که از عملکرد قلب و رگ های خونی پشتیبانی می کنند ، توصیه می شود.
علاوه بر این ، داروها می توانند تجویز شوند:
- برای مبارزه با تغییرات آترواسکلروتیک در بدن ، داروهایی را تجویز کنید که محتوای کلسترول بد را کاهش دهند.
- اگر علائمی از نوروپاتی محیطی وجود داشته باشد ، پس از مسکن ها تجویز می شوند.
غالباً در مردان مبتلا به دیابت قندی اختلال نعوظ تشخیص داده می شود. اگر بیمار در سیستم قلبی و عروقی مشکلی نداشته باشد ، پزشک می تواند ویاگرا ، سیالیس ، لویترا را توصیه کند.
پیوند سلولهای سازنده انسولین
با برنامه ریزی مجدد سلولها ، دانشمندان توانستند در پاسخ به گلوکز ، آنها را به عنوان سلولهای بتا ترشح انسولین کنند.
اکنون عملکرد سلول ها فقط در موش ها مشاهده می شود. دانشمندان هنوز در مورد نتایج خاص صحبت نمی کنند ، اما هنوز هم فرصتی برای درمان بیماران دیابت نوع 1 از این طریق وجود دارد.
فیلم های مرتبط
در روسیه ، در معالجه بیماران مبتلا به دیابت شروع به استفاده از آخرین داروی کوبا کرد. جزئیات ویدیو:
تمام تلاش ها برای پیشگیری و درمان دیابت می تواند در دهه آینده عملی شود.با داشتن چنین فناوری هایی و روش های اجرایی می توانید جسورانه ترین ایده ها را تحقق بخشید.
- سطح قند را برای مدت طولانی تثبیت می کند
- تولید انسولین لوزالمعده را بازیابی می کند
بیشتر بدانید دارویی نیست ->
چه داروهایی دیابت نوع یک را درمان می کنند؟
درمان اصلی دیابت نوع 1 انسولین است. در برخی از بیماران ، اختلال در متابولیسم گلوکز به دلیل اضافه وزن پیچیده است. در این حالت ، پزشک ممکن است علاوه بر تزریق انسولین ، قرص های حاوی متفورمین تجویز کند. این دارو در افراد دارای اضافه وزن نیاز به انسولین را کاهش می دهد و دیابت را بهبود می بخشد. به کمک قرص ها امیدوار نیستید که تزریق انسولین را کاملاً کنار بگذارید.
لطفا توجه داشته باشید که متفورمین در افرادی که با میزان فیلتراسیون گلومرولی کلیه ها زیر 45 میلی لیتر در دقیقه تشخیص داده می شوند ، منع مصرف دارد. برای افراد دیابتی نازک نوع 1 ، به هر حال مصرف این روش درمانی بی فایده است. علاوه بر متفورمین ، سایر قرص های مبتلا به دیابت نوع 1 مؤثر نیستند. تمام داروهای کاهش دهنده قند خون فقط برای درمان دیابت نوع 2 است.
چگونه از دیابت نوع 2 بدون پزشک و داروها بهبود یابیم؟
کاری که شما باید انجام دهید:
- برو به
- مرتب کردن آن ،. بلافاصله از مصرف آنها خودداری کنید.
- به احتمال زیاد ، منطقی است که مصرف یکی از داروهای ارزان و بی ضرر را شروع کنیم ، ماده فعال آن است.
- حداقل برخی از آموزش های بدنی را تمرین کنید.
- برای آوردن قند به افراد سالم 4.0-5.5 میلی مول در لیتر ، ممکن است به دوزهای کم به انسولین بیشتری احتیاج داشته باشید.
این روش به شما امکان می دهد دیابت نوع 2 را بدون مصرف قرص های مضر و حداقل ارتباط با پزشکان کنترل کنید. لازم است روزانه رژیم را رعایت کنیم ، زندگی سالم را رعایت کنیم. امروزه روش ساده تری برای محافظت از عوارض دیابت وجود ندارد.

انسولین یا دارو: چگونه روش درمان را تعیین کنیم؟
هدف از درمان دیابت ، ثابت نگه داشتن قند خون در حد 4/5 تا 5 میلیمول در لیتر ، مانند افراد سالم است. اول از همه ، آنها برای این مورد استفاده می شوند. این ماده با برخی از قرص ها تکمیل می شود ، که ماده مؤثر آن متفورمین است.
در مورد داروهای حاوی متفورمین بخوانید:
فعالیت بدنی نیز مفید است - حداقل پیاده روی ، و دویدن بهتر. این اقدامات می توانند قند را تا 7/9 میلی مول در لیتر کاهش دهند. تزریق انسولین با دوز کم باید به آنها افزوده شود تا سطح قند خون به هدف برسد.
اگر نیاز دارید انسولین نکنید ، تزریق کنید. در غیر این صورت ، عارضه دیابت ، اگرچه به آرامی ادامه خواهد یافت.

داروی رسمی ، دیابتی ها را به مصرف غذاهای آشغال ترغیب می کند ، و سپس مقدار زیادی انسولین را تزریق می کند تا قند زیاد را کاهش دهد. این روش بیماران را در سنین میانسالی به مزار می برد و بار مالی صندوق بازنشستگی را کاهش می دهد.
مهار کننده های α-گلوکزیداز
مهار کننده های α-گلوکزیداز داروهایی هستند که مانع از جذب کربوهیدرات های خورده شده در روده می شوند. در حال حاضر ، این گروه تنها یک داروی Glucobay با دوزهای 50 و 100 میلی گرم را شامل می شود. ماده فعال آن آکاربوز است. بیماران دوست ندارند که این قرص ها روزی 3 بار مصرف شوند ، ضعیف کمک می کنند و اغلب باعث ناراحتی دستگاه گوارش می شوند. از لحاظ تئوریک ، گلوکوبای باید وزن بدن را پایین بیاورد ، اما در عمل ، در افراد چاق که با این قرص ها تحت درمان قرار می گیرند ، کاهش وزن وجود ندارد. خوردن کربوهیدرات و مصرف همزمان دارو برای جلوگیری از جذب آنها دیوانه است. اگر رعایت کنید ، به دلیل عوارض جانبی ، استفاده از آکاربوز و رنج وجود ندارد.

آگونیست های گیرنده پپتید مانند گلوکاگون - 1
آگونیست های گیرنده پپتید 1 مانند گلوکاگون داروهایی برای دیابت نوع 2 جدیدترین نسل هستند. به خودی خود ، تأثیر کمی روی قند خون دارند ، اما اشتها را کاهش می دهند. با توجه به اینکه دیابتی کمتر می خورد ، کنترل بیماری وی بهبود می یابد.پپتید مانند گلوکاگون - آگونیست های گیرنده 1 سرعت حرکت مواد غذایی خورده شده از معده به روده ها را کند می کند و احساس پر بودن را افزایش می دهد. گزارش می دهد که این داروها برای بیمارانی که از گلوتونی کنترل نشده رنج می برند مناسب است. متأسفانه ، آنها فقط به عنوان تزریقی مانند انسولین در دسترس هستند. در قرص ها وجود ندارند. اگر اختلال خوردن ندارید ، به سختی می توان آنها را لکه دار کرد.
آگونیست های گیرنده پپتید -1 مانند گلوکاگون: لیست داروها
آگونیست های گیرنده پپتید 1 مانند گلوکاگون داروهای جدیدی هستند که گران هستند و هنوز هیچ آنالوگ ارزان قیمت ندارند. این داروها می توانند باعث لوزالمعده شوند ، اما خطر کمی است. برای بیماران مبتلا به دیابت نوع 2 که از گلوتونی کنترل نشده رنج می برند ، می تواند از مزایای چشمگیری برخوردار باشد. آنها برای دیابتی هایی که قبلاً پانکراس دارند ، منع مصرف دارند. در طول دوره درمان ، آنها برای پیشگیری نیاز دارند به طور مرتب آزمایش خون را برای آنزیم لوزالمعده آمیلاز انجام دهند. اگر نتایج بدتر شد ، مصرف دارو را قطع کنید.
داروی Bayeta ، که فرکانس استفاده 2 بار در روز دارد ، استفاده از آن در عمل ناخوشایند است. با استفاده از دارویی که باید روزی یک بار چربی بزند ، تجربه به دست آمده است. قبل از غذا باید تزریق زیر جلدی تزریق شود که در طی آن بیمار بیشترین خطر پرخوری را دارد. بیشتر بیماران مبتلا به دیابت نوع 2 عادت بد پرخوری در عصر ، شب ، دارند ، اما این برای همه یکسان نیست. پپتیدهای گلوکاگون مانند - 1 آگونیست گیرنده که باید هفته ای یک بار تزریق شوند اخیراً ظاهر شده است. شاید در عادی سازی اشتها حتی موثرتر باشند.
مهار کننده های دیپپتیدیل پپتیداز 4 (گلیپتین) داروهای نسبتاً جدیدی برای دیابت نوع 2 هستند که در اواخر سال 2010 ظاهر شد. آنها قند خون را بدون از بین بردن لوزالمعده و خطر ابتلا به هیپوگلیسمی کاهش می دهند. این قرص ها معمولاً عوارض جانبی جدی ایجاد نمی کنند ، اما ارزان نیستند اما ضعیف عمل می کنند. آنها می توانند مکمل شوند یا اگر آماده سازی متفورمین به اندازه کافی کمک نمی کند ، و شما نمی خواهید تزریق انسولین را شروع کنید. بر خلاف آگونیست های گیرنده 1 ، گلیپتین ها اشتها را کاهش نمی دهند. آنها معمولاً وزن بدن بیمار را خنثی می کنند - این امر باعث افزایش یا کاهش وزن آن نمی شود.
مهارکننده های دیپپتیدیل پپتیداز -4 (گلیپتین)
ثبت اختراعات گلیپتین منقضی نشده است. بنابراین ، آنالوگ های ارزان قیمت برای مهار کننده های دیپپتیدیل پپتیداز -4 هنوز در دسترس نیست.
مهارکننده های انتقال دهنده گلوکز سدیم نوع 2 (گلیفوزین ها) جدیدترین داروهایی هستند که قند خون را کاهش می دهند. در فدراسیون روسیه ، اولین داروی این گروه در سال 2014 شروع به فروش کرد. کلیه بیماران مبتلا به دیابت نوع 2 که به اخبار مربوط به درمان بیماری خود علاقه مند هستند ، به گلیفوزین ها توجه می کنند. درک این مطلب که این داروها چگونه کار می کنند برای شما مفید خواهد بود. در افراد سالم قند خون در محدوده 4/4 تا 5/5 میلیمول در لیتر نگهداری می شود. اگر به 9-10 میلی مول در لیتر افزایش یابد ، بخشی از گلوکز با ادرار می رود. بر این اساس ، در خون غلظت آن کاهش می یابد. استفاده از مهارکننده های انتقال دهنده گلوکز سدیم نوع 2 باعث می شود که کلیه ها حتی اگر غلظت آن در خون 6-8 میلی مول در لیتر باشد ، قند را در ادرار دفع نمی کنند. گلوکز ، که بدن قادر به جذب آن نیست ، به جای گردش در خون و تحریک پیشرفت عوارض دیابت ، به سرعت در ادرار دفع می شود.
مهارکننده های انتقال دهنده گلوکز سدیم نوع 2
گلیفوزین ها نوعی پاناسه برای دیابت نوع 2 نیستند. آنها نقص های جدی دارند. بیماران از قیمت بالایی که دارند ناراحت هستند. در سالهای آینده ، نباید انتظار ظهور آنالوگ های ارزان قیمت این جدیدترین داروها را داشت. علاوه بر قیمت ، هنوز هم مشکل عوارض جانبی وجود دارد.
گلیفوزین ها به ندرت بلافاصله پس از تجویز عوارض جانبی ایجاد می کنند. تعداد دفعات مراجعه به توالت (پلی یوریا) در حال افزایش است. ممکن است کمبود آب بدن خصوصاً در افراد دیابتی سالخورده و همچنین کاهش چشمگیر فشار خون وجود داشته باشد.اینها همه مشکلات جزئی است. عوارض جانبی طولانی تر خطرناک هستند. وجود گلوکز در ادرار محیط مطلوبی را برای رشد قارچها و عفونتهای باکتریایی در مجرای ادراری ایجاد می کند. این یک مشکل مکرر و جدی برای بیماران مبتلا به دیابت نوع 2 است که با دارو یا همان آنوکانا درمان می شوند.
بدتر از همه ، اگر میکروب ها از طریق مجرای ادرار به کلیه ها برسند و باعث پیلونفریت شوند. التهاب عفونی کلیه تقریباً غیرقابل تحمل است. مصرف آنتی بیوتیک های قوی می تواند آن را خفه کند ، اما به طور کامل آن را از بین نمی برد. باکتریهای موجود در کلیه پس از گذراندن دوره درمان ، به سرعت روح مبارزاتی خود را بازیابی می کنند. و با گذشت زمان ، آنها می توانند مقاومت به آنتی بیوتیک کنند.
توجه کنید که به شما کمک می کند و به هیچ وجه آسیب نمی زند. اگر اینگونه نبود ، بنابراین منطقی است که داروهای Forsig ، Invokan و Jardins را به بیماران دیابتی تجویز کنید. از آنجا که یک رژیم غذایی فوق العاده و رایگان در دسترس شماست ، هیچ دلیلی برای مصرف گلیفوزین ها وجود ندارد. پیلونفریت یک فاجعه جبران ناپذیر است. عفونت های مجاری ادراری نیز هیچ گونه خوشی را به همراه نمی آورد. خود را در معرض خطر غیرضروری قرار ندهید. رژیم غذایی ، قرص متفورمین: داروهای ترکیبی که قند خون را کاهش می دهد
قرص های دیابت بسته به نوع بیماری انتخاب می شود که به 2 نوع تقسیم می شود: وابسته به انسولین و عدم نیاز به انسولین. قبل از شروع درمان ، طبقه بندی داروهای کاهش دهنده قند ، مکانیسم عملکرد هر گروه و موارد منع مصرف جهت استفاده را مطالعه کنید.
مصرف قرص ها بخشی جدایی ناپذیر از زندگی دیابتی است.
درمان نابارور
دانشمندان پیشنهاد می کنند که نوع دوم بیماری با تغذیه مناسب قابل برگشت است. دیابت نوع اول هنوز غیرقابل درمان است. دانشمندان توضیح می دهند که این بیماری شامل از بین رفتن عملکرد سلول های بتا است. در مورد نوع اول ، آنها می میرند ، و در مورد نوع دوم - آنها همانطور که باید متوقف می شوند. بیش از یک بار ، دانشمندان سعی کردند سلولهای بتا مرده یا غیرکارآمد را جایگزین سلولهای سالم و کار کنند ، اما هر بار که این سلولها توسط سیستم ایمنی بدن مردود شدند.
سلول های ملیگی - آینده دیابتی ها

خوشبختانه اخیراً یک اختراع ثبت شده در آمریکا برای آنچه که می تواند اولین درمانی موثر برای این بیماری باشد ، تصویب شد. این روش ترکیبی از سلولهای تأمین کننده انسولین و سیستمی است که به آنها اجازه می دهد تا از سیستم ایمنی بدن مخفی شوند - برای لحظه ای ، حتی برای چندین سال. این سلول ها سلول های ملیگان نامیده می شوند ، بسته به سطح فعلی قند خون ، می توانند انسولین را در خون انسان تولید ، ذخیره و آزاد کنند.
آزمایش های موفقیت آمیز روی موش هایی که نقص ایمنی بدن دارند

دانشمندان دانشگاه فنی دانشگاه سیدنی این سلول ها را با استفاده از مهندسی ژنتیک به گونه ای طراحی کردند که در شخصی که دیابت ندارد ، مانند سلول های بتا سالم عمل کنند ، یعنی بسته به میزان قند خون خون ، انسولین را در خون آزاد می کنند. سال گذشته ، تیمی از دانشمندان توانستند اولین نوع بیماری در موش ها را با موفقیت معکوس کنند ، و اگرچه نتایج امیدوار کننده بود ، آزمایشاتی روی موش های دارای نقص ایمنی انجام شد. یعنی در طول این آزمایش ، هیچ پاسخ ایمنی به این سلولها مشاهده نشده است. این بدان معنی است که در بدن انسان ، این سلول ها مورد حمله سیستم ایمنی بدن قرار می گیرند.
سلول موجود در جعبه یا راه حل مشکل ایمنی بدن

اما اکنون تیمی از دانشمندان با یک شرکت بیوتکنولوژی آمریکایی به نام PharmaCyte Biotech همکاری کرده اند که محصولی با نام Cell-In-A-Box را تولید کرده اند ، یعنی "Cell in Box". از نظر تئوری ، او می تواند سلول های ملیگان را محاصره کرده و آنها را از سیستم ایمنی بدن مخفی کند تا به آنها حمله نشود.
سلول های ملیگان چگونه عمل می کنند؟

اگر شما موفق به نگه داشتن سلول های Melligan در یک کپسول ایمنی شده اید ، پس فناوری Cell-In-A-Box می تواند با خیال راحت در لوزالمعده انسان مخفی شود و به سلول ها اجازه دهد بدون مشکل عملکرد کنند. این پوسته ها از سلولز ساخته شده اند - پوششی که به مولکول ها اجازه می دهد از هر دو جهت حرکت کنند. این کارکرد را تا حدی افزایش می دهد که سلول های ملیگان که با این غشاها پوشانده شده اند می توانند اطلاعاتی درباره میزان کاهش قند خون در فرد و تزریق انسولین دریافت کنند.
آینده فناوری جدید

این فناوری جدید می تواند تا دو سال در بدن انسان باقی بماند بدون اینکه به هیچ وجه صدمه ای به آن وارد شود. این بدان معنی است که می تواند برای مبتلایان به دیابت نوع 1 راه حل جدی برای این مشکل ارائه دهد. در حال حاضر ، فقط باید منتظر ماند - اولین مطالعات نه بر روی موش ها ، بلکه روی افراد آغاز می شود ، و فقط باید بررسی کنید که در طول آزمایش چه نتیجه ای حاصل می شود. این در واقع یک یافته برجسته است ، باید امیدوار باشیم که اثبات شود و به افراد مبتلا به این بیماری کمک کند تا یک زندگی عادی داشته باشند. این می تواند یک پیشرفت واقعی در زمینه پزشکی باشد و علامت خوبی برای پیشرفت بیشتر موفقیت آمیز در این جهت است.
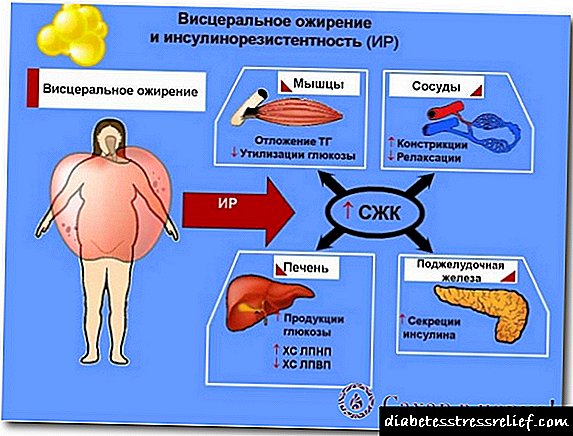
دستگاه غدد درون ریز مستعد ابتلا به انواع بیماری ها است که یکی از آنها دیابت قندی (DM) است. این بیماری به دو نوع تقسیم می شود: وابسته به انسولین و وابسته به انسولین نیست. مورد اول نادر است ، با درصد پنج ، حداکثر ده درصد از بیماران. در معرض خطر تشخیص T1DM نوجوانان ، افراد در سنین جوانی تا 35 سال قرار دارند که بیشتر اوقات وزن بیماران طبیعی است. این بیماری نیاز به نظارت مداوم ، درمان تخصصی دارد که شامل معرفی انسولین است. برای کاهش بیماری از روشهای اضافی استفاده می شود که در زیر درباره آنها اطلاعات بیشتری وجود دارد.
رژیم دیابت نوع 1
قبل از شروع درمان ، انتخاب روش ، لازم است دلایل بیماری ، علائمی که آن را توصیف می کنند را در نظر بگیرید ، روش های تشخیصی. دیابت قندی تخطی از عملکرد لوزالمعده ، فرآیندهای خاصی در بدن انسان است که بر اثر کمبود انسولین تحریک می شود. در صورت بروز بیماری ، سلولهای لوزالمعده مسئول تولید هورمون قادر به انجام کارهای خود به طور کامل نیستند. در نتیجه ، شاخص های قند افزایش می یابد ، که بر کار ارگان ها ، سلامتی تأثیر منفی می گذارد.
کمبود انسولین و قند خون زیاد باعث اثرات غیر قابل برگشت می شود: اختلال در بینایی ، عملکرد مغز ، رگ های خونی کاهش می یابد. به منظور تنظیم سطح هورمون ، فرایند متابولیک ، بیمارانی که به دیابت نوع 1 مبتلا هستند ، لازم است روزانه در طول زندگی خود تزریق کنند. درمان بدون دیابت انسولین نوع 1 امکان پذیر نیست ، دوز هورمون به صورت جداگانه تنظیم می شود.
دانشمندان دلایل موثری را که باعث کمبود هورمون انسولین می شود نمی دانند. با درجه بالایی از این احتمال استدلال می شود که نکته اصلی در ایجاد دیابت نوع 1 تخریب سلول های β واقع در لوزالمعده است. و پیش نیازهای این مشکل می تواند عوامل مختلفی باشد:
- وجود ژنهایی که مستعد ارثی به دیابت هستند.
- نقص سیستم ایمنی بدن ، روند فرآیندهای خود ایمنی.
- بیماریهای عفونی و ویروسی گذشته ، به عنوان مثال ، سرخک ، هپاتیت ، آبله مرغان.
- استرس ، استرس روانی مداوم.
برای دیابت نوع 1 ، علائم ذاتی است ، دقیقاً مانند نوع دوم. همه علائم به اندازه کافی تلفظ نمی شوند ، بنابراین به ندرت نگرانی بیمار را تا شروع كتوواكیدوز ایجاد می كنند ، كه بعضی اوقات منجر به عوارض جبران ناپذیری بیماری می شود.مهم است که سلامت خود را با دقت کنترل کنید و اگر چندین علائم دیابت تشخیص داده شد ، باید آزمایش خون ، آزمایش ادرار انجام دهید و به پزشک متخصص این بیماری - متخصص غدد مراجعه کنید. علائم مشخصه نوع اول بیماری:
- عطش شدید شدید.
- خشکی دهان.
- تکرر ادرار (روز و شب).
- اشتهای شدید ، اما بیمار بطور قابل توجهی وزن از دست می دهد.
- اختلال در بینایی ، همه چیز بدون طرح مشخص روشن می شود.
- خستگی ، خواب آلودگی.
- نوسانات مکرر ، ناگهانی خلق و خوی ، آسیب پذیری ، تحریک پذیری ، تمایل به تنش.
- زنان با ایجاد بیماری های عفونی در ناحیه ارگان های صمیمی که به درمان های محلی پاسخ نمی دهند مشخص می شوند.
اگر کتواسیدوز (عوارض) از قبل آغاز شده باشد ، علائم دیگری مشاهده می شود:
- کم آبی بدن ، پوست خشک.
- تنفس مکرر ، عمیق می شود.
- بو از حفره دهان ناخوشایند است - عطر استون.
- ضعف عمومی بدن ، حالت تهوع ، از بین رفتن هوشیاری امکان پذیر است.
جهت اجباری از درمان دیابت نوع 1 تزریق مداوم انسولین است. اما تکنیک های اضافی می تواند بر روند بیماری تأثیر بگذارد ، علائم آن را سهولت دهد و از بروز عوارض جلوگیری کند. استفاده از این یا سایر روشهای درمانی فقط پس از مشورت با پزشک معالج و گرفتن مجوز وی امکان پذیر است.
نکته مهم برای درمان بیماری ، تغذیه مناسب برای دیابت نوع 1 است. یک رژیم غذایی درست و ترکیبی ، به کاهش ، جلوگیری از افزایش سطح گلوکز کمک می کند ، بنابراین می توان دوز انسولین را کاهش داد. تغذیه برای T1DM:
- منو نباید به قیمت سلامتی باشد.
- برای غذا باید محصولات متنوعی را انتخاب کنید.
- با دیابت ، شما باید محصولات طبیعی را انتخاب کنید.
- توصیه می شود یک منو را به مدت یک هفته ایجاد کنید ، با دقت تجزیه و تحلیل ظروف و اجزای آنها را انجام دهید.
- میزان مصرف مواد غذایی ، زمان تزریق انسولین را رعایت کنید ، از خوردن در شب خودداری کنید.
- وعده غذایی باید در قسمت های کوچک باشد ، حداقل 5 بار در روز تقسیم شود.
- قند خالص را از رژیم غذایی خودداری کنید ، که به ویژه برای بیماران دیابتی خطرناک است.
- غذاهای موجود در لیست "ممنوع" را مصرف نکنید.
- ارزش ترک سیگار را دارد.

- حاوی شکر - انواع شیرینی (شیرینی ، شکلات ، کیک).
- به ویژه ، الکل در موارد دیابت شیرین شراب قرمز و نوشیدنی های الکلی کم خطر است.
- میوه های شیرین (به عنوان مثال انبه ، موز ، انگور ، خربزه).
- آب گازدار.
- محصولات فست فود.
- گوشت دودی ، ترشی ، آبگوشت.
رژیم غذایی نمونه ، منوی بیمار:
- غذای اصلی صبحانه است. بهتر است فرنی ، تخم مرغ ، سبزیجات ، چای بدون شیرین را انتخاب کنید.
- اولین میان وعده میوه ها یا سبزیجات کم قند است.
- ناهار - آبگوشت سبزیجات ، سبزیجات پخته شده در یک دیگ بخار دوتایی یا با استفاده از خورش ، یک تکه گوشت یا ماهی آب پز
- میان وعده - محصولات لبنی کم چرب ، سالاد سبزیجات یا نان با چای بدون شیرین.
- شام - گوشت آب پز یا آب پز ، سبزیجات - تازه یا بخارپز ، ماهی بخارپز ، لبنیات با درصد کم چربی.

تمرینات بدنی
ورزش یکی از روش های درمان دیابت است. طبیعی است که خلاص شدن از بیماری به هیچ وجه نتیجه ای ندارد ، اما به کاهش قند خون کمک می کند. در موارد نادر ، استرس می تواند منجر به افزایش قند خون شود ، بنابراین قبل از شروع کلاس ها ، باید با پزشک مشورت کنید. در حین تمرین در حضور دیابت ، اندازه گیری قند قبل از ورزش ، در وسط تمرین و در پایان مهم است. شما باید انسولین را به طور مداوم کنترل کنید و برای برخی از شاخص ها بهتر است تمرین را لغو کنید:
- 5.5 میلیمول در لیتر - نرخ پایین که بازی ورزشی می تواند ناامن باشد.توصیه می شود قبل از شروع تمرین ، یک محصول با کربوهیدرات بالا (مانند نان) میل کنید.
- شاخص های موجود در محدوده 5.5-13.5 میلیمول در لیتر ، چراغ سبز را برای آموزش اختصاص می دهد.
- شاخص های بالای 13.8 میلیمول در لیتر نشان می دهند که عدم تحریک فشار بدنی ، این می تواند به عنوان محرکی برای رشد کتواسیدوز باشد و در 16.7 میلیمول در لیتر به شدت ممنوع است.
- اگر در حین تمرین قند به 3.8 میلی مول در لیتر یا کمتر کاهش یافته است ، بلافاصله ورزش را متوقف کنید.

انجام تمرینات بدنی برای بیماران مبتلا به دیابت نوع 1 ویژگی های خاص خود را دارد:
- کلاسها باید در هوای تازه نگهداری شوند تا به حداکثر اثر برسند.
- منظم و مدت زمان کلاس برای دیابت نوع 1 نیم ساعت ، چهل دقیقه ، پنج بار در هفته یا 1 ساعت با کلاس ها در هر روز دیگر.
- با رفتن به تمرین ، ارزش جلوگیری از کمبود قند خون را برای صرف میان وعده میل کنید.
- در مراحل اول ، تمرین های ساده را انتخاب کنید ، با گذشت زمان ، به تدریج آنها را پیچیده و بار را افزایش دهید.
- به عنوان تمرینات ایده آل است: آهسته دویدن ، کشش ، اسکوات ، چرخش بدن ، ایروبیک شدید ، تمرینات قدرتی.
داروهای دیابت
ابزاری مؤثر که توسط دانشمندان آلمانی از Labor von Dr. بودبرگ در هامبورگ. DiabeNot در بین داروهای دیابت مقام اول در اروپا را به خود اختصاص داد.
قند خون را کاهش می دهد ، لوزالمعده را تثبیت می کند ، وزن بدن را کاهش می دهد و فشار خون را عادی می کند. مهمانی محدود!
 داروها به دو گروه تقسیم می شوند: انسولین ، که برای افرادی که از دیابت نوع یک رنج می برند ، و داروها برای از بین بردن بیماری های زمینه ای بسیار حیاتی هستند. برای نشانگر انقضا ، مدت زمان انجام آن می تواند در انواع مختلفی طبقه بندی شود:
داروها به دو گروه تقسیم می شوند: انسولین ، که برای افرادی که از دیابت نوع یک رنج می برند ، و داروها برای از بین بردن بیماری های زمینه ای بسیار حیاتی هستند. برای نشانگر انقضا ، مدت زمان انجام آن می تواند در انواع مختلفی طبقه بندی شود:
- انسولین کوتاه مدت. هورمون پانزده دقیقه پس از مصرف آن اثر می گذارد.
- یک داروی با داروی متوسط 2 ساعت پس از تجویز فعال می شود.
- انسولین طولانی مدت چهار ، شش ساعت پس از تزریق شروع به کار می کند.
با تزریق انسولین مخصوص سوزن یا پمپ نازک ، می توان انسولین را به بدن بیماران مبتلا به دیابت نوع 1 تزریق کرد.
گروه دوم داروها شامل موارد زیر است:
- ACE (مهار کننده آنزیم تبدیل کننده آنژیوتانسین) - دارویی که به عادی سازی فشار خون کمک می کند ، مانع از کند شدن یا پیشرفت بیماری کلیوی می شود.
- داروهایی برای مقابله با مشکلات دستگاه گوارش که با دیابت نوع یک بوجود آمده است. انتخاب دارو به آسیب شناسی سرخچه و ماهیت مسئله بستگی دارد. این می تواند اریترومایسین یا سروکل باشد.
- اگر تمایل به بیماری قلبی یا عروقی وجود دارد ، مصرف آسپرین یا کاردیوماژیل توصیه می شود.
- در صورت نوروپاتی محیطی ، از داروهای دارای اثر بی حسی استفاده می شود.
- در صورت بروز مشکل در قدرت ، نعوظ ، می توانید از ویاگرا ، سیالیس استفاده کنید.
- سیمواستاتین یا لوواستاتین به کاهش کلسترول کمک می کند.

داروهای مردمی
بسیاری از بیماران مبتلا به دیابت نوع 1 از روشهای سنتی برای مقابله با این بیماری استفاده می کنند. برخی از غذاها ، گیاهان ، هزینه های آن می توانند سطح قند خون را کاهش داده یا حتی آن را عادی کنند. داروهای خانگی جایگزین برای داروهای جایگزین:
- لوبیا (5-7 قطعه) 100 میلی لیتر آب را در شب اتاق بریزید. روی معده خالی ، لوبیای متورم بخورید و مایع بنوشید. صبحانه باید یک ساعت به تأخیر بیفتد.
- یک تزریق درست کنید که شامل 0.2 لیتر آب و 100 گرم غلات جو دوسر باشد. برای استفاده از سه بار در روز من 0.5 فنجان می خورم.
- یک قمقمه برای شب را با ترکیبی از 1 فنجان آب (آب جوش) و 1 قاشق غذاخوری پر کنید. کرم چوب. صبح تخلیه کنید و 1/5 لیوان هر کدام را برای پانزده روز بنوشید.
- چند میخک سیر متوسط را رنده کنید تا شکل گرفته شود ، آب (0/5 لیتر) اضافه کنید و به مدت نیم ساعت در جای گرم اصرار کنید. برای دیابت ، به عنوان چای در تمام روز بنوشید.
- به مدت 7 دقیقه ، 30 گرم پیچک ، که با 0.5 لیتر آب غرق شده است ، بپزید ، برای چند ساعت اصرار کنید ، تخلیه کنید. قوانین پذیرش: قبل از وعده های غذایی اصلی بنوشید.
- دیوارهای چهل گردو را جمع کنید ، 0.2 لیتر آب خالص اضافه کنید و به مدت یک ساعت در حمام آب بجوشانید. قبل از خوردن یک قاشق چای خوری تنتور را تخلیه کرده و بنوشید.

درمان های جدید
کار بر روی مطالعه دیابت قندی و روش های درمان آن در دهه های مختلف در کشورهای مختلف جهان ادامه دارد. گروهی از دانشمندان وجود دارند که هدف اصلی آنها حل این مسئله است. تحقیقات آنها توسط شرکت های داروسازی ، شرکت های بزرگ ، خیریه ها ، بنیادها و حتی دولت تأمین می شود. چندین روش امیدوار کننده در مورد دیابت نوع 1 در توسعه وجود دارد:
- دانشمندان در تلاشند سلولهای بنیادی انسانی را به سلولهای بتا تبدیل کنند که قادر به عملکرد عملکرد هورمون و درمان دیابت هستند. اما تا نتیجه گیری منطقی از این مطالعه و احتمال استفاده از ابزاری برای درمان مبتلایان به دیابت ، هنوز فاصله زیادی ندارد.
- محققان دیگر در حال کار روی واکسنی هستند که می تواند مانع از پیشرفت روند خود ایمنی شود ، که سلول های بتا لوزالمعده به آن آسیب می رسند و دیابت ایجاد می شود.
همه ساله روشهای جدید درمان دیابت نوع 1 در پزشکی ظاهر می شود. این در شرایطی است که پاتولوژی از سال به سال جوانتر می شود و پزشکی همچنان پابرجا نیست.
دیابت نوع 1 عمدتاً جوانان را تحت تأثیر قرار می دهد. اما در دنیای مدرن ، پزشکی همچنان پابرجا نیست. بیماران اغلب تعجب می کنند که آیا چیز جدیدی در درمان دیابت نوع 1 ظاهر می شود یا خیر. چه نوآوری هایی به زودی بر این بیماری غلبه خواهد کرد؟
واکسیناسیون
اخبار دیابت نوع 1 در سال 2016 از طرف انجمن آمریكا منتشر شد كه واكسن علیه این بیماری را معرفی كرد. واکسن توسعه یافته کاملاً نوآورانه است. مانند سایر واکسن ها آنتی بادی بر علیه بیماری تولید نمی کند. واکسن تولید پاسخ ایمنی خاص به سلولهای لوزالمعده را مسدود می کند.
واکسن جدید سلولهای خونی را که به پانکراس آسیب می رسانند بدون اینکه روی سایر عناصر تأثیر بگذارد ، تشخیص می دهد. به مدت سه ماه ، 80 داوطلب در مطالعه شرکت کردند.
در گروه کنترل مشخص شد که سلولهای لوزالمعده قادر به بهبود مستقل هستند. این باعث افزایش ترشح انسولین خود آنها می شود.
مصرف طولانی مدت واکسن منجر به کاهش تدریجی دوز انسولین می شود. لازم به ذکر است که در طول کارآزمایی های بالینی هیچ عارضه ای مشاهده نشده است.
اما واکسیناسیون در بیمارانی که سابقه طولانی دیابت دارند بی اثر است. اما در تظاهرات بیماری ، هنگامی که علت به یک عامل عفونی تبدیل شود ، تأثیر درمانی خوبی دارد.
واکسن BCG
آزمایشگاه علوم ماساچوست آزمایشات بالینی واکسن شناخته شده BCG را انجام داده است که برای جلوگیری از سل استفاده می شود. دانشمندان به این نتیجه رسیده اند که پس از واکسیناسیون ، تولید گلبول های سفید ، که قادر به تأثیر در لوزالمعده هستند ، کاهش می یابد. در کنار این ، آزاد سازی سلول های T که سلول های بتا را از حمله خود ایمنی محافظت می کنند ، تحریک می شود.
مشاهده بیماران مبتلا به دیابت نوع 1 ، افزایش تدریجی در جمعیت سلول T مشاهده شد که دارای خاصیت محافظتی است. با گذشت زمان ، ترشح انسولین خود عادی شد.
پس از واکسیناسیون مضاعف با فاصله 4 هفته ، بیماران بهبود چشمگیری نشان دادند. این بیماری به مرحله جبران مداوم منتقل شد. واکسیناسیون به شما امکان می دهد تزریق انسولین را فراموش نکنید.
کپسوله سازی سلول بتا پانکراس

نتیجه خوب برای درمان دیابت آخرین ماده بیولوژیکی است که می تواند سیستم ایمنی بدن شما را فریب دهد. این مطالب به لطف دانشمندان دانشگاه ماساچوست و هاروارد محبوب شد. این روش در حیوانات آزمایشگاهی با موفقیت آزمایش شد و عوارض جانبی نداشته است.
برای آزمایش ، سلولهای جزایر لوزالمعده از قبل رشد کردند. سلولهای بنیادی برای آنها بستری شدند که تحت تأثیر آنزیم به سلولهای بتا تبدیل شدند.
پس از به دست آوردن مقدار کافی از مواد ، سلولهای جزایر با ژل مخصوصی محصور شدند. سلولهای پوشیده از ژل از نفوذپذیری مواد مغذی خوبی برخوردار بودند. ماده حاصل با استفاده از تزریق داخل صفاقی به حیوانات آزمایشگاهی که مبتلا به دیابت بودند ، انجام شد. جزایر آماده در لوزالمعده تعبیه شده است.
با گذشت زمان ، جزایر لوزالمعده انسولین خود را تولید می کند ، که تحت تأثیر سیستم ایمنی بدن است. با این وجود طول عمر سلولهای کاشته شده شش ماه است. سپس پیوند جدید جزایر محافظت شده مورد نیاز است.
تجویز منظم سلول های جزایر که در یک غشای پلیمری پوشانده شده اند به شما امکان می دهد انسولین درمانی را فراموش نکنید. دانشمندان قصد دارند کپسولهای جدیدی را برای سلولهای جزایر با عمر طولانی ایجاد کنند. موفقیت آزمایشات بالینی انگیزه ای برای حفظ نوروگلیسمی طولانی مدت خواهد بود.
پیوند چربی قهوه ای

چربی قهوه ای در نوزادان و حیوانات که به صورت خواب زمستانی به خوبی رشد می کنند. در بزرگسالان به مقدار کمی وجود دارد. عملکرد بافت چربی قهوه ای:
- ترموگلولاسیون ،
- شتاب متابولیک ،
- عادی سازی قند خون
- کاهش نیاز انسولین
چربی قهوه ای روی بروز چاقی تأثیر نمی گذارد. دلیل رشد چاقی فقط بافت چربی سفید است ، این پایه و اساس پیوند چربی قهوه ای است.
اولین خبر در مورد درمان دیابت نوع 1 با پیوند چربی قهوه ای توسط دانشمندان دانشگاه وندربیلت ارائه شد. آنها بافت چربی را از موش های آزمایشگاهی سالم برای آزمایش نمونه ها انجام دادند. نتیجه پیوند نشان داد كه از 30 موش آزمایشگاهی مریض ، 16 نفر از دیابت نوع 1 خلاص شدند.
تحولاتی در حال انجام است که امکان استفاده از چربی قهوه ای در انسان را فراهم می کند. با توجه به نتایج مثبت غیرقابل انکار ، این جهت بسیار امیدوارکننده است. شاید این روش خاص پیوند ، پیشرفتی در درمان دیابت نوع 1 باشد.
پیوند لوزالمعده

اولین خبر در مورد پیوند لوزالمعده از یک اهدا کننده سالم به فردی که مبتلا به دیابت است از سال 1966 شروع به انتشار کرد. این عمل به بیمار امکان دستیابی به ثبات قندها را می دهد. با این حال ، بیمار پس از 2 ماه از رد خود ایمنی لوزالمعده درگذشت.
در مرحله فعلی زندگی ، آخرین فناوری ها اجازه بازگشت به آزمایشات بالینی را داده اند. دو نوع مداخله جراحی برای دیابت ایجاد شده است:
- جایگزینی جزایر لانگرهانس ،
- پیوند کامل غده.
برای پیوند سلولی جزایر ، مواد به دست آمده از یک یا چند اهدا کننده مورد نیاز است. مواد به ورید پورتال کبد تزریق می شوند. آنها مواد مغذی را از خون دریافت می کنند و انسولین تولید می کنند. در پایان ، عملکرد پانکراس ترمیم نمی شود. با این حال ، بیماران به جبران مداوم بیماری می رسند.
لوزالمعده اهدا کننده از نظر جراحی در سمت راست مثانه قرار می گیرد. لوزالمعده خود برداشته نمی شود. تا حدودی ، او هنوز هم در هضم غذا شرکت می کند.
داروهای ضد التهاب و سرکوب کننده سیستم ایمنی برای درمان عوارض بعد از عمل استفاده می شود. درمان سرکوبگرانه ، پرخاشگری بدن خود را به مواد دهنده دهنده غده سرکوب می کند.به لطف درمان بعد از عمل ، بیشتر مداخلات جراحی با موفقیت به پایان می رسد.
هنگام پیوند لوزالمعده اهدا کننده ، خطر بالایی از عوارض بعد از عمل همراه با رد خود ایمنی وجود دارد. یک عمل موفق به طور دائم بیمار وابستگی به انسولین را تسکین می دهد.
مهارکنندگان آلفا گلوکوزیداز

داروهای مشابه دیابت تولید آنزیم مخصوص روده را که کربوهیدراتهای پیچیده را حل می کند ، مسدود می کند. به همین دلیل سرعت جذب پلی ساکاریدها به میزان قابل توجهی کاهش می یابد. اینها داروهای مدرن برای کاهش قند هستند که عملا عوارض جانبی ندارند ، باعث ایجاد اختلالات گوارشی و درد شکم نمی شوند.
قرص ها را باید با اولین جرعه غذایی مصرف کرد ، سطح قند را به خوبی کاهش می دهد و بر سلول های لوزالمعده تأثیر نمی گذارد. از آماده سازی های این سری می توان در ترکیب با سایر داروهای هیپوگلیسمی و انسولین استفاده کرد ، اما خطر تظاهرات هیپوگلیسمی افزایش می یابد. نمایندگان روشن این گروه عبارتند از Glucobay و Miglitol.
- گلوکوبای (آکاربوز) - اگر میزان قند بلافاصله بعد از خوردن غذا به شدت افزایش یابد ، دارو توصیه می شود. این دارو به خوبی تحمل می شود ، باعث افزایش وزن بدن نمی شود. قرص ها به عنوان درمان کمکی برای تکمیل رژیم غذایی کم کربوهیدرات تجویز می شوند. دوز به صورت جداگانه انتخاب می شود ، حداکثر روزانه شما می توانید 300 میلی گرم از دارو مصرف کنید ، این دوز را به 3 دوز تقسیم می کنید.
- میگللیتول - اگر رژیم و فعالیت بدنی نتیجه ای حاصل نشود ، این دارو برای بیمارانی که میانگین دیابت نوع 2 دارند ، تجویز می شود. توصیه می شود قرص ها را روی معده خالی مصرف کنید. موارد منع مصرف برای درمان با میگللیتول بارداری ، کودکی ، آسیب شناسی مزمن روده ، وجود فتق بزرگ است. در بعضی موارد ، یک عامل هیپوگلیسمی واکنشهای آلرژیک را تحریک می کند. هزینه داروها در این گروه از 300 تا 400 روبل متغیر است.

در سالهای اخیر ، نسل جدیدی از داروها ظاهر شده است ، به اصطلاح مهار کننده های دیپپتیدیل پپتیداز ، که فعالیت آن با هدف افزایش تولید انسولین بر اساس غلظت گلوکز انجام می شود. در بدن سالم ، بیش از 70٪ انسولین دقیقاً تحت تأثیر هورمونهای اینتستین تولید می شود.
این مواد فرآیندهای مانند رهاسازی قند از کبد و تولید انسولین توسط سلولهای بتا را تحریک می کنند. داروهای جدید به عنوان وسیله ای مستقل استفاده می شوند یا در درمان پیچیده گنجانده شده اند. آنها سطح صاف سطح گلوکز را کاهش داده و فروشگاه های اینترتین را برای مبارزه با قند زیاد آزاد می کنند.
قرص هایی را با یا بعد از غذا میل کنید. آنها به خوبی تحمل می شوند و به افزایش وزن کمک نمی کنند. این گروه از صندوق ها شامل Januvia ، Galvus ، Saksagliptin است.

متوسط هزینه Januvia 1500 روبل ، Galvus - 800 روبل است.
بسیاری از بیماران مبتلا به دیابت نوع 2 از ترس از تغییر انسولین می ترسند. با این وجود ، اگر درمان با سایر داروهای کاهش دهنده قند نتیجه ای نداد و سطح قند به طور پیوسته بعد از یک وعده غذایی در طول هفته به 9 میلی مول در لیتر افزایش یافت ، باید در مورد استفاده از انسولین درمانی فکر کنید.
با چنین شاخص هایی ، هیچ داروی هیپوگلیسمی دیگر نمی تواند شرایط را تثبیت کند. نادیده گرفتن توصیه های پزشکی می تواند منجر به عوارض خطرناک شود ، زیرا با قند زیاد ، خطر ابتلا به نارسایی کلیوی ، گانگرن اندام ها ، از بین رفتن بینایی و سایر شرایط منجر به ناتوانی به میزان قابل توجهی افزایش می یابد.
داروهای جایگزین برای دیابت

عکس: داروی جایگزین دیابت - دیابنوت
یکی از داروهای جایگزین ، داروی دیابت دیابنوت است. این محصول نوآورانه دو فاز مبتنی بر اجزای گیاه ایمن است. این دارو توسط داروسازان آلمانی تهیه و فقط اخیراً در بازار روسیه ظاهر شد.
کپسول های دیابنوت به طور موثری عملکرد سلول های بتا لوزالمعده را تحریک می کنند ، فرایندهای متابولیک را عادی می کنند ، خون و لنف را تمیز می کنند ، قند خون را کاهش می دهند ، از ایجاد عوارض جلوگیری می کنند و از ایمنی بدن حمایت می کنند.
مصرف دارو به تولید انسولین ، جلوگیری از قند خون و ترمیم عملکردهای کبد و لوزالمعده کمک می کند. این دارو عملاً هیچگونه منع مصرف و عوارض جانبی ندارد. کپسول ها را دو بار در روز (صبح و عصر) مصرف کنید. این دارو تاکنون فقط در وب سایت رسمی تولید کننده فروخته می شود. اطلاعات بیشتر با دستورالعمل های استفاده و بررسی کپسول های Diabenot را بخوانید.
داروهای مورد استفاده در درمان دیابت نوع 1 را می توان به 2 گروه تقسیم کرد: اینها انسولین حیاتی و سایر داروهای تجویز شده برای از بین بردن بیماریهای همزمان هستند.
مرسوم است که انسولین بسته به مدت زمان عمل به چند نوع واجد شرایط باشد:

انتخاب داروی بهینه ، انتخاب دوز و رژیم درمانی توسط متخصص غدد انجام می شود. درمان انسولین با تزریق یا همان پمپ انسولین انجام می شود ، که به طور مرتب دوزهای دارویی مهم را به بدن منتقل می کند.
داروهای گروه دوم که در معالجه دیابت نوع 1 استفاده می شود شامل موارد زیر است:

درمان پیچیده دیابت نوع 1 با هدف بهبود وضعیت عمومی بیمار و جلوگیری از عوارض احتمالی انجام می شود. امروزه بیماری دیابت به عنوان یک بیماری غیرقابل تحمل در نظر گرفته می شود و لازم است داروهای کاهش دهنده قند یا انسولین درمانی در طول زندگی مصرف شود.
تماشای این فیلم: چگونه داروهای دیابت بر سلامتی تأثیر می گذارند
دستگاه غدد درون ریز مستعد ابتلا به انواع بیماری ها است که یکی از آنها دیابت قندی (DM) است. این بیماری به دو نوع تقسیم می شود: وابسته به انسولین و وابسته به انسولین نیست. مورد اول نادر است ، با درصد پنج ، حداکثر ده درصد از بیماران. در معرض خطر تشخیص T1DM نوجوانان ، افراد در سنین جوانی تا 35 سال قرار دارند که بیشتر اوقات وزن بیماران طبیعی است. این بیماری نیاز به نظارت مداوم ، درمان تخصصی دارد که شامل معرفی انسولین است. برای کاهش بیماری از روشهای اضافی استفاده می شود که در زیر درباره آنها اطلاعات بیشتری وجود دارد.
پمپ انسولین
دستگاه قلم سرنگ است. پمپ انسولین بیمار را از تجویز انسولین نجات نمی دهد. با این حال ، فرکانس مصرف به طور قابل توجهی کاهش می یابد. این راحتی بسیار خوبی برای بیمار دارد. دیابتی به طور مستقل دستگاه را برنامه ریزی می کند ، پارامترهای لازم برای انسولین درمانی لازم را تعیین می کند.
این پمپ از مخزن دارویی و کاتتر تشکیل شده است که در چربی زیر جلدی قرار می گیرد. ماده دارویی بدن را به طور مداوم می کند. دستگاه به طور مستقل قند خون را کنترل می کند.
در سال 2016 ، شرکت مشهور Medtronik پمپ مصرفی انبوه را منتشر کرد. سیستم جدید آسان برای استفاده است ، توانایی به طور مستقل تمیز کردن سوند. به زودی پمپ انسولین در اختیار طیف گسترده ای از مصرف کنندگان قرار می گیرد.