مقاومت به انسولین: چه چیزی می تواند ایجاد شود؟
مقاومت به انسولین یا سندرم متابولیک - یک اتفاق مشترک. براساس مطالعات ، حدود 21٪ از جمعیت در اروپا متأثر هستند و 34٪ در آمریكا. نوجوانان و افراد بالای 50 سال در معرض خطر ، هنگامی که بدن آسیب پذیر است. این بیماری چیست و خطر آن چیست؟
رمزگشایی این اصطلاح
انسولین مسئول قند خون است که برای عملکرد کامل کلیه سیستم ها و اندام ها مهم است. مقاومت به انسولین بدین معنی است که بدن وظایف خود را برطرف نمی کند ، به همین دلیل میزان گلوکز به طور قابل توجهی افزایش می یابد.
از این نظر ، لوزالمعده هورمون پپتید حتی بیشتری تولید می کند ، زیرا هدف آن جلوگیری از تجاوز قند از حد طبیعی است. او مجبور است "در دو شیفت و بدون روز مرخصی" کار کند ، که به ناچار به انواع عوارض منجر می شود.
علاوه بر این ، یک مشکل دیگر وجود دارد - سلول ها مقاومت به انسولین را بدست می آورند ، به همین دلیل اثر آن تا حد ممکن کاهش می یابد. مقاومت به انسولین به یک بیماری فیزیولوژیکی تبدیل می شود که منجر به هایپرگلیسمی شدید و دیابت قندی می شود.
ویدئو: مفهوم مقاومت به انسولین و همچنین علائم ، علائم و درمان آن
این بیماری در ابتدا به طرز محسوسی پیش می رود. خواب آلودگی ، خستگی ، رفتارهای پرخاشگرانه یا پرخاشگرانه و همچنین سایر احساسات منفی ممکن است علائم سایر مشکلات سلامتی به نظر برسند ، اما آنها قبلاً یک "زنگ هشدار" هستند و نشان می دهد که با بدن کاملاً اشتباه است.
علائم متداول مقاومت به انسولین عبارتند از:
- کاهش فعالیت ذهنی ،
- افسردگی
- گرسنگی مداوم
- فشار خون بالا
- نفخ ، سایر مشکلات دستگاه گوارش ،
- قند خون بالا و تری گلیسیرید.
در اشکال شدید ، مقاومت به شکل آکانتوزیس ظاهر می شود - لکه های رنگدانه سیاه روی مچ پا ، زانوها ، آرنج ها و بعضی اوقات پشت سر. Acanthosis نشان می دهد که این بیماری به یک بیماری مزمن تبدیل شده است.
بیمار می تواند دو یا چند سال علائم علائم فوق از جمله رنگدانه روی پوست را مشاهده کند. اما اگر به هیچ وجه با مشکل روبرو نشوید ، همچنان به یک سبک زندگی ناسالم ادامه دهید ، عوارض منجر به مرگ خواهد شد.

تشخیصی
تشخیص سندرم متابولیک در مراحل اولیه تقریباً غیرممکن است. حتی آزمایشات چیزی جز سطح انسولین اندکی در خون نشان نمی دهد. اما این یک شرط اولیه بیماری است که یک پزشک باتجربه فوراً متوجه آن می شود.
بهینه ترین روش تشخیصی ، تست گیره است که رسماً NOMA نامیده می شود. این امر به محاسبه شاخص مقاومت به انسولین کمک می کند ، که با احتمال 97.9 درصد می توان گفت که آیا بیمار از این بیماری رنج می برد یا خیر. برای رفع نتیجه ، یک تست گیره سه روز پشت سر هم اختصاص داده می شود.
از اهمیت کمتری برخوردار نیست ، آزمایش گلوکز برای قند خون است. بلافاصله قبل از تعیین شاخص NOMA انجام می شود و مانند تمام آنالیزها روی معده خالی انجام می شود. پزشک فقط پس از دریافت داده های نهایی از آزمایشگاه ، درمان را تجویز می کند.
پزشکان در سرتاسر جهان سعی در یافتن پاسخی به یکی از سؤالات اصلی بیماران دارند: "علل بروز مقاومت به انسولین چیست؟"
تا به امروز ، دلایل بسیاری یافت شده است که چرا سلولها دیگر به انسولین پاسخ مناسب نمی دهند. این موارد عبارتند از:
- نقص ژنتیکی که در نتیجه رشد غیرطبیعی بدن کودک حتی در داخل رحم بوجود می آید. برخی از سندرم هایی که در دوران بارداری قابل تشخیص هستند نیز وجود مقاومت در کودک را تعیین می کنند.
- آسیب شناسی سیستم ایمنی که در آن آنتی بادی ها ظاهر می شوند که گیرنده های انسولین را مهار می کنند. اصل عمل آنها هنوز به طور کامل مورد مطالعه قرار نگرفته است.
- برخی از اختلالات غدد درون ریز و تومورها ، تشکیل مقدار قابل توجهی از هورمون ها ، آنتاگونیست انسولین ، مانند GH (هورمون رشد) ، کورتیزول ، گلوکوکورتیکوئید.
- تغذیه نادرست و چاقی. در بین افراد چاق ، خطر ابتلا به سندرم متابولیک 40 درصد بیشتر از افرادی است که از اضافه وزن رنج نمی برند.
- سبک زندگی نامناسب از جمله عدم ورزش ، کار بی تحرک ، استرس مداوم.
کارشناسان می گویند که مقاومت به انسولین در اثر استفاده از داروهایی با داروهای کورتیکواستروئید یا هورمون رشد ، سوءاستفاده از عادت های بد تحت تأثیر قرار می گیرد. سندرم متابولیک بعضاً در پس زمینه مشکلات کار با سیستم های قلبی عروقی یا غدد درون ریز اتفاق می افتد ، زیرا یکی از علائم بیماری های جدی است.
خطر چیست؟
اثرات مقاومت به انسولین چیست؟ آیا هنگام مشاهده چنین تشخیصی در پرونده پزشکی ، باید زنگ خطر را صدا کنم؟ در هر صورت ، وحشت بهترین راه حل نیست. اما سندرم متابولیک واقعاً خطرناک است و نیاز به درمان فوری دارد.
منجر به اختلال در عملکرد همه سیستم ها و اندام های بدن می شود ، اما بیشتر از همه بر سیستم های تولید مثل و گردش خون تأثیر می گذارد. مطالعات نشان می دهد که این بیماری منجر به اسکلروسیستوز تخمدان ها ، ناتوانی جنسی ، عدم توانایی در تجربه ارگاسم در زنان می شود.
مقاومت به انسولین همچنین باعث بیماری آلزایمر و سایر مشکلات مغزی می شود. در فشار بالا ، سندرم متابولیک به ویژه خطرناک است و می تواند منجر به ایجاد آترواسکلروز و بعداً به سکته قلبی ، سکته مغزی و بسیاری از مشکلات مرتبط با انعقاد خون ضعیف شود.
مهمترین خطر این تشخیص ، خطر ابتلا به دیابت نوع 2 است که در آن زندگی بدون تزریق انسولین و یک رژیم غذایی سخت غیرممکن است. تزریق به موقع انجام نمی تواند منجر به مرگ شود. به همین دلیل است که نمی توان علائم بیماری را نادیده گرفت و یا درمان آن را به تعویق انداخت.
درمان و پیشگیری
پیشگیری و درمان مقاومت به انسولین پیچیده است. فقط تغییر روش زندگی ، شروع به درست غذا خوردن یا مصرف داروها کافی نیست - همه اینها باید همزمان انجام شود.
اول از همه ، درمان با هدف مقابله با اضافه وزن انجام می شود که عامل اصلی سندرم متابولیک است. برای این کار ، فعالیت بدنی روزانه افزایش یافته و رژیم غذایی خاصی با حداقل کالری ایجاد می شود. خلاص شدن از شر سیگار و الکل ، که سرکوب میزان متابولیک تمام ترکیبات کربوهیدرات و گلوکز است ، به همان اندازه مهم است.
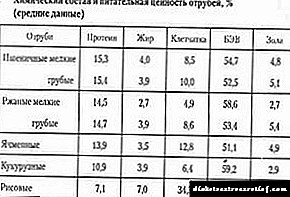
افرادی که از سندرم متابولیک رنج می برند ، رژیم غذایی تجویز می شوند ، که یک ارتباط اساسی در زنجیره درمان است. ارزش آن را دارد که به محصولاتی با شاخص قند خون پایین ترجیح دهید ، به طوری که آنها به آرامی قند خون را بالا می برند و احساس گرسنگی را برای مدت طولانی از بین می برند.
غذاهای زیر باید در رژیم غذایی گنجانده شود:
- میوه
- سبزیجات
- سبزی
- غلات کامل
- آجیل
- لوبیا
- محصولات لبنی لاغر ،
- ماهی و گوشت کم چربی.
برای داشتن یک رژیم متعادل ، رژیم غذایی شامل مکمل های سالم با ویتامین ها و مواد معدنی بر اساس فیبر غذایی به راحتی قابل هضم است. شما می توانید جوشانده های طبیعی بنوشید ، که به هیچ وجه از داروها کمک نمی کند اما عوارض جانبی ندارد. به عنوان مثال ، تزریقات مبتنی بر زغال اخته و پوست درخت توس.
از میان این فهرست ارزش حذف محصولات مضر را دارد:
- شکر و همه چیز شیرین است
- غذاهای تند ، خیلی شور ،
- شکلات
- پخت
- نان ، ماکارونی ،
- غذاهای چرب
- نوشیدنی های شیرین گازدار
- سیب زمینی ، هویج ،
- غذا از غذاهای سریع
مهم است که میزان چربی را محدود کنید. هنجار روزانه آنها نباید بیش از 10٪ از کل مواد غذایی باشد. چربی ها و همچنین محصولات ذکر شده بر سلامتی تأثیر منفی می گذارند و باعث افزایش شدید قند خون می شوند که تهدیدی برای مبتلایان به سندرم متابولیک محسوب می شود.
داروها
در موارد پیچیده ، داروهایی تجویز می شود که با قند خون بالا ، کاهش کلسترول خون و عادی سازی فشار خون مبارزه می کنند.
برای این منظور از چندین کلاس دارویی استفاده می شود:
- دیورتیک های تیازیدی با هدف کاهش ضخامت دیواره رگ های خونی ،
- biguanides ، که شامل Metformin ، برای چاقی است ،
- کلینیدها ، که برای کاهش قند خون بعد از غذا استفاده می شوند ،
- سولفونیل اوره ، افزایش حساسیت سلولها به انسولین.
موارد دوم فقط در موارد استثنایی تجویز می شوند ، در صورت نیاز به درمان سریع اورژانس. این در شرایطی است که سولفونیل اوره ها باعث تغییر در سطح پروتئین های پلاسما می شوند که این یک پیامد منفی جدی است.
مقاومت به انسولین نوعی بیماری است که با افزایش قند خون و واکنش نادرست بدن به انسولین تولید شده همراه است. این بیماری منجر به عوارض مختلفی می شود که بدترین آن بیماری دیابت درجه دو است.
مقاومت به انسولین - درمان مقاومت به انسولین

در حقیقت مقاومت به انسولین شرایطی است که سلولهای بدن به هورمون انسولین پاسخ نمی دهند و بنابراین نمی توانند قند را جذب کنند ، بنابراین انتخاب برخی از غذاها و محرومیت از دیگران گام اصلی برای تنظیم متابولیسم گلوکز است.
مقاومت به انسولین چیست؟
اصطلاح مقاومت به انسولین اشاره دارد عدم توانایی سلولهای بدن در پاسخ به انسولین هورمون. ناتوانی سلولها در اتصال هورمون و بنابراین پاسخ به سیگنال آن منجر به این واقعیت می شود که گلوکز توسط سلول ها جذب نمی شود.
این منجر به گلوکز را افزایش دهید خون و در همان زمان ، سطح بالا می رود انسولین خونزیرا هورمون نمی تواند به درستی استفاده شود.
چه عواملی باعث این وضعیت می شود؟
دلایل: ترشح بیش از حد انسولین یا نقص ژنتیکی
متابولیسم گلوکز از نزدیک با تولید انسولین از سلولهای بتا لوزالمعده سلولهای بدن ما دارای گیرنده های انسولین هستند که بر روی غشای سلولی قرار دارند و به ما این امکان را می دهند تا مکانیسم انتقال و جذب بعدی قند توسط سلول ها را فعال کنیم.
اما در بعضی موارد سلولها قادر به پاسخگویی به انسولین نیستند:
- تولید بیش از حد انسولین: در صورت وجود تولید بیش از حد انسولین از لوزالمعده به دلایل مختلف ، به عنوان مثال ، مقدار بیش از حد قند خون ناشی از رژیم نادرست.
- نقص ژنتیکی: هنگامی که گیرنده هایی که در سطح یک سلول هستند نقص ژنتیکی دارند یا توسط آنتی بادی ها از بین می روند.
مقاومت به انسولین نوع A یا نوع B
اگرچه مقاومت به انسولین همیشه به یک اثر منجر می شود ، یعنی عدم توانایی سلولها در پاسخ به انسولینمی تواند به دو شکل مختلف وجود داشته باشد:
- مقاومت به انسولین نوع A: شایع ترین ، در ارتباط با بیماری هایی مانند سندرم متابولیک ، دیابت نوع 2 و تخمدان پلی کیستیک.
- مقاومت به انسولین نوع B: یک نوع نادر از بیماری ، از نظر ایمنی. یک ویژگی وجود آنتی بادی ها در برابر گیرنده های انسولین است.
محدودیت هایی که در آن مقدار انسولین در حد طبیعی است؟
تست ها و روش های ارزیابی برای تشخیص
میزان انسولین خون طبیعی 6-29 میکرولیتر در میلی لیتر است. تشخیص مقاومت به انسولین با استفاده از روش های مختلف معاینه ، آزمایشگاه یا مطالعات بالینی انجام می شود.
درمورد مطالعات آزمایشگاهی ، مشخصات مقاومت به انسولین عبارتند از:
- آزمایش هیپرینسولینمیک-اوگلیسمی: به شما امکان می دهد تخمین بزنید که چه مقدار گلوکز برای جبران افزایش انسولین بدون هیپوگلیسمی لازم است.
- آزمایش تحمل انسولین: یک کارآزمایی بالینی از طریق یک آزمایش تخصصی انجام می شود.
اگرچه این روش ها دقیق هستند ، اما استفاده از آنها برای اهداف بالینی بسیار دشوار است ، اما آنها عمدتاً برای مقاصد علمی استفاده می شوند.
در عوض ، در عمل بالینی روزمره از روشهای زیر استفاده می شود:
- مشاهده بیمار: بیمارانی که چاقی دارند و یا دور کمر بالاتر از حد طبیعی دارند اغلب مقاومت به انسولین دارند.
- تست بار خوراکی: با اندازه گیری غلظت گلوکز خون در معده خالی و پس از مصرف 75 گرم گلوکز در داخل انجام می شود.
- منحنی انسولین: نوسانات ترشح انسولین را چه در معده خالی و چه بعد از غذا اندازه گیری می کند. معمولاً همراه با منحنی بار گلوکز خوراکی انجام می شود.
- شاخص HOMA: یک پارامتر مهم برای ارزیابی مقاومت به انسولین ، شاخص HOMA (ارزیابی مدل هوموستاز) است.
عواملی که ممکن است باعث افزایش مقاومت به انسولین شود
علل مقاومت به انسولین متنوع است ، اما همیشه منجر به ناتوانی سلول ها در پاسخ به هورمون انسولین می شود:
- تغذیه و شیوه زندگی: سوء تغذیه که شامل مصرف تعداد زیادی قند ساده ، شیرینی و غذاهای چرب ، شیوه زندگی بی تحرک همزمان و عدم ورزش کامل از شرایطی است که مستعد ابتلا به سندرم متابولیک ، چاقی و مقاومت به انسولین است.
- ژنتیک: در بعضی موارد نقص ژنتیکی در گیرنده های انسولین وجود دارد که در نتیجه به درستی کار نمی کند. بعنوان نمونه می توان برخی از بیماری های کودکان ، مانند سندرم دونوهو و سندرم رابسون-مندنال ، که مقاومت به انسولین در کودکان را تعیین می کند ، ذکر کرد.
- ایمونولوژی: آسیب شناسی سیستم ایمنی بدن که باعث تشکیل آنتی بادی هایی می شود که بر علیه گیرنده های انسولین عمل می کنند. تا به امروز ، این مکانیسم ها به وضوح درک نشده اند ، اما منجر به مقاومت به انسولین نوع B می شوند.
- هورمون ها: برخی از اختلالات غدد درون ریز ، مانند سندرم کوشینگ یا آکرومگالی ، میزان مقاومت به انسولین را تعیین می کنند ، زیرا هورمون های زیادی مانند GH (هورمون رشد) ، کورتیزول و گلوکوکورتیکوئیدها ، که آنتاگونیست انسولین هستند تشکیل می شوند.
- تومورها: برخی از تومورها ، مانند فئوکروموسیتوم و گلوکاگون ، تولید مقادیر زیادی هورمونهای آنتاگونیست انسولین را تعیین می کنند.
- داروها: استفاده از كورتيكواستروئيدها يا هورمون هاي رشد (GH) مي تواند منجر به مقاومت به انسولين شود.
همچنین لازم به ذکر است که برخی از بیماری ها می توانند علت و در عین حال عواقب مقاومت به انسولین باشند ، همانطور که در بخش بعدی خواهیم دید.
علائم مرتبط با مقاومت به انسولین
علائم اصلی مقاومت به انسولین است افزایش قند خون، یعنی هایپرگلیسمی و افزایش سطح انسولین خون (هایپرینسولینمی) ، که می تواند با علائمی مانند خستگی ، خواب آلودگی و ضعف عمومی همراه باشد.
با این حال ، تعدادی از علائم دیگر وجود دارد که بر عواقب آن افزوده شده است ، و گاهی اوقات علت این اختلال است که ارگان ها و سیستم های مختلفی را پوشش می دهد ، به ویژه:
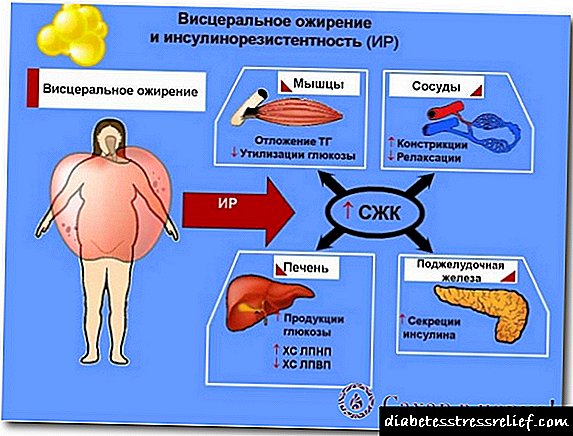
- از سیستم تولید مثل: یک حالت مقاومت به انسولین منجر به وضعیت هیپراندروژنیسم ، یعنی افزایش مقدار هورمونهای مردانه در زنان می شود. این می تواند منجر به ناباروری ، آمنوره و اختلالی مانند سندرم تخمدان پلی کیستیک شود. اگر مقاومت به انسولین در دوران بارداری رخ دهد ، می تواند باعث سقط جنین بخصوص در ماه های اول بارداری شود. یائسگی ، یک عامل خطر برای ایجاد سندرم متابولیک ، همچنین می تواند به مقاومت به انسولین منجر شود ، زیرا به دلیل کمبود استروژن تغییر در متابولیسم وجود دارد.
- متابولیسم اسیدهای چرب: مقاومت به انسولین باعث تغییر در متابولیسم اسیدهای چرب می شود.به طور خاص ، میزان اسیدهای چرب آزاد بدن در بدن افزایش می یابد ، که ناشی از مقدار زیادی گلوکز در خون است. این اثرات مختلفی را در سطح بافت چربی تعیین می کند: تجمع اسیدهای چرب منجر به افزایش وزن و رسوب چربی در حفره شکم ، چاقی کبد می شود و در سطح شریان ها خطر ابتلا به آترواسکلروز را افزایش می دهد.
- سیستم قلبی و عروقی: مقاومت به انسولین می تواند باعث مشکلات قلبی عروقی شود ، از جمله افزایش فشار خون ناشی از افزایش احتباس سدیم به دلیل هایپرینسولینمی ، تشکیل پلاک های چربی در شریان هایی که باعث کاهش جریان خون به قلب می شوند.
- ضایعات پوستی: یکی از خصوصیات مقاومت به انسولین ، ایجاد ضایعات پوستی به نام آکانتوز است که باعث تغییر رنگ پوست می شود و تیرگی و ضخیم تر می شود. با این حال ، مکانیسم ارتباط با مقاومت به انسولین هنوز ناشناخته است.
- دیابت نوع 2: شایع ترین نتیجه مقاومت به انسولین است. این خود را به عنوان علائم کلاسیک دیابت ، از جمله تشنگی شدید ، ادرار مکرر ، خستگی ، گیجی نشان می دهد.
- عواقب دیگر: از جمله دیگر عواقب مقاومت به انسولین ، بروز آکنه ، که با سندرم تخمدان پلی کیستیک و هیپراندروژنیسم ، ریزش مو همراه است ، همچنین با افزایش تولید آندروژن همراه است.
| توجه! مقاومت به انسولین ممکن است با سایر بیماری ها همراه باشد ، اگرچه نتیجه مستقیمی ندارند. به عنوان مثال ، مقاومت به انسولین غالباً با چاقی و بیماریهای تیروئید مانند کم کاری تیروئید همراه است که باعث کند شدن بیشتر متابولیسم می شود و تمایل به تجمع چربی را افزایش می دهد و مقاومت به انسولین نیز با نارسایی مزمن کلیه و آترواسکلروز همراه است. |
مقاومت به انسولین چگونه درمان می شود؟
مقاومت به انسولین ، به ویژه ناشی از تغذیه ، داروها یا عدم تعادل هورمونی ، با داروها و داروهای طبیعی اتفاق می افتد که به مبارزه با این اختلال کمک می کنند.
برای دانستن چگونگی مقابله با مقاومت به انسولین ، باید با پزشک مشورت کنید که بسته به دلایلی که باعث ایجاد مشکل شده است ، بهترین راه حل درمانی را توصیه می کند. و ما به شما مشاوره می دهیم!
جلوگیری از مقاومت به انسولین: رژیم غذایی و فعالیت
تغذیه منظم یکی از اصلی ترین مراحل برای افرادی است که از مقاومت به انسولین رنج می برند و در ارتباط با سندرم متابولیک است. در حقیقت رژیم های ناسالم و اضافه وزن و چاقی همراه آن اولین عامل مقاومت به انسولین است.
بنابراین ، کاهش وزن برای بهبودی ضروری است. بنابراین ، برخی از محصولات وجود دارد که ترجیح داده می شوند و بعضی دیگر که باید از آنها دوری کرد.
- غذاهای ترجیحی: غذاهایی با شاخص قند خون پایین ، یعنی اینکه به آرامی قند خون را بالا می برند ، و به همین دلیل گرسنگی را با گذشت زمان محدود می کند ، مهمترین آنها هستند. به عنوان مثال ، آرد سبوس دار ، سبزیجات کم نشاسته ، لبنیات کم چرب ، شیر بدون چربی. گوشت و ماهی نیز ترجیح داده می شوند.
- مواد غذایی برای جلوگیری از: از تمام غذاهایی که باعث افزایش شدید قند خون مانند شیرینی ، قندهای ساده ، نان و ماکارونی از آرد پریمیوم می شوند ، باید خودداری کرد. غذاهای چرب ، نوشیدنی های قندی گازدار ، نوشیدنی های الکلی و برخی سبزیجات با شاخص گلیسمی متوسط مانند سیب زمینی و هویج نیز باید محدود باشند.
مهم نیز هست فعالیت بدنی مناسبروزانه و حداقل سه بار در هفته برای ترویج کاهش وزن انجام می شود.
چای گیاهی 1
| مواد لازم |
- 1 قاشق چایخوری برگ زغال اخته ،
- 1 قاشق چایخوری دانه بز کوهی
- 30 گرم برگ گردو
- 1 مشت انگور دانه شوید.
چای گیاهی 3
| مواد لازم |
- ½ قاشق غذاخوری برگ برگ مریم گلی ،
- 15 گرم برگ اکالیپتوس ،
- 35 گرم برگ گردو
- 35 گرم برگ زغال اخته.
دارو درمانی برای مقاومت به انسولین
دارو درمانی با هدف کاهش قند خون و در نتیجه از بین بردن هیپرینسولینمی انجام می شود.
داروهای مورد استفاده شما قند خون خوراکی است که می توان به آنها اشاره کرد:
- بیگوانید: متفورمین متعلق به این دسته است و به ویژه در مورد مقاومت به انسولین در برابر چاقی مناسب است ، زیرا باعث کاهش احساس گرسنگی می شود.
- گلینیدها: داروهایی که برای کاهش قند خون بعد از خوردن غذا استفاده می شوند ، از جمله آنها رپاگلینید را جدا می کنیم.
- سولفونیل اوره: حساسیت سلول ها به انسولین را افزایش می دهد ، اما همیشه نمی توان از آنها استفاده کرد ، زیرا می توانند باعث ایجاد سطح پروتئین پلاسما شوند. گلیكویدون ، گلیپیزید و گلی بنكلامید متعلق به این دسته هستند.
ما سعی کردیم تصویری کلی از مقاومت به انسولین ایجاد کنیم. این آسیب شناسی در موارد شدید بسیار خطرناک است ، بنابراین پیشگیری بسیار مهم است.
مقاومت به انسولین

انسولین یک یاور ضروری بدن است که وظیفه تنظیم سوخت و ساز کربوهیدرات ها و پایین آمدن سطح قند خون را بر عهده دارد. اما همه این هورمون را به عنوان یک درمان یا بهتر بگوییم یک درمان حمایتی برای چنین بیماری خطرناک مانند دیابت می دانند.
هیچکدام از داروهایی که در حال حاضر مورد استفاده قرار می گیرند خیلی سریع وارد داروسازی نشده اند. کمتر از یک سال از پیشرفت تجربی آن به کاربرد معالجه انسان گذشته است.
در ابتدا فقط از لوزالمعده حیوانات (خوک ها ، گاوها و حتی نهنگ ها) استخراج می شد ، اما مهندسی ژنتیک هنوز ایستادگی نمی کند و با پیشرفت سریع آن دانشمندان آموخته اند که انسولین را به صورت مصنوعی تولید کنند.
به یاد بیاورید که انسولین در بدن هر فرد تولید می شود و مسئول متابولیسم است. بسیاری از افراد به اشتباه معتقدند انسولین دارویی است که فقط برای مبتلایان به دیابت مورد نیاز است.
نه ، این در درجه اول یک هورمون بسیار مهم است که تأثیر چند وجهی در بدن ما دارد. این نه تنها قند خون را کاهش می دهد ، بلکه اثر آنابولیک و ضد کاتابولیک نیز دارد.
دلایل مستعد بودن
دلایل مستعد ابتلا به مقاومت به انسولین:
- کم آبی باعث مقاومت در برابر انسولینزایی (وراثت) می شود ،
- قند خون بالا
- چاقی (مخصوصاً ظاهر سانتی متر بیش از حد با دور کمر) ،
- دیابت نوع 2
- کمبود آب بدن
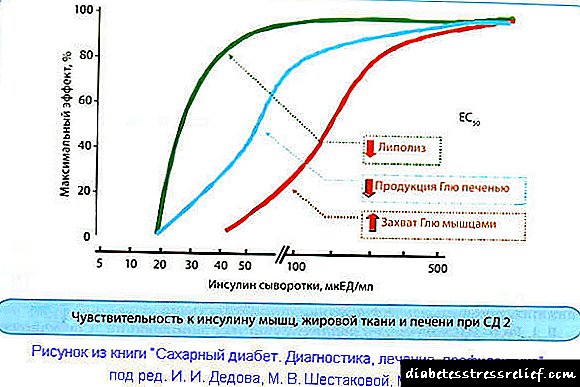
بافتهای مختلف حساسیت به انسولین کاملاً متفاوت دارند. 10 mcED / ml (سطح غلظت انسولین) در فرد سالم برای سرکوب تجزیه چربی به بافت چربی نیاز دارد. برای جلوگیری از ترشح گلوکز به خون ، سلولهای کبدی باید 30 میلی گرم در میلی لیتر را جذب کنند. و دقیقاً ده برابر بیشتر (100 میلی گرم در میلی لیتر) بدن ما برای جذب گلوکز توسط بافت ماهیچه ای نیاز دارد.
مقاومت به انسولین نه تنها مستلزم ابتلا به دیابت است بلکه خطر بیماری قلبی عروقی را نیز به میزان قابل توجهی افزایش می دهد. انسولین موجود در خون مستقیماً بر وضعیت دیواره رگ های خونی تأثیر می گذارد.
لخته های خون کوچک در عروق حل نمی شوند ، که می تواند منجر به گرفتگی شود.
با توجه به افزایش محتوای کلسترول "بد" در خون ، دیواره رگ ها با پلاک ها زیاد پوشیده شده ، دیواره های شریان کاروتید ضخیم تر شده و نفوذ پذیری خون در آن کند می شود.
درمان اصلی یا به عبارت بهتر پیشگیری از مقاومت به انسولین ، رژیم غذایی با هدف کاهش مصرف کربوهیدرات است.
اما همه کربوهیدرات ها آنقدر برای بدن ما مضر نیستند: غلات مختلفی می توانند بدون ترس خورده شوند ، اما باید شکلات ، چای شیرین و قهوه ، شیرینی و شیرینی به پایان برسد.
دانشمندان در زمینه ژنتیک در تلاش هستند تا بتوانند دارویی را برای درمان مقاومت به انسولین ایجاد کنند ، اما نتایج هنوز غیرقابل تحمل است. ما امیدواریم که در آینده نزدیک معجزه های پزشکی تحقق پیدا کنند ، و می توان به بدن شما کمک کرد تا با چنین مشکلی مانند مقاومت به انسولین ، مقابله کند.
مقاومت به انسولین
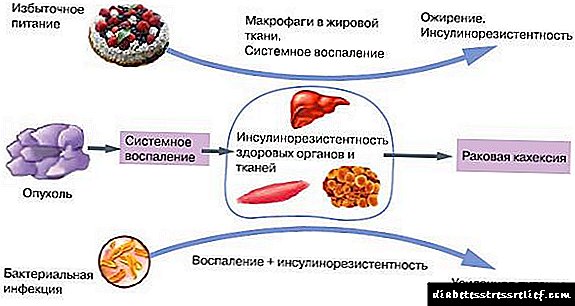

مقاومت به انسولین یک بیماری پاتولوژیک است که در آن نیاز روزانه به انسولین به 100-200 واحد افزایش می یابد. مقاومت به انسولین می تواند ناشی از تغییرات زیادی باشد ، در درجه اول فعال سازی فاکتورهای ضد بارداری.
در شرایطی که با تولید بیش از حد هورمونهای هیپوفیز تروپیک (کورتیکوتروپین ، سوماتروپین ، هورمونهای تیروئید ، پرولاکتین) ، تولید بیش از حد گلوکوکورتیکوئیدها (هایپر کورتیکتیسم) ، کانی های کورتیکوئیدها (فئوکروموسیتوم) یا در صورت درمان با این داروها ممکن است مقاومت به انسولین ایجاد شود.
در چنین مواردی ، برای از بین بردن اثر فاکتور ضد منفی برای از بین بردن مقاومت به انسولین کافی است.
بعضی اوقات مقاومت به انسولین نتیجه کاهش تعداد گیرنده های انسولین ، ظاهر آنتی بادی در گیرنده های انسولین یا خود انسولین و از بین رفتن سریع انسولین است.
در این حالت ، توصیه می شود نوع انسولین را تغییر داده ، به داروهای انسولین انسانی تغییر دهید یا تجویز گلوکوکورتیکوئیدها ، داروهای حساس کننده در دوزهای کوچک مصرف کنید.
عوامل هیپوگلیسمی خوراکی با استفاده از ترکیبات شیمیایی و مکانیسم عمل به چند گروه طبقه بندی می شوند: سولفونامیدها ، بیگوانیدها ، مهار کننده های α- گلوکزیداز ، تنظیم کننده قند خون بعد از غذا.
به منظور ایجاد حساسیت به داروهای سولفانیل آمید ، به فرد تستر حداکثر دوز روزانه دارو در داخل معده خالی در یک زمان (به عنوان مثال 3 میلی گرم بوتامید) تجویز می شود.
گلیسمی قبل از مصرف دارو و هر 30 دقیقه به مدت 5 ساعت پس از استفاده تعیین می شود. با کاهش قند خون 30٪ یا بیشتر از سطح اولیه ، حساسیت به داروهای سولفا رضایت بخش تلقی می شود. اولین نسل سولفونیل اوره با دوز بالای روزانه این داروها و در نتیجه سمیت بالای آنها مشخص می شود. امروزه بیشتر آنها استفاده نمی شوند. داروهای نسل دوم ارائه می شود گلیبنکلامید ، (اوگلوکون ، دونیل ، مننینیل) ، که با دوز 1.75 ، 3.5 و 5 میلی گرم 1-3 بار در روز ، گلیسیدون (گلورنورم) ، گلیکوزلازید استفاده می شود (دیابتون، predian) ، glipizide (minidiab). اساساً گروه جدیدی از داروهای هیپوگلیسمی خوراکی یک گروه گلیسیدون است ، مزیت اصلی که - متابولیسم سریع در کبد (حتی در بیماران دارای ضایعات شدید) و دفع 95٪ از طریق کانال گوارشی ، که استفاده از آن را در آسیب شناسی شدید کلیه بویژه با نفروپاتی دیابتی امکان پذیر می کند. دوز گلننورم - 30 میلی گرم سه بار در روز. علاوه بر این ، گلورنورم به ندرت منجر به حالت هیپوگلیسمی می شود ، به افزایش وزن کمک نمی کند و به خوبی توسط بیماران تحمل می شود.