قطع عضو انگشت پا در دیابت
- 1 چرا قطع عضو لازم است؟
- 2 نوع قطع عضو
- 3 علت و علائم بیماری باند
- 4 توانبخشی پس از قطع عضو در دیابت
- 4.1 پروتز
- 5 پیشگیری از گنگن
- 6 عواقب
- 6.1 بعد از عمل چند نفر زندگی می کنند؟

سالهاست که بدون موفقیت با DIABETES تلاش می کنید؟
رئیس انستیتو: ”شما را شگفت زده خواهید کرد که با مصرف آن هر روز ، دیابت آسان است.
دیابت برای اختلال در سیستم ها و ارگان های مختلف خطرناک است. قطع عضو پا در دیابت یکی از مهمترین عواقب بیماری در نظر گرفته شده است. آسیب شناسی هایی که به دلیل دیابت ایجاد می شود و رگ ها و اعصاب را تحت تأثیر قرار می دهد ، پای دیابتی را تحریک می کند ، و این عارضه همیشه نمی تواند در غیر این صورت از بین برود. اگر سایر روش های درمانی ناتوان باشند ، جراحی به عنوان آخرین راه حل انجام می شود. با کنترل سطح قند و هدایت شیوه زندگی سازگار با تشخیص ، از دست دادن پاها جلوگیری می شود.
چرا قطع عضو لازم است؟
قطع عضو در دیابت آخرین راه حل برای درمان گانگرن است و برای هر دیابتی یک روش اجباری نیست.
افزایش قند خون بر رگهای خونی و اعصاب تأثیر منفی می گذارد ، کار آنها را مختل می کند و به تدریج آنها را از بین می برد. در نتیجه ، عوارض خطرناک ایجاد می شود. زخم های تروفیک شروع به توسعه می کنند و هرگونه زخم در افراد دیابتی به خوبی بهبود نمی یابد ، که غالباً باعث گانگرن می شود. افراد مبتلا به دیابت غالباً با ضایعه انگشت پا شناخته می شوند. صرف نظر از وسعت ضایعه ، بافت اندام می میرد ، فرایند چرکی شروع می شود. اگر روش های محافظه کارانه درمانی مشکل را برطرف نکنند ، قطع عضو انگشت پا یا کل اندام انجام می شود. این امر برای جلوگیری از عوارضی مانند مسمومیت ناشی از جذب فرآورده های پوسیدگی به خون ، مسمومیت خون و افزایش ناحیه آسیب ضروری است.
بازگشت به فهرست مطالب
انواع قطع عضو
3 نوع قطع عضو در دیابت وجود دارد:
- اورژانس (گیوتین). این عمل در صورت لزوم فوراً برای خلاص شدن از منبع عفونت انجام می شود. خط قطع عضو کمی بالاتر از مرزهای قابل مشاهده ضایعه کشیده شده است ، زیرا تعیین مرز دقیق غیرممکن است.
- مقدماتی در صورت عدم امکان بازگرداندن گردش خون در ناحیه آسیب دیده پا انجام می شود.
- ثانویه پس از تلاش ناموفق برای بازگرداندن گردش خون منصوب شد.
بازگشت به فهرست مطالب
علل و علائم گانگرن
 حتی یک ناخن درشت می تواند تشکیل زخم در اندام ها را تحریک کند.
حتی یک ناخن درشت می تواند تشکیل زخم در اندام ها را تحریک کند.
دیابت قند به دلیل قند خون بالا توسط بیماری عروق خونی و بافت عصبی پیچیده است. به دلیل فرآیندهای آغاز شده ، آنژیوپاتی دیابتی و نوروپاتی ایجاد می شود که منجر به ایجاد ترک هایی در پوست ، زخم ها و زخم ها می شود. به دلیل کاهش حساسیت پوستی ، این وضعیت خطرناک است ، به همین دلیل بیمار بلافاصله متوجه بروز عوارض نمی شود. شروع گانگرن می تواند هرگونه صدمه ای باشد ، به عنوان مثال ، خراش ، ناخن رشد ناپذیر ، در طی یک پدیکور کوتیکول قطع شود. بهبود زخم ها در دیابت طولانی است ، احتمال بروز زخم های استوایی زیاد است. با ضایعه عفونی ، گانگرن ایجاد می شود. اگر درمان دارویی مؤثر نباشد ، اندام قطع می شود.
بیمار علائم زیر را دارد:
- درد در پاها ، به خصوص در پا و انگشتان ، در هنگام بار تشدید می شود ،
- کاهش حساسیت به پوست ، سردی پاها ،
- ایجاد ترک ، زخمها و زخمهای چرکی ، به ویژه در پا ،
- تغییر رنگ پوست
- تشکیل گانگرن در غیاب درمان.
تظاهرات گانگرن به نوع آن بستگی دارد:
- گانگرن خشک. این بیماری تا چند سال پیشرفت طولانی دارد و تهدیدی ویژه برای زندگی ایجاد نمی کند. پوست آسیب دیده آبی یا قرمز می شود ، به شدت لکه دار می شود ، خشک می شود. مومیایی کردن منطقه آسیب دیده رخ می دهد ، پس از آن بافت مرده رد می شود.
- گانگرن مرطوب. زخم موجود بهبود نمی یابد ، که عواقب منفی ایجاد می کند. پوست در ناحیه آسیب دیده آبی یا سبز می شود ، بوی پوسیدگی و تاول بر روی پوست وجود دارد. گانگرن بر انواع بافتی که به معنای واقعی کلمه پوسیده می شود ، تأثیر می گذارد در نتیجه ، پا یا انگشت قطع می شود.
بازگشت به فهرست مطالب
توانبخشی پس از قطع عضو در دیابت
 پس از برداشتن پا ، ماساژ روزانه بسیار مهم است.
پس از برداشتن پا ، ماساژ روزانه بسیار مهم است.
پس از قطع عضو پا و همچنین بعد از قطع عضو انگشت پا ، مجموعه ای از مراحل ترمیم لازم است. قطع عضو بالای زانو در دیابت یک اتفاق شایع است. از بین بردن یک یا هر دو پا ، زندگی فرد را نجات می دهد ، اما باید یاد بگیرد که بدون اندام زندگی کند. در چارچوب توانبخشی ، سرکوب التهاب ، جلوگیری از پیشرفت آسیب شناسی ، درمان روزانه زخم ها و بخیه ها انجام می شود. فیزیوتراپی ، تمرینات درمانی تجویز می شود. یک پا آسیب دیده باید روی یک سکوی بلند قرار داشته باشد که از تورم جلوگیری می کند. بیمار موظف است:
- به یک رژیم درمانی پایبند باشید ، ماساژ پا را انجام دهید.
- در طی هفته 2 و 3 بعد از عمل بر روی شکم خود دراز بکشید.
- ژیمناستیک را برای کشش عضلات سالم و جلوگیری از آتروفی انجام دهید.
- اگر بیمار انگشت خود را قطع کرده است ، تعادل را حفظ کنید.
وظیفه اصلی دوره بهبودی جلوگیری از عفونت و ایجاد روند التهاب است.
بازگشت به فهرست مطالب
پروتز
برای جلوگیری از عواقب منفی ، بهبودی ساق پا پس از عمل باید انجام شود. وقتی زخم بعد از عمل بهبود یابد ، به بیمار پروتز تمرینی داده می شود. اگر فردی پایش را برداشته باشد ، باید یاد بگیرد که با کمک پروتز راه برود و هرچه زودتر شروع به تمرین کند ، وضعیت عضلات کل بدن او بهتر است. پروتزهای دائمی بصورت جداگانه ساخته می شوند. اندازه گاوزبان و رشد اندازه گیری می شود. اگر پروتز تمام شده دارای نقایص باشد ، باید از بین بروند.
بازگشت به فهرست مطالب
پیشگیری از گنگن
 برای جلوگیری از برداشتن اندام در آینده ، باید تمرینات منظم انجام دهید.
برای جلوگیری از برداشتن اندام در آینده ، باید تمرینات منظم انجام دهید.
برای جلوگیری از توسعه گانگرن ، شما نیاز دارید:
- جلوگیری از افزایش قابل توجه قند خون ،
- هر 3 ماه یک آزمایش برای هموگلوبین گلیکوزیله ،
- روزانه پاها را برای ترک و زخم معاینه کنید و در صورت تشخیص آنها را درمان کنید ،
- کفش راحت بپوشید
- ورزش کنید یا حداقل ژیمناستیک انجام دهید ،
- ماساژ پا انجام دهید.
بازگشت به فهرست مطالب
عواقب
چندین نتیجه احتمالی قطع عضو وجود دارد:
- درد بعد از قطع عضو ، بیمار نگران درد است تا زمانی که استامپ سفت شود. برای از بین بردن احساسات ناخوشایند ، داروهای ضد درد تجویز می شوند.
- درد فانتوم. غالباً پس از برداشتن اندام ، بیمار آن را احساس می کند ، علی رغم عدم وجود ، احساس درد می کند ، خارش می کند ، خارش می یابد. در عین حال روشهای فیزیوتراپی و ماساژ تجویز می شود.
- آتروفی عضلانی. در صورت عدم اقدامات توان بخشی رخ می دهد. درمان این پدیده در بیماران دیابتی دشوار است ، بنابراین برای جلوگیری از بروز آن باید تمام تلاش خود را بکنید.
- هماتوم زیر جلدی. اگر در حین عمل به طور نادرست خونریزی متوقف شود ، تشکیل می شود.
- افسردگی از دست دادن پاها بر وضعیت روانی بیمار تأثیر منفی می گذارد.
بازگشت به فهرست مطالب
بعد از عمل چند نفر زندگی می کنند؟
قطع عضو در دیابت یک اتفاق شایع است که به موجب آن می توان جان یک فرد را نجات داد. از دست رفتن پا تاثیری در امید به زندگی ندارد ، همه اینها به خود فرد بستگی دارد. با رعایت دستورالعمل های خاصی که دیابتی ها به آن احتیاج دارند و سطح قند شما را کنترل می کنند ، می توانید از عود مجدد آسیب شناسی و پیشرفت دیابت خودداری کنید. یک پروتز صحیح انتخاب شده به شما امکان می دهد یک شیوه زندگی آشنا را پیش ببرید. اغلب برداشتن اندام ، افراد را ترغیب می کند تا ورزش یا مسافرت را شروع کنند. به لطف قطع عضو ، فرد مبتلا به دیابت می تواند عمر طولانی داشته باشد ، نکته اصلی ناامیدی نیست.
قطع عضو در دیابت
گانگرن اندام تحتانی در بیمارانی که قند خون بالایی دارند یکی از خطرناکترین عوارض روند بیماری است. در 40٪ موارد با تشخیص مشابه ، قطع عضو برای دیابت انجام می شود.
- چه زمانی قطع عضو برای دیابت لازم است؟
- چه موقع باید اندام برداشته شود؟
- گانگرن خشک
- گانگرن مرطوب
- زندگی بعد از قطع عضو پا
- چگونه می توان از بیمار پس از قطع عضو پا مراقبت کرد؟
- نکاتی برای بیماران
- در چه مواردی مراجعه به پزشک ضروری است؟
نکروز بافت نرم یک درجه نهایی در توسعه سندرم پای دیابتی است و در بیشتر موارد منجر به اختصاص یک گروه معلولیت به بیمار می شود. با این وجود ، همه شرایط نیاز به حذف قسمت مهمی از بدن ندارد. همه اینها به شدت دوره بیماری و جبران گردش خون محیطی بستگی دارد.
چه زمانی قطع عضو برای دیابت لازم است؟
این روش رادیکال درمانی همیشه آخرین بکار می رود و از مرگ بیمار جلوگیری می کند. از آنجا که در انسداد 100 vessels رگ های خونی ، جریان خون در اندام تحتانی کاملاً متوقف می شود ، مرگ بافت های سالم آغاز می شود.

تمام فرآورده های متابولیک ، سموم ، میکروارگانیسم ها توسط سلول ها جذب می شوند که منجر به ایجاد سپسیس و وخیم تر شدن وضعیت عمومی فرد می شود. در صورت عدم کمک کافی ، خیلی زود مرگ بر اثر مسمومیت خون اتفاق می افتد.
قطع عضو پا در دیابت برای از بین بردن محل نکروز و نجات بیمار در نظر گرفته شده است. این عمل جراحی است برای از بین بردن کلیه بافتهای غیر زنده که دارای استخوان آسیب دیده هستند.
چه موقع باید اندام برداشته شود؟
فوراً می توان گفت که فقط 40٪ از بیماران مبتلا به سندرم پای دیابتی هستند و تنها 23٪ از آنها در آینده به این روش نیاز دارند. بسته به شیوع بیماری ، همه چیز با قطع عضو انگشتان پا یا بخشی از پا شروع می شود.
نشانه های اصلی استفاده از آن عبارتند از:
- شکستگی های آسیب زا ، خرد شدن پاها.
- ایسکمی بحرانی با دستگیری کامل گردش خون به دلیل قند خون ، آترواسکلروز و ترومبوز عروقی.
- ایجاد عفونت بی هوازی (ضایعه کلستریدی).
- نئوپلاسم های بدخیم.
اگر فقط در مورد دیابت صحبت کنیم ، به عنوان دلیل از بین بردن بخشی از بدن ، باید انواع گنگنن را ذکر کنیم.
تفاوت اصلی در پاتوژنز شکل گیری آنها ایجاد نکروز بافت و علائم عینی است که بیمار احساس می کند. نیاز به مداخله جراحی و حجم آن به این بستگی دارد.

گانگرن خشک
با ایجاد آسیب های خشک (ایسکمیک) ، انسداد عروقی با پلاک آترواسکلروتیک یا وازواسپاسم ناشی از هایپرگلیسمی رخ می دهد.
بیمار نکات زیر را ذکر می کند:
- کف پا و قسمت پایینی قسمت آسیب دیده بدن از لمس سرد است.
- پوست مرمر یا کاملاً رنگ پریده است.
- خط مو وجود ندارد.
- یک علائم مشخصه از گرفتگی متناوب ظاهر می شود - فرد از درد در ناحیه پای پای در هنگام استراحت یا پس از طی مسافت های کوتاه شکایت می کند.
- تشکیل زخم های دردناک در انگشتان و پاشنه ها.
اگر حضور این مجموعه علائم مشاهده شود ، پس همه چیز از بین نمی رود. گردش خون اگرچه به شدت ناقص است اما با جراحی بای پس عروقی قابل ترمیم است.
نقطه بازگشت ، سیاه شدن بافت ها است. شکل خشک نکروز با مرگ تدریجی محل های دیستال مشخص می شود. با یک تماس سریع به جراحان ، قطع عضو انگشت پا در دیابت قند ممکن است تنها مداخله بدون گسترش بیشتر منطقه حذف باشد.
گانگرن مرطوب
یک نوع ضایعه بسیار مطلوب ، که با اضافه شدن آسیب شناسی انتهای عصب به مشکلات عروقی ایجاد می شود.
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن چنین محبوبیتی از این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
- دمای معمولی یا حتی گرم را متوقف کنید.
- رنگ پوست طبیعی است.
- بیمار در هنگام استراحت از بخیه زدن و بریدن درد شکایت می کند.
- کاهش و از بین رفتن انواع حساسیت وجود دارد که این امر باعث ایجاد صدمات کوچک آلوده (بریدگی ، ساییدگی) می شود.
- زخم های بدون درد با مرزهای واضح ظاهر می شوند.
در این شرایط ، لازم است با استفاده از روش درمانی محلی و پایین آمدن قند خون ، درمان پیچیده ای انجام شود.
خطرناک ترین پیشرفت بیماری با تشکیل ضایعات منتشر در همه بافت ها در امتداد عروق و اعصاب است. نکروز کلی بدون مرز مشخص است.
- افزایش اندازه در اندام تحتانی.
- تغییر رنگ آن (آبی ، قهوه ای).
- پیوستن به یک عفونت.
- افزایش شدید درجه حرارت بدن.
- ممکن است بیمار هوشیاری خود را از دست دهد.
با توجه به اینکه تعیین مرز دقیق درگذشت سازه ها غیرممکن است ، لازم است یک عملیات طولانی انجام شود. بعضی اوقات حتی ممکن است قطع عضو پا در بالای زانو در دیابت باشد. به طور دقیق ، فقط می توان به طور پویا وضعیت بیمار را ارزیابی کرد.
زندگی بعد از قطع عضو پا
زندگی بعد از عمل ادامه دارد. یک مشکل بزرگ افسردگی است که افراد بعد از چنین رویدادی تجربه می کنند. وظیفه پزشکان و بستگان ، توانبخشی روانشناختی و درمان دارو در دوره بعد از عمل است.

اگر یک فرد دیابتی با تمام نسخه های پزشک مطابقت داشته و شیوه زندگی مناسبی را در پیش بگیرد ، عواقب چنین روش بنیادی درمانی مطلوب خواهد بود. در غیر این صورت ، شکست اندام دیگری با نتیجه غم انگیز مشابه نیز مستثنی نیست.
بهترین راه برای قطع عضو ، پیشگیری از آن است. برای انجام این کار ، باید مرتباً سطح طبیعی گلیسمی را حفظ کنید. با مقادیر آن در محدوده 3/3 تا 5/5 میلیمول در لیتر ، هرگونه تغییر پاتولوژیکی در عروق اتفاق نمی افتد ، به استثنای پیری فیزیولوژیکی.
چگونه می توان از بیمار پس از قطع عضو پا مراقبت کرد؟
در روزهای اول پس از قطع عضو ، مراقبت از اندام توسط کادر پزشکی بیمارستان انجام می شود. اما پس از ترخیص از بیمارستان ، این وظیفه به بیمار و نزدیکان وی یا سرپرست منتقل می شود. بنابراین در چنین مواردی چه توصیه هایی می توان به بیمار توصیه کرد؟
- زخم باید همیشه خشک و تمیز باشد. ناحیه زخم باید هر روز با صابون ملایم و آب گرم تمیز شود. درز را لمس نکنید. آب باید صاف از بالای آن جریان یابد. نمی توانید حمام کنید یا شنا کنید.
- بعد از اینکه زخم کاملاً بهبود یافت ، بهتر است آن را باز نگه دارید ، بدون هیچ گونه بانداژ. روزانه از ضایعات پوستی برای قرمزی یا خاک استفاده کنید.
نکاتی برای بیماران
فعال سازی بیمار باید به تدریج شروع شود. برای شروع فقط کافی است از صندلی به پرسه زن بروید ، سپس از کالسکه به توالت بروید.
لازم است فعالیتهای روزانه خود را به طور مستقل انجام دهید: به طور مستقل دندان های خود را مسواک بزنید ، حمام کنید ، غذای خود را بپزید. شخص باید سعی کند تا حد ممکن خودش را انجام دهد.
هنگام استراحت ، لازم است که استامپ را صاف ، روی یک سطح صاف نگه دارید. برای این منظور می توان از حوله های تاشو یا پتوهای مجاور استفاده کرد.
هنگام نشستن از پاهای خود عبور نکنید. این می تواند جریان خون را به سمت قوزاق شما متوقف کند.
برای کاهش تورم و تسکین درد می توان این فرقه را تا پای تخت بلند کرد. همچنین توصیه نمی شود که بالشهای نرم را در زیر لک قرار دهید.
علاوه بر این ، بیمار باید حدود 3 یا 4 بار در روز به مدت 20 دقیقه به معده منتقل شود. این به کشش عضلات ران کمک خواهد کرد که در آینده به آماده سازی بیمار برای پروتز کمک خواهد کرد.
در چه مواردی مراجعه به پزشک ضروری است؟
- در صورت ظاهر شدن قرمزی در ناحیه استامپ.
- اگر پوست در ناحیه استامپ به لمس داغ شده باشد.
- تورم یا بیرون زدگی در اطراف زخم وجود دارد.
- اگر خونریزی از زخم تشخیص داده شود.
- سوراخ های جدیدی در ناحیه زخم ظاهر شد.
- افزایش دمای بدن به 38 درجه سانتیگراد ، بیش از یک بار در روز.
- ظاهر مناطقی از نکروز در اطراف زخم.
- وجود درد جدید یا ظاهر یک درد جدید و ناآشنا برای شما.
- بوی ناخوشایند از زخم
چرا دیابت قندی منجر به قطع عضو انگشت پا می شود و آیا می توان از جراحی جلوگیری کرد
اگر دیابت جبران نشود یا به طور کامل جبران نشود ، دیر یا زود این منجر به عوارض مختلفی می شود. یکی از مهمترین عواقب آسیب شناسی اندام تحتانی است ، وقتی پای دیابتی منجر به نکروز بافت می شود.
در موارد پیشرفته ، اگر دیگر امکان نگه داشتن پا وجود ندارد ، باید انگشت ، پا یا پا قطع شود. برای جلوگیری از ناتوانی ، هر فرد دیابتی و محیط زیست باید برای دسترسی به موقع به مراقبت های پزشکی ، تمام مشکلات مرتبط با قطع عضو را در نظر بگیرد.

علل قطع عضو
نقض فرآیندهای متابولیکی منجر به تغییرات پاتولوژیک در سیستم عروقی می شود. تجمع مواد بالاست در جریان خون ، تغییرات خود ایمنی به از بین بردن سلول ها توسط ایمنی خود کمک می کند. به همین دلیل تعداد رگ های معمولی کاهش می یابد و این امر باعث می شود ابتدا بیان ضعیف و سپس ایسکمی آشکار شود.
قطع عضو از پا برای دیابت قابل اجتناب نیست اگر:
- ایست خون در پاها در حال پیشرفت است ،
- کمبود اکسیژن باعث می شود پوست مستعد عفونت شود ،
- توانایی تولید مجدد متن کاملاً کاهش می یابد ،
- با استفاده از این تصویر بالینی ، هرگونه آسیب مکانیکی باعث ایجاد آبسه ها ، خلط و سایر التهابات چرکی می شود که درمان آن دشوار است ،
- آسیب کامل به بافت استخوان ظاهر پوکی استخوان را تحریک می کند - تخریب چرکی بافت استخوان.
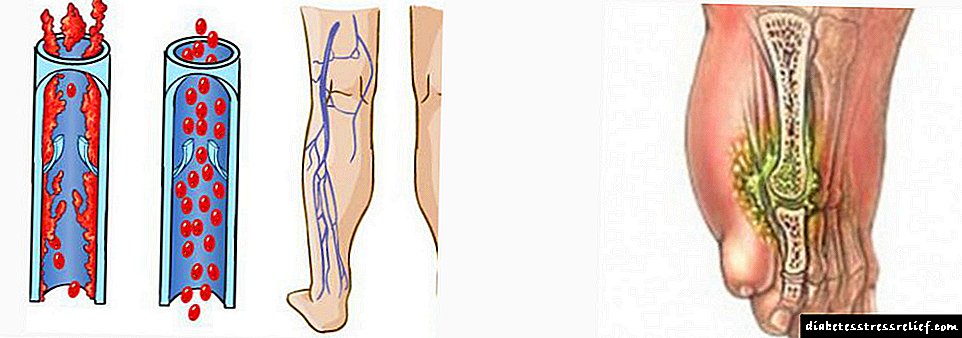
با دیابت ، اعصاب به تدریج از بین می روند ، جریان خون مختل می شود و حساسیت اندام ها کاهش می یابد. در نتیجه دیابتی با ضایعات پوستی احساس درد نمی کند. از طریق ذرت و ترک ، عفونت نفوذ می کند. زخم هایی با بیماری "شیرین" برای مدت طولانی بهبود می یابد. در صورت عدم درمان کافی ، زخم ها و سپس گانگرن ایجاد می شوند.
بسته به تفاوت های فردی در ایجاد بیماری ، علائم مربوط به عمل مشخص می شود. باید توجه ویژه ای به دوره توان بخشی شود.
قطع عضو انگشت در دیابت
برداشتن انگشت یک تصمیم ضروری است. در صورتي كه بافت ها قابل ترمیم نباشند ، تهديدي براي زندگي بيمار وجود دارد ، زيرا يك پاي ديابتي در اصل يك تشخيص كشنده است.
در مرحله پیشرفته ، قطع عضو انگشت بیش از حد موجه است ، به ویژه در عملکرد پاها تأثیر نمی گذارد. اگر گانگرن انگشت را متوقف نکنید ، این پایان مشکل نیست.
عملیات انگشت اولیه ، ثانویه و گیوتین وجود دارد:
- قطع عضو اولیه با شکل پیشرفته ای از بیماری انجام می شود ، وقتی روش های دیگر عملی نمی شوند.
- عمل جراحی ثانویه پس از ترمیم جریان خون یا با درمان محافظه کارانه ناکارآمد نشان داده می شود ، هنگامی که هنوز زمان مشخص شدن بخشی از بافت درگذشته است.
- برداشتن گیوتین در سخت ترین شرایط با تهدیدی آشکار برای زندگی بیمار استفاده می شود. تمام مناطق آسیب دیده و بخشی از بافتهای سالم برداشته می شوند.
گانگرن مرطوب نیاز به جراحی اورژانسی دارد ، زیرا میزان آسیب بافت حداکثر است. با گانگرن خشک ، نکروز با فریمهای واضح در ناحیه نقرس جریان خون نشان داده می شود. یک عملیات برنامه ریزی شده اعمال کنید. در موارد پیشرفته ، همراه با گانگرن خشک ، انگشت نیز می تواند خود قطع عضو شود.
ویژگی های قطع عضو در دیابت
در مرحله مقدماتی ، معاینه ای انجام می شود (سونوگرافی ، اشعه ایکس ، آزمایش خون و ادرار ، تشخیص عروق) برای تعیین میزان مشکل.

در آستانه قطع عضو ، بیمار میزان مصرف داروهای رقیق کننده خون را تنظیم می کند ، پزشک توصیه می کند پس از عمل شرایط را برای بهبودی کامل بهبود بخشد. برای جلوگیری از عوارض جانبی بیهوشی ، در آستانه عمل جراحی از مصرف غذا و آب ممنوع است.
در طول عمل ، پوست با ضد عفونی کننده هایی که از عفونت محافظت می کنند ، تمیز می شود. برای این منظور ، آنتی بیوتیک ها نیز تجویز می شوند. پس از بی حسی (بی حسی موضعی به انگشت اعمال می شود ، در موارد دیگر ، بیهوشی عمومی) برش دایره ای ایجاد می شود.
استخوان را صاف کنید ، بافت آسیب دیده را برداشته ، زخم را با پوست طبیعی و بخیه محکم کنید. برای از بین بردن مایع اضافی زهکشی را قرار دهید. مدت زمان عمل به پیچیدگی بستگی دارد: از 15 دقیقه تا چند ساعت.
هفته اول دوره بهبودی
با گانگرن ، منطقه ای که در معرض قطع عضو است با تغییرات پاتولوژیک مشخص می شود. نیروهای پزشکان پس از عمل ، سرکوب التهاب ، برانگیختن عوارض هستند. زخم فقط باند روزانه باند نمی شود ، بلکه تمام بخیه های بعد از عمل نیز درمان می شوند.
زمان بعد از عمل خطرناک است زیرا احتمال عفونت زخم بسیار زیاد است. بنابراین ، علاوه بر شستن منظم بخیه ها ، به بیمار رژیم غذایی و ماساژ ویژه ای نشان داده می شود. برای بازگرداندن جریان خون ، بقیه پا را ورز دهید.
دو هفته دیگر
هفته بعد ، بیمار دیگر از چنین درد حاد در اندام رنج نمی برد. درز به تدریج بهبود می یابد ، برای عادی سازی کارها ، اگرچه جزئی است ، زمان می برد.
افراد دیابتی باید برخی از تفاوت های ظریف را در نظر بگیرند:
- اگر پا در ناحیه بالای زانو قطع شود ، پس از آن دوره ریکاوری در این مرحله امکان انقباض هایی را که محدود کننده حرکت در مفصل لگن هستند ، ممکن می سازد.
- با عمل جراحی ساق پا ، زانوی بدون رشد ویژه رنج قابل توجهی خواهد دید.
- دوره بهبودی شامل: یک سری حرکات ، وضعیت دراز کشیدن - روی تخت بسیار سخت و روی قسمت شکمی بدن است.
- به طور مکرر برای یک روز باید تمریناتی را برای کل بدن انجام دهید.
- تمام این اقدامات به تقویت عضلات و آماده سازی بدن برای ترمیم عملکردهای حرکتی کمک می کند.
با چنین عملیاتی ، رعایت نکات ایمنی خصوصاً شروع به آموزش دستگاه دهلیزی در کنار تختخواب بسیار مهم است. در حال توسعه بازوها و پشت ، شما باید روی تخت نگه دارید. قدرت عضلات در تهیه استامپ برای پروتز و بازیابی عملکرد اندام نقش ویژه ای دارد.
مشکلات بعد از عمل
پس از برداشتن قسمتی از پا یا انگشت ، عوارض مختلفی وجود دارد - از بخیه های غیر بهبودی برای مدت طولانی تا التهاب و تورم. برای جلوگیری از عواقب نامطلوب ، پوشیدن باند فشاری که باعث تثبیت گردش خون و جریان لنفاوی می شود ، ضروری است. آنها باید محکم باشند ، در قسمت پایینی استامپ محکم پیچیده می شوند ، تنش به سمت قسمت فوقانی ضعیف می شود.
ماساژ منظم استامپ و ماهیچه های همسایه - ورز دادن ، مالیدن ، ضربه زدن - لازم است ، زیرا این امکان را به شما می دهد تا بافت آتروفیک را ترمیم کنید.
این مهم است که بدانید:
- همه بیماران از دردهای فانتوم رنج می برند. در این حالت ، یک روانشناس و مسکن کمک به آشتی با ضرر می کنند.
- از روش درمانی هم از نظر پزشکی (در مرحله حاد) و هم فیزیوتراپی استفاده می شود.
- پویایی مثبت با فعالیت بدنی خوب و انواع ماساژ از جمله کمک به خود مشاهده می شود. بعد از بهبودی می توانید حمام گرم تهیه کنید.
با توجه به مراقبت های بد از کف دست ، عود نکروز بافت با عفونت زخم امکان پذیر است. یک عمل مکرر و جدی تر مورد نیاز خواهد بود.
پیش بینی ها - آنچه که دیابتی ها می توانند انتظار داشته باشند
اگر پا در ناحیه باسن قطع شود ، تنها نیمی از افراد دیابتی پس از چنین عمل جراحی در طی یک سال زنده می مانند. آمار مشابه در بزرگسالی مشاهده می شود ، هنگامی که دیابت با عوارض دیگری همراه است. در بین بیمارانی که موفق به یادگیری پروتز شدند ، بقا 3 برابر بیشتر است.
 با قطع عضو ساق پا ، در صورت عدم توانبخشی کافی ، 20 درصد قربانیان جان خود را از دست می دهند. 20 درصد دیگر از بازماندگان نیاز به قطع عضو در اندام دارند - اکنون در سطح لگن هستند. در بین بیمارانی که تحت پروتز قرار گرفته اند ، میزان مرگ و میر در طول سال بیش از 7٪ (در صورت وجود بیماریهای همزمان) نیست.
با قطع عضو ساق پا ، در صورت عدم توانبخشی کافی ، 20 درصد قربانیان جان خود را از دست می دهند. 20 درصد دیگر از بازماندگان نیاز به قطع عضو در اندام دارند - اکنون در سطح لگن هستند. در بین بیمارانی که تحت پروتز قرار گرفته اند ، میزان مرگ و میر در طول سال بیش از 7٪ (در صورت وجود بیماریهای همزمان) نیست.
با مداخلات کوچک جراحی (برداشتن پا ، برداشتن انگشت) ، امید به زندگی در سطح گروه سنی خود باقی می ماند.
برای ترمیم و حفظ ظرفیت کار اندام آسیب دیده در طول دوره سازگاری ، لازم است که تمام نسخه های پزشک را رعایت کنید.
تکنیک های مدرن گوش دادن به انگشت برای دیابت - در این ویدیو
آماده سازی
قبل از قطع عضو ، برای تعیین موارد منع مصرف در این روش ، یک سری آزمایش انجام می شود. به عنوان یک قاعده ، بیمار به اشعه ایکس ارجاع داده می شود ، سونوگرافی ، تشخیص عروقی نیز انجام می شود و آزمایش خون و ادرار برای تشخیص عفونت یا التهاب تجویز می شود.
پزشک همچنین توصیه هایی را ارائه می دهد که باید توسط بیمار انجام شود. قبل از عمل ، بیمار میزان مصرف داروهای رقیق کننده خون را تنظیم می کند ، همچنین توصیه می شود شرایط را برای توانبخشی بیشتر آماده کنید. به منظور جلوگیری از اثرات بیهوشی ، عصر و صبح قبل از عمل ، خوردن و آشامیدن آب ممنوع است.
عمل با معرفی بی حسی شروع می شود ، به طور معمول ، با قطع عضو انگشت ، از بیهوشی عمومی استفاده نمی شود. همچنین ، هنگام آماده سازی بیمار ، پوست برای جلوگیری از بروز عفونت ، پوست با محلول های مخصوص تمیز می شود ، یک آنتی بیوتیک نیز تجویز می شود.

مرحله بعدی ، پزشک برش را در یک دایره انجام می دهد ، به تدریج بافت آسیب دیده را جدا می کند ، استخوان صاف می شود و زخم با پوست سالم نصب می شود ، سپس بخیه ها اعمال می شود. در صورت لزوم ، متخصص زهکشی را برای خارج کردن مایعات از زخم و عفونت باقیمانده نصب می کند.
این عمل به لطف بیهوشی برای بیمار کاملاً بدون درد است و بسته به پیچیدگی پرونده ، مدت زمان آن از 15 دقیقه تا یک ساعت است. پس از قطع عضو ، ممکن است دردهای فانتوم ظاهر شود که تحت نظر متخصص نیاز به درمان دارد.
توانبخشی
نقش مهمی در درمان بیشتر توسط توانبخشی ، حتی پس از قطع عضو انگشت ، ایفا می کند و با قطع عضو پا ، پایین پا یا ران ، این روند نیاز به توجه مضاعف دارد.
واقعیت این است که با مراقبت کافی از دیابت ، عفونت ثانویه زخم ممکن است و عود نکروز بافت وجود دارد. این منجر به قطع عضو و نیاز به استفاده از پروتز خواهد شد.

پس از قطع عضو
در فرآیند توانبخشی ، تغییر منظم پانسمان و درمان زخم با محلول ضد عفونی کننده بسیار مهم است ، همچنین لازم است در صورت تجویز پزشک ، رقیق کننده خون ، آنتی بیوتیک ها مصرف شود. به منظور جلوگیری از مجدد پای دیابتی ، بیمار باید سطح قند را تحت نظر داشته باشد ، همچنین به طور مرتب پاها را معاینه کند تا به موقع هرگونه صدمه یا گوشه را درمان کند.
به بیمار توصیه می شود که درست غذا بخورد ، نه اینکه باعث افزایش وزن و افزایش قند شود. بنابراین ، مواد غذایی با قند منع مصرف ، غذاهای خیلی شور ، تند و چرب است. همچنین مصرف غذای فست فود ، محصولات نهایی و غذاهای راحت توصیه نمی شود.
بیمار نیاز به طبخ با محصولات تازه دارد ، مجاز به خوردن گوشت بدون چربی ، غلات ، سبزیجات ، میوه ، محصولات لبنی ، آجیل ، انواع توت ها ، تخم مرغ است. سرخ کردن مواد غذایی در روغن توصیه نمی شود ، باید آن را برای یک زن و شوهر ، در فر ، یا طبخ و خورش بپزید.
در طول دوره توانبخشی اطمینان از گردش خون طبیعی در اندام تحتانی بسیار مهم است ، برای این بیمار به طور منظم ورزش ، ماساژ ، حمام گرم بعد از بهبود زخم تجویز می شود.
اگر بیمار بعد از عمل نگران درد شدید باشد ، به او مسکن تجویز می شود. غالباً برای خلاص شدن از درد فانتوم ، مشاوره با یک روانشناس لازم است ، زیرا بیمار نمی تواند با ضرر آشتی کند.
در دوره توانبخشی و بعد از آن انتخاب کفش مناسب برای اطمینان از پایداری طبیعی پا بسیار مهم است. اگر پنجه بزرگ برداشته شود ، ممکن است پروتز لازم باشد ، در غیر این صورت عملکرد پشتیبانی پا مختل می شود. پروتز انگشت همچنین به خلاص شدن از شر مجتمع همراه با عدم وجود آنها کمک خواهد کرد.
عوارض
بعد از برداشتن انگشتان پا در دیابت قند ، پیش آگهی کاملاً مساعد است ، اما به شرطی که عمل به موقع انجام شود و پس از آن مسیر صحیح توانبخشی را دنبال کند. در غیر این صورت ، عارضه ای مانند عفونت ثانویه بافت ها وجود دارد.
اگر بیمار مبتلا به گانگرن در دیابت عجله ای به پزشک نداشته باشد ، اما در تلاش است که به طور مستقل تحت درمان قرار گیرد ، عواقب آن می تواند ناراحت کننده باشد. با داشتن گانگرن خشک ، انگشت پس از مدتی به راحتی قطع می شود و با گانگرن مرطوب ، عفونت به سرعت گسترش می یابد ، و سپس قطع عضو یک پا کامل ممکن است برای نجات زندگی لازم باشد.
در هر صورت ، بعد از عمل ، بیمار باید به احساسات خود توجه کند و در صورت بروز علائم زیر ، در اسرع وقت با پزشک مشورت کند:
- اگر ناحیه اطراف زخم شروع به تورم کند ، قرمز می شود و درد ظاهر می شود - این نشانه التهاب ثانویه است ،
- اگر زخم برای مدت طولانی بهبود نیاورد ، خون از آن خارج می شود ، شما همچنین باید با پزشک مشورت کنید ،
- اگر قرمزی ، بی حسی ، یک نقطه سیاه که به نظر می رسد زخم در ناحیه استامپ یا بر روی پای دیگر یا انگشت بعدی ظاهر شود ، باید سریعاً با پزشک تماس بگیرید ، در این صورت می توانید منطقه آسیب دیده را نجات دهید ،
- اگر نگران درد بسیار شدیدی هستید که حتی پس از مصرف مسکن ها از بین نمی رود.
اجتناب از عوارض بعد از عمل دشوار نیست ، کافی است که تمام توصیه های پزشک را رعایت کنید و زخم بعد از عمل را به درستی درمان کنید. همچنین نظارت بر سلامتی شما ، جلوگیری از خستگی زیاد بسیار مهم است تا از این طریق مجدداً نکروز بافت پا تحریک نشود.