ویژگی های تغییرات پراکنده در کبد و لوزالمعده
کبد و لوزالمعده (لوزالمعده) ارگانهای بسیار پارانشیمی فضای شکمی هستند که وظیفه یک لیست کامل از عملکردهای بدن را بر عهده دارند.
به دلیل بار عملکردی بالا ، داده های اندام در معرض انواع مختلف آسیب شناسی قرار دارند: التهاب ، نکروز ، اتوالیز ، تغییر شکل. در بین بیماریهای غیر التهابی ، اما نسبتاً شایع ، کبدی و تغییرات پراکنده در کبد و لوزالمعده ظاهر می شود.
تشخیص مشابهی توسط بیماران پس از معاینه سونوگرافی توسط اندام شکم شنیده می شود ، اما این همیشه نشان دهنده آسیب شناسی ناخالص نیست.
دلایل این گروه آسیب شناسی بسیار است. شروع از اختلال در مجرای صفراوی مشترک و پایان دادن به نقض متابولیسم گلوکز.
آناتومی و فیزیولوژی کبد و لوزالمعده
کبد یک ارگان بزرگ و بدون جفت و پارانشیمی است که عملکردهای زیادی را انجام می دهد. در شکم راست قرار دارد. در مجاورت دیواره زیر دیافراگم ، 12 روده مایع ، لوزالمعده ، معده و کلیه راست قرار دارد.
اندام حاوی لوب های راست و چپ است که توسط یک رباط متصل می شوند. کبد دارای یک شبکه عروقی غنی و خون رسانی فراوان است.
وظایف حیاتی یک عضو شناخته شده در پزشکی است:
- اگزوکرین در سلولهای کبدی (سلولهای فعال کبدی) صفرا سنتز می شود که در هضم چربی ها نقش دارد.
- پروتئین مصنوعی. تعداد کمی از مردم می دانند ، اما یک سری کامل از پروتئین ها در کبد سنتز می شوند ، بدون آن بدن انسان نمی توانست روزی زندگی کند. اینها شامل آلبومین ، گلوبولین ها و پروتئین های دخیل در سیستم انعقادی خون و ضد انعقاد خون است.
- عملکرد فیلتراسیون وظیفه پاکسازی خون از مواد زائد سمی سلولهای بدن را بر عهده دارد.
با تغییرات پاتولوژیک در ساختار کبد ، نقض این عملکردها اتفاق می افتد که منجر به شرایط شدید بدن می شود.
لوزالمعده همچنین یک ارگان بزرگ و بدون جفت ، پارانشیمی است که در حفره شکمی قرار دارد.
بافت آن توسط واحدهای عملکردی فعال - پانکراسوسیت - تشکیل شده است. بیشتر لوزالمعده ها توسط محل دفع اراضی اشغال شده است. یعنی هورمون های مسئول تجزیه پروتئین ها و کربوهیدرات ها در آن سنتز می شوند. در قسمت بیرونی است که "آب لوزالمعده" تشکیل می شود.
قسمت غدد لوزالمعده توسط جزایر لانگرهانس نمایان می شود. آنها تعدادی از هورمون ها را مسئول تعادل سوخت و ساز بدن می سازند. اول از همه ، انسولین و گلوکاگون است که سوخت و ساز بدن گلوکز را تنظیم می کند.
با تغییرات پاتولوژیک در اندام ، بیماری های گوارشی و غدد درون ریز رخ می دهد.
اتیولوژی بیماری
 از آنجا که کبد و لوزالمعده عملکردهای گسترده ای دارند ، بسیاری از عوامل به عنوان علل بیماری ها عمل می کنند.
از آنجا که کبد و لوزالمعده عملکردهای گسترده ای دارند ، بسیاری از عوامل به عنوان علل بیماری ها عمل می کنند.
بزرگ شدن کبد و لوزالمعده یک نمونه بارز از تأثیر عوامل منفی خارجی و برخی از عوامل داخلی بر عملکرد اندام ها است.
شایع ترین علل آسیب دیدگی اعضای بدن:
- تأثیر سموم از خارج یا در داخل سنتز می شوند ، چنین عواملی عبارتند از: الکلیسم ، سیگار کشیدن ، تزریق مواد مخدر ، مصرف بیش از حد داروهایی با اثر کبدی ، درمان بی کیفیت دیابت و سایر اختلالات متابولیک ،
- بینی های عفونی که در آن پارانشیم اندام به طور مستقیم درگیر می شود ، یک علامت بارز هپاتیت ویروسی است ، علاوه بر این ، هپاتومگالی منجر به مونونوکلئوز ویروسی ناشی از ویروس Epstein-Barr یا سیتومگگالوویروس ، مالاریا ، لپتوسپیروز ، سودو توبرکلوزیس و موارد دیگر می شود.
- اختلالات متابولیک: آمیلوئیدوز سیستمیک ، بیماری ویلسون-کونوالوف ، بیماری گاوش ، سندرم کارتاژنر ،
- بیماری های قلبی و عروقی - سندرم حاد عروق کرونر ، افزایش فشار در گردش خون ریوی ، آنوریسم ها ، واسکولیت ، واریس ،
- بیماریهای آنکولوژیکی و خونشناسی - لوسمی حاد و مزمن ، لنفوگرانولوماتوز ، لنفوم ، هپاتوکارسینوما ، سرطان لوزالمعده ، سرطان کلیه ،
- آسیب شناسی های دیگر - لیپوماتوز کبد ، چاقی کبد ، دیستروفی آمیلوئید ، حالت پرهیروز ، متاستاز تومورهای دیگر در کبد ، پانکراس.
برای این آسیب شناسی ها ، هپاتوسپلنومگالی مشخصه ترین است ، یعنی افزایش نه تنها در کبد بلکه در طحال نیز وجود دارد.
علائم بارز بیماری
مشخصه علامت شناسی هپاتومگالی و تغییرات پراکندگی ، به وفور در آن وجود دارد.
انجام تشخیص افتراقی حتی برای پزشک با تجربه عالی کار دشواری است.
بیشتر اوقات ، بیمارانی که با چنین آسیب شناسی به پزشک مراجعه می کنند ، شکایات کاملاً غیر اختصاصی دارند.
این شکایات عبارتند از:
- نفخ اغلب به دلیل بزرگی کبد ، دیواره شکم بیرون زده است. این احساس شکم بزرگ و نفخ را ایجاد می کند. اما پزشک ، در حال حاضر با کمک لمس و کوفتگی ، می تواند تعیین کند که رشد مسئولانه برخی از اندام پارانشیمی برای این اندازه از شکم چیست.
- ناراحتی یا ناراحتی در سمت راست ، زیر دنده. چنین احساساتی با کشش کپسول اندام که سرشار از انتهای عصبی است همراه است ، علاوه بر این ، چنین احساساتی می تواند به دلیل فشرده سازی مجرای کیسه صفرا ایجاد شود.
- دوباره درد نتیجه کشش شدید کپسول ارگانهای فیبری است. درد یک عامل نامطلوب پیش آگهی است ، که نشانگر بی توجهی به روند است.
- دفن مکرر و نفخ شکم مظهر سندرم سوء هاضمه است که به دلیل کمبود آنزیم ایجاد می شود.
- حالت تهوع و استفراغ می تواند منشأ اصلی یا محیطی داشته باشد. نوع مرکزی ممکن است جلوه ای از اثرات آنزیم های کبدی و رنگدانه ها بر مغز باشد. این نوع استفراغ و حالت تهوع با سرعت زیاد و غیرقابل توصیف مشخص می شود. نوع محیطی با اختلالات گوارشی موضعی همراه است ، معمولاً یک حمله خفیف از استفراغ و حالت تهوع.
- مدفوع شروع حرکات فیزیولوژیکی روده در بیمار مبتلا به هپاتومگالی می تواند بسیار متنوع باشد. از جمله اسهال ، یبوست ، تغییر رنگ ، قوام.
- تنفس ویژه کبدی با اختلال در استفاده از سموم همراه است.
علاوه بر این ، وضعیت عمومی بیمار مختل است. بیماران از خواب آلودگی ، احساس مداوم کار بیش از حد ، اختلال در حافظه و توجه آزاریده می شوند.
سندرمهای خاص هپاتومگالی
 علائمی وجود دارد که برای بیماری کبدی بسیار خاص است.
علائمی وجود دارد که برای بیماری کبدی بسیار خاص است.
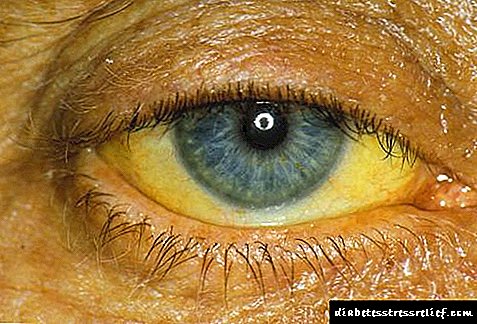
رنگ یخی ای از پوست و غشاهای مخاطی قابل مشاهده است. به عبارت دیگر ، یک سایه یخی. این علائم با یک رنگدانه بیلی روبین زیاد در خون همراه است. رنگ پراکنده ایکتیک ممکن است آنسفالوپاتی قریب الوقوع را نشان دهد.
سندرم کلستاز ، که از نظر بالینی با خارش شدید پوست بدون ظهور عناصر خاص بثورات بروز می کند. سرو مسمومیت عمومی در این حالت با تب ، تغییر در پارامترهای آزمایشگاهی ، نقض شرایط عمومی بیان می شود.
سندرم بواسیر زمانی اتفاق می افتد که تغییری در ترکیب پروتئین سیستم انعقادی رخ دهد. سندرم اختلال متابولیک. سندرم سیتولیز ، که تعیین بالینی دشوار است ، اما با استفاده از روشهای تحقیق آزمایشگاهی به خوبی تشخیص داده می شود. بدون وجود آزمایشات آزمایشگاهی ، ایجاد سندرم التهاب مزانشیمی دشوار است.
تمام این سندرم ها باید آزمایشگاهی و ابزاری تأیید شوند.
روشهای تشخیص بیماری
 این بیماری می تواند در یک بیمار به مدت یک سال ایجاد شود ، اما با کمترین سوء ظن باید یک لیست کامل از مطالعات انجام شود.
این بیماری می تواند در یک بیمار به مدت یک سال ایجاد شود ، اما با کمترین سوء ظن باید یک لیست کامل از مطالعات انجام شود.
برای تشخیص صحیح ، از روشهای مختلف آزمایش ابزاری و آزمایشگاهی استفاده می شود.
فقط پس از دریافت همه نتایج تحقیق ، می توانید به درستی تشخیص دهید.
آزمایش های ابزار دقیق و آزمایشگاهی زیر الزامی است:
- سونوگرافی یک روش تحقیقاتی با ارزش تشخیصی است که با کمک آن می توانید ساختار ، اندازه اندام ، ارزیابی نئوپلاسم ها و همچنین جریان خون را ارزیابی کنید ،
- تصویربرداری با رزونانس محاسبه شده و مغناطیسی به تشخیص دقیق و تأیید تشخیص کمک می کند ، به شما امکان می دهد کوچکترین متاستازها را در فرآیند انکولوژیک شناسایی کنید ،
- رادیوگرافی از حفره شکمی و حفره قفسه سینه ، این نوع تشخیص به دلیل محتوای و دسترسی به اطلاعات ، استاندارد است.
- آزمایش خون عمومی به شما این امکان را می دهد که به تغییرات در ترکیب سلول سلولی خون توجه کنید ، به ویژه ، باید تعداد پلاکت ها را ارزیابی کنید ،
- تجزیه و تحلیل خون بیوشیمیایی استاندارد "طلا" برای تشخیص آسیب شناسی های کبد و لوزالمعده است ، با استفاده از آن می توانید سطح بیلی روبین ، قلی فسفاتاز ، پروتئین کل ، آنزیم های کبدی (ALT ، AST) ، اوره ، گلوکز را ارزیابی کنید ، هر یک از این شاخص ها به پزشک اجازه می دهد تا یک نظریه تشخیصی را تشخیص دهد. واحد از دیگری ،
- تست های سرولوژیکی ویروس های هپاتیت و سایر ویروس های کبدی ،
- تست فیبروز و فعالیت فرآیند نکروز ،
- انعقاد خون
علاوه بر این ، مواد برای بیوپسی کبد گرفته شده است - آموزنده ترین ، اما کاملا تهاجمی ترین روش تشخیصی. تحت کنترل سونوگرافی ، بخشی از بافت اندام از بیمار گرفته شده و برای آزمایش به آزمایشگاه آسیب شناسی ارسال می شود.
بیماری های پانکراس و روش های درمانی
 از آنجا که کبد و لوزالمعده در کار خود با یکدیگر ترکیب شده اند ، آسیب شناسی یک اندام می تواند منجر به بیماری های ارگان دوم شود.
از آنجا که کبد و لوزالمعده در کار خود با یکدیگر ترکیب شده اند ، آسیب شناسی یک اندام می تواند منجر به بیماری های ارگان دوم شود.
غالباً ، پانکراتیت حاد منجر به هپاتومگالی می شود.
این امر به دلیل فعالیت اتولیتیک زیاد یا ایجاد اشکال شدید دیابت در هر دو نوع است.
- فرآیند عفونی.
- بیماریهای ارثی ، از جمله فیبروز کیستیک.
- بیماریهای مزمن
علاوه بر این ، ممکن است تخریب بافتهای چربی ایجاد شود. مدیریت بیماران مبتلا به هپاتومگالی و تغییرات پراکندگی یک فرآیند پر دردسر است و نیاز به یک تشخیص بالینی دقیق دارد. الگوریتم درمانی به علت روند آن بستگی دارد. درمان باید به صورت بیماری زا و اتیولوژیکی اثبات شود.
اول از همه ، رژیم غذایی برای هپاتومگالی کبد و لوزالمعده ایجاد می شود. این امر طبیعت ویژه تغذیه بیماران را به استثنای کامل برانگیختن و خراب شدن محصولات فراهم می کند. جدول رژیم غذایی توسط پزشک معالج بیمار تنظیم می شود. پزشک خصوصیات بیمار را در نظر گرفته و مشخص می کند که در موارد خاص کدام محصولات برای کبد و لوزالمعده مفید هستند.
بسته به علت روند ، رویدادهای ویژه تجویز می شود:
- با آسیب شناسی ویروسی ، درمان ضد ویروسی کافی با داروهای مدرن تجویز می شود ،
- در مورد لیتیازیس (سنگ) کیسه صفرا ، یا به درمان محافظه کارانه یا از بین بردن مجدد متوسل می شود ،
- اگر پیدایش بیماری با آسیب شناسی سیستم قلبی عروقی همراه باشد ، ابتدا کارکردهای آن اصلاح می شود ، سپس موضوع درمان بیشتر حل می شود.
یعنی همیشه توجه به پیدایش بیماری دارند. تشخيص به موقع و شروع به موقع درمان بسيار مهم است ، اين امر شانس بقا را به ميزان قابل توجهي افزايش مي دهد و فرصت براي يك زندگي با كيفيت را افزايش مي دهد.
تغییرات انتشار لوزالمعده در این مقاله در ویدیو نشان داده شده است.
چه بیماری هایی می توانند نشان دهند
با هپاتومگالی افزایش کبد قابل درک است. تغییرات پراکندگی وقتی پدیده بافتهای کل اندام تحت تأثیر قرار می گیرد ، پدیده نامیده می شود.
هپاتومگالی و تغییرات پراکنده در کبد مشخصه بیماری ها و مشکلات زیر است:
- تجمع مواد سمی در بافت های کبد و لوزالمعده است. دلیل آن سیگار کشیدن ، درمان طولانی مدت با مواد مخدر ، نوشیدن الکل است. اگر آسیب شناسی در مراحل اولیه تشخیص داده شود ، تغییرات برگشت پذیر هستند و موقتی هستند.
- علل پاتولوژی انتشار کبد فرآیندهای التهابی مؤثر بر خود ارگان ، بیماریهای لوزالمعده و مجاری صفراوی است. اینها شامل سیروز ، کولانژیت ، پانکراتیت ، فیبروز کیستیک ، دیابت قندی ، کوله سیستیت است.
- غالبا وجود انگل هایی که در پارانشیم اندام ها جمع می شوند منجر به کبد می شود. آنها از طریق روده وارد بافت کبد از روده ها می شوند.
- در صورت وجود آسیب شناسی مزمن قلبی ، اندازه کبد افزایش می یابد که منجر به انسداد رگهای کبدی ، پریکاردیت ، سرطان سیستم لنفاوی ، همانژیوم می شود.
- مشکلات خود ایمنی مانند لوپوس اریتماتوز.
- عفونت های ویروسی روده ، HIV.
- تومور بدخیم از هر اندامی که در آن متاستازها به کبد یا سرطان خود کبد گسترش می یابد.
- تغییرات وابسته به سن در بیماران بالای 50 سال.
- رشد لایه چربی کبد با استئاتوپاتوز.
در كودكان كوچك ، هپاتومگالی به دلایل فیزیولوژیکی رخ می دهد. بزرگ شدن کبدی با خونریزی همراه است - در حالی که کودک در حال رشد است افزایش می یابد. معمولاً تا سن 7 سالگی ، اندازه اعضای بدن به حالت عادی برمی گردد.
علائم اضطراب همزمان
یکی از ویژگی های تغییرات پراکنده در پارانشیم کبد علائمی در نظر گرفته می شود که نیازی به تشخیص سخت افزار ندارد و در معاینه اولیه بیمار تشخیص داده می شود.
بیماران از علائم زیر شکایت می کنند:
- احساس سنگینی در ناحیه hypochondrium راست ، اپی گاستریوم.
- وقتی روی این قسمت کلیک می کنید ، درد ظاهر می شود که هنگام تغییر موقعیت شدت می یابد.
- شکم ، افزایش نفخ مشخصه است.
- پوست زرد می شود.
- حالت تهوع وجود دارد.
فرد به راحتی خسته ، پریشان است. در بعضی مواقع با هپاتومگالی ، فرسودگی عاطفی و جسمی مشاهده می شود.
یک بیماری خاص ، که در نتیجه هپاتومگالی ایجاد می شود ، با علائم خاص قابل قضاوت است:
- التهاب بافت کبد (هپاتیت) اغلب با خارش همراه است که مشخصه یرقان انسدادی است.
- در مورد هپاتیت ، درد در کبد با لمس افزایش می یابد.
- با سیروز ، با جایگزینی پارانشیم کبد با بافت همبند ، درد مداوم در هیپوکندریوم راست تحریک می شود. در این حالت ، پوست خاکی می شود. اغلب خونریزی طولانی مدت (بینی ، روده) وجود دارد.
- اگر علت کبدی بیماری قلبی عروقی باشد ، اندازه کلیه ها ، طحال و لوزالمعده به طور همزمان با کبد افزایش می یابد.
- هموکروماتوز (تجمع بیش از حد آهن در بدن) با خونریزی همراه است.
با این حال ، برای تشخیص نهایی تظاهرات خارجی کافی نیست. برای روشن شدن دلایل کبدی ، معاینه با استفاده از روشهای نوین انجام می شود.
تشخیص اضافی
علائم هپاتومگالی و تغییرات پراکنده در کبد با چنین مطالعاتی تأیید می شود:
- معاینه اندام های شکمی با استفاده از سونوگرافی. سونوگرافی ساختار اندام را بررسی می کند. این روش همچنین برای تعیین اندازه غده ضروری است. با آسیب شناسی ، بومی سازی مناطق آسیب دیده قابل مشاهده است.
- آزمایش ادرار و خون برای مشخص کردن خصوصیات ترکیب بیوشیمیایی مایعات.
برای تأیید تشخیص ، تصویربرداری از رزونانس کامپیوتری یا مغناطیسی ، رادیوگرافی توصیه می شود. در صورت وجود مشکوک به انکولوژی ، بیوپسی با مطالعه بیشتر بخش در آزمایشگاه انجام می شود.
در درمان هپاتومگالی ، یک رویکرد یکپارچه انجام می شود.برنامه درمانی شامل اقداماتی است که به از بین بردن آسیب شناسی شناسایی شده ، ترمیم کبدی ، بهبود عملکرد کبد و کاهش اثرات منفی بر لوزالمعده کمک می کند.
در صورت تنظیم رژیم غذایی ، هپاتومگالی متوسط با تغییرات پراکنده در کبد به خودی خود منتقل می شود. از فهرست خارج شوید:
- غذاهای چرب
- فست فود و غذاهای راحت ،
- ترشی ، ماریناد و گوشت دودی ،
- نوشیدنی های الکلی یا گازدار ،
- شیر بدون چربی و مشتقات آن ،
- گوشت غنی یا آبگوشت ماهی ،
- دسرهای خامه ای ، شکلات ، پخت ،
- زرده تخم مرغ
- سیر ، ترشک و پیاز ،
- چای قوی و قهوه طبیعی ،
- حبوبات
غذا خوردن با هپاتومگالی شامل خوردن غذا طبق اصل کسری 5-6 بار در روز است. در عین حال ، اندازه آن نباید از 200 گرم تجاوز کند ، اگر لوزالمعده در روند التهابی گنجانده شود ، بهتر است غذاهای گرم پوره خورده شود.
داروها
بزرگ شدن پراکنده کبد نیاز به درمان دارویی دارد. بدون دانستن علت پاتولوژی ، لیستی از داروهای مؤثر غیرممکن است. اما برای بهبود وضعیت کبد ، مصرف آنزیم های گوارشی مصنوعی ، که کمبود طبیعی و همچنین کبد محافظت کننده ها را تشکیل می دهند ، نشان داده شده است.
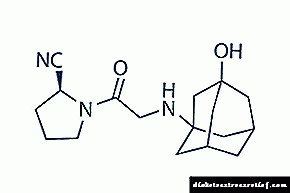
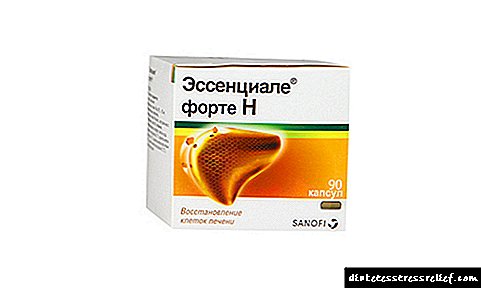
Essentiale ، Galsten ، Liv 52 ، Ornithine ، Ursodeoxycholic acid بسته به وضعیت بیمار و علت کبدی تجویز می شود.
داروهای مردمی
در درمان پیچیده ای برای هپاتومگالی ، از دستور العمل های عامیانه نیز استفاده می شود:
- مریم گلی و مریم گلی ، قاصدک ، کاسنی و ریشه گل صد تومانی در مقادیر مساوی با هم مخلوط می شوند. 3 قاشق غذاخوری را اندازه بگیرید ، در یک ظرف بریزید و 500 میلی لیتر آب بریزید. به مدت 30 دقیقه بجوشانید و روی حرارت کم بجوشد. نیم ساعت بایستید و در طول روز قسمتهای کوچکی مصرف کنید.
- هر روز آنها نیم کیلو گرم کدو تنبل خام را می خورند. اگر طعم سبزیجات ناخوشایند است ، آن را با آب تازه جایگزین کنید.
- صبح ها روی معده خالی ، توت فرنگی یا آب زغال اخته مفید است.
- هر روز 1/2 فنجان کلم آب نمک و آب طبیعی آن را از گوجه فرنگی محلی می نوشند.
- 50 گرم عسل را در 500 میلی لیتر آب سیب هم بزنید. 5 بار در روز به مدت 1/2 فنجان میل کنید.
با هپاتومگالی ، داروهای مردمی با در نظر گرفتن بیماری زمینه ای و همچنین یک واکنش فردی به مؤلفه های داروهای خانگی با کمک پزشک انتخاب می شوند.
عوارض و عواقب آن
غفلت از علائم و عدم درمان هپاتومگالی منجر به تعدادی از شرایط خطرناک می شود:
- نارسایی کبد. هپاتوسیت ها آسیب دیده اند و این باعث می شود اندام عملکرد ضعیفی نداشته باشد. پیشرفت شکست علت مرگ است.
- خونریزی به دلیل کاهش عملکرد کبد ، فشار در ورید پورتال افزایش می یابد ، که باعث خونریزی داخلی می شود.
- شیوع عفونت به مناطق دیگر. اگر آسیب شناسی توسط یک فرآیند عفونی تحریک شود ، پاتوژن با جریان خون می تواند به اندام های دیگر نفوذ کند.
به منظور جلوگیری از عوارض و رساندن اندازه کبد به حالت طبیعی ، لازم است که بیماری زمینه ای را به موقع درمان کنید. بنابراین ، در اولین علائم هپاتومگالی ، باید یک تشخیص کیفی انجام دهید.
علائم همزمان
علائمشناسی تغییرات پراکنده تا حد زیادی به علت این اختلال بستگی دارد.
در مرحله اولیه (با کبدی متوسط) ، افزایش اندازه در اندامها بدون علامت است. با افزایش قابل توجه در اندازه ، بیمار می تواند احساس کند.
- زردی پوست ،
- درد تپش قلب
- احساس ناخوشایندی در سمت راست ،
- راش
- حالت تهوع
- سوزش سر دل
تشخیص جلوه های تغییرات پراکنده بسیار مهم است. اغلب عدم وجود علائم منجر به تاخیر در مراحل پزشکی و عوارض بیماری می شود.
چه بیماری هایی می توانند نشان دهند
طبق اقدامات پزشکی در کبد ، تغییرات پراکندگی در تعدادی از بیماری ها مشاهده می شود:
- نارسایی مزمن قلبی:
- سیروز:
- مسمومیت شدید:
- هپاتیت:
- گلیکوژنوز:
- هموکروماتوز.
در لوزالمعده ، تغییرات پراکندگی در بیماری ها تشخیص داده می شود:
- لیپوماتیک:
- پانکراتیت مزمن یا حاد:
- فیبروز
- دیابت قندی.
درمان هپاتومگالی مبتنی بر درمان بیماری است که علت اصلی ایجاد تغییرات انتشار در لوزالمعده و کبد بود.
در معالجه بیماری های کبدی ، داروهای زیر بیشتر استفاده می شود:
- محافظت کنندگان کبد - به معنای کاهش لایه چربی و ترمیم کبدی های آسیب دیده کبد ،
- دیورتیک ها - دیورتیک هایی که می توانند میزان مایعات را در اندامها و بافتهای بدن کاهش دهند:
 ضروری به شما امکان می دهد عملکرد غشاها ، سلولهای کبدی تنفس داخل سلولی ، توانایی سم زدایی را بهبود ببخشید. آن را در 2 کپسول 3 بار در روز با وعده های غذایی میل کنید.
ضروری به شما امکان می دهد عملکرد غشاها ، سلولهای کبدی تنفس داخل سلولی ، توانایی سم زدایی را بهبود ببخشید. آن را در 2 کپسول 3 بار در روز با وعده های غذایی میل کنید.
هپترال - سم زدایی ، بازسازی سلولهای کبدی را تحریک می کند ، خاصیت آنتی اکسیدانی دارد. دوز آن در روز 800 - 1600 میلی گرم است.
گپا مرز سم زدایی موثرتر اجازه می دهد 1 بسته از دارو در یک لیوان مایع حل می شود ، به صورت خوراکی بعد از غذا 2-3 بار در روز مصرف می شود.
برای کاهش بار لوزالمعده ، مصرف آنزیم های گوارشی مصنوعی مجاز است.
در بعضی موارد ، بسته به بیماری زمینه ای - ریشه اصلی تغییرات انتشار در اندام ها ، از داروهای گروه های زیر استفاده می شود:
- آنتی بیوتیک ،
- ضد اسپاسم ،
- مسکن ها
- آنتی بیوتیک ها
درمان جراحی در صورت عدم اثربخشی اقدامات درمانی یا در شدیدترین موارد تجویز می شود:
- فشارخون پورتال ،
- کیست
- تومورها
- متاستاز
پيچيده ترين عملكردها شامل پيوند كبد است.
هپاتومگالی در کودکان
تغییرات پراکنده در کبد یا لوزالمعده در کودکان بسیار نادر است.
تغییرات کشف شده و بزرگ شدن کبد با این واقعیت همراه است که در کودکان این ارگان عملکرد خون ریزی را انجام می دهد. این شرایط نیازی به درمان ندارد و به طور معمول با گذشت سن 7 سال از بین می رود.
فرآیندهای نامطلوب در مواردی نیز مشاهده می شود:
هپاتومگالی چیست ، تغییرات پراکنده در پارانشیم کبد و لوزالمعده چیست؟
در یک فرد سالم ، اندام های داخلی ساختار همگن دارند ، ترکیب سلولی تغییر نمی کند ، هیچ ساختار بدخیمی وجود ندارد. اندازه و شکل در حد طبیعی است. تحت تأثیر عوامل آسیب رسان ، تخلفات رخ می دهد:
- کبدی - افزایش اندازه کبد ،
- طحال - افزایش در اندازه طحال ،
- hepatosplenomegaly - افزایش همزمان اندازه طحال و کبد ،
- آسیب شناسی منتشر لوزالمعده و کبد - نقض ساختار پارانشیم اندام.
هپاتوسپلنومگالی توسط مطالعات ابزاری تشخیص داده می شود. یکی از آنها اسکن سونوگرافی است. این روش اندازه ، شکل و ساختار اندام ها را ارزیابی می کند.
دلایل چنین تغییراتی در اندامها
علل هپاتوسپلنومگالی با تغییرات گسترده در لوزالمعده و کبد:
- اعتیاد به الکل
- استفاده طولانی مدت از داروها بدون تعیین پزشک معالج (داروی اشتباه ، دوز) ،
- خطاها در تغذیه ناشی از کاهش در جذب مواد مفید ، ویتامین ها ، عناصر کمیاب ، مواد معدنی ،
- مصرف ناکافی غذا ، روزه گرفتن ،
- پرخوری ، چاقی ،
- بیماری های قلبی عروقی ، که در آن جریان خون در اندام های داخلی و بافت ها مختل می شود (هیپوکسی شکل می گیرد - گرسنگی اکسیژن) ،
- تشکیل بافت چربی در داخل پارانشیم ، که عملکرد آن را کاهش می دهد ،
- بیماریهای التهابی کبد طبیعت عفونی یا ویروسی ،
- کاهش گردش خون در پارانشیم ناشی از فشرده سازی رگ های آن ، تشکیل لخته خون ، عارضه فشار خون بالا پورتال ،
- بیماریهای ارثی ، که در نتیجه پارانشیم آسیب دیده ،
- گسترش متاستازها از نئوپلاسم های بدخیم در پارانشیم - سایپرز ، باشگاه دانش
اگر عملکرد ، ساختار ، اندازه لوزالمعده مختل شده باشد ، پزشک دلایل زیر را پیشنهاد می کند:
- التهاب طولانی مدت
- کاهش عملکرد در دوران پیری ،
- عوارض دیابت ، که باعث تخریب چربی لوزالمعده ،
- ناهنجاری های مادرزادی ارگان ها ناشی از یک عامل ارثی یا بیماری است که از مادر به جنین منتقل می شود.
بیماریهای منتشر ساختار بدن را مختل می کنند. این عملکرد را کاهش می دهد ، به تدریج عوارض ایجاد می شوند.
چگونه می توان آسیب شناسی را تعیین کرد؟
پس از تماس با درمانگر ، تشخیص شروع می شود. از چندین مرحله تشکیل شده است.
- تاریخ سازی
این داده های بدست آمده از سخنان بیمار یا نزدیکان وی است. براساس اطلاعات دریافتی ، یک معاینه تجویز می شود. - بازرسی
درمانگر ساختار پوست ، غشاهای مخاطی را ارزیابی می کند. خاصیت ارتجاعی ، رنگ آنها را نشان می دهد. پزشک حفره دهان را معاینه می کند. با بیماری های حفره شکمی ، یک زبان پوشیده شده ، پلاک روی دندان ظاهر می شود. لمس (لمس) و کوبه (ضربه زدن) انجام می شود. - تست های آزمایشگاهی.
آنها یک آزمایش کلینیکی کلی از خون و ادرار ، بیوشیمی خون ، یک کوپروگرام انجام می دهند. افزایش گلبولهای سفید و ESR نشانگر یک روند التهابی است. با آسیب شناسی کبد ، بیلی روبین ، آنزیم های کبدی افزایش می یابد. در صورت اختلال در متابولیسم بیلی روبین ، در این برنامه ، تغییر رنگ مدفوع را نشان می دهد. تجزیه و تحلیل برای نشانگرهای هپاتیت انجام می شود. - بیوپسی با تاریخچه.
یک تکه کوچک از پارچه برداشته می شود. تحت میکروسکوپ بررسی می شود ، وضعیت سلول ها ارزیابی می شود.
به محض دریافت داده ها ، پزشک تشخیص قابل اعتماد می کند ، علت کبدی پلنومگالی را تعیین می کند. فقط در این صورت درمان شروع می شود.
روش سونوگرافی ساختار و مورفولوژی اندام های شکمی را ارزیابی می کند. پزشک هر یک از آنها را اندازه گیری می کند ، هپاتوسپلنومگالی را تغییر می دهد ، تغییر در ساختار مورفولوژیکی لوزالمعده است.
در صورت گسترده بودن تغییرات پراکنده قابل مشاهده هستند. اطلاعات ترکیب سلول مفصلی توسط بیوپسی تعیین می شود.
در سی تی اسکن از حفره شکمی ، اندامها به صورت لایه لایه قابل مشاهده هستند. پزشک تعیین کننده هپاتوسپلنومگالی ، اختلالات بافت عصبی ، عروق خونی ، تشکیل تومورهای بدخیم و خوش خیم ، دژنراسیون چربی است. در صورتی که آزمایشهای سونوگرافی و آزمایشگاهی تشخیص را تایید نکرده باشند ، این روش تجویز می شود.
در مراحل اولیه علائم بالینی تغییرات پراکنده در کبد ، طحال و لوزالمعده نخواهد بود. این برای بیمار خطرناک است ، زیرا او در مراحل بعدی با بروز عوارض به پزشک مراجعه می کند.
با تشدید بیماری ، علائم بالینی مشخصه شروع می شود:
- اختلالات سوء هاضمه (تهوع ، استفراغ ، یبوست ، اسهال) ،
- ضعف (ضعف ، بی حالی ، خستگی ، خواب آلودگی) ،
- درد شکم در زیر دنده های راست ،
- بزرگ شدن اندام (هپاتوسپلنومگالی) قابل مشاهده برای بیمار ،
- زردی پوست و اسکلرا که با نقض متابولیسم بیلی روبین ایجاد می شود ،
- افزایش دوره ای دمای بدن ،
- کاهش وزن تا فرسودگی ،
- غش
- اگر بیمار التهاب گسترده لوزالمعده داشته باشد ، درد کمربند ظاهر می شود ،
- پوشش زبان ، ظهور طعم تلخ در دهان ،
- در مردان ، غدد پستانی بزرگ می شود ، بیضه ها کاهش می یابد ،
- در زنان چرخه قاعدگی گمراه می شود.
هنگامی که علائم بیماری پراکندگی ظاهر می شود ، هپاتوسپلنومگالی توسط پزشک مشورت می شود. اگر درمان نشود ، عوارض ایجاد می شود ، بیمار می میرد.
درمان و پیشگیری
درمان به علت ایجاد بیماری بستگی دارد.
- رژیم غذایی غذاهای تند ، سرخ شده ، شور ، دودی ، دودی ، از رژیم غذایی مستثنی هستند.
- امتناع از الکل.
- برداشت داروهایی که باعث هپاتوسپلنومگالی شده اند.
- درمان ضد ویروسی برای تشخیص هپاتیت ویروسی.
- محافظ کبد محافظت از سلولهای پارانشیم در برابر عوامل آسیب رسان.
- آماده سازی مبتنی بر فسفولیپید. آنها در ساختار سلولهای کبدی تعبیه شده و سلولها را احیا می کنند.
- مولتی ویتامین ها هیپوویتامینوز ، فرسودگی را از بین ببرید. به صورت قرص یا قطره چکان استفاده کنید.
- داروهای ضد التهابی که تورم و پاسخ ایمنی را کاهش می دهد.
- آنزیم ها بار لوزالمعده را کاهش می دهند.
- مسکن ها بیش از 7 روز بنوشید.
برای جلوگیری از ایجاد بیماریهای منتشر در حفره شکم ، قوانین زیر را رعایت می کند:
- معاینات سالانه توسط پزشکان ، آزمایش های آزمایشگاهی ،
- کاهش یا ترک کامل الکل ،
- جلوگیری از ورود ویروس ها و عفونت های مقاربتی ،
- تغذیه مناسب حاوی مواد مغذی ، ویتامین ها ، مواد معدنی ، مواد معدنی ،
- درمان بیماریهای سیستمیک.
تغییرات پراکنده در کبد ، طحال و لوزالمعده برای بیمار خطرناک است. اگر یک علامت پاتولوژیک رخ داد ، علت پاتولوژی را تشخیص و درمان کنید.
دلایل توسعه تغییر تفاوت
 در مورد علائم بیمار از تغییرات پراکنده در کبد ، پزشکان فرایندهای تخریبی در سلولهای کبدی را که بعداً توسط بافت همبند غیر کاربردی جایگزین می شوند ، تشخیص می دهند. چنین بافت همبستگی تمایل به رشد دارد.
در مورد علائم بیمار از تغییرات پراکنده در کبد ، پزشکان فرایندهای تخریبی در سلولهای کبدی را که بعداً توسط بافت همبند غیر کاربردی جایگزین می شوند ، تشخیص می دهند. چنین بافت همبستگی تمایل به رشد دارد.
علل اصلی این سندرم
دلایل اصلی ایجاد تغییرات پراکنده در کبد شامل عوامل محیطی است که بر بدن انسان تأثیر منفی می گذارد ، یعنی:
- مواد سمی یا سموم موجود در محیط
- اجزای مضر دارویی موجود در برخی داروها
- مواد مضر وارد بدن بیمار به دلیل استعمال سیگار و مصرف زیاد مشروبات الکلی.
بیماری هایی که تغییرات پراکنده در کبد ایجاد می کنند
 بیماریهایی که می توانند تغییرات جزئی جزئی در کبد ایجاد کنند شامل موارد زیر است:
بیماریهایی که می توانند تغییرات جزئی جزئی در کبد ایجاد کنند شامل موارد زیر است:
- بیماری های کبدی مانند سیروز، هپاتیت ، کولانژیت و دیگران ، همراه با فرآیندهای التهابی ،
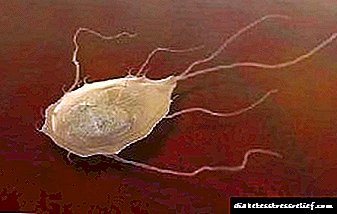
- بیماری های مرتبط با حضور در بدن بیمار انگل یا کرممانند ژيارديازيس و opisthorchiasis.
- بیماری های اندام های مجاور که می توانند منجر به بزرگ شدن سلولهای بافتی کبد و لوزالمعده شوند
به بیماریهای ارگانهای دیگر که ممکن است تحریک شکل گیری تغییرات پراکنده شامل موارد زیر است:
- روده و سایر بیماریهای عفونی جدی مانند یرسینوز ، مالاریا ، مونونوکلئوز,
- عفونت HIV
- بیماریهای مربوط به خود ایمنیمانند لوپوس اریتماتوز ،
- ضایعات خوش خیم در اندام های آسیب دیده تومورها، به عنوان مثال ، همانژیوم و آدنوم ،
- همراه با تشکیل تومورهای بدخیم و متاستاز در اندامهای مبتلا ،
- وجود انسداد مجاری برای رگهای صفراوی و کبدی ،
- بیماری مانند لوسمی
- با تجمع در کبد مقدار غیر طبیعی پروتئین به نام آمیلوئیدوز ،
- ایجاد انحطاط چربی در بیمار.
در این حالت ، افراد مبتلا به مداح شامل بیماران در رده سنی بالاتر (بیش از 50 سال) می شوند.
علل سرگرمی های پانکراس پراکنده
کارشناسان عوامل بیماری زای احتمالی را برای ایجاد سرگرمی های لوزالمعده منتشر در بین بیماری های مرتبط با بیماری غدد درون ریز ، التهابی یا متابولیک شناسایی می کنند عملکردییعنی:
- اختلالات ناشی از ایجاد پانکراس ،
- عواقب دیابت
- تظاهرات فیبروز کیستیک
پزشکان همچنین غالباً با وجود تنگی خون در نواحی درگیر ، به این نقض عملکرد خود اندام ها (کبد ، مجاری صفراوی) نسبت می دهند.
علائم موجود در توسعه هپاتومگاليا
 علائم همزمان هپاتومگالی ، پژواک تغییرات پراکنده در کبد ، عمدتاً با نزول از عوامل ایجاد کننده سندرم مشخص می شود.
علائم همزمان هپاتومگالی ، پژواک تغییرات پراکنده در کبد ، عمدتاً با نزول از عوامل ایجاد کننده سندرم مشخص می شود.
هنگام مطالعه مرحله اولیه بیماری (افزایش پراش متوسط) ، علائم تغییرات انتشار در پارانشیم کبد را می توان عمدتا با عدم وجود علائم سیستمیک مربوطه مشخص کرد. اگرچه ، با ایجاد افزایش در اندام در اندازه به صورت تلفظی ، بیمار علائم خاصی دارد.
علائم بزرگ شدن کبد یا لوزالمعده شامل موارد زیر است:
- تظاهرات زردی پوست ، دردی که هنگام لمس اعضای بدن دیده می شود ،
- ناراحتی در کبد ،
- ممکن است بثورات رخ دهد
- بیماران اغلب از سوزش سر دل و / یا حالت تهوع رنج می برند ،
مانند هر بیماری دیگر از ارگانهای مهم مانند کبد و لوزالمعده ، افزایش آنها مهم برای تشخیص در اسرع وقتبرای تجویز درمانی به موقع مؤثرتر. اگرچه تعیین علائم پارانشیم بسیار دشوار است ، زیرا علائم در مراحل اولیه افزایش کاملاً ناچیز است. علاوه بر این ، با شناسایی به موقع بیماری ، درمان تغییرات انتشار در کبد مؤثرتر و سریعتر خواهد بود.
عواقب پارانشیم تغییر می کند
 پزشکان با یک نگاه موافق هستند که حتی تغییر متوسط در ساختار پارانشیم می تواند نشان دهنده پیشرفت چنین بیماری های خطرناک کبدی باشد:
پزشکان با یک نگاه موافق هستند که حتی تغییر متوسط در ساختار پارانشیم می تواند نشان دهنده پیشرفت چنین بیماری های خطرناک کبدی باشد:
- عواقب نارسایی مزمن قلب ،
- مراحل اولیه سیروز ،
- عواقب مسمومیت شدید ،
- توسعه هپاتیت ، گلیکوژنوز ، هموکروماتوز.
اگر تغییراتی در ساختار پارانشیم لوزالمعده در نظر بگیریم ، می توان به بیماریهای زیر اشاره کرد:
- تظاهرات لیپوماتیک:
- توسعه پانکراتیت مزمن یا حاد ،
- تظاهرات فیبروز ،
- دیابت قندی.
استفاده از داروها برای درمان هپاتومگالی
 داروهایی برای درمان تغییرات در ساختار بافت ها
داروهایی برای درمان تغییرات در ساختار بافت ها
درمان کلاسیک در درمان تغییرات پراکنده در ساختار کبد ، شامل استفاده از داروهای زیر است که توسط پزشک معالج تجویز می شود:
- داروهای محافظت کننده کبدی ، دریافت آن باعث کاهش لایه چربی و ترمیم سلولهای کبدی اصلاح شده از اندامهای درگیر شده ،
- به معنای ادرارآورها - مربوط به دیورتیک ها ، استفاده از آنها باعث کاهش موثر مایعات در اندام ها و بافت ها می شود.
- علاوه بر داروهای فوق برای درمان هپاتومگالی ، متخصصان معالجه اغلب آنزیم های گوارشی مصنوعی را به آنها نسبت می دهند ، که مصرف آنها باعث کاهش بار روی اندام های آسیب دیده می شود.
داروهایی با هدف از بین بردن علائم بیماری که باعث تحریک کبدی می شود
برای اطلاعات بیشتر درمان مؤثرپزشکان استفاده از داروهایی را برای از بین بردن بیماری که باعث ایجاد هپاتومگالی شده است ، توصیه می کنند. این داروها شامل موارد زیر است:
- داروهای آنتی بیوتیک
- ضد اسپاسم ،
- مسکن ها
- آنتی بیوتیک ها
با کمترین اثربخشی درمان با استفاده از روشهای محافظه کارانه درمانی ، پزشک معالج ممکن است روشهای مداخله جراحی را تجویز کند:
- فشارخون پورتال ،
- برداشتن کیست یا جداسازی تومورها ،
- از بین بردن متاستازها.
در اشکال شدید بیماری می توان پیوند کبد را انجام داد.