سخنرانی شماره 22
خوانندگان ما با موفقیت از Leviron Duo برای درمان کبد استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
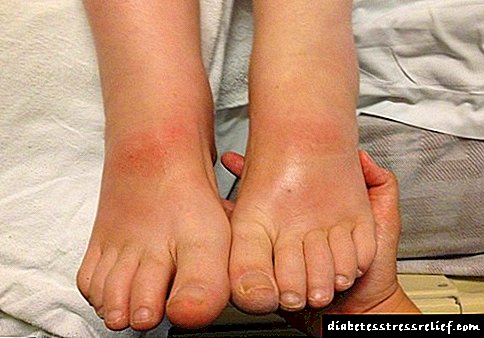
بیشتر افرادی که به هپاتومگالی مبتلا شده اند ، نمی دانند این چیست. این یک آسیب شناسی جدی ارگانها نیست ، بلکه فقط یک تخلف کوچک است که نشانگر وجود سایر مشکلات در بدن است. این شامل افزایش کبد است.
چرا هپاتومگالی رخ می دهد؟
کبد نقش مهمی در بدن انسان دارد. باعث تجزیه محصولات متابولیک به اجزای سازنده می شود که از طریق ادرار و مدفوع دفع می شوند. این بدن می تواند مواد سمی را خنثی کرده و از بین ببرد. با نقض فعالیت خود ، هپاتومگالی ایجاد می شود. کارشناسان آن را سندرم می نامند و نشانگر وجود مشکلات در بدن است.

هرگونه تغییر در پارامترهای کبد ، مشکلات موجود در آن را نشان می دهد ، که میزان ماهیت آنها را تعیین می کند.
چنین تخلفی می تواند با بیماری های قلبی ، سیروز و آنکولوژی ایجاد شود. کبد با این بیماری ها رشد می کند. باکتریها در سلولهای اندام ظاهر می شوند که به افزایش سهم آن کمک می کند.
برای تعیین هپاتومگالی ، لازم است که یک سری معاینات انجام شود تا دلایل پیشرفت آن مشخص شود. اینها ممکن است شامل انحرافات زیر باشد:
 بیماریهای عفونی
بیماریهای عفونی- هپاتیت
- دژنراسیون چربی ،
- انکولوژی
- مسمومیت با الکل یا دارو ،
- گلوت کبد با مواد چرب ،
- سوء تغذیه
- ظاهر متاستازها با مایع ،
- انسداد رگ های بدن ،
- آسیب شناسی فرآیندهای متابولیک ،
- نئوپلاسم خوش خیم ،
- سیروز
- تجمع مس.
هپاتومگالی توسط معاینه جسمی با استفاده از لمس به راحتی مشخص می شود. در صورت عدم وجود هرگونه اختلال ، معمولاً کبد قابل لمس نیست. با وجود اندام درگیر ، اثر خارجی با درد درد همراه خواهد بود.
در بیشتر موارد ، این آسیب شناسی در نتیجه ویروس ، روند التهابی و تجمع سموم رخ می دهد.
با سوء استفاده از الکل ، مواد سمی در کبد جمع می شوند که منجر به رشد این اندام و طحال (هپاتوسپلنومگالی) می شود.

با نقض فعالیت قلب ، می توان ایست خون ایجاد کرد. اگر چنین تخلفی بطور سیستماتیک رخ دهد ، نتیجه آن بر کبد تأثیر می گذارد. اما بیشتر اوقات ، هپاتومگالی با انکولوژی توسعه می یابد. بیماری های مشابه بر کبد اثر می گذارد ، اندازه آن را افزایش می دهد و عملکرد آن را تحت تأثیر قرار می دهد.
اختلالات منتشر
هپاتومگالی از نوع پراکندگی در صورتی است که اندازه کبد از بیش از 13 سانتی متر باشد.هر یک از دو لوب این اندام از خون و الیاف عصبی جداگانه ای برخوردار هستند. بافت آنها سلولهایی است که در بسیاری از مویرگهای عصبی نفوذ کرده است. هر لوب دارای مجاری ورید مرکزی و مجاری صفراوی است. در صورت انحراف پراکنده ، هر یک از این عناصر نقص دارند.
 آنها می توانند در اثر عفونت استرپتوکوکی ایجاد شوند. در قسمت سمت راست بیمار احساس سنگینی می کند و در بعضی موارد به تیغه شانه می دهد. در این حالت ، لرز به طور منظم ظاهر می شود. در این حالت ، دارو درمانی بی فایده خواهد بود و مداخله جراحی نیز لازم خواهد بود.
آنها می توانند در اثر عفونت استرپتوکوکی ایجاد شوند. در قسمت سمت راست بیمار احساس سنگینی می کند و در بعضی موارد به تیغه شانه می دهد. در این حالت ، لرز به طور منظم ظاهر می شود. در این حالت ، دارو درمانی بی فایده خواهد بود و مداخله جراحی نیز لازم خواهد بود.
با تغییر در طبیعت پراکنده ناشی از مسمومیت با مشروبات الکلی ، سم یا مواد مضر ، درد در مفاصل ایجاد می شود و پارامترهای طحال افزایش می یابد.
با کبد چرب
در بیمارانی که به هپاتوز چربی مبتلا شده اند ، کبد در نتیجه تغییر سلولهای کبدی به سلولهای چربی افزایش می یابد. اغلب این اتفاق به دلیل تجمع چربی ها در نتیجه سوءاستفاده از غذاهای چرب ، مشروبات الکلی و مواد مخدر رخ می دهد. مواد سمی ، یک بار در کبد ، در سلولهای چربی تخریب می شوند. و اضافه برداشت آنها عامل توسعه کبدی می شود.

چنین تغییراتی در نتیجه می تواند باعث سیروز شود. سلولهای چربی تجمع یافته و در حال رشد ، بافت همبندی را تشکیل می دهند. در اواخر مرحله هپاتوز چربی ، تمام قطعات بافت همبند ظاهر می شوند. اینها کسانی هستند که عامل کبدی می شوند.
چنین آسیب شناسی در دیابت قندی ، اختلال در عملکرد دستگاه گوارش ، مسمومیت ، سوء تغذیه ، سوء استفاده از آنتی بیوتیک ها یا تغییرات مکرر در رژیم ها و الگوهای رژیم غذایی اتفاق می افتد.
در این حالت ، بیمار ممکن است علائم زیر را نشان دهد:
 درد در هیپوکندری راست ،
درد در هیپوکندری راست ،- استفراغ و حالت تهوع
- تغییر رنگ و رنگ پوست ،
- سوء هاضمه
- نقص بینایی.
در آخرین مرحله از بیماری ، علائم برجسته تر از سایر موارد است.
هپاتومگالی به دلایل مختلفی ممکن است ایجاد شود ، اما این همیشه نشانه سایر اختلالات بدن است. علائم آن به علت ظهور بستگی دارد. با یک بیماری مشخص ، علائم این بیماری حتی از خارج ظاهر می شود ، یعنی شکم بسیار بزرگ شده اما در مراحل اولیه ، فقط پزشک می تواند علائم را تشخیص دهد.
 احساس درد در هیپوکندری درست ،
احساس درد در هیپوکندری درست ،- زردی پوست
- بثورات و خارش ،
- بوی بد دهان
- مایع در حفره شکم
- حالت تهوع
- یبوست یا اسهال.
لوب چپ به ندرت افزایش می یابد ، بیشتر از سمت راست. لوب چپ در نزدیکی لوزالمعده قرار دارد ، بنابراین افزایش این قسمت از کبد معمولاً با اختلالات غده همراه است. در این حالت ، بیمار باید معاینه کامل را انجام دهد.
لوب راست کبد بیشتر در معرض هپاتومگالی است. این اتفاق به دلیل بیشترین میزان بار بر روی آن اتفاق می افتد. علاوه بر این ، افزایش این نسبت ممکن است طبیعی باشد ، و نه نتیجه بیماری. در تشخیص ، بیشتر توجه به سمت راست کبد صورت می گیرد ، زیرا مسئولیت بار اصلی و عملکرد آن است.
کودکان و مادران
در کودکی ، هپاتومگالی می تواند در هر سنی رشد کند - از نوزادان تا بزرگسالان. علت اصلی این اختلال سوء تغذیه است. در کودکان 5-7 ساله ، این آسیب شناسی طبیعی است ، بنابراین ، هپاتومگالی متوسط است. در این حالت ، درمان لازم نیست.

اما اگر همراه با افزایش کبد ، کودک دچار حالت تهوع ، استفراغ ، درد ، از دست دادن اشتها و بثورات شود ، باید هر چه سریعتر پزشک معاینه شود ، زیرا احتمال ابتلا به بیماری های جدی وجود دارد.
علت کبدی در کودکان عبارتند از:
- فرآیندهای التهابی (سرخچه ، تبخال ، عفونت انگل و غیره) ،
- فیبروز مادرزادی کبد ،
- نارسایی متابولیک
- نقض کبد (لنفوم ، لوسمی) ،
- بیماریهای تنفسی
- آسیب شناسی سیستم گردش خون و مجاری صفراوی.
هپاتومگالی در کودکی یک آسیب شناسی جداگانه نیست ، بلکه نشانه ای از وضعیت عمومی کل ارگانیسم است. اگر پزشک در هنگام لمس ، افزایش چشمگیر کبد را نشان دهد ، این بدان معنی است که مرحله متوسطی از آسیب شناسی ایجاد شده است.
آسیب شناسی با توسعه داخل رحمی
هپاتومگالی در جنین کبد است که از اندازه طبیعی فراتر می رود. از آنجا که این آسیب شناسی باعث افزایش حجم شکم می شود ، تشخیص آن بسیار آسان است. در این حالت ، سونوگرافی علائم اكوسكوپیك آسیب شناسی را نشان می دهد.
دلایل این تخلف عوامل زیر است:
 عفونت (آبله مرغان ، سفلیس ، سرخچه و غیره) ،
عفونت (آبله مرغان ، سفلیس ، سرخچه و غیره) ،- بیماری قلبی
- مشکلات متابولیک
- ایجاد علل مختلف در کبد ،
- همولیز
بعضی اوقات آسیب شناسی طحال همچنین می تواند باعث ایجاد هپاتومگالی در کودک در هنگام رشد جنین شود. شما می توانید این تخلفات را فقط در ماههای آخر بارداری تشخیص دهید.
طبق آمار ، در جنین بزرگ شدن کبد بسیار کمتر از نوزادان است. علاوه بر این ، برای نوزادان ، افزایش اندازه اعضای بدن تا 2 سانتی متر طبیعی تلقی می شود. اما با افزایش بیشتر ، ما در حال حاضر در مورد وجود بیماری های مادرزادی صحبت می کنیم ، که باعث هپاتومگالی شد.
نقض در زنان باردار
کمتر از موارد ، رشد کبد به طور مستقیم در زنان باردار مشاهده می شود. دلایل این بیماری ممکن است بیماری های قلبی ، انسداد مجاری صفراوی ، نئوپلاسم ها ، انحراف در متابولیسم لیپیدها ، اختلال در رشد جنین و غیره باشد.
در این حالت ، مادر علائمی مانند:
 زردی
زردی- حالت تهوع
- اشتهای ضعیف
- خستگی
- شبکه های عروقی در شکم ،
- تورم ناف.
آسیب شناسی مشابه اغلب در اواخر بارداری به دلیل رشد رحم ظاهر می شود. در همان زمان ، کبد تغییر می کند و به اندازه افزایش می یابد ، در نتیجه باعث از بین رفتن صفرا می شود. در این حالت ، هپاتومگالی در نتیجه برخی از بیماری ها ، یعنی در دوران بارداری ، ایجاد نمی شود.
مراحل توسعه آسیب شناسی
مداحی های توسعه این انحراف باعث می شود تا مرحله آن مشخص شود. درمجموع ، توسعه پاتولوژی شامل سه مرحله است:
مرحله غیرقابل بیان اکوسیکوپی نشان دهنده افزایش جزئی کبد - 1-2 سانتی متر است.این تخلف فقط با سونوگرافی قابل تشخیص است ، زیرا به خودی خود باعث ایجاد ناراحتی نمی شود. اما این ممکن است باعث ضعف ، کاهش اشتها و ضعف و همچنین سوزش قلب و سنگین در حفره شکم شود. وقتی بیمار به پزشک مراجعه می کند ، دارو و رژیم تجویز می شود.

شرط اصلی برای موفقیت درمانی در این مرحله ، رعایت تغذیه مناسب و رد عادات بد است.
مرحله متوسط کبدی - این تشخیص به این معنی است که اندازه کبد کمی بالاتر از حد نرمال افزایش یافته است. در این حالت ، علائم مشابه با فرم غیرمشخص ظاهر می شوند. این آسیب شناسی می تواند با سوء مصرف الکل و سوء تغذیه ایجاد شود. همچنین تشخیص بیماری با استفاده از سونوگرافی امکان پذیر است. آسیب شناسی با حفظ همان شیوه زندگی غیر عادی ادامه خواهد یافت.
مرحله مشخص شده با افزایش قابل توجهی در پارامترهای کبدی مشخص می شود. بیشتر حفره شکم توسط این اندام خاص اشغال خواهد شد. نتیجه چنین افزایش بزرگی اختلال در عملکرد سایر اندام ها است. آسیب شناسی این فرم بصری تشخیص داده می شود. درمان با مرحله تلفظی باید سریعاً تجویز شود.
روشهای تشخیصی
شما می توانید با استفاده از روش های مختلف توسعه کبدی را ایجاد کنید. ابتدا پزشک وضعیت خارجی بیمار را ارزیابی می کند تا میزان تنفس پوست و احتمال بروز کبوت عروقی در شکم را ارزیابی کند. سپس ، بیمار قبلاً علائم بیماری و داروهای مصرف شده را نشان می دهد. تشخیص اینکه چه مدت او الکل می نوشد ، اجباری است.
در صورت وجود علائم اولیه ، علاوه بر آنالیز بیوشیمیایی خون و آزمایشات مربوط به انعقادپذیری آن ، لازم است معاینه کامل نیز انجام شود تا علائم اولتراسوند بیماری مشخص شود:
 MRI
MRI- سونوگرافی شکم
- اشعه ایکس
- بیوپسی
درمان هر مرحله از هپاتومگالی با هدف از بین بردن دلایل ایجاد پاتولوژی و از بین بردن علائم همراه با آن انجام می شود. بدون شکست ، رژیم و روشهای پیشگیری تجویز می شود. در عین حال ، فعالیت بدنی محدود است.
اگر علت پاتولوژی هپاتیت باشد ، پس از آن یک درمان خاص تجویز می شود ، پس از آن باید تمام تخلفات در کبد عبور کند. اما با انحراف در پیش زمینه سیروز ، فقط می توان به کاهش کبد دست یافت ، اما بهبودی کامل آن نیست.
تغذیه برای هپاتوسپلنومگالی و کبدی ساده باید شامل غذاهایی با حداقل چربی و حداکثر پروتئین باشد. داروها نیز تجویز می شوند. در آسیب شناسی های شدید ، داروهای مدر تجویز می شود.
خوانندگان ما با موفقیت از Leviron Duo برای درمان کبد استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
اگر بیمار مبتلا به سیروز تشخیص داده شود ، که باعث رشد تدریجی کبد می شود ، پس بیمار پیوند تجویز می کند.
داروی مردمی
درمان با داروهای مردمی در هر مرحله از بیماری قابل استفاده است. اما بیشتر از همه ، در مرحله اولیه مؤثر است.
در اینجا چند دستور العمل ساده عامیانه آورده شده است:
 مریم گلی و مادربرد مخلوط شده اند ، 0.5 لیتر آب جوش ریخته می شود. می توانید ریشه های قاصدک و کاسنی را به آنها اضافه کنید. آبگوشت به مدت 30 دقیقه جوش می آورد. بیش از حد گرم ، سپس برای چند ساعت پوشانده شود تا اصرار کنید. پس از فیلتر ، برای استفاده آماده است. قبل از وعده غذایی یک تنتور مشابه مصرف می شود.
مریم گلی و مادربرد مخلوط شده اند ، 0.5 لیتر آب جوش ریخته می شود. می توانید ریشه های قاصدک و کاسنی را به آنها اضافه کنید. آبگوشت به مدت 30 دقیقه جوش می آورد. بیش از حد گرم ، سپس برای چند ساعت پوشانده شود تا اصرار کنید. پس از فیلتر ، برای استفاده آماده است. قبل از وعده غذایی یک تنتور مشابه مصرف می شود.- بعد از بیدار شدن و شب ها مرتباً از آب با 2 قاشق غذاخوری استفاده کنید. عسل و آب لیمو.
- چندین بار در روز ، ترشی از سوسیس خمیر مست است.
- هر روز ، کدو تنبل مصرف می شود - تا 0.5 کیلوگرم. سبزیجات می توانند به صورت خام یا آب پز یا پخته شوند اما بدون استفاده از روغن.
- روزانه نیمی از چغندرها به صورت خام یا در سالاد میل می شوند.
همچنین با هپاتومگالی استفاده از انواع توت درختی ، روغن زیتون ، سیب ، آب توت فرنگی و گردو مفید است.
رژیم درمانی
قانون اصلی در درمان چنین بیماری رژیم غذایی است.
غذا باید به مقدار کمی به مقدار کمی مصرف شود. اجتناب از غذاها و غذاهای شور ، ادویه ، سرخ شده و چرب ، ظروف سوسیس و محصولات دودی ، گوشت چرب ، کره ، ماریناد ، مواد غذایی کنسرو شده ، حبوبات و پیاز اجباری است. همچنین ، شما نمی توانید شکلات ، محصولات آرد و شیرینی بخورید.

قسمت اصلی تغذیه بیمار باید از غذاهای آب پز و جوشانده و بدون استفاده از روغن و چاشنی ها باشد. میزان سبزیجات و میوه های مصرفی باید افزایش یابد.
لیست محصولات مجاز همچنین شامل میوه های خشک ، لبنیات ، مرغ ، ماهی کم چرب ، غلات ، سوپ ، مربا و عسل است.
اقدامات پیشگیرانه
این مجموعه پیشگیری در درجه اول شامل حفظ یک سبک زندگی سالم است که شامل رد الکل و سیگار ، تغذیه مناسب ، ورزش متوسط و استفاده از ویتامین ها است. به امید داشتن داروی کبدی خون ، مقادیر زیادی از داروها را مصرف نکنید. برعکس ، سوء مصرف مواد مخدر می تواند باعث رشد بیشتر کبد شود.
احتمال درمان چیست؟
درمان و پیش آگهی هپاتومگالی بستگی به مرحله بیماری و علل آن دارد. اگر آسیب شناسی در نتیجه ویروس یا باکتری ایجاد شود ، پس درمان آن دشوار نخواهد بود. روند بهبود با مسمومیت سمی کبد کمی پیچیده تر خواهد بود. اما اگر بیمار مبتلا به کبد چرب یا سیروز باشد ، درمان کامل آنها تقریبا غیرممکن است.
- متاستازهای کبدی - چند نفر با آنها زندگی می کنند؟
- روشهای تشخیص و درمان همانژیوم مویرگی کبد
- چرا چرک در کبد شکل می گیرد؟ علل ، علائم و آبسه درمانی
- سندرم سیتولیتیک - چیست؟ علل ، علائم و درمان سیتولیز
- خانه
- بیماری کبد
- بیماری کبد چرب
- دیابت و بیماری کبد چرب
دیابت و بیماری کبد چرب
ویالوف سرگئی سرگویویچ
دکترای علوم پزشکی ،
مرکز پزشکی اروپا
متخصص معده و متخصص گوارش مرکز پزشکی اروپا ،
عضو انجمن گوارش آمریکا (AGA) ،
عضو انجمن اروپایی مطالعه کبد (EASL) ،
عضو انجمن گوارش روسیه (RGA) ،
عضو انجمن روسی برای مطالعه کبد (ROPIP).
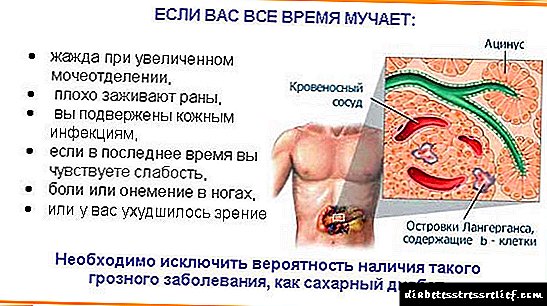
لوزالمعده در بدن چه می کند؟
لوزالمعده از 2 قسمت تشکیل شده است که یکی در قسمت دیگر قرار دارد. یکی از بخش هایی که ما بهتر می شناسیم عملکرد هضم دارد. این ماده مختلفی را ترشح می کند - آنزیم هایی که در ابتدا چربی ها و کربوهیدرات ها را هضم می کنند.نقض این عملکرد لوزالمعده ، همراه با التهاب آن و کاهش تولید آنزیم ها ، پانکراتیت نام دارد. حاد و مزمن است. با این حال ، در زمینه دیابت ، این مورد مورد توجه ما کم است.
بخش دیگری از لوزالمعده ، که در قالب جزایر به اصطلاح لانگرهان قرار دارد ، تعداد زیادی از مواد نظارتی - هورمون ها را آزاد می کند. برخی از این هورمون ها مسئول رشد و نمو بدن هستند و در سنین جوانی از اهمیت بیشتری برخوردار هستند. در حقیقت ، بخش دیگری از هورمون ها وظیفه تنظیم سطح گلوکز در بدن را بر عهده دارند.
چرا ما به گلوکز احتیاج داریم؟
گلوکز منبع اصلی انرژی بدن است ؛ تمام سلول ها ، بافت ها و اندام ها از جمله مغز از آن تغذیه می کنند. از آنجا که ارزش گلوکز در بدن بسیار زیاد است ، بدن به روش های مختلف مقدار ثابت خود را در خون حفظ می کند. ما می توانیم سطح گلوکز را تعیین کنیم ، به طور معمول غلظت آن در خون از 3/5 تا 5/5 میلی مول در لیتر است (این محدوده بسته به معرفهایی که استفاده می کنند در آزمایشگاههای مختلف متفاوت است).
بنابراین ، برای عملکرد طبیعی ، در درجه اول مغز و سایر ارگان های موجود در خون ، باید غلظت مداوم گلوکز حفظ شود. کاهش مقدار آن هیپوگلیسمی نامیده می شود و می تواند منجر به عوارض جدی شود ، تا یک کما هیپوگلیسمی! افزایش قند خون به نام هایپرگلیسمی خوانده می شود و همچنین می تواند منجر به ایجاد دیابت قندی ، به عوارض شدید قلب ، مغز ، رگ های خونی ، تا کما قند خون یا قند خون شود!
سطح گلوکز (قند) در بدن را می توان با میزان بنزین موجود در خودرو مقایسه کرد. به عنوان مثال ، هنگامی که راننده متوجه پایین بودن میزان بنزین که موتور در آن کار می کند ، می رود به پمپ بنزین و بازیابی سوخت در مخزن. به همین روش ، بدن با مشاهده سطح پایین گلوکز ، با کمک مغز به ما می گوید چه غذایی بخوریم. راننده اتومبیل خود را با همان سوخت مورد نیاز خود مجدداً برای رسیدن به پمپ بنزین بعدی یا به مقصد خود پر می کند. مغز همچنین هنگامی که سطح غذای مصرفی را یادداشت می کند ، تا زمان میان وعده بعدی ، علامت سیری می دهد.
چگونه دیابت ایجاد می شود؟
این بیماری هنگامی ایجاد می شود که بدن ما را بیش از حد سوخت دهیم ، با مقدار لازم او. اما اگر راننده بیش از حد سوخت را به داخل خودرو بریزد ، از مخزن بنزین خارج می شود و خطر آتش سوزی نه تنها خودرو بلکه کل پمپ بنزین را ایجاد می کند. در مقابل ، شخص با پر کردن بدن خود از مواد غذایی پرمصرف ، باعث افزایش بار روی کبد و لوزالمعده می شود. اگر پرخوری ، به طور عمده غذاهای پر انرژی ، سرشار از کربوهیدرات و چربی ها ، به طور مرتب اتفاق بیفتد ، در پایان بدن این بار را تحمل نمی کند ... سپس پانکراس ، دیابت ، بیماری کبد چرب ایجاد می شود.
ارتباط دیابت با کبد چگونه است؟
به نظر می رسد همه چیز بسیار ساده است. گردش خون ما به گونه ای تنظیم شده است که تمام مواد هضم شده در معده و روده ها در روده ها به داخل خون جذب می شوند که متعاقباً جزئی از آن به کبد وارد می شود. و علاوه بر بار زیاد در قسمت هضم کننده لوزالمعده ، زیرا باید تمام این حجم از غذا را هضم کند ، بار زیادی روی کبد و قسمت تنظیم کننده لوزالمعده ایجاد می شود.
کبد باید از تمام چربی ها از مواد غذایی عبور کند ، و تأثیر مخربی روی آن دارد. لوزالمعده باید در جایی همه کربوهیدرات ها و گلوکز دریافت شده با غذا را "وصل" کند ، زیرا سطح آن باید پایدار باشد. بنابراین بدن کربوهیدرات های اضافی را به چربی ها تبدیل می کند و دوباره اثر مضر چربی ها بر روی کبد ظاهر می شود! و لوزالمعده تخلیه می شود ، مجبور می شود هونون ها و آنزیم های بیشتر و بیشتری تولید کند. تا زمانی که التهاب در آن ایجاد شود ، تا یک نقطه مشخص. و کبد ، که دائماً در معرض آسیب قرار می گیرد ، تا یک نقطه مشخص ، فرو نمی رود.
استئاتوز کبدی و استئات هپاتیت
تمام چربی های به دست آمده حاوی کلسترول ، تری گلیسیرید و لیپوپروتئین های مختلف هستند. آنها در مقادیر زیادی در کبد جمع می شوند ، می توانند سلولهای کبدی را از بین برده و باعث التهاب شوند. اگر چربی اضافی نتواند به طور کامل توسط کبد خنثی شود ، توسط جریان خون به اندام های دیگر منتقل می شود. رسوب چربی ها و کلسترول در رگ های خونی منجر به ایجاد آترواسکلروز می شود و بیشتر باعث ایجاد بیماری عروق کرونر قلب ، حملات قلبی و سکته مغزی می شود. رسوب چربی ها و کلسترول به لوزالمعده آسیب می رساند ، متابولیسم گلوکز و قند را در بدن مختل می کند و از این طریق در ایجاد دیابت قند نقش دارد.
چربی های جمع شده در کبد در معرض رادیکال های آزاد قرار دارند و پراکسیداسیون آنها آغاز می شود. در نتیجه ، اشکال فعال تغییر یافته مواد ایجاد می شوند که تأثیر مخرب آن حتی بیشتر بر کبد دارند. آنها سلولهای کبدی خاصی (سلولهای ستاره ای) را فعال می کنند و بافت طبیعی کبد شروع به جایگزینی بافت همبند می کند. فیبروز کبد ایجاد می شود.
بنابراین ، کل مجموعه تغییرات مرتبط با متابولیسم چربی ها در بدن به کبد آسیب می رساند و منجر به ایجاد موارد زیر می شود:
- استئاتوز (تجمع بیش از حد چربی در کبد) ،
- استئاتو هپاتیت (تغییرات التهابی در کبد طبیعت چربی) ،
- فیبروز کبد (تشکیل بافت همبند در کبد) ،
- سیروز کبدی (اختلال در عملکردهای کبدی).
چه موقع و چگونه می توان به این تغییرات مشکوک شد؟
اول از همه ، شما باید برای کسانی که قبلاً تشخیص داده شده اند ، زنگ خطر را شروع کنید. این ممکن است یکی از تشخیص های زیر باشد: آترواسکلروز ، دیس لیپیدمی ، بیماری عروق کرونر قلب ، آنژین صدری ، انفارکتوس میوکارد ، آترواسکلروز پس از انفارکتوس ، فشار خون شریانی ، فشار خون بالا ، دیابت قندی ، اختلال در تحمل گلوکز ، مقاومت به انسولین ، سندرم متابولیک ،.
اگر یکی از تشخیص های فوق را دارید ، برای بررسی و نظارت بر وضعیت کبد و همچنین قرار ملاقات با پزشک مشورت کنید.
اگر در نتیجه معاینه ، در آزمایش خون ، انحرافات یک یا چند پارامتر آزمایشگاهی را نشان داده اید ، به عنوان مثال ، کلسترول بالا ، تری گلیسیریدها ، لیپوپروتئین ها ، تغییر در گلوکز یا هموگلوبین گلیکوزیله شده ، و همچنین افزایش شاخص هایی که عملکرد کبد را مشخص می کند - AST ، ALT ، TSH ، فسفاتاز قلیایی ، در برخی موارد ، بیلی روبین.
اگر سطح یک یا چند پارامتر بالا رفته است ، برای روشن شدن وضعیت سلامتی ، انجام تشخیص بیشتر و معالجه درمانی نیز با پزشک مشورت کنید.
اگر یک یا چند علائم یا عوامل خطر برای ایجاد بیماری ها دارید ، برای ارزیابی دقیق تر خطر ، باید به پزشک مراجعه کنید ، نیاز به معاینه را تعیین کرده و معالجه را نیز تجویز کنید. عوامل خطرزا یا علائم سندرم متابولیک اضافه وزن ، کمر زیاد ، افزایش دوره ای یا مداوم فشار خون ، استفاده از مقادیر زیادی غذاهای چرب یا سرخ شده ، شیرین ، آرد ، الکل است.
پزشک چه توصیهای خواهد کرد؟
در هر صورت ، در صورت وجود بیماری یا وجود نشانگرهای افزایش یافته در آنالیزها یا وجود علائم و عوامل خطر ، مشاوره تخصصی لازم است!
شما باید یکباره با چندین متخصص تماس بگیرید - یک درمانگر ، متخصص قلب ، غدد و معده و متخصص گوارش. اگر در این شرایط وضعیت کبد بیشترین علاقه را داشته باشد ، می توانید با متخصص گوارش یا کبد تماس بگیرید.
پزشک میزان تخلفات یا شدت بیماری را تعیین خواهد کرد ، بسته به این ، در صورت نیاز واقعی ، معاینه را تعیین کرده و به شما می گوید که دقیقاً در این معاینه برای ارزیابی خطرات چه اهمیتی خواهد داشت.
قبل ، بعد یا در طول معاینه ، پزشک ممکن است معالجه درمانی را تجویز کند ، این بستگی به شدت علائم و اختلالات تشخیص داده شده دارد.
بیشتر اوقات ، چندین دارو برای درمان بیماری کبد چرب در ترکیب با دیابت مورد استفاده قرار می گیرد ، یعنی در صورت وجود سندرم متابولیک: برای اصلاح وضعیت کبد ، کاهش کلسترول ، احیای حساسیت بدن به گلوکز ، کاهش فشار خون ، کاهش خطر حمله قلبی و سکته های مغزی ، و برخی دیگر
آزمایش مستقل با اصلاح روش درمانی یا انتخاب داروها ناامن است! برای معالجه با پزشک مشورت کنید!
برای بازگرداندن عملکرد کبد از چه داروهایی استفاده می شود؟
نقش مهمی در درمان با کاهش وزن اضافی ، افزایش فعالیت بدنی ، رژیم غذایی ویژه با کلسترول پایین و کربوهیدراتهای سریع بازی می کند ، بسته به شرایط ، حتی ممکن است شما مجبور به "واحد نان" نیز باشید.
برای درمان بیماری های کبدی ، یک گروه کامل از داروها به نام کبد محافظت کننده وجود دارد. در خارج از کشور ، به این گروه از داروها سیتوپروتکتور گفته می شود. این داروها طبیعت و ساختار شیمیایی متفاوتی دارند - ترکیبات گیاهی ، آماده سازی با منشاء حیوانات ، داروهای مصنوعی وجود دارد. البته خاصیت این داروها متفاوت است و آنها عمدتاً برای بیماریهای مختلف کبدی مورد استفاده قرار می گیرند. در شرایط دشوار ، چندین دارو به طور همزمان استفاده می شود.
برای درمان بیماری کبد چرب معمولاً آماده سازی اسید ursodeoxycholic و فسفولیپیدهای ضروری تجویز می شود. این داروها باعث کاهش پراکسیداسیون لیپیدها ، تثبیت و ترمیم سلولهای کبدی می شوند. به همین دلیل ، اثر مخرب چربی ها و رادیکال های آزاد کاهش می یابد ، تغییرات التهابی در کبد ، فرآیندهای تشکیل بافت همبند نیز کاهش می یابد ، در نتیجه ، توسعه فیبروز و سیروز کبد کاهش می یابد.
آماده سازی اسید ursodeoxycholic (Ursosan) اثر تثبیت کننده تر بر روی غشای سلولی دارد و از این طریق از تخریب سلولهای کبدی و ایجاد التهاب در کبد جلوگیری می شود. Ursosan همچنین دارای خاصیت کلستریک است و دفع کلسترول را به همراه صفرا افزایش می دهد. به همین دلیل است که استفاده از آن در سندرم متابولیک ارجح است. بعلاوه ، اوروسوسان مجرای صفراوی مشترک در کیسه صفرا و لوزالمعده را تثبیت می کند و تأثیر مفیدی بر روی این اندام ها می گذارد ، که این امر به ویژه برای پانکراس بسیار مهم است.
بیماری کبد چرب ، همراه با اختلال در متابولیسم قند و گلوکز ، نیاز به استفاده از داروهای اضافی در درمان دارد.
در این مقاله اطلاعات محدودی در مورد روش ها و روش های درمان بیماری های کبدی ارائه شده است. احتیاط نیاز به مراجعه به پزشک برای یافتن رژیم درمانی مناسب دارد!
جوهر آسیب شناسی
هپاتیت C یک بیماری کبدی است که در اثر ویروس ایجاد می شود. با نفوذ به بدن ، می تواند به صورت خفیف و شدید باعث هپاتیت حاد و مزمن شود. این بیماری به عنوان شدیدترین نوع هپاتیت ویروسی شناخته می شود. دوره جوجه کشی از آسیب شناسی می تواند 2 تا 25 هفته به طول انجامد. فرد از طریق تزریق خون اهدا شده ، استفاده مكرر از یک سرنگ ، روش همودیالیز آلوده می شود.
عفونت را می توان با خال کوبی ، سوراخ کردن ، استفاده از لوازم جانبی مانیکور به دست آورد. احتمال عفونت از طریق تماس جنسی وجود دارد ، همچنین یک مسیر عمودی از عفونت در هنگام زایمان ، از یک مادر بیمار گرفته تا یک نوزاد وجود دارد. هنگام شیردهی ، ویروس منتقل نمی شود. عفونت می تواند در طی اقدامات پزشکی در نقض شدید نهادهای استاندارد بهداشتی رخ دهد.
 این بیماری می تواند به صورت حاد ، مزمن و به عنوان حامل ویروس بروز کند. علائم هپاتیت C در ابتدا شبیه آنفولانزای معمولی است.
این بیماری می تواند به صورت حاد ، مزمن و به عنوان حامل ویروس بروز کند. علائم هپاتیت C در ابتدا شبیه آنفولانزای معمولی است.
فرد آلوده دچار ضعف عمومی ، درد استخوان ها و تب است. علائم بیشتر زردی ظاهر می شود: درد در هیپوکندری راست ، حالت تهوع ، ادرار تیره و مدفوع سبک.
عفونت دیابتی
عفونت دیابتی ها به هپاتیت C در پس زمینه کاهش ایمنی رخ می دهد. تزریق مکرر با آسیب شناسی خطر عفونت را افزایش می دهد. دیابت قندی از نوع اول و دوم وجود دارد. دیابت نوع 1 یک بیماری مزمن جدی است که با اختلال در متابولیسم گلوکز شناخته می شود. در دیابت نوع 1 ، افزایش غلظت قند خون در بیمار به دلیل کمبود انسولین تشخیص داده می شود.
دیابت نوع 1 وابسته به انسولین است ، بیماران نیاز به تزریق انسولین روزانه دارند. دیابت نوع 1 هنوز غیرقابل درمان است. خطر در عوارض آن نهفته است. این بیماری می تواند بیماری های کلیه ها ، چشم ها ، رگ های خونی پاها ، سیستم قلبی عروقی را تحریک کند.
 افراد مبتلا به دیابت در معرض نابینایی و نارسایی کلیه هستند. افزایش فشار خون ، اختلال در قدرت وجود دارد ، ممکن است زنان در بارداری با مشکلاتی روبرو شوند. این بیماری براساس:
افراد مبتلا به دیابت در معرض نابینایی و نارسایی کلیه هستند. افزایش فشار خون ، اختلال در قدرت وجود دارد ، ممکن است زنان در بارداری با مشکلاتی روبرو شوند. این بیماری براساس:
- آزمایش خون بر روی معده خالی ،
- تست تحمل گلوکز دو ساعته ،
- روش هموگلوبین گلیکوزی شده
افراد مبتلا به دیابت نوع 1 باید از استرس و فشار روانی خودداری کنند. رژیم و ورزش مناسب را حفظ کنید.
دیابت نوع 2 بیشتر در بزرگسالان به ویژه در سن بالا مشاهده می شود. آسیب شناسی مزمن به دلیل نقض متابولیسم کربوهیدرات ها ایجاد می شود. لوزالمعده انسولین کافی تولید نمی کند و این باعث ایجاد مقدار زیادی گلوکز در خون می شود. این بیماری مستعد ارثی است. بیشتر اوقات ، این بیماری در افراد دارای اضافه وزن تأثیر می گذارد ، چربی اضافی مانع از مصرف انسولین می شود.
 علائم اصلی دیابت می تواند به صورت تشنگی ، خارش پوستی ، ضعف بروز کند. افراد دیابتی نوع 2 ممکن است دچار آنژین صدری ، آب مروارید شوند. ضایعات پوستی از نوع جوش ها ، کاربنک ها و روند بهبودی آهسته آنها مشاهده می شود. در صورت بیماری ، رژیم غذایی دقیق لازم است. بیماران به طور قطعی شیرینی و مواد غذایی سرشار از کربوهیدرات منع مصرف دارند.
علائم اصلی دیابت می تواند به صورت تشنگی ، خارش پوستی ، ضعف بروز کند. افراد دیابتی نوع 2 ممکن است دچار آنژین صدری ، آب مروارید شوند. ضایعات پوستی از نوع جوش ها ، کاربنک ها و روند بهبودی آهسته آنها مشاهده می شود. در صورت بیماری ، رژیم غذایی دقیق لازم است. بیماران به طور قطعی شیرینی و مواد غذایی سرشار از کربوهیدرات منع مصرف دارند.
دیابت نوع 2 به شرط حفظ طولانی مدت قند طبیعی است. دارو درمانی به کاهش جذب قند کمک می کند ، فعالیت لوزالمعده را بهبود می بخشد. شرط لازم نیز رهایی از اضافه وزن ، ترک سیگار و الکل است. توصیه می شود زمان قابل توجهی را به تمرینات بدنی ، ورزش اختصاص دهید.
ویژگی های درمانی
دیابت قندی و هپاتیت یک آسیب شناسی غیرقابل نفوذ است که عواقب جدی را به همراه دارد. هپاتیت در بیماران مبتلا به دیابت اغلب با علائم پاک شده رخ می دهد.
علائم زیر ممکن است در بیمار ظاهر شود:
- ادرار تیره
- تغییر رنگ مدفوع ،
- زردی پوست و پوسته پوسته شدن چشم ها ،
- درد در هیپوکندری راست ،
- تب
- بی تفاوتی و افسردگی
- کاهش اشتها
- عضلات و درد مفاصل.
برای تأیید تشخیص:
 آزمایش خون عمومی
آزمایش خون عمومی- تجزیه و تحلیل بیوشیمیایی
- نشانه HCV-PHK توسط PCR ،
- تجزیه و تحلیل سیستم انعقادی خون.
هپاتیت C در روند دیابت تأثیر منفی دارد. درمان هپاتیت در دیابت با مشکلات خاصی همراه است. این مشکل در واقعیت نهفته است که داروهایی که علیه هپاتیت استفاده می شوند قند خون را افزایش داده و متابولیسم کربوهیدرات را از بین می برد. در همین راستا ، پزشک یک دوز نیمه کاهش یافته از داروها و یک دوره طولانی تر درمان را تجویز می کند.
در طول درمان ، کنترل قند خون لازم است. درمان هپاتیت مبتلا به دیابت باید تحت نظارت دقیق متخصص بیماریهای عفونی باشد.

- داروی ضد ویروسی Ribaverina است.
- اینترفرون آلفا - نیاز به استفاده دقیق در دیابت دارد. در صورت جبران خسارت برای متابولیسم کربوهیدرات ، دوز دارو کاهش می یابد یا به طور کامل لغو می شود.
- برای بهبود عملکرد کبد ، محافظت کننده کبد لازم است.
- تحریک ایمنی باید داروهای ایمنی بدن باشد.

- در طول دوره درمان ، باید به جز الکل ، غذاهای چرب و سرخ شده ، یک رژیم غذایی سخت و سخت را رعایت کنید. غذاهای ممنوع که ترشح آنزیم های گوارشی را تقویت می کنند.
- Urosan دارویی است که غشاهای سلولی را تثبیت می کند و از تخریب سلول های کبدی جلوگیری می کند. خاصیت کلستریک دارد ، کلسترول را برطرف می کند ، وضعیت مجاری صفرا را بهبود می بخشد.
- درمان Sofosbuvir هیچگونه منع مصرف ای برای دیابتی ها ندارد.
درمان هپاتیت در دیابت یک فرایند دشوار و گران است ، که نیاز به یک برنامه فردی با در نظر گرفتن آزمایشات آزمایشگاهی دارد.
اقدامات پیشگیرانه
بیماران دیابتی هنگام اندازه گیری میزان قند خون و تزریق انسولین باید مراقب باشند. توصیه می شود تست ها را با یک دستگاه شخصی انجام دهید.
در دیابت شیرین ، حفظ ایمنی ، مصرف ویتامین و مجتمع های معدنی ، ورزش ورزشی و سخت شدن بدن بسیار مهم است. از آنجا که هپاتیت در افراد دیابتی بدون علامت است ، برای وجود ویروس هپاتیت در بدن باید به طور مرتب آزمایش خون انجام شود.
لازم است از تماسهای جنسی تصادفی اجتناب شود ، از داروهای ضد بارداری استفاده کنید. استانداردهای اساسی بهداشت شخصی را رعایت کنید: از تیغ دیگران ، ابزار مانیکور استفاده نکنید. هنگام مراجعه به مجالس تاتو ، باید مطمئن شوید که استریلیزه ساز مشاهده می شود.

 بیماریهای عفونی
بیماریهای عفونی درد در هیپوکندری راست ،
درد در هیپوکندری راست ، احساس درد در هیپوکندری درست ،
احساس درد در هیپوکندری درست ، عفونت (آبله مرغان ، سفلیس ، سرخچه و غیره) ،
عفونت (آبله مرغان ، سفلیس ، سرخچه و غیره) ، زردی
زردی MRI
MRI مریم گلی و مادربرد مخلوط شده اند ، 0.5 لیتر آب جوش ریخته می شود. می توانید ریشه های قاصدک و کاسنی را به آنها اضافه کنید. آبگوشت به مدت 30 دقیقه جوش می آورد. بیش از حد گرم ، سپس برای چند ساعت پوشانده شود تا اصرار کنید. پس از فیلتر ، برای استفاده آماده است. قبل از وعده غذایی یک تنتور مشابه مصرف می شود.
مریم گلی و مادربرد مخلوط شده اند ، 0.5 لیتر آب جوش ریخته می شود. می توانید ریشه های قاصدک و کاسنی را به آنها اضافه کنید. آبگوشت به مدت 30 دقیقه جوش می آورد. بیش از حد گرم ، سپس برای چند ساعت پوشانده شود تا اصرار کنید. پس از فیلتر ، برای استفاده آماده است. قبل از وعده غذایی یک تنتور مشابه مصرف می شود. آزمایش خون عمومی
آزمایش خون عمومی