تومورهای خوش خیم لوزالمعده
پانکراتیت اغلب توسط بیماری های اضافی پیچیده است. یکی از آنها کیست لوزالمعده است که درمان آن با اختلالات ژنتیکی در بدن (و کل بدن) پیچیده است. تعداد ظهورها با ظهور روشهای جدید تشخیصی (تصویربرداری رزونانس مغناطیسی و توموگرافی کامپیوتری ، سونوگرافی) افزایش یافته است.
پانکراتیت توسط کپسولهایی با مایع در 18٪ پیچیده است ، بقیه موارد ناشی از جراحاتی است که نیاز به جراحی دارند. یک پنجم از بیماران با روش های جایگزین یا خودبخود درمان می شوند. بیماران باقیمانده از داشتن کیست لوزالمعده ناراحت هستند ، عمل جراحی آن تنها راه حل (زهکشی) در نظر گرفته شد. عمل پیچیده در نظر گرفته می شود ، با پریتونیت ، آبسه های حفره شکم ، خستگی ، خونریزی تهدید می شود.
برداشتن کیست لوزالمعده
در هشتاد مورد ، پزشکان توصیه می کنند که کیست لوزالمعده را برداشته و هشدار در مورد عواقب احتمالی آن را اعلام کنند. پیچیدگی مداخلات جراحان در فرایند درمان منجر به جستجوی روشهای جدید شد. خروجی چندین روش بود که نیازی به باز کردن پوست (عمل) ندارد:
- زهکشی از طریق پوست - لزوماً با کنترل اندام با استفاده از سونوگرافی (یا تلویزیون اشعه ایکس) همراه است
- سوراخ شدن از طریق پوست با آسپیراسیون - با سوزن تحت معاینه سونوگرافی انجام می شود
در هر دو مورد ، بی حسی موضعی ، کپسول با یک سوزن 1.7 میلی متر سوراخ می شود ، محتویات تخلیه می شوند. کانال سوراخ دار بوی است ، یک زهکشی سه میلی متر قرار داده شده است. نقطه ضعف این روش ، خطر آسیب دیدگی به اندامهای مرزی ، ارتباط فضای داخل رحمی و داخلی است. در صورت نوشیدن یک لیوان سولفات باریم ، این کمبود را با تضاد از بین ببرید ، این امر باعث می شود تا به وضوح اعضای بدن همسایه تشخیص داده شود.
درمان کیست لوزالمعده
برداشتن ایمن کیست روی لوزالمعده همیشه ممکن نیست ، بنابراین ، متخصصان گوارش جوشانده و تزریق گیاهان را توصیه می کنند. در بیشتر مواقع از روتختی ، ماللین ، بومادران ، شبدر ، باباك استفاده می كنند. همه آنها قبل از غذا بیمار می شوند ، جوشانده ها پشتیبانی می شوند ، از فیلتر استفاده می شوند. مقدار مصرف یک قاشق غذاخوری است. یک تکنیک جامع از یک دستور العمل عامیانه استفاده می کند:
- celandine ، calendula ، بومادران در همان قسمت ها اصرار دارند 120 دقیقه (یک ماه درمان 50 گرم در روز)
- بعد از اتمام دوره درمان قبلی ، آنها بلافاصله یک ماده جدید - تقویم ، چنار (فلش) ، برنزه را طبق نسخه قبلی شروع می کنند ، اما ، نیم سال متوالی
رشد کپسول های مایع را با تزریق غلاف لوبیا ، نژاد ذرت ، برگ توت فرنگی ، زغال اخته و زغال اخته سرعت می بخشد. یک دوره نیم ماهه برای هر سنی بی خطر است ، یک استراحت برابر با مدت زمان درمان است که بارها تکرار می شود.
جراحی کیست پانکراس
هنگامی که صحبت از برداشتن کیست لوزالمعده می شود ، اولین چیزی که باید انتخاب کنید ، روش درمان جراحی است. بستگی به اندازه و محل آن دارد. یک عمل محافظه کار رادیکال - برداشتن لوزالمعده - در محلی که تحت تأثیر کیست است انجام می شود. درمان به این روش امکان پذیر است به شرط آنکه نئوپلاسم از نظر اندازه نسبتاً کمی باشد و از نظر طبیعت نیز صادق است. در این حالت ، محل تومور باید در بخش های لوزالمعده ، به نام دیستال باشد.
اگر نئوپلاسم به عنوان یک بیماری شبه شناخته شده باشد ، این مداخله جراحی نمی تواند انجام شود ، زیرا قسمت خارجی این سازندها توسط ارگان های داخلی مجاور تشکیل می شوند. عملیات طبیعت زهکشی در مواردی که نوع خاصی از سیم پیچ بر روی ارگانها وجود دارد - سودومارها استفاده می شوند. اگر در ناحیه کبدی اندام باشد ، پس از آن سیستوگاسترواستومی انجام می شود. در موارد بروز تومورهای کوچک ، درمان کیست لوزالمعده توسط کیستودوودنوستومی ترانسودودنال انجام می شود. با تشکیل تومور در سر اعضای بدن انجام می شود. اگر شکافی وجود داشته باشد و احتمال پریتونیت چرکی وجود داشته باشد ، مارپوسالیزاسیون انجام می شود. این زهکشی با کمک همینگ آن به قسمت حفره است. این نوع عملیات بندرت مورد استفاده قرار می گیرد.
کیست لوزالمعده یک بیماری پاتولوژیک است که در آن ساختارهای حفره ای که از ترشحات لوزالمعده پر شده و لکه های بافتی در لایه پاراتوماتیک ارگان تشکیل می شود. در حفره های کیستیک ، سلول های لوزالمعده لوزالمعده (می میرند) ، که توسط بافتهای فیبری جایگزین می شوند. کیست ها به دلیل خطر ابتلا به دژنراسیون در ساختارهای بدخیم ، یک خطر جدی برای سلامتی دارند و می توانند در زنان و مردان شکل بگیرند ، کودکان نیز از این قاعده مستثنی نیستند.
مکانیسم و دلایل توسعه آسیب شناسی
لوزالمعده نقش مهمی در تجزیه و جذب بعدی پروتئین ها ، کربوهیدرات ها ، چربی ها دارد. اندام دارای یک ساختار آلوئولار است که مستلزم ظهور کیست است. تشکیل ساختارهای کیستیک در غده یک هنجار نیست و ناشی از نقص مادرزادی در تشکیل اندام یا عوامل ثانویه است.
مکانیسم وقوع مبتنی بر تخریب بافتهای خود عضو است. تحت تأثیر عوامل منفی ، خوشه هایی از بافت مرده در لایه پاراتماتیک لوزالمعده تشکیل می شود ، بدن ناحیه آسیب شناسی را از موارد سالم ترسیم می کند - یک کپسول از سلولهای همبند یا فیبر تشکیل می شود. کپسول به تدریج با محتوای گرانول و مخفی پر می شود - اینگونه است که کیست ظاهر می شود.
علل شایع بروز آسیب شناسی:
- انسداد مادرزادی مجاری غده ،
- وجود سنگ
- پانکراتیت - حاد ، مزمن ، الکلی ،
- نکروز لوزالمعده ،
- صدمات اندام
- بیماری های غدد درون ریز - چاقی ، دیابت ،
- عفونت انگل
طبقه بندی پاتولوژی
کیست ها به:
- درست (مادرزادی) - ساختارهای حفره در غده از بدو تولد وجود دارند ، مکانیسم تشکیل در دوره قبل از تولد گذاشته می شود. کیست مادرزادی به اندازه افزایش نمی یابد ، حفره آنها کاملاً از سلول های سنگفرشی تشکیل شده است. ظاهر کیستهای واقعی به دلیل انسداد مجاری لوزالمعده منجر به التهاب با تشکیل بافت فیبری می شود - این آسیب شناسی "فیبروز کیستیک" یا همان پلی کیستیک نامیده می شود.
- کاذب (شبه پیش بینی) - سازندهای حفره ای که در پس زمینه فرآیندهای التهابی در لوزالمعده ، جراحات و سایر عوامل ماهیت ثانویه ظاهر می شوند.
حفره های پاتولوژیک می توانند در قسمت های مختلف لوزالمعده تشکیل شوند - روی سر ، بدن و دم. طبق آمار ، یک کیست سر به ندرت تشخیص داده می شود ، در 15٪ از کل موارد ، 85٪ به دلیل ضایعه کیستیک بدن و دم اندام ایجاد می شود. تقریباً در 90٪ موارد ، کیستها از نظر ماهیت ثانویه هستند و بر خلاف پیش زمینه پانکراس منتقل می شوند. 10٪ موارد با تروماي ارگان همراه است.
طبقه بندی آتلانتا بر روی سازندهای کیستیک که بعد از لوزالمعده حاد ظاهر می شود ، اعمال می شود:
- کیست های حاد - به سرعت ظاهر می شوند ، دیواره های خوبی ندارند ، مجاری غده ، لایه پارینماتیک یا فیبر می توانند به عنوان یک حفره عمل کنند ،
- تحت حاد (مزمن) - از حاد به عنوان دیواره حفره از بافتهای فیبری و گرانول تشکیل می شود ،
- آبسه - التهاب چرکی ساختار ، حفره پر از محتویات جدی می شود.
از دیدگاه دوره آسیب شناسی ، کیست ها عبارتند از:
- پیچیده شده توسط فیستول ، خون ، چرک یا سوراخ شدن ،
- بدون عارضه
تصویر بالینی
علائم کیست لوزالمعده همیشه قابل توجه نیست. تظاهرات بالینی به دلیل اندازه حفره ها ، محلی سازی آنها ، منشاء آن است. در صورت وجود سازندهای کیستیک منفرد در غده تا اندازه 50 میلی متر ، علائم واضحی دیده نمی شود - کیست روی مجاری و اندام های مجاور فشار نمی یابد ، انتهای عصب را فشرده نمی کند - بیمار ناراحتی را تجربه نمی کند.
وجود حفره های متعدد بزرگ باعث تظاهرات بالینی واضح می شود ، یک علائم کلاسیک درد است. ماهیت درد می تواند میزان ضایعه کیستیک را تعیین کند:
- وقتی کیست های دروغین علیه پانکراتیت ایجاد می شود ، درد شدید و تیز است و ناحیه کمر و سمت چپ را می پوشاند ،
- دردهای غیرقابل تحمل که ناگهان ظاهر می شوند ممکن است نشان دهنده پارگی یا خستگی حفره باشد ، به خصوص اگر بیمار تب داشته باشد ،
- وجود کیست در حال فشردن خمیدگی خورشیدی باعث می شود تا خود را با درد سوزش که به پشت تابش می کند ، آگاه سازد.
علاوه بر درد ، آسیب شناسی با علائم دیگری نیز نشان داده می شود:
- حالت تهوع و استفراغ
- اختلال مدفوع ، از جمله استئاتریا (قطرات چربی در مدفوع) ،
- اختلالات گوارشی ، جذب ضعیف مواد مغذی و کاهش وزن ،
- کاهش اشتها
- تب تا رقم زیرفشار.
عوارض
کیست لوزالمعده به ویژه به دلیل احتمال تخریب در تومور سرطانی به ویژه خطرناک است. با ساختار ، حفره های کیستیک می توانند خوش خیم و بدخیم باشند. سرطان لوزالمعده یک بیماری شدید ، تقریباً غیرقابل تحمل است که با یک دوره سریع و با متاستاز گسترده مشخص می شود. کیست خوش خیم به دلیل خطر پارگی و توسعه بعدی پریتونیت خطرناک نیست.
تشکیل فیستول یکی دیگر از عوارض جدی است. با سوراخ شدن سازندهای کیستیک ، فیستولهای کامل و ناقص ظاهر می شوند - معابر آسیب شناختی که با محیط خارجی یا ارگانهای دیگر ارتباط برقرار می کنند. وجود فیستول ها خطر ابتلا به عفونت و ایجاد فرایندهای باکتریایی را افزایش می دهد.
کیست های بزرگ روی عروق و مجاری غده و اندام های مجاور حفره شکمی فشار می آورند و باعث عواقب منفی می شود:
- ایجاد زردی انسدادی با بومی سازی کیست در سر ،
- تورم روی پاها هنگام فشار دادن رگ پورتال ،
- اختلالات دیسوریک با فشار بر مجاری ادراری ،
- انسداد روده هنگام فشردن لومن در حلقه های روده (یک بیماری نادر که در حضور کیست بزرگ لوزالمعده رخ می دهد).
تشخیص آسیب شناسی
پزشک معالج و معاینه و معالجه اشخاصی که به کیست لوزالمعده مشکوک هستند ، معده و متخصص گوارش است. در درمان اوليه ، لازم است به آناميزي ، شكايت شكايات بيمار و معاينه با تپش قلبي انجام شود. با معاینه دستی از ناحیه شکم ، ممکن است برآمدگی با مرزهای واضح احساس شود. معاینه کامل شامل ترکیبی از روشهای آزمایشگاهی و ابزاری است.
لیست آزمایش های آزمایشگاهی شامل آزمایش خون ، از جمله بیوشیمی است. در صورت وجود پاتولوژی ، تغییراتی در نشانه های ESR و بیلی روبین (افزایش) ، لکوسیتوز ، افزایش فعالیت قلی فسفاتاز مشاهده می شود. ادرار می تواند به طور غیرمستقیم علائم التهاب را در کیست های پیچیده نشان دهد - ادرار مشترک و گلبول های سفید در ادرار یافت می شود.
اطلاعات قابل اعتماد هنگام تأييد پاتولوژي با روش هاي ابزاري انجام مي شود:
- سونوگرافی به شما امکان می دهد اندازه حفره های کیستیک ، تعداد آنها ، وجود عوارض را تعیین کنید
- MRI امکان ارزیابی دقیق و دقیق اندازه ، رابطه ساختارهای کیستیک با مجاری غده ،
- scintigraphy (تصویربرداری رادیونوکلئید) به عنوان یک روش اضافی برای شفاف سازی محل حفره پاتولوژیک در پارینام غده استفاده می شود ،
- کولانژیوپانکراتوگرافی رتروگراد آندوسکوپی به عنوان یک روش با دقت بالا جزئیات مفصلی در مورد ساختار حفره ، ساختار آن و ارتباط آن با مجاری ارائه می دهد ، اما در طی معاینه خطر بالای عفونت را دارد ،
- از رادیوگرافی پانوراما از حفره شکمی برای شناسایی مرزهای حفره استفاده می شود.
اگر ساختار لایه داخلی سازندهای کیستیک مشخص نیست ، بیوپسی از بافت پانکراس برای تأیید یا رد بدخیمی اجباری است. بیوپسی تحت نظارت اسکن سونوگرافی یا در حین سی تی اسکن انجام می شود. تشخیص افتراقی در حین بیوپسی امکان تشخیص به موقع آنکولوژی و جلوگیری از رشد سلولهای سرطانی را فراهم می آورد.
درمان کیست لوزالمعده از طریق مداخلات جراحی انجام می شود. داروهایی که با کیست های متعدد تأیید شده اند بی اثر است. در صورتي كه بر اندام هاي همسايه تاثيري نداشته باشد و باعث علائم منفي نشود ، اين عمل براي كيست هاي منفرد (تا 30 تا 50 ميلي متر mm) مشخص نشده است. برای جلوگیری از متاستاز ، برداشتن کیست بدخیم حتی با اندازه های کوچک لازم است.
در معده جراحی از 3 روش برای مبارزه با کیست لوزالمعده استفاده می شود:
- حذف کانونهای پاتولوژیک - برداشتن ،
- تخلیه کیست (خارجی و داخلی) ،
- لاپاروسکوپی
هنگام برداشتن ، بدن کیست و قسمت مجاور لوزالمعده برداشته می شوند. میزان برداشتن بستگی به اندازه حفره ، وضعیت لایه پاراتوماتیک غده دارد - آنها عمل برداشتن از سر ، دیستال ، پانکراس و لوزالمعده را انجام می دهند.
تخلیه داخلی کیست از طریق آناستوموز بین بدن کیست و معده ، اثنی عشر یا روده کوچک انجام می شود. زهکشی داخلی یک روش ایمن و فیزیولوژیکی است که وضعیت بیمار را بهبود می بخشد - عبور از محتویات حفره تضمین می شود ، درد از بین می رود ، احتمال عود بیماری حداقل است.
تخلیه خارجی کیست با یک دوره پیچیده آسیب شناسی انجام می شود:
- تجمع اکسودات چرکی ،
- حفره های بی شکل کیستیک ،
- افزایش عروق (تشکیل عروق جدید) در دیواره کیست ،
- وضعیت بحرانی عمومی
با زهکشی خارجی ، عواقب منفی در قالب تشکیل فیستول ، بزرگ شدن اندازه کیست ها ، رشد سازندهای جدید ایجاد می شود. گاهی اوقات ، سپسیس ایجاد می شود. در هر صورت ، زهکشی خارجی و داخلی فقط با سازه های خوش خیم انجام می شود.
لاپاروسکوپی روشی ملایم است ، مزیت آن عدم وجود برش های جراحی گسترده و بهبودی سریع بیمار است. لاپاروسکوپی برای از بین بردن ساختارهای حجیم و تک کیستیک مناسب است. ماهیت این مداخله با حداقل تهاجم ، وارد کردن یک سوزن سوراخ به محورهای مشکل با مکش مطالب است.
درمان با داروها با هدف اصلاح بیماری زمینه ای انجام می شود. در صورت وجود پانکراتیت ، برای اطمینان از هضم و تخلیه کافی از لوزالمعده ، تعیین آنزیم ها لازم است. برای تسکین درد ، از ضد اسپاسم و ضد درد استفاده می شود. کنترل قند خون در صورت اختلال ، داروهای مناسب تجویز می شود.
رژیم غذایی برای ضایعات کیستیک مبتنی بر حداکثر صرفه جویی در لوزالمعده است. تغذیه مناسب سازمان یافته می تواند خطر عود بیماری را کاهش دهد و از قابلیت های آنزیمی غده حمایت کند. اصول تغذیه با کیست لوزالمعده:
- تغذیه کسری در فواصل زمانی برابر (3-4 ساعت) ،
- همه مواد غذایی کاملاً پاک و خرد شده است ،
- روش های پخت و پز - پخت و پز ، پخت ، خورش ،
- امتناع از چربی و سرخ شده ،
- محدودیت در نان و شیرینی پزی ،
- اساس رژیم غذایی مواد غذایی پروتئینی است (پروتئین های گیاهی نباید بیش از 30٪ از دوز روزانه باشند).
بیماران از خوردن گوشت چرب ، قارچ ، لوبیا به شدت ممنوع هستند. مفیدترین محصولات لبنیات با چربی کم ، گوشت مرغ و بوقلمون ، تخم مرغ آب پز ، سبزیجات بعد از عملیات حرارتی هستند. از نوشیدنی ها ، آب میوه های غلیظ ، ژله و میوه جوشانده مفید هستند. رژیم غذایی - یک عمر ، کوچکترین آرامش می تواند باعث وخیم شدن شود.
پیش آگهی بقا بستگی به ریشه های آسیب شناسی ، دوره و کفایت درمان دارد. این بیماری با سطح بالایی از عوارض مشخص می شود - در 10-50٪ از بیماران ، دوره بیماری با انکولوژی ، عفونت و خونریزی داخلی همراه است. پس از برداشتن ، احتمال رشد کیست جدید وجود دارد.با توجه به توصیه های پزشکی ، نظارت منظم و مصرف آنزیم ها ، احتمال حفظ امید به زندگی عادی وجود دارد.
برای جلوگیری از عود و حفظ وضعیت پایدار ، بیماران باید:
- به رژیم غذایی بچسبید
- الکل را رها کنید
- پاسخ به موقع به مشکلات دستگاه گوارش.
ضایعه کیستیک لوزالمعده یک بیماری نادر است ، در صورت عدم درمان صحیح ، عواقب آن ناخوشایند است. امکانات پزشکی مدرن می تواند با موفقیت بر این بیماری غلبه کند و بیماران را قادر سازد زندگی کامل داشته باشند. نکته اصلی تشخیص زودرس و یک روش مناسب برای رهایی از کیست است.
کیست پانکراس ساختاری است که با محتوای آنزیمی پر شده است. علل اصلی بروز آن آسیب در اثر تروما یا التهاب است.
علائم به محل و اندازه تشکیل بستگی دارد. تشخیص شامل سونوگرافی ، CT ، MRI است. پس از آن ، درمان محافظه کارانه یا جراحی تجویز می شود.
انواع و تفاوت تشکل ها
طبقه بندی کیست روی لوزالمعده با توجه به ماهیت دوره ، بومی سازی و ساختار داخلی انجام می شود. ظاهر آنها می تواند در قسمت های مختلف بدن مشاهده شود ، در ارتباط با این سه نوع وجود دارد:
- کیست سر کمتر از سایرین رایج است ، در حفره کیسه چاشنی شکل می گیرد. یک عارضه ممکن است در اثنی عشر اثرگذار باشد.
- کیست دم در انتهای باریک لوزالمعده قرار دارد. محلی سازی پس از عمل آن بر روی بافتهای مجاور تأثیر منفی نمی گذارد.
- توموری که در بدن یک ارگان وجود دارد یکی از شایعترین سازندهای این نوع است. وجود چنین کیست مملو از تغییر موقعیت معده و روده بزرگ است.
ساختار آموزش ارتباط مستقیمی با دلایل ظهور آن دارد. ساختار متفاوت است:
- کیست کاذب است که پس از بیماری ظاهر می شود. او هیچ لایه غده ای از اپیتلیوم ندارد.
- کیست واقعی که در مرحله تشکیل اندام در رحم رخ می دهد. بسیار نادر تشخیص داده می شود ، دارای یک لایه اپیتلیال است.
اگر تشکیل نتیجه ای از پانکراتیت است ، پس با توجه به ماهیت دوره ، طبق طبقه بندی آتلانتا ، این موارد را تشخیص می دهند:
- تند تومور در این حالت از ساختار دیواری شفافی برخوردار نیست.
- Subacute ، که توسط کانتورهای فیبری یا گرانولی آن محدود است.
- آبسه ای که با وجود اگزودات چرکی در حفره مشخص می شود.
علل اصلی ایجاد تومور
شکل واقعی آموزش مشخصه آسیب شناسی اندامهای داخل رحمی است. به دلیل اندازه ناچیز ، عدم وجود شکایات ، لایه اپیتلیال درون سازه مشخص می شود. شما می توانید در طی اسکن سونوگرافی چنین کیستی را تشخیص دهید.
بعضی اوقات شکل واقعی می تواند نادرست باشد. این حالت هنگامی رخ می دهد که کیست اولیه هنگام مسدود شدن مجاری در رحم ظاهر شود. ترشح جداکننده ایجاد می شود و باعث التهاب مزمن می شود. در چنین شرایطی ، بافت فیبری تشکیل می شود ، این فرایند را فیبروز کیستیک می نامند.
دلایل ظهور pseudocysts نقض عملکرد بدن است.
- فرآیندهای التهابی ، به عنوان مثال ، پانکراتیت ، نکروز لوزالمعده. متعلق به شایع ترین عوامل ، بیش از 80٪ موارد تشکیلات کاذب پس از ظهور پانکراس رخ می دهد.
- لوزالمعده ، هنگامی که سنگ مجاری را مسدود می کند.
- آسیب دیدگی اعضای بدن به همین دلیل 14٪ کیست های کاذب تشکیل می شوند. از این تعداد 85٪ بدن و دم غده را مجروح می كنند و 15٪ نیز روی سر می افتند.
- تغذیه نادرست سوءاستفاده از غذاهای چرب و تند منجر به چاقی می شود و این باعث نقض متابولیسم چربی می شود.
- سبک زندگی ناسالم به ویژه اعتیاد به الکل.
- تومورهای اندام.
- وجود بیماری هلمینت ، به ویژه ، کیستیک و اکوینوکوکوز.
- مداخله جراحی در هر اندامی از دستگاه گوارش انجام می شود.
- دیابت قندی.
علائم ظهور کیست
علائم ممکن است به عنوان ناراحتی خفیف یا درد شدید ظاهر شود ، این بستگی به اندازه و محل تشکیل آن دارد. کیست های کوچک باعث ایجاد مشکلات جدی نمی شوند ، زیرا آنها اعضای بدن را فشرده نمی کنند ، استثناء سازندهای متعدد است.
اگر اندازه تومور قابل توجه باشد ، بیمار احساس می کند:
- حمله پانکراتیت به صورت حاد. دردهای کمربند پاروکسیسمال بعد از خوردن یا نوشیدن الکل افزایش می یابد و مصرف ضد اسپاسم و داروهای ضد NSAID تسکین نمی یابد. استفراغ ، نفخ شکم ، اسهال می توانند به این بیماری بپیوندند. بعد از یک ماه ، بیمار قبل از عود بهبود می یابد.
- فلاش بعدی در شدت و مدت زمان متفاوت است.
- لرز ، درجه حرارت بدن ممکن است افزایش یابد.
- ضعف عمومی ، که با خستگی ، بی حالی نشان داده می شود.
- شدت ، عمدتاً در هیپوکندری چپ ظاهر می شود.
- پوست صورت تغییر می کند و یک رنگ زرد به دست می آورد.
- ادرار شایع تر می شود ، عذاب عطش می کند.
علائم ممکن است نمایشگر بصری داشته باشند.. در این حالت ، بیرون زدگی دیواری در زیر استرنوم قابل مشاهده است. بیشتر اوقات ، این نشان دهنده تشکیل بزرگ است که در قسمت سر غده قرار دارد.
ماهیت علائم می تواند نشانگر بومی سازی آموزش باشد. اگر روی سر ارگان قرار داشته باشد و مجاری صفراوی را فشرده کند ، بیمار به دلیل تهوع و استفراغ ، زردی زخم کامل عذاب می کند.
هنگامی که درگیری در روند مجرای اصلی غده رخ می دهد ، ناراحتی گوارشی ، اسهال ، سندرم درد شدید مشاهده می شود. ضعف با تب نشانگر ایجاد آبسه به دلیل عفونت است.
تشخیصی
علاوه بر جمع آوری تست های بیهوشی و گذراندن ، یک آزمایش ابزاری برای شناسایی آسیب شناسی انجام می شود که شامل موارد زیر است:
- سونوگرافی شکم. این روش به شما امکان می دهد وجود کیست ، اندازه ، محل و شکل آن را تعیین کنید. لوزالمعده سالم با تشکیل اکوژنیک غده سیاه نشان داده شده است. وجود کیست را می توان با استفاده از یک ناحیه گردتر سبک تر روی بدن ارگان تعیین کرد. اگر سازه دارای دیواره های خاص خود باشد ، آنها با یک کانتور روشن با لبه های صاف نشان داده می شوند.
- MRI به تمایز کیست از سایر آسیب شناسی ها با علائم مرتبط کمک می کند.
- سی تی اسکن
- ERCP به شما امکان می دهد دیواره های مجاری را از طریق یک آندوسکوپ خاص بررسی کرده و یک سوراخ برای آنالیزهای بیوشیمیایی ، میکروبیولوژیکی و سیتولوژیکی انجام دهید. علی رغم اطلاع رسانی ، چنین تشخیصی بسیار نادر است ، زیرا خطر عفونت زیادی در بیمار دارد.
مطالعات آزمایشگاهی بندرت داده های پاتولوژیک را نشان می دهد ، اما به تعیین خونریزی پنهان در ناحیه کیست کمک می کند.
روش درمان سنتی
متخصص گوارش موضع انتظار و دید را در مورد موارد زیر ارائه می دهد:
- بروز تنها کیست.
- اندازه کمی از آموزش (حداکثر 2-3 سانتی متر).
- محدودیت مشخص حفره.
- عدم وجود عوارض و اثرات آن بر اندام همسایه.
در این حالت ، توصیه های پزشک شامل رژیم و دارو است:
- برای جلوگیری از آلودگی ناحیه درگیر ، عوامل ضد باکتریایی لازم است. بیشتر از داروهای تتراسایکلین و سفالوسپورین استفاده می شود.
- مهارکننده های پمپ پروتون به تسکین درد و کاهش ترشح آنزیم کمک می کنند. اینها Omeprazole ، Omez ، Rabeprazole هستند.
- برای بهبود هضم ، از محرک های آنزیمی استفاده می شود ، به عنوان مثال کرئون ، پانکراتین.
بعد از گذشت یک ماه از مصرف داروها ، آنها دوباره تشخیص می دهند.
اگر میزان آموزش در اندازه افزایش نیابد و بیمار بهبودی را تجربه کند ، در این صورت متخصص گوارش طی شش ماه ویزیت بعدی به سونوگرافی را تعیین می کند. هنگامی که درمانی اثر مطلوب را به همراه نیاورد و کیست به رشد خود ادامه دهد ، یک عمل برنامه ریزی شده تجویز می شود.
بیماران اغلب علاقه مند هستند که آیا آموزش می تواند خود را برطرف کند یا خیر. مواردی وجود دارد که پس از 3-5 ماه با تغذیه مناسب و مصرف داروهای مناسب ، تومور ناپدید شد. اما این امر عمدتاً در مورد کیست های کاذب ، که ناشی از پانکراتیت است ، صدق می کند. در دوره مزمن بیماری ، پیشرفت سریع روند مشخصه است.
چه موقع عملیاتی لازم است؟
با ناکارآمدی درمان محافظه کار ، جراحی مشخص می شود. روشهای مختلف مداخله جراحی شناخته شده است ، از جمله روشهای حداقل تهاجمی.
برداشتن کیست کیست با کمترین خطر بروز عوارض مشخص می شود. این روش برای یافتن یک سازند واحد روی بدن یا سر یک اندام مؤثر است.. در طول عمل ، ناحیه آسیب دیده بیهوش می شود و پس از آن یک آسپیراتور یا یک سوزن سوراخ دار در یک برش کوچک در ناحیه اپیگاستریک وارد می شود.
با تمرکز بر ماهیت روند ، جراح می تواند انجام دهد:
- اسکلروز کیست در هنگام تزریق ماده شیمیایی فعال به داخل حفره تمیز شده. در این حالت ، کیست توسط بافت همبند بسته می شود.
- زهکشی پانچ ، که شامل تمیز کردن حفره و نصب لوله لاستیکی برای خروج اگزودات است. برداشتن زهکشی پس از قطع ترشحات رخ می دهد. منع مصرف این روش اندازه بزرگ کیست یا بسته شدن مجرای است.
هنگامی که جراحی جلدی امکان پذیر نباشد ، جراح جراحی لاپاروسکوپی را انجام می دهد. برای این کار ، 2 برش ساخته شده است که از طریق آن ابزارهای آندوسکوپی درج می شوند.
شما می توانید این کار را انجام دهید:
- برداشتن و انسداد با باز و دبریدمان حفره و بخیه های بعدی کیست. این تنها با یک مکان سطحی از شکل گیری نشان داده شده است.
- برداشتن قسمت آسیب دیده غده. این در صورت وجود آموزش گسترده انجام می شود. محل ارگان در ناحیه آسیب دیده برداشته می شود.
- عملیات فری. برای بیمارانی که مجرای انبساط شدید دارند ، نشان داده شده است. در طول عمل ، مجرای غده در روده کوچک بخیه می شود.
مضرات دستکاری لاپاروسکوپی خطر بالای عوارض است. در صورت عدم امکان استفاده از این تکنیک ها ، عمل لاپاراتومی انجام می شود.
این یک عمل طبیعی است که شامل یک دوره توان بخشی طولانی است.
در این حالت ، می توانید هزینه کنید:
- برداشتن و تخلیه خارجی کیست.
- برداشتن کامل و جزئی از غده را باز کنید.
- Marsupialization. در این حالت کالبد شکافی و بهداشتی حفره انجام می شود ، سپس لبه های برش و دیواره های کیست بخیه می شوند. مضرات این دستکاری ، خطر گذرگاه های خارق العاده است.
روش های جایگزین و استفاده از آنها در درمان
تمام داروهای مردمی که توسط بیمار استفاده می شود باید با یک متخصص گوارش موافقت شود. در اصل ، درمان با آماده سازی های گیاهی انجام می شود و به تسکین التهاب و ترمیم بافت اعضای بدن کمک می کند:
- کالندولا ، سلاندین و بومادران به نسبت مساوی گرفته می شوند. 1 قاشق چایخوری مخلوط را در 250 میلی لیتر آب جوش ریخته و حدود 2 ساعت اصرار می کنیم ، پس از آن قبل از غذا در 60 میلی لیتر گرفته می شود.
- 2 قسمت تانسی و تقویم ، 1 قسمت از فلش درخت چنار را بردارید ، یک لیوان آب جوش را انتخاب کنید و بگذارید 2 ساعت دم بکشد. با کشش ، روزانه 60 میلی لیتر به مدت 1 ماه می نوشند.
- تزریق از قسمتهای مساوی برگهای توت فرنگی ، زغال اخته ، زغال اخته ، برگهای لوبیا ، نیش ذرت تهیه می شود. به 1 قاشق غذاخوری 250 میلی لیتر آب جوش به قاشق مخلوط اضافه می شود و اجازه می دهد یک شب تزریق شود. بعد از کشش ، روزانه 125 میلی لیتر به مدت 2 هفته بنوشید. پس از یک استراحت 7 روزه ، این دوره تکرار می شود.
اهمیت تغذیه مناسب
رژیم غذایی با کیست ، استفاده از غذاهای چرب ، شور و کنترل کربوهیدرات ها را از بین می برد. ظروف لازم است که در آب بخارپز یا جوشانده شوند. میوه ها و سبزیجات باید به رژیم غذایی اضافه شوند.
غذایی که می خورید نباید گرم یا سرد باشد.. برای دوره درمان ، مصرف مشروبات الکلی ممنوع است. تغذیه بیمار باید در بخش های کمی 5-6 وعده غذایی روزانه باشد.
وقتی کیست به اندازه زیادی برسد و بر وضعیت بیمار تأثیر بگذارد ، یک عمل برنامه ریزی شده تجویز می شود. در آماده سازی برای مداخله جراحی ، به بیمار توصیه می شود كه رژیم غذایی نادرست را رعایت كند ، متخصص تغذیه به تهیه منوی تقریبی كمك می كند ، كه باید دارای محتوای بالایی باشد:
- پروتئین ها ، نیمی از آنها باید مربوط به محصولاتی با منشأ حیوانی باشد.
- ویتامین ها ، به ویژه گروه های B ، A و C.
- محصولات ترکیب لیپوماتیک.
همچنین لازم است که چربی ها ، کربوهیدرات ها و غذاهای دارای کلسترول بالا را از بین ببرید.
عواقب کیست
پیش آگهی فقط با تشخیص به موقع آسیب شناسی مطلوب است. عوارض به صورت خفگی ، خونریزی داخلی و ظهور فیستول مشاهده می شود. در بدترین حالت ، عواقب می تواند وخیم باشد: پارگی کیست یا تشکیل بدخیم می شود.
خطر عود حتی بعد از عمل بسیار زیاد است.
اقدامات پیشگیرانه
با دانستن خطر ابتلا به کیست لوزالمعده ، شما باید سلامت خود را تحت نظر داشته باشید و تعدادی از قوانین را رعایت کنید:
- از عادت های بد خودداری کنید: سیگار کشیدن ، نوشیدن الکل.
- یک سبک زندگی فعال را پیش ببرید.
- رژیم را دنبال کنید ، اگر وزن اضافی وجود دارد ، باید با کمک رژیم غذایی صحیح و مجموعه ای از تمرینات ، از کیلوگرم های غیر ضروری خلاص شوید.
- به موقع تمام آسیب شناسی های دستگاه گوارش را درمان کنید.
- داروها را فقط زیر نظر پزشک مصرف کنید و بیشتر از مدت زمان توصیه شده نباشد.
کیست لوزالمعده برای رشد سریع و نقض اعضای بدن مجاور خطرناک است. درمان محافظه کارانه بی اثر است ، به خصوص در حضور سازندهای بزرگ. بنابراین ، پس از تشخیص ، رژیم و سونوگرافی پیشگیرانه توصیه می شود. یک عملیات برنامه ریزی شده از زهکشی حفره با حضور کیست های بزرگ یا اگزودات چرکی انجام می شود.
سیستادنوما
شایعترین نئوپلاسم خوش خیم که از اپیتلیوم مجرای لوزالمعده ایجاد می شود. در 10-15٪ از کل ضایعات کیستیک لوزالمعده و در 1.5-4٪ ضایعات تومور آن مشاهده می شود. بیشتر در دم یا بدن غده بومی سازی می شود. بیشتر زنان رنج می برند.
با توجه به طبقه بندی بین المللی بافت شناسی فعلی WHO (J. Kloppel و همکاران ، 1996) ، 3 نوع از تومورهای خوش خیم لوزالمعده پانکراس تشخیص داده می شوند: سروز ، سیستادنوما مخاطی و تومور پاپیلری و مخاطی داخل جمجمه.
سیستادنوما جدی
این نوع سیستادنوما لوزالمعده در بیشتر موارد تشکیل حفره است که در داخل آن مایع آبی روشن وجود دارد. علت بیماری سیستادنوما سروز نامشخص است ، اگرچه اعتقاد بر این است که به دلیل تغییر در کروموزوم Zp25 می تواند از سلولهای اپیتلیال لوزالمعده لوزالمعده ایجاد شود.
ویژگی بارز ساختار ماکروسکوپی تومورهای کیستیک لوزالمعده ، وجود در حفره آنها از ساختارهای بافت اضافی - سپتاها یا توده های جامد است (شکل 58-11).

شکل 58-11 cystadenoma دم لوزالمعده جدی: الف - آماده سازی مقطعی ، تصویربرداری با رزونانس مغناطیسی.
بررسی بافت شناسی دیواره های سیستادنوما سروز ، یک لایه اپیتلیال داخلی را تشکیل می دهد ، متشکل از سلول های مکعبی تک لایه ، و در هنگام رنگ آمیزی هیستوشیمی ، دانه هایی با گلیکوژن درون این سلول های اپیتلیال یافت می شوند.
با داشتن سیستادنوما سروز ، سپتوم تومور کیستیک را در بسیاری از کیستهای کوچکتر تقسیم می کند و باعث می شود که این ماده مانند لانه زنبوری به نظر برسد. این نوع ساختاری سیستادنوما میکروسیتیک نامیده می شود و فقط برای تومور کیستیک سروز پانکراس مشخصه است. با این وجود ، نوع دیگری از ساختار ماکروسکوپی تومور کیستیک سروز وجود دارد ، هنگامی که به نظر می رسد کیست غیرهمجنس است و پارتیشنهای داخلی در آن کاملاً وجود ندارد. به این نوع سیستادنوما سروز ، ماکروسیستیک یا الیگوسیستیک گفته می شود. تمایز از شبه کیست دشوار است.
این بیماری بسیار آهسته پیشرفت می کند ، و مشاهدات طولانی مدت ممکن است افزایش اندازه سیستادنوما سروز را نشان ندهد. مواردی که از بدخیمی آن به سیستادنوکارسینوماس سروز تبدیل می شود ، کوششی است.
اندازه چنین توموری کیستیک معمولاً از 5-7 سانتی متر تجاوز نمی کند اغلب در طول معاینه پیشگیرانه بیماری تشخیص داده می شود. علائم بالینی به ندرت بیان می شود ، غیر اختصاصی است ، که اغلب دردهای مزمن در ناحیه اپیگاستریک است. در تشخیص ، مقدار اصلی متعلق است اسکن سونوگرافی, سی تی اسکن و MRIهمچنین اندوسونوگرافی. برای تشخیص افتراقی با بیماری شبه ، می توانید از آن استفاده کنید سوراخ سوزن ریز پوست از طریق آسپیراسیون و بررسی محتوا در مورد فعالیت آمیلاز و به ویژه ترکیب سلولی.
ترکیبی از ویژگی های ذکر شده این انواع تومورهای کیستیک از مداخله جراحی جلوگیری می کند و یک معاینه ابزار سالانه را به بیماران توصیه می کند. عمل جراحی برای افزایش علائم و افزایش اندازه کیست بیش از 5-6 سانتی متر نشان داده شده است.مخاطفه گذاری در بین روشهای درمانی جراحی ترجیح داده می شود و تنها با بومی سازی کیست در دم امکان برداشتن اقتصادی از این لوزالمعده وجود دارد. بهره برداری از زهکشی خارجی یا داخلی قابل قبول نیست. بر اهمیت معاینه بافت شناسی فوری دیواره کیست ، بدون آن ، همیشه خطر انتخاب روش یا حجم ناکافی از جراحی ، به ویژه در شرایط استفاده گسترده از روشهای حداقل تهاجمی ، باید تأکید شود.
سیستادنوما مخاطی
سیستادنوم مخاطی با پلی مورفیسم ساختار مشخص می شود. در بیشتر موارد ، این یک کیست بزرگ چند محفظه است (شکل 58-12) ، پر از مخاط چسبناک یا محتویات بواسیر با دیواره ضخیم.
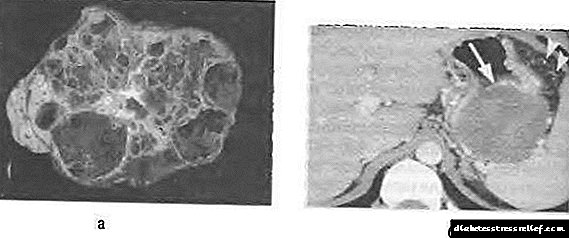
شکل 58-12 سیستادنوما مخاطی لوزالمعده: الف - آماده سازی مقطعی ، ب - توموگرام محاسبه شده با تقویت کنتراست.
غالباً ساختار کیست غیرهمجنس و بدون پارتیشن داخلی (فرم الیگوسیستیک ماکروسیستیک) دارد. طبق یکی از فرضیه های رایج ، اعتقاد بر این است که یک تومور کیستیک مخاطی از بافت تخمدان ایجاد می شود ، که عناصر آن در دوره رشد زودرس داخل رحمی در نشانگر لوزالمعده قرار می گیرند. بافت استروما دیواره و سپتوم سیستادنوم مخاطی بسیار شبیه به بافت استروما تخمدان است ، به همین دلیل به آن استروما شبیه تخمدان گفته می شود. این یکی از ویژگیهای بارز ساختار تومور کیستیک مخاطی محسوب می شود. ساختار بافت شناسی دیواره تومور کیستیک مخاطی با یک پوشش اپیتلیال متشکل از یک اپیتلیوم منشوری حاوی موسین مشخص می شود. رنگ آمیزی هیستوشیمیایی گلیکوژن در این مورد نتیجه منفی می دهد.
سیستادنوم مخاطی نسبتاً سریع پیشرفت می کند و تا زمانی که تشخیص داده می شود ، معمولاً تا 10 تا 10 سانتی متر قطر اندازه گیری می شود. بنابراین ، یک سندرم درد نامشخص اما ثابت ، احساس ناراحتی در اپی گاستریوم ممکن است ویژگی آن باشد. مشاهدات تنها از فشرده سازی یا انسداد این تومور مجرای صفراوی مشترک ، اثنی عشر و مجرای لوزالمعده اصلی شرح داده شده است. مهمترین ویژگی چنین توموری کیستیک پتانسیل بسیار بالایی برای تحول بدخیم است.
بسیاری از مطالعات نشان داده اند که عملاً در هر تومنی کیستیک مخاطی ، با گذشت زمان ، مناطقی از دیسپلازی شدید اپیتلیال ظاهر می شوند ، با عبور به داخل کارسینوم درجا و سپس به سیستادنوکارسینوما لوزالمعده.
طبق سونوگرافی و سی تی اسکن ، در تقریباً 30-20٪ موارد ، کلسیفیکاسیون دیواره بیرونی آن تشخیص داده می شود. در بعضی موارد ، در طی یک مطالعه CT با تقویت بولوس داخل وریدی ، می توان تجمع محیط کنتراست را در پارتیشن ها و دیواره تومور کیستیک تشخیص داد (شکل 58-12). جریان خون وثیقه داخل تومور کیستیک همچنین به دلیل وجود رگ های خونی در ساختار داخل روده ای و دیواره تومور کیستیک می تواند با سونوگرافی در حالت اسکن مضاعف شناسایی شود.
وضعیت بقیه پارانشیم لوزالمعده برای تشخیص تومور کیستیک از اهمیت خاصی برخوردار است. توجه به این نکته ضروری است که با چنین تومورهایی در معرض تغییرات ساختاری قرار نمی گیرد. در عین حال ، با یک pseudocyst لوزالمعده ، اسکلروز ، آتروفی ، گنجاندن کلسیفیکاسیون و گسترش مجرای اصلی لوزالمعده اغلب در پارانشیم آن مشاهده می شود. سیستادنوما مخاطی شبیه به سیستادنوکارسینوما لوزالمعده است. اما طبق سی تی اسکن یا اسکن سونوگرافی تنها با سیستادنوکارسینوما می توان علائم تهاجم تومور به بافتهای اطراف ، افزایش غدد لنفاوی منطقه ای یا متاستازهای دوردست در اندامهای دیگر را تشخیص داد. برای تمایز بین آنها ، شناسایی مارکرهای توموری (CEA و CA-19-9) مهم است.
فرصت های خوبی برای تشخیص تومورهای کیستیک لوزالمعده باز می شود MRI. این امکان را می دهد که نه تنها تصویر ارگان ها را دریافت و پردازش کنید ، بلکه می توانید همزمان برخی از خصوصیات بدنی مایعات بیولوژیکی را نیز در مطالعه تصاویر T1- و T2 ارزیابی کنید. این داده ها را می توان در تشخیص افتراقی سروز از تومور کیستیک مخاطی استفاده کرد. در سیستادنوما سروز ، مایع درون حفره ای با شدت سیگنال کم در T1 - و زیاد - در تصویر با وزن T2 مشخص می شود. سیگنال حاصل از محتوای داخلی تومور کیستیک مخاطی در تصویر با وزن T1 شدیدتر است.
برای pseudocysts لوزالمعده ، مانند سیستادنوما سروز ، شدت سیگنال کم در یک تصویر با وزن T1 و بالا در یک تصویر با وزن T2 مشخصه است. با این وجود وجود لخته های خون یا گیرنده ها در داخل مایع می تواند ویژگی های سیگنال دریافتی را تغییر دهد.
Pancreaticocholangiography رزونانس مغناطیسی به شما امکان می دهد رابطه کیست و مجرای اصلی لوزالمعده را برقرار کنید. با تومورهای کیستیک سروز و مخاطی ، این رابطه وجود ندارد. و برعکس ، یک تومور پاپیلری-مخاطی داخل صفاقی ، برعکس ، مجرای اصلی گشاد شده متصل به حفره کیست یکی از اصلی ترین ویژگیهای تشخیصی افتراقی آن است.
با این حال ، ویژگی سونوگرافی و CT در تشخیص تومورهای کیستیک از 50-60 not تجاوز نمی کند. مقدار اصلی نتیجه گیری نادرست با نوع الیگوسیستیک ساختار تومور کیستیک بوجود می آید.
در موارد مشکوک ، هنگامی که ماهیت ضایعه کیستیک پانکراس نامشخص است ، توصیه می شود از آن استفاده کنید TAB جلدی کیستها به دنبال آن ، تجزیه و تحلیلهای بیوشیمیایی و سیتولوژیکی. یکی از روشهای امیدوارکننده برای تشخیص فرآیندهای پاتولوژیک در لوزالمعده ، این روش است سونوگرافی آندوسکوپیوضوح بالا
تاکتیکهای جراحی فعال که در درمان سیستادنوما مخاطی به کار رفته است صرف نظر از اندازه آن ، که به دلیل خطر بالای بدخیمی این نوع خاص کیست است. در بین روشهای درمانی جراحی ، معمولاً فقط برداشتن کامل آن ، معمولاً با برداشتن لوزالمعده مربوطه پس از سوراخ شدن ، بیوپسی ، تأیید سیتولوژیک و بافت شناسی تشخیص قابل قبول است.
باید در نظر داشت که دیواره تومور کیستیک اغلب نواحی فاقد پوشش داخلی اپیتلیال است. چند قطعه از دیواره کیست در معرض بررسی قرار دارد ، که عمدتا از مناطقی است که رشد داخل حفره یا سپتاها در آن قرار دارد.
تومور داخل رحمی papillary-mucinous
این یک تشخیص نادر و نادر است و دشوار است. در هر سنی بروز می کند. این بیماری از اپیتلیوم منشوری و ایجاد کننده مخاط از مجاری اصلی یا جانبی لوزالمعده تشکیل می شود و عمدتاً در روند سر یا قلاب آن بومی سازی می شود. چنین تومورهایی به شکل رشد اپیتلیال پاپیلری ارائه می شوند ، مخاط غلیظ ایجاد می کنند و با گسترش شدید مجاری اصلی و جانبی لوزالمعده همراه هستند. در بعضی موارد ممکن است ضایعه غالب هر یک از غده ها وجود داشته باشد. این نوع تومور خطر کاملاً بدخیمی دارد.
با توجه به اینکه هیچ یک از روشهای تحقیق ابزاری به جز مورفولوژیکی قادر به تعیین مرزهای واقعی گسترش تومور در مجاری نیستند ، روش اصلی درمان پانکراتکتومی کل است. در برخی موارد ، برداشتن غده در محدوده تغییرات قابل مشاهده با بررسی فوری بافت شناسی بخش ها مجاز است.
جراحی پلاستیک بازسازی کننده در لوزالمعده
لوزالمعده یکی از بزرگترین اندام های حفره شکمی است که عملکرد سنتز هورمون ها و آنزیم ها را برای اطمینان از روند هضم و جذب مواد مغذی انجام می دهد. در هنگام درمان لوزالمعده با عمل جراحی ، برای بازگرداندن عملکرد دستگاه گوارش ، نیاز به جراحی پلاستیک اضافی ترمیمی ، که نیاز به متخصص بسیار ماهر دارد.
از غدد کوچک و مجاری تشکیل شده است. تومورهای بدخیم و خوش خیم می توانند از سلولهای غده تشکیل شوند ، با پیشرفت فرآیندهای التهابی ، کیست و آبسه در غده ایجاد می شود و در مجاری آن سنگ ایجاد می شود. برای درمان این بیماری ها ، انواع مختلفی وجود دارد جراحی پانکراس:
- کیست پانکراس - عمل با جداسازی کامل رگ های خونی ، جدایی این سازند از بافت های بدن را شامل می شود ،
- سنگ های پانکراس - این عمل در موارد شدید بیماری انجام می شود و مجموعه ای از اقدامات را برای ایجاد یک جریان طبیعی آب لوزالمعده انجام می دهد. برای از بین بردن سنگهای منفرد ، پانکراتوتومی انجام می شود - تجزیه بافت روی سنگ و استخراج آن. با وجود چندین سنگ ، مجرای دم از غده باز می شود ،
- برداشتن لوزالمعده - عمل برای آسیب قابل توجه اعضای بدن به دلیل تروما ، سرطان ، نکروز لوزالمعده نشان داده شده است.
با پیشرفت فرآیندهای بدخیم در بدن ، جراحی تنها گزینه برای درمان آن است. درمان کامل فقط در صورت عدم وجود متاستاز در اندام های دیگر حاصل می شود.
اگر تومور در قسمت غده قرار داشته باشد ، معمولاً از روش پیلور ترجیح داده می شود که برخلاف عملكرد سنتی ویپپ ، به شما اجازه می دهد بخشی از معده را نجات دهید. این کیفیت زندگی بیمار را بهبود می بخشد ، زیرا وی مجبور نیست با عواقب برداشتن معده (مثلاً سندرم دامپینگ) مقابله کند.
جراحی لوزالمعده - پیگیری
پانکراتکتومی به دو روش قابل انجام است. هنگامی که یک تومور در ناحیه غده بومی سازی شود ، عمل جراحی Whipple توصیه می شود ، که شامل از بین بردن سر و بخشی از اثنی عشر و همچنین بخشی از معده ، مثانه صفرا ، مجاری صفراوی و غدد لنفاوی است. در مرحله بعدی ، عبور مواد غذایی از طریق روده ها با پلاستیک اثنی عشر و مجاری صفراوی احیا می شود.
در این عمل علاوه بر از بین بردن لوزالمعده و بافتهای اطراف ، مرحله بسیار مهمی از مداخله جراحی مرحله بازسازی و شکل گیری جریان خروج ترشح لوزالمعده و صفرا از مدال است. در حین عمل ، این بخش از دستگاه گوارش "مجدداً" با ایجاد آناستوموزهای زیر "مجدداً جمع می شود":
- بخش خروجی معده و ژژونوم ،
- مجرای مدفوع لوزالمعده و حلقه روده ،
- مجرای صفراوی مشترک با روده.
آناستوموز یک ترکیب مصنوعی است (حلقه هایی از روده ، رباط های حلقه روده و مجرای صفراوی) که به شما امکان می دهد عبور مایعات را در طول دستگاه حفظ کنید.
همچنین می توان از تکنیک دفع مجرای لوزالمعده به داخل معده و نه داخل روده استفاده کرد (پانکراتوگاسترواناستوموز). تمام این اقدامات برای بازگرداندن عملکرد دستگاه گوارش به عمل جراحی پلاستیک سازنده اضافی احتیاج دارد ، که به یک متخصص بسیار ماهر نیاز دارد.
روش شناسی عملکرد عملکردهای پلاستیک ساختاری
تعداد زیادی گزینه و روش برای بازسازی دستگاه گوارش ایجاد شده است. رایج ترین گزینه شامل بی حسی کردن استامپ غده با معده و ژژنوم است. آناستوموز پانکراس-معده یا لوزالمعده-روده با دو روش ایجاد می شود:
با استفاده از کاشت یا بینابینی ، که برای لوزالمعده نرم با کپسول ضعیف و کالیبر طبیعی مجرای لوزالمعده نشان داده شده است ،
روش مخاط مخاطی ، که شامل آناستوموزاسیون مجرای لوزالمعده و غشای مخاطی معده یا ژژنوم است. این روش برای گسترش قابل توجه مجرای لوزالمعده و افزایش تراکم پارانشیم غده به دلیل پانکراتیت مزمن استفاده می شود.
دوره پراسترس
جراحی برداشتن لوزالمعده به آنزیم های گوارشی به همراه غذا نیاز دارد.
آزمایش خون برای قند نیز توصیه می شود ، زیرا مداخلات پانکراس خطر ابتلا به دیابت را افزایش می دهد. آزمایش با استفاده از نظارت روزانه غلظت گلوکز خون ، سالی دو بار انجام می شود. علاوه بر این ، ممکن است آزمایش تحمل گلوکز خوراکی انجام شود. اگر در تغذیه مشکلی دارید ، رژیم غذایی لازم است.
زندگی بعد از جراحی لوزالمعده: عواقب آن چیست؟
| ویدیو (برای پخش کلیک کنید) |
پیروگوف بزرگ یک بار گفت: "عمل شرم آور برای پزشکی است." این باید اضافه شود - برای بیمار نیز.
عدم تمایل مداوم ما به درمان بیماریهای آغازین ، انتظار از سر گذر زمان و غفلت از هنجارهای اساسی رفتار سالم ، ما را به سمت میز عامل سوق می دهد. کاملاً غیر منتظره.
هر عمل جراحی استرس بزرگی برای بدن است. جراحی لوزالمعده در 25٪ موارد منجر به مرگ و در 100٪ ناتوانی می شود. امید به زندگی بیماران بعد از عمل اندک است.
انواع مداخلات جراحی در لوزالمعده
| ویدیو (برای پخش کلیک کنید) |
امروز ، عمل بر روی لوزالمعده با استفاده از روش های زیر انجام می شود:
در طول عمل به دلیل ساختار ، موقعیت مکانی و فیزیولوژی آن مشکلات زیادی بوجود می آید.
آهن از بافت غده و ظریف تشکیل شده است. دوختن آن بسیار دشوار است ، با لمس ساده با انگشت می توان آسیب دید.
این یک ارگان بدون زوج است ، غده در کنار کلیه ها قرار دارد ، در اطراف آن رگه های توخالی ، آئورت شکمی ، شریان ، مجاری صفراوی وجود دارد و با اثنی عشر دوازدهم گردش خون کلی دارد. غالباً وقتی قسمتی از غده را خارج می کنید ، مجرای اثنی عشر باید برداشته شود. رسیدن به این اندام بدون آسیب رساندن به بافت اطراف نیز بسیار دشوار است.
به دلیل فعالیت زیاد آنزیم هایی که آهن تولید می کند ، در صورت غیر طبیعی بودن ، آنزیم ها می توانند به جای غذا ، آهن خود را هضم کنند. اگر در حین عمل آنزیم وارد جریان خون شود ، یک شوک شدید فوری رخ خواهد داد.
با توجه به ویژگی های ساختاری این اندام ، سلول های متورم ، کیست ، آبسه و سنگ می توانند در سلولهای آن تشکیل شوند. همه اینها فقط با جراحی قابل درمان است.
جراحی لوزالمعده به دلیل پیچیدگی و میزان بالای مرگ و میر آن رایج نیست. تعداد محدودی از دلایل نشانگر اجرای آنهاست:
- نکروز لوزالمعده ،
- تومورها ، بدخیم و خوش خیم ،
- آسیب دیدگی به غده ،
- توسعه کیست
- نقایص هنگام تولد
- پریتونیت
- سنگ در مجاری مسدود شده
- آبسه و فیستول.
عملیات غالباً در چندین مرحله انجام می شود ، زیرا انجام کل میزان کار به یکباره غیرممکن است.
رفتار لوزالمعده در بیماری آن غیرقابل پیش بینی است ، علل بسیاری از بیماری های پانکراس نامشخص است. در مورد درمان اکثر بیماری ها اختلاف نظرهای زیادی وجود دارد.
امروزه عمل پیوند غده امكان پذیر است ، اما به طور متوسط بیمار بعد از این عمل حدود سه سال زندگی می كند. آهن عدم وجود جریان خون را بیش از نیم ساعت تحمل می کند. هنگام یخ زدگی ، می توان از آن استفاده کرد ، نه بیشتر از پنج ساعت. هنگام پیوند ، در جای خود قرار نمی گیرد ، بلکه در صفاقی قرار دارد.
پیوند لوزالمعده ناشناخته ترین روش در پیوند است.
به دلیل مشکلات فنی زیادی ، عمل پیوند غده انجام نمی شود. جستجوی روش های جدید انجام جراحی در حال انجام است ، تحقیقات در زمینه تولید غده مصنوعی در حال انجام است.
دلایل انجام عملیات متفاوت است ، روش های انجام نیز بسیار زیاد است ، حداقل پانزده گزینه:
- ضایعات لوزالمعده بخیه ،
- نوروتکتومی
- سیستونتروستومی ،
- ماروناسیون کیست
- برداشت سمت چپ ،
- پاپیلوتومی و دیگران.
عمل جراحی توسط جراحان باتجربه در موارد ضروری انجام می شود.
مدت زمان درمان بیمار پس از عمل بستگی به وضعیت سلامتی وی قبل از آن و به روش جراحی انتخاب شده توسط جراح دارد.
بیماری که نیاز به مداخله جراحی دارد ، پس از ادامه تأثیر آن بر بیمار ، روش های اقدامات پیشگیرانه و شیوه زندگی بیمار را تعیین می کند.
بازگرداندن قسمتهای برداشته شده غده غیرممکن است ؛ هرگز به طور کامل از بین نمی رود. بعد از عمل ، فرد از نبود هورمون ها و آنزیم ها در قسمت خارج شده غده رنج می برد ؛ فعالیت گوارشی بدن به طور دائم مختل می شود.
در دوره بهبودی بعد از عمل بر روی لوزالمعده ، بیمار مدت طولانی است که در بخش توان بخشی بیمارستان است. اغلب عوارض مختلف بعد از عمل وجود دارد:
- پریتونیت
- خونریزی
- عوارض دیابت
- نارسایی کلیه
- نارسایی گردش خون
بهبودی در یک مرکز پزشکی در بیمارستان تا دو ماه ادامه دارد ، دستگاه گوارش باید با شرایط عملکرد تغییر یافته سازگار شود.
پس از عمل ، فرد به تغذیه داخل وریدی مصنوعی منتقل می شود. مدت زمان تغذیه مصنوعی تأثیر معنی داری در بهبود دارد. تغذیه داخل وریدی از 5 تا 10 روز انجام می شود. انجام چنین رژیمهایی امکان به حداقل رساندن عوارض بعد از عمل را می دهد.
روشهای بعد از عمل توانبخشی بیمار روشهای زیر را شامل می شود:
- رژیم سخت
- ورزش منظم
- استفاده از انسولین برای تنظیم قند ،
- استفاده از آنزیم ها برای هضم غذا.
نظارت مستمر پزشکی بر وضعیت بیمار برای جلوگیری از عوارض احتمالی ضروری است.
در طی دو هفته پس از ترخیص از بیمارستان ، به بیمار استراحت كامل و استراحت توصیه می شود.
پیاده روی ، کتاب خواندن و سایر فعالیتهای بدنی امکان پذیر با توجه به بهزیستی وی به برنامه بیمار اضافه می شود ، کار بیش از حد غیرممکن است.
راهکار درمانی پس از آشنایی با تاریخچه پزشکی ، مقایسه آزمایشات قبل و بعد از عمل توسط پزشک مراجعه کننده تهیه می شود.
در رژیم غذایی ، استفاده از الکل ، غذاهای چرب ، تند و اسیدی باید از این امر مستثنا شوند.
اگرچه وضعیت سلامتی انسان پس از عمل بستگی به روش اجرای آن ، کیفیت روشهای پزشکی پس از آن دارد ، اما میزان مرگ و میر بعد از عمل بسیار بالا است.
جراحی لوزالمعده (پانکراس) معمولاً برای معالجه سرطان تجویز می شود. در حین عمل ، آنها می توانند تمام یا بخشی از غده را خارج کنند. آنها همچنین می توانند اندام همسایه مانند:
- - طحال و مثانه ،
- - غدد لنفاوی ،
- - بخشی از روده یا معده کوچک.
پیش آگهی بعد از عمل در لوزالمعده به عوامل زیادی بستگی دارد:
- - روش عمل ،
- - وضعیت قبل از عمل بیمار چه بود ،
- - كیفیت اقدامات درمانی و بهداشتی
- - تغذیه مناسب و مراقبت فعال از بیمار.
برداشتن کیست ، پانکراتیت حاد ، سنگ در لوزالمعده و سایر شرایط آسیب شناختی که برای آن عمل جراحی انجام شده است و در آن کل اندام خارج شده است یا فقط بخشی از اندام از تأثیر در وضعیت عمومی بیمار و پیش آگهی عمومی متوقف نمی شود.
به عنوان مثال ، یک عمل جراحی با سرطان ، عود بیماری را تهدید می کند. به همین دلیل ، پیش آگهی بقا پس از چنین عملی بسیار زیاد نیست. برای بیماران سرطانی ، در صورت بروز هرگونه علائم ناخوشایند ، آزمایش های اضافی ویژه ای برای تعیین پیشرفت عودهای سرطانی و ایجاد متاستاز به موقع انجام می شود.
در جنگل تاریک منطقه ای که از نظر بیماری و جراحی لوزالمعده کمی مورد مطالعه قرار گرفته است ، یک پرتوی امید وجود دارد که پزشکان طبیعی به ما می دهند.
آرنولد اورت ، متخصص تغذیه ، در ابتدای قرن بیستم نوشت: "همه بیماری ها بدون استثنا ، منحصراً از غذاهای غیر طبیعی و از هر گرم غذای اضافی ناشی می شوند." به این فکر کنید که چگونه غذای غیر طبیعی در اوایل قرن بیست و یکم بدست آمد.
برای خلاص شدن از بیماری ، نیازی به خوردن غذای خام یا گیاهخواری نیست ، فقط باید اصول تغذیه زنده را رعایت کنید ، که اِرت در کتابی با همین نام به ما اشاره کرد.
افراد به دنبال علت بیماری ها در هر چیزی هستند - در عفونت ها ، التهاب ناگهانی اندام ها ، نقص هنگام تولد ، اما در مواد غذایی نیست. بنابراین ، علل بسیاری از بیماری ها امروز مرموز و غیر قابل توضیح است. دلایل بیماری را در دانشنامه پزشکی بخوانید - تقریباً همیشه ناشناخته هستند.
این عادت ده برابر بیشتر از نیاز بدن است و برای بیشتر غذاهای آشغال ، یک شوخی بی رحمانه با بشریت بازی می کند.
هر بیماری به معنای وجود مواد خارجی ، یعنی سموم در بدن انسان است. خلاص شدن از شر آنها می تواند در عین حال ساده و دشوار باشد.
سادگی در توصیه های شناخته شده نهفته است: میزان مواد غذایی را برای تمیز کردن بدن به میزان چشمگیری کاهش می دهد. غذا باید طبیعی و طبیعی باشد. ورزش روند پاکسازی بدن را تسریع می کند. حمام آفتاب برای بهبود بدن بسیار مفید است. حمام های هوا از حمام های آب اهمیت کمتری دارند ، زیرا هوا برای تغذیه از بدن اهمیت بیشتری دارد.
رژیم غذایی بعد از عمل روی لوزالمعده
نکته بسیار مهم بعد از مداخله در لوزالمعده ، یک رژیم غذایی و همچنین تغذیه درمانی در نظر گرفته می شود. پس از مداخله ، اندامهای هضم نمی توانند به طور کامل کار کنند. استفاده از رژیم غذایی باعث کاهش بار روی آنها می شود. منوی رژیم غذایی و مدت زمان آن به صورت جداگانه توسط پزشک تجویز می شود.
معمولاً با بیماری و آسیب شناسی ، بیماران باید از محصولاتی که باعث افزایش تولید آنزیم هایی می شود که به تجزیه مواد غذایی کمک می کند ، رها شوند. پس از عمل جراحی بر روی لوزالمعده ، عملکرد آن باید توسط داروها جبران شود. پزشک ممکن است برای عادی سازی قند خون ، تزریق انسولین تجویز کند. همچنین پزشکان اغلب ویتامین های A ، E ، K ، D و B12 را تجویز می کنند.
تغذیه پزشکی بعد از عمل معمولاً شامل مراحل زیر است:
1) تغذیه مصنوعی:
- استفاده از کاوشگر ،
2) شکل طبیعی تغذیه.
بعد از عمل جراحی ، تغذیه مصنوعی تأثیر خوبی دارد.
رژیم درمانی در این دوره شامل مراحل زیر است:
مرحله 1 فقط تغذیه تزریقی به مدت 7 تا 12 روز. مدت زمان این مرحله بستگی به پیچیدگی عملیات دارد.
مرحله 2 این مرحله انتقال به تغذیه طبیعی است و در اینجا از مواد مغذی جزئی استفاده می شود.
مرحله 3 به بیمار رژیم غذایی کاملاً طبیعی تجویز می شود. لازم است به آهستگی بار دستگاه گوارش بیماران افزایش یابد:
- اول ، هفته اول ، بیماران رژیم غذایی شماره 0 تجویز می شوند ،
- بعد از آن ، برای هفته دوم ، رژیم شماره 1a را تجویز می کنند ،
- سپس ، هفته دیگر توصیه می شود به رژیم غذایی شماره 1b تغییر دهید ،
- مرحله بعدی تا دو ماه ، اولین نسخه رژیم شماره 5p را تعیین کنید ،
- سپس برای مدت شش ماه تا یک سال ، نوع دوم رژیم شماره 5p تجویز می شود.
پس از ترخیص بیمار از بیمارستان ، لازم است مصرف محصولات زیر را محدود کنید:
- ادویه و ادویه جات ترشی جات ،
- مواد غذایی با فیبر درشت.
تغذیه بیمار لزوماً باید حاوی پروتئین باشد و حداقل دارای چربی ، قند و کربوهیدرات باشد.
در کل دوره بعد از عمل ، بیمار باید تحت نظارت دقیق پزشکی قرار بگیرد تا از ایجاد بیماری های مختلف منفی جلوگیری کند.