مقاومت به انسولین چیست؟ علائم و درمان او رژیم غذایی برای مقاومت به انسولین
 مقاومت به انسولین کاهش حساسیت بافتها به عمل انسولین است که در صورت عدم وجود هرگونه بیماری جدی می تواند ایجاد شود. در مراحل اولیه ، مقاومت به انسولین تقریبا هیچ تاثیری در بهزیستی ندارد و تنها با تغییر در داده های آزمایش (خون) می توان یک انحراف را تشخیص داد.
مقاومت به انسولین کاهش حساسیت بافتها به عمل انسولین است که در صورت عدم وجود هرگونه بیماری جدی می تواند ایجاد شود. در مراحل اولیه ، مقاومت به انسولین تقریبا هیچ تاثیری در بهزیستی ندارد و تنها با تغییر در داده های آزمایش (خون) می توان یک انحراف را تشخیص داد.
مقاومت به انسولین: علائم و درمان. رژیم غذایی برای مقاومت به انسولین
مقاومت به انسولین یک واکنش بیولوژیکی مختل کننده بافتهای بدن به عملکرد انسولین است. مهم نیست که انسولین از کجا تشکیل می شود ، از لوزالمعده (درون زا) یا از تزریقات (اگزوژن).
مقاومت به انسولین احتمال ابتلا به نه تنها دیابت نوع 2 ، بلکه آترواسکلروز ، حمله قلبی و مرگ ناگهانی در اثر گرفتگی عروق را افزایش می دهد.
عمل انسولین برای تنظیم متابولیسم (نه تنها کربوهیدرات ها ، بلکه چربی ها و پروتئین ها) و همچنین فرآیندهای میتوژنیک است - این رشد ، تولید مثل سلول ها ، سنتز DNA ، رونویسی ژن ها است.
مفهوم مدرن مقاومت به انسولین محدود به اختلالات متابولیسم کربوهیدرات و افزایش خطر ابتلا به دیابت نوع 2 نیست. همچنین شامل تغییر در متابولیسم چربی ها ، پروتئین ها ، بیان ژن است. به ویژه ، مقاومت به انسولین منجر به بروز مشکلات در سلولهای اندوتلیال می شود که دیواره رگ های خونی را از داخل آن می پوشانند. به همین دلیل ، لومن رگ ها باریک می شوند و آترواسکلروز پیشرفت می کند.
علائم مقاومت به انسولین و تشخیص
اگر علائم و یا آزمایشات نشان دهند كه شما دارای سندرم متابولیك هستید ، ممكن است به مقاومت به انسولین مشكوك باشید. این شامل:
- چاقی در کمر (شکم) ،
- فشار خون بالا (فشار خون بالا) ،
- آزمایش خون بد برای کلسترول و تری گلیسیرید ،
- تشخیص پروتئین در ادرار.
چاقی شکم شایعترین علامت مقاومت به انسولین است. در درجه دوم فشار خون شریانی (فشار خون بالا) قرار دارد. کمتر اوقات ، فرد هنوز دچار چاقی و فشار خون بالا نیست ، اما آزمایش خون برای کلسترول و چربی ها در حال حاضر بد است.
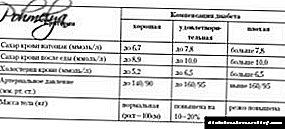
تشخیص مقاومت به انسولین با استفاده از آزمایشات مشکل ساز است. زیرا غلظت انسولین در پلاسما خون می تواند بسیار متفاوت باشد و این طبیعی است. هنگام تجزیه و تحلیل انسولین پلاسما ناشتا ، این میزان از 3 تا 28 میلی لیتر در میلی لیتر است. اگر انسولین در خون ناشتا بیش از حد نرمال باشد ، بدین معنی است که بیمار دچار پرفشاری خون می شود.
افزایش غلظت انسولین در خون هنگامی رخ می دهد که لوزالمعده مقدار بیشتری از آن را به منظور جبران مقاومت به انسولین در بافت ها تولید کند. این نتیجه تجزیه و تحلیل نشان می دهد که بیمار خطر قابل توجهی از دیابت نوع 2 و یا بیماری قلبی عروقی دارد.
دقیق ترین روش برای تعیین مقاومت به انسولین ، گیره انسولین هیپرینسولینمیک نامیده می شود. این شامل تجویز داخل وریدی مداوم انسولین و گلوکز به مدت 4-6 ساعت است. این یک روش پر زحمت است ، بنابراین به ندرت در عمل استفاده می شود. آنها برای آزمایش انسولین پلاسما به آزمایش خون ناشتا محدود می شوند.
مطالعات نشان داده است که مقاومت به انسولین یافت می شود:
- 10٪ از کل افراد بدون اختلالات متابولیک ،
- در 58٪ بیماران فشار خون بالا (فشار خون بالای 160/95 میلی متر جیوه) ،
- در 63٪ از مبتلایان به هایپراوریسمی (اسید اوریک سرم در مردان بیش از 416 میکرومول در لیتر و بالاتر از 387 میکرومول در لیتر در زنان) ،
- در 84٪ از مبتلایان به چربی خون بالا (تری گلیسیریدها بیشتر از 2.85 میلی مول در لیتر) ،
- در 88٪ افراد مبتلا به كلسترول خوب "(كمتر از 9/0 ميلي مول در ليتر در مردان و كمتر از 1.0 ميلي مول در ليتر در زنان) ،
- در 84٪ بیماران دیابت نوع 2 ،
- 66٪ از مبتلایان به اختلال تحمل گلوکز.
وقتی آزمایش کلسترول خون می کنید - کلسترول کل را چک نکنید ، اما جداگانه "خوب" و "بد" است.
چگونه انسولین متابولیسم را تنظیم می کند
به طور معمول ، یک مولکول انسولین به سطح سلولهای عضله ، چربی یا بافت کبد به گیرنده خود متصل می شود. پس از این ، اتو فسفوریلاسیون گیرنده انسولین با مشارکت تیروزین کیناز و ارتباط بعدی آن با بستر گیرنده انسولین 1 یا 2 (IRS-1 و 2).
مولکولهای IRS ، به نوبه خود ، فسفاتیدیلینوزیتول -3-کیناز را فعال می کنند ، که باعث تحریک انتقال GLUT-4 می شود. این ماده حامل گلوکز از طریق غشای داخل سلول است. چنین مکانیسم فعال سازی متابولیک (انتقال گلوکز ، سنتز گلیکوژن) و میتوژنیک (سنتز DNA) انسولین را فراهم می کند.
- جذب گلوکز توسط سلولهای عضلانی ، کبد و بافت چربی ،
- سنتز گلیکوژن در کبد (ذخیره گلوکز "سریع" در ذخیره) ،
- ضبط اسیدهای آمینه توسط سلول ها ،
- سنتز DNA
- سنتز پروتئین
- سنتز اسیدهای چرب
- حمل و نقل یونی
- لیپولیز (تجزیه بافت چربی با ورود اسیدهای چرب به خون) ،
- گلوکونوژنز (تبدیل گلیکوژن در کبد و گلوکز به خون) ،
- آپوپتوز (خود تخریب سلول).
توجه داشته باشید که انسولین باعث شکسته شدن بافت چربی می شود. به همین دلیل است که اگر سطح انسولین در خون بالا رود (پرفشاری خون یک اتفاق مکرر با مقاومت به انسولین است) ، پس کاهش وزن بسیار دشوار ، تقریبا غیرممکن است.
علل ژنتیکی مقاومت به انسولین
مقاومت به انسولین مشکل درصد عظیمی از همه افراد است. اعتقاد بر این است که ناشی از ژنهایی است که در طول تکامل غالب شدند. در سال 1962 فرض شد كه مقاومت به انسولین مکانیسم بقا در هنگام گرسنگی طولانی مدت است. زیرا باعث افزایش تجمع چربی در بدن در دوره های تغذیه ای فراوان می شود.
دانشمندان برای مدت طولانی موش ها را گرسنه می کردند. طولانی ترین افراد بازمانده از افرادی بودند که مشخص شد مقاومت به انسولین با واسطه ژنتیکی دارند. متأسفانه ، در شرایط مدرن ، مکانیسم مقاومت به انسولین برای ایجاد چاقی ، فشار خون بالا و دیابت نوع 2 کار می کند.
مطالعات نشان داده است که بیماران مبتلا به دیابت نوع 2 پس از اتصال انسولین با گیرنده خود ، نقص ژنتیکی در انتقال سیگنال دارند. به این نقص postreceptor گفته می شود. اول از همه ، انتقال حمل کننده گلوکز GLUT-4 مختل می شود.
در بیماران مبتلا به دیابت نوع 2 ، بیان اختلال در سایر ژنهای متابولیسم گلوکز و چربیها (چربیها) نیز یافت شد. اینها ژنهایی برای گلوکز-6-فسفات دهیدروژناز ، گلوکوکیناز ، لیپوپروتئین لیپاز ، اسید چرب سنتاز و سایر موارد هستند.
اگر فرد مستعد ژنتیکی در ابتلا به دیابت نوع 2 باشد ، ممکن است متوجه شود یا باعث سندرم متابولیک و دیابت نشود. بستگی به سبک زندگی دارد. عوامل خطر اصلی تغذیه بیش از حد ، به ویژه مصرف کربوهیدراتهای تصفیه شده (قند و آرد) و همچنین فعالیت بدنی کم است.
حساسیت به انسولین در بافت های مختلف بدن چیست؟
برای معالجه بیماریها ، حساسیت به انسولین در بافت عضله و چربی و همچنین سلولهای کبدی از اهمیت بالایی برخوردار است. اما آیا میزان مقاومت به انسولین این بافت ها یکسان است؟ در سال 1999 ، آزمایشات نشان داد که خیر.
به طور معمول ، برای سرکوب 50٪ لیپولیز (تجزیه چربی) در بافت چربی ، غلظت انسولین در خون بیش از 10 میلی گرم در میلی لیتر کافی نیست. برای سرکوب 50٪ از انتشار گلوکز به خون توسط کبد ، حدود 30 میلی گرم در میلی لیتر انسولین در خون در حال حاضر مورد نیاز است. و به منظور افزایش جذب گلوکز توسط بافت ماهیچه 50٪ ، غلظت انسولین در خون 100 میلی گرم در میلی لیتر و بالاتر مورد نیاز است.
یادآوری می کنیم که لیپولیز تجزیه بافت چربی است. عمل انسولین آن را سرکوب می کند ، مانند تولید گلوکز توسط کبد. و برعکس ، جذب گلوکز عضلانی توسط انسولین افزایش می یابد. لطفا توجه داشته باشید که در دیابت نوع 2 ، مقادیر مشخص شده غلظت مورد نیاز انسولین در خون به سمت راست ، یعنی به سمت افزایش مقاومت انسولین منتقل می شود. این روند مدتها قبل از بروز بیماری دیابت آغاز می شود.
حساسیت بافتهای بدن به انسولین به دلیل یک پیشگویی ژنتیکی ، و از همه مهمتر - به دلیل شیوه زندگی ناسالم ، کاهش می یابد. در پایان ، پس از سالها ، لوزالمعده برای مقابله با افزایش استرس متوقف می شود. سپس آنها دیابت "واقعی" نوع 2 را تشخیص می دهند. اگر درمان سندرم متابولیک در اسرع وقت شروع شود ، برای بیمار فایده ای دارد.
تفاوت بین انسولین و سندرم متابولیک چیست؟
باید توجه داشته باشید که مقاومت به انسولین در افراد دارای سایر مشکلات سلامتی که در مفهوم "سندرم متابولیک" وجود ندارد ، رخ می دهد. این است:
- تخمدان پلی کیستیک در زنان ،
- نارسایی مزمن کلیه
- بیماریهای عفونی
- گلوکوکورتیکوئید درمانی.
مقاومت به انسولین گاهی در دوران بارداری ایجاد می شود و بعد از زایمان می گذرد. همچنین معمولاً با افزایش سن بالا می رود. و این بستگی به این دارد که یک فرد سالخورده به چه شیوه زندگی منجر شود ، آیا این بیماری باعث دیابت نوع 2 و یا مشکلات قلبی عروقی خواهد شد. در مقاله "دیابت در افراد مسن" اطلاعات مفیدی را خواهید یافت.
مقاومت به انسولین عامل دیابت نوع 2 است
در دیابت نوع 2 ، مقاومت به انسولین سلولهای عضلانی ، کبد و بافت چربی از اهمیت بالینی برخوردار است. به دلیل از دست دادن حساسیت به انسولین ، گلوکز کمتری وارد سلولهای عضلانی می شود. در کبد ، به همین دلیل ، تجزیه گلیکوژن به گلوکز (گلیکوژنولیز) فعال می شود ، همچنین سنتز گلوکز از اسیدهای آمینه و "مواد اولیه" دیگر (گلوکونوژنز) انجام می شود.
مقاومت به انسولین بافت چربی در این واقعیت آشکار می شود که اثر ضد پولیتی انسولین را تضعیف می کند. در ابتدا ، این با افزایش تولید انسولین لوزالمعده جبران می شود. در مراحل بعدی بیماری ، چربی بیشتری به گلیسیرین و اسیدهای چرب آزاد تجزیه می شوند. اما در این دوره ، کاهش وزن شادی چندانی به همراه ندارد.
گلیسیرین و اسیدهای چرب آزاد وارد کبد می شوند ، که لیپوپروتئین های با چگالی بسیار کمی از آنها تشکیل می شود. این ذرات مضر هستند که بر روی دیواره رگ های خونی رسوب می شوند و آترواسکلروز پیشرفت می کند. مقدار اضافی گلوکز ، که در نتیجه گلیکوژنولیز و گلوکونوژنز ظاهر می شود ، از جریان کبد نیز وارد جریان خون می شود.
مقاومت به انسولین و علائم سندرم متابولیک در انسان مدتها پیش از ابتلا به دیابت قندی است. زیرا مقاومت به انسولین سالهاست که با تولید بیش از حد انسولین توسط سلولهای بتا لوزالمعده جبران می شود. در چنین شرایطی ، افزایش غلظت انسولین در خون مشاهده می شود - هایپرینسولینمی.
هایپرینسولینمی با قند خون طبیعی ، نشانگر مقاومت به انسولین و مهار کننده پیشرفت دیابت نوع 2 است. با گذشت زمان ، سلولهای بتا لوزالمعده دیگر برای جبران مقاومت به انسولین ، دیگر با بار مقابله نمی کنند. آنها انسولین کمتری تولید می کنند ، بیمار قند خون و دیابت بالایی دارد.
اول از همه ، مرحله اول ترشح انسولین رنج می برد ، یعنی انتشار سریع انسولین به خون در پاسخ به یک بار غذایی. و ترشح انسولین پایه (پس زمینه) بیش از حد باقی مانده است. هنگامی که سطح قند خون بالا می رود ، این باعث افزایش بیشتر مقاومت به انسولین در بافت و عملکرد سلول های بتا در ترشح انسولین می شود. این مکانیسم برای ایجاد دیابت "سمیت گلوکز" نام دارد.
مقاومت به انسولین و خطر قلبی عروقی
مشخص است که در بیماران مبتلا به دیابت نوع 2 ، در مقایسه با افراد فاقد اختلالات متابولیک ، میزان مرگ و میر قلبی عروقی 3-4 برابر افزایش می یابد. اکنون دانشمندان و پزشکان بیشتر و بیشتر متقاعد شده اند که مقاومت به انسولین و در کنار آن ، پرفشاری خون ، یک عامل خطر جدی برای حمله قلبی و سکته مغزی است. علاوه بر این ، این خطر بستگی به این ندارد که بیمار دیابت ایجاد کرده باشد یا نه.
از دهه 1980 ، مطالعات نشان داده اند كه انسولین تأثیر آتروژنیك مستقیمی بر دیواره رگ های خونی دارد. این بدان معنی است که پلاک های آترواسکلروتیک و باریک شدن لومن رگ ها تحت عمل انسولین در خون که از طریق آنها جریان می یابد پیشرفت می کنند.
انسولین باعث تکثیر و مهاجرت سلولهای عضله صاف ، سنتز لیپیدها در آنها ، تکثیر فیبروبلاستها ، فعال شدن سیستم انعقاد خون و کاهش فعالیت فیبرینولیز می شود. بنابراین ، هایپرینسولینمی (افزایش غلظت انسولین در خون به دلیل مقاومت به انسولین) یکی از دلایل مهم ایجاد آترواسکلروز است. این مدتها قبل از ظهور دیابت نوع 2 در بیمار رخ می دهد.
مطالعات نشان می دهد رابطه مستقیمی بین میزان مقاومت به انسولین و عوامل خطر بیماری قلبی عروقی وجود دارد. مقاومت به انسولین منجر به این واقعیت می شود که:
- افزایش چاقی شکم ،
- مشخصات کلسترول خون بدتر می شود و پلاک هایی از کلسترول "بد" در دیواره رگ های خونی شکل می گیرند ،
- احتمال لخته شدن خون در رگ ها افزایش می یابد ،
- دیواره شریان کاروتید ضخیم تر می شود (لومن شریان باریک می شود).
این رابطه پایدار هم در بیماران مبتلا به دیابت نوع 2 و هم در افراد بدون آن اثبات شده است.
درمان مقاومت به انسولین
یک روش موثر برای درمان مقاومت به انسولین در مراحل اولیه دیابت نوع 2 و حتی بهتر از آن قبل از بروز آن ، استفاده از رژیم غذایی است که کربوهیدرات ها را در رژیم غذایی شما محدود می کند. به طور دقیق ، این راهی برای درمان مقاومت به انسولین نیست ، بلکه فقط برای کنترل آن است. رژیم کم کربوهیدرات با مقاومت به انسولین - باید آن را برای زندگی رعایت کرد.
بعد از 3-4 روز درمان رژیم غذایی با مقاومت به انسولین ، بیشتر افراد متوجه بهبود در بهزیستی آنها می شوند. پس از 6-8 هفته ، آزمایشات نشان می دهد که کلسترول "خوب" در خون بالا می رود و "بد" سقوط می کند. و همچنین سطح تری گلیسیرید در خون به حالت عادی می افتد. این بدان معنی است که خطر آترواسکلروز چندین بار کاهش یافته است.
در حال حاضر هیچ درمان واقعی برای مقاومت به انسولین وجود ندارد. متخصصان در زمینه ژنتیک و زیست شناسی در این زمینه تلاش می کنند. با پیروی از رژیم کم کربوهیدراتین می توانید مقاومت به انسولین را به خوبی کنترل کنید. اول از همه ، شما باید از خوردن کربوهیدرات های تصفیه شده ، یعنی قند ، شیرینی و محصولات آرد سفید خودداری کنید.
با مقاومت به انسولین ، متفورمین (سیوفور ، گلوکوفاژ) نتایج خوبی می دهد. علاوه بر رژیم ، و نه به جای آن ، از آن استفاده کنید و ابتدا در مورد مصرف قرص با پزشک خود مشورت کنید. هر روز اخبار مربوط به درمان مقاومت به انسولین را دنبال می کنیم. ژنتیک و میکروبیولوژی مدرن معجزات واقعی هستند. و اميدوار است كه در سال هاي آينده بتوانند سرانجام اين مشكل را برطرف كنند. اگر می خواهید اول بدانید ، در خبرنامه ما مشترک شوید ، این برنامه رایگان است.
خطر مقاومت به انسولین چیست؟
حتی در افراد فاقد تغییرات اساسی در متابولیسم ، مقاومت به انسولین فرآیندهای پیری زودرس را تحریک می کند ، امروز نیز شناخته شده است که با آسیب های شدید قلبی عروقی و عوارض خطرناک آنها (سکته مغزی ، سکته قلبی ، تصادف حاد مغزی ، حاد مغزی ، نوروپاتی دیابتی و غیره) همراه است.
مقاومت به انسولین بسیار گسترده است. در 10-10٪ از بزرگسالان (بدون بیماری های مزمن و تشخیص) با هر معاینه می توان به طور تصادفی تشخیص داد. و این بدان معنی است که هزاران نفر نه تنها از آن آگاهی ندارند بلکه در معرض بیماریهای خطرناک نیز قرار دارند!
ممکن است به نظر برسد که مقاومت به انسولین دشمن بسیار موذی و پنهان سلامتی است ، اما در حقیقت این جابجایی بسیار خودسرانه است ، زیرا انحراف می تواند در حضور مشکلات خاص ظاهر و بهزیستی مشکوک شود.
به عنوان مثال ، همه خانمها ، به ویژه زنان میانسال ، با مشکل اضافه وزن آشنا هستند. زمانی فرا می رسد که پوندهای اضافی به معنای واقعی کلمه به همراه بدن رشد می کنند ، از دست دادن آنها تقریبا غیرممکن است ، بدون رژیم های غذایی کمک نمی کند. علاوه بر این ، به نظر می رسد که وزن اضافی در شکم متمرکز شده است - به همین دلیل است که بسیاری از خانمها خواب می بینند که کمر وزن کمر را کم کنند ، مطبوعات را پمپاژ کنند ، به سایر قسمتهای بدن اهمیت ندهند. در ضمن سن و تجمع بافت چربی در شکم (به اصطلاح چاقی شکمی ، با توجه به نوع مرکزی) دو مهمترین فاکتور هستند که باعث ایجاد مقاومت به انسولین شده و از تقویت آن حمایت می کنند.
در زنان بعد از 35 سال ، موارد مختلف ناهنجاری های هورمونیکه در این سن هنوز منجر به بروز بیماریها نمی شوند بلکه "طوفان" در بدن ایجاد می کنند. نوسانات محتوای استروژن و تستوسترون (و مدتها قبل از شروع یائسگی) ، کاهش غلظت هورمونهای تیروئید و افزایش رها شدن هورمونهای استرس - آدرنالین ، کورتیزول - همه اینها در درجه اول بر سلامت جسمی تأثیر می گذارد. به تدریج انباشت مشکلات مربوط به یکدیگر: اضافه وزن ، افزایش کلسترول در خون ، فشار خون بالا. مقاومت به انسولین هم می تواند نتیجه این تغییرات در بدن باشد و هم همراه وفادار آنها.
در توسعه مقاومت به انسولین کمک کنید عادات بد ، عدم ورزش ، رژیم غذایی مبتنی بر فست فود و بطور کلی کیفیت پایین مواد غذایی. به هر حال ، رژیم های سفت و سخت و سایر محدودیت های غذایی را می توان به کیفیت پایین تغذیه نسبت داد: بدن از آنها بهتر نمی شود و "نوسان" مداوم - دامپینگ و افزایش وزن فقط گرایش به مقاومت به انسولین را افزایش می دهد.
اگر به این موضوع فکر کنید ، در زندگی هر یک از ما حداقل یک زن و شوهر از این عوامل مضر وجود دارد ، بنابراین اگر برخی از مشکلات شما را به مدت طولانی و جدی نگران می کند (نمی توانید وزن خود را کاهش دهید ، به طور مداوم فشار خون بالا ، سردرد و ضعف دارید) ، باید با پزشک مشورت کنید و توصیف کنید تصویر کاملی از علائمش به او بدهید. اغلب نقطه همه من به متخصص غدد کمک می کنم و چندین آزمایش انجام می دهم (گلوکز ، تست تحمل گلوکز ، هموگلوبین گلیکوزی شده ، شاخص مقاومت به انسولین و غیره).
نقش انسولین در بدن
انسولین مهمترین هورمونی است که در لوزالمعده ترشح می شود ، و تنها هورمون بدن که غلظت گلوکز را در خون کاهش می دهد. انسولین در بسیاری از واکنشهای مهم بیولوژیکی دخیل است ، به عنوان مثال ، تشکیل پروتئین ها در عضلات را فعال می کند ، از تجمع چربی ها در کبد حمایت می کند ، اما این اثر نظارتی با توجه به گلوکز است که اساس عمل بی نظیر آن را تشکیل می دهد.
بسیاری از بافتهای بدن وابسته به وجود انسولین است: اینها قبل از هر چیز ، بافت های ماهیچه ای و چربی (و همه بافتهای دیگر به جز عصبی) هستند. در اینجا ، انسولین مانند یک کلید کار می کند - دسترسی گلوکز به سلول را که در آن برای انرژی استفاده می شود ، باز می کند و سوزانده می شود. اگر این مکانیسم کار را متوقف کند ، سلولها به انسولین حساس نمی شوند ، توسعه می یابد مقاومت به انسولین.
سوالات باقی مانده است
شما همیشه می توانید قرار ملاقات بگذارید و از طریق تلفن از طریق متخصصین بخش مشاوره ما اطلاعات دقیق کسب کنید:

Artemyeva Alla Anatolyevna
پزشک غدد درون ریز ، بالاترین رده کیفی. عضو انجمن غدد درون ریز روسیه. 32 سال تجربه کنید

ماسکاوا والنتینا اولوگونا
پزشک متخصص غدد ، تجربه کار 3 سال.
معاینه سونوگرافی از غده تیروئید و غدد پاراتیروئید
بیوپسی تیروئید و پاراتیروئید تحت هدایت سونوگرافی
مقاومت به انسولین - آنچه در کلمات ساده است
مقاومت به انسولین - اصطلاحی که پدیده را نشان می دهد وقتی سلول های بدن به درستی به هورمون پاسخ نمی دهند: انسولین. این یک عامل تعیین کننده است که منجر به دیابت نوع 2 ، مراحل اولیه دیابت و پیشگیری دیابت می شود.
مقاومت به انسولین با چاقی بسیار نزدیک است ، اما افرادی که وزن اضافی یا چاقی ندارند نیز می توانند مستعد ابتلا به آن باشند. در حال حاضر مقاومت به انسولین در هر 4 نفر در جهان مشاهده شده است. و از این گذشته ، شما خودتان می فهمید که چند نفر از افراد ناشناخته ما داریم که این داده ها صدق نمی کند. بنابراین اعداد از نظر عواقب می توانند بسیار بزرگتر و ... بدتر شوند.
محققان مدرن ثابت كردند كه مقاومت به انسولین را می توان با استفاده از روشهای درمانی كه میزان انسولین تولید شده توسط بدن را كاهش می دهند ، کنترل می شود و همچنین از طریق تزریق انسولین گرفته می شود.
کاهش مقاومت به انسولین را می توان با رژیم های کم کربوهیدرات و کتوژنیک به دست آورد.
نقش انسولین این است که به سلولهای بدن اجازه دهد گلوکز مصرف کنند تا بعداً بتوان آن را به عنوان سوخت یا ذخیره چربی زیر جلدی استفاده کرد. همچنین این بدان معنی است که گلوکز می تواند در خون ایجاد شود ، که منجر به قند زیاد می شود.
هنگامی که بدن از انسولین مصون می شود ، با تولید مقادیر زیادی سعی در کنار آمدن با این موارد دارد. کسانی که ایمنی نسبت به این هورمون ایجاد می کنند ، اغلب آن را در مقادیر بسیار بیشتر از افراد سالم تولید می کنند.
به عنوان مهم تولید انسولین شناخته می شود هیپرینسولینمی.
علائم مقاومت به انسولین
خود شرط ، به همین ترتیب ، هیچ علامت و ویژگی خاصی ندارد. آنها فقط زمانی ظاهر می شوند که مقاومت به انسولین منجر به عواقبی مانند قند خون بالا (افزایش قند خون طولانی مدت) شود.
وقتی این اتفاق بیفتد ، علائم ثبت می شوند: خستگی ، گرسنگی یا افزایش اشتها ، تمرکز مشکل ، که می توان آن را سردرگمی نیز نامید. علائم خواب آلودگی در روز به خصوص بعد از خوردن غذا وجود دارد. بیشتر اوقات ، روحیه بد حاکم است ، عملکرد را کاهش می دهد.
علائم دیگری که می توان در طرح کلی آن گنجانید: افزایش وزن و بروز چربی در شکم ، نفخ بیش از حد ، زوال پوست (ظاهر آکروچوردون - پولیپ ها اغلب در قسمت های اصطکاک ، تیره شدن چین های پوستی - آکنتوز سیاه ، کراتوما) پاپیلوم ، همانژیوم مویرگی - خونریزی نقطه ای بر روی بدن) ، فشار خون بالا ، کلسترول بالا.
هنگامی که مقاومت به انسولین به دیابت یا دیابت نوع 2 تبدیل می شود ، علائم شامل موارد زیر است: افزایش قند خون و سایر علائم معمولی دیابت نوع 2.

علل مقاومت به انسولین
در حالی که هنوز علل دقیق مقاومت به انسولین کاملاً درک نشده است ، اما عوامل مؤثر در ایجاد آن کاملاً شناخته شده است.
این بیماری می تواند تحت عوامل مطلوب زیر شروع به توسعه کند:
- با اضافه وزن یا چاقی. هنگامی که از شاخص طبیعی توده بدنی فقط یک سوم تجاوز شود ، حساسیت بافتها به انسولین تقریباً نصف کاهش می یابد.
- توسعه سندرم متابولیک.
- با رژیم های غذایی که کالری ، کربوهیدرات یا قند زیادی دارند. شیوع غذاهای تصفیه شده در رژیم غذایی با مواد نگهدارنده ، رنگ ها ، قند زیادی.
- سبک زندگی بی تحرک یا عدم فعالیت بدنی.
- با استروئیدهای فعال و طولانی مدت مصرف می شود.
- با استرس مزمن ، کمبود منظم خواب.
- با بیماری Itenko-Cushing ، آکرومگالی ، تخمدان پلی کیستیک ، برخی از آسیب های غده تیروئید - کم کاری تیروئید ، تیروتوکسیکوز.
- محققان همچنین یک گرایش ژنتیکی را یادآور شده اند.
- از بیماری های موجود در این شرایط سیروز ، آرتریت روماتوئید ، نارسایی مزمن کلیوی (نارسایی مزمن کلیوی) ، نارسایی قلبی ، سپسیس ، مناطق بزرگی از سوختگی ، کاکسکسی و دیستروفی در سرطان است.
با توجه به همه اتفاقاتی که در بدن ایجاد می شود و باعث مقاومت به انسولین می شود ، دانشمندان متوجه شده اند که در افرادی که اغلب ، تقریباً مرتباً انسولین را در خونشان زیاد می کنند ، ظاهر می شود ، همچنین چربی زیادی روی کبد و لوزالمعده دارند.
ضعف ایمنی ، پیری ، بارداری ، صدمات و مداخلات جراحی ، سیگار کشیدن نیز می تواند به پیشرفت بیماری کمک کند.
اثرات عدم حساسیت به انسولین
لوزالمعده سرانجام از کنار آمدن با افزایش بار متوقف می شود و به همان اندازه قبل انسولین تولید می کند و فرد به دیابت نوع 2 مبتلا می شود.
عواقب طولانی مدت عدم حساسیت به انسولین شامل توسعه کبد چرب ، سیروز کبدی و حتی سرطان این عضو است. علائم آترواسکلروز رگهای اندام تحتانی ، باریک شدن مزمن رگ های خونی به طور کلی و ترومبوز سریعتر ظاهر می شوند. و در نتیجه - توسعه انفارکتوس میوکارد و سکته مغزی.

شرح بیماری
مقاومت به انسولین شرایطی است که بدن به درستی به انسولین پاسخ نمی دهد. این را می توان با امتناع از جذب انسولین توسط سلول های بدن مقایسه کرد. این یک ویژگی اساسی دیابت نوع 2 است.
مشکل مقاومت به انسولین این است که بیش از یک روش بدن را تحت تأثیر قرار می دهد.
این بدن را مجبور به تولید انسولین بیشتر می کند ، که منجر به افزایش اشتها و فشار خون و همچنین افزایش وزن می شود. انسولین اجازه تجزیه چربی بدن را نمی دهد ، بنابراین با مقاومت به انسولین کاهش وزن تقریبا غیرممکن است یا بسیار ، بسیار مشکل است (مگر اینکه با استفاده از روزه درمانی).
علیرغم اینکه علل مقاومت به انسولین کاملاً درک نشده است ، اما بدیهی است که بین رشد و افزایش وزن آن ارتباط وجود دارد. مطالعات نشان داده اند که کاهش کالری دریافتی می تواند پیشرفت این بیماری را متوقف کند.
تشخیص مقاومت به انسولین
چنین تشخیصی را می توان با جمع آوری بیهوشی ، مشخص نمودن وجود دیابت قند خون ، فشار خون بالا ، آترواسکلروز در بستگان ، دیابت حاملگی در دوران بارداری در یک زن تعیین کرد ، با گذشت UAC ، ادرار برای حضور آلبومین (پروتئین) ، آزمایش خون بیوشیمیایی و همچنین انسولین تعیین شد (هنجار رسمی در دامنه 3-28 mcED / میلی لیتر ، اگرچه برخی از متخصصین غدد درون ریز ، عادی NORM را 3-4 میلی گرم در میلی لیتر) و پپتید C را در خون در نظر می گیرند.
شاخص مقاومت به انسولین NOMA IR (نسبت گلوکز ناشتا به سطح انسولین) نیز برای تشخیص جالب است. هنجار این شاخص نمایی حداکثر 2.7 است.
تحمل گلوکز بررسی می شود ، هموگلوبین گلیکوزیله شده آزمایش می شود ، سطح تری گلیسیریدها و لیپوپروتئین های با چگالی بالا مشخص می شود.
شاخص توده بدنی مشخص می شود ، با شاخص های بالاتر از 25 (کیلوگرم در متر مربع) ، خطر ابتلا به توسعه در حال حاضر زیاد است. همچنین باید به دور کمر توجه شود ، بد نیست اگر بیشتر از 89 باشد ، برای آقایان 102 سانتی متر است.

درمان مقاومت به انسولین
درمان دارویی که به طور سنتی با داروهای هیپوگلیسمی تجویز می شود (متفورمین ، گلوکوفاژ ، آکاربوز ، تروگلیزاتون). میزان بالای فشار خون توسط داروهای کاهش فشار متوقف می شود ، کلسترول بالا - داروهای کاهش دهنده چربی تجویز می شوند.
همه چیز ، مثل همیشه ، برای هر علامت ، شرکت های داروسازی داروی خاص خود را ، یا حتی بیش از یک مورد دارند. آیا این مسئله بیماری را از بین می برد - فکر نمی کنم اینطور باشد. برای من خیلی لازم است که با مشکل تغییر جدی رژیم و رژیم مقابله کنم.
آیا می توان بیماری را کاهش داد یا معکوس کرد
قطعاً روش هایی برای کاهش اثرات آن وجود دارد و لیست زیر لیستی است که به شما کمک می کند به آنچه می خواهید برسید.
روش های قوی شامل موارد زیر است:
- رژیم های کم کربوهیدرات و کتوژنیک.
- رژیم های غذایی کم کالری.
- غذا خوردن سالم ، مورد حمایت ورزش. نیم ساعت کار بدنی یا ورزش شدید ، غلظت گلوکز در خون را بدون مداخله انسولین به میزان قابل توجهی کاهش می دهد.
- از بین داروهای مردمی ، زغال اخته ، هم خود توت و جوشانده برگهای آن توصیه می شود.
- و به عنوان یک مورد شدید - جراحی کاهش وزن - لیپوساکشن ، باند شدن معده.
این روش ها به همین دلیل است که به کاهش نیاز بدن به انسولین و وزن کمک می کند.

رژیم غذایی برای مقاومت به انسولین - تغذیه
محصولات کربوهیدرات باید با شاخص گلیسمی پایین انتخاب شوند ، پروتئین ها و محصولات گیاهی در رژیم غذایی حاکم باشند.
رژیم غذایی به حداقل می رساند مواد نشاسته ای ، غذاهای شیرین و آرد ، الکل ، ماکارونی ، برنج ، شیر ، نمک و شکر را فراهم می کند. اما چربی های گیاهی ، به ویژه اشباع نشده امگا 3 ، در این لحظه برای بدن بسیار ضروری هستند.
متخصصان تغذیه اغلب در چنین مواردی توصیه می کنند با فراوانی روغن زیتون ، سبزیجات ، گیاهان خود ، رژیم غذایی مدیترانه را رعایت کنند. مجاز به خوردن گوشت بدون چربی ، مرغ ، ماهی دریایی و غذاهای دریایی ، محصولات اسید لاکتیک ، آجیل ، انواع دانه (تخم کتان ، چیا) ، دانه.
منابع جایگزین معتقدند که با دوام مقاومت در برابر انسولین ، تغییر در رژیم غذایی در حال حاضر اندک است ، می توان وضعیت را تغییر داد روزه دوره ای شرایط کوتاه 1-3 روز ، سپس روزهای خوب تغذیه شده با 3 وعده غذایی در روز ، و نه 5-6 وعده غذایی کسری در روز (که باعث افزایش انسولین در تمام ساعات نور روز می شود).
با چنین برنامه ای می توانید حساسیت خود را به انسولین در طی 3-4 ماه بهبود بخشید ، فقط مواد غذایی در روزهای کامل باید با ممنوعیت کربوهیدرات های سریع - شکر ، نان سفید ، برنج ، فست فود ، پخت - باشد. بیشتر چربی ها (ترجیحاً منشا غیر حیوانی) و پروتئین ها ، مکمل کمبود منیزیم ، روی ، کروم ، ویتامین D هستند.
با کمبود کروم در بدن ، چاقی ایجاد می شود ، به طور قابل توجهی افزایش می یابد ولع شیرینی، این عنصر کمیاب در متابولیسم قند نقش دارد. کروم مقدار گلوکز خون را کاهش می دهد ، متابولیسم را تقویت می کند.قبیل گلابی ، فندق ، مرغ سفید ، سیب زمینی ، کبد گاو.
در طول راه ، رسوبات چربی را تا حدی از کمر و اندام های داخلی جدا خواهید کرد ، زیرا تنها در روز دوم روزه گرفتن بدن شروع به روی آوردن به ذخایر چربی می کند.
چه کسی گرسنگی است ، یعنی گزینه روزه دوره ای طبق برنامه 16/8 ، یعنی 16 ساعت گرسنگی ، مثلاً از 18 ساعت تا 10 صبح ، از 10 صبح تا 18 - می توانید 2 یا 3 وعده غذایی مصرف کنید.