داروهای کاهش قند خون در دیابت نوع 1 و نوع 2
دیابت قندی یک بیماری مزمن است که در نتیجه اختلالات متابولیکی در بدن رخ می دهد. این بیماری بدون در نظر گرفتن جنسیت و سن می تواند بر روی هر ساکن سیاره ما اثر بگذارد. هر ساله تعداد مبتلایان به دیابت در حال افزایش است.
در دیابت ، لوزالمعده هورمون انسولین را ترشح می کند. برای تجزیه شکر و تثبیت شرایط ، آماده سازی انسولین ، به عنوان مثال ، اکترپید ، که امروز در مورد آن صحبت خواهیم کرد ، در بدن بیمار وارد می شود.
بدون تزریق انسولین مداوم ، قند به درستی جذب نمی شود ، باعث اختلالات سیستمیک در تمام اندام های بدن انسان می شود. برای این که Actrapid NM به طور صحیح عمل کند ، لازم است که از قوانین تجویز دارو پیروی کرده و مرتباً سطح گلوکز خون را کنترل کنید.
طبق دستورالعمل استفاده ، از Actrapid برای درمان استفاده می شود:
- دیابت نوع 1 (بیماران وابسته به مصرف مداوم انسولین در بدن هستند) ،
- دیابت نوع 2 (مقاوم به انسولین. بیماران مبتلا به این نوع دیابت غالباً از قرص استفاده می کنند ، اما با افزایش دیابت ، چنین داروهایی از کار خود متوقف می شوند ، از تزریق انسولین برای کاهش قند در چنین مواردی استفاده می شود).
آنها انسولین اکراپید را در دوران بارداری و شیردهی و همچنین ایجاد بیماری هایی که همراه با دیابت هستند توصیه می کنند. این دارو دارای آنالوگ های موثری است ، به عنوان مثال ، Actrapid MS ، Iletin Regular ، Betasint و دیگران. لطفا توجه داشته باشید که انتقال به آنالوگها منحصراً در بیمارستان تحت نظر پزشک و نظارت مداوم بر قند خون انجام می شود.
مقدمه روش شناسی
تجویز زیر جلدی ، عضلانی و داخل وریدی دارو مجاز است. با تجویز زیر جلدی ، به بیماران توصیه می شود كه ناحیه ران را برای تزریق انتخاب كنند ، در اینجاست كه دارو به آرامی و به طور مساوی برطرف می شود.
بعلاوه می توانید از باسن ، ساعد و دیواره قدامی حفره شکمی برای تزریق استفاده کنید (در صورت تزریق به معده ، اثر دارو در اسرع وقت شروع می شود). این دارو بیشتر از یک بار در ماه انجام نشود ، این دارو باعث تحریک لیپودیستروفی می شود.
مجموعه ای از دارو در یک سرنگ انسولین:
- قبل از شروع عمل ، دست ها باید شسته و ضد عفونی شوند ،
- انسولین به راحتی بین دستها چرخانده می شود (دارو باید برای رسوب و اجزاء خارجی بررسی شود ، همچنین برای تاریخ انقضا) ،
- هوا به داخل سرنگ کشیده می شود ، یک سوزن در آمپول وارد می شود ، هوا آزاد می شود ،
- مقدار مناسب دارو به داخل سرنگ کشیده می شود ،
- هوای اضافی از سرنگ با ضربه زدن برداشته می شود.
در صورت لزوم مکمل انسولین کوتاه به مدت طولانی ، الگوریتم زیر انجام می شود:
- هوا به هر دو آمپول (با کوتاه و بلند) وارد می شود ،
- اول ، انسولین با عملکرد کوتاه به داخل سرنگ کشیده می شود ، سپس با داروی طولانی مدت تکمیل می شود ،
- هوا با ضربه زدن برداشته می شود.
مصرف دیابتی ها با تجربیات اندک توصیه نمی شود به خودی خود Actropide را وارد ناحیه شانه کنید ، زیرا ریسک بالایی در ایجاد پوستی ناچیز از چربی پوست و تزریق دارو به صورت عضلانی وجود دارد. شایان ذکر است که هنگام استفاده از سوزن های تا 4-5 میلی متر ، چین چربی زیر جلدی به هیچ وجه تشکیل نمی شود.
تزریق دارو به بافت های تغییر یافته با لیپودیستروفی و همچنین به مکان های هماتوم ، مهر و موم ، جای زخم و جای زخم ممنوع است.
اکتروپید را می توان با استفاده از یک سرنگ انسولین معمولی ، یک قلم سرنگ یا پمپ اتوماتیک تزریق کرد. در حالت دوم ، دارو به خودی خود وارد بدن می شود ، در دو مورد اول ارزش تسلط بر روش تجویز را دارد.
- به کمک انگشت شست و انگشت ، یک قطعه در محل تزریق ایجاد می شود تا اطمینان حاصل شود که انسولین به چربی تحویل داده می شود ، نه به عضله (برای سوزن های تا 4/5 میلی متر ، شما می توانید بدون چین خوردن).
- سرنگ به صورت عمود بر برابر نصب می شود (برای سوزن های تا 8 میلی متر ، اگر بیش از 8 میلی متر - در زاویه 45 درجه تا برابر) ، زاویه از تمام راه فشرده می شود ، و دارو تزریق می شود ،
- بیمار 10 عدد را شمارش می کند و سوزن را بیرون می آورد ،
- در پایان دستکاری ها ، چین چربی آزاد می شود ، محل تزریق مالیده نمی شود.
- یک سوزن یکبار مصرف نصب شده است ،
- این دارو به راحتی مخلوط می شود ، با کمک دستگاه پخش کننده 2 واحد دارو انتخاب می شود ، آنها به هوا وارد می شوند ،
- با استفاده از سوئیچ ، مقدار دوز مورد نظر تنظیم شده است ،
- همانطور که در روش قبلی توضیح داده شده ، چین چربی تشکیل شده است.
- این دارو با فشار دادن پیستون به تمام راه معرفی می شود ،
- بعد از 10 ثانیه سوزن از پوست برداشته می شود ، چین خوردگی آزاد می شود.
اگر از آکتراپید با عملکرد کوتاه استفاده می شود ، لازم نیست قبل از استفاده مخلوط شود.
برای جلوگیری از جذب نادرست دارو و بروز هیپوگلیسمی و همچنین قند خون ، انسولین نباید در مناطق نامناسب تزریق شود و از دوزهایی که با پزشک موافقت نمی شود استفاده شود. استفاده از Actrapid منقضی شده است ، این دارو ممکن است باعث مصرف بیش از حد انسولین شود.
تزریق داخل وریدی یا عضلانی فقط با نظارت پزشک معالج انجام می شود. Actrapid نیم ساعت قبل از غذا به بدن وارد می شود ، مواد غذایی لزوماً باید حاوی کربوهیدرات باشند.
Actrapid چگونه است
انسولین اکرراپید متعلق به گروه داروها است که اصلی ترین اقدام آن با هدف کاهش قند خون است. این یک داروی کوتاه مدت است.
کاهش قند به این دلیل است:
- حمل و نقل پیشرفته گلوکز در بدن ،
- فعال سازی لیپوژنز و گلیکوژنز ،
- متابولیسم پروتئین
- کبد شروع به تولید گلوکز کمتری می کند ،
- گلوکز توسط بافتهای بدن بهتر جذب می شود.

میزان و سرعت قرار گرفتن در معرض داروی ارگانیسم به چندین عامل بستگی دارد:
- دوز آماده سازی انسولین ،
- مسیر مصرف (سرنگ ، سرنگ ، پمپ انسولین) ،
- مکان انتخاب شده برای تجویز دارو (معده ، ساعد ، ران یا باسن).
با تجویز زیر جلدی Actrapid ، دارو پس از 30 دقیقه شروع به فعالیت می کند ، پس از 1-3 ساعت بسته به ویژگی های فردی بیمار ، حداکثر غلظت خود را در بدن می کند ، اثر هیپوگلیسمی به مدت 8 ساعت فعال است.
عوارض جانبی
هنگام جابجایی به Actrapid در بیماران به مدت چند روز (یا چند هفته ، بسته به ویژگی های فردی بیمار) ، تورم اندام ها و مشکلات با وضوح بینایی قابل مشاهده است.
سایر عوارض جانبی با:
- تغذیه نادرست بعد از مصرف دارو یا پرش از وعده های غذایی ،
- ورزش بیش از حد
- مقادیر زیادی انسولین را به طور همزمان معرفی کنید.



شایعترین عارضه جانبی ، کمبود قند خون است. اگر بیمار دارای پوست کم رنگ ، تحریک پذیری بیش از حد و احساس گرسنگی ، سردرگمی ، لرزش اندام ها و افزایش عرق شدن باشد ، ممکن است قند خون از حد مجاز پایین آمده باشد.
در اولین تظاهرات علائم ، لازم است قند را اندازه گیری کرده و کربوهیدرات های قابل هضم را به راحتی بخورید ، در صورت از دست رفتن هوشیاری ، گلوکز به صورت عضلانی به بیمار تزریق می شود.
در برخی موارد ، انسولین Actrapid می تواند باعث بروز واکنش های آلرژیک شود:
- ظاهر در محل تزریق سوزش ، قرمزی ، تورم دردناک ،
- حالت تهوع و استفراغ
- مشکلات تنفسی
- تاکی کاردی
- سرگیجه


اگر بیمار از قوانین تزریق در مکانهای مختلف پیروی نکند ، لیپودیستروفی در بافت ها ایجاد می شود.
بیمارانی که در آنها هیپوگلیسمی به طور مداوم مشاهده می شود ، لازم است برای تنظیم دوزهای تجویز شده با پزشک خود مشورت کنید.
دستورالعمل های ویژه
غالباً ، هیپوگلیسمی نه تنها در مصرف بیش از حد دارو ، بلکه به دلایل دیگری ایجاد می شود:
- تغییر دارو به آنالوگ بدون کنترل توسط پزشک ،
- رژیم ناسازگار
- استفراغ
- فشار بدنی بیش از حد یا فشار جسمی ،
- تغییر محل تزریق
در صورتی که بیمار مقدار کافی از دارو را معرفی نکند یا از مقدمه غافل شود ، او به بیماری قند خون (کتواسیدوز) مبتلا می شود ، بیماری که کمتر خطرناک نیست ، می تواند منجر به اغما شود.
- احساس تشنگی و گرسنگی
- قرمزی پوست ،
- تکرر ادرار
- بوی استون از دهان
- حالت تهوع


در دوران بارداری استفاده کنید
در صورت بارداری بیمار ، درمان آکرپید مجاز است. در طول دوره ، لازم است سطح قند کنترل شود و دوز تغییر یابد. بنابراین ، در سه ماهه اول ، نیاز به دارو کاهش می یابد ، در طول دوم و سوم - برعکس ، افزایش می یابد.
بعد از زایمان ، نیاز به انسولین به حدی که قبل از بارداری وجود داشت ، برمی گردد.
در دوران شیردهی ، کاهش دوز ممکن است ضروری باشد. بیمار باید سطح قند خون را به دقت کنترل کند تا لحظه ای که نیاز به دارو تثبیت می شود ، از دست نرود.
خرید و ذخیره سازی
طبق دستور پزشک می توانید Actrapid را در داروخانه خریداری کنید.
بهتر است دارو را در یخچال با دمای 2 تا 7 درجه سانتیگراد نگهداری کنید. اجازه ندهید محصول در معرض گرما یا نور مستقیم خورشید قرار بگیرد. Actrapid هنگام یخ زدگی ، خصوصیات کاهش قند خود را از دست می دهد.
قبل از تزریق ، بیمار باید تاریخ انقضاء دارو را بررسی کند ، استفاده از انسولین منقضی مجاز نیست. حتما آمپول یا ویال را با Actrapid برای رسوبات و اجزای خارجی بررسی کنید.
Actrapid توسط بیماران مبتلا به دیابت نوع 1 و نوع 2 استفاده می شود. با استفاده صحیح و رعایت دوزهای ذکر شده توسط پزشک ، باعث ایجاد عوارض جانبی در بدن نمی شود.
به یاد داشته باشید که دیابت باید به صورت جامع درمان شود: علاوه بر تزریق روزانه دارو ، باید رژیم خاصی را رعایت کنید ، بر فعالیت بدنی نظارت کنید و بدن را در معرض شرایط استرس زا قرار ندهید.
چنین انسولین های مختلف ...
همانطور که قبلاً نیز گفته شد ، با دیابت نوع 1 ، لوزالمعده به هیچ وجه انسولین تولید نمی کند ، بنابراین باید از خارج تجویز شود.
در ابتدا از بیماران خواسته می شد که با سرنگ های مخصوص تزریق کنند ، با این وجود این مشکلات زیادی به همراه داشت. در مرحله اول ، بافت زیر جلدی خیلی سریع در محل تزریق آتروفی می شود. آیا انجام روزانه 4-6 تزریق شوخی است!
در مرحله دوم ، سایتهای تزریق غالباً خالی می شدند. و این به این نکته نیست که تزریق به خودی خود یک روش بسیار ناخوشایند است.
امروزه روش هایی برای عدم تزریق انسولین در حال توسعه است. اما برای حل این مشکل ، باید بدانید که چگونه می توانید مولکول پروتئین انسولین را از محیط تهاجمی دستگاه گوارش محافظت کنید ، که آماده است تا هر مولکولی را که در حوزه نفوذ آن قرار می گیرد تقسیم کند.
افسوس که ، این پیشرفت ها به دور از کامل نیست ، بنابراین برای بیماران مبتلا به دیابت نوع I ، هنوز تنها راه زنده ماندن وجود دارد: ادامه تزریق روزانه داروهای انسولین.
ما با جزئیات بیشتری در مورد چگونگی تفاوت انسولین با دیگری ، و آنچه اتفاق می افتد صحبت خواهیم کرد.
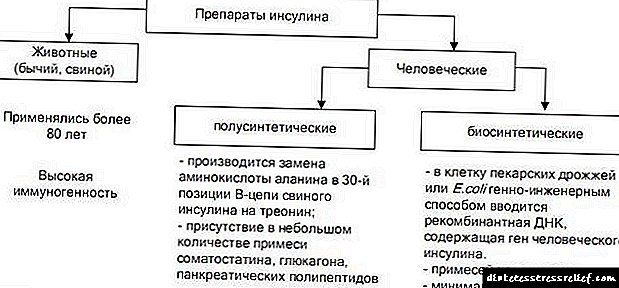
روشهای مختلفی برای طبقه بندی انسولین وجود دارد: اولا ، به وسیله منشاء (گوشت خوک ، نوترکیب انسانی ، مصنوعی و غیره) ، تا مدت زمان عمل (کوتاه ، متوسط و طولانی).
برای من و شما آخرین طبقه بندی شده در جدول از اهمیت بالایی برخوردار است.
طبقه بندی انسولین بر اساس مدت زمان عمل
| عمل کوتاه | مدت متوسط | بازیگری طولانی |
درمان دیابت نوع I از دو بخش تشکیل شده است: درمان اصلی (تجویز شده توسط یک متخصص غدد): این یک دوز مداوم از انسولین متوسط یا طولانی است.
چنین داروهایی زمینه طبیعی انسولین را تقلید می کنند ، فرآیندهای طبیعی سوخت و ساز کربوهیدرات را کنترل می کنند.
بخش دوم درمان ، تصحیح گلوکز بعد از غذا ، میان وعده و غیره است.
واقعیت این است که اگر بیمار مبتلا به دیابت نوع 1 به خودش اجازه دهد شیرین یا هر ماده غذایی دیگری که حاوی کربوهیدرات ها باشد ، مصرف کند ، سطح قند خون افزایش می یابد و انسولین "اساسی" ممکن است برای استفاده بیش از حد معمول گلوکز کافی نباشد.
این منجر به ایجاد قند خون می شود که در صورت عدم انسولین انسداد منجر به اغما و مرگ بیمار می شود.
بنابراین ، پزشک نه تنها انسولین "اساسی" بلکه "کوتاه" را تجویز می کند تا سطح گلوکز را در اینجا و اکنون تصحیح کند. همانطور که از جدول مشاهده می شود ، با تجویز زیر جلدی ، بعد از 30 دقیقه شروع به عمل می کند.
و خود بیمار براساس قرائتهای گلوكومتر ، دوزهای غلاف انسولین كوتاه را انتخاب می كند. او این کار را در مدرسه دیابت آموخته است.
طرف معکوس انسولین درمانی ، شمارش عوارض جانبی مسیر مصرف ، احتمال تجویز بیش از حد نیست.
متوسط دوز انسولین تجویز شده روزانه ممکن است از 0.1 تا 0.5 میلی لیتر باشد. این تعداد بسیار کمی هستند و در هنگام استفاده از روشهای مکانیکی تجویز (با یک سرنگ کلاسیک) بسیار آسان تایپ اضافی می شود که با تمام عواقب متعاقب آن منجر به هیپوگلیسمی می شود.
برای جلوگیری از چنین مشکلی ، آنها شروع به توسعه دستگاه های خودکار کردند. اینها شامل پمپ های انسولین و قلم سرنگ معروف است.
در قلم سرنگ ، مقدار دوز با چرخاندن سر تنظیم می شود ، در حالی که تعداد واحدهایی که هنگام تزریق وارد می شوند روی شماره گیری تنظیم می شود. تعداد بسیار زیاد است ، زیرا هم کودکان و هم افراد مسن از قلم سرنگ استفاده می کنند.

با این حال ، چنین سیستمی در برابر مصرف بیش از حد محافظت نمی کند (کسی کمی بیشتر تبدیل شد ، این رقم را بیان نکرد و غیره).
بنابراین امروزه از پمپ های به اصطلاح انسولین استفاده می شود. می توان گفت یک مینی کامپیوتر است که از کار لوزالمعده سالم تقلید می کند. پمپ انسولین اندازه یک پیجر را اندازه گیری می کند و از چندین بخش تشکیل شده است. این پمپ برای تهیه انسولین ، سیستم کنترل ، مخزن قابل تعویض برای انسولین ، یک مجموعه تزریق قابل تعویض ، باتری ها دارد.
یک کانول پلاستیکی دستگاه در همان مکانهایی که معمولاً انسولین تزریق می شود (معده ، باسن ، باسن ، شانه ها) در زیر پوست قرار می گیرد. این سیستم خود میزان قند خون را در طول روز تعیین می کند و خود انسولین را در زمان مناسب تزریق می کند. بنابراین ، تعداد تزریقات چند برابر کمتر است. برای تعیین قند و مکان های دیگر برای تجویز انسولین لازم نیست روزانه 5-6 بار انگشت خود را لمس کنید.
داروهای کاهش قند در دیابت نوع II
دیابت نوع دوم (DM II) در بیشتر موارد نتیجه مستقیمی از سبک زندگی و تغذیه است.
یکی از توصیه های بد را به خاطر می آورم:
"اگر کسی به شما توهین کرده است ، به او آب نبات بدهید ، یکی دیگر و به همین ترتیب تا زمانی که به دیابت مبتلا نشود."
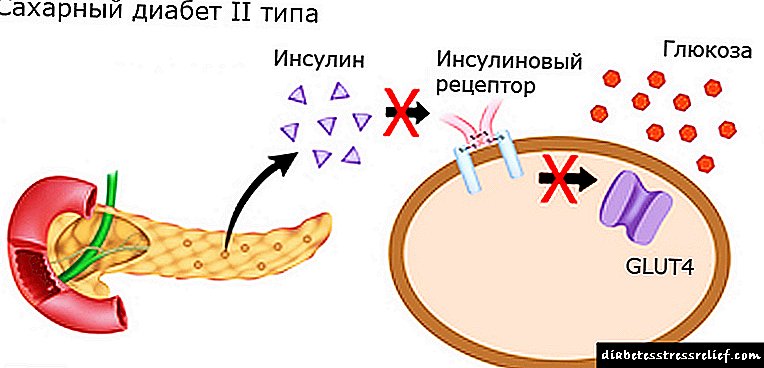
بگذارید یادآوری کنم که وقتی کربوهیدرات ها وارد روده می شوند ، انسولین تولید می شود که باعث می شود دیواره سلولی در گلوکز ورودی قابل نفوذ باشد.
با تحریک مداوم گیرنده های انسولین ، برخی از آنها پاسخ به انسولین را متوقف می کنند. تحمل ایجاد می شود ، یعنی عدم حساسیت به انسولین ، که توسط چربی داخل سلولی تشدید می شود ، و این مانع از ورود گلوکز به سلول می شود.
برای فعال سازی بعدی گیرنده های سلولی ، انسولین بیشتر و بیشتری مورد نیاز است.دیر یا زود مقدار انسولینی که بدن تولید می کند برای باز کردن این کانال ها کافی نیست.
گلوکز در خون تجمع می یابد ، وارد سلول نمی شود. این نحوه دیابت نوع II است.
این روند طولانی است و به طور مستقیم به رژیم غذایی انسان بستگی دارد.
بنابراین در اینجا عادلانه ترین عبارت است: "حفر سوراخی برای خودش".
به همین دلیل است که به بیمارانی که به دیابت نوع II مبتلا هستند ، در درجه اول رژیم توصیه می شود.
با تغذیه مناسب و مصرف محدود کربوهیدرات ها ، سطح قند و حساسیت به انسولین شخصی شما احیا می شود.
متأسفانه ، ساده ترین توصیه ، دشوارترین است.
یادم است یک استاد-غدد درون ریز به من گفت چگونه در پیاده روی صبحگاهی سؤال از بیمار پرسید ، آنها می گویند ، چرا قند صبح زیاد است؟ شاید او چیزی ممنوع خورد؟
طبیعتاً بیمار از همه چیز امتناع می ورزد: او نان نمی خورد و شیرینی ندارد.
بعداً ، هنگام بررسی شبانه ، مادربزرگم یك شیشه عسل پیدا كرد كه به آن چای اضافه كرد ، با انگیزه اینكه بدون شیرینی نمی تواند زندگی كند.
در اینجا اراده انسان دیگر عملی نمی شود. با دیابت ، من واقعاً می خواهم غذا بخورم و ترجیحاً فقط شیرین باشم! و این قابل درک است در شرایط کمبود گلوکز (و شما به یاد دارید که اگرچه در بدن وجود دارد ، اما از داخل سلول ها از جمله مغز وارد نمی شود) ، مغز شروع به فعال کردن مرکز گرسنگی می کند و فرد آماده است تا به معنای تحت اللفظی کلمه یک گاو بخورد.
برای کنترل داروهای دیابت نوع II ، روشهای مختلفی وجود دارد:
- ترشح انسولین را به میزان کافی برای قند خون تحریک کنید ،
- کاهش جذب کربوهیدرات ها در روده ،
- حساسیت گلوکز گیرنده های انسولین را افزایش دهید.
بر این اساس ، تمام داروهای کاهش قند در دیابت نوع II را می توان به این 3 گروه تقسیم کرد.
1 گروه مواد حساس کننده گیرنده های انسولین
در داخل آن ، طبق ساختار شیمیایی ، آنها به دو گروه دیگر تقسیم می شوند - biguanides و مشتقات گلیتازون.
بیگوانیدها شامل Siofor ، Glucofage ، Bagomet (ماده فعال متفورمین) هستند.
مشتقات گلیتازون شامل Amalvia ، Pioglar (Pioglitazone) ، Avandia (Rosiglitazon) می باشد.
این داروها استفاده از گلوکز توسط بافت ماهیچه ها را افزایش داده و از ذخیره آن به صورت گلیکوژن جلوگیری می کنند.
مشتقات گلیتازون همچنین بازدارنده گلوکز در کبد را مهار می کنند.
متفورمین با سایر داروها ترکیب شده است ، به عنوان مثال با سیبوترامین - درمانی برای چاقی ، گلی بن کلامید - دارویی که باعث تحریک تولید انسولین می شود.
2 گروه داروهای دستگاه گوارش
روش دوم برای کاهش گلوکز ، کند کردن میزان مصرف آن از دستگاه گوارش است.
برای این کار از داروی Glucobai (Akaraboza) استفاده می شود که باعث مهار عملکرد آنزیم α- گلوکزیداز می شود و قندها و کربوهیدرات ها را به گلوکز تجزیه می کند. این امر به این واقعیت منجر می شود که آنها وارد روده بزرگ شوند ، جایی که به یک بستر مغذی برای باکتری های ساکن در آنجا تبدیل می شوند.
از این رو اثر اصلی این داروها: نفخ شکم و اسهال است ، زیرا باکتری ها قندها را تشکیل می دهند تا گاز و اسید لاکتیک تشکیل دهند و دیواره روده را تحریک می کند.
گروه 3. محرک انسولین
از نظر تاریخی ، دو گروه از داروها وجود دارند که این اثر را دارند. داروهای گروه اول فارغ از در دسترس بودن مواد غذایی و میزان گلوکز ، ترشح انسولین را تحریک می کنند. بنابراین ، با استفاده نادرست یا دوز نادرست ، فرد به دلیل کمبود قند خون می تواند به طور مداوم گرسنگی را تجربه کند. این گروه شامل Maninyl (glibenclamide) ، Diabeton (glyclazide) ، Amaryl (glimepiride) است.
گروه دوم آنالوگهای هورمونهای دستگاه گوارش است. آنها فقط هنگامی که گلوکز از روده شروع به جریان می کند ، اثر تحریکی دارد.
اینها شامل Bayeta (exenatide) ، Victoza (liraglutide) ، Januvia (sidagliptin) ، Galvus (vildagliptin) است.
ما آشنایی با داروهای کاهش دهنده قند را پایان می دهیم و به عنوان یک کار خانگی ، پیشنهاد می کنم به سؤالات فکر کنید و به آنها پاسخ دهید:
- آیا می توان از داروهای مصنوعی هیپوگلیسمی خوراکی برای درمان دیابت نوع I استفاده کرد؟
- چه نوع دیابت تزریقی است؟
- چرا برای بیماران دیابتی توصیه می شود که یک قطعه آب نبات یا یک تکه قند مصرف کنند؟
- چه زمانی دیابت انسولین نوع II تجویز می شود؟
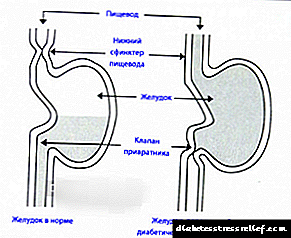
و در آخر ، می خواهم چند کلمه در مورد دیابت ویژه بگویم. مطابق تصویر ، می تواند شبیه SD I و SD II باشد.
این بیماری با صدمات ، بیماریهای التهابی لوزالمعده ، عمل بر روی آن همراه است.
همانطور که به یاد دارید ، در سلولهای β پانکراس ، انسولین تولید می شود. بسته به میزان آسیب به این عضو ، کمبود انسولین درجات مختلفی مشاهده خواهد شد.
اگر فردی از پانکراس مزمن رنج ببرد ، مشخص است که میزان انسولین تولید شده توسط این بدن کاهش می یابد ، در حالی که با برداشتن کامل (یا نکروز آن) ، کمبود انسولین تلفظ می شود و در نتیجه ، قند خون مشاهده می شود. درمان چنین شرایطی بر اساس وضعیت عملکردی لوزالمعده انجام می شود.
این همه برای من است
مثل همیشه فوق العاده! همه چیز واضح و قابل درک است.
شما می توانید سوالات ، نظرات خود را در زیر قسمت نظرات بگذارید.
و مطمئناً ما منتظر جوابهای شما در مورد سؤالاتی هستیم که آنتون پرسید.
شما را دوباره در داروخانه برای وبلاگ مرد ببینید.
با عشق به شما ، آنتون زاتروتین و مارینا کوزنتسوا
P.S. اگر می خواهید از مطالب جدید خودداری کنید و از ورق های آماده تقلب برای کار استفاده کنید ، در خبرنامه مشترک شوید. فرم اشتراک در زیر هر مقاله و در سمت راست در بالای صفحه قرار دارد.
اگر مشکلی پیش آمد ، دستورالعمل های دقیق را از اینجا ببینید.
P.P.S. دوستان ، بعضی اوقات نامه هایی از طرف من در هرزنامه قرار می گیرند. اینگونه برنامه های هوشیارانه کار می کنند: آنها غیر ضروری را فیلتر می کنند و بسیار ضروری هستند. بنابراین ، فقط در مورد.
اگر به طور ناگهانی نامه دریافت نامه های پستی را از من متوقف کردید ، در پوشه "اسپم" جستجو کنید ، لیست پستی "داروخانه برای افراد" را باز کنید و بر روی دکمه "آیا اسپم نیست" کلیک کنید.
یک هفته کاری خوب و فروش بالایی داشته باشید! 🙂
خوانندگان عزیزم!
اگر مقاله را دوست داشتید ، اگر می خواهید بپرسید ، تجربه اضافه کنید ، به اشتراک بگذارید ، می توانید آن را در فرم ویژه زیر انجام دهید.
فقط لطفا سکوت نکنید! نظرات شما انگیزه اصلی من برای ایجاد جدید برای شما است.
خیلی ممنون می شوم اگر پیوند این مقاله را با دوستان و همکاران خود در شبکه های اجتماعی به اشتراک بگذارید.
فقط روی دکمه های اجتماعی کلیک کنید. شبکه هایی که عضو آن هستید.
کلیک روی دکمه های اجتماعی. شبکه ها میانگین چک ، درآمد ، حقوق را کاهش می دهند ، قند ، فشار ، کلسترول را کاهش می دهند ، پوکی استخوان ، پاهای صاف ، بواسیر را تسکین می دهند!