ژنتیک دیابت نوع 1
یکی از دلایل بروز این بیماری ، پیشگیری ژنتیکی در ابتلا به دیابت است. علاوه بر این ، تعدادی از عوامل بیرونی وجود دارد که خطر بروز آن را افزایش می دهد.
امروزه ، دیابت قندی یک آسیب شناسی است که به طور کامل قابل درمان نیست.
بنابراین ، یک بیمار با تشخیص مشخص باید تمام توصیه ها و راهنمایی های پزشکان را در طول زندگی دنبال کند ، زیرا درمان کامل بیماری غیرممکن است.
بیماری چیست؟
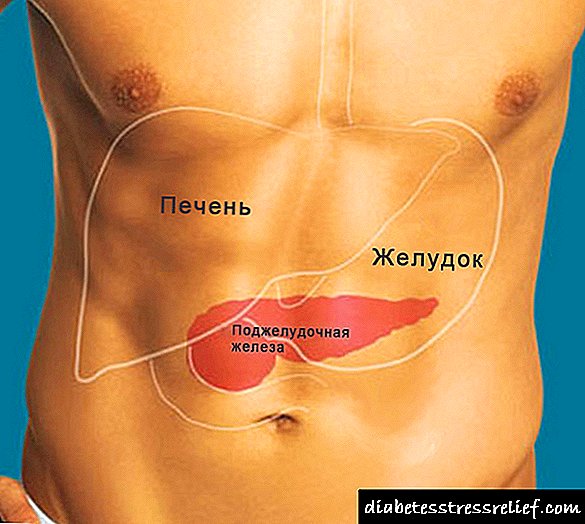
دیابت قندی نوعی بیماری است که در نتیجه اختلالات سیستم غدد درون ریز اتفاق می افتد. در طول توسعه آن ، نقض کلیه فرایندهای متابولیکی در بدن رخ می دهد.
تولید ناکافی هورمون انسولین یا رد آن توسط سلولهای بدن منجر به تجمع زیاد گلوکز در خون می شود. علاوه بر این ، در کار متابولیسم آب نقص وجود دارد ، کم آبی بدن مشاهده می شود.
تا به امروز ، دو نوع فرآیند پاتولوژیک وجود دارد:
- دیابت نوع 1 این بیماری به دلیل عدم تولید انسولین توسط لوزالمعده (یا به مقدار کافی) انسولین ایجاد می شود. این نوع آسیب شناسی وابسته به انسولین است. افراد مبتلا به این نوع دیابت به تزریق مداوم هورمون در طول زندگی بستگی دارند.
- دیابت نوع 2 یک پاتولوژی مستقل از انسولین است. در نتیجه این واقعیت ایجاد می شود که سلول های بدن درک انسولین تولید شده از لوزالمعده را متوقف می کنند. بنابراین ، تجمع تدریجی گلوکز در خون وجود دارد.
در موارد نادرتر ، پزشکان می توانند شکل دیگری از آسیب شناسی ، که دیابت حاملگی است را تشخیص دهند.
بسته به نوع آسیب شناسی ، علل ایجاد آن ممکن است متفاوت باشد. در این حالت ، همیشه عواملی وجود دارند که این بیماری را عمومی می کنند.
ماهیت ژنتیکی دیابت و تمایل ژنتیکی آن نقش بسزایی دارد.
تأثیر عامل وراثتی در بروز پاتولوژی
 مستعد ابتلا به دیابت در صورت وجود یک عامل ارثی می تواند رخ دهد. در این حالت ، شکل تظاهرات بیماری نقش مهمی ایفا می کند.
مستعد ابتلا به دیابت در صورت وجود یک عامل ارثی می تواند رخ دهد. در این حالت ، شکل تظاهرات بیماری نقش مهمی ایفا می کند.
ژنتیک دیابت نوع 1 باید از طرف والدین انجام شود. آمارها نشان می دهد که میل به یک نوع وابسته به انسولین بیماری از مادر ، فقط در حدود سه درصد از کودکان متولد شده ظاهر می شود. در عین حال ، از طرف پدر ، وراثت به دیابت نوع 1 اندکی افزایش یافته و به ده درصد می رسد. این اتفاق می افتد که آسیب شناسی می تواند از طرف هر دو والدین گسترش یابد. در این حالت کودک خطر ابتلا به دیابت نوع یک را افزایش می دهد که می تواند به هفتاد درصد برسد.
یک نوع بیماری مستقل از انسولین با سطح بالاتری از تأثیر فاکتور ارثی مشخص می شود. این در شرایطی است که فرد مستعد ژنتیکی ابتلا به دیابت است. طبق آمار پزشکی ، احتمال بروز ژن دیابت در كودك ، اگر یكی از والدین حامل آسیب شناسی باشد ، تقریباً 80٪ است. در عین حال ، اگر بیماری بر مادر و پدر نیز تأثیر بگذارد ، وراثت به دیابت نوع 2 تقریباً به صد درصد افزایش می یابد.
در صورت وجود دیابت در یکی از والدین ، هنگام برنامه ریزی مادرانه باید به جنبه های ژنتیکی دیابت توجه ویژه ای شود.
بنابراین ، ژن درمانی باید با هدف از بین بردن خطرات افزایش یافته برای کودکانی که حداقل یکی از والدین در آنها مبتلا به دیابت نوع 2 است. تا به امروز ، چنین تکنیکی وجود ندارد که بتواند مستعد ارثی باشد.
در این حالت ، شما می توانید از اقدامات ویژه و توصیه های پزشکی پیروی کنید که در صورت داشتن مستعد ابتلا به دیابت ، خطر را کاهش می دهد.
عوامل خطر دیگر چیست؟
 علل اگزوژن همچنین می تواند مستعد بروز دیابت باشد.
علل اگزوژن همچنین می تواند مستعد بروز دیابت باشد.
باید در نظر داشت که در صورت وجود یک عامل ارثی ، خطر دیابت چندین برابر افزایش می یابد.
چاقی دومین عامل ایجاد آسیب شناسی به ویژه دیابت نوع 2 است. لازم است با دقت وزن خود را برای آن دسته از افرادی که سطح چربی بدن در کمر و شکم دارند افزایش یابد. در این حالت لازم است که کنترل کامل بر رژیم غذایی روزانه اعمال شود و به تدریج وزن را تا حد طبیعی کاهش دهید.
عوامل اصلی موثر در ایجاد بیماری به شرح زیر است:
- اضافه وزن و چاقی.
- استرس شدید و تحریک عاطفی منفی.
- نگه داشتن سبک زندگی غیرفعال ، عدم فعالیت بدنی.
- بیماری های قبلاً منتقل شده از طبیعت عفونی.
- تظاهرات فشار خون بالا ، که در مقابل آن آترواسکلروز بروز می کند ، زیرا عروق آسیب دیده نمی توانند خون طبیعی بدن را به طور کامل تامین کنند ، لوزالمعده در این حالت بیشترین رنج را متحمل می شود و این باعث دیابت می شود.
- مصرف گروه خاصی از داروها. از نظر خطر خاص داروهایی از دسته تیازیدها ، انواع خاصی از هورمونها و دیورتیکها ، داروهای ضد تومور هستند. بنابراین ، بسیار مهم است که خود دارو درمانی نکنید و از داروهایی که فقط توسط پزشک استفاده می شود استفاده کنید. در غیر این صورت ، معلوم می شود که بیمار یک بیماری را درمان می کند ، و در نتیجه به دیابت مبتلا می شود.
- وجود آسیب شناسی زنان و زایمان در زنان. بیشتر اوقات ، دیابت می تواند در نتیجه بیماری هایی مانند تخمدان های پلی کیستیک ، حاملگی در حاملگی رخ دهد. علاوه بر این ، اگر دختری نوزادی به وزن بیش از چهار کیلوگرم به دنیا بیاورد ، این ممکن است خطری برای توسعه آسیب شناسی باشد.
فقط رژیم درمانی مناسب برای دیابت و یک رژیم متعادل خطر ابتلا به این بیماری را کاهش می دهد. نقش ویژه ای باید به ورزش بدنی روزانه داده شود ، که این امر به صرفه جویی در انرژی اضافی دریافت شده از غذا کمک می کند و همچنین در عادی سازی قند خون تأثیر مفیدی خواهد داشت.
بیماری های خود ایمنی همچنین می تواند باعث دیابت نوع اول مانند تیروئیدیت و کمبود مزمن هورمون کورتیکواستروئید شود.
اقداماتی برای کاهش احتمال ابتلا به این بیماری انجام می شود؟
 یک پیشگیری عالی در صورت وجود یک عامل ارثی می تواند فعالیت بدنی باشد. فرد مورد علاقه خود را انتخاب می کند - هر روز پیاده روی در هوای تازه ، شنا ، دویدن یا ورزش در ورزشگاه.
یک پیشگیری عالی در صورت وجود یک عامل ارثی می تواند فعالیت بدنی باشد. فرد مورد علاقه خود را انتخاب می کند - هر روز پیاده روی در هوای تازه ، شنا ، دویدن یا ورزش در ورزشگاه.
یوگا می تواند به یک دستیار عالی تبدیل شود ، که نه تنها وضعیت جسمی را بهبود می بخشد بلکه به تعادل روانی نیز کمک می کند. علاوه بر این ، چنین اقداماتی به شما امکان می دهد از تجمع چربی اضافی خلاص شوید.
متأسفانه از بین بردن عامل ارثی که می تواند باعث بروز دیابت شود ، غیرممکن است. به همین دلیل لازم است دلایل فوق را خنثی کنیم:
- از استرس خودداری کنید و عصبی نشوید
- رژیم خود را کنترل کنید و مرتباً ورزش کنید ،
- داروها را با دقت انتخاب کنید تا سایر بیماری ها را درمان کنید ،
- به طور مداوم ایمنی را تقویت می کند تا از بروز بیماری عفونی جلوگیری کند ،
- به موقع انجام تحقیقات پزشکی ضروری است.
در مورد تغذیه ، لازم است که قند و غذاهای شیرین را حذف کنیم ، بر کمیت و کیفیت غذای مصرفی نظارت کنیم. کربوهیدرات های قابل هضم به راحتی و غذاهای فوری نباید مورد سوء استفاده قرار بگیرند.
علاوه بر این ، برای تعیین وجود و احتمال ابتلا به این بیماری ، می توان تعدادی تست پزشکی خاص را انجام داد. این ، قبل از هر چیز ، تجزیه و تحلیل حضور سلول های آنتاگونیست برای سلول های بتا لوزالمعده است.
حتما از پزشک خود بپرسید که چگونه یک آزمایش خون برای قند و یک پیشگیری ژنتیکی آماده کنید. در حالت طبیعی بدن ، نتایج مطالعه باید نشانگر عدم حضور آنها باشد. طب مدرن همچنین امکان شناسایی چنین آنتی بادی ها را در آزمایشگاه ها با سیستم های آزمایش ویژه امکان پذیر می کند. برای این کار ، فرد باید خون وریدی اهدا کند.
در ویدئوی این مقاله ، پزشک به شما می گوید که آیا دیابت ارثی است یا خیر.
دیابت نوع اول
دیابت نوع اول یک بیماری خود ایمنی است که با علائم بالینی زیر مشخص می شود: درجه بالای قند خون ، وجود هیپوکلیسمی و ketoacidosis با جبران خسارت دیابت ، رشد سریع کمبود انسولین (طی 1-2 هفته) پس از شروع بیماری. کمبود انسولین در دیابت نوع 1 به دلیل تخریب تقریبا کامل سلولهای β پانکراس که مسئول سنتز انسولین در بدن انسان هستند. با وجود تعداد زیادی مطالعه در این زمینه ، مکانیسم توسعه دیابت نوع 1 هنوز مشخص نیست. اعتقاد بر این است که عامل اصلی در ایجاد دیابت نوع 1 آسیب رساندن به سلولهای β پانکراس با عمل یک یا چند عامل محیطی نامطلوب است. چنین عواملی شامل برخی ویروس ها ، مواد سمی ، غذاهای دودی ، استرس می شود. این فرضیه با حضور آنتی بادی های آنتی ژن های جزایر لوزالمعده تأیید می شود ، که به گفته اکثر محققان ، شواهدی از فرآیندهای خود ایمنی در بدن هستند و به طور مستقیم در مکانیسم های تخریب سلولهای β دخیل نیستند. علاوه بر این ، با گذشت دوره از شروع دیابت نوع اول ، تعداد طبیعی آنتی بادی ها کاهش می یابد. اگر در ماه های اول از ابتدای بیماری ، آنتی بادی ها در 70-90 of از معاینه تشخیص داده شوند ، پس از 1-2 سال از شروع بیماری - فقط در 20٪ ، در حالی که آنتی بادی ها قبل از تظاهرات بالینی دیابت نوع 1 و در بستگان بیماران نیز اغلب مشاهده می شود. بستگان دارای سیستم HLA یکسان هستند. آنتی بادی های آنتی ژن های جزایر لوزالمعده ایمونوگلوبولین های کلاس G هستند. لازم به ذکر است که برای دیابت نوع I ، آنتی بادی های IgM یا IgA حتی در موارد بیماری حاد تشخیص داده نمی شود. در نتیجه تخریب سلولهای β ، آنتی ژن ها آزاد می شوند که روند اتوایمیون را تحریک می کنند. چندین عامل اتوایزن مختلف برای نقش فعال کننده لنفوسیت های T autoreactive اعمال می شود: پروپروئینسولین (PPI) ، دکربوکسیلاز گلوتامات (GAD) ، آنتی ژن مرتبط با انسولین 2 (I-A2) و حمل و نقل روی (ZnT8) 30 ، 32.
شکل 1 - یک الگوی پیش فرض برای ایجاد دیابت نوع 1 با در نظر گرفتن عوامل ژنتیکی و خارجی
پس از آسیب سلولهای β ، مولکولهای کلاس 2 HLA در سطح آنها بیان می شوند که معمولاً در سطح سلولهای غیر ایمنی وجود ندارند. بیان آنتی ژن کلاس 2 HLA توسط سلولهای غیر ایمنی ، دومی را به سلولهای حاوی آنتی ژن تبدیل می کند و وجود آنها را به خطر می اندازد. دلیل بیان ناهنجار پروتئین MHC کلاس 2 توسط سلولهای سوماتیک کاملاً درک نشده است. با این حال ، نشان داده شد که با طولانی مدت قرار گرفتن در معرض آزمایشگاهی سلولهای β با γ-اینترفرون ، چنین بیان ممکن است. استفاده از ید در مكانهای بومی آن با بیان مشابه پروتئین های MHC از کلاس 2 روی تیروسیت ها همراه است كه منجر به افزایش تعداد بیماران مبتلا به تیروئیدیت خود ایمنی در این مناطق می شود. این واقعیت همچنین نقش عوامل محیطی را در بروز بیان نابجا پروتئین MHC کلاس 2 بر روی سلولهای β اثبات می کند. با در نظر گرفتن حقایق فوق می توان فرض کرد که خصوصیات پلی مورفیسم آللی ژنهای HLA در افراد خاص بر توانایی سلولهای β در بیان پروتئینهای MHC کلاس 2 و در نتیجه مستعد ابتلا به دیابت نوع 1 تأثیر می گذارد.
علاوه بر این ، نسبتاً اخیراً مشخص شد که سلولهای β تولید کننده انسولین در کلاس سطح 1 پروتئین MHC خود که بیان کننده پپتیدهای لنفوسیتهای سیتوتوکسیک CD8 + T هستند ، بیان می کنند.
نقش لنفوسیتهای T در پاتوژنز دیابت نوع 1
از طرف دیگر ، پلی مورفیسم ژن سیستم HLA انتخاب لنفوسیتهای T را پس از بلوغ در تیموس تعیین می کند. در حضور آللهای خاصی از ژنهای سیستم HLA ، ظاهراً از بین رفتن لنفوسیت های T که گیرنده های مربوط به آنتی ژن (های) سلولهای β لوزالمعده را دارند ، وجود ندارد ، در حالی که در بدن سالم چنین لنفوسیت های T در مرحله بلوغ از بین می روند. . بنابراین ، در صورت وجود مستعد ابتلا به دیابت نوع 1 ، مقدار مشخصی از لنفوسیت های T autoreactive در خون گردش می شود ، که در سطح مشخصی از آنتی ژن (ها) در خون فعال می شوند. در همان زمان ، سطح آنتی ژن (ها) به عنوان یک نتیجه آستانه تخریب مستقیم سلولهای β (مواد شیمیایی ، ویروس ها) یا وجود عوامل ویروسی در خون که آنتی ژن ها به طور متقاطع با آنتی ژن های بتا لوزالمعده واکنش می دهند ، به یک مقدار آستانه بالا می رود.
لازم به ذکر است که سلولهای تنظیم کننده T (Treg) مستقیماً در تنظیم فعالیت لنفوسیت های T autoreactive نقش دارند ، بنابراین از حفظ هموستاز و تحمل خودکار 16 ، 29 اطمینان حاصل می کنند .یعنی سلول های Treg عملکرد محافظت از بدن در برابر بیماری های خود ایمنی را دارند. سلولهای T تنظیم کننده (Tregs) به طور فعال در حفظ تحمل خودکار ، هموستاز ایمنی و ایمنی ضد تومور نقش دارند. اعتقاد بر این است که آنها نقش مهمی در پیشرفت سرطان دارند. تعداد آنها با وضعیت بیماری تهاجمی تر ارتباط دارد و پیش بینی زمان درمان را امکان پذیر می سازد. علاوه بر این ، اختلال در عملکرد یا فرکانس سلولهای Tregs می تواند منجر به انواع بیماریهای خود ایمنی از جمله دیابت نوع 1 شود.
سلولهای تجارت زیر گروهی از لنفوسیت های T هستند که گیرنده های اینترلوکین 2 را بر روی سطح خود بیان می کنند (یعنی CD25 هستند). با این حال ، CD25 یک مارک منحصرا مشخص سلولهای Treg نیست ، زیرا بیان آن بر روی سطح لنفوسیتهای T مؤثر پس از فعال سازی اتفاق می افتد. نشانگر اصلی لنفوسیتهای تنظیم کننده T عامل فاکتور رونویسی درون سلولی FoxP3 است که بر روی سطح سلول بیان شده است ، همچنین به عنوان IPEX یا XPID 9 ، 14 ، 26 شناخته می شود. این مهمترین عامل نظارتی است که وظیفه توسعه و عملکرد سلولهای تنظیم کننده T را بر عهده دارد. علاوه بر این ، IL-2 اگزوژن و گیرنده آن نقش مهمی در بقای محیطی سلول های Treg بازی می کنند.
همچنین این فرض وجود دارد که فرآیند خود ایمنی نه با تخریب سلولهای β ، بلکه با بازسازی آنها به دلیل چنین تخریب ایجاد می شود.
تمایل ژنتیکی به دیابت
بنابراین ، سهم ژنتیکی اصلی در مستعد ابتلا به دیابت نوع 1 توسط ژنهای سیستم HLA انجام می شود ، یعنی ژنهایی که رمزگذاری مولکول های کلاس 2 از مجموعه اصلی سازگاری بافتی یک فرد هستند. در حال حاضر ، بیش از 50 ناحیه HLA وجود ندارد که به میزان قابل توجهی بر خطر ابتلا به دیابت نوع یک تأثیر می گذارد .بسیاری از این مناطق حاوی ژن های جالب اما نامشخص نامزد هستند. نواحی ژنتیکی که با توسعه دیابت نوع 1 در ارتباط است ، معمولاً توسط مکانهای ارتباطی IDDM مشخص می شوند. علاوه بر ژنهای سیستم HLA (جایگاه IDDM1) ، منطقه ژن انسولین در 11p15 (محل IDDM2) ، 11q (محل IDDM4) ، 6q و احتمالاً منطقه روی کروموزوم 18 ارتباط معنی داری با دیابت نوع 1 دارد. ژنهای کاندیدای احتمالی در مناطق ارتباطی شامل. (GAD1 و GAD2 ، که آنزیم گلوتامات دکربوکسیلاز ، SOD2 را رمزگذاری می کنند ، که سوپراکسید دیسموتاز را رمزگذاری می کند ، و مکان گروه خونی Kidd) احتمالاً نقش مهمی دارند.
سایر مکانهای مهم مرتبط با T1DM عبارتند از: ژن PtN22 در 1p13 ، CTLA4 در 2q31 ، گیرنده اینترلوکین-2α (CD25 کد شده توسط IL2RA) ، مکان 10p15 ، IFIH1 (همچنین به عنوان MDA5 نیز شناخته می شود) در 2q24 و اخیراً کشف شده CLEC16A (KIAA0350). 16p13 ، PTPN2 در 18p11 و CYP27B1 در 12q13.
ژن PTPN22 پروتئینی از لنفوئید تیروزین فسفاتاز را که LYP نیز نامیده می شود ، رمزگذاری می کند. PTPN22 مستقیماً با فعال شدن سلول T مرتبط است. LYP سیگنال گیرنده سلول T (TCR) را سرکوب می کند. این ژن می تواند به عنوان یک هدف برای تنظیم عملکرد سلول های T مورد استفاده قرار گیرد ، زیرا عملکرد مهار سیگنالینگ TCR را انجام می دهد.
ژن CTLA4 گیرنده های مشترک را در سطح سلول های لنفوسیت T رمزگذاری می کند. همچنین نامزد مناسبی برای تأثیرگذاری بر ابتلا به دیابت نوع 1 است ، زیرا این امر بر روی فعال شدن سلول T تأثیر منفی می گذارد.
ژن گیرنده اینترلوکین 2α (IL2RA) از هشت اگزون تشکیل شده است و زنجیره α کمپلکس گیرنده IL-2 را رمزگذاری می کند (همچنین به عنوان CD25 نیز شناخته می شود). IL2RA نقش مهمی در تنظیم ایمنی ایفا می کند. IL2RA در سلول های T تنظیم کننده بیان شده است ، که همانطور که در بالا ذکر شد ، برای عملکرد آنها مهم است ، و بر این اساس برای سرکوب پاسخ ایمنی سلول T و بیماری های خود ایمنی است. این عملکرد ژن IL2RA نقش بالقوه آن در پاتوژنز T1DM را نشان می دهد ، احتمالاً با مشارکت سلولهای T تنظیم کننده.
ژن CYP27B1 ویتامین D 1α-هیدروکسیلاز را کدگذاری می کند. با توجه به عملکرد مهم ویتامین D در تنظیم ایمنی ، به عنوان ژن کاندید در نظر گرفته می شود. الینا هیپونن و همکارانش دریافتند که ژن CYP27B1 با دیابت نوع 1 همراه است. این ژن احتمالاً شامل مکانیزمی برای تأثیرگذاری بر رونویسی است. در نتیجه بررسی ها نشان داده شد که ویتامین D به نوعی می تواند واکنش های خود ایمنی محور به سلولهای β پانکراس را سرکوب کند. شواهد اپیدمیولوژیک نشان می دهد که مکمل ویتامین D ممکن است در ایجاد دیابت نوع 1 اختلال ایجاد کند.
ژن CLEC16A (قبلاً KIAA0350) که تقریباً به طور انحصاری در سلولهای ایمنی بیان شده و یک توالی پروتئین منطقه لکتین نوع C را رمزگذاری می کند.این لنفوسیت ها به عنوان APC های ویژه (سلولهای حاوی آنتی ژن) بیان می شوند. به خصوص جالب است که لکتین های نوع C نقش مهمی عملکردی در جذب آنتی ژن و ارائه سلولهای β دارند.
تجزیه و تحلیل ژنتیکی مدل دیابت وابسته به انسولین در ارتباط با مجموعه اصلی سازگاری بافتی در موش ها نشان داد که مجموعه اصلی سازگاری بافتی در تعامل با 10 محل مستعد دیگر در مکان های مختلف ژنوم نقش عمده ای در توسعه بیماری دارد.
اعتقاد بر این است که سیستم HLA یک عامل ژنتیکی است که مستعد ابتلا به سلولهای لوزالمعده β به آنتی ژن های ویروسی را تعیین می کند یا شدت ایمنی آنتی ویروسی را منعکس می کند. مشخص شد که با دیابت وابسته به انسولین ، آنتی ژن های B8 ، Bwl5 ، B18 ، Dw3 ، Dw4 ، DRw3 ، DRw4 اغلب یافت می شود. نشان داده شد كه وجود آنتی ژن B8 یا B15 HLA در بیماران ، خطر ابتلا به دیابت قند را 2-3 بار و با حضور همزمان B8 و B15 ، 10 برابر افزایش می دهد. هنگام تعیین هاپلوتیپ Dw3 / DRw3 ، خطر ابتلا به دیابت 3.7 برابر ، Dw4 / DRw4 - 4.9 و Dw3 / DRw4 - با 9.4 برابر افزایش می یابد.
ژنهای اصلی سیستم HLA مرتبط با مستعد ابتلا به دیابت نوع 1 ژنهای HLA-DQA1 ، HLA-DQA ، HLA-DQB1 ، HLA-DQB ، HLA-DRB1 ، HLA-DRA و HLA-DRB5 هستند. با تشکر از تحقیقات گسترده در روسیه و در سراسر جهان ، مشخص شده است که ترکیبات مختلف آلل ژن HLA تأثیرات متفاوتی بر خطر ابتلا به دیابت نوع 1 دارد. درجه خطر بالایی با هاپلوتیپ DR3 (DRB1 * 0301-DQA1 * 0501-DQB * 0201) و DR4 (DRB1 * 0401،02،05-DQA1 * 0301-DQB1 * 0302) همراه است. خطر متوسط با هاپلوتیپ DR1 (DRB1 * 01-DQA1 * 0101-DQB1 * 0501) ، DR8 (DR1 * 0801-DQA1 * 0401-DQB1 * 0402) ، DR9 (DRB1 * 0902-DQA1 * 0301-DQB1 * 0303) همراه است و DR10 (DRB2 * 0101-DQA1 * 0301-DQB1 * 0501). علاوه بر این ، مشخص شد که برخی ترکیبات آللی در رابطه با توسعه دیابت دارای اثر محافظتی هستند. این هاپلوتیپ ها شامل DR2 (DRB1 * 1501-DQA1 * 0102-DQB1 * 0602) ، DR5 (DRB1 * 1101-DQA1 * 0102-DQB1 * 0301) - درجه بالایی از محافظت ، DR4 (DRB1 * 0401-DQA1 * 0301-DQB1 * 0301) ، DR4 (DRB1 * 0403-DQA1 * 0301-DQB1 * 0302) و DR7 (DRB1 * 0701-DQA1 * 0201-DQB1 * 0201) - درجه متوسط محافظت. لازم به ذکر است که مستعد ابتلا به دیابت نوع 1 به جمعیت بستگی دارد. بنابراین ، برخی هاپلوتیپ ها در یک جمعیت دارای اثر محافظتی برجسته (ژاپن) هستند ، و در دیگری با خطر (کشورهای اسکاندیناوی) همراه هستند.
در نتیجه تحقیقات در حال انجام ، دائماً ژنهای جدیدی کشف می شوند که با ابتلا به دیابت نوع 1 همراه است. بنابراین ، هنگام تجزیه و تحلیل در خانواده های سوئدی بر روی 2360 نشانگر SNP در محل مجتمع اصلی سازگاری با بافت و محل های مجاور در منطقه سانترومر ، داده های مربوط به ارتباط دیابت نوع 1 با جایگاه IDDM1 در مجموعه اصلی سازگاری با انسداد انسانی ، که در هلاکو-DQ / منطقه مشهور است ، تأیید شد. DR همچنين نشان داده شد كه در قسمت سانترومر ، اوج ارتباط در ناحيه ژنتيكي كدگذاري گيرنده اينوزيتول 1 ، 4 ، 5-تي فسفات 3 (ITPR3) بود. خطر تخمین زده شده برای ITPR3 جمعیت 6/21 درصد بود که نشان دهنده سهم مهمی از ژن ITPR3 در توسعه دیابت نوع 1 است. تجزیه و تحلیل رگرسیون دو موضعی تأثیر تغییرات در ژن ITPR3 بر رشد دیابت نوع 1 را تأیید کرد ، در حالی که این ژن با هر ژن رمزگذاری مولکول های کلاس دوم مجموعه اصلی سازگاری بافتی متفاوت است.
همانطور که قبلاً نیز گفته شد ، علاوه بر یک پیشگویی ژنتیکی ، ایجاد دیابت نوع 1 تحت تأثیر عوامل بیرونی است. همانطور که مطالعات اخیر در موش ها نشان داده اند ، یکی از این عوامل انتقال ایمونوگلوبولین ها از یک مادر خود ایمنی بیمار به فرزندان است. در نتیجه این انتقال ، 65٪ فرزندان دچار دیابت شدند ، در حالی که همزمان ، هنگام مسدود کردن انتقال ایمونوگلوبولین ها به مادر به فرزندان ، تنها 20٪ از فرزندان بیمار شدند.
رابطه ژنتیکی دیابت نوع 1 و 2
اخیراً داده های جالبی در مورد رابطه ژنتیکی بین نوع اول و دوم دیابت به دست آمده است. لی و همکاران (2001) شیوع خانواده هایی که هر دو نوع دیابت در فنلاند دارند را مورد ارزیابی قرار دادند و مورد مطالعه قرار دادند ، در بیماران مبتلا به دیابت نوع II ، ارتباط بین سابقه خانوادگی دیابت نوع 1 ، آنتی بادی های به گلوتامات دکربوکسیلاز (GADab) ، و ژنوتیپ های HLA-DQB1 مرتبط با نوع اول دیابت . سپس ، در خانواده های مختلط با دیابت نوع 1 و نوع 2 ، آنها بررسی کردند که آیا کل هاپلوتیپ HLA در اعضای خانواده با دیابت نوع 1 مبتلا به دیابت نوع 2 است. در میان 695 خانواده که در آنها بیش از 1 بیمار مبتلا به دیابت نوع 2 وجود داشت ، 100 نفر (14٪) نیز دارای اقوامی با دیابت نوع 1 بودند. بیماران مبتلا به دیابت نوع دوم از خانواده های مختلط به احتمال زیاد آنتی بادی GAD (18٪ در مقابل 8٪) و ژنوتیپ DQB1 * 0302 / X (25٪ در مقابل 12٪) نسبت به بیماران خانواده های دارای دیابت تنها 2 نوع داشتند. فراوانی کمتر ژنوتیپ DQB1 * 02/0302 در مقایسه با بیماران بزرگسال مبتلا به دیابت نوع 1 (4٪ در مقابل 27٪) وجود داشت. در خانواده های مختلط ، پاسخ انسولین به بارگذاری گلوکز در بیمارانی که HLA-DR3-DQA1 * 0501-DQB1 * 02 یا DR4 * 0401/4-DQA1 * 0301-DQB1 * 0302 هاپلوتیپ دارند ، در مقایسه با بیماران بدون چنین هاپلوتیپ بدتر بود. این واقعیت وابسته به حضور آنتی بادی های GAD نبود. نویسندگان نتیجه گرفتند که انواع 1 و 2 دیابت در همان خانواده ها خوشه بندی می شوند. پیش زمینه ژنتیکی عمومی در بیماران مبتلا به دیابت نوع 1 ، دیابتیک های نوع 2 را به وجود آنتی بادی ها مستقل می کند و صرف نظر از وجود آنتی بادی ها ، باعث کاهش ترشح انسولین می شود. مطالعات آنها همچنین تأثیر متقابل ژنتیکی بین دیابت نوع 1 و دیابت نوع 2 به دلیل وجود HLA را تأیید می کند.
نتیجه گیری
در خاتمه می توان خاطرنشان کرد: طی 10 سال گذشته ، محققان پیشرفتهای چشمگیری در مطالعه ژنتیک و مکانیسم رشد دیابت نوع 1 داشته اند ، با این حال ، مکانیسم ارث مستعد ابتلا به دیابت نوع 1 نامشخص است و هیچ نظریه خوبی برای توسعه دیابت وجود ندارد که بتواند تمام یافته ها را توضیح دهد. داده ها در این زمینه به نظر می رسد که تمرکز اصلی در مطالعه دیابت در حال حاضر باید مدل سازی رایانه ای از تمایل به دیابت باشد ، با در نظر گرفتن دیابت زایی متفاوت آلل ها در جمعیت های مختلف و ارتباط آنها با یکدیگر. در این حالت ، جالب ترین از نظر دیابت نوع 1 مطالعه مکانیسم ها می باشد: 1) از مرگ لنفوسیت های T autoreactive در هنگام انتخاب در تیموس اجتناب کنید ، 2) بیان غیرعادی مولکولهای پیچیده سازگاری بافتی اصلی توسط سلولهای β ، 3) عدم تعادل بین autoreactive و نظارتی لنفوسیت های T و همچنین جستجوی ارتباطات عملکردی بین محل های ارتباط با دیابت نوع 1 و مکانیسم های رشد خود ایمنی. با توجه به نتایج مطالعات اخیر ، با کمی خوش بینی می توان تصور کرد که افشای کامل مکانیسم های ژنتیکی رشد دیابت و وراثت آن بسیار دور نیست.
دیابت چیست؟
دیابت قندی یک آسیب شناسی است که در آن بدن انسان از انرژی (گلوکز) دریافت شده از طریق مواد غذایی برای اهداف دیگر استفاده می کند. به جای تأمین بافت و اندام ، خون در خون می ماند و به حداکثر بحرانی می رسد.
فوراً شکر کاهش می یابد! دیابت به مرور زمان می تواند منجر به یک دسته کامل از بیماری ها مانند مشکلات بینایی ، شرایط پوست و مو ، زخم ها ، گانگرن و حتی تومورهای سرطانی شود! مردم برای عادی سازی میزان قند خود ، تجربه تلخ را آموزش داده اند. ادامه مطلب
این نقض در نتیجه قطع یا تولید ناکافی انسولین - هورمون لوزالمعده ، که تنظیم کننده متابولیسم کربوهیدرات ها در بدن است رخ می دهد. این هورمون پروتئین باعث تقویت گلوکز به سلول ها ، پر کردن بدن با انرژی و رهایی رگ های خونی سیستم گردش خون می شود. این بیماری هنگامی بروز می کند که انسولین برای حرکت به موقع گلوکز به اندام ها کافی نباشد. 2 نوع دیابت وجود دارد. تفاوت اصلی بین دیابت نوع 1 و نوع 2 علت این بیماری است. علاوه بر این ، تفاوتها به ویژه در توسعه ، دوره و درمان آسیب شناسی است. بسته به جنس ، سن و محل زندگی بیمار نیز اختلافاتی وجود دارد.
ویژگی مقایسه ای هر دو نوع
مشخصات مقایسه ای نوع اول و دوم دیابت در جدول نشان داده شده است:
| پارامتر | نتیجه |
|---|---|