پیوند اصلی در پاتوژنز پانکراتیت حاد
طبق گفته V.S. ساوللیوا و همکاران ، 2001
تحریک ترشح + خروج مختل شده
تبدیل تریپسینوژن به تریپسین:
| فعال سازی پروآنزیم ها (از جمله لیپازها) | جداسازی کینین ها از کینینوژن | فسفولیپاز فعال سازی |
| تجزیه چربیهای سلولی به گلیسیرین و اسیدهای صفراوی | تشکیل برادی کینین ، هیستامین ، سروتونین | انتشار لیزولسیتین سمی و لیزوسفالین از غشای سلولی |
| تشکیل نکروز چربی | افزایش نفوذپذیری مویرگی ، میکروسیرکولاسیون مختل شده ، ایسکمی ، هیپوکسی ، اسیدوز ، درد و گشاد شدن عروق عمومی |
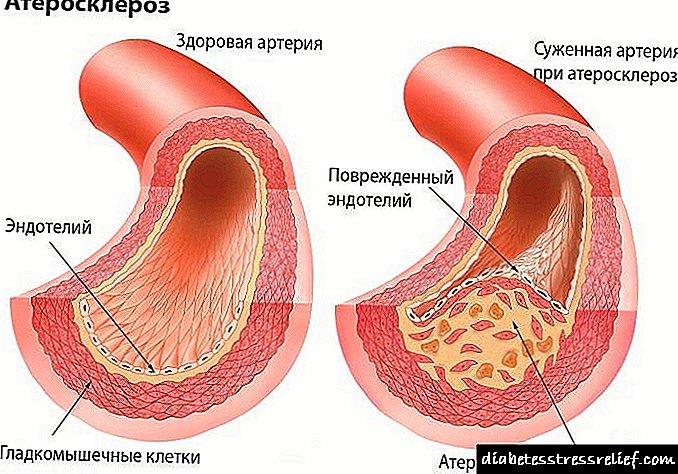
اساس پاتوژنز پانکراسیت حاد فرایندهای اثرات موضعی و سیستمیک آنزیمهای پانکراس و سیتوکینهای طبیعت مختلف است. نظریه آنزیم با نقش اصلی تریپسین در پاتوژنز بیماری ، پیشرو در نظر گرفته شده است. ترکیبی از چندین عامل تحریک کننده در پلی اتیولوژی پانکراتیت حاد نکته اصلی فعال سازی داخل سلولی آنزیم های پروتئولیتیک و هضم اتوکاتالیستی لوزالمعده است. در سیتوپلاسم سلول acinar ، تلفیقی از گرانولهای زیموژنیک و هیدرولازهای لیزوزومی مشاهده می شود ("تئوری کلوکالیزاسیون") ، در نتیجه که در نتیجه پروتزها با انتشار بعدی پروتئینازها در داخل لوزالمعده لوزالمعده فعال می شوند. فعال سازی تریپسینوژن و انتقال آن به تریپسین با تشکیل آبشار از واکنشهای شدید پاتوبیووشیمیایی فعال کننده قدرتمند سایر پروژنیمها است. از اهمیت ویژه ای در پاتوژنز بیماری ، فعال سازی زودرس سیستم های آنزیمی است و مکانیسم فعال سازی اولیه با آسیب به غشای سلولی و اختلال در برهم کنش های transmembrane همراه است.
یکی از مکانیسم های واقعی پاتوژنز نکروز لوزالمعده در صورت آسیب رسیدن به سلول استین ، تغییر غلظت یون های کلسیم در سلول و فراتر از آن است که منجر به فعال شدن تریپسین می شود. با افزایش غلظت یون های کلسیم در سلول ، سنتز داخل سلولی فاکتور فعال سازی پلاکت (واسطه التهابی اصلی) آغاز می شود.
مکانیسم های دیگر غیرفعال سازی سیستم های آنزیمی در لوزالمعده: عدم تعادل در سیستم مهار کننده آنزیم یا کمبود مهار کننده های تریپسین (آلفا-1-آنتی تریپسین یا آلفا -2-ماکروگلوبولین) ، در برابر زمینه جهش ژن مربوطه ایجاد می شود.
تریپسین فعال کننده اصلی آبشار واکنشهای شدید پاتوبیووشیمیایی است ، اما شدت واکنشهای پاتولوژیک ناشی از عمل ترکیبی یکپارچه از کلیه سیستمهای آنزیم لوزالمعده (تریپسین ، کیموتریپسین ، لیپاز ، فسفولیپاز A2 ، الاستاز ، کربوکسیپپتیداز ، کلاژناز و غیره) است.
آنزیم های لوزالمعده فعال شده به عنوان عوامل اصلی پرخاشگری عمل می کنند ، دارای اثر موضعی هستند ، وارد فضای retroperitoneal ، حفره شکمی ، از طریق ورید پورتال به کبد و از طریق رگ های لنفاوی به گردش سیستمیک می شویم. فسفولیپاز A2 غشای سلولی را از بین می برد ، لیپاز هیدرولیز تری گلیسیرید داخل سلولی را به اسیدهای چرب می دهد ، که در صورت ترکیب با کلسیم ، عناصر ساختاری نکروز چربی (لیپولیتیک) در لوزالمعده ، فیبر فضای رتروپریتون و حفره را تشکیل می دهند. تریپسین و کیموتریپسین باعث پروتئولیز پروتئین های بافتی می شوند ، الاستاز دیواره رگ و ساختار بافت همبند بینابینی را از بین می برد ، که منجر به ایجاد نکروز بواسیر (پروتئولیتیک) می شود. کانونهای در حال ظهور نکروبیوز ، نکروز با ناحیه مشخص سازی محیطی التهاب در لوزالمعده و بافت پس از عمل ، در درجه اول آسپتیک هستند.
پیوند مهم در پاتوژنز پانکراتیت حاد فعال سازی تریپسین سیستم کاللیکرین-کینین با تشکیل فاکتورهای پرخاشگری ثانویه است: برادی کینین ، هیستامین ، سروتونین. این همراه با افزایش نفوذپذیری عروق ، اختلال در میکروسیرکولاسیون ، تشکیل ادم در لوزالمعده و فضای خلفی بعد از عمل ، افزایش اگزوداسیون به داخل حفره شکم است.
عوامل پرخاشگری مرتبه سوم که در پاتوژنز واکنشهای التهابی موضعی و سیستمیک ، همودینامیک میکروسیرولاسیون و سیستمیک ، نارسایی قلبی و تنفسی نقش دارند ، شامل سلولهای تک هسته ای ، ماکروفاژها و نوتروفیلهای واسطه های التهابی مختلف (سیتوکین ها) هستند: اینترلوکین های 1 ، 6 و 8 ، فاکتور نکروز تومورها ، فاکتور فعال سازی پلاکت ، فرم غیر پانکراس از فسفولیپاز A2 ، پروستاگلاندین ها ، ترومبوکسان ، لکوترین ها ، اکسید نیتریک.
سیتوکین های پیش التهابی شامل: فاکتور نکروز تومور ، اینترلوکین های 1 بتا و 6 و ضد التهاب - اینترلوکین های 1 و 10 هستند. در ابتدای بیماری ، غلظت کلیه واسطه های التهابی در لوزالمعده ، کبد ، ریه ها ، طحال و گردش خون سیستمیک افزایش می یابد که توضیح می دهد مکانیسم های رشد واکنشهای التهابی موضعی ، اندام و سیستمیک.
آنزیم ها ، سیتوکین ها و متابولیت های طبیعت گوناگونی که در طی لوزالمعده حاد در لوزالمعده ، فضای رتروپریتونئال ، حفره شکم و لومن دستگاه گوارش تشکیل می شود ، به سرعت وارد جریان خون پورتال و از طریق مجرای لنفاوی قفسه سینه با توسعه توکسینمی پانکراس می شوند. اولین اندامهای هدف در مسیر خود از فضای بعد از عمل تا اندام های محلی سازی خارج از شکم کبد و ریه ها ، قلب ، مغز و کلیه ها هستند. نتیجه اثر سمیت سلولی قدرتمند این ترکیبات بیوشیمیایی در شروع بیماری ، ایجاد شوک لوزالمعده و اختلالات متعدد اندام است که شدت بیماری بیمار را با پانکراتیت حاد تعیین می کند.
در پاتوژنز اختلالات سیستمیک ، حتی قبل از ایجاد عوارض سپتیک ، سموم باکتریایی و مهمتر از همه لیپوپلی ساکارید دیواره سلولی باکتریهای گرم منفی (اندوتوکسین) ، تولید شده در لومن دستگاه گوارش توسط میکرو فلور روده از اهمیت برخوردار است. در پانکراتیت حاد ، حرکت میکرو فلورای درون زا و اندوتوکسین باکتری های روده گرم منفی در همان شرایط نقص عملکردی (کمتر مورفولوژیکی) عملکرد متابولیک و مانع دستگاه گوارش ، سیستم رتیکولو آندوتلیال کبد و ریه ها اتفاق می افتد.
حرکت میکرو فلورای درون زا از دستگاه گوارش به بافت لوزالمعده و فضای خلفی بعد از عمل ، پیوند اصلی در پاتوژنز پانکراس تخریبی است. این فرآیند ارتباطی است که بین مراحل اولیه ، "اولیه" (قبل از عفونت) و متعاقب آن ، "دیررس" (سپتیک) ، مراحل لوزالمعده حاد است.
در پاتوژنز پانکراتیت حاد ، دو مرحله اصلی مشخص می شوند. مرحله اول به دلیل تشکیل یک واکنش سیستمیک در روزهای اول از ابتدای بیماری است ، هنگامی که التهاب ، اتولیز ، نکروبیوز و نکروز پانکراس ، بافت رتروپریتونئال حساس است. در این شرایط ، در هفته اول بیماری ، بسته به شدت اختلالات پاتومورفولوژیکی ، شکل گیری شکل های زیر پانکراتیت حاد امکان پذیر است:
با نکروبیوز ، التهاب و محدود کردن روند ، پانکراتیت حاد بینابینی حاد ایجاد می شود (شکل ادماتوز) ،
با نکروز چرب یا بواسیر - نکروز لوزالمعده استریل (پانکراس نکروتیک).
شدت وضعیت بیمار با پانکراتیت حاد به دلیل آسیب شناسی بیماری و توکسینمی پانکراسوژنیک ، شوک لوزالمعده و نارسایی اندام چندگانه است. با اقدامات درمانی به موقع ، می توان روند پاتولوژیک را در مرحله پانکراس بینابینی متوقف کرد ، در حالی که در شرایط مخالف ، آن به نکروز لوزالمعده تبدیل می شود.
با پیشرفت بیماری با نتیجه در نکروز لوزالمعده ، روند فرآیند پاتولوژیک انتقال به مرحله دوم (سپتیک) پانکراتیت حاد ، که با عفونت مناطق نکروز موضعی مختلف در هفته 2-3 بیماری همراه است. در این شرایط ، فعال سازی مجدد و تولید مثل واسطه های مشابه مرحله اول صورت می گیرد ، ماشه آن سموم میکروارگانیسم هایی است که مناطق نکروز را استعمار می کنند. در مرحله عفونی بیماری ، دایره شرور واکنش های پاتولوژیک مرحله ای جدید کیفی در شکل گیری انواع اشکال آلوده نکروز پانکراس و سپسیس شکمی با شوک سپتیک و نارسایی اندام چندگانه است. متوسط فراوانی عفونت با نکروز لوزالمعده 30-80٪ است که با شیوع نکروز لوزالمعده ، زمان شروع بیماری ، ماهیت محافظه کار درمانی و تاکتیک های درمان جراحی مشخص می شود. توسعه عفونت با نکروز لوزالمعده باید مرحله مهمی در تکامل فرایند پاتومورفولوژیکی در نظر گرفته شود.
ارتباط مستقیمی بین میزان شیوع ضایعات نکروتیک و احتمال ابتلا به آن وجود دارد. اشکال آلوده نکروز در هر بیمار چهارم در هفته اول بیماری تشخیص داده می شود ، تقریباً در نیمی از بیماران مبتلا به نکروز لوزالمعده در هفته دوم ، در هر سومین بیمار مبتلا به پانکراتیت مخرب در هفته های سوم و چهارم از ابتدای بیماری.
شایعترین عوامل ایجاد کننده عفونت پانکراس: E. coli (26٪) ، سودوموناس آئروژینوزا (16٪) ، استافیلوکوک (15٪) ، کلبسیلا (10٪) ، استرپتوکوک (4٪) ، انتروباکتر (3٪) و بی هوازی. عفونت قارچی بعد از 2 هفته یا بیشتر از شروع نکروز لوزالمعده ایجاد می شود ، که این به دلیل طول مدت درمان آنتی بیوتیکی قبلی است.
عفونت نكروزهاي لوزالمعده لوزالمعده در ابتدا ناشي از آلودگي ميكرو فلور فرصت طلب درون زا (كولوني) و برونزا (در بيمار تحت عمل جراحي توسط زهكشي و تامپون هاي اطراف محيط بخش مراقبت ويژه) منشا مي يابد.
اولین گزارش های پانکراتیت حاد
1641 - پزشک هلندی ون تولپ N. (Tulpius) اولین کسی بود که هنگام کالبد شکافی آبسه لوزالمعده را مشاهده کرد.
1578 - آلبرتی س. - اولین توصیف نظارت بر بخش التهاب حاد لوزالمعده.
1673 - گریزل اولین کسی بود که یک مورد بالینی نکروز لوزالمعده را توصیف کرد و منجر به مرگ 18 ساعت پس از شروع بیماری شد و با کالبد شکافی تأیید شد.
1694 - Diemenbroek I. نشانه شناسی پاتوآناتومیک نکروز لوزالمعده را در یک بازرگان از لیدن که از لوزالمعده لوزالمعده رنج می برد ، مشاهده کرد.
1762 - استوكر تصوير باليني خونريزي در لوزالمعده را توصيف كرد.
1804 - پورتال مشاهدات نکروز لوزالمعده و آبسه را توصیف کرد.
1813 - Perival مشاهده یك آبسه بزرگ لوزالمعده بود.
1830 - Rekur به جامعه پزشکی آماده سازی پانکراس با آبسه های متعدد را نشان داد.
1831 - لارنس مشاهدات پانكراتیت خونریزی را منتشر كرد.
1842 - کلسن برای اولین بار از نظر بالینی پانکراس حاد را تشخیص داد
1842 - کارل روکیتانسکی تصویر پاتولوژیک بیماریهای التهابی لوزالمعده را مورد بررسی قرار داد
1864 - آنتلت اولین راهنمای بیماری لوزالمعده را در پاریس منتشر کرد.
1865 - کارل روکیتانسکی به طور مفصل آناتومی پاتولوژیک پانکراتیت خونریزی را مطالعه کرد.
1866 - جاسوسها یک مورد از مرگ ناشی از "خونریزی گسترده" در لوزالمعده را توصیف کردند.
1867 - لوک و کلبس اولین کسانی بودند که اولین سوراخ پوستی از یک کیست لوزالمعده کاذب را انجام دادند ، اما بیمار به زودی درگذشت.
1870 - کلب - یک آسیب شناس آمریکایی اولین طبقه بندی پانکراسیت حاد را ایجاد کرد ، که چنان موفقیت آمیز بود که در آثار بسیاری از پیروانش فقط انواع مختلفی از اصلاحات را پشت سر گذاشت.
1874 - زنکر "آپوپلکسی" لوزالمعده را توصیف کرد.
1881 - Tirsh و Kulenkampf تخلیه خارجی کیست های پس از نکروز را پیشنهاد کردند.
1882 - بوزمن ، جراح آمریکایی با موفقیت یک کیست لوزالمعده را که شبیه سازی کیست بزرگ تخمدان است ، برداشت.
1882 - بالسر مطالعات مورفولوژیکی نکروز چربی را در پانکراس حاد انجام داد.
1882 - گوسنباور به دلیل عدم امکان تخلیه آن به دلیل نزدیکی به عروق بزرگ ، یک کیست پانکراس کاذب را تشخیص داده و یک سیستوستومی همزمان (مارپوپیلاسیون) را انجام داد.
1886 - Miculicz پیشنهاد مارپوسیالیزاسیون برای نکروز لوزالمعده و آبسه لوزالمعده.
1886 - جراح آمریکایی ، سن ، درمان جراحی را پیشنهاد کرد من اطمینان داشتم كه مداخله جراحی با نكروز لوزالمعده یا آبسه نتیجه این بیماری را تحت تأثیر قرار خواهد داد.
1889 - رجینال فیتز ، آسیب شناس در بیمارستان ماساچوست در ایالات متحده ، اولین طبقه بندی را پیشنهاد کرد که شامل پنج شکل پانکراتیت حاد است. وی با بیان اینکه "جراحی زودرس مؤثر و خطرناک است" ، جراحی فوریت های پزشکی را انجام داد که خیلی زود از آن ناامید شد.
1890 - اولین راهنمای درمان جراحی بیماری های پانکراس (براون) منتشر شد.
1894 - مشکل پانکراتیت حاد برای اولین بار در کنگره جراحان در آلمان مورد بحث قرار گرفت که در آن کرت تاکتیک هایی را برای جراحی اورژانس پیشنهاد کرد.
1895 - اولین تک نگاری در مورد آناتومی پاتولوژیک بیماری های لوزالمعده (Diekhoff) منتشر شد.
1896 - آسیب شناس اتریشی کیاری ح. این فرضیه را در مورد اهمیت "خود هضم" در توسعه نکروز لوزالمعده و بافت چربی parapancreatic مطرح کنید.
1897 - جراح روسی Martynov A.V. دفاع از اولین مقاله روسیه در مورد بیماری های لوزالمعده. وی با تشریح مشکل در تشخیص پانکراسیت حاد ، نوشت: "هنگام تشخیص پانکراتیت حاد" ، یک خطا یک قاعده است ، در حالی که تشخیص صحیح نیز از این قاعده مستثنی است. " A. Martynov مرحله مطالعه بیماریهای لوزالمعده را معاصر او "دوره آشنایی با سمت بالینی آسیب شناسی" نامید.
1897 - Hale-White N.N. گزارشی از دادرسی بیمارستان گای در لندن منتشر کرد ، که شامل 142 مشاهده از بیماری های مختلف لوزالمعده و تقریباً همه انواع تغییرات پاتولوژیک در پارانشیم و مجاری این عضو است.
1899 - رازوموفسکی نشان داد ، با وجود این که نتیجه مهلک نشان دهنده پایان معمول خونریزی لوزالمعده است ، در "موارد شناخته شده ، بهبودی ممکن است".
1900 - بسل-هاگن تخلیه کیست لوزالمعده را با سیستوگاسترواستومی پیشنهاد کرد.
1901 - Opie E. ل و Halsted W. س با اشاره به رابطه اتیوپاتوژنتیک بین ورم خونریزی و پانکراتیت خونریزی ، فرمول یک "تئوری کانال مشترک".
بازگشت به صفحه اصلی. یا سفارش کار کنید

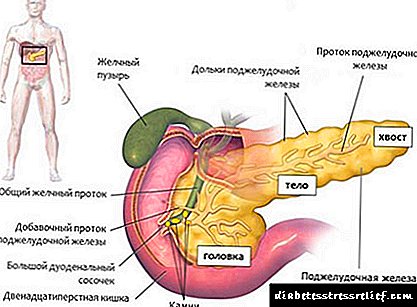
 علت پانکراتیت حاد عمدتا با الکلیسم مزمن همراه است. در این حالت ، پیشرفت بیماری اختلال در عملکرد کانال های کبد و غده است.
علت پانکراتیت حاد عمدتا با الکلیسم مزمن همراه است. در این حالت ، پیشرفت بیماری اختلال در عملکرد کانال های کبد و غده است. پاتوژنز پانکراس صفراوی با وارد شدن آب صفرا و لوزالمعده همراه است. با بالا رفتن فشار در اثنی عشر و مجاری صفراوی ، چنین فرآیندهایی تحریک می شوند. بر این اساس ، تعریف بیماری به عنوان یک روند التهابی مزمن ایجاد شده در اثر آسیب به کبد و مجاری صفراوی شکل گرفته است.
پاتوژنز پانکراس صفراوی با وارد شدن آب صفرا و لوزالمعده همراه است. با بالا رفتن فشار در اثنی عشر و مجاری صفراوی ، چنین فرآیندهایی تحریک می شوند. بر این اساس ، تعریف بیماری به عنوان یک روند التهابی مزمن ایجاد شده در اثر آسیب به کبد و مجاری صفراوی شکل گرفته است. پانکراتیت برای تعیین زمان وقوع آن در مرحله حاد ساده ترین است. در این حالت ، تصویر بالینی بیماری برجسته ترین است.
پانکراتیت برای تعیین زمان وقوع آن در مرحله حاد ساده ترین است. در این حالت ، تصویر بالینی بیماری برجسته ترین است.