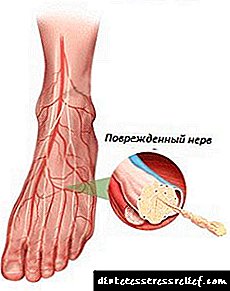
درمان کلیه برای دیابت نوع 2
متأسفانه ، دیابت اغلب باعث عوارض کلیوی می شود و بسیار خطرناک هستند. آسیب دیدن کلیه ها به دیابت مشکلات عظیمی را به بیمار می بخشد. از آنجا که برای درمان نارسایی کلیه باید مراحل دیالیز به طور منظم انجام شود. اگر به اندازه کافی خوش شانس باشید که یک اهدا کننده پیدا کنید ، پس از آن آنها یک عمل پیوند کلیه انجام می دهند. بیماری کلیه در دیابت اغلب باعث مرگ دردناک بیماران می شود.

اگر دیابت برای کنترل قند خون مفید است ، می توان از عوارض کلیوی جلوگیری کرد.
خبر خوب این است که ، اگر قند خون خود را نزدیک به حالت عادی نگه دارید ، مطمئناً می توانید از آسیب کلیه جلوگیری کنید. برای انجام این کار ، شما باید فعالانه درگیر سلامت خود باشید.
همچنین خوشحال خواهید شد که اقدامات پیشگیری از بیماری کلیوی به طور همزمان برای جلوگیری از سایر عوارض دیابت انجام می شود.
چگونه دیابت باعث آسیب کلیه می شود
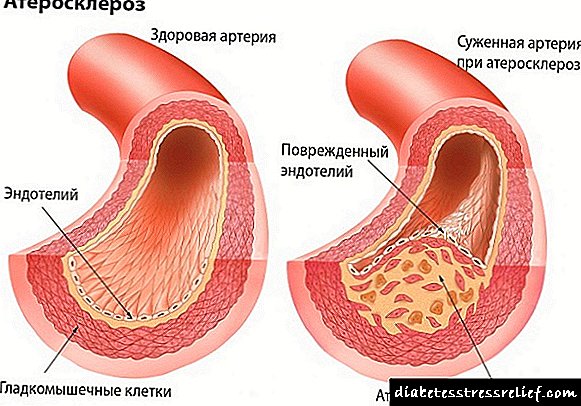
در هر کلیه ، فرد صدها هزار به اصطلاح گلومرولی دارد. این فیلترها هستند که خون زباله ها و سموم را تمیز می کنند. خون تحت فشار از طریق مویرگهای کوچک گلومرول عبور می کند و فیلتر می شود. بخش عمده ای از مایعات و اجزای طبیعی خون به بدن باز می گردد. و ضایعات به همراه مقدار کمی مایعات از کلیه ها به مثانه منتقل می شوند. سپس آنها را از طریق مجرای ادرار خارج می کنند.
- چه آزمایشاتی را باید برای بررسی کلیه ها انجام دهید (در یک پنجره جداگانه باز می شود)
- مهم! رژیم کلیوی دیابت
- تنگی شریان کلیوی
- پیوند کلیه دیابت
در دیابت ، خون با قند زیاد از کلیه ها عبور می کند. گلوکز مایعات زیادی را جذب می کند ، که باعث افزایش فشار داخل هر گلومرول می شود. بنابراین ، میزان فیلتراسیون گلومرولی - که این یک شاخص مهم برای کیفیت کلیه ها است - اغلب در مراحل اولیه دیابت افزایش می یابد. گلومرول توسط بافتی به نام "غشای زیرزمین گلومرولی" احاطه شده است. و این غشای غیر طبیعی مانند سایر بافتهایی که در مجاورت آن هستند ضخیم می شود. در نتیجه ، مویرگهای داخل گلومرول به تدریج جابجا می شوند. هرچه گلومرولها کمتر فعال باشند ، کلیه خون را فیلتر می کند. از آنجا که کلیه های انسان از گلومرول ذخیره قابل توجهی دارند ، روند تصفیه خون همچنان ادامه دارد.
در پایان ، کلیه ها به قدری تخلیه می شوند که ظاهر می شوند علائم نارسایی کلیه:
- بی حالی
- سردرد
- استفراغ
- اسهال
- خارش پوست
- طعم فلزی در دهان
- بوی بد دهان ، یادآور ادرار ،
- تنگی نفس ، حتی با حداقل فشار بدنی و خواب آلودگی ،
- گرفتگی و گرفتگی ساق پا ، مخصوصاً عصرها ، قبل از خواب ،
- از دست دادن هوشیاری ، کما.
این اتفاق می افتد ، به طور معمول ، پس از 15-20 سال دیابت ، اگر قند خون بالا نگه داشته شود ، یعنی دیابت ضعیف درمان می شد. ادرار رخ می دهد - تجمع زباله های ازت در خون که کلیه های آسیب دیده دیگر نمی توانند فیلتر کنند.
تجزیه و تحلیل و معاینه کلیه ها در دیابت
برای بررسی کلیه های خود برای ابتلا به دیابت ، باید آزمایش های زیر را انجام دهید
- آزمایش خون برای کراتینین ،
- تجزیه و تحلیل ادرار برای آلبومین یا میکروآلبومین ،
- آزمایش ادرار برای کراتینین.
با دانستن سطح کراتینین در خون می توانید میزان فیلتراسیون گلومرولی کلیه ها را محاسبه کنید. آنها همچنین می دانند که آیا میکروآلبومینوری وجود دارد یا خیر و نسبت آلبومین و کراتینین در ادرار را محاسبه می کنند. برای کسب اطلاعات بیشتر در مورد تمام این آزمایشات و شاخص های عملکرد کلیه ، "چه آزمایشاتی را باید برای بررسی کلیه ها انجام دهیم" (در یک پنجره جداگانه باز می شود).
اولین علامت مشکلات کلیوی در دیابت میکروآلبومینوری است. آلبومین پروتئینی است که مولکول های آن قطر کمی دارد. کلیه های سالم مقدار بسیار کمی را در ادرار منتقل می کنند.به محض اینکه کارشان حتی کمی بدتر شود ، آلبومین بیشتری در ادرار وجود دارد.
شاخص های تشخیصی آلبومینوریا
| آلبومینوریا در ادرار صبح ، میلی گرم در دقیقه | آلبومینوریا در روز ، میلی گرم | غلظت آلبومین در ادرار ، میلی گرم در لیتر | نسبت ادرار آلبومین / کراتینین ، میلی گرم در مول | |
|---|---|---|---|---|
| نوروآلبومینوریا | = 200 | >= 300 | >= 200 | > 25 |
باید بدانید که افزایش مقدار آلبومین در ادرار ممکن است تنها به دلیل آسیب کلیه نباشد. اگر دیروز فشار بدنی قابل توجهی وجود داشته باشد ، امروز آلبومینوری ممکن است بالاتر از حد طبیعی باشد. این باید هنگام برنامه ریزی روز آزمایش در نظر گرفته شود. آلبومینوریا نیز افزایش یافته است: رژیم با پروتئین بالا ، تب ، عفونت ادراری ، نارسایی قلبی ، بارداری. نسبت آلبومین به کراتینین در ادرار یک شاخص بسیار مطمئن تر از مشکلات کلیوی است. اطلاعات بیشتر در مورد آن را در اینجا بخوانید (در یک پنجره جداگانه باز می شود)
اگر بیمار مبتلا به دیابت چندین بار با میکروآلبومینوری یافت شد و تأیید شد ، این بدان معنی است که وی خطر نه تنها نارسایی کلیه بلکه بیماری قلبی و عروقی را نیز در پی دارد. اگر درمان نشود ، بعداً ظرفیت تصفیه کلیه ها ضعیف تر می شود و پروتئین های دیگر با اندازه بزرگتر در ادرار ظاهر می شوند. به این پروتئینوری گفته می شود.
هرچه کلیه ها بدتر عمل کنند ، کراتینین بیشتر در خون تجمع می یابد. پس از محاسبه میزان فیلتراسیون گلومرولی ، می توان تشخیص داد که در چه مرحله آسیب کلیوی بیمار است.
بسته به میزان فیلتراسیون گلومرولی مراحل بیماری مزمن کلیه
نفروپاتی دیابتی: شرح ، علل ، پیشگیری
امروز دیابت چیست ، همه می دانند. این یک بیماری است که در اثر نقض فرآیندهای متابولیک پیچیده ، یعنی کربوهیدرات ایجاد می شود.
این بیماری با افزایش کنترل نشده قند خون همراه است. گلوکز بیش از حد در ادرار نیز تشخیص داده می شود (طبیعی است - در آنجا نیست).
پیشرفت بیماری کم و بیش عواقب تهدید کننده زندگی را در پی دارد. همه ارگان ها و سیستم های اندام آسیب دیده اند ، همیشه خطر ابتلا به کما (هیپوگلیسمی ، قند خون) وجود دارد.
اغما اغلب باعث مرگ می شود.
با دیابت ، اختلالات متابولیکی جدی در بدن ایجاد می شود. تشخیص براساس علائم مشخصه و آزمایشات آزمایشگاهی با دقت بالا انجام می شود.
پیشینه تاریخی
هیچ اطلاعات موثقی در مورد دقیقاً ابتدای ورود افراد با بیماری خطرناک وجود ندارد. می توان گفت که اولین مراجعات به یک بیماری مشابه در توصیف دیابت قدمت آن به قرن سوم قبل از میلاد باز می گردد.
شفا دهنده های مصر باستان و یونان باستان ، رومی و شرقی Eesculapius با او به خوبی آشنا بودند. در اروپای قرون وسطایی نیز تلاش شده است تا "آنچه دیابت است" توضیح داده شود ، تا ماهیت این بیماری را که افراد طبقات مختلف را تحت تأثیر قرار داده توصیف کند.
در آن روزها نمی توان دلایل واقعی ابتلا به دیابت را تعیین کرد ، بنابراین بیشتر افراد بیمار محکوم به مرگ شدند.
اصطلاح "دیابت" در ابتدا توسط آریتوس (قرن دوم میلادی) ، پزشک رومی به کار رفته بود. وی این بیماری را "درد و رنج غیرقابل تحمل" توصیف کرد که عمدتا در بین جنس مذکر گسترش یافته است ، که بدن را در ادرار حل می کند. غیر دشمنان بدون توقف ، احساس تشنگی غیرقابل تحمل می کنند ، زندگی آنها فریبنده و کوتاه است. " در زمان های قدیم ، تشخیص مبتنی بر علائم بیرونی بود.
اگر كودك یا جوانی بیمار شد (دیابت نوع 1) ، به زودی از كما درگذشت. هنگامی که این بیماری در یک بیمار بالغ (طبق طبقه بندی مدرن - دیابت نوع 2) ایجاد شد ، با کمک یک رژیم غذایی خاص ، گیاهان دارویی ، به او کمکهای ابتدایی ارائه شد.
مطالعات بعدی باعث شده است تا پزشکی برای یافتن دلایل واقعی بیماری و روشهای درمانی آن نزدیک شود:
- 1776 - انگلیسیدکتر دابسون تشخیص داد که طعم قند ادرار از یک بیمار نتیجه ای است که از افزایش قند موجود در آن است. بنابراین ، آنها شروع به تماس با دیابت "قند" کردند ،
- 1796 - اهمیت حفظ رژیم غذایی دیابتی ها ، ورزش مناسب ، توجیه شد ،
- 1841 - پزشکان آموختند که چگونه گلوکز آزمایشگاهی را در ادرار و سپس در خون تعیین کنند ،
- 1921 - انسولین برای اولین بار سنتز شد ، که در سال 1922 برای معالجه بیماران مبتلا به دیابت مورد استفاده قرار گرفت ،
- 1956 - در مورد خواص گروه ویژه ای از داروها که می توانند بدن را تولید انسولین کنند ، مورد بررسی قرار گرفت.
- 1960 - ساختار انسولین انسانی را توصیف می کند ،
- 1979 - انسولین کامل انسانی به لطف مهندسی ژنتیک سنتز می شود.
داروهای فعلی به شما امکان می دهد زندگی را به حداکثر برسانید و فعالیت دیابتی ها را بهینه کنید.
طبقه بندی
معمولاً دیابت به دو نوع اصلی تقسیم می شود - وابسته به انسولین (IDDM) و غیر وابسته به انسولین (IDDM). همچنین دیابت حاملگی و شرایط آسیب شناختی مرتبط با نقص عملکرد متابولیسم کربوهیدرات وجود دارد.
بسته به توانایی بدن در تولید انسولین ، ترشح می کند:
- نوع اول - IDDM. این نوع دیابت به طور غیرقابل توصیف با کمبود حاد انسولین در بدن ارتباط دارد. لوزالمعده آسیب دیده (پانکراس) قادر به انجام کارکردهای خود نیست. این ماده انسولین را به طور کامل تولید نمی کند و یا آن را در مقادیر بسیار کمی دفع نمی کند. در نتیجه ، پردازش با کیفیت بالا و جذب گلوکز غیرممکن می شود. در کودکی یا زیر 30 سال بیمار شوید. بیماران معمولاً وزن اضافی ندارند. آنها مجبور به تزریق انسولین می شوند.
- نوع 2 - NIDDM. در این نوع دیابت ، انسولین توسط سلولهای لوزالمعده مربوطه در حجم کافی یا حتی بیش از حد تولید می شود ، اما حساسیت بافت ها به آن از بین می رود ، "بی فایده" است. به طور معمول ، NIDDM را در بزرگسالان بعد از 30-40 سال مشخص کنید. بیماران معمولاً از درجات مختلف چاقی رنج می برند. تزریق انسولین زیر جلدی برای این بیماران معمولاً لازم نیست. برای درمان چنین دیابت از فرم های دوز قرص داروهای کاهش دهنده قند استفاده می شود. تأثیر داروها کاهش مقاومت سلولها به انسولین یا تحریک لوزالمعده برای تولید انسولین است.
نفروپاتی دیابتی مرحله. تست و تشخیص
برای تجویز درمان ، لازم است كه تشخیص كلی از ارگانیسم انجام شود. انتخاب داروها و روشهای درمانی بیماری کلیوی برای هر فرد کاملاً فردی است.
برای درمان کامل نفروپاتی دیابتی ، مهم است که به موقع آن را انجام دهید. مرحله میکروآلبومینوری تنها موردی است که فرآیندهای برگشت پذیر اتفاق می افتد.
برای معالجه بیماری کلیوی ، رعایت نسخه ها و توصیه های پزشک معالج حائز اهمیت است:
- پیروی از رژیم کم کالری ،
- مصرف دارو برای کاهش فشار خون ،
- دیورتیک ها
- غذا بدون نمک
در درمان این مرحله باید سطح هموگلوبین گلیکوزیله شده را رصد کرده و به طور مداوم بر سوخت و ساز کربوهیدرات و چربی در بدن نظارت داشته باشید. این کار با کمک رژیم های غذایی و داروهای تنظیم کننده این فرایندها انجام می شود.
مصرف داروهای کاهش فشار خون ضروری است ، حتی اگر طبیعی باشد ، باید حداقل روزانه حداقل دوز مصرف شود. این امر برای کاهش سطح آلبومین در ادرار و جلوگیری از تغییر در ساختار کلیه ضروری است.
هنگامی که مرحله پروتئینوری رخ می دهد و فشار خون بالا می رود ، باید استفاده از نمک و غذاهای کنسرو را محدود کنید. شما باید غذای خود را بپزید و نه نمک ، برای اینکه به اثرات طعم و مزه ، از آب لیمو ، فلفل و گیاهان دارویی استفاده کنید.
تقریباً همه بیماران دیابتی باید سالانه مورد آزمایش قرار بگیرند تا عملکرد کلیه را کنترل کنند. اگر نفروپاتی دیابتی ایجاد شود ، تشخیص آن در مراحل اولیه بسیار مهم است ، در حالی که بیمار هنوز علائمی را احساس نمی کند.معالجه قبلی نفروپاتی دیابتی آغاز می شود ، شانس موفقیت بیشتر خواهد بود ، یعنی بیمار بتواند بدون دیالیز یا پیوند کلیه زندگی کند.
در سال 2000 ، وزارت بهداشت فدراسیون روسیه طبقه بندی نفروپاتی دیابتی را به صورت مرحله ای تصویب کرد. این شامل فرمول های زیر است:
- مرحله میکروآلبومینوری ،
- پروتئینوری مرحله با عملکرد کلیه با دفع نیتروژن ،
- مرحله نارسایی مزمن کلیه (درمان با دیالیز یا پیوند کلیه).

بعداً ، متخصصان شروع به استفاده از طبقه بندی دقیق تر خارجی از عوارض کلیوی دیابت کردند. در آن ، نه 3 ، بلکه 5 مرحله نفروپاتی دیابتی مشخص می شود.
برای اطلاعات بیشتر مراحل بیماری مزمن کلیه را مشاهده کنید. چه مرحله نفروپاتی دیابتی در یک بیمار خاص به میزان فیلتراسیون گلومرولی وی بستگی دارد (نحوه تفسیر آن با جزئیات توضیح داده شده است).
این مهمترین شاخصی است که نشان می دهد عملکرد کلیه به خوبی چگونه حفظ می شود.
در مرحله تشخیص نفروپاتی دیابتی ، این مهم است که پزشک تشخیص دهد که آیا کلیه به دیابت مبتلا شده است یا دلایل دیگر. تشخیص افتراقی نفروپاتی دیابتی با سایر بیماریهای کلیوی باید انجام شود:
- پیرونفریت مزمن (التهاب عفونی کلیه ها) ،
- سل کلیه ،
- گلومرولونفریت حاد و مزمن.
علائم پیلونفریت مزمن:
- علائم مسمومیت (ضعف ، تشنگی ، حالت تهوع ، استفراغ ، سردرد) ،
- درد در قسمت تحتانی کمر و شکم در طرف کلیه مبتلا ،
- فشار خون بالا
- ⅓ بیماران - ادرار سریع و دردناک ،
- آزمایشات وجود گلبولهای سفید و باکتریها را در ادرار نشان می دهد ،
- تصویر مشخصه با سونوگرافی کلیه ها.
ویژگی های سل کلیه:
- در ادرار - لکوسیت ها و مایکوباکتریوم توبرکلوزیس ،
- با اوروگرافی ترشحی (اشعه ایکس کلیه ها با تجویز داخل وریدی یک ماده حاجب) - یک تصویر مشخص
نحوه پیشرفت و پیشرفت بیماری
مهمترین چیز برای فرد مبتلا به دیابت در سالهای اول از لحظه تشخیص بیماری شروع به درمان کلیه ها است و شما باید بلافاصله این کار را انجام دهید ، به لطف آن دوره دیابت کمی بهتر می شود و می تواند به صورت سبک تر برود.
اگر این بیماری به یک دوره مزمن رفته باشد ، تغییرات مختلفی در کلیه ها مشاهده می شود:
- توسعه بافت mesangial واقع در بین مویرگ های کلیه ها.
- فشرده سازی مویرگ ها توسط بافت mesangial به شکل گره های بزرگ.
- میزان خون فرآوری شده کاهش می یابد ، بنابراین ، بهره وری کلیه ها کاهش می یابد.
- ادرار سطح نیتروژن و اوره را افزایش می دهد.
- پروتئینوری ایجاد می شود.
- علائم دیابت بیشتر می شود.
- رشد فشار خون پایدار مشاهده می شود.
- عملکرد اندام ها و سیستم ها نقض می شود.
به دلیل نقض عملکرد کلیه های تصفیه شده ، فیلتراسیون ، کلیه ارگانیسم ها با مواد زائد مسموم می شوند. سپس توسعه نارسایی مزمن کلیه به وجود می آید.

در طول دوره ظهور در ادرار علائم میکروآلبومینوری ، فرد هیچ تغییری در سلامتی خود تجربه نمی کند.
پروتئین آلبومین موجود در ادرار با شاخص های 30-300 میلی لیتر در یک تجزیه و تحلیل روزانه با اطمینان کامل ، این ادعا را ایجاد می کند که نفروپاتی دیابتی در بدن بیمار ایجاد می شود.
در صورتی که پروتئین در ادرار وجود نداشته باشد ، غربالگری برای میکروآلبومینوری یک روش مهم است. آزمایش برای تشخیص این نوع پروتئین در بیماران دیابتی سالانه منتقل می شود.
نوارهای تست با نام "Mikral - test" برای تشخیص خود در خانه وجود دارد. اما آزمایش های آزمایشگاهی همیشه با دقت بیشتری میزان آلبومین را تعیین می کنند و نباید از آنها غفلت کرد.
گروه خطر برای ابتلا به بیماری شدید کلیوی همچنین شامل افرادی است که دچار چنین اختلالات و اعتیاد می شوند:
- قند خون
- فشار خون بالا
- هایپرلیپیدمی ،
- مصرف پروتئین افزایش یافته است
- اعتیاد به سیگار کشیدن
علائم بیماری کلیه
نحوه بررسی کلیه ها در دیابت را می توان با مطالعه تجزیه و تحلیل ادرار ، خون و تظاهرات خارجی درک کرد.
علائم بیماری کلیه را می توان به گروه های زیر تقسیم کرد.
اولین علامت بیماری کلیه در دیابت قندی (نفروپاتی دیابتی) میکروآلبومینوری است.
خون انسان از پلاسما تشکیل شده است ، که در آن عناصر تشکیل شده عبارتند از: گلبول های قرمز ، گلبول های سفید ، لنفوسیت ها و غیره. با ترکیب آن ، پلاسما خون از آب (90٪) و ماده خشک (10٪: 6-8٪ ماده پروتئینی ، 2-4٪ سایر ترکیبات آلی و معدنی است) تشکیل شده است.
در یک فرد سالم ، غلظت برخی از مواد حل شده در پلاسما خون همیشه ثابت است و محتوای دیگران بسته به میزان ورود آنها به خون یا خارج شدن از آن ، در حدود معینی می تواند نوسان داشته باشد.
یکی از مؤلفه های اصلی پلاسما خون انواع مختلفی از پروتئین ها است که بسیاری از آنها در کبد تشکیل می شوند. پروتئین های پلاسما به همراه سایر اجزای خون ، غلظت ثابت یون های هیدروژن را در سطح کمی قلیایی حفظ می کنند (pH = 7.39) ، که برای اکثر فرآیندهای بیوشیمیایی بدن ضروری است.
رایج ترین پروتئین پلاسما ، آلبومین است (بیش از 50٪ از کل پروتئین ها ، 40-50 گرم در لیتر) ، که برای برخی از هورمون ها ، اسیدهای چرب آزاد ، بیلی روبین ، یون ها و داروهای مختلف ، حمل و نقل برخی از هورمون ها ، حفظ ثبات اسمزی کلوئیدی خون است ، شرکت می کند. در تعدادی از فرآیندهای متابولیک بدن.
در افراد سالم ، کلیه مقدار کمی آلبومین را درون ادرار منتقل می کند. با ایجاد نفروپاتی ، میزان آلبومین به میزان قابل توجهی افزایش می یابد.
متأسفانه ، میکروآلبومینوری در مرحله اولیه با استفاده از تجزیه و تحلیل معمولی قابل تشخیص نیست ، یک تحلیل پیچیده لازم است. با چنین تجزیه و تحلیل پیچیده ، میکروآلبومینوری می تواند در مراحل اولیه (تقریباً 5 سال قبل از تجویز با یک تجزیه و تحلیل معمولی) شناسایی و به طور کامل درمان شود. میکروالبومینوریا ، که با آزمایش معمول خون تشخیص داده می شود ، دیگر نمی تواند به طور کامل درمان شود.
توجه! بیماران مبتلا به دیابت نوع 1 ، داشتن "تجربه" بیش از 5 سال ، و کلیه بیماران مبتلا به دیابت نوع 2 معاینه سالانه برای میکروآلبومینوری انجام می شود. برای اطلاعات بیشتر به تعیین پروتئین در ادرار مراجعه کنید.
درمان به موقع میکروآلبومینوری ، عادی سازی فشار ، کاهش سطح چربی خون - چنین مجموعه ای از اقدامات درمانی به طور چشمگیری باعث کاهش نارسایی کلیوی می شود.
اگر دیابت درمان نشود ، پس از چند سال رشد قابل توجهی سلولهای مستقر در بین مویرگهای کلیوی (بافت mesangial) وجود خواهد داشت - میکروآلبومینوری پیشرفت می کند. بعد از گذشت 15-20 سال ، بافت mesangial به حدی رشد می کند که کاملاً فشرده شده و مویرگ ها و لوله ها را فیلتر می کند که خون را فیلتر می کند.
گلومرولهای کلیوی با گره ها جایگزین می شوند و عملکرد آنها متوقف می شود ، خون بدتر و بدتر تمیز می شود. نارسایی کلیوی ایجاد می شود - سطح خونی نیتروژن اوره و کراتینین افزایش می یابد ، و مقدار زیادی پروتئین در ادرار وجود دارد.
بیمار به دیالیز یا پیوند کلیه نیاز دارد.
دیابت نوع 2: تشخیص و درمان
تغییرات معمولی در سنجش های آسیب شناسی کلیوی در بالا توضیح داده شده است. در این بخش در مورد روشهای تشخیصی ابزار صحبت خواهیم کرد.
علل اصلی دیابت نوع 2 در نظر گرفته شده است. پاسخ سوالات داده می شود: دیابت نوع 2 با دیابت نوع 1 چگونه است؟ دیابت LADA چیست؟ مشکل نظارت بر عوارض و تشخیص اختلالات متابولیسم کربوهیدرات برجسته است. درمان این بیماری با در نظر گرفتن آخرین توصیههای جهان توصیف شده است.
امروزه دیابت نوع 2 بر تعداد فزاینده ای از ساکنان تأثیر می گذارد.همه چیز در مورد دیابت نوع 2 از روزنامه ها ، تلویزیون ، اینترنت مشخص می شود.
این بیماری نه تنها با نقض متابولیسم کربوهیدرات مشخص شده است ، همانطور که اکثر شهروندان معتقدند ، بلکه با انحراف در انواع دیگر متابولیسم: چربی ، پروتئین و ویتامین نیز مشخص می شود. بسیاری از اپیدمیولوژیست ها دیابت نوع 2 و دیابت نوع 1 وابسته به انسولین را یک بیماری همه گیر قلمداد می کنند ، زیرا سرعت و میزان انتقال آن بسیار چشمگیر است و به بیماری های عفونی در هنگام شیوع شباهت دارد.
مقاله در مورد دیابت است: علائم ، علل ، عوارض دیابت (چیست) ، درمان دیابت نوع 2 ، ویژگی های داروها چیست.
دیابت قند چیست؟
از بین بیماران ، غدد درون ریز در بخش دریافت اغلب می شنود: "من دیابت نوع 2 دارم." اما همه نمی دانند چه چیزی زیر این آسیب شناسی متابولیکی است.
غدد درون ریز دیابتی از هر دو نوع با هم ترکیب می شوند که اختلالات متابولیکی مختل می شود. انسولین در ایجاد تغییرات پاتولوژیک یک شخصیت اساسی است.
فقط در حالت اول ، در نتیجه آسیب رساندن به سلولهای لوزالمعده (جزایر لانگرهانس) توسط فرآیند خود ایمنی یا توسط عوامل عفونی ، تولید این هورمون مختل می شود. در عین حال ، مصرف گلوکز - بستر اصلی انرژی - توسط سلول های اندام ها و بافت ها مختل می شود ، زیرا هورمون انسولین برای استفاده از این ماده مغذی از خون مورد نیاز است.
دیابت نوع 2: این بیماری چیست و تفاوتهای عمده آن با بیماری نوع 1 چیست؟ بر خلاف دیابت نوع 1 ، در این حالت حساسیت بافتهای حساس به انسولین نسبت به انسولین مختل می شود ، بنابراین نتیجه این آسیب شناسی دستگاه گیرنده نیز یک متابولیسم کربوهیدرات با اختلال خواهد بود.
این امر در افزایش محتوای گلوکز در خون و سایر مایعات بیولوژیکی تحقق می یابد: هایپرگلیسمی (سطح بالای خون) ، گلوکزوزوری (وجود قند در ادرار).
افزایش این ماده در برش ها بیشتر منجر به سمیت گلوکز می شود. این خاصیتی است که با ایجاد آب مروارید ، نوروپاتی ، آنژیوپاتی و سایر عوارض خطرناک بروز می کند.
علائم بیماری
تشخیص نفروپاتی دیابتی نشان دهنده آسیب به کلیه های عناصر فیلتر (گلومرول ها ، توبول ها ، شریان ها ، شریانی ها) در نتیجه نقص در متابولیسم کربوهیدرات ها و لیپیدها است.
 دلیل اصلی ایجاد نفروپاتی در بیماران دیابتی افزایش قند خون است.
دلیل اصلی ایجاد نفروپاتی در بیماران دیابتی افزایش قند خون است.
در مرحله اولیه ، بیمار ظاهر می شود خشکی ، طعم ناخوشایند در دهان ، ضعف عمومی و کاهش اشتها.
همچنین در میان علائم وجود دارد افزایش میزان ادرار ، تکرر ادرار شبانه.
نفروپاتی نیز با تغییر در تجزیه و تحلیلهای بالینی مشخص می شود: کاهش هموگلوبین ، وزن مخصوص ادرار ، افزایش کراتینین و غیره. در مراحل پیشرفته تر ، علائم فوق اضافه می شود. اختلالات در دستگاه گوارش ، خارش پوست ، تورم و فشار خون بالا.
تشخیص افتراقی
برای تعیین صحیح تشخیص ، پزشک باید اطمینان حاصل کند که در کلیه ها به دلیل دیابت نقص دارند و نه بیماری های دیگر.
بیمار باید از نظر کراتینین ، ادرار برای آلبومین ، میکروآلبومین و کراتینین آزمایش شود.
 شاخص های اصلی برای تشخیص نفروپاتی دیابتی آلبومینوری و میزان فیلتراسیون گلومرولی (از این پس GFR) است.
شاخص های اصلی برای تشخیص نفروپاتی دیابتی آلبومینوری و میزان فیلتراسیون گلومرولی (از این پس GFR) است.
علاوه بر این ، افزایش دفع آلبومین (پروتئین) در ادرار است که نشانگر مرحله اولیه بیماری است.
GFR در مراحل اولیه همچنین می تواند مقادیر بالایی را به همراه داشته باشد که با پیشرفت بیماری کاهش می یابد.
GFR با استفاده از فرمول ها ، گاهی اوقات از طریق آزمایش Reberg-Tareev محاسبه می شود.
به طور معمول ، GFR برابر یا بیشتر از 90 میلی لیتر در دقیقه / 1.73 M2 است. در صورتی که سطح GFR کم به مدت 3 ماه یا بیشتر داشته باشد ، بیمار مبتلا به نفروپاتی کلیوی تشخیص داده می شود و در تحلیل کلینیکی کلی ادرار انحرافاتی وجود دارد.
5 مرحله اصلی بیماری وجود دارد:

در مرحله اولیه بیماری ، توصیه های بالینی به بیمار توسط یک پزشک و متخصص غدد داخلی تجویز می شود. اگر بیمار ضایعه ای بالاتر از مرحله 3 داشته باشد ، باید به طور مداوم توسط یک نفرولوژیست مشاهده شود.
اهداف اصلی در مبارزه با نفروپاتی به طور کلی با درمان دیابت مرتبط است. این موارد عبارتند از:
- کاهش قند خون
- تثبیت فشار خون ،
- عادی کلسترول.
داروها برای مبارزه با نفروپاتی
 برای درمان فشار خون بالا در هنگام نفروپاتی دیابتی مهارکننده های ACE خود را به خوبی ثابت کرده اند.
برای درمان فشار خون بالا در هنگام نفروپاتی دیابتی مهارکننده های ACE خود را به خوبی ثابت کرده اند.
آنها به طور کلی تأثیر خوبی در سیستم قلبی عروقی دارند و خطر آخرین مرحله نفروپاتی را کاهش می دهند.
گاهی اوقات در این گروه از داروها در بیماران واکنشی به شکل سرفه خشک رخ می دهدبنابراین اولویت باید به مسدود کننده های گیرنده آنژیوتانسین-II داده شود. آنها کمی گران تر هستند ، اما هیچ منع مصرف ندارند.
در عین حال ، از مهار کننده های ACE و مسدود کننده های گیرنده آنژیوتانسین نمی توان استفاده کرد.
با کاهش GFR ، بیمار باید دوز انسولین و داروهای هیپوگلیسمی را تنظیم کند. این کار فقط توسط پزشک می تواند براساس تصویر کلی بالینی انجام شود.
همودیالیز: نشانه ها ، اثربخشی
گاهی اوقات درمان دارویی نتایج مطلوبی را ارائه نمی دهد و GFR کمتر از 15 میلی لیتر در دقیقه در متر مربع می شود ، در این صورت به بیمار درمانی جایگزین کلیه تجویز می شود.
همچنین به شهادت وی مراجعه کنید:
- افزایش روشن سطح پتاسیم خون که از نظر پزشکی کاهش نمی یابد ،
- احتباس مایعات در بدن ، که می تواند عواقب جدی ایجاد کند ،
- علائم قابل مشاهده سوء تغذیه پروتئین با انرژی.
یکی از روشهای موجود درمان جایگزینی به همراه دیالیز صفاقی و پیوند کلیه ، همودیالیز است.
برای کمک به بیمار ، او به یک دستگاه ویژه متصل شده است که عملکرد یک کلیه مصنوعی را انجام می دهد - خون و بدن را به طور کلی پاک می کند.
 این روش درمانی در بخشهای بیمارستان موجود است ، زیرا بیمار باید حدود 4 ساعت 3 بار در هفته در نزدیکی دستگاه باشد.
این روش درمانی در بخشهای بیمارستان موجود است ، زیرا بیمار باید حدود 4 ساعت 3 بار در هفته در نزدیکی دستگاه باشد.
همودیالیز به شما امکان می دهد خون را فیلتر کنید ، سموم و سموم را از بدن خارج کرده و فشار خون را عادی کنید.
عوارض احتمالی شامل کاهش فشار خون و عفونت است.
موارد منع مصرف برای همودیالیز عبارتند از: اختلالات شدید روانی ، سل ، سرطان ، نارسایی قلبی ، سکته مغزی ، برخی بیماری های خونی ، سن بالای 80 سال. اما در موارد بسیار شدید ، هنگامی که زندگی یک شخص در تعادل نگه داشته می شود ، هیچ عارضه ای برای همودیالیز وجود ندارد.
همودیالیز به شما امکان می دهد عملکرد کلیه را به طور موقت بازیابی کنید ، به طور کلی ، زندگی را 10 تا 12 سال تمدید می کند. بیشتر اوقات ، پزشکان قبل از پیوند کلیه از این روش درمانی به عنوان روش موقتی استفاده می کنند.
رژیم غذایی و پیشگیری
بیمار مبتلا به نفروپاتی موظف است از تمام اهرمهای ممکن برای معالجه استفاده کند. یک رژیم غذایی به درستی انتخاب شده نه تنها در این امر کمک خواهد کرد بلکه باعث بهبود وضعیت عمومی بدن می شود.
 برای این ، بیمار باید:
برای این ، بیمار باید:
- حداقل غذای پروتئینی (مخصوصاً منشأ حیوانات) مصرف کنید ،
- استفاده از نمک را هنگام پخت و پز محدود کنید ،
- با سطح پتاسیم کم خون ، غذاهای غنی از این عنصر را به رژیم غذایی اضافه کنید (موز ، گندم سیاه ، پنیر کلوچه ، اسفناج و غیره) ،
- غذاهای ادویه دار ، دودی ، ترشی ، کنسرو شده ،
- آب آشامیدنی با کیفیت بنوشید
- تبدیل به تغذیه کسری ،
- رژیم خود را به غذاهای کلسترول بالا محدود کنید ،
- به کربوهیدراتهای "صحیح" اولویت دهید.
 رژیم غذایی کم پروتئین - اساسی برای بیماران مبتلا به نفروپاتی. از نظر علمی اثبات شده است که مقدار زیادی از مواد غذایی پروتئین در رژیم غذایی دارای اثرات عصبی مستقیم است.
رژیم غذایی کم پروتئین - اساسی برای بیماران مبتلا به نفروپاتی. از نظر علمی اثبات شده است که مقدار زیادی از مواد غذایی پروتئین در رژیم غذایی دارای اثرات عصبی مستقیم است.
در مراحل مختلف بیماری ، رژیم غذایی ویژگی های خاص خود را دارد. برای میکروآلبومیناریا ، پروتئین در رژیم غذایی کل باید 12-15، باشد ، یعنی بیش از 1 گرم در هر 1 کیلوگرم از وزن بدن.
اگر بیمار از فشار خون رنج می برد ، باید مقدار روزانه نمک را به 3-5 گرم کاهش دهید (این تقریباً یک قاشق چای خوری است). غذا نباید اضافه شود کالری روزانه بالاتر از 2500 کالری نیست.
در مرحله پروتئینوری است مقدار پروتئین باید به میزان کاهش یابد 0.7 گرم به ازای هر کیلوگرم وزن ، و نمک - تا 2-3 گرم در روز. از رژیم غذایی ، بیمار باید تمام غذاهایی را که دارای نمک بالایی هستند ، کنار بگذارد ، به برنج ، جو دوسر و سمولینا ، کلم ، هویج ، سیب زمینی ، برخی از انواع ماهی اولویت ببخشد. نان فقط می تواند بدون نمک باشد.
رژیم در مرحله نارسایی مزمن کلیه پیشنهاد می کند که پروتئین را کاهش دهید 0.3 گرم در روز و محدودیت در رژیم غذایی محصولات فسفر. اگر بیمار احساس "گرسنگی پروتئین" کند ، داروهای با اسیدهای آمینه ضروری تجویز می شود.
برای اینکه رژیم غذایی کم پروتئین مؤثر باشد (یعنی مانع پیشرفت فرآیندهای اسکلروتیک در کلیه ها شود) ، پزشک معالج باید برای جبران سوخت و ساز بدن کربوهیدرات جبران شود و فشار خون را در بیمار تثبیت کند.
رژیم کم پروتئین نه تنها مزایا بلکه محدودیت ها و معایب آن را نیز دارد. بیمار باید به طور سیستماتیک میزان آلبومین ، عناصر کمیاب ، تعداد مطلق لنفوسیت ها و گلبول های قرمز را کنترل کند. و همچنین یک دفتر خاطرات غذایی داشته باشید و بسته به نشانگرهای فوق به طور مرتب رژیم خود را تنظیم کنید.
فیلم مفید
نظرات کارشناسان در مورد مشکلات کلیوی در دیابت در ویدیوی ما:
نفروپاتی کلیوی دیابتی نوعی بیماری است که در یک سفر به بیمارستان قابل درمان نیست. این امر نیاز به یک رویکرد یکپارچه و برقراری تماس بین بیمار و پزشک دارد. تنها رعایت دقیق دستورالعملهای پزشکی می تواند وضعیت بالینی بیمار را بهبود بخشد و پیشرفت پاتولوژی های شدید کلیوی را به تأخیر اندازد.
آسیب کلیه و اختلال در عملکرد دیابت
- تأثیر بیماری بر عملکرد کلیه
- علائم اولیه آسیب کلیه
- پیشرفت کلیوی
- نارسایی کلیه
کلیه ها یکی از مهمترین اندام های بدن انسان هستند. آنها با از بین بردن عناصر مضر مختلف بدن ، به عادی سازی متابولیسم کمک می کنند. کلیه ها خون را فیلتر می کنند ، مایعات اضافی را از بدن خارج کرده و عملکرد پایدار بدن انسان را تضمین می کنند. آسیب دیدن کلیه ها در دیابت ، تمام عملکردهای انجام شده توسط این بدن را نقض می کند. به چنین بیماری ای نفروپاتی دیابتی گفته می شود. به منظور ترمیم عملکرد کلیه ، بیمار مجبور است به یک روند درمانی طولانی ، که شامل مصرف داروهای خاص و روش های تمیز کردن خون است ، متوسل شود. در شکل حاد بیماری ، جراحی پیوند کلیه نیز ممکن است.
دیابت و کلیه ترکیبی است که منجر به اختلال در عملکرد بدن می شود. هر کلیه از پیوندهای خاصی به نام گلومرولی تشکیل شده است. آنها نقش مهمی در روند تصفیه پلاسما دارند. خون خالص شده لولههای مخصوص را عبور داده و همه مواد و عناصر مفید به جریان خون بازمی گردند. زباله های شیمیایی و مواد مضر در کلیه ها باقی می مانند ، پس از آن به مثانه منتقل می شوند و از بدن شسته می شوند. این با عملکرد طبیعی کلیه ها اتفاق می افتد و دیابت در مراحل اولیه رشد این روند را تسریع می کند.
اگر این بیماری به تازگی شروع به توسعه کند ، فرایند شستشوی مواد مضر از بدن سریعتر شروع می شود. مقدار زیادی گلوکز از کلیه ها عبور می کند. این به نوبه خود به از بین بردن مقدار زیادی مایعات کمک می کند. هرچه روند شستشو سریعتر انجام شود ، فشار داخل گلومرول کلیوی بیشتر می شود. افزایش فیلتراسیون بر عملکرد کلیه تأثیر منفی می گذارد و در نتیجه ، شروع به فرسودگی می کنند.
کلیه های مبتلا به دیابت مرحله 1 شروع به تغییر شکل می دهند. اول از همه ، دیواره های اندام شروع به ضخیم شدن می کنند.این اتفاق در مورد تمام سطوح مجاور کلیه ها رخ می دهد. چنین افزایش اندازه به کاهش تعداد مویرگهای داخل گلومرول کمک می کند. این امر به این واقعیت منجر می شود که کلیه ها می توانند با گذشت زمان مایعات و مایعات کمتری از بدن خود خارج کنند و حجم خون تمیز شده به طور قابل توجهی کاهش می یابد. چنین بیماری فوراً قابل توجه نمی شود. این به دلیل وجود گلومرول های اضافی در بدن انسان است که به تثبیت روند تصفیه خون کمک می کند.
این بیماری می تواند به مدت طولانی مدت به صورت مزمن ادامه یابد. در عین حال ، می تواند خود را تنها زمانی آشکار کند که گلومرول اضافی نتواند عملکرد خود را کنار بیاورد. اما در بعضی از بیماران ، دیابت می تواند یک شکل حاد بگیرد و خیلی سریع شروع به پیشرفت کند. در این حالت ، عملکرد نه تنها کلیه ها ، بلکه ارگان های دیگر نیز رخ می دهد. با انجام آزمایش خون می توان آسیب کلیه را تشخیص داد. اگر درمان نارسایی کلیه در دیابت را شروع نکنید ، این بیماری به راحتی می تواند دگرگون شود. این روند تنها در آخرین مرحله ، هنگامی که بیمار دچار نارسایی کلیه خواهد شد ، قابل توجه خواهد بود.
یکی از اولین علائم بیماری میکروآلبومینوری است. این تخلف را می توان با آزمایش خون و ادرار مشخص کرد. در حین عملکرد طبیعی اندام در ادرار مقدار کمی پروتئین وجود دارد - آلبومین. با نفروپاتی ، میزان این پروتئین به طرز چشمگیری افزایش می یابد. اما در همان مرحله اول ضایعه ، مشاهده تفاوت میزان پروتئین بسیار دشوار است. به منظور تعیین چنین آسیب کلیوی و دیابت ، تعدادی از مطالعات پیچیده تشخیصی مورد نیاز است. این یک ادرار است ، که با جمع آوری مایعات برای کل روز انجام می شود ، با مشخص کردن مقدار ادرار دفع شده برای هر ساعت.
برای انجام چنین تحلیلی ، مدتی طول می کشد ، اما پس از آن او می تواند ایده ای دقیق درباره حضور و پیشرفت بیماری ارائه دهد. اگر تجزیه و تحلیل نشان دهد که میزان آلبومین بسیار زیاد است ، پس این نشان دهنده آسیب کلیه و دیابت است. اما گاهی اوقات ، چنین افزایش شاخص ممکن است نشانگر مکرر فشار بدنی باشد. به منظور تأیید یا رد تشخیص ، می توان مطالعه را تکرار کرد.
میکروآلبومینوری خیلی زودتر از آزمایش خون در آزمایش ادرار نشان داده می شود. از آنجا که میکروآلبومینوری شاخص اصلی توسعه دیابت است ، اگر چندین سال زودتر از آنکه مطالعات پلاسما نشان می دهد ، حضور آن را تعیین کنید ، این بیماری کاملاً قابل درمان است. اگر آسیب کلیوی در دیابت قند با شمارش کامل خون تشخیص داده شده باشد ، پیش آگهی معمولاً ناامید کننده است. چنین بیمارانی برای حفظ عملکرد کلیه یک دوره خاص تجویز می شود ، اما دستیابی به یک درمان کامل غیرممکن است.
یک واکنش آدرنال نیز ممکن است نشانه دیابت باشد. در بیماران ، یک تومور شروع به شکل گیری می کند ، که به تولید هورمونهای مخالف انسولین کمک می کند. این پدیده می تواند در هر دو مرحله و 1 مرحله دیابت بروز کند. علائم اصلی آسیب کلیه به دیابت شامل عوامل خارجی است. بیماران معمولاً طی مدت زمان کوتاهی بسیار فعالانه شروع به افزایش وزن می کنند. فرد خیلی اوقات شروع به رفتن به توالت می کند ، مقدار مایع آب شده چندین بار افزایش می یابد. بیمار احساس خشکی شدید دهان و تشنگی می کند. علاوه بر این ، بیماران معمولاً ضعف را در کل بدن و عرق کردن بسیار تجربه می کنند.
اگر این بیماری به موقع تشخیص داده نشود یا شروع به درمان نشود ، به تدریج توسعه می یابد و پیشرفت می کند ، عملکرد بدن را بیش از پیش مختل می کند. مهمترین دوره در پیشرفت بیماری 5 سال اول است. اگر دیابت قند در این مرحله تشخیص داده شد ، باید درمان بدون تاخیر انجام شود. این امر نه تنها با علائم بیماری مقابله می کند ، بلکه دیابت را نیز به طور کامل درمان می کند.در صورت عدم شناسایی یا مشخص شدن بیماری پس از یک دوره مشخص ، بیمار دارای رشد بافت mesangial است. این سلولهایی هستند که بین مویرگهای کلیوی قرار دارند. رشد آنها باعث ضخیم شدن دیواره های اندام می شود.
بافتهایی که رشد می کنند ، فضا را اشغال می کنند و شروع به سرکوب مویرگ ها و توبول های باز می کنند. چنین نئوپلاسم هایی به گره های بزرگ شباهت دارند. حضور آنها نشان دهنده پیشرفت دیابت کلیه - نفروپاتی است. اگر تا این لحظه گلومرول ها خون کمتری را پردازش کنند ، اکنون آنها کاملاً جایگزین شده و گره ها را جایگزین می کنند. مقدار پلاسما فرآوری شده و تصفیه شده حتی بیشتر کاهش می یابد. به منظور ارزیابی بهره وری کلیه ها ، آزمایش خون ویژه ای انجام می شود. مقدار نیتروژن اوره در پلاسما میزان عملکرد کلیه را نشان می دهد.
در زمانی که بیماری در مرحله پیشرفت است ، می تواند به اندامهای دیگر سرایت کند. بیمار علائم شدیدتری به دیابت مبتلا می کند. در عین حال ، تجزیه و تحلیل ادرار بیمار حاوی یک پروتئین مهم و حساس پروتئین است ، فرد ممکن است فشار خون بسیار بالایی داشته و ضعف شدیدی داشته باشد ، که با نقص بسیاری از ارگان ها همراه است.
دیابت بر کلیه ها تأثیر می گذارد و عملکرد آنها را مختل می کند. اگر این بیماری درمان نشود ، باعث کاهش سرعت پیشرفت آن نمی شود ، بنابراین می تواند به نارسایی کلیوی مبتلا شود. این یکی از مهمترین عارضه هایی است که در بدن بیمار ایجاد می شود. طبق برنامه زیر ، این عارضه در مراحل مختلف ایجاد می شود:
- بزرگ شدن کلیه تا اندازه بحرانی.
- افزایش فیلتراسیون گلومرولی.
- ضخیم شدن غشاهای گلومرولی و mesangiums.
- یک وقفه طولانی در پیشرفت بیماری.
- علائم به مدت 10-15 سال ظاهر نمی شود.
- تغییر شدید در ترکیب خون بیمار بعد از یک دوره لول.
- مقادیر بالای اوره و کراتینین در خون.
- پروتئین بحرانی در ادرار.
هرگونه صدمه به دلیل بروز نارسایی کلیوی است. بدن بیمار همچنین دارای افزایش گلوکز و تخریب جزئی کلیه است. دلایل این تغییر دیابت می تواند مختلف باشد. علاوه بر عدم درمان ، نارسایی کلیه می تواند برانگیزد:
- فشار خون شریانی.
- عوامل ارثی.
- سطح چربی خون بالا رفته است.
فشار خون بالا یک عامل بسیار مهم است. این مقدار با مقدار گلوکز موجود در خون بیمار مطابقت دارد. عادی سازی به موقع فشار خون می تواند تبدیل دیابت به نارسایی کلیه را به تأخیر اندازد یا به طور کامل از بین ببرد. سطح بسیار بالایی از چربی ها (حاوی کلسترول) در خون باعث افزایش مزانژیم می شود. این باعث اختلال در عملکرد کلیه می شود و باعث بروز انواع عوارض در دیابت می شود.
در بعضی موارد ، مبارزه با بیماری بسیار دشوار است. عامل ارثی نقش بزرگی دارد. اگر یک بیمار در خانواده تعداد معینی از اقوام داشته باشد که از بیماری دیابت قند یا نارسایی کلیه رنج می برد ، پس از آن به طور خودکار در گروه خطر قرار می گیرد.
این بدان معنا نیست که این بیماری لزوماً توسعه می یابد و منجر به نارسایی کلیه می شود. اما چنین بیمار باید از قبل تغییرات بدن خود را کنترل کند ، مرتباً آزمایش کند و تحت آزمایش قرار بگیرد.
اگر فردی آسیب کلیه را مشخص کند ، لازم است هرچه سریعتر اقدامات درمانی انجام شود ، زیرا در این حالت پیشرفت بیماری می تواند تسریع شود.
فهرست مطالب
کلیه ها یک عضو حیاتی در بدن انسان هستند. در دیابت نوع 1 ، در 30٪ موارد آسیب کلیوی رخ می دهد ، و دیابت نوع 2 در 5٪. اختلال در عملکرد کلیه در دیابت قندی نامیده می شود - نفروپاتی دیابتی.
کلیه های بدن عملکردهای اساسی زیر را انجام می دهند:
- آب اضافی را بردارید
- تعادل یون های هیدروژن را تنظیم کنید ، این مستقیماً بر اسیدیته خون تأثیر می گذارد ،
- آنها مواد محلول در آب ، سموم ، الکترولیت ها را از بین می برند.
- کلیه ها فشار خون ، تعادل آب و نمک موجود در بدن را تنظیم می کنند و عملکردهای غدد درون ریز را انجام می دهند.
با دیابت ، کلیه ها شروع به تغییر شکل می کنند ، دیواره های آنها ضخیم می شود. یک عضو بزرگ شده به کاهش مویرگهای داخل گلومرول کمک می کند (گلومرول ها مایع را فیلتر می کنند). این تغییرات منجر به این واقعیت می شود که با گذشت زمان ، کلیه ها نمی توانند از عهده کار خود برآیند ، می توانند مایعات کمتری از خود خارج کنند در حالی که حجم خون تصفیه شده کاهش می یابد.
فرآیند پاتولوژیک می تواند به تازگی (بدون علامت) اتفاق بیفتد ، به این دلیل که گلومرول های اضافی در بدن وجود دارد که روند تطهیر خون را تثبیت می کند. این بیماری پس از قطع گلومرول های اضافی برای کنار آمدن با کار ، می تواند خود را نشان دهد. در این حالت ، نقض عملکرد نه تنها کلیه ها ، بلکه سایر ارگان ها نیز وجود دارد.
علاوه بر قند زیاد ، عوامل زیر در عملکرد کلیه ها مؤثر است:
- مقدار زیادی کلسترول "بد" در خون ،
- تمایل ژنتیکی
- فشار خون بالا.
آسیب شناسی کلیه ها به 3 نوع اصلی تقسیم می شوند:
- آنژیوپاتی - آسیب به رگهای اصلی رخ می دهد ، آترواسکلروز پیشرونده در درجه اول شکل می گیرد (معمولاً در دیابت نوع 2). وازوکرستریککتوم ایسکمی (گرسنگی اکسیژن) کلیه ها را تشکیل می دهد. سلولهایی که فشار خون را به عهده دارند به ویژه مستعد ابتلا به ایسکمی هستند. به همین دلیل ، فشار خون بالا (فشار خون بالا) ایجاد می شود ،
- نفروپاتی دیابتی - دستگاه فیلتر کلیه ها تحت تأثیر قرار می گیرند و علت آن دیابت نوع 1 و نوع 2 است. ایجاد نفروپاتی به طول دوره بیماری و درمان آن بستگی دارد. اول از همه ، با نفروپاتی ، پروتئین در ادرار یافت می شود ، با یک روند شدیدتر ، تغییر در فوندوس و افزایش فشار خون به وجود می آید. شایان ذکر است که فوندوس تنها مکانی در بدن است که یک متخصص می تواند وضعیت عروق را بررسی کند. تغییرات مشخص شده در چشم شبیه به مشکلات عروق کلیوی خواهد بود ،
- عفونت مزمن ادراری. افراد مبتلا به دیابت ، ایمنی بدن را کاهش داده اند ، در حالی که قند اضافی در ادرار تجمع می یابد ، و این ماده غذایی را برای میکرو فلورای بیماری زا غنی می کند. این دلایل خطرات ایجاد یک فرآیند عفونی را افزایش می دهد.
- فشار خون بالا (فشار خون بالا) ،
- Pastosity (ادم) به دلیل رکود مایعات در بدن ظاهر می شود. در این حالت ، بعد از خواب ، صورت و اندام فوقانی بیمار متورم می شود. در طول روز ، اندام تحتانی ،
- تغییر رنگ ادرار. ممکن است یک رنگ قهوه ای قرمز تیره ظاهر شود ، به این معنی که خون در ادرار وجود دارد (حتما برای تومور معاینه می شود) ،
- علائم عفونت دستگاه تناسلی: تکرر ادرار ، سوزش و درد هنگام ادرار است. درد کششی در قسمت تحتانی شکم ، پرینه وجود دارد ، ادرار بوی نامطبوع دارد ،
- در صورت کشش کپسول اندام (وجود سنگ ، تورم) یا در صورت وجود عفونت ، کمر درد ظاهر می شود ،
- خارش دائمی پوست. در صورت عدم وجود بثورات ، این علائم ممکن است نشان دهنده نارسایی کلیه باشد.
علائم آزمایشگاهی بیماری.
- افزایش تعداد گلبول های سفید در ادرار - بیانگر یک روند التهابی ، وجود عفونت ،
- گلبول های قرمز در ادرار - نشان دهنده وجود خون در آن است. همراه با پروتئین ، نشان دهنده وجود گلومرولونفریت ، نفروپاتی دیابتی (دستگاه فیلتر کلیه ها است. وجود جدا شده گلبول های قرمز نشان دهنده آسیب مکانیکی به اندام (تومور ، بافت) است ،
- پروتئین در ادرار اساسی ترین شاخص بیماری کلیه است ،
- کاهش سطح هموگلوبین. کم خونی ممکن است نشان دهنده نارسایی کلیه باشد ،
- افزایش سطح فسفر با کاهش مقدار کلسیم نشان دهنده مرحله پیشرفته بیماری است ،
- افزایش اوره خون ، پتاسیم و کراتینین خون نشان دهنده نارسایی کلیوی است.
- ادرار ─ میکروآلبومینوری (ظاهر در ادرار آلبومین - پروتئین های خون). این مهم است که بدانید بیماران مبتلا به دیابت نوع 1 پس از دیابت بیش از 5 سال طول می کشد و همه افراد مبتلا به دیابت نوع 2 باید سالانه برای حضور میکروآلبومینوری آزمایش شوند.
- اوروگرافی ترشحی (معاینه اشعه ایکس با معرفی ماده حاجب). در طول معاینه ، ساختار کلیه ، مجاری ادراری و تعامل کلیه ها با سایر ارگان ها ارزیابی می شود. این مطالعه منع مصرف نارسایی کلیوی است ،
- اسکن سونوگرافی تعیین وجود سنگهای سنگی ، نئوپلاسمها ، علائم انسداد مجاری ادراری ،
- بیوپسی کلیه پانچ - تحت بی حسی موضعی و مشاهده سونوگرافی ، یک تزریق به کلیه ساخته می شود و یک قطعه کوچک از بافت کلیه از بدن جدا می شود (ип مسابقات). بافت تحت میکروسکوپ برای تغییرات پاتولوژیک مورد بررسی قرار می گیرد ،
- سی تی اسکن وجود تومور ، سنگ ، وضعیت عروق خونی را تعیین می کند.
نفروپاتی باعث عوارض زیر می شود:
- رتینوپاتی - آسیب عروق فوندوس ،
- نوروپاتی نوعی اختلال در سیستم عصبی است ،
- عفونت مزمن ادراری
- نارسایی کلیه بارزترین عارضه است.
در صورت آسیب کلیه ، در مبتلایان به دیابت می توان از داروهای مهار کننده ACE استفاده کرد (برای مثال Benazepril ، Captopril ، Enalapril) ، این داروها به کاهش فشار خون ، سطح آلبومین در خون کمک می کنند. مهارکننده های ACE منجر به نفروپاتی دیابتی ، مرگ و میرهای 50٪ را کاهش می دهند.
اما این داروها عوارض جانبی زیادی دارند: افزایش میزان پتاسیم خون ، سرفه شدید و سایر موارد ، این امر بر عملکرد کلیه ها و قلب تأثیر منفی می گذارد. بنابراین ، مهار کننده های ACE توسط مسدود کننده های گیرنده آنژیوتانسین 2 (Losartan ، Valsartan و غیره) جایگزین می شوند.
اگر درمان محافظه کارانه بی اثر باشد. وضعیت بیمار با استفاده از اقدامات شدید - دیالیز (یک روش تصفیه خون مصنوعی) و پیوند کلیه (پیوند) بدتر می شود.
امروزه دیالیز دارای 2 نوع سلوک است:
- دیالیز صفاقی. کاتتری که مایعات را تحویل می دهد در حفره شکمی بیمار وارد می شود. مقدار زیادی مایعات از طریق دیواره شکم بیرون می رود که همه سموم و مواد زائد بدن را از بین می برد. این عمل هر روز انجام می شود ، در حالی که لازم است تجهیزات پزشکی استریل باشد تا آلوده نشود ،
- همودیالیز (کلیه مصنوعی). در بیمارستان ، بیمار از طریق لوله ای که از طریق آن خون برای تمیز کردن با یک وسیله فیلتر ویژه گرفته می شود ، وارد شریان می شود. قبلاً خون خالص شده دوباره وارد بدن بیمار می شود. همودیالیز خطر عفونت را افزایش می دهد ، فشار خون را کاهش می دهد.
پیوند کلیه به طور قابل توجهی سلامت بیمار را بهبود می بخشد ، اما اشکالاتی در این عمل وجود دارد:
- احتمال رد کلیه پیوند یافته ،
- عملیات گرانقیمت
- کلیه "جدید" هنوز در معرض گلوکز است ،
- مصرف داروهایی که ایمنی بدن را کاهش می دهد (به طوری که کلیه از بین نرود) کنترل روند دیابت را پیچیده تر می کند.
بیماران مبتلا به دیابت باید سلامت خود را با دقت کنترل کنند ، اقدامات زیر را انجام دهند:
- فشار خون را کنترل کنید ،
- قند خون را مرتبا اندازه گیری کنید
- از عفونت خودداری کنید
- سطح کلسترول "بد" را در خون کنترل کنید.
برای جلوگیری از نفروپاتی دیابتی ، شما باید دیابت را به مرحله جبران انتقال دهید (هنگامی که سطح گلوکز نزدیک به مقادیر طبیعی است) ، باید رژیم غذایی ، ورزش و ورزش را دنبال کنید. اطمینان حاصل کنید که انسولین تزریق شده از کیفیت مطلوبی برخوردار است.
پزشکانی که به بیماری کلیوی مبتلا هستند:
- متخصص اورولوژی
- نفرولوژیست - آسیب شناسی کلیه را مطالعه می کند ، به طور مستقیم دستگاه دستگاه را فیلتر می کند. متخصص در نفروپاتی دیابتی ، نفریت و سایر بیماری ها ،
- متخصص دیالیز
- پیوند دهنده
نفروپاتی شدیدترین عارضه دیابت است که منجر به مرگ انسان می شود. اگر علائم مزاحم وجود دارد ، باید بلافاصله با یک متخصص تماس بگیرید.
نظر دهید 2626 بگذارید
امروزه دیابتی ها اغلب با بیماری مانند نفروپاتی دیابتی روبرو هستند. این عارضه ای است که رگ های خونی کلیه را تحت تأثیر قرار می دهد و می تواند منجر به نارسایی کلیه شود. دیابت و کلیه ها با یکدیگر ارتباط نزدیکی دارند ، به طوری که مشهود است از ابتلا به نفروپاتی بالا در بیماران مبتلا به دیابت. مراحل مختلفی از ابتلا به این بیماری وجود دارد که با علائم مختلفی مشخص می شوند. درمان پیچیده است و پیش آگهی تا حد زیادی به تلاش بیمار بستگی دارد.
افراد دیابتی خطر انقباض بیماری "اضافی" را دارند - آسیب عروق کلیه.
نفروپاتی دیابتی نوعی بیماری است که با آسیب پاتولوژیک رگ های کلیوی مشخص می شود و در پس زمینه دیابت قندی بروز می کند. تشخیص بیماری به موقع مهم است ، زیرا خطر ابتلا به نارسایی کلیوی بسیار زیاد است. این نوع عارضه یکی از شایع ترین دلایل مرگ است. همه انواع دیابت با نفروپاتی همراه نیستند بلکه فقط نوع اول و دوم هستند. چنین آسیب کلیوی در 15 از 100 دیابتی رخ می دهد. مردان بیشتر مستعد ابتلا به آسیب شناسی هستند. در بیمار مبتلا به دیابت ، با گذشت زمان ، بافت کلیه زخم می خورد ، که منجر به نقض عملکرد آنها می شود.
فقط تشخیص به موقع ، زودهنگام و روشهای درمانی کافی به بهبود کلیه های مبتلا به دیابت کمک می کند. طبقه بندی نفروپاتی دیابتی باعث می شود تا پیشرفت علائم در هر مرحله از بیماری ردیابی شود. این مهم است که این واقعیت را در نظر بگیریم که مراحل اولیه بیماری با علائم مشخصی همراه نیست. از آنجا که کمک به بیمار در مرحله حرارتی تقریباً غیرممکن است ، افرادی که از دیابت رنج می برند باید سلامت خود را با دقت کنترل کنند.
پاتوژنز نفروپاتی دیابتی. هنگامی که فرد دیابت را شروع می کند ، کلیه ها با شدت بیشتری شروع به کار می کنند ، به این دلیل که مقدار زیادی گلوکز از طریق آنها فیلتر می شود. این ماده دارای مایعات زیادی است که باعث افزایش بار گلومرولهای کلیوی می شود. در این زمان ، غشاء گلومرولی ، مانند بافت مجاور ، متراکم تر می شود. این فرایندها با گذشت زمان منجر به جابجایی لوله های گلومرولی می شوند که عملکرد آنها را مختل می کند. این گلومرولها توسط دیگران جایگزین می شوند. با گذشت زمان نارسایی کلیه ایجاد می شود و خود مسمومیت بدن شروع می شود (اورمی).
آسیب به کلیه ها در دیابت همیشه رخ نمی دهد. پزشکان با اطمینان کامل نمی توانند بگویند که علت عوارض این نوع چیست. فقط ثابت شده است که قند خون به طور مستقیم بر آسیب شناسی کلیه در دیابت تأثیر نمی گذارد. نظریه پردازان معتقدند نفروپاتی دیابتی نتیجه مشکلات زیر است:
- اختلال در جریان خون در ابتدا باعث افزایش ادرار می شود ، و هنگامی که بافت همبند رشد می کند ، تصفیه به شدت کاهش می یابد ،
- هنگامی که قند خون خارج از حد معمول است ، فرآیندهای بیوشیمیایی پاتولوژیک ایجاد می شوند (قند باعث از بین رفتن رگ های خونی می شود ، جریان خون مختل می شود ، به طور قابل توجهی چربی ها ، پروتئین ها و کربوهیدرات ها در کلیه ها عبور می کنند) ، که منجر به از بین رفتن کلیه در سطح سلولی می شود ،
- یک پیشگیری ژنتیکی برای مشکلات کلیوی وجود دارد ، که در برابر زمینه دیابت قند (قند زیاد ، تغییر در فرآیندهای متابولیک) منجر به نقض ساختار کلیه می شود.
در طی چند روز دیابت قند و بیماری مزمن کلیه ایجاد نمی شود ، 5 تا 25 سال طول می کشد. طبقه بندی بر اساس مراحل نفروپاتی دیابتی:
- مرحله اولیه. علائم کاملاً وجود ندارد. روشهای تشخیصی افزایش جریان خون در کلیه ها و کار شدید آنها را نشان می دهد. پلی اوریا در دیابت می تواند از مرحله اول ایجاد شود.
- مرحله دومعلائم نفروپاتی دیابتی هنوز ظاهر نمی شود ، اما کلیه ها تغییر می کنند. دیواره های گلومرول ضخیم می شوند ، بافت پیوندی رشد می کند و تصفیه بدتر می شود.
- مرحله پیشگیری شاید ظاهر اولین علامت در قالب فشار فزاینده افزایش یابد. در این مرحله ، تغییرات در کلیه ها برگشت پذیر است ، کار آنها حفظ می شود. این آخرین مرحله بالینی است.
- مرحله نفروتیک. بیماران دائماً از فشار خون بالا شکایت دارند ، تورم شروع می شود. مدت زمان مرحله - تا 20 سال. بیمار ممکن است از تشنگی ، حالت تهوع ، ضعف ، کمر ، درد قلب شکایت کند. فرد در حال از دست دادن وزن است ، تنگی نفس ظاهر می شود.
- مرحله ترمینال (اورمی). نارسایی کلیه در دیابت دقیقاً در این مرحله آغاز می شود. آسیب شناسی با فشار خون بالا ، ورم ، کم خونی همراه است.
آسیب عروق کلیه ها در دیابت با تورم ، کمردرد ، کاهش وزن ، اشتها ، ادرار دردناک بروز می کند.
علائم نفروپاتی دیابتی مزمن:
- سردرد
- بوی آمونیاک از حفره دهان ،
- درد در قلب ،
- ضعف
- درد هنگام ادرار
- از دست دادن قدرت
- تورم
- کمردرد
- عدم تمایل به غذا خوردن ،
- زوال پوست ، خشکی ،
- کاهش وزن
بازگشت به فهرست مطالب
یک مشکل کلیوی مبتلا به دیابت شایع نیست ، بنابراین ، در صورت هرگونه وخامت ، کمردرد ، سردرد یا هرگونه ناراحتی ، بیمار باید فوراً با پزشک مشورت کند. متخصص ، آنامیز را جمع می کند ، بیمار را معاینه می کند ، پس از آن می تواند تشخیص اولیه را انجام دهد ، تا تأیید کند که لازم است یک تشخیص کامل انجام شود. برای تأیید تشخیص نفروپاتی دیابتی ، لازم است آزمایش های زیر را انجام دهید:
- ادرار برای کراتینین ،
- آزمایش قند ادرار ،
- تجزیه و تحلیل ادرار برای آلبومین (میکروآلبومین) ،
- آزمایش خون برای کراتینین.
آلبومین به پروتئینی با قطر کوچک گفته می شود. در یک فرد سالم ، کلیه ها عملاً آن را به داخل ادرار منتقل نمی کنند ، بنابراین نقض کار آنها منجر به افزایش غلظت پروتئین در ادرار می شود. باید در نظر داشت که نه تنها مشکلات کلیوی بر افزایش آلبومین تأثیر می گذارد ، بنابراین ، بر اساس این تجزیه و تحلیل به تنهایی ، یک تشخیص انجام می شود. با آگاهی بیشتر نسبت آلبومین و کراتینین را تجزیه و تحلیل کنید. اگر در این مرحله درمان را شروع نکنید ، کلیه ها با گذشت زمان بدتر شروع به کار می کنند ، که منجر به پروتئینوری می شود (پروتئین های بزرگی در ادرار تجسم می شوند). این برای نفروپاتی دیابتی مرحله 4 مشخصه تر است.
تعیین قند خون در ادرار بیماران مبتلا به دیابت باید به طور مداوم مصرف شود. این امر باعث می شود مشاهده شود که آیا خطری برای کلیه ها یا ارگان های دیگر وجود دارد. توصیه می شود هر شش ماه یک بار شاخص را زیر نظر بگیرید. اگر سطح قند برای مدت طولانی بالا باشد ، کلیه ها نمی توانند آن را نگه دارند و وارد ادرار می شود. آستانه کلیه میزان قندی است که کلیه ها دیگر قادر به نگه داشتن ماده نیستند. آستانه کلیه بطور جداگانه برای هر پزشک تعیین می شود. با افزایش سن ، این آستانه ممکن است افزایش یابد. به منظور کنترل شاخص های گلوکز ، توصیه می شود رژیم غذایی و سایر توصیه های متخصص را رعایت کنید.
هنگامی که کلیه ها از بین می روند ، فقط تغذیه پزشکی کمکی نخواهد کرد ، اما در مراحل اولیه یا برای جلوگیری از مشکلات کلیه ، از رژیم کلیوی برای دیابت بطور فعال استفاده می شود. رژیم غذایی به عادی سازی سطح گلوکز و حفظ سلامت بیمار کمک می کند. نباید در رژیم غذایی مقدار زیادی پروتئین وجود داشته باشد. غذاهای زیر توصیه می شود:
- غلات موجود در شیر ،
- سوپ سبزیجات
- سالادها
- میوه
- سبزیجات گرم شده
- محصولات لبنی ،
- روغن زیتون
این منو توسط پزشک تهیه شده است. ویژگی های فردی هر ارگانیسم در نظر گرفته می شود. رعایت استانداردهای استفاده از نمک بسیار حائز اهمیت است ، گاهی توصیه می شود این محصول را به طور کامل رها کنید. توصیه می شود گوشت را با سویا جایگزین کنید.مهم است که بتوانیم آن را به درستی انتخاب کنیم ، زیرا سویا اغلب از نظر ژنتیکی اصلاح می شود و این فایده ای به همراه نخواهد داشت. لازم است سطح گلوکز کنترل شود ، زیرا تأثیر آن برای توسعه آسیب شناسی تعیین کننده است.
درمان کلیه برای دیابت پس از تشخیص شروع می شود. ماهیت درمانی جلوگیری از پیشرفت بیشتر فرآیندهای پاتولوژیک و تأخیر در پیشرفت بیماری است. همهبیماری هایی که در پس زمینه دیابت ایجاد می شوند بدون کنترل قند خون قابل درمان نیست. مهم است که مرتباً فشار را کنترل کنید. اگر بیمار در رژیم غذایی قرار دارد ، توصیه های پزشک را گوش کنید ، ممکن است به هیچ وجه با نفروپاتی دیابتی روبرو نشود ، زیرا پیشرفت پاتولوژی حداقل 6 سال از شروع دیابت نیاز دارد. در این مرحله فقط رژیم می تواند کافی باشد.
آسیب دیابتی عروق کلیه توسط دیورتیک ها ، بتا بلاکرها ، نرم کننده کننده فشار ، آنتاگونیست های کلسیم از بین می رود.
با پیشرفت بیماری ، تا زمانی که کلیه ها از بین ن روند ، درمان با داروها اغلب کافی است. از مهارکننده های ACE استفاده می شود. این داروها فشار خون را کاهش می دهند. آنها محافظ خوبی از قلب و کلیه ها هستند. بهتر است از داروهایی با قرار گرفتن در معرض طولانی مدت استفاده شود. درمان نفروپاتی در دیابت نیز گاهی انجام می شود:
- دیورتیک ها
- آنتاگونیست های کلسیم
- داروهای ترکیبی فشار خون بالا ،
- مسدود کننده های آنژیوتانسین ،
- مسدود کننده های بتا.
اگر این بیماری در مراحل بعدی تشخیص داده شود ، درمان نفروپاتی دیابتی از طریق همودیالیز یا دیالیز صفاقی انجام می شود. این روشها در صورت عدم حفظ عملکرد بدن انجام می شود. در هر صورت ، چنین بیمارانی نیاز به پیوند کلیه دارند ، پس از آن تقریباً همه بیماران بهبودی کامل از نارسایی کلیوی دارند.
همه می دانند که چرا این بیماری بهتر است به جای درمان ، از آن جلوگیری شود. به عنوان یک اقدام پیشگیرانه ، پزشکان توصیه می کنند که افراد دیابتی میزان قند خون خود را در حد طبیعی حفظ کنند. برای این مهم ، پیروی از رژیم غذایی کم پروتئین و نمک حائز اهمیت است. توصیه می شود در فیزیوتراپی شرکت کنید. محدود کردن میزان الکل بسیار مهم است ؛ رد کامل الکل توصیه می شود. خوب است که سیگار را ترک کنید.
Svechnikova N.V.، Saenko-Lyubarskaya V.F.، Malinovskaya L.A. درمان یائسگی پاتولوژیک ، خانه انتشارات پزشکی دولتی SSR اوکراین - M. ، 2016. - 88 ص.
Gubergrits A.Ya.، Linevsky Yu.V. تغذیه درمانی. کیف ، انتشارات "دبیرستان" ، 1989.
روزانوف ، V.V.V.V. روزانوف. آثار گردآوری شده. دوره 9. شکر / V.V. روزانوف - م: جمهوری ، 0. - 464 ج.- Nora Tannenhaus How to ضرب و شتم دیابت (ترجمه از انگلیسی: Nora Tannenhaus. "آنچه در مورد دیابت می توان انجام داد"). مسکو ، انتشارات کرون پرس ، 1997 ، 156 صفحه ، تیراژ 10،000 نسخه.

بگذارید خودم را معرفی کنم. اسم من النا است. من بیش از 10 سال به عنوان متخصص غدد مشغول به کار هستم. من معتقدم که در حال حاضر در زمینه خودم حرفه ای هستم و می خواهم به همه بازدید کنندگان سایت کمک کنم تا کارهای پیچیده و نه چندان سختی را حل کنند. کلیه مطالب مربوط به سایت جمع آوری و با دقت پردازش می شوند تا در حد امکان تمام اطلاعات لازم را انتقال دهند. قبل از استفاده از آنچه در وب سایت شرح داده شده است ، همیشه مشاوره اجباری با متخصصان ضروری است.
تأثیر دیابت بر عملکرد کلیه
قند زیاد باعث عوارض کلیوی دیابت می شود. به دلیل هایپرگلیسمی ، قسمت هایی از اندام که مسئول تصفیه است آسیب می بینند.

خون از مواد مضر بدتر پاک می شود ، روند دفع زباله مختل می شود. مسمومیت در صورت عدم انجام اقدامات درمانی مناسب ، بیمار می میرد.
دیالیز منصوب شده یا پیوند عضو به نجات جان بیمار کمک می کند.
از قبل می توانید به پیشرفت بیماری کلیوی با دیابت شک کنید. آزمایش ادرار وجود پروتئین ها یا به اصطلاح آلبومین را نشان می دهد ، که بیمار در غلظت بالایی دارد. نظارت بر دیابت به کنترل توسعه پاتولوژی کمک می کند.
نفروپاتی دیابت
همه از اثرات مضر قند زیاد بر روی سیستم عروقی مطلع هستند. کلیه ها نیز از این قاعده مستثنی نیست. ارگان شبکه عظیمی از عروق و مویرگها است که به شدت تحت تأثیر هیپرگلیسمی قرار دارند.
این سیستم پیچیده گلومرولی کلیوی نامیده می شود ، آنهاست که روزانه لیتر خون سموم و مواد سمی را تمیز می کنند.

سطح گلوکز بالا باعث افزایش فشار در اندام می شود ، کار آن را تسریع می کند. کلیه ها از کنار آمدن با عملکرد خود متوقف می شوند ، روند تخریب بافت ها شروع می شود. نارسایی کلیوی در دیابت وجود دارد.
دلایلی که خطر آسیب شناسی را افزایش می دهد:
نوآوری در دیابت - فقط هر روز بنوشید.
- تمایل ژنتیکی. مشاهده شده است كه بيشتر افراد مبتلا به بيماري در جنس احتمال ابتلا به نفروپاتي را دارند.
- وجود عادت های بد.
- مردان به احتمال زیاد به این بیماری مبتلا می شوند.
- عفونت ادراری.
- تمایل به فشار خون بالا.
- وجود وزن اضافی.
مشکوک به پیشرفت این بیماری دشوار است. سالهاست که مردم از مشکل قریب الوقوع آگاهی ندارند ، علائم دیابت و بیماری کلیوی کاملاً وجود ندارد.

چند سال بعد ، بیمار علائم مسمومیت را ابراز می کند:
- کاهش اشتها. یک بار عشق شدید به یک وعده غذایی مقوی ، به شدت با امتناع از خوردن غذا جایگزین می شود.
- بی حالی برخی ضعف و احساس خستگی باعث خستگی بیمار می شود.
- طعم عجیبی در دهان. احساسات نامطبوع طعم در حفره دهان باعث ناراحتی بیمار می شود.
- تکرر ادرار. به خصوص در شب ، سفر به توالت به طور قابل توجهی بیشتر است.
حداکثر تظاهرات بیماری بین 15 تا 20 سال پس از شروع رخ می دهد. تغییرات در اندام برگشت ناپذیر می شود ، بیمار از علائم مسمومیت شدید ، تورم و فشار خون بالا عذاب می یابد.
تشخیصی
لازم است در مراحل اولیه بیماری کلیه در دیابت تشخیص داده شود ، در غیر این صورت درمان دیر شروع می شود. برای این کار ، از آنالیز میکروآلبومینوری استفاده می شود ، حداقل برای یک بار در سال برای همه افراد دیابتی انجام می شود. بررسی کلیه ها برای دیابت نوع 1 سالانه توصیه می شود ، بیماری این اندام در دیابت نوع 2 باید هر 6 ماه یکبار کنترل شود.

هنگامی که تجزیه و تحلیل افزایش بیش از 30 میلی گرم در روز را نشان می دهد ، یک مطالعه اضافی تجویز می شود - آزمایش Reberg. این روش به شما امکان می دهد با جمع آوری ادرار در ساعت یا تمام روز عملکرد گلومرول های کلیوی را ارزیابی کنید. در همان زمان ، خون از یک ورید گرفته می شود و سطح کراتینین در خون ارزیابی می شود.
چگونه می توان بیماری کلیوی در دیابت را از پیلونفریت تشخیص داد؟ روش های مختلفی برای این کار وجود دارد:
- آزمایش خون وجود التهاب (گلبولهای سفید) در حال بررسی است.
- آزمایش ادرار محتوای باکتری ها را نشان می دهد.
نکته مهم مشاهده روند نفروپاتی است. برای این کار ، پزشک تغییرات آلبومین در خون ، پروتئین موجود در ادرار را کنترل می کند. اگر شاخص ها به طور مداوم در حال رشد باشند ، تغییر در کلیه ها بسیار مهم است ، ممکن است خون در ادرار با دیابت ظاهر شود.
چنین تغییراتی نیاز به بیوپسی کلیه دارد. این روش با استفاده از یک سوزن نازک انجام می شود ، که بخشی از اندام را برای مطالعه می گیرد.
اساس درمان در پایین آمدن قند ، یعنی در تشخیص تشخیص زمینه ای نهفته است. متخصص غدد یا درمانگر درمان جامع ارائه می دهد ، به کاهش کلسترول و فشار بیمار کمک می کند.
ما به خوانندگان سایت خود تخفیف می دهیم!

هنگامی که بیماری پیشرونده است ، بیمار شروع به مشاهده توسط یک نفرولوژیست می کند. وی یک درمان جامع را با هدف جلوگیری از آسیب کلیه در دیابت تجویز می کند. شامل اصلاح تغذیه ، فرآیندهای متابولیک ، شیوه زندگی ، دارو تجویز می شود.
وقتی مرحله بیماری به اوج خود رسید ، دیالیز فوری یا پیوند عضو لازم است. این اقدامات به طولانی تر شدن عمر بیمار و کمک به بدن در نارسایی کلیه کمک می کند.
آنها این روش را در یک موسسه پزشکی انجام می دهند ، پس از نمونه برداری ، خون وارد دستگاه ویژه ای برای تصفیه می شود. سپس به بیمار فرستاده می شود. این روش به این راحتی است که نیاز به روال روزانه ندارد ، فقط 2 یا 3 روش در هفته کافی است.
یک روش بسیار مؤثرتر پیوند کلیه است. این بهترین درمان برای نارسایی کلیه در دیابت است. ضرر واقعی هزینه بالا و عوارض احتمالی پس از پیوند است.
داروها
این مهم نیست که بیماری را به یک نقطه بحرانی نکشید ، نظارت و جلوگیری از بیماری انجام شود.

با نفروپاتی ، پزشک معالجه جامع را تجویز می کند ، این موارد را شامل می شود:
- عادی سازی فشار خون. مهارکننده های ACE ، سالورتیک ها ، مسدود کننده های کانال کلسیم - این گروه از داروها بر اساس ویژگی های بیمار ، واکنش او به اجزای تجویز می شوند.
- دفع کلسترول از بدن. برای این منظور ، استاتین تجویز می شود.
- ایجاد نفوذپذیری گلومرول کلیوی. برای متوقف کردن عوارض دیابت در کلیه همیشه با استفاده از روشهای فوق به دست نمی آید. در این حالت ، محافظت کننده های نفروشی که به کاهش میزان پروتئین در ادرار کمک می کنند مناسب هستند.
- تزریق درمانی. به شما امکان می دهد تعادل الکترولیت های بدن را متعادل کنید. بسته به کمبود یا بیش از حد ، تجویز داخل وریدی مواد نشان داده می شود. این روش به حمایت از کلیه های مبتلا به دیابت کمک می کند.
هر نوع از درمان هر دو به طور جداگانه و بهمراه بقیه استفاده می شود.
داروهای مردمی
البته مبارزه با بیماری بدون درمان پزشکی غیرممکن است. اما داروهای مردمی به بهبود بیشتر بهزیستی ، به حداقل رساندن فرآیندهای التهابی کمک می کنند.


برای این کار ، یک تزریق گیاهی از:
- گرگ سنت جان ، گزنه با گل های بومادران. گیاهان را در 250 میلی لیتر آب جوش دم کرده ، که در یک قاشق غذاخوری صبح و عصر گرفته می شود. درمان حداقل 20 روز انجام می شود.
- دانههای کتان با برگهای توت (به نسبت مساوی) مخلوط می شوند. پذیرش در 250 میلی لیتر آب جوش ایجاد می شود ، پذیرایی به مدت یک ماه و در بخش های کوچک در طول روز طراحی می شود.
- پوست هندوانه در محل تاریک 200 میلی لیتر آب اصرار دارد. چندین بار در روز مصرف کنید.
نکته اصلی که باید به خاطر داشته باشید اینست که درمان نارسایی کلیوی در دیابت فقط باید به یک متخصص واگذار شود. ارگان نسبت به استفاده از داروهای درمانی از جمله گیاهان بسیار حساس است. خود تأمین مالی می تواند کارهای بیشتری انجام دهد.
شایان ذکر است یک مؤلفه مهم درمانی - تغذیه ای. از آنجا که عوارض کلیوی در دیابت به دلیل تشخیص اصلی ایجاد می شود ، باید تظاهرات آن به حداقل برسد.

برای این کار ، مواد غذایی را طبخ کنید:
- برای یک زن و شوهر
- روش پخت و پز
- در اجاق های مایکروویو
- با استفاده از خاموش
- در فر بپزید.
بیمار باید غلات ، سبزیجات ، گوشت و ماهی بخورد. میوه ها برای خوردن در مقادیر محدود در صبح. میزان مصرف مواد غذایی از نظر کمیت کنترل می شود ؛ در بخش های عظیمی غذا نخورید.
برای استفاده از مقدار کافی لبنیات مایع (به جز خامه ترش و خامه). گوشت و ماهی نسبت به انواع بدون چربی ارجح است ، اساس رژیم باید سبزیجات باشد.
پیشگیری و توصیه ها
مراقبت از سلامتی شما با تشخیص بیماری ها آغاز می شود. تشخیص به موقع بیماری کلیه در دیابت تضمین کننده اقدامات درمانی به موقع است.

فراموش نکنید:
- کنترل قند درمان دیابت لازم است ، زیرا علت اصلی بیماری است.
- مراقب افزایش فشار باشید. شاخص ها باید با کمک داروها به طور طبیعی حفظ شوند.
- تغذیه این گلوکز است که به طور مخرب بر کلیه ها تأثیر می گذارد ، لازم است رژیم غذایی تنظیم شود.
اقدامات به موقع صورت گرفته برای مبارزه با تشخیص اصلی از بروز نفروپاتی و تأثیر دیابت بر کلیه جلوگیری می کند. فقط پزشک می تواند درمان صحیح را تجویز کرده و سلامت بیمار را حفظ کند.

دیابت همیشه منجر به عوارض کشنده می شود.قند خون بیش از حد خطرناک است.
Aronova S.M. توضیحاتی در مورد درمان دیابت داد. کامل بخوانید
نظریه: حداقل مورد نیاز
کلیه ها در فیلتر کردن مواد زاید از خون و از بین بردن آنها با ادرار نقش دارند. آنها همچنین هورمون اریتروپویتین تولید می کنند ، که باعث تحریک ظاهر گلبول های قرمز - گلبول های قرمز می شود.
خون بطور دوره ای از کلیه ها عبور می کند ، که مواد زاید را از آن خارج می کند. خون خالص شده بیشتر گردش می کند. سموم و فرآورده های متابولیک و همچنین نمک اضافی که در مقدار زیادی آب حل می شوند ، ادرار را تشکیل می دهند. در مثانه ، جایی که به طور موقت ذخیره می شود ، جریان می یابد.
هر کلیه حدود یک میلیون عنصر فیلتر به نام نفرون دارد. گلومرول عروق خونی کوچک (مویرگ) یکی از اجزای نفرون است. میزان فیلتراسیون گلومرولی یک شاخص مهم است که وضعیت کلیه ها را تعیین می کند. بر اساس محتوای کراتینین در خون محاسبه می شود.
کراتینین یکی از محصولاتی است که کلیه ها از آن جدا می کنند. در نارسایی کلیوی ، همراه با سایر مواد زاید در خون جمع می شود و بیمار علائم مسمومیت را احساس می کند. مشکلات کلیوی می تواند در اثر دیابت ، عفونت یا دلایل دیگری ایجاد شود. در هر یک از این موارد ، میزان فیلتراسیون گلومرولی برای ارزیابی شدت بیماری اندازه گیری می شود.




دیابت چگونه بر کلیه ها تأثیر می گذارد؟
افزایش قند خون به عناصر فیلتر کلیه آسیب می زند. با گذشت زمان ، آنها ناپدید می شوند و با جای زخم جایگزین می شوند ، که نمی تواند خون زباله ها را تمیز کند. هر چه تعداد عناصر فیلتر کمتر باقی بماند ، کلیه ها بدتر می شوند. در پایان ، آنها از کنار آمدن زباله ها کنار می آیند و مسمومیت بدن رخ می دهد. در این مرحله ، بیمار به درمان جایگزینی نیاز دارد تا از بین نرود - دیالیز یا پیوند کلیه.
قبل از مرگ کامل ، عناصر فیلتر "نشت" می شوند ، آنها شروع به "نشت" می کنند. آنها پروتئین ها را درون ادرار منتقل می کنند ، که نباید آنجا باشد. یعنی آلبومین در غلظت بالایی است.
میکروآلبومینوری میزان دفع آلبومین در ادرار به مقدار 30-300 میلی گرم در روز است. پروتئینوریا - آلبومین با مقدار بیش از 300 میلی گرم در روز در ادرار یافت می شود. در صورت موفقیت درمان میکروآلبومینوری ممکن است متوقف شود. پروتئینوری یک مشکل جدی تر است. این برگشت ناپذیر و سیگنال محسوب می شود که بیمار در مسیر پیشرفت نارسایی کلیوی قرار گرفته است.

هرچه کنترل دیابت بدتر باشد ، خطر نارسایی کلیه در مرحله پایانی بیشتر و سریعتر می تواند رخ دهد. در واقع احتمال مواجهه با نارسایی کامل کلیه در بیماران دیابتی بسیار زیاد نیست. زیرا بیشتر آنها قبل از نیاز به درمان جراحی کلیه در اثر حمله قلبی یا سکته می میرند. با این حال ، این خطر برای بیمارانی که دیابت در آنها با سیگار کشیدن یا یک عفونت مزمن ادراری همراه است افزایش یافته است.
علاوه بر نفروپاتی دیابتی ، ممکن است تنگی عروق کلیوی نیز وجود داشته باشد. این انسداد پلاک های آترواسکلروتیک یک یا هر دو شریان است که کلیه ها را تغذیه می کند. در این حالت فشار خون بسیار بالا می رود. داروهای فشار خون بالا کمکی نمی کنند ، حتی اگر همزمان چندین نوع قرص قدرتمند مصرف کنید.
تنگی شریان کلیوی اغلب به درمان جراحی نیاز دارد. دیابت خطر ابتلا به این بیماری را افزایش می دهد ، زیرا باعث تحریک آترواسکلروز ، از جمله در عروق تغذیه کلیه می شود.
کلیه های دیابت نوع 2
به طور معمول ، دیابت نوع 2 به مدت پنهانی برای چندین سال ادامه می یابد تا زمانی که کشف و درمان شود. در تمام این سالها ، عوارض به تدریج بدن بیمار را از بین می برد. آنها از کلیه ها دور نمی شوند.
طبق سایتهای انگلیسی زبان ، در زمان تشخیص ، 12٪ از بیماران مبتلا به دیابت نوع 2 قبلاً میکروآلبومینوری و 2٪ پروتئینوری دارند. در بین بیماران روسی زبان ، این شاخص ها چندین برابر بیشتر است. زیرا غربی ها این عادت را دارند که مرتباً معاینات پزشکی پیشگیرانه را انجام دهند.به همین دلیل بیشتر احتمال دارد بیماریهای مزمن را تشخیص دهند.
دیابت نوع 2 با سایر عوامل خطرزا برای ایجاد بیماری مزمن کلیه همراه است:
- فشار خون بالا
- کلسترول خون بالا ،
- موارد بیماری کلیوی در بستگان نزدیک وجود داشته است ،
- مواردی از سکته قلبی یا سکته مغزی در خانواده وجود داشته است ،
- سیگار کشیدن
- چاقی
- سن پیشرفته

تفاوت عوارض کلیوی در دیابت نوع 2 و نوع 1 چیست؟
در دیابت نوع 1 ، عوارض کلیوی معمولاً 5-15 سال پس از شروع بیماری بروز می کند. در دیابت نوع 2 ، این عوارض اغلب بلافاصله پس از تشخیص مشخص می شوند. از آنجا که دیابت نوع 2 معمولاً سالها به شکل پنهان ادامه می یابد قبل از آنکه بیمار متوجه علائم و حدسها شود که قند خون خود را بررسی کند. تا زمانی که تشخیصی ایجاد نشود و درمان شروع شود ، این بیماری به طور کلی کلیه ها و کل بدن را از بین می برد.
دیابت نوع 2 بیماری کمتری نسبت به دیابت نوع 1 است. با این حال ، 10 بار بیشتر اتفاق می افتد. بیماران دیابتی نوع 2 بزرگترین گروه از بیماران در مراکز دیالیز و متخصصان پیوند کلیه هستند. همه گیر دیابت نوع 2 در سراسر جهان و در کشورهای روسی زبان در حال تشدید است. این به کار متخصصانی که عوارض کلیوی را درمان می کنند می افزاید.
در دیابت نوع 1 ، بیمارانی که در کودکی و نوجوانی به این بیماری مبتلا شده اند ، غالباً نفروپاتی را تجربه می کنند. برای افرادی که در بزرگسالی به دیابت نوع یک مبتلا هستند ، خطر بروز مشکلات کلیوی خیلی زیاد نیست.
علائم و تشخیص
در ماهها و سالهای اول ، نفروپاتی دیابتی و میکروآلبومینوری علائمی ایجاد نمی کنند. بیماران فقط هنگامی که مرحله پایانی نارسایی کلیه در دست باشد ، متوجه مشکلات می شوند. در ابتدا ، علائم مبهم است ، شبیه به یک خستگی سرد یا مزمن.
علائم اولیه نفروپاتی دیابتی:
- ضعف ، خستگی ،
- تفکر تاری
- تورم پاها
- فشار خون بالا
- تکرر ادرار ،
- نیاز مکرر به شبانه روز در توالت ،
- کاهش دوز انسولین و قرص های کاهش دهنده قند ،
- ضعف ، رنگ پریدگی و کم خونی ،
- خارش پوست ، بثورات.
تعداد کمی از بیماران ممکن است شک کنند که این علائم در اثر اختلال در عملکرد کلیه ایجاد می شود.
اگر کلیه ها با دیابت متوقف شوند چه اتفاقی می افتد؟
دیابتی هایی که به طور منظم از آزمایش خون و ادرار تنبل می شوند ، می توانند تا آخرین مرحله یعنی شروع نارسایی کلیوی ترمینال ، در جهالت شاد باقی بمانند. اما در پایان ، علائم مسمومیت ناشی از بیماری کلیوی آشکار می شود:
- اشتهای ضعیف ، کاهش وزن ،
- پوست خشک است و به طور مداوم خارش دارد ،
- تورم شدید ، گرفتگی عضلات ،
- تورم و کیسه های زیر چشم ،
- حالت تهوع و استفراغ
- اختلال آگاهی
چرا قند خون در حین نفروپاتی دیابتی کاهش می یابد؟
در واقع ، با نفروپاتی دیابتی در آخرین مرحله نارسایی کلیوی ، ممکن است قند خون کاهش یابد. به عبارت دیگر ، نیاز به انسولین کاهش می یابد. لازم است دوز آن کاهش یابد تا هیپوگلیسمی وجود نداشته باشد.
چرا این اتفاق می افتد؟ انسولین در کبد و کلیه از بین می رود. وقتی کلیه ها به شدت آسیب دیده ، توانایی دفع انسولین را از دست می دهند. این هورمون مدت زمان بیشتری در خون می ماند و سلول ها را به جذب گلوکز تحریک می کند.
نارسایی کلیوی ترمینال برای بیماران دیابتی یک فاجعه است. توانایی کاهش دوز انسولین فقط کمی آسایش است.
چه آزمایشاتی باید گذشت؟ چگونه نتایج را رمزگشایی کنیم؟
برای تشخیص دقیق و انتخاب یک روش درمانی مؤثر ، باید آزمایشات را پشت سر بگذارید:
- پروتئین (آلبومین) در ادرار ،
- نسبت آلبومین و کراتینین در ادرار ،
- کراتینین خون
کراتینین یکی از محصولات تجزیه پروتئین است که کلیه ها در آن نقش دارند. با دانستن سطح کراتینین در خون و همچنین سن و جنسیت یک فرد می توانید میزان فیلتراسیون گلومرولی را محاسبه کنید.این یک شاخص مهم است که براساس آن مرحله نفروپاتی دیابتی تعیین می شود و درمان تجویز می شود. پزشک ممکن است آزمایشات دیگری را نیز تجویز کند.
| غلظت آلبومین در ادرار ، میلی گرم در لیتر | نسبت آلبومین و کراتینین در ادرار ، mg / mol | |
|---|---|---|
| عادی | زیر 20 | زیر 2.5 (مردان) |
زیر 3.5 (زنان)
3.5-25.0 (زنان)
برای آماده سازی آزمایشات خون و ادرار که در بالا ذکر شده است ، باید 2-3 ساعت از ورزش جدی بدن و مصرف الکل خودداری کنید. در غیر این صورت ، نتایج بدتر از آن خواهند بود.
 میزان فیلتراسیون گلومرولی کلیه ها به چه معنی است؟
میزان فیلتراسیون گلومرولی کلیه ها به چه معنی است؟
بر روی فرم نتیجه آزمایش خون برای کراتینین ، با در نظر گرفتن جنسیت و سن شما باید محدوده طبیعی مشخص شود و میزان فیلتراسیون گلومرولی کلیه ها باید محاسبه شود. هرچه نرخ بالاتر باشد ، بهتر است.
میکروآلبومینوری چیست؟
میکروآلبومینوری ظاهر پروتئین (آلبومین) در ادرار به مقدار کمی است. این یک علامت اولیه آسیب کلیوی دیابتی است. این یک عامل خطر برای حمله قلبی و سکته قلبی محسوب می شود. میکروآلبومینوری برگشت پذیر تلقی می شود. با مصرف دارو ، كنترل مناسب و مناسب گلوكز و فشار خون مي تواند مقدار آلبومين در ادرار را به مدت چند سال كاهش دهد.
پروتئینوری چیست؟
پروتئینوری وجود پروتئین در ادرار به مقدار زیاد است. نشانه ای بسیار بد. به این معنی است که حمله قلبی ، سکته مغزی یا نارسایی کلیه در انتهای گوشه است. نیاز به درمان فوری فوری دارد. علاوه بر این ، ممکن است معلوم شود که زمان معالجه مؤثر قبلاً از دست رفته است.
اگر میکروآلبومینوری یا پروتئینوری را پیدا کردید ، باید با پزشک مشورت کنید که کلیه ها را درمان می کند. این متخصص ، نفرولوژیست نامیده می شود ، تا با یک متخصص مغز و اعصاب اشتباه گرفته نشود. اطمینان حاصل کنید که علت پروتئین در ادرار یک بیماری عفونی یا آسیب کلیه نیست.
ممکن است معلوم شود که علت نتیجه آنالیز ضعیف ، اضافه بار بوده است. در این حالت ، تجزیه و تحلیل مکرر پس از چند روز نتیجه طبیعی خواهد داد.
کلسترول خون چگونه بر عوارض کلیوی دیابت تأثیر می گذارد؟
رسما اعتقاد بر این است که افزایش کلسترول خون باعث تحریک پلاک های آترواسکلروتیک می شود. آترواسکلروز همزمان به بسیاری از عروق ، از جمله مواردی که از طریق آن خون به کلیه ها جریان می یابد ، تأثیر می گذارد. این قابل درک است که دیابتی ها برای کلسترول باید استاتین مصرف کنند و این امر باعث ایجاد تاخیر در پیشرفت نارسایی کلیوی می شود.
با این حال ، فرضیه تأثیر محافظتی استاتین ها بر کلیه ها بحث برانگیز است. و عوارض جانبی جدی این داروها به خوبی شناخته شده است. اگر قبلاً دچار آن شده اید ، گرفتن استاتین از حمله قلبی دوم جلوگیری می کند. البته پیشگیری مطمئن از حمله قلبی مکرر علاوه بر مصرف قرص های کلسترول ، باید اقدامات دیگری را نیز شامل شود. اگر شما دچار حمله قلبی نشده اید ، نوشیدن استاتین به سختی است.
تغییر رژیم غذایی کم کربوهیدرات معمولاً باعث افزایش نسبت کلسترول "خوب" و "بد" در خون می شود. نه تنها سطح گلوکز عادی می شود ، بلکه فشار خون نیز افزایش می یابد. به همین دلیل ، پیشرفت نفروپاتی دیابتی مهار می شود. به طوری که نتایج آزمایش خون برای قند و کلسترول به شما و دوستان حسادت می کند ، باید یک رژیم غذایی کم کربوهیدرات را رعایت کنید. شما باید محصولات ممنوعه را کاملاً رها کنید.
چند بار بیماران دیابتی نیاز به انجام سونوگرافی از کلیه ها دارند؟
سونوگرافی از کلیه ها می تواند بررسی کند که آیا ماسه و سنگ در این اندام ها وجود دارد یا خیر. همچنین با کمک معاینه می توان تومورهای خوش خیم کلیه (کیست) را تشخیص داد.
 درمان کلیه دیابت: بررسی
درمان کلیه دیابت: بررسی
با این وجود ، اسکن سونوگرافی تقریباً برای تشخیص نفروپاتی دیابتی و نظارت بر اثربخشی درمان آن بی فایده است. بسیار مهم است که مرتباً آزمایش خون و ادرار انجام شود ، که در جزئیات بالا توضیح داده شده است.
نفروپاتی دیابتی: طبقه بندی
نفروپاتی دیابتی به 5 مرحله تقسیم می شود. مورد آخر را ترمینال می نامند.در این مرحله ، بیمار برای جلوگیری از مرگ به درمان جایگزینی نیاز دارد. این می تواند از دو نوع باشد: دیالیز چند بار در هفته یا پیوند کلیه.
| صحنه | میزان فیلتراسیون گلومرولی | شاخص ها ، ml / min |
|---|---|---|
| 1 | معمولی یا زیاد | 90 و بالاتر |
| 2 | کاهش اندک | 60-89 |
| 3 | به میزان متوسط کاهش یافته است | 30-59 |
| 4 | کاهش را تلفظ می کند | 15-29 |
| 5 | نارسایی کلیه | زیر 15 یا دیالیز |
در دو مرحله اول معمولاً علائمی وجود ندارد. آسیب کلیوی دیابتی فقط با آزمایش خون و ادرار قابل تشخیص است. لطفا توجه داشته باشید که سونوگرافی کلیه فایده چندانی ندارد.
هنگامی که بیماری به مرحله سوم و چهارم پیش می رود ، ممکن است علائم قابل مشاهده ای ظاهر شود. با این حال ، این بیماری به تدریج ، به تدریج گسترش می یابد. به همین دلیل ، بیماران اغلب به آن عادت می کنند و زنگ خطر را نمی شنوند. علائم بارز مسمومیت فقط در مرحله چهارم و پنجم ظاهر می شود ، هنگامی که کلیه ها تقریباً دیگر کار نمی کنند.
- DN ، مرحله MAU ، CKD 1 ، 2 ، 3 یا 4 ،
- DN ، مرحله پروتئینوری با عملکرد کلیوی حفظ شده برای انتشار نیتروژن ، CKD 2 ، 3 یا 4 ،
- DN ، مرحله PN ، CKD 5 ، درمان OST.
DN - نفروپاتی دیابتی ، MAU - میکروآلبومینوری ، PN - نارسایی کلیوی ، CKD - بیماری مزمن کلیه ، درمان جایگزینی کلیه OST.
پروتئینوری در بیماران دیابتی نوع 2 و نوع 1 با تجربه بیماری 15-20 سال شروع می شود. در صورت عدم درمان ، مرحله پایانی نارسایی کلیه می تواند بعد از 5-7 سال دیگر رخ دهد.
اگر کلیه به دیابت صدمه بزند چه باید کرد؟
اول از همه ، باید مطمئن شوید که به کلیه آسیب می رساند. شاید شما مشکل کلیوی نداشته باشید ، اما پوکی استخوان ، روماتیسم ، پانکراتیت یا بیماری دیگری که باعث یک سندرم درد مشابه می شود. برای تعیین علت دقیق درد باید به پزشک مراجعه کنید. انجام این کار خود غیرممکن است.
خوددرمانی می تواند به شدت آسیب برساند. عوارض دیابت در کلیه ها معمولاً باعث ایجاد درد نمی شود ، اما علائم مسمومیت در بالا ذکر شده است. سنگ کلیه ، قولنج کلیه و التهاب به احتمال زیاد با اختلال در متابولیسم گلوکز ارتباط ندارند.
درمان نفروپاتی دیابتی با هدف جلوگیری یا حداقل تأخیر در شروع نارسایی کلیه مرحله نهایی ، که به دیالیز یا پیوند عضو نیاز دارد. این ماده در حفظ قند و فشار خون خوب است.
لازم است سطح کراتینین در خون و پروتئین (آلبومین) در ادرار کنترل شود. همچنین ، طب رسمی توصیه می کند کلسترول خون را کنترل کرده و سعی در کاهش آن داشته باشید. اما بسیاری از کارشناسان شک می کنند که واقعاً مفید است. اقدامات درمانی برای محافظت از کلیه ها خطر حمله قلبی و سکته مغزی را کاهش می دهد.
برای نجات کلیه ها به دیابت نیاز دارید؟
البته مصرف قرص برای جلوگیری از عوارض کلیوی بسیار مهم است. معمولاً افراد دیابتی چندین گروه از داروها را تجویز می کنند:
- قرص های فشار در درجه اول مهار کننده های ACE و مهار کننده های گیرنده آنژیوتانسین-II هستند.
- آسپرین و سایر داروهای ضد پلاکت.
- استاتین های کلسترول.
- داروهای کم خونی که نارسایی کلیه می تواند ایجاد کند.
تمام این داروها در زیر با جزئیات توضیح داده شده است. با این حال ، تغذیه نقش عمده ای دارد. مصرف دارو چندین بار اثر کمتری نسبت به رژیم غذایی که یک فرد مبتلا به آن مشاهده می کند دارد. اصلی ترین کاری که شما باید انجام دهید این است که در مورد انتقال به یک رژیم کم کربوهیدرات تصمیم بگیرید. در زیر بیشتر بخوانید

اگر می خواهید خود را از نفروپاتی دیابتی محافظت کنید ، روی داروهای مردمی حساب نکنید. چای های گیاهی ، تزریق و جوشانده ها فقط به عنوان منبع مایعات برای پیشگیری و درمان کم آبی بدن مفید هستند. آنها اثر محافظتی جدی بر کلیه ها ندارند.
چگونه کلیه را برای دیابت درمان کنیم؟
اول از همه ، آنها از رژیم غذایی و تزریق انسولین استفاده می کنند تا قند خون را تا حد ممکن نزدیک به حد طبیعی حفظ کند. حفظ هموگلوبین HbA1C گلیکوزی شده زیر 7٪ خطر ابتلا به پروتئینوری و نارسایی کلیه را 30-40٪ کاهش می دهد.
استفاده از روشهای دکتر برنشتاین به شما امکان می دهد قند را به طور طبیعی نرم نگه دارید ، مانند افراد سالم ، و هموگلوبین گلیکوزی شده زیر 5/5 درصد. این شاخص ها احتمالاً خطر عوارض شدید کلیه را به صفر می رسانند ، اگرچه این مورد توسط مطالعات رسمی تأیید نشده است.




شواهدی وجود دارد که نشان می دهد با وجود یک سطح طبیعی پایدار گلوکز در خون ، کلیه های مبتلا به دیابت بهبود یافته و ترمیم می شوند. با این حال ، این یک روند کند است. در مراحل 4 و 5 نفروپاتی دیابتی ، به طور کلی غیرممکن است.
محدود کردن پروتئین و چربی حیوانات رسماً توصیه می شود. در مورد مناسب بودن استفاده از رژیم کم کربوهیدرات در زیر بحث شده است. با مقادیر فشار خون طبیعی ، مقدار نمک باید به 5-6 گرم در روز و در مقادیر زیاد ، تا 3 گرم در روز محدود شود. در واقع ، این خیلی کم نیست.
- سیگار کشیدن را متوقف کنید.
- مقاله "الکل برای دیابت" را مطالعه کنید و بیشتر از آنچه در آنجا نشان داده شده است بنوشید.
- اگر الکل نمی نوشید ، پس حتی شروع نکنید.
- سعی کنید وزن کم کنید و مطمئناً وزن بیشتری کسب نمی کنید.
- با پزشک خود صحبت کنید که فعالیت بدنی برای شما مناسب است و ورزش کنید.
- مانیتور فشار خون در منزل داشته باشید و فشار خون خود را به طور مرتب اندازه گیری کنید.
هیچ قرص جادویی ، تنتور و حتی بیشتر ، داروهای مردمی وجود ندارد که بتوانند کلیه های آسیب دیده و دیابت را به سرعت و به راحتی ترمیم کنند.
چای با شیر کمک نمی کند بلکه مضر است ، زیرا شیر قند خون را بالا می برد. Karkade نوشیدنی محبوب چای است که بیشتر از نوشیدن آب خالص کمک نمی کند. بهتر است حتی به امید درمان کلیه ، داروهای مردمی را امتحان نکنید. خوددرمانی این اندامهای فیلتر بسیار خطرناک است.
چه داروهایی تجویز می شوند؟
بیمارانی که نفروپاتی دیابتی را در یک مرحله یا مرحله دیگر کشف کرده اند ، معمولاً همزمان از چندین دارو استفاده می کنند:
- قرص فشار خون بالا - 2-4 نوع ،
- استاتین کلسترول
- داروهای ضد پلاکت - آسپرین و دی پیریدامول ،
- داروهایی که فسفر اضافی را در بدن متصل می کنند ،
- شاید یکی دیگر از داروهای کم خونی.
مصرف قرص های بیشمار ساده ترین کاری است که می توانید برای جلوگیری و یا تأخیر در بروز نارسایی کلیه مرحله نهایی انجام دهید. برنامه درمانی دیابت نوع 2 یا مرحله به مرحله یا سیستم کنترل دیابت نوع 1 را بررسی کنید. توصیه ها را با دقت دنبال کنید. انتقال به یک سبک زندگی سالم تلاش جدی تری را می طلبد. با این حال ، باید اجرا شود. اگر می خواهید کلیه های خود را محافظت کنید و طولانی تر زندگی کنید ، برای خلاص شدن از مواد مخدر کار نخواهد کرد.
چه قرص های کاهش دهنده قند خون برای نفروپاتی دیابتی مناسب هستند؟
متأسفانه ، محبوب ترین داروی متفورمین (Siofor ، Glucofage) در مراحل اولیه نفروپاتی دیابتی وجود ندارد. اگر بیمار میزان فیلتراسیون گلومرولی 60 میلی لیتر در دقیقه و حتی کمتر داشته باشد ، نمی توان از آن استفاده کرد. این مربوط به کراتینین خون است:
- برای آقایان - بالای 133 میکرومول در لیتر
- برای زنان - بالاتر از 124 میکرومول در لیتر
به یاد بیاورید که هرچه کراتینین بیشتر باشد ، کلیه کار بدتر خواهد شد و میزان فیلتراسیون گلومرولی پایین تر است. در حال حاضر در مراحل اولیه عوارض کلیوی دیابت ، متفورمین باید از رژیم درمانی خارج شود تا از اسیدوز خطرناک لاکتی جلوگیری شود.
به طور رسمی ، بیماران مبتلا به رتینوپاتی دیابتی مجاز به مصرف داروهایی هستند که باعث می شوند پانکراس انسولین بیشتری تولید کند. به عنوان مثال ، Diabeton MV ، Amaryl ، Maninil و آنالوگ های آنها. با این حال ، این داروها در لیست قرص های مضر برای دیابت نوع 2 قرار دارند. آنها لوزالمعده را تخلیه می کنند و مرگ و میر بیماران را کاهش نمی دهند و حتی آن را افزایش می دهند. بهتر است از آنها استفاده نکنید. افراد دیابتی که عوارض کلیوی را ایجاد می کنند ، باید قرص های کاهش دهنده قند را با تزریق انسولین جایگزین کنند.
برخی از داروهای دیابت مطابق با پزشک خود می توانند مصرف شوند ، اما با احتیاط.به عنوان یک قاعده ، آنها نمی توانند کنترل کافی و کافی از سطح گلوکز را ارائه دهند و فرصتی برای جلوگیری از تزریق انسولین را نمی دهند.
چه قرص فشاری باید مصرف کنم؟
قرص های فشار خون بالا بسیار مهم هستند ، که به گروه های مهار کننده ACE یا مسدود کننده های گیرنده آنژیوتانسین-II تعلق دارند. آنها نه تنها فشار خون را پایین می آورند بلکه محافظت بیشتری از کلیه ها می کنند. مصرف این داروها به تأخیر در شروع نارسایی کلیوی ترمینال برای چندین سال کمک می کند.
سعی کنید فشار خون خود را زیر 80/80 میلی متر جیوه نگه دارید. هنر برای این کار ، معمولاً باید از چندین نوع دارو استفاده کنید. با مهارکننده های ACE یا مسدود کننده های گیرنده آنژیوتانسین-II شروع کنید. آنها همچنین با داروهای گروه های دیگر - بتا بلاکرها ، دیورتیک ها (دیورتیک ها) ، انسداد کننده کانال های کلسیم همراه هستند. از پزشک بخواهید قرصهای ترکیبی مناسب که حاوی 2-3 ماده فعال زیر یک پوشش برای تجویز یکبار در روز باشد را برای شما تجویز کند.
مهارکننده های ACE یا مسدود کننده های گیرنده آنژیوتانسین-II در ابتدای درمان می توانند سطح کراتینین خون را افزایش دهند. با پزشک خود در مورد این که چقدر جدی است صحبت کنید. به احتمال زیاد ، شما مجبور به لغو دارو نخواهید شد. همچنین ، این داروها می توانند سطح پتاسیم خون را افزایش دهند ، به خصوص اگر آنها را با یکدیگر یا با داروهای ادرارآور ترکیب کنید.
غلظت بسیار بالای پتاسیم می تواند باعث ایست قلبی شود. برای جلوگیری از آن ، نباید از مهارکننده های ACE و مسدود کننده های گیرنده آنژیوتانسین-II و همچنین داروهای موسوم به دیورتیک های پتاسیم استفاده کنید. آزمایش خون برای کراتینین و پتاسیم و همچنین ادرار برای پروتئین (آلبومین) باید یکبار در ماه انجام شود. برای انجام این کار تنبلی نکنید.
از استاتین های ابتکاری خود برای کلسترول ، آسپرین و سایر داروهای ضد پلاکت ، داروها و مکمل های غذایی برای کم خونی استفاده نکنید. همه این قرص ها می توانند عوارض جانبی جدی ایجاد کنند. در مورد لزوم مصرف آنها با پزشک خود صحبت کنید. همچنین ، پزشک باید با انتخاب داروهای فشار خون بالا مقابله کند.
وظیفه بیمار این نیست که تنبلی کنید که مرتباً آزمایش کنید و در صورت لزوم با پزشک مشورت کنید تا رژیم درمانی را اصلاح کند. ابزار اصلی شما برای دستیابی به قند خون خوب انسولین است نه قرص دیابت.
اگر به نفروپاتی دیابتی مبتلا شده اید و پروتئین زیادی در ادرار وجود دارد ، چگونه درمان می شود؟
پزشک شما انواع مختلفی از داروها را که در این صفحه شرح داده شده است ، تجویز می کند. تمام قرص های تجویز شده باید روزانه مصرف شود. این می تواند یک حادثه قلبی عروقی را برای چندین سال به تأخیر بیندازد ، نیاز به انجام دیالیز یا پیوند کلیه.
دکتر برنشتاین توصیه می کند اگر پیشرفت عوارض کلیوی دیابت هنوز نقطه بازگشتی را پشت سر نگذاشته ، رژیم غذایی کم کربوهیدرات را تغییر دهید. یعنی سرعت فیلتراسیون گلومرولی نباید از 40-45 میلی لیتر در دقیقه کمتر باشد.
کنترل خوب دیابت بر روی سه ستون قرار دارد:
- دنبال رژیم غذایی کم کربوهیدرات.
- اندازه گیری مکرر قند خون.
- تزریق دوزهای مرتبا و انسولین سریع و سریع انتخاب شده.
این اقدامات باعث می شود که سطح گلوکز نرمال پایدار مانند افراد سالم حفظ شود. در این حالت ، پیشرفت نفروپاتی دیابتی متوقف می شود. علاوه بر این ، با وجود قند خون پایدار ، کلیه های بیمار می توانند عملکرد خود را با گذشت زمان بهبود یابند. این بدان معنی است که میزان فیلتراسیون گلومرولی بالا می رود ، و پروتئین از ادرار ناپدید می شود.
با این حال ، دستیابی و حفظ کنترل خوب دیابت کار آسانی نیست. برای مقابله با آن ، بیمار باید از نظم و انگیزه بالایی برخوردار باشد. ممکن است شما از الگوی شخصی دکتر برنشتاین الهام بگیرید که کاملاً از پروتئین در ادرار خلاص شد و عملکرد طبیعی کلیه را ترمیم کرد.

بدون تغییر رژیم غذایی کم کربوهیدرات ، به طور کلی غیر ممکن است که قند را به حالت عادی برگردانیم. متأسفانه رژیم های کم کربوهیدرات برای افراد دیابتی که میزان فیلتراسیون گلومرولی پایینی دارند ، منع مصرف دارد و حتی بیشتر از این ، آنها مرحله پایانی نارسایی کلیوی را توسعه داده اند.در این حالت ، شما باید سعی کنید پیوند کلیه را انجام دهید. اطلاعات بیشتر در مورد این عمل را در زیر بخوانید.
بیمار مبتلا به نفروپاتی دیابتی و فشار خون بالا چه باید کرد؟
تغییر رژیم غذایی کم کربوهیدرات نه تنها قند خون بلکه کلسترول و فشار خون را بهبود می بخشد. به نوبه خود ، عادی سازی گلوکز و فشار خون باعث ایجاد نفروپاتی دیابتی می شود.
اما اگر نارسایی کلیه به مرحله پیشرفته ای رسیده باشد ، تغییر رژیم غذایی کم کربوهیدرات دیر است. باقی مانده است فقط قرص های تجویز شده توسط پزشک را مصرف کنید. با پیوند کلیه می توان شانس واقعی نجات را داد. در زیر به تفصیل شرح داده شده است.
از بین تمام داروهای فشار خون ، مهار کننده های ACE و مسدود کننده های گیرنده آنژیوتانسین-II بهترین محافظت از کلیه ها هستند. شما باید فقط یکی از این داروها را مصرف کنید ، آنها نمی توانند با یکدیگر ترکیب شوند. با این حال ، می توان آن را با استفاده از مسدود کننده های بتا ، داروهای مدر و یا مسدود کننده های کانال کلسیم ترکیب کرد. معمولاً قرص ترکیبی مناسب تجویز می شود که شامل 2-3 ماده فعال زیر یک پوسته است.
برخی از داروهای خوب مردمی برای درمان کلیه چیست؟
شمارش روی گیاهان دارویی و سایر داروهای مردمی برای مشکلات کلیوی بدترین کاری است که می توانید انجام دهید. طب سنتی به نفروپاتی دیابتی کمک نمی کند. از شارلاتانی که به شما اطمینان می دهند دوری کنید.
هواداران داروهای مردمی به سرعت از عوارض دیابت می میرند. برخی از آنها نسبت به آسانی در اثر حمله قلبی یا سکته می میرند. دیگران قبل از مرگ می توانند از مشکلات کلیه ، پوسیدگی پاها یا نابینایی رنج ببرند.
از جمله داروهای مردمی نفروپاتی دیابتی می توان به زغال اخته ، توت فرنگی ، بابونه ، زغال اخته ، میوه های روآن ، باسن گلاب ، درخت چنار ، جوانه های توس و برگهای لوبیای خشک اشاره کرد. از میان داروهای گیاهی ذکر شده ، چای ها و جوشانده ها تهیه شده است. تکرار می کنیم که آنها اثر محافظتی واقعی بر کلیه ها ندارند.
برای داشتن فشار خون بالا به مکمل های رژیمی علاقه مند شوید. این ، اول از همه ، منیزیم با ویتامین B6 ، و همچنین تورین ، کوآنزیم Q10 و آرژنین است. آنها فایده ای به همراه دارند. آنها می توانند علاوه بر داروها مصرف شوند اما در جای خود قرار نگیرند. در مراحل شدید نفروپاتی دیابتی ، این مکمل ها ممکن است منع مصرف داشته باشند. در این مورد با پزشک خود صحبت کنید.
چگونه می توان کراتینین خون را در دیابت کاهش داد؟
کراتینین نوعی از زباله است که کلیه ها را از بدن خارج می کند. هرچه به کراتینین خون طبیعی نزدیک تر باشد ، کلیه ها بهتر عمل می کنند. کلیه های بیمار نمی توانند با دفع كراتینین مقابله كنند ، به همین دلیل در خون تجمع می یابد. براساس نتایج آنالیز کراتینین ، میزان فیلتراسیون گلومرولی محاسبه می شود.
برای محافظت از کلیه ها ، افراد دیابتی اغلب قرص هایی به نام مهار کننده های ACE یا مسدود کننده های گیرنده آنژیوتانسین-II تجویز می شوند. اولین باری که شروع به مصرف این داروها می کنید ممکن است سطح کراتینین خون شما افزایش یابد. با این حال ، بعداً احتمالاً کاهش خواهد یافت. اگر سطح کراتینین شما بالا رفته است ، با پزشک خود در مورد این که چقدر جدی است صحبت کنید.
آیا بازگرداندن میزان طبیعی فیلتراسیون گلومرولی کلیه ها امکان پذیر است؟
رسماً اعتقاد بر این است که پس از کاهش قابل توجهی ، میزان فیلتراسیون گلومرولی افزایش نمی یابد. با این حال ، این احتمال وجود دارد که عملکرد کلیه در بیماران دیابتی قابل ترمیم باشد. برای انجام این کار ، شما باید قند خون طبیعی پایدار را حفظ کنید ، مانند افراد سالم.
برای رسیدن به این هدف می توانید از یک رژیم درمانی گام به گام برای دیابت نوع 2 یا یک سیستم کنترل دیابت نوع 1 استفاده کنید. با این حال ، این آسان نیست ، به خصوص اگر عوارض کلیوی دیابت قبلاً ایجاد شده باشد. بیمار برای پیروی روزانه از رژیم باید انگیزه و نظم بالایی داشته باشد.
لطفا توجه داشته باشید که اگر پیشرفت نفروپاتی دیابتی نقطه بازگشتی را پشت سر نگذاشته است ، تغییر رژیم غذایی کم کربوهیدرات دیر است. نقطه بازگشت ، میزان فیلتراسیون گلومرولی 40-45 میلی لیتر در دقیقه است.
نفروپاتی دیابتی: رژیم غذایی
به طور رسمی توصیه می شود با استفاده از رژیم غذایی که پروتئین و چربی های حیوانی را محدود می کند ، هموگلوبین گلیکوزی شده زیر 7 درصد حفظ شود. اول از همه ، آنها سعی می کنند گوشت قرمز را با مرغ جایگزین کنند ، و حتی بهتر از آن با منابع گیاهی پروتئین. رژیم غذایی کم چربی کم چربی (رژیم غذایی شماره 9) با تزریق انسولین و داروها تکمیل می شود. این باید با دقت انجام شود. هرچه عملکرد کلیه مختل شود ، هرچه دوزهای مورد نیاز انسولین و قرص کمتر باشد ، خطر مصرف بیش از حد آن بیشتر است.
بسیاری از پزشکان معتقدند که یک رژیم غذایی کم کربوهیدرات به کلیه ها آسیب می رساند و پیشرفت نفروپاتی دیابتی را تسریع می کند. این یک سوال دشوار است ، باید آن را با دقت فهمید. زیرا انتخاب رژیم مهمترین تصمیمی است که افراد دیابتی و نزدیکان آنها باید بگیرند. همه چیز به تغذیه در دیابت بستگی دارد. داروها و انسولین نقش بسیار کمتری دارند.
در ژوئیه 2012 ، مقاله ای به زبان انگلیسی در ژورنال بالینی انجمن نفرولوژی آمریکا منتشر شد تا در مورد مقایسه اثرات آن بر کلیه ها رژیم کم کربوهیدرات و کم چربی استفاده شود. نتایج این مطالعه ، که شامل 307 بیمار شد ، ثابت کرد که رژیم کم کربوهیدرات آسیبی وارد نمی کند. این آزمایش از سال 2003 تا 2007 انجام شد. در این شرکت 307 نفر که چاق هستند و می خواهند وزن کم کنند شرکت کردند. به نیمی از آنها رژیم کم کربن اختصاص داده شده است ، و نیمی دیگر رژیم کم کالری دارند و دارای چربی محدود هستند.
شرکت کنندگان به طور متوسط 2 سال مشاهده شدند. کراتینین سرم ، اوره ، حجم ادرار روزانه ، و آزاد شدن آلبومین ، کلسیم و الکترولیت ادرار به طور منظم اندازه گیری شد. رژیم کم کربوهیدرات باعث افزایش روزانه ادرار می شود. اما هیچ نشانه ای از کاهش میزان فیلتراسیون گلومرولی ، تشکیل سنگ کلیه یا نرم شدن استخوان به دلیل کمبود کلسیم وجود ندارد.




از نظر کاهش وزن بین شرکت کنندگان در هر دو گروه اختلاف معنی داری وجود ندارد. با این حال ، برای بیماران مبتلا به دیابت ، رژیم کم کربوهیدرات تنها گزینه برای حفظ قند پایدار در خون ، برای جلوگیری از پرش است. این رژیم صرف نظر از تأثیر آن بر وزن بدن ، به کنترل اختلال در متابولیسم گلوکز کمک می کند.
در عین حال ، یک رژیم غذایی محدود با چربی ، پر از کربوهیدرات ، بیش از حد برای افراد دیابتی مضر است. مطالعه ذکر شده در بالا افراد مبتلا به دیابت را درگیر می کند. فرصتی برای پاسخ به این سؤال که آیا رژیم کم کربوهیدرات توسعه نفروپاتی دیابتی را افزایش می دهد ، در صورتی که از قبل شروع شده باشد ، شتاب ندارد.
اطلاعات دکتر برنشتاین
تمام آنچه در زیر آورده شده است ، تمرین شخصی دکتر برنشتاین است ، که از تحقیقات جدی پشتیبانی نشده است. در افرادی که کلیه های سالم دارند ، میزان فیلتراسیون گلومرولی 60-120 میلی لیتر در دقیقه است. قند خون بالا به تدریج عناصر فیلتر را از بین می برد. به همین دلیل ، میزان فیلتراسیون گلومرولی کاهش می یابد. هنگامی که به 15 میلی لیتر در دقیقه و کمتر از آن کاهش یابد ، بیمار برای جلوگیری از مرگ به دیالیز یا پیوند کلیه نیاز دارد.
دکتر برنشتاین معتقد است اگر میزان فیلتراسیون گلومرولی بالاتر از 40 میلی لیتر در دقیقه باشد ، می توان رژیم کم کربن تجویز کرد. هدف این است که قند را به حد نرمال کاهش داده و آن را به طور نرمال 3.9-5.5 میلی مول در لیتر طبیعی نگه دارید ، مانند افراد سالم.
برای رسیدن به این هدف ، شما نه تنها باید از رژیم غذایی پیروی کنید بلکه از کل رژیم درمانی گام به گام برای دیابت نوع 2 یا یک برنامه کنترل دیابت نوع 1 استفاده کنید. دامنه فعالیت ها شامل رژیم غذایی کم کربوهیدرات و همچنین تزریق انسولین با دوز کم ، مصرف قرص و فعالیت بدنی است.
در بیمارانی که به حد طبیعی قند خون رسیده اند ، کلیه ها بهبود می یابند و نفروپاتی دیابتی به طور کامل از بین می رود. با این وجود ، این تنها درصورتی ممکن است که پیشرفت عوارض خیلی زیاد نباشد. میزان فیلتراسیون گلومرولی 40 میلی لیتر در دقیقه یک مقدار آستانه است. در صورت دستیابی ، بیمار فقط می تواند رژیم غذایی با محدودیت پروتئین را دنبال کند. از آنجا که یک رژیم غذایی کم کربوهیدرات می تواند پیشرفت نارسایی کلیه مرحله نهایی را تسریع کند.




ما تکرار می کنیم که می توانید از این اطلاعات با خطر خود استفاده کنید. شاید یک رژیم غذایی کم کربوهیدرات به کلیه ها آسیب برساند و سرعت فیلتراسیون گلومرولی بالاتر از 40 میلی لیتر در دقیقه باشد. مطالعات رسمی درباره ایمنی آن برای دیابتی ها انجام نشده است.
خود را محدود به رژیم غذایی نکنید بلکه از کل اقدامات استفاده کنید تا سطح قند خون خود را ثابت و نرمال نگه دارید. به ویژه ، بفهمید که چگونه صبح قند را در معده خالی عادی کنید. آزمایش خون و ادرار برای بررسی عملکرد کلیه نباید بعد از فشار شدید جسمی یا نوشیدن انجام شود. 2-3 روز صبر کنید ، در غیر این صورت نتایج بدتر از آنچه هستند واقعاً هستند.
چه مدت دیابتی ها در نارسایی مزمن کلیه زندگی می کنند؟
دو موقعیت را در نظر بگیرید:
- میزان فیلتراسیون گلومرولی کلیه هنوز خیلی کاهش نیافته است.
- کلیه ها دیگر کار نمی کنند ، بیمار با دیالیز درمان می شود.
در حالت اول ، شما می توانید قند خون خود را به طور پایدار ، مانند افراد سالم ، حفظ کنید. برای اطلاعات بیشتر ، به برنامه درمانی دیابت مرحله به مرحله 2 یا سیستم کنترل دیابت نوع 1 مراجعه کنید. اجرای دقیق توصیه ها باعث می شود تا پیشرفت نفروپاتی دیابتی و سایر عوارض را کند کرده و حتی عملکرد ایده آل کلیه ها را نیز به دست آورد.
طول عمر یک دیابتی ممکن است به اندازه افراد سالم باشد. بسیار به انگیزه بیمار بستگی دارد. پیروی از توصیه های درمانی دکتر برنشتاین روزانه نیاز به نظم و انضباط برجسته دارد. با این حال ، هیچ چیز غیرممکن در این مورد وجود ندارد. اقدامات برای کنترل دیابت در روز 10-15 دقیقه انجام می شود.

امید به زندگی دیابتی ها که تحت درمان با دیالیز قرار گرفته اند بستگی به این دارد که آیا آنها چشم انتظار انتظار پیوند کلیه را دارند یا خیر. وجود بیماران تحت دیالیز بسیار دردناک است. زیرا آنها از نظر سلامتی و ضعف مداوم دارند. همچنین ، یک برنامه زمانی دقیق از روشهای تمیز کردن ، آنها را از فرصت زندگی سالم محروم می کند.
منابع رسمی آمریکایی می گویند که 20٪ از بیماران تحت دیالیز سالانه از انجام مراحل بعدی خودداری می کنند. بنابراین ، آنها اساساً به دلیل شرایط غیرقابل تحمل زندگی خودکشی می کنند. در صورتی که امید به پیوند کلیه وجود داشته باشد ، افرادی که نارسایی کلیه در مرحله پایانی دارند ، به زندگی می چسبند. یا اگر می خواهند برخی از تجارت ها را تمام کنند.
پیوند کلیه: مزایا و مضرات
پیوند کلیه کیفیت زندگی بهتر و عمر طولانی تری را نسبت به دیالیز در اختیار بیماران قرار می دهد. نکته اصلی این است که دلبستگی به مکان و زمان روشهای دیالیز از بین می رود. با تشکر از این ، بیماران فرصت کار و مسافرت را دارند. پس از پیوند موفقیت آمیز کلیه ، محدودیت های غذایی می تواند آرام شود ، اگرچه مواد غذایی باید سالم بمانند.
مضرات پیوند در مقایسه با دیالیز یک خطر جراحی است ، همچنین نیاز به مصرف داروهای سرکوب کننده سیستم ایمنی که عوارض جانبی دارند. پیش بینی پیش بینی چند سال ادامه نخواهد داشت غیرممکن است. با وجود این کاستی ها ، در صورتی که امکان دریافت کلیه اهدا کننده وجود داشته باشد ، بیشتر بیماران به جای دیالیز تصمیم به جراحی می گیرند.
 پیوند کلیه معمولاً بهتر از دیالیز است.
پیوند کلیه معمولاً بهتر از دیالیز است.
هرچه زمان بیمار قبل از پیوند از دیالیز بیشتر باشد ، پیش آگهی بهتر می شود. در حالت ایده آل ، قبل از نیاز به دیالیز باید عملیاتی انجام شود. پیوند کلیه برای بیمارانی که سرطان و بیماریهای عفونی ندارند انجام می شود. عمل حدود 4 ساعت طول می کشد. در طی آن ، اندامهای فیلتر خود بیمار برداشته نمی شود. همانطور که در شکل نشان داده شده است ، کلیه اهدا کننده در قسمت تحتانی شکم سوار می شود.
ویژگی های دوره بعد از عمل چیست؟
پس از عمل ، معاینات منظم و مشاوره با متخصصان بویژه در سال اول لازم است. در ماه های اول ، آزمایش خون چندین بار در هفته انجام می شود. علاوه بر این ، فرکانس آنها کاهش می یابد ، اما باز هم بازدید منظم از یک موسسه پزشکی همچنان لازم است.
رد کلیه علی رغم استفاده از داروهای سرکوب کننده سیستم ایمنی ممکن است رخ دهد. علائم آن: تب ، کاهش حجم ادرار ، تورم ، درد در کلیه. مهم است که به موقع تدابیر اتخاذ شود ، لحظه ای را از دست ندهید ، فوراً با پزشک تماس بگیرید.
بازگشت به محل کار تقریباً در 8 هفته امکان پذیر خواهد بود. اما هر بیمار وضعیت فردی خود و سرعت بهبودی بعد از عمل را دارد. توصیه می شود رژیم غذایی با محدودیت نمک و چربی را دنبال کنید. مایعات زیادی بنوشید.
زن و مرد که با کلیه پیوندی زندگی می کنند ، اغلب موفق به داشتن فرزند می شوند. به خانمها توصیه می شود که زودتر از یک سال بعد از عمل باردار شوند.
چه مدت می تواند پیوند کلیه زنده بماند؟
تقریباً صحبت می کنیم ، یک پیوند کلیه موفق عمر یک دیابتی را 4-6 سال افزایش می دهد. پاسخ دقیق تر به این سوال به عوامل زیادی بستگی دارد. 80٪ از بیماران دیابتی پس از پیوند کلیه حداقل 5 سال زندگی می کردند. 35٪ از بیماران موفق به زندگی 10 سال یا بیشتر می شوند. همانطور که مشاهده می کنید شانس موفقیت در این عملیات قابل توجه است.
عوامل خطر برای امید به زندگی کم:
- دیابتی مدت طولانی در انتظار پیوند کلیه بود ، 3 سال یا بیشتر با دیالیز درمان شد.
- سن بیمار در زمان عمل بیش از 45 سال است.
- تجربه دیابت نوع 1 25 سال یا بیشتر است.
یک کلیه از یک اهدا کننده زنده بهتر از کادوور است. گاهی اوقات ، همراه با کلیه کاداوریک ، لوزالمعده نیز پیوند می یابد. در مورد مزایا و مضرات چنین عملی در مقایسه با پیوند کلیه معمولی ، با متخصصان مشورت کنید.
بعد از اینکه کلیه پیوند به طور طبیعی ریشه پیدا کرد ، می توانید با خطر و خطر خود به رژیم غذایی کم کربوهیدرات بروید. زیرا تنها راه حل برای برگرداندن شکر به حالت عادی و ثابت نگه داشتن آن و سالم بودن است. تا به امروز ، هیچ دکتری این موضوع را تأیید نمی کند. اما اگر رژیم غذایی استانداردی را دنبال کنید ، قند خون شما زیاد و پرش خواهد بود. با یک اندام پیوند یافته ، همین اتفاق می تواند به سرعت اتفاق بیفتد که قبلاً در کلیه های خود نیز اتفاق افتاده است.

ما تکرار می کنیم که شما می توانید بعد از پیوند کلیه فقط در معرض خطر و خطر خود به رژیم غذایی کم کربوهیدرات بروید. ابتدا مطمئن شوید که تعداد خون کافی برای میزان کراتینین و میزان فیلتراسیون گلومرولی بالاتر از حد آستانه است.
یک رژیم غذایی کم کربوهیدرات برای افراد دیابتی که با کلیه پیوندی زندگی می کنند تأیید نشده است. هیچ مطالعه ای در مورد این موضوع انجام نشده است. با این حال ، در سایت های انگلیسی زبان می توانید داستان افرادی را پیدا کنید که فرصتی گرفتند و نتایج خوبی کسب کردند. آنها از قند خون طبیعی ، کلسترول خوب و فشار خون لذت می برند.

6 نظر در مورد "نفروپاتی دیابتی. کلیه در دیابت."
سلام فرزند من اکنون 6 سال دارد و سال سوم مریض به دیابت نوع 1 است. در معاینه بعدی هیپوپلازی کلیه چپ مشاهده شد. آیا در حال حاضر عوارض دیابت است؟ این چقدر جدی است؟ بقیه کم و بیش به طور عادی در حال رشد و توسعه هستند. نمی توانیم به یک نفرولوژی مراجعه کنیم ، زیرا او در دهکده ما نیست ، رسیدن به او سخت است.
هیپوپلازی کلیه چپ را پیدا کرد. آیا در حال حاضر عوارض دیابت است؟ این چقدر جدی است؟
من فکر می کنم این مربوط به دیابت نیست و به احتمال زیاد خطرناک نیست.
با این حال ، شما باید مقاله - http://endocrin-patient.com/diabet-detey/ را مطالعه کنید و مطابق آنچه در آن نوشته شده است ، رفتار کنید. در غیر این صورت ، عوارض واقعی دیابت مدت زیادی نخواهد بود. همه این موارد با کمبود رشد از همسالان ، سرماخوردگی های مکرر و سایر عفونت ها آغاز می شود. با گذشت زمان ، عوارض در پاها ، کلیه ها و بینایی ممکن است ایجاد شود.
عصر بخیر هموگلوبین گلیکوزی شده 6.9٪ ، بعد از کمی فشار جسمی. شکر ناشتا 5.5-5.8. بعد از صرف صبحانه به 7 می رسد و پس از 2 ساعت به 6.1-6.3 می رسد. آنتی بادی های تیروئید افزایش یافته و اخیراً مصرف دارو شروع شده است زیرا سطح هورمون T3 تغییر کرده است. کم خونی وجود دارد. سوال اصلی: مشکل در کلیه ها است ، ماسه و کیست کوچک هستند ، دردناک هستند. و سال گذشته ، پوست خارش دار دارد. من همه چیز را در سایت شما درباره نارسایی کلیه می خوانم.البته اجزای هورمون روی پپتید C را اجاره دهید. من می دانم که انتخاب داروها فقط بعد از انجام آزمایش کلیه خوب انجام می شود؟
کم خونی وجود دارد. ماسه و کیست در کلیه ها کمی دردناک است. و سال گذشته ، پوست خارش دار دارد.
همه اینها باعث می شود که گمان کنید که در حال حاضر نارسایی کلیه دارید. اگر من تو بودم فوراً تست می گرفتم.
من می دانم که انتخاب داروها فقط بعد از انجام آزمایش کلیه خوب انجام می شود؟
سن 64 سال ، قد 170 سانتی متر ، وزن 79 کیلوگرم. من به دیابت نوع 1 مبتلا هستم ، تجربه من 24 سال است. انسولین نووراپید ، لومیر. مسابقه قند تمام وقت ، اگرچه من سعی می کنم نگه دارم. حال مشکل و سوال اینجاست که تصفیه گلومرولی به 52 میلی لیتر در دقیقه کاهش می یابد ، هیچ پروتئینی در ادرار وجود ندارد. اگر رژیم کم کربوهیدرات مصرف می کنید ، باید مقدار کافی پروتئین مصرف کنید. و پزشک آنالیز می گوید پروتئین محدود است. چه کاری انجام دهیم
تصفیه گلومرولی به 52 میلی لیتر در دقیقه کاهش یافته است. اگر رژیم کم کربوهیدرات مصرف می کنید ، باید مقدار کافی پروتئین مصرف کنید. و پزشک آنالیز می گوید پروتئین محدود است. چه کاری انجام دهیم
دکتر برنشتاین می گوید مقدار آستانه برای GFR 40-45 میلی لیتر در دقیقه است. اگر بالاتر باشد ، می توانید رژیم بگیرید. همچنین در صورت لزوم ، انسولین را کمی تزریق کنید ، با دقت دوز را انتخاب کنید تا قند 4/5 تا 5/5 میلی مول در لیتر پایدار بماند.
فکر کنید در صورت عدم مراجعه به سیستم کنترل دیابت که توسط این سایت تبلیغ می شود چه اتفاقی خواهد افتاد. تاکنون با روشهای استاندارد تحت درمان قرار گرفته اید. خیلی کمک کردید؟ فکر می کنید چقدر برای شما باقی مانده است؟ و چه چیزی قبل از مرگ تجربه خواهد شد؟