پلی نوروپاتی: این بیماری چیست و چگونه آن را درمان کنیم؟
پلینوروپاتی دیابتی در برابر پس زمینه طولانی مدت دیابت ایجاد می شود ، که در آن عروق و الیاف عصبی از بین می روند. این کندتر شدن تکانه های عصبی را کند می کند و باعث اختلال در سیستم عصبی محیطی می شود.

دیابت قندی که بیش از 15 سال طول بکشد باعث از بین رفتن بسیاری از اندام های داخلی می شود و منجر به کمبود اکسیژن در سیستم عصبی محیطی می شود. در 50٪ از بیماران دیابتی ، بیماری پلی نوروپاتی دیابتی تشخیص داده می شود.
این بیماری به همان اندازه بیماران مبتلا به تیپ 1 و نوع 2 را نیز درگیر می کند. آسیب دیدن بافت عصبی می تواند عوارض جدی ایجاد کند که شامل تغییر شکل پا و مرگ است.
اتیولوژی و علل بیماری
دیابت قندی یک بیماری غدد درون ریز است که با افزایش غلظت قند در جریان خون همراه است. 150 میلیون نفر در جهان مبتلا به دیابت هستند. اگر بیمار غلظت گلوکز را کنترل کند ، اجازه نمی دهد بالاتر از مقدار 8 میلی مول در لیتر باشد ، خطر ابتلا به پلی نوروپاتی (نوروپاتی) به حداقل خواهد رسید.

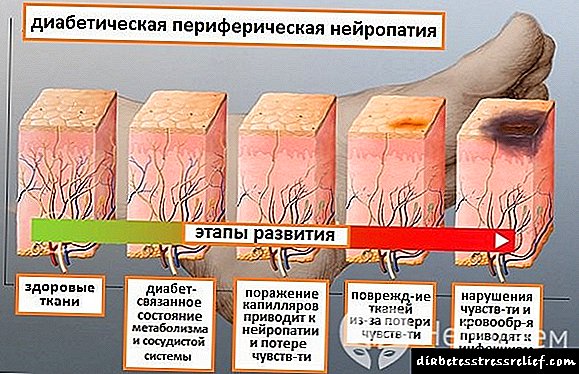
برای فهمیدن اینکه بیماری دیابت دیابتی (DPN) چیست ، باید درک کنید که افزایش قند خون منجر به تخریب دیواره های عروقی می شود. به همین دلیل ، بافت های عصبی مقدار لازم اکسیژن را دریافت نمی کنند ، خون رسانی و سوخت و ساز بدن مختل می شود. ایسکمی به تدریج ایجاد می شود ، انتقال پالس مسدود می شود.
سیستم عصبی محیطی به خود مختار و جسمی تقسیم می شود. وظیفه جسمی کنترل عملکرد بدن است. سیستم خودمختار عملکرد اندامهای داخلی را تنظیم می کند. نوروپاتی دیابتی هر دو سیستم را مختل می کند. آسیب شناسی (کد ICD 10: G63.2) به یکی از خطرناک ترین شرایط اشاره دارد.
توجه کنید! این بیماری پس از گذشت چندین سال از زمان تشخیص دیابت می تواند بروز کند.
علت اصلی پلی نوروپاتی دیابتی در اندام تحتانی افزایش غلظت قند و عدم طولانی شدن انسولین است. وخامت متابولیسم در سطح سلولی تأثیر مضر بر مناطق عصبی محیطی دارد.
سایر عوامل مؤثر بر توسعه آسیب شناسی عبارتند از:
- اختلالات غدد درون ریز ،
- بیماری کلیه ، کبد ،
- حملات عفونی
- کاهش وضعیت ایمنی ،
- شرایط افسردگی
- سوء مصرف الکل
- مسمومیت شیمیایی ،
- نئوپلاسم تومور.
این بیماری وقتی بروز می کند که قند خون تا حد ممکن افزایش یابد. دیابت قندی باعث ایجاد وقفه در فرآیندهای متابولیک می شود که دلیل آن ایجاد اختلال در قسمت محیطی سیستم عصبی است. مغز شروع به کمبود اکسیژن می کند ، کمبود آن منجر به ضعف خون و آسیب به بافت عصبی می شود. حملات دردناک شدید وجود دارد ، بیماران متوجه ضعف عضلات ، بی حسی اندام ها می شوند.
نشانه شناسی
نوروپاتی در دیابت در چند مرحله بروز می کند: تحت بالینی و بالینی. در مرحله اول ، فرد کاملاً سالم احساس می کند ، شکایتی وجود ندارد. اما یک متخصص مغز و اعصاب از وخامت آستانه دما و حساسیت به درد ، کاهش در واکنش آشیل خبر می دهد.
در مرحله بالینی علائم این اختلال به وضوح نشان داده می شود. عملکرد بسیاری از اعصاب مختل شده است. بیمار حساسیت را از دست می دهد. تشکیل اجزاء ulcerative در اندام تحتانی.
در ابتدا ، پلی نوروپاتی دیابتی در بی حسی ، درد و "برجستگی غاز" در اندام بیان می شود. سندرم دردناک حتی در حالت استراحت نیز احساس می شود. بعداً احساسات ناراحت کننده در مواقع استرس زا شروع به زحمت می کنند و شب ها احساس سوزش در پا افزایش می یابد. فرد از بی خوابی ، اضطراب عذاب می گیرد. آستانه درد و حساسیت دما کاهش می یابد.
علائم دیگر شامل ضعف عضلات و پنجه پا است. اندام ها رنگ قرمز به دست می آورند ، لکه های تیره به نظر می رسد. صفحات ناخن تغییر شکل دارد: ناخن ها به طور قابل توجهی ضخیم یا نازک می شوند. شکل پا تغییر می کند: در جهت عرضی افزایش می یابد ، پاهای صاف شکل می گیرد ، مفصل مچ پا تغییر شکل می یابد.
با پیشرفت بیماری ، برخی از قسمت های پا مرده می شوند که منجر به گانگرن می شود.
در ابتدا ، ماهیچه های طولانی که به پاها و دست ها می روند تحت تأثیر قرار می گیرند. پاها در درجه اول کشنده هستند. به دلیل آسیب رسیدن به انتهای ضخیم عصبی ، پوست حساس می شود. آلوودنیا تشخیص داده می شود - وضعیتی که در آن بیمار احساس درد حاد از لمس می کند.
انگشتان حساسیت خود را از دست می دهند. پس از آسیب به بافتهای عصبی کوچک ، حساسیت دما از بین می رود ، سوزش ، سوزن سوزن شدن ظاهر می شود. تورم پاها وجود دارد ، پوستی که روی آن خشک شده و لایه برداری می شود. به صورت فعال شکل می گیرد ذرت ، ترک ، زخم.
پلی نوروپاتی چیست و چه علائمی با آن همراه است
از زبان یونانی نام این بیماری به عنوان "بیماری بسیاری از اعصاب" ترجمه شده است ، و این دقیقاً ذات خود را منتقل می کند. با پلی نوروپاتی تقریباً همه اعصاب کوچک محیطی مبتلا می شوند. علل ابتلا به این بیماری متفاوت است ، اما علیرغم علت ایجاد بیماری ، علائم پلی نوروپاتی همیشه بسیار مشابه هستند:
- ضعف عضلات اندام فوقانی و تحتانی (معمولاً بیمار ابتدا از ضعف پا و دست شکایت می کند ، سپس به کل اندام سرایت می کند) ،
- کاهش حساسیت (تا ناپدید شدن کامل آن) و همچنین عدم وجود رفلکس ها ،
- ظاهر درد شدید غیر قابل توضیح
- احساسات عجیب در اندام - غازها ، سوزش ،
- تورم پاها و بازوها ،
- لرزش انگشت ، گاهی انقباضات عضلانی غیر ارادی ،
- تعریق ، که مستقل از دما و تلاش بدنی است ،
- نارسایی تنفسی ، تنگی نفس ، تپش قلب ،
- سرگیجه ، مشکل در تعادل ، اختلال در هماهنگی (به ویژه با بسته بودن چشم) ،
- کندی بهبود زخم ها.
شدت این علائم می تواند هم قوی و هم ضعیف باشد. بعضی اوقات بیماری به مدت طولانی و در طی چندین سال بروز می کند ، اما ممکن است طی چند هفته به طور ناگهانی ، به معنای واقعی کلمه رخ دهد.
توجه داشته باشید
پلی نوروپاتی تقریباً در 2.5٪ از افراد تشخیص داده می شود ، در میان سالمندان این شاخص بیشتر است - حدود 8٪.
علل بیماری
موارد زیر می تواند منجر به نوروپاتی شود:
- دیابت قندی . یکی از شایع ترین دلایل پلی نوروپاتی است. دیابت عملکرد رگهایی که اعصاب را تغذیه می کنند را مختل می کند و باعث ایجاد اختلالات متابولیکی در غلاف میلین الیاف عصبی می شود. این منجر به شکست آنها می شود. در دیابت قندی ، اندام تحتانی معمولاً از پلی ونوروپاتی رنج می برند ،
- کمبود بحرانی ویتامین های گروه B . این ویتامین ها برای عملکرد سیستم عصبی بسیار حیاتی هستند ، و کمبود طولانی مدت آنها اغلب منجر به پلی نوروپاتی می شود ،
- قرار گرفتن در معرض سموم . اینها شامل هر دو ماده سمی شیمیایی (از جمله الکل) و مسمومیت در بیماریهای عفونی ، به ویژه با دیفتری ، HIV و تبخال است. هنگامی که مسمومیت با موادی مانند مونوکسید کربن ، آرسنیک ، پلی ونوروپاتی می تواند خیلی سریع ظاهر شود ، در عرض چند روز و با عفونت و الکلیسم ، این بیماری به آرامی پیشرفت می کند ،
- جراحات . صدمه به الیاف عصبی در حین صدمات یا جراحی نیز می تواند باعث ایجاد پلی نوروپاتی شود. آسیب ها همچنین باید شامل فشرده سازی اعصاب باشد که مشخصه بیماری های ستون فقرات مانند پوکی استخوان و دیسک فتق است ،
- سندرم گیلین باره - یک بیماری خود ایمنی ، که اغلب پس از بیماری های عفونی در حال توسعه است ،
- عامل ارثی . مشخص شده است که برخی از اختلالات متابولیکی منجر به پلی ادراری می توانند از نظر ژنتیکی منتقل شوند.
گاهی اوقات پلی نوروپاتی زنان کاملاً سالم به نظر می رسد در دوران بارداری . در هر زمان ممکن است رخ دهد. اعتقاد بر این است که علت پلی نوروپاتی در زنان باردار ، کمبود ویتامین های گروه B ، سمیت و پاسخ نامناسب سیستم ایمنی بدن به جنین است.
انواع پلی نوروپاتی
پزشکی چندین نوع پلی نوروپاتی را تشخیص می دهد:
- حسی . این بیماری عمدتاً با اختلالات حساسیت در اندامهای آسیب دیده - بی حسی ، سوزن سوزن شدن یا برآمدگی غاز ، احساس سوزش ،
- موتور . این بیماری با ضعف عضلانی تا ناتوانی کامل در حرکت دادن یک دست یا پا بروز می یابد. این به سرعت منجر به آتروفی عضلات می شود ،
- حسگر که در آن علائم پلی نوروپاتی حسی و حرکتی ترکیب می شوند. در بیشتر موارد ، این فرم ذکر شده است ،
- رویشی . بر خلاف سه شکل اول ، با پلی نوروپاتی اتونوم ، علائم آسیب سیستم عصبی اتونوم ظاهر می شود: تعریق ، رنگ پریدگی پوست ، سرگیجه ، اختلالات گوارشی و یبوست ، تاکی کاردی ، تنگی نفس ،
- مخلوط که در آن تمام علائم فوق مشاهده شده است.
عواقب آسیب شناسی
پلی نوروپاتی بسیار خطرناک است. این بیماری به خودی خود از بین نمی رود و اگر اجازه دهید که آن را توسعه دهید ، عواقب آن بسیار جدی خواهد بود. ضعف عضلات به سرعت منجر به کاهش لحن عضلانی و آتروفی عضلات می شود. این ، به نوبه خود ، مملو از ظاهر زخم است. گاهی اوقات نتیجه پلی نوروپاتی فلج کامل اندام یا اندامهای تنفسی است و این کشنده است.
علاوه بر این ، پلینوروپاتی پیشرونده به شخص بسیار ناراحت کننده می دهد ، به طور کامل شیوه زندگی معمول خود را تغییر می دهد. مردم توانایی پیاده روی و مراقبت از خود را از دست می دهند ؛ درماندگی منجر به اضطراب و افسردگی می شود.
تشخیص پلی ونوروپاتی
این می تواند مشکل باشد ، زیرا علائم این بیماری با بسیاری از بیماری های مختلف مطابقت دارد. تشخیص فقط بر اساس شکایات بیمار غیرممکن است: این امر به یک سری مطالعات ابزار و آزمایشگاه نیاز دارد.
تشخیص با مشورت با یک متخصص مغز و اعصاب آغاز می شود: پزشک اندام های آسیب دیده را معاینه می کند و رفلکس ها را بررسی می کند. اگر مشکوک به پلی نوروپاتی باشد ، باید آزمایش خون عمومی انجام شود ، باید الکترونورومیوگرافی انجام شود - مطالعه ای که نشان می دهد چگونه سیگنال از اعصاب عبور می کند ، گاهی اوقات بیوپسی عصبی لازم است. شاید نیاز به مشاوره با متخصص غدد باشد.
داروهای درمانی و درمانی برای پلی نوروپاتی
بیمار مبتلا به پلی وروپاتی که باید برای یک درمان جامع و نسبتاً طولانی آماده شود ، آماده است. این تنها به مبارزه با علائم محدود نمی شود. با پلی نوروپاتی ، فیبر عصبی به خودی خود از بین می رود و برای بازگرداندن آن زمان لازم است.
هرگونه درمانی با قرار گرفتن در معرض عاملی که باعث ایجاد بیماری شده است ، یعنی با درمان بیماری زمینه ای یا حداقل با تثبیت شروع می شود. به عنوان مثال ، با پلی نوروپاتی ناشی از دیابت ، تلاش برای کاهش سطح گلوکز ، با انواع عفونی - برای مقابله با عفونت انجام می شود ، و اگر ریشه مشکل کمبود ویتامین های B است ، باید پر شود. با پلی نوروپاتی ، که علت آن ناهنجاری ها در سیستم غدد درون ریز است ، هورمون درمانی نشان داده شده است.
ویتامین درمانی بسیار گسترده در درمان پلی نوروپاتی استفاده می شود. نتیجه خوبی توسط داروهایی داده می شود که میکروسیرکولاسیون را بهبود می بخشد ، و از این رو تغذیه الیاف عصبی است. از تکنیک های فیزیوتراپی به ویژه الکتروفورز نیز در درمان استفاده می شود. اگر پلی ونوروپاتی با درد شدید همراه باشد ، داروهای ضد درد هر دو به صورت خوراکی و موضعی تجویز می شوند.
آیا می توان از پیشرفت پلی نوروپاتی جلوگیری کرد؟ اطمینان کامل از آن غیرممکن است ، اما اقدامات احتیاطی اساسی به حداقل رساندن ریسک کمک خواهد کرد. به طور خاص ، شما فقط با محافظت مناسب می توانید با مواد سمی کار کنید ، هرگونه دارو فقط باید طبق دستور پزشک و تحت کنترل وی استفاده شود ، و بیماری های عفونی نباید اجازه دهند که رانش کنند. یک رژیم غذایی متعادل سرشار از ویتامین ها ، فعالیت بدنی ، امتناع از الکل - این اقدامات ساده همچنین می تواند خطر ابتلا به پلی نوروپاتی را به میزان قابل توجهی کاهش دهد.
توانبخشی
حتی اگر درمان موفقیت آمیز باشد و الیاف عصبی بهبود یافته باشند ، آرامش بسیار زود است. پس از یک دوره درمانی توانبخشی لازم است. با وجود پلی نوروپاتی ، ماهیچه ها به طور جدی تحت تأثیر قرار می گیرند: عدم حرکت باعث ضعف آنها می شود. برای بازگرداندن تحرک ، تلاش و تلاش بسیاری از متخصصان طول می کشد.
در هنگام توانبخشی پس از پلینوروپاتی ، ماساژ درمانی نشان داده شده است. این گردش خون را بهبود می بخشد ، خاصیت ارتجاعی عضلات را بازیابی می کند و روند سوخت و ساز بدن را بهبود می بخشد.
روش های مختلف فیزیوتراپی اثر خوبی دارد. آنها همچنین میکروسیرکولاسیون را بهبود می بخشند ، درد را تسکین می دهند و سلول های ماهیچه ای را ترمیم می کنند.
در صورت ضایعات جدی ، هنگامی که ترمیم کامل ظرفیت کار اندام غیرممکن است ، کلاس هایی با یک متخصص کاردرمانی کمک می کند. عمل جراحی درمانی با عمل است. این متخصص به بیمار کمک می کند تا با یک وضعیت جدید سازگار شود ، یک الگوریتم جدید حرکات برای انجام فعالیت های روزمره ایجاد کند.
طرح اقدامات توانبخشی بطور جداگانه برای هر بیمار تدوین می شود. همچنین ممکن است شامل ویتامین درمانی ، کار با روانشناس ، رژیم درمانی و سایر روش ها باشد.
هنگامی که اولین علائم هشدار دهنده ظاهر می شود ، می بایست سریعاً درمان پلی ادراری انجام شود. بدون درمان ، خطر فلج ، اختلال در عملکرد سیستم قلبی و تنفسی بسیار زیاد است. درمان به موقع به حداقل رساندن خطر عوارض و حفظ کارایی کمک می کند. دوره توانبخشی درمانی از اهمیت کمتری برخوردار نیست: این امر باعث تثبیت تأثیر درمان خواهد شد.
چرا پلی نوروپاتی دیابتی ایجاد می شود؟
با دیابت ، سطح قند خون افزایش می یابد. گلوکز اضافی در سلولهای عصبی تجزیه می شود تا محصولات سمی تشکیل شود. این محصولات به خود سلولهای عصبی و همچنین به غشای محافظ عصب آسیب می رسانند.
علاوه بر این ، با دیابت ، ریزنمونه هایی که اعصاب را تغذیه می کنند نیز آسیب می بینند که منجر به گرسنگی اکسیژن و مرگ مکان های عصبی می شود.
خطر ابتلا به پلی نوروپاتی دیابتی در کلیه بیماران مبتلا به دیابت وجود دارد. با طول مدت بیماری در بیماران مبتلا به پرش کنترل نشده در سطح گلوکز خون ، و همچنین در افرادی که این سطح را دارند مرتباً از نظر انتقادی زیاد افزایش می یابد.
پلینوروپاتی دیستال دیابتی
شایع ترین شکل پلی نوروپاتی دیابتی فرم دیستال یا حسگر حرکتی است. با آن قسمتهای پایانی اعصاب تحت تأثیر قرار می گیرند و باعث اختلال در حرکات و حسی می شوند.
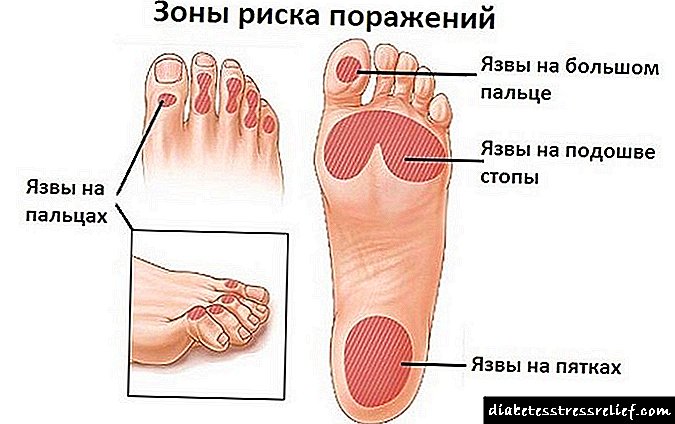
علائم پلی نوروپاتی دیستالی دیستال اندام تحتانی:
- سوزش دردها در پاها ، تشدید در شب ، در تماس با لباس ، می تواند غیرقابل تحمل ، فرسودگی باشد ، هنگام راه رفتن کاهش یابد.
- سوزن سوزن شدن ، سرمازدگی ، بی حسی.
- کاهش در انواع حساسیت - دما ، درد ، لمس ، لرزش.
- خشکی پوست ، لایه برداری ، ذرت.
- افزایش عرق کردن ، تورم پاها.
- گرفتگی عضلات گوساله.
- ضعف عضلانی ، راه رفتن ناپایدار.
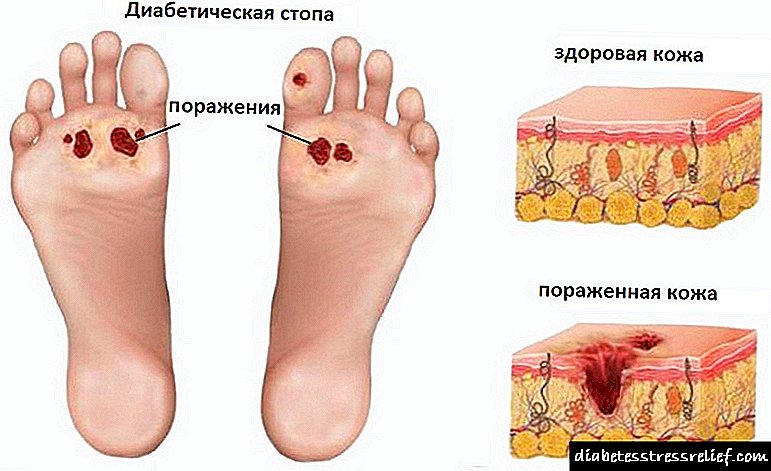
- در موارد شدید - ظهور نقایص زخم بر روی پاها.
نامطلوب ترین علامت ناپدید شدن درد در پاها به خودی خود و بدون درمان و عادی سازی سطح قند خون است. این نشان دهنده آسیب جبران ناپذیر اعصاب و بروز زودرس زخم های استوایی است.
درمان: اصول ، داروها ، روش های عامیانه
درمان پلی نوروپاتی دیابتی ، مانند سایر عوارض دیابت ، با عادی سازی سطح قند خون آغاز می شود. سطح هدف هموگلوبین گلیکوزی شده ، منعکس کننده جبران دیابت ، باید حاصل شود. نباید بیش از 7٪ باشد. در صورت لزوم ، دوز داروهای کاهش دهنده قند یا انسولین تنظیم می شود.
کاهش کلسترول و تری گلیسیرید به حالت طبیعی ضروری است. این وضعیت عروق خونی را بهبود می بخشد و اعصاب را با اکسیژن غنی می کند.
در درمان پلی نوروپاتی دیابتی مستقیم ، از چندین گروه دارویی استفاده می شود:
- برای کاهش درد ، تجویز می شود ضد تشنج و ضد افسردگی ها. آنها مانع از اجرای یک ضربه درد می شوند ، باعث کاهش رها شدن موادی که درد را تحریک می کنند ، کاهش می یابد و خاصیت آرام بخش دارند. گاباپنتین ، لاموتریژین ، دولوکستین بیشتر مورد استفاده قرار می گیرد.
مواد مخدر (ترامادول) همچنین برای درمان درد شدید قابل استفاده است. داروهای ضد درد معمولی مانند آنالژین یا Nimesulide بی اثر هستند.
 ویتامین های گروه B بهبود وضعیت اعصاب ، کمک به ترمیم غشاهای محافظ آنها ، کاهش درد. معروف ترین داروی این گروه Milgamma است که شامل مجموعه ای از ویتامین های B1 ، B6 و B12 است.
ویتامین های گروه B بهبود وضعیت اعصاب ، کمک به ترمیم غشاهای محافظ آنها ، کاهش درد. معروف ترین داروی این گروه Milgamma است که شامل مجموعه ای از ویتامین های B1 ، B6 و B12 است.- آنتی اکسیدان ها سلول های عصبی را از آسیب های محصولات سمی محافظت می کند. بیشترین تأثیر در بافت عصبی دارای α-لیپوئیک یا اسید تیوکتیک است که به Thioctacid و Thiogamma معروف است. علاوه بر تأثیر آنتی اکسیدانی اصلی ، این داروها می توانند سطح گلوکز خون را کاهش دهند ، بنابراین با شروع درمان ، ممکن است کاهش دوز داروهای ضد دیابتی لازم باشد.
- آماده سازی عروقی (Actovegin) در درمان پلی نوروپاتی دیابتی مورد استفاده قرار می گیرد ، اگرچه اثر آنها با اطمینان قابل اثبات نشده است.
درمان پلی نوروپاتی دیابتی باید با استفاده از چندین گروه از داروها ، و دوره های طولانی مدت 2-3 ماهه ، جامع باشد.
استفاده از روشهای درمانی مردمی نیز هیچ گونه اثباتی در دست ندارد. ممکن است در رژیم غذایی افزایش میزان غذاهای حاوی ویتامین های گروه B (نان سبوس دار ، جگر ، گوشت ، ماهی ، غلات) وجود داشته باشد ، اما چنین رژیم غذایی به تنهایی باعث بهبودی پلی ونوپاتی دیابتی نمی شود.
طبقه بندی
بر اساس این واقعیت که این بیماری روی سیستم عصبی که دو سیستم دارد ، تأثیر می گذارد ، پزشکان معلوم کرده اند که یک طبقه بندی بیماری باید پلی نوروپاتی را به صورت جسمی و خودمختار توزیع کند.
پزشکان همچنین سیستماتیک کردن اشکال آسیب شناسی را برای بومی سازی ضایعه برجسته کردند. در طبقه بندی سه نوع ارائه شده است که نشان دهنده جای آسیب دیده در سیستم عصبی است:
- حسی - حساسیت به محرک های خارجی بدتر می شود ،
- موتور - با اختلالات حرکتی ،
- فرم سنسورموتور - جلوه های هر دو نوع ترکیب شده اند.
با شدت بیماری ، پزشکان چنین اشکال را تشخیص می دهند - حاد ، مزمن ، بدون درد و آمیوتروفیک.
پیشگیری
اگر شخصی قبلاً به دیابت مبتلا شده است ، باید در حد امکان مراقب باشید و از عوارض خودداری کنید. اقدامات پیشگیرانه در برابر پلی نوروپاتی شامل یک رژیم متعادل ، یک روش فعال زندگی ، حذف عادات منفی است و بیمار نیاز به نظارت بر وزن بدن و نظارت بر میزان قند خون دارد.
علل و عوامل خطر
علت فوری پلی نوروپاتی دیابتی افزایش مداوم قند خون است که به دلیل کاهش تولید انسولین در دیابت قند رخ می دهد. در عین حال ، مکانیسم آسیب الیاف عصبی در این شرایط چند عاملی است و در اثر چندین فرآیند آسیب شناختی ایجاد می شود. نقش اصلی توسط عوامل مختلفی بازی می شود.
- اختلالات متابولیک در بافت عصبی. کمبود انسولین منجر به این واقعیت می شود که گلوکز از خون به داخل سلول ها نفوذ نمی کند ، که با افزایش قند خون ظاهر می شود. در عین حال ، این کربوهیدرات اصلی و تقریباً تنها منبع انرژی برای بافت عصبی است. کمبود انرژی منجر به تخریب فیبر و ایجاد پلی نوروپاتی دیابتی می شود.
- اختلالات متابولیک عمومی. به دلیل کمبود گلوکز در بافتها ، مسیرهای بای پس از سوخت و ساز بدن برای جبران کسری انرژی در نظر گرفته شده است. این منجر به تشکیل بدن کتون (یک محصول تجزیه چربی ها) و سایر مواد سمی می شود که می تواند به بافت عصبی آسیب برساند.
- اختلالات ایسکمیک. در دیابت قندی ، ایجاد آنژیوپاتی (ضایعات عروقی) مرتبط با فرآیندهای پاتولوژیک در دیواره عروق مشخصه است. این باعث می شود خون رسانی به بافت ها و اندام ها به ویژه در سطح میکروسیرسولال کاهش یابد. گردش خون ناکافی پدیده های کمبود انرژی در الیاف عصبی را تشدید می کند و تخریب آنها را تسریع می کند.
احتمال ابتلا به پلی نوروپاتی دیابتی در بیماران مبتلا به دیابت بیشتر است ، که اغلب رژیم را نقض می کند و داروهای هیپوگلیسمی مصرف می کند. در برخی موارد ، اختلالات اعصاب محیطی ممکن است اولین علامت تولید ناکافی انسولین باشد ، اما بیشتر اوقات نوروپاتی سالها پس از ایجاد دیابت رخ می دهد. تغییرات پاتولوژیک در سیستم عصبی غیر قابل برگشت است.
اشکال بیماری
پلی نوروپاتی دیابتی با انواع مختلف بالینی مشخص می شود ، بسته به این که اعصاب کدام گروه تا حد بیشتری تحت تأثیر قرار گیرد. بحث خاصی در مورد طبقه بندی در جامعه علمی وجود دارد.
با ایجاد آسیب عصبی ، تغییرات پاتولوژیک معمولاً برگشت ناپذیر هستند ، بنابراین جلوگیری از پیشرفت شرایط بسیار مهم است.
به گفته برخی محققان ، پلی نوروپاتی دیابتی واقعی فقط باید یکی از اشکال آسیب سیستم عصبی در دیابت قندی - نوروپاتی حسگر حرکتی دیستال متقارن تلقی شود. از این منظر ، این بیماری انواع مختلفی از دوره بالینی را دارد:
- نقض حساسیت لرزش و رفلکسهای تاندون فرد (به عنوان مثال آشیل). این یک شکل خفیف است ، با گذشت سالها بدون پیشرفت چشمگیر پیشرفت کرده است ،
- آسیب به اعصاب فرد ، به دست آوردن شخصیت حاد یا زیر حاد. بیشتر اوقات بر روی تنه های عصبی اندام ها (اولنار ، فمورال ، اعصاب میانه) و سر (صورت ، سه قلو ، چشم و حرکات عصبی) ،
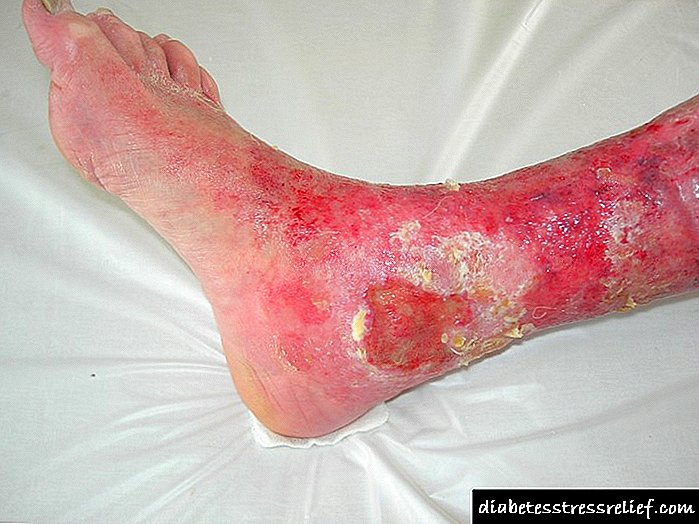
- التهاب و انحطاط اعصاب اندام تحتانی ، تأثیر بر عصب اتونوم. این بیماری با درد قابل توجهی مشخص می شود و غالباً با زخم های استوایی پاها و پاها ، گانگرن پیچیده است.
دیدگاه دیگر این است که به همه انواع آسیب عصبی محیطی در دیابت قند به عنوان پلی نوروپاتی دیابتی گفته می شود. در این حالت ، نوروپاتی حسگر حرکتی متقارن و نوروپاتی خود مختار در آن متمایز می شوند. حالت دوم شامل شاخکهای ، دستگاه گوارش ، تعریق ، شکلهای قلبی عروقی است - بسته به این که کدام سیستم یا ارگان بیشتر از آسیب شناسی متأثر باشد. به طور جداگانه ، کاشکسی نوروپاتیک دیابتی متمایز می شود - یک سندرم شدید که شامل هم حساس کننده و نوروپاتی خود مختار در ترکیب با کاهش قابل توجه در وزن بدن است.
مراحل بیماری
در حال حاضر هیچ معیار مشخصی برای مراحل بالینی پلی نوروپاتی دیابتی وجود ندارد. با این حال ، آسیب شناسی از ویژگی های مترقی برجسته ای برخوردار است ، میزان افزایش علائم بستگی به میزان قند خون ، نوع نوروپاتی ، شیوه زندگی بیمار دارد. به طور کلی ، دوره بیماری را می توان به مراحل زیر تقسیم کرد:
- تظاهرات عصبی غیر اختصاصی این موارد شامل اختلال در حسی ، احساس "برآمدگی غاز" بر روی پوست ، در بعضی موارد - درد در طول تنه های عصبی و در ناحیه عصب گیری آنها است. این وضعیت می تواند سالها ادامه داشته باشد و به فرم های شدیدتر نرود.
- نقص موتور آنها هنگامی ایجاد می شوند که فیبرهای حرکتی در فرآیند پاتولوژیک ، از جمله سیستم عصبی خودمختار درگیر شوند. پیچ خوردگی عضلانی ، پریس می تواند ایجاد شود ، و به ندرت گرفتگی گرفتگی دارد. هنگامی که اعصاب سیستم عصبی خودمختار تحت تأثیر قرار می گیرند ، اختلالات در محل خواب ، رفلکس های پوستی ، تعریق و کار سیستم های قلبی عروقی و گوارشی رخ می دهد.
- اختلالات جناحی. شدیدترین عواقب پلی نوروپاتی دیابتی در نتیجه ترکیبی از آسیب شناسی درونی اتونوم و اختلالات میکروسیرکولاسیون ایجاد می شود. آنها می توانند هم موضعی باشند (زخم های استوایی ، گانگرن پاها) و هم از نظر طبیعت به طور کلی (کاشیکسی نوروپاتیک).
یکی دیگر از نتایج متداول پلینوروپاتی دیابتی ، شکست جفت 3 و 4 اعصاب جمجمه است که وظیفه حرکت جوشهای چشم را بر عهده دارد. این امر به دلیل نقض فرآیندهای اسکان ، همگرایی ، رفلکسهای شاگردی ، توسعه آنیزوکوریا و استرابیسموس با وخامت قابل توجه در بینایی همراه است. بیشتر اوقات ، این تصویر در بیماران دیابتی بالای 50 سال ایجاد می شود ، که مدت هاست از سایر علائم نوروپاتی رنج می برند.
علائم پلی نوروپاتی دیابتی
پلی نوروپاتی دیابتی با تنوع قابل توجهی از تظاهرات مشخص می شود ، تصویر بالینی بستگی به شکل پاتولوژی ، میزان پیشرفت آن و نوع الیاف عصبی (حرکتی ، حسی ، خودمختار) دارد که بیشترین تأثیر را داشته اند. در بیشتر موارد ، ابتدا اختلالات حساسیت (عمدتا دما و لرزش) ظاهر می شود. بعداً ، اختلالات حرکتی (ضعف عضلانی اندام ها ، پریس) می توانند به آنها ملحق شوند. اگر اعصاب کره چشم آسیب دیده باشد ، آنیزوکوریا و استرابیسم رخ می دهد.
این بیماری از نظر ماهیت مزمن است ، تظاهرات آن به تدریج طی سالهای زیادی افزایش می یابد ، میزان رشد به کفایت درمان دیابت و حفظ سطح قند خون طبیعی بستگی دارد.
پلی نوروپاتی دیابتی تقریباً همیشه با اختلالات گردش خون رویشی ، عمدتاً در اندام تحتانی همراه است. در ابتدا ، دمای پوست پا و پاهای پایینی کاهش می یابد ، نقض پوست ممکن است - لایه برداری ، کراتینیزاسیون. جراحات و جراحات پاها طولانی و سخت می شود. با پیشرفت پاتولوژی ، درد شدید در پاها رخ می دهد (هم در حالت استراحت و هم در هنگام ورزش) ، زخم های استوایی ایجاد می شود. با گذشت زمان ، نکروز بخش های جداگانه پاها اغلب ایجاد می شود ، که سپس به گانگرن تبدیل می شوند.
عوارض و عواقب احتمالی
پیشرفت پلی نوروپاتی دیابتی می تواند باعث پاریس و ضعف عضلات شود ، که این تحرک را محدود می کند. آسیب به اعصاب جمجمه منجر به فلج صورت و اختلال در بینایی می شود. اختلالات گردش خون همراه با پلی نوروپاتی اندام ها اغلب توسط زخم های تروفیک و گانگرن پیچیده می شود ، که نشانه ای برای قطع عضو پاها است.
احتمال ابتلا به پلی نوروپاتی دیابتی در بیماران مبتلا به دیابت بیشتر است ، که اغلب رژیم را نقض می کند و داروهای هیپوگلیسمی مصرف می کند.
جدی ترین عارضه پلی نوروپاتی دیابتی ، کاشیکسی نوروپاتی است که همراه با کاهش وزن ، اختلالات حسگر حرکتی و آسیب شناسی های متعدد ارگان های داخلی است.
پیش آگهی از نظر شرطی نامطلوب است ، زیرا اختلالات ایجاد شده غیر قابل برگشت هستند. با این حال ، تشخیص به موقع آسیب شناسی در کنار درمان صحیح انتخاب شده می تواند پیشرفت آن را به میزان قابل توجهی کند کند.
پلی نوروپاتی دیابتی مطابق با ICD-10
در این حالت ، چندین زیر گروه از این آسیب شناسی وجود دارد که کد خاص خود را دارند:
- G61 اگر آسیب شناسی در پس زمینه فرآیندهای التهابی که در بدن انسان رخ می دهد ، توسعه یابد.
- G62 به انواع دیگر پلی نوروپاتی اشاره دارد. این گروه شامل چندین بخش به طور هم زمان است.
- G63 این یک زیر گروه بزرگ دیگر است. فقط در آن می توانید زیر بخش لازم را پیدا کنید. در این حالت ، کد ICD-10 برای پلی نوروپاتی دیابتی G63.2 خواهد بود.
بنابراین ، این آسیب شناسی در یک طبقه گسترده تر از طبقه بندی بین المللی قرار می گیرد. همچنین ارزشمند است که با جزئیات بیشتری خود بیماری را درک کنیم.
دیستال
در این حالت ، ما در مورد روند مرگ فیبرهای عصبی در بدن انسان صحبت می کنیم. این بدان معناست که بعد از مدتی از پیشرفت بیماری ، بیمار شروع به از دست دادن حساسیت لمسی می کند ، که بیشتر در اندام تحتانی (یا بهتر بگوییم روی پاها) موضعی است.
اگر یک فرد دیابتی دارای این نوع آسیب شناسی باشد ، در این حالت او از یک درد دردناک کسل کننده شکایت می کند ، که گاهی اوقات آنقدر قوی می شود که خوابیدن یا انجام کارهای معمول ، غیرممکن است. خیلی ها شروع به داشتن شانه های بسیار بدی دارند.
اگر پلینوروپاتی دیابتی دیستال پیشرفت کند ، در نتیجه این منجر به آتروفی کامل عضلات خواهد شد و استخوان تغییر شکل پیدا می کند. پاهای صاف توسعه می یابد. این حتی می تواند منجر به نیاز به قطع عضو پا شود.
محیطی
اگر ما در مورد این نوع آسیب شناسی صحبت می کنیم ، در این حالت مشکلات بسیار جدی عملکرد حسگر حرکتی اندام تحتانی وجود دارد. در برخی شرایط ، احساسات ناخوشایند در افراد دیابتی در دست ها ظاهر می شود.
به عنوان یک قاعده ، تنوع محیطی این آسیب شناسی اغلب بر خلاف پیش زمینه توسعه می یابد که پزشکان تصمیم می گیرند از داروهای ضد ویروسی قوی استفاده کنند. شناخته شده است که آنها عوارض جانبی زیادی دارند. بنابراین ، هنگامی که چنین علائمی ظاهر می شود ، لازم است که بلافاصله دوره درمان را با استفاده از یک داروی قوی ترک کنید ، یک دوره متفاوت از درمان را انتخاب کنید.
دیس متابولیک
این نوع آسیب شناسی با بیماری های اضافی همراه با دیابت مشخص می شود. بیماران شروع به شکایت از مشکلات معده ، روده ، کلیه و کبد می کنند. بسیاری از پلکسوسهای عصبی نیز تحت تأثیر قرار می گیرند که در قسمتهای تحتانی و تحتانی قرار دارند. نورون های سیاتیک یا فمورال آسیب می بینند. در این حالت ، فرد دارای درد شدید در ناحیه آسیب دیده است ، ممکن است زخم های استوایی ایجاد شود.
در برابر پیشینه این شکل از آسیب شناسی ، حرکت برای یک شخص بسیار دشوار می شود. تاندون و همچنین لرزه زانو از بین می رود. پزشکان غالباً با موقعیت هایی روبرو می شوند که بیماران آسیب به اعصاب اولنار ، چشمی یا سه قلو دارند.
با این حال ، شایان ذکر است که این شکل از بیماری نیز بدون درد می تواند رخ دهد.
دلایل توسعه آسیب شناسی
اگر در مورد علائم اصلی که در بروز پلی نوروپاتی دیابتی اندام تحتانی تأثیر می گذارد صحبت کنیم ، مطمئناً در این حالت ، ما در درجه اول در مورد قند خون خیلی زیاد و موقعیت هایی صحبت می کنیم که فرد دچار کمبود انسولین طولانی مدت شود.
همچنین ، این آسیب شناسی می تواند بر خلاف پیش زمینه شکل بگیرد:
- اختلالات غدد درون ریز
- بیماری شدید کلیه و کبد.
- افسردگی
- ایمنی ضعیف.
- عفونتهای مختلف.
- مشکلات الکل.
- مسمومیت
همچنین اگر فرد مبتلا به آترواسکلروز ، نفروپاتی ، رتینوپاتی ، فشار خون شریانی ، کمبود ویتامین و چاقی باشد ، ممکن است این آسیب شناسی ایجاد کند. بهترین اثر سیگار کشیدن نیست. همچنین لازم است مراقب افراد مسن باشید ، زیرا در این حالت احتمال ابتلا به آسیب شناسی بسیار بیشتر است.
درمان دارویی
برای ترمیم سریع عملکرد فیبرهای عصبی و کمک به ترمیم مجدد آنها ، پزشکان اغلب وجوهی را به صورت مجتمع های ویتامین تجویز می کنند. به عنوان یک قاعده ، گروه B به آنها رجوع می کند همچنین یک متخصص می تواند اسید آلفا لیپوئیک را تجویز کند.
شایان ذکر است که با درمان بیماری زا نباید نتیجه سریع انتظار داشت. دوره درمان اغلب بسیار طولانی است ، بنابراین باید صبور باشید.
با این حال ، بعضی اوقات بیماران از این دردهای شدید عذاب می گیرند که نمی توانند بخوابند و درگیر فعالیتهای آشنا شوند. بسیاری شروع به افزایش اضطراب و افسردگی می کنند. برای نجات بیمار از احساسات ناخوشایند ، پزشک ممکن است داروهای ضد افسردگی ، داروهای ضد تشنج و همچنین مسکن ها را تجویز کند.
بسیاری تصمیم می گیرند که ایبوپروفن را به تنهایی مصرف کنند. با این حال ، باید در نظر داشت که می توانید از این داروی ضد التهاب غیر استروئیدی فقط در دوره های بسیار کوتاه استفاده کنید. در غیر این صورت ، خطر آسیب به مخاط معده وجود دارد.
درمان های اضافی
پزشک ممکن است توصیه کند که یک دوره فیزیوتراپی ، ماساژ یا تمرینات فیزیوتراپی را نیز انجام دهید. چنین اتفاقاتی برای خلاص شدن از سندرم درد کمک می کند. تغذیه بافت های عصبی بهبود می یابد. به لطف این ، می توان از آتروفی جلوگیری کرد.
ماساژ مجاز به انجام است ، هم استاندارد و هم طب سوزنی. با انتخاب گزینه دوم ، باید با یک متخصص تماس بگیرید. در خانه طب سوزنی انجام ندهید.

نتیجه مثبت با رژیم داده می شود. در رژیم غذایی بیمار باید تا حد امکان مواد غذایی ، سرشار از عناصر مفید و ویتامین ها باشد. کارشناسان توصیه می کنند عدس ، آجیل ، دانه ، لوبیا ، گوجه فرنگی ، جعفری ، نخود فرنگی ، سبوس ، غذاهای دریایی را میل کنید.

 ویتامین های گروه B بهبود وضعیت اعصاب ، کمک به ترمیم غشاهای محافظ آنها ، کاهش درد. معروف ترین داروی این گروه Milgamma است که شامل مجموعه ای از ویتامین های B1 ، B6 و B12 است.
ویتامین های گروه B بهبود وضعیت اعصاب ، کمک به ترمیم غشاهای محافظ آنها ، کاهش درد. معروف ترین داروی این گروه Milgamma است که شامل مجموعه ای از ویتامین های B1 ، B6 و B12 است.