دیابت و اختلال در عملکرد کلیه: نحوه ارتباط آن ، علل بروز مشکل ، علائم ، تشخیص ، درمان
نفروپاتی یک آسیب کلیوی خاص در دیابت است که به عنوان عارضه دیررس این بیماری طبقه بندی می شود و در پس زمینه آنژیوپاتی سیستمیک ایجاد می شود.
خطر اصلی نفروپاتی دیابتی ، نارسایی کلیوی است که می تواند منجر به مرگ شود.
ارائه به موقع اقدامات پیشگیرانه و درمانی می تواند شدت صدمه به عروق کلیه را کاهش دهد و از این طریق کیفیت زندگی بیمار را گسترش داده و بهبود بخشد.
ویژگی های توسعه آسیب شناسی
با اصطلاح نفروپاتی دیابتی ، پزشکان به معنای انواع ضایعات عروق که کلیه ها را تغذیه می کنند (میکروآنژیوپاتی) ، که در اثر اختلالات متابولیکی در بافتهای عضو ایجاد شده اند. آسیب شناسی همچنین به عنوان گلومرولواسکلروز معروف است. در بیماران مبتلا به دیابت ، در 75٪ موارد گلومرولواسکلروز مشاهده می شود.
بیماری کلیه تحت تأثیر چنین عواملی ایجاد می شود:
- عدم کنترل گلیسمی ،
- افزایش دوره ای فشار خون ،
- انحراف در پروفایل لیپیدها ،
- دوره طولانی دیابت ،
- مستعد ژنتیکی.
چندین تئوری برای پیشرفت بیماری کلیه وجود دارد - متابولیک و همودینامیک بروز این بیماری را به دلیل قند خون ، سطح بالای گلوکز در سرم خون نشان می دهد. نظریه ژنتیک می گوید بیماری کلیوی در نتیجه مستعد ژنتیکی بیمار رخ می دهد.
عملکرد اصلی کلیه ها تصفیه خون است که بدن از طریق حلقه های مویرگی ، به اصطلاح گلومرولی یا گلومرولی انجام می دهد. سرعت فرآیند با سطح و فشار سطح فیلتراسیون تعیین می شود.
علاوه بر این ، میزان فیلتراسیون گلومرولی عاملی در طبقه بندی نفروپاتی دیابتی محسوب می شود و به عنوان یک ویژگی اضافی در تشخیص درجه نارسایی کلیوی در نظر گرفته می شود. دیابت قندی یکی از مکانیسم هایی است که باعث کاهش سرعت تصفیه می شود.
در صورت ایجاد اختلال در سوخت و ساز بدن ، تعداد زیادی از محصولات پروتئین ، لیپید و کربوهیدرات متابولیسم تشکیل شده و در خون انسان تجمع می یابند. ورود کلیه ها با خون ، گلیکوپروتئین ها ، پروتئین ها و لیپیدها در بافت ها رسوب می شود و باعث آسیب به گلومرول های کلیوی و عملکرد مختل می شود.
آناتومی پاتولوژیک گلومرولواسکلروز
اشکال مورفولوژیکی زیر از گلومرولواسکلروز تشخیص داده می شوند:
- فرم گره ای در تشکیل گره های اسکلروتیک به شکل بیضی در گلومرول کلیوی بیان شده و بیشتر در دیابت نوع اول مشاهده می شود. ندولها می توانند اکثر گلومرولهای کلیوی را اشغال کنند و باعث ظهور آنوریسم ها و ضخیم شدن پاتولوژیک در بافت های غشای زیرزمین اطراف می شوند.
- شکل انتشار این بیماری با ضخیم شدن یکنواخت بافت های گلومرول ها و غشاها بدون تشکیل گره ها بیان می شود ،
- فرم اگزوداتیو با تشکیل سازندهای گرد روی سطح مویرگهای گلومرولی همراه است.
در برخی موارد ، توسعه همزمان اشکال ندولر و منتشر پاتولوژی کلیه امکان پذیر است.
در طول توسعه دیابت قندی ، آسیب های کلیوی پیشرفت می کند ، تغییرات دژنراتیو در اپیتلیوم اتفاق می افتد ، غشاهای زیرزمین paraproteins جمع می شوند و مانند هیالین می شوند و بافت ها با همبند و چربی جایگزین می شوند.
در نتیجه نفروپاتی دیابتی ، گلومرول ها می میرند ، کلیه ها عملکرد خود را از دست می دهند ، فیبروز پیرگلومرولی ایجاد می شود و سپس نارسایی کلیوی ایجاد می شود.
علائم بیماری
در دیابت قندی ، تمام تغییرات پاتولوژیک در کلیه ها براساس پس زمینه تصفیه خون با قند زیاد - که عامل اصلی آسیب رساندن است - ایجاد می شود. گلوکز بیش از حد اثر سمی مستقیم بر روی بافتهای اندام دارد و باعث کاهش قابلیت تصفیه آنها می شود.
به دلیل افزایش نفوذپذیری غشاها ، پروتئین (آلبومین) که با عملکرد طبیعی در خون باقی می ماند ، وارد ادرار می شود. وجود مقدار زیاد آلبومین در ادرار یکی از معیارهای اصلی تشخیصی نفروپاتی دیابتی است.
علائم بارز بیماری کلیه عبارتند از:
- پروتئینوری - تشخیص پروتئین در تجزیه و تحلیل ادرار ،
- رتینوپاتی - آسیب به شبکیه چشم ،
- فشار خون بالا - فشار خون بالا.
ترکیبی از علائم ذکر شده پاتولوژی کلیه در دیابت شدت آنها را افزایش می دهد ، بنابراین به عنوان یک معیار برای تشخیص بیماری عمل می کند.
در مرحله اولیه توسعه بیماری ، آسیب کلیه بدون علامت است. برای جلوگیری از عوارض احتمالی ، پزشکان معاینه سالانه را برای همه بیماران مبتلا به دیابت توصیه می کنند. اجباری آزمایش خون و ادرار برای کراتینین ، محاسبه میزان فیلتراسیون گلومرولی و آزمایش ادرار برای آلبومین است.
بیمارانی که به دلیل تمایل ژنتیکی در معرض خطر هستند ، باید به ترکیب علائم مشخصه دیابت و گلومرولوسکلروز توجه کنند:
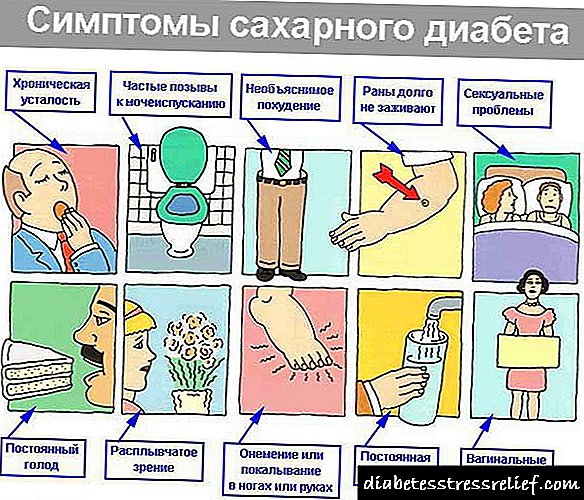
- افزایش مقدار ادرار (پلی اوریا) ،
- بی حالی ، ضعف ، تنگی نفس ،
- خارش ، عفونت های پوستی ،
- فشار خون بالا
- ظاهر طعم فلز در دهان ،
- عطش را بیشتر کرد
- گرفتگی مکرر پا
- تورم
- کاهش وزن بدون دلیل مشخص
- بهبود زخم آهسته
- اسهال ، حالت تهوع یا استفراغ ،
- عفونت ادراری
- از دست دادن آگاهی
معاینه پزشکی به موقع ، تنها راهی است که از ابتدای آسیب کلیوی دیابتی به دست نیاورد و از ایجاد تغییرات برگشت ناپذیر در بدن جلوگیری می کند.
مراحل و تظاهرات بالینی
با دیابت ، آسیب کلیه در مراحل رشد می کند:
- مرحله اول بدون علائم مشهود بیماری می گذرد. آسیب اولیه کلیه ممکن است با افزایش میزان فیلتراسیون گلومرولی و شدت جریان خون کلیوی نشان داده شود ،
- تظاهرات بالینی مجزا گلومرولواسکلروز در مرحله انتقالی مشاهده می شود. ساختار گلومرول کلیوی به تدریج تغییر می کند ، دیواره های مویرگ ها ضخیم می شوند. میکروآلبوم هنوز در حد طبیعی است. شدت جریان خون و میزان فیلتراسیون خون در سطح بالایی قرار دارند ،
- مرحله قبل از نفروز آسیب کلیوی به دلیل دیابت با افزایش سطح آلبومین مشخص می شود. افزایش دوره ای فشار خون وجود دارد ،
- در مرحله نفروتیک ، تمام علائم مشخصه پاتولوژی کلیه بطور پایدار مشاهده می شود - پروتئینوری ، کاهش جریان خون کلیوی و میزان تصفیه خون ، افزایش مداوم فشار خون. سطح کراتینین خون کمی افزایش یافته است. آزمایش خون افزایش شاخص ها را نشان می دهد - ESR ، کلسترول ، و غیره شاید ظاهر خون در آزمایشات ادرار ،
- مرحله آخر در توسعه پاتولوژی دیابتی کلیه ها مرحله نفروکلکلروتیک (اورمیک) است. این بیماری با کاهش شدید عملکرد کلیه ها ، افزایش مقدار اوره و کراتینین در آزمایش خون در برابر زمینه کاهش شاخص های پروتئین مشخص می شود. در ادرار خون و پروتئین وجود دارد ، کم خونی شدید ایجاد می شود. درجه افزایش فشار خون به مقادیر حد می رسد. ممکن است سطح گلوکز خون کاهش یابد.
آخرین مرحله از ایجاد عوارض در دیابت قندی غیر قابل برگشت تلقی می شود و منجر به نارسایی مزمن کلیه می شود ، که در آن بدن با پاکسازی خون از طریق دیالیز یا استفاده از پیوند کلیه حفظ می شود.

ویژگی های تشخیصی
پیشرفت اختلال عملکرد کلیوی در دیابت قندی به تدریج تجلی می یابد و همیشه نتایج آزمایش به طور قابل توجهی با مقادیر طبیعی تفاوت نمی کند. این امر به این دلیل است که افزایش آلبومین در ادرار بلافاصله رخ نمی دهد ، اما با رشد پاتولوژی کلیه ایجاد می شود.
سایر تظاهرات بالینی عوارض کلیوی دیابت ، افزایش فشار خون و بروز ورم ، پاسخ بدن به کاهش میزان فیلتراسیون گلومرولی تلقی می شود.
بنابراین ، شناسایی پروتئینوری و تعیین شاخص های میزان فیلتراسیون گلومرولی کلیه آموزنده ترین روشهای تشخیصی است.
تعیین موثر کلیه کلیه ها و ارگان های دیگر در دیابت نیز می تواند با استفاده از آزمایشگاه های آزمایشگاهی انجام شود:
- تجزیه و تحلیل برای فروکتوزامین به شما امکان می دهد عوارض کلیوی را تشخیص دهید یا احتمال بروز نارسایی کلیوی را تعیین کنید ،
- آزمایش خون عمومی امکان قضاوت در مورد حضور در بدن از فرآیندهای التهابی ، عفونت یا ایجاد کم خونی همراه با آسیب شناسی کلیه در دیابت را ممکن می کند ،
- تجزیه و تحلیل بیوشیمیایی پلاسما میزان کراتینین ، پروتئین کل ، کلسترول و اوره را نشان می دهد - شاخص هایی که به تشخیص عوارض کلیوی در دیابت کمک می کند ،
- تعیین کمبود منیزیم به یافتن علل فشار خون بالا در بیمار از جمله اختلالات کلیوی کمک می کند ،
- ادرار یک روش مؤثر برای تشخیص وجود عفونت در مجاری ادراری و همچنین پروتئین ، قند و استون است ،
- تجزیه و تحلیل میکروآلبومین برای تشخیص عوارض کلیوی در دیابت در مرحله اولیه رشد آنها ضروری است.
برای موثرترین تشخیص اختلال عملکرد کلیه ها و سایر ارگان ها از روش های معاینه سخت افزاری و ابزار استفاده می شود. مراجعه به چشم پزشک به شناسایی یک علامت مشخصه از عوارض کلیوی - رتینوپاتی کمک می کند.
سونوگرافی کلیه ها روشی است که تغییرات ساختاری در بافت های اندام را تعیین می کند. برای تشخیص پیشرفت روند پاتولوژیک ، توصیه می شود به طور سیستماتیک سونوگرافی کلیه ها انجام شود.
در بیشتر موارد ، عوارض پاتولوژیک آنقدر نتیجه عفونت ها نیستند که یک نگرش بیهوده به سلامتی است. مراجعه منظم به پزشک ، اجرای کلیه توصیه های وی و یک شیوه زندگی سالم باعث بهبود سلامتی و جلوگیری از عواقب وحشتناک نفروپاتی دیابتی می شود.
دیابت چگونه بر کلیه ها تأثیر می گذارد؟
کلیه های دیابت به عنوان ارگان های هدف طبقه بندی می شوند. دیابت قندی بر اندام ها و سیستم های مختلفی تأثیر می گذارد و تأثیر آن بر سلول های اپیتلیوم کلیوی نیز مستثنی نیست.
حتی در پس زمینه درمان دارویی مداوم ، بیماری های شدید ایجاد می شود. از شایع ترین آسیب شناسی ها عبارتند از:
- نفروپاتی دیابتی. افزایش سطح گلوکز منجر به آسیب به عناصر ساختاری مسئول فرآیندهای تصفیه و همچنین عنصر عروقی می شود. در نتیجه ، یک روند مداوم در حال پیشرفت منجر به نارسایی کلیه در صورت وجود دیابت می شود ، که منجر به فوت بیمار می شود.
بنابراین ، با دیابت ، عوارض کلیه ها در قالب تغییرات نفروپاتی بسیار خطرناک است. رژیم غذایی ویژه احتمال نارسایی کلیه در دیابت را کاهش می دهد ، زیرا کاهش مقدار گلوکز مانع از پیشرفت فرآیندهای مخرب می شود ،
تغییرات مخرب در اندام در برابر پس زمینه تشکیل سنگ منجر به اختلالات گردش خون و همچنین فرآیندهای استوایی با عملکرد جذب اختلال می شود. به دلیل کاهش حساسیت بدن به آلدوسترون با قند خون ، تجمع نمک اتفاق می افتد.
علل بیماری کلیه در دیابت
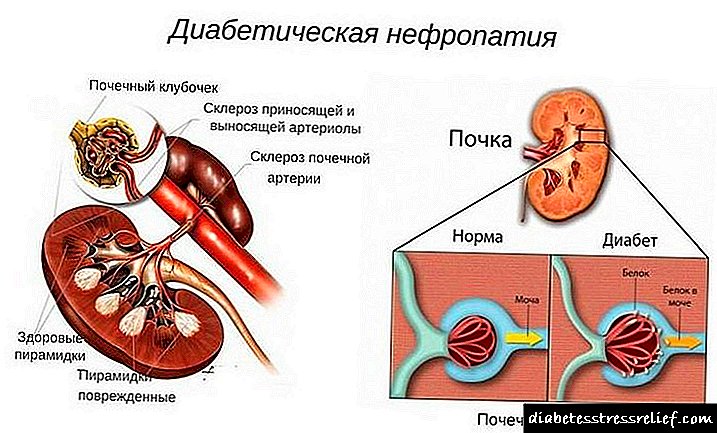
آسیب به کلیه ها با دیابت تشکیل شده یکی از شایع ترین عوارض بیماری است. این امر به دلیل تصفیه خون با محتوای گلوکز بالا و آسیب رساندن به ساختار اندام آن است.
از جمله عوامل خطر ایجاد نفروپاتی می توان به پرکاری قند خون ناپذیر ، اختلال در متابولیسم چربی ، فشار خون شریانی ، عادت بد و اضافه وزن اشاره کرد.
به تدریج عناصر فیلتر آسیب دیده به زخم تبدیل می شوند. در نتیجه کلیه های دیابتی به دلیل کاهش حجم بافتی که وظیفه پاکسازی خون را بر عهده دارد نمی توانند عملکرد خود را انجام دهند.
با پیشرفت این روند ، مسمومیت ایجاد می شود که می تواند باعث نارسایی کلیه شود. در این مرحله ، بیمار به درمان به موقع از جمله استفاده از دارو و همچنین دیالیز نیاز دارد.
در صورت عدم درمان به موقع ، عملکرد فیلتراسیون به دلیل آسیب به سد بافت نقض می شود ، که با خوردن پروتئین در ادرار آشکار می شود ، که به طور معمول نباید در مایع بیولوژیکی باشد.
کاهش کار یک ارگان می تواند منجر به توسعه شرایط ترمینال شود. خطرناکترین دوره آسیب شناسی ناشی از دیابت با اضافه شدن فشار خون شریانی همراه است. در این حالت ، کلیه دیابتی عدم تعادل در لحن ورود و حمل شریانی را تجربه می کند.
افزایش فشار و از بین رفتن دیواره عروق در پس زمینه وضعیت قند خون منجر به اختلالات متابولیک با تعدادی از تغییرات پاتولوژیک در فرایندهای بیوشیمیایی می شود.
پروتئین گلیکوزیله موجود در غشای کلیوی باعث افزایش فعالیت آنزیم هایی می شود که باعث افزایش نفوذپذیری دیواره عروق و تشکیل رادیکال های آزاد می شوند. این مکانیسم توسعه نفروپاتی دیابتی را تسریع می کند.
علائم توسعه آسیب شناسی

5 مرحله بالینی نفروپاتی وجود دارد:
- البته بدون علامت. علائم وجود ندارد ، آسیب شناسی با استفاده از روش های تشخیصی اضافی تشخیص داده می شود.
- مرحله تغییرات اولیه در ساختار کلیه ها. فیلتراسیون گلومرولی به تدریج رو به زوال می رود.
- دوره پرنفروتیک. افزایش غلظت میکروآلبومین منجر به ایجاد پروتئینوری مهم از نظر بالینی نمی شود. برخی از بیماران ممکن است علائم فشار خون بالا ایجاد کنند.
- دوره نفروتیک. افزایش فشار خون به طور مداوم مشاهده می شود. پروتئین در ادرار تشخیص داده می شود ؛ تجزیه و تحلیل خون افزایش میزان رسوب گلبول های قرمز و کلسترول را نشان می دهد. عملکرد فیلتر کاهش می یابد ، بیماران ورم دارند.
- جریان اورمیک. کاهش عملکرد فیلتر باعث می شود که کراتینین و اوره با غلظت بالایی در خون موجود باشد. کاهش پروتئین منجر به ایجاد ورم و افزایش بحرانی فشار خون می شود.
نفروپاتی دیابتی ممکن است برای مدت طولانی آشکار نباشد و بر کیفیت زندگی بیمار تأثیر نگذارد. در این حالت ، علائم وی کاملاً وجود ندارد.
در مراحل اول و دوم ، تغییرات جزئی در بهزیستی ذکر شده است. در پس زمینه دیابت ، کلیه ها آسیب می بینند ، ناراحتی در ناحیه کمر ظاهر می شود. در بیماران ، توسعه سندرم ادماتوز وجود ندارد. در عین حال پروتئین در ادرار وجود ندارد.
در مرحله سوم ، تظاهرات آشکاری نفروپاتی مشاهده نمی شود. در هنگام تماس با متخصص ، ممکن است بیماران از افزایش تدریجی فشار خون شکایت کنند. مصرف داروها به کاهش موقتی منجر می شود. پروتئین در ادرار تشخیص داده می شود.
در مرحله چهارم فرآیند پاتولوژیک ، فشار خون شریانی پایدار می شود و با تاکی کاردی همراه است. در طول روز با افزایش موضعی در صورت و اندام افزایش ورم وجود دارد.
افزایش خستگی و سردرد منجر به نقض سلامت کلی با افزایش خستگی و کاهش عملکرد می شود. درد نیز تا حفره شکم و سینه گسترش می یابد.
مرحله پنجم نفروپاتی با ورم مداوم صورت و تجمع مایعات در حفره شکم ، از بین رفتن اشتها ، اسهال ، استفراغ و حالت تهوع مشخص می شود.
حجم ادرار روزانه به تدریج کاهش می یابد. ضعف و خستگی فعالیت بیمار را محدود می کند و انجام کارهای معمول را دشوار می کند.
تغییرات در دستگاه گلومرولی چند سال پس از بیمار مبتلا به دیابت آغاز می شود. بهزیستی می تواند به شدت در 10-15 سال بدتر شود.
شدت علائم به این بستگی دارد که دیابت در حال توسعه بر کلیه ها تأثیر می گذارد.
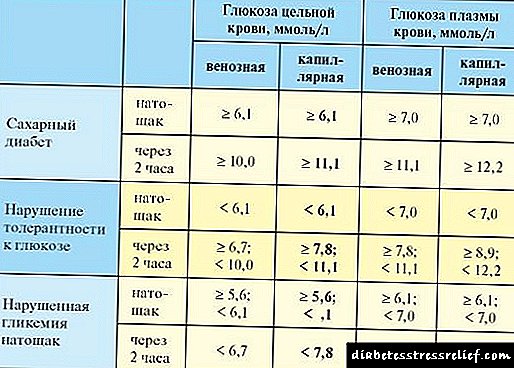
روشهای تشخیصی دیابت

پزشک پس از معاینه بیمار ، یک سری آزمایشات تشخیصی را تجویز می کند. اگر نارسایی کلیه در دیابت در مراحل اولیه تشخیص داده شود ، این پیش آگهی را تا حد زیادی بهبود می بخشد.
از روشهای اصلی تشخیصی استفاده شده:
- آزمایش کلینیکی خون عمومی ،
- آنالیز بالینی عمومی ادرار ،
- بیوشیمی خون با تعیین سطح آلبومین و کراتینین ،
- نمونه زیمیتسکی ،
- تست Reberg-Tareev ، که امکان اندازه گیری میزان فیلتراسیون گلومرولی را فراهم می آورد.
تجزیه و تحلیلها به ما اجازه می دهد تا درباره شدت بیماری و اثربخشی درمان قضاوت کنیم.
درمان کلیه برای دیابت

درمان کلیه برای دیابت نوع 1 یا نوع 2 با دارو انجام می شود. انتخاب داروها پس از ارزیابی علائم بالینی ، تعیین مرحله بیماری و همچنین نقض احتمالی ارگان ها انجام می شود.
گروه های دارویی زیر استفاده می شود:
- مهار کننده های ACE. داروهای فشار خون بالا برای تثبیت فشار خون طراحی شده اند ، که می تواند روند نفروپاتی را تشدید کند. تأثیر مثبت در عملکرد سیستم قلبی عروقی و جلوگیری از پیشرفت نفروپاتی با استفاده طولانی مدت و منظم از مهارکننده های ACE حاصل می شود.
- آماده سازی انسولین این داروها به علت آسیب شناسی عمل می کنند و قند خون را کاهش می دهند. این باعث از بین رفتن فیلتر کلیوی و رگ های خونی می شود. دوز مطابق سطح گلوکز موجود در سرم خون توسط پزشک انتخاب می شود ،
- عوامل قند خون دریافت داروهای قرص باعث کنترل قند خون می شود. مکانیسم عمل شبیه انسولین است. در طول درمان ، شما باید سطح گلوکز را اندازه گیری کنید ، در صورت لزوم ، مقدار آن کاهش می یابد یا افزایش می یابد.
دیالیز یا پیوند کلیه در غیاب اثر درمان دارویی مداوم و کاهش عملکرد فیلتراسیون مورد استفاده قرار می گیرد ، شاخصی که به 15 میلی لیتر در دقیقه / 73/1 مترمربع نرسد.
در این حالت ، درمان جایگزینی مشخص می شود که با هدف تثبیت بهزیستی بیمار انجام می شود.
علاوه بر این ، باید از آن برای قند خون استفاده شود که در معرض قرار گرفتن در معرض مواد مخدر و احتباس مایعات در بدن نباشد. در صورت مشاهده علائم قابل مشاهده سوء تغذیه پروتئین با انرژی ، پیوند ضروری است.
روش همودیالیز شامل فیلتر کردن خون با استفاده از دستگاه کلیه مصنوعی است. رفتار آن تا سه بار در طول هفته نشان داده می شود.
علاوه بر سم زدایی ، به کاهش فشار خون کمک می کند. دیالیز به دلیل افت احتمالی فشار و عفونت با احتیاط شدید انجام می شود.
درمان نفروپاتی در محیط بستری یا سرپایی انجام می شود. درمان سرپایی در مراحل اولیه بیماری و همچنین با نتایج آزمایش رضایت بخش انجام می شود.
در این حالت ، شما باید به طور مرتب در طول دوره مصرف داروها برای ارزیابی پویایی روند پاتولوژیک ، به یک متخصص مراجعه کنید. در موارد شدید ، اگر آسیب کلیوی با نقض برجسته عملکرد بدن همراه باشد ، درمان در بیمارستان انجام می شود.
رژیم غذایی برای نفروپاتی دیابتی

رژیم غذایی برای کلیه های مبتلا به دیابت اساس این روش درمانی است ، زیرا پیروی از رژیم و قرار گرفتن غذاهای سالم در رژیم غذایی به ثبات وضعیت بیمار کمک می کند و خطر عوارض را کاهش می دهد.
- امتناع از استفاده از شیرینی. شیرینی پزی ، محصولات حاوی درصد زیادی قند ، به دلیل افزایش سطح گلوکز خون ، به وخامت اوضاع بیمار منجر می شود.
- محدودیت نمک غذاهای حاوی مقادیر زیادی نمک می توانند منجر به احتباس مایعات در بافت ها ، افزایش استرس کلیه ،
- خوردن غذا در بخش های کوچک برای بیماران مهم است که حجم وعده های غذایی را کاهش دهند ، از آنجا که مقدار زیادی از غذا که یک بار خورده می شود ، نه تنها منجر به افزایش بار در دستگاه گوارش بلکه به افزایش سریع قند خون می شود. باید در نظر داشت که در دیابت تولید آنزیم های گوارشی مختل است. متوسط حجم خدمت 200-300 گرم است ،
- منوی متعادل محرومیت از محصولات چرب ، سرخ شده و همچنین دودی و آرد از رژیم غذایی برای دیابت می تواند منجر به کمبود انرژی و سلامتی نامناسب بیمار شود. بنابراین ، مهم است که تعادل منو را در مرحله تغییرات بالینی ، تا ایجاد پیامدهای برگشت ناپذیر ، حفظ کنید.
یک برنامه غذایی روزانه شامل خوردن کربوهیدرات ها ، پروتئین ها و چربی های کافی است. عناصر مختلف ردیابی باید وارد بدن شوند ، خصوصاً با نارسایی مزمن کلیه.
در این مرحله ، سد کلیه شروع به نشت مواد مفید می کند و آنها را با ادرار از بدن خارج می کند.

شاخص اصلی در هنگام انتخاب مواد غذایی ایمن برای بیماران مبتلا به دیابت ، اندازه گیری شاخص قند خون است. این میزان کربوهیدرات هایی که در بدن وارد و تجزیه می شوند را نشان می دهد و بر میزان گلوکز تأثیر می گذارد.
هدف اصلی رژیم غذایی نفروپاتی انتخاب مواد غذایی با شاخص قند خون پایین است. آنها طولانی تر جذب می شوند و منجر به افزایش سریع سطح گلوکز نمی شوند. اولویت باید به:
- میوه ها و انواع توت ها ، انواع مختلفی از انواع توت ، انگور فرنگی سبز ، سیب و مرکبات ،
- سبزیجات از جمله لوبیا سبز ، بادمجان ، پیاز ، عدس ، نخود فرنگی و کلم انواع مختلفی از آن است.
- جو مروارید و جو جو ، برنج وحشی ، گندم سیاه و بلغور ،
- فرآورده های لبنی بدون شکر و ترش اضافه شده است.
بیماران مبتلا به این آسیب شناسی باید از محصولاتی استفاده کنند که شاخص گلیسمی آنها از 50 واحد تجاوز نکند. استفاده از محصولاتی مانند میوه یا انواع توت ها که تحت عمل گرما قرار نگرفته اند باید در درجه اول صبح اتفاق بیفتد.
به دلیل از بین رفتن فیبر ارزشمند در طی پردازش مکانیکی ، اضافه کردن آب میوه های تازه فشرده یا سیب زمینی پوره شده به منوی روزانه توصیه نمی شود.
پیشگیری از بیماری کلیه در دیابت
از آنجا که آسیب کلیوی به ویژه در دیابت قندی شدید است ، وظیفه بیماران و متخصصانی که آنها را رعایت می کنند ، حفظ اندام است.
افراد دیابتی باید به طور مرتب فشار خون خود را کنترل کنند. از دیگر اقدامات پیشگیرانه ، موارد زیر وجود دارد:
- نظارت منظم گلوکز
- ارزیابی پارامترهای آزمایشگاهی ،
- مصرف اجباری داروهای تجویز شده توسط پزشک ،
- درمان آسیب شناسی همزمان.
این مهم است که بیماران به طور مرتب تحت معاینه کلیه قرار بگیرند ، زیرا تشخیص زودهنگام تغییرات به شما امکان می دهد تا درمان را تنظیم کنید و از بروز عوارض پیشگیری کنید.