کدام انسولین بهتر است: اصول انتخاب بهترین دارو
انسولین طولانی مدت به صورت محلول یا سوسپانسیون برای تجویز داخل وریدی و عضلانی آزاد می شود. در یک فرد سالم ، این هورمون به طور مداوم توسط لوزالمعده تولید می شود. یک ترکیب هورمونی طولانی مدت برای تقلید از یک روند مشابه در افراد مبتلا به دیابت ایجاد شده است.
پس از 60 دقیقه فعال می شود ، حداکثر تأثیر آن پس از 2-8 ساعت حاصل می شود. سطح گلوکز خون را در 20-20 ساعت تنظیم می کند.
نوع طولانی تعلیق برای تجویز SC. در بطری های 4-10 میلی لیتری یا کارتریج های 1.5-3.0 میلی لیتری برای قلم سرنگ به فروش می رسد.
کار در طی 1 تا 5 ساعت شروع می شود. حداکثر کارآیی پس از 4-12 ساعت آشکار می شود و حداقل 24 ساعت طول می کشد.
تعلیق معرفی s / c. بسته بندی شده در کارتریج های 3 میلی لیتری ، 5 عدد در یک بسته.
پس از 1-1.5 ساعت فعال می شود.در 11 تا 24 ساعت موثر ، حداکثر اثر در دوره 4-12 ساعت رخ می دهد.
انسولین طولانی برای تجویز SC. در کارتریج های 3 میلی لیتری ، در بطری های 5 میلی لیتری و کارتریج های 3 میلی لیتری برای قلم سرنگ موجود است.
انسولین طولانی مدت طی 1.5 ساعت فعال می شود. اوج فعالیت بین 3-10 ساعت اتفاق می افتد. میانگین دوره عمل یک روز است.
به معنای s / به برنامه است. این در کارتریج های قلم سرنگ 3 میلی لیتر و در بطری های 10 میلی لیتری محقق می شود.
شروع به عمل 60 دقیقه پس از تزریق می کند ، غلظت قند خون را حداقل برای یک روز تنظیم می کند.
کارتریج ها معمولی هستند و برای قلم سرنگ 3 میلی لیتری ، در ویال 10 میلی لیتری جهت تجویز SC.
اوج فعالیت بعد از 3-4 ساعت اتفاق می افتد. مدت زمان تأثیر یک عامل طولانی مدت 24 ساعت است.
انسولین طولانی مدت در قلم سرنگ 3 میلی لیتری تحقق می یابد.
علاوه بر این ، افرادی که به دیابت مبتلا هستند نباید به طور مستقل عامل طولانی مدت را جایگزین آنالوگ خود کند. یک ماده هورمونی از نوع گسترده باید از دیدگاه پزشکی معقول تجویز شود و درمان با آن فقط باید تحت نظارت دقیق پزشک انجام شود.
روش نسبتاً جدیدی برای درمان دیابت با انسولین ، پمپ انسولین است.
پمپ وسیله ای است (خود پمپ ، مخزنی با انسولین و یک کانول برای مصرف دارو) ، که انسولین به طور مداوم تأمین می شود. این گزینه مناسبی برای تزریق روزانه های متعدد است. در دنیا تعداد بیشتری از افراد به این روش استفاده از انسولین روی می آورند.
از آنجایی که دارو به طور مداوم تهیه می شود ، در پمپ ها فقط از انسولین های با عملکرد کوتاه یا فوق العاده کوتاه استفاده می شود.
 پمپ انسولین
پمپ انسولین
برخی از دستگاه ها به سنسورهای سطح گلوکز مجهز هستند ، آنها با توجه به انسولین باقیمانده موجود در خون و خوراکی های غذایی ، مقدار لازم انسولین را در نظر می گیرند. این دارو بر خلاف معرفی سرنگ بسیار دقیق و با دوز تجویز می شود.
مشاهده شده است که افرادی که از پمپ انسولین استفاده می کنند روند پایداری دیابت دارند ، عوارض کمتری دارند و کیفیت زندگی بهتری دارند. پمپ دقیق ترین ترشح فیزیولوژیکی انسولین را در یک فرد سالم نشان می دهد.
اما این روش اشکالاتی نیز دارد. یک فرد دیابتی کاملاً به فناوری وابسته می شود و اگر به دلایلی دستگاه از کار بیفتد (انسولین تمام شد ، باتری از بین رفته است) ، بیمار ممکن است کتواسیدوز را تجربه کند.
همچنین افرادی که از پمپ استفاده می کنند باید برخی از ناراحتی های مربوط به پوشیدن مداوم دستگاه را تحمل کنند ، به خصوص برای افرادی که سبک زندگی فعال دارند.
یک عامل مهم هزینه بالای این روش برای تزریق انسولین است.
پزشکی همچنان پابرجا نیست ، داروها بیشتر و بیشتر ظاهر می شوند و زندگی را برای افراد مبتلا به دیابت آسان تر می کنند. به عنوان مثال ، داروهای مبتنی بر انسولین استنشاقی مورد آزمایش قرار می گیرند.
قبل از هر فردی که به دیابت مبتلا شود ، دیر یا زود ممکن است این سؤال در انتخاب فرم بهینه مصرف انسولین پیش بیاید. داروسازی مدرن هم تزریق و هم نسخه قرص این هورمون را ارائه می دهد.
در برخی موارد ، نه تنها کیفیت درمانی ، بلکه میانگین طول عمر یک فرد دیابتی نیز می تواند به انتخاب صحیح آن بستگی داشته باشد.
همانطور که عمل پزشکی نشان می دهد ، انتقال دیابت به تزریق یک کار نسبتاً دشوار است. این را می توان با وجود تعداد زیادی افسانه و تصور غلط که پیرامون این بیماری وجود دارد ، توضیح داد.
قابل توجه است که این پدیده نه تنها در بین بیماران بلکه در بین پزشکان نیز مورد توجه قرار گرفت. همه نمی دانند که کدام انسولین واقعا بهتر است.
هر فردی که به طور مستقیم با بیماری قند آشنا است ، می داند که انسولین انواع مختلفی وجود دارد که هر کدام ویژگی های متمایز و خاص خود را روی بدن دارند.
برای تعیین اینکه کدام انسولین بهتر است ، ابتدا می توانید جنبه های اصلی مثبت هر نوع را برجسته کنید. در یک فرد سالم ، این هورمون توسط لوزالمعده ایجاد می شود و فرد بیمار نیاز به نظارت مداوم بر وضعیت این روند دارد و در صورت لزوم تزریق مصنوعی را تزریق می کند.
داروخانه ها یک بار دیگر می خواهند از افراد دیابتی پول بگیرند. یک داروی مدرن معقول اروپایی وجود دارد ، اما آنها در مورد آن ساکت هستند. این است
از آنجا که یک سطح انسولین مداوم در خون لازم است ، داروهای طولانی مدت برای انجام عملکرد پایه برای بیماران دیابتی تجویز می شود. این وجوه پس از ارزیابی رژیم غذایی 1-2 بار در روز و بعد از بارگیری روز بعد وارد بدن می شوند.
مزیت این دارو احتمال استفاده یکبار در روز است و از این طریق نیاز فیزیولوژیکی بدن به هورمون ها را تضمین می کند. اما مهم نیست که چقدر وسوسهانگیز این ایده به تزریق مداوم بستگی ندارد ، ترجیح دادن به داروی طولانی بدون توصیه پزشک معقولترین انتخاب نیست.
اولا ، دوز شما را به یک حالت خاص از رفتار در روز بعد متصل می کند ، و ثانیا ، چنین تزریق انفجار قند پس از خوردن غذا را در نظر نمی گیرد ، بنابراین نیاز به مصرف اضافی هورمون یک عمل سریعتر دارد. شروع انسولین طولانی مدت 4 ساعت پس از تجویز.
هورمون از نوع میانی و همچنین طولانی ، پایه ای است و دارای همه مزایا و مضرات یکسانی است. تفاوت در مدت زمان تأثیر نهفته است ، به این معنی که می توانید مدل رفتاری خود را نه برای یک روز پیش رو ، بلکه به مدت 12 ساعت برنامه ریزی کنید ، اما وابستگی به مصرف مواد غذایی و استفاده اجباری از انسولین درمانی اضافی ، در بیشتر موارد ، همچنان باقی است.
داروهای کوتاه مدت از نظر تنظیم سطح قند پس از مصرف کربوهیدرات نسبت به طولانی و متوسط یک انتخاب بهتری است ، اما قادر به تأمین نیاز اساسی بدن نیست.
این دارو نیم ساعت قبل از وعده غذایی مورد نظر تجویز می شود ، وقتی تقریباً مشخص شده است که چه مقدار مواد غذایی جذب می شود و کربوهیدرات های خورده بلافاصله پس از ورود به خون جبران می شوند.
با این وجود ارزش 3 ساعت بعد از تزریق را باید مقدار اوج مورد نظر قرار دهید ، به یک میان وعده اضافی و مدت زمان کلی 6 ساعت نیاز دارید. همانطور که قبلاً نیز گفته شد ، این هورمون نیم ساعت قبل از شروع غذا تجویز می شود ، به این معنی که فرد به سادگی مکلف است مقدار برنامه ریزی شده کربوهیدرات ها را مصرف کند.
در غیر این صورت ، خطر ابتلا به هیپوگلیسمی وجود دارد و این مناسب ترین سناریو نیست.یعنی ممکن است این نوع دارو برای افرادی که مجبورند در طول روز کاری دائماً در سطح شهر حرکت کنند مناسب نیست و برای کودکانی که به آسانی مجبور نیستند در صورت امتحان کردن 1 قاشق و ناهار ، کل بشقاب را بخورند.
در این حالت بهترین انتخاب نوآوری فارماکولوژی است - هورمون ultrashort که روی اصل کوتاه کار می کند و فاقد برخی از کاستی های آن است. به عنوان مثال ، جذب سریع در بدن به شما امکان می دهد که آن را نه تنها قبل ، بلکه در طول یا بلافاصله بعد از غذا میل کنید ، از این طریق مقدار دقیق مورد نیاز بدن را محاسبه کنید.
علاوه بر این ، مدت اعتبار 3 ساعت دلالت بر عدم نیاز به صبحانه دوم / شام و میان وعده بعد از ظهر برای جبران قند افتاده دارد. اما ، مانند یک مقاله کوتاه ، کاملاً نمی تواند نیازهای اساسی انسولین را برآورده کند.
همانطور که می بینید ، پاسخ نامشخصی به این سؤال که بهترین انسولین است غیرممکن است. با این وجود ، پس از مشورت با پزشک ، می توانید مناسب ترین گزینه برای بدن خود برای ترکیب داروهای پایه و کوتاه تر ، انتخاب کنید و ساخت انسولین درمانی نه تنها مؤثر ، بلکه راحت باشد.
31 سال دیابت داشتم. او اکنون سالم است. اما ، این کپسولها برای افراد عادی غیرقابل دسترسی هستند ، آنها مایل به فروش داروخانه نیستند ، برای آنها سودآور نیست.
برای هر فرد دیابتی وابسته به انسولین ، استفاده از یک دوز مناسب انتخاب شده از یک داروی انسولین بسیار مهم است.
- مدت زمان متوسط ، کار تا 17 ساعت این داروها شامل Biosulin ، Insuman ، Gensulin ، Protafan ، Humulin است.
- مدت زمان فوق العاده طولانی ، اثر آنها تا 30 ساعت است. اینها عبارتند از: لومیر ، ترسیبا ، لانتوس.
- لازم است تعداد مولکولهای قند موجود در خون را چند بار در روز بررسی کنید. شاخص های زیر طبیعی است: در معده خالی - 5-6 میلی مول در لیتر و بعد از چند ساعت بعد از خوردن غذا - 8 میلی مول در لیتر. حداکثر انحراف از آخرین شاخص ، بیش از 3 میلی مول در لیتر است.
- این هورمون باید با در نظر گرفتن زمان روز ، میزان ترکیبات کربوهیدرات مصرفی ، میزان تحرک بیمار قبل و بعد از غذا انتخاب شود.
- علاوه بر این ، باید به وزن بیمار ، وجود سایر بیماریهای حاد یا مزمن ، زمان و شکل استفاده از سایر داروها نیز توجه شود. از اهمیت ویژه ای ، این شاخص ها در زمان تعیین یک دوره مداوم تزریق یک داروی آماده سازی انسولین از عمل طولانی است. دلیل این امر عدم وابستگی به تزریقات به زمان غذا خوردن است ، زیرا هنگام استفاده از آن ، منبع مداوم این هورمون در سرم خون بیمار ایجاد می شود.
- نکته بسیار مهم هنگام انتخاب دوز مناسب دارو ، حفظ یک دفتر خاطرات ویژه است. در چنین دفتر خاطرات ، نشانگرهای محتوای مولکولهای گلوکز در خون بیمار ، مقدار تقریبی کربوهیدراتهای مصرف شده در وعده های غذایی ، و دوز تجویز یک داروی انسولین کوتاه وارد می شود. تجزیه و تحلیل معمولاً روی شکم خالی انجام می شود. اغلب مقدار ماده تزریق شده و واحد مصرفی کربوهیدرات ها نسبت 2 به 1 است. اگر تعداد مولکول های گلوکز موجود در خون از حد مجاز تجاوز کند ، تجویز اضافی از یک آماده سازی کوتاه کوتاه لازم است.
- روند انتخاب دوز انسولین را با تزریق شبانه شروع کنید. با وارد کردن هورمون به مقدار 10 واحد ، بلافاصله قبل از رفتن به رختخواب ، مشروط بر اینکه این دوز مناسب باشد ، قند خون در صبح بیش از 7 میلی مول در لیتر نخواهد بود. هنگامی که پس از تزریق دوز اول ، بیمار دچار تعریق بیش از حد ، اشتها را افزایش می دهد ، لازم است که دوز شب را توسط چند واحد کاهش دهید. مقدار تعادل بین دوزهای انسولین تجویز شده در روز و شب باید 2: 1 باشد.
اطلاعات عمومی
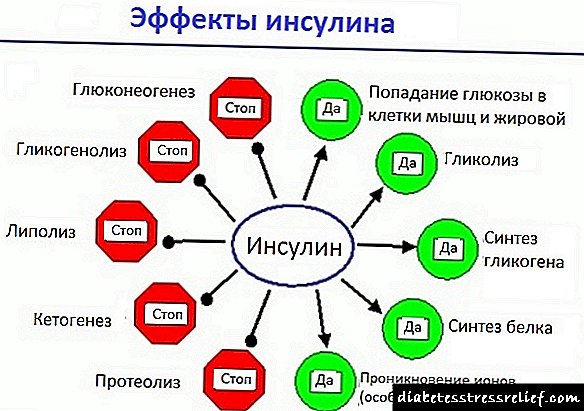
انسولین نقش مهمی در بدن دارد. به لطف اوست که سلول ها و بافت های اندام های داخلی انرژی دریافت می کنند ، به لطف آنها می توانند به طور عادی کار کنند و کار خود را انجام دهند.لوزالمعده در تولید انسولین نقش دارد.
و با ایجاد هر بیماری که منجر به آسیب به سلول های آن شود ، به دلیل کاهش سنتز این هورمون می شود. در نتیجه این ، قندهایی که مستقیماً با غذا وارد بدن می شوند ، دچار انشعاب نمی شوند و به شکل ریزگردها در خون مستقر می شوند. و بنابراین دیابت قندی شروع می شود.
اما این دو نوع است - نوع اول و دوم. و اگر با دیابت 1 نقص جزئی یا کامل لوزالمعده وجود داشته باشد ، پس با دیابت نوع 2 ، اختلالات کمی متفاوت در بدن رخ می دهد. لوزالمعده به تولید انسولین ادامه می دهد ، اما سلول های بدن حساسیت خود را نسبت به آن از دست می دهند ، به همین دلیل آنها از جذب کامل انرژی متوقف می شوند. در برابر این پیش زمینه ، قند تا انتها تجزیه نمی شود و همچنین در خون حل می شود.
اما در برخی شرایط ، حتی با دیابت قند متعلق به نوع دوم ، پیروی از رژیم غذایی نتیجه مثبتی نمی دهد ، زیرا با گذشت زمان لوزالمعده "از بین می رود" و همچنین تولید هورمون را به مقدار مناسب متوقف می کند. در این حالت از آماده سازی انسولین نیز استفاده می شود.
آنها به دو شکل در قرص ها و محلول های تزریق داخل بدن (تزریق) در دسترس هستند. و صحبت از بهتر بودن ، انسولین یا قرص ها ، لازم به ذکر است که تزریق ها بیشترین میزان قرار گرفتن در معرض بدن را دارند ، زیرا اجزای فعال آنها به سرعت در گردش سیستمیک جذب می شوند و شروع به فعالیت می کنند.
استفاده از داروهای انسولین باید فقط پس از مشورت با متخصص صورت گیرد
اما این بدان معنا نیست که انسولین موجود در قرص ها از راندمان پایینی برخوردار است. همچنین به کاهش قند خون کمک می کند و به بهبود وضعیت عمومی بیمار کمک می کند. اما به دلیل کندی عمل ، برای استفاده در موارد اضطراری ، به عنوان مثال ، با شروع کما قند خون مناسب نیست.
چرا به تزریق نیاز داریم؟
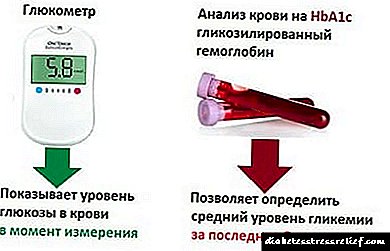
این فرایند نمی تواند بر میزان قند خون تأثیر بگذارد. این را می توان به لطف هموگلوبین گلیکوزی شده درک کرد که نشان دهنده میانگین قند در طی 3 ماه گذشته است.
تقریباً تمام دیابتی ها باید با دقت و مرتباً شاخص آن را تعیین کنند. اگر به طور قابل توجهی از حد هنجار (در مقابل زمینه درمان طولانی مدت با حداکثر دوز مصرف قرص) تجاوز کند ، پس این یک شرط واضح برای انتقال به تجویز زیر جلدی انسولین است.
حدود 40 درصد از بیماران دیابتی نوع 2 نیاز به تزریق انسولین دارند.
هموطنان ما که از بیماری قند رنج می برند یک سال پس از شروع بیماری به تزریق روی می آورند. این اتفاق با افزایش چشمگیر سطح قند و کاهش هموگلوبین گلیکوزی شده رخ می دهد. علاوه بر این ، بخش عمده ای از این بیماران عوارض قابل توجهی در روند بیماری دارند.

پزشکان این روند را با وجود عدم وجود تمامی فناوریهای پزشکی مدرن ، از عدم توانایی در رعایت استانداردهای بین المللی شناخته شده توضیح می دهند. یکی از دلایل اصلی این امر ترس از بیماران دیابتی از تزریق مادام العمر است.
اگر بیمار مبتلا به دیابت نمی داند کدام انسولین بهتر است ، از جابجایی به تزریق خودداری کرده یا ساخت آنها را متوقف می کند ، پس این مملو از مقادیر بسیار زیاد قند خون است. چنین شرایطی می تواند باعث ایجاد عوارض خطرناک برای سلامتی و زندگی دیابتی شود.
هورمون مناسب انتخاب شده کمک می کند تا بیمار زندگی کامل داشته باشد. با تشکر از دستگاه های قابل استفاده مجدد با کیفیت بالا و مدرن ، امکان به حداقل رساندن ناراحتی و درد ناشی از تزریق فراهم شد.
تزریق انسولین با استفاده از سرنگ انسولین یا سرنگ قلم انجام می شود. دومی ها برای استفاده و دوز دقیق تر دارو مناسب تر هستند ، بنابراین ترجیح داده می شوند. حتی می توانید بدون اینکه لباس خود را بگیرید ، با قلم سرنگ تزریق کنید ، که این راحت است ، به خصوص اگر فرد در محل کار یا در یک موسسه آموزشی باشد.
 قلم انسولین
قلم انسولین
انسولین به بافت چربی زیر جلدی نواحی مختلف تزریق می شود ، بیشتر اوقات سطح جلوی ران ، معده و شانه است. داروهای طولانی مدت ترجیح می دهند که در ناحیه ران یا گلوتئال خارجی لوزه نخورند ، کوتاه مدت در معده یا شانه وجود داشته باشد.
شرط لازم پیروی از قوانین آسپتیک است ، شما باید قبل از تزریق دست خود را بشویید و فقط از سرنگ های یکبار مصرف استفاده کنید. لازم به یادآوری است که الکل انسولین را از بین می برد ، بنابراین پس از درمان محل تزریق با یک داروی ضد عفونی کننده ، لازم است صبر کنید تا خشک شود به طور کامل ، و سپس با استفاده از دارو ادامه یابد. همچنین انحراف از محل تزریق قبلی حداقل 2 سانتیمتر مهم است.
طبقه بندی انسولین
انسولین کوتاه مدت راه حل ای از انسولین کریستالی روی است. ویژگی بارز آنها این است که آنها خیلی سریعتر از سایر انواع آماده سازی انسولین در بدن انسان عمل می کنند. اما در همان زمان ، زمان عمل آنها به همان سرعتی شروع می شود.
چنین داروهایی نیم ساعت قبل از خوردن دو روش به صورت زیر جلدی تزریق می شوند - داخل عضلانی یا عضلانی. حداکثر تأثیر مصرف آنها پس از 2-3 ساعت پس از تجویز حاصل می شود. به عنوان یک قاعده ، داروهای کوتاه مدت در ترکیب با سایر انواع انسولین استفاده می شود.
این داروها بسیار کندتر در بافت زیر جلدی حل می شوند و در گردش سیستمی جذب می شوند و به همین دلیل ماندگارترین اثر را نسبت به انسولین های کوتاه مدت دارند. بیشتر اوقات در پزشکی ، از انسولین NPH یا نوار انسولین استفاده می شود.

مکانیسم عملکرد آماده سازی انسولین
انسولین متوسط منشأ حیوانی و انسانی دارد. آنها داروهای مختلف دارویی دارند. تفاوت بین آنها در این است که انسولین با منشأ انسانی بالاترین میزان آبگریزی را دارد و با پروتامین و روی بهتر ارتباط برقرار می کند.
برای جلوگیری از عواقب منفی استفاده از انسولین با مدت متوسط ، باید کاملاً طبق این طرح استفاده شود - 1 یا 2 بار در روز. و همانطور که در بالا ذکر شد ، این داروها اغلب با انسولین های کوتاه مدت ترکیب می شوند.
این گروه دارویی داروی از میزان کمی جذب خون در خون برخوردار است ، بنابراین آنها برای مدت زمان بسیار طولانی عمل می کنند. این عوامل کاهش دهنده انسولین خون عادی سازی سطح گلوکز در طول روز را انجام می دهند.
از نظر منشا ، انسولین عبارت است از:
- گوشت خوک از لوزالمعده این حیوانات ، بسیار شبیه انسان استخراج می شود.
- از گاو. اغلب به این انسولین واکنش های آلرژیک وجود دارد ، زیرا از نظر هورمون انسانی تفاوت های قابل توجهی دارد.
- انسان با استفاده از باکتری سنتز می شود.
- مهندسی ژنتیک. این از گوشت خوک به دست می آید ، با استفاده از فن آوری های جدید ، به لطف این ، انسولین با انسان یکسان می شود.
براساس مدت زمان عمل:
- عمل اولتراورتورت (Humalog ، Novorapid ، و غیره) ،
- اقدام کوتاه (Actrapid ، Humulin Regular ، Insuman Rapid و دیگران) ،
- مدت زمان متوسط عمل (Protafan ، Insuman Bazal و غیره) ،
- بازیگری طولانی مدت (Lantus ، Levemir ، Tresiba و دیگران).
 انسولین انسانی
انسولین انسانیقبل از هر وعده غذایی از انسولین های کوتاه و ماوراء بنفش استفاده می شود تا از پرش قند خون و عادی شدن سطح آن جلوگیری شود.از انسولین های متوسط و طولانی مدت به عنوان اصطلاح درمانی استفاده می شود ، آنها 1-2 بار در روز تجویز می شوند و قند را در مدت زمان طولانی در حد طبیعی حفظ می کنند. .
اشتباهات تغذیه ای دیابتی
در صورت عدم مصرف انسولین هورمون خود ، همیشه انسولین درمانی توصیه می شود. دلیل دیگر ممکن است چنین شرایطی باشد:
- پنومونی
- آنفولانزای پیچیده
- سایر بیماریهای جدی جسمی ،
- عدم توانایی در استفاده از داروها در قرص ها (با یک واکنش آلرژیک غذایی ، مشکلات کبد و کلیه ها).
در صورتی که دیابتی بخواهد زندگی آزادتر را هدایت کند یا در صورت عدم توانایی پیروی از یک رژیم منطقی و کامل با کربوهیدرات پایین ، تغییر تزریق را می توان انجام داد.
تزریقات به هیچ وجه قادر به تأثیر منفی بر وضعیت سلامتی نیستند. هر عارضه ای که ممکن است در طول انتقال به تزریق رخ دهد فقط یک تصادف و تصادف محسوب می شود. با این حال ، لحظه ای از تجویز بیش از حد انسولین را از دست ندهید.
دلیل این وضعیت انسولین نیست بلکه وجود طولانی مدت با مقادیر غیرقابل قبول قند خون است. در مقابل ، مطابق آمار پزشکی بین المللی ، هنگام جابجایی به تزریق ، میانگین امید به زندگی و کیفیت آن افزایش می یابد.
با کاهش سطح هموگلوبین گلیکوزی شده به میزان 1 درصد ، احتمال بروز عوارض زیر کاهش می یابد:
- انفارکتوس میوکارد (14 درصد) ،
- قطع عضو یا مرگ (43 درصد) ،
- عوارض ریز عروقی (37 درصد).
ویژگی های استفاده از انسولین طولانی
چه نوع انسولینی برای مصرف و در چه دوزهایی استفاده شود ، فقط پزشک با در نظر گرفتن خصوصیات فردی بیمار ، میزان پیشرفت بیماری و وجود عوارض و سایر بیماری ها تصمیم می گیرد. برای تعیین دوز دقیق انسولین ، لازم است بعد از تجویز آنها ، مرتباً سطح قند خون را کنترل کنید.
مناسب ترین محل انسولین ، چربی زیر پوستی در شکم است.
صحبت از هورمونی که باید توسط لوزالمعده ایجاد شود ، مقدار آن باید در روز در حدود ED باشد. همین عیار برای دیابتی ها نیز لازم است. اگر او دارای عملکرد کامل لوزالمعده باشد ، مقدار مصرف انسولین می تواند به ED در روز برسد.
بهترین رژیم برای مصرف دارو ترکیبی از انسولین کوتاه و متوسط محسوب می شود. به طور طبیعی ، طرح استفاده از مواد مخدر نیز تا حد زیادی به این بستگی دارد. بیشتر اوقات در چنین شرایطی از طرح های زیر استفاده می شود:
- قبل از صرف صبحانه ، مصرف همزمان انسولین با عملکرد کوتاه و متوسط بر روی معده خالی و در عصرانه فقط یک داروی کوتاه مدت (قبل از شام) قرار داده می شود و بعد از چند ساعت - عمل متوسط
- داروهایی که با یک عمل کوتاه مشخص می شوند در طول روز (حداکثر 4 بار در روز) استفاده می شود ، و قبل از خواب تزریق دارویی با اثر طولانی و کوتاه انجام می شود ،
- در ساعت 5-6 بعد از ظهر انسولین از فعالیت متوسط یا طولانی استفاده می شود ، و قبل از صبحانه و هر وعده غذایی بعدی - کوتاه.
در صورتی که پزشک فقط یک دارو را برای بیمار تجویز کند ، باید آن را به شدت در فواصل منظم استفاده کرد. به عنوان مثال ، انسولین کوتاه مدت 3 بار در روز در طول روز (آخرین مورد قبل از خواب) ، متوسط - 2 بار در روز قرار داده می شود.
انسولین طولانی مدت بسته به نوع دیابت ، می تواند با یک ماده سریع عمل کند ، که به منظور انجام عملکرد پایه آن انجام می شود ، یا می تواند به عنوان یک داروی منفرد استفاده شود. به عنوان مثال ، در شکل اول دیابت ، انسولین نوع طولانی معمولاً با یک داروی کوتاه یا اولتراورتورت ترکیب می شود.
- سولفونیل اوره.
- مگلیتینیدها
- بیگوانیدها
- تیازولیدین دیون.
انسولین طولانی مدت مانند سایر داروها می تواند به عنوان یک دستگاه واحد مصرف شود
به عنوان یک قاعده ، یک ترکیب کاهش دهنده قند نوع طولانی برای جایگزینی داروها با مدت زمان متوسط قرار گرفتن در معرض استفاده می شود. با توجه به اینکه برای رسیدن به یک اثر پایه ، میانگین ترکیب انسولین دو بار در روز و طولانی مدت یک بار در روز تجویز می شود ، تغییر در درمان برای هفته اول می تواند باعث بروز هیپوگلیسمی صبح یا شب شود.
با کاهش مقدار داروی طولانی شده به میزان 30٪ ، می توان این وضعیت را اصلاح کرد که این امر تا حدی فقدان هورمون طولانی مدت با استفاده از انسولین نوع کوتاه با غذا را جبران می کند. پس از آن ، دوز ماده انسولین تمیز تنظیم می شود.
ترکیب پایه یک یا دو بار در روز تجویز می شود. این هورمون پس از ورود به بدن از طریق تزریق ، تنها پس از چند ساعت فعالیت خود را نشان می دهد. در عین حال ، چهارچوب زمان قرار گرفتن در معرض برای هر ماده کاهش دهنده قند که در جدول نشان داده شده است متفاوت است.
اما در صورت نیاز به انسولین از نوع طولانی ، به ازای هر 1 کیلوگرم از وزن یک فرد بیش از 0.6 واحد وارد کنید ، سپس دوز مشخص شده به 2-3 تزریق تقسیم می شود. در عین حال ، به منظور جدا شدن از بروز عوارض ، تزریق در قسمت های مختلف بدن انجام می شود.
در نظر بگیرید که چگونه از عوارض جانبی انسولین درمانی خودداری کنید.
هرگونه داروی انسولین ، صرف نظر از مدت زمان قرار گرفتن در معرض آن ، می تواند عوارض جانبی ایجاد کند:
- هیپوگلیسمی - سطح گلوکز خون پایین تر از 3.0 mmol / L افت می کند.
- واکنشهای آلرژیک عمومی و موضعی - کهیر ، خارش و تراکم در محل تزریق.
- نقض متابولیسم چربی - با تجمع چربی ، نه تنها در زیر پوست ، بلکه در خون نیز مشخص می شود.
انسولین کندتر شانس بهتری برای جلوگیری از عوارض دیابت نوع 1 و نوع 2 می دهد. علاوه بر این ، انسولین طولانی ، درمان دیابت را راحت تر می کند. به منظور از بین بردن جلوه های این عوارض جانبی ، افراد دیابتی باید هر روز از رژیم های پزشک معالج پیروی کنند و محل تزریق را به طور مداوم تغییر دهند.
طولانی یا کوتاه؟
برای شبیه سازی ترشح پایه ، مرسوم است که از انسولین های با عملکرد طولانی استفاده شود. تا به امروز ، داروسازی می تواند دو نوع از چنین داروهایی را ارائه دهد. این می تواند انسولین با طول متوسط (که بطور کامل تا 16 ساعت کار می کند) و قرار گرفتن در معرض فوق العاده طولانی (مدت زمان آن بیش از 16 ساعت) باشد.
هورمون های گروه اول شامل موارد زیر است:
- جنسولین N ،
- هومولین NPH ،
- Insuman Bazal ،
- Protafan HM ،
- Biosulin N.
مقدمات گروه دوم:
لومیر و لانتوس با توجه به اینکه دوره کاملاً متفاوتی از قرار گرفتن در معرض بدن یک دیابتی دارند کاملا متفاوت از سایر داروها هستند و کاملاً شفاف هستند. انسولین گروه اول کاملاً سفید پوست است. قبل از استفاده ، آمپول با آنها باید با دقت بین کف دست چرخانده شود تا یک محلول ابری یکنواخت حاصل شود. این تفاوت نتیجه روشهای مختلف تولید دارو است.
 انسولین های گروه اول (متوسط مدت) اوج هستند. به عبارت دیگر ، اوج غلظت در عملکرد آنها قابل ردیابی است.
انسولین های گروه اول (متوسط مدت) اوج هستند. به عبارت دیگر ، اوج غلظت در عملکرد آنها قابل ردیابی است.
داروهای گروه دوم به این دلیل مشخص نمی شوند. این ویژگیهایی است که هنگام انتخاب دوز مناسب انسولین پایه باید در نظر گرفته شود. با این حال ، قوانین کلی برای همه هورمون ها برابر است.
میزان قرار گرفتن در معرض طولانی مدت انسولین باید طوری انتخاب شود که بتواند سطح قند خون بین وعده های غذایی را در حد قابل قبول حفظ کند. پزشکی شامل نوسانات جزئی در محدوده 1 تا 1.5 میلی مول در لیتر است.
اگر دوز انسولین به درستی انتخاب شود ، بنابراین قند خون نباید کاهش یابد و افزایش یابد. این شاخص باید به مدت 24 ساعت نگه داشته شود.
انسولین طولانی مدت باید به صورت زیر جلدی در ران یا باسن تزریق شود. به دلیل نیاز به جذب صاف و آهسته ، تزریق به بازو و معده ممنوع است!
تزریق در این مناطق نتیجه مخالف خواهد داد. انسولین کوتاه مدت که بر روی معده یا بازو اعمال می شود ، دقیقاً در زمان جذب مواد غذایی اوج خوبی را فراهم می کند.
چگونه شب را چاقو کنیم؟
پزشکان توصیه می کنند که دیابتی ها تزریق انسولین طولانی مدت را از یک شب شروع کنند. بعلاوه ، حتماً می دانید انسولین را از کجا تزریق کنید. اگر بیمار هنوز نمی داند چگونه این کار را انجام دهد ، باید هر 3 ساعت یکبار اندازه گیری های خاصی انجام دهد:
اگر در هر دوره زمانی بیمار مبتلا به دیابت جهش شاخصهای قند (کاهش یا افزایش یافته) داشته باشد ، در این حالت باید مقدار مصرفی مورد استفاده تنظیم شود.
در چنین شرایطی باید در نظر گرفت که افزایش سطح گلوکز همیشه نتیجه کمبود انسولین نیست. بعضی اوقات این ممکن است گواه هیپوگلیسمی پنهان باشد که با افزایش سطح گلوکز احساس می شود.
 برای درک دلیل افزایش شبانه قند ، باید هر ساعت فاصله را با دقت در نظر بگیرید. در این حالت ، نیاز به نظارت بر غلظت گلوکز از ساعت 00 تا 03:00 وجود دارد.
برای درک دلیل افزایش شبانه قند ، باید هر ساعت فاصله را با دقت در نظر بگیرید. در این حالت ، نیاز به نظارت بر غلظت گلوکز از ساعت 00 تا 03:00 وجود دارد.
اگر در این بازه کاهش یابد ، به احتمال زیاد احتمالاً یک اصطلاح "طرفدار خمش" پنهان با بازگرداندن وجود دارد. اگر چنین است ، باید دوز انسولین شبانه کاهش یابد.
هر متخصص غدد می گوید که غذا بر ارزیابی انسولین اساسی در بدن یک دیابتی تأثیر بسزایی دارد. دقیق ترین تخمین میزان انسولین پایه فقط در صورت عدم وجود گلوکز در خون همراه با غذا امکان پذیر است ، همچنین انسولین با مدت زمان کوتاه قرار گرفتن در معرض.
به همین دلیل ، قبل از ارزیابی انسولین در شب ، مهم است که غذای عصرانه خود را کنار بگذارید یا خیلی زودتر از حد معمول شام میل کنید.
برای جلوگیری از تصویر فازی از وضعیت بدن بهتر است از انسولین کوتاه استفاده نشود.
برای نظارت بر خود ، مهم است که از مصرف پروتئین و چربی ها در طول شام و قبل از نظارت بر قند خون خودداری کنید. بهتر است به محصولات کربوهیدرات اولویت دهید.
این بدان دلیل است که پروتئین و چربی بسیار آهسته تر توسط بدن جذب می شوند و می توانند سطح قند را در شب به میزان قابل توجهی افزایش دهند. این وضعیت به نوبه خود مانعی برای بدست آوردن نتیجه کافی انسولین پایه شبانه خواهد بود.
انسولین در روز
برای تست انسولین پایه در طول روز ، باید یکی از وعده های غذایی حذف شود. در حالت ایده آل ، شما حتی می توانید گرسنه در تمام طول روز ، در حالی که غلظت گلوکز به صورت ساعتی اندازه گیری کنید. این فرصتی خواهد بود تا به وضوح شاهد کاهش یا افزایش قند خون باشیم.
برای کودکان خردسال ، این روش تشخیص مناسب نیست.
در مورد کودکان ، انسولین پایه باید در زمان های خاص بررسی شود. به عنوان مثال ، می توانید از صبحانه صرفنظر کنید و شمارش خون را در هر ساعت اندازه گیری کنید:
- از لحظه بیدار شدن کودک ،
- از زمان تزریق انسولین اساسی
آنها قبل از ناهار اندازه گیری های خود را ادامه می دهند ، و بعد از چند روز باید ناهار را پرش کنید ، و سپس یک وعده غذایی عصرانه.
 تقریباً باید تمام انسولین های طولانی مدت دو بار تزریق شود. یک استثناء دارویی Lantus است که فقط یک بار در روز تزریق می شود.
تقریباً باید تمام انسولین های طولانی مدت دو بار تزریق شود. یک استثناء دارویی Lantus است که فقط یک بار در روز تزریق می شود.
یادآوری این نکته حائز اهمیت است که همه انسولین فوق به جز لانتوس و لومیر نوعی ترشح اوج دارند. به عنوان یک قاعده ، اوج این داروها از زمان شروع قرار گرفتن در معرض 6-8 ساعت اتفاق می افتد.
در زمان اوج ، ممکن است افت قند خون ایجاد شود. این باید با دوز کمی از واحدهای نان اصلاح شود.
پزشکان توصیه می کنند که در هر تغییر دوز ، انسولین پایه را تکرار کنید. 3 روز کافی است که دینامیک را از یک جهت درک کنیم. بسته به نتایج ، پزشک اقدامات مناسب را تجویز می کند.
برای ارزیابی انسولین روزانه روزانه و درک اینکه کدام انسولین بهتر است ، حداقل 4 ساعت از وعده قبلی خود صبر کنید. فاصله مطلوب را می توان 5 ساعت نامید.
آن دسته از بیماران مبتلا به دیابت که از انسولین کوتاه استفاده می کنند باید در یک دوره زمانی بیشتر از 6-8 ساعت مقاومت کنند:
این امر به دلیل برخی ویژگی های تأثیر این انسولین بر روی بدن یک بیمار ضروری است. انسولین های Ultrashort (Novorapid ، Apidra و Humalog) از این قاعده پیروی نمی کنند.
50 و تفاوت های Humalog و Humalog 50
برخی دیابتی ها به اشتباه این داروها را به عنوان همتایان کامل در نظر می گیرند. این چنین نیست. پروتئین خنثی Hagedorn (NPH) ، که باعث کاهش سرعت عمل انسولین می شود ، در ترکیب Humalog 50 وارد می شود.
هرچه مواد افزودنی بیشتری داشته باشند ، تزریق طولانی تر است. محبوبیت آن در بین دیابتی ها به این دلیل است که رژیم انسولین درمانی را ساده تر می کند.
Humalog 50 کارتریج 100 IU / ml ، 3 میلی لیتر در سرنگ سریع قلم مخلوط کنید
روزانه تعداد تزریق کاهش می یابد ، اما این برای همه بیماران مفید نیست. با تزریق ، حفظ كنترل قند خون دشوار است. علاوه بر این ، پروتئین خنثی Hagedorn اغلب باعث ایجاد واکنشهای آلرژیک در افراد دیابتی می شود.
بیشتر اوقات ، انسولین طولانی مدت برای بیماران مسن تجویز می شود ، که به دلیل ویژگی های مرتبط با سن ، فراموش نمی کنند که به موقع تزریق کنند.
| انسولین طولانی | انسولین کوتاه | |
| محل معرفی | تزریق در قسمت ران قرار می گیرد ، زیرا در این حالت دارو بسیار آهسته جذب می شود | تزریق در پوست شکم قرار داده می شود ، زیرا در این حالت انسولین تقریبا بلافاصله شروع به کار می کند |
| مرجع زمان | در همان زمان (صبح و عصر) معرفی می شود. همزمان با دوز صبحگاهی ، تزریق انسولین "كوتاه" داده می شود | 20 تا 30 دقیقه قبل از غذا دارو را مصرف کنید |
| اتصال مواد غذایی | انسولین "طولانی" با مصرف مواد غذایی ارتباطی ندارد | پس از تجویز انسولین کوتاه ، غذا باید بدون نقص مصرف شود. اگر این کار انجام نشود ، احتمال ایجاد هیپوگلیسمی وجود دارد |
همانطور که مشاهده می کنید ، انواع انسولین (جدول به وضوح این را نشان می دهد) در شاخص های اساسی متفاوت است. و این ویژگی ها باید در نظر گرفته شود.
ما انواع انسولین موجود و تأثیر آنها بر روی بدن انسان را مورد بررسی قرار دادیم. امیدواریم که این اطلاعات مفید باشد. سالم باش!
انواع انسولین و عمل آنها
بسته به روش تولید ، آماده سازی های مهندسی ژنتیک و آنالوگ های انسانی جدا می شوند. اثر دارویی دومی از نظر فیزیولوژیکی بیشتر است ، زیرا ساختار شیمیایی این مواد با انسولین انسانی یکسان است. تمام داروها از نظر مدت زمان عمل متفاوت هستند.
از انسولین های کوتاه مدت برای تقلید ترشح هورمون تحریک شده با مصرف مواد غذایی استفاده می شود. سطح پس زمینه توسط داروهایی با یک عمل طولانی پشتیبانی می شود.
| تایپ کنید | عنوان |
| ابزارهای مهندسی ژنتیک | انسولین محلول در انسان کوتاه مدت (Actrapid NM ، Humulin Regular ، Insuman Rapid GT و دیگران) |
| میانگین مدت زمان عمل انسولین ایزوپان است (Humulin NPH ، Protafan ، Insuman Bazal GT و دیگران) | |
| فرم های دو فاز - Humulin M3 ، Insuman Comb 25 GT ، Biosulin 30/70 | |
| انسولین انسولین انسانی | Ultrashort - lispro (Humalog) ، glulisin (Apidra) ، aspart (NovoRapid) |
| عمل طولانی مدت - گلارگین (لانتوس) ، دزمیر (لومیر) ، دژلیدک (ترشیبا) | |
| فرم های دو فاز - Ryzodeg ، Humalog Mix 25 ، Humalog Mix 50 ، Novomiks 30، Novomiks 50، Novomiks 70 |
انسولین های حیوانی ، که شامل گوشت خوک ، گاو ، گاو ، انسولین است ، کمتر برای به دست آوردن داروهای مصنوعی استفاده می شدند - آنالوگهای انسولین انسانی. از بسیاری جهات ، اصلی آلرژی زایی ، بهترین انسولین از نظر ژنتیکی طراحی شده است.
مدت زمان انجام آماده سازی انسولین به انسولین های فوق فرعی و کوتاه تقسیم می شود. آنها ترشح هورمون تحریک شده در غذا را تولید می کنند. داروهای با مدت متوسط و همچنین انسولین های طولانی ترشح پایه هورمون را تقلید می کنند. انسولین کوتاه را می توان با انسولین طولانی در ترکیبات ترکیب کرد.
کدام یک از بهترین انسولین ها - کوتاه ، متوسط یا طولانی است که توسط یک رژیم درمانی با انسولین فرد تعیین می شود ، که بستگی به سن بیمار ، میزان قند خون و وجود بیماری های همزمان و عوارض دیابت دارد.
گروه انسولین های ultrashort با شروع سریع اثر مشخص می شود - بعد از 10-20 دقیقه ، قند تا حد ممکن بعد از 1/5 تا 5 ساعت کاهش می یابد ، کل مدت اثر هیپوگلیسمی 5 تا 5 ساعت است. نام داروها: Humalog ، NovoRapid و Apidra.
انسولین کوتاه بعد از 30-60 دقیقه عمل می کند ، اثر آن 6-8 ساعت طول می کشد و حداکثر 2-3 ساعت بعد از تجویز مشاهده می شود.تزریق انسولین با اثر کوتاه مدت 20-30 دقیقه قبل از غذا ضروری است ، زیرا این کار برای دوره زمانی که قند به بالاترین مقدار خود برسد ، غلظت اوج هورمون در خون را فراهم می کند.

انسولین کوتاه تحت نام های تجاری زیر موجود است:
- Actrapid NM ، Rinsulin R ، Humulin Regular (آماده سازی انسولین مهندسی ژنتیک)
- Khumudar R ، Biogulin R (انسولین نیمه مصنوعی).
- Actrapid MS ، Monosuinsulin MK (تک قطعه خوک).
کدام انسولین بهتر است از بین این لیست انتخاب شود ، با توجه به تمایل به آلرژی ، تعیین سایر داروهای دیگر ، پزشک معالج تعیین می شود. هنگامی که از انسولین هایی با دوام مختلف استفاده می کنید ، بهتر است اگر یک تولید کننده را انتخاب کنید. قیمت مارک های مختلف انسولین توسط سازنده تعیین می شود.
انسولین با عملکرد سریع برای تجویز روزانه قبل از وعده های غذایی اصلی و همچنین برای درمان کما دیابتی در حین مداخلات جراحی نشان داده شده است. در دوزهای کوچک ، این دارو توسط ورزشکاران برای ساختن عضلات استفاده می شود ، با خستگی عمومی ، تیروتوکسیکوز ، سیروز.
داروهایی با مدت متوسط و عمل طولانی برای حفظ نوروگلیسمی در زمانی که انسولین کوتاه یا ultrashort مؤثر نباشد ، استفاده می شود.
عملکرد کامل لوزالمعده در فرد سالم به بدن این امکان را می دهد تا در طول روز ، متابولیسم کربوهیدرات را در حالت آرام تنظیم کند. و همچنین برای مقابله با بار کربوهیدرات ها هنگام غذا خوردن یا فرآیندهای عفونی و التهابی در بیماری ها.
بنابراین ، برای حفظ گلوکز در خون ، هورمونی با خواص مشابه ، اما با سرعت عمل متفاوت ، از نظر مصنوعی مورد نیاز است. متأسفانه در حال حاضر ، علم راه حلی برای این مشکل پیدا نکرده است ، اما درمان پیچیده با دو نوع داروی مانند انسولین طولانی و کوتاه ، به عنوان یک رستگاری برای دیابتی ها بدست آمده است.
| ویژگی | بازیگری طولانی | عمل کوتاه |
| زمان پذیرش | روی شکم خالی | قبل از غذا |
| شروع عمل | بعد از 1.5-8 ساعت | بعد از 10-60 دقیقه |
| قله | بعد از 3-18 ساعت | بعد از 1-4 ساعت |
| میانگین مدت زمان عمل | 8-30 ساعت | 3-8 ساعت |
علاوه بر موارد فوق ، محصولات انسولین ترکیبی ، یعنی تعلیق وجود دارد که همزمان حاوی هردو هورمون هستند. از یک سو ، این به طور قابل توجهی تعداد تزریق های مورد نیاز یک دیابتی را کاهش می دهد ، که یک نکته بزرگ است. با این حال ، در این حالت ، حفظ تعادل متابولیسم کربوهیدرات دشوار است.
هنگام استفاده از چنین داروهایی ، به طور کلی باید میزان کربوهیدراتهای مصرفی ، فعالیت بدنی ، شیوه زندگی به طور جدی تنظیم شود. این به دلیل عدم امکان انتخاب دوز دقیق نوع انسولین مورد نیاز در حال حاضر به طور جداگانه است.
انسولین اول از حیوان حاصل شد ، از آن زمان تاکنون بیش از یک بار بهبود یافته است. اکنون از داروهای منشأ حیوانی دیگر استفاده نمی شود ، آنها توسط هورمون مهندسی ژنتیک و اساساً انسولین های انسولین جدید جایگزین شدند. همه انواع انسولین موجود در اختیار ما می توانند با توجه به ساختار مولکول ، مدت زمان عمل و ترکیب بندی شوند.
محلول تزریق ممکن است حاوی هورمونی از ساختارهای مختلف باشد:
- انسان او این نام را دریافت کرد زیرا ساختار انسولین را در لوزالمعده ما کاملاً تکرار می کند. با وجود همزمانی کامل مولکول ها ، مدت زمان این نوع انسولین با فیزیولوژیکی متفاوت است. هورمون از لوزالمعده بلافاصله وارد جریان خون می شود ، در حالی که هورمون مصنوعی برای جذب از بافت زیر جلدی زمان می برد.
- آنالوگ انسولین. ماده مورد استفاده ساختار مشابه انسولین انسانی دارد ، فعالیتی مشابه کاهش دهنده قند. در همان زمان ، حداقل یک اسید آمینه موجود در مولکول با دیگری جایگزین می شود. این اصلاح به شما امکان می دهد تا عمل هورمون را سریع یا کند کنید تا بتوانید سنتز فیزیولوژیکی را از نزدیک تکرار کنید.
هر دو نوع انسولین توسط مهندسی ژنتیک تولید می شوند. این هورمون با وادار کردن آن به سنتز اشرشیا کولی یا میکروارگانیسم های مخمر به دست می آید ، پس از آن دارو تحت تصفیه های متعدد قرار می گیرد.
| مشاهده | ویژگی | قرار ملاقات | ساختار انسولین |
| Ultrashort | کار را سریعتر از سایر داروها شروع و به پایان رسانید. | قبل از هر وعده غذایی ، مقدار مصرف آن بر اساس کربوهیدراتهای موجود در مواد غذایی محاسبه می شود. | آنالوگ |
| کوتاه | اثر کاهش قند از نیم ساعت آغاز می شود ، زمان اصلی کار حدود 5 ساعت است. | انسان | |
| عمل متوسط | طراحی شده برای نگهداری طولانی مدت (تا 16 ساعت) گلوکز در سطح عادی. قادر به سرعت خون پس از خوردن قند نیست. | آنها 1-2 بار در روز تزریق می کنند ، باید شب و بعد از ظهر بین وعده های غذایی قند را حفظ کنند. | انسان |
| طولانی | با اهداف مشابه عمل متوسط تعیین شده است. آنها گزینه بهبود یافته خود هستند ، طولانی تر و یکدست تر کار می کنند. | آنالوگ |
بسته به ترکیب ، داروها به صورت تک و دوتایی تقسیم می شوند. اولی حاوی تنها یک نوع انسولین است ، دومی هورمونهای کوتاه و متوسط یا ماوراء بنفش و طولانی را به نسبت های مختلف با هم ترکیب می کنند.
انسولین ساده حدود نیم قرن پیش از لوزالمعده حیوانات استخراج شد. از آن زمان تا به امروز در درمان دیابت مورد استفاده قرار گرفته است. اکنون دانشمندان قادر به تولید داروهای انسولین به تنهایی هستند ، بدون این که به استخراج هورمون از لوزالمعده حیوانات متوسل شوند. اینها به اصطلاح عوامل نوترکیب هستند. در این مدت ، بسیاری از انواع این داروهای هورمونی ایجاد شده است. آنها مدت زمان عمل ، ترکیب و خصوصیات مختلفی دارند.
انسولین های کوتاه مدت به 2 نوع تقسیم می شوند:
- آماده سازی انسولین کوتاه - Actrapid NM ، Humodar R، Monodar، Biogulin R، Actrapid MS، Monosuinsulin MK و غیره.
- انسولین اولتراشورت - هومالوگ و آپیدرا.
در مورد انسولین های طولانی ، آنها شامل انسولین های متوسط و بسیار طولانی هستند. اینها انسولین روی ، انسولین ایزوپان و داروهای دیگر هستند.
در این صفحه انواع مختلف انسولین و تفاوت بین آنها توضیح داده شده است. چه دارویی برای اقدامات متوسط ، طولانی ، کوتاه و اولتراسورت موجود است. جداول مناسب نشان های تجاری ، نام های بین المللی و اطلاعات اضافی خود را نشان می دهد.
انواع انسولین متوسط و طولانی - Protafan ، Levemir ، Lantus ، Tujeo و همچنین داروی جدید Tresiba با یکدیگر مقایسه می شوند. گفته می شود که چگونه آنها را قبل از وعده های غذایی سریع تزریق کنید - انسولین کوتاه یا یکی از گزینه های فوق العاده کوتاه Humalog ، NovoRapid ، Apidra.
انواع انسولین و تأثیر آنها: مقاله مفصلی
اگر از آنها به همراه رژیم غذایی کم کربوهیدرات و سایر توصیه های دکتر برنشتاین استفاده کنید ، بهترین نتیجه را از تزریق دریافت خواهید کرد. برای اطلاعات بیشتر ، به برنامه درمانی قند مرحله به مرحله 2 یا برنامه کنترل دیابت نوع 1 مراجعه کنید. ثابت نگه داشتن سطح گلوکز 3.9-5.5 میلی مول در لیتر 24 ساعت شبانه روز ، مانند افراد سالم ، واقعی است. کلیه اطلاعات موجود در این سایت رایگان است.
درجه تصفیه
بسته به میزان تصفیه ، آماده سازی ها به:
- سنتی
- یکپارچه ،
- تک قطعه
انسولین های سنتی جز اولین اولین داروهای انسولین هستند. آنها حاوی تعداد زیادی ناخالصی پروتئین بودند که علت واکنش های آلرژیک مکرر شد. در حال حاضر ، انتشار چنین داروهایی به میزان قابل توجهی کاهش می یابد.
محصولات انسولین مونوپیک مقدار ناچیزی از ناخالصی ها (در حد قابل قبول) دارند. اما انسولین های تک ماده تقریباً کاملاً خالص هستند ، زیرا حجم ناخالصی های غیر ضروری حتی از حد پایین نیز پایین است.
علائم مصرف بیش از حد
انسولین کوتاه مدت "Apidra" در صورت عدم استفاده از دوز تجویز شده ، می تواند عواقب منفی برانگیزد. یک نقض شایع ایجاد یک وضعیت هیپوگلیسمی است.در این حالت ، برای عادی سازی بهزیستی ، باید از غذاهای حاوی شکر استفاده کنید. در برابر پس زمینه هیپوگلیسمی شدید ، بیمار ممکن است ضعف کند و برای خارج کردن وی از این بیماری ، تجویز عضلانی Dextoses یا Glucagon لازم است.
تشخیص
- اندازه گیری گلوکز ناشتا (سه بار).
گلوکز پلاسما ناشتا عادی تا 6.1 میلی مول در لیتر است.
اگر از 6.1 تا 7.0 mmol / L - گلیسمی ناشتا مختل شود.
بیش از 7 میلی مول در لیتر - دیابت.
تست تحمل گلوکز. این تنها با نتایج مشکوک انجام می شود ، یعنی اگر گلوکز از 6.1 تا 7.0 میلی مول در لیتر باشد.
14 ساعت قبل از مطالعه ، گرسنگی تجویز می شود ، سپس خون گرفته می شود - سطح اولیه گلوکز برقرار می شود ، سپس 75 گرم گلوکز حل شده در 250 میلی لیتر آب برای نوشیدن داده می شود. بعد از 2 ساعت ، آنها خون می گیرند و تماشا می کنند:
- اگر کمتر از 7.8 باشد ، تحمل گلوکز نرمال است.
- اگر از 7.8-11.1 ، اختلال در تحمل گلوکز.
- اگر بیش از 11.1 و سپس SD باشد.
■ هدف اصلی درمان بیماران دیابتی نوع 1 کنترل قند خون است.
■ حفظ سطح هموگلوبین گلیکوزیله شده.
■ عادی سازی وضعیت عمومی: کنترل رشد ، وزن بدن ، بلوغ ، نظارت بر فشار خون (حداکثر 130/80 میلی متر جیوه) ، چربی خون (کلسترول LDL تا 3 میلی مول در لیتر ، کلسترول HDL بیشتر از 1.2 میلی مول در لیتر) ، تری گلیسیرید تا 1.7 میلی مول در لیتر) ، کنترل عملکرد تیروئید.
اصول تغذیه ای دیابت نوع 1 شامل رعایت رژیم غذایی با کالری معمولی و شمارش کربوهیدرات های مصرفی است.
■ پروتئین ها 15٪ ، چربی ها 25-30٪ ، کربوهیدرات ها - تا 55٪ از کالری روزانه را تشکیل می دهند. مقدار چربی با غلبه اسیدهای چرب اشباع نشده باید حداقل 10٪ از کل کالری دریافتی باشد. در عمل ، مصرف شیرهای چرب ، چربی های گیاهی جامد و فرآورده های گوشتی سرشار از چربی ها باید محدود باشد و میزان دریافت چربی های اشباع نشده و محصولات ماهی نیز باید افزایش یابد.
to لازم است که مصرف کربوهیدرات های قابل هضم را محدود کنید (بیشتر از 1/3 به جز ساکارز و گلوکز). کربوهیدراتهای پیچیده سرشار از فیبر و سایر فیبرهای رژیمی ترجیح داده می شوند. توصیه می شود غذاهای سرشار از فیبر گیاهی میل کنید (نان از آرد سبوس دار ، سبزیجات ، نخود فرنگی ، میوه).
■ از مصرف ساکارز خودداری کنید. مقادیر اندک (حدود 10 گرم) در کل کالری رژیم غذایی مجاز است. میوه ها و انواع توت ها در حد اعتدال مصرف می شوند.
■ نمک باید در رژیم غذایی محدود باشد.
■ الکل (شراب خشک) در مقادیر کمی قابل قبول است. لازم است از مصرف نوشیدنی های شیرین امتناع ورزید.
■ برای راحتی بیماران ، مفهوم "واحد نان" معرفی شده است. یک "واحد نان" به 10-12 گرم کربوهیدرات مربوط است ؛ برای جذب آن ، 1-2 واحد انسولین مورد نیاز است. هر محصول حاوی کربوهیدرات را می توان در "واحد نان" بیان کرد. نياز تخمين زده شده به "واحد نان" در روز: براي افرادي كه كمبود وزن بدن آنها مشغول كار سنگين فيزيكي است ، - 25-30
■ بیمار باید خاطرات خود را با شمارش تعداد "واحد نان" نگه داشته و گلیسمی و دوز انسولین را نشان دهد.
فعالیت بدنی باعث افزایش اثر هیپوگلیسمی انسولین می شود. در این راستا ، لازم است دوز انسولین تجویز شده با در نظر گرفتن بار برنامه ریزی شده تنظیم شود. پیش نیاز یک رویکرد فردی برای دوز بار است.
■ خطر هیپوگلیسمی در حین ورزش و طی 12 تا 40 ساعت پس از ورزش طولانی مدت و یا شدید افزایش می یابد.
■ برای فعالیت بدنی خفیف تا متوسط که بیش از 1 ساعت طول نکشد ، مصرف اضافی کربوهیدرات قبل و بعد از ورزش لازم است (15 گرم کربوهیدرات به راحتی قابل هضم برای هر 40 دقیقه ورزش).
■ برای ورزش بدنی متوسط بیش از 1 ساعت و ورزش شدید ، کاهش 20 تا 50٪ در دوز انسولین ، که در طی و طی 6 تا 12 ساعت بعدی مؤثر است ، ضروری است.
■ غلظت گلوکز در خون باید قبل ، حین و بعد از ورزش مشخص شود.
درمان غیر دارویی شامل ترک سیگار است. نشان داده شده است که خطر ابتلا به آلبومینوریا در افراد سیگاری 2 برابر بیشتر است.
نحوه درمان دیابت با انسولین کوتاه یا فوق کوتاه
انسولین Ultrashort قبل از اینکه بدن برای جذب پروتئین ها و تبدیل برخی از آنها به گلوکز ، شروع به فعالیت کند ، شروع به فعالیت می کند. بنابراین ، اگر رژیم غذایی کم کربوهیدرات را دنبال می کنید ، انسولین کوتاه بهتر از یک Humalog ، NovoRapid یا Apidra قبل از غذا است. انسولین کوتاه باید 45 دقیقه قبل از غذا تجویز شود. این زمان تقریبی است و هر بیمار مبتلا به دیابت باید آن را به صورت جداگانه برای خودش روشن کند.
ما در شرایط اضطراری از انسولین اولتراورتورت استفاده می کنیم تا اگر ناگهان پرش کند قند خون به حالت عادی برسد. عوارض دیابت در حالی که قند خون بالا نگه داشته می شود بروز می کند. بنابراین ، ما سعی می کنیم تا در اسرع وقت آن را به حالت عادی پایین بیاوریم و برای این انسولین فوق العاده کوتاه بهتر از کوتاه است. اگر به دیابت نوع 2 خفیف مبتلا هستید ، یعنی
اصول انسولین درمانی
■ اولین ابتلا به دیابت نوع یک (برای تعیین و انتخاب انسولین درمانی ، آموزش بیمار در قوانین خود کنترل گلیسمی ، رژیم غذایی ، زایمان و غیره). اولین ابتلا به دیابت نوع 1 نیاز به مراقبت های پزشکی تخصصی دارد - اغلب در بخش های مراقبت ویژه. پس از خارج کردن بیمار از وضعیت کتواسیدوز دیابتی ، یک درمان جامع لازم است که شامل انتخاب یک رژیم مناسب انسولین درمانی و برنامه آموزشی "دانشکده دیابت نوع 1 دیابت" (آموزش نباید زودتر از 6 ماه پس از شروع بیماری انجام شود).
ket کتواسیدوز دیابتی (کتوونوریا ، قند خون).
■ Precoma یا اغما (ketoacidotic ، hypoglycemic).
■ پیشرفت عوارض عروقی.
conditions شرایط فوری: عفونت ، مسمومیت ، نیاز به مداخله جراحی ، گاستروانتریت ، کم آبی. نیاز به بستری شدن در بیمارستان با سرعت بیشتری در توسعه اسیدوز متابولیک ، هایپرگلیسمی و اختلال در جذب انسولین ایجاد می شود.
درمان دیابت نوع 1 مبتنی بر درمان با انسولین مادام العمر است. هدف از انسولین درمانی پشتیبانی کامل از فرآیندهای حیاتی است. انسولین درمانی با در نظر گرفتن فشار فیزیکی مورد انتظار ، میزان کربوهیدراتهای مصرف شده در هر وعده غذایی ، مدت زمان دیابت نوع 1 و عوارض آن محاسبه می شود.
requirement نیاز تقریبی انسولین برای یک فرد بزرگسال مبتلا به دیابت نوع 1 و تجربه بیش از یک سال ، 0.6-0.8 واحد انسولین در هر کیلوگرم وزن بدن است. در نوجوانان در دوران بلوغ ، این نیاز بیشتر است و به طور متوسط 1.0-1.5 U / kg است. نیاز به انسولین با استرس ، عفونت ، جراحی افزایش می یابد. با ایجاد نارسایی مزمن کلیه ، فعالیت بدنی ، نیاز به انسولین کاهش می یابد.
■ اصل انسولین درمانی برای دیابت نوع 1 شبیه سازی ترشح پایه انسولین و معرفی اضافی فعالیت انسولین کوتاه (یا آنالوگ اولتراستورت) قبل از غذا برای عادی سازی قند خون بعد از غذا است. برای کاهش گلیسمی بالا می توان انسولین های کوتاه یا ultrashort بدون مصرف مواد غذایی مصرف کرد. در دیابت نوع 1 ، بیمار باید دوز انسولین تجویز شده را بر اساس مقادیر گلیسمی به دست آمده در هنگام نظارت روزانه خود تنظیم کند. بسیار مهم است که از بروز واکنشهای هیپوگلیسمی و در صورت بروز آنها ، تسکین به موقع جلوگیری شود.
■ تفاوت اساسی بین انسولین درمانی مدرن ، انعطاف پذیری بالای رژیم تجویز انسولین ، به ویژه برای عادی سازی قند خون بعد از غذا است. بیماران نیاز تقریبی انسولین به واحد نان در هر وعده را می دانند ، و این باعث می شود بسته به میزان مصرف واحدهای نان ، مقدار انسولین تجویز شود. برای جذب 1 "واحد نان" ، 1-2 واحد انسولین مورد نیاز است (بسته به زمان روز و حساسیت فردی).
■ انسولین به صورت زیر جلدی ، داروهای کوتاه مدت در شکم ، میانگین مدت زمان عمل در بافت چربی باسن یا باسن تجویز می شود.
distribution توزیع تقریبی نیاز روزانه به انسولین: 50-60 on بر روی انسولین های با مدت متوسط (یا طولانی) عمل می کند ، بقیه - در انسولین کوتاه مدت
داروهای مشهور طولانی انسولین
دارویی که استفاده نمی شود باید در یخچال باشد. ابزار استفاده روزانه به مدت 1 ماه در دمای اتاق ذخیره می شود. قبل از معرفی انسولین ، نام آن ، باز بودن سوزن بررسی می شود ، شفافیت محلول و تاریخ انقضا ارزیابی می شود.
اشکال پرندیال به بافت زیر جلدی شکم تزریق می شود. در این منطقه ، محلول به طور فعال جذب می شود و به سرعت شروع به عمل می کند. محل تزریق در این منطقه هر روز تغییر می کند.
هنگام استفاده از سرنگ ، لازم است تا غلظت دارویی که روی آن و ویال نشان داده شده است ، تأیید کنید. به عنوان یک قاعده ، 100 U / ml است. در زمان تجویز دارو ، چین خوردگی پوست تشکیل می شود ، تزریق با زاویه 45 درجه انجام می شود.
انواع مختلفی از قلم سرنگ وجود دارد:
- از قبل پر شده (آماده استفاده) - Apidra SoloStar ، Humalog QuickPen ، Novorapid Flexpen. پس از اتمام محلول ، قلم را باید دور ریخت.
- قابل استفاده مجدد ، با یک کارتریج انسولین قابل تعویض - OptiPen Pro ، OptiKlik ، HumaPen Ergo 2 ، HumaPen Luxura ، قلم Biomatic.
قبل از استفاده از آنها ، یک آزمایش انجام می شود که با استفاده از آن ، قدرت سوزن ارزیابی می شود. برای این کار 3 واحد از دارو را بدست آورید و پیستون ماشه را فشار دهید. اگر قطره ای از محلول در نوک آن ظاهر شود ، می توانید انسولین تزریق کنید. اگر نتیجه منفی باشد ، دستکاری 2 بار دیگر تکرار می شود ، و سپس سوزن به حالت جدید تغییر می یابد. با داشتن یک لایه چربی زیر جلدی نسبتاً توسعه یافته ، تجویز ماده با زاویه مناسب انجام می شود.
پمپ های انسولین دستگاه هایی هستند که سطح ترشحی و تحریک کننده ترشح هورمون را پشتیبانی می کنند. آنها کارتریج هایی با آنالوگ های ultrashort نصب می کنند. مصرف دوره ای غلظت های کمی از محلول در بافت زیر جلدی پیش زمینه هورمونی طبیعی را در طول روز و شب تقلید می کند و معرفی اضافی جزء پرندیال قند دریافت شده از غذا را کاهش می دهد.
از مطالب بخش قبلی مقاله مشخص می شود که انسولین کوتاه چیست ، اما نه تنها زمان و سرعت قرار گرفتن در معرض اهمیت دارد. همه داروها ویژگی های خاص خود را دارند ، آنالوگ هورمون پانکراس انسان نیز از این قاعده مستثنی نیست.
لیست ویژگی های دارویی که باید به آن توجه کنید:
- منبع دریافت
- درجه تصفیه
- غلظت
- pH دارو
- سازنده و مخلوط کردن خواص.
به عنوان مثال ، مثانه ای از منشأ حیوانات با درمان لوزالمعده ی خوک و تمیز کردن آن تولید می شود. برای داروهای نیمه مصنوعی ، همان ماده حیوانی به عنوان پایه گرفته می شود و با استفاده از روش تبدیل آنزیمی ، انسولین نزدیک به طبیعی به دست می آید. این فناوری ها معمولاً برای هورمون کوتاه استفاده می شوند.
توسعه مهندسی ژنتیک باعث شده است که بتوان سلولهای واقعی انسولین انسانی تولید شده از اشرشیاکلی را با تغییرات ژنتیکی ایجاد کرد. هورمونهای Ultrashort معمولاً به عنوان آماده سازی انسولین انسانی با ژنتیک شناخته می شوند.
دشوارترین تولید راه حل ها بسیار خالص هستند (تک مولفه). هرچه ناخالصی کمتری داشته باشد ، راندمان بالاتر و موارد منع مصرف آن نیز کمتر است. خطر تظاهرات آلرژیک با استفاده از آنالوگ هورمون کاهش می یابد.
آماده سازی روش های مختلف تولید ، میزان قرار گرفتن در معرض ، شرکت ها ، مارک ها می توانند با غلظت های مختلف نشان داده شوند. بنابراین ، همین دوز واحد انسولین ممکن است حجم های مختلفی را در سرنگ اشغال کند.
استفاده از داروهایی که اسیدیته خنثی دارند ترجیح داده می شود ، این امر از ایجاد احساسات ناخوشایند در محل تزریق جلوگیری می کند. با این حال ، قیمت چنین بودجه ای بسیار بالاتر از اسیدی است.
از آنجا که در خارج از کشور ، علم به طور چشمگیری از علم داخلی جلوتر است ، به طور کلی پذیرفته می شود که داروهای کشورهای توسعه یافته بهتر و کارآمد تر هستند. کالاهای وارداتی از تولیدکنندگان شناخته شده بر این اساس از نظر ارزش نیز گرانتر هستند.
دیابت نوع 2 با کاهش لوزالمعده و کاهش فعالیت سلولهای بتا که وظیفه تولید انسولین را بر عهده دارند مشخص می شود.
این فرایند نمی تواند بر میزان قند خون تأثیر بگذارد. این را می توان به لطف هموگلوبین گلیکوزی شده درک کرد که نشان دهنده میانگین قند در طی 3 ماه گذشته است.
تقریباً تمام دیابتی ها باید با دقت و مرتباً شاخص آن را تعیین کنند. اگر به طور قابل توجهی از حد هنجار (در مقابل زمینه درمان طولانی مدت با حداکثر دوز مصرف قرص) تجاوز کند ، پس این یک شرط واضح برای انتقال به تجویز زیر جلدی انسولین است.
هموطنان ما که از بیماری قند رنج می برند ، 12 تا 15 سال پس از شروع بیماری ، تزریق می کنند. این اتفاق با افزایش چشمگیر سطح قند و کاهش هموگلوبین گلیکوزی شده رخ می دهد. علاوه بر این ، بخش عمده ای از این بیماران عوارض قابل توجهی در روند بیماری دارند.
پزشکان این روند را با وجود عدم وجود تمامی فناوریهای پزشکی مدرن ، از عدم توانایی در رعایت استانداردهای بین المللی شناخته شده توضیح می دهند. یکی از دلایل اصلی این امر ترس از بیماران دیابتی از تزریق مادام العمر است.
اگر بیمار مبتلا به دیابت نمی داند کدام انسولین بهتر است ، از جابجایی به تزریق خودداری کرده یا ساخت آنها را متوقف می کند ، پس این مملو از مقادیر بسیار زیاد قند خون است. چنین شرایطی می تواند باعث ایجاد عوارض خطرناک برای سلامتی و زندگی دیابتی شود.
هورمون مناسب انتخاب شده کمک می کند تا بیمار زندگی کامل داشته باشد. با تشکر از دستگاه های قابل استفاده مجدد با کیفیت بالا و مدرن ، امکان به حداقل رساندن ناراحتی و درد ناشی از تزریق فراهم شد.
گروه دوم هورمون هایی که برای افراد دیابتی تجویز می شوند ، انسولین های طولانی زیادی دارند. معرفی آنها بسیار مهم است. از این گذشته ، بدن به طور طبیعی آن درمانی را درک می کند که شبیه به فعالیت طبیعی زندگی است. این هورمون در بدن سالم به یکباره تولید نمی شود - سطح آن در خون در سطح مناسب حفظ می شود. انسولین طولانی مدت به شما امکان می دهد در این مورد احتمال درمان جایگزینی را به حداکثر برسانید. افراد دیابتی نیز این هدف را عبارت "حفظ سطح پس زمینه" می نامند.
انسولین کوتاه از دو طریق بدست می آید:
- از نظر ژنتیکی ، این هورمون توسط باکتریها ساخته می شود.
- نیمه مصنوعی ، با استفاده از تبدیل آنزیم های هورمون خوک.
هر دو نوع دارو انسانی نامیده می شوند ، زیرا با ترکیب اسید آمینه آنها هورمونی که در لوزالمعده ما ایجاد می شود را کاملاً تکرار می کنند.
| گروه | نام مواد مخدر | زمان عمل طبق دستورالعمل | ||
| شروع ، حداقل | ساعتها | مدت زمان ، ساعتها | ||
| مهندسی ژنتیک | Actrapid NM | 30 | 1,5-3,5 | 7-8 |
| جنسولین r | 30 | 1-3 | حداکثر 8 | |
| رینسولین پ | 30 | 1-3 | 8 | |
| هومولین منظم | 30 | 1-3 | 5-7 | |
| Insuman Rapid GT | 30 | 1-4 | 7-9 | |
| نیمه مصنوعی | بیوگولین پ | 20-30 | 1-3 | 5-8 |
| هومودار ر | 30 | 1-2 | 5-7 | |
انسولین کوتاه به صورت محلول با غلظت 100 و در اغلب موارد 40 واحد در میلی لیتر آزاد می شود.برای تزریق با استفاده از سرنگ ، این دارو در بطری های شیشه ای با درپوش لاستیکی بسته بندی می شود ، برای استفاده در قلم سرنگ - در کارتریج ها.
نکته مهم: چگونگی ذخیره انسولین کوتاه در خانه ، جاده و با چه دما ، ما در اینجا با جزئیات توضیح دادیم.
ترکیب انسولین "اپیدرا" ممکن است ، اما با احتیاط و مشاوره قبلی با پزشک. برخی از داروها تأثیری در متابولیسم گلوکز دارند ، در نتیجه لازم است تنظیم دوز آپیدرا انجام شود. ترکیب انسولین با چنین داروهایی که در جدول ارائه شده است می تواند احتمال هیپوگلیسمی را افزایش یا کاهش دهد.
| تأثیر انسولین | داروها |
| افزایش | پروپوکسیفن |
| پنتوکسیفیلین | |
| مهارکننده های مونوآمین اکسیداز | |
| "فلوکستین" | |
| داروهای خوراکی هیپوگلیسمی | |
| مهار کننده های ACE | |
| "دیسپیرامیدها" | |
| فنوفیبات و سایر داروهای حاوی فیبرات | |
| مهار کننده های ACE | |
| کاهش | کورتیکواستروئیدها |
| دانازول | |
| دیازوکسید | |
| داروهای مدر | |
| ایزونیازید | |
| استروژن ها و پروژستوژن هایی که ضد بارداری هورمونی را تشکیل می دهند | |
| سوماتروپین | |
| هورمونهای تیروئید |
انسولین های کوتاه مدت محلول هستند و قادر به سرعت بخشیدن به فرآیند های متابولیکی در بدن انسان در ارتباط با جذب گلوکز هستند. برخلاف انسولین های طولانی مدت ، داروهای کوتاه مدت هورمونی حاوی یک محلول هورمونی فوق العاده خالص هستند که حاوی هیچگونه افزودنی نیست. ویژگی بارز چنین داروهایی این است که آنها خیلی سریع شروع به کار می کنند و در مدت زمان کوتاهی قادر به کاهش سطح قند خون به حالت عادی هستند.
- انسولین های کوتاه مدت که 30 دقیقه پس از تجویز شروع به کار می کنند. توصیه می شود آنها را حداکثر نیم ساعت قبل از غذا مصرف کنید.
- انسولین های Ultrashort که بعد از ربع ساعت ساعت شروع به کار می کنند. توصیه می شود این داروها تقریباً 5 تا 10 دقیقه قبل از غذا یا بلافاصله بعد از غذا مصرف شود.
در جدول زیر ، برای مقایسه ، مقادیر سرعت و مدت زمان عملکرد انواع مختلفی از عوامل هورمونی ارائه شده است. نام داروها به صورت انتخابی داده می شود ، زیرا تعداد زیادی از انواع آنها وجود دارد.
| نوع انسولین | به عنوان مثال دارو | پس از معرفی | دوره فعالیت حداکثر | مدت زمان عمل |
| فوق العاده کوتاه | هومالوگ ، نووراپید ، آپیدرا | 5-15 دقیقه | از نیم ساعت تا 2 ساعت | 3 تا 4 ساعت |
| کوتاه | Actrapid NM، Humulin R، Insuman، Rapid | 30 دقیقه | 4 تا 2 ساعت | 6 - 8 ساعت |
| مدت متوسط | Protafan NM ، Humulin NPH ، Insuman ، بازال | 1-1.5 ساعت | 4 تا 10 ساعت | ساعت 12-16 |
| بازیگری طولانی | لانتوس | 1 ساعت | بیان نشده است | 24 - 30 ساعت |
| لومیر | 2 ساعت | 16 - 20 ساعت |
Apidra Solostar: دستورالعمل استفاده
داروها به صورت محلول هایی تولید می شوند که به بافت زیر جلدی تزریق می شوند. قبل از تزریق انسولین پراندیک ، غلظت گلوکز با استفاده از گلوکومتر اندازه گیری می شود. اگر میزان قند نزدیک به هنجار تعیین شده برای بیمار باشد ، از فرم های کوتاه 20-30 دقیقه قبل از غذا استفاده می شود ، و فرم های فوق العاده کوتاه بلافاصله قبل از غذا. اگر این شاخص از مقادیر قابل قبول فراتر رود ، زمان بین تزریق و مواد غذایی افزایش می یابد.
دوز داروها در واحد اندازه گیری می شود (UNITS). ثابت نیست و قبل از صبحانه ، ناهار و شام به طور جداگانه محاسبه می شود. هنگام تعیین دوز دارو ، میزان قند قبل از غذا و میزان کربوهیدرات هایی که بیمار قصد مصرف آن را دارد ، در نظر گرفته می شود.
برای راحتی ، از مفهوم واحد نان (XE) استفاده کنید. 1 XU حاوی 12-15 گرم کربوهیدرات است. مشخصات بیشتر محصولات در جداول ویژه ارائه شده است.
| غذا خوردن | نیاز به انسولین (1 XE) ، در واحد |
| صبحانه | 1,5–2 |
| ناهار | 0,8–1,2 |
| شام | 1,0–1,5 |
فرض کنید فرد مبتلا به دیابت صبح 8/8 میلی مول در لیتر قند خون ناشتا را در معده خالی (برای یک هدف فردی ، 6.5 میلی مول در لیتر) داشته باشد و وی قصد دارد 4 XE را برای صبحانه بخورد. تفاوت بین شاخص بهینه و واقعی 2.3 میلیمول در لیتر (8.8 - 6.5) است. برای کاهش قند به حالت عادی و بدون در نظر گرفتن مواد غذایی ، 1 واحد انسولین مورد نیاز است و با 4 XE ، 6 واحد دیگر دارو (1.5 UNITS * 4 XE). بنابراین ، قبل از غذا ، بیمار باید 7 واحد از یک داروی پراندیال (1 واحد 6 واحد) را وارد کند.
برای تعیین بهترین انسولین برای یک بیمار خاص ، لازم است یک داروی پایه انتخاب شود. به منظور شبیه سازی تولید پایه ، آنها اغلب از آماده سازی طولانی انسولین استفاده می کنند. اکنون صنعت داروسازی دو نوع انسولین تولید می کند:
- مدت زمان متوسط ، کار تا 17 ساعت این داروها شامل Biosulin ، Insuman ، Gensulin ، Protafan ، Humulin است.
- مدت زمان فوق العاده طولانی ، اثر آنها تا 30 ساعت است. اینها عبارتند از: لومیر ، ترسیبا ، لانتوس.
وجوه انسولین Lantus و Levemir از نظر قلبی با سایر انسولین ها تفاوت دارند. تفاوت ها در این است که داروها کاملاً شفاف هستند و مدت زمان متفاوتی از عملکرد آن بر روی بیمار مبتلا به دیابت دارند. نوع اول انسولین دارای رنگ سفید و مقداری کدورت است ، بنابراین قبل از استفاده باید دارو را لرزاند.
هنگام استفاده از هورمون هایی با مدت متوسط ، لحظه های اوج در غلظت آنها مشاهده می شود. داروهای نوع دوم این ویژگی را ندارند.
دوز آماده سازی طولانی انسولین باید به گونه ای انتخاب شود که دارو بتواند غلظت گلوکز در فواصل بین وعده های غذایی را در حد قابل قبول مهار کند.
به دلیل نیاز به جذب آهسته تر ، انسولین طولانی در زیر پوست ران یا باسن تجویز می شود. کوتاه - در شکم یا بازوها.
اولین تزریق انسولین طولانی در شب با اندازه گیری قند هر 3 ساعت انجام می شود. در صورت تغییر قابل توجه در شاخص های گلوکز ، تنظیم دوز انجام می شود. برای شناسایی علل افزایش یک شبه گلوکز ، لازم است فاصله زمانی بین 00 تا 03:00 بررسی شود. با کاهش عملکرد ، باید دوز انسولین در شب کاهش یابد.
تعیین دقیق ترین میزان لازم انسولین پایه در صورت عدم وجود کامل گلوکز و انسولین کوتاه در خون ممکن است. بنابراین ، هنگام ارزیابی انسولین شبانه ، باید از شام امتناع کنید.
برای گرفتن یک تصویر آموزنده تر ، نباید از انسولین کوتاه استفاده کنید ، نباید از پروتئین یا غذاهای چرب بخورید
برای تعیین هورمون پایه در طول روز ، باید یک وعده غذایی یا گرسنگی را در تمام روز بردارید. اندازه گیری ها در هر ساعت انجام می شود.
فراموش نکنید که همه انواع انسولین علاوه بر لانتوس و لومیر ، ترشح اوج دارند. زمان اوج این داروها پس از 6-8 ساعت از زمان مصرف رخ می دهد. در این ساعت ها ممکن است افت قند رخ دهد که با خوردن واحدهای نان اصلاح می شود.
هر بار تغییر این دوزها باید انجام شود. برای درک چگونگی رفتار قند در دینامیک ، فقط یک آزمایش سه روزه کافی است. و تنها براساس نتایج به دست آمده ، پزشک قادر به تجویز دوز واضح یک دارو است.
برای ارزیابی هورمون اساسی در روز و شناسایی بهترین داروی ، باید پنج ساعت از لحظه جذب وعده غذایی قبلی صبر کنید. افراد دیابتی که از انسولین کوتاه استفاده می کنند ، باید 6 ساعت از یک دوره مقاومت کنند. گروهی از انسولین های کوتاه توسط جنسولین ، هومولین ، اکراپید نمایش داده می شوند. انسولین های Ultrashort عبارتند از: Novorapid ، Apidra ، Humalog.
نمی توان جواب قطعی به این سؤال داد که کدام انسولین بهترین است. اما به توصیه پزشک می توانید مقدار مناسب انسولین پایه و کوتاه را انتخاب کنید.
| ترکیب | |
| فارماکودینامیک | طبق اصل و قدرت عمل ، گلولیسین شبیه انسولین انسانی است ، در سرعت و زمان کار از آن پیشی می گیرد. Apidra با تحریک جذب آن توسط عضلات و بافت چربی ، غلظت قند در رگ های خونی را کاهش می دهد و همچنین سنتز گلوکز توسط کبد را مهار می کند. |
| نشانه ها | برای کاهش دیابت قند خون بعد از غذا از دیابت استفاده می شود. با کمک دارو ، می توان به سرعت قند خون را اصلاح کرد ، از جمله با عوارض حاد دیابت. این بیماری بدون در نظر گرفتن جنسیت و وزن در کلیه بیماران از 6 سالگی قابل استفاده است. طبق دستورالعمل ، انسولین آپیدرا برای سالمندان مبتلا به کبد و کلیوی و نارسایی مجاز است. |
| موارد منع مصرف | |
| دستورالعمل های ویژه |
|
| مقدار مصرف | دوز مورد نیاز با توجه به میزان کربوهیدرات موجود در مواد غذایی و فاکتورهای تبدیل فردی واحدهای نان به واحدهای انسولین تعیین می شود. |
| عمل ناخواسته | |
| بارداری و GV | |
| تعامل با مواد مخدر | |
| فرم های انتشار | |
| قیمت | بسته بندی با قلم سرنگ Apidra SoloStar حدود 2100 روبل قیمت دارد که با نزدیکترین آنالوگ ها - NovoRapid و Humalog قابل مقایسه است. |
| ذخیره سازی | ماندگاری Apidra 2 سال است به شرط آنکه تمام این مدت در یخچال نگهداری شود. برای کاهش خطر لیپودیستروفی و درد در تزریقات ، انسولین قبل از استفاده در دمای اتاق گرم می شود. بدون دسترسی به خورشید ، در دمای حداکثر 25 درجه سانتیگراد ، داروی قلم سرنگ خواص خود را به مدت 4 هفته حفظ می کند. |
| عمل دارویی | Humalog مانند سایر انواع انسولین ، با تحریک سلول های ماهیچه ای و کبدی برای گرفتن گلوکز قند خون را کاهش می دهد. همچنین باعث افزایش سنتز پروتئین شده و از بین رفتن بافت چربی جلوگیری می کند. این دارو سطح قند خون را بعد از غذا سریعتر از انسولین کوتاه مدت کاهش می دهد. |
| نشانه های استفاده | دیابت نوع 1 و 2 ، که در آن بدون درمان با انسولین غیرممکن است. کودکان می توانند از سن 2-6 سالگی تجویز شوند. برای ثابت نگه داشتن قند ، مقاله "درمان دیابت نوع 1 در بزرگسالان و کودکان" یا "انسولین دیابت نوع 2" را بررسی کنید. همچنین در اینجا ببینید که انسولین قند خون در چه سطحی شروع به تزریق می کند. |
| موارد منع مصرف | حساسیت به ماده فعال یا اجزای کمکی در ترکیب تزریق. عدم توانایی در انتخاب دوز داروی قدرتمند و سریع Humalog به منظور جلوگیری از قسمت های مکرر قند خون پایین (هیپوگلیسمی). |
| دستورالعمل های ویژه | برای جلوگیری از هیپوگلیسمی شدید ، انتقال از انسولین دیگر به هومالوگ باید تحت نظارت دقیق پزشکی انجام شود. نحوه ترکیب تزریق انسولین با الکل را بخوانید. همچنین در اینجا درباره عواملی که بر حساسیت بدن به این هورمون تأثیر می گذارید ، اطلاعات کسب کنید. درک کنید که چگونه فعالیت بدنی ، آب و هوا ، سرماخوردگی ، استرس تأثیر می گذارد. قبل از خوردن انسولین با اشعه ماوراء بنفش قبل از غذا ، همچنان از خوردن غذاهای مضر مضر جلوگیری کنید. |
| مقدار مصرف | دوزهای بهینه داروی هومالوگ برای هر بیمار به طور جداگانه انتخاب می شود. مقاله مربوط به محاسبه دوزهای انسولین اولتراورتورت را با جزئیات بیشتر بخوانید. همچنین مطالب "تجویز انسولین: کجا و چگونه تزریق شود" را مطالعه کنید. به خاطر داشته باشید که هومالوگ بسیار قدرتمند است. ممکن است لازم باشد آن را با نمکی فیزیولوژیکی نه تنها در کودکان بلکه حتی در افراد دیابتی بزرگسال نیز رقیق کنید. |
| عوارض جانبی | شایعترین عارضه جانبی کم قند خون (هیپوگلیسمی) است. در موارد شدید حتی می تواند باعث کما و مرگ شود. علاوه بر این ، برای داروی هومالوگ و آنالوگهای آن ، خطر نسبتاً زیاد است. با استفاده از تکنیک اشتباه برای تزریق انسولین ، ممکن است لیپو هیپرتروفی در محل تزریق وجود داشته باشد. واکنش های آلرژیک به ندرت رخ می دهد: قرمزی ، خارش ، تورم ، تب ، تنگی نفس ، تپش قلب ، تعریق. |
آنالوگ ها با استفاده از نشانه ها و روش استفاده
انسولین برای عادی سازی سطح قند خون در انواع دیابت تجویز می شود. علائم استفاده از هورمون اشکال زیر بیماری است:
- دیابت نوع 1 مرتبط با آسیب خود ایمنی به سلولهای غدد درون ریز و ایجاد کمبود هورمون مطلق ،
- نوع 2 ، که به دلیل کمبود نسبی انسولین به دلیل نقص در سنتز آن یا کاهش حساسیت بافتهای محیطی به عملکرد آن ، به دلیل کمبود انسولین مشخص می شود ،
- دیابت حاملگی در زنان باردار
- پانکراس بیماری که نتیجه پانکراتیت حاد یا مزمن است ،
- انواع پاتولوژی غیر ایمنی - سندرمهای Wolfram ، Rogers ، MODY 5 ، دیابت نوزاد و دیگران.
به طور معمول ، انسولین کوتاه با داروهای متوسط و طولانی مدت ترکیب می شود: کوتاه قبل از غذا و طولانی مدت در صبح و قبل از خواب تجویز می شود. تعداد تزریق هورمون محدود نیست و فقط به نیازهای بیمار بستگی دارد. برای کاهش آسیب های پوستی ، استاندارد 3 تزریق قبل از هر وعده غذایی و حداکثر 3 تزریق برای اصلاح قند خون است. اگر قند کمی قبل از غذا زیاد شود ، تجویز اصلاح با تزریق برنامه ریزی شده ترکیب می شود.
هنگامی که به انسولین کوتاه احتیاج دارید:
- 1 نوع دیابت.
- 2 نوع بیماری هنگامی که داروهای کاهش دهنده قند دیگر به اندازه کافی موثر نیستند.
- دیابت حاملگی با سطح گلوکز بالا. برای یک مرحله آسان ، معمولاً 1-2 تزریق انسولین طولانی کافی است.
- جراحی لوزالمعده ، که منجر به اختلال در سنتز هورمون شد.
- درمان عوارض حاد دیابت: کما ketoacidotic و hyperosmolar.
- دوره های افزایش تقاضای انسولین: بیماری های درجه حرارت بالا ، حمله قلبی ، آسیب اندام ، صدمات شدید.
انسولین انسولین با احتیاط در بیماران دارای اختلال در عملکرد کبدی توصیه می شود. این در شرایطی است که با عملکرد نادرست کبد ، نیاز به انسولین به دلیل کاهش گلوکوژنز کاهش می یابد. استفاده از "Apidra" با اعتیاد یا مقادیر کم گلوکز موجود در خون ممنوع است. اگر بیمار عدم تحمل اجزای فعال یا کمکی محلول را داشته باشد ، بهتر است از مصرف آن خودداری کنید. در این حالت ، شما می توانید با استفاده از Novorapid و سایر آنالوگها ، درمان را ادامه دهید.
اگر دوزهای تجویز شده توسط پزشک رعایت نشود ، Apidra می تواند باعث ایجاد هیپوگلیسمی و سایر عوارض جانبی از جمله:
- خستگی ،
- احساس مداوم خستگی و ضعف ،
- عدم توانایی توجه به کار ، امور ،
- اختلالات سیستم بینایی
- تمایل غیر قابل مقاومت به خواب ،
- سردرد
- دوره های حالت تهوع.
در صورت وجود مشکوک به هیپوگلیسمی ، نباید از دارو استفاده کرد. علاوه بر این ، باید در نظر داشت که بعضی اوقات ، اگرچه به ندرت ، برخی از بیماران ممکن است واکنش آلرژیک به انسولین آسپارت یا سایر اجزای انسولین نووراپید (متاکرسول ، فنل ، گلیسرول ، سدیم هیدروژن فسفات دی هیدرات ، کلرید روی و غیره) تجربه کنند. همچنین باید احتمال عدم تحمل فردی به انسولین آسپارت را در نظر بگیرید.
داروی حاوی انسولین Apidra Solostar برای تظاهرات هیپوگلیسمی و افزایش حساسیت به اجزای دارو استفاده نمی شود.
هنگام استفاده از داروی حاوی انسولین از تولید کننده دیگر ، کنترل دقیق آنتی بیوتیک توسط پزشک معالج لازم خواهد بود ، زیرا نیاز به تنظیم دوز مصرفی نمی تواند منتفی شود. ممکن است شما نیاز به تغییر طرح درمان هیپوگلیسمی داروها برای تجویز خوراکی داشته باشید.
تکمیل درمان ضد دیابتی یا استفاده از دوزهای بالای انسولین ، به ویژه در مبتلایان به دیابت نوجوان ، می تواند باعث کتواسیدوز دیابتی و همچنین هیپوگلیسمی شود که خطر جدی برای زندگی به همراه دارد.
بازه زمانی بروز هیپوگلیسمی ارتباط مستقیمی با میزان رشد واکنش هیپوگلیسمی از داروهای مورد استفاده دارد ، با اصلاح درمان ضد دیابتی می تواند تغییر کند.
برخی از عوامل می توانند شدت هیپوگلیسمی را کاهش دهند ، این موارد عبارتند از:
- دوره طولانی دیابت
- انسولین درمانی فشرده
- توسعه نوروپاتی دیابتی
- استفاده از تعدادی از داروها (به عنوان مثال ، مسدود کننده β).
تغییر دوز انسولین Apidra Solostar با افزایش فعالیت بدنی یا با تغییر در رژیم غذایی روزانه انجام می شود.
در صورت افزایش فعالیت بدنی بلافاصله پس از خوردن غذا ، احتمال بروز هیپوگلیسمی افزایش می یابد. انسولین درمانی کوتاه مدت می تواند باعث بروز هیپوگلیسمی شود.
علائم کم فشار و کمبود قند خون و کمبود قند خون باعث ایجاد precoma دیابتی ، اغما یا منجر به مرگ می شود.
با تغییر وضعیت عاطفی ، ایجاد برخی بیماری ها ، ممکن است لازم باشد دوز داروی حاوی انسولین را تنظیم کنید.
هنگام کار با مکانیزم های دقیق ، رانندگی وسایل نقلیه ، خطر ابتلا به هایپو و قند خون افزایش می یابد ، بنابراین نیاز به مراقبت های ویژه ای است.
بهترین نوع انسولین
داروهای این گروه را می توان به دو دسته مصنوعی و طبیعی تقسیم کرد. اولین مورد در آزمایشگاه ها ایجاد می شود ، ترکیب اصلی ماده اصلی را با اجزای اضافی ترکیب می کند که به کاهش سریع قند خون کمک می کند.

هورمون طبیعی سیستم غدد درون ریز در بدن انسان یا حیوان تولید می شود. بهترین نوع انسولین را می توان با مدت زمان فعالیت اجزای آن طبقه بندی کرد:
- Ultrashort - این داروها تقریبا بلافاصله پس از ورود به خون شروع به کار می کنند ، و دوره تأثیر درمانی آنها 3-4 ساعت است. از مزایای این دارو این است که در اسرع وقت توسط بدن جذب می شود و یک دوز تزریق منفرد بسیار متمرکز است.
- کوتاه - هورمون این گروه 15-20 دقیقه پس از اشباع بدن شروع به کار می کند و کل مدت زمان مصرف دارو بیشتر از 6 ساعت نمی باشد. این نوع هورمون برای بیمارانی که سبک زندگی فعال دارند و قادر به برنامه ریزی دقیق رژیم روز نیستند ، مناسب است.
- متوسط - غلیظ ، اما بسیار آهسته تر جذب شده در خون ، که اثر طولانی مدت دارد. مدت زمان بهره درمانی 12 ساعت طول می کشد.
- طولانی - هورمونی از این نوع ، مقدار مناسب انسولین را به مدت 24-36 ساعت در اختیار بیمار قرار می دهد. ضرر اصلی دارو این است که ماده فعال فقط 1-2 ساعت پس از تزریق شروع به فعالیت می کند.
بهترین انسولین چیست؟
صنعت داروسازی مدرن انتخاب عظیمی از انواع انسولین را ارائه می دهد ، که از بهترین داروهای گروه خود هستند.

هر یک از آنها از لحاظ تأثیرگذاری بر بدن یک فرد دیابتی دارای جنبه ها و معایب مثبت آن است. انواع داروهای زیر مشخص شده است که تأثیر مفیدی بر دیابت دارند و از مقدار بهینه گلوکز در جریان خون حمایت می کنند:
- هومالوگ یک هورمون اولتراورتورت با ترکیب شیمیایی شبیه به انسولین انسانی است که با اشباع سریع خون (15 دقیقه) مشخص می شود و مدت زمان حداکثر غلظت در بدن از نیم ساعت تا 2 ساعت (تعداد واحدهای دارویی فقط توسط پزشک به صورت جداگانه مشخص می شود) ،
- Actrapid - دارای مدت زمان کوتاهی از اثر درمانی است ، شروع فعال سازی دارو 30 دقیقه پس از تزریق به لایه زیر جلدی ، و حداکثر اثر دارو در طی 1-3 ساعت پس از تزریق ذکر می شود (مدت زمان عمل از 6 تا 8 ساعت بدون خطر هیپوگلیسمی) ،
- پروتافان - به گروهی از داروهای با میانگین مدت زمان عمل ، یکسان با انسولین طبیعی انسان است ، گفت: پس از تزریق زیر 1-1.5 خون وارد خون می شود (حداکثر اثر در مدت زمان 4 تا 12 ساعت خود را نشان می دهد و کل مدت زمان عمل 16 است. -24 ساعت)
- لانتوس یک داروی هورمونی است که مدت زمان کندی در تجزیه مولکول های قند دارد ، 1 ساعت پس از تجویز شروع به کار می کند ، به آرامی جذب می شود ، بنابراین بلافاصله بعد از تزریق باعث سوزش گلوکز خیلی سریع نمی شود (حداکثر مدت زمان مصرف دارو از 24 تا 30 ساعت است) اما تجویز می شود بیش از 1 بار در روز در همان زمان) ،
- ترشیبا یک داروی طولانی مدت است که امکان کنترل میزان قند خون در دوره 24 تا 26 ساعت را فراهم می کند ، برای بزرگسالان و کودکان بزرگتر از 1 سال تأیید شده است (ایمنی و اثربخشی انسولین با مطالعات بالینی ثابت شده است و دوز انحصاراً از طریق مسیر زیر جلدی تجویز می شود).
انتخاب یکی از بهترین و مؤثرترین داروها مرحله مهمی در دوره درمانی کلی است. برای انتخاب جداگانه بهترین نوع انسولین ، دوز و تعداد تزریق روزانه برای هر بیمار به طور جداگانه ضروری است برای کمک به یک متخصص غدد مراجعه کنید.

دیابت همیشه منجر به عوارض کشنده می شود. قند خون بیش از حد خطرناک است.
Aronova S.M. توضیحاتی در مورد درمان دیابت داد. کامل بخوانید
عوارض جانبی عملی
یک داروی صحیح انتخاب شده و میزان مصرف آن تقریباً هرگز باعث بروز عوارض جانبی نمی شود. با این وجود موقعیت هایی وجود دارد که انسولین به خودی خود برای فرد مناسب نیست و در این حالت ممکن است برخی از مشکلات بوجود آید.
بروز عوارض جانبی هنگام استفاده از انسولین بیشتر با مصرف بیش از حد ، تجویز نادرست یا ذخیره دارو همراه است
اغلب اوقات ، افراد به تنهایی تنظیمات دوز را انجام می دهند ، میزان انسولین تزریق شده را افزایش یا کاهش می دهند ، در نتیجه یک واکنش اورانیمیزم غیر منتظره. افزایش یا کاهش دوز منجر به نوسانات قند خون در یک جهت یا جهت دیگر می شود و در نتیجه باعث ایجاد یک کما هیپوگلیسمی یا قند خون می شود که می تواند منجر به مرگ ناگهانی شود.
مشکلی دیگر که اغلب افراد دیابتی با آن روبرو هستند واکنشهای آلرژیک است که معمولاً در انسولین با منشأ حیوانی رخ می دهد. اولین علائم آنها بروز خارش و سوزش در محل تزریق و همچنین افتادگی پوست و تورم آنهاست.
آتروفی بافت چربی در افراد دیابتی با مصرف طولانی مدت انسولین یک مشکل مشترک است. این اتفاق به دلیل تجویز مکرر انسولین در همان مکان اتفاق می افتد. این آسیب زیادی به سلامتی وارد نمی کند ، اما ناحیه تزریق باید تغییر یابد زیرا میزان جذب آنها مختل است.
با استفاده طولانی مدت از انسولین ، مصرف بیش از حد نیز می تواند رخ دهد ، که با ضعف مزمن ، سردرد ، کاهش فشار خون و غیره بروز می کند. در صورت مصرف بیش از حد ، لازم است فوراً با پزشک مشورت کنید.
نمای کلی مواد مخدر
در زیر لیستی از داروهای مبتنی بر انسولین که بیشتر در درمان دیابت قند استفاده می شود را در نظر خواهیم گرفت. آنها فقط برای اهداف اطلاع رسانی ارائه می شوند ، شما نمی توانید در هر صورت بدون اطلاع پزشک از آنها استفاده کنید. برای اینکه وجوه بهینه کار کنند ، باید کاملاً بصورت جداگانه انتخاب شوند!
بهترین آماده سازی انسولین کوتاه مدت است. حاوی انسولین انسانی است. برخلاف سایر داروها ، خیلی سریع شروع به عمل می کند. پس از استفاده از آن ، کاهش سطح قند خون پس از 15 دقیقه مشاهده می شود و تا 3 ساعت دیگر در حد طبیعی باقی می ماند.
هومالوگ به شکل یک سرنگ قلم
نشانه های اصلی استفاده از این دارو بیماری ها و شرایط زیر است:
- وابسته به انسولین نوع دیابت
- واکنش آلرژیک به سایر داروهای انسولین ،
- قند خون
- مقاومت در برابر استفاده از داروهای کاهش دهنده قند ،
- دیابت وابسته به انسولین قبل از عمل.
دوز دارو به صورت جداگانه انتخاب می شود. معرفی آن می تواند به صورت زیر جلدی و داخل عضلانی و داخل وریدی انجام شود. با این حال ، برای جلوگیری از عوارض در خانه ، توصیه می شود قبل از هر وعده غذایی ، دارو را فقط به طور زیر جلدی مصرف کنید.
داروهای کوتاه مدت مدرن ، از جمله هومالوگ ، عوارض جانبی دارند. و در این حالت ، در بیمارانی که از آن استفاده می کنند ، اکثر اوقات ، ابتلا به آن وجود دارد ، کاهش کیفیت بینایی ، آلرژی و لیپودیستروفی.
برای اینکه یک دارو به مرور زمان موثر باشد ، باید به درستی ذخیره شود. و این کار باید در یخچال انجام شود ، اما نباید اجازه یخ زدگی داد ، زیرا در این حالت محصول خاصیت درمانی خود را از دست می دهد.
Insuman Rapid
داروی دیگری که مربوط به انسولین های کوتاه مدت بر اساس هورمون انسانی است. اثربخشی دارو به مدت 30 دقیقه پس از مصرف به اوج خود می رسد و به مدت 7 ساعت حمایت خوبی از بدن می کند.
Insuman Rapid برای تجویز زیر جلدی
این محصول 20 دقیقه قبل از هر وعده غذایی استفاده می شود. در این حالت ، هر بار محل تزریق تغییر می کند. شما به طور مداوم نمی توانید از دو جا تزریق کنید. لازم است دائماً آنها را تغییر دهید. به عنوان مثال ، اولین بار در ناحیه شانه ، دوم در معده ، سوم در باسن و غیره انجام می شود. با این کار از آتروفی بافت چربی جلوگیری می شود ، که اغلب این عامل تحریک می کند.
Biosulin N
دارویی با داروی متوسط که باعث تحریک ترشح لوزالمعده می شود. این ماده حاوی هورمونی یکسان با انسان است که به راحتی توسط بسیاری از بیماران تحمل می شود و بندرت باعث ایجاد عوارض جانبی می شود.
در صورتی که فرد این داروی را با داروهای مشابه جایگزین کند ، ممکن است هیپوگلیسمی را تجربه کند. عواملی مانند استرس شدید یا پرش از وعده های غذایی می توانند ظاهر آن را بعد از استفاده از Biosulin N تحریک کنند. بنابراین ، هنگام استفاده از آن برای اندازه گیری منظم میزان قند خون بسیار مهم است.
جنسولین ن
اشاره به انسولین های با عملکرد متوسط که باعث افزایش تولید هورمون لوزالمعده می شود. این دارو به صورت زیر جلدی تجویز می شود. اثر آن نیز 1 ساعت پس از تجویز رخ می دهد و ساعت ها طول می کشد.
انواع داروی جنسولین
انسولین طولانی مدت ، که برای افزایش ترشح انسولین لوزالمعده استفاده می شود. ساعت ها معتبر است. حداکثر اثر آن 2-3 ساعت پس از تجویز حاصل می شود.
یکی دیگر از داروهای طولانی مدت که به طور فعال برای کنترل قند خون در دیابت مورد استفاده قرار می گیرد. اثربخشی آن 5 ساعت پس از تجویز حاصل می شود و در طول روز ادامه می یابد.
ویژگی های این دارو که در وب سایت رسمی تولید کننده شرح داده شده ، حاکی از آن است که این دارو برخلاف سایر داروهای انسولین ، حتی در کودکان بالای 2 سال نیز قابل استفاده است.
آماده سازی انسولین زیادی وجود دارد. و گفتن کدام یک بهترین است بسیار دشوار است. باید درک کرد که هر ارگانیسم خصوصیات خاص خود را دارد و به نوعی به برخی از داروهای خاص واکنش نشان می دهد. بنابراین ، انتخاب یک داروی انسولین باید بصورت جداگانه و فقط توسط پزشک انجام شود.