جایگزین انسولین: آنالوگ ها برای انسان در درمان دیابت
مهمترین دستاورد سالهای اخیر در بهبود انسولین درمانی ، ورود به عملآزمایی بالینی داروهای بنیادی جدید نسل سوم انسولین - آنالوگهای انسولین است. در حال حاضر ، آنالوگ های انسولین ultrashort و عمل طولانی مدت با موفقیت در دیابولوژی استفاده می شود ، در مقایسه با آماده سازی انسولین انسانی با ژنتیک ترجیح قابل توجهی داده می شود. خصوصیات فارماکودینامیکی و فارماکوکینتیک آنالوگ انسولین کامل ترین تقلید از اثرات انسولین درون زا از جمله انسولین پایه و انسولینمی در پاسخ به غذا ، کمک به دستیابی به جبران مطلوب در بیماران مبتلا به دیابت و بهبود پیش بینی بیماری است. تجزیه و تحلیل مطالعات اخیر ارائه شده در این بررسی ، کارآیی بالا و نوید استفاده از آنالوگهای انسولین اولتراستورت و طولانی مدت در درمان دیابت نوع 1 و نوع 2 را نشان می دهد.
آنالوگ های انسولین در درمان دیابت شیرین
معرفی آنالوگهای انسولین - نسل سوم آماده سازی انسولین در اصل جدید - به عملآزمایی بالینی مهمترین پیشرفت در درمان دیابت در سالهای اخیر بوده است. در حال حاضر آنالوگ انسولین سریع و سریع عمل می شود با موفقیت در دیابولوژی ، نتیجه برتر در مقایسه با استفاده از انسولین انسانی است. ویژگی های فارماکودینامیکی و فارماکوکینتیک آنالین انسولین ، کاملترین تقلید از اثرات انسولین درون زا از جمله انسولین پایه و پاسخ انسولین به مصرف مواد غذایی ، دستیابی به یک کنترل قند خون رضایت بخش در بیماران مبتلا به دیابت نوع 1 و 2 و بهبود پیش آگهی برای بیماری تجزیه و تحلیل مطالعاتی که اخیراً برای بررسی ارائه شده است ، حاکی از راندمان بالا و چشم انداز در استفاده از آنالوگ انسولین با عملکرد سریع و سریع در درمان دیابت است.
چگونه انسولین را جایگزین کنیم؟

افراد مبتلا به دیابت به داروهایی نیاز دارند که قند خون آنها را کاهش می دهد. برای این منظور ، آنالوگ انسولین انسانی در نظر گرفته شده است. هدف آنها حفظ سلامتی طبیعی و تنظیم میزان جذب گلوکز است. انسولین به انسان و حیوان تقسیم می شود. مواد مختلف قادر به نتیجه یکسان هستند ، اگرچه تأثیر آنها متفاوت است.
انواع انسولین
بسته به زمان عمل و اثربخشی آنها ، انواع اصلی داروها را تشخیص دهید. شایان ذکر است انواع داروهای ترکیبی وجود دارد که می توانند با انتخاب دوز مناسب ، داروهای خاصی را جایگزین کنند. مواد کاهش دهنده قند به انواع زیر تقسیم می شوند:
- عمل کوتاه
- مدت متوسط
- سرعت بالا
- عمل طولانی مدت
- ترکیب (مخلوط) به معنی.
موادی که بیشترین انسجام را با انسولین انسان دارند آنها می توانند عمل خود را تنها 5 دقیقه پس از تزریق در خون شروع کنند.
جایگزینی نسخه های بدون اوج می تواند به طور مساوی انجام شود و در بروز هیپوگلیسمی نقش نداشته باشد. آماده سازی انسولین منحصراً بر اساس منشاء گیاهی تولید می شود.
به این معنی که انتقال آنها از مواد اسیدی به مواد طبیعی ، کاملاً حل می شود.
دانشمندان از DNA نوترکیب برای به دست آوردن داروهای جدید استفاده کردند. آنالوگهای انسولین با استفاده از فن آوری های نوآورانه ، از جمله DNA نوترکیب به دست آمد.
بارها و بارها آنالوگ های باکیفیت از انسولین کوتاه و سایر اقدامات ایجاد شده ، که بر اساس آخرین خواص دارویی ساخته شده اند ، ایجاد می شود.
این داروها به شما امکان می دهند تعادل مطلوب بین خطر افت قند و گلیسمی هدف به دست آمده را بدست آورید. عدم تولید هورمون می تواند بیمار را به حالت کما دیابتی سوق دهد.
آنالوگ های مواد انسولین
جایگزینی داروها به منظور حذف وجود نواقص در داروها ضروری است. انسولین کوتاه مدت به عنوان مناسب ترین داروی کاهش دهنده قند به تولید انبوه رفت. آنالوگهای انسولین می توانند مدت زمان عمل را تغییر دهند تا بتوانند همه آسایش را برای مبتلایان به دیابت فراهم کنند.
دارویی برای تجویز در چربی زیر جلدی ، به منظور بهبود جذب گلوکز و با خواصی مشابه انسولین انسانی طراحی شده است. این دارو برای کنترل عملکرد هیپوگلیسمی طراحی شده است. همراه با کارکردهای اصلی ، دارو فیلتراسیون گلوکز در کبد را انجام می دهد.
عمل تقریبا بلافاصله پس از معرفی ماده شروع می شود. این دارو برای جلوگیری از کما قند خون باید توسط افرادی که از دیابت نوع 1 و نوع 2 و همچنین برای کاهش وزن اضافی استفاده می شوند ، استفاده شود.
اگر به حداقل یک ماده اضافی حساسیت دارید یا در صورت وجود هیپوگلیسمی ، باید به داروی دیگری مراجعه کنید.
قند پایین هوملوگ
Humalog 5 دقیقه بعد از تجویز قند خون را کاهش می دهد.
دارویی که براساس انسولین انسانی ساخته شده است. تأثیر آن 5 دقیقه پس از ورود دارو به جریان خون آغاز می شود.
هومالو آنالوگ انسولین ماوراء بنفش است که فقط برای بازپرداخت میزان قند در بدن در نظر گرفته شده است. شاید استفاده روزانه از دارو برای اهداف پیشگیری باشد. اغلب انسولین قبل از غذا روی معده خالی گرفته می شود.
افرادی که از دیابت نوع 1 و نوع 2 رنج می برند می توانند ضمن افزایش قند خون انسولین تزریق کنند. بهتر است در موارد مصرف از دارو استفاده کنید:
- افزایش قند در دیابت ،
- عدم تحمل فردی به سایر داروها ،
- وجود هیپوگلیسمی درمان نشده ،
- وجود دیابت غیر وابسته به انسولین ، که در آن نقض حلالیت سایر انسولین ها وجود دارد ،
- عمل جراحی ، پس از آن ممکن است عوارضی ایجاد شود.
انسولین آسپارت
یک آنالوگ از عمل اولتراورتورت انسولین انسانی. اثر خود را به همراه گیرنده های خاص غشای خارجی سیتوپلاسم موجود در سلول می گذراند. در نتیجه ، مجتمع های گیرنده انسولین تشکیل می شوند.
این فرایند سنتز آنزیم ها ، از جمله هگزوکیناز ، پیروات کیناز و سنتز گلیکوژن را تحریک می کند. تأثیر انسولین کوتاه مدت به افزایش حمل و نقل داخل سلولی و افزایش جذب گلوکز به چربی زیر جلدی بستگی دارد.
این دارو به محض اینکه ماده زیر پوست بیاید کار خود را شروع می کند. کاهش قند خون در مدت زمان استراحت 3.5 ساعت بعد از غذا اتفاق می افتد.
آسپارت را می توان در ران خاردار کرد.
احتمال هیپوگلیسمی شبانه به حداقل می رسد. ماده آسپارت باید در شکم ، ران ، شانه یا باسن خراشیده شود و هر بار که نیاز دارید محل تزریق را تغییر دهید. واکنشهای افزایش حساسیت فردی یا مواد اضافی موجود در ترکیب ممکن است روی دارو مشاهده شود.
"آسپارتام" یا مکمل غذایی E951
این محصول یک جایگزین قند مصنوعی یا شیرین کننده برای محصولات است. ترکیب و ساختار دارو با قند متفاوت است. این شامل فنیل آلانین و یک اسید آمینه آسپارتیک است.
افزودنی E951 مقاومت در برابر گرما نشان نمی دهد ؛ در دماهای بالا ، ماده می تواند تجزیه شود و شکل قبلی خود را از دست دهد. به دلیل همین کیفیت ، آسپارتام به عنوان مواد افزودنی در محصولات غذایی مورد استفاده قرار می گیرد که تحت عملیات گرما قرار نمی گیرند.
این ماده ممکن است عوارض جانبی داشته باشد ، بنابراین استفاده باید محدود باشد و با پزشک مشورت کنید.
با مراقبت های ویژه ، ارزش مصرف دارو برای زنان باردار را دارد ، زیرا جنین ممکن است رنج ببرد.
نوومیکس و دیگران
Novomix از طریق سرنگ قلم اداره می شود.
یک داروی جهانی که برای معرفی یک ماده محلول با قلم سرنگ مخصوص در نظر گرفته شده است.
دوز صحیح معمولاً توسط پزشک محاسبه می شود ، اما هنجار در حدود 50 واحد است. مقدار مصرف باید به صورت دوره ای تغییر کند. فقط از سوزن های یکبار مصرف 8 میلی متر استفاده کنید. بهتر است قلم سرنگ اضافی را با خود ببرید.
ابزار تعلیق همگن از رنگ سفید است ، بدون توده.
روند افزایش حمل و نقل داخل سلولی با کاهش میزان گلوکز آزاد شده به کبد و خون همراه است. به طور مرتب افزایش حساسیت فردی به مواد موجود در قلم سرنگ مشاهده می شود. کودکان زیر شش سال بهتر است Novomix را تزریق نکنند ، زیرا ممکن است به دلیل عدم انجام آزمایشات بالینی برای کودکان ، نقص در بدن ایجاد شود.
نتیجه گیری
تعداد زیادی ماده مختلف برای جلوگیری از عوارض ناشی از دیابت وجود دارد. پزشک باید انسولین تجویز کند ، زیرا در آینده می توانید هیپوگلیسمی دریافت کنید. تمام عواقب دیابت با قند خون بالا همراه است. بنابراین ، در انتخاب داروی مناسب تردید نکنید ، بهتر است توصیه ها و اصرار پزشک را دنبال کنید.
قرصهای جایگزین انسولین
انسولین هورمونی است که چندین کار را به طور همزمان انجام می دهد - گلوکز خون را تجزیه می کند و آن را به سلول ها و بافت های بدن منتقل می کند ، در نتیجه آنها را با انرژی لازم برای عملکرد طبیعی اشباع می کند.
هنگامی که این هورمون در بدن کمبود داشته باشد ، سلول ها با وجود این که سطح قند خون بسیار بالاتر از حد معمول است ، دریافت انرژی به مقدار مناسب را متوقف می کنند.
و هنگامی که چنین اختلالی در فرد تشخیص داده شود ، داروهای انسولین تجویز می شود.
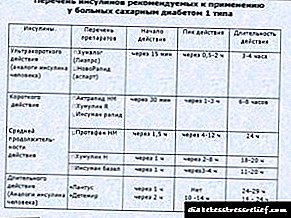
آنها انواع مختلفی دارند و برای اینکه بفهمید کدام انسولین بهتر است ، لازم است با جزئیات بیشتر انواع و میزان قرار گرفتن در معرض بدن را در نظر بگیرید.
اطلاعات عمومی
انسولین نقش مهمی در بدن دارد. به لطف اوست که سلول ها و بافت های اندام های داخلی انرژی دریافت می کنند ، به لطف آنها می توانند به طور عادی کار کنند و کار خود را انجام دهند. لوزالمعده در تولید انسولین نقش دارد.
و با ایجاد هر بیماری که منجر به آسیب به سلول های آن شود ، به دلیل کاهش سنتز این هورمون می شود. در نتیجه این ، قندهایی که مستقیماً با غذا وارد بدن می شوند ، دچار انشعاب نمی شوند و به شکل ریزگردها در خون مستقر می شوند.
و بنابراین دیابت قندی شروع می شود.
اما این دو نوع است - نوع اول و دوم. و اگر با دیابت 1 نقص جزئی یا کامل لوزالمعده وجود داشته باشد ، پس با دیابت نوع 2 ، اختلالات کمی متفاوت در بدن رخ می دهد.
لوزالمعده به تولید انسولین ادامه می دهد ، اما سلول های بدن حساسیت خود را نسبت به آن از دست می دهند ، به همین دلیل آنها از جذب کامل انرژی متوقف می شوند.
در برابر این پیش زمینه ، قند تا انتها تجزیه نمی شود و همچنین در خون حل می شود.
اما در برخی شرایط ، حتی با دیابت قند متعلق به نوع دوم ، پیروی از رژیم غذایی نتیجه مثبتی نمی دهد ، زیرا با گذشت زمان لوزالمعده "از بین می رود" و همچنین تولید هورمون را به مقدار مناسب متوقف می کند. در این حالت از آماده سازی انسولین نیز استفاده می شود.
آنها به دو شکل در قرص ها و محلول های تزریق داخل بدن (تزریق) در دسترس هستند.
و صحبت از بهتر بودن ، انسولین یا قرص ها ، لازم به ذکر است که تزریق ها بیشترین میزان قرار گرفتن در معرض بدن را دارند ، زیرا اجزای فعال آنها به سرعت در گردش سیستمیک جذب می شوند و شروع به فعالیت می کنند. و انسولین موجود در قرص ها ابتدا وارد معده می شود و پس از آن فرآیندی بریدگی انجام می شود و تنها پس از آن وارد جریان خون می شود.
استفاده از داروهای انسولین باید فقط پس از مشورت با متخصص صورت گیرد
اما این بدان معنا نیست که انسولین موجود در قرص ها از راندمان پایینی برخوردار است. همچنین به کاهش قند خون کمک می کند و به بهبود وضعیت عمومی بیمار کمک می کند. اما به دلیل کندی عمل ، برای استفاده در موارد اضطراری ، به عنوان مثال ، با شروع کما قند خون مناسب نیست.
انسولین کوتاه مدت
انسولین کوتاه مدت راه حل ای از انسولین کریستالی روی است. ویژگی بارز آنها این است که آنها خیلی سریعتر از سایر انواع آماده سازی انسولین در بدن انسان عمل می کنند. اما در همان زمان ، زمان عمل آنها به همان سرعتی شروع می شود.
چنین داروهایی نیم ساعت قبل از خوردن دو روش به صورت زیر جلدی تزریق می شوند - داخل عضلانی یا عضلانی. حداکثر تأثیر مصرف آنها پس از 2-3 ساعت پس از تجویز حاصل می شود. به عنوان یک قاعده ، داروهای کوتاه مدت در ترکیب با سایر انواع انسولین استفاده می شود.
انسولین متوسط
این داروها بسیار کندتر در بافت زیر جلدی حل می شوند و در گردش سیستمی جذب می شوند و به همین دلیل ماندگارترین اثر را نسبت به انسولین های کوتاه مدت دارند.
بیشتر اوقات در پزشکی ، از انسولین NPH یا نوار انسولین استفاده می شود.
حالت اول محلول کریستالهای روی-انسولین و پروتامین است و دوم ماده مخلوط شده که حاوی روی و انسولین کریستالی و آمورف است.
مکانیسم عملکرد آماده سازی انسولین
انسولین متوسط منشأ حیوانی و انسانی دارد. آنها داروهای مختلف دارویی دارند. تفاوت بین آنها در این است که انسولین با منشأ انسانی بالاترین میزان آبگریزی را دارد و با پروتامین و روی بهتر ارتباط برقرار می کند.
برای جلوگیری از عواقب منفی استفاده از انسولین با مدت متوسط ، باید کاملاً طبق این طرح استفاده شود - 1 یا 2 بار در روز.
و همانطور که در بالا ذکر شد ، این داروها اغلب با انسولین های کوتاه مدت ترکیب می شوند.
این امر به این دلیل است که ترکیب آنها به ترکیب بهتر پروتئین با روی کمک می کند ، در نتیجه جذب انسولین کوتاه مدت به میزان قابل توجهی کاهش می یابد.
انسولین های طولانی
این گروه دارویی داروی از میزان کمی جذب خون در خون برخوردار است ، بنابراین آنها برای مدت زمان بسیار طولانی عمل می کنند.
این عوامل کاهش دهنده انسولین خون عادی سازی سطح گلوکز در طول روز را انجام می دهند. آنها 1-2 بار در روز معرفی می شوند ، دوز به صورت جداگانه انتخاب می شود.
آنها را می توان با انسولین های کوتاه و متوسط با هم ترکیب کرد.
روشهای کاربرد
چه نوع انسولینی برای مصرف و در چه دوزهایی استفاده شود ، فقط پزشک با در نظر گرفتن خصوصیات فردی بیمار ، میزان پیشرفت بیماری و وجود عوارض و سایر بیماری ها تصمیم می گیرد. برای تعیین دوز دقیق انسولین ، لازم است بعد از تجویز آنها ، مرتباً سطح قند خون را کنترل کنید.
مناسب ترین محل انسولین ، چربی زیر پوستی در شکم است.
صحبت از هورمونی که باید توسط لوزالمعده ایجاد شود ، مقدار آن باید در روز در حدود ED باشد. همین عیار برای دیابتی ها نیز لازم است. اگر او دارای عملکرد کامل لوزالمعده باشد ، مقدار مصرف انسولین می تواند به ED در روز برسد.در همین زمان ، 2/3 از آن باید در صبح و مابقی عصر ، قبل از شام استفاده شود.
بهترین رژیم برای مصرف دارو ترکیبی از انسولین کوتاه و متوسط محسوب می شود. به طور طبیعی ، طرح استفاده از مواد مخدر نیز تا حد زیادی به این بستگی دارد. بیشتر اوقات در چنین شرایطی از طرح های زیر استفاده می شود:
- قبل از صرف صبحانه ، مصرف همزمان انسولین با عملکرد کوتاه و متوسط بر روی معده خالی و در عصرانه فقط یک داروی کوتاه مدت (قبل از شام) قرار داده می شود و بعد از چند ساعت - عمل متوسط
- داروهایی که با یک عمل کوتاه مشخص می شوند در طول روز (حداکثر 4 بار در روز) استفاده می شود ، و قبل از خواب تزریق دارویی با اثر طولانی و کوتاه انجام می شود ،
- در ساعت 5-6 بعد از ظهر انسولین از فعالیت متوسط یا طولانی استفاده می شود ، و قبل از صبحانه و هر وعده غذایی بعدی - کوتاه.
در صورتی که پزشک فقط یک دارو را برای بیمار تجویز کند ، باید آن را به شدت در فواصل منظم استفاده کرد. به عنوان مثال ، انسولین کوتاه مدت 3 بار در روز در طول روز (آخرین مورد قبل از خواب) ، متوسط - 2 بار در روز قرار داده می شود.
عوارض جانبی عملی
یک داروی صحیح انتخاب شده و میزان مصرف آن تقریباً هرگز باعث بروز عوارض جانبی نمی شود. با این وجود موقعیت هایی وجود دارد که انسولین به خودی خود برای فرد مناسب نیست و در این حالت ممکن است برخی از مشکلات بوجود آید.
بروز عوارض جانبی هنگام استفاده از انسولین بیشتر با مصرف بیش از حد ، تجویز نادرست یا ذخیره دارو همراه است
اغلب اوقات ، افراد به تنهایی تنظیمات دوز را انجام می دهند ، میزان انسولین تزریق شده را افزایش یا کاهش می دهند ، در نتیجه یک واکنش اورانیمیزم غیر منتظره.
افزایش یا کاهش دوز منجر به نوسانات قند خون در یک جهت یا جهت دیگر می شود و در نتیجه باعث ایجاد یک کما هیپوگلیسمی یا قند خون می شود که می تواند منجر به مرگ ناگهانی شود.
مشکلی دیگر که اغلب افراد دیابتی با آن روبرو هستند واکنشهای آلرژیک است که معمولاً در انسولین با منشأ حیوانی رخ می دهد.
اولین علائم آنها بروز خارش و سوزش در محل تزریق و همچنین افتادگی پوست و تورم آنهاست.
در صورت بروز چنین علائمی ، باید بلافاصله از پزشک کمک بخواهید و به انسولین با منشأ انسانی تغییر دهید ، اما در عین حال دوز آن را کاهش دهید.
آتروفی بافت چربی در افراد دیابتی با مصرف طولانی مدت انسولین یک مشکل مشترک است. این اتفاق به دلیل تجویز مکرر انسولین در همان مکان اتفاق می افتد. این آسیب زیادی به سلامتی وارد نمی کند ، اما ناحیه تزریق باید تغییر یابد زیرا میزان جذب آنها مختل است.
با استفاده طولانی مدت از انسولین ، مصرف بیش از حد نیز می تواند رخ دهد ، که با ضعف مزمن ، سردرد ، کاهش فشار خون و غیره بروز می کند. در صورت مصرف بیش از حد ، لازم است فوراً با پزشک مشورت کنید.
نمای کلی مواد مخدر
در زیر لیستی از داروهای مبتنی بر انسولین که بیشتر در درمان دیابت قند استفاده می شود را در نظر خواهیم گرفت. آنها فقط برای اهداف اطلاع رسانی ارائه می شوند ، شما نمی توانید در هر صورت بدون اطلاع پزشک از آنها استفاده کنید. برای اینکه وجوه بهینه کار کنند ، باید کاملاً بصورت جداگانه انتخاب شوند!
بهترین آماده سازی انسولین کوتاه مدت است. حاوی انسولین انسانی است. برخلاف سایر داروها ، خیلی سریع شروع به عمل می کند. پس از استفاده از آن ، کاهش سطح قند خون پس از 15 دقیقه مشاهده می شود و تا 3 ساعت دیگر در حد طبیعی باقی می ماند.
هومالوگ به شکل یک سرنگ قلم
نشانه های اصلی استفاده از این دارو بیماری ها و شرایط زیر است:
- وابسته به انسولین نوع دیابت
- واکنش آلرژیک به سایر داروهای انسولین ،
- قند خون
- مقاومت در برابر استفاده از داروهای کاهش دهنده قند ،
- دیابت وابسته به انسولین قبل از عمل.
دوز دارو به صورت جداگانه انتخاب می شود. معرفی آن می تواند به صورت زیر جلدی و داخل عضلانی و داخل وریدی انجام شود. با این حال ، برای جلوگیری از عوارض در خانه ، توصیه می شود قبل از هر وعده غذایی ، دارو را فقط به طور زیر جلدی مصرف کنید.
داروهای کوتاه مدت مدرن ، از جمله هومالوگ ، عوارض جانبی دارند. و در این حالت ، در بیمارانی که از آن استفاده می کنند ، اکثر اوقات ، ابتلا به آن وجود دارد ، کاهش کیفیت بینایی ، آلرژی و لیپودیستروفی.
برای اینکه یک دارو به مرور زمان موثر باشد ، باید به درستی ذخیره شود.
و این کار باید در یخچال انجام شود ، اما نباید اجازه یخ زدگی داد ، زیرا در این حالت محصول خاصیت درمانی خود را از دست می دهد.
Insuman Rapid
داروی دیگری که مربوط به انسولین های کوتاه مدت بر اساس هورمون انسانی است. اثربخشی دارو به مدت 30 دقیقه پس از مصرف به اوج خود می رسد و به مدت 7 ساعت حمایت خوبی از بدن می کند.
Insuman Rapid برای تجویز زیر جلدی
این محصول 20 دقیقه قبل از هر وعده غذایی استفاده می شود. در این حالت ، هر بار محل تزریق تغییر می کند. شما به طور مداوم نمی توانید از دو جا تزریق کنید. لازم است دائماً آنها را تغییر دهید. به عنوان مثال ، اولین بار در ناحیه شانه ، دوم در معده ، سوم در باسن و غیره انجام می شود. با این کار از آتروفی بافت چربی جلوگیری می شود ، که اغلب این عامل تحریک می کند.
Biosulin N
دارویی با داروی متوسط که باعث تحریک ترشح لوزالمعده می شود. این ماده حاوی هورمونی یکسان با انسان است که به راحتی توسط بسیاری از بیماران تحمل می شود و بندرت باعث ایجاد عوارض جانبی می شود. عمل دارو یک ساعت بعد از تزریق رخ می دهد و بعد از 4-5 ساعت بعد از تزریق به اوج خود می رسد. ساعت ها موثر است.
در صورتی که فرد این داروی را با داروهای مشابه جایگزین کند ، ممکن است هیپوگلیسمی را تجربه کند. عواملی مانند استرس شدید یا پرش از وعده های غذایی می توانند ظاهر آن را بعد از استفاده از Biosulin N تحریک کنند. بنابراین ، هنگام استفاده از آن برای اندازه گیری منظم میزان قند خون بسیار مهم است.
جنسولین ن
اشاره به انسولین های با عملکرد متوسط که باعث افزایش تولید هورمون لوزالمعده می شود. این دارو به صورت زیر جلدی تجویز می شود. اثر آن نیز 1 ساعت پس از تجویز رخ می دهد و ساعت ها طول می کشد. به ندرت بروز عوارض جانبی را تحریک می کند و به راحتی می تواند با انسولین های کوتاه مدت یا با عملکرد طولانی ترکیب شود.
انواع داروی جنسولین
انسولین طولانی مدت ، که برای افزایش ترشح انسولین لوزالمعده استفاده می شود. ساعت ها معتبر است. حداکثر اثر آن 2-3 ساعت پس از تجویز حاصل می شود. 1 بار در روز تجویز می شود. این دارو آنالوگ های خاص خود را دارد ، که نام های زیر را دارند: Levemir Penfill و Levemir Flexpen.
یکی دیگر از داروهای طولانی مدت که به طور فعال برای کنترل قند خون در دیابت مورد استفاده قرار می گیرد.
اثربخشی آن 5 ساعت پس از تجویز حاصل می شود و در طول روز ادامه می یابد.
ویژگی های این دارو که در وب سایت رسمی تولید کننده شرح داده شده ، حاکی از آن است که این دارو برخلاف سایر داروهای انسولین ، حتی در کودکان بالای 2 سال نیز قابل استفاده است.
آماده سازی انسولین زیادی وجود دارد. و گفتن کدام یک بهترین است بسیار دشوار است. باید درک کرد که هر ارگانیسم خصوصیات خاص خود را دارد و به نوعی به برخی از داروهای خاص واکنش نشان می دهد. بنابراین ، انتخاب یک داروی انسولین باید بصورت جداگانه و فقط توسط پزشک انجام شود.
آنالوگ انسولین و توضیحات آنها

انسولین هورمونی است که به طور طبیعی در بدن تولید می شود. لوزالمعده هنگام افزایش قند خون مقادیر زیادی انسولین را ترشح می کند. سطح قند خون معمولاً بعد از خوردن غذا افزایش می یابد. بدن ما ، هضم غذا ، آن را به قند تبدیل می کند ، که بعضاً گلوکز نامیده می شود.
انسولین در بدن شما مانند کلید عمل می کند که سلول ها را برای ارائه قند خون باز می کند. هر سلول بدن دارای انسداد در دیواره سلولی خود است که به آن گیرنده گفته می شود. انسولین مانند یک کلید در این قفل قرار می گیرد ، و باعث می شود قند وارد سلول شود.
هنگامی که بدن قادر به تولید انسولین کافی نیست ، قند خون از سلولها مسدود می شود. وقتی قند خون از سلولها مسدود شود ، در خون باقی می ماند.
این قند اضافی باعث می شود افراد علائم دیابت مانند خستگی شدید یا تشنگی مداوم را احساس کنند ، بنابراین اغلب به اندازه کافی چنین افرادی از خود سؤال می کنند ، چه چیزی می تواند انسولین را جایگزین کند؟
انواع انسولین درمانی
اولین نسل انسولین مصنوعی ، که در دهه 1980 ایجاد شد. اخیراً ، آنالوگهای انسولین تولید شده است. آنها به روش های مختلفی کار می کنند. برخی از انواع آنالوگهای انسولین سریعتر از سایرین عمل می کنند.
نوعی انسولین که اخیراً ایجاد شده است "آنالوگ انسولین" نامیده می شود. آنالوگ انسولین در این نوع ها موجود است:
- بازیگری طولانی این نوع کندتر است. او برای کنترل قند خون بین وعده های غذایی و خواب بیشتر کار می کند. انسولین طولانی مدت یک یا دو بار در روز ، به طور هم زمان (قبل از خواب) مصرف می شود تا انسولین زمان عمل 24 ساعته را داشته باشد. این دارو در درجه اول برای درمان دیابت نوع 2 تجویز می شود.
- سریع آنالوگ انسولین. این نوع باید کمی قبل از غذا مصرف شود. به سرعت برای کنترل سریع قند خون بعد از غذا کار می کند. آنالوگ سریع انسولین ، تولید طبیعی انسولین با غذا را تقلید می کند.
- مخلوط های آماده برای برخی از بیماران ، انسولین با عملکرد سریع و طولانی مدت از قبل مخلوط می شود.
هر نوع انسولین به بررسی دیابت کمک می کند. هر بیمار به انسولین متفاوت نیاز دارد. و نیاز انسولین هر فرد به مرور زمان تغییر می کند.
چه چیزی می تواند انسولین را جایگزین کند؟
آنالوگ انسولین برای شبیه سازی ترشح انسولین در بدن انسان ایجاد شده است.
آیا می دانید که توالی اسید آمینه انسولین حیوانات می تواند مشابه انسولین انسانی باشد؟ انسولین گاو از تنوع انسانی فقط یک تغییر در یک اسید آمینه دارد و انسولین گاو به سه اسید آمینه بستگی دارد.
انسولین موجود در بعضی از گونه های ماهی نیز می تواند در انسان مؤثر باشد. به عنوان مثال ، در ژاپن ، انسولین کوسه به طور گسترده ای برای بیوسنتز انسولین انسانی استفاده می شود.
انسولین گلولیسین
گلولیسین یک آنالوگ جدید با سرعت بالا است که برای استفاده منظم توسط سرنگ - یک قلم یا پمپ انسولین - تأیید شده است. سرنگ های یکبار مصرف نیز می تواند در این تجسم استفاده شود. برچسب موجود در بسته می گوید که این دارو در شروع سریع و مدت زمان کوتاه عملکرد با انسولین معمولی انسان متفاوت است.
انسولین آسپارت
سریع عمل انسولین آنالوگ.
این با استفاده از فن آوری DNA نوترکیب ایجاد شد به طوری که اسید آمینه B28 ، که معمولاً توسط یک اسید آسپارتیک جایگزین می شود ، به صورت متوالی در مخمر ، ژنوم مخمر قرار داده می شود و یک آنالوگ انسولین تولید می کند که سپس از بیوراکتور جمع می شود. این آنالوگ همچنین به منظور ایجاد عملکرد سریع انسولین از ایجاد هگزامرها جلوگیری می کند. این برای استفاده در پمپ های PPII (دستگاه های تحویل تزریق زیر جلدی) در نظر گرفته شده است.
انسولین گلارژین
این با اصلاح سه اسید آمینه ایجاد شد. مقدار کمی از مواد رسوب شده وارد محلول خون می شوند و سطح انسولین پایه تا 24 ساعت حفظ می شود.
هنگامی که مایع بین سلولی وارد یک محیط قلیایی ضعیف می شود ، گلارگین به سرعت رسوب می کند و سپس تجزیه می شود و به تدریج از تحویل مداوم انسولین به جریان خون اطمینان می یابد.
شروع انسولین زیر جلدی کمی کندتر از NPH انسولین انسانی است.
بنابراین ، ما فهمیدیم که چگونه انسولین می تواند جایگزین شود ، اما در مقایسه با انسولین طبیعی انسان ، انسولین های آنالوگ می توانند منجر به عوارض جانبی ناخواسته مانند از دست دادن هوشیاری ، بی حالی و افزایش وزن شوند که در هنگام مصرف انسولین با منشأ حیوانی قابل مشاهده نیست.
انسولین در درمان دیابت

روز خوبی برای همه! سرانجام دستم به انسولین انسولین رسید. نه ، امروز من در مورد هورمون انسانی و دلیل نیاز آن صحبت نخواهم کرد ، اما در مورد آماده سازی انسولین برای درمان مبتلایان به دیابت می گویم.
پیش از این ، من درباره قرص های حاوی قرص های حاوی قند ، بیشتر نوشتم ، برای مثال ، مقاله "یک راهنمایی امیدوارکننده در درمان دیابت قند" درباره Januvia ، Galvus ، Baetu و Viktozu ، و مقاله "Metformin داروها - دستورالعمل برای استفاده" - درباره Siofor ، Glucofage و دیگر آنالوگهای متفورمین.
اطلاعات موجود در این مقاله برای افراد مبتلا به دیابت نوع 1 و افراد مبتلا به دیابت نوع 2 درمورد انسولین درمانی مفید خواهد بود. مختصراً در مورد تاریخ انسولین برای شما تعریف خواهم کرد.
انسولین - هورمون لوزالمعده ، که به تازگی یاد گرفته شده است که به عنوان دارویی برای درمان دیابت استفاده می شود.
برای شبیه سازی عملکرد طبیعی لوزالمعده ، از تزریق انسولین استفاده می شود ، و انواع مختلفی از انسولین ها وجود دارد و هر کدام نقش خاص خود را دارند ، اما بعداً بیشتر در مورد این.
متن کار علمی با موضوع "استفاده از آنالوگ انسولین در درمان دیابت"
کاربرد آنالوگ های آنسولین در درمان دیابت شیرین
E.B. Bashnina ، N.V. Vorokhobina، M.M Sharipova
آکادمی پزشکی تحصیلات تکمیلی سن پترزبورگ ، روسیه
آنالوگ های انسولین در درمان دیابت شیرین
E.B. Bashnina ، N.V. Vorohobina ، M.M Sharipova
آکادمی تحصیلات تکمیلی پزشکی پترزبورگ ، روسیه
مهمترین دستاورد سالهای اخیر در بهبود انسولین درمانی ، ورود به عملآزمایی بالینی داروهای بنیادی جدید نسل سوم انسولین - آنالوگهای انسولین است. در حال حاضر ، آنالوگ های انسولین ultrashort و عمل طولانی مدت با موفقیت در دیابولوژی استفاده می شود ، در مقایسه با آماده سازی انسولین انسانی با ژنتیک ترجیح قابل توجهی داده می شود. خصوصیات فارماکودینامیکی و فارماکوکینتیک آنالوگ انسولین کامل ترین تقلید از اثرات انسولین درون زا از جمله انسولین پایه و انسولینمی در پاسخ به غذا ، کمک به دستیابی به جبران مطلوب در بیماران مبتلا به دیابت و بهبود پیش بینی بیماری است. تجزیه و تحلیل مطالعات اخیر ارائه شده در این بررسی ، کارآیی بالا و نوید استفاده از آنالوگهای انسولین اولتراستورت و طولانی مدت در درمان دیابت نوع 1 و نوع 2 را نشان می دهد. واژگان کلیدی: دیابت ، انسولین درمانی ، انسولین انسولین.
معرفی آنالوگهای انسولین - نسل سوم آماده سازی انسولین در اصل جدید - به عملآزمایی بالینی مهمترین پیشرفت در درمان دیابت در سالهای اخیر بوده است. در حال حاضر آنالوگ سریع و طولانی عملکرد انسولین با موفقیت در دیابولوژی استفاده می شود ، و در مقایسه با استفاده از انسولین انسانی نتایج برتر به دست می آورد. ویژگی های فارماکودینامیکی و فارماکوکینتیک آنالین انسولین ، کاملترین تقلید از اثرات انسولین درون زا از جمله انسولین پایه و پاسخ انسولین به مصرف مواد غذایی ، دستیابی به یک کنترل قند خون رضایت بخش در بیماران مبتلا به دیابت نوع 1 و 2 و بهبود پیش آگهی برای بیماری تجزیه و تحلیل مطالعاتی که اخیراً برای بررسی ارائه شده است ، حاکی از کارآیی بالا و چشم انداز در استفاده از آنالوگ انسولین با عملکرد سریع و طولانی در درمان دیابت است. واژههای کلیدی: دیابت ، انسولین درمانی ، آنالوگ انسولین.
از سال 1921 - زمان کشف و اولین استفاده از انسولین - ساختار آماده سازی آن دستخوش تحولات چشمگیری شده است. آماده سازی مدرن انسولین با عملکرد کوتاه ، متوسط و طولانی مدت ، که با وجود درجه بالای تصفیه و پایداری ، در حالت های مختلف معرفی می شود ، نمی تواند مشخصات روزانه انسولین را در خون افراد سالم ، یعنی قله های فیزیولوژیکی آن بعد از غذا و ترشح پایه تقلید کند.
یکی از آخرین پیشرفت های بهینه سازی انسولین درمانی ، تولید آنالوگ های سریع انسولین سریع و سریع است. پیشرفت های اخیر در فن آوری نوترکیب DNA باعث ایجاد چنین تغییراتی در مولکول انسولین انسانی شده است که با تجویز زیر جلدی این انسولین ها 1-8 باعث بهبود فارماکوکینتیک شده است.
طی 20 سال گذشته ، بیش از هزار آنالوگ انسولین سنتز شده اند ، اما فقط 20 مورد در یک آزمایش بالینی آزمایش شده اند. تاکنون 5 آنالوگ انسولین عمل اولتراورتورت از آنها مورد بررسی قرار گرفته است - В28Ьу8В29Рго (انسولین لیسپرو) ، В9А8рВ2701и ، ВУАер، В28Аер (انسولین به عنوان قسمت) ، В3Ьу8В2901и (НОЕ 1964 ، انسولین گلو-زین) و 2 - آنالوگ های طولانی مدت
Sulin Glargine (NOE 901) و انسولین detemir (YoooBo1 ، NN304) 9 ، 10.
اثر بالینی آنالوگ انسولین با معیارهای زیر تعیین می شود:
- اتصال به گیرنده های انسولین در بافتهای هدف ،
- نسبت فعالیت متابولیکی و میتوژنیک ،
- پایداری بیوشیمیایی و فیزیکی ،
کلینیک شامل آنالوگهای انسولین اولتراستورت - انسولین لیپرو (هومالوگ) ، انسولین آسپارت (نووراپید) ، انسولین گلولیسین (آپیدرا) است. دانشمندان هنگام ایجاد این آنالوگهای انسولین اهداف زیر را دنبال کردند:
- افزایش میزان جذب و شروع انسولین ، ایجاد شرایطی برای سهولت در مصرف دارو بلافاصله قبل از غذا و کاهش خطر قند خون بعد از غذا ،
- کاهش مدت زمان عمل انسولین و تسریع در از بین بردن دارو از سرم خون ، در نتیجه احتمال ایجاد هیپوگلیسمی پس از جذب در بیماران مبتلا به دیابت کاهش می یابد.
تغییر در دنباله طبیعی اسیدهای آمینه در ساختار مولکول انسولین انسانی ژنتیکی با اصلاح شیمیایی ، به لطف آخرین دستاوردهای فناوری نوترکیب DNA ، به افزایش تفکیک هگزامرها کمک کرد که بر این اساس ، میزان جذب و شروع عمل آنالوگهای کوتاه انسولین 5 ، 11 ، 12 افزایش یافته است.
اثربخشی آنالوگهای انسولین با عملکرد کوتاه مدت در بسیاری از مطالعات مشخص شده است ، آنها در کلیه گروه های سنی با دیابت نوع 1 و نوع 2 مورد ارزیابی قرار گرفتند ، به عنوان داروهای تزریق زیر جلدی و تزریق انسولین زیر جلدی مداوم - CSII (انسولین مداوم زیر جلدی انسولین) با استفاده از پمپ انسولین نشان داده شد كه این آنالوگها دارای خواص فارماكودینامیك و فارماكوكینتیك مشابه هستند ، گرچه تفاوتهای ظریف در تحلیل برخی كارآزماییهای بالینی قابل مشاهده است.
پس از تجویز زیر جلدی ، آنالوگهای انسولین با عملکرد کوتاه سریعتر از انسولین های انسانی با ژنتیک توسط پلاسما جذب می شوند ، مدت زمان عمل کمتری دارند. حداکثر غلظت هومالوگ ، نووراپید و گلولیسین که به صورت زیر جلدی تجویز می شوند بسیار بیشتر است و اوج غلظت خیلی زودتر از آن در مقایسه با انسولین های انسانی حاصل می شود ، بازگشت صافی غلظت دارو به سطح پایه نشان داده می شود. علاوه بر این ، میزان جذب و اثر هیپوگلیسمی آنالوگها از محل تجویز آنها مستقل است. توصیه می شود داروها در طول وعده های غذایی یا بلافاصله پس از آن از 13-18 استفاده شود.
ثابت شده است که آنالوگهای انسولین با عملکرد بسیار کوتاه ، افزایش سطح قند خون بعد از مصرف در سطح گلوکز را بسیار بهتر از انسولین های انسانی ، بدون خطر ابتلا به هیپوگلیسمی پس از جذب ، کاهش می دهد. تعداد موارد شاخص های رضایت بخش گلیسمی بعد از مصرف در هنگام استفاده از آنالوگ ها بین 21 تا 27٪ 12 ، 19-21 کاهش می یابد.
کاهش در میزان پس از مصرف گلایسمی پس از مصرف در مطالعات کلینیکی با استفاده از پمپ های انسولین ، هالگالو ، نووراپید و گلایسین مشاهده شد. این داروها هنگام استفاده در SSII 11 ، 12 ، 22 مؤثر و ایمن به نظر می رسند. برای مثال ، در مقایسه انسولین ، نووروپید و انسولین انسانی در بیماران تحت درمان با آنالوگ ، لحظات نامطلوب کمتری (انسداد پمپ و غیره) نسبت به گروه وجود دارد. بیمارانی که انسولین انسانی دریافت می کنند.
استفاده از آنالوگهای انسولین با عملکرد کوتاه باعث کاهش فراوانی شرایط هیپوگلیسمی از جمله شب و هیپوگلیسمی شدید می شود.
كمی ، سطح قند خون تثبیت شده تری در طول روز و دوره پایدار بیماری 4 ، 12 را نشان می دهد. این مزیت در مطالعه ای شامل بیش از 1000 بیمار مبتلا به دیابت نوع 1 و 2 نشان داده شده است ، كه نشان داد كه فراوانی هیپوگلیسمی در طول درمان با انسولین لیسپرو 12٪ بود. کمتر اوقات نتایج 8 کارآزمایی بالینی بزرگ نشان می دهد که میزان شیوع هیپوگلیسمی شدید در بیماران مبتلا به دیابت نوع 1 در هنگام استفاده از انسولین لیسپرو حدود 30٪ کاهش می یابد. در درمان آسپارتيك بيماران مبتلا به ديابت نوع 1 در حالت تشديد ، خطر ابتلا به هيپوگليسمي شديد شبانه 72 درصد در مقايسه با انسولين درماني كاهش يافت. این شاخص به طور همزمان با حفظ کنترل دقیق گلیسمی به دست آمد.
نتایج آزمایشات بالینی متعدد ، مزیت هر سه آنالوگ ultrashort را در ارتباط با هموگلوبین گلیکوزی شده (HL1e) در مقایسه با انسولین های مهندسی ژنتیکی انسان نشان داده است.
داده های گروه تحقیقاتی کارآزمایی های بالینی در مورد کنترل و عوارض دیابت (BSST) حاکی از آن است که کاهش سطح HL1c از 8 به 7.2٪ ، بسته به نوع عارضه ، خطر نسبی عوارض میکروواسکولار را 25-53٪ کاهش می دهد.
اولین و قانع کننده ترین مطالعه دو سو کور ، مقایسه ای لیسپرو و انسولین انسانی با SBP ، نشان داد که استفاده از آنالوگ با قند خون بعد از خوردن به طور قابل توجهی پایین آمده است (1 ساعت بعد از هر وعده غذایی ، قند خون پایین تر از از 1 میلی مول در لیتر) ، سطح پایین تر HL1C (8.35 در مقابل 9.79)) با فرکانس پایین تر از شرایط هیپوگلیسمی. این داده ها با مطالعات بعدی تأیید شدند. در یک مطالعه با استفاده از رژیم تزریق چندگانه در 66 بیمار مبتلا به دیابت نوع 1 ، میزان HL1c پس از انتقال بیماران از انسولین انسانی به طور منظم به انسولین لیسپرو و سازگاری با رژیم تزریق انسولین پایه از 8/8 به 8 درصد کاهش یافت. در پایان مطالعه ، سطح HL1c در بیمارانی که انسولین لیزپرو دریافت می کردند به طور متوسط 0.34٪ کمتر از بیمارانی بود که انسولین منظم انسانی داشتند.
در بیماران مبتلا به دیابت نوع 2 که داروهای آماده سازی سولفونیل اوره را با معرفی انسولین لیز پرو (15 / 0-0 / 0-0 / کیلوگرم) دریافت کرده اند ، پیشرفت کیفی در وضعیت متابولیسم کربوهیدرات قبل از هر وعده ذکر شده است. این بهینه سازی درمان به بهبود قند خون ناشتا و بعد از غذا کمک کرده است. سطح NL1 به مدت 4 ماه از 9 به 7.1٪ کاهش یافته است.
کاهش میزان HbA1c با انسولین لیسپرو در مقایسه با انسولین های انسانی خطر عوارض دیررس را حدود 15-25٪ کاهش می دهد.
دو مطالعه طولانی مدت نشان داده است که با توجه به سازگاری تزریق انسولین پایه در مقایسه با انسولین های انسانی به ترتیب 12/0٪ و 16/0٪ ، در هموگلوبین گلیکوزی شده بهبود یافته است. مقادیر بهبود یافته HbA1c به دست آمده در یک مطالعه گسترده از این آنالوگ که در بیش از 750 بیمار انجام شده است ، بیش از سه سال پایدار مانده است.
بررسی تأثیر استفاده از آنالوگهای انسولین با عملکردی کوتاه مدت در دیابت حاملگی. انسولین لیسپرو بیشترین مورد مطالعه در این زمینه از دیابتیولوژی است. تجزیه و تحلیل برخی از مطالعات نشان می دهد که انسولین لیسپرو در کنترل مؤثر گلیسمی پس از مصرف ، کمک می کند ، که نیاز به ترشح انسولین درون زا در زنان مبتلا به دیابت حاملگی را کاهش می دهد. این واقعیت که استفاده از این آنالوگ به شما امکان می دهد تا به حد مطلوب گلیسمی بعد از مصرف برسید ، در معالجه زنان باردار مبتلا به دیابت بسیار مهم است ، زیرا سطح بالای گلیسمی بعد از مصرف یکی از دلایل ماکروزومی جنین است.
تحقیقات انجام شده در دهه 60. قرن بیستم برای بررسی توانایی انسولین در نفوذ به سد hematoplacental ، گواهی داد که مولکولهای انسولین به جریان خون جنین نفوذ نمی کنند. پس از آن ، انسولین (1-5)) به مقدار کمی در شریان ناف یافت شد و به سیستم گردش خون جنین رسید. یک مطالعه آزمایشگاهی اخیر نشان داد که انسولین لیسپرو با دوزهای استاندارد انسولین از سد جفت خونی عبور نمی کند. این ویژگی لیسپرو انسولین بسیار مهم است ، اگرچه نیاز به تأیید بیشتر دارد ، زیرا در صورت ورود انسولین به جریان خون جنین ، احتمال بروز هیپرینسولینمی نوزادی و هیپوگلیسمی نوزاد وجود دارد. در مطالعات حیوانی ، مشخص شد که هیپوگلیسمی می تواند عامل ایجاد تغییرات تراتوژنیک در جنین باشد.
در بیماران مبتلا به بیماریهای مزمن ، کیفیت زندگی یک معیار مهم و مستقل برای ارزیابی اثربخشی درمان است. در پایان کارآزمایی های بالینی ، اکثریت قریب به اتفاق بیماران ترجیح می دهند به درمان با آنالوگ های انسولین کوتاه مدت ادامه دهند. دلیل اصلی این اولویت کاهش زمان بین تزریق و مصرف مواد غذایی بود. علاوه بر این ، برنامه
آماده سازی جدید انسولین به بیماران اجازه می دهد تعداد وعده های غذایی واسطه را کاهش دهند و می توانند خطر ابتلا به بیماری هایپوگلیسمی را کاهش دهند.
با توجه به فعالیت میتوژنیک ، انسولین های لیسپرو ، آسپارت و گلولیسین با انسولین ساده انسانی تفاوت ندارند و این نشان دهنده احتمال استفاده طولانی مدت و بی خطر از آنها در عمل بالینی 11 ، 12 است.
مشخص شد که انسولین انسولین دارای خاصیت منحصر به فردی برای فعال کردن بستر گیرنده انسولین -2 (SIR-2 یا IRS-2) است که نه تنها در مکانیسم سیگنالینگ انسولین شرکت می کند ، یعنی. در تعدیل مکانیسم های انتقال سیگنال بیولوژیکی عمل ، بلکه نقش تعیین کننده ای در رشد و بقای سلولهای B از لوزالمعده دارد. در کارآزمایی های بالینی ، تأیید بیشتر این فواید گلولیسین 29 ، 30 پیش بینی می شود.
آنالوگهای انسولین با عملکرد کوتاه نیز در مخلوط های آماده استفاده می شوند. آماده سازی به اصطلاح انسولین biphasic با مخلوط کردن قبل از آنالوگ سریع سریع انسولین با آنالوگ انسولین پروتئین (طولانی مدت) ساخته می شود. مؤثر بودن سریع انسولین دوفازی باعث شروع سریعتر و قابل پیش بینی تر عمل و از بین رفتن سریعتر مطابق با اوج فیزیولوژیکی پس از مصرف ، در حالی که ماده ضد پروتئین طولانی مدت ، یک پروفایل انسولین پایه را فراهم می کند.
پیش از این ، مخلوط های آماده سنتی (مخلوط های ضعیف) با مخلوط کردن 30٪ انسولین کوتاه مدت انسان و 70٪ انسولین طولانی مدت آماده می شدند. آنها قبل از صبحانه و قبل از شام معرفی شدند. انسولین NPH (پروتئین خنثی Hagedorn) نوعی انسولین طولانی مدت است که سالها مورد استفاده قرار می گیرد ، فناوری ای که Hagedorn با مخلوط کردن مقادیر مساوی (مخلوط ایزوفان) انسولین و پروتامین با تشکیل یک سیستم تعلیق توسعه می یابد.
در حال حاضر ، مخلوط های آماده آنالوگ با محتوای بالای یک جزء سریع عمل شده (High Mix) ظاهر شده اند که به شما امکان می دهد بطور جداگانه رژیم های درمانی را با مخلوط انسولین آماده انتخاب کنید. به عنوان مثال ، مخلوط انسولین 50/50 ، 70/30 و 75/25 به ترتیب شامل 50 ، 70 و 75 درصد آنالوگ اولتراستورت می شوند.
به گفته بولی جی و همکاران. یک رژیم درمانی به درستی انتخاب شده با مخلوط های آنالوگ آماده با محتوای بالای یک جزء سریع عمل می تواند در بیماران دیابتی نوع 1 با کنترل قند خون برابر یا
گاهی اوقات حتی بهتر از رژیم سنتی با تجویز انسولین با انسولین کوتاه مدت و تزریق انسولین پایه NPH. مخلوط های آماده بر اساس آنالوگ های انسولین پر سرعت قادر به کاهش سطح قند خون بعد از غذا از مخلوط هایی هستند که بر اساس انسولین انسانی 32-34 تهیه می شوند. در بیمارانی که مخلوط آنالوگ آماده ساخته شده 50 و 70 (سه تزریق در روز) داشتند ، سطح گلیسمی در مقایسه با گروه بیمارانی که مخلوط نهایی انسولین انسانی را دریافت کرده بودند ، به طور قابل توجهی بهتر بود (دو تزریق در روز ، 70٪ انسولین NPH). استفاده از High Mix سه بار در روز منجر به بهبود قابل توجهی در سطح HbAlc در بیماران مبتلا به دیابت نوع 2 شد. باید فرض کرد که استفاده از مخلوط های آنالوگ آماده ، گزینه های جایگزین جدیدی را در انسولین درمانی دیابت قندی ایجاد می کند.
واضح است که داروهای انسولین طولانی مدت که تا به امروز سنتز شده اند ، قادر به تقلید کامل اثرات انسولین پایه نیستند. اشکال طولانی انسولین (NPH ، لنته ، اولترالنته) دارای معایب متعددی است ، از جمله آنها عدم توانایی به سرعت بازگرداندن پروفایل کم قله کم انسولین ، مربوط به مشخصات فیزیولوژیکی است. حداکثر غلظت سرم خون طی 4-10 ساعت و پس از آن کاهش می یابد. تا حدودی ، جذب به شرایط موجود در محل تزریق بستگی دارد. علاوه بر این ، میزان جذب به طور نامتناسب کاهش می یابد و با گذشت زمان ، 2 ، 7 ، 36 افزایش می یابد. این ویژگی های فارماکوکینتیک و فارماکودینامیک خطر ابتلا به هیپوگلیسمی ، به ویژه در شب را افزایش می دهد.
یکی از موضوعات مهمی که صنعت داروسازی مدرن با آن روبرو است ، تولید انسولین های اساسی جدید است که می تواند به اندازه کافی از اثرات انسولین پایه تقلید کند.
نتیجه 15 سال کار با هدف بهبود حمایت از انسولین پایه ، ایجاد آنالوگ های طولانی مدت انسولین - انسولین گلارژین و انسولین دزمیر بود.
انسولین انسولین (لانتوس) اولین آنالوگ طولانی مدت غیر اوج انسولین ، آنالوگ نسل سوم است که با استفاده از فناوری نوترکیب DNA با استفاده از سویه های غیر بیماری زا از Esherichia coli بدست می آید. در ساختار مولکول گلارژین ، گلیسین در جایگاه بیست و یکم زنجیره A مارپیچ را جایگزین آسپاراژین می کند و دو مارچوبه به مارپیچ کربن زنجیره B متصل می شوند. چنین تغییر مولکول انسولین انسانی منجر به تغییر در نقطه ایزوالکتریک مولکول و
تشکیل یک ترکیب پایدار ، محلول در pH 4.0 ، که در بافت چربی زیر جلدی شکل ناشایست آمورف ایجاد می کند ، به تدریج مقادیر کمی انسولین انسولین را آزاد می کند. بنابراین ، مشخصات عملکرد آنالوگ به طور متوسط 24 ساعت است (به طور جداگانه از 16 تا 30 ساعت متغیر است) و بی اوج است. این به شما امکان می دهد از گلارژین به عنوان انسولین پایه 1 بار در روز استفاده کنید. نشان داده شد كه مشخصات فعالیت فارماكودینامیك با عمل تأخیر آنالوگ مشخص می شود ، هنگامی كه به صورت زیر جلدی در مقایسه با انسولین NPH و همچنین غلظت نسبتاً ثابت هورمون در پلاسمای خون تجویز می شود.
در غلظتهای قابل توجهی از نظر بالینی ، سینتیک اتصال glargin به گیرنده انسولین مشابه سینتیک انسولین معمولی انسان است و گلیسمی با تحریک جذب گلوکز محیطی و سرکوب تولید گلوکز کبدی کاهش می یابد. فرآیندهای فیزیولوژیکی و بیوشیمیایی منجر به کاهش قند خون ناشی از انسولین گلارژین در بیماران مبتلا به دیابت نوع 1 و در داوطلبان سالم ، مشابه موارد با معرفی انسولین انسانی 37 ، 39 است.
جذب آنالوگ سطح پایه انسولین را فراهم می کند ، که حداقل برای 24 ساعت ثابت باقی می ماند. جذب بعد از تجویز زیر جلدی انسولین گلارژین با برچسب 123I به طور قابل توجهی کندتر از داوطلبان سالم نسبت به NPH-انسولین بود ، با کاهش رادیواکتیویتی 25٪ آن 8 بود. 8 و 11.0 در مقابل 3.2 ساعت معنی دار است: قابل توجه است که در داوطلبان سالم ، جذب داروی حاوی مقدار استاندارد روی - 30 میکروگرم بر میلی لیتر - مستقل از محل تزریق بود. غلظت پایدار گلارژین 2-4 روز پس از اولین تزریق 37-39 به دست آمد. طبق گفته هایز T. و همکاران. عدم تجمع دارو نیاز به کاهش دوز گلارژین را پس از شروع درمان از بین می برد. انسولین انسولین تا حدی در بافت زیر جلدی به دو متابولیت فعال تجزیه می شود ؛ هر دو داروی بدون تغییر و متابولیت های آن در پلاسما وجود دارند.
اثر بالینی انسولین گلارگین در مقایسه با انسولین انسانی NPH در بیماران مبتلا به دیابت نوع 1 و 2 در تعدادی از کارآزمایی های بالینی ، از جمله 12 آزمایش تصادفی چندمرحله ای "باز" و 5 مطالعه کوچک و یک مرکز انجام شد. در کلیه مطالعات ، دارو 1 بار در روز در زمان خواب تجویز می شد ، و به طور معمول ، NPH-انسولین یک بار (هنگام خواب) یا دو بار (صبح و هنگام خواب) ، بندرت 4 بار در روز تجویز می شد. انسولین های کوتاه مدت طبق رژیم های قبلاً تنظیم شده اداره می شدند. بهبود بارزتری در شاخص های سطح نشان داده شده است.
گلیسمی در درمان انسولین انسولین در مقایسه با NPH-انسولین در بیماران مبتلا به دیابت نوع 1 موارد هیپوگلیسمی علامتدار بیشتر با استفاده از انسولین NPH بود و نسبت موارد هیپوگلیسمی شبانه با درمان با NPH-انسولین 37 ، 39 بیشتر بود.
مطالعه فاز STA - "مقایسه اثربخشی و ایمنی لانتوس در کودکان مبتلا به دیابت نوع 1 یک بار در روز در زمان خواب در مقایسه با NPH-انسولین یک یا دو بار در روز به مدت 24 هفته درمان" ، در 12 کشور انجام شد. در 30 مركز شامل 349 كودك 5 تا 16 ساله ، كاهش قند خون ناشتا در كودكان دريافت گلارگين در مقايسه با كودكاني كه با NPH-انسولين انسان تزريق شده بودند ، از نظر آماري كاهش معناداري نشان داد. متوسط کاهش قند خون 1.2 میلی مول در لیتر در مقابل 0.7 میلی مول در لیتر بود. با پایین آمدن قند خون ناشتا ، تعداد قسمت های هیپوگلیسمی شبانه به ویژه در کودکان زیر 11 سال کاهش می یابد.
میانگین هموگلوبین گلیکوزیله شده با درمان گلارژین (-0.35 تا -0.8)) و با درمان انسولین با NPH (از -38 / -0- تا 8/0 درصد) به طور متوسط کاهش یافته است.
یک کارآزمایی بالینی که توسط دانشمندان آلمانی انجام شده ، ارتباطی بین زمان روز برای تزریق روزانه آنالوگ (صبح ، ناهار یا هنگام خواب) و گلیسمی نشان نداد.
در حال حاضر ، شکی نیست که استفاده طولانی مدت از انسولین با دوز کم علاوه بر درمان خوراکی می تواند سطح هدف جبران خسارت دیابت نوع 2 را به سادگی و با اطمینان حفظ کند.
در اکثر مطالعات مربوط به بیماران مبتلا به دیابت نوع 2 در طول درمان با انسولین انسولین گلوفرین و NPH-انسولین به همراه ترکیبات سولفونیل اوره ، سطح گلیسمی با کاهش قابل توجهی در فراوانی قند خون ، به ویژه در شب - در محدوده 10.0-31.3 بهبود یافته است. به ترتیب در مقابل 24.0-40.2٪. بیمارانی که موفق به دستیابی به هدف قند خون ناشتا شده بودند نیز به طور قابل ملاحظه ای کمتر از موارد NPH-انسولین (33.0٪ در مقابل 50.7٪) موارد هیپوگلیسمی علامتدار را با درمان انسولین گلارژین تجربه کردند. آزمایشات بالینی کاهش آماری معنیداری بیشتر در سطح HL1c (1.24٪) در بیماران مبتلا به دیابت نوع 2 با انسولین گلارژین در مقایسه با NPH-انسولین (84/0٪) 7 ، 11 ، 37 نشان داد.
در مطالعات تطبیقی بیماران مبتلا به دیابت نوع 2 ، افزایش وزن بدن با گلارژین بیش از موارد نبود
علاوه بر این ، با NPH- انسولین ، علاوه بر این ، در یک آزمایش ، افزایش وزن کمتری در طول درمان با آنالوگ نشان داده شد. نویسندگان قبول دارند كه در بیماران مبتلا به دیابت نوع 2 كه انسولین انسولین مصرف كرده اند ، از نظر كلینیكی افزایش معنی داری در وزن وجود ندارد. داده هاي جمع آوري شده در مدت زماني تا 36 ماه در بيماران مبتلا به ديابت نوع 1 هنگام استفاده از گلارژين ، حداقل افزايش وزن بدن (75/0 كيلوگرم) 41 ، 42 را نشان داد.
به گفته دیابولوژیست های پیشرو ، مزایای فارماکوکینتیک و فارماکودینامیک انسولین گلارژین در مقایسه با انسولین های طولانی مدت انسانی همچنین انتقال بیمار دیابت نوع 2 به درمان ترکیبی (انسولین به علاوه داروهای هیپوگلیسمی خوراکی) را تسهیل می کند ، که اولین استفاده از آن مطابق با ایده های مدرن امیدوار کننده ترین است. راهی برای بهبود کنترل گلیسمی ، کاهش فرکانس و جلوگیری از بروز عوارض عروقی. نویسندگان معتقدند که این آنالوگ انسولین ابزاری امیدوارکننده در معالجه بیماران مبتلا به دیابت نوع 2 ، 41 است.
گزارشهایی در مورد کارآیی بالای استفاده ترکیبی از آنالوگهای انسولین با عمل طولانی مدت و کوتاه وجود دارد که با توجه به نتایج برخی پارامترهای بالینی و متابولیک ، در رژیم های مختلف برای درمان دیابت نوع 1 معرفی شده است. نتیجه گیری که از نتایج برخی از کارآزمایی های بالینی حاصل می شود ، بسیار جالب است. بنابراین ، در یک مطالعه که در 57 بیمار مبتلا به دیابت نوع 1 به مدت 6 ماه انجام شد ، اثر بخشی استفاده از گلارژین به همراه انسولین انسولین ، که براساس یک طرح تشدید شده انجام می شود ، با لیسپرو انسولین درمانی که با تزریق زیر جلدی مداوم انجام می شود ، مقایسه شد. هم در گروه بیمارانی که آنالوگ انسولین مشخص شده را مطابق با رژیم بهینه دریافت می کنند و هم در گروه بیمارانی که به روش SBI به انسولین لیسپو تزریق شده بودند ، تعداد شرایط هیپوگلیسمی به همان اندازه کاهش یافت ، هموگلوبین گلیکوزیله شده و گلیسمی در ساعات مختلف روز بهبود یافت.
یک مطالعه متقاطع تصادفی از 26 نوجوان مبتلا به دیابت نوع 1 ، اثربخشی بیشتر یک درمان 16 هفته ای با گلارگین را در ترکیب با تجویز قبل از مصرف هوملوگال در مقایسه با ترکیبی از NPH-انسولین و انسولین منظم انسانی نشان داد. ترکیبی از گلارگین با انسولین لیسپرو بروز هیپوگلیسمی شبانه بدون علامت در مقایسه با ترکیبی از انسولین / انسولین معمولی NPH را 43٪ کاهش داد. علاوه بر این ، در پس زمینه استفاده از انسولین انسولین ، بیشترین استفاده را دارد
بهبود کمتری در قند خون ناشتا.
یک مطالعه کلینیکی دیگر ، طی بیش از 32 هفته با 48 بیمار مبتلا به دیابت نوع 1 انجام شد ، به منظور بررسی کیفیت زندگی بیماران با استفاده از ترکیبی از آنالوگهای انسولین گلارژین و لیسپرو در مقایسه با NPH انسانی و انسولین درمانی منظم ، نشان داد که بیماران از درمان راضی بودند. در افرادی که انسولین انسولین دریافت می کردند ، به طور قابل توجهی بالاتر بود. بسیاری از نویسندگان معتقدند که انسولین گلارژین بی اوک پایه در ترکیب با آنالوگهای بسیار کوتاه عمل قبل از آنالوگ می تواند با کاهش چشمگیر میزان بروز هیپوگلیسمی در مقایسه با رژیم های درمانی با استفاده از انسولین ، کنترل گلیسمی بهتری را ارائه دهد.
در کارآزمایی های بالینی تصادفی ، میزان بروز عوارض جانبی در هنگام استفاده از انسولین گلارژین مشابه آن در درمان انسولین NPH بود. واکنش در محل تزریق ، معمولاً ناچیز ، عمدهترین اثرات نامطلوب در طول گلارژین درمانی بودند ، در 3-4٪ بیماران مشاهده شد.
اطلاعات موجود در حال حاضر نشان می دهد که انسولین انسولین ایمنی بیش از NPH-انسولین نیست ، و هیچ گزارشی از افزایش بالینی قابل توجهی در سطح آنتی بادی های اشرشیاکلی وجود ندارد. بیماران مبتلا به نفروپاتی دیابتی که در مرحله آخر تحت درمان با انسولین گلارژین قرار گرفتند تحمل خاصی نسبت به دارو نشان ندادند. مطالعات حیوانی تأثیر منفی بر رشد جنین و جنین نشان نداده و نشانگر سرطان زایی دارو نیست. فعالیت میتوژنیک گلارژین شبیه به انسولین انسانی است.
دوز انسولین انسولین برای هر بیمار تعیین می شود و مطابق با سطح گلیسمی تنظیم می شود. در کارآزمایی های بالینی برای بیمارانی که قبل از مطالعه انسولین دریافت نکردند ، درمان با یک دوز یک بار 10 IU شروع شد و تزریق تک روزانه در محدوده 2-100 IU ادامه دارد. به بیمارانی که انسولین NPH و اولترالنته را یک بار در روز قبل از معاینه دریافت کردند ، گلارژین در دوز معادل انسولین انسانی داده شد. اما در مواردی که انسولین اساسی انسان قبلاً دو بار در روز تجویز می شد ، دوز آنالوگ حدود 20٪ کاهش می یابد ، و سپس تعداد واحدهای دارویی مطابق با سطح گلوکز خون تنظیم می شد.
نتایج مطالعات بیشمار حاکی از رضایت بسیار زیاد بیماران مبتلا به دیابت نوع 1 و 2 با درمان گلارژین است.
یکی دیگر از آنالوگ های طولانی مدت انسولین انسولین انسولین (NN304) است. مولکول آن فاقد آمینو اسید ترئونین در موقعیت B30 است ، در عوض ، اسید آمینه لیزین در موقعیت B29 توسط استیله شدن به یک اسید چرب حاوی 14 اتم کربن متصل می شود. پس از تجویز زیر جلدی در حضور روی و فنل ، De-temir هگزامرها را تشکیل می دهند ، زنجیره جانبی باقیمانده اسید چرب تجمع هگزامرها را افزایش می دهد ، که باعث کندی تفکیک هگزامرها و جذب انسولین می شود. در حالت مونومر 14 درجه سانتیگراد ، زنجیره اسید چرب در موقعیت B29 به آلبومین موجود در چربی زیر جلدی متصل می شود. طولانی شدن عمل آنالوگ به دلیل تجمع هگزامر با آلبومین اتفاق می افتد. دزمیر در گردش بیش از 98٪ به آلبومین محدود است و تنها بخش آزاد آن (بدون مرز) قادر به تعامل با گیرنده انسولین است. Detemir در حضور روی در pH خنثی محلول است ، بنابراین ، بر خلاف انسولین NPH و گلارگین ، که دارای یک انبار کریستالی است ، انبار زیر جلدی آنالوگ مایع باقی می ماند.
آنالوگ عملکرد خود را به دلیل جذب کندتر در جریان خون و همچنین کندتر انسولین متصل به آلبومین به سلولهای هدف 13 ، 47 طولانی تر می کند. علی رغم میل زیاد آنالوگ به آلبومین ، detemir تعامل مناسبی با سایر افراد مرتبط نشان نداد. با داروهای آلبومین آزمایشات آزمایشگاهی نشان داد که میتوژنی بودن detemir کمتر از انسولین درون زا است.
هنگامی که با NPH-انسولین مقایسه شود ، دسمیر با کندتر و با اوج کمتری از محل تزریق جذب می شود. در مقایسه با انسولین NPH 50 ، 51 و انسولین گلارژین ، اختلاف معنی داری قابل توجهی پایین تر از تمام پارامترهای فارماکوکینتیک مشاهده شد. خطر ابتلا به بیماری هایپوگلیسمی هنگام استفاده از دمیمیر در مقایسه با NPH-انسولین به طور قابل توجهی در همان سطح گلیسمی پایین است. تمایل به کاهش تعداد موارد قند خون در طول روز و کاهش نسبت موارد در هر بیمار وجود دارد. هنگام استفاده از Detemir ، تنظیم نرم و صاف تر سطح گلوکز ، سطح گلوکز ناشتا با ثبات تر و پروفایل گلیسمی شبانه در مقایسه با مشخصات NPH-انسولین 11 ، 13 ثابت تر بود.
در مرحله سوم کارآزمایی های بالینی ، یک پیشرفت کوچک اما از نظر بالینی قابل توجهی در سطح HbA1c مشاهده شد ، و مزایای فارماکوکینتیک انسولین باعث بهبود بیشتر در کنترل قند خون و بر این اساس ، HbA1c می شود.
با توجه به مطالب ارائه شده در این بررسی ، توصیه می شود روش های نوین انسولین درمانی با کمک آنالوگ های انسولین در تمرین پزشک خانواده قرار گیرند. بالینی
مزایای استفاده از آنالوگهای انسولین در دیابت نوع 1 و نوع 2 با بهبود کیفیت زندگی بیماران و کاهش خطر ابتلا به عوارض بیماری همراه است.
1. ددوف I.I. ، Kuraeva V.A. ، Peterkova V.A. ، Shcherbacheva L.N. دیابت در کودکان و نوجوانان. - م. ،
2. Peterkova V.A.، Kuraeva T.L.، Andrianova E.A.، Shcherbacheva L.N.، Maksimova V.P.، Titovich E.V.، Prokofiev S.A. بررسی اثربخشی و ایمنی استفاده از اولین آنالوگ بی اوج انسولین طولانی مدت انسان (Lantus) (گلارژین) در کودکان و نوجوانان / / دیابت قندی. - 2004. - شماره 3. - ص 48-51.
3. Peterkova V.A.، Kuraeva T.L.، Titovich E.V. انسولین درمانی مدرن دیابت نوع 1 در کودکان و نوجوانان // پزشک معالج - - 1382. - شماره 10 - ج 16-25.
4. Kasatkina EP روند فعلی در انسولین درمانی دیابت نوع 1 // Farmateka.—
2003. — شماره 16.— C. 11-16.
5. Smirnova O. M. ، Nikonova T. V. درمان دیابت نوع 1 // راهنمای پزشکان ، ویرایش. ددووا I.I. - 2003.— C. 55-65.
6. Koledova E. مشکلات مدرن انسولین درمانی // دیابت قند. - 1999 - شماره 4.— C. 35-40.
7. Poltorak V.V.، Karachentsev Yu.I.، Gorshunskaya M.Yu. انسولین گلولین (Lantus) اولین انسولین با عملکرد طولانی مدت پایه نیست: فارماکوکینتیک ، فارماکودینامیک و پتانسیل استفاده بالینی. // Chronicle Medical Ukrainian. - 2003.— شماره 3 (34) .— C. 43-57.
8. کوویستو V.A. آنالوگ انسولین // دیابت قند. - 1999.— شماره 4.— S. 29-34.
9. Brange J. دوره جدید آنالوگ انسولین Biotech // Diabetologia.— 1997.— No. 40.— تحویل. 2.— P. S48-S53.
10. Heise T، Heinemann L. آنالوگهای سریع و طولانی مدت به عنوان یک رویکرد برای بهبود انسولین درمانی: ارزیابی دارویی مبتنی بر شواهد // طراحی دارویی فعلی. — 2001.— شماره 7.— ص 1303-1325.
11. Lindholm A. انسولین های جدید در درمان دیابت قارچ // بهترین عمل و آزمایشات کلینیکی معده. — 2002.— دوره. 16.— شماره 3.— ص 475-492.
12. اوکینین رالف ، برنبوم مارلا ، مورادیان آرشاگ D. تأیید مهم نقش دامنه انسولین در مدیریت دیابت قندی // Drugs.— 2005.— Vol. 65.— شماره 3.— ص 325-340.
13. Brange J. ، Volund A. آنالوگ های انسولین با پروفایل های فارماکوکینتیک بهبود یافته // Asv. داروی تحویل. Rev. - 1999. - شماره 35. - ص 307-335.
14. Ter Braak E.W.، Woodworth J.R.، Bianchi R، et al. اثرات محل عفونت در فارماکوکینتیک و گلوکودینامیک انسولین لیسپرو و انسولین منظم // مراقبت از دیابت .— 1996.— شماره 19.—P. 1437-1440
15. Lindholm A. ، Jacobsen L.V. فارماکوکینتیک بالینی و فارماکودینامیک انسولین آسپارت // فارماکوکینتیک بالینی. - 2001. - شماره 40. - ص 641-659.
16. Mortensen H. B. ، Lindholm A.، Olsen B. S.، Hylleberg B. ظاهر سریع و شروع فعالیت انسولین آسپارت در افراد دارای دیابت نوع 1 // مجله اروپایی کودکان در سال 2000.— دوره. 159.— ص 483-488.
17. Becker R، Frick A.، Wessels D، et al. فارماکودینامیک و فارماکوکینتیک یک آنالوگ انسولین با سرعت بالا عمل می کند ، گلولیسین انسولین // دیابت. — 2003. — شماره 52. - تهیه. 1.— ص S471.
18. ورنر یو. ، گرلاچ ام. ، هافمن م. ، و دیگران. انسولین انسولین نوعی انسولین انسولین انسانی جدید ، تزریقی و انسانی است که دارای مشخصات سریع عمل می باشد: مطالعه متقاطع و بستن اوگلیسمیک در سگهای نوروگلیسمی // دیابت. — 2003. شماره 52.— 1.— ص S590.
19. خانه P. D. ، A. Lindholm ، Riis A. ، و همکاران. انسولین آسپارت در مقابل انسولین انسانی در مدیریت کنترل طولانی مدت قند خون در دیابت نوع 1: یک کارآزمایی کنترل شده تصادفی // پزشکی دیابت. - 2000.— شماره 17.— ص 762-770.
20. Lindholm A. ، McEwan J. ، Riis A.P. کنترل گلیسمی با انسولین آسپارت بهبود یافته است. یک کارآزمایی متقاطع دو سو کور در دیابت نوع 1 // مراقبت از دیابت. — 1999.— شماره 22.— ص 801-805.
21. Tamas G. ، Marre M.، Astorga R.، et al. کنترل قند خون در بیماران دیابتی نوع 1 با استفاده از انسولین بهینه و انسولین انسانی در مطالعه چند ملیتی تصادفی // تحقیقات دیابت و عملکرد بالینی .ical 2001.— شماره 54. - ص 105-114.
22. Zinman B. ، Tildesley H. ، Chiasson J. L. و همکاران. انسولین lispro در CSII: نتایج یک مطالعه متقاطع دو سو کور // دیابت. — 1997.— دوره. 446.— ص 440-443.
23. Bode B.W.، Weinstein R.، Bell D.، et al. اثر و ایمنی انسولین آسپارت در مقایسه با بافر انسولین منظم و انسولین lispro برای تزریق مداوم انسولین زیر جلدی // دیابت. - 2001. - شماره 50. - تهیه. 2.— ص S106.
24. Colagiuri S. ، Heller S.، Vaaler S.، et al. انسولین آسپارت باعث کاهش فراوانی قند خون شبانه در مبتلایان به دیابت نوع 1 // دیابتولوژی می شود. — 2001.— شماره 44. - طبخ. 1.— ص A210.
25. گروه تحقیقاتی DCCT. عدم وجود آستانه گلیسمی برای ایجاد عوارض طولانی مدت: چشم انداز آزمایش کنترل و عوارض دیابت // دیابت. — 1996.— شماره 45. - ص 1289-1298.
26. Hermans M.P.، Nobels F.R.، De Leeuw I. Insulin lispro (HumalogT) ، یک آنالوگ سریع سریع انسولین برای درمان دیابت: بررسی اجمالی از داده های بالینی دارویی // Acta Clinica Belgica.— 1999. - Vol. 54.- ص 233-240.
27. Amiel S.، Home P. D.، Jacobsen J. L.، Lindholm A. انسولین آسپارت برای درمان طولانی مدت // Diabetologia.— 2001. — 2001.— No. 4. Sup. 1.— ص A209.
28. Boskovic R، Feig D، Derewlany L، et al. انتقال انسولین lispro به جفت انسان // مراقبت از دیابت. — 2003. — جلد. 26. - ص.1390-1394.
29. Rakatzi I. ، Ramrath S.، Ledwig D، et al. انسولین انسولین رمان با خواص منحصر به فرد ، انسولین LysB3 ، GluB29 باعث فعال سازی برجسته بستر گیرنده انسولین 2 ، اما فسفوریلاسیون حاشیه بستر گیرنده انسولین 1 // دیابت. 2003. olVol. 52.- ص 2227-2238.
30. Rakatzi I. ، Seipke G، Eckel J. LysB3، انسولین GluB29: یک آنالوگ انسولین رمان با عملکرد محافظ سلولهای بتا مسحور // Biochem Biophys Res commun.— 2003.— Vol. 310.- ص 852-859.
31. Bolli G ، Roach P. درمان فشرده با HumalogT Mixs در مقابل تزریق انسولین lispro به طور جداگانه و NPH // Diabetologia.— 2002.— Vol. 45.— تحویل. 2.— ص A239.
32. Malone J.K.، Yang H، Woodworth J.R.، et al. Humalog Mix 25 کنترل قند خون بهتر در بیماران مبتلا به دیابت نوع 1 یا 2 را ارائه می دهد // دیابت و متابولیسم.— 2000.— جلد. 26.- ص 481-487.
33. Roach P.، Strack T، Arora V.، Zhao Z. بهبود کنترل گلیسمی با استفاده از مخلوط های آماده سازی شده از انسولین lispro و انسولین پروتئین انسولین پروپرومین در بیماران مبتلا به دیابت نوع 1 و 2 // مجله بین المللی بالینی .— 2001. — جلد. 55.- ص 177-182.
34. Jacobsen L.V.، Sogaard B.، Riis A. Pharmakokinetics and pharmakodynamics of formulation premixed انسولین محلول و پروتئین عقب مانده آسپارت // // مجله اروپایی داروسازی بالینی.— 2000.— دوره. 56.- ص 399-403.
35. Thivolet C. ، Clements M.، Lightelm R. J.، et al. رژیم ترکیبی بالا از انسولین دو فاز آسپارت کنترل گلیسمی در بیماران مبتلا به دیابت را بهبود می بخشد // Diabetologia.— 2002.— Vol. 45.— تحویل. 2.— ص A254.
36. صفحه اصلی P. انسولین انسولین: اولین انسولین مفید که از نظر بالینی مفید در نیم قرن است؟ // نظر کارشناسی در مورد مواد مخدر تحقیقاتی .— 1999.— شماره 8.— ص 307-314.
37. Dunn C.، Plosker G، Keating G، McKeage K، Scott H. Insulin Glargine. بررسی به روز شده در مورد آن در مدیریت دیابت قندی // Drugs.— 2003.— دوره. 63.— شماره 16.— ص 1743-1778.
38. Dreyer M.، Pein M.، Schmidt B.، Helftmann B.، Schlunzen M.، Rosskemp R. مقایسه فارماکوکینتیک / دینامیک GLY (A21) -ARG (B31، B32)-انسولین انسانی (HOE71GT ) با NPH-انسولین به دنبال تزریق زیر جلدی با استفاده از تکنیک گیره اوگلیسمیک // Diabetologia.— 1994.— Vol. 37. - تحسین - ص A78.
39. مک Keage K. ، Goa K.L. انسولین گلارژین: مروری بر کاربرد درمانی آن به عنوان یک عامل طولانی مدت برای مدیریت دیابت نوع 1 در 2 دیابت قندی // داروها. —2001.— جلد. 61.- ص 1599-1624.
40. Heise T.، Bott S.، Rave K.، Dressler A.، Rosskamp R.، Heinemann L. هیچ مدرکی برای تجمع انسولین گلارژین (LANTUS) وجود ندارد: مطالعه تزریق چندگانه در بیماران مبتلا به دیابت نوع 1 / / دیابت. Med.— 2002.— شماره 19.— ص 490-495.
41. Rosentstock J. ، شوارتز S. L. ، Clark C. ، و همکاران. انسولین درمانی پایه در دیابت نوع 2: مقایسه 28 هفته ای انسولین گلارژین (H0E901) و انسولین NPH // مراقبت از دیابت. — 2001. شماره 4. - ولت. 24. - ص 631-636.
42. Rosenstock J.، Park G.، Zimmerman J.، et al. انسولین پایه انسولین پایه (H0E901) در مقابل انسولین NPH در بیماران مبتلا به دیابت نوع 1 در رژیم های غذایی روزانه انسولین // مراقبت از دیابت. - 2000. شماره 23- صص 1137-1142.
43. Bolli G.B., Capani F., Kerr D., Tomas R., Torlone E., Selam J.L., Sola-Gazagnes A., Vitacolonna E. Comparison of a multiple daily injection regimen with once-daily insulin glargine basal infusion: a randomized open, parallel study // Diabetologia.— 2004.— Vol. 837.— Suppl. 1.— P. A301.
44. Wittaus E., Johnson P., Bradly C. Quality of life is improved with insulin glargine plus lispro compared with NPH insulin plus regular human insulin in patients with Type 1 diabetes // Diabetologia.— 2004.— Vol. 849.— Suppl. 1.— P. А306.
45. Pscherer S., Schreyer-Zell G, Gottsmann M. Experience with insulin glargine in patients with end-stage renal disease abstract N 216-OR // Diabetes.— 2002.— Jun.— Vol. 51.— Suppl 1.— P. A53.
46. Stammeberger I., Bube A., Durchfeld-Meyer B., et al. Evaluation of the carcinogenic potential of insulin glargine (LANTUS) in rats and mice // Int. J. Toxicol.— 2002.— № 3.— Vol. 21.— P. 171-179.
47. Hamilton-Wessler M., Ader M., Dea M., et al. Mechanism of protacted metabolic effects of fatty acid acylated insulin, NN304 in dogs: retention of NN304 by albumin // Diabetologia.— 1999.— Vol. 42.— P. 1254-1263.
48. Kurtzhals P., Havelund S, Jonassen I., Markussen J. Effect of fatty acids and selected drugs on the albumin binding of long-acting, acylated insulin analogue // Journal of Pharmaceutical Sciences.— 1997.— Vol. 86.— P. 1365-1368.
49. Heinemann L., Sinha K., Weyer C., et al. Time-action profile of the soluble, fatty acid acylated, long-acting insulin analogue NN304 // Diabetic Medicine.— 1999.— № 16.— P. 322-338.
50. Strange P., McGill J., Mazzeo M. Reduced pharmacokinetic variability of a novel, long-acting insulin analogue NN304 // Diabetic Medicine.— 1999.— № 16.— P. 322-338.
51. Heise T., Draeger E., et al. Lower within-subject variability of insulin detemir in comparison to NPH insulin and insulin glargine in subjects with type 1 diabetes // Diabetes.— 2003.— Vol. 52.— Suppl. 1.— P. A121.
Адрес для контакта: 192257, Россия, Санкт-Петербург, ул. Вавиловых, 14, больница Св. преподобномученницы Елизаветы.