دیابت نوع 1
چنین بیماری جدی به عنوان دیابت نوع 1 در نتیجه افزایش مداوم سطح گلوکز در جریان خون ایجاد می شود ، که به دلیل تولید ناکافی هورمون انسولین ایجاد می شود. این آسیب شناسی نه تنها به وخامت قابل توجهی در کیفیت زندگی انسان کمک می کند بلکه می تواند دلیل بروز عوارض جدی و بیماری های مزمن نیز باشد.
برای مطالعه دیابت نوع 1 و چیست؟ لازم است خود را با مکانیسم وقوع آن آشنا کنید. انسولین هورمون پانکراس ، مسئول نفوذ مولکولهای گلوکز به یک سلول زنده ، مسئول استفاده از گلوکز در بدن است. کمبود انسولین به عنوان تشکیل نقص در بدن بیان می شود.
دیابت نوع 1 متعلق به بیماریهای ارثی است ، بنابراین حضور آن حتی در کودکان تازه متولد شده با وراثت سنگین قابل تشخیص است.
بیشتر اوقات ، این بیماری روی ارگانیسم های جوانانی که سن آنها به سختی به 30 سال می رسد ، مبتلا می شود.
علل دیابت نوع 1
اساس اصلی شکل گیری این بیماری اختلال عملکرد سلول های لوزالمعده آسیب شناسی تحت تأثیر عوامل منفی است. همه سلول ها از بین نمی روند بلکه فقط سلول هایی که وظیفه تولید هورمون انسولین را بر عهده دارند ، از بین می روند.
مهم! بر خلاف دیابت نوع 2 ، این نوع با عدم کامل ترشح انسولین مشخص می شود.
علت اصلی این بیماری ، وراثت در نظر گرفته می شود. اگر مواردی از بیماری دیابت نوع 1 در خانواده فرد وجود داشته باشد ، پس تحت تأثیر عوامل خاصی ، این فرد ممکن است همان تشخیص را ایجاد کند.
کمبود انسولین در بدن انسان منجر به اختلال در مصرف کربوهیدرات می شود. دوباره پر کردن ذخایر انرژی در این حالت با تجزیه پروتئین ها و چربی ها انجام می شود ، در نتیجه محصولات تجزیه سمی در بدن جمع می شوند. عوامل اصلی تحریک کننده ابتلا به دیابت نوع 1 شامل موارد زیر است:
- استرس مداوم روی بدن ،
- توسعه یک روند عفونی و التهابی ،
- بیماری های خود ایمنی ،
- سبک زندگی بی تحرک
- اضافه وزن
- سوء تغذیه
خطر جدی این بیماری در معرض افرادی است که مقادیر زیادی از محصولات حاوی قند (شیرینی پزی ، نوشیدنی های قندی) مصرف می کنند. خوردن غذاهای چرب ، گوشت دودی و فست فودها به پیشرفت چاقی و در نتیجه دیابت کمک می کند.
عفونت های ویروسی
متخصصان پزشکی ثابت کرده اند که نقش مهمی در ایجاد این بیماری توسط عفونت های ویروسی ایفا می کند که به عنوان عوامل تحریک کننده عمل می کنند. این عفونت ها می توانند به عنوان عامل ایجاد دیابت نوع 1 شناخته شوند:
- سرخک
- اوریون (اوریون) ،
- سرخچه
- هپاتیت ویروسی ،
- آبله مرغان
کودکان پیش دبستانی و بزرگسالی در معرض خطر عفونت با عفونت فوق هستند ، بنابراین ، در این دوره است که اغلب دیابت به عنوان یک نتیجه از روند عفونی تشخیص داده می شود.
ارتباط بین یک عفونت ویروسی و این آسیب شناسی با این واقعیت توضیح داده می شود که ویروس هایی که وارد بدن می شوند اثرات مضر بر سلول های بتا غده معده دارند که وظیفه تولید انسولین را بر عهده دارند.
بزرگترین خطر برای انسان ویروس مادرزادی سرخچه است که در آن آسیب قابل توجهی به بافت لوزالمعده وارد می شود. این روند غیرقابل برگشت است. هنگامی که یک عفونت وارد جریان خون می شود ، فعال شدن سیستم ایمنی بدن اتفاق می افتد ، در نتیجه نه تنها خود ویروس ها بلکه سلول های بدن نیز می توانند بمیرند.
استرس
تحت تأثیر عوامل استرس روی بدن انسان ، تولید بیش از حد هورمونهای مختلف رخ می دهد. نتیجه این فرایند ، کاهش ذخایر طبیعی است ، برای پر کردن آن که فرد به گلوکز نیاز دارد. در تلاش برای جبران کمبود گلوکز ، فرد شروع به خوردن غذاهای پر کالری می کند. در پاسخ به مصرف بیش از حد گلوکز در بدن ، لوزالمعده تولید گسترده انسولین را انجام می دهد. بنابراین ، اختلال در استفاده از گلوکز ، و در نتیجه ، دیابت قندی تشکیل می شود.
علائم دیابت نوع 1
مشخصه ترین علائم این بیماری عبارتند از:
- کاهش وزن ناگهانی (حداکثر 10-15 کیلوگرم) ،
- احساس تشنگی شدید ، که در آن فرد می تواند تا 10 لیتر مایعات در روز بنوشاند ،
- ضعف عمومی و ضعف ،
- تکرر ادرار ، در حالی که مقدار روزانه ادرار می تواند به 3 لیتر برسد.
یک علامت بارز دیابت نوع 1 ظاهر بوی نفس آمونیاک است. با ایجاد دیابت ، آسیب قابل توجهی به عروق کلیه ها و چشم ها مشاهده می شود. موارد مکرر وجود دارد که افراد مبتلا به این بیماری از از بین رفتن بینایی شکایت دارند ، تا نابینایی کامل. با آسیب رساندن به رگ های کلیه ، نارسایی کلیوی ایجاد می شود.
اختلالات گردش خون مداوم در اندام تحتانی ممکن است منجر به نکروز بافتهای نرم برای فرد و قطع عضو اندام شود.

همچنین ، این بیماری با افزایش قابل توجهی در غلظت کلسترول خون مشخص می شود ، که منجر به خطر بالای تغییرات آترواسکلروتیک در دیابت می شود.
چنین بیماری جدی برای مردان ممكن است با بروز اختلال در عملکرد جنسی (ناتوانی جنسی) ایجاد شود. علائم دیگر ، کمتر مشخصه دیابت نوع 1 شامل موارد زیر است:
- روند کند شدن ،
- احساس خارش در ناحیه تناسلی خارجی ،
- افزایش در طول دوره از روند عفونت ،
- گرفتگی عضلات اندام تحتانی (خصوصاً گوساله).
روشهای تشخیص بیماری
برنامه معاینه عمومی برای این بیماری شامل موارد زیر است:
- آزمایش خون برای سطح هورمون انسولین و گلوکز ،
- تعیین نوع دیابت
- انجام روشهای تشخیصی اضافی برای حذف بیماریهای مشابه در علائم.
از اقدامات تشخیصی زیر برای تعیین اختلالات مختلف متابولیسم کربوهیدرات استفاده می شود:
- تعیین سطح کتونها در ادرار ،
- اندازه گیری قند خون
- تعیین غلظت هموگلوبین گلیکوزیله شده در خون ،
- اندازه گیری میزان فروکتوزامین ،
- تعیین تحمل گلوکز.
علاوه بر تست های فوق ، هر بیمار مبتلا به دیابت نوع 1 مشکوک ، چندین آزمایش اجباری را پشت سر می گذارد که از جمله این موارد:
- ارزیابی وضعیت عملکردی کلیه ها ،
- مجموعه ای از مطالعات با هدف ارزیابی عملکرد سیستم قلبی عروقی و تعیین خطر تغییرات آترواسکلروتیک ،
- ارزیابی متابولیسم پروتئین در بدن.
دیابت نوع 1
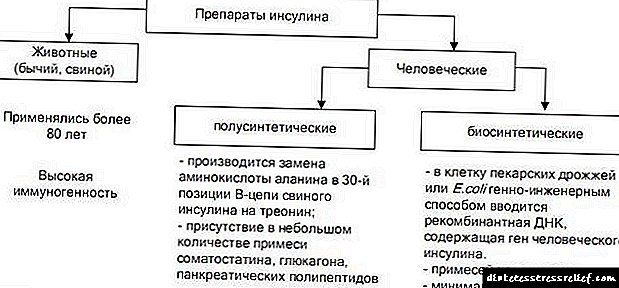
هدف اصلی در درمان دیابت نوع 1 درمان جایگزینی است که شامل استفاده از هورمون انسولین است. انواع انسولین زیر از نظر سرعت انتشار در بدن و مدت زمان عمل مشخص می شوند:
- داروهای کوتاه مدت انتشار این ماده در بدن بسیار سریع رخ می دهد ، اما اثر آن طولانی مدت نیست. به عنوان نمونه ، ما می توانیم داروی Actrapid مصرف کنیم ، تأثیر آن در حال حاضر 15 دقیقه پس از تجویز مشاهده می شود. اثر کاهش قند این ماده بیش از 4 ساعت ادامه ندارد.
- داروهایی با مدت متوسط. ترکیب این داروها شامل مؤلفه هایی است که می توانند شروع اثر را کند کنند. مدت اثر کاهش قند از 7 تا 10 ساعت است.
- داروهای طولانی مدت پس از معرفی چنین صندوق هایی ، تأثیر آنها تنها پس از 12-14 ساعت ذکر خواهد شد. مدت زمان اثر هیپوگلیسمی بیش از 30 ساعت است.
نوع داروی مورد نیاز و تعداد دفعات تجویز برای هر فردی که مبتلا به دیابت نوع 1 است ، فردی است. تمام توصیه های مربوط به دوز و دفعات استفاده از انسولین توسط پزشک مراجعه کننده بیان شده و فقط در صورت تشخیص نهایی است. خود مصرف انسولین کاملاً ممنوع است و می تواند عواقب جدی برای سلامتی به همراه داشته باشد.
روشهای نوین درمان دیابت نوع 1 فرمولاسیون پمپ انسولین است. اصل عملکرد این دستگاه اندازه گیری همزمان غلظت گلوکز در خون و تجویز دوز داروهای انسولین است (در صورت لزوم).
عوارض بیماری
ایجاد دیابت نوع 1 در بدن می تواند عوارض زیر را ایجاد کند:
- انفارکتوس میوکارد ، آنژین صدری و آریتمی. تغییرات پاتولوژیکی در عضلات قلب ، عروق بزرگ و کوچک مشاهده می شود.
- آسیب به بافت کلیه (نفروپاتی). این عارضه خطرناک ترین است و می تواند باعث مرگ شود.
- پوشاندن لنز چشم (آب مروارید). تغییرات برگشت ناپذیر در شبکیه می تواند به کوری جزئی یا کامل منجر شود.
تغذیه ، رژیم غذایی
افرادی که از این بیماری رنج می برند باید در مورد تغذیه خود توصیه های ویژه ای را رعایت کنند. مهمترین توصیه ها شامل موارد زیر است:
- هر روز لازم است اطمینان حاصل شود که هیچ شکافی در مصرف مواد غذایی وجود ندارد ،
- بهتر است به صورت جزئی ، حداقل 4 بار در روز و ترجیحاً همزمان ،
- رژیم باید متنوع باشد ، و در عین حال حاوی غذاهای ممنوعه نباشد ،
- به جای قند ، استفاده از شیرین کننده ها (زایلیتول ، سوربیتول) توصیه می شود ،
- قند خون را مرتباً کنترل کنید
- حجم مایع قابل آشامیدنی نباید بیش از 1500 میلی لیتر در روز باشد.
برای دیابت نوع 1 ، غذاهای زیر قابل مصرف است:
- غلات (گندم سیاه ، جو دوسر ، جو مروارید ، جو ، گندم) ،
- کره و روغن نباتی ،
- گوشت و ماهی لاغر ،
- شیرینی پزی بر اساس شیرین کننده ها ،
- محصولات لبنی با حداقل درصد چربی ،
- پنیر کم چرب
- چای سبز و سیاه
- آب میوه های توت و میوه تازه فشرده شده ،
- ژله های میوه ای و توت ، موس و نوشیدنی های میوه ای ،
- سبزیجات تازه و آب پز ،
- نان سبوس دار
لیست غذاهای ممنوع برای دیابت نوع 1 می تواند شامل موارد زیر باشد:
- سبزیجات حاوی مقدار بیشتری کربوهیدرات (چغندر ، نخود سبز ، سیب زمینی ، سبزیجات کنسرو و ترشی ، لوبیا ، هویج) ،
- هر نوع شیرینی حاوی شکر (شکلات ، عسل ، بستنی ، کوکی ها) ،
- نوشیدنی های گازدار شیرین ،
- محصولات پخته شده آرد درجه بالا ،
- ظروف حاوی مقادیر زیادی چربی ،
- برخی از انواع میوه ها و انواع توت ها (انبه ، موز ، انگور ، خرما).
غذاهای زیر باید به حداقل برسد:
- نمک معمولی
- برنج سفید
- ماهی کنسرو
- موزلی
- بادام زمینی
- ماریناد و سس های صنعتی ،
- غذاها و نوشیدنی های کافئین دار.
با توجه به ویژگی های غذایی افراد مبتلا به دیابت نوع 1 ، انتخاب رژیم غذایی مناسب توسط پزشک یا پزشک متخصص رژیم غذایی انجام می شود. استفاده از شکل گیری مستقل از رژیم غذایی بسیار توصیه نمی شود ، زیرا هر گونه خطا در تغذیه می تواند منجر به تشدید بیماری شود ، تا ایجاد کما.
تاریخچه پزشکی

یونانیان باستان از دیابت اطلاع داشتند ، اما معتقد بودند كه این سندرم براساس یكی از مهمترین علائم بیماری - تشنگی غیرقابل توصیف و دفع بیش از حد ادرار با آسیب شناسی "بی اختیاری آب" همراه است. با گذشت زمان ، ایده این سندرم تغییر یافت - در قرون 17-18 ، قبلاً در طول راه همراه بود ، اکنون با بی اختیاری گلوکز ، سپس با بیماری "ادرار شیرین".
فقط در آغاز قرن بیستم ، علل واقعی دیابت آشکار شد - پیشگام جوهر مشکل ، ادوارد آلبرت شارپی-شفر بود ، که تشخیص داد که این بیماری مستقیماً به عدم وجود ماده ناشناخته ترشح شده توسط جزایر لانگرهانس در لوزالمعده بستگی دارد و تئوری خود را توسط فردریک بونینگ ، که تأیید شده بود ، تأیید کرد. این هورمون شناخته شده است و آنرا عملی می کند.
توسعه سریع تولید انسولین از دهه 1920 آغاز شد ، اگرچه مکانیسم و اختلاف بین انواع دیابت دو دهه بعد توجیه شد - "آبخیزداری" نهایی توسط هارولد پرسیوال هیمزورث تأسیس شد و الگوی کمبود انسولین نوع اول و کمبود انسولین نسبی نوع II را ایجاد کرد. .

با وجود این واقعیت که دیابت نوع 1 ، به عنوان یک بیماری خود ایمنی کلاسیک ، تقریباً 100 سال است که به طب سنتی محافظه کار شناخته شده است ، دانشمندان هنوز دلایل دقیق وقوع آن را نیافته اند. مطالعات اخیر در این زمینه نشان می دهد که در بیشتر موارد ، کاتالیزور این فرآیند پروتئین های سلول های سیستم عصبی است که در سد خونی مغزی نفوذ کرده و توسط ایمنی مورد حمله قرار می گیرند. از آنجا که سلولهای بتا پانکراس دارای نشانگرهای مشابهی هستند ، به همین ترتیب تحت تأثیر آنتی بادی های تولید شده توسط بدن قرار می گیرند ، در نتیجه سیستم ایمنی بدن انسولین تولید شده را از بین می برد.
ویروس های موثر بر سلول های لوزالمعده می توانند سهم خاصی در روند شروع این بیماری داشته باشند - بیش از دو دهه است که متخصصان متوجه افزایش خطرات دیابت نوع 1 در بیماران مبتلا به ویروس سرخجه و کوکساکی شده اند ، تاکنون هیچ نظریه واحدی وجود ندارد.
علاوه بر این ، برخی از داروها و مواد مانند استرپتوزایسین یا برخی از انواع سم موشها می توانند به سلولهای بتا آسیب رسانده و در نتیجه عدم انسولین را تحریک کنند.
دیابت نوع 1 می تواند با ارث منتقل شود - اگر یکی از والدین آنها تأیید کند ، احتمال ابتلا به دیابت در کودک 5-10 درصد افزایش می یابد.
علائم و نشانه های دیابت نوع 1

کمبود تولید انسولین توسط سلولهای غدد درون ریز می تواند باعث علائم مشخصه دیابت نوع یک شود:
- خشکی دهان و تشنگی شدید.
- تکرر ادرار ، به خصوص در دوره های شب و صبح.
- تعریق زیاد
- افزایش تحریک پذیری ، افسردگی مکرر ، نوسانات خلقی ، تنش.
- ضعف عمومی بدن ، همراه با گرسنگی شدید و کاهش وزن.
- نمایندگان جنس منصفانه دارای عفونت های مکرر قارچی از نوع واژن هستند که درمان آن دشوار است.
- اختلالات بینایی محیطی ، تیرگی چشم.
در صورت عدم درمان مناسب ، بیمار ممکن است علائم کتواسیدوز نوع دیابتی را نشان دهد:
- حالت تهوع و استفراغ شدید.
- کم آبی
- بوی آشکار استون از حفره دهان.
- تنفس شدید.
- سردرگمی و از بین رفتن دوره ای آن.
آزمایش قند ناشتا
برای اجاره صبح ، 12 ساعت قبل از آزمایش ، باید از مصرف مواد غذایی ، الکل و فعالیت بدنی خودداری کنید ، سعی کنید از استرس ، مصرف داروهای شخص ثالث و انجام اقدامات پزشکی خودداری کنید. قابلیت اطمینان متن در بیماران بعد از عمل به طور قابل توجهی کاهش می یابد ، افرادی که مشکلات گوارشی ، سیروز ، هپاتیت و همچنین در زنان در زایمان و جنس منصفانه در دوران قاعدگی یا در صورت وجود فرایندهای التهابی از علل مختلف دارند. با شاخص های بالاتر از 5/5 میلی مول در لیتر ، پزشک می تواند وضعیت مرزی پیش بینی دیاب را تشخیص دهد.با وجود پارامترهای بالاتر از 7 میلی مول در لیتر و رعایت شرایط آزمایش ، دیابت به طور واقعی تأیید شد. در مورد آزمایش قند خون بیشتر بخوانید.
تست بار
این یک مکمل برای آزمایش خون کلاسیک ناشتا است - پس از انجام آن ، به بیمار 75 گرم محلول گلوکز به صورت خوراکی داده می شود. نمونه خون از قند هر 30 دقیقه به مدت دو ساعت گرفته می شود. غلظت اوج گلوکز تشخیص داده شده در خون ، مقدار خروجی آزمایش است. اگر در محدوده 8/11 میلیمول بر لیتر باشد ، پزشک تخلف از تحمل گلوکز را تعیین می کند. با شاخص های بالای 11 میلی مول در لیتر - وجود دیابت.
آزمایش هموگلوبین گلیکوزی شده
دقیق ترین و مطمئن ترین روش آزمایشگاهی برای تعیین دیابت امروزه. ضعیف به عوامل خارجی بستگی دارد (نتایج تحت تأثیر مصرف مواد غذایی ، زمان روز ، فعالیت بدنی ، دارو ، بیماری و وضعیت عاطفی قرار نمی گیرند) ، درصد هموگلوبین در گردش خون را در پلاسمای خون که به گلوکز متصل است نشان می دهد. یک شاخص بالاتر از 6.5 درصد نشانگر دیابت قندی است.نتایج در دامنه 5/5 تا 5/5 درصد یک حالت prediabetic با اختلال در تحمل گلوکز است.
از جمله موارد دیگر ، با یک تشخیص جامع ، متخصص باید اطمینان حاصل کند که بیمار علائم کلاسیک خارجی دیابت (به ویژه ، پولییدپسی و پلیوریا) را دارد ، سایر بیماری ها و شرایطی را که باعث ایجاد قند خون می شود ، کنار نگذاشته و همچنین شکل بینی آن را مشخص می کند.
پس از انجام کلیه فعالیتهای فوق و بیان واقعیت وجود دیابت در بیمار ، لازم است تا نوع بیماری تأیید شود. این رویداد با اندازه گیری سطح پپتیدهای C در پلاسمای خون انجام می شود - این نشانگر زیست محیطی عملکرد تولید سلولهای بتا لوزالمعده را مشخص می کند و با سرعت کم 1 نوع دیابت را نشان می دهد ، به همین ترتیب ماهیت خود ایمنی آن را دارد.
رژیم و رژیم سالم.
پزشک رژیم غذایی کم کربوهیدرات را با محاسبه "واحد نان" مورد استفاده تجویز می کند - یک هنجار شرطی که مربوط به 10-13 گرم کربوهیدرات است. شما باید از غذاهایی که کربوهیدراتهای پر از کربوهیدرات دارند ، پرهیز کنید و همچنین به صورت جزئی میل کنید. علاوه بر این ، ترک سیگار لازم است ، از مصرف منظم الکل امتناع ورزید ، و همچنین از دستورالعمل پزشکان در مورد فعالیت بدنی فرد با دوز ، اعم از هوازی (دویدن ، شنا) و بی هوازی (قدرت و تمرینات قلبی) پیروی کنید.
انسولین درمانی
روش اصلی جبران اختلالات متابولیسم کربوهیدرات با تجویز مادام العمر دوزهای منفرد انتخاب شده انسولین با استفاده از روشهای مختلف. در کشورهای پس از اتحاد جماهیر شوروی ، استفاده از سرنگ و سرنگ های کلاسیک انسولین رایج است ، در حالی که در کشورهای غربی روش اتصال پمپ اتوماتیک که به میزان دقیق میزان لازم انسولین را تأمین می کند ، بیشتر شناخته شده است. جوهر روش حداکثر ارتباط دوز انسولین تجویز شده با توجه به استانداردهای فیزیولوژیکی استاندارد برای یک فرد سالم است. برای این کار ، هر دو نوع داروی ترکیبی (عمل کوتاه و طولانی) و تک آنالوگها طبق یک تکنیک تشدید شده استفاده می شوند. دوز و دفعات دقیق استفاده از تزریق انسولین بسته به غذای مصرفی ، متخصص غدد شما را مطلع خواهد کرد. فراموش نکنید - سوء مصرف بیش از حد انسولین مملو از هیپوگلیسمی و تعدادی از مشکلات مرتبط با آن است!
تکنیک های تجربی
دنیای علمی در دهه های اخیر به طور جدی به دنبال راه های مقابله با دیابت نوع 1 بوده است ، که می تواند به عنوان جایگزینی برای جبران کلاسیک متابولیسم کربوهیدرات ها تبدیل شود ، اما با وجود نتایج دلگرم کننده تعدادی از مطالعات ، هنوز جهشی جدی در این موضوع وجود ندارد. امیدوار کننده ترین مناطق یک واکسن DNA است که به طور جزئی عملکرد سلول های بتا و همچنین استفاده از سلول های بنیادی را با تبدیل آنها به آنالوگ های بالغ نتیجه حاصل از جزایر لوزالمعده لانگرهانس بازیابی می کند. در حال حاضر ، این و سایر تکنیک ها در مرحله آزمایش مقدماتی هستند و ممکن است طی 5-8 سال آینده به طور رسمی به عموم مردم ارائه شوند.
کنترل بیماری همزمان
در صورت ابتلا به بیماری های همزمان ، پزشک ممکن است برای مهار کننده های ACE (فشار خون بالا) ، آسپیرین (جلوگیری از حمله قلبی) ، استاتین ها (کلسترول پایین) ، کرئون ، فتال ، آپروتینین (همه - مبارزه با آسیب لوزالمعده) ، تجویز همودیالیز (برای روماتیسمی / سمی) تجویز کند. مشکلات) و سایر اقدامات محافظه کارانه ، سخت افزاری ، جراحی و فیزیوتراپی.
درمان جایگزین برای دیابت نوع 1

دیابت نوع 1 یک بیماری خود ایمنی جدی است که با آن شخص باید در تمام زندگی خود وجود داشته باشد. طب سنتی صدها دستور العمل را فرض می کند که از نظر تئوری می توانند به مبارزه با بیماری کمک کنند ، با این حال ، همانگونه که عمل پزشکی مدرن نشان می دهد ، همه آنها فقط به درمان پیچیده آسیب می رسانند ، به طور منظم پارامترهای متابولیسم کربوهیدرات را تغییر می دهند و آنها را غیرقابل پیش بینی می کنند.
اگر برای سلامتی ارزش قائل هستید ، به طور منظم از تزریق انسولین استفاده کنید ، رژیم غذایی لازم را رعایت کنید و اقدامات دیگری را با هدف حفظ یک زندگی طبیعی بالا انجام دهید ، بنابراین ما اکیداً توصیه می کنیم برای درمان خود از دستور العمل های طب سنتی استفاده نکنید.
رژیم دیابت نوع 1

رژیم غذایی برای دیابت نوع 1 روش اصلی و اصلی برای کنترل یک بیماری خفیف تا متوسط است ، که نه تنها مقدار لازم از تجویز منظم انسولین را کاهش می دهد (که عوارض جانبی این فرایند را کاهش می دهد) ، بلکه در برخی موارد به شما امکان می دهد انسولین درمانی را برای مدت طولانی بطور کامل کنار بگذارید. .
توصیه می کنیم رژیم غذایی کم کربوهیدرات به جز نان ، سیب زمینی ، غلات ، شیرینی و میوه های سرشار از این جزء باشد. اصل آن هماهنگ کردن میزان کربوهیدراتهای مصرفی با دوزهای منظم انسولین است. منو را از قبل برنامه ریزی کنید ، سعی کنید غذاها را متنوع کنید. از تنقلات خودداری کنید ، وعده غذایی خود را به 4 گروه تقسیم کنید و حتما با هر وعده غذایی پروتئین بخورید!
قند ، شیرینی (از جمله به اصطلاح "دیابتی") ، محصولات غلات (گندم سیاه ، ذرت ، گندم ، برنج سفید ، و غیره) ، سیب زمینی ، محصولات آرد ، نان (از جمله "نان رژیم غذایی" را از رژیم) حذف نکنید. ") ، موسلی. استفاده از میوه (به جز آووکادو) و آب میوه ، کدو تنبل ، فلفل دلمه ای ، گوجه فرنگی بعد از عملیات حرارتی ، چغندر ، حبوبات ، غذاهای راحتی ، میان وعده های بسته بندی شده ، شیر تغلیظ شده ، ماست ، شیر کامل را به میزان قابل توجهی محدود کنید.
غذاهای مجاز با رژیم کم کربوهیدرات شامل گوشت (شامل قرمز ، مرغ) ، ماهی ، تخم مرغ ، سبزیجات سبز (کلم ، کدو سبز ، خیار ، قارچ ، گیاهان ، فلفلهای داغ ، اسفناج ، گوجه فرنگی خام) ، غذاهای دریایی ، آجیل (در مقادیر معقول) ) ، سویا ، و همچنین برخی محصولات لبنی ، به ویژه پنیر سفت (به جز فتا) ، کره طبیعی و خامه.
منوی نمونه برای هفته
در زیر ، به مدت یک هفته منوی مشخص را به شما ارائه می دهیم. محصولات جداگانه موجود در آن با در نظر گرفتن تعداد "واحد نان" ، کالری ، غلظت کربوهیدرات موجود در محصول و "وضوح" آنالوگ انتخابی می تواند جایگزین شود.
- دوشنبه. صبحانه را با پنیر کلوچه ، نوعی غذای کم چرب و خیار تهیه می کنیم. ناهار را با ماهی خورشیده (250 گرم) با مقداری لوبیا ناهار می خوریم. یک آووکادو بعد از ظهر میل کنید ، با برنج تیره و سبزیجات مجاز شام میل کنید.
- سه شنبه. صبحانه را با مرغ آب پز و یک املت لاغر از 2 تخم مرغ میل می کنیم. ناهار را با سوپ قارچ با یک قاشق چایخوری خامه ترش ناهار می خوریم. بعد از ظهر یک لیوان کفیر میل کنید و همراه با گوشت گاو آب پز و سالاد سبزیجات شام میل کنید.
- چهارشنبه. صبحانه با سبزیجات خورشیده ، همراه با پنیر رنده شده رنده شده است. ناهار را با سوپ سبزیجات که روی آبگوشت تازه تهیه شده است ناهار می خوریم. یک وعده عصرانه را با یک سیب سبز کوچک میل کنید و با سس آب پز و سالاد کلم تازه میل کنید.
- پنجشنبه. صبحانه را با بلغور جو دوسر با میوه های خشک میل می کنیم. خورش گوشت گاو را با سبزیجات تهیه می کنیم. یک میان وعده عصرانه با 40 گرم بادام میل کنید. شام را با یک گندم سیاه کوچک و کلم آب نبات شام می خوریم.
- جمعه. برای صبحانه ، دو تخم مرغ آب پز و 50 گرم پنیر سخت سیر را می پزیم. برای ناهار ، ما گوشت گاو ، پخته شده در پنیر و همچنین سالاد سبزیجات می خوریم. یک چای بدون بو میل کنید ، و با سبزیجات آغشته شام میل کنید.
- شنبه. صبحانه را با املت سه تخم مرغ و چای می نوشیم. شام با سوپ نخود را با سالاد بوقلمون و کلم میل کنید. یک وعده غذایی بعد از ظهر را با یک گلابی کوچک میل کنید و با ماهی آب پز شام میل کنید.
- یکشنبه. صبحانه با تخم مرغ و پنیر خرد شده. با ماهی و سبزیجات پخته ناهار می خوریم. بعد از ظهر یک زن و شوهر آووکادو بخورید. شام سبزیجات خورشیده