شیوع دیابت در دنیای مدرن متن مقاله علمی در تخصص - پزشکی و بهداشت
وضعیت اپیدمیولوژیک با شیوع موارد بیماری ، فراوانی و مرگ و میر آنها در بیماران دیابتی مشخص می شود.
هر یک از این شاخص ها توسط عوامل زیادی تعیین می شود که می توانند اهمیت و اولویت آنها را در طول زمان تغییر دهند. رویکرد اپیدمیولوژیک برای حل تعدادی از مشکلات دیابولوژیکی مبتنی بر همان اصولی است که در مورد سایر بیماریهای غیرواگیر (قلبی و عروقی ، انکولوژیکی و ...) وجود دارد.
موارد اصلی این است که هدف از این مطالعه ، جمعیت (جمعیت) است ، این بیماری در شرایط طبیعی توسعه و سیر آن مورد بررسی قرار می گیرد ، محقق باید کلیه عواملی را که می تواند با توسعه بیماری همراه باشد - در نظر بگیرد - بیولوژیکی ، اجتماعی ، اقتصادی ، جغرافیایی ، آب و هوایی و دیگر
اپیدمیولوژی دیابت قند وابسته به انسولین (IDDM). IDDM از دیرباز به عنوان یکی از شدیدترین اشکال دیابت شناخته شده است و آن را به عنوان مثال نوجوان ، نوجوان می نامند. سهم ناچیز آن در ساختار کلی دیابت (بیش از 10-15٪) و عوارض کم ، عمدتا در کودکان زیر 15 سال و بیشتر از 30 سال ثبت نشده است ،
علاقه به مطالعات اپیدمیولوژیک IDDM در اواسط دهه 70 افزایش یافته است. ابتدا مشخص شد که در بیماران مبتلا به دیابت نوجوانان ، ترشح انسولین ناچیز یا کاملاً غایب است ، در حالی که در بیماران دیابتی بزرگسالان حفظ می شود.
ثانیا ، معلوم شد که این شرایط دارای ویژگی های اپیدمیولوژیک کاملاً متفاوت است. سوم ، در بیماران مبتلا به دیابت نوجوانان ، ارتباطی از بیماری با آنتی ژن های HLA (Ag) در بیماران دیابتی بزرگسالان یافت نشد.
نتایج ثبت های IDDM در 40 کشور جهان امکان مقایسه فراوانی توسعه آن در مناطق مختلف جغرافیایی و تعیین مهمترین عوامل موثر بر پویایی این شاخص را فراهم کرده است. نصب شده:

1) بیشترین میزان ابتلا به IDDM در اروپای شمالی ثبت شده است ، اما در کشورهای مختلف متفاوت است (برای مثال در ایسلند 50٪ از این موارد در نروژ و سوئد و فقط در فنلاند فرکانس بیماری است) ،
2) فراوانی IDDM در بین جمعیت نیمکره شمالی و جنوبی متفاوت است (در کشورهایی که در زیر استوا قرار دارند ، عملاً از 20 تجاوز نمی کند: جمعیت ، در حالی که در کشورهایی که بالای استوا قرار دارند ، بسیار بیشتر است).
در همان زمان ، فرکانس IDDM مستقل از عرض جغرافیایی یا میانگین دمای هوا سالانه است. بدیهی است که اختلافات جغرافیایی در فراوانی IDDM تا حد زیادی توسط عوامل ژنتیکی تعیین می شود.
در واقع ، جمعیت هایی که در شرایط مختلف زندگی می کنند ، اما دارای یک پایه ژنتیکی مشترک هستند (به عنوان مثال ، جمعیت جزایر بریتانیا ، استرالیا و نیوزلند) ، تقریباً همان خطر ابتلا به IDDM را دارند. با این وجود ، برای بروز این بیماری ، عوامل محیطی نیز ضروری است.
اپیدمیولوژی دیابت غیر وابسته به انسولین (NIDDM). ارتباط مطالعات اپیدمیولوژیک NIDDM در درجه اول به این دلیل است که 85-90٪ سایر اشکال دیابت را تشکیل می دهد.
علاوه بر این ، شیوع واقعی NIDDM 2-3 برابر بیشتر از شیوع ثبت شده است. هر دوی این عوامل اهمیت پزشکی و اجتماعی NIDDM را نه تنها در بین سایر اشکال دیابت بلکه در بین سایر بیماریهای مزمن غیر واگیر نیز تعیین می کنند.
WHO از سال 1988 جمع آوری اطلاعات استانداردی درباره شیوع دیابت و اختلال در تحمل گلوکز (NTG) در بین جمعیت جهان بین 30 تا 64 ساله است. داده های کلی اولیه حاکی از آن است که NIDDM در بین برخی از جمعیت های ملانزیا ، آفریقای شرقی و آمریکای جنوبی و همچنین در بین افراد بومی شمال کاملاً وجود ندارد یا بسیار نادر است.
در جمعيت نژاد اروپايي ، شيوع NIDDM در محدوده 3-15٪ است. در گروه های مهاجران از هند ، چین و همچنین آمریکایی های تبار اسپانیا ، اندکی بالاتر هستند (20-20٪).
با آغاز دهه 70 ، فقط چند مطالعه در روسیه (لنینگراد ، مسکو ، روستوف در دان و سایر مناطق) انجام شد. آنها از روشهای مختلفی - تعیین سطح قند در ادرار ، خون - بر روی معده خالی و بعد از بارگیری گلوکز (آزمایش تحمل گلوکز - GTT) و همچنین مواد گزارش دهنده پزشکی استفاده کردند.
نه سنجش های گلوکز و نه معیارهای ارزیابی نتایج GTT استاندارد سازی نشده بودند. همه اینها تجزیه و تحلیل مقایسه ای را بسیار پیچیده کرده است ، اما با این وجود این نتیجه را می توان نتیجه گرفت که شیوع دیابت در مناطق مختلف و گروه های اجتماعی روسیه متفاوت است و بر اساس درخواست جمعیت برای مراقبت های پزشکی ، از شاخص های آن به طور قابل توجهی فراتر است.
تفاوتهای آشکار شده عمدتاً مربوط به وابستگی ملی و اجتماعی جمعیتهای مورد مطالعه بود. بنابراین ، بیشترین میزان شیوع دیابت در مسکو مشاهده شد که در زنان به 4.58 درصد و در گروههای سنی بالای 60 سال 11.68 درصد رسیده است.
در مناطق دیگر ، شیوع از 1 تا 2.8 است. شاید مطالعات گسترده تر اپیدمیولوژیک گروه های قومی با شیوع بالاتر دیابت را نشان دهد ، اما روسیه با جمعیت هایی که شیوع کمی از این بیماری دارند مشخص می شود.
اول از همه ، تعدادی از مردم شمال دور متعلق به آنها هستند. بنابراین ، در میان نانایی ، چوکی ، کوریاک ، ننهت ، دیابت عملاً رخ نمی دهد ، در بین یاکوت ها شیوع آن به 0.5 تا 75/5 درصد می رسد.
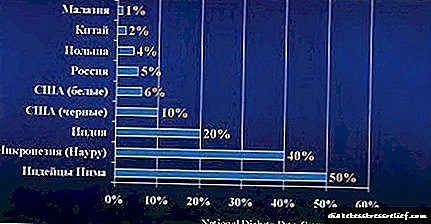
با توجه به اینکه مستعد ژنتیکی در ایجاد دیابت (صرف نظر از نوع آن) ضروری است ، باید تصور کرد که شیوع آن در هر منطقه به نسبت گروههای ملی ساکن در آنجا بستگی دارد.
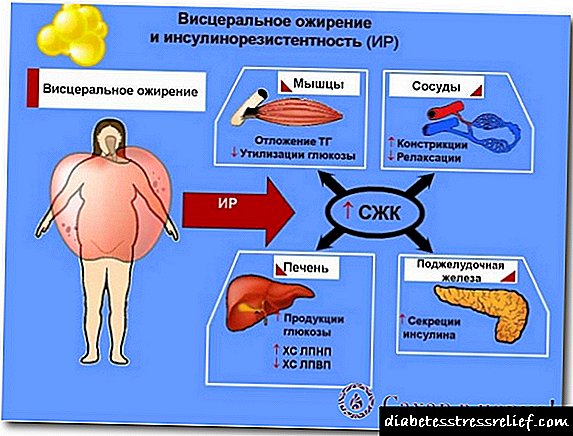
علاوه بر تمایل ژنتیکی ، بسیاری از عوامل بر رشد NIDDM تأثیر می گذارد. برخی از آنها به طور غیر مستقیم با ابتلا به دیابت در ارتباط هستند ، برخی دیگر مستقیماً ، تا حد زیادی خطر ابتلا به این بیماری را تعیین می کنند.
اخیراً ، به اصطلاح سندرم متابولیک توجه و توجه بیشتری محققان را به خود جلب کرده است: مقاومت به انسولین ، هایپرینسولینمی ، دیس لیپیدمی ، اختلال در تحمل گلوکز یا NIDDM ، نوع چاقی اندرویدی ، فشار خون شریانی.
در افراد مبتلا به سندرم متابولیک ، هایپراوریسمی ، میکروآلبومینمی ، افزایش توانایی تجمع پلاکت ها ، در زنان - هایپراندروژنیسم. نقش اصلی در ایجاد این سندرم را می توان با مقاومت به انسولین و هیپرینسولینمی جبرانی ایفا کرد.
بیشتر افراد با اختلال در تحمل گلوکز از قبل مقاومت به انسولین دارند. شاید دومی پیش از توسعه NIDDM باشد. عوامل خطرزای مهم NIDDM شامل دیس لیپیدمی ، فشار خون بالا و چاقی است.

ارتباط بین توسعه NIDDM و عوامل محیطی با این واقعیت نشان می دهد که فرکانس توسعه آن با تغییر شرایط زندگی جمعیت تغییر می کند. شیوع و شیوع این بیماری بسیار زیاد است که فقط با یک پیش بینی ژنتیکی قابل توضیح است.
شیوع NIDDM به جنسیت بستگی دارد. در بسیاری از کشورها ، در بین زنان از مردان بیشتر است. شیوع NIDDM با افزایش سن افزایش می یابد.
با توجه به مبارزه موفقیت آمیز با بسیاری از بیماری های عفونی و افزایش امید به زندگی ، می توان افزایش شیوع NIDDM را پیش بینی کرد.
مشخص شده است که فعالیت بدنی بر متابولیسم گلوکز تأثیر می گذارد و در توسعه NIDDM از ارزش خاصی برخوردار است. بنابراین ، شیوع NIDDM در بین افراد دارای سبک زندگی بی تحرک 2 برابر بیشتر از افراد درگیر در ورزش است.
فقط چند مطالعه در مورد رابطه بین بروز NIDDM و ماهیت تغذیه وجود دارد. میزان کربوهیدراتهای مصرفی و کل مواد غذایی با فراوانی NIDDM ارتباط مثبت دارد. با این حال ، مطالعه نقش تغذیه در توسعه NIDDM یک مشکل ساده نیست.
روابط پیچیده بین تغذیه ، چاقی و هزینه های انرژی ، که تا حدی یا دیگری در پاتوژنز NIDDM دخیل هستند ، نشان می دهد که ممکن است در توسعه آن چندان چشمگیر نباشد و مطالعات بیشتری لازم باشد.
معیارهای تشخیصی دیابت
در سال 1999 ، WHO معیارهای جدید تشخیصی دیابت را که در سال 1997 توسط ADA پیشنهاد شده بود ، تصویب کرد.

معیارهای تشخیصی شماتیک برای انواع مختلف اختلالات متابولیسم کربوهیدرات.
NTG - تحمل گلوکز ، اختلال تحمل گلوکز ، ناشتا از GN (در خون مویرگی)
تفاوت اصلی بین معیارهای جدید برای تشخیص دیابت در سال 1999 و معیارهای قبلاً موجود در سال 1985 ، کاهش سطح تشخیصی گلیسمی ناشتا از 6.7 به 6.1 میلی مول در لیتر (در خون مویرگی) یا از 7.8 به 7.0 میلی مول در لیتر است (در پلاسمای خون وریدی).
سطح تشخیصی گلیسمی 2 ساعت بعد از خوردن غذا یکسان بود - 11.1 میلی مول در لیتر. انگیزه های گسترش معیارهای تشخیص بیماری کاملاً واضح است: تشخیص زودهنگام دیابت باعث می شود تا به موقع درمان شروع شود و از عوارض میکرو و ماکرووواسکولار دیابت جلوگیری شود.
علاوه بر این ، در معیارهای تشخیصی جدید ، مفهوم دیگری ظاهر شده است که نشان دهنده نقض متابولیسم کربوهیدرات ها - هایپرگلیسمی ناشتا است. NTG و هایپرگلیسمی ناشتا از مراحل اولیه دیابت هستند ، که در معرض عوامل خطر احتمالاً به دیابت صریح تبدیل می شوند.
عوامل خطر برای انتقال دیابت قبل از مرحله به دیابت آشکار عبارتند از: • بار ارثی دیابت نوع 2 ،
• اضافه وزن (BMI> 25 کیلوگرم در متر مربع) ،
• سبک زندگی بی تحرک ،
• NTG یا قند خون ناشتا که قبلاً تشخیص داده شده بود ،
• فشار خون شریانی (BP> 140/90 میلی متر جیوه) ،
• کلسترول لیپوپروتئین با چگالی بالا (کلسترول HDL) 1.7 میلی مول در لیتر ،
• خطر تولد مادر از فرزند با وزن بدن> 4/5 کیلوگرم ،
• تخمدان پلی کیستیک.
اثربخشی درمان دیابت توسط شاخص های مختلفی که وضعیت متابولیسم کربوهیدرات ها را توصیف می کنند ، ارزیابی می شود. این موارد شامل گلیسمی ناشتا ، گلیسمی 2 ساعت پس از مصرف و هموگلوبین گلیکوزیله HbAlc - یک شاخص انتگرالی در مورد جبران سوخت و ساز کربوهیدرات در طی 2-3 ماه گذشته است.
اپیدمیولوژی و فراوانی دیابت قندی و رتینوپاتی دیابتی
پایان XX و آغاز قرن XXI مشخص شده توسط شیوع قابل توجهی از دیابت (DM). افزایش میزان بروز به ما این امکان را داده است تا از بیماری همه گیر دیابت صحبت کنیم. مدیر مرکز دیابت در سازمان بهداشت جهانی (WHO) و انستیتوی بین المللی مطالعه دیابت در استرالیا با اظهار نظر در مورد یافته های خبرگان.
زیمت گفت: "سونامی جهانی دیابت در حال آمدن است ، فاجعه ای است که به یک بحران سلامتی قرن بیست و یکم تبدیل خواهد شد ، این می تواند امید به زندگی را برای اولین بار در 200 سال در مقیاس جهانی کاهش دهد."
دیابت قندی یکی از بیماریهای شایع است ، نه تنها در ساختار بیماریهای غدد درون ریز بلکه در بین بیماریهای غیر واگیر (مقام سوم بعد از بیماریهای قلبی عروقی و انکوپاتولوژی) جایگاه اصلی را به خود اختصاص می دهد.
اولین ناتوانی در بین همه بیماری ها ، مرگ و میر بالا در بین بیماران ، دیابت را به عنوان اولویت در سیستم های ملی بهداشت همه کشورهای جهان ، که در اعلامیه سنت وینسنت قید شده است ، معرفی کرد.
فقط در اروپا - بیش از 33 میلیون یورو و 3 میلیون دیگر - در آینده نزدیک. به گفته رئیس جمهور اتحادیه اروپا برای مطالعه دیابت ، پروفسور Ferannini ، مطالعات مداوم مربوط به ، به عنوان مثال ، با مکانیسم اختلال عملکرد سلولهای β ممکن است منجر به کشف داروها برای درمان دیابت شود.
در کشورهای توسعه یافته اروپا شیوع دیابت در جمعیت عمومی 3-10٪ است و در بین افراد با عوامل خطر و سالخوردگان به 30٪ از کل جمعیت می رسد ، با دیابت تازه تشخیص داده شده 58-60٪ از کل بیماران.

بنابراین ، طبق گفته کارشناسان WHO ، در سال 1995 135 میلیون بیمار مبتلا به دیابت وجود داشته است ، و در سال 2001 تعداد آنها به 175.4 میلیون نفر رسیده بود ، تا سال 2005 تا 2010 تا 2010-2010 200-24.4 میلیون نفر و تا سال 2025 این تعداد به 300 میلیون افزایش می یابد و تا سال 2030 به 366 میلیون نفر می رسد.
این عمدتا به دلیل افزایش بیماران مبتلا به دیابت نوع 2 است که حدود 6-7٪ از کل جمعیت را تشکیل می دهد. هر 20 دقیقه یکبار بیماری جدید دیابت در ایالات متحده و هر چهل دقیقه در اروپا گزارش می شود. فقط چند گروه قومی یک استثنا هستند (طبق WHO).
محاسبات نشان می دهد در صورت افزایش میانگین امید به زندگی تا 80 سال ، تعداد مبتلایان به دیابت نوع 2 از 17 درصد از جمعیت فراتر خواهد رفت. در بین جمعیت بالای 60 سال ، بیماران مبتلا به دیابت 16٪ و پس از 80 سال ، 20-24٪ هستند.
شیوع دیابت سالانه در همه کشورهای جهان 5-7٪ افزایش می یابد ، اما بیشترین افزایش شیوع دیابت نوع 2 در خاورمیانه ، آفریقا و هند ، آسیا ، در درجه اول در گروه های سنی بالای 25-40 سال و هر 10 سال پیش بینی می شود. –15 سال دو برابر خواهد شد.
در کمتر از 20 سال تعداد مبتلایان به دیابت در جهان 6 برابر افزایش یافته است. براساس پیش بینی ها ، ضمن حفظ چنین رشدی تا سال 2025 ، شیوع دیابت در کشورهای توسعه یافته اقتصادی 6/7٪ ، در کشورهای در حال توسعه - 4.9٪ ، و اوج بروز در کشورهای توسعه یافته پس از سن 65 سالگی ، در کشورهای در حال توسعه - تا 45 سالگی رخ می دهد. -64 سال
اعتقاد بر این بود که دیابت نوع 1 در کشورهای توسعه یافته در 10-15٪ از بیماران و دیابت نوع 2 در 85-90٪ مشاهده می شود. اما در سالهای اخیر ، فراوانی دیابت نوع 2 در کشورهای توسعه یافته بسیار سریع (به دلیل سوء تغذیه و عوامل دیگر) بسیار زیاد شده است و تعداد بیماران مبتلا به دیابت نوع 1 تغییر کمی کرده است.
تعداد مبتلایان به تشخیص نامشخص در بین بیماران مبتلا به دیابت نوع 2 از 30 تا 90٪ است. به طور کلی ، داده های کشورهایی به ویژه مغولستان و استرالیا متنوع است که نشان می دهد برای هر فردی که به دیابت مبتلا شده است ، 1 بیمار مبتلا به دیابت تشخیص داده نشده وجود دارد.
در کشورهای دیگر ، شیوع دیابت تشخیص داده نشده حتی بیشتر است: به عنوان مثال ، در آفریقا 60-90٪. با این حال ، در ایالات متحده آمریکا فقط 30٪ از آنها وجود دارند. یک مطالعه دیابت ، چاقی و شیوه زندگی استرالیا (AusDiab) نشان داد که برای هر مورد تشخیص داده شده از دیابت نوع 2 ، یک مورد تشخیص داده نشده وجود دارد.
سومین بررسی ملی بهداشت و تغذیه (NHANES III) ، که در ایالات متحده انجام شده ، همچنین شیوع بالای دیابت نوع 2 تشخیص داده نشده را در بین جمعیت نشان داد: به طور متوسط ، 7/2٪ و در بین زنان و مردان 50 تا 59 سال است. 3.3 و 5.8٪ به ترتیب.

اکثر محققان حاکی از تسلط زنان در جمعیت عمومی بیماران مبتلا به دیابت است که نسبت آن بین 57 تا 65 درصد است.
از اول ژانویه 2006 ، در اوکراین ، تعداد بیماران ثبت نام شده مبتلا به دیابت برای اولین بار از علامت میلیونی فراتر رفت و به افراد رسید ، که در هر 100 هزار نفر 2137.2 است (حدود 2٪ از کل جمعیت).
شیوع دیابت در کودکان زیر 14 سال ، در هر 1000 کودک 66/0 در میان نوجوانان است - 15.1 نفر از شرط مربوطه. از سال 1998 تا 2005 افزایش تعداد بیماران مبتلا به دیابت که به انسولین درمانی نیاز دارند ، افزایش یافته است. افزایش سالانه در این بیماران به 8 درصد رسیده است.
افزایش سالانه میزان شیوع دیابت در اوکراین در سال 2005 به 3.9 درصد رسید. فرکانس بالای دیابت در بین جمعیت مناطق توسعه یافته صنعتی مشاهده می شود ، اما در بیشتر موارد ، نشانگر شیوع به میزان فعالیت پیشگیرانه برای شناسایی زودهنگام فعال بیماران مبتلا به دیابت نوع 2 بستگی دارد.
افزایش قابل توجهی در میزان ابتلا به دیابت در اوکراین از 115.6 در 100 هزار نفر در سال 1993 به 214.6 در سال 2005 مشاهده می شود.لازم به ذکر است که تعداد بیماران عمدتا به دلیل دیابت نوع 2 افزایش می یابد.
علاوه بر این ، در مناطقی که کارهای پیشگیرانه در آنها بهتر قرار دارد ، میزان بروز بیشتر است. بنابراین ، در منطقه خارکف ، شاخص ذکر شده به 351.7 می رسد ، در شهر کیف - 288.7. در عین حال ، تشخیص زودرس دیابت در مناطق Chernihiv (نشانگر 154.3) و Volyn (137.0) به اندازه کافی فعال نیست.
در مناطق مختلف اوکراین ، 2/5/5 بیمار مبتلا به دیابت تشخیص داده نشده برای هر بیمار ثبت شده وجود دارد. بر اساس این نتایج ، می توان فرض کرد که در اوکراین حدود 2 میلیون بیمار مبتلا به دیابت وجود دارد.
شیوع واقعی دیابت از نتایج ثبت شده مشابه ، با توجه به شیوع عوارض عروقی بیشتر است. این وضعیت هم برای اوکراین و هم برای همه کشورهای توسعه یافته جهان امری معمولی است.
در همین راستا ، انجمن دیابت آمریکا معیارهای تشخیصی جدیدی را برای دیابت پیشنهاد داده است ، که به شما امکان می دهد تشخیص را در یک زمان زودتر تعیین کنید و از این طریق از بروز عوارض دیررس دیابت جلوگیری کنید.
لازم به ذکر است که طی یک دهه گذشته در دوره دیابت ، امید به زندگی بیماران و همچنین دلایل مرگ و میر تغییرات خاصی رخ داده است. امید به زندگی بیماران افزایش یافته است ، اما دیابت به یکی از دلایل کاهش بینایی و ناتوانی جمعیت در سن کار در کشورهایی با اقتصاد توسعه یافته بازار تبدیل شده است.
متوسط امید به زندگی بیماران مبتلا به دیابت 6/6٪ کمتر از سایر گروه های جمعیت است. نابینایی در بیماران دیابتی 25 بار بیشتر از جمعیت عمومی رخ می دهد و اختلال بینایی در بیش از 10٪ بیماران دیابت مشاهده می شود.
تا به امروز شواهدی وجود دارد مبنی بر اینکه جبران مداوم و به موقع دیابت در طی سالیان متمادی می تواند بطور قابل توجهی کاهش دهد (60 تا 40 درصد) و متوقف شدن بروز بسیاری از عوارض دیابت.
DM بیماری مبتنی بر اختلالات انواع متابولیسم با رشد تدریجی میکروآنژیوپاتی جهانی است. دوره های بروز تغییرات آسیب شناختی غیر قابل برگشت در فوندوس ، که طی 5 تا 10 سال از شروع دیابت تخمین زده می شود ، علی رغم پیشرفت چشمگیر در تنظیم داروی متابولیسم کربوهیدرات ها در هر دو دیابت نوع 1 و دیابت نوع 2 ، عملاً افزایش نمی یابد. .
رتینوپاتی دیابتی (DR) یکی از شدیدترین عوارض عروقی دیابت است. با این حال ، DR را نمی توان به عنوان یک عارضه در نظر گرفت ، بلکه به عنوان یک نتیجه طبیعی از ایجاد تغییرات پاتولوژیک در شبکه میکرو عروقی شبکیه در بیماران مبتلا به دیابت محسوب می شود.
اولین ذکر DR را می توان در عهد عتیق و تلمود یافت. آنها حاوی توضیحی در مورد چشم ها و بیماری های آنها هستند. بنابراین ، اسحاق دارای رتینوپاتی دیابتی ، یعقوب دچار آب مروارید بیش از حد و الیاس گلوکوم داشت.
فراوانی توسعه DR پرولیفراتیو عبارت است از: با مدت دیابت تا 10 سال - 3-5٪ ، 10-15 سال - 30-20٪ ، 20-30 سال - 60٪ ، با مدت زمان بیش از 35-40 سال ، فرکانس رتینوپاتی پرولیفراتیو به تدریج کاهش می یابد به دلیل با مرگ و میر بالا به دلیل طول مدت بیماری دیابت ، و اگر DR هنوز توسعه نیافته است ، احتمال وقوع آن کم است.
/ مواد غدد درون ریز / مازوویان / اپیدمیولوژی
تعریف و اپیدمیولوژیولوژی دیابت شیرین

جهانی ترین تعریف از دیابت "یک بیماری قند خون مزمن است که می تواند در نتیجه قرار گرفتن در معرض بسیاری از عوامل بیرونی و ژنتیکی که اغلب مکمل یکدیگر هستند ایجاد شود" (گزارش کمیته متخصص WHO در مورد دیابت ، 1981).
نام "دیابت" (از یونانی "diabaio" - من از آن عبور می کنم) به عنوان اصطلاحاتی در دوران باستان معرفی شد (Areteus of Cappadocia ، 138-81 قبل از میلاد) ، تعریف "قند" (از لاتین "mellitus" - عسل ، شیرین) در قرن 17 اضافه شده است (توماس ویلیس ، 1674).
در تدوین دکترین دیابت ، 3 دوره اصلی قابل تشخیص است: 1) قبل از کشف انسولین ، 2) از کشف انسولین در سال 1921 تا دهه 50 ، 3) دوره مدرن ، که با تجمع شدید اطلاعات در مورد دیابت ، از جمله دستیابی به مولکولی است. زیست شناسی ، ژنتیک ، ایمونولوژی ، یک فناوری جدید از آماده سازی انسولین و روش های مصرف آن ، نتایج مطالعات اپیدمیولوژیک.
در این دوره ، ساختار مولکول انسولین رمز گشایی شده ، سنتز آن انجام شد ، روش هایی برای تهیه آن توسط مهندسی ژنتیک تهیه شد ، داده های جدیدی درباره نقش مکانیسم های ژنتیکی و خود ایمنی در پاتوژنز دیابت بدست آمد و ناهمگنی بیماری تعیین شد.
این اطلاعات درک دیابت را تا حد زیادی گسترش داده است ، که به عنوان یک بیماری مزمن غدد درون ریز و متابولیک ، از نظر ماهیت ناهمگن درک می شود. بسیاری از محققان واژه "ارثی" را به این تعریف اضافه می کنند ، برخی دیگر تعریف "عروقی" را اضافه می کنند ، در نتیجه می خواهند فراوانی و شدت ضایعات عروقی در بیماران مبتلا به دیابت را یادداشت کنند.
با این وجود ، نمی توان کاملاً با این امر موافقت کرد ، زیرا وراثت وارده بر این بیماری همیشه در بیماران دیابتی آشکار نمی شود ، و علاوه بر این ، ضایعات عروقی همیشه تشخیص داده نمی شوند.
این بیماری به عنوان غدد درون ریز طبقه بندی می شود ، نه تنها با فراوانی آسیب به دستگاه جزایر لوزالمعده بلکه با مشارکت سایر غدد درون ریز در پاتوژنز دیابت قندی و ضایعات عروقی همراه تعیین می شود.
یک اختلال متابولیک (در درجه اول متابولیسم گلوکز) ثابت ترین مظهر دیابت است ، بنابراین تعریف آن به عنوان یک بیماری "متابولیک" کاملاً طبیعی است.
دوره مزمن ، با وجود موارد بهبودی مداوم و حتی رگرسیون دیابت آشکار ، از ویژگی های بارز این بیماری است. نقش وراثت در دیابت با قرنها تحقیق بالینی تأیید شده است (اولین نشانه بیماری خانوادگی مربوط به قرن 17th است).
ناهمگونی دیابت توسط عوامل مختلفی و عوامل بیماری زا تعیین می شود. در طبقه بندی مدرن ، بر اساس مطالعات اپیدمیولوژیک ، بالینی ، آزمایشگاهی و بر اساس آخرین داده های ژنتیک و ایمونولوژی ، ناهمگنی دیابت کاملاً نمایان است.
در حال حاضر اپیدمیولوژی دیابت قندی یکی از مکانهای اصلی را در مطالعه تکامل طبیعی ، پاتوژنز ، طبقه بندی و توسعه روشهای پیشگیری از نظر علمی اشغال می کند.
اگرچه در 65 سال از زمان کشف و استفاده بالینی انسولین برای درک علت ، پاتوژنز و تکامل بالینی دیابت اقدامات زیادی انجام شده است ، رویکرد اپیدمیولوژیک مطالعه آن در 20 سال گذشته ، آموزش دیابت را بسیار گسترش داده و تعمیق داده است.
بررسی گروه های جمعیتی به ما امکان می دهد تا دیابت قندی را در انزوا (در یک آزمایش آزمایشی یا در بخش بیمارستان) در نظر نگیریم بلکه در داخل بدن با ارزیابی تأثیر عوامل داخلی و خارجی بیشمار قرار بگیریم.
تمام مطالعات اپیدمیولوژیک ، از جمله دیابت ، می توانند به این موارد تقسیم شوند: 1) مطالعاتی که در تعیین دیابت یا تظاهرات آن نقش دارند ،
2) اپیدمیولوژی توصیفی - مطالعات شیوع ، فراوانی و تکامل طبیعی دیابت ، 3) اپیدمیولوژی تحلیلی - بررسی رابطه برخی از عوامل خطر خاص و ویژگی های آنها از نظر علت بیماری دیابت ،
) ، برنامه های مختلف درمانی ، سیستم خود نظارت برای بیماران مبتلا به دیابت.
در اولین مطالعات اپیدمیولوژیک توصیفی که در دهه 50 انجام شد ، اختلافات نه تنها در شیوع بلکه در تظاهرات بالینی دیابت در جمعیت ها و کشورها مشاهده شد.
آنها پیشنهاد کردند که شیوع دیابت با تفاوت در عوامل محیطی ، ویژگی های جمعیتی (ژنتیکی ، جمعیت شناختی) ، غلظت عوامل خطر دیابت در جمعیت (اضافه وزن ، فشار خون بالا ، شیوع بیماری های قلبی عروقی ، هایپرلیپیدمی و غیره) همراه است.
در کنار روش خاص جمعیت ، اپیدمیولوژی از روشهای مختلف آماری و ریاضی ، بالینی ، فیزیولوژیکی و عملکردی ، آزمایشگاهی و سایر روشها برای ایجاد الگوهای رشد طبیعی دیابت استفاده می کند.
مطالعات اپیدمیولوژیک می تواند مداوم و انتخابی باشد. در یک مطالعه مداوم ، کل جمعیت یک منطقه خاص اقتصادی و جغرافیایی مورد بررسی قرار می گیرد ؛ در مطالعات انتخابی تنها بخشی از آن که نماینده تعدادی از علائم یک کل جمعیت است ، مورد بررسی قرار می گیرد.
اندازه نمونه توسط یک تکنیک خاص تعیین می شود. روش انتخابی به شما اجازه می دهد تا نتایج نسبتاً معتبری بدست آورید که بتوانند برای کل جمعیت استخراج شوند. اکثر مطالعات اپیدمیولوژیک از روش انتخابی استفاده می کنند که اقتصادی تر از روش مطالعه مداوم است.
مطالعات اپیدمیولوژیک نیز به صورت همزمان و آینده نگر تقسیم می شوند. موارد همزمان به شما امکان می دهد وضعیت اپیدمیولوژیک را در زمان مطالعه تعیین کنید ، و موارد آینده نگر - برای ارزیابی تکامل آن.
عوامل خطر ، اقدامات پیشگیرانه مختلف و غیره از روش ثبت دیابت نیز استفاده شده است که امکان تعیین فراوانی موارد جدید و عوارض دیابت را فراهم می کند. علاوه بر این ، از روش های اپیدمیولوژیک نیز برای بررسی عوارض دیابت (به ویژه عروقی) ، مرگ و میر و دلایل فوری مرگ و میر بیماران استفاده می شود.
در جدول 1 خلاصه ای از شیوع IDDM را بر اساس مطالعه شیوع ثبت شده ارائه می دهد. شیوع این نوع دیابت در جمعیت عمومی به ازای هر 1000 نفر در انگلیس از 3.4 تجاوز نمی کند.
جدول 1. شیوع IDDM در جمعیت عمومی ، سالها (طبق زیمت ، 1982)
در جمعیت ژاپن ، عنوان آنتی بادی های سلولهای پانکراس جزایر کمتر دیده می شود ، یک ویژگی کمی متفاوت از آنتی ژن های سازگاری بافتی (HLA). در حالی که هاپلوتیپ های HLA B8، DW3، DRW3 و هاپلوتیپ های HLA B15، DW4، DRW4 برای اروپایی ها و ساکنان ایالات متحده آمریکا معمولی هستند ، هاپلوتیپ ژاپنی BW54 و فرکانس محل B40 به طور قابل توجهی پایین تر از جمعیت اروپایی است. ظاهراً این اختلافات توسط سایر عوامل ، در درجه اول عوامل محیطی تعیین می شود.

غربالگری ژنتیکی بر اساس تعیین آنتی ژن های HLA مرتبط با مستعد ابتلا به IDDM ، که در انگلستان انجام شده است ، نشان داد که حدود 60٪
آنهایی که مورد بررسی قرار گرفته اند دارای آنتی ژن های HLA DR3 و DR4 هستند که اغلب نشانگر IDDM هستند و تنها 6٪ از آنها هر دو آنتی ژن دارند. غربالگری این 6٪ از افراد مبتلا به دیابت شیوع بالاتر آن در این گروه را نشان نداد.
با این حال ، بروز IDDM تغییرات فصلی را تلفظ می کند ، که با تاثیر عفونت های ویروسی همراه است. بنابراین ، طبق ثبت انجمن انجمن دیابت انگلیس ، میزان شیوع دیابت در کودکان 3 ماه پس از بیماری همه گیر اوریون افزایش می یابد.
گزارش هایی در مورد رابطه بیماری زا بین سرخچه مادرزادی و دیابت وجود دارد. فراوانی دیابت در بیماران مبتلا به سرخجه مادرزادی از 13/0 تا 40 درصد متغیر است. این به این دلیل است که ویروس سرخچه بومی سازی شده و در لوزالمعده تکثیر می شود.
شواهدی از نقش علت دار ویروس Coxsackie B4 در ایجاد IDDM وجود دارد. با این حال ، عفونت های ویروسی در کودکان بسیار گسترده تر از IDDM است و رابطه علی بین آنها نیاز به تأیید بیشتر دارد. در عوض ، آنها در کودکانی که دارای یک وراثت ارثی هستند عوامل را تحریک می کنند.
در سالهای اخیر ، تأثیر انواع مواد سمی در ایجاد IDDM (N-nitrosamines موجود در کنسرو و توتون و تنباکو ، جوندگان ، بخصوص واکسن ، که در ایالات متحده به عنوان ماده نگهدارنده مواد غذایی مورد استفاده قرار می گیرد) و همچنین تأثیر تغذیه تأسیس شده است.
با توجه به عوامل تغذیه ای در ایجاد دیابت ، توجه به نقش شیر نیز ضروری است. کودکانی که از شیر مادر تغذیه می شوند و حاوی فاکتورهای محافظتی دربرابر آسیب بتا سلول هستند ، نسبت به افرادی که شیر گاو دریافت کرده اند ، مبتلا به دیابت کمتر هستند.
بنابراین ، مطالعات اپیدمیولوژیک IDDM نشان داده است که عوامل محیطی نقش مهمی در توسعه آن دارند. در تعدادی از کشورها (نروژ ، سوئد ، فنلاند) تمایل به افزایش فراوانی IDDM وجود دارد.
مطالعات انجام شده توسط گروه اپیدمیولوژی دیابت IEEiHG AMS اتحاد جماهیر شوروی و سایر نهادهای کشور ما چنین روندی را نشان نداد. دیابت قندی یک بیماری تجمع یافته است ، تمایل به تجمع در جمعیت دارد ، بنابراین شیوع IDDM کمی بیشتر از
مشکل و اپیدمیولوژی دیابت در روسیه و جهان
اگر در سال 1980 تعداد 153 میلیون بیمار مبتلا به دیابت در جهان وجود داشته باشد ، در پایان سال 2015 تعداد آنها 2.7 برابر افزایش یافته و به 415 میلیون نفر رسیده است.
به جرات می توان اظهار داشت که دیابت یک بیماری همه گیر قرن بیست و یکم است که با آماری کاملاً ناامیدکننده اثبات می شود. اطلاعات WHO نشان می دهد که هر 7 ثانیه هر دو بیمار جدید تشخیص داده می شوند و یک بیمار به دلیل عوارض بیماری می میرد. دانشمندان ادعا می کنند که تا سال 2030 ، دیابت عامل اصلی مرگ و میر خواهد بود.
در کشورهای توسعه یافته امروز حدود 12٪ از مردم رنج می برند و این رقم سالانه افزایش می یابد. به عنوان مثال ، در ایالات متحده در طول 20 سال گذشته ، تعداد بیماران دو برابر شده است. و هزینه های درمان ، مزایای اجتماعی ، بستری در بیماران دیابتی بیش از 250 میلیارد دلار است.

اپیدمی دیابت روسیه را نجات نداده است. در بین تمام کشورهای جهان ، از نظر تعداد مبتلایان به این بیماری در جایگاه پنجم قرار دارد. تنها چین که در رده های اول ، هند ، ایالات متحده آمریکا و برزیل قرار دارد ، جلوتر از آن بود.
اپیدمیولوژی دیابت قندی در بین بیماریهای انکولوژیکی و قلبی عروقی جایگاهی دارد. سالانه افراد زیادی از آن می میرند و تعداد بیشتری از این تشخیص نیز می آموزند. وراثت و اضافه وزن دو عامل اصلی این بیماری هستند.
خوب ، رژیم اشتباه است. به عنوان مثال ، پرخوری زیاد با غذاهای شیرین یا چرب می تواند لوزالمعده را مختل کند. در پایان ، این منجر به ایجاد چنین بیماری پیچیده ای مانند دیابت می شود.
عوامل خطر و تشخیص
متأسفانه ، همه می توانند در معرض خطر باشند. از این تعداد ، حدود 90٪ از جمعیت مبتلا به دیابت نوع 2 هستند ، گاهی اوقات حتی بدون اطلاع از آن. برخلاف نوع 1 ، که در آن بیماران به انسولین وابسته هستند ، بیماری نوع 2 - وابسته به انسولین - تقریباً بدون علامت است.
اما ، حتی احساس خوب بودن ، نباید خطر ابتلا به دیابت را فراموش کرد. بنابراین ، یک فرد دیابتی باید به طور مستقل با پزشک مشورت کند و آزمایش خون را برای تعیین میزان گلوکز انجام دهد.

باید توجه داشته باشید که قند خون بالا منجر به از بین رفتن دیواره های عروقی در چشم ها ، پاها ، کلیه ها ، مغز و قلب می شود. امروزه ، نابینایی ، نارسایی کلیوی و به اصطلاح قطع عضو بدون آسیب به دلیل دیابت به طور فزاینده ای رخ می دهد. پزشکان حداقل یک بار در سال آزمایش خون را برای تعیین سطح گلوکز توصیه می کنند.
این امر به ویژه در مورد افراد بالاتر از 45 سال و چاقی جوانتر صادق است.
پیشگیری از بیماری
خیلی اوقات ، بیماران مبتلا به دیابت علائم اولیه را متوجه یا نادیده نمی گیرند. اما اگر حداقل چند مورد از علائم زیر مشاهده شود ، لازم است صدای زنگ هشدار داده شود. نیاز فوری به پزشک مراجعه کرده و آنالیز سطح گلوکز خون را انجام می دهد.
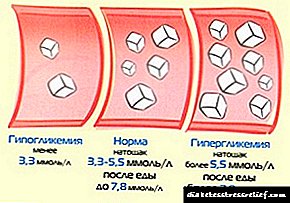
هنجار یک شاخص از 3.3 تا 5.5 میلیمول در لیتر در نظر گرفته می شود. فراتر از این هنجار نشان می دهد که بیمار مبتلا به دیابت است.
در زیر شایع ترین علائم بیماری است.
- بیمار مبتلا به دیابت اغلب عطش غیرقابل تحمل دارد و از ادرار مکرر شکایت دارد.
- اگرچه دیابتی ها اشتهای خوبی را حفظ می کنند ، اما کاهش وزن رخ می دهد.
- خستگی ، خستگی مداوم ، سرگیجه ، سنگینی در پاها و ضعف عمومی علائم دیابت است.
- فعالیت جنسی و قدرت کاهش می یابد.
- بهبود زخم بسیار کند است.
- اغلب دمای بدن یک فرد دیابتی پایین تر از حد نرمال است - 36.6-36.7 ° C.
- ممکن است بیمار از بی حسی و سوزن سوزن شدن در پاها و گاهی اوقات گرفتگی عضلات گوساله شکایت کند.
- دوره بیماری های عفونی ، حتی با درمان به موقع ، بسیار طولانی است.
- بیماران دیابتی از نقص بینایی شکایت دارند.
جوک از این بیماری بد است ، بنابراین ، با توجه به چنین علائمی در خود ، باید فوراً با پزشک خود تماس بگیرید.
بعضی اوقات با شنیدن تشخیص ، بسیاری از دیابتی ها ناراحت می شوند و ابتلا به این بیماری را آغاز می کنند. از نظر آنها ، دیابت یک بیماری غیرقابل تحمل است ، بنابراین مبارزه با آن چیست؟ اما تسلیم نشوید ، زیرا این یک جمله نیست.
با تشخیص به موقع بیماری ، درمان مناسب ، رژیم غذایی ، افراد دیابتی نیز مانند افراد عادی زندگی می کنند.اعتقاد بر این است که مبتلایان به دیابت حتی بیشتر از افراد سالم زندگی می کنند.
این را می توان با این واقعیت توضیح داد که آنها نسبت به سلامتی خود مسئولیت پذیری و توجه بیشتری دارند ، به عنوان مثال ، قند خون ، کلسترول را کنترل کنید ، فشار خون را بررسی کنید و بسیاری از شاخص های مهم دیگر.
با وجود این واقعیت که هر کسی می تواند به دیابت مبتلا شود ، می توانید با رعایت توصیه های زیر ، احتمال بروز آن را کاهش دهید:
- حفظ وزن طبیعی بدن. برای این کار می توانید شاخص توده بدنی را به عنوان نسبت وزن (کیلوگرم) به قد (متر) محاسبه کنید. اگر این شاخص بالای 30 باشد ، مشکل اضافه وزن وجود دارد که باید برطرف شود. برای انجام این کار ، شما باید تمرینات بدنی را انجام دهید و نه پرخوری. شیرینی ها ، چربی های حیوانات باید از رژیم خارج شوند و برعکس ، میوه و سبزیجات بیشتری مصرف کنید.
- پیروی از یک سبک زندگی فعال. اگر وقت کافی برای ورزش در ورزشگاه ندارید و فعالیت بدنی با دیابت را تجربه می کنید ، کافی است حداقل روزانه حداقل 30 دقیقه پیاده روی کنید.
- خود درمانی نکنید و بیماری را به خودی خود اجرا نکنید ، در صورت لزوم به موقع با پزشک مشورت کنید و تمام توصیه های او را دنبال کنید
- سیگار کشیدن منفعل و فعال را کنار بگذارید ،
- حتی اگر علائم معمولی وجود نداشته باشد ، آزمایش خون حداقل سالی یک بار هرگز صدمه نخواهد دید ، به خصوص اگر فردی بالای 40 سال باشد.
- سالی یک بار تست کلسترول انجام دهید ، اگر نتیجه بیشتر از 5 میلی مول در لیتر باشد ، فوراً با پزشک خود تماس بگیرید.
- فشار خون خود را تماشا کنید.
هنگامی که اولین علائم دیابت قندی ظاهر می شود ، باید بلافاصله با یک متخصص درمانگر یا غدد درون ریز تماس بگیرید.
اگر مبتلا به دیابت هستید ، دست خود را پایین نکشید. روش های نوین درمان آن به شما امکان می دهد تا به طور کامل در کنار افراد سالم زندگی کنید.
پیروی از رژیم غذایی ویژه در دیابت بسیار حائز اهمیت است و به طور مرتب نظارت می کنید که اضافه وزن ظاهر نمی شود. همچنین ، معاینات مداوم پزشکی را که باید بطور منظم انجام شود فراموش نکنید. خوب ، البته ، همیشه به یاد داشته باشید که هر بیماری بهتر از آن است که بعداً درمان شود.
در ویدئوی این مقاله اصول اولیه تشخیص بیماری و علائم اصلی آورده شده است.
انسولین - تاریخچه و کاربرد
در سال 1922 ، انسولین کشف شد و برای اولین بار به انسان معرفی شد ، این آزمایش کاملاً موفقیت آمیز نبود: انسولین به خوبی ضعیف شد و یک واکنش آلرژیک ایجاد کرد. پس از این ، مطالعات برای مدتی متوقف شد. از پانکراس سگها و خوک ها ساخته شده است.
مهندسی ژنتیک آموخته انسولین انسانی است. هنگامی که انسولین به بیمار تجویز می شود ، یک عارضه جانبی ممکن است - هیپوگلیسمی ، که در آن سطح گلوکز خون کاهش می یابد و از حد طبیعی پایین می آید.
انسولین تصفیه نشده و در نتیجه ، واکنش های آلرژیک مدتهاست که از بین نمی رود. انسولین مدرن عملاً باعث حساسیت نمی شود و کاملاً بی خطر است.
در مراحل اولیه دیابت نوع 2 ، بدن انسان می تواند تا حدی انسولین تولید کند ، بنابراین نیازی به تزریق ویژه نیست. در این حالت مصرف داروهایی که باعث تحریک تولید انسولین می شوند کافی است.
متأسفانه باید گذر مسیر بیماری به تزریق انسولین تغییر یابد. اغلب اوقات ، مردم از دیابت نوع 2 رنج می برند و از آن چیزی نمی دانند و پس از تشخیص مجبور می شوند بلافاصله انسولین تزریق کنند.
وجود دیابت نوع 1 در کودکان یک پدیده نسبتاً شایع است ، بنابراین به آن بیماری جوانی گفته می شود. این نوع بیماری در 15٪ دیابتی ها مشاهده می شود. اگر یک بیمار از نوع 1 به انسولین تزریق نشود ، می میرد.
امروزه داروها و تزریق انسولین روشی مطمئن و مطمئن برای درمان دیابت است.
حفظ یک سبک زندگی فعال و سالم ، پیروی از یک رژیم غذایی مناسب ، و توجه به خودتان ، کلید اصلی مبارزه موفق با بیماری است.
مقاله علمی در پزشکی و بهداشت ، نویسنده مقاله علمی A. A. Tanirbergenova ، K. A. Tulebaev ، Zh. A. Akanov است.
در حال حاضر ، دیابت قندی یک مشکل اساسی در سراسر جهان است. دیابت قندی توسط سازمان بهداشت جهانی به عنوان یکی از بیماریهای با اهمیت جهانی برای پزشکی عمومی شناخته شده است. DM به سرعت در حال گسترش است ، و بیشتر افراد را تحت تأثیر قرار می دهد. تا سال 2025 شیوع این بیماری در کشورهای توسعه یافته اقتصادی 7/7 درصد و در کشورهای در حال توسعه 4.9 درصد خواهد بود.
ҚANT DIABETININ ZHҺANDYҚ TARALUY
diabetesазіргі таңда үні жүзі бойнша diabetesant diabet mellitus әанесі алғашқы орында тұр. Дүниежүзілін densaulaқ saқtau ұyymy dant diabet auruyn қoғamdyқ دارو үшін әлемдік маңызы bar bіrden-b -r aura dep myyndaldy. Kant diabetimen auyratyn adamdar sany jyldam udesude. 2025 zhylқa ayaray қant diabetinің اقتصاد taraluyққ ladyқan olderde - 7.6٪ ، oldidde-4.9٪ خانمها.
متن اثر علمی با موضوع "شیوع دیابت در دنیای مدرن"
1P.A. ماکانبتزانووا ، 2 A.N. نورباتیس
1K ، قزاقستان ، دانشگاه علوم پزشکی جمهوری آذربایجان "KSZHM" 2S.Zh Asfendiyarov atyndagi K، az ¥ MU، Almaty tsalasy
EMHANA JAFDAYINDA K0RSET1LET1N MEDIC K0MEK SAPASYN SHASHYRANDS SCLEROSIS BAR EMDELUSH1LERDSHF BALALAUI
TYYin: مدال های Bul Mak، Alada، Almaty Kalasinda Shashyranda Sclerosis BarStSt، Emhana Jagdyynda Kersetilgen Meditsalyk، Kemek Sapasyn Bagalauy Boynsha، -eleumetzh Zertteu Natzheleri Berilgen. TYYindi sestder: glanders، emkhanalyk، kemek، shashyranda sclerosis.
1R.A. Mahanbetzhanova ، 2A.N. نورباکیت
دانشگاه علوم پزشکی قزاقستان "KSPH" 2Asfendiyarov دانشگاه ملی پزشکی قزاقستان ، آلماتی
ارزيابي كيفيت مراقبت پزشكي در بيماران مبتلا به دانشكده ها
رزومه: در این مقاله نتایج یک مطالعه پزشکی و اجتماعی از کیفیت مراقبت های پزشکی ارائه شده در شرایط پلی کلینیک برای بیماران مبتلا به مولتیپل اسکلروزیس در آلماتی ارائه شده است. واژههای کلیدی: کیفیت ، مراقبت های پلی کلینیکی ، مولتیپل اسکلروز.
A.A. Tanirbergenova ، K.A. Tulebaev ، J.A. آکانوف
دانشگاه ملی پزشکی قزاقستان به نام S.D. اسفندیاروا
انتشار دیابت در جهان مدرن
در حال حاضر ، دیابت قندی یک مشکل اساسی در سراسر جهان است. دیابت قندی توسط سازمان بهداشت جهانی به عنوان یکی از بیماریهای با اهمیت جهانی برای پزشکی عمومی شناخته شده است. DM به سرعت در حال گسترش است ، و بیشتر افراد را تحت تأثیر قرار می دهد. تا سال 2025 شیوع این بیماری در کشورهای توسعه یافته اقتصادی 7/7 درصد و در کشورهای در حال توسعه 4.9 درصد خواهد بود. واژگان کلیدی: بیماریهای غیر واگیر ، شیوع دیابت ، جمهوری قزاقستان.
ارتباط بیماریهای غیر واگیر (NCDs) ، همچنین به عنوان بیماریهای مزمن شناخته می شوند ، از فرد به فرد دیگر منتقل نمی شوند. آنها طولانی مدت دارند و تمایل به پیشرفت آهسته دارند. چهار نوع اصلی از بیماری های غیر واگیر بیماری های قلبی عروقی ، سرطان ، بیماری های مزمن تنفسی و دیابت است. بیماری های قلبی و عروقی منجر به بیشتر مرگ و میر ناشی از بیماریهای عصبی ناشی می شود - 17.5 میلیون نفر در سال می میرند. آنها به دنبال سرطان (8.2 میلیون) ، بیماری های تنفسی (4 میلیون) و دیابت (1.5 میلیون) دنبال می شوند.
دیابت قندی یک بیماری متابولیک با علل مختلف است که با هایپرگلیسمی مزمن ناشی از اختلال در ترشح یا عملکرد انسولین یا هر دو عامل 2 ، 3 ، 4،5 مشخص می شود.
شیوع جهانی دیابت در افراد بالای 18 سال از 4.7٪ در سال 1980 به 8.5٪ در سال 2014 افزایش یافته است. براساس داده های رسمی سازمان بهداشت جهانی (WHO) ، تعداد مبتلایان به دیابت از 108 میلیون در سال 1980 به 422 میلیون نفر در سال 2014 و تا سال 2035 افزایش یافته است.
براساس داده های ارائه شده توسط فدراسیون بین المللی دیابت (IDF) ، تعداد مبتلایان به دیابت در جهان به 592 میلیون نفر افزایش می یابد که تقریباً یک دهم جمعیت جهان 6.7 است.
شیوع واقعی دیابت نوع 2 2-3 برابر بیشتر از بیماران ثبت شده است
قابلیت تبدیل در نیمی از موارد ، ابتلا به دیابت نوع 2 در 5-7 سال از شروع بیماری تشخیص داده می شود ، بنابراین ، 30-20٪ از بیماران در زمان دیابت عوارض خاصی را برای آن نشان می دهند. همه اینها اهمیت پزشکی و اجتماعی آن را نه تنها در بین سایر انواع دیابت ، بلکه در بین کلیه بیماریهای مزمن غیر عفونی 8 ، 9 ، 10 نیز تعیین می کند. امروز دو سوم کل مبتلایان به دیابت در کشورهای توسعه یافته زندگی می کنند ، اما در کشورهای در حال توسعه سرعت رشد به ویژه بالا است. . بنابراین ، دیابت به سرعت گسترش می یابد ، و بیشتر افراد را تحت تأثیر قرار می دهد. تا سال 2025 شیوع این بیماری در کشورهای توسعه یافته اقتصادی 7/7 درصد و در کشورهای در حال توسعه 4.9 درصد خواهد بود. فراوانی دیابت به عنوان درصدی از جمعیت در کشورهای مختلف در جدول 1 آورده شده است.
خبرنامه شماره 2-2017 KazNMU
جدول 1 - توزیع دیابت در کشورهای مختلف
کشورهای اروپای غربی 4-5٪
کشورهای آمریکای لاتین 14-15٪
به ویژه افزایش شیوع دیابت در بین جوانان در کشورهای در حال توسعه بسیار زیاد است. در حقیقت ، تعداد نامتناسب بیماران مبتلا به دیابت نوع 2 در منطقه آسیا و اقیانوسیه زندگی می کنند ، حدود 50 میلیون بیمار در هند و چین زندگی می کنند و در مقایسه با 18 میلیون در ایالات متحده است.
بیشترین تعداد بیماران در ایالات متحده ، چین ، هند پیش بینی می شود ، اما بیشترین شیوع این بیماری در مدیترانه است. براساس پیش بینی های سازمان جهانی بهداشت ، تا سال 2030 ، اسرائیل 1.2 میلیون بیمار مبتلا به دیابت خواهد داشت. برای ایالات متحده پیش بینی ترسناک تر به نظر می رسد: اگر قبلاً پزشکان پیش بینی می کردند تا سال 2050 جمعیت دیابتی 29 میلیون باشد ، اکنون تا سال 2030 30 میلیون بیمار پیش بینی می شود. مشخص شده است که مبتلایان به دیابت نوع 2 در همه کشورهای جهان یافت می شوند.با وجود این که در جمعیت های مختلف خطر ابتلا به آن یکسان نیست ، تعدادی از اقوام به ویژه آسیب پذیر هستند. تغییرات شیوه زندگی همراه با رشد اقتصادی در کشورهای در حال توسعه باعث افزایش چشمگیر شیوع دیابت نوع 2 شده است. در این راستا ، افزایش سطح زندگی در کشورهای در حال توسعه با افزایش تعداد مبتلایان به دیابت نوع 2 همراه خواهد بود. در گذشته نوع 2 فقط بزرگسالان را تحت تأثیر قرار می داد ، اما امروزه این شکل از دیابت بر جوانان و حتی کودکان تأثیر می گذارد. بنابراین ، در ژاپن ، شیوع دیابت نوع 2 در کودکان طی 20 سال گذشته دو برابر شده است. در کشورهای آسیایی ، دیابت نوع 2 در کودکان 4 برابر بیشتر از نوع 1 بروز می کند. در فدراسیون روسیه ، دیابت نوع 2 در 3٪ از جمعیت ثبت شده است ، و به دلیل اینکه بخش قابل توجهی از بیماران مبتلا به دیابت از ابتدای بیماری تشخیص داده نمی شوند ، میزان بروز آن به وضوح بیشتر است. در سال 2000 در روسیه 2 میلیون و 100 هزار بیمار مبتلا به دیابت ثبت نام کردند که از این تعداد
1 میلیون 800 هزار نفر - بیماران مبتلا به دیابت نوع 2. در واقعیت ، این رقم در 8 میلیون بیمار (5٪) تخمین زده می شود و تا سال 2025 ممکن است این تعداد به 12 میلیون نفر برسد.
شیوع دیابت در جمهوری قزاقستان در سال 2002 برابر 7/93 در 100 هزار نفر از جمعیت بود ، در سال 2015 این میزان 54.3 درصد افزایش یافته و به ازای هر 100 هزار نفر جمعیت 172.7 نفر بوده است.
در سال 2015 ، شیوع دیابت به شرح زیر بود: بیشترین میزان در منطقه قزاقستان شمالی (260.5) ، کوستانای (244.3) ، شرق قزاقستان (220.3) ، Akmola (200.7) ، پاولودار (191 ، 4) ، کاراگاندا (189.3) ، و در آستانه ، آلماتی ، ژامبیل و
مناطق آلماتی تقریب این شاخص را به سطح جمهوری مشاهده کردند. کمترین شاخص مربوط به Mangistau (143.6) ، Aktobe (140.8) ، Atyrau (140.6) ، Kzylorda (136.6) ، South قزاقستان (132.9) ، غرب قزاقستان (132.2) است . در ده ها میلیون نفر ، دیابت کشف نشده باقی می ماند ، در تعداد بیشتری از آنها نیز پیش بینی ارثی برای بیماری امکان پذیر است ، زیرا آنها اقوام نزدیکی دارند که از این بیماری رنج می برند.
بنابراین ، فوریت مشکل با توجه به اهمیت پزشکی و اجتماعی دیابت ، مشخص می شود
افزایش سطح تلفات کارگری و خسارت اقتصادی ناشی از عوارض ، ناتوانی و مرگ و میر جمعیت ، مخارج دولت و جامعه با هدف درمان بیماری و عوارض ناشی از آن ، نیاز به بهبود و کارآیی سیستم مراقبت های تخصصی و تخصصی دارد.
1 LimSS ، VosT ، FlaxmanAD ، DanaeiG ، ShibuyaK ، Adair-RohaniHetal. ارزیابی خطرناک مقایسه ای بار بیماری و صدمات ناشی از 67 عامل خطر و خوشه های عوامل خطر در 21 منطقه ، 1990-2010: یک تجزیه و تحلیل سیستماتیک برای بار جهانی مطالعه بیماری ها 2010 // Lancet. - 2012. - شماره 380 (9859). - R. 2224-2260.
2 Balabolkin M.I. دیابت قندی // پزشکی. - 2005. - شماره 2. - R. 114-118.
3 ددوف I.I. ، Lebedev N.B. ، Yu.S. سانتسف و همكاران در ثبت ملی دیابت. ارتباطات 2. اپیدمیولوژی دیابت وابسته به انسولین و فراوانی عوارض آن در جمعیت کودکان مسکو. // مسئله. آندوکرینول - 2006. - ت. 42. - شماره 5 - S. 3-9.
4 Defronzo R.A. پاتوژنز NIDDM: یک مرور کلی متعادل // مراقبت از دیابت. - 2002. - جلد. 19. - ص 15-21.
5 Mazze R.S. یک رویکرد سیستم در مراقبت از دیابت // مراقبت از دیابت. - 2000. - جلد. 31. - ص 17-22.
6 گزارش جهانی دیابت WHO. - ژوئن 2016 .-- 45 ص.
7 پدربزرگ I.I. بیماری های سیستم غدد درون ریز. - م: پزشکی ، 2000 .-- 208 ص.
8 ددوف I.I. ، Suntsov Yu.D. اپیدمیولوژی دیابت قندی // Probl. غدد درون ریز - 2007. - شماره 2. - س 42-47.
9 Drash A. دیابت قند در کودک و نوجوان. در مشکلات فعلی در کودکان. - شیکاگو: کتاب سال ، 2001 .-- 254 ص.
10 King H. ، Aubert R.، Herman W. بار جهانی دیابت 1995-2025 // مراقبت از دیابت. - 1998. - شماره 21. - ص 14-31.
11 Zimmet P. جلوگیری از دیابت نوع 2 و سندرم دیس متابولیک در دنیای واقعی: یک دیدگاه واقع بینانه // Med Diabet. -2003 - شماره 20. - ص 693-702.
12 ددوف I.I. ، Shestakova M.V. الگوریتم های مراقبت های پزشکی تخصصی برای بیماران مبتلا به دیابت. -م.: پزشکی ، 2006. - 30 ص.
13 CefaIuW. کتواسیدوز دیابتی // کلینیک مراقبتهای ویژه. - 2006. - جلد. 32. - ص 7-14.
14 Shestakova M.V. از بین بردن مقاومت به انسولین پایه ای برای درمان و پیشگیری از دیابت نوع 2 // مجله پزشکی روسی است. - 2004. - شماره 12. - ص 88-96.
15 Mkrtumyan A.M. کنترل گلیسمی موثر با استفاده از درمان ترکیبی // مجله پزشکی روسی. - 2003. - دوره 11. - شماره 12. - ص 104-112.
16 موراتینا A.N. دیابت قندی در یک megalopolis: فراوانی ، کیفیت درمان ، عوارض (به عنوان مثال ، آلماتی): چکیده. دیس . کاندیدای علوم پزشکی - آلماتی ، 2010 .-- 51 ص.
17 هضم آماری. آستانه ، 2016. سلامت جمعیت جمهوری قزاقستان و فعالیت های سازمان های بهداشت و درمان در سال 2015. - س 56-57.
A.A. Tanirbergenova ، K.A. Tulebaev ، J.A. آکانوف
S.Zh. Asfendiyarov atyndagi K، azats ¥ lttytsmeditsyna yrneepcumemi
KANT DIABETES1NSC JAJANDSCH TARALUA
Tushn: K ^ rp tan، بله ضربه Dzhi zi boyynsha، مورچه دیابت meselae algash، tour orynda. Duniyezhuzshsk densaulshch sa، tau uyymy، مورچه دیابت auruyn، اوگامی، دارو Yoshin elemzh man، yzy bar birden-bir auru dep myyindaldy. کانت دیابتی ayyratin adamdar sany jyldam esude. 2025 zhylga ، arai ، اقتصاددانان دیابت مورچه taraluy ، Damigan Olderde - 7.6٪ ، Damushi Olderde - 4.9٪ ، ادرار.
TYYindi sesder: Zhu ، Pali emururur، ،، مورچه دیابت taraluy ، جمهوری قزاقستان.
A.A. Tanirbergenova ، K.A. تولبایف ، ژ.ا. آکانوف
اسفندیاروف دانشگاه ملی پزشکی قزاقستان
SPREAD OF DIABETES در جهان مدرن
رزومه کاری: در حال حاضر ، دیابت قندی یک مشکل اساسی در سراسر جهان است. دیابت توسط سازمان بهداشت جهانی به عنوان یکی از بیماری هایی که دارای اهمیت جهانی برای پزشکی عمومی است شناخته می شود. دیابت قندی به سرعت گسترش می یابد ، بیشتر ضربه می زند و
افراد بیشتری تا سال 2025 شیوع این بیماری در کشورهای توسعه یافته اقتصادی 7.6٪ و در حال توسعه - 4.9٪ خواهد بود.
واژههای کلیدی: بیماریهای غیر واگیر ، توزیع دیابت ، جمهوری قزاقستان.
UDC 613.227: 612.392.6 (574)
G. Khasenova ، A.B. Chuenbekova ، S.T. Alliyarova ، A. Seitmanova
دانشگاه ملی پزشکی قزاقستان. S.D. Asfendiyarova ، گروه تغذیه ، KMU "VSHOZ"
ارزیابی مواد غذایی و تجزیه و تحلیل از وضعیت تراکم استخوانی بافت استخوانی جمعیت سالخوردگان مسن در منطقه آلماتی
مقاله بیانگر شیوع پوکی استخوان و تجزیه و تحلیل وضعیت تراکم مواد معدنی استخوان در منطقه آلماتی است. هنگام مطالعه تغذیه مشخص شد که مصرف کافی شیر و لبنیات و همچنین عدم تعادل ریز مغذی ها وجود دارد. طبق نتایج این بررسی ، غذاهایی که مانع از جذب کلسیم می شوند غالب در رژیم غذایی هستند. پوکی استخوان در میان گروههای سنی بالاتر در منطقه آلماتی 42٪ ، استئوپنی 50٪ ، سطح طبیعی فقط 8٪ است. واژگان کلیدی: پوکی استخوان ، شیوع ، تراکم مواد معدنی استخوان ، ارزیابی تغذیه ای.
مقدمه پوکی استخوان (OP) یک بیماری اسکلتی سیستمیک است که با توده استخوانی و نقض میکروارکتکتونیک بافت استخوان مشخص می شود و منجر به افزایش شکنندگی استخوان و افزایش خطر شکستگی می شود. شیوع پوکی استخوان در بین آسیب های غیر عفونی جایگاه پنجم را به خود اختصاص می دهد ، زیرا علت مرگ و میر و ناتوانی در بین 10 بیماری مهم غیر عفونی در انسان است. در افراد 50 سال به بالا ، یک در 3 زن و یک نفر در 5 مرد مبتلا به OP است. مطابق یک مطالعه در مورد اجرای برنامه و یک مطالعه ویژه
در زمینه پیشگیری از پوکی استخوان در جمهوری قزاقستان ، کاهش تراکم مواد معدنی استخوان (BMD) در افراد مورد بررسی 75.4٪ موارد مشاهده شده است. OP در 450 نفر (22.2٪) از افراد ، استئوپنی - 1176 (53.2٪) از افراد مشاهده شد. شاخص هاي تراكم سونوگرافي مربوط به وضعيت طبيعي بافت استخوان در 6/24 درصد موارد در جمهوري شناسايي شد.
پیش بینی سازمان جهانی بهداشت در مورد پوکی استخوان در جهان - تا سال 2050 ، تعداد دفعات شکستگی مفصل لگن به 6.2 میلیون مورد می رسد (در سال 1990 - 1.66 میلیون مورد). جمعیت جهان روزانه 250 هزار نفر در حال افزایش است ، افراد بالای 60 سال بیشترین جمعیت را دارند
علائم توسعه بیماری
 خیلی اوقات ، بیماران مبتلا به دیابت علائم اولیه را متوجه یا نادیده نمی گیرند. اما اگر حداقل چند مورد از علائم زیر مشاهده شود ، لازم است صدای زنگ هشدار داده شود. نیاز فوری به پزشک مراجعه کرده و آنالیز سطح گلوکز خون را انجام می دهد.
خیلی اوقات ، بیماران مبتلا به دیابت علائم اولیه را متوجه یا نادیده نمی گیرند. اما اگر حداقل چند مورد از علائم زیر مشاهده شود ، لازم است صدای زنگ هشدار داده شود. نیاز فوری به پزشک مراجعه کرده و آنالیز سطح گلوکز خون را انجام می دهد.
هنجار یک شاخص از 3.3 تا 5.5 میلیمول در لیتر در نظر گرفته می شود. فراتر از این هنجار نشان می دهد که بیمار مبتلا به دیابت است.
در زیر شایع ترین علائم بیماری است.
- بیمار مبتلا به دیابت اغلب عطش غیرقابل تحمل دارد و از ادرار مکرر شکایت دارد.
- اگرچه دیابتی ها اشتهای خوبی را حفظ می کنند ، اما کاهش وزن رخ می دهد.
- خستگی ، خستگی مداوم ، سرگیجه ، سنگینی در پاها و ضعف عمومی علائم دیابت است.
- فعالیت جنسی و قدرت کاهش می یابد.
- بهبود زخم بسیار کند است.
- اغلب دمای بدن یک فرد دیابتی پایین تر از حد نرمال است - 36.6-36.7 ° C.
- ممکن است بیمار از بی حسی و سوزن سوزن شدن در پاها و گاهی اوقات گرفتگی عضلات گوساله شکایت کند.
- دوره بیماری های عفونی ، حتی با درمان به موقع ، بسیار طولانی است.
- بیماران دیابتی از نقص بینایی شکایت دارند.
جوک از این بیماری بد است ، بنابراین ، با توجه به چنین علائمی در خود ، باید فوراً با پزشک خود تماس بگیرید.
دیابت قندی - طبقه بندی ، درمانگاه ، تشخیص
مدت "دیابت" ترکیبی از اختلالات متابولیک علل مختلف که در نتیجه نقص در ترشح انسولین و / یا عمل انسولین ایجاد می شود و منجر به اختلال در انواع متابولیسم می شود ، اما به طور عمده کربوهیدرات است که با هایپرگلیسمی مزمن ظاهر می شود.
دیابت قندی با آسیب عروقی عمومی نشان داده می شود - میکرو و ماکروآنژیوپاتی ، که می تواند باعث ایجاد تغییرات پاتولوژیک در اندام ها و بافت هایی شود که برای سلامتی و زندگی بیماران خطرناک باشد (گانگرن دیابتی ، نابینایی غیرقابل تحمل ، نفرواسکلروز با سندرم نارسایی مزمن کلیه و غیره).
آمار
شیوع دیابت (دیابت) در میان بزرگسالان در اکثر مناطق جهان 4-6٪ است. داده های آماری حاکی از افزایش مداوم در تعداد مبتلایان به دیابت است که ماهیت همه گیری را به دست می آورد. در حال حاضر بیش از 190 میلیون نفر در جهان به دیابت رنج می برند و طبق پیش بینی ها ، تا سال 2010 تعداد آنها به 230 و تا سال 2025 به 300 میلیون افزایش می یابد. هر ساله تعداد مبتلایان به دیابت 5-7٪ افزایش می یابد و هر 12-15 سال دو برابر می شود.
در روسیه در سال 2000 ، حدود 8 میلیون بیمار مبتلا به دیابت یا 5٪ از جمعیت به ثبت رسیده اند ، تا سال 2025 افزایش تعداد بیماران به 12 میلیون نفر پیش بینی شده است.مطالعات اپیدمیولوژیک منتخب نشان می دهد که تعداد واقعی بیماران ، عمدتاً بیماران دیابت نوع 2(SD-2)، 2-3 برابر تعداد موارد ثبت شده.
لازم به ذکر است اهمیت پزشکی و اجتماعی این بیماری ، عمدتاً به دلیل تأثیر در طول مدت و کیفیت زندگی بیماران مبتلا به عوارض دیررس آن (نفروپاتی ، رتینوپاتی ، گانگرن اندام تحتانی ، پلی نوروپاتی) است. بنابراین امید به زندگی در بیماران وجود دارد دیابت نوع 1 (SD-1) کوتاه شده توسط یک سوم
شایع ترین علت مرگ زودرس در بیماران مبتلا به دیابت از سن جوانی است آسیب کلیه - نفروپاتی دیابتی با ایجاد نارسایی مزمن کلیه. از بین کلیه بیماران مبتلا به همودیالیز مزمن ، 30٪ از دیابت رنج می برند. مرگ و میر ناشی از اورمی با دیابت نوع 1 از 30 تا 50 درصد است.
دیابت شایعترین علت نابینایی در افراد میانسال است. خطر ابتلا به نابینایی در بیماران دیابتی 25 برابر بیشتر از جمعیت عمومی است.
ایجاد گانگرن دیابتی منجر به ناتوانی و در برخی موارد مرگ بیمار می شود. بیش از نیمی از قطع عضوهای اندام که مربوط به صدمات نیست در بیماران مبتلا به دیابت مشاهده می شود. براساس اعلام وزارت بهداشت روسیه ، در کشور ما سالانه بیش از 11000 قطع عضو از اندام تحتانی در بیماران مبتلا به دیابت انجام می شود.
دیابت قندی را مستعد ابتلا به آترواسکلروز می کند ، زیرا علاوه بر عوامل خطر معمول ، مانند هایپرلیپیدمی ، فشار خون شریانی ، سیگار کشیدن ، عدم تحرک جسمی ، چاقی ، تمایل ژنتیکی ، در دیابت قندی علاوه بر فاکتورهای جانبی جانبی اضافی نیز وجود دارد - هایپرگلیسمی ، هایپرینسینوزمی ، بیماری پاتولوژی .
بنابراین ، خطر ابتلا به بیماری عروق کرونر قلب ، که مبتنی بر آترواسکلروز است ، در بیماران دیابتی 3 برابر بیشتر از جمعیت عمومی است. اگر دیابت با فشار خون شریانی همراه باشد ، خطر ابتلا به بیماری های قلبی و عروقی 4 برابر افزایش می یابد و در صورت پیوستن نفروپاتی دیابتی به این بیماری ها 10 برابر
در کشورهای صنعتی ، بیماری عروق کرونر قلب در 30-50٪ موارد باعث مرگ بیماران مبتلا به دیابت در سنین بالای 40 سال می شود. دیابت همچنین با افزایش میزان بروز سکته مغزی 2-3 بار همراه است.
بنابراین ، دیابت می تواند منجر به ناتوانی و مرگ زودرس بیمار شود. در ساختار مرگ و میر ، دیابت بلافاصله پس از بیماریهای قلبی عروقی و انکولوژیکی رخ می دهد.
اگر موارد فوق را اضافه کنیم که بیماران مبتلا به دیابت به استفاده مادام العمر از داروهای کاهش دهنده قند نیاز دارند ، و همچنین نیاز به بستری شدن 2 برابر بیشتر از بیماران عمومی دارند ، پس اهمیت پزشکی و اجتماعی این مشکل آشکار می شود.
اپیدمیولوژی دیابت قندی و پیش آگهی شیوع آن در فدراسیون روسیه
اپیدمیولوژی دیابت قندی و پیش آگهی شیوع آن در فدراسیون روسیه
Suntsov Yu.I.، Bolotskaya L.L.، Maslova O.V.، Kazakov I.V.
موسسه ایالتی فدرال مرکز تحقیقات غدد درونریز ، مسکو (مدیر - دانشگاهی آکادمی علوم روسیه و RAMS II ددوف)
شیوع دیابت (DM) هم در جهان و هم در روسیه یک بیماری همه گیر است. ایجاد ثبت نام از بیماران مبتلا به دیابت ، انجام مطالعات اپیدمیولوژیکی به شما امکان می دهد تا اطلاعاتی عینی در مورد وضعیت اپیدمیولوژیک مربوط به دیابت و عوارض آن بدست آورید ، تا شیوع آن را پیش بینی کنید. به عنوان بخشی از یک پروژه 5 ساله و مطالعات آینده نگر متعاقب آن ، داده هایی بدست آمده که حاکی از افزایش شیوع دیابت در روسیه است. تعداد مبتلایان به دیابت از تاریخ 01.01.2010 برابر با 3163.3 هزار نفر است و طبق پیش بینی شده ، طی دو دهه آینده 5.81 میلیون بیمار ثبت می شوند ، در حالی که به همان تعداد از بیماران تشخیص داده نمی شود. شیوع واقعی عوارض دیابت بیش از موارد ثبت شده است ، و در 40-55٪ از بیماران تشخیص داده نمی شوند. مطالعات آینده نگر نشان داده اند که افزایش در بیماران مبتلا به دیابت نوع 1 با سطح گلیکوژموگلوبین HbAlc
دیابت قندی: اپیدمیولوژی و معیارها
31 ژوئیه ساعت 15:16 3758
تقریباً 90٪ از کل جمعیت بیماران مبتلا به دیابت ، بیماران دیابت نوع 2 و حدود 10٪ بیماران دیابت نوع 1 هستند. پیش از این ، این دو بیماری به روشنی با سن مشخص می شدند: دیابت نوع 1 فقط در سنین جوانی (از چند ماه زندگی تا 40 سال) بیمار بود ، و دیابت نوع 2 - در بزرگسالی و سالمندی. اکنون ، به دلیل همه گیر گسترده چاقی ، خطر ابتلا به دیابت نوع 2 نیز بر کودکان آویزان است. طبق مطالعات مختلف ، در ایالات متحده آمریکا در حال حاضر 15٪ از کودکان 4 تا 10 ساله چاق هستند ، 25٪ از آنها تحمل گلوکز (NTG) را مختل کرده اند ، در 4٪ دیابت نوع 2 که قبلاً تشخیص داده شده است تشخیص داده می شود و روندهای مشابهی نیز مشاهده می شود. در روسیه از سال 1996 ، فدراسیون روسیه به طور جدی در زمینه ایجاد رجیستری دولتی دیابت فعالیت کرده است ، وظایف آن شامل ثبت سالانه کلیه موارد دیابت ، تجزیه و تحلیل شیوع و بروز دیابت نوع 1 و 2 ، تجزیه و تحلیل اپیدمیولوژی عوارض دیابت ، تجزیه و تحلیل مرگ و میر ناشی از دیابت و غیره است. Gosregister دیابت ، در سال 2004 در روسیه اندکی بیش از 270 هزار بیمار مبتلا به دیابت نوع 1 ثبت شد. بروز دیابت نوع 1 در سالهای اخیر بسته به منطقه ، در سطح 12-14 نفر در هر 100 هزار جمعیت باقی مانده است. شیوع دیابت نوع 2 در کل به طور کلی در روسیه حدود 4.5٪ است که از ارزش ها در کشورهای توسعه یافته جهان تجاوز نمی کند ، اما گرایش به سمت افزایش شیوع دیابت نوع 2 ، که معمولاً در کل جهان است ، از روسیه عبور نمی کند. شیوع دیابت نوع 2 در کشورهای جهان در سال 1999 ، WHO معیارهای جدید تشخیصی دیابت را كه در سال 1997 توسط ADA پیشنهاد شده بود ، تصویب كرد. معیارهای تشخیصی دیابت: معیارهای توصیفی طرح شده برای تشخیص انواع مختلف اختلالات متابولیسم کربوهیدرات. معیارهای تشخیصی برای اختلال در متابولیسم کربوهیدراتهای کربوهیدرات: NTG - تحمل گلوکز ، اختلال در GN - هایپرگلیسمی ناشتا (در خون مویرگی) تفاوت اصلی بین معیارهای جدید برای تشخیص دیابت در سال 1999 و معیارهای قبلی در سال 1985 - پایین آمدن سطح تشخیصی قند خون ناشتا از 6.7 به 6 ، 1 میلی مول در لیتر (در خون مویرگی) یا از 7.8 تا 7.0 میلی مول در لیتر (در پلاسما خون وریدی). سطح تشخیصی گلیسمی 2 ساعت بعد از خوردن غذا یکسان بود - 11.1 میلی مول در لیتر. انگیزه های گسترش معیارهای تشخیص بیماری کاملاً واضح است: تشخیص زودهنگام دیابت باعث می شود تا به موقع درمان شروع شود و از عوارض میکرو و ماکرووواسکولار دیابت جلوگیری شود. علاوه بر این ، در معیارهای تشخیصی جدید ، مفهوم دیگری ظاهر شده است که نشان دهنده نقض متابولیسم کربوهیدرات ها - هایپرگلیسمی ناشتا است. NTG و هایپرگلیسمی ناشتا از مراحل اولیه دیابت هستند ، که در معرض عوامل خطر احتمالاً به دیابت صریح تبدیل می شوند.
عوامل خطر برای انتقال دیابت به دیابت ظاهری شامل موارد زیر است:
• بار ارثی دیابت نوع 2 ، • اضافه وزن (BMI> 25 کیلوگرم در مترمربع) ، • سبک زندگی بی تحرک ، • NTG یا قند خون ناشتا ، قبلاً تشخیص داده شده ، • فشار خون شریانی (فشار خون> فشار خون> 140/90 میلی متر جیوه) ، • سطح کلسترول لیپوپروتئینهای با چگالی بالا (کلسترول HDL) 1.7 میلی مول در لیتر ، • خطر برای مادری که کودکی با وزن بدن> 4/5 کیلوگرم به دنیا آورد ، • تخمدان پلی کیستیک. اثربخشی درمان دیابت توسط شاخص های مختلفی که وضعیت متابولیسم کربوهیدرات ها را توصیف می کنند ، ارزیابی می شود. این موارد شامل گلیسمی ناشتا ، گلیسمی 2 ساعت پس از مصرف و هموگلوبین گلیکوزیله HbAlc - یک شاخص انتگرالی در مورد جبران سوخت و ساز کربوهیدرات در طی 2-3 ماه گذشته است. مقادیر هدفمند برای کنترل قند خون در بیماران دیابتی بیشترین خطر برای زندگی و سلامتی بیماران مبتلا به دیابت عوارض آن است که به حاد (اغما) و مزمن (عوارض عروقی) تقسیم می شوند. کما وجود دارد که بر روی پس زمینه هایپرگلیسمی ایجاد می شود: کتواسیدوتیک ، هایپراسمولار و لاکتاسیدوتیک. در صورت مصرف بیش از حد داروهای هیپوگلیسمی ، کما هیپوگلیسمی ممکن است. در حال حاضر ، به عنوان فن آوری برای درمان دیابت قند بهبود یافته است ، فرکانس کما قند خون بطور قابل توجهی کاهش یافته است ، و امید به زندگی بیماران افزایش یافته است. با این حال ، همراه با افزایش امید به زندگی ، مشکل عوارض دیررس دیابت مؤثر بر بستر عروقی و بافت عصبی ظاهر شد. این موارد شامل میکروآنژیوپاتی دیابتی (ضایعات عروقی کالیبر کوچک) ، ماکروآنژیوپاتی (ضایعات عروقی کالیبر متوسط و بزرگ) و نوروپاتی دیابتی است. طبقه بندی عوارض عروقی دیابت: این عارضه عروقی دیابت است که باعث ناتوانی و مرگ و میر زیاد در بیماران مبتلا به دیابت می شود. ددوف I.I. ، Shestakova M.V.
ژنهای آدوسین (ADD1 ، ADD2 و ADD3)
آندوسین ها پروتئین های اسکلت سلولی یک سلول هستند. فرض بر این است که ، از یک طرف ، آندوکتین ها سیگنال ها را درون سلول منتقل می کنند و از طرف دیگر در تعامل با سایر پروتئین های اسکلتی اسکلتی ، یون ها را از طریق غشای سلولی منتقل می کنند. در انسان ، همه آدنوسین ها از دو مرتبه ساخته می شوند.
دیابت قندی و فشار خون بالا
دیابت قندی: طبقه بندی
دیابت قندی گروهی از بیماریهای متابولیک (متابولیک) است که با قند خون مشخص می شود و نتیجه نقص در ترشح انسولین ، اثرات انسولین یا هر دو عامل است. هایپرگلیسمی مزمن در دیابت با آسیب ، اختلال عملکرد و توسعه همراه نیست.
دیابت قندی و فشار خون بالا
مقادیر هدف برای دیابت
هدف اصلی در معالجه بیماران دیابتی جلوگیری از احتمال ایجاد یا پیشرفت سریع عوارض عروقی مشخصه این بیماری (DN ، DR ، آسیب به عروق قلب ، مغز و سایر شریانهای اصلی بزرگ) است. غیرقابل انکار است که علت اصلی ذکر شده است.