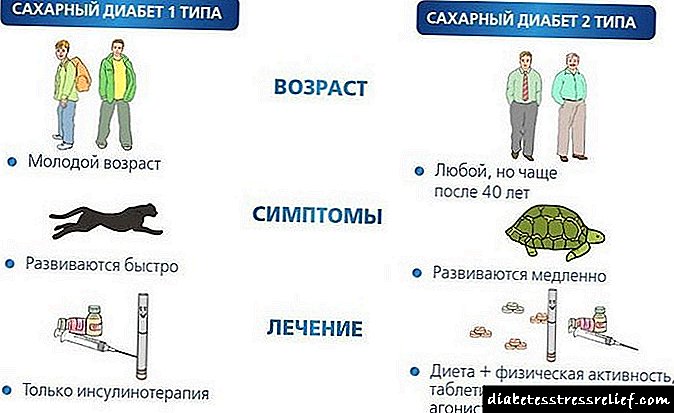
در صورت شک به آترواسکلروز چه آزمایشاتی باید انجام شود

سالهاست که بدون موفقیت با CHOLESTEROL تلاش می کنید؟
رئیس انستیتو: ”شما با كاهش روزانه كلسترول به سادگی هر روز شگفت زده خواهید شد.
انعقاد خون یک فرایند بیوشیمیایی پیچیده است که وظیفه آن متوقف کردن خونریزی است. اما ، در صورت عدم وجود یکی از فاکتورهای انعقادی ، لیستی از آن ممکن است فیبرینوژن را غیرممکن یا تأخیر کند. اولین عامل دخیل در اجرای هموستاز انعقادی (FI) ، فیبرینوژن پروتئین پلاسما به طور انحصاری در کبد تولید می شود و نه تنها یک عامل انعقادی بلکه یک مصالح ساختمانی است که به محکم تر کردن سطوح زخم کمک می کند (البته روند فرایند جبران). علاوه بر این ، فیبرینوژن متعلق به پروتئین های مرحله حاد است ، بنابراین در تشخیص بیماری های التهابی مورد توجه قرار می گیرد.
از روز به روز این گلیکوپروتئین محلول در آب از 2 تا 5 گرم در لیتر تولید می شود ؛ نیمه عمر آن (یا نیمه عمر گردش آن) حدود 4 روز است.
مقدار فیبرینوژن و هنجار آن در پلاسما
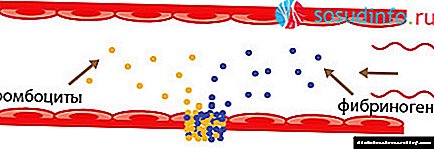
در صورت اضطراری (خونریزی) ، پاسخ فوری سیستم انعقادی و فیبرینوژن (فیبرینوژن A) ، حل شده در پلاسما و آزادانه در جریان خون با غلظت 2.0-4.0 گرم در لیتر گردش می کند ، دنبال خواهد شد ، شروع به کار کرده و سعی می کنید خون را متوقف کنید. برای انجام این کار ، تحت تأثیر آنزیمی ترومبین به یک محصول واسطه به نام فیبرین مونومر یا فیبرینوژن B تجزیه می شود ، به طوری که در مرحله بعدی (با مشارکت FXIII) تبدیل به پلیمر نامحلول فیبرین می شود. ما می توانیم فیبرین پلیمر موجود در خون پیچیده شده در یک لوله آزمایش به شکل رشته های فیبرین سفید را مشاهده کنیم. رشته های فیبرینی که در زخم یک موجود زنده زنده تشکیل شده اند ، در ترمیم بافت شرکت می کنند و به بهبودی آن کمک می کنند. آنها در جای خود باقی می مانند و پایه ترومبوز را تشکیل می دهند ، که سوراخ رگ را می بندد.
فیبرینوژن علاوه بر شرکت در فرایند انعقاد و تجمع پلاکتی ، مسئولیت های دیگری نیز دارد:
- این به تعامل دیواره عروق با عناصر تشکیل دهنده خون کمک می کند ،
- این عاملی است که ویسکوزیته (چگالی) خون را تعیین می کند ،
- متعلق به پروتئین های مرحله حاد است ، بنابراین سطح بالای آن در تعدادی از شرایط حاد آسیب شناسی ذکر شده است.
هنجار این گلیکوپروتئین مهم در افراد سالم دارای مقادیر نه چندان گسترده ای است و از 2.0 تا 4.0 گرم در لیتر (یا 5.8 تا 11.6 میکرومول در لیتر) متغیر است.
سطح نسبتاً کمی در نوزادان مشاهده شده است ، که از 1.25 تا 3.0 گرم در لیتر متغیر است.
در زنان ، فیبرینوژن در دوران بارداری افزایش می یابد. نزدیک به زایمان ، غلظت آن می تواند به 6.0 گرم در لیتر برسد و برای یک ارگانیسم که آماده یک رویداد مهم است ، کاملاً طبیعی تلقی می شود (سیستم انعقادی باید آماده باشد ، زیرا همه چیز در هنگام زایمان امکان پذیر است). با این حال ، در دوران بارداری ، سطح فیبرینوژن نیز کاهش می یابد ، که در صورت قطع جفت ، آمبولی مایع آمنیوتیک و سایر عوارض جدی مشاهده می شود.
برنامه ریزی شده توسط طبیعت فاکتور I را در زنان و در دوران قاعدگی افزایش داده است ، یعنی سیستم انعقادی در جنس "ضعیف تر" ، با تنظیم فرآیندهای فیزیولوژیکی که در بدن زن اتفاق می افتد ، تا حدودی متفاوت از سیستم هموستاز مرد عمل می کند. در موارد دیگر ، فیبرینوژن در زنان به همان دلیلی که در مردان وجود دارد ، افزایش می یابد و می افتد ، یعنی با پیشرفت برخی بیماری ها.
از نظر تشخیص آزمایشگاهی ، فیبرینوژن از آنجایی جالب است که سطح بالایی آن به عنوان یک عامل خطر برای ترومبوز و تشکیل پاتولوژی های مختلف قلبی عروقی در نظر گرفته می شود.
فاکتور I بالاتر از حد طبیعی است - معنی آن چیست؟

فیبرینوژن بالاتر از حالت طبیعی بدان معنی است که سیستم هموستاز فعال شده و خطر لخته شدن خون بیش از حد وجود دارد یا مرحله حاد فرآیند التهابی ، معمولاً شدید ، در بدن اتفاق می افتد. بنابراین ، افزایش سطح این عامل در شرایط شدید آسیب شناسی مؤثر بر اندام های حیاتی و کل ارگانیسم به عنوان یک کل ذکر شده است:
- التهاب ، عفونت و نئوپلاسم های بدخیم مؤثر در دستگاه تنفسی (ذات الریه از منشأ مختلف ، سل ، سرطان ریه) ،
- بیماریهای حاد و مزمن کلیه (پیرلوفریت ، گلومرولونفریت ، سندروم نفروتیک و همولیتیک-اورمی) ،
- بیماری های مرتبط با آسیب انتشار به بافت همبند (کلاژنوز - آرتریت روماتوئید ، اسکلرودرما) ،
- بیماری تابش
- نئوپلازی فردی (در درجه اول سرطان ریه) ،
- بیماریهای حاد التهابی کبد و صفاقی (پریتونیت حاد) ،
فیبرینوژن بالاتر از حد طبیعی اغلب در تصلب شرایین و دیابت مشاهده می شود. علاوه بر این ، مقادیر اولین عامل در دامنه 4/4 - 5 - 6 گرم در لیتر می تواند در بیمارانی که خود را نسبتاً سالم می دانند ثابت شود ، اما با یک سیگار بخشی ندارند ، همچنین در سن جوانی و / یا در وزن "مناسب" قرار دارند.
فیبرینوژن در دوره حاد هر فرآیند عفونی ، التهابی و نکروتیکی بالا می رود ، بنابراین جای تعجب ندارد که از نظر تب ، سکته مغزی یا انفارکتوس حاد میوکارد ، صدمات و سوختگی و همچنین در صورت انجام جراحی های گسترده ، سرشار از تب باشد. در ضمن با افزایش مثلاً با آرتریت روماتوئید به 5-6 یا حتی 10 گرم در لیتر ، این آزمایش آزمایشگاهی برای کلاژنوزها خاص نیست. به عنوان یک شاخص خاص ، هنگام ارزیابی وضعیت سیستم انعقادی ، سیستم قلبی عروقی و تعیین مرحله حاد فرایند التهابی (همراه با سایر مطالعات آزمایشگاهی) ، مقدار FI افزایش یافته در نظر گرفته می شود.
من می خواهم توجه بیماران را جلب کنم که افزایش مقدار فیبرینوژن در خون ممکن است ناشی از مصرف داروهای خاصی باشد ، که اغلب در زنان و زایمان برای درمان تظاهرات منفی یائسگی یا جلوگیری از بارداری ناخواسته (استروژن ، ضد بارداری خوراکی) استفاده می شود. مصرف بی رویه چنین داروهایی می تواند غلظت فیبرینوژن را افزایش داده و منجر به ترومبوز شود ، که معمولاً در یادداشت در ستون "عوارض جانبی" ذکر شده است. استعمال دخانیات که به افزایش انعقاد خون و سایر عوامل خطر برای ایجاد آسیب شناسی قلبی عروقی کمک می کند ، اوضاع را تشدید می کند ، بنابراین ، استفاده از چنین داروهایی به تشخیص یک دسته خاص از بیماران عملی نمی شود ، که باید توسط خانم هایی که از گرگرفتگی رنج می برند و تلاش می کنند با استفاده از هورمونی مقابله کنند ، استفاده شود. بودجه "توصیه" توسط همسایه.
انواع آزمایشات آترواسکلروز
وجود بیماری در بیمار به تعیین آزمایش های زیر در مورد آترواسکلروز رگ های خونی کمک می کند:
- ادرار
- خون مشترک
- بیوشیمیایی
- انعقاد خون
- فعالیت آنزیم کبدی ،
- وجود پروتئین
شمارش کامل خون میزان:
باید آن را بر روی شکم خالی منتقل کنید. سپس شمارش خون برای تصلب شرایین صحیح خواهد بود. با انگشت سوراخ کردن با یک سوزن مخصوص ، از انگشت استفاده کنید. ضرر - اطلاعات کافی را در اختیار شما قرار نمی دهد. با افزایش قند ، مطالعه متابولیسم کربوهیدرات مورد نیاز خواهد بود. افزایش کلسترول به طبقه بندی آن در دیواره رگ های خونی کمک می کند.
ادرار شواهدی مبنی بر نقص اندام های داخلی نشان می دهد. نتیجه در 4-5 ساعت آماده خواهد شد. انعقاد خون علائم افزایش انعقاد خون ، عملکرد پلاکت ، کاهش فعالیت فیبرینولیز را مشخص می کند. مزیت - شاخص ها به شما امکان می دهند خطر مرتبط با تشکیل لخته های خون را تعیین کنید.
تحقیقات بیوشیمیایی به شما امکان می دهد وجود موارد زیر را تعیین کنید:
- کلسترول تام
- تری گلیسیرید
- کلسترول HDL "مورد نیاز" (لیپوپروتئین های با چگالی بالا) ،
- کلسترول LDL "غیر ضروری" (لیپوپروتئین های با چگالی کم).
لازم است آن را از ورید روی معده خالی مصرف کنید. 10 ساعت قبل از مطالعه ، شما نمی توانید آب شیرین ، چای ، قهوه بنوشید. 4 روز قبل از حصار ، بدن را با فعالیت بدنی بار نکنید. نتیجه در 3 ساعت آماده است.
با افزایش خطر آترواسکلروز ، نظارت مداوم بر میزان کلسترول ضروری است. چنین بیمارانی باید حداقل 2 بار در سال خون اهدا کنند.

چه نتایج حاکی از پیشرفت بیماری است
با آزمایش خون عمومی ، افزایش ESR (میزان رسوب گلبول های قرمز) نشان دهنده پیشرفت آترواسکلروز است: هنجار برای مردان 1-10 میلی متر در ساعت ، برای خانم ها - 2-15 میلی متر در ساعت است. اگر شاخص بالاتر از حد نرمال باشد ، التهاب اندام های داخلی رخ می دهد.
اگر در مطالعه ادرار و خون افزایش LDH (لاکتات دهیدروژناز) ذکر شود ، خطر ایسکمی ، انفارکتوس میوکارد وجود دارد.
مقادیر زیر برای تعیین بیماری مهم است:
- اگر خطر حمله قلبی وجود دارد ، پروتئین واکنشی c ، ALT و AST را تعیین کنید ،
- با ایسکمی بافتی ، شاخص پتاسیم افزایش می یابد.
نقض متابولیسم چربی نشان دهنده پیشرفت آترواسکلروز است.
علائم:
- افزایش کلسترول ، تری گلیسیرید ، LDL ،
- کاهش HDL
- سطح پایین آپولیپوپروتئین A1 ،
- ارزش بالای آپولیپوپروتئین B

شمارش خون برای تصلب شرایین است
سطح کلسترول بستگی به سوء مصرف غذاهای چرب و سرخ شده دارد. نرخ از 3 تا 5 میلی متر در لیتر است. چنین شاخص هایی بدان معنی است که بیمار هیچ بیماری ندارد.
شمارش خون برای تصلب شرایین:
- پایین - 5.2-6.5 میلی متر در لیتر ،
- متوسط - 6.5-7.9 میلی متر در لیتر ،
- افزایش یافته است - بیش از 8.0 میلی متر در لیتر.
ایجاد پلاکهای آترواسکلروتیک در عروق مغز ، قلب و اندامهای داخلی میزان هموسیستئین را تعیین می کند. هنجار آن نوسانات از 9 تا 11 مگن بر متر در لیتر است.
- HDL - 0.8-2.2 میلی متر در لیتر ،
- LDL - بیش از 3.5 میلی متر در لیتر نیست.
کلسترول کل نباید بالاتر از 8 میلی مول در لیتر باشد ، زیرا خطر بروز ایسکمی وجود دارد.
- کلسترول کل - از 3.1 تا 5 میلی مول در لیتر ،
- تری گلیسیرید 0.14-1.82 میلی مول در لیتر ،
- کلسترول HDL "ضروری" حداقل 1 میلی مول در لیتر است (برای آقایان ، کلسترول HDL طبیعی بیش از 1.68 میلی مول در لیتر ، برای خانم ها - بیش از 1.42 میلی مول در لیتر) ،
- کلسترول LDL "غیر ضروری" بیش از 3 میلی مول در لیتر نیست.
وجود تری گلیسیرید بیش از 2.29 میلی مول در لیتر نشان می دهد که بیمار به ایسکمی مبتلا است ، احتمال دیابت وجود دارد.
اگر دامنه آنها از 1.9 تا 2.2 میلیمول در لیتر باشد ، در مرحله اولیه بیماری احتمالاً وجود دارد.

اگر HDL در مردان کمتر از 1.16 میلی مول در لیتر باشد ، در خانمها - کمتر از 0.9 میلی مول در لیتر ، پس احتمال ابتلا به یک بیماری قلبی ایسکمیک قلب وجود دارد.
اگر در محدوده 1.16-1.68 میلیمول در لیتر در مردان ، در زنان 0.9-1.42 میلی متر در لیتر ، پس از آن مرحله اولیه توسعه بیماری است.
مقادیر شاخص Atherogenicity:
| ضریب | احتمال ابتلا به بیماری |
| زیر 3 | حداقل احتمال بیماری. |
| 3 تا 4 | خطر ایسکمی قلبی ، آترواسکلروز. |
| بالاتر از 5 | 100٪ آسیب عروقی. |
این شاخص بسته به سن ، جنس بیمار ممکن است متفاوت باشد:
- در مردان و زنان در 30 تا 30 سال ، این حد معمول است - 2.5 و 2.2 ،
- در مردان 40-60 ساله - 3-3.5.
با کمی انحراف از شاخص ها از هنجار ، پزشک ممکن است رژیم غذایی تجویز کند. اما برای حفظ HDL در مقادیر اندک ، استفاده از چربی های گیاهی ضروری است.
انعقاد نتیجه نتیجه تشکیل لخته های خون ، انعقاد خون را نشان می دهد.
شاخص های زیر هنجار هستند:
- زمان پروترومبین - 11-16 ثانیه ،
- زمان ترومبین - 11-18 ثانیه ،
- میزان پروتئین فیبرینوژن 2-4 گرم در لیتر است.

چه آزمایشاتی باید گذشت
تشخیص آترواسکلروز ، تشخیص آن ، انجام آزمایش به موقع نیاز دارد.
| آزمایش خون | مطالعات در آزمایشگاه انجام می شود ، ترکیب بیولوژیکی مورد بررسی قرار می گیرد: برای هموسیستئین ، لیپوپروتئین ها ، فیبرینوژن ، فریتین سرم. آنها از کلسترول مهمتر هستند.پروتئین B- لیپوپروتئین ها به نفوذ کلسترول به دیواره رگ کمک می کنند. سطح بالای آن نشان دهنده خطر حمله قلبی است. هنجار برای مردان 60-138 میلی گرم در دسی لیتر است ، برای خانم ها - 52-129. |
| آنژیوگرافی | روش تهاجمی تحقیق. یک ماده کنتراست به داخل کشتی وارد می شود ، قدرت آن ، انبساط مشخص می شود. |
| داپلروگرافی | روش غیر تهاجمی معاینه. به دیدن آئورت ، تعیین سرعت گردش خون و عامل نقض خاصیت ارتجاعی عروق کمک می کند. |
| اسکن سونوگرافی | با ارزیابی سرعت گردش خون از طریق شریان ها ، میزان آسیب به پلاک های آترواسکلروتیک ، اکتریکسیر آترواسکلروز رگ های عروق اندام تحتانی را تعیین می کند. |
| MRI | تشخیص به شما امکان می دهد مکان پلاک ها را پیدا کنید ، آسیب شناسی و میزان باریک بودن رگ را تعیین کنید. |
| صفحه اول بازوی مچ پا | این آسیب شناسی در رگ های خونی پاها و مچ پا را نشان می دهد. هنگامی که LPI بالاتر از 1.4 باشد ، اختلالات قابل توجهی در تأمین کلسیم عروقی به دلیل دیابت یا پلاک ایجاد می شود. |
| ECG | تشخیص کار قلب با کمک سیگنالهای الکتریکی ، وجود حمله قلبی را تعیین می کند. روش کارآمد ، بودجه ، عمومی. |
| نوار قلب با ورزش - ارگومتری دوچرخه | در حین تشخیص ، بیمار روی تردمیل مشغول دویدن یا دوچرخه ورزش است. فعالیت بدنی شامل ضربان قلب زیاد است و او را مجبور می کند خون بیشتری را پمپ کند. در نتیجه روش ، آسیب شناسی به روشنی تعریف شده است ، که امکان تشخیص صحیح را می دهد. |
| رونتگن | به شناسایی علائم اسکلروز عروق کرونر ، شریان ریوی کمک می کند. آسیب شناسی: افزایش پارامترهای قلب ، بطن ، طول آئورت ، خم شدن آسیب شناختی. |
برای تشخیص آترواسکلروز از روشهای زیر استفاده می شود:
- اسکن سی تی اسکن چند قشر از آئورت ، شریان های کلیه ، اندام ، عروق کرونر.
- CT آئورت
- MRI عروق اندام.
- عروق توموگرافی محیطی.
از این روش ها در شرایط دشوار برای نشان دادن جراحی استفاده می شود. آنها تصویر کاملی از رگ های خونی بیمار ارائه می دهند.
برای تعیین پیشرفت آترواسکلروز ، شکایات بیمار در نظر گرفته می شود. تعیین یک تشخیص دقیق نیاز به انجام آزمایشات چربی خون دارد. معاینه کامل به انجام سونوگرافی ، آنژیوگرافی کمک می کند. اطلاعات پاک با روش های توموگرافی تهیه می شود.
علل آترواسکلروز
در مرحله فعلی توسعه علم ، علل ایجاد آترواسکلروز در بدن به طور قابل اطمینان اثبات نشده است. همچنین ، مکانیسم کمک به ظاهر آسیب شناسی به طور قابل اطمینان ایجاد نشده است.
عوامل خطر قابل اعتماد برای ایجاد آترواسکلروز تأسیس شده است ، که وجود آنها احتمال بروز یک اختلال پاتولوژیک را به میزان قابل توجهی افزایش می دهد. همه عوامل خطر را می توان به چندین گروه تقسیم کرد - قابل اصلاح و اصلاح نیست.
عوامل قابل اصلاح عبارتند از:
- هایپرلیپیدمی به دلیل افزایش مصرف چربی های حیوانی ، غذاهایی که میزان کلسترول بالایی دارند ، بی توجهی به فیبر و لبنیات.
- نقض یکپارچگی دیواره عروق به دلیل عادت های بد - نوشیدن بیش از حد ، سیگار کشیدن.
- فعالیت بدنی ناکافی یا برعکس ، وجود کارهای بدنی سنگین.
- وجود فشار خون بالا و گلوکز.
- سایر دلایل بیماریهای عفونی یا غدد درون ریز (کم کاری تیروئید ، سندرم ایتنکو-کوشینگ) ، صدمات است.
بیماریهای غیر قابل اصلاح شامل موارد زیر است:
- سن - خطر توسعه بعد از 45 - 50 سال افزایش می یابد ،
- جنسیت - مردان مستعد ابتلا به این بیماری هستند ، زیرا هورمونهای جنسی زنانه دارای اثر محافظتی هستند ،
- اختلالات متابولیک ارثی - دیس لیپیدمی خانوادگی ، هموسیستئینمی.
تشخیص اولیه با مجموعه کاملی از آنامزیس (تاریخچه) زندگی آغاز می شود که شامل اطلاعات مربوط به بیماری های گذشته ، جراحات و جراحی ها ، وجود تمایل خانواده به بیماری های قلبی عروقی است.
تاریخچه این بیماری بسیار مهم است - شروع ، اولین علائم ، مدت و ماهیت آنها ، این سؤال پیش می آید که آیا بیمار شروع علائم را با چیزی مرتبط می کند ، مثلاً تشخیص و درمانی که قبلاً انجام شده است ، نتایج آنها.
علائم ضایعات آترواسکلروتیک
علائم فرآیند آترواسکلروتیک بستگی به مدت زمان پیشرفت روند پاتولوژیک ، محل آن و میزان همپوشانی حفره شریان و میزان نارسایی خون رسانی دارد.
آترواسکلروز کرونر یا آنژین پایدار ، علائم زیر را دارد - درد فشاری دوره ای در پشت ساق پا ، تاکی کاردی و آریتمی.
با آترواسکلروز آئورت (بزرگترین رگ بدن) ، چنین تظاهرات مشاهده می شود - افزایش مداوم فشار خون ، احساس سوزش ، خزیدن روی دست و پا ، رنگ پریدگی پوست اندام تحتانی ، کاهش حساسیت ، نفخ شکم و درد شکم.
آسیب به عروق مغزی با سردرد ، سرگیجه ، وزوز گوش ، کاهش حافظه و توانایی های شناختی ، افزایش فشار داخل جمجمه بروز می کند.
مجموعه اقدامات تشخیصی شامل مطالعات آزمایشگاهی و ابزاری است.
آزمایشگاه شامل روشهای کلی بالینی و آنالیز خاص است.
نمونه های خاص شامل آزمایش خون عمومی با فرمول لکوسیت ها ، ادرار کردن عمومی و تعیین قند خون ناشتا است.
تجزیه و تحلیل بیوشیمیایی با تعیین طیف لیپیدی ، الکتروفورز لیپوپروتئینهای سرم ، شمارش سطح پروتئین آپو B پلاسما ، روشهای تشخیص ایمنی و تعیین کوآگوولوگرام.
تشخیص بالینی عمومی
آزمایش خون میزان هموگلوبین ، تعداد گلبول های قرمز ، پلاکت ها و گلبول های سفید در واحد حجم و میزان رسوب گلبول های قرمز (SOE) را تعیین می کند.
خون برای تجزیه و تحلیل در صبح بر روی معده خالی گرفته می شود ، نتایج به طور متوسط در چند ساعت آماده است.
در این تجزیه و تحلیل ، ممکن است وجود آترواسکلروز با افزایش SOE نشان داده شود - یک نشانگر واکنش التهابی (هنجار برای مردان تا 1 تا 10 میلی متر در ساعت ، برای خانمها - از 2 به 15). باید به خاطر داشت که این شاخص غیر خاص است و تشخیص دقیق تخلف از متابولیسم چربی غیرممکن است.
در تجزیه و تحلیل ادرار ، چنین پارامترهایی تعیین می شوند - رنگ ، شفافیت ، وزن مخصوص ، وجود پروتئین ، گلوکز ، نمک و اجزای اضافی - سلول ها ، محصولات پوسیدگی ، آنزیم ها.
شاخصی که ممکن است نشانگر اختلال در متابولیسم و متابولیسم عضله قلب باشد لاکتات دهیدروژناز (LDH) است.
این آنزیم یک محصول تجزیه کننده گلوکز است ، حضور آن در ادرار نشان دهنده ایسکمی قلبی یا انفارکتوس میوکارد است.
سطح گلوکز برای تشخیص اولیه دیابت ، افزایش تحمل گلوکز و سایر بیماریهای غدد درون ریز تعیین می شود ، شاخص طبیعی آن از 3.3 به 5.5 میلیمول است.
افزایش قند خون نشان دهنده ابتلا به دیابت است که می تواند با بیماری عروق کرونر قلب و آترواسکلروز بروز کند.
تشخیص آزمایشگاه بالینی خاص
آزمایشات ویژه برای فرمول آترواسکلروز امکان تعیین دقیق تر میزان و نوع تغییرات متابولیسم لیپیدها ، وجود دیس لیپیدمی خانوادگی و ضریب آتروژنی را فراهم می آورد.
اولین آزمایش خاص شناسایی ماهیت طیف لیپیدی یا تعیین کلسترول تام و کسری آن است.
شاخص های اصلی لیپیدها میزان کلسترول تام ، میزان لیپوپروتئینهای با چگالی کم (کسری آتروژنیک) ، میزان لیپوپروتئین های با چگالی بالا (ضد اتوژنیک) ، تری گلیسیریدها ، کلیومایکرون ها است.
به طور معمول ، سطح کلسترول کل از 3.1 تا 5 میلی مول در لیتر است ، بخشی از HDL از 1 میلی مول در لیتر کمتر نیست ، محتوای LDL و VLDL حداکثر 3 میلی مول است ، تری گلیسیریدها تا 1.7 میلی مول هستند.
افزایش در کلیه شاخصها به استثنای HDL ، نشانگر نقض متابولیسم چربی و احتمال بالای ابتلا به آترواسکلروز با محدودیت قابل توجه در گردش خون و حتی فراموشی عروقی است. همچنین ، افزایش تری گلیسیرید به تنهایی یک شاخص نامطلوب است و نشانگر پیشرفت آنژین صدری و دیابت است.
الکتروفورز پلاسما برای تعیین سطح لیپوپروتئین ها - پروتئین های حمل و نقل که دارای چربی هستند انجام می شود. با هایپرلیپیدمی ، تعداد لیپوپروتئینهای با چگالی کم و بسیار کم افزایش می یابد و برعکس ، HDL کاهش می یابد. این تجزیه و تحلیل نیازی به آماده سازی خاصی ندارد ، ممکن است روی معده خالی انجام نشود ، خون وریدی به عنوان ماده عمل می کند.
ضریب آتروژنیسیت تعیین می شود - مقدار HDL از مقدار لیپیدها جمع می شود و نتیجه با تعداد لیپیدهای با چگالی بالا تقسیم می شود.
مقادیر عادی این شاخص حداکثر 3 واحد است.
ضریب ضریب 3 تا 4 به معنی خطر بزرگی در ایجاد پاتولوژی سیستم قلبی عروقی است ، افزایش بیش از 5 مورد - ضایعات آترواسکلروتیک شریان ها از قبل آغاز شده است.
Apo-B- لیپوپروتئین پروتئین حمل و نقل است که تری گلیسیریدها را از روده به کبد برای سنتز ترکیبات چربی درون زا منتقل می کند.
هنجار برای مردان از 60 تا 138 میلی گرم در دسی لیتر ، برای خانمها - 129 - 529 است.
به ترتیب با افزایش سطح آن به ترتیب ، خود تری گلیسیریدها نیز افزایش می یابد که این یک علامت بالینی نامطلوب است.
روشهای تشخیصی ایمنی و ایمنی بدن مرتبط با آنزیمها ، تعیین حضور آنتی بادی و کمپلکسهای ایمنی در گردش را ممکن می سازد.
بروز بیماریهای قلبی با حضور در پلاسما آنتی بادی های کاردیولیپین و کاردیومیوزین که عناصر میوکارد هستند ، همراه است.
مزیت این روش ها دقت بالایی در تعیین تمایل به تغییرات پاتولوژیک ، عدم آموزش خاص است.
برای تشخیص سیستم انعقادی خون ، انعقاد خون انجام می شود.
چندین شاخص در آن وجود دارد ، اصلی ترین آنها تعداد پلاکت ها ، زمان پروترومبین ، فیبرینوژن ، زمان ترومبین ، زمان فعال شدن ترومبوپلاستین جزئی و آزمایش اتانول است.
هنجار پلاکت از 180 تا 320 گیگا در لیتر (یا 10 تا 9 درجه در لیتر) ، زمان پروترومبین از 10 تا 16 ثانیه ، فیبرینوژن از 2 تا 4 گرم در لیتر ، زمان ترومبین از 12 تا 18 ثانیه و اتانول است. تست - یک به علاوه یا منهای.
روشهای تشخیصی ابزار
برای تأیید یا رد تشخیص ، از روشهای ابزاری برای معاینه بدن بیمار استفاده می شود.
استفاده از این روشها می تواند منطقه محلی سازی بیماری را مشخص کند.
علاوه بر این ، استفاده از روشهای ویژه معاینه ابزاری ، تعیین میزان پیشرفت بیماری و تصمیم گیری در مورد استفاده از روشهای خاصی از قرار گرفتن در معرض پزشکی در بدن را ممکن می سازد.
روشهای تشخیصی ابزار شامل:
- اشعه ایکس قفسه سینه ، اشعه ایکس رگ های خونی (آنژیوگرافی - آئورتوگرافی ، عروق کرونر).
- اندازه گیری فشار خون با تعیین شاخص مچ پا و براکیال.
- الکتروکاردیوگرافی ، اکوکاردیوگرافی.
- داپلروگرافی یا سونوگرافی شریان ها.
- تست استرس برای تعیین میزان ایسکمی میوکارد.
- MRI یا MSCT عروق (آئورت ، عروق مغزی و اندام تحتانی).
در رادیوگرافی اعضای بدن حفره سینه ، افزایش در اندازه قلب ، یعنی بخش های چپ ، افزایش قوس آئورت ، خم های پاتولوژیک ، کلسیفیکاسیون دیواره رگ ها مشاهده می شود. آنوریسم هر دو حفره قلب و خود آئورت امکان پذیر است. همچنین ، هنگامی که شریان ریوی در این فرآیند دخیل باشد ، الگوی ریوی به دلیل جزء عروقی تقویت می شود.
در مورد الکتروکاردیوگرافی ، بیشتر تغییرات غیر اختصاصی هستند و در درجه اول به دلیل ایسکمی میوکارد اتفاق می افتند. آسیب شناسان مانند علائم هیپرتروفی بطن چپ ، آریتمی و تغییر در هدایت (محاصره) مشاهده می شود.از ECG در تشخیص آترواسکلروز قلب استفاده می شود.
یک مؤلفه مهم تشخیص اندازه گیری فشار منظم است. به بیماران توصیه می شود فشار خون را هر روز یا هر دو روز یکبار مصرف کنند و یک دفتر خاطرات اندازه گیری را حفظ کنند. چنین نظارت به تشخیص افزایش فشار در مراحل اول و جلوگیری از ظهور نشانگرهای کاذب با "فشار خون بالا کت سفید" کمک می کند.
در حین اندازه گیری ، شاخص مچ پا و براکیال نیز محاسبه می شود ، یعنی نسبت فشار خون روی شانه و مچ پا. میزان عادی برای چنین اندازه گیری از 1 تا 1.3 است.
مطالعات خاص برای تعیین قدرت عروقی:
- آنژیوگرافی
- داپلروگرافی ،
- تصویربرداری رزونانس مغناطیسی ،
- توموگرافی کامپیوتری محاسباتی.
آنژیوگرافی یک مطالعه کنتراست عروق خونی است و شامل قرار دادن مواد حاجب در جریان خون است. این روش به شما امکان می دهد تا شیب و قطر شریان ها را تعیین کنید ، سطح همپوشانی و میزان آن را تجسم کنید.
داپلوگرافی رگهای خونی یا سونوگرافی - یک معاینه آموزنده علاوه بر امکانات فوق ، سرعت جریان خون در رگ ها را نیز مشخص می کند. بیشتر اوقات ، یک مطالعه دوبلکس یا سه گانه انجام می شود.
مطالعات توموگرافی در حال حاضر مهمترین روش تشخیصی برای تعیین پلاک های آترواسکلروتیک هستند. ماهیت انجام همان کار با آنژیوگرافی است - یک ماده حاجب به صورت داخل وریدی تزریق می شود و بیمار در یک توموگرافی قرار می گیرد.
با استفاده از MRI یا CT ، می توانید ساختار رگ های خونی ، محل قرارگیری آنها ، تغییر شکل ها و همپوشانی لومن ، وضعیت جریان خون منطقه ای و شریان های وثیقه را تعیین کنید.
علائم آترواسکلروز در این مقاله در ویدئو توضیح داده شده است.
قند خود را مشخص کنید یا یک جنس را برای توصیهها انتخاب کنید. جستجوی یافت نشد یافتن نشان دادن جستجو در یافت نشد یافتن نمایش نشان دادن جستجو در یافت نشد.
شاخص های اصلی آترواسکلروز
تظاهرات آترواسکلروز در درجه اول به ارگان ضایعه بستگی دارد.
این می تواند بیماری های قلب ، مغز ، کلیه ها و حتی اندام باشد.
در صورت آسیب قلبی ، درد در ناحیه قفسه سینه مشاهده می شود ، در حالی که درد می تواند به گردن ، بازوها ، پشت یا قسمت فوقانی شکم وارد شود. به طور جداگانه ، شایان ذکر است که ضایعه آترواسکلروتیک آئورت ، به طور معمول ، به هیچ وجه ظاهر نمی شود.
بیماری کلیه در درجه اول به صورت پرفشاری خون بروز می کند ، در حالی که ظاهر سردرد و سرگیجه علاوه بر این ، تنگی نفس نیز رخ می دهد.
آترواسکلروز در رگ های مغز باعث تحریک پذیری ، سردرد و سرگیجه می شود. همچنین بسیاری از بیماران از کاهش غلظت و اختلال در حافظه و در برخی موارد بی خوابی و حتی غش و افتادگی یاد می کنند.
بیماری های اندام تحتانی ممکن است به هیچ وجه آشکار نباشد. نیمی از بیماران هنگام پیاده روی درد در عضلات را تجربه می کنند که به گوساله ها و حتی باسن داده می شود.
شکل پیچیده تری از بیماری منجر به درد ، رنگ پریدگی پوست و گرفتگی عضلات حتی در حالت استراحت می شود.
همچنین در اندام تحتانی ضعف وجود دارد ، احساس بی حسی ، ریزش مو ، نقض وضعیت ناخن ها ، در موارد شدید ممکن است زخم ایجاد شود.
خصوصاً خطرناک است که آترواسکلروز obliterans است.
آزمایش خون آترواسکلروز
تجزیه و تحلیل برای تصلب شرایین در صورت بروز هرگونه علائم بیماری یک ضرورت فوری است و میزان متابولیسم لیپیدها ارزیابی می شود.
آزمایش بالینی خون یک ضرورت برای تشخیص صحیح و قابل اعتماد بیماری و مرحله آن است.
فقط پس از تجزیه و تحلیل آزمایشگاهی امکان تجویز درمان مناسب وجود دارد.
به عنوان یک قاعده ، تشخیص بیماری مانند آترواسکلروز ممکن است نیاز داشته باشد:
- تجزیه و تحلیل کلی ادرار و خون (آزمایش خون بیوشیمیایی برای آترواسکلروز نیز نباید حذف شود ، زیرا دقیق ترین آن است) ،
- تجزیه و تحلیل برای تشخیص تعداد آنزیم ها در کبد ،
- تجزیه و تحلیل برای حضور و میزان پروتئین در خون ،
- تجزیه و تحلیل انعقاد انعقاد.
شایان ذکر است که تجزیه و تحلیل آزمایشگاهی بیوشیمیایی به شما امکان می دهد شمارش خون برای تصلب شرایین ، یعنی میزان کلسترول ، لیپوپروتئین ها و تری گلیسیریدها را تعیین کنید. افزایش تصلب شرایین نشان دهنده پیشرفت بیماری و احتمال ابتلا به بیماری عروق کرونر است.
ضریب آتروژنیک شاخص کلسترول تام است که به طور معمول باید 1.98-2.51 باشد. هرگونه اضافی در این شاخص نشانگر وجود خطرات برای سلامتی انسان ، سیستم قلبی عروقی آن است. کاهش بیش از حد در این سطح به یک شاخص زیر 0.9 نشان دهنده افزایش خطر بروز و ایجاد آترواسکلروز است.
شاخص های آترواسکلروز ممکن است به شرح زیر باشد:
- سطح کلسترول به مقدار کمتر از 5.0 نشان می دهد که خطر ابتلا به این بیماری عملاً وجود ندارد ،
- شاخص های 5.2-6.5 نشان می دهد که فرد در معرض خطر است ،
- 6.5-8.0 نشانه ای از فشار خون بالا متوسط است (خطر ابتلا به آترواسکلروز را تأیید می کند) ،
- سطح کلسترول بالاتر از 8.0 بیانگر یک دوره قابل توجه از بیماری است.
تشخیص دقیق اغلب به تکنیک های تشخیصی اضافی احتیاج دارد که بر اساس آنها پزشک قادر به نتیجه گیری در مورد یک بیماری موجود خواهد بود ، و همچنین درمان مناسب را برای شما تجویز می کند.
توصیه می شود تقریباً هر فرد بالای 40 سال از نظر میزان کلسترول آزمایش شود ، این به شناسایی به موقع این بیماری و شروع درمان آن کمک می کند.
پیش نیازهای افزایش کلسترول
پیش نیازهای تشکیل پلاکهای آترواسکلروتیک می تواند بسیار زیاد باشد.
داستان خوانندگان ما
فشار خون بالا در خانه را فشار دهید. یک ماه از آن زمان گذشته است که من فراموش کرده ام که فشارها را فراموش کرده ام. اوه ، چقدر همه چیز را امتحان کردم - هیچ چیز کمکی نکرد. چند بار به کلینیک مراجعه کردم ، اما بارها و بارها داروهای بی فایده برایم تجویز شده بود و وقتی برگشتم ، پزشکان به سادگی منقبض شدند. سرانجام ، من با فشار مقابله کردم و از همه متشکرم. هرکسی که با فشار مشکل دارد باید بخواند!
از مهمترین پیش شرط های ابتلا به این بیماری مانند تحرک کم ، سوءاستفاده از عادت های بد ، وجود وزن اضافی در بدن و یک مستعد ارثی است.
سبک زندگی بی تحرک. در این حالت ، بدتر شدن گردش خون و ظاهر شدن رسوبات کلسترول در دیواره رگ های خونی مشاهده می شود.
سیگار کشیدن یکی از شایع ترین دلایل بیماری است. نیکوتین باعث ضخیم تر شدن خون می شود و این به بروز لخته های خون کمک می کند. سیگار کشیدن همچنین رگهای خونی را محدود کرده و در نتیجه خطر ابتلا به بیماری های مرتبط با سیستم قلبی عروقی را افزایش می دهد.
چاقی یکی دیگر از دلایل نسبتاً شایع این بیماری است که در صورت وجود چربی های اضافی نه تنها از نظر ظاهری بلکه در عروق نیز ظاهر می شود.
تمایل ژنتیکی. نه چندان شایع اما علت پیچیده بیماری. گروه خطر افرادی هستند که بستگانشان از کلسترول بالا یا بیماری قلبی عروقی رنج می برند. دیابت نسبی و فشار خون بالا در بستگان مهمترین عامل خطر هستند.
پزشک پس از انجام معاینه و همچنین رمزگشایی نتایج و ارزیابی وضعیت موجود ، باید درمان مناسب را برای شما تجویز کند. به عنوان مثال ، استفاده از ویتامین E به عنوان یکی از راه های کاهش کلسترول موثر است.
این عنصر در غذاهایی مانند دانه آفتابگردان ، گوجه فرنگی ، بادام زمینی و روغنهای گیاهی مختلف وجود دارد.
کاهش کلسترول و درمان آترواسکلروز
اسیدهای امگا 3 نیز یک روش مؤثر برای مقابله با کلسترول هستند.بیشترین مقدار این عنصر در ماهی خال مخالی موجود است ، اما برای جذب کارآمد تر بهتر است از داروهای مخصوص حاوی این ماده خریداری شود.
پروتئین سویا و چای سبز نیز در از بین بردن کلسترول اضافی نقش دارند ، در حالی که اولین آنها باعث افزایش تولید اسیدهای صفراوی می شود که باعث بهبود هضم می شوند ، در حالی که چای سبز به بهبود متابولیسم و از بین بردن چربی اضافی کمک می کند.
درمان این بیماری در درجه اول به پیچیدگی بستگی دارد. در بعضی موارد ، پزشک توصیه می کند که به رژیم غذایی ویژه و همچنین انجام تمرینات بدنی پایدار و فعال توجه کنید. موارد جدی تر این بیماری ممکن است نیاز به دارو و حتی بستری شدن داشته باشد. به یک روش یا روش دیگر ، تشخیص به موقع لازم است.
برای پیشگیری از تصلب شرایین باید:
- رژیم را دنبال کنید.
- سیگار کشیدن را متوقف کنید.
- یک سبک زندگی فعال را پیش ببرید.
- فشار خون خود را کنترل کنید.
- وضعیت بیماریهای مزمن را زیر نظر بگیرید.
به عنوان یک درمان پزشکی برای تصلب شرایین ، پزشک ممکن است استفاده از استاتین را که در تولید آنزیم ها تداخل دارند ، توصیه کند ، که به نوبه خود در تشکیل کلسترول نقش دارد.
شاخص کلسترول "بد" و همچنین وجود آترواسکلروز از بین بردن ، مستقیماً بر تصمیم پزشک برای تجویز داروهای اضافی تأثیر می گذارد. نکته اصلی قبل از مصرف این یا آن دارو آشنا کردن با پیامدهای منفی احتمالی است.
در صورت وجود هرگونه موارد منع مصرف ، آنالوگ های داروی تجویز شده باید انتخاب شوند.
سكته قلبی و سكته قلبی عامل تقریباً 70٪ كل مرگ و میرها در جهان است. هفت نفر از ده نفر به دلیل انسداد شریان های قلب یا مغز می میرند.
به خصوص این واقعیت وحشتناک است که بسیاری از افراد حتی به این فکر نمی کنند که دچار فشار خون بالا هستند. و آنها فرصتی برای اصلاح چیزی ندارند ، فقط خود را به کام مرگ می کشند.
- سردرد
- تپش قلب
- نقاط سیاه جلوی چشم (مگس ها)
- بی تفاوتی ، تحریک پذیری ، خواب آلودگی
- تاری تاری
- عرق کردن
- خستگی مزمن
- تورم صورت
- دلهره و لرز انگشتان
- فشار زیاد می شود
حتی یکی از این علائم باید شما را مجبور به فکر کردن کند. و اگر دو مورد وجود دارد ، پس دریغ نکنید - فشار خون بالا دارید.
چگونه می توان فشار خون بالا را هنگامی که تعداد زیادی دارو وجود دارد که هزینه های زیادی دارند ، درمان کنیم؟
اکثر داروها هیچ کار خوبی نخواهند کرد و برخی حتی ممکن است آسیب ببینند! در حال حاضر ، تنها دارویی که از طرف وزارت بهداشت برای درمان فشار خون بالا توصیه شده است ، این است.
به انستیتوی قلب و عروق به همراه وزارت بهداشت برنامه ای را اجرا می کنند " بدون فشار خون بالا" که در آن دارو موجود است به صورت رایگان، همه ساکنان شهر و منطقه!
اطلاعات عمومی
هر پزشک واجد شرایط می داند که توصیه می شود درمان هر بیمار با سابقه پزشکی را شروع کند ، این چیزی نیست جز مجموعه ای از اطلاعات در مورد وضعیت سلامت فرد.
به عنوان یک قاعده ، هر معاینه پزشکی با بررسی خود بیمار در مورد بیماری ها یا مداخلات جراحی که قبلاً متحمل شده بود ، در مورد واکنش های آلرژیک یا یک وراثت ارثی برای یک یا بیماری دیگر و غیره شروع می شود.
سپس پزشک مجموعه ای از آزمایشات آزمایشگاهی یا آزمایش های ساده را تجویز می کند که به تکمیل آنامزیس با اطلاعات در مورد پیشرفت بیماری و همچنین اطلاعات لازم برای انتخاب یک روش درمانی یا تشخیص بیشتر کمک می کند.
مطالعات انعقادی (خلاصه انعقاد خون) در بین آزمایش خون آزمایشگاه ، که باید در آماده سازی برای جراحی ، به عنوان مثال ، با برنامه ریزی شده انجام شود ، جایگاه مهمی را به خود اختصاص می دهد سزارین یا در طول بارداری.
انعقاد چیست؟
بسیاری از بیماران با شنیدن سخنان غیرمعمول در نگاه اول مانند پزشک معالج بیهوده شروع به نگرانی می کنند انعقاد خون یا در غیر این صورت هموستازیوگرام. بنابراین این انعقاد چه نوع تحلیل است و چرا تحویل داده می شود؟
اول از همه ، شایان ذکر است که این یک روش نسبتاً متداول برای مطالعه کار در پزشکی مدرن است سیستم های هموستاز بدن انسان ، که وظیفه عملکردهای مهم و حیاتی مانند: متوقف کردن خونریزی در هنگام آسیب دیده را بر عهده دارد لخته های خون یا کشتی هاو همچنین حفظ حالت مایع طبیعی خون.
از این رو ، پاسخ به این سؤال که چیست؟ هموستازیوگرام - مطالعه ای که نشان می دهد عملکرد هموستاتیک بدن چقدر خوب است. آزمایش خون برای انعقاد خون به مطالعه چنین عملکرد مهم خون به عنوان توانایی انعقاد خون کمک می کند ، یعنی. تشکیل لخته خون.
گرفتن نتیجه انعقاد خونپزشک معالج می تواند از قبل نتیجه عمل یا زایمان را پیش بینی کند. اطلاعات در مورد انعقاد خون در مواقع اضطراری بسیار حیاتی است ، به عنوان مثال ، هنگامی که فرد مجروح می شود ، هنگامی که شمارش به مدت چند ثانیه ادامه می یابد و باید هر چه سریعتر متوقف شوید خونریزی.
بنابراین ، به سختی ارزش این نگرانی راجع به هزینه این مطالعه نگران کننده نیست. از این گذشته ، قیمت یک هموستازیوگرام را نمی توان با این باور مقایسه کرد که بیمار زنده و سالم خواهد بود.
علائم انتصاب چنین تحلیلی به عنوان هموستازیوگرام ، وجود بیماریهای زیر در بیمار است:
- ترومبوز روده ،
- سکته مغزی
- ترومبوآمبولی
- ترومبوز عروقیو واریس اندامهای تحتانی
- سیروز فرم مزمن
- پره اکلامپسی,
- فرآیندهای التهابی در مرحله حاد ،
- به عنوان مثال آسیب شناسی بواسیر ترومبوسیتوپنی, هموفیلییا بیماری فون ویلبراند.
علاوه بر این ، برای تعیین میزان انعقاد خون باید در طی آماده سازی برای اقدامات برنامه ریزی شده ، به عنوان مثال سزارین ، و همچنین در دوران بارداری ، برای ارزیابی وضعیت هموستاز و قبل از استقلال ، چنین تجزیه و تحلیل انجام شود. زایمان. در کارت صرافی هر زن زایمان ، آزمایش خون مانند کوآلوگرافی به سادگی لازم است که حضور داشته باشد.
سیستم هموستاز انسان
با مشخص کردن این تجزیه و تحلیل هموستاز ، ارزشمند است که مفاهیم بیشتری را مورد بررسی قرار دهیم انعقاد خون. شاید ارزش آن را داشته باشد که با یک تعریف شروع کنیم. بنابراین ، سیستم هموستاز بدن انسان مهمترین سیستم بیولوژیکی است ، کارکردهای اصلی آن را می توان حفظ پارامترهای اصلی خون و همچنین متوقف کردن خونریزی دانست.
 بدن انسان بیهوده به نام کل جهان نیست و با مکانیسم پیچیده مقایسه می شود. و سیستم هموستاتیک می تواند به عنوان نمونه بارز در مورد چگونگی طراحی افراد درخشان خدمت کند. خون یک مایع بیولوژیکی منحصر به فرد است که به معنای واقعی کلمه می تواند شگفتی هایی در بدن ما ایجاد کند.
بدن انسان بیهوده به نام کل جهان نیست و با مکانیسم پیچیده مقایسه می شود. و سیستم هموستاتیک می تواند به عنوان نمونه بارز در مورد چگونگی طراحی افراد درخشان خدمت کند. خون یک مایع بیولوژیکی منحصر به فرد است که به معنای واقعی کلمه می تواند شگفتی هایی در بدن ما ایجاد کند.
این نه تنها از طریق عروق گردش می کند ، بلکه به طور نامرئی به انسان نیز باز می گردد رگه ها و شریان ها در طول زندگی به دلیل توانایی شکل گیری لخته های خون یا لخته های متراکم ، یعنی انعقاد
سه مؤلفه اصلی سیستم هموستاز انسان وجود دارد:
- سلولهای عروقی اندوتلیوم (یک لایه داخلی متشکل از سلولهای مسطح که رگهای لنفاوی و خونی و همچنین حفره قلب را می پوشاند) ، که در صورت پاره شدن دیواره های عروقی یا آسیب های دیگر قادر به ترشح اجزای فعال بیولوژیکی مانند پروستاسیکلین, ترومبومدولین و اکسید نیتریک. آنها به نوبه خود باعث ایجاد لخته های خون می شوند.
- پلاکت ها یا صفحات خونی ، با این توانایی که به نوعی "به هم بچسبند" به منظور شکل گیری بیشتر اولیه پلاستیک هموستاتیک.
- فاکتورهای پلاسما (15 عامل پلاسما) ، بیشتر آنها هستند آنزیم ها) در نتیجه واکنشهای شیمیایی تشکیل می شود فیبرین لختهکه در نهایت باید جلوی خونریزی را بگیرد.
با جمع بندی همه موارد فوق ، می توانیم به طور واضح پاسخی به این سؤال بدهیم که آزمایش خون برای هموستاز در دوران بارداری چه چیزی را نشان می دهد ، در آماده سازی برای یک عمل برنامه ریزی شده یا در هنگام تشخیص. این تجزیه و تحلیل ایده ای را نشان می دهد که چقدر خوب یا ضعیف خون بیمار را منعقد می کند. به عبارت دیگر ، پزشکان چقدر سریع می توانند هنگام بروز خونریزی جلوی خونریزی را بگیرند.
رمزگشایی انعقاد خون
آزمایش خون برای انعقاد خون شامل بسیاری از شاخص های مختلف است که شما نیاز دارید که به درستی بخوانید ، یعنی. به عبارت دیگر رمزگشایی و درک و تجزیه و تحلیل. متأسفانه ، هر پزشک مهارت رمزگشایی شاخص های هموستازیوگرام را ندارد. و فقط یک متخصص بسیار ماهر می تواند پارامترهای خاصی از این تحلیل را به درستی تفسیر کند.
پزشک معالج پس از انجام آزمایشات آزمایشگاهی خون بیمار و بدست آوردن نتایج ، رمزگشایی انعقاد انعقاد را با معیار تعیین شده برای بیماران بزرگسال و کودکان مقایسه می کند. یادآوری این نکته ضروری است که میزان انعقاد خون برای کودک ، یک مرد یا یک زن باردار بسیار متفاوت است. این امر پیش از هر چیز به دلیل ویژگی های عملکرد ارگانیسم افراد ناهمگن در رده های سنی مختلف است.
شاخص های انعقادی
پارامترهای یک آزمایش انعقاد خون ، یعنی مقادیر طبیعی هموستازیوگرام را در نظر بگیرید. سپس ما هر یک از آنها را با جزئیات بیشتری بررسی خواهیم کرد و همچنین در مورد یک کوآلوگرافی بزرگ یا گسترده صحبت خواهیم کرد.
شایان ذکر است که جدول زیر گزینه های مختلفی را برای شاخص های طبیعی پارامترهای هموستازیوگرام مانند نشان می دهد زمان خونریزی و زمان انعقاد خون. این به دلیل تفسیر متفاوت از هنجار برای این پارامترها توسط متخصصان درگیر در مطالعه آنها است.
| نام نشانگر (نام مختصر) | مقدار استاندارد شاخص |
زمان انعقاد خون:
| |
زمان خونریزی:
| |
| نگرش نرمال بین المللی (INR یا INR) | 0,82-1,18 |
| زمان ترومبین (تلویزیون) | 14-21 ثانیه |
| فهرست پروترومبین (PTI) | 73-122 % |
| زمان اعتبار سنجی مجدد فعال شده (ATS) | 81-127 ثانیه |
| دیمر | 250.10-500.55 نانوگرم در میلی لیتر * |
| زمان پروترومبین Quinck (PV) | 11-15 ثانیه |
| آنتی ترومبین III (AT III) | 75,8-125,6 % |
| زمان فعال ترومبوپلاستین جزئی (APTT) | 22.5-35.5 ثانیه |
| فیبرینوژن | 2.7-4.013 گرم |
| فیبرین-مجتمع های حل شونده (RFMC) | 0.355-0.479 IU * |
*واحد بین المللی (ME)یا واحد عمل (UNIT)، یعنی اندازه گیری دوز یک ماده بر اساس فعالیت بیولوژیکی آن.
زمان انعقاد خون
این آزمایش خون آزمایشگاهی بیمار از زمان لازم بدن برای تشکیل لخته خون به پزشک خبر می دهد. در این تجزیه و تحلیل هیچ مخفف برای این پارامتر وجود ندارد. در طی تحقیق ، ماده بیولوژیکی (خون) گرفته شده از بیمار از ورید در لوله آزمایش استریل و خشک قرار می گیرد و پس از آن زمان ثبت می شود و آنها منتظر می مانند تا لخته خون قابل رویت تشکیل شود.
هنگامی که زمان انعقاد خون طبیعی است ، پزشک می تواند نتیجه بگیرد که سیستم هموستاز به درستی کار می کند ، و همچنین برخی از شرایط پاتولوژیک را حذف می کند ، به عنوان مثال ، هموفیلی یا DICکه در آن لخته خون به هیچ وجه شکل نمی گیرد. در صورت انحراف از هنجار ، زمان انعقاد خون (افزایش یا کاهش در شاخص ها) باید در دلایل کاملاً درک شود.
به عنوان مثال ، ممکن است زمان طولانی شدن خونریزی همراه باشد هموفیلی, لوپوس اریتماتوز یا در آرتریت روماتوئیدو همچنین پریتونیتدر مزمن آسیب شناسی کبددر پنومونی و وجود تومور بدخیمکوتاه شدن زمان خونریزی ممکن است نشانه پیشرفت باشد آنافیلاکتیک یا شوک بواسیرهمچنین میکسدما.
علاوه بر این ، تمام شاخص های انعقاد ، از جمله این یکی ، ممکن است در دوران بارداری از هنجار منحرف شود. به عنوان یک قاعده ، ابتدا خانم ها با نام آزمایش انعقاد خون در دوران بارداری آشنا می شوند ، هنگامی که برای نظارت و تأثیر سریع وضعیت سلامتی مادر و فرزند متولد نشده ، لازم است آزمایشات آزمایشگاهی زیادی را برای شما تجویز کنند.
تغییراتی که به سرعت در بدن یک زن باردار رخ می دهد بدون هیچ اثری از خواص و همچنین خصوصیات خون نمی گذرد. نکته قابل توجه این است که از زمان سه ماهه اول شروع انعقاد کاهش تدریجی وجود دارد و در سه ماهه سوم این شاخص می تواند بسیار متفاوت از هنجار باشد. با این حال ، نترسید ، زیرا این تنها یکی از مکانیسم های محافظتی است که به آماده سازی بدن زن برای زایمان کمک می کند و از بین رفتن خون احتمالی را کاهش می دهد.
زمان خونریزی
مطابق قوانین ، مدت زمان خونریزی نباید از چند دقیقه از لحظه سوراخ ، به اصطلاح هموستاز اولیه کمتر یا بیشتر از چند دقیقه باشد. برای تکمیل فرایند ، یعنی تشکیل لخته خون باید به طور متوسط حداکثر 10 دقیقه طول بکشد. زمان انعقاد خون یک شاخص بسیار مهم است ، که در آماده سازی بیمار برای جراحی مثلاً هنگام انجام سزارین نقش مهمی دارد.
میزان انعقاد خون در زنان با استانداردهای تعیین شده برای بزرگسالان فرقی نمی کند. میزان انعقاد در کودکان بستگی به سن کودک دارد. به طور متوسط ، مدت زمان خونریزی نباید از 2-4 دقیقه تجاوز کند و لخته خون باید بین 2-5 دقیقه تشکیل شود.
زمان خونریزی ممکن است با افزایش یابد:
- هموفیلی,
- ترومبوسیتوپنی، یعنی با کمبود پلاکت در خون ،
- تب خونریزیبه عنوان مثال ، وقتی ابول یا کریمه-کنگو,
- آسیب کبد الکل (مسمومیت),
- ترومبوسیتوپاتی
- مصرف بیش از حد داروها.
چگونه آزمایش انعقادی خون انجام دهیم؟
برای این که پزشک پس از آزمایشات آزمایشگاهی ، اطلاعات تحریف نشده ای را دریافت کند ، باید به درستی انجام زایمان هر نوع آزمایش از جمله انعقاد خون را بدرستی نزدیک کرد. مواد بیولوژیکی صبح ، همیشه با معده خالی تحویل داده می شود. لازم به یادآوری است که حداقل 8 و ترجیحاً 12 ساعت باید از زمان آخرین وعده غذایی سپری شود.
علاوه بر این ، شایسته است در آستانه مطالعه از مصرف مشروبات الکلی و داروها خودداری کنید ، زیرا این امر می تواند بر نتیجه آنالیز تأثیر بگذارد. اگر بیمار مجبور به مصرف هرگونه دارو شود ، نباید فراموش کند که در این مورد به پزشک پزشکی اطلاع دهد.
در صورت پایین آمدن نرخ

سطح پایین فیبرینوژن به معنای خوبی هم نیست ؛ مقدار آن در پلاسما در مورد بسیاری از بیماری ها ، به طور عمده ، به طور عمده ، جدی کاهش می یابد:
- كاهش و عدم وجود عامل اول به علت ناهنجاري هاي ارثي (هيپو- و آفيبرينوژنمي) و همچنين كمبودي كه در نتيجه ساير اختلالات در سيستم هموستاتيك (هيپو ، ديس- ، آفيبرينوژنمي ، انعقاد مصرفي) تشكيل مي شود.
- سندرم DIC (انعقاد داخل عروقی منتشر شده) در انواع مختلف آن ،
- شرایط پس از ریزش خون
- آسیب شناسی زنان و زایمان (حاملگی ، زایمان سریع و پیچیده ، سزارین) ،
- نارسایی کبدی (حاد و مزمن) ، سایر ضایعات شدید سلولهای پارانشیم کبد (بعلاوه ، تنها سلولهای کبدی این پروتئین را تولید می کنند) ،
- آسیب به سلولهای کبدی توسط مواد خاصی به نام سموم کبدی. این ممکن است یک مسمومیت تصادفی با یک توت فرنگی کم رنگ یا استفاده از داروهای خاص (آنتی بیوتیک ها ، استروئیدهای آنابولیک) برای اهداف دارویی باشد ،
- ترومبولیز (انحلال ترومبوس انسداد یک رگ خونی مهم و ترمیم جریان خون در منطقه آسیب دیده با استفاده از داروهای ویژه دارویی ترومبولیتیک) ،
- مننژیت عفونت باکتریایی (مننژوکوک)
- سرطان پروستات در مرحله متاستاز ،
- ضایعات مغز استخوان (متاستاز مغز استخوان) ،
- درمان با آسپاراگیناز (L-asparaginase آنزیمی است که باعث تقسیم آسپاراژین می شود و به کاهش سطح آن در سلولهای توموری لوسمیک کمک می کند ، L-asparaginase در ترکیب با سایر داروها برای درمان لوسمی لنفوبلاستیک حاد و لنفوم غیر هوچکین کمک می کند).
- هموبلاستوز (لوسمی میلوژن ، پلی سیتمی) ،
- کمبود ویتامین B12 و اسید اسکوربیک در بدن ،
- استفاده از آندروژن ها ، آنتی بیوتیک های خاص ، آنابولیک ها ، باربیتورات ها (فنوباربیتال) ، روغن ماهی.
همانطور که در مورد فیبرینوژن زیاد وجود دارد ، نه برای همه آسیب های فوق ، تجزیه و تحلیل عاملی نقش خاصی را ایفا می کند ، زیرا نه این گلیکوپروتئین به خودی خود عامل بیماری های فوق است ، بلکه "پارگی" در بدن ناشی از بیماری ها منجر به رنج سیستم می شود. هموستاز و نسبت برخی پروتئین ها متفاوت است. بنابراین بعید است که در تشخیص مننژیت باکتریایی یا سرطان پروستات ، این آزمایش آزمایشگاهی در وهله اول تجویز شود. با این حال ، این شرایط قادر به تحریف نتایج است که در آنالیز فیبرینوژن تعیین کننده است. و این را باید در نظر گرفت.
اهمیت فیبرینوژن در تشخیص آزمایشگاهی و ویژگیهای آنالیز
اول از همه ، تجزیه و تحلیل فیبرینوژن به عنوان شاخص سیستم خونریزی (به عنوان یک عامل انعقادی) و التهاب (به عنوان یک پروتئین فاز حاد) مورد استفاده قرار می گیرد - این هدف اصلی آن است.
خوانندگان ما با موفقیت از Aterol برای کاهش کلسترول استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
تعریف فیبرینوژن در چنین آزمایش خون مشهور بیوشیمیایی به عنوان کوآلوگرافی (هموستازیوگرام) درج شده است ، که علاوه بر FI ، چندین شاخص دیگر را نیز شامل می شود (APTT ، PTV ، PTI ، INR). در قالب نتایج انعقادی ، فاکتور I زیر شماره اول قرار دارد ، یعنی می توان گفت که به آن مکان اصلی اختصاص داده شده است. هیچ حاملگی واحدی بدون این تجزیه و تحلیل کامل نیست (چه طبیعی باشد و چه غیرطبیعی) ، و تقریباً هرگز بدون تعیین کوآلوگرافی (و فیبرینوژن موجود در آن) ، تشخیص پاتولوژی قلبی عروقی همراه با خطر ترومبوز ، سکته مغزی ، حمله قلبی انجام نمی شود.
محدودیت خاصی در مورد تغذیه و رفتار قبل از تجزیه و تحلیل وجود نخواهد داشت ، با این حال ، استفاده از داروهای خاصی که بر انعقاد خون تأثیر می گذارند ، باید متوقف شود.
تحریف نتایج در جهت افزایش "موفقیت":
 هپارین
هپارین- داروهای ضد بارداری خوراکی
- استروژن
علاوه بر این ، نباید فراموش کنیم که سطح فیبرینوژن به تدریج تا سه ماهه سوم بارداری بالا می رود ، و همچنین بعد از مداخلات مختلف جراحی که باعث فعال شدن سیستم انعقادی می شوند ، بالا می رود.
سایر مواد مورد استفاده در اهداف دارویی قادر به کاهش مقادیر عامل اول هستند:
- غلظت بالای هپارین ،
- استروئیدهای آنابولیک ،
- آندروژن ها
- اسید والپروئیک
- روغن ماهی
- آسپاراژیناز.
وجود یا عدم وجود فیبرینوژن در خون گرفته شده در لوله آزمایش ، پلاسما را از سرم متمایز می کند. سرم این پروتئین از بین رفته است ؛ به شکل یک پلیمر فیبرین به لخته رفته است. در این راستا ، مواد برای مطالعه فیبرینوژن در خون باید فقط با ماده نگهدارنده (سدیم سیترات) انتخاب شوند ، در غیر این صورت اولین عامل با عبور از مرحله انعقادی ، رشته های فیبرین نامحلول را تشکیل می دهد و سپس تجزیه و تحلیل غیرممکن خواهد بود.
چه چیزی باعث ضخیم شدن خون می شود؟
بیش از حد انعقاد خون در بیشتر موارد با تشکیل لخته های خون در بستر عروقی همراه نیست.علیرغم اینکه آزمایش های آزمایشگاهی تمایل بیمار به انعقاد سریع را نشان می دهد ، اما او نباید وحشت کند و بی فکر از داروهای رقیق کننده خون استفاده کند. اگر یک لخته خون در او شکل بگیرد ، ساختار او سست می شود ، به همین دلیل از کشش محروم می شود.
دلایل چربی بیش از حد می تواند متفاوت باشد. در بعضی از بیماران ، مشکلات خون به دلیل سرطان ایجاد شده است. در افراد دیگر ، یک عامل ارثی باعث افزایش انعقاد خون شده است. همچنین شایان ذکر است عوامل زیر که می توانند ترکیب خون را تغییر دهند:
- آسیب عروقی ، از جمله آترواسکلروز ،
- ترومبوفیلی (هماتوژن) ،
- اضافه وزن (هر مرحله از چاقی) ،
- سبک زندگی بی تحرک
- عادات بد
- اریترمی ، همانژیوما یا سندرم آنتی فسفولیپید ،
- جراحی قلب ، که در طی آن یک دریچه مصنوعی نصب شده بود ،
- بیماری های خود ایمنی
- بارداری یا پیشگیری از بارداری و غیره
چگونه آسیب شناسی را شناسایی کنیم؟
پیچیدگی تشخیص این آسیب شناسی در این واقعیت نهفته است که بیش از حد انعقاد خون یک تصویر بالینی برجسته ندارد. برخی از بیمارانی که به این سندرم مبتلا هستند از بی حالی ، ضعف عمومی ، درد در سر شکایت می کنند. برای شناسایی این بیماری ، لازم است که تحت آزمایش آزمایشگاهی ، که شامل جمع آوری خون وریدی است ، انجام شود. دستیار آزمایشگاه فوراً متوجه خواهد شد که ماده بیولوژیکی گرفته شده از بیمار علائمی از انعقاد خون دارد ، زیرا خون تقریباً فوراً در سوزن لخته می شود.
انعقاد انعقاد تشخیص سندرم چربی انعقاد پذیر را آسان می کند ، زیرا در طی آزمایشگاه های آزمایشگاهی ، تغییر در شاخص های زیر تشخیص داده می شود:
| نام | صفحه اول ضعف انعقاد | عادی |
| فیبرینوژن | در حال افزایش است | 2.00-4.00 گرم در لیتر |
| تحمل پلاسما به هپارین | کمتر از 7 دقیقه | 7-15 دقیقه |
| پروترومبین | ارتقا یافته | 78–142 % |
| تست RFMK | افزایش یافته است | 3.36-4.0 میلی گرم / 100 میلی لیتر |
| تلویزیون (زمان ترومبین) | کاهش می یابد | 12-16 ثانیه |
| APTT (زمان ترومبوپلاست جزئی فعال است) | کوتاه شده | 25-35 ثانیه |
درمان بیش از حد انعقاد خون
بیمارانی که به این بیماری مبتلا شده اند نباید خود درمانی کنند ، زیرا این می تواند عواقب ناخوشایندی به همراه داشته باشد. آنها باید در آنجا که به آنها کمکهای واجد شرایط ارائه می دهند با یک موسسه پزشکی تماس بگیرند. متخصصان باریک با در نظر گرفتن تمام ویژگی های بدن آنها ، درمانی را برای این بیماران به صورت جداگانه انتخاب می کنند.
در بیشتر موارد ، پزشکان داروهایی را تجویز می کنند (به عنوان مثال ، داروی منحصر به فرد Thrombo ACC ، ساخته شده بر اساس آسپرین) پلاکت های رقیق کننده ، به موازات آن می توان از دستور العمل های طب سنتی استفاده کرد. یک نمونه از meadowsweet است. از این گیاه ، نه تنها تنتور ساخته می شود ، بلکه آماده سازی های مختلفی نیز می شود. اجزای منحصر به فرد آن می تواند به عنوان جایگزینی برای آسپیرین تبدیل شود. بسیاری از پزشکان میادینویستو را برای بیماری های عروقی و سیستم خونی تجویز می کنند.
اگر یک بیمار باردار تحت معالجه قرار گیرد ، متخصصان دوره مراقبت را با مراقبت ویژه انتخاب می کنند. بیشتر اوقات ، در چنین گروهی از بیماران ، هپارین ها (وزن مولکولی پایین) تجویز می شوند. در درمان چربی خون می توانید داروهای زیر را (پس از مشورت با پزشک خود) مصرف کنید:
- آسپرین
- پنتوکسیفیلین
- کورانتین
- کلوپیدوگل
در درمان بیمارانی که علاوه بر سندرم ، بیماریهای دیگری نیز دارند ، پزشکان وارفارین یا سینکومار را تجویز می کنند (آنها ضد انعقاد خون هستند). در مواردی که پرفشاری خون با خونریزی بزرگ همراه است ، خون اهدا شده به بیماران تزریق می شود. محلول های کلوئیدی یا شور نیز مجاز است.
برای اینکه نتیجه درمانی نتایج مطلوب را به همراه آورد ، بیماران باید تمام دستورالعملهای پزشک معالج را کاملاً رعایت کنند و توصیه های زیر را دنبال کنند:
- یک سبک زندگی سالم پیش ببرید
- عادت های بد را رها کنید (به عنوان مثال ، سیگار کشیدن به رشد بیش از حد انعقاد کمک می کند ،
- درست بخور
- فشار بدنی شدید
- زمان بیشتری را در بیرون از منزل و غیره بگذرانید
آیا برای پیگیری بیش از حد انعقاد نیاز به رژیم دارم؟
برای بیمارانی که در شرایط آزمایشگاهی به سندرم چربی منعقد شده مبتلا شده اند ، پزشکان اکیداً توصیه می کنند علاوه بر درمان دارویی ، رژیم خود را نیز مرور کنند. حذف محصولات زیر ضروری است:
- هر نوع کنسرو
- گوشت دودی
- غذاهای چرب و سرخ شده ،
- مارینادها
- شیرینی
- آرد
- گندم سیاه
- موز
- سیب زمینی
- غذاهای پرادویه و بسیار شور
- الکل
- نوشیدنی های گازدار و غیره
توصیه می شود محصولات غذایی شیر ترش (با حداقل چربی) ، میوه ، سبزیجات ، کاکائو ، شکلات تیره ، سیر ، ریشه زنجبیل ، لیمو ، کنگر فرنگی و غیره را به رژیم غذایی روزانه اضافه کنید.
بیمارانی که بیش از حد انعقاد خون در آنها ناشی از یک شیوه زندگی نادرست یا بی تحرک ایجاد شده است ، باید فوراً به سلامتی خود توجه کنند. این در شرایطی است که این دسته از بیماران بیشتر در معرض سکته مغزی قرار دارند.
بیش فعالی و بارداری
در دوران بارداری ، انعقاد خون سریع خون توسط عوامل مختلفی ایجاد می شود ، گاهی اوقات مستقل از وضعیت بدن زن یا سبک زندگی او:
- بیماری کلیه ، کبد ،
- مشکلات سیستم قلبی عروقی ،
- جهش ژن
- شرایط استرس زا ، افسردگی ، اختلالات عصبی ،
- بزرگسالی (مشکلات بیشتر در خانمهایی که بالای 40 سال دارند) رخ می دهد و غیره.
برای از بین بردن عواقب ناخوشایند ، هر زن باردار لزوماً باید هموستاز را کنترل کند. برای انجام این کار ، کافی است یک بار در ماه یک بار کوآگووگرام مصرف شود (اگر تشخیص آن تایید شده باشد ، برای انجام انعقاد خون باید تجزیه و تحلیل هر 2 هفته یک بار انجام شود. در صورت تشخیص هرگونه آسیب شناسی ، چنین بیمارانی با درمان ایمن انتخاب می شوند که به جنین در حال توسعه آسیب نمی رساند. زنان باردار تحت كنترل پزشكان حضور يافته و داروهای تجويز شده را می توانند با خیال راحت از این دوره دشوار جان سالم به در ببرند و نوزادانی سالم به دنیا آورند.
علل آترواسکلروز
بیماری های قلبی و عروقی دومین عامل شایع مرگ در روسیه پس از انکولوژی است. آترواسکلروز یکی از مهمترین آسیب شناسی آسیب های قلب و عروق است. این بیماری است که در اثر آن انباشت کلسترول در آنها تغییرات جبران ناپذیری در شریان های بزرگ رخ می دهد. از این رو ، لامپ در عروق باریک می شود ، شکننده می شوند. در نتیجه ، علائم بیماری عروق کرونر قلب ، سکته مغزی ایسکمیک وجود دارد که مغز رنج می برد. در پس زمینه بیماری ، ضایعات اندام تحتانی اغلب ایجاد می شود. تشخیص آترواسکلروز شامل تعیین سطح لیپیدها در خون ، معاینات اشعه ایکس و سونوگرافی رگ های خونی و سونوگرافی قلب است. درمان پاتولوژی از نظر پزشکی ، جراحی و به کمک رژیم های غذایی خاص انجام می شود.
علت آترواسکلروز نقض است چربی(یعنی چربی) و متابولیسم پروتئین در دیواره رگ های خونی ، در نتیجه شریان ها تحت تأثیر قرار می گیرند. پلاک های کلسترول در آنها ظاهر می شود که شامل کلسترول ، چربی های کم چرب و کلسیم است. این توده در مکان های آسیب عروق خونی تشکیل می شود. هرچه پلاک بزرگتر باشد ، لومن رگ کوچکتر است. در محلی که رگ آسیب دیده است ، لخته خون ظاهر می شود. این مسدود عبور در حال حاضر باریک جریان خون را مسدود می کند. خطر اصلی ترومبوز این است که قطعه آن می تواند خاموش شود و دسترسی خون غنی شده با اکسیژن به اندام ها را مسدود کند. این منجر به مرگ آنها می شود.
تعدادی از عوامل تحریک آترواسکلروز وجود دارد:
- وراثت
- عادات بد
- سبک زندگی بی تحرک
- اختلال متابولیک
- دیابت قندی
- چاقی
- فشار خون بالا
- سوء تغذیه
- سن بعد از 45 سال
- جنسیت مرد (بسیار بیشتر از زنان در معرض خطر ابتلا به بیماری)
- بیماری تیروئید.
اگر فردی حداقل در دو عامل در معرض خطر باشد ، باید سالانه توسط یک متخصص قلب و عروق معاینه شود. برای این کار ، می توان تجزیه و تحلیل های زیر و روش های تحقیق زیر را توصیف کرد: آزمایش خون و ادرار عمومی ، آزمایش خون بیوشیمیایی ، انعقاد خون ، خون برای کلسترول و هورمونهای تیروئید ، سونوگرافی قلب و عروق خونی ، اشعه ایکس قفسه سینه و همچنین داپپلوگرافی و آنژیوگرافی.
علائم آترواسکلروز
آترواسکلروز نه تنها در عروق قلب بلکه در اندامهای دیگر نیز بروز می کند. علائم بیماری بستگی به محل ضایعه جریان خون دارد.
- در آترواسکلروز کرونر ، یعنی آسیب به رگ های قلب با پلاک های کلسترول ، علائم زیر مشاهده می شود:
- درد در نیمه چپ قفسه سینه ، گسترش به بازوی چپ ، تیغه شانه ، شانه ،
- ضعف در اندام ، لرز ،
- درد هنگام استنشاق ،
- اختلال در ریتم قلب ،
- پیش سینکوپ
- با آترواسکلروز آئورت ، شریان اصلی قلب ، تظاهرات بالینی زیر مشاهده می شود:
- فشار خون بالا
- احساس سوزش در قفسه سینه
- سرگیجه
- حضور ون به خصوص در صورت ،
- پیری زودرس
- با آترواسکلروز ناحیه شکم ، یعنی با آسیب آئورت در حفره:
- نفخ
- نارسایی کلیه
- مدفوع ناراحت
- درد شدید شکم.
- با آترواسکلروز اندام تحتانی ، علائم مشاهده می شود:
- رنگ پریدگی پوست با الگوی بیرون زدگی وریدی ،
- احساس مداوم سرما در پاها.
- با آترواسکلروز مغزی عروق مغزی:
- سردردهای مکرر و سرگیجه ،
- وزوز گوش
- خستگی ،
- فشار خون بالا
- مشکلات حافظه
- تنگی نفس
روشهای نوین برای تشخیص آترواسکلروز
در کنار آزمایش خون لیپید و بیوشیمیایی ، که از اواسط قرن گذشته برای تشخیص تصلب شرایین مورد استفاده قرار گرفته است ، روشهای آموزنده دیگری نیز وجود دارد ، از جمله روشهای آزمایشگاهی. این موارد عبارتند از:
- پرتونگاری آنژیوگرافی کنتراست.
- سونوگرافی رگ های خونی.
- روش آنژیوگرافی رایانه ای
- MRI عروق کرونر.
- توموگرافی پرتو الکترونی.
لازم است با جزئیات بیشتر ویژگی های هر روش را در نظر بگیرید.
تجزیه و تحلیل کلی خون و ادرار با تصلب شرایین
آزمایش خون عمومی برای تعیین میزان رسوب گلبول های قرمز (ESR) ، هموگلوبین ، میزان گلبول های قرمز ، گلبول های سفید و پلاکت توسط پزشک معالج تجویز می شود. صبح از زمان انگشت خون گرفته می شود ، قبل از انجام آزمایش ، شما باید حداقل از یک ساعت از خوردن غذا خودداری کنید.
افزایش ESR ممکن است وجود آترواسکلروز را نشان دهد. بنابراین برای آقایان ، به طور معمول 1-10 میلی متر در ساعت ، برای زنان - 2-15 میلی متر در ساعت. شاخصی که تا حد بیشتری خارج از محدوده طبیعی باشد ، نشانگر وجود یک واکنش التهابی در بدن است.
نتایج مطالعه طی 2-3 ساعت تهیه می شود.
ادرار
ادرار کردن کلی ممکن است نشان دهنده آسیب شناسی ارگان های مختلف باشد. با آترواسکلروز ، آموزنده ترین سطح LDH استلاکتات دهیدروژناز یک محصول متابولیسم گلوکز است. این شاخص در ادرار می تواند بگوید سلول فاقد اکسیژن است. چنین فرآیندی با تخریب میوکارد اتفاق می افتد. اگر سطح بیش از حد باشد ، این نشان دهنده ایسکمی یا انفارکتوس میوکارد است.
آمادگی خاصی برای ادرار کردن عمومی لازم نیست ، به جز توالت کامل اندام های تناسلی خارجی. نتایج مطالعه طی چند ساعت تهیه می شود.
شیمی خون
بیشترین نشانه در تشخیص آترواسکلروز بیوشیمی خون است که به شما امکان می دهد کلسترول خون را تشخیص دهید. این مطالعه به پروفایل لیپید گفته می شود و از چندین شاخص مهم تشکیل شده است:
- کلسترول تام
- تری گلیسیرید
- HDL (لیپوپروتئین های با چگالی بالا) - به اصطلاح "کلسترول سالم"
- LDL (لیپوپروتئین های با چگالی کم) - به اصطلاح "کلسترول بد"
تفسیر نتایج: هنجارها برای کلیه شاخص ها نباید از 5.9 - 6.5 mmol / l تجاوز کند ، در حالی که برای خانم ها باید کمتر از 5.2 mmol / l باشد. اگر این مطالعه حاوی بیش از حد 7.9 میلی مول در لیتر باشد ، چنین ارقامی آسیب شناسی نیست ، اما حاکی از غالب غذاهای چرب و دودی در رژیم غذایی بیمار است. در صورت پیروی از رژیم غذایی ، این ارقام قابل بازگشت است.
HDL معمولی - 08 - 2.2 mmol / l و LDL - تا 3.5. در این حالت ، کلسترول کل نباید از 8 میلی مول در لیتر تجاوز کند ، در غیر این صورت این نشان دهنده پیشرفت بیماری عروق کرونر قلب است.
ماده بیولوژیکی برای این تجزیه و تحلیل خون وریدی است. می توانید نتایج آن را طی 2-3 ساعت دریافت کنید.
این تجزیه و تحلیل نیاز به آماده سازی ویژه دارد: باید کاملاً روی شکم خالی گرفته شود! 10 ساعت قبل از اهدای خون ، شما هیچ غذایی نباید مصرف کنید ، نوشیدنی هایی به غیر از آب هنوز بنوشید. در عین حال ، باید 4 تا 4 روز ورزش جدی انجام شود و رژیم را در این مدت تغییر ندهید!
لیپوپروتئین سرم الکتروفورز
این آزمایش خون به دلیل اینکه امکان تعیین نقش لیپوپروتئین های خون در پیشرفت بیماری را دارد ، برای تشخیص آترواسکلروز ضروری است. لیپوپروتئینهای خون مولکولهای حمل و نقل هستند که چربیها (لیپیدها) را در پلاسمای خون دارند.
با آترواسکلروز ، افزایش LDL و کاهش HDL وجود دارد ، که مقادیر طبیعی آن در بالا مورد بحث قرار گرفت.
این تجزیه و تحلیل بر روی تجهیزات تخصصی انجام می شود - پروتئین های سرم با جریان الکتریکی به بخش ها از هم جدا می شوند. آماده سازی برای تجزیه و تحلیل مورد نیاز نیست. خون وریدی برای او گرفته می شود.
تعیین پروتئین apo-B در سرم خون
پروتئین خون Apo-B یک شاخص آترواسکلروز در بیمار است. وظیفه آن انتقال تری گلیسیریدها از روده به سلولهای چربی است. لیپوپروتئین های B باعث نفوذ کلسترول به دیواره رگ می شوند. در صورت افزایش ، مانند نشانگر LDL ، این نشان دهنده خطر بالای ابتلا به انفارکتوس میوکارد است. به طور معمول ، این شاخص در مردان 60-138 میلی گرم در دسی لیتر ، در زنان - 52-129 است.
قبل از زایمان ، 8-10 ساعت قبل از تجزیه و تحلیل ، شما نمی توانید غذا ، نوشیدنی بخورید. نتیجه مطالعه می تواند طی چند ساعت مشاهده شود.
روش ایمونولوژیک برای تعیین لیپوپروتئین ها در خون
لیپوپروتئین A در کبد تولید می شود. از پروتئین ها و چربی ها تشکیل شده است. عملکرد اصلی آن انتقال چربی ها در بدن است. این تنها از نظر پروتئین بالاتر در LDL متفاوت است.
اگر محتوای آن در زنان و مردان بیش از 30 میلی گرم در دسی لیتر باشد ، بیمار در معرض خطر ابتلا به انفارکتوس میوکارد و ایسکمی است.
به عنوان مواد مطالعه ، از خون وریدی استفاده می شود. نتیجه در چند ساعت تهیه می شود.
ایمونواسی آنزیم
ایمنی سنجی آنزیمی به شما امکان می دهد احتمال ابتلا به بیماری قلبی عروقی در انسان را تشخیص دهید. این مطالعه براساس واکنش "آنتی ژن آنتی بادی" است - این چنین واکنشی است که در هنگام ورود یک عنصر خارجی (آنتی ژن) به بدن ، پاسخ ایمنی (آنتی بادی) ایجاد می شود. با توجه به کمیت و کیفیت آنتی بادی ها ، وجود التهاب قضاوت می شود. در نتیجه وجود آنتی بادی های میوکارد و کاردیومیوزین نشان داده می شود که نشان دهنده وجود بیماری ها است.
از جمله مزایای این روش ، دقت زیاد است ، عیب این است که پزشک قبل از تحلیل باید فرض کند کدام آنتی ژن ها باعث ایجاد واکنشی در بدن می شوند.
به عنوان مایع بیولوژیکی ، از خون وریدی استفاده می شود که با معرف های خاص خالص می شود. تجزیه و تحلیل بر روی شکم خالی انجام می شود. نتایج آن طی 2-3 روز تهیه می شود.
بررسی انعقاد انعقاد
در بیماری های قلب و عروق خونی ، از کوآلوگرافی به عنوان یک روش تشخیصی استفاده می شود ، که نشان می دهد روند روند انعقاد خون و تشکیل لخته های خون چگونه پیش می رود. چندین شاخص در این فرآیند دخیل است ، که مقادیر عادی آن موارد زیر است:
- زمان پروترومبین - 11-16 ثانیه ،
- مقدار پروتئین فیبرینوژن - 2-4 گرم در لیتر ،
- زمان ترومبین - 11-18 ثانیه.
کاهش زمان ترومبین و پروترومبین نشان دهنده تمایل به چربی خون ، یعنی روند تسریع انعقاد و تمایل به ترومبوز. این نتیجه مشخصه آترواسکلروز است.
آماده سازی برای تجزیه و تحلیل شامل امتناع از غذا و نوشیدنی (به جز آب) به مدت 12 ساعت است. در طی 3-4 روز لازم است در صورت امکان از مصرف تمام داروها و همچنین فشارهای شدید جسمی و استرس خودداری کنید. تکنسین آزمایشگاه بدون کمک یک تورنیکت ، خون را از یک رگ خارج می کند. تجزیه و تحلیلها طی 1-2 ساعت تهیه می شوند.
کمی در مورد انعقاد خون
خون یک مایع ویژه است که توانایی گردش خون در عروق را ندارد ، بلکه باعث تشکیل لخته های متراکم (لخته شدن خون) نیز می شود. این کیفیت به او اجازه می دهد تا شکاف ها را در عروق و رگ های متوسط و کوچک و حتی گاهی نامرئی برای انسان ببندد. حفظ حالت مایع و انعقاد خون توسط یک سیستم هموستاتیک تنظیم می شود. سیستم انعقادی یا سیستم هموستاز از سه جزء تشکیل شده است:
- سلول های عروقی ، و به طور خاص لایه داخلی (اندوتلیوم) - هنگامی که دیواره رگ آسیب دیده یا پارگی شود ، تعدادی از مواد فعال بیولوژیکی (اکسید نیتریک ، پروستاسیکلین ، ترومبومدولین) از سلول های اندوتلیال آزاد می شوند که باعث ترومبوز می شوند ،
- پلاکت ها پلاکت های خونی هستند که ابتدا به محل آسیب می رسند. آنها به هم می چسبند و سعی می کنند زخم را ببندیم (تشکیل پلاستیک اولیه هموستاتیک). اگر پلاکت ها نتوانند خونریزی را متوقف کنند ، عوامل انعقادی پلاسما روشن می شوند ،
- فاکتورهای پلاسما - 15 فاکتور در سیستم هموستاتیک (بسیاری از آنزیم ها) هستند که به دلیل تعدادی از واکنش های شیمیایی ، لخته ای متراکم فیبرین تشکیل می دهند که در نهایت خونریزی متوقف می شود.
یکی از ویژگیهای عوامل انعقادی این است که تقریباً همه آنها با مشارکت ویتامین K. در کبد تشکیل می شوند. هموستاز انسان نیز توسط سیستم های ضد انعقادی و فیبرینولیتیک کنترل می شود. عملکرد اصلی آنها جلوگیری از ترومبوز خودبخود است.
نشانه ای برای تعیین هموستازیوگرام
- ارزیابی عمومی از وضعیت سیستم هموستاتیک ،
- معاینه روتین قبل از جراحی ،
- زایمان مستقل یا سزارین ،
- حاملگی شدید ،
- درمان با داروهای ضد انعقاد غیرمستقیم (آسپیرین ، وارفارین ، ترنتال) ، داروهای هپارین (کلپزان ، فروکسیپارین) ،
- تشخیص آسیب شناسی خونریزی (هموفیلی ، ترومبوسیتوپاتی و ترومبوسیتوپنی ، بیماری فون ویلبرانت) ،
- واریس از اندام تحتانی (به درمان واریس در منزل مراجعه کنید) ،
- در معرض خطر بالای ترومبوز (فیبریلاسیون دهلیزی ، بیماری عروق کرونر قلب) ،
- تعریف DIC
- مصرف داروهای ضد بارداری خوراکی ، گلوکوکورتیکواستروئیدها ، آنابولیک ها ،
- بیماری مزمن کبدی (سیروز) ،
- فرآیندهای حاد التهابی در بدن ،
- تشخیص ترومبوزهای مختلف - عروق اندام تحتانی ، روده ها ، سکته مغزی ایسکمیک ، ترومبوآمبولی ریوی.
چگونه می توان برای کوآلوگرافی آماده کرد؟
- مواد کاملاً روی شکم خالی گرفته می شوند ، مطلوب است که وعده غذایی قبلی حداقل 12 ساعت قبل باشد ،
- در آستانه توصیه می شود از خوردن غذاهای تند ، چرب ، دودی ، الکل ،
- سیگار کشیدن قبل از مصرف مواد ممنوع است ،
- توصیه می شود از مصرف داروهای ضد انعقادی مستقیم و غیرمستقیم خودداری کنید ، زیرا حضور آنها در خون می تواند شاخص های انعقادی را تحریف کند ،
- اگر مصرف چنین داروهایی برای بیمار بسیار مهم است ، لازم است به پزشک آزمایشگاه که آنالیز را در نظر خواهد گرفت هشدار دهید.
آزمایش انعقاد خون چگونه است؟
- مواد با یک سرنگ استریل خشک یا سیستم نمونه گیری خون Vacutainer گرفته می شوند ،
- نمونه برداری از خون باید با استفاده از سوزن پاکسازی و بدون استفاده از تورنیک انجام شود ،
- سوراخ ورید باید آتروماتیک باشد ، در غیر این صورت مقدار زیادی ترومبوپلاستین بافتی وارد لوله می شود که نتایج را تحریف می کند ،
- دستیار آزمایشگاه 2 لوله را با مواد پر می کند ، در حالی که فقط دومین مورد برای آزمایش ارسال می شود ،
- لوله باید حاوی منعقد کننده ویژه (سدیم سیترات) باشد.
از کجا می توانم تجزیه و تحلیل کنم؟
این مطالعه می تواند در هر کلینیک یا آزمایشگاه خصوصی یا عمومی که معرفهای لازم را داشته باشد ، انجام شود. هموستازیوگرام یک تجزیه و تحلیل دشوار برای انجام است و نیاز به مهارت کافی پزشکان آزمایشگاهی دارد. هزینه امتحان از 1000 تا 3000 روبل متغیر است ، قیمت به تعدادی از عوامل تعیین شده بستگی دارد.
زمان پروترومبین
زمان پروترومبین چیست؟ این یکی از اصلی ترین شاخص های آزمایشگاهی انعقاد مورد استفاده پزشکان برای ارزیابی سیستم هموستاتیک بدن انسان به عنوان یک کل و همچنین برای تعیین اثربخشی داروهایی است که از انعقاد خون جلوگیری می کنند.
 PV منعکس کننده مرحله 1 و 2 انعقاد پلاسما است. به عبارت دیگر ، زمان تشکیل لخته ترومبین در خون با افزودن ترومبوپلاستین ها و کلسیم است. برای این پارامتر ، تعیین مختصر PV بعضا پذیرفته می شود. پارامترهای انعقادی خون مانند نسبت عادی بین المللی (INR)و فهرست پروترومبین (PTI) از زمان پروترومبین مشتق شده است ، که میزان آن بسته به سن و جنس بیمار متفاوت است.
PV منعکس کننده مرحله 1 و 2 انعقاد پلاسما است. به عبارت دیگر ، زمان تشکیل لخته ترومبین در خون با افزودن ترومبوپلاستین ها و کلسیم است. برای این پارامتر ، تعیین مختصر PV بعضا پذیرفته می شود. پارامترهای انعقادی خون مانند نسبت عادی بین المللی (INR)و فهرست پروترومبین (PTI) از زمان پروترومبین مشتق شده است ، که میزان آن بسته به سن و جنس بیمار متفاوت است.
به عنوان مثال ، میزان زمان ترومبین در زنان و مردان 11-15 ثانیه است. برای کودکان ، استاندارد ها بسته به سن آنها تعیین می شود. به عنوان مثال ، برای نوزادان - 13-17 ثانیه یا 14-19 ثانیه برای نوزادان نارس. برای یک کودک بزرگتر (از 10 سال) ، هنجار 12-16 ثانیه و برای کوچکترین - 13-16 ثانیه است.
زمان ترومبین بالاتر از حد نرمال - معنی آن چیست؟ انحراف از شاخص های هنجاری ایجاد شده برای این پارامتر انعقاد برنامه زیر ممکن است به معنی زیر باشد:
- ضرر ویتامین K در بدن
- غلظت کم یا عدم وجود عوامل انعقادی 1،2،5،7 ، و همچنین 10 ،
- اختلال در عملکرد طبیعی کبد ، نارسایی کبد یا سایر بیماریهای این عضو ،
- در دسترس بودن DIC.
زمان پروترومبین افزایش یافته ، این به چه معنی است؟ به عنوان یک قاعده ، بیش از حد نشانگر PV با بیمارانی که داروهای متعلق به گروه ضد انعقاد دهنده ها را مصرف می کنند همراه است ، یعنی. به عنوان مثال داروهایی با خاصیت ضد انعقادی هپارین ، کومدینیلین یا وارفارین.
آنژیوگرافی رگ های خونی
به این روش اشعه ایکس کنتراست نیز گفته می شود. برای ارزیابی وضعیت عروق قلب ، مغز ، اندام تحتانی استفاده می شود. برای انجام این کار ، یک ماده حاجب در عروق وارد شده و چندین پرتوی ایکس گرفته می شود. این روش به شما امکان می دهد تمام رگ های خونی را بدون توجه به اندازه آنها ارزیابی کنید. این مطالعه با آترواسکلروز انجام شده است.
این روش منع مصرف دارد ، اگرچه تعداد کمی از آنها وجود دارد:
- بیماری روانی
- واکنشهای آلرژیک به ید (قبل از عمل آزمایش حساسیت به آن را انجام می دهند) ،
- نارسایی کلیوی ، کبدی و قلبی ،
- بارداری و شیردهی
آنژیوگرافی رگ های خونی نیاز به آماده سازی جدی بیمار دارد! وی در بیمارستان بستری است ، آزمایش خون لازم از جمله واکنش آلرژیک به یک ماده حاجب و ادرار انجام می شود و تنها پس از آن برای عمل آماده می شوند.
قبل از عمل ، به بیمار توصیه می شود که از خوردن غذا به مدت 8 ساعت خودداری کند. قبل از آنژیوگرافی ، تحت بی حسی موضعی ، برش کوچکی ایجاد می شود و شریانی پیدا می شود که در آن سوند قرار می گیرد. از طریق آن ، یک ماده حاجب وارد کشتی می شود.
پس از طی یک عمل حدود 40 دقیقه ، کاتتر خارج می شود. ابزاری که برای آنژیوگرافی استفاده می شود بطور مستقل در روز توسط کلیه ها دفع می شود.
نگرش عادی بین المللی
ضریب پروترومبین (به اختصار PTI) یا INR در آزمایش خون ، چیست؟ شما باید با یک پیش زمینه کوچک شروع کنید. چنین پارامتری به عنوان INR در هموستازیوگرام در سال 1983 ظاهر شد ، هنگامی که سازمان بهداشت جهانی (از این پس WHO) تصمیم به ساده سازی کار آزمایشگاه های تحقیقاتی گرفت و تمام شاخص های آنالیز انعقاد خون را به یک مدل واحد رساند که برای پزشکان در سراسر جهان قابل درک است.
پیش از این ، هر آزمایشگاه می توانست از موارد مختلفی استفاده کند معرفهای ترومبوپلاستین، که می تواند نتایج تحقیقات نهایی را تحریف کند. این پارامتر انعقادی مختصر INR یا INR است. در طب داخلی ، شما هنوز می توانید به جای INR چنین شاخصی را به عنوان شاخص پروترومبین پیدا کنید ، که نشان می دهد چقدر خون بیمار به خوبی منعقد می شود.
اما به دلیل روشهای مختلفی برای تعیین این پارامتر ، ناپایدار تلقی می شود و بنابراین مرسوم است که از INR در خارج از کشور استفاده شود. در آزمایش خون برای PTI و INR ، هنجار تنظیم شده است:
- IPT - 70-100 ، و برای بیمارانی که مصرف می کنند وارفارین – 24,0-42,6,
- INR - 0.82-1.18.
بنابراین INR در آزمایش خون چیست؟ این شاخصی است که چیزی بیش از نسبت آنالیز PV در بیمار و PV نمونه کنترل ندارد. هنجار INR در تجزیه و تحلیل خون انسان مطابق با استانداردهای بین المللی می تواند از 0.82 تا 1.18 باشد.
اگر بیمار از مقادیر فوق منحرف شود ، بیماریهای زیر قابل تشخیص است:
- با PV و INR بالا: مزمن هپاتیت, کسری ویتامین K, سیروز, آمیلوئیدوز, DIC, سطح پایین فیبرینوژن ، سندرم نفروتیک ، دیسبیوز روده ، کمبود فاکتور انعقادی(2،5 ، 7 و 10) ،
- با کاهش شاخص های PV و INR: ترومبوآمبولی عروقی، افزایش فعالیت 7 عاملی ، ترومبوز یا فعال سازیفیبرینولیز.
علاوه بر این ، افزایش INR و PV می تواند نشان دهنده وجود داروهای ضد انعقادی در خون بیمار باشد. بنابراین ، هنجار INR هنگام مصرف وارفارین متفاوت از استانداردهای تعیین شده برای بیمارانی که از این دارو و داروهای مشابه با آن استفاده می کنند ، از مقادیر زیر مقادیر INR طبیعی استفاده می شود - 2.0-3.0.
هنجار INR در خون در زنان معمولاً با مقادیر عمومی فرقی نمی کند. اما در حین بارداری کودک ، بدن زن به حدی تغییر می کند که هنجار INR در دوران بارداری ممکن است با اعداد ذکر شده در بالا مطابقت نداشته باشد.
زمان ترومبین جزئی فعال می شود
آزمایش خون APTT - چیست؟ این یکی دیگر از شاخص های تجزیه و تحلیل است که اطلاعاتی در مورد عملکرد عوامل پلاسمائی طراحی شده برای جلوگیری از خونریزی سریع ارائه می دهد. این پارامتر به اختصار APTTV است.
 آزمایش خون APTT - چیست؟ غالباً چنین نام پارامتری وجود دارد به عنوان زمان ترومبوپلاستین جزئی فعال. APTT و همچنین APTT اطلاعاتی در مورد میزان تشکیل لخته فیبرین ارائه می دهند و به بهترین ترتیب روند داخلی هموستاز را توصیف می کنند. اعتقاد بر این است که شاخص APTT دقیق ترین ، اما در عین حال حساس ترین ، به عنوان است بسته به معرفهای مورد استفاده در آزمایشگاهها ممکن است متفاوت باشد.
آزمایش خون APTT - چیست؟ غالباً چنین نام پارامتری وجود دارد به عنوان زمان ترومبوپلاستین جزئی فعال. APTT و همچنین APTT اطلاعاتی در مورد میزان تشکیل لخته فیبرین ارائه می دهند و به بهترین ترتیب روند داخلی هموستاز را توصیف می کنند. اعتقاد بر این است که شاخص APTT دقیق ترین ، اما در عین حال حساس ترین ، به عنوان است بسته به معرفهای مورد استفاده در آزمایشگاهها ممکن است متفاوت باشد.
هنجار کلی APTT در خون انسان در 5 / 22-35 / 5 ثانیه تنظیم شده است. هنجار APTT در زنان نیز با مقادیر فوق مطابقت دارد. با این حال ، و همچنین در مورد سایر پارامترهای انعقادی ، هنجار APTT در دوران بارداری همیشه مطابق با قوانین عمومی نیست. دلایل انحراف این شاخص را از هنجار در نظر بگیرید.
به عنوان یک قاعده کلی ، اگر APTT بالا رود ، این بدان معنی است که سیستم hemostatic ناپایدار است یا بیمار در حال مصرف است هپارین و مثلاً آنالوگهای آن فروکسیپارین, Clexaneهمچنینزیبور.
وقتی دلایل فوق مستثنی باشد و APTT بالاتر از حد طبیعی باشد ، این بدان معنی است که بیمار ممکن است بیماری هایی از قبیل:
- فیبرینولیز
- اکتسابی یا احتمالاً مادرزادی کمبود فاکتور انعقادی(8 ، 9 ، 11 ، 10 ، 12 ، 2 و 5) ،
- DIC (2 یا 3 مرحله) ،
- آسیب شناسی خود ایمنی (بیشتر اوقات) لوپوس اریتماتوز سیستمیک),
- بیماری کبد.
وقتی APTT تخریب می شود ، چه معنی دارد؟ اگر مقدار شاخص پایین تر از حد معمول باشد ، این نشان می دهد که توانایی خون در انعقاد خون کاهش می یابد. علل اصلی این بیماری ممکن است موارد زیر باشد:
- DIC 1 درجه
- انعقاد پذیری افزایش یافته است
- برای مثال ، در تولید آزمایشگاهها خطایی رخ داده است ، مثلاً نمونه گیری نادرست از خون.
مجتمع های نجومی فیبرین محلول
اختصار در انعقاد به عنوان RFMK تعیین می شود. تجزیه و تحلیل RFMC ، چیست؟ با تعریف شروع کنیدمجتمع مونومر فیبرینآیا محصول تجزیه لخته خون در این فرآیند هستند فیبرینولیز. به گفته محققان ، تعیین این شاخص نسبتاً دشوار است ، زیرا مجتمع های فیبرین-مونومر محلول بسیار سریع از خون حذف می شوند.
چنین پارامتری به عنوان RFMC نقش زیادی در تشخیص دارد سندرم DIC (نام کامل - انتشار سندرم انعقادی داخل عروقی). هنجار RFMC در خون انسان 0.355-0.479 IU است. با این حال ، در دوران بارداری ، هنجارهای RFMC ممکن است با سطح ذکر شده در بالا تفاوت زیادی داشته باشند. از آنجا که بدن زن به طور جدی برای تولد آینده آماده می شود ، پارامترهای اساسی خون از جمله توانایی انعقاد آن با آن تغییر می کند.
این نوعی مکانیسم دفاعی است که به حداقل رساندن خطر خونریزی کمک می کند. انحراف سطح RFMC در دوران بارداری تا 5.1 میلی لیتر طبیعی است. در هر 100 میلی لیتر. خون اگر RFMC افزایش یابد ، نتایج چنین تجزیه و تحلیل چیست؟
هنگامی که انعقاد خون بیمار مبتلا به RFMC بالا رود ، دلایل ممکن است به شرح زیر باشد:
- شوک
- ترومبوآمبولی رگ های عمیق اندام یا شریان ریوی ،
- سپسیس,
- پره اکلامپسی یا پره اکلامپسی در دوران بارداری ،
- آسیب شناسی بافت های همبند ،
- نارسایی مزمن یا حاد کلیوی.
افزایش این شاخص اغلب در بیمارانی مشاهده می شود که اخیراً تحت مداخلات جراحی قرار گرفته اند. بنابراین ، در دوره بعد از عمل ، تجزیه و تحلیل در RFMC ممکن است از هنجار منحرف شود.
زمان اعتبار سنجی مجدد فعال شده است
در تجزیه و تحلیل کوتاه شده ABP است و زمان لازم برای تشکیل فیبرین در پلاسمای خون اشباع شده با پلاکت ها و کلسیم را نشان می دهد. این پارامتر همچنین برای ارزیابی سیستم انعقادی خون به عنوان یک کل استفاده می شود. ABP تعامل واحدهای سلولی و پلاسمائی هموستاز را منعکس می کند.
قابل توجه است که مقدار این پارامتر ممکن است بسته به معرفهای مورد استفاده در مطالعات آزمایشگاهی متفاوت باشد. به عنوان یک قاعده ، یک زمان کوتاهتر از دوباره ارزیابی مجدد نشان دهنده تمایل بیمار به تشکیل لخته های خون است و یک کشیدگی نشان دهنده هموفیلی و همچنین کاهش تعداد پلاکت ها و تغییر در مشخصات اصلی آنها است.
فهرست پروترومبین. برای زنان عادی است
نام اختصاری این پارامتر در آنالیز IPT است. آزمایش خون PTI - چیست؟ فهرست پروترومبین- این نسبت مقدار ایده آل اثبات شده زمان پروترومبین به شاخص زمان پروترومبین ضرب 100٪ در تجزیه و تحلیل بیمار است.
 شایان ذکر است که این شاخص در حال حاضر تقریباً مورد استفاده قرار نمی گیرد ، زیرا WHO توصیه می کند از چنین پارامتر نسبت به تست های آزمایشگاهی مانند INR مقاوم تر باشد. میزان IPT در خون برای یک فرد سالم 73-122٪ تعیین شده است.
شایان ذکر است که این شاخص در حال حاضر تقریباً مورد استفاده قرار نمی گیرد ، زیرا WHO توصیه می کند از چنین پارامتر نسبت به تست های آزمایشگاهی مانند INR مقاوم تر باشد. میزان IPT در خون برای یک فرد سالم 73-122٪ تعیین شده است.
به عنوان یک قاعده کلی ، میزان PTI در زنان نباید متفاوت از مقادیر فوق باشد بجز دوره بارداری ، هنگامی که انعقاد خون افزایش می یابد. بنابراین ، اگر زن از هنجار منحرف شود ، زن در یک انعقاد خون باید برای مشاوره با پزشک مشورت کند.این پارامتر ، به عنوان یک قاعده ، اگر بدن انسان فاقد ویتامین K باشد ، افزایش می یابد و همچنین نقص عوامل انعقادی نیز وجود دارد.
علاوه بر این ، افزایش IPT به دلیل درمان با داروهای ضد انعقاد خون مانند سینکومار, وارفارینیا نئوديكومارينو همچنین هنگام گرفتن هپارینا و آنالوگهای آن IPT با آسیب کبد ، به عنوان مثال ، با سیروز و هپاتیت ، با ترومبوز عروقی و در دوران بارداری کاهش می یابد.
میزان پروترومبین برای زنان در خون
در سیستم هموستاتیک ، 15 عامل انعقادی نقش اساسی دارند ، یعنی موادی که صحت کار آن را مشخص می کند. یکی از مهمترین عوامل در نظر گرفته شده است پروترومبین یا فاکتور دوم ، همچنین به عنوان شناخته می شود ترومبوژن. این پروتئین پیشرو ترومبین است ، که به نوبه خود ، مسئول عملکرد انعقاد خون است - تشکیل لخته خون (لخته خون) را تحریک می کند.
سطح پروترومبین در خون با استفاده از آزمایش های زیر تعیین می شود:
- PV سریع - هنجار برای زنان 78-142٪ است ،
- INR یا INR - هنجار برای خانمها 0.85-1.15 است.
اگر سطح فاکتور II بالاتر از حد معمول باشد ، به دلیل اینکه چسبناک خون می شود ، گردش خون دشوار می شود ، در نتیجه ، رگ های خونی گرفتگی پیدا می کنند. در این شرایط بدن بیمار بیشتر از همیشه در معرض خطر قرار دارد. سکته مغزی و سکتههای قلبی، و همچنین به طور قابل توجهی خطر ابتلا به تومورهای بدخیم یا ترومبوآمبولی.
در موردی که سطح ترومبوژن کاهش می یابد ، تشکیل لخته خون به طور غیر طبیعی به آرامی اتفاق می افتد ، که مملو از از دست دادن قابل توجه خون در صورت خونریزی است. به عنوان یک قاعده ، دلایل چنین نقص در سیستم هموستاتیک عبارتند از: کمبود ویتامین K در بدن یا سایر عوامل مادرزادی و اکتسابی.
انعقاد خون: رمزگشایی ، هنجارها ، علل انحراف

انعقاد خون (هموستازیوگرام) یک آزمایش خون است که برای بررسی شاخص انعقاد آن انجام می شود. رمزگشایی انعقاد خون در هنگام آماده سازی بیمار برای جراحی از اهمیت بسیاری برخوردار است. به جلوگیری از عوارض جدی مانند ترومبوز و خونریزی کمک می کند. مطالعه انعقاد پذیری لزوما در دوران بارداری و همچنین در صورت وجود سابقه بیماری های کبد ، قلب و رگ های خونی انجام می شود. وجود پاتولوژی های خود ایمنی نیز نشانه ای برای مطالعه انعقاد خون است. تجزیه و تحلیل به شما امکان می دهد تا علت خونریزی را تعیین کنید.
سیستم انعقادی خون (هموستاز) در صورت نقض یکپارچگی دیواره های عروقی در برابر سوء پیش بینی صدمات آسیب زا و مداخلات جراحی ، از فرد در برابر ریزش خون خطرناک محافظت می کند. سیستم های عصبی و غدد درون ریز مسئول ایجاد هموستاز کافی در بدن هستند. برای آنکه خون عملکردهای اساسی خود را به طور کافی انجام دهد (تأمین کننده بافت ها با اکسیژن و مواد مغذی و تنظیم دمای بدن) ، باید دارای خواص رئولوژیکی عادی ، یعنی سیالیت باشد. کمبود انعقاد خون (کاهش انعقاد پذیری) در پس زمینه پاتولوژی های مختلف می تواند منجر به از دست رفتن خون تهدیدآمیز شود. بیش از حد انعقاد خون عامل ایجاد لخته های خون (لخته شدن خون) و مسدود شدن لومن رگ های خونی است. در نتیجه ترومبوز ، ایسکمی بافتی ایجاد می شود که منجر به حمله قلبی و سکته مغزی می شود.
اجزای اصلی سیستم هموستاتیک عبارتند از:
- سلول های اندوتلیال دیواره عروقی ،
- پلاکت ها
- فاکتورهای پلاسما
زمان ترومبین
نام کوتاه - تلویزیون. این پارامتر مرحله نهایی هموستاز را مشخص می کند و طول مدت لازم برای تشکیل لخته را تعیین می کند فیبرین هنگامی که به پلاسمای خون اضافه می شود ترومبین. کنترل موثر تلویزیون همیشه در ترکیب با PV و APTT برای موثرترین تشخیص پاتولوژی فیبرینوژنز مادرزادی و همچنین ارزیابی اثربخشی فیبرینولیتیک و هپارین درمانی انجام می شود.
آنتی ترومبین III
این ضد انعقاد کننده فیزیولوژیکی در ساختار آن اشاره دارد گلیکوپروتئین ها، یعنی موادی که قادر به مهار 9،10 و 12 فاکتور انعقادی و ترومبین هستند. در سلولهای کبدی سنتز می شود. شاخص های هنجاری این پارامتر انعقاد بسته به سن بیمار متفاوت است.
برای بزرگسالان ، نرخ 75-125٪ طبیعی خواهد بود ، برای نوزادان - 40-80٪ ، برای کودکان 10 تا 16 سال - 80-120٪ و تا 10 سال - 60-100٪. اگر آنتی ترومبین 3 کم باشد ، معنی آن چیست؟ کاهش سطح این ضد انعقاد آور ممکن است با وجود بیماری هایی مانند DIC ، سپسیس ، ایسکمی ، سیروز ، ترومبوآمبولییاترومبوز.
علاوه بر این ، آنتی ترومبین III ممکن است در آخرین سه ماهه بارداری و هنگام مصرف توسط بیمار کاهش یابد هپارینا یا مهار کننده های فیبرین هنگامی که آنتی ترومبین 3 بالا می رود ، آسیب شناسی التهابی ممکن است عللی شود ، به عنوان مثال ، پریتونیت ، پیلونفریتو پنومونی, همچنین هپاتیت و کمبود ویتامین K.
یکی دیگر از شاخصهای انعقاد منعقد شده ، که به کمک آن پزشک نه تنها انعقاد خون بلکه سیستم ضد انعقادی بدن انسان را تجزیه و تحلیل می کند. دیمر - این رشته های فیبرین اسپلیت هستند. فقط افزایش نتیجه این پارامتر ، که نشان دهنده پیشرفت بیماری های کبدی در بدن بیمار است ، از اهمیت برخوردار است.DIC ، ترومبوز ، ایسکمی ، آرتروز ، انفارکتوس میوکارد.
علاوه بر این ، افزایش D-dimer نشانه سیگاری های سنگین است.
انعقاد خون در دوران بارداری
انعقاد خون در دوران بارداری چیست؟ این همه همان انعقادی است که برای دوره بارداری و همچنین بلافاصله قبل از آمادگی برای زایمان ، خانمها تجویز می شوند.
 در دوران بارداری ، هنجار برای تمام شاخص های تجزیه و تحلیل انعقاد خون با مقادیر به طور کلی پذیرفته شده برای بدن یک فرد بالغ سالم مطابقت ندارد.
در دوران بارداری ، هنجار برای تمام شاخص های تجزیه و تحلیل انعقاد خون با مقادیر به طور کلی پذیرفته شده برای بدن یک فرد بالغ سالم مطابقت ندارد.
این امر در درجه اول به این دلیل است که سیستم هموستاتیک یک زن باردار به دلیل ظهور دایره دیگری از گردش خون دچار تغییرات جدی می شود ، و همچنین کل بدن وی به طور کلی. رحم جفت نقش مهمی توسط پس زمینه هورمونی ایفا می شود که در آن غالب است پروژسترون.
گفتنی است ، در دوران بارداری ، فعالیت فاکتورهای لخته شدن مانند 7.8 و 10 و همچنین فیبرینوژن به میزان قابل توجهی افزایش می یابد. این نوعی مکانیسم محافظ طبیعی است که برای افزایش شانس نتیجه مطلوب زایمان طراحی شده است.
قطعات فیبرین روی دیواره رگ های خونی رسوب می شود و بنابراین سیستم فیبرینولیز سرکوب می شود. این امر به بدن زن اجازه می دهد در صورت قطع شدن جفت یا سقط جنین ، با خونریزی رحم و با تشکیل لخته های خون داخل رحمی ، آن را ایمن بازی کند.
رمزگشایی شاخص های انعقادی در دوران بارداری
| نام اختصار شاخص ، واحد اندازه گیری | من در سه ماهه بارداری | سه ماهه دوم بارداری | سه ماهه سوم بارداری |
| RFMK ، ED | 78-130 | 85-135 | 90-140 |
| پلاکت ها ، * 10 9 / L | 301-317 | 273-298 | 242-263 |
| آنتی ترومبین III ، گرم در لیتر | 0,222 | 0,176 | 0,155 |
| ABP ، s | 60,1-72,6 | 56,7-67,8 | 48,2-55,3 |
| فهرست پروترومبین ،٪ | 85,4-90,1 | 91,2-100,4 | 105,8-110,6 |
| فیبرینوژن ، گرم در لیتر | 2,91-3,11 | 3,03-3,46 | 4,42-5,12 |
| APTT ، s | 35,7-41,2 | 33,6-37,4 | 36,9-39,6 |
چگونه یک کوآلوگرافی بگیریم؟
ما درمورد اینکه یک کوآلوگرافی چیست و چرا آنها از این تحلیل عبور می کنند صحبت کردیم. حال ما می فهمیم چگونه می توان از هموستازیوگرام به درستی استفاده کرد تا براساس نتایج ، پزشک بتواند نتیجه گیری صحیح را انجام داده و یک برنامه درمانی مؤثر را انتخاب کند.
بنابراین ، اگر شما نیاز به انجام آزمایش انعقاد خون دارید ، قوانین زیر را به یاد داشته باشید:
 خون منحصراً روی معده خالی تزریق می شود ، بهتر است بعد از آخرین وعده غذایی شما بیش از 12 ساعت بگذرد ،
خون منحصراً روی معده خالی تزریق می شود ، بهتر است بعد از آخرین وعده غذایی شما بیش از 12 ساعت بگذرد ،- در آستانه تجزیه و تحلیل ، شما نباید غذای خیلی تند بخورید ، همچنین باید از گوشت دودی و غذاهای بسیار چرب خودداری کنید ،
- نوشیدن هرگونه الکل حتی اگر نوشیدنی حاوی درصد کمی از آن باشد ، ممنوع است.
- سیگار نکش
- توصیه می شود قبل از تجزیه و تحلیل از داروهای خودداری نکنید و اگر داروها بسیار حیاتی هستند ، حتماً باید به دستیار آزمایشگاه اطلاع دهید و مشخص کنید کدام داروها برای شما تجویز می شود.
هموستازیوگرام استاندارد در اکثر کلینیک های دولتی قابل انجام است ، و تجزیه و تحلیل گسترده یا مفصل بیشتر در موسسات پزشکی پرداخت می شود. به عنوان مثال ، در آزمایشگاه Invitro ، یک انعقاد سریع می تواند انجام شود. به عنوان یک قاعده ، نتیجه مطالعه می تواند در دو روز انجام شود.این به دلیل نیاز به رفتار تعدادی از واکنشهای شیمیایی است که به هزینه های زمانی معینی نیاز دارند ، که به سادگی نمی توان از آنها جلوگیری کرد.
با این وجود ، در هر صورت ، نتیجه تجزیه و تحلیل پولی را خیلی سریعتر از یک موسسه دولتی بدست می آورید ، جایی که آزمایشگاه به دلیل هجوم بیماران به شدت بارگیری می شود یا ممکن است هیچ یک از معرف های لازم برای مطالعه وجود نداشته باشد. هزینه تجزیه و تحلیل بستگی به تعداد پارامترهای مورد نیاز برای مطالعه دارد و از 1000 تا 3000 روبل متغیر است.
نحوه اهدای خون به انعقاد خون
خون از رگ در آرنج کشیده می شود. برای جلوگیری از تحریف و تفسیر نادرست از نتایج ، باید براساس آن آمادگی لازم را برای تحلیل فراهم کنید.
قوانین اساسی که پیروی از آن برای بیمار مهم است:
- 8-12 ساعت قبل از تجزیه و تحلیل شما نمی توانید بخورید ،
- روز قبل نباید شب ها پرخوری کنید ،
- الکل ، چای ، آب میوه و نوشیدنی های دیگر از این امر مستثنا هستند - شما می توانید فقط آب تمیز بنوشید ،
- افراد مبتلا به اعتیاد به نیکوتین نباید حداقل یک ساعت قبل از تجزیه و تحلیل سیگار کشند ،
- مهم است که 15 دقیقه قبل از تجزیه و تحلیل از استرس جسمی و روانی صرف نظر کنید.
مهم:اگر بیمار داروهای ضد انعقادی دارویی را مصرف می کند ، باید به پزشک اطلاع دهد! اگر در حین جمع آوری مطالب برای مطالعه انعقاد انعقاد خون سرگیجه ظاهر شد یا غش شروع به رشد کرد ، باید بلافاصله در مورد تغییر بهزیستی به کارمندان بهداشت اطلاع دهید.
چه زمانی یک انعقاد خون لازم است؟
نشانه های تجزیه و تحلیل:
 تمایل به ترومبوز افزایش یافته است ،
تمایل به ترومبوز افزایش یافته است ،- حملات قلبی و سکته های قبلی ،
- آسیب شناسی عروقی ،
- آسیب شناسی کبد
- بارداری
- آماده سازی برای عمل جراحی
خون با یک سرنگ استریل یا با استفاده از یک سیستم خلاء خاص گرفته می شود. تورنیکی روی بازو همپوشانی ندارد. سوراخ باید برای جلوگیری از اعوجاج داده ها به دلیل وارد شدن مقدار زیادی از ترومبوپلاستین بافت به داخل مواد ، سوراخ شود. دو لوله پر از خون است ، اما فقط دومین مورد برای تحقیقات استفاده می شود. لوله استریل حاوی یک ضد انعقاد - سدیم سیترات است.
انعقاد خون در کودکان

شاخص های هنجار انعقاد خون در کودکان به طور قابل توجهی با مقادیر طبیعی در بزرگسالان تفاوت دارد. بنابراین ، در نوزادان تازه متولد شده ، سطح طبیعی فیبرینوژن از 1.25 تا 3.0 گرم در لیتر است.
علائم مربوط به مطالعه انعقاد كودكان عبارتند از:
- مشکوک به هموفیلی
- تشخیص آسیب شناسی سیستم خون ساز ،
- جراحی آینده
انعقاد خون در دوران بارداری
مهم:در طول تحمل کودک ، یک مطالعه انعقادی خون حداقل سه بار (در هر یک از سه ماهه) انجام می شود.
در دوران بارداری ، پارامترهای هموستاتیک به طور طبیعی تغییر می کنند ، که در نتیجه تغییر ساختار هورمونی قابل توجه در بدن زن ، افزایش حجم کل خون در گردش و ایجاد یک دایره اضافی (رحمی) در گردش خون ایجاد می شود.

در سه ماهه اول ، زمان انعقاد ، به طور معمول ، به میزان قابل توجهی افزایش می یابد ، و در سه ماهه سوم به طور قابل توجهی کاهش می یابد ، در نتیجه از زن محافظت می کند تا از دست دادن خون احتمالی هنگام زایمان برخوردار باشد. انعقاد خون ، خطر سقط خود به خود یا تولد زودرس به دلیل تشکیل لخته های خون را نشان می دهد. نقض سیستم انعقادی یک زن باردار بر سیستم عصبی مرکزی کودک متولد نشده تأثیر منفی می گذارد.
اگر زن مبتلا به بیماری عروقی (به ویژه رگهای واریسی) یا تشخیص نارسایی کبدی باشد ، مطالعه اجباری انعقاد خون ضروری است. انعقاد خون همچنین به دلیل کاهش ایمنی و یک عامل منفی رسوس آزمایش می شود.
مقادیر مرجع شاخصهای فردی انسداد خون در زنان باردار:
- زمان ترومبین - 11-18 ثانیه. ،
- APTTV - 17-20 ثانیه. ،
- فیبرینوژن - 6 گرم در لیتر ،
- پروترومبین - 78-142٪.
مهم:انحراف سطح پروترومبین از مقادیر عادی ممکن است نشانگر اختلال جفت باشد!
لوتین الکساندر ، ناظر پزشکی
28،941 بازدید کل ، 1 بازدید امروز
سوء ظن آترواسکلروز: آزمایشاتی که باید برای تأیید یا رد تشخیص انجام شود

با تصلب شرایین ، چربی جمع می شود و رشد بافت همبند در دیواره شریانی رخ می دهد. یکپارچگی پوسته داخلی رگ ها نقض می شود ، لومن آنها باریک می شود و این امر مانعی برای خونرسانی به اندام ها و بافت ها می کند. تشخیص نیاز به مشورت با پزشک ، متخصص قلب و عروق ، سایر متخصصان و همچنین مطالعه طیف چربی خون ، سونوگرافی رگ های خونی ، قلب ، آنژیوگرافی دارد.
این مقاله را بخوانید
معاینه توسط متخصصان مبتلا به آترواسکلروز
 بیشتر اوقات ، فرض وجود آترواسکلروز در بیمار ممکن است در پزشک عمومی محلی یا پزشک خانواده رخ دهد. روند تغییر دیواره رگهای خونی تقریبا در همه افراد بعد از 45 سال توسعه می یابد.
بیشتر اوقات ، فرض وجود آترواسکلروز در بیمار ممکن است در پزشک عمومی محلی یا پزشک خانواده رخ دهد. روند تغییر دیواره رگهای خونی تقریبا در همه افراد بعد از 45 سال توسعه می یابد.
اما جلوه ها و شدت آن متفاوت است. پس از فهمیدن شکایات پزشک ، وی برای تأیید کلسترول بالا ، لیپیدهای چگالی کم و ECG به آزمایش خون بیوشیمیایی مراجعه می کند.
پس از تشخیص اولیه ، به عنوان یک قاعده ، توصیه می شود برای معاینه عمیق تر مشورت از چنین متخصصانی انجام شود:
- متخصص قلب و عروق - آسیب قلب و عروق بزرگ را بررسی می کند ،
- جراح عروقی - اختلالات گردش خون در اندام تحتانی را نشان می دهد ،
- متخصص مغز و اعصاب - میزان جریان خون در عروق مغز را تعیین می کند ،
- غدد درونریز - غده تیروئید ، هورمون ها و غیره را بررسی می کند. (و آترواسکلروز اغلب نشانه دیابت است)
- Optometrist - به بررسی تغییرات در بینایی می پردازد.
پزشک هنگام معاینه چه چیزی را نشان می دهد
برای تشخیص ، شکایات بیمار زیر ذیربط است:
- سردرد ، سرگیجه ، وزوز گوش ،
- ضعف پاروکسیسم و بی حسی در اندام ،
- در حین اعمال بدنی مشکل در تنفس ، افزایش ضربان قلب و درد در پشت ساق پا وجود دارد ،
- هنگام راه رفتن باید به دلیل درد در پاها متوقف شوید.
در معاینه ، علائم غیر اختصاصی نشان داده می شود:
- زانتوماس - لکه های زرد رنگ روی پلک های تحتانی ،
- xanthelasma - رسوبات کلسترول در سطح بیرونی مفاصل آرنج ، تاندونهای آهکی ،
- پوشاندن عنبیه به صورت نیم ماه ،
- شریان های پیچیده ، تراکم موقتی و بازویی ،
- تفاوت در پر کردن نبض در اندامها.

فشار خون بالا ، سوفل سیستولیک در اوج قلب مشاهده می شود که 2 تن بالای آئورت برجسته می شود.
آزمایش خون از جمله بیوشیمیایی
 آزمایش خون عمومی بسیار آموزنده نیست ، قند را می توان افزایش داد ، که نیاز به یک مطالعه عمیق از متابولیسم کربوهیدرات دارد.
آزمایش خون عمومی بسیار آموزنده نیست ، قند را می توان افزایش داد ، که نیاز به یک مطالعه عمیق از متابولیسم کربوهیدرات دارد.
در انعقاد علائم افزایش در سیستم انعقادی خون ، کاهش فعالیت فیبرینولیز و عملکرد پلاکت ها نشان داده می شود. این ممکن است برای ارزیابی خطر ترومبوز مفید باشد.
برای ارزیابی بیشتر cardiorisk ، شاخص های زیر تعیین می شوند:
- پروتئین واکنشی c ، ALT و AST در موارد مشکوک به انفارکتوس میوکارد ،
- پتاسیم خون - با ایسکمی بافتی افزایش یافته است.
تعیین متابولیسم چربی
اصلی ترین علامت آزمایشگاهی آترواسکلروز متابولیسم چربی مختل شده است. علائم آن:
- افزایش کلسترول ، تری گلیسیریدها و لیپوپروتئینهای با چگالی کم و بسیار کم ،
- کاهش در لیپوپروتئین های با چگالی بالا ،
- آپولیپوپروتئین A1 زیر طبیعی
- آپولیپوپروتئین زیاد است.

برای تعیین خطر ابتلا به بیماری های قلبی عروقی ، از شاخصی استفاده می شود که به آن شاخص آتروژنیک گفته می شود. این نسبت غلظت کلسترول خون کل به لیپوپروتئینهای با چگالی کم است. اگر کمتر از 2.9 باشد ، در این صورت بیمار احتمال ابتلا به آترواسکلروز کم است ، میانگین خطر تا 4.9 و نرخ بالاتر نشان می دهد 100٪ آسیب عروقی آترواسکلروتیک.
سونوگرافی رگ های خونی از جمله اندام تحتانی
قدرت شریان ها تعیین می شود ، نقض جریان خون ، وجود علائم ترومبوز یا انسداد پلاک آترواسکلروتیک ارزیابی می شود. از این روش برای کاهش پالس در پاها ، شریان های پوپلیتال و فمور و همچنین تفاوت در پر شدن نبض در اندام تحتانی استفاده می شود. یک علامت غیرمستقیم بهبود آهسته زخم ها در محل اختلال در خون رسانی است.
معاینه اشعه ایکس
به شما امکان می دهد علائم آترواسکلروز قلب (عروق کرونر) ، آئورت ، شریان ریوی را ایجاد کنید:
- اندازه قلب افزایش می یابد ، عمدتا به دلیل بطن چپ ،
- ممکن است علائم آنوریسم دیواره وجود داشته باشد - یک ناحیه شکوفه ، اغلب در سمت چپ ،
- افزایش آئورت ، خم پاتولوژیک ، افزایش کنتراست سایه ، سایت های کلسیفیکاسیون ،
- با آسیب به شریان ریوی ، الگوی ریوی تقویت می شود ، در شاخه ها تغییرات آنوریسم وجود دارد.
 اشعه ایکس (طرح ریزی مستقیم): نفوذ به زخم آئورت آترواسکلروتیک با آنوریسم کاذب (نشان داده شده توسط فلش).
اشعه ایکس (طرح ریزی مستقیم): نفوذ به زخم آئورت آترواسکلروتیک با آنوریسم کاذب (نشان داده شده توسط فلش).
تست استرس برای تصلب شرایین
برای تعیین میزان تحمل آن از چندین گزینه برای فعالیت بدنی استفاده کنید:
- صعود به سکوی مرحله (آزمون استاد) ،
- ارگومتری دوچرخه - سوار دوچرخه مخصوص ،
- تردمیل - قدم زدن روی تردمیل.
 ارگومتری دوچرخه
ارگومتری دوچرخه
در صورت بیماری های مفاصل یا ترومبوفلبیت و همچنین مضرات عمومی ، آزمایش های دارویی با ایزادرین یا ارگومترین جایگزین می شوند.
این مطالعات مثبت تلقی می شوند (اگر تشخیص این بیماری تأیید شود) در صورت بروز درد در پشت ساق پا ، معمولی برای آنژین صدری ، بیشتر از حد طبیعی ، افزایش ضربان قلب ، کاهش فشار 25٪ یا کمتر و تغییر در محل سکونت ST نسبت به ایزوله است.
شاخص مچ پا و براکیال
فشار روی شانه به صورت استاندارد در وضعیت خوابیده به پشت خوابیده می شود و سپس کاف 5 سانتی متر بالاتر از مچ پا تنظیم می شود. این شاخص با تقسیم شاخص های فشار سیستولیک - مچ پا روی شانه محاسبه می شود. در حالت استراحت از 1 تا 1.3.
 اندازه گیری LPI
اندازه گیری LPI
با تغییر در ضریب ، می توان چنین پاتولوژی را گمان کرد:
- کمتر از 0.4 - انسداد شدید شریان ها ، خطر زخم های استوایی و گانگرن ،
- از 0.41 تا 0.9 - درجه متوسط یا خفیف اختلال در گردش خون ، معاینه آنژیوگرافی مورد نیاز است ،
- از 0.9 تا 1 - حد بالایی هنجار ، با فشار جسمی ، ممکن است درد ایجاد شود ،
- بیش از 1.3 - دیواره رگها متراکم ، سفت و سخت است و نشانه دیابت یا نارسایی کلیوی است.
داپلروگرافی
با استفاده از داپلومتر ، سرعت جریان خون در عروق گردن ، مغز و اندام تحتانی مشخص می شود. بیشتر اوقات ، یک مطالعه دوبلکس یا Triplex تعریف شده است ، که در آن اسکن سونوگرافی انجام می شود و تجسم اختلالات خون رسانی ، محل قرارگیری پلاک های آترواسکلروتیک روی صفحه نمایش انجام می شود.
 سونوگرافی رگ های گردن: تنگی شریان کاروتید خارجی به دلیل آترواسکلروز
سونوگرافی رگ های گردن: تنگی شریان کاروتید خارجی به دلیل آترواسکلروز
کنتراست عروقی
با پر کردن عروق با ماده حاجب ، باریک شدن لومن ، فرسودگی (انسداد) ، ناحیه ضایعه و وضعیت جریان خون منطقه ای ، ایجاد دورگردها - وثیقه ها قابل تشخیص است.
انواع تشخیصی زیر استفاده می شود:
- آئورتوگرافی
- آنژیوگرافی محیطی ،
- عروق کرونر
روشهای تحقیق توموگرافی
با استفاده از این تکنیک ، یک ماده حاجب به صورت داخل وریدی تزریق می شود و سپس با کمک توموگرافی تصویری از شبکه شریانی عروقی به دست می آید. با استفاده از دستگاه ، تخلفات در ساختار ، محل و كاربرد عروق بزرگ و محیطی تشخیص داده می شود. برای تشخیص آترواسکلروز استفاده می شود:
- MRI عروق اندام ،
- CT آئورت
- عروق توموگرافی محیطی ،
- سی تی اسکن multispiral آئورت ، عروق کرونر ، شریان کلیه ها و اندام ها.
 MRI عروق اندام تحتانی
MRI عروق اندام تحتانی
این روشها از جمله آموزنده ترین آنها برای تعیین حجم مداخلات جراحی و در موارد تشخیصی پیچیده است.
برای شناسایی آترواسکلروز ، شکایات و داده های معاینه بیمار در نظر گرفته شده است ، اما برای تأیید تشخیص ، لازم است که ترکیب لیپید خون تجزیه و تحلیل شود ، همچنین یک سونوگرافی و آنژیوگرافی از شبکه شریانی انجام شود. آموزنده ترین روش های توموگرافی است.
فیلم مفید
درباره روشهای نوین در تشخیص آترواسکلروز ، این ویدیو را مشاهده کنید:

آترواسکلروز رگهای گردن عواقب جدی برای بیمار به همراه دارد. مهمتر از آن است که از بروز بیماری جلوگیری شود. اگر بیماری از قبل شروع شده باشد ، چه می شود؟

اگر به طور ناگهانی لنگش ، درد هنگام راه رفتن ، این علائم ممکن است نشان دهنده آترواسکلروز از بین بردن عروق اندام تحتانی باشد. در دولت در حال اجرا از این بیماری، که می گیرد در چهار مرحله، ممکن است به عمل جراحی برای قطع عضو. چه گزینه های درمانی موجود است؟

اگر آترواسکلروز ظاهر شود ، و کلسترول به طول نمی انجامد. چه کلسترول طبیعی محسوب می شود؟ چه کاری باید انجام شود وقتی رد شد؟

متأسفانه ، آترواسکلروز اولیه اغلب تشخیص داده نمی شود. در مراحل بعدی ، هنگامی که علائم آترواسکلروز آئورت در مشکلات سلامتی قابل توجهی مشاهده می شود ، مشاهده می شود. سونوگرافی و سایر روشهای تحقیق چه چیزی را نشان می دهند؟

آترواسکلروز مغزی عروق مغزی جان بیماران را تهدید می کند. تحت تأثیر خود ، یک فرد حتی در شخصیت تغییر می کند. چه کاری انجام دهیم

دو بیماری یعنی آترواسکلروز و فشار خون بالا بهم پیوسته و همچنین منجر به وخامت قابل توجه در وضعیت بیمار می شوند. تغذیه نقش مهمی در ترمیم رگ های خونی دارد. بدون رژیم غذایی ، درمان بی فایده خواهد بود.

با توجه به افزایش سطح گلوکز ، کلسترول ، فشار خون ، عادت های بد ، تنگی عروق آترواسکلروز ایجاد می شود. شناسایی پژواکهای BCA ، عروق کرونر و کاروتید ، عروق اندام تحتانی ، آترواسکلروز مغزی و حتی درمان آن آسان نیست.

انسداد روده می تواند باعث تصلب شرایین روده شود. علائم - درد ، حالت تهوع ، از دست دادن هوشیاری و دیگران. درمان کاملاً طولانی و پیچیده است.

آترواسکلروز شریان های کلیوی به دلیل افزایش سن ، عادت های بد ، اضافه وزن ایجاد می شود. در ابتدا ، علائم پنهان می شوند ، اگر ظاهر شوند ، بیماری بسیار پیشرفت می کند. در این حالت ، دارو یا جراحی ضروری است.
آنژیوگرافی توموگرافی کامپیوتری
با استفاده از این روش عروق مغز ، قلب ، گردن ، صفاقی بررسی می شود. در نتیجه مطالعه تصاویر عروقی قسمتهای مختلف بدن انسان نمایان می شود. پزشک می تواند وضعیت آنها ، جریان خون و غیره را ارزیابی کند.
این مطالعه با استفاده از پرتونگاری و محیط کنتراست انجام شده است. با این حال ، توموگرافی های مدرن تابش چندین برابر کمتر می کنند ، بنابراین از پرتونگاری معمولی ایمن تر هستند. اگر معاینه بدون مایع کنتراست انجام شود ، آماده سازی لازم نیست ، در غیر این صورت بیمار باید 4-5 ساعت از خوردن غذا امتناع ورزد.
بیمار روی یک میز مخصوص قرار داده شده است ، از او خواسته می شود وسایل فلزی را خنثی و جدا کند ، سپس در کپسول توموگرافی ، جایی که معاینه انجام می شود ، قرار می گیرد. بیمار 30 دقیقه در آنجا به تنهایی است. اگر مطالعه با استفاده از یک محیط کنتراست انجام شود ، چند دقیقه قبل از مطالعه از طریق سوند در ورید انجام می شود.
بستری اولیه برای این روش لازم نیست. علیرغم مزایای آنژیوگرافی CT ، موارد منع مصرف دارد:
- کلاستروفوبیا (ترس از فضاهای محدود) ،
- بارداری
- وزن بیمار خیلی زیاد است
- آریتمی ،
- واکنش آلرژیک به ید - اگر یک ماده حاجب تزریق شود ،
- سن کودکان تا 5-7 سال.
معاینه سونوگرافی
هنگام تشخیص آترواسکلروز ، از روش سونوگرافی استفاده می شود.با کمک وی عروق قلب ، اندام تحتانی و شریان کاروتید بررسی می شود. در حضور پلاک های کلسترول ، کاهش جریان خون و وجود پلاک ها و لخته های خون مشاهده می شود. آموزش ویژه برای این روش لازم نیست. بیمار بلافاصله پس از سونوگرافی نتیجه هایی دریافت می کند که توسط پزشک معالج قابل تفسیر است.
MRI عروق
مزیت غیرقابل انکار تصویربرداری با رزونانس مغناطیسی این واقعیت است که به شما امکان می دهد فرآیندهای موجود در بدن را که برای تشخیص سونوگرافی یا اشعه ایکس موجود نیست ، تجسم کنید!
با تشکر از این روش می توانید محل قرارگیری پلاک های آترواسکلروتیک را مشاهده کنید ، ناهنجاری های موجود در ساختار رگ های خونی را تشخیص داده و میزان باریک بودن را تعیین کنید.
عمل بدون درد است و 40 دقیقه طول می کشد. بیمار روی یک میز مخصوص غوطه ور می شود ، که سپس درون یک کپسول که توسط آهنربا احاطه شده است ، می بلغزد. در مطب بعدی رایانه هایی وجود دارد که اطلاعاتی راجع به وضعیت ناحیه مورد بررسی بدن در زمان واقعی به پزشک ارائه می دهند.
2-3 ساعت قبل از عمل ، خوردن مواد غذایی توصیه نمی شود ، و در ورودی دفتر لازم است همه وسایل و وسایل فلزی را بردارید ، در غیر این صورت مطالعه ممکن است نادرست باشد.
توموگرافی پرتو الکترونی
این تکنیک برای مطالعه کار قلب است که در یک مانیتور در قالب سه بعدی نمایش داده می شود. با کمک آن می توانید فرایندهای رخ داده در عروق کرونر ، یعنی رسوب کلسیم در رگها را مشاهده کنید.
این روش تقریباً هیچ منع مصرفی ندارد ، جز بارداری ، زیرا اثر اصلی - پرتودرمانی - می تواند بر جنین تأثیر منفی بگذارد.
CRT بسیار سریع است. در عرض چند ثانیه ، دستگاه قلب و رگ های خونی را اسکن می کند و اطلاعات را به رایانه منتقل می کند. کل روش 10 دقیقه طول می کشد. نتایج بلافاصله پس از مطالعه به بیمار داده می شود.
پیشگیری از آترواسکلروز
با توجه به شیوع بالای بیماری آترواسکلروز ، موسسات پزشکی برای پیشگیری از این بیماری یادداشتهایی ایجاد می کنند. توصیه ها برای همه یادداشت ها یکسان است. آنها به شرح زیر می آیند:
- امتناع از عادتهای بد.
- وزن خود را رعایت کنید و از چاقی خودداری کنید.
- کالری دریافتی غذا را کاهش دهید: استفاده از غذاهای چرب ، سرخ شده و دودی را محدود کنید.
- به طور مرتب ورزش کنید.
- از استرس خودداری کنید.
اگر این قوانین ساده را رعایت کنید ، می توانید سلامتی خود را برای مدت طولانی حفظ کنید. با این حال ، اگر این بیماری هنوز هم رخ می دهد ، باید در اسرع وقت به کمک پزشکی واجد شرایط مراجعه کنید. فقط پزشک می تواند آزمایشات و روشهای لازم را برای کمک به شما در تشخیص درست و شروع مبارزه با آترواسکلروز تجویز کند.

 هپارین
هپارین
 خون منحصراً روی معده خالی تزریق می شود ، بهتر است بعد از آخرین وعده غذایی شما بیش از 12 ساعت بگذرد ،
خون منحصراً روی معده خالی تزریق می شود ، بهتر است بعد از آخرین وعده غذایی شما بیش از 12 ساعت بگذرد ، تمایل به ترومبوز افزایش یافته است ،
تمایل به ترومبوز افزایش یافته است ،