Monoinsulin CR، Monoinsulin hr
دوز و راه مصرف دارو بر اساس میزان گلوکز موجود در خون قبل از غذا و 1-2 ساعت بعد از غذا و همچنین بسته به میزان گلوکوزوری و ویژگی های دوره بیماری به طور جداگانه در هر مورد مشخص می شود.
این دارو به مدت 30-30 دقیقه قبل از غذا به صورت s / c ، به ازای هر متر مربع ، در داخل بدن تجویز می شود. متداول ترین مسیر تجویز SC است. با کتواسیدوز دیابتی ، کما دیابتی ، در حین مداخله جراحی - در / در و / متر.
با انجام مونوتراپی ، دفعات تجویز معمولاً 3 بار در روز (در صورت لزوم تا 5-6 بار در روز) ، محل تزریق هر بار تغییر می یابد تا از ایجاد لیپودیستروفی (آتروفی یا هیپرتروفی چربی زیر جلدی) جلوگیری شود.
متوسط دوز روزانه 30-40 IU ، در کودکان - 8 IU ، سپس در دوز متوسط روزانه - 0.5-1 IU / کیلوگرم یا 30-40 IU 1-3 بار در روز ، در صورت لزوم - 5-6 بار در روز . با دوز روزانه بیش از 0.6 U / kg ، انسولین باید به شکل 2 یا بیشتر تزریق در نواحی مختلف بدن تجویز شود. می توان با انسولین های طولانی کار ترکیب کرد.
عمل دارویی
انسولین DNA نوترکیب انسانی. این انسولین با مدت متوسط عمل است. متابولیسم گلوکز را تنظیم می کند ، اثرات آنابولیک دارد. در عضلات و بافتهای دیگر (به استثنای مغز) ، انسولین حمل و نقل داخل سلول از گلوکز و اسیدهای آمینه را تسریع می کند و آنابولیسم پروتئین را تقویت می کند. انسولین تبدیل گلوکز به گلیکوژن در کبد را تقویت می کند ، گلوکونوژنز را مهار می کند و تبدیل گلوکز اضافی به چربی را تحریک می کند.
عوارض جانبی
از سیستم غدد درون ریز: هیپوگلیسمی.
هیپوگلیسمی شدید می تواند منجر به از دست دادن هوشیاری و (در موارد استثنایی) مرگ شود.
واکنش های آلرژیک: واکنش های آلرژیک موضعی امکان پذیر است - کم کاری ، تورم یا خارش در محل تزریق (معمولاً طی مدت چند روز تا چند هفته متوقف می شود) ، واکنش های آلرژیک سیستمیک (کمتر اتفاق می افتد ، اما جدی تر است) - خارش عمومی ، تنگی نفس ، تنگی نفس ، کاهش فشار خون ، افزایش ضربان قلب ، افزایش عرق کردن. موارد جدی از واکنش های آلرژیک سیستمیک می تواند تهدید کننده زندگی باشد.
دستورالعمل های ویژه
انتقال بیمار به نوع دیگری از انسولین یا به یک داروی آماده سازی انسولین با نام تجاری متفاوت باید تحت نظارت دقیق پزشکی انجام شود.
ممکن است تغییر در فعالیت انسولین ، نوع آن ، گونه ها (گوشت خوک ، انسولین انسانی ، انسولین انسانی) یا روش تولید (انسولین نوترکیب DNA یا انسولین با منشأ حیوانی) تنظیم شود.
نیاز به تنظیم دوز ممکن است در اولین تجویز انسولین انسانی پس از تهیه انسولین با منشأ حیوانی یا به تدریج طی چند هفته یا چند ماه پس از انتقال مورد نیاز باشد.
تعامل
اثر هیپوگلیسمی با استفاده از داروهای ضد بارداری خوراکی ، کورتیکواستروئیدها ، آماده سازی هورمون تیروئید ، دیورتیک های تیازید ، دیازوکسید ، ضد افسردگی های سه حلقه ای کاهش می یابد.
اثرات هیپوگلیسمیک با استفاده از داروهای هیپوگلیسمی خوراکی ، سالیسیلات (به عنوان مثال اسید استیل سالسیلیک) ، سولفونامیدها ، مهارکننده های MAO ، بتا بلاکرها ، اتانول و داروهای حاوی اتانول تقویت می شود.
بتا بلاکرها ، کلونیدین ، رزرپین می توانند مظهر علائم هیپوگلیسمی را برطرف کنند.
روش کاربرد
برای بزرگسالان: پزشک ، بسته به میزان قند خون ، دوز را به صورت جداگانه تعیین می کند.
نحوه مصرف بستگی به نوع انسولین دارد.
- دیابت قندی در صورت وجود نشانه هایی برای انسولین درمانی ،
- به تازگی تشخیص داده شده دیابت ،
- بارداری با دیابت نوع 2 (وابسته به انسولین).
فرم انتشار
محلول تزریق بی رنگ ، شفاف است.
1 میلی لیتر انسولین محلول (مهندسی ژنتیک انسانی) 100 یونیت
Excipients: metacresol - 3 میلی گرم ، گلیسرول - 16 میلی گرم ، آب d / i - تا 1 میلی لیتر.
10 میلی لیتر - بطری های شیشه بی رنگ (1) - بسته های مقوا
اطلاعات در صفحه ای که مشاهده می کنید فقط برای اهداف اطلاع رسانی ایجاد می شود و به هیچ وجه باعث افزایش خوددرمانی نمی شود. این منبع در نظر گرفته شده است تا متخصصان مراقبت های بهداشتی را با اطلاعات اضافی در مورد داروهای خاص آشنا کند و از این طریق سطح حرفه ای آنها افزایش یابد. استفاده از دارو "Monoinsulin CR"بدون شکست مشاوره با متخصص و همچنین توصیه های وی در مورد روش مصرف و دوز داروی انتخابی شما را فراهم می کند.
ترکیب و شکل انتشار
- مواد فعال: انسولین محلول (مهندسی ژنتیک انسان) 100 پیکسل ،
- Excipients: metacresol - 3 میلی گرم ، گلیسرول - 16 میلی گرم ، آب d / i - تا 1 میلی لیتر.
راه حل 10 میلی لیتر - یک بطری شیشه بی رنگ.
محلول تزریق بی رنگ ، شفاف است.
انسولین DNA نوترکیب انسانی. این انسولین با مدت متوسط عمل است. متابولیسم گلوکز را تنظیم می کند ، اثرات آنابولیک دارد. در عضلات و بافتهای دیگر (به استثنای مغز) ، انسولین حمل و نقل داخل سلول از گلوکز و اسیدهای آمینه را تسریع می کند و آنابولیسم پروتئین را تقویت می کند. انسولین تبدیل گلوکز به گلیکوژن در کبد را تقویت می کند ، گلوکونوژنز را مهار می کند و تبدیل گلوکز اضافی به چربی را تحریک می کند.
انسولین کوتاه مدت انسان.
نحوه مصرف بستگی به نوع انسولین دارد.
Monoinsulin sp بارداری و کودکان
در دوران بارداری ، حفظ کنترل قند خون خوب در بیماران مبتلا به دیابت از اهمیت ویژه ای برخوردار است. در دوران بارداری ، نیاز به انسولین معمولاً در سه ماهه اول کاهش می یابد و در سه ماهه دوم و سوم افزایش می یابد.
توصیه می شود بیماران مبتلا به دیابت در مورد شروع یا برنامه ریزی بارداری به پزشک اطلاع دهند.
در بیمارانی که دیابت در دوران شیردهی (شیردهی) دارند ، تنظیم دوز انسولین ، رژیم غذایی یا هر دو مورد نیاز است.
در مطالعات مربوط به سمیت ژنتیکی در سری آزمایشگاهی و in vivo ، انسولین انسانی اثر جهش زایی نداشته است.
دوز مونینسولین
پزشک ، بسته به میزان قند خون ، دوز را به صورت جداگانه تعیین می کند.
انتقال بیمار به نوع دیگری از انسولین یا به یک داروی آماده سازی انسولین با نام تجاری متفاوت باید تحت نظارت دقیق پزشکی انجام شود.
ممکن است تغییر در فعالیت انسولین ، نوع آن ، گونه ها (گوشت خوک ، انسولین انسانی ، انسولین انسانی) یا روش تولید (انسولین نوترکیب DNA یا انسولین با منشأ حیوانی) تنظیم شود.
نیاز به تنظیم دوز ممکن است در اولین تجویز انسولین انسانی بعد از تهیه انسولین با منشأ حیوانی یا به تدریج در طی چند هفته یا چند ماه پس از انتقال مورد نیاز باشد.
نیاز به انسولین ممکن است با عملکرد کافی آدرنال ، غده هیپوفیز یا تیروئید ، با نارسایی کلیوی یا کبدی کاهش یابد.
با برخی بیماری ها یا استرس عاطفی ، نیاز به انسولین افزایش می یابد.
تنظیم دوز ممکن است در هنگام افزایش فعالیت بدنی یا هنگام تغییر یک رژیم غذایی معمولی نیز لازم باشد.
علائم پیش سازهای هیپوگلیسمی در حین تجویز انسولین انسانی در بعضی از بیماران ممکن است با علائمی که در حین مصرف انسولین با منشأ حیوانی مشاهده می شود ، کمتر تلفظ شده یا متفاوت باشد. به عنوان مثال با عادی سازی سطح قند خون ، به عنوان مثال در نتیجه انسولین درمانی فشرده ، ممکن است تمام یا برخی از علائم پیش سازهای هیپوگلیسمی از بین بروند ، که در مورد آن باید به بیماران اطلاع داده شود.
علائم پیش سازهای هیپوگلیسمی ممکن است با دوره طولانی دیابت ، نوروپاتی دیابتی یا با استفاده از بتا بلاکرها تغییر کرده و یا کمتر برجسته شوند.
در بعضی موارد ، واکنش های آلرژیک موضعی می تواند به دلایلی که به عملکرد دارو مربوط نمی شود ، ایجاد شود ، به عنوان مثال ، تحریک پوست با ماده پاک کننده یا تزریق نادرست ایجاد شود.
در موارد نادر از واکنشهای آلرژیک سیستمیک ، درمان فوری مورد نیاز است. بعضی اوقات ممکن است تغییر انسولین یا حساسیت زدایی لازم باشد.
تأثیر توانایی رانندگی وسایل نقلیه و مکانیسم های کنترل:
در حین هیپوگلیسمی ، توانایی تمرکز توجه بیمار ممکن است کاهش یابد و میزان واکنشهای روانی- حرکتی کاهش یابد. این می تواند خطرناک باشد در شرایطی که این توانایی ها به ویژه ضروری هستند (رانندگی ماشین یا ماشین های عامل). به بیماران توصیه می شود که از بروز هیپوگلیسمی هنگام رانندگی ، احتیاط کنند. این امر به ویژه برای بیمارانی که علائم خفیف یا غایب دارند- پیشروان هیپوگلیسمی یا با پیشرفت مکرر هیپوگلیسمی مهم هستند. در چنین مواردی ، پزشک باید امکان سنجی بیمار را که راننده خودرو است ارزیابی کند.
فارماکوکینتیک
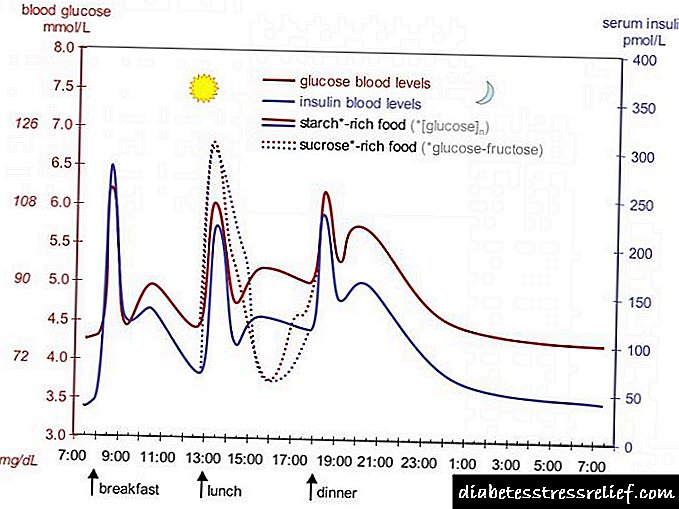
جذب و شروع اثر انسولین بستگی به مسیر مصرف (زیر جلدی ، عضلانی) ، محل تجویز (معده ، ران ، باسن) و میزان تزریق دارد. به طور متوسط ، پس از تزریق زیر جلدی ، Monoinsulin CR در 1/2 ساعت شروع به فعالیت می کند ، حداکثر تأثیر آن بین 1 تا 3 ساعت است ، مدت زمان مصرف دارو حدود 8 ساعت است.
به طور یکنواخت در بین بافت ها توزیع می شود ، به سد جفت و داخل شیر مادر نفوذ نمی کند. توسط انسولیناز ، بطور عمده در کبد و کلیه ها از بین می رود. نیمه عمر حذف چند دقیقه طول می کشد. توسط کلیه ها (30-80٪) دفع می شود.
نشانه های استفاده
دیابت نوع 1 (وابسته به انسولین) ،
دیابت نوع 2 (وابسته به انسولین): مرحله مقاومت در برابر عوامل هیپوگلیسمی خوراکی ، مقاومت جزئی در برابر این داروها (در طول درمان ترکیبی) ، بیماریهای همزمان ، بارداری ،
· برخی شرایط اضطراری در بیماران دیابتی.
بارداری و شیردهی
هیچ محدودیتی در مورد درمان دیابت با انسولین در دوران بارداری وجود ندارد ، زیرا انسولین از سد جفت عبور نمی کند. هنگام برنامه ریزی برای بارداری و در طول آن ، لازم است درمان دیابت شدیدتر شود. نیاز به انسولین معمولاً در سه ماهه اول بارداری کاهش می یابد و به تدریج در سه ماهه دوم و سوم افزایش می یابد. در طی و بلافاصله پس از تولد ، نیازهای انسولین به طرز چشمگیری کاهش می یابد. اندکی پس از تولد ، نیاز به انسولین به سرعت به سطح قبل از بارداری برمی گردد. هیچ محدودیتی در مورد درمان دیابت با انسولین در دوران شیردهی وجود ندارد ، زیرا درمان مادر با انسولین برای کودک بی خطر است. با این وجود ، ممکن است کاهش دوز انسولین مورد نیاز باشد ، بنابراین لازم است تا زمانی که نیاز انسولین تثبیت شود ، نظارت دقیق انجام شود.
اثر جانبی
شایع ترین عارضه جانبی انسولین در هیپوگلیسمی است. علائم هیپوگلیسمی معمولاً ناگهان بروز می کند. این موارد شامل موارد زیر است: عرق سرما ، رنگ پریدگی پوست ، عصبی بودن یا لرزش ، اضطراب ، خستگی غیرمعمول یا ضعف ، گرایش به اختلال ، تمرکز مختل ، سرگیجه ، گرسنگی شدید ، اختلال بینایی موقتی ، سردرد ، حالت تهوع ، تاکی کاردی. هیپوگلیسمی شدید می تواند منجر به از دست دادن هوشیاری ، اختلال موقتی یا برگشت ناپذیر مغز یا مرگ شود.
هنگام درمان با انسولین ، واکنشهای آلرژیک موضعی (قرمزی ، تورم موضعی ، خارش پوست در محل تزریق) مشاهده می شود. این واکنش ها معمولاً موقتی هستند و با ادامه روند درمان آنها منتقل می شوند.
واكنش آلرژيك تعميم يافته گاهي ممكن است بروز كند. آنها جدی تر هستند و می توانند منجر به بثورات پوستی ، خارش پوست ، افزایش تعریق ، اختلالات دستگاه گوارش ، آنژیوادم ، مشکل در تنفس ، تاکی کاردی ، افت فشار خون شریانی شوند. واکنشهای آلرژیک عمومی تهدید کننده زندگی هستند ، به درمان تخصصی نیاز دارند.
اگر محل تزریق را در ناحیه آناتومیک تغییر ندهید ، ممکن است لیپودیستروفی در محل تزریق ایجاد شود.
مصرف بیش از حد
با مصرف بیش از حد ، ممکن است هیپوگلیسمی ایجاد شود.
درمان: بیمار می تواند با مصرف قند یا غذاهای غنی از کربوهیدرات ، هیپوگلیسمی خفیف را از بین ببرد. بنابراین ، برای بیماران دیابتی توصیه می شود که قند ، شیرینی ، کلوچه یا آب میوه شیرین را با خود همراه داشته باشند.
در موارد شدید ، وقتی بیمار هوشیاری خود را از دست می دهد ، 40٪ محلول گلوکز به صورت داخل وریدی ، عضلانی ، زیر جلدی ، داخل وریدی - گلوکاگون تجویز می شود. پس از بازیابی هوشیاری ، به بیمار توصیه می شود غذاهای سرشار از کربوهیدرات را بخورد تا از رشد مجدد هیپوگلیسمی جلوگیری کند.
اقدامات احتیاطی ایمنی
در مقابل زمینه انسولین درمانی ، نظارت مداوم بر میزان گلوکز خون ضروری است. دلایل هیپوگلیسمی علاوه بر مصرف بیش از حد انسولین ، ممکن است وجود داشته باشد: جایگزینی دارو ، پرش از وعده های غذایی ، استفراغ ، اسهال ، استرس جسمی ، بیماری هایی که باعث کاهش نیاز انسولین می شود (اختلال در عملکرد کبد و کلیه ، عملکرد بیش از حد قشر آدرنال ، غده هیپوفیز یا تیروئید) ، تغییر محل تزریق و تعامل با داروهای دیگر
دوز نادرست یا قطع شدن در تجویز انسولین ، به ویژه در بیماران مبتلا به دیابت نوع I ، می تواند منجر به قند خون شود. معمولاً اولین علائم هایپرگلیسمی به تدریج طی چند ساعت یا چند روز بروز می کند. این موارد شامل تشنگی ، افزایش ادرار ، تهوع ، استفراغ ، سرگیجه ، قرمزی و خشکی پوست ، خشکی دهان ، از بین رفتن اشتها ، بوی استون در هوای بازدم است. در صورت عدم درمان ، قند خون دیابت نوع I می تواند منجر به ایجاد كتواسیدوز دیابتی تهدیدكننده برای زندگی شود.
دوز انسولین باید برای اختلال در عملکرد تیروئید ، بیماری آدیسون ، هیپوپیوتراریسم ، اختلال در عملکرد کبد و کلیه و دیابت در افراد بالای 65 سال اصلاح شود.
بیماریهای همزمان ، به ویژه عفونت ها و شرایطی که همراه با تب است ، نیاز به انسولین را افزایش می دهد.
در صورت افزایش سطح فعالیت بدنی یا تغییر رژیم غذایی معمول ، ممکن است اصلاح دوز انسولین نیز لازم باشد.
انتقال از یک نوع یا مارک انسولین به نوع دیگر باید تحت نظارت دقیق پزشک انجام شود. تغییر در غلظت ، نام تجاری (تولید کننده) ، نوع (انسولین کوتاه مدت ، متوسط ، طولانی مدت و غیره) ، نوع (انسانی ، منشأ حیوانی) و / یا روش ساخت (منشأ حیوانات یا مهندسی ژنتیک) ممکن است نیاز به اصلاح داشته باشد. دوز انسولین این نیاز به تنظیم دوز انسولین ممکن است هم بعد از اولین کاربرد و هم در طی چند هفته یا ماه اول ظاهر شود.
برخی از بیماران هنگام تغییر از انسولین حیوانی به مونینسولین CR ، تغییر یا تضعیف علائمی را نشان دادند که باعث پیش بینی هیپوگلیسمی شد.
در موارد جبران خوب متابولیسم کربوهیدرات ، به عنوان مثال ، به دلیل تشدید انسولین درمانی ، علائم معمول پیش سازهای هیپوگلیسمی نیز می تواند تغییر کند ، که در مورد بیماران باید هشدار داده شود.
موارد نارسایی قلبی با مصرف ترکیبی انسولین و تیازولیدین دیون ، به ویژه در بیماران با فاکتورهای خطر برای نارسایی قلبی گزارش شده است. این را باید هنگام اختصاص این ترکیب در نظر داشت.
در صورت تجویز ترکیب فوق ، لازم است به موقع علائم و نشانه های نارسایی قلبی ، افزایش وزن ، ورم را شناسایی کنید. در صورت بدتر شدن علائم از طرف سیستم قلبی ، استفاده از پیوگلیتازون باید متوقف شود.
مدیریت حمل و نقل و کار با سازوکارها
توانایی تمرکز بیماران و میزان واکنش آن ممکن است در حین هیپوگلیسمی و هایپرگلیسمی اختلال ایجاد شود ، که می تواند مثلاً هنگام رانندگی با ماشین یا کار با ماشین ها و مکانیسم ها خطرناک باشد. به بیماران توصیه می شود در هنگام رانندگی با ماشین و کار با مکانیسم ، نسبت به جلوگیری از ایجاد هیپوگلیسمی و قند خون اقدام کنند. این امر به ویژه برای بیمارانی که علائم کمبود یا کاهش آن در پیشروهای ایجاد هیپوگلیسمی یا رنج از قسمتهای مکرر هیپوگلیسمی دارند ، مهم است. در چنین مواردی ، تناسب رانندگی باید در نظر گرفته شود.
ویال انسولین استفاده شده را در دمای اتاق (حداکثر 25 درجه سانتیگراد) بیش از 6 هفته ذخیره کنید.
دارو را از نور محافظت کنید. از گرم شدن ، تابش مستقیم نور خورشید و یخ زدن خودداری کنید. دور از دسترس کودکان نگه دارید.
اگر محلول از شفافیت ، بی رنگ یا تقریبا بی رنگ متوقف شده است ، از Monoinsulin CR استفاده نکنید.
بعد از تاریخ انقضا چاپ شده روی بسته استفاده نکنید.