آترواسکلروز سیستمیک یا عمومی
در دنیای مدرن ، آنها بیشتر و بیشتر در مورد مشکل آترواسکلروز و ارتباط آن با بروز سکته مغزی ایسکمیک و انفارکتوس میوکارد صحبت می کنند. اما پلاک های کلسترول می توانند بر روی رگ های خونی نه تنها در قلب و مغز ، بلکه در اندام های دیگر نیز تأثیر بگذارند و عملکرد کل بدن را مختل کنند. آترواسکلروز عمومی شده یک بیماری بسیار خطرناک است ، زیرا تعداد زیادی از عروق را در سیستم های مختلف بدن درگیر می کند و می تواند عواقب غیرقابل پیش بینی برای سلامتی انسان داشته باشد.
شرح بیماری و دلایل احتمالی بروز آن
 آترواسکلروز تعمیم یافته آسیب شناسی است که در آن کلسترول بر روی دیواره های داخلی شریان ها رسوب می شود ، در نتیجه دیواره عروق متراکم تر می شود و خاصیت ارتجاعی آن از بین می رود. در این حالت ، گردش خون مختل می شود ، در نتیجه اعضای بدن از ایسکمی رنج می برند.
آترواسکلروز تعمیم یافته آسیب شناسی است که در آن کلسترول بر روی دیواره های داخلی شریان ها رسوب می شود ، در نتیجه دیواره عروق متراکم تر می شود و خاصیت ارتجاعی آن از بین می رود. در این حالت ، گردش خون مختل می شود ، در نتیجه اعضای بدن از ایسکمی رنج می برند.
دو دلیل اصلی برای بروز پلاکهای آترواسکلروتیک وجود دارد: آسیب به انتیما (پوشش داخلی شریان) و اختلال در متابولیسم چربی. کلسترول و سایر چربی ها در اندوتلیوم رگ غوطه ور می شوند و پایه پلاک آینده را تشکیل می دهند. در عین حال ، لحن دیواره آن تغییر می کند ، که منجر به تنگ شدن لومن شریان می شود. در نتیجه جریان خون آشفته ظاهر می شود و درونی شدن رگ مختل می شود. بنابراین ، لایه بندی اضافی اتفاق می افتد ، در ارتباط با آن پلاک لیپیدی رشد می کند و مشکل را تشدید می کند.
عوامل بسیاری وجود دارد که به پیشرفت آترواسکلروز کمک می کند و پیش آگهی بیمار را بدتر می کند:
- سن و جنس. در معرض خطر ، مردان بالای 40 سال و زنان بالای 50 سال (زنان تولید استروژن را در دوران یائسگی کاهش داده اند).
- وراثت هایپر کلسترول خانوادگی یک بیماری ژنتیکی است که در آن فرد دچار اختلال در متابولیسم لیپیدها می شود. علاوه بر این ، کسانی که بستگانشان به دیابت مبتلا هستند ، چاقی و آترواسکلروز در معرض خطر هستند.
- عادت های بدبه خصوص سیگار کشیدن مواد مضر باعث وازواسپاسم ناگهانی و اختلال در ارتجاعی دیواره می شوند.
- فشار خون شریانی. به دلیل استحکام زیاد جریان خون ، دیواره رگ ها زخمی می شوند. در همان زمان ، آترواسکلروز باعث افزایش فشار می شود ("یک دایره شرور" شکل می گیرد).
- نظارت عاطفی. کاتکول آمین ها (هورمونهای استرس) باعث افزایش نبض ، فشار و انعقاد خون می شوند ، ضخیم شدن آن را افزایش داده و تشکیل لخته های خون را تحریک می کنند.
- هیپودینامیا منجر به افزایش وزن بدن و تجمع لیپیدها می شود.
علاوه بر این ، مفهوم آترواسکلروز نامشخص تعمیم یافته ، مشخص می شود ، که در آن نمی توان علت ظهور پاتولوژی را مشخص کرد.
چه علائمی شخص را آزار می دهد و چگونه می توان تشخیص داد
علائم هر بیماری در اثر بومی سازی پلاک های چربی و میزان باریک بودن لومن رگ ها ایجاد می شود. با آترواسکلروز عمومی ، شکایات را می توان ترکیب کرد. بسته به محل انسداد ، انواع آسیب شناسی زیر مشخص می شود.
- علائم آترواسکلروز رگهای سر:
- سرگیجه و لرزش مگس ها در جلوی چشم با حرکات ناگهانی ،
- فشار خون پرش می کند ،
- سوزن شدن یا بی حسی در اندام ها ،
- حدت بینایی
- احساس خستگی ، ضعف ،
- اختلال در گفتار
- سکته مغزی ایسکمیک
- اسکلروز عروق کرونر:
- درد پاروکسیسمال در ناحیه قلب یک آنژین صدری ،
- تنگی نفس
- الکتروکاردیوگرام (ECG) علائم ایسکمی دارد ،
- وجود نارسایی قلبی ،
- اختلالات در ریتم و هدایت قلب ،
- انفارکتوس میوکارد
- آسیب به رگهای اندام تحتانی با لفظ متناوب مشخص می شود. هنگام راه رفتن ، بیمار درد شدیدی را تجربه می کند که پس از مدتی می گذرد.
- آترواسکلروز شریان های حفره شکمی با گرفتگی درد شکم ، ظهور عرق سرد ، افت فشار خون ظاهر می شود.
- آسیب شناسی شریان های کلیوی برای مدت طولانی بدون علامت است ، اما با پیشرفت انسداد انسداد ، مداوم و دشوار برای درمان فشار خون بالا ظاهر می شود.
تشخیص آترواسکلروز مبتنی بر جمع آوری تاریخچه پزشکی بیمار (از جمله سابقه خانوادگی) ، وجود علائم بالینی ، معاینه جسمی است که شامل تپش قلب ، شنیداری و اندازه گیری فشار خون است. اجباری مطالعه پروفایل لیپیدهاست که میزان کلسترول تام ، تری گلیسیرید ، نسبت چربیهای بخشهای مختلف را نشان می دهد.
از روش های معاینه ابزار استفاده می شود:
- اشعه ایکس قفسه سینه برای تأیید کلسیفیکاسیون یا آنوریسم آئورت ،
- آنژیوگرافی - مطالعه رگهای خونی با استفاده از ماده حاجب برای تعیین میزان فرسودگی و عملکرد گردش خون ،
- سونوگرافی شریان ها با داپلروگرافی محل کانونی آترواسکلروز ، وجود لخته شدن خون و اندازه گیری سرعت جریان خون را نشان می دهد ،
- نوار قلب برای تشخیص ایسکمی ، آریتمی ، محاصره.
چه مناطقی از درمان وجود دارد
در درمان آترواسکلروز عمومی ، روش های مختلفی اعم از پزشکی و جراحی و همچنین رژیم غذایی ، فیزیوتراپی استفاده می شود. رژیم درمانی ، داروها و انتخاب دوز فقط در هر مورد توسط پزشک انتخاب می شود ، خوددرمانی قابل قبول نیست.
داروها شامل مصرف گروههای دارویی زیر است:
- استاتین و فیبرات سنتز چربی های خود را کاهش می دهند ("Rosuvastatin" ، "Atorvastatin" ، "Clofibrate") ،
- نیکوتینیک اسید و مشتقات آن میزان تری گلیسیریدها را کاهش می دهد ، نسبت لازم لیپیدهای چگالی بالا و کم را ایجاد می کند
- اجزای اسیدهای صفراوی آنها را از بدن خارج می کنند و کلسترول را پایین می آورند ،
- داروها همچنین برای اصلاح آسیب شناسی همزمان تجویز می شوند: داروهای ضد پلاکت ، ضد فشار خون ، داروهای ضد تب و غیره
روشهای درمانی:
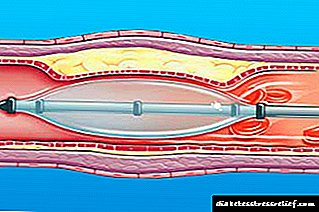 آنژیوپلاستی و استنتینگ بالون ،
آنژیوپلاستی و استنتینگ بالون ،- پیوند بای پس عروق کرونر ،
- عملیات بازسازی در شریان ها (آنژیوپلاستی ، برداشتن و پروتز عروق خونی).
مداخلات جراحی فوق با هدف از بین بردن عوارض روند آترواسکلروتیک انجام می شود.
روش های فیزیوتراپی عبارتند از: جریان های برنارد ، UHF درمانی ، الکتروفورز ، حمام های درمانی (سولفید هیدروژن ، رادون) ، اما اثربخشی آنها به طور علمی اثبات نشده است. اجباری تمرینات درمانی ، آموزش راه رفتن هستند.
یک رویکرد اولیه جامع برای حل مشکل آترواسکلروز کمک می کند تا از عوارض جدی جلوگیری کرده و در صورت امکان از عمل جراحی خودداری کنید.
پیش بینی ، مدت و کیفیت زندگی پیش رو
 پیش آگهی بیمار به طور مستقیم به زمان تشخیص ، شدت آسیب شناسی ، درمان منتخب و پیروی از تمام توصیه های پزشک بستگی دارد. اولین کاری که باید برای بیمار انجام دهید این است که درست غذا بخورید. لازم است گوشت های چرب ، غذاهای فرآوری شده ، محصولات با میزان بالای چربی های ترانس (کوکی ها ، کیک ها ، مارگارین ، شیرینی ها) را از رژیم غذایی خود محروم کنید ، از مصرف کربوهیدرات های ساده (مواد پخته شده کره ، مواد مغذی فوری ، شیرینی) خودداری کنید. درعوض ، توصیه می شود مقدار غذاهای غنی از فیبر (سبزیجات ، میوه ها ، نان غلات سبوس دار ، غلات با حداقل پردازش) افزایش یابد. بهتر است ماهی های چرب دریایی ، روغن های گیاهی مختلف (زیتون ، کنجد ، آفتابگردان) را به منوی خود اضافه کنید.
پیش آگهی بیمار به طور مستقیم به زمان تشخیص ، شدت آسیب شناسی ، درمان منتخب و پیروی از تمام توصیه های پزشک بستگی دارد. اولین کاری که باید برای بیمار انجام دهید این است که درست غذا بخورید. لازم است گوشت های چرب ، غذاهای فرآوری شده ، محصولات با میزان بالای چربی های ترانس (کوکی ها ، کیک ها ، مارگارین ، شیرینی ها) را از رژیم غذایی خود محروم کنید ، از مصرف کربوهیدرات های ساده (مواد پخته شده کره ، مواد مغذی فوری ، شیرینی) خودداری کنید. درعوض ، توصیه می شود مقدار غذاهای غنی از فیبر (سبزیجات ، میوه ها ، نان غلات سبوس دار ، غلات با حداقل پردازش) افزایش یابد. بهتر است ماهی های چرب دریایی ، روغن های گیاهی مختلف (زیتون ، کنجد ، آفتابگردان) را به منوی خود اضافه کنید.
اگر مشکلی در اضافه وزن وجود دارد ، باید از اضافه وزن بیشتری خلاص شوید. این به رژیم متعادل و فعالیت بدنی متوسط کمک خواهد کرد: پیاده روی ، دوچرخه سواری ، شنا. سیگار کشیدن و نوشیدن الکل کاملاً ممنوع است. عادت های بد به رشد پلاک های آترواسکلروتیک کمک می کند و می تواند کشنده باشد.
اگر توصیه های پزشک برای درمان و اصلاح شیوه زندگی رعایت نشود ، عوارض زیر ممکن است:
- انفارکتوس میوکارد
- سکته مغزی یا حمله ایسکمیک گذرا (TIA) ،
- پارگی آنوریسم و آئورت ،
- فشار خون بالا کنترل نشده ،
- arteriolonecrosis ،
- نارسایی مزمن کلیه
آترواسکلروز عمومی شده یک بیماری مزمن پیشرونده است که می تواند منجر به عوارض جدی و مرگ شود. برای کاهش خطرات و جلوگیری از بروز حمله قلبی یا سکته مغزی ، باید به توصیه های پزشک عمل کنید و سلامت خود را با دقت کنترل کنید. حتی در صورت عدم وجود علائم شدید بیماری ، اما وجود عوامل تحریک کننده یا وراثت ، لازم است که بطور دوره ای معاینه شوید ، سطح کلسترول و سایر چربی ها را کنترل کنید.
برای تهیه مطالب از منابع زیر اطلاعاتی استفاده شده است.
علل ایجاد آترواسکلروز عمومی
با تغییر سیستمی در شریان ها ، بیمار معمولاً بار وراثت دارد - موارد آترواسکلروز در نزدیکان. با یک پیش بینی ژنتیکی ، این بیماری زودتر توسعه می یابد و شیوع ارگان های متعدد دارد.
بین شروع بیماری و سن (از 45 سال) و جنسیت ارتباط وجود دارد. مردان بیشتر و 7-8 سال زودتر از نظر آسیب شناسی تشخیص داده می شوند ، اما پس از شروع یائسگی ، نقش محافظتی استروژن در خانم ها ضعیف می شود و خطرات برابر می شوند.
عوامل اثبات شده در ایجاد آترواسکلروز عبارتند از:
- اعتیاد به نیکوتین (اسپاسم عروقی ، اختلال در متابولیسم کلسترول ، آسیب به دیواره شریان با رزین و نیکوتین) ،
- نقض قوانین رژیم غذایی (بیش از حد چربی های حیوانی و عدم وجود فیبرهای گیاهی منجر به کلسترول اضافی در خون می شود) ،
- عدم فعالیت (متابولیسم کربوهیدرات و لیپیدها کند می شود ، که منجر به چاقی ، تشکیل لخته های خون در رگ های خونی ، دیابت) ،
- افزایش فشار باعث تسریع در نفوذ چربی ها به دیواره شریانی می شود ،
- دیابت ، سندرم متابولیک و چاقی خطر ابتلا به آترواسکلروز را پنج برابر افزایش می دهد ،
- عفونت های مکرر ، مسمومیت مزمن دیواره رگ های خونی را از بین می برد و اتصال پلاک آترواسکلروتیک را تسهیل می کند.
و در اینجا بیشتر در مورد آترواسکلروز و کلسترول صحبت شده است.
توسعه و بومی سازی
علت فوری تغییرات آترواسکلروتیک در شریان ها نقض متابولیسم چربی و پروتئین است - نسبت بین کسری های اصلی کلسترول در خون. بیش از حد لیپوپروتئین با چگالی کم و کمبود مجتمع هایی با چگالی زیاد وجود دارد. توسعه پاتولوژی مراحل را طی می کند:
- لکه چربی - در مکانهایی که کندتر حرکت خون (ناحیه انشعاب) و آسیب رساندن به لایه داخلی است ، مجتمع های چربی و مولکول های پروتئین ظاهر می شوند ، به لایه داخلی شریان وارد می شوند.
- رشد بافت همبند و تشکیل پلاک. فیبرها در رسوبات چربی جوانه می زنند ، لکه های خون در محل ترک های دیواره عروقی تشکیل می شوند. در این مرحله ، ساختار تشکیل آتروماتوز سست است ، هنوز هم می تواند حل شود.
- رسوب نمک های کلسیم - پس از تراکم و آغشته سازی با کلسیم ، پلاک رشد می کند ، به تدریج جریان خون یا قطعات آن را مسدود می کند ، در امتداد بستر عروقی حرکت می کند و شاخه های شریانی کوچکتر را مسدود می کند.
بسته به مکان مسدود کردن حرکت خون ، تغییرات آترواسکلروتیک منجر به چنین بیماری هایی می شود:
- عروق کرونر - انفارکتوس میوکارد ، آنژین صدری ، قلب و عروق ،
- انسفالوپاتی مغز ، حملات زودرس ، سکته مغزی ،
- عروق مزانتر (مزانتر) - کولیت ایسکمیک ، انتریت ، انفارکتوس روده ،
- کلیه - انفارکتوس کلیه ، نارسایی کلیه ،
- اندام - گرفتگی متناوب ، گانگرن.
تظاهرات بالینی بیماری تا زمانی که لومن شریان بیش از نیمی از آن مسدود نشود رخ نمی دهد. در مرحله بدون علامت ، می توان تغییر در ترکیب خون را تشخیص داد - افزایش در کل کلسترول و کسری با چگالی کم آن. با تجلی پاتولوژی ، با پیشرفت تدریجی علائم می گذرد:
- ایسکمی - خون رسانی ضعیف به اندام مبتلا با خون ، درد ، کاهش عملکرد در هنگام ورزش.
- ترومبونکروز - انسداد لومن ، عوارض به شکل سکته قلبی.
- فیبروز - در مکانهایی که جریان خون کاهش می یابد ، بافت پیوندی به جای سلولهای در حال کار و نارسایی اندام رشد می کند.
علائم آترواسکلروز تشخیص داده نشده عمومی
علائم آترواسکلروز با توجه به محل آسیب به عروق مشخص می شود:
- عروق کرونر - دلهره ای از طبیعت فشرده در هنگام ورزش ، سپس در حالت استراحت ، اختلال در ریتم انقباضات ، تنگی نفس ، نارسایی گردش خون ،
- آئورت (قفسه سینه) - حملات سوزش درد از چند ساعت تا 1 تا 2 روز با افزایش دوره ای ، هیپرتروفی میوکارد به طور عمده از بطن چپ ،
- آئورت شکمی - درد شکم ، نفخ ، مدفوع ناپایدار. اگر پلاک در محل bifurcation قرار داشته باشد ، اندامها نیز رنج می برند - بی حسی ، تورم ، نقص های زخم روی پوست ، درد هنگام راه رفتن ،
- مزانتر (مزانتر) - حملات وزغ شکمی (درد شدید 2 تا 3 ساعت بعد از خوردن غذا) ، کاهش ترشح آنزیم ها با ایجاد اسهال ، نفخ شکم ، حالت تهوع ، کاهش اشتها ،
- کلیه - افزایش مقاومت به فشار در برابر داروها ، ظهور در ادرار پروتئین ، سیلندرها. با ضایعه یک طرفه ، نارسایی کلیه و فشار خون بالا به آرامی پیشرفت می کند ، با یک ضایعه دو طرفه ، یک شکل بدخیم از بیماری با عوارض ظاهر می شود ،
- مغز - تضعیف توانایی به یاد آوردن ، تمرکز ، یادگیری ، کاهش هوش ، تغییر روان و واکنشهای رفتاری ، اختلال در خواب ، سرگیجه و بی ثباتی راه رفتن ، سکته مغزی ایسکمیک یا خونریزی از نتایج آترواسکلروز مغزی ،
- اندامهای تحتانی - گرفتگی متناوب ، بی حسی و خنک کننده ، خشکی پوست ، گانگرن اندام.
می تواند باعث مرگ شود
با تنگ شدن تدریجی رگ به دلیل رشد پلاک کلسترول ، بیمار شکل تنگی بیماری ایجاد می کند. با توسعه مشخص می شود:
- سوء تغذیه
- گرسنگی اکسیژن
- کاهش میزان متابولیک ،
- دیستروفی بافت و آتروفی ،
- تکثیر الیاف بافت همبند و اسکلروز.
عوارض ترومبوآمبولی عبارتند از:
- انفارکتوس اندام
- تشکیل آنوریسم و پارگی آن ،
- اختلال شدید ریتم
- گانگرن بافت اندام تحتانی.
همه این بیماری ها تهدید کننده زندگی هستند و با درمان کافی یا آسیب شدید منجر به فوت بیمار نمی شوند.
به ویدیو در مورد دلایل آترواسکلروز ، علائم و درمان آن نگاه کنید:
تشخیص بیمار
تغییرات آترواسکلروتیک در رگ های خونی ممکن است با داده های بدست آمده در طی معاینه فیزیکی نشان داده شود:
- تورم اندام تحتانی ،
- وجود ون بر بدن ، لکه های کلسترول (زانتیوما ، زانتلاسما) ،
- خشکی پوست ، تغییرات گرمسیری (ترک ، زخم) ، لایه برداری ،
- ریزش مو
- اضافه وزن یا تحریک شدید ،
- نقض ریتم انقباضات قلب ،
- فشار خون بالا
- پیری زودرس
تشخیص را تأیید کنید و عواقب آترواسکلروز را با استفاده از روشهای آزمایشگاهی و ابزاری مشخص کنید:
- آزمایش خون - کلسترول بالا ، تری گلیسیریدها و مجتمع های لیپوپروتئین با چگالی کم ،
- نوار قلب - علائم ایسکمی میوکارد ، فرآیندهای فشار خون ، آریتمی و انقباضات ، تغییر در هدایت قلبی ،
- رادیوگرافی - آئورت دراز است ، در بالای محل پلاک گسترش می یابد ، دیوارها متراکم هستند ، رسوبات کلسیم وجود دارد ، آنوریسم وجود دارد ،
- عروق کرونر - در عروق کرونر ، حرکت خون به دلیل انسداد ، باریک شدن ،
- آنژیوگرافی یا رئواسوگرافی اندام تحتانی - لومن رگهایی که بافت پاها را تأمین می کنند مسدود شده است ، همودینامیک مختل می شود ،
- سونوگرافی عروق کلیه ها ، قلب ، شریان های کاروتید - علائم باریک شدن ، تضعیف جریان خون و اختلال در اندام ها.
دارو درمانی
برای تنظیم کلسترول خون می توان از داروهایی که دارای قند خون هستند استفاده کرد:
- فیبرات برای کاهش تشکیل چربی ها - Trazikor ، لیپوفن ،
- استاتین ها - آنزیم های موجود در سنتز کلسترول را مهار می کنند (واسیلیپ ، پراسپرس ، لزکول ، آتوکور ، روزوسارد ، لیوازو) ،
- گیرنده اسیدهای صفراوی ، اتصال و خارج کردن آنها از بدن ، این منجر به پردازش چربی در کبد می شود - کلستیرامین ،
- اسید نیکوتین ، نیکوتین آمید - باعث کاهش تری گلیسیریدها و لیپوپروتئین های با چگالی کم ، سطح مجتمع های با چگالی بالا را افزایش می دهد که مانع پیشرفت آترواسکلروز می شود.
علاوه بر این داروهای اساسی ، آنها تجویز می کنند:
- سوربنت های گیاهی - Guarem ، Beta-sitosterol ، آنها مانع از جذب کلسترول از روده شده و آن را از بدن خارج می کنند ،
- اسیدهای چرب غیر اشباع - نرمال فراکسیون نسبت کلسترول را افزایش می دهد خواص محافظتی از شریان پوسته - lipon-ESPA، Thiogamma، Omacor، Linetol،
- تغذیه لایه داخلی (intima) رگ ها ، اجازه اتصال پلاک را نمی دهید - AEvit ، Triovit ، اسید اسکوربیک ، سلنیوم ، اندوتلون ،
- اصلاح کننده های آنژیوپروتکتور و میکروسیرکولاسیون - Actovegin ، Oxybral ، Bilobil ، Curantil ، نیکوتینات Xanthinol ، Pentilin.
اگر تهدید انسداد کامل شریان با لخته خون یا قسمت هایی از پلاک وجود داشته باشد ، عملیاتی انجام می شود که در آن ترومب و بخشی از پوشش داخلی رگ برداشته می شود (اندارترکتومی) یا یک بالون برای گسترش آن وارد می شود ، استنت نصب می شود. با خطر بالای حمله قلبی و عوارض آن ، جراحی بای پس توصیه می شود.
رژیم غذایی برای بیمار
برای کاهش مصرف کلسترول با مواد غذایی ، باید از قوانین تغذیه ای پیروی کنید:
- غذاهای حاوی مقادیر زیادی چربی حیوانات را از بین ببرید (گوشت خوک ، گوشت خوک ، گوشت گاو و گوشت گوسفند ، مایع گوشتی) ،
- زرده تخم مرغ ، گوشت قرمز ، کره ، کره ، شکر ، شیرینی ،
- محصولات منو را با مقدار زیادی لسیتین وارد کنید ، که یک آنتاگونیست بیولوژیک تری گلیسیرید و کلسترول محسوب می شود - گندم سیاه ، حبوبات ، پنیر کم چرب ، برنج قهوه ای ، جو دوسر و تخمه آفتابگردان ،
- محتوای فیبر رژیم غذایی را افزایش دهید - سبزیجات ، انواع توت ها ، غلات ، میوه ها ، نان سبوس ، آنها را به اتصال کلسترول اضافی و حذف آن از طریق روده ها ، تحریک ترشح صفرا ،
- از روغن نباتی به عنوان منبع چربی استفاده کنید ، حاوی اسیدهای چرب اشباع نشده است که از تغییرات تصلب شرایین در عروق جلوگیری می کند ،
- غذاهای دریایی و ماهی کم چربی را در رژیم غذایی قرار دهید ، زیرا به لطف ید و اسیدهای آمینه با ارزش ، لیپیدها ، آنها سوخت و ساز چربی را عادی می کنند.
ویژگی های بیماری
به دلیل منحصر به فرد بودن این بیماری ، تفاوت های زیادی با آترواسکلروز کلاسیک دارد. یکی از این موارد عدم اعتماد به نفس دانشمندان است که چرا این بیماری بروز می کند. اعتقاد بر این است که آسیب گسترده عروقی به دلیل آسیب رساندن به پوسته های داخلی آنها یا به دلیل نقض شدید و قابل توجه متابولیسم چربی رخ می دهد. هر دو عامل با هم منجر به این واقعیت می شوند که بیماری شروع به پیشرفت می کند.
لیپیدها در خون از کجا می آیند؟ چربی ها با غذا وارد روده ها می شوند (می توانند از داخل بدن نیز حاصل شوند ، که از کربوهیدرات ها و پروتئین های اضافی ساخته می شوند) که به اسیدهای چرب و گلیسیرین تجزیه می شوند و دوباره در کبد به چربی ها تبدیل می شوند. اضافی آنها می تواند به سه شکل باشد:
- هایپرکلسترولمی ،
- هیپرتریگلیسیریدمی ،
- هایپرلیپیدمی مختلط.
شکل دوم، به عنوان یک قاعده، به خودی خود بوجود می آیند، و برای کسانی که استعداد ژنتیکی برای بیماری وجود دارد. همچنین ، این بیماری به دلیل شیوه زندگی می تواند رخ دهد. شایع ترین دلایل آن به شرح زیر است:
- مصرف بیش از حد مواد غذایی
- دیابت قندی
- مصرف الکل
- سبک زندگی بی تحرک
- بیماری تیروئید
- استفاده از هورمونهای استروئیدی و غیره
علل وقوع
ماشه کلسترول اضافی است که به عنوان آتروژن ترین ماده در نظر گرفته می شود. او با چربی حال وارد شدن به انتیما (دیواره داخلی) از رگ معرفی، آماده کردن زمینه برای پلاک آینده ترکیب شده است. روند پاتولوژیک به همین جا ختم نمی شود. سلول های اندوتلیال و عضلات صاف از رگ دست دادن قابلیت ارتجاعی خود، دیگر انجام وظایف خاص، که منجر به تنگ شدن لومن رگ، تشکیل جریان خون آشفته و عصب اختلال در خطوط خون است.
روند غیرقابل برگشتی راه اندازی شده است ، که متوقف کردن بدن بسیار دشوار است. بنابراین ، سفارش ها سعی می کنند کلسترول را به همراه چربی دفع کنند. اما پلاک ها به قدری زیاد هستند که بلع آنها باعث مرگ این سلول ها می شود. در نتیجه ، کشتی ها توسط محصولات پوسیدگی بیشتر آلوده می شوند. این امر منجر به رشد و حتی بیشتر از پلاک های آترواسکلروتیک در کمیت و در اندازه. تنها چیزی که برای بدن باقی می ماند بستن این سازند با یک کلاه اتصال است که منجر به شکل گیری نهایی یک ترومبوز جفت می شود.
عوامل موثر در ایجاد آترواسکلروز
اگرچه دلایل بروز آترواسکلروز عمومی و توسعه آن کاملاً درک نشده است ، اما چندین بیماری یا عناصر سبک زندگی شناخته شده است که احتمال آسیب شناسی را به میزان قابل توجهی افزایش می دهد. اینها عوامل زیر است:
- تمایل ارثی. یک گروه از افرادی که به ویژه به کلسترول اضافی و چربی در بدن را مستعد ابتلا وجود دارد. اینها کسانی هستند که خویشاوندان مستقیمی دارند که از آترواسکلروز ، چاقی ، دیابت قندی و سایر اختلالات متابولیسم لیپید رنج می برند. مشکل متابولیسم این افراد این است که کبد به طور کامل کلسترول را پردازش نمی کند ، بنابراین به طور مداوم در خون جریان می یابد ، که احتمال ابتلا به آترواسکلروز را افزایش می دهد.
- سیگار کشیدن و سایر عادتهای بد. مواد مخدر از جمله نیکوتین روی عروق خونی تأثیر منفی می گذارد. بنابراین، دود سیگار باعث وازواسپاسم تیز، که منجر به شکل گیری پلاک های آترواسکلروتیک.
- فشار خون بالا. هرچه فشار بیشتر باشد ، قلب بیشتر فشار می یابد تا خون به رگ ها فشار بیاورد. از آنجا که از دیوار نازک و ظریف خود را مجروح که با شتاب به ظاهر از تصلب شرایین. علاوه بر این، حضور پلاک در عروق خونی و پس از آن باعث افزایش فشار خود را، که می شود "دور باطل."
- استرس و کرنش مداوم. در طول انگیختگی در آدرنالین بدن آزاد که باعث می شود ضربان قلب سریع تر و قوی تر، و این فشار در رگ های افزایش می دهد. علاوه بر این، تمام کاتکول آمین ها، که شامل آدرنالین، افزایش لخته شدن خون. بنابراین، در چنین شرایطی، لخته شدن خون به سرعت تشکیل، به خصوص اگر بیش از حد از چربی و خون ضخیم وجود دارد.
- سبک زندگی بی تحرک. حرکت مداوم به این واقعیت منجر می شود که چربی و کربوهیدرات اضافی سوزانده می شوند. اما اگر شما توقف حرکت، عضلات انرژی نیاز ندارد، بنابراین خون خواهد شد بسیاری از چربی های جریان. در نهایت، آنها را به پلاک ترکیب و شروع روند آترواسکلروز تعمیم در بدن است.
اقدامات پیشگیرانه
جلوگیری از تغییرات در شریان ها به ویژه برای نسبت بیماران در معرض خطر بسیار مهم است. برای پیشگیری از عوارض شدید و گاه کشنده توصیه می شود:
- وزن بدن را عادی کنید
- ترک سیگار
- از موقعیتهای استرس زا جلوگیری کنید
- حداقل 30 دقیقه در روز برای پیاده روی ، آهسته دویدن ، ژیمناستیک ، شنا ،
- به غذاهای کم چربی تبدیل شوید ، غذاهای حاوی فیبر ، روغن نباتی به جای چربی حیوانات ، شیرینی ها را حذف نکنید ،
- برای بهبود فرایندهای متابولیک داروها مصرف کنید.
و در اینجا بیشتر در مورد استاتین ها در تصلب شرایین وجود دارد.
آترواسکلروز در شریان هایی با قطر متوسط و بزرگ تأثیر می گذارد.پلاک های کلسترول بدست آمده حرکت خون را مسدود کرده و در ایجاد ایسکمی اندام داخلی و حملات قلبی متعاقب آن نقش دارند. قلب ، مغز ، اندام تحتانی ، کلیه ها و روده ها به ویژه مبتلا هستند.
شکل عمومی این بیماری روند جدی تری دارد و به درمان پیچیده ای نیاز دارد. به بیماران برای عادی سازی کلسترول خون ، رژیم و داروهای خاصی تجویز می شود. در انسداد حاد و کامل شریان ، درمان جراحی نشان داده شده است.
آترواسکلروز رگهای گردن عواقب جدی برای بیمار به همراه دارد. مهمتر از آن است که از بروز بیماری جلوگیری شود. اگر بیماری از قبل شروع شده باشد ، چه می شود؟
پلاکهای آترواسکلروتیک تقریباً در هر رگ رخ می دهد - در شریان کاروتید ، آئورت ، عروق گردن ، آئورت شکمی. آنها می توانند ناهمگن ، کلسینه باشند. علل رسوبات کلسترول بالا ، وراثت است. درمان با روش های جایگزین ، داروها ، رژیم غذایی قابل انجام است. برداشتن با عمل جراحی انجام می شود.
آترواسکلروز مغزی عروق مغزی جان بیماران را تهدید می کند. تحت تأثیر خود ، یک فرد حتی در شخصیت تغییر می کند. چه کاری انجام دهیم
اگر آترواسکلروز ظاهر شود ، و کلسترول به طول نمی انجامد. چه کلسترول طبیعی محسوب می شود؟ چه کاری باید انجام شود وقتی رد شد؟
تحت تعدادی از عوامل ، تخطی از متابولیسم چربی یا دیس لیپیدمی مشاهده می شود ، که درمان آن آسان نیست. این می تواند از 4 نوع ، آتروژنیک ، ارثی باشد و همچنین دارای طبقه بندی دیگری است. تشخیص بیماری به شما در انتخاب رژیم غذایی کمک می کند. اگر دیس لیپیدمی همراه با آترواسکلروز ، هایپرکلسترولمی انجام شود چه باید کرد؟
اگر به طور ناگهانی لنگش ، درد هنگام راه رفتن ، این علائم ممکن است نشان دهنده آترواسکلروز از بین بردن عروق اندام تحتانی باشد. در دولت در حال اجرا از این بیماری، که می گیرد در چهار مرحله، ممکن است به عمل جراحی برای قطع عضو. چه گزینه های درمانی موجود است؟
با توجه به افزایش سطح گلوکز ، کلسترول ، فشار خون ، عادت های بد ، تنگی عروق آترواسکلروز ایجاد می شود. شناسایی پژواکهای BCA ، عروق کرونر و کاروتید ، عروق اندام تحتانی ، آترواسکلروز مغزی و حتی درمان آن آسان نیست.
متأسفانه ، آترواسکلروز اولیه اغلب تشخیص داده نمی شود. در مراحل بعدی ، هنگامی که علائم آترواسکلروز آئورت در مشکلات سلامتی قابل توجهی مشاهده می شود ، مشاهده می شود. سونوگرافی و سایر روشهای تحقیق چه چیزی را نشان می دهند؟
عوارض آترواسکلروز به دلیل عدم رعایت توصیه های پزشک ، معالجه دیررس برای کمک به وجود می آید. به عنوان یک قاعده ، عوارض آترواسکلروز روده و غیر از بین بردن عروق اندام تحتانی متفاوت است ، زیرا اینها اشکال مختلفی دارند. خطرناک ترین گانگرن است.
علائم اصلی این بیماری است
بسته به اینکه شریانهای اصلی تحت تأثیر آترواسکلروز قرار گرفته اند ، چندین نوع آن متمایز شده و از نظر علائم آنها متفاوت است:
- آترواسکلروز عروق کرونر. از آنجا که رگهای خونی قلب تحت تأثیر قرار گرفته اند ، علائم اصلی با خونرسانی کافی به این عضو همراه است. به عنوان یک قاعده ، این درد قفسه سینه ، آریتمی ، حملات مکرر قلبی ، نارسایی قلبی ، علائم آنژین صدری ، انفارکتوس میوکارد و حتی مرگ است. این نوع آترواسکلروز به ویژه خطرناک است زیرا اغلب پنهانی انجام می شود و پزشکان فقط در کالبد شکافی یا در آخرین مراحل بیماری می دانند چه مشکلی برای بیمار وجود دارد.
- آترواسکلروز شریان های براکیوسفالی. یک شکل خطرناک به همان اندازه خطرناک است ، زیرا عروق تأمین کننده اکسیژن به مغز مبتلا می شوند. بنابراین ، علائم شبیه به تظاهرات سکته مغزی ایسکمیک است.این سرگیجه مکرر ، و از دست دادن هوشیاری با افت فشار خون و از دست دادن موقت حساسیت اندام است. علائم دیگر کمتر دیده می شود - از بین رفتن ، بی حسی ، حالت تهوع ، گفتار کمبود و سایر علائم عصبی. چنین آترواسکلروز همچنین در ابتدا بدون علائم پیش می رود ، بنابراین برای شناسایی آسیب شناسی در مرحله اولیه باید به طور مرتب بر سلامتی خود نظارت داشته باشید.
- آترواسکلروز اندام تحتانی. لنگش متناوب - یک نشانه از تنها یک را می توان برای این فرم اختصاص داده است. این بدان معنی است که به طور ناگهانی ممکن است درد در پا (یا پاها) ایجاد شود که مانع راه رفتن می شود ، اما بعد از مدتی می گذرد. این بیماری از آترواسکلروز رگهای قلب و مغز کمتر خطرناک است ، اما ممکن است عواقب آن را به همراه داشته باشد. بنابراین، اگر با هم تداخل عروق درمان نشده به طور کامل، که منجر به ادم شدید پا، زخم، زخم وریدی و سپس به طور کامل گانگرن. از مراحل اولیه علائم بی حسی در انگشتان جدا شده، خستگی مفرط و حتی زمانی که راه رفتن در فواصل کوتاه، زخم کوچک بر روی پای او.
آترواسکلروز عروق کرونر
آترواسکلروز عروق brachiocephalic
آترواسکلروز اندام تحتانی
آترواسکلروز عمومی شده ترکیبی از انواع مختلفی از ضایعات عروقی است ، بنابراین علائم آن حتی بیشتر بروز می کند.
هنگامی که بیمار حداقل برخی از مظاهر این بیماری را پیدا می کند، باید بلافاصله مورد بررسی قرار گیرد. در غیر این صورت، تصلب شرایین به سرعت به عواقب بسیار شدید ایجاد می شود،.
روشهای تشخیصی
از آنجا که بیماری است که همیشه آشکار خود نیست، آن مهم است که به استفاده از تمام روش های ممکن از تشخیص به تشخیص دقیق ترین و جمع آوری تمام اطلاعات در مورد وضعیت سلامت بیمار. برای این کار از مراحل زیر استفاده کنید:
- مشاهده اینکه آیا می انحراف در متابولیسم چربی بیمار وجود دارد،
- پرتونگاری آئورت انجام دهید آنوریسم ، کلسیفیکاسیون ، کشیدگی یا انبساط ممکن است نشان دهنده بروز بیماری باشد ،
- آنژیوگرافی است که برای تعیین عروق هستند آسیب شناسی انجام شده است. برای این ، یک ماده خاص معرفی می شود - یک کنتراست ، با استفاده از آن می توانید وضعیت داخلی شریان ها را ارزیابی کنید ،
- در پایان ، یک مطالعه سونوگرافی با یک سنسور داپلر انجام می شود ، که به شما امکان می دهد نه تنها پلاک ها را کشف کنید ، بلکه در کجای آن قرار دارید ، و همچنین بر اینکه چگونه آنها بر پارامترهای همودینامیکی تأثیر می گذارند وجود دارد.
البته، این روش معاینه - و نه همه چیز است که می تواند توسط دکتر استفاده می شود. آنها ممکن است به عنوان یک روش جهانی سنجش و مشخص تر، گران مورد نیاز است. و در اینجا مهم است که هرچه ممکن اطلاعات بیشتری در مورد این بیماری بدست آورید ، زیرا اغلب در پشت سایر آسیب شناسی ها پنهان است ، و تصویر کامل به پزشک کمک می کند تا به درستی تشخیص و تجویز درمان منطقی را انجام دهد.
روش های درمان و پیشگیری
هر چه زودتر شروع به آترواسکلروز درمان، بهتر است. زمانی که تشخیص شناخته شده است، لازم است برای به تاخیر انداختن درمان، به عنوان در مسائل مربوط به عروق هر روز تعداد.
در هر زمان، علائم می تواند تبدیل به بیشتر تبدیل به یک لخته شدن خون بزرگ، اگر شکستن نیست، باعث خطر جدی از قلب تا زمان مرگ او.
و از آنجا که این نوع آترواسکلروز به یکباره بر بسیاری از عروق آسیب می زند ، تعلل در اینجا بسیار خطرناک خواهد بود.
درمان دارویی
درمان شامل دو جزء است - مصرف دارو و رویکردهای غیر دارویی. دارو تجویز که کاهش میزان چربی و کلسترول در خون است. اینها ترکیبات اسیدهای صفراوی ، فیبراتها ، مشتقات اسید نیکوتین هستند. اما در اکثر موارد آنها از استاتین استفاده می کنند که اصل آن جلوگیری از تشکیل کلسترول در مراحل اولیه است.
این داروها اثربخشی و درمان باکیفیت آترواسکلروز را اثبات کرده و تشکیل پلاک ها را متوقف می کنند. علاوه بر این ، آنها کاملاً توسط بدن درک می شوند و عملاً هیچ عوارض جانبی جدی ندارند.اما برای اینکه اثر قابل توجه باشد ، دوره درمان باید طولانی و زیر نظر پزشک معالج باشد.
درمان غیر دارویی
اگر لحظاتی در شیوه زندگی بیمار وجود داشته باشد که به پیشرفت آترواسکلروز عمومی منجر می شود ، باید از بین بروند. این بدان معنی است که شما باید سیگار را ترک کنید ، سایر عادات بد ، رژیم خود را تنظیم کنید ، شروع به بازی ورزشی کنید ، یک زندگی فعال و فعال را پشت سر بگذارید. علاوه بر این ، می توانید پس از مشورت با پزشک از داروهای مردمی (تزریق ، جوشانده ، تنتور ، پماد و غیره) استفاده کنید.
کمی در مورد این بیماری و محل های آن
بیماری مزمن شدید همراه با کلسترول بالا می تواند به دلایل مختلف بروز کند. پزشکان در بسیاری از مطالعات به این نتیجه رسیدند که آترواسکلروز است که نه تنها به دلیل اختلالات متابولیسم چربی ها در بدن وجود دارد، بلکه به دلیل آسیب به دیواره داخلی رگ های خونی. در آسیب پذیرترین نقاط شریان ها ، لیپوپروتئین های با چگالی کم و بسیار کم شروع به حل و فصل می کنند. در نهایت تشکیل پلاک آترواسکلروز، که به تدریج باریک لومن رگ خونی (تا انسداد لخته کامل آن). خون و مواد مغذی کمتری به اندامهای حیاتی می رسد که در نهایت می تواند باعث مرگ ناگهانی شود.
با وجود این واقعیت که بیشتر کلسترول در تشکیل سلول های جدید دخیل است ، سنتز هورمون ها و سایر فرآیندهای لازم در بدن توسط کبد تولید می شود ، نباید نقش تغذیه کاهش یابد. کلسترول اضافی که همراه با غذا باشد می تواند متابولیسم لیپیدها را بی ثبات کند و منجر به ایجاد آترواسکلروز می شود. علاوه بر این ، علل اصلی شکل گیری بیماری شامل موارد زیر است:
- عدم تحرک جسمی
- استفاده از داروهای هورمونی در دوز اشتباه ،
- عادات بد (سیگار کشیدن و الکل) ،
- بیماری های سیستم غدد درون ریز ،
- وراثت بد
افرادی که خویشاوندانی از بیماری های سیستم قلبی عروقی دارند و باید از نزدیک مراقب سطح کلسترول باشند. خطر آترواسکلروز در مورد آنها حداقل 50٪ افزایش می یابد.
افزایش کلسترول خون در طولانی مدت ، احتمال رسوب لیپوپروتئین های با چگالی کم در دیواره رگ های خونی را افزایش می دهد. بدن سعی در مقابله با نئوپلاسم های موجود در دیواره های داخلی شریان ها و ایجاد لایه هایی از بافت همبند روی پلاک ها دارد. به همین دلیل باریک بودن لومن رگ وجود دارد و خود "خطوط" تحرک ، خاصیت ارتجاعی و کشش خود را از دست می دهند. درنهایت ، لخته خون در شریان آسیب دیده رخ می دهد ، که جریان خون به اندام های خاص ، اندام ها را کاملاً مسدود می کند.
تقریبا در این سناریو ، شکل گیری و پیشرفت آترواسکلروز رگ های خونی رخ می دهد. با این حال ، بیماران در معرض خطر نیز باید از چنین مفهومی به عنوان آترواسکلروز تعمیم یافته آگاه باشند. این بیماری چیست؟ چرا این بیماری به عنوان علت مرگ برای بیمارانی که تحت درمان دارویی برای فشار خون بالا برای مدت طولانی قرار دارند نشان داده شده است؟ آیا می توان از آن جلوگیری کرد و چرا این بیماری خطرناک است؟
وقتی همه قطعات موزاییک جمع شده اند ...
آترواسکلروز عمومی را می توان به یک موزاییک، که برای بسیاری ماهها یا حتی سالها توسعه به یک تصویر واحد مقایسه شده است. اول ، روند پاتولوژیک در یکی از شریان های بزرگ شکل می گیرد - این مکان کانون بیماری نامیده می شود. پس از این ، ترکیبات کلسترول آلودگی رگ های خونی را یکی پس از دیگری در سراسر بدن شروع می کنند ، که منجر به مرگ بیمار می شود. متاسفانه، پزشکان به سختی می تواند مقاومت در برابر بیماری، از آسیب شناسی توسعه کنترل، غیر فعال کردن بزرگ "ستون فقرات" در بدن و اندام های حیاتی.
به عنوان یک قاعده ، روند پاتولوژیک در آئورت آغاز می شود ، پس از آن می تواند در جهات زیر پیشرفت کند:
- عروق کرونر.ترکیبات لیپوپروتئین می توانند بر روی دیواره عروق کرونر مستقر شوند. اگر بیماری در این جهت "رفت" ، علاوه بر علائم آترواسکلروز آئورت ، بیمار از درد در ناحیه جوش ، آنژین صدری ، تپش قلب نیز عذاب می یابد. در صورت عدم درمان ، بیمار به نارسایی قلبی مبتلا می شود و ممکن است حمله قلبی مهلک رخ دهد.
- شریان های براکیوسفالی آسیب به رگ های خونی که خون به مغز می دهند با علائم دیگر مشخص می شود. فرد دچار سردرد ، سرگیجه ، کاهش بینایی می شود ، حافظه و تمرکز توجه بدتر می شود. نادیده گرفتن دارو درمانی و سایر روش های درمانی منجر به سکته مغزی ناگهانی می شود.
- شریان های اندام تحتانی. با چنین بیماری ، بیمار شروع به سنگینی در پاها می کند ، از تورم ، تغییر دما و رنگ پوست ، مشخصه این بیماری لنگش رنج می برد. انسداد شدید رگ های خونی با گذشت زمان منجر به نکروز بافت های نرم ، ظهور زخم های استوایی می شود. درنهایت ، بیمار مجبور است اندامهای آسیب دیده را قطع کند.
بیماران مبتلا به تشخیص آترواسکلروز عمومی ، باید به خاطر داشته باشند که این بیماری است که به خودی خود با گذشت زمان از بین نمی رود. فقط با استفاده از دارو درمانی صحیح انتخاب شده ، رژیم غذایی ، ورزش و روشهای درمانی با حداقل تهاجمی می توان نتیجه مثبت داشت.
آترواسکلروز به عنوان یکی از دلایل اصلی مرگ انسان
آترواسکلروز یک بیماری مزمن اندوتلیوم (غشای داخلی) عروق با کالیبر بزرگ و متوسط است که با رسوب پلاک های چربی روی آنها مشخص می شود. چنین سازندهایی به تدریج منجر به تنگ شدن لومن رگ ها می شوند که منجر به نارسایی اندامی که از آن تغذیه می کنند می شود. ایجاد آترواسکلروز می تواند دلیل مهمی در ایجاد حمله قلبی ، سکته مغزی ، فشار خون بالا باشد.
- طبقه بندی آترواسکلروز
- علل آترواسکلروز
- مکانیسم توسعه آترواسکلروز
- علائم آترواسکلروز
- تشخیص آترواسکلروز
- درمان آترواسکلروز
- درمان جراحی
- پیشگیری از آترواسکلروز
- نتیجه گیری
امروزه آترواسکلروز به یک بیماری شایع در بین جمعیت کشورهای توسعه یافته اقتصادی تبدیل شده است. طبق آمار ، این آسیب شناسی بیشتر در افراد میانسال و سالخورده دیده می شود و در مردان بیشتر از زنان شایع است. شایان ذکر است افرادی که در شهرهای بزرگ زندگی می کنند بیشتر مبتلا به آترواسکلروز هستند ، در حالی که این آسیب شناسی در شهرک ها بسیار کمتر است.
عوامل خطر برای ایجاد آترواسکلروز سن بالای پنجاه سال ، وجود بیماریهای مزمن ، تغییرات متابولیک پاتولوژیک ، استعداد ژنتیکی در نظر گرفته می شود.
طبقه بندی آترواسکلروز
چندین طبقه بندی آترواسکلروز وجود دارد:
طبق طبقه بندی ICD 10 (طبقه بندی بین المللی بیماری ها) بسته به محل ضایعه ، انواع آترواسکلروز زیر وجود دارد:
- عروق کرونر (عروق کرونر) - I 25.1.
- آئورت و شاخه های آن - I 70.0.
- عروق کلیوی - I 70.1.
- مغز (عروق مغزی) - I 67.2
- عروق مزانتر (شریان های روده) - K 55.1
- کشتی های اندام تحتانی (شریان های محیطی) - I 70.2
- آترواسکلروز عمومی شده (مشترک) و نامشخص - I 70.9.
در طبقه بندی توسط A. L. Myasnikov ، علاوه بر انواع فوق ، آترواسکلروز رگهای ریوی نیز مشخص می شود. دلیل این شکل افزایش دوره ای فشار در ریه ها است.
طبقه بندی آترواسکلروز با توجه به دوره و مرحله فرآیند پاتولوژیک:
- 1 دوره - بالینی (عدم وجود تظاهرات مشخصه):
- پركلكروز (مرحله اختلالات وازوموتور كه علائم غیر اختصاصی از شروع آترواسكلروز هستند).
- آترواسکلروز نهفته (مرحله از تغییرات آزمایشگاهی).
- مرحله علائم غیر اختصاصی.
- آترواسکلروز شدید.
2 دوره - بالینی (وجود علائم مشخصه بیماری) که شامل سه مرحله آترواسکلروز است:
- مرحله تغییرات ایسکمیک.
- nekroticheskihizmeneny مرحله (trombonekroza).
- تغییرات فیبروتیکی مرحله.
طبقه بندی فاز بیماری:
- فاز فعال (تصلب شرایین مترقی).
- فاز غیرفعال (فاز تثبیت).
- فاز رگرسیون (مرحله حذف).
علل آترواسکلروز
امروز، متخصصان شناسایی دلایل بسیاری که چرا توسعه آترواسکلروز. به آنها عوامل خطر نیز گفته می شود. دلایل اصلاح شده (مواردی که فرد می تواند آن را تغییر دهد) و غیر قابل اصلاح (توسط شخص قابل تغییر نیست) علل این آسیب شناسی وجود دارد.
عوامل خطر اصلاح نشده شامل موارد زیر است:
- سیگار کشیدن مصرف سیگار 2-3 بار خطر ابتلا به آترواسکلروز و بعداً عوارض آن را افزایش می دهد. این امر به این دلیل است که دود دخانیات ، باعث هایپرلیپیدمی (چربی خون بالا) ، در تشکیل پلاک در اندوتلیوم عروقی نقش دارد.
- چاقی این عامل عامل ایجاد فشار خون بالا شریانی است و به همین دلیل خاصیت ارتجاعی عروق کاهش می یابد. چنین اثر سوء به پیشرفت آترواسکلروز کمک می کند.
- دیابت قندی. این آسیب شناسی منجر به نقض متابولیسم چربی می شود - این یکی از دلایل تشکیل پلاک است.
- سبک زندگی منفعل دولت از عدم فعالیت نقض نه تنها چربی، بلکه سوخت و ساز کربوهیدرات.
- تغذیه نامناسب، یعنی استفاده از محصولات، که شامل مقادیر زیادی از چربی های حیوانی.
- اختلالات متابولیسم چربی ها (بیش از حد و دیس لیپیدمی).
- بیماری های عفونی هستند که نسبتا به تازگی در فهرست عوامل خطر گنجانده شده است. در اکثر موارد ، آترواسکلروز می تواند در پس زمینه سیتومگالوویروس یا عفونت کلامیدیایی ایجاد شود.
عوامل خطر غیرقابل اصلاح:
- پل در مردان ، این آسیب شناسی حدود ده سال زودتر از زنان رخ می دهد و تا سن 50 سالگی ، تعداد پیشرفت آن در هر دو جنس مقایسه می شود. این به خاطر این واقعیت است که زنان پس از پنجاه سال است تغییر در سطوح هورمونی وجود دارد.
- سن ظاهر آترواسکلروز یکی از اولین علائم پیری بدن انسان به حساب می آید.
- وراثت آترواسکلروز در تقریباً 75٪ از افراد مبتلا به میل ژنتیکی به این بیماری رخ می دهد.
با دانستن دلایل واقعی آترواسکلروز ، نه تنها می توانید یک درمان منطقی را تجویز کنید ، بلکه در کل نیز از آن جلوگیری کنید. اقدامات پیشگیرانه عمدتاً از بین بردن عوامل خطر اصلاح پذیر برای ایجاد این بیماری است.
چه آترواسکلروز تعمیم و چگونه آن را درمان؟

آترواسکلروز عمومی - بیماری بسیار رایج است. هر ساله درصد افرادی که از آترواسکلروز رنج می برند در حال افزایش است.
گفتنی است ، علی رغم علل عمومی این بیماری ، در بیماران متفاوتی ایجاد می شود. این مسئله تشخیص و درمان به موقع را پیچیده تر می کند.
مکانیسم توسعه آترواسکلروز
در شکل گیری پلاک های آترواسکلروتیک چربی درگیر از قبیل کلسترول، فسفولیپیدها و تری گلیسیرید - آترواسکلروز در نتیجه بیماری های متابولیک که در آن سوخت و ساز چربی را مختل شود در نظر گرفته.
لیپیدها نیز اثر مثبت بر روی بدن انسان دارند. کلسترول است و در سنتز هورمونهای جنسی و اسیدهای صفراوی، تری گلیسیرید درگیر هستند، منبع اصلی انرژی برای موجود زنده، و فسفولیپیدها کمک به ایجاد ثبات غشای سلولی.
دو سوم لیپیدها توسط کبد و روده ساخته می شوند و یک سوم آن مصرف می شود. در بدن ، آنها در ارتباط با پروتئین ها وجود دارند و به آنها لیپوپروتئین گفته می شود.
انواع زیر مشخص می شود:
- لیپوپروتئینهای با چگالی بسیار کم (VLDL).
- لیپوپروتئین های با چگالی کم (LDL).
- لیپوپروتئین های با چگالی بالا (HDL).
HDL به دلیل داشتن کلسترول از سلولها به کبد "خوب" تلقی می شود و از ایجاد آترواسکلروز جلوگیری می کند. "بد" شامل VLDL و LDL است ، زیرا آنها به عنوان آتروژن شناخته می شوند. دیس لیپیدمی تغییر در جهت کاهش لیپوپروتئین های "خوب" و افزایش موارد "بد" است.
اگر کلسترول بیشتری از مواد غذایی حاصل شود یا بیش از حد طبیعی تشکیل شود ، بدن شرایط برای رسوب خود را بر روی دیواره رگ های خونی ایجاد می کند.
دوره های توسعه پلاک لیپیدی:
- دوره تشکیل پلاک.
- لکه چربی (ممکن است رگرسیون).
- تخریب فیبر پلاک.
- تخریب آگاهانه پلاک.
- دوره بیماری پلاک.
ترک های پلاک ، زخم ها ، فرو ریختن ("خرده ها" منبع ترومبوآمبولی هستند) ، لومن رگ باریک می شود. در محل باریک شدن ، چرخش خون رخ می دهد و پلاکت های سنگین از جریان خون خارج می شوند و بر روی پلاک مستقر می شوند. در نتیجه ، سیستم انعقادی خون مختل می شود.
علائم آترواسکلروز
در مرحله اولیه (بالینی) ، آترواسکلروز بلافاصله رخ نمی دهد. شناسایی این فرم تنها با کمک تست های آزمایشگاهی امکان پذیر است. به تدریج ، چگالی و گرفتگی شریان ها شروع می شود (علائم کرم).
علاوه بر این ، کلینیک بستگی به محل ضایعه دارد:
شکست شریان های کرونر (کرونر) با علائم بیماری عروق کرونر قلب (بیماری قلب عروق کرونر) بروز می کند:
- درد پشت ساق پا با پرتودرمانی به سمت چپ بینی ، فک ، تیغه شانه ، بازو (علائم آنژین صدری) ،
- تاکی کاردی (افزایش ضربان قلب) ،
- تاکی پنه (تنفس سریع) ،
- سردرگمی ،
- نارسایی قلبی
- توسعه حمله قلبی.
آسیب به آئورت با علائم زیر نشان داده می شود:
- دردهای پشت استرنوم از شدت های مختلف ، به سمت بالای شکم ، گردن ، پشت تاب می شود. (ماهیت درد در طول مدت با آنژین متفاوت است)
- توسعه فشار خون عروقی ثانویه
شکست شریان های مغزی (مغزی) با این تظاهرات مشخص می شود:
- درد مداوم در سر ، سرگیجه ،
- وزوز گوش
- اختلالات خواب
- خستگی ،
- اختلال در حافظه
- در بدترین حالت ، ایجاد حمله ایسکمیک زودرس یا سکته مغزی است.
علائم آسیب به عروق کلیه ها:
- فشار خون بالا وازورنال ،
- CRF (نارسایی مزمن کلیه) ،
- تغییرات در خصوصیات تست های آزمایشگاهی ادرار.
مشخصات بالینی آترواسکلروز رگهای اندام تحتانی (شریان های محیطی):
- پاهای سرد
- خستگی ،
- رنگ پریدگی روی پاها ،
- اختلالات پوستی trophic تا زخمهای استوایی.
- علائم تقصیر متناوب ، یعنی در هنگام راه رفتن به دلیل درد ناگهانی در اندام متوقف می شود.
کلینیک شریان های مزنتریک بیان شده است:
- درد ناگهانی بعد از خوردن غذا ، همراه با علائم سوء هاضمه (تهوع ، استفراغ) ،
- ظاهر ترومبوز ، که علت نکروز روده یا مزاحم است ،
- اختلال مدفوع
ضایعات عروقی ریوی رخ می دهد:
- هموپتزی ، که به دلیل ایجاد خونریزی در ریه ها ایجاد می شود ،
- تورم پاها
- برآمدگی بزرگ شریان ریه ،
- تورم وریدهای گردن،
- سوفل سیستولیک بر روی شریان ریه ها.
تشخیص آترواسکلروز
برای تشخیص بیماری آترواسکلروز ، باید تعداد قابل توجهی آزمایش کنید. شناسایی ماهیت بیماری برای تعیین درمان عقلانی بسیار مهم است ، زیرا هر فرد فردی است و تظاهرات ممکن است متفاوت باشد. همچنین هنگام تشخیص باید پیچیدگی مسیر بیماری و میزان خطر بروز عوارض را مشخص کرد که توصیه می شود در تشخیص مشخص شود.
برای به دست آوردن اطلاعات کامل در مورد بیماری ، به بیمار توصیه می شود که یک برنامه معاینه کامل را طی کند.
تشخیص شامل روش های پژوهش بالینی و دیگر.
- جمع آوری شکایت. در ملاقات پزشک با جزئیات توضیح دهید که چه علائمی شما را آزار می دهد.
- معاینه عمومی از بیمار است.با معاینه عینی و تپش قلب (لمس) ، پزشک میزان تراکم و تورم عروق ، ماهیت پالس آنها را تعیین می کند.
- تعاریف و محاسبه عوامل خطر برای توسعه این آسیب شناسی. در این مرحله ، باید تمام عادت های بد خود را به پزشک خود بگویید.
تشخیص اضافی متشکل از روشهای تحقیق آزمایشگاهی و ابزار است.
- آزمایش خون بیوشیمیایی: آترواسکلروز در بیوشیمیایی با افزایش کلسترول (بیش از 5 میلی مول در لیتر) ،
- انعقاد خون - مطالعه ای از سیستم هموستاتیک ، که در مطالعه آن بیش از حد انعقاد خون (افزایش انعقاد خون) وجود دارد.
- معاینه سونوگرافی رگ های خونی ،
- آنژیوگرافی - بررسی اشعه ایکس رگ های خونی ،
- اشعه ایکس قفسه سینه ،
- نوار قلب (الکتروکاردیوگرافی) ،
- در شهادت - مشاوره متخصصان (چشم پزشک، متخصص مغز و اعصاب).
درمان آترواسکلروز
درمان بیماری هایی مانند تصلب شرایین، است تا از درمان غیر دارویی و دارویی ساخته شده است.
درمان غیر دارویی شامل موارد زیر است.
از بین بردن عوامل خطر اصلاح پذیر:
این امر می تواند با رعایت یک سبک زندگی فعال ، ترک سیگار و سایر عادت های بد ، کنترل وزن بدن و کاهش موقعیت های استرس زا حاصل شود.
- استفاده از مواد غذایی کم کالری (2-2،5 هزار کالری در روز).
- خوردن غذاهای کم چربی حیوانی و اسیدهای چرب اشباع شده.
- برای به حداقل رساندن استفاده از مواد غذایی حاوی کربوهیدراتهای به راحتی هضم شده.
- امتناع از مواد غذایی حاوی مقدار زیادی کلسترول.
- سیر (2-3 تا میخک در روز).
- آب پیاز + عسل زنبور عسل (3 بار در روز).
- آب توت گلوگیر (50 میلی لیتر 3 بار در روز درمان - 1 ماه).
- عصاره بابونه و گیاهان دارویی لنرس (1 ساعت در هر روز در صبح قبل از غذا خوردن).
دارو درمانی شامل گروههای زیر داروها است:
- داروهای اسید نیکوتین (نیاسین) - ویتامین PP و B3.
- فیبرها - میکللرون ، اترومید.
- sequestrants اسید صفراوی - "کلستیرامین"، "Holestid".
- استاتین ها - آتورواستاتین ( "به Lipitor")، روزوواستاتین ( "با Crestor").
به چه دلایل بیماری ایجاد می شود؟
دلیل اصلی برای آترواسکلروز تعمیم باور کلسترول اضافی. تشکیل چربی ها از چربی هایی که همراه با غذا هستند.
این آسیب شناسی به دلیل توسعه زیر به توسعه کمک می کند:
- رژیم غذایی حاوی مقادیر زیادی کلسترول.
- پرخوری
- وزن بیش از حد.
- یک سبک زندگی بی تحرک.
- سوء مصرف الکل.
- سیگار کشیدن
- دریافت داروهای هورمونی استروئیدی در دوزهای زیاد.
- استرس مزمن.
عوامل دیگری که تحت تأثیر قرار گرفتن بسیار دشوار هستند عبارتند از:
- دیابت قندی.
- فشار خون بالا.
- سن بالای 40 سال.
- اختلال عملکرد تیروئید.
- کمبود هورمونهای جنسی در زنان.
- شکست سوخت و ساز بدن در سطح ژنتیکی، هنگامی که کلسترول به طور کامل در کبد اکسیده نمی شود.
- انعقاد پذیری ، ویسکوزیته خون افزایش یافته است.

در مورد دلایل در جزئیات بیشتر
برخی از دلایل بروز این بیماری نیاز به بررسی دقیق تری دارد. به دلیل شیوع در رژیم غذایی بیش از حد مواد غذایی چرب چربی سنتز شده است. آنها نه تنها در بافت چربی ، بلکه در داخل رگها قرار می گیرند. بسیاری از غذاها حاوی چربی های ترانس هستند که بدن قادر به جذب آنها نیست ؛ این امر به دلیل مستقیمی در ایجاد پلاک های آترواسکلروتیک تبدیل می شود.
آترواسکلروز عمومی (کد ICD-10 - I70) اغلب نشان می دهد افراد سیگاری. واقعیت این است که تجمع ناخالصی های مضر در داخل دیواره شریان ها وجود دارد. این منجر به تقسیم بیش از حد سلول و ایجاد پلاک ها می شود.
چه کسی دیگری در معرض خطر است؟
افرادی که کمی حرکت می کنند ، خطر ایجاد پاتولوژی را به میزان قابل توجهی افزایش می دهند ، این به کمبود اکسیژن در بدن کمک می کند. در صورت عدم فعالیت بدنی ، جریان خون کند می شود. اشباع اکسیژن ضعیف بدن مشاهده می شود ، در نتیجه فرایند اکسیداسیون چربی دشوار است.بنابراین، آنها در حال تبدیل شدن بیشتر و بیشتر.
در برابر پس زمینه دیابت و گلوکز اضافی در خون ، متابولیسم چربی نیز مختل می شود ، سلول ها از بین می روند و بیماری بروز می کند. آترواسکلروز عمومی و نامشخص با این تفاوت که در مورد دوم ، علت بیماری کشف نشده است.
همانطور که آسیب شناسی وجود دارد؟
آسیب سیستمیک بدن در آترواسکلروز عمومی شده در چند مرحله رخ می دهد. از آنجا که متابولیسم چربی و پروتئین مختل است ، این منجر به سنتز بیش از حد لیپوپروتئین های با چگالی کم می شود. آنها حاوی کلسترول "بد" زیادی هستند که رسوب آن معمولاً در دیواره رگ های خونی مشاهده می شود.

برعکس ، لیپوپروتئینهای با چگالی بالا حاوی کلسترول "خوب" هستند ، آنها روند تحویل آن به کبد را بهبود می بخشند.
تغییرات منفی در متابولیسم باعث نقض نسبت فسفولیپیدها ، کلسترول و همچنین پروتئین ها می شود.
- مرحله اول - ظهور لکه های چربی در دیواره رگ های خونی ذکر شده است. عوامل تحریک کننده اصلی شامل میکروتروما شریان ها و کند شدن جریان خون است. تحت تأثیر آنها ، شل شدن و تورم دیواره های عروقی رخ می دهد. تشخیص لکه های چربی فقط با میکروسکوپ امکان پذیر است.
- مرحله دوم لیپوسکلروز است. در مکان هایی که چربی ذخیره می شود ، بافت همبند و پلاک های آترواسکلروز رخ می دهد. خطر اصلی آنها این است که هنگام شکستن ، لومن رگ ها می توانند با قطعات متراکم شوند. مشکل دیگر لخته شدن خون است که در محل های اتصال پلاک تشکیل می شود.
- مرحله سوم با تصلب شرایین مشخص می شود - سازندهای پاتولوژیک رشد می کنند. آنها متراکم تر می شوند ، نمک های کلسیم در آنها سپرده می شود. با بزرگتر شدن پلاک ها ، لومن رگ ها کوچکتر می شوند ، خون رسانی به اندام ها رنج می برد. انسداد حاد کشتی مستثنی نیست. به دلیل جریان خون ضعیف به اندام ها و بافت ها ، عوارضی مانند سکته مغزی ، حمله قلبی ، ایسکمی حاد اندام تحتانی ایجاد می شود.
آترواسکلروز عمومی و پیامدهای آن - بخشی از یک واکنش سیستمیک از بدن انسان است که در قالب فرآیندهای پاتولوژیک متابولیسم چربی بیان شده است. همچنین به آن "سندرم پریشانی لیپید" گفته می شود.
محلی سازی بیماری
محلی سازی آترواسکلروز عمومی (مطابق با ICD-10 I70) در مناطق زیر مشاهده می شود: در مغز ، گردن ، عروق کرونر ، عروق محیطی. یک شکل همزمان از کانونهای آسیب شناسی وجود دارد. با آسیب رساندن به عروق کرونر ، وضعیت سخت ترین است.
پیش بینی در بیشتر موارد منفی خواهد بود ، زیرا این روند با بسیاری از عوارض همراه است. اگر ضایعه ای در عروق محیطی و همچنین عروق مغز و گردن وجود داشته باشد ، پلاک ها به طور ناموزون توزیع می شوند. به همین دلیل است که قطر شریان های آسیب دیده از نظر قطر متفاوت است.
چه علائم و نشانه های این بیماری مشخص می شود؟
آترواسکلروز عمومی شده (کد ICD-10 - I70) با انواع علائم همراه است. این به طور مستقیم به این بستگی دارد که اعضای بدن فاقد اکسیژن و مواد مغذی باشند.
بنابراین ، ضایعات را می توان در موارد زیر تشخیص داد:
- عروق مغز، گردن.
- آئورت.
- شریان مزانتریک.
- عروق اندام تحتانی.
- عروق کرونر.
- عروق کلیوی.
علائم آترواسکلروز عمومی چیست؟
با آسیب به شریان های مغز ، کاهش عملکرد ذهنی و جسمی ، اختلال در توجه ، کاهش حافظه. گاهی اوقات خواب مختل ، سرگیجه است. در شرایط به خصوص دشوار ، احتمال بروز اختلالات روانی ، اختلالات حاد گردش خون در مغز ، خونریزی ، ترومبوز نیز از این امر مستثنی نیست.

با ظاهر شدن پلاک های کلسترول در رگ های گردن ، علائم نقض خونرسانی به مغز مشاهده می شود که همراه با:
- اختلال حافظه.
- سرگیجه.
- ناهماهنگی.
- درد در سر.
- اختلالات بینایی، شنوایی، گفتار است.
نشانه های ضایعات آئورت عبارتند از:
- فشار خون بالا.
- درد در قفسه سینه ، تابش به گردن ، معده ، بازو ، پشت.
- سرگیجه
- غش کردن.
- تنگی نفس.
با حضور یک فرآیند پاتولوژیک ، آنوریسم (برآمدگی دیواره شریان) رخ می دهد.
شکست عروق کرونر آشکار می شود:
- درد در قفسه سینه.
- نقض ضربان قلب.
- آنژین صدری است.
- علائم نارسایی قلبی است.
یک عارضه وحشتناک از این نوع بیماری ، مرگ ناگهانی است.
در برابر پیش زمینه ایجاد پلاک های آترواسکلروتیک در شریان های مزنتریک ، سیستم گوارش مختل می شود (این با یبوست یا اسهال ، نفخ بروز می کند). چند وقت بعد از غذا به نظر می رسد درد شدید. گاهی اوقات بیمار از فشار خون بالا رنج می برند.
در صورت وجود سپرده های آترواسکلروتیک در شریان های اندام تحتانی ، علائمی از قبیل خستگی مداوم ، ضعف ، سردی اندام ها ، گرفتگی متناوب (هنگام راه رفتن ، درد رخ می دهد ، در حالت استراحت از بین می رود). در آینده نقض پوستی trophic وجود دارد که با تشکیل زخم همراه است. خطر بزرگ از گانگرن.

عواقب احتمالی تصلب شرایین تعمیم
نتیجه اصلی بیماری باریک شدن شکاف شریان ها در نظر گرفته می شود. خون کافی به اندام ها وجود ندارد ، که مملو از عوارض زیر است:
- ایسکمی.
- هیپوکسی.
- Melkoochagovogo ام اس.
تکثیر بافت همبند رخ می دهد ، همه اینها با تغییرات دیستروفی همراه است. اگر رگ لخته خون ، آمبول را انسداد دهد ، این وضعیت منجر به نارسایی حاد عروقی یا حمله قلبی خواهد شد. علت اصلی مرگ و میر در آترواسکلروز عمومی ، پارگی آنوریسم است.
توضیحات کوتاه
به گفته سازمان بهداشت جهانی: "آترواسکلروز - ترکیبی متغیر از تغییرات در لایه های داخلی (انتیما) شریان ها، از جمله تجمع چربی، کربوهیدرات های پیچیده، بافت لیفی، اجزای خون، و تغییرات مرتبط با آن در غشاء کلسیفیکاسیون (رسانه)."
در آترواسکلروز ، شریان های کالیبر متوسط و بزرگ ، الاستیک (شریان های بزرگ ، آئورت) و عضلانی- الاستیک (مختلط: کاروتید ، شریان های مغز و قلب) تحت تأثیر قرار می گیرند. بنابراین ، تصلب شرایین شایع ترین علت انفارکتوس میوکارد ، بیماری عروق کرونر قلب ، سکته مغزی ، اختلالات گردش خون در اندام تحتانی ، آئورت شکمی ، شریان های مزانتر و کلیوی است.
علت و پاتوژنز
در قلب اختلالات متابولیک با دیس لیپیدمی آترواسکلروز با غلبه VLDL و LDL است که منجر به کلسترول ارز سلول غیر قابل تنظیم (تصلب شرایین نظریه گیرنده گلدشتاین و قهوه ای)، وقوع به اصطلاح سلول "فوم" در انتیما عروق، که با تشکیل پلاک های آترواسکلروتیک در ارتباط است.
اهمیت عوامل هورمونی در ایجاد آترواسکلروز قطعی است. بنابراین ، دیابت قندی و کم کاری تیروئید نقش دارند ، و پرکاری تیروئید و استروژن ها مانع از پیشرفت آترواسکلروز می شوند. بین چاقی و آترواسکلروز ارتباط مستقیمی وجود دارد. نقش فاکتور همودینامیک (فشار خون بالا شریانی ، افزایش نفوذپذیری عروق) در آتروژنز نیز غیرقابل انکار است. صرف نظر از ماهیت فشار خون ، یک روند آترواسکلروتیک با آن شدت می یابد. با فشار خون بالا ، آترواسکلروز حتی در رگها ایجاد می شود (در رگ های ریوی برای فشار خون بالا از دایره کوچک ، در ورید پورتال برای فشار خون بالا).
نقش استثنایی در اتیولوژی آترواسکلروز داده شده است عامل عصبی - استرس و تعارض شرایط، که با استرس های روانی و عاطفی همراه است، منجر به اختلال در تنظیم اعصاب و غدد متابولیسم و اختلالات وازوموتور zhirobelkovogo (نظریه عصبی سوخت و ساز بدن از تصلب شرایین Myasnikov). بنابراین ، تصلب شرایین به عنوان بیماری زایمان تلقی می شود.
فاكتور عروقی ، یعنی وضعیت دیواره عروقی تا حد زیادی توسعه آترواسكلروز را تعیین می كند.بیماری (عفونت ، مسمومیت ، فشار خون شریانی) که منجر به آسیب به دیواره شریانی (شریانی ، خیساندن پلاسما ، ترومبوز ، اسکلروز) می شود ، مهم هستند که وقوع تغییرات آترواسکلروتیک را "تسهیل می کند". در این حالت ، ترومبي پاريتال و داخل جمجمه ، كه بر روي آن يك پلاك آترواسكلروتيك "ساخته شده" (تئوري ترومبوژنيك Rokytansky-Duged) ، از اهميت انتخابي برخوردار هستند.
برخی از محققان اهمیت اصلی در ایجاد آترواسکلروز را به تغییرات وابسته به سن در دیواره شریانی متصل می کنند و آترواسکلروز را "یک مشکل سن" می دانند ، به عنوان "یک مشکل gerontological" (دیویدوفسکی IV ، 1966). این مفهوم توسط بیشتر آسیب شناسان به اشتراک گذاشته نشده است.
نقش عوامل ارثی در تصلب شرایین ثابت شده است (به عنوان مثال آترواسکلروز در افراد جوان مبتلا به هایپرلیپوپروتئینمی خانوادگی ، عدم وجود گیرنده). شواهدی از نقش عوامل قومی در پیشرفت آن وجود دارد.
بنابراین ، آترواسکلروز باید یک بیماری پلی اتیولوژیک در نظر گرفته شود که وقوع و پیشرفت آن با تأثیر عوامل برونزا و درون زا در ارتباط است.
پاتوژنز آترواسکلروز
پاتوژنز آترواسکلروز پیچیده است. مطابق مفاهیم مدرن ، وقوع آترواسکلروز مبتنی بر تعامل بسیاری از عوامل بیماری زا است که در نهایت منجر به تشکیل پلاک فیبر (بدون عارضه و پیچیده) می شود.
سه مرحله اصلی در شکل گیری پلاک آترواسکلروتیک (آتروژنز) وجود دارد:
- تشکیل لکه های چربی و نوارها (مرحله لیپوئیدوز).
- تشکیل پلاک فیبر (مرحله لیپوسکلروز).
- تشکیل پلاک پیچیده آترواسکلروتیک.
مرحله اولیه با ظهور لکه ها و نوارهایی حاوی لیپیدها در داخل شریان ها مشخص می شود.
تشکیل لکه های چربی و راه راه
نقاط لیپید ابعاد کوچک (تا 1.0-1.5 میلی متر) در بخش های سطح آئورت و شریان بزرگ، که به رنگ زرد است. لکه های چربی عمدتاً از سلولهای کف تشکیل شده اند که تعداد زیادی لیپیدها و لنفوسیتهای T دارند. در مقادیر کمتری ، ماکروفاژها و سلولهای عضلانی صاف نیز در آنها وجود دارد. با گذشت زمان ، لکه های چربی در اندازه افزایش می یابند ، با یکدیگر ادغام می شوند و به اصطلاح نوارهای چربی تشکیل می شوند ، کمی بالاتر از سطح اندوتلیوم بالا می روند. آنها همچنین از ماکروفاژها، لنفوسیتهای تشکیل شده است، و صاف سلول های فوم عضلانی حاوی لیپیدها هستند. در این مرحله از پیشرفت آترواسکلروز ، کلسترول عمدتا داخل سلول است و تنها مقدار کمی از آن در خارج از سلولها قرار دارد. لکه ها و نوارهای لیپیدی در نتیجه رسوب لیپیدها در داخل شریان ها ایجاد می شوند. اولین حلقه در این فرآیند آسیب اندوتلیال و بروز اختلال عملکرد اندوتلیال است که با افزایش نفوذپذیری این سد همراه است.
دلایل آسیب اولیه اندوتلیال می تواند عوامل مختلفی باشد:
- عمل مکانیکی بر روی جریان خون اندوتلیوم آشفته، به خصوص در عروق شاخه.
- فشار خون شریانی ، افزایش استرس برشی.
- افزایش خون بخشهای آتروژنیک LDL و لیپوپروتئین (a) ، به ویژه اشکال اصلاح شده آنها ، ناشی از پراکسیداسیون لیپیدها یا گلیکوزیلاسیون (در دیابت قندی) و با خاصیت سمیت سمی.
- افزایش فعالیت سیستم های سمپاتوآدرنال و رنین-آنژیوتانسین ، همراه با اثر سمیت سلولی کاتکول آمین ها و آنژیوتانسین II در اندوتلیوم عروقی.
- هیپوکسی مزمن و هیپوکسیمی از هر منشاء.
- سیگار کشیدن
- افزایش در سطوح خونی هموسیستئین، مانند کمبود ویتامین B6، B12 و اسید فولیک است.
- عفونت ویروسی و کلامیدیایی ، همراه با ایجاد التهاب مزمن در دیواره شریان است.
در نتیجه صدمه به اندوتلیوم ، اختلال عملکرد اندوتلیال شکل می گیرد که با کاهش تولید فاکتورهای گشادکننده عروق (پروستاسیکلین ، اکسید نیتریک و غیره) و افزایش در تشکیل مواد گشاد کننده عروق (اندوتلین ، AII ، ترومبوکسان A2 و غیره) آشکار می شود که حتی بیشتر باعث افزایش نفوذپذیری اندوتلیوم و افزایش آن می شود. LDL اصلاح شده و لیپوپروتئین (a) و برخی از عناصر سلولی خون (مونوسیت ها ، لنفوسیت ها) به داخل شریان ها نفوذ کرده و تحت اکسیداسیون یا گلیکوزیلاسیون (اصلاحات) قرار می گیرند که این امر حتی به آسیب بیشتر به اندوتلیوم کمک می کند و مهاجرت از جریان خون به داخل شریان های این عناصر سلولی را تسهیل می کند.
با گذشت زمان ، سلولهای فوم تحت آپوپتوز قرار می گیرند. در نتیجه ، لیپیدها وارد فضای خارج سلول می شوند. لکه های چربی از اوایل کودکی در عروق ظاهر می شوند. در سن 10 سالگی لکه های چربی حدود 10٪ سطح آئورت را اشغال می کنند و تا 25 سال - از 30 تا 50٪ سطح. در عروق کرونر قلب ، لیپوئیدوز از 10-15 سال و در عروق مغز تا 35-45 سال رخ می دهد.
تشکیل پلاکهای فیبری
با پیشرفت روند پاتولوژیک ، بافت همبند جوان در مناطقی از رسوب لیپیدی رشد می کند که منجر به تشکیل پلاک های فیبری می شود ، در مرکز آن هسته به اصطلاح لیپید تشکیل می شود.
در همان زمان ، عروق محل ضایعه آترواسکلروتیک رخ می دهد. عروق تازه شکل گرفته با افزایش نفوذپذیری و تمایل به تشکیل میکروترومبی و پارگی دیواره عروقی مشخص می شوند. با رسیدن بافت همبند تعداد عناصر سلولی کاهش می یابد و الیاف کلاژن ضخیم می شوند و اسکلت بافت پیوندی یک پلاک آترواسکلروتیکی را تشکیل می دهند که هسته لیپیدها را از لومن رگ جدا می کند ("روکش"). یک پلاک فیبر معمولی شکل می گیرد ، بیرون زده و به لومن رگ می رود و جریان خون موجود در آن را مختل می کند.
ارزش بالینی و پیش آگهی پلاک آترواسکلروتیک تشکیل شده تا حد زیادی به ساختار لاستیک فیبری آن و اندازه هسته چربی بستگی دارد. در بعضی موارد (از جمله مراحل نسبتاً اولیه تشکیل پلاک) ، هسته لیپید آن به خوبی بیان شده است ، و کپسول بافت همبند نسبتاً نازک است و به راحتی در اثر فشار خون ، تسریع در جریان خون در شریان و سایر عوامل آسیب می بیند. چنین پلاک های نرم و نرم گاهی به پلاک های زرد گفته می شود. به عنوان یک قاعده ، آنها لومن رگ را اندکی باریک می کنند ، اما با خطر زیاد آسیب و پارگی کپسول فیبری همراه هستند ، یعنی با تشکیل پلاک آترواسکلروتیکی به اصطلاح "پیچیده" همراه هستند.
در موارد دیگر (معمولاً در مراحل بعدی) ، لاستیک فیبری به خوبی تعریف شده ، متراکم و در معرض آسیب و پارگی کمتر است. به چنین پلاک هایی "سفید" گفته می شود. آنها اغلب بطور قابل توجهی از لومن شریان بیرون زده و باعث باریک شدن همودینامیکی قابل توجه آن می شوند ، که در بعضی موارد ممکن است با بروز یک ترومب مابین پیچیده شود.
دو مرحله اول آتروژنز با تشکیل پلاک آترواسکلروتیک بدون عارضه به پایان می رسد. پیشرفت روند آترواسموس منجر به تشکیل پلاک آترواسکلروتیک "پیچیده" می شود و در نتیجه تشکیل یک ترومبوز پاریتال ایجاد می شود ، که می تواند منجر به محدودیت ناگهانی و شدید جریان خون در شریان شود.
تشکیل پلاک "پیچیده"
پیشرفت فرآیند آترواسموس منجر به تشکیل پلاک آترواسکلروتیک "پیچیده" می شود. این مرحله از تصلب شرایین با افزایش قابل توجه در هسته لیپید (تا 30٪ یا بیشتر از کل حجم پلاک) ، بروز خونریزی در پلاک ، نازک شدن کپسول فیبری آن و تخریب تایر با تشکیل ترک ، پارگی و زخمهای آتروماتیک مشخص می شود.در عین حال ، لکه بینی که در لومن عروقی قرار می گیرد ، می تواند منبع آمبولی شود و خود زخم آترواسموس می تواند پایه ای برای تشکیل لخته های خون باشد. مرحله نهایی آترواسکلروز aterokaltsinoz رسوب نمک کلسیم در توده آترومی و فیبروتیک بینابینی نتیجه tkan.Glavnym ماده از تشکیل تشکیل "پیچیده" پلاک آترواسکلروتیک است ترومبوز نقاشی دیواری، که به طور ناگهانی و به شدت جریان خون در شریان محدود می کند. در بیشتر موارد ، در این دوره است که تظاهرات بالینی تشدید بیماری رخ می دهد ، مربوط به محلی سازی پلاک آترواسکلروتیک (آنژین ناپایدار ، انفارکتوس میوکارد ، سکته مغزی ایسکمیک و غیره).
این چیست
برای فهمیدن چگونگی مقابله با این بیماری ، باید آن را بفهمید که چیست - آترواسکلروز عمومی یا نامشخص. آترواسکلروز عمومی شده یک بیماری عروقی است که پلاک های آترواسکلروتیک در آنها ظاهر می شود. مطابق با نام ، چندین نوع کشتی تحت تأثیر قرار می گیرند.
این بیماری شامل عروق سر ، گردن و همچنین عروق کرونر و محیطی است. در این حالت ، پلاک ها به طور ناهموار قرار گرفته اند ، به همین دلیل برخی از کشتی ها بیشتر از سایرین رنج می برند.
پیشرفت بیماری در چند مرحله انجام می شود:
- روی عروق در مکانهایی که خون به آرامی جریان می یابد یا میکروتراوم وجود دارد ، لکه های گریس ظاهر می شوند. در نتیجه دیواره رگها شل و متورم می شوند.
- Liposkleroz. لکه های چربی با بافت پیوندی شروع به رشد می کنند ، پلاک های آترواسکلروتیک ظاهر می شوند. حضور آنها در رگ ها منجر به رکود خون و تشکیل لخته های خون می شود.
- Aterokaltsinoz. نمک های کلسیم در پلاک ها سپرده می شوند ، لومن رگ ها حتی کوچکتر می شوند که این امر بر تغذیه اندام ها و بافت ها تأثیر می گذارد. خطر گرفتگی رگ وجود دارد.
علل و عوامل خطر
دلیل اصلی ایجاد آترواسکلروز نامشخص در اختلالات متابولیک. با مقدار زیادی غذای چرب ، سنتز اضافی لیپید اتفاق می افتد ، که نه تنها در بافت چربی رسوب می کند ، بلکه بر دیواره رگ های خونی نیز تأثیر می گذارد. عدم ورزش و سیگار کشیدن فقط اوضاع را تشدید می کند.
کمبود اکسیژن منجر به این واقعیت می شود که چربی ها از بین نمی روند. مقدار زیادی لیپیدها و جریان خون آهسته دوباره باعث ظهور پلاک های آترواسکلروتیک می شود.
عوامل مؤثر در ایجاد بیماری:
- یک رژیم غذایی سرشار از چربی،
- پرخوری
- اضافه وزن
- ورزش را نداشته باشد،
- سیگار کشیدن،
- استفاده مکرر از الکل،
- استرس
- دیابت،
- اختلال در سیستم غدد درون ریز،
- فشار خون بالا
- غلظت خون افزایش یافته است،
- اختلالات متابولیک، مادرزادی و اکتسابی.
گروه ریسک شامل افراد بالای 40 سال است که سبک زندگی بی تحرکی دارند ، سیگار می کشند و غذاهای چرب مصرف می کنند.
آسیب به شریان های براکیوسفالی
بیشتر اوقات ، با این پیشرفت بیماری ، شریان های داخلی کاروتید رنج می برندکه در قسمت پروگزیمال تحت تأثیر قرار می گیرند.
قرار گرفتن پلاک در رگ های گردن و سر منجر به بروز علائمی از قبیل:
- اختلال در حافظه
- سردرد
- سرگیجه
- از دست دادن جزئی بینایی ، شنوایی ، اختلال در گفتار ،
- ناهماهنگی.
مهم! در صورت مشاهده علائم فوق ، بلافاصله برای تشخیص به موقع با پزشک مشورت کنید.
درمانی و پیشگیری کننده اقدامات
این شاخه از درمان با هدف از بین بردن عواملی که باعث ایجاد نوع کلی آترواسکلروز می شوند:
- تنظیم رژیم غذایی،
- فعالیت بدنی
- خلاص شدن از شر عادت های بد ،
- درمان بیماری های مزمن،
- عادی سازی دستگاه گوارش ،
- کاهش استرس.
خطرناک چیست؟
آترواسکلروز عمومی شده یک بیماری بسیار خطرناک است که عواقب جدی دارد. رگها با پلاكهای چرب پوشانده شده و از بافت همبند بیش از حد رشد كرده و لومن آنها كاهش می یابد.
این منجر به عوارض زیر می شود:
- اسکلروز کانونی کوچک ،
- ایسکمی
- هیپوکسی
- زخمهای استوایی
- آنژین صدری
- آریتمی ،
- گانگرن
- از دست دادن رانندگی جنسی
- تغییرات در اندام های داخلی ،
- انفارکتوس میوکارد
- ترومبوز
- سکته مغزی
این بیماری به دلیل منجر به توسعه زوال کلی و اغلب کشنده نیز به دلیل عوارض خطرناک است.
مهم! جلوگیری از پیشرفت آترواسکلروز آسانتر از درمان آن است. از روش های پیشگیری غافل نشوید.
پیشگیری از داروهای مردمی
برای جلوگیری از ایجاد کلسترول در دیواره رگ های خونی و ایجاد آترواسکلروز عمومی ، استفاده از داروهای جایگزین مجاز است. با این حال، مهم است که به یاد داشته باشید که راه حل های سنتی برای همه موثر نیست، و همچنین موارد منع مصرف دارند. چون قبل از استفاده از این روش ها ، با پزشک خود مشورت کنید.
دستور العمل های زیر به کاهش کلسترول خون کمک می کند:
- روزانه سه قاشق غذاخوری روغن نباتی بنوشید.
- هر روز صبح آب یک سیب زمینی بنوشید.
- عسل ، آب لیمو و روغن نباتی را به نسبت مساوی مخلوط کنید.
- روزی یک قاشق غذا خوری را روی معده خالی مصرف کنید.
نتیجه گیری
آترواسکلروز عمومی - یک بیماری خطرناک است که منجر به توسعه بسیاری از عواقب مضر که اغلب منجر به مرگ شود. بنابراین ، تلاش برای جلوگیری از بروز این بیماری بسیار مهم است. اگر این امکان پذیر نباشد ، لازم است بلافاصله درمان شروع شود.
اگر می خواهید با متخصصین سایت مشورت کنید یا سؤال خود را مطرح کنید ، می توانید آن را کاملاً انجام دهید به صورت رایگان
آترواسکلروز عمومی و نامشخص (I70.9)

بدون تظاهرات بالینی آترواسکلروز ، اصلاح شیوه زندگی برای بیمار با ریسک متوسط (حداکثر 5٪ در مقیاس SCORE) و سطح کلسترول تام بالاتر از 5 میلی مول در لیتر توصیه می شود.
شامل: سیگار کشیدن، مصرف الکل، رژیم غذایی ضد آترواسکلروتیک، افزایش فعالیت جسمانی.
پس از رسیدن به سطح کلسترول مورد نظر (کلسترول تام تا 5 میلی مول در لیتر ، کلسترول LDL کمتر از 3 میلی مول در لیتر) ، یک معاینه مکرر باید حداقل 5 بار در 5 سال انجام شود.
شروع درمان برای بیمار با ریسک بالا (بالاتر از 5٪ در مقیاس SCORE) و سطح کلسترول کل بالاتر از 5 میلی مول در لیتر نیز باید با توصیه هایی در مورد تغییر شیوه زندگی تا 3 ماه شروع شود و در پایان این دوره معاینه دوم انجام شود.
هنگامی که بیمار به سطح هدف کلسترول تام تا 5 میلی مول در لیتر و کلسترول LDL کمتر از 3 میلی مول در لیتر برسد ، در آینده یک نظارت سالانه بر میزان چربی ها انجام می شود. اگر خطر بالا باشد (بالاتر از 5٪ در مقیاس SCORE) ، دارو درمانی انجام می شود.
بیماران مبتلا به علائم ضایعات آترواسکلروتیک در هر سایت توصیه می شود اصلاح شیوه زندگی و درمان دارویی.
رژیم ضد پلاسک
توصیه های رژیم غذایی با در نظر گرفتن میزان کلسترول و سایر عوامل خطرزا به کلیه بیماران داده می شود: چاقی ، فشار خون بالا ، دیابت. رژیم باید متناسب با سنتهای فرهنگی بیمار متنوع باشد. مقدار کالری رژیم غذایی روزانه برای دستیابی و حفظ وزن طبیعی کافی است.
کل دریافت چربی نباید از 30 درصد کالری دریافتی بیشتر باشد.
توصیه می شود مصرف چربی های حیوانی (کره ، خامه ، گوشت ، گوشت گاو) را محدود کرده و آنها را با چربی های گیاهی جایگزین کنید. میزان مصرف روزانه سبزیجات و میوه ها حداقل باید 400 گرم در روز باشد.
مصرف توصیه شده گوشت بدون چربی و مرغ بدون پوست ، لبنیات ، پنیر کم چرب ، نان غلات ، سبوس ، محصولات غنی شده با اسیدهای چرب اشباع نشده با ω3 (ماهی های دریایی و اقیانوس - ماهی سالمون ، ماهی خال مخالی ، ماهی تن و غیره). محدود کردن مصرف نمک به 6 گرم در روز ، که مربوط به 1 قاشق چایخوری است. پیروی از رژیم غذایی می تواند کلسترول را تا 10٪ کاهش دهد.
ورزش بدنی در آترواسکلروز
افزایش فعالیت بدنی تأثیر مثبتی را برای بیماران مبتلا به آترواسکلروز ایجاد می کند.
بیماران بدون تظاهرات بالینی آترواسکلروز فعالیت بدنی به مدت 40 دقیقه در روز نشان داده می شود. شدت بار باید 60٪ از حداکثر ضربان قلب (محاسبه شده = 220 - سن) باشد.
بیماران مبتلا به قلبی - بیماری های عروقی نیاز به حالت پویا ثابت از فعالیت بدنی، با توجه به نتایج حاصل از تست استرس. پیاده روی مفید ، شنا ، رقصیدن - شدت متوسط 60-90 دقیقه در هفته. بارهای ایزومتریک (قدرت) مجاز نیستند.
توصیه می شود از هر فرصتی برای ورزش بدنی استفاده کنید: پیاده روی کنید ، کمتر از ماشین استفاده کنید.
ترک سیگار
استعمال دخانیات (فعال و غیرفعال) ، در نتیجه کاهش شدید HDL (کلاس ضد آتروژنیک لیپوپروتئین ها) ، اثرات پاتولوژیک روی سیستم عروقی ، اختلال در خواص رئولوژیکی خون ، باعث افزایش 20٪ خطر عوارض و مرگ و میر در اثر عوارض قلبی عروقی می شود. افراد سیگاری نسبت به افراد غیر سیگاری 2 برابر بیشتر از ابتلا به سکته مغزی ایسکمیک دارند.
نوشیدن الکل
مصرف الکل ایمن - بیش از 20-30 میلی لیتر اتانول خالص در روز برای آقایان و بیش از 20 میلی لیتر در روز - برای زنان ، فقط برای افراد سالم ، مرگ و میر ناشی از عوارض قلبی و عروقی را کاهش می دهد.
نوشیدن الکل (24-24 گرم در روز اتانول خالص) خطر ابتلا به عوارض قلبی عروقی (حمله قلبی و سکته مغزی) را تا 20 درصد کاهش می دهد و نوشیدن 5 وعده الکل (60 گرم در روز) خطر عوارض قلبی عروقی را 65 درصد افزایش می دهد.
استفاده از داروهایی مانند کوکائین ، آمفتامین ، هروئین ، باعث ایجاد تغییرات شدید در فشار خون ، تغییرات التهابی در سیستم عروقی ، منجر به نقض خصوصیات رئولوژیکی خون می شود. افزایش خطر سکته مغزی را 6.5 بار در آن 35 سال و بالاتر از 35 سال - 11.2 بار.
دارو برای تصلب شرایین
داروهای هیپولیپیدمی در عمل بالینی از چندین کلاس داروی کاهش دهنده چربی استفاده می شود: استاتین ها (مهارکننده های HMG-CoA ردوکتاز) ، ezetimibe ، اسیدهای صفراوی اسیدهای صفراوی ، فیبرات ها ، اسید نیکوتنیک و مشتقات آن ، اسیدهای چرب اشباع نشده امگا 3 (PUFAs) ، مهارکننده های لیپاز دستگاه گوارش در سالهای اخیر بیماران مبتلا به آترواسکلروز معمولاً استاتین ها و ezetimibe تجویز می شوند.
استاتین ها (مهارکننده های ردوکتاز HMG-CoA). .
استاتین ها داروهای اصلی در درمان فنوتیپ های HFD IIa ، IIb ، III هستند. در حال حاضر داروهای زیر از گروه استاتین موجود است: لوواستاتین (میواکور) ، سیمواستاتین (Zokor) ، آتورواستاتین (لیپیمار) ، پرواستاتین (لیپوستات) ، فلاواستاتین (لسکول) ، روزوواستاتین (کرستور). تمام داروهای زیر یک پایه شواهد قانع کننده دارند.
مهار کننده جذب کلسترول روده (ezetemib) .
مخلوط Ezetimibe (Ezetrol) - نماینده یک کلاس کاملا نو در داروهای کاهنده لیپید. برای کاهش کلسترول کل ، کلسترول LDL پلاسما در بیماران مبتلا به هایپرلیپیدمی نوع IIa ، IIb ، III به عنوان یک درمان اضافی برای استاتین توصیه می شود.
گیرنده اسیدهای صفراوی .
sequestrants اسید صفراوی (رزین های تبادل یون) به عنوان عامل کاهنده چربی برای بیش از 30 سال استفاده می شود. در بیشتر کشورهای اروپایی و ایالات متحده آمریکا ، ترشحات اسیدهای صفراوی به عنوان مکمل اصلی درمان با استاتین اصلی برای بیماران مبتلا به هایپر کلسترول خانوادگی تجویز می شوند.
مشتقات اسید فیبروئیک (فیبرات) .
فیبراتی که در حال حاضر استفاده می شود شامل گمفیبروزیل ، بزافیبات ، سیپروفیبات (لیپانور) و فنوفیبات (لیپانتیل 200 م ، تریکور 145) ، کلوفیبات است (دومی به دلیل فرکانس بالای عوارض ، به ویژه کوللیتاسیس استفاده نمی شود).در آزمایشات بالینی تصادفی ، فیبرات میزان مرگ و میر ناشی از بیماریهای قلبی عروقی (حدود 25٪) را کاهش می دهد ، اما داده ها به اندازه استاتین گسترده نیستند.
اسید نیکوتین و مشتقات آن .
اسید نیکوتین (نیاسین) اشاره به ویتامین های گروه ب در دوزهای بالا (2/4 گرم / د.) نیاسین اثر کاهنده چربی، کاهش کلسترول و تری گلیسیرید، و در حالی که افزایش کلسترول HDL. این تنها دارویی است که غلظت لیپوپروتئین را کاهش می دهد - (الف).
اسیدهای چرب اشباع نشده امگا 3 (PUFAs) .
PUFA های امگا 3 در دوزهای زیاد (3/4 گرم در روز) برای درمان هایپرتریگلیسیریدمی (فنوتیپ های IV-V هیپرلیپیدمی) استفاده می شود. با این حال ، تک درمانی هیپرتریگلیسیریدمی با این داروها از نظر نسبت هزینه / اثربخشی درمان بهینه نیست
مهار کننده های آنزیم لیپاز دستگاه گوارش.
مهارکننده های خاص لیپاز دستگاه گوارش شامل orlistat (Xenical) است. اثر درمانی زنیکال است که در لومن معده و روده کوچک انجام می شود و بخش است به شکل یک پیوند کووالانسی با سایت سرین فعال لیپاز معده و پانکراس. آنزیم غیرفعال شده در عین حال توانایی تجزیه چربی هایی را که همراه با غذا در فرمری گلیسیریدها هستند از دست می دهد. از آنجا که تری گلیسیریدهای هضم نشده جذب نمی شوند ، کاهش میزان چربی و کالری موجود در بدن حیوانات کاهش می یابد.
درمان ترکیبی.
امروزه ، تركیب درمانی به طور گسترده تری مورد استفاده قرار می گیرد كه به ما كمك می كند تا به طور مؤثرتر به اهداف خود برسیم ، اما نیاز به نظارت دقیق تر بر روی بیمار و تجزیه و تحلیل مكرر ترانس آمینازها (AST ، ALT) و CPK دارد.
| hyperlipoproteinemia | داروهای خط اول | داروهای خط دوم | ترکیب دارویی |
| هایپرکلسترولمی (نوع IIa) | استاتین ها | Ezetimibe ، اسید نیکوتین ، ترکیبات اسید چرب | استاتین + مخلوط Ezetimibe |
| هایپرلیپوپروتئینمی ترکیبی (افزایش کلسترول ، افزایش تری گلیسیرید) (نوع IIb ، III ، Y) | استاتین ها، فیبرات ها | اسید نیکوتین، امگا 3 PUFA ها | استاتین + فیبرهای فیبری + آزتیمیب |
| هیپرتریگلیسیریدمی (I ، IYtypes) | فیبرات ها، اسید نیکوتین | استاتین ها، امگا 3 PUFA ها | استاتین Fibrate نیاسین + + استاتین |
توجه: ترکیب استاتین ها با فیبرات باعث افزایش خطر میوپاتی می شود ، ترکیب استاتین ها با اندوراسین خطر میوپاتی و نارسایی کبد را افزایش می دهد ، ترکیب فیبرات و اندوراسین می تواند باعث اختلال در عملکرد کبدی شود.هر یک از داروهای کاهش دهنده چربی به طور عمده بر پیوند خاصی در متابولیسم لیپید و لیپوپروتئین تأثیر می گذارد. داروها می توانند پیش بینی کنند که کاهش میزان کلسترول LDL به میزان 55-60٪ به دلیل مصرف زیاد دریاچه استاتین یا ترکیبی از استاتین با مخلوط Ezetimibe می تواند به کاهش دو برابر در تعدادی از حوادث عروق کرونر در بیماران با خطر ابتلا به درمان ترکیبی zabolevaniy.Perspektivy قلبی عروقی منجر شود بسیار مثبت است، ایجاد یک ترکیب ثابت از داروهای مختلف. استاتین ها و ترکیبی از استاتین ها با ezetimibe که عمدتا پایین تر از کلسترول LDL هستند ، تأثیر کمی بر غلظت تری گلیسیریدها دارند و به میزان متوسط کلسترول HDL را افزایش می دهند. تری گلیسیریدها را کاهش داده و کلسترول HDL را افزایش می دهد ، تقریباً هیچ تأثیری بر کلسترول LDL ندارد. اسید نیکوتین در کلیه پیوندهای متابولیسم لیپید به میزان متوسط عمل می کند ، اما استفاده از آن به دلیل فرکانس بالای عوارض جانبی محدود است.استاتین ها به طور موثرتر از بروز عوارض ماکروواسکولار (انفارکتوس میوکارد ، آنژین صدری ، سکته مغزی) جلوگیری می کنند و فیبرها از ایجاد میکروآنژیوپاتی دیابتی (رتینوپاتی دیابتی ، پای دیابتی) جلوگیری می کنند. بنابراین ، در بیماران مبتلا به دیابت نوع 2 و در بیماران مبتلا به سندرم متابولیک با هیپرتریگلیسیریدمی شدید ، ترکیبی از استاتین با فیبرات: با این وجود ، برای تأیید فواید چنین ترکیبی ، و همچنین ترکیبی از استاتین با اسید نیکوتین ، به داده های قانع کننده تر از مطالعات بالینی نیاز است.
- درمان خارج از بدن برای تصلب شراییندر مواردی که داروی کاهش دهنده چربی به اندازه کافی مؤثر نیست و یا نمی تواند تجویز شود ، آنها به درمان تهاجمی دیس لیپوپروتئینمی ، که در کلینیک های تخصصی انجام می شود متوسل می شوند.
درمان جراحی
با تصلب شرایین ، در موارد خطر زیاد یا ایجاد انسداد شریان با پلاک یا ترومبوز مشخص می شود. بر روی شریان ها ، هر دو عمل باز (آنداردرکتومی) و عملیات اندوواسکولار با اتساع شریان با استفاده از کاتترهای بالون و نصب استنت در محل باریک شدن شریان انجام می شود که از انسداد رگ جلوگیری می کند.
با آترواسکلروز شدید رگهای قلبی ، که توسعه انفارکتوس میوکارد را تهدید می کند ، یک عمل جراحی بایپس آئورتوکلوناری انجام می شود.
ضایعه عروقی آترواسکلروتیک چند کانونی: ویژگی ها و درمان

بیماری عروقی آترواسکلروتیک یکی از خطرناک ترین بیماری های زمان ما است. با وجود پیشرفت چشمگیر دارو ، تعداد بیماران مبتلا به آترواسکلروز در سالهای اخیر کاهش نیافته است. پیشرفت بیماری منجر به انسداد لومن رگ های اصلی پیشرو می شود ، به همین دلیل کار کامل بدن غیرممکن می شود.
از نظر ويژه ، شكل تعميم يافته آترواسكلروز است كه در هر بيمار مي تواند تظاهرات مختلفي داشته باشد و باعث عواقب منفي شود. مرحله غفلت از بیماری می تواند منجر به مرگ شود.
مقررات عمومی
اول از همه ، لازم است كه مشخص كنیم آترواسكلروز تعمیم یافته و نامشخص چیست. متداول ترین فرمول زیر است: این یک آسیب شناسی عروقی است که قادر به ضبط قسمت های مختلف بدن است ، و اغلب تشکیل چندین کانون در مکان های مختلف است.
این شکل از بیماری چندین ویژگی متمایز دارد. اصلی ترین آن عدم وجود دلایل دقیق اختلالات عروقی است. امروزه دانشمندان دو عامل محتمل را كه در ایجاد بیماری نقش دارند ، شناسایی می كنند:
- آسیب به پوسته های داخلی رگ های خونی.
- نقض شدید متابولیسم چربی.
ترکیبی از عوامل فوق باعث تجمع لیپیدها می شود ، در حالی که پلاک های آترواسکلروتیک بر روی دیواره رگ های خونی مستقر می شوند. این منجر به ایجاد هایپرلیپیدمی می شود ، این پدیده نیز ممکن است به دلیل یک پیشگیری ژنتیکی باشد.
در طبقه بندی بین المللی بیماری ها (مطابق با ICD-10) ، آسیب شناسی دارای کد 170 است. اصلی ترین عوامل تحریک کننده بیماری عبارتند از:
- پرخوری منظم ،
- سبک زندگی بی تحرک
- عادات بد (سوء مصرف الکل و سیگار کشیدن) ،
- دیابت قندی
- استفاده از هورمونهای استروئیدی در دوزهای زیاد ،
- اختلال در عملکرد تیروئید.
نشانه شناسی
علائم آترواسکلروز کلیه تا حد زیادی بستگی به این دارد که در طول توسعه بیماری کدام منطقه تحت تأثیر قرار گرفته است. هنگامی که تمرکز پاتولوژیک در ناحیه شریان های کرونر واقع شده باشد ، درد در ناحیه جوش شکمی رخ می دهد ، ضربان قلب شکسته شده و خطر حمله وجود دارد. موذی بودن بیماری در اواخر شروع علائم نهفته است. در مراحل اولیه ، شناسایی آن دشوار است.
بروز آترواسکلروز عروق محیطی در یک بیمار ممکن است با بروز درد شدید در جسم در هنگام راه رفتن نشان داده شود. به همین دلیل ، یک لنگش ناپایدار رخ می دهد. آترواسکلروز عمومی شده مغز و گردن با سرگیجه با حرکات ناگهانی بدن بروز می کند. همچنین فشار خون بیمار کاهش می یابد. علائم شایع این بیماری عبارتند از:
- کج شدن ضعف در اندام ،
- حالت تهوع
- مشکلات بینایی
- بی حسی
- تار گفتار
به طور معمول ، با چنین تخلفاتی ، بیمار به طور غیر ارادی موقعیت بدن را تغییر می دهد. اگر در ابتدا بیماری به هیچ وجه خود را نشان ندهد ، در صورت عدم درمان کافی ، انسداد کامل عروق رخ می دهد و علائم منفی بدتر می شود.
در مراحل بعدی ، ایجاد تورم پاها و ایجاد گانگرن امکان پذیر است. در این حالت ممکن است بیمار در اندام تحتانی ، بی حسی انگشتان ، خستگی در هنگام راه رفتن احساس خستگی کند.
تکنیک های تشخیصی مدرن
برای تعیین یک تشخیص دقیق ، باید یک سری مطالعات ابزار و آزمایشگاه انجام شود. تشخیص مدرن به شما امکان می دهد نه تنها شکل بیماری را مشخص کنید ، بلکه مکان دقیق تمرکز را نیز بطور دقیق مشخص کنید.
- آنژیوگرافی. این تکنیک شامل وارد کردن یک جزء کنتراست به جریان خون است که به واسطه آن وضعیت دیواره عروق مشخص می شود. این امکان را به شما می دهد تا سیستم گردش خون را کاوش کنید ، کوچکترین مشکلات مرتبط با اختلالات جریان خون را شناسایی کنید.
- اشعه ایکس برای شناسایی عوارض و درجه تنگی آئورت استفاده می شود.
- سونوگرافی هدف از این روش تعیین پلاک ها و لخته های خونی است که مانع گردش خون طبیعی می شوند.
ویژگی های درمان غیر دارویی
این در مورد اصلاح سبک زندگی است. این روش در درمان آترواسکلروز اساسی است ، زیرا بدون چنین تغییراتی ، سایر روش های درمانی نتیجه مطلوب را به همراه نخواهد داشت. برای درمان موثر بیماری ، بیمار باید موارد زیر را رعایت کند:
- عادت های بد (سیگار کشیدن و آشامیدن) را کاملاً کنار بگذارید. نیکوتین و اتانول روی عروق خونی تأثیر منفی دارند.
- رژیم را دنبال کنید. مواد غذایی باید سالم و متعادل و با غالب میوه ها ، سبزیجات ، تخم مرغ ها ، پنیر لپه ، ماهی و گوشت رژیم غذایی باشد. غذاهای چرب ، سرخ شده ، دودی و تند باید از بین بروند.
- از موقعیتهای استرس زا خودداری کنید. تجربیات شدید بر وضعیت سیستم قلبی عروقی تأثیر منفی می گذارد.
- فعالیت بدنی را افزایش دهید. یک سبک زندگی بی تحرک دشمن اصلی قلب و عروق است.
ویژگی های درمان جراحی
اگر این بیماری به شکل شدید باشد و خطر عوارض آن وجود داشته باشد ، پزشک معالجه جراحی را تجویز می کند. هدف از آن بازگرداندن انسداد عروقی است.
محبوب ترین روش تجدید عروق غیر مستقیم است. این عمل ویژه ای است که به شما امکان می دهد جریان خون در عروق کوچک را که به دلیل ضایعات آترواسکلروز شکسته شده است ، بازیابی کنید. اخیراً ، از نوآوری مجدد از نوع لیزر برای این منظور بطور فعال استفاده شده است ، که شامل ایجاد کانال های اضافی در میوکارد با استفاده از لیزر است.
روشهای سنتی ترمیم جریان خون عروقی ، جراحی بای پس و آنژیوپلاستی بالون است. اما لزوماً در آترواسکلروز مؤثر نیستند ، و وضعیت بیمار همیشه با استفاده از آنها بهبود نمی یابد.
اگر در مقابل زمینه آسیب شناسی زمینه ای ، بیمار دچار ایسکمی شود ، برای جلوگیری از حمله قلبی ، جراحی بای پس عروق کرونر یا استنت گذاری انجام می شود. برای جلوگیری از ایجاد سکته مغزی ، استنت شدن شریانهای کاروتید در معالجه اشکال مغزی آترواسکلروز انجام می شود.
اگر پزشک به خطر ابتلا به گانگرن پاها شک کند ، در این صورت به بیمار پروتزهای شریان اصلی تجویز می شود. حجم آن بسته به میزان آسیب به بستر عروقی به صورت جداگانه تعیین می شود.
پیامدهای بیماری
با درمان به موقع یا نادرست در برابر پس زمینه آترواسکلروز ، آسیب شناسی های مختلفی ایجاد می شود. آنها به طور قابل توجهی روند بیماری زمینه ای را پیچیده می کنند و می توانند منجر به عواقب جدی از جمله مرگ شوند. ما در مورد آسیب شناسی های زیر صحبت می کنیم:
- زخمهای گرمسیری و گانگرن ،
- سکته مغزی ، مشکلات گردش خون مغزی ،
- حمله قلبی ، آنژین صدری ،
- کاهش میل جنسی
- مشکلات در عملکرد اندام های داخلی.
آترواسکلروز عمومی و نامشخص: چیست؟
آترواسکلروز علت بسیاری از موارد کشنده است ، زیرا این بیماری منجر به باریک شدن و در نهایت گرفتگی رگ های اصلی سیستم گردش خون بدن می شود.
تغییرات پاتولوژیک منجر به اختلال در عملکرد بدن می شود.
از نظر خطر ویژه ای برای بدن ، آترواسکلروز تعمیم یافته است ، که توسعه آن می تواند منجر به این واقعیت شود که یک بیمار با این آسیب شناسی می تواند بمیرد.
مشکل این است که تغییرات وابسته به سن در بدن منجر به توسعه متفاوت این بیماری در بدن انسان می شود و پیشرفت طولانی مدت این بیماری می تواند باعث مرگ شود.
دکتر علوم پزشکی ، استاد جی. املیانف:
من سالهاست که فشارخون را درمان می کنم. طبق آمار ، در 89٪ موارد ، فشار خون بالا منجر به سكته قلبی یا سكته مغزی می شود و فرد می میرد. در حال حاضر حدود دو سوم از بیماران در 5 سال اول این بیماری جان خود را از دست می دهند.
واقعیت زیر - برای رفع فشار ممکن و ضروری است ، اما این خود بیماری را درمان نمی کند.
تنها دارویی که به طور رسمی از طرف وزارت بهداشت برای درمان فشار خون بالا توصیه می شود و توسط متخصص قلب و عروق نیز در کار آنها استفاده می شود این است.
این دارو علت بیماری را تحت تأثیر قرار می دهد و این امر باعث می شود تا به طور کامل از فشارخون خلاص شوید. علاوه بر این ، طبق برنامه فدرال ، هر ساکن فدراسیون روسیه می تواند آن را دریافت کند رایگان.
بیشتر اوقات ، این بیماری بر بدن فرد بالغ و پیری تأثیر می گذارد.
ویژگی های توسعه بیماری
این بیماری از نظر وجود آترواسکلروز کلاسیک کاملاً پیچیده و خاص از ویژگیهای بارز آن است. دانشمندان در حال حاضر علت واقعی این بیماری را نمی دانند.
طبق فرض اکثر محققان ، آسیب بزرگی به رگ های خونی سیستم گردش خون در نتیجه آسیب به لایه های داخلی دیواره های عروقی ظاهر می شود. همچنین ، طبق گفته دانشمندان ، علت ایجاد این بیماری می تواند نقض قابل توجهی در فرآیندهای متابولیسم لیپید باشد.
تأثیر هر دو عامل در کل منجر به پیشرفت یک بیماری خطرناک می شود.
لیپیدها به همراه غذای مصرفی وارد بدن می شوند. چربی ها وارد روده ها می شوند که به اسیدهای چرب و گلیسیرین تجزیه می شوند. در بافتهای کبدی ، لیپیدهای مشخصه بدن از مؤلفه هایی که همراه با چربی رژیم غذایی هستند ، ساخته می شوند. بیشتر این ترکیبات در بافتهای بدن می تواند به سه شکل باشد:
- هایپرکلسترولمی ،
- هیپرتریگلیسیریدمی ،
- هایپرلیپیدمی مختلط.
شکل دوم اغلب به خودی خود بروز نمی کند ، اما در آن گروه از افرادی که مستعد ژنتیکی برای بروز یک بیماری هستند.
یکی از عواملی که در ایجاد بیماری آترواسکلروتیک به صورت کلی نقش دارد ، حفظ سبک زندگی نادرست است.
شایع ترین دلایل بروز این بیماری عبارتند از:
- پرخوری منظم.
- توسعه دیابت.
- سوء مصرف الکل.
- حکم یک سبک زندگی بی تحرک.
- بیماری های مرتبط با اختلالات در عملکرد غده تیروئید.
- استفاده از داروهای حاوی هورمونهای استروئیدی.
ما نباید چنین عوامل خطرزا را برای بروز و بروز بیماری به عنوان یک مستعد ارثی ، وجود فشار خون شریانی در بدن و تأثیر فشارهای مکرر بر بدن فراموش کنیم.
یک عامل مهم پیشگویی کننده وجود اعتیاد به نیکوتین در یک بیمار بالقوه است.
علائم بارز بیماری
علائم مشخصه این بیماری کاملاً به منطقه توزیع ضایعه بستر عروقی بستگی دارد.
اگر یک آسیب شناسی در عروق کرونر رخ دهد ، بیمار ظاهر احساسات دردناک در ناحیه قفسه سینه و حملات قلبی را تجربه می کند.
علاوه بر این ، اختلالات ریتم قلب مشاهده می شود ، نارسایی حاد قلبی ایجاد می شود.
بیشتر اوقات ، در اواخر پیشرفت پاتولوژی ، ظهور بیماری های مشخصه بیماری مشاهده می شود. مرحله اولیه توسعه بیماری ، به هیچ وجه ظاهر نمی شود.
با بروز آترواسکلروز کلیه عروق گردن و مغز در بیمار ، ظهور علائمی مانند:
- حملات سرگیجه که هنگام حرکات ناگهانی اتفاق می افتند ،
- کاهش فشار خون ،
- ظاهر سوزن سوزن شدن در بافت اندام تحتانی و فوقانی ،
- شروع حالت تهوع ،
- تغییرات غیر ارادی بدن در فضا ،
- ظاهر حالت بی حسی ،
- ظاهر گفتار گیج شده فازی.
بیشتر اوقات ، با این نوع بیماری ، علائم مشخصه در مرحله اولیه بیماری تقریبا نامرئی است.
برای یک بیماری آترواسکلروتیک در عروق محیطی سیستم گردش خون در حال توسعه ، ظاهر لنگش ناپایدار و درد شدید هنگام راه رفتن مشخص است. اگر علائم و عدم درمان را نادیده بگیرید ، پیشرفت بیماری منجر به انسداد مطلق رگ ها می شود. این منجر به بی ثبات کردن غنائم بافتی می شود.
با گذشت زمان ، پیشرفت این شکل از آترواسکلروز منجر به تورم ، زخم و در برخی موارد گانگرن می شود.
در مرحله اولیه شکل گیری آسیب شناسی ، فرد ممکن است در اندام تحتانی ، سرگیجه انگشتان ، بی حسی اندام ها و افزایش خستگی هنگام راه رفتن احساس سرما کند.
روشهای تشخیص بیماری
برای تشخیص صحیح ، از روشهای مختلفی برای تشخیص ابزاری آترواسکلروز استفاده می شود. معاینه اشعه ایکس ، آنژیوگرافی ، سونوگرافی. علاوه بر این ، پزشک معالج ، هنگام معاینه ، با سابقه پزشکی بیمار برای تشخیص وجود بیماریهای همزمان در بدن آشنا می شود.
معاینه اشعه ایکس باعث می شود آترواسکلروز آئورت و عوارض موجود در بدن ناشی از پیشرفت پاتولوژی باشد.
آنژیوگرافی به شما امکان می دهد وجود مشکلات در اجرای گردش خون در رگ های مختلف سیستم گردش خون را تشخیص دهید. جوهر روش ورود به جریان خون یک ترکیب کنتراست است که به شما امکان می دهد وضعیت دیواره رگ های خونی سیستم گردش خون را تعیین کنید.
داستان خوانندگان ما
فشار خون بالا در خانه را فشار دهید. یک ماه از آن زمان گذشته است که من فراموش کرده ام که فشارها را فراموش کرده ام. اوه ، چقدر همه چیز را امتحان کردم - هیچ چیز کمکی نکرد. چند بار به کلینیک مراجعه کردم ، اما بارها و بارها داروهای بی فایده برایم تجویز شده بود و وقتی برگشتم ، پزشکان به سادگی منقبض شدند. سرانجام ، من با فشار مقابله کردم و از همه متشکرم. هرکسی که با فشار مشکل دارد باید بخواند!
روش معاینه اولتراسونیک امکان تعیین لخته های خون و پلاک ها بر روی دیواره عروق را امکان پذیر نمی کند که امکان انتقال عادی خون به اندام ها و بافت ها فراهم شود.
آترواسکلروز عمومی و نامشخص دارای کد ICD از 10170.9 است. این شکل از آسیب شناسی سرعت پیشرفت دارد و بنابراین نیاز به معالجه اضطراری دارد. در فرایند درمانی از دو روش درمانی استفاده می شود ، دارویی و غیر دارویی
در هنگام استفاده از روش دارویی ، از داروهای خاص استفاده می شود که عمل آن با هدف کاهش میزان کلسترول در بدن بیمار انجام می شود.
با توجه به اینکه آترواسکلروز یک روند پاتولوژیک است که در بدن بیمار ایجاد می شود ، طبق توصیه های پزشک نظارت بر روند درمان ، باید داروهای مصرفی در درمان بیماری برای مدت طولانی مصرف شود.
استفاده از روش غیر دارویی مستلزم تغییر در شیوه زندگی بیمار است. امتناع از نوشیدن الکل و رد کامل عادات بد.
با تصمیم پزشک معالج می توان از روش های داروی جایگزین و جایگزین استفاده کرد. برای این منظور ، جوشانده ها و تزریق های مختلف گیاهان دارویی و مجموعه های پیچیده آنها تهیه شده است.
در پیش بینی پیشرفت بیماری ، باید میزان پیشرفت بیماری ، مدت پیشرفت آن و حضور در بدن اختلالات برانگیخته شده توسط آترواسکلروز در نظر گرفته شود.
پیش آگهی آترواسکلروز عمومی شده در غیاب یک درمان مناسب و به موقع نامطلوب است ، زیرا در روند پیشرفت ، این بیماری باعث می شود که در بدن تعداد زیادی از اختلالات در عملکرد اندام های مختلف و سیستم های آنها ظاهر در بدن را تحریک کند ، به این دلیل که تغذیه بافت ها با اکسیژن و مواد مفید مختل می شود.
اگر بیماری به موقع درمان شود ، پیش آگهی مطلوب باشد ، فرد قادر است به طور موثری پیشرفت بیماری را در طی فرایند درمان کنترل کند.
سكته قلبی و سكته قلبی عامل تقریباً 70٪ كل مرگ و میرها در جهان است. هفت نفر از ده نفر به دلیل انسداد شریان های قلب یا مغز می میرند.
به خصوص این واقعیت وحشتناک است که بسیاری از افراد حتی به این فکر نمی کنند که دچار فشار خون بالا هستند. و آنها فرصتی برای اصلاح چیزی ندارند ، فقط خود را به کام مرگ می کشند.
- سردرد
- تپش قلب
- نقاط سیاه جلوی چشم (مگس ها)
- بی تفاوتی ، تحریک پذیری ، خواب آلودگی
- تاری تاری
- عرق کردن
- خستگی مزمن
- تورم صورت
- انگشتان دلپذیر و لرز
- فشار زیاد می شود
حتی یکی از این علائم باید شما را مجبور به فکر کردن کند. و اگر دو مورد وجود دارد ، پس دریغ نکنید - فشار خون بالا دارید.
چگونه می توان فشار خون بالا را هنگامی که تعداد زیادی دارو وجود دارد که هزینه های زیادی دارند ، درمان کنیم؟
اکثر داروها هیچ کار خوبی نخواهند کرد و برخی ممکن است حتی آسیب ببینند! در حال حاضر ، تنها دارویی که از طرف وزارت بهداشت برای درمان فشار خون بالا توصیه شده است ، این است.
به انستیتو قلب و عروق به همراه وزارت بهداشت برنامه را اجرا می کنند بدون فشار خون بالا" که در آن دارو موجود است رایگان، همه ساکنان شهر و منطقه!
این بیماری چگونه تشخیص داده می شود؟
تشخیص آترواسکلروز تعمیم یافته با توجه به شکایات و نتایج تحقیقات بیمار انجام می شود.
برای شناسایی تعریف علائم آسیب به سرخرگها ، معاینه عمومی در زمان انجام:
- کاهش وزن
- پف کردن
- اختلالات جناحی.
- حضور ون.
سرکشی انجام می شود ، که در آن پزشک به پدیده های صوتی که در بدن بیمار رخ می دهد گوش می دهد. وجود سوفل سیستولیک ، تغییر پالس در عروق می تواند از آسیب شناسی صحبت کند.
به عنوان تشخیص سندرم پریشانی لیپید ، آزمایش خون بیوشیمیایی تجویز می شود. با شکل کلی بیماری ، کلسترول بالا ، وجود لیپوپروتئین های با چگالی کم و همچنین تری گلیسیریدها شناسایی می شوند.
آنها همچنین کبد ، میکروبیوسفر دستگاه گوارش را معاینه می کنند (آنها یک نقشه برداری ، تحقیقات باکتریولوژیک می سازند).
روش های تشخیصی عملکردی
روشهای عملکردی تشخیص بیماری شامل موارد زیر است:
- آنژیوگرافی.
- عروق کرونر.
- آئورتوگرافی
- سونوگرافی
- اسکن دوتایی.
با توجه به طیف گسترده ای از علائم ، معمولاً معاینه جامع تجویز می شود.

درمانی برای این بیماری
مشروط بر اینکه تشخیص صحیح انجام شود و درمان به موقع آغاز شود ، می توان اصلاح موثری در وضعیت بیمار انجام داد. اما اگر از فرم آترواسکلروز عمومی (کد مطابق با ICD-10 I70) غفلت شود ، این بیماری بسیار پیچیده تر درمان می شود. درمان به صورت محافظه کارانه و جراحی انجام می شود.
یک گزینه محافظه کارانه ، استفاده از داروهای هیپوکلسترول است که عمل آن با هدف کاهش کلسترول خون انجام می شود.
داروهایی که اغلب تجویز می شوند مانند:
- گیرنده اسیدهای صفراوی ("کلستیرامین" ، "کلستیپول").
- نیکوتین اسید ("Enduracin" ، "Acipimox" ، "Niceritrol").
- استاتین ها ("سیمواستاتین" ، "لوواستاتین" ، "پراواستاتین" و غیره).
اگر آترواسکلروز تعمیم یافته در اندام تحتانی مشاهده شود ، داروهایی تجویز می شود که می توانند تن عروق را حفظ کرده و سوخت و ساز بدن را بهبود ببخشند. دوز ، مدت مصرف توسط پزشك معين مي شود.
به لطف درمان غیر دارویی ، عوامل خطر اصلی از بین می روند. این ممکن است شامل موارد زیر باشد:
- تنظیم سبک زندگی.
- عادی سازی وزن.
- افزایش فعالیت بدنی.
- خلاص شدن از عادت های بد.
- نظارت بر فعالیت دستگاه گوارش.
- اجتناب از استرس.
- درمان بیماری های همزمان (فشار خون بالا ، دیابت).
آترواسکلروز عمومی شده نیز با جراحی درمان می شود. پلاک برداشته می شود ، استنت در لومن رگ وارد می شود ، لومن رگ رقیق می شود و غیره. به لطف این مداخله ، خطر ابتلا به سندرم حاد عروق کرونر یا سکته مغزی کاهش می یابد.
درمان با کمک وسایل غیر متعارف مجاز است ، اما مشاوره تخصصی لازم است.
به طور خاص ، با چنین بیماری ، طب سنتی مصرف 3 جدول در روز را توصیه می کند. قاشق غذاخوری روغن نباتی یا نوشیدنی موجود در آب صبح 1 سیب زمینی.
مخلوط موثری از عسل ، آب لیمو ، روغن نباتی ، به نسبت مساوی گرفته شده است. از این ابزار باید 1 بار در روز (صبح با معده خالی) برای 1 میز استفاده شود. قاشق
رعایت رژیم غذایی متعادل نیز به همان اندازه مهم است. محصولاتی که سرشار از چربی های حیوانی هستند کاملاً از رژیم غذایی حذف می شوند:
- گوشت چرب
- چربی
- گوشت دودی
- اخراج
- مواد غذایی کنسرو شده
- آبگوشت ها گوشت هستند.
- کره
- خامه ترش.
- سوسیس
کربوهیدراتهای ساده نیز برای حذف (آرد و شیرین) مطلوب هستند. استفاده از مایونز ، نوشیدنی های کافئین دار ممنوع است. روزانه بیش از 4 گرم نمک قابل استفاده نیست.
اقدامات پیشگیرانه
پیشگیری از تصلب شرایین عمومی تبعیت از قوانین ساده تلقی می شود. مهم این است که یک سبک زندگی سالم پیش بروید. این ممنوعیت شامل الکل و دخانیات است.
از ورزش برای کمک به بدن برای خلاص شدن از کلسترول اضافی ، چربی ها استفاده می شود. می توانید در سالن ورزشی ورزش کنید ، شنا کنید ، دویدید یا فقط پیاده روی کنید. ساعت کافی در روز. بارهای ورزشی به طور قابل توجهی خطر آترواسکلروز عمومی شده را کاهش می دهد ، عملکرد میوکارد را بهبود می بخشد ، به عادی سازی وزن کمک می کند.
همه ساله برای کنترل هورمون ها ، از جمله آنهایی که به گروه استروئید تعلق دارند ، باید خون را بررسی کنید. آنها به افزایش کلسترول کمک می کنند.
لازم است با درمان بیماریهای همزمان (دیابت ، فشار خون بالا) مقابله کنید. از موقعیتهای استرس زا باید جلوگیری کرد. همه این اقدامات پیشگیرانه برای افراد بالای 50 سال مهم است.
عوامل و گروههای خطر
عوامل خطر آترواسکلروز
برگشت ناپذیر
- سن
- جنسیت (مردان بیشتر از آترواسکلروز رنج می برند)
- استعداد ژنتیکی - سابقه مثبت خانوادگی از رشد زودرس آترواسکلروز
- سیگار کشیدن
- فشار خون شریانی
- چاقی
برگشت پذیر به طور بالقوه یا جزئی
- هایپرلیپیدمی - هایپرکلسترولمی و / یا هایپرتریگلیسیریدمی
- هایپرگلیسمی و دیابت
- سطح پایینی لیپوپروتئینهای با چگالی بالا
سایر عوامل ممکن
فعالیت بدنی کم
استرس عاطفی و / یا نوع شخصیتی T
شناسایی گروههای خطر در بیماران بدون تظاهرات بالینی آترواسکلروز. با استفاده از مقیاس SCORE (ارزیابی سیستمیک خطر عروق کرونر) می توان درجه خطر فردی را برای بیماران تعیین کرد ، که می تواند برای ارزیابی احتمال وقایع قلبی و عروقی کشنده (انفارکتوس میوکارد ، سکته مغزی) بیش از 10 سال استفاده شود. کم خطر - 8٪

علائم ، البته
علائم بالینی آترواسکلروز با باریک شدن تدریجی لومن شریان در نتیجه رشد پلاک آترواسکلروتیک پایدار ، هنگامی که کسری جریان خون 50-70٪ باشد ظاهر می شود.
بسته به محلی سازی در سیستم عروقی ، آترواسکلروز اساس چنین بیماریهایی است:
1. بیماری کرونر قلب (آنژین صدری ، انفارکتوس میوکارد ، مرگ ناگهانی قلب ، ورم مفاصل ، نارسایی قلبی).
2- بیماری مغزی عروقی (حمله ایسکمیک گذرا ، سکته مغزی ایسکمیک).
3. آترواسکلروز شریان های اندام تحتانی (لنگه متناوب ، گانگرن پا و پاهای پایینی).
4- آترواسکلروز آئورت.
5- آترواسکلروز شریان های کلیوی.
6. آترواسکلروز شریان های مزانتر (انفارکتوس روده).
آترواسکلروز عروق کرونر علائم بسیاری دارد ، بسته به شدت آترواسکلروز ، که توسط آنژین صدری یا نارسایی حاد عروق کرونر بروز می شود ، که با پیشرفت انفارکتوس میوکارد ، نارسایی قلبی مشخص می شود. تمام اشکال بیماری عروق کرونر در پس زمینه آترواسکلروز رخ می دهد. در حدود نیمی از ضایعات آترواسکلروتیک تظاهرات قلبی آترواسکلروز را تشکیل می دهد.
آترواسکلروز آئورت اغلب پس از 60 سال تجلی می یابد. با آترواسکلروز آئورت قفسه سینه ، دردهای سوزش شدید در پشت ساق پا ظاهر می شود و تا گردن ، پشت ، شکم امتداد دارد. با ورزش و استرس ، درد شدت می یابد. بر خلاف آنژین صدری ، درد روزها ادامه دارد و به طور دوره ای افزایش و ضعیف می شود. اختلالات بلع ، احتراق صدا ، سرگیجه ، شرایط غش ممکن است ظاهر شود. آترواسکلروز آئورت شکمی با درد شکم ، نفخ ، یبوست مشخص می شود. در صورت ضایعه آترواسکلروتیک کوفتگی آئورت (محلی که آئورت به شاخه ها تقسیم می شود) ، سندرم لریشه با مظاهراتی مانند گرفتگی متناوب ، سرد شدن اندام تحتانی ، ناتوانی جنسی ، زخم پا ایجاد می شود. یک عارضه بزرگ آترواسکلروز آئورت آنوریسم (طبقه بندی) و پارگی آئورت است.
آترواسکلروز رگهای مزانتر با درد شدید ، سوزش ، بریدن شکم در طول وعده های غذایی ، 2-3 ساعت به طول انجامید ، نفخ ، نقض مدفوع بروز می یابد.
برای آترواسکلروز شریان کلیوی افزایش مداوم فشار خون ، تغییر در تجزیه و تحلیل ادرار مشخصه است.
آترواسکلروز شریان های محیطی با ضعف و خستگی ماهیچه های پا ، احساس سرماخوردگی در اندامها ، متناوب با لنگش (درد در اندام در هنگام راه رفتن ظاهر می شود ، مجبور می شود که بیمار متوقف شود).
تشخیص آزمایشگاهی
- کلسترول عمومی - در عمل ، روش آنزیمی ، روش شیمیایی مرجع ، هنجار تا 5.17 میلی مول در لیتر ، مقدار مرزی 6.2 ، بالا - بیش از 6.2 است. در مدت زمان نگهداري سرم به مدت 24 ساعت پايدار است ، سطح آن به زمان مصرف مواد غذايي بستگي ندارد ، در طول روز سطح پايدار است. هدف برای درمان استاتین کاهش کمتر از 4.5 میلی مول در لیتر است.
- TG یک روش آنزیمی است ، هنجار حداکثر 2.3 میلی مول در لیتر ، مقدار مرز تا 4.5 و مقدار زیاد آن بیش از 4.5 است. ذخیره سازی سرم به صورت یخ زده ، نمونه گیری از خون پس از 12 ساعت ناشتا مجاز است (برای جلوگیری از افزایش ارزش کاذب این شاخص به دلیل گردش طولانی مدت XM در خون). ریتم شبانه روزی وجود دارد - حداقل سطح 3 ساعت ، حداکثر سطح 15 ساعت.
- LDL ، HDL ، VLDL - روش مرجع اولتراسانتریفیوژ است ، از ELISA ، الکتروفورز ژل برای اهداف علمی استفاده می شود ، در عمل کلاس های داروها با توجه به میزان کلسترول موجود در آنها تعیین می شود ، زیرا این روش ها سریع ، نسبتاً ارزان و به راحتی خودکار برای استفاده بالینی گسترده هستند.
HDL-C با استفاده از روش آنزیمی مستقیم پس از بارندگی سایر بخشها تعیین می شود ، هنجار 0.9-1.9 میلی مول در لیتر است ، سطح کمتر از 0.9 خطر ابتلا به CHD را دارد ، یک سطح بیش از 1.6 عامل مهمی برای محافظت در برابر بیماری عروق کرونر است.
XL-VLDLP به عنوان TGx0.46 محاسبه می شود (فقط اگر TG بالاتر از 4.5 نباشد).
LDL-C را می توان با روش کمی مستقیم تعیین کرد. برای صرفه جویی در معرفها ، گاهی اوقات از محاسبه طبق فرمول زیر استفاده کنید: XC total. - (کلسترول HDL + کلسترول VLDL) - در حالی که نتایج آزمایش نشان می دهد. به طور معمول ، LDL-C برای بزرگسالان نباید بیشتر از 3.34 میلی مول در لیتر باشد ، برای کودکان - بیشتر از 2.85.
آپوتکول ها در عمل با استفاده از روش ایمونو-توربیدیمتریک مشخص می شوند ، روش مرجع رادیو ایمونواسی است.
Apo A1 - هنجار برای خانمها 106 - 228 میلی گرم در دسی لیتر ، برای آقایان 109 - 184 میلی گرم در دسی لیتر است. سطح بالای 125 میلی گرم در دسی لیتر یک عامل محافظت در برابر CHD در نظر گرفته می شود.
ApoB100 - این هنجار برای خانم ها 56-182 میلی گرم در دسی لیتر است و برای آقایان 63-188 است ؛ تجاوز بیش از حد مرز نیاز به درمان اجباری با رژیم و داروهایی دارد که به دلیل افزایش شدید خطر ابتلا به بیماری عروق کرونر ، مانع سنتز لیپیدها می شوند ، زیرا ApoB100 از نظر کمی مطابق با سطح LDL و VLDL است.
LP (a) یک شاخص قابل اعتماد برای شناسایی اشکال ارثی بیماری عروق کرونر قلب است. به طور معمول ، محتوای آن 0/0 میلی گرم در دسی لیتر است ، تحت تاثیر استاتین تغییر نمی کند ، افزایش دیابت و سندرم نفروتیک ثابت نشده است. برای تشخیص زودرس بیماری عروق کرونر خانوادگی در جوانان استفاده می شود. برای غربالگری گسترده بیماران بدون علامت توصیه نمی شود.
هموسیستئین (HC) یک عامل خطر مستقل برای آسیب عروقی است. افزایش سطح آن به شدت خطر ابتلا به بیماری عروق کرونر قلب و بیماری عروق کرونر قلب را در همه گروه ها حتی با سطح طبیعی کلسترول افزایش می دهد. این یک محصول طبیعی متابولیسم متیونین است ، به طور معمول به دلیل نابودی سریع در سلول ها با مشارکت اسیدفولیک ، ویتامین B12 و B6 در خون جمع نمی شود. هنگامی که پوسیدگی آن در سلول ها کند می شود ، با تشکیل رادیکال های آزاد که به اندوتلیوم آسیب می رسانند و LDL را اکسیده می کنند ، در خون حفظ می شود و اکسید می شود. GC همچنین سنتز اکسید نیتریک و پروستاسیکلین را در اندوتلیوم شریانی مهار می کند. به طور معمول ، سطح HC 5-12 میکرومول در لیتر ، افزایش متوسط 15-30 میکرومول در لیتر ، شدید - 30-100 میکرومول در لیتر است. افزایش بیش از 22 میکرومول بر لیتر عامل مهمی ترومبوز ورید عمقی در نظر گرفته می شود ، سطح HC بیش از 13 برابر خطر حمله قلبی در مردان را افزایش می دهد و آسیب عروق دیابت را به طور چشمگیری تسریع می کند. در زنان باردار ، سطح بالای HC منجر به سقط جنین زود هنگام و قطع جفت ، تولد کودکانی که نقص رشد دارند ، می شود.
علت hyperhomocysteninemia عبارتند از: نقص مادرزادی در متابولیسم هموسیستئین ، کمبود فولات ، ویتامین B12 ، B6 (سوء تغذیه ، بیماری های معده).
خطاهای فوق آزمایشگاهی در مطالعه چربی ها.
- گرفتن خون روی معده خالی (12 ساعت ناشتا قبل از نمونه گیری خون ضروری است) - TG ، VLDL بیش از حد ارزیابی می شوند ، LDL دست کم گرفته می شود.
- استفاده از لوله های شسته شده کافی برای گرفتن خون (بنابراین لوله های یکبار مصرف ترجیح داده می شود)
- استفاده از یک تورنیک برای بیش از 2 دقیقه (به مدت 5 دقیقه - بیش از حد کلسترول را در 10 تا 15 درصد ، توسط 15min. - 20-40 درصد!). استفاده از لوله های خلاء به شما امکان می دهد هنگام برداشتن توریچک فقط در 5-7 ثانیه خون جمع کنید.
- سرم را می توان تا 48 ساعت در یخچال و فریزر ، تا 1 ماه در -20 (فقط در صورت عدم وجود سیستم بدون یخ زدگی در فریزر) ذخیره کرد.
- قبل از مصرف خون ، بیمار باید 5 تا 10 دقیقه بی سر و صدا بنشیند.
- قبل از تجویز داروها در رژیم غذایی معمول ، کنترل - با در نظر گرفتن درمان و رژیم ، تعیین عیب یابی باید انجام شود
عوامل مؤثر بر چربی خون.
- رژیم غذایی: غذاهای پر کالری که سرشار از چربی ها و کربوهیدرات ها هستند ، باعث افزایش TG ، کلسترول ، LDL ، VLDL در 30 درصد از افراد می شوند. برای گیاهخواران ، کلسترول و کلسترول LDL 37 درصد کمتر از وعده های غذایی معمولی است. هنگام مصرف روغن ماهی ، TG و VLDL به میزان قابل توجهی 15-25 درصد کاهش می یابد.
- سیگار کشیدن: LDL و VLDL را به شدت افزایش می دهد ، ApoA1 را کاهش می دهد.
- الکل: در دوز حداکثر 36 گرم در روز. ApoA1 را افزایش می دهد ، با دوز 100 گرم در روز ، HDL-C را کاهش می دهد و TG را افزایش می دهد.
- فعالیت بدنی: ApoA1 را افزایش دهید ، ApoV ، TG ، LDL را کاهش دهید.
- استرس: به زودی ApoA1 و HDL را کاهش دهید.
- کم کاری تیروئید: 30 درصد کل اجزای آتروژنیک افزایش می یابد.
- دیابت: ApoA1 کاهش می یابد ، کلسترول ، تری گلیسیرید ، LDL ، ApoV افزایش می یابد (کمبود انسولین باعث کاهش فعال شدن آنزیم LPL در خون می شود).
- دوره حاد AMI: برای یک دوره 6-8 هفته ، سطح اولیه کلسترول ، LDL ، ApoA1 ، ApoB100 کاهش می یابد ، بنابراین خون یا در 1 روز یا در پایان دوره حاد گرفته می شود.
- فرآیندهای التهابی حاد: افزایش TG ، کاهش کلسترول تام ، کلسترول HDL برای دوره فاز حاد.
- داروها: دیورتیک ها - تیازیدها کلسترول ، تری گلیسیریدها ، ApoA1 پایین را کاهش می دهند ، داروهای ضد بارداری هورمونی نیز به همین ترتیب عمل می کنند ، استروژن درمانی باعث افزایش آپوآ 1 ، کاهش کسری آتروژنیک ، استاتین ها باعث کاهش سنتز کلسترول LDL ، apoV از 4-5 روز از شروع تجویز 25-50 درصد می شود (نه با تغییر سنتز LP (a) ، hemofibrozil ، روغن ماهی ، پلین TG را 30-35 درصد کاهش می دهد ، اسید نیکوتین باعث کاهش 40 درصد TG ، کلسترول 10-20 درصد می شود.
کنترل آزمایشگاهی در درمان استاتین.
هنگام درمان استاتین ها ، انتخاب فردی از دوز و نوع موثر دارو و تشخیص به موقع عوارض جانبی با استفاده از آزمایش های آزمایشگاهی مورد نیاز است.
کلسترول تام - 3.1-5.2 میلیمول در لیتر طبیعی ، با درمان - کمتر از 4/4 میلیمول در لیتر LDL (روش کمی مستقیم) - می تواند به عنوان یک شاخص مستقل و عینی تر از کلسترول تام مورد استفاده قرار گیرد. طبیعی است 1.56-3.4 میلیمول در لیتر ، در طول درمان باید به 2.2-2.5 میلی مول در لیتر کاهش یابد. اثر اولیه پس از 4-5 روز ، حداکثر اثر پایدار - بعد از 1-3 ماه از شروع دارو تجویز می شود. برجسته ترین اثر به روزوواستاتین (صلیب) می دهد.
- HS - کلسترول
- TG - تری گلیسیرید
- XM - chylomicrons
- LP - لیپوپروتئین ها (اشکال حمل و نقل پیچیده ، متشکل از آپوپروتئین ها و اجزای چربی).
- LPL - لیپوپروتئید لیپاز (آنزیمی برای تجزیه ChM و LP در خون)
- FL - فسفولیپیدها
- اسیدهای چرب
- LHAT - آنزیم کلسترول لسیتین- آنزیم ترانسفراز برای تشکیل استرهای کلسترول در کبد
- Apobelki - قسمتهای پروتئینی از مولکولهای لیپوپروتئین
- HDL - لیپوپروتئین های با چگالی بالا - کسری ضد اتوژنیک
- LDL - لیپوپروتئین ها با کسری آتروژنی با چگالی کم
- VLDLP - لیپوپروتئینهای با چگالی بسیار کم - کسری آتروژنیک
- IA - شاخص آتروژنیسم - نسبت کلسترول کسری آتروژنیک به کلسترول کسری آتروژنیک ، به طور معمول کمتر از 3.5
سطح کلسترول LDL مورد نظر که باید با درمان به دست آید ، و همچنین سطح LDL که در آن باید دارو درمانی شروع شود ، در جدول آورده شده است.

 آنژیوپلاستی و استنتینگ بالون ،
آنژیوپلاستی و استنتینگ بالون ،