سندرم دیابت: عوارض بالینی از چه عاملی ناشی می شود
کلینیک دیابت به نوع دیابت ، طول دوره ، وجود عوارض بستگی دارد.
علائم بالینی اصلی "بزرگ" شامل دیابت است:
- ضعف عمومی و عضلانی ،
- پولیوریا (دفع مقدار زیادی ادرار) - تکرر ادرار مکرر و مفصل هم در روز و شب تا بی اختیاری ادرار شبانه ،
- پالیدپسی (تشنگی) ، خشکی دهان ،
- چندشکستگی (افزایش اشتها) ،
- کاهش وزن - معمولی برای دیابت نوع 1.
"علائم کوچک" دیابت:
- بیماری پریودنتال ، ریزش دندان ،
- پیوره آلوئولار (ضایعه چرکی و التهابی سوراخ دندان) ،
- خارش پوستی (عمومی شده ، با بومی سازی غالب در پرینه) ،
یکی از ویژگی های دیابت نوع 1 ، ایجاد سریع "علائم بزرگ" است و برای بیماران مبتلا به دیابت نوع 2 ، "علائم کوچک" مشخصه تر است. سایر تظاهرات دیابت در اثر آسیب به اندام های داخلی ، رگ های خونی و سیستم عصبی ایجاد می شود.
درموپاتی: خشکی پوست ، کاهش تورم آن ، ضایعات مکرر پوستی در پوست ، فورونکولوز مکرر ، هیدروودنیت ، زانتوماتوز ، "روبوز دیابتی" مشخصه است - گسترش مویرگهای پوستی و شریانی در ناحیه استخوان های گونه ، گونه ها. اغلب در ناخن ها تغییراتی ایجاد می شود ، آنها کسل کننده ، شکننده می شوند ، قشر آنها ظاهر می شود ، یک رنگ زرد.
میوپاتی با آتروفی و کاهش قدرت عضلانی ، کاهش وزن بروز می یابد.
آسیب به دستگاه تنفسی: با خشکی و آتروفی غشای مخاط دستگاه تنفسی فوقانی ، پنومونی مکرر و برونشیت بروز می کند. بیماران مبتلا به دیابت مستعد ابتلا به سل ریوی هستند و بیشتر از آن رنج می برند.
شکست سیستم قلبی عروقی: DM به پیشرفت زودتر و سریعتر آترواسکلروز و در نتیجه CHD کمک می کند. IHD در بیماران مبتلا به دیابت نوع 2 شایع تر است.
دستگاه گوارش با پوسیدگی پیشرونده ، شل شدن و ریزش دندانها ، لثه و استوماتیت ، آتروفی پاپیلا و اختلال در حساس بودن زبان ، که منجر به سوختگی زبان ، حلق ، مری ،
امکان ایجاد گاستریت مزمن و اثنی عشر با تغییرات آتروفیک در غشای مخاطی ، کاهش عملکرد ترشحی و حرکتی معده وجود دارد ، آنتروپاتی دیابتی از روده مشاهده می شود که با اسهال مداوم ، توسعه سوء هضم و سندرم سوء جذب ، ممکن است علائمی از هپاتوز چربی یا نفوذ کبد چربی مشاهده شود. از نظر عینی ، می توانید بزرگ شدن کبد و کمبود آن را تعیین کنید.
سیستم تناسلی: بیماران دیابتی 4 برابر بیشتر در معرض بیماریهای عفونی و التهابی دستگاه ادراری هستند:
کاربونکول و آبسه کلیه ،
سیستیت شدید خونریزی و حتی نکروتیک.
جبران فقیر دیابت در زنان منجر به آمنوره ، در مردان به ناتوانی جنسی.
دیابت قند و علائم آن: علل و روش های اصلاح

موذی بودن بیماری دیابت (DM) این است که در ابتدای بیماری تقریباً خود را نشان نمی دهد و در حدود یک چهارم موارد به صورت پنهان ادامه می یابد. همه این موارد باعث ایجاد مشکل در تشخیص می شود.
افزایش سطح قند در بدن منجر به اختلالات متابولیک می شود: کربوهیدرات ، چربی و پروتئین ، که تعدادی از عوارض را برانگیخته است.
علائم مشترک دیابت نوع 1 و نوع 2 را در نظر بگیرید.
این چیست
دیابت قندی نوعی بیماری با کمبود مطلق یا نسبی در بدن انسولین است.

عوامل اصلی افزایش احتمال بیماری عبارتند از:
- اضافه وزن
- فشار خون شریانی
- مقدار بالای کلسترول "بد" در خون ،
- عامل ارثی
ویژگی های دیابت نوع 1 و نوع 2 را در نظر بگیرید.
نوع اول
این یک نوع بیماری وابسته به انسولین است. ویژگی بارز عدم تولید یا به عنوان یک گزینه ترشح لوزالمعده انسولین هورمون است.
این مسئله وابستگی انسان به تزریق انسولین را توضیح می دهد. یکی از ویژگی های دیابت نوع 1 ، بروز سریع علائم ، تا کما قند خون است.
نوع دوم

گروه اصلی خطر برای دیابت نوع 2 افراد دارای اضافه وزن بالای 40 سال هستند.
تولید انسولین طبیعی است ، اما پاسخ کافی سلول به این هورمون وجود ندارد. حساسیت آنها به انسولین تولید شده کاهش می یابد.
گلوکز به درون بافت نفوذ نمی کند ، اما در خون تجمع می یابد. این بیماری بلافاصله ظاهر نمی شود ، اما پس از سال ها یک دوره خفیف تشخیص را پیچیده می کند.
یک دسته جداگانه دیابت نوع حاملگی است که در زنان در دوران بارداری تجلی می یابد.
صحبت از علائم بیماری ، تعاریفی مانند علائم و سندرم اغلب اشتباه گرفته می شوند. در حقیقت ، این سندرم گروه خاصی از علائم است.
قند خون
این وضعیت با افزایش طولانی مدت و چشمگیر سطح قند در بدن همراه است (از 0.5-11.5 میلی مول در لیتر).
هایپرگلیسمی با اختلال در عملکرد بدن همراه است:

- پولیوریا وجود گلوکز در ادرار منجر به افزایش اسمولاریته آن می شود ،
- هیپوهیدراتاسیون به دلیل پلی اوری ، میزان مایعات موجود در بدن کاهش می یابد ،
- عطش ، افزایش مصرف آب به دلیل کم آبی ،
- کاهش فشار خون. افت فشار خون نیز نتیجه کم آبی است ،
- کما قند خون شایع ترین و مهلک ترین تظاهرات است.
هیپوگلیسمی
این یک گروه پیچیده از علائم است که با کاهش سطح قند خون کمتر از 3.5 میلی مول در لیتر برانگیخته می شود و با اختلالات عصبی ، خودمختاری و روانی بروز می کند. بیشتر اوقات ، هیپوگلیسمی در صبح بروز می کند.
استفاده بیش از حد از گلوکز می تواند در اثر مصرف بیش از حد انسولین و همچنین ترشح این هورمون توسط تومور - انسولینوم ایجاد شود. هیپوگلیسمی توسط نئوپلاسم های کبدی ، لوزالمعده و بیماری های غدد آدرنال ایجاد می شود.

اولین تظاهرات سندرم هیپوگلیسمی:
- سردرد
- لرزش
- احساس گرسنگی شدید
- نقاط ضعف
- افزایش تعریق ،
- اختلالات رفتاری (شبیه به مسمومیت با الکل است).
اگر تدابیری اتخاذ نشود ، از دست دادن هوشیاری ، تشنج ناشی می شود. گاهی اوقات هیپوگلیسمی شدید در غیاب مراقبت های پزشکی منجر به مرگ می شود. از عوارض شایع هیپوگلیسمی حمله قلبی و سکته مغزی در نتیجه اختلال در ثبت عروق عروقی است.
اگر بیمار آگاهی داشته باشد ، با مصرف یک وعده غذایی کربوهیدرات یا چای شیرین ، پدیده ها از بین می روند. در صورت عدم آگاهی ، سندرم هیپوگلیسمی با معرفی گلوکز داخل وریدی متوقف می شود.
جراحی یا شیمی درمانی به خلاص شدن از شر سندرم هیپوگلیسمی منشا تومور کمک می کند. در بیماری آدیسون ، درمان جایگزینی هورمون. پیشگیری - شناسایی به موقع دلایلی که باعث ایجاد علائم می شوند.
عصبی
سندرم عصبی با هر دو نوع بیماری بروز می کند. بعضی اوقات نوروپاتی از همان ابتدای بیماری تجلی پیدا می کند ، بعضی اوقات سال ها تا اولین تظاهرات می گذرد.
سندرم عصبی با چنین پدیده هایی همراه است:

- اختلالات سیستم عصبی محیطی: احساس سوزش در اندام (خصوصاً در پا) ، کاهش حساسیت ، ظهور زخم روی پوست ، بی اختیاری ادرار ،
- اختلالات ANS - با دوره طولانی بیماری (سردرد ، درد شکم ، کاهش فشار خون) ،
- نوروپاتی نوری با دیابت ، رتینوپاتی ،
- آسیب مغزی ، خطر سکته مغزی.
متابولیک
این ترکیبی از دیابت با چاقی ، افزایش کلسترول خون و فشار خون بالا است. چنین "دسته ای" خطر بروز ضایعات عروقی آترواسکلروتیک و آسیب شناسی های مرتبط را به طرز چشمگیری افزایش می دهد: حملات قلبی و سکته های مغزی.

علائم اصلی سندرم متابولیک:
- چاقی
- فشار خون بیش از 135/85 میلی متر. جیوه هنر
- قند خون ناشتا از 1/6 میلی مول در لیتر ،
- تمایل به ترومبوز ،
- کلسترول بالا
اصلاح رژیم غذایی ، فعالیت بدنی متوسط ، درمان فشار خون بالا برای خلاص شدن از ترکیب وحشتناک آسیب شناسی کمک می کند.
پدیده ساموجی
این پدیده همچنین به عنوان "مصرف بیش از حد انسولین مزمن" شناخته می شود. این نوعی "پاسخ" بدن به پدیده های مکرر کاهش قند در بدن (هیپوگلیسمی) است.
علاوه بر این ، این نگرانی نه تنها هیپوگلیسمی پنهان بلکه تلفظ شده بلکه پنهان است. در بیماران مشاهده می شود که یک تزریق انسولین از 80 واحد تجاوز کند.
جلوه های پدیده ساموجی شامل موارد زیر است:
- تغییرات قابل توجه در سطح گلوکز ،
- هیپوگلیسمی دوره ای ،
- بدتر شدن با افزایش دوز انسولین ،
- در ادرار و خون - بدن کتون ،
- افزایش وزن بدون دلیل مشخص ، گرسنگی مکرر.
این سندرم با نوسانات قابل توجهی در میزان قند روزانه بروز می کند.
تشخیص از طریق اندازه گیری قند خون ، از جمله در شب ، پایین می آید. در صورت مشکوک بودن این سندرم ، میزان انسولین 20٪ کاهش می یابد. همچنین لازم است رعایت دقیق رژیم ، غذای کسری در طول روز (تعداد وعده های غذایی 5-6).
اگر شرایط در پس زمینه این اقدامات بهبود یابد ، تشخیص به درستی انجام می شود. با درمان بی کفایتی سرپایی ، بستری برای تنظیم دوز انسولین در یک بیمارستان لازم است.
پدیده "سپیده دم" در افراد دیابتی

دیابت از این روش درمانی مانند آتش می ترسد!
شما فقط نیاز به اعمال ...

این اصطلاح توسط دکتر D. گریچ در سال 1984 ابداع شده است. میزان قند خون در صبح افزایش می یابد: از 4 تا 9 ساعت.
دلایل "سپیده دم" - غذای فراوان در شب ، استرس و معرفی مقادیر کافی انسولین.
دلیل این پدیده این است که در صبح بیشترین میزان هورمون های مغزی در خون وجود دارد.
تحت تأثیر گلوکوکورتیکواستروئیدها ، کبد گلوکز بیشتری تولید می کند ، که به افزایش سطح قند کمک می کند. این سندرم در هر دو نوع دیابت بروز می کند و در نوع اول بیماری غالباً در کودکان و نوجوانان بروز می یابد. هورمون رشد سوماتوتروپین یک عامل تحریک آمیز است.
غلظت بیش از حد گلوکز در خون به خودی خود خطرناک است. تغییرات قابل توجه در سطح قند خون حتی خطرناک تر است. این می تواند باعث ایجاد نفروپاتی ، آب مروارید دیابتی و پلی نوروپاتی شود.
برای شناسایی این پدیده ، لازم است اندازه گیری های شبانه میزان قند ، از 2 تا 3 در شب انجام شود. افزایش یکنواخت در گلوکومتر نشان دهنده سندرم است.
چه اشکال بیماری وجود دارد؟
 دیابت قندی نوعی بیماری است که در آن کمبود نسبی یا مطلق سطح انسولین در بدن انسان وجود دارد.
دیابت قندی نوعی بیماری است که در آن کمبود نسبی یا مطلق سطح انسولین در بدن انسان وجود دارد.
روند پاتولوژیک منجر به نقض کربوهیدرات و سایر فرایندهای متابولیک می شود و سطح گلوکز خون را به میزان قابل توجهی افزایش می دهد.
امروزه عوامل اصلی ایجاد کننده این آسیب شناسی می توانند عبارتند از:
- عامل ارثیꓼ
- چاقی ꓼ
- فشار خون شریانیꓼ
- کلسترول بالا
اشکال اصلی بروز این بیماری می تواند خود را به شکل زیر نشان دهد:
- دیابت نوع 1 نوعی آسیب شناسی وابسته به انسولین است. این بیماری هم در افراد با وزن طبیعی و هم در بیماران چاق ایجاد می شود. تفاوت بارز این فرم عدم تولید انسولین (یا به مقدار بسیار کمی) توسط لوزالمعده است. بنابراین فرد مبتلا به چنین تشخیصی به تزریق این هورمون بستگی دارد.
- دیابت نوع 2 اغلب در افراد بعد از چهل سال و در افراد دارای اضافه وزن بیشتر ایجاد می شود. لوزالمعده به مقدار لازم برای بدن هورمون تولید می کند ، اما سلول های آن دیگر به طور عادی به انسولین پاسخ نمی دهند. در نتیجه کاهش حساسیت سلول ها به هورمون ، گلوکز در خون تجمع می یابد ، زیرا نمی تواند وارد بافت ها شود.
با ایجاد دیابت ، تمام علائم منفی این بیماری شروع به آشکار می کند.
علاوه بر این ، آسیب شناسی می تواند انواع مختلفی مانند دیابت حاملگی داشته باشد ، که می تواند در خانم ها در طول دوره حاملگی رخ دهد یا پیامد پیشرفت هایپرگلایسمی باشد.
علائم اصلی دیابت نوع 1 است
 در دیابت نوع 1 ، تظاهرات علائم و توسعه پاتولوژی به سرعت رخ می دهد ، به سرعت شتاب می یابد.
در دیابت نوع 1 ، تظاهرات علائم و توسعه پاتولوژی به سرعت رخ می دهد ، به سرعت شتاب می یابد.
افزایش شدید قند خون می تواند باعث ضعف بیمار و ایجاد کما دیابتی شود.
پس از آن ، آزمایش های تشخیصی انجام شده ، تشخیص مناسبی را ایجاد می کنند.
در این حالت ، دیابت می تواند علائم زیر را داشته باشد:
- تشنگی شدید ، که بیمار را در طول روز (و حتی شب ها) عذاب می دهد ، نتیجه آن مصرف حداکثر پنج لیتر مایعات است.
- بوی نامطبوع استون از حفره دهان.
- افزایش اشتها و همراهی مداوم با گرسنگی. با تغذیه فراوان و حتی فشار جسمی جزئی ، تخلیه بدن و کاهش شدید وزن اتفاق می افتد.
- تکرر ادرار به خصوص در شب.
- ایجاد مشکلات پوستی ، تجلی تعداد زیادی جوش کوچک یا بثورات قارچی.
- حتی ساییدگی های جزئی یا زخم ها به مدت طولانی سخت و بهبود می یابد.
از جمله دلایلی که باعث ایجاد بیماری از این نوع می شود ، اغلب شامل بیماری های ویروسی منتقل شده به شکل سرخک ، آنفولانزا ، سرخچه یا عفونت دیگر می شود.
علاوه بر این ، استرس شدید احساسی یا استرس همچنین می تواند باعث دیابت شود.
علائم اصلی دیابت نوع 2
 با دیابت نوع 2 ، علائم علائم بلافاصله رخ نمی دهد ، اما پس از یک دوره خاص.
با دیابت نوع 2 ، علائم علائم بلافاصله رخ نمی دهد ، اما پس از یک دوره خاص.
بنابراین ، اغلب تشخیص سریع این بیماری ممکن نیست.
ممکن است چندین سال طول بکشد تا علائم مشخص شده فرد را تحت معاینه لازم قرار دهد و آزمایش کند. فقط تشخیص به موقع مانع از بروز این بیماری خواهد شد.
دیابت نوع 2 می تواند در قالب علائم زیر ظاهر شود:
- وخیم شدن شدید بینایی ، حتی با فشار جزئی چشم.
- خستگی شدید و سریع بدن ، کاهش کارایی و عدم توانایی تمرکز. حتی استراحت خوب و خواب نتیجه مناسب را به همراه نمی آورد ، احساس خستگی و ضعف از بین نمی رود.
- عطش بزرگ ، ناتوانی در خاموش کردن آن حتی با نوشیدن زیاد.
- خارش پوست و سایر ضایعات پوستی آشکار می شود - بثورات ، قرمزی یا لکه ها.
- تکرر ادرار.
- درد شدید عضلانی ، گرفتگی در گوساله ها ممکن است رخ دهد.
- در پاها ، به خصوص در قسمت پایینی پا ، زخمهای کوچک روی پاها با دیابت ظاهر می شود که بهبودی آن دشوار است.
- مشکلات مربوط به چرخه قاعدگی در زنان ، بروز برفک
- افزایش فشار خون ، ایجاد بیماری های سیستم قلبی عروقی ، انفارکتوس میوکارد امکان پذیر است.
اگر فردی متوجه علائم فوق شد ، لازم است برای آزمایش با یک موسسه پزشکی تماس بگیرد.
تظاهرات سندرم با پیشرفت بیماری
 اغلب ، بروز سندرم در دیابت نوع 2 با علائمی که ظاهر می شود برابر است. در حقیقت ، سندرم های دیابت مجموعه ای از چندین علائم است.
اغلب ، بروز سندرم در دیابت نوع 2 با علائمی که ظاهر می شود برابر است. در حقیقت ، سندرم های دیابت مجموعه ای از چندین علائم است.
گاهی اوقات به سندرم رینود به عنوان مظهر دیابت گفته می شود. سندرم رینود هیچ ارتباطی با سطح قند یا انسولین ندارد.سندرم رینود علیه زمینه ای از عوارضی که منجر به پیشرفت دیابت نوع یک می شود ، ایجاد می شود. عوارض تحریک کننده سندرم رینود عبارتند از: اسکلرودرما ، آترواسکلروز ، پریآرتریت و ترومبوآنژیت obliterans. سندرم رینود با سرمازدگی ، بی حسی ، درد در دست ها همراه است.
علائم مبتلا به دیابت نوع 2 توسط تظاهرات زیر نشان داده می شود:
- سندرم موریاک معمولاً در کودکی ظاهر می شود. سندرم موریاک علائم زیر را دارد - عقب ماندگی رشد در کودکان ، شکل گیری ویژگی های صورت در شکل ماه. دلیل اصلی بروز پاتولوژی مانند سندرم موریاک معرفی انسولین با کیفیت پایین ، دوز اشتباه است.
- سندرم متابولیک همچنین تظاهرات مقاومت به انسولین نامیده می شود. سندرم متابولیک به صورت عدم درک انسولین توسط سلول ها ایجاد می شود. بنابراین ، تمام فرایندهای متابولیکی در بدن مختل می شود. بیشتر اوقات ، سندرم متابولیک نتیجه عدم رعایت رژیم است. این آسیب شناسی اغلب به یک سندرم پیشرو تبدیل می شود و منجر به ایجاد بیماری هایی مانند فشار خون بالا ، ایسکمی و چاقی می شود.
- سندرمهای دیابت نوع 2 غالباً مظهر سوموجی است. یکی از نتایج این پدیده ، مقدار بیش از حد دوز مورد نیاز انسولین است. علائم اصلی ، که ممکن است نشانگر افزایش دوز انسولین در بدن باشد ، می تواند به عنوان افزایش اشتها ، افزایش وزن و پرش قند بروز کند.
- سندرم سپیده دم صبح اصلی ترین سندرم دیابت است که به صورت افزایش قند خون در صبح ، در فاصله زمانی 4 تا 6 ساعت تجلی می یابد.
- یک علائم دیابتی نیز ممکن است به عنوان یک سندرم نفروتیک ظاهر شود. نتیجه این واکنش ، ایجاد نفروپاتی دیابتی است ، هنگامی که تغییراتی در عروق کلیه ها رخ می دهد. بنابراین ، ممکن است فرد دچار نارسایی کلیوی شود.
این آسیب شناسی به صورت تورم ، ظهور پروتئین در ادرار ، سردرد و مشکلات دستگاه گوارش تجلی می یابد.
سندرم فرسودگی. بیش از یک سندرم ...
هنگامی که افراد در مورد سندرم فرسودگی شایع در بیماران دیابتی صحبت می کنند ، معمولاً افراد بدترین سناریو را تصور می کنند: یک بیمار دیابت عمداً به همان اندازه لازم برای حفظ زندگی خود انسولین تزریق می کند و سطح گلوکز خون را برای هفته ها بررسی نمی کند. اما این سناریو به دور از تنها مورد ممکن است. سندرم فرسودگی می تواند در اشکال مختلف ، مقیاسهای مختلف و به دلایل مختلف بروز کند.
شما ممکن است از زندگی با دیابت احساس خستگی کرده باشید زیرا قند خون شما در حین ورزش که به مدت سه سال به آن معتاد شده اید دوباره افت می کند و تمام تغییراتی که در برنامه تمرینی ایجاد شده است ثبات مطلوب را به همراه نیاورد. یا شاید شما در حال تجربه طلاق از مردی هستید که دیروز با تمام وجود دوستش داشتید و این تجربیات به هیچ وجه جایی برای فکر کردن درباره دیابت باقی نمی گذارد.
یا شاید شما فقط از کارهای روزمره خسته شده باشید. شمارش کربوهیدرات ها ، یافتن مکانی برای تزریق دیگر ، نوارهای آزمایش مداوم ، تعداد بی پایان ، قسمت هایپوگلیسمی یا برعکس ، سنبله های ناگهانی قند و یک سنسور آزار دهنده برای کنترل مداوم گلوکز ، که در ساعت 3 صبح به صورت تهاجمی از خواب بیدار می شود. فقط بخواب
چگونه تجلی می یابد سندرم فرسودگی؟ از راه های مختلف ، از بی توجهی به نسخه های پزشک گرفته تا ادامه برنامه های روزانه مدیریت دیابت در خستگی های عاطفی. شناخت علائم فرسودگی بسیار ساده است - در اینجا چند سناریوی رفتار معمولی وجود دارد:
- پنهان کردن والدین از شاخص های واقعی قند خون به طوری که ناراحت نشوند و نگران نباشید
- غیر قابل کنترل بدون در نظر گرفتن عواقب احتمالی قند خون
- نوشابه شیرین ، آبجو ، نوشیدنی های قوی تر. فقط به هر حال
- تمایل مداوم برای رها کردن کارها
- جابجایی انسولین در مقداری که دقیقاً لازم باشد تا به بیمارستان نرسید
- حفظ عمد سطح قند خون به دلیل پایین آمدن قند منجر به استرس غیرضروری می شود
- عدم تمایل به شمارش کربوهیدرات ها و پین کردن انسولین "از نظر چشم" ، زیرا نیاز به نظارت مداوم بر روی همه جزئیات از قبل جدی گرفته شده است.
- اجتناب از سبزیجات و میوه های تازه ، زیرا خوردن غذای خیلی سالم ، وقتی همه چیز در اطراف شما است که شما را به یاد یک سبک زندگی سالم می اندازد ، در حال حاضر بیش از حد است
- عدم تمایل به نوشیدن انسولین یا چک کردن قند خون در حضور همکلاسی ها یا دوستان ، زیرا می خواهم مثل همه دیگران احساس شوم ، و نه "برای همیشه بیمار"
- یک ماه افسردگی پس از یک سفر دیگر به بیمارستان ، وقتی معلوم شد که رتینوپاتی به آرامی اما مطمئناً در حال پیشرفت است ، یا پزشک تشخیص نوروپاتی یا برخی از عوارض دیگر را داده است
- هیچ کس اشک را در بالش نمی بیند ، زیرا دیابت به یک فشار بیش از حد تبدیل می شود
- رفتن به حالت "خلبان اتوماتیک" ، که باعث ترس مداوم ، خود لخته شدن و ترس از درخواست کمک می شود.
به طور کلی ، سندرم فرسودگی می تواند نتیجه تمایل مداوم به ایده آل باشد: برای نشانگرهای ایده آل هموگلوبین گلیکوزیله شده به مدت یک سال متوالی ، پیروی کامل از دستورالعمل والدین ، همسر یا همسر ، برای پیگیری کامل توصیه های پزشکان - این فقط یک نتیجه مستقیم زندگی با دیابت است که شرم آور است. سلیقه ای بدهید و کمک بخواهید.
5 مرحله برای غلبه بر سندرم فرسودگی. چگونه غلبه کنیم و تسلیم نشویم!
1. از اوضاع آگاه شوید.. این قدم اول بسیار ساده به نظر می رسد ، اگرچه در عمل دشوارترین است ، زیرا پذیرفتن ضعف شما دور از یک کار آسان است. منظور از تحقق چیست؟ کمک بخواهید (حتی اگر کسی به جز خودتان امیدوار نیستید) و به خود فرصت دهید تا تمام جنبه های سندرم در حال رشد را احساس کنید.
پنهانی نیست که بسیاری از ما به دنبال توصیههای پزشک و پیروی از دستورالعمل والدین و بستگان کاملاً بر روی نیازهای درمانی به دیابت متمرکز شده ایم - در چنین شرایطی جایی برای گوش دادن به احساسات ما وجود ندارد. در سندرم فرسودگی ، "احساس" قبل از هر چیز پذیرش اوضاع است و به خود اجازه می دهید بدون توجه به آنچه آنها هستند ، احساس اضطراب کنید: ناامیدی ، فرسودگی ، افسردگی ، ضعف و حتی چنین نوعی عصبانیت که دیابت برای همیشه است.
به خودتان فرصت دهید تا بر سندرم فرسودگی غلبه کنید. نکته اصلی فراموش نکنید که سطح قند خون را در دامنه ایمن (و نه لزوماً ایده آل) حفظ کنید و در حد ضرورت از سلامتی خود مراقبت کنید تا سندرم فرسودگی به تخت بیمارستان نرسد. در حقیقت ، هر فرد مبتلا به دیابت (صرف نظر از نوع آن) حق دارد حداقل یک بار در زندگی خود نقطه ضعفی بگذارد و بفهمد که از دیابت خسته شده است.
2. قاب زمانی را تنظیم کنید. مرحله دوم ایجاد یک برنامه واقعی برای غلبه بر سندرم است. علیرغم اهمیت اولین قدم با هدف زنده ماندن شروع این سندرم ، "یخ زدگی طولانی" در این حالت برای سلامتی شما ناامن است. از خودتان یک سؤال مستقیم بپرسید: "چقدر زمان برای مقابله با سندرم فرسودگی شغلی دارم؟" یک هفته؟ دو؟ یا شاید سه ماه کامل؟
با تنظیم یک بازه زمانی بهتر می توانید چگونگی غلبه بر این سندرم را برنامه ریزی کنید ، زیرا مرحله سوم تغییر واقعی است ، نه لزوماً در کارهای روزمره مرتبط با مدیریت دیابت ، بلکه می تواند تغییراتی در زمینه های دیگر باشد که زندگی شما را لذت بخش تر کرده و به شما امکان می دهد دیابت خود را بهتر مدیریت کنید.
اگر والدین شلوغ هستید ، ممکن است از واگذاری تمیز کردن خانه به شخص دیگری - حداقل برای دو ماه در حالی که قدرت خود را برای بازگشت به زندگی قبلی خود به دست می آورید ، سود ببرید. اگر در دانشگاه تحصیل می کنید و در دو شغل کار می کنید ، ممکن است نیاز به کندی داشته باشید و خود را محدود به مطالعه و مراقبت از سلامتی خود کنید. یا شاید شما در شغلی مشغول به کار هستید که مدت طولانی در آرزوی ترک آن هستید ، یا ده ها کار هر روز متوقف نمی شوند و به همین راحتی قدرت کافی برای فکر کردن در مورد دیابت ندارید. به زندگی خود از یک طرف نگاه کنید ، فکر کنید چه چیزی می تواند تغییر کند و سعی کنید تعادل پیدا کنید.
3. اهداف واقعی را برای تغذیه و ورزش تعیین کنید. یکی از اصلی ترین دلایلی که مبتلایان به دیابت مبتلا به سندرم فرسودگی شغلی هستند ، فشار مداوم به دلیل نیاز به غذا خوردن و ورزش مناسب است. اوه بله ، همه هنوز وظیفه خود را اینگونه می دانند که به ما بگویند دیابتی ها نباید مصرف شوند. (به "متخصصان" بگویید: آن شیرینی بی مزه بهتر است که آنها هم نخورند!)
البته نباید انتظار داشته باشید که یک فرد خالی از هیجان ، خسته و مبتلا به دیابت ، در یک لحظه به یک معلم تغذیه مناسب و یک شیوه زندگی سالم تبدیل شود ، زیرا این امر تنها اوضاع را تشدید می کند. در مقابل ، هنگامی که شما آماده تغییر هستید ، به خود قول دهید که یک کار جدید را انجام دهید که تأثیر مثبتی بر سلامتی شما خواهد گذاشت - مثلاً در طول استراحت ناهار پیاده روی کنید ، یا بلافاصله بعد از کار روزهای دوشنبه ، سه شنبه و پنجشنبه به سالن ورزشی بروید یا اصول را دنبال کنید. وعده های غذایی صبحانه سالم ، یا میزان قند مصرفی خود را به یک شیرین در روز محدود کنید. بگذارید چیزی ساده باشد ، اما بتن. بعد از یک یا دو ماه ، بیش از حد تنبل نباشید تا عادت جدید دیگری به آن اضافه شود.
4. اهداف واقعی قند خون را تعیین کنید. ایده معرفی یک عادت جدید ، ساده و خاص نیز در مدیریت سطح قند خون مفید خواهد بود. باز هم ، نباید انتظار داشته باشید که تغییرات اساسی در موج گرز جادویی انجام شود. بسیار منطقی تر است که در مورد آنچه می توانید برای بهبود عملکرد فعلی خود انجام دهید فکر کنید ، برای مثال ، قند خون خود را هر روز صبح بلافاصله پس از بیدار شدن از خواب بررسی کنید ، به موضوع انتخاب یک دوز انسولین برای شام دقت کنید ، به طوری که تا زمانی که به رختخواب می روید. سطح قند خون در حد مطلوب بود ، یا به سادگی برای یک دقیقه برای اندازه گیری از متر ، و بقیه به خودی خود می رسید.
سادگی و ویژگی. قدم به قدم بعد از یک یا دو ماه ، به محض آماده شدن ، به این فکر کنید که کدام عادت دیگر را می توانید اضافه کنید. و بله ، در جستجوی کمک از دکتر خود دریغ نکنید! اگر هنوز خجالتی هستید ، شاید زمان آن فرا رسیده باشد که پزشک دیگری را پیدا کنید. تسلیم نشوید - از همه فرصت های موجود برای ایجاد تیم مورد نظر خود استفاده کنید.
5. خودت را ستایش کن. همه چیز به اندازه ساده به نظر می رسد. حتی اگر قند خون شما تقریباً کامل باشد و همه چیز طبق برنامه پیش رود ، فقط به این دلیل است که شما باید با دقت عمل کنید. و حتی اگر سطح قند خون بالاتر از هدف باشد ، شما هنوز هم سعی می کنید به زندگی خود ادامه دهید! خود را بخاطر تلاشهای خود ستایش کنید ، زیرا فقط کسانی که هر روز از آن عبور می کنند می توانند درک کنند که زندگی با دیابت چیست.
به یاد داشته باشید ، شما حق دارید یک بار سندرم فرسودگی را تجربه کنید و همچنین حق دارید بر آن غلبه کنید ، مهم نیست که چقدر طول بکشد. فقط یک نفس عمیق بکشید و به یاد داشته باشید که شما به تنهایی که مبتلا به دیابت بوده اید بسیار دور هستید.
یی سندرم هاي عصب شناختي در بيماري ديابتي.
در پاتوژنز آسیب سیستم عصبی ، دو عامل اصلی که می توانند با یکدیگر ترکیب شوند ، نقش تعیین کننده ای دارند:
· میکروآنژیوپاتی ایجاد آسیب عصبی ایسکمیک و علت اصلی بروز نوروپاتی های نامتقارن در حال توسعه حاد ،
· اختلالات متابولیک در سلولهای عصبی و سلولهای شوآن ، همراه با تجمع کمبود سوربیتول یا میئینوزیتول و از اهمیت ویژه ای در توسعه نوروپاتی های آهسته در حال رشد متقارن.
از ابتدای اولین علائم بیماری تا ابتلا به نوروپاتی ، 1 تا 25 سال می تواند بگذرد و در برخی موارد ، نوروپاتی اولین تظاهرات بالینی دیابت است.
1. نوروپاتی های محیطی. آسیب به سیستم عصبی محیطی در 15٪ از بیماران ، بیشتر در افراد مبتلا به دیابت وابسته به انسولین ، از نظر بالینی تشخیص داده می شود و می تواند به صورت سندرم های مختلفی شکل بگیرد. بیشتر اوقات دیگران پلی نوروپاتی تقارن دیستالعمدتا فرم لمسی. مشخصه ترین شکایات چنین بیمارانی ، بی حسی مداوم ، سوزن سوزن شدن ، سوزش در پاهای دیستال ، اغلب در شب بدتر است. رفلکسهای تاندون روی پاها از بین می روند. هیپوستزی با توجه به نوع جوراب مشاهده می شود. در موارد شدید ، دستها درگیر می شوند. اختلالات حساس گاهی به قسمت جلوی شکم گسترش می یابد. اختلالات گرمسیری را می توان با زخم های عمیق روی پا ، آرتروپاتی شدید نشان داد. در برخی موارد ، تظاهرات بالینی شامل اختلالات حساسیت عمیق ، آتاکسی ، آتونی مثانه و ضعف خفیف در پاها است.
مونونوروپاتی متعدد، عمدتا ناشی از میکروآنژیوپاتی یا میکرواسکولیت ، در افراد مسن شایع تر است و با درد در ناحیه تحتانی کمر ، ران و زانو از یک طرف شروع می شود. ضعف و آتروفی عضلانی ، که گاه بسیار برجسته است ، بیشتر در عضلات لگن و ران دیده می شود ، اگرچه بخش های دیستال نیز می توانند درگیر شوند. حساسیت ممکن است دست نخورده یا معتدل باشد. تکانک زانو اغلب در قسمت آسیب دیده قرار می گیرد. بهبود آهسته توابع با عود درگیری - پای دیگر مشاهده می شود.
نوع دیگر نوروپاتی دیابتی پروگزیمال با ضعف متقارن و آتروفی ماهیچه های ران ، تا حدی کمتر - ماهیچه های کمربند و شانه ، با شروع تدریجی و پیشرفت بسیار کند بروز می یابد. درد معمولاً وجود ندارد ، اختلالات حساسیت خفیف است. این نوع عمدتاً با اختلالات متابولیک همراه است ، و نه با میکروآنژیوپاتی و پیش بینی بیماری نوروگلیسمی پایدار پیش آگهی خوبی دارد.
رادیکولوپاتی حاد دیابتی، که غالباً با پلی نوروپاتی متقارن دیستال همراه است و می تواند در هر سطحی رخ دهد ، اما غالباً در پایین قفسه سینه (Th6 - تو12) و کمر فوقانی (L2 - ل4) ریشه یک یا دو ریشه پایین قفسه سینه مجاور در یک یا هر دو طرف به ویژه اغلب دیده می شوند (نوروپاتی توراکوآبوم دیابتی). درد شدید کمربند در قسمت میانی یا پایین قفسه سینه ، تابش به قسمت فوقانی یا میانی شکم ، که در اغلب موارد به دلیل تظاهر پاتولوژی حفره شکمی ، قلب و پلور اشتباه می شود ، مشخصه است. بیشتر بیماران کاهش حساسیت سطح در مناطق آسیب دیده بدن را نشان می دهند. در همان زمان ، الیاف حرکتی تحت تأثیر قرار می گیرند ، اما شکست آنها اغلب تحت بالینی باقی می ماند. فقط در بعضی از بیماران ضعف سگمنتال عضلات شکمی وجود دارد. به ندرت ، رادیکولوپاتی دیابتی در ریشه تحتانی کمر و قسمت بالای ساکرال تأثیر می گذارد (L)5 -2) و ریشه های گردنی (C5-C7) رادیکولوپاتی اغلب عود می کند ، و بومی سازی را تغییر می دهد. پیش بینی خوب است در بیش از 3/4 مورد ، بهبودی کامل در طول سال رخ می دهد.
بیماران دیابتی ممکن است ایجاد شوند تونلینگ تک لایه ها اعصاب محیطی به خصوص اغلب فشرده سازی عصب مدیان در کانال کارپال ، عصب اولنار در آرنج تشخیص داده می شود. بر روی پاها ، اعصاب استخوان ران و استخوان ران بیشتر دیده می شود.
2. نوروپاتی خودمختار. این بیماری معمولاً در پس زمینه دوره طولانی دیابت اتفاق می افتد ، اما با داشتن دیابت وابسته به انسولین ، بعضی اوقات در مراحل اولیه بیماری ایجاد می شود (فرض بر این است که در این مورد دارای ویژگی خود ایمنی است). تکرار اپیزودهای هیپوگلیسمی طولانی مدت شدید با انسولین درمانی ناکافی (پلی ونوروپاتی هیپوگلیسمی) همچنین می تواند علت پولینووپاتی باشد. پلی ونوروپاتی اتونومیک با ترکیبی از علائم نارسایی اتونوم محیطی بروز می کند: گاستروپارزیس ، اسهال شبانه ، تاکی کاردی در حالت استراحت ، ضربان قلب ثابت ، فشارخون ارتوستاتیک ، آنهیدروز ، مثانه نوروژنیک ، آپنه خواب آلودگی ، ناتوانی جنسی. در بیماران مبتلا به دیابت و نوروپاتی اتونوم ، فرکانس افزایش حمله قلبی بدون درد یا ایست قلبی ناگهانی و مرگ ذکر شده است.
3. شکست اعصاب جمجمه. نوروپاتی حلقوی به ویژه غالباً شامل عصب چشمی (جفت III) ، کمتر اوقات اعصاب آدم ربایی (جفت YI) و بلوک (جفت IY) است (چشم دیابتی حاد). افراد بالای 50 سال معمولاً مبتلا هستند. این بیماری با درد شدید در ناحیه periorbital ، که چند روز جلوتر از ضعف است ، شروع می شود. در معاینه ، محدودیت تحرک چشم چشمی با واکنشهای شاگردان دست نخورده مشخص می شود. این در شرایطی است که با ایسکمی ، فیبرهای مرکزی عصب رنج می برند ، در حالی که الیاف پاراسمپاتیک که در حاشیه قرار دارند ، دست نخورده باقی می مانند. با فشرده سازی عصب (جفت III) (به ویژه با آنوریسم شریان اتصال دهنده خلفی) ، علائم با مردمک گشاد شده آغاز می شود. عصب YI بیشتر از دیگران درگیر است. فلج وی در دیابت معمولاً یک دوره خوش خیم دارد و طی 3 ماه رو به عقب می رود. ممکن است مشاهده شود سندرم تولوسا کانتی ، که بیماران مبتلا به دیابت بسیار مستعد هستند ، نوروپاتی صورت ، نورالژی تریژمینال و نوروپاتی حلزون.
4. نقص بینایی.نقص بینایی در دیابت قند می تواند ناشی از رتینوپاتی دیابتی ، نوروپاتی اپتیک ، نوریت عصبی رتروبولار ، تورم عصب بینایی و دلایل دیگر باشد. بیشتر اوقات ، رتینوپاتی اساس کاهش حدت بینایی است. بعضی اوقات درگیری قسمتهای دیگر ناحیه چشم (آب مروارید ، میکروآنوریسم و خونریزی ، اگزودات) از اهمیت برخوردار است.
5. ضایعات نخاع. میلوپاتی بسیار کمتر از درگیری اعصاب محیطی است و بیشتر اوقات با علائم خفیف اختلال عملکرد ستونهای خلفی و جانبی بروز می یابد. این موارد شامل اختلال در حساسیت در برابر لرزش ، فرسودگی نوع هادی است. علائم دو طرفه بابینسکی ، ضعف و آتاکسی در اندام تحتانی. اختلال عملکرد مثانه معمولاً نتیجه نوروپاتی اتونوم محیطی است.
6. سندرم آسیب به ساقه مغز و نیمکره مغزی. این سندرم ها در اثر بیماری های عروقی همزمان ایجاد می شوند. آترواسکلروز و فشار خون بالا اغلب با دیابت همراه است و می تواند به سکته مغزی ایسکمی منجر شود. آسیب مغزی ناشی از سكته مغزی معمولاً در صورت وجود قند خون زیاد است.
جداسازی آنسفالوپاتی dysmetabolic "خالص" در دیابت قندی بسیار مشکل ساز است و تشخیص بیش از حد آن اغلب مشاهده می شود. بعضی اوقات در قسمت های شبه سکته مغزی با اختلالات عصبی گذرا تجلی می یابد. در مایع مغزی نخاعی ، افزایش محتوای گلوکز و پروتئین ممکن است.
7. کما. بیش فعالی شایع ترین علت اغما در دیابت است. این خود به خودی می تواند منجر به اغما در بیماران دیابتی شود یا در بروز کما از کتواسیدوز یا اسیدوز لاکتیک نقش داشته باشد. کما هایپرگلیممی غیر کتونی قند خون (هنگامی که قند خون معمولاً بالاتر از 800 میلی گرم در 100 میلی لیتر با اسمولاریت بیشتر از 350 ماسم در کیلوگرم) به ویژه برای بیماران سالخورده مبتلا به دیابت نوع II مشخص است. تظاهرات بالینی آن غالباً با بروز خودبخودی گیجی ، عبور به یک لرز عمیق و اغما و همچنین علائم کم آبی بدن وجود دارد. صرع عمومی یا جزئی صرع در حدود 20٪ موارد و کمبود حرکتی مانند سکته مغزی کانونی در حدود 25٪ بروز می کند. علاوه بر این ، لرزهای لرز زدن یا آستریسیس ، بواسیر ، همیوپسی ، توهم می باشد. در نتیجه افزایش سریع هیپراسمولاری ، دی اتیلن متابولیک در ناحیه پل و سایر قسمتهای سیستم عصبی مرکزی ایجاد می شود. در آزمایشات آزمایشگاهی ، قند خون شدید ، همراه با علائم کم آبی شدید تشخیص داده می شود. حدود یک چهارم از بیماران مبتلا به اسیدوز لاکتیک هستند که میزان آن از خفیف تا متوسط متغیر است و بسیاری از بیماران علائم نارسایی کلیوی خفیف دارند. بدون درمان ، همه بیماران می میرند.
کتواسیدوز دیابتی اغلب در بیماران مبتلا به دیابت وابسته به انسولین یافت می شود و فقط در حدود 10٪ از بیماران باعث ایجاد اغما می شود. معمولاً به صورت حاد یا زیر حاد ایجاد می شود. بیشتر بیماران ، پس از پذیرش در کلینیک ، کاملاً آگاه هستند ، سابقه تشنگی ، پلیوریا ، بی اشتهایی و خستگی دارند. آنها به وضوح کم آبی هستند ، نگران تهوع ، استفراغ و درد حاد شکم هستند. حرکات منظم تنفسی عمیق (تنفس Kussmaul) نشان دهنده فشار خون بالا ، جبران کننده اسیدوز متابولیک تا حدی است.
اسیدوز لاکتیک دیابتی معمولاً در بیمارانی که داروهای هیپوگلیسمیک را در قرص ها دریافت می کنند ، رخ می دهد. مکانیسم تشکیل بیش از حد لاکتات ناشناخته است. علائم بالینی همانند کتواسیدوز دیابتی است. علاوه بر این ، وجود فشار خون شریانی یا شوک و عدم وجود سطح بالای بدن کتون در پلاسما خون وجود دارد.
هیپوگلیسمی ، همراه با مصرف بیش از حد انسولین ، می تواند باعث ایجاد آسیب به لایه های خاصی از قشر ، هیپوکامپ ، گانگلیون بازال ، مخچه شود. بیماران گاهی اوقات به دلیل اختلالات روانی ناشی از خود هیپوگلیسمی متوجه هیپوگلیسمی نمی شوند. گاهی اوقات با توجه به تغییر در رفتار بیمار ، حملات هیپوگلیسمی فقط توسط دیگران مشاهده می شود. حمله به هیپوگلیسمی می تواند همراه با هذیان ، اختلال در عملکرد ساقه با هایپرونتیلاسیون نوروژنیک و سفتی مغزی ، قسمت هایی مانند سکته مغزی با تظاهرات کانونی و یا صرع سریال صرع باشد. علائم کانونی غالباً در استخر عروق مغزی تنگی مشاهده می شود (در نتیجه تعامل هیپوگلیسمی و ایسکمی). هیپوترمی ، که اغلب در حین حمله تشخیص داده می شود ، از نظر تشخیصی قابل توجهی است. سردرگمی و تغییر رفتار معمولاً هنگامی اتفاق می افتد که گلوکز به زیر 3-4 میلی مول در لیتر افتد ، تشنج های صرع و صرع زیر 2-3 میلی مول در لیتر قرار می گیرند ، و یک کما عمیق نیز زیر 1 میلی مول در لیتر قرار می گیرد. علائم رگرسیون هیپوگلیسمی هنگام تجویز گلوکز به صورت خوراکی یا داخل وریدی. بعضی اوقات علائم باقیمانده باقی مانده است که در صورت انباشتگی می تواند منجر به زوال عقل شود.
علت اغما در بیماران دیابتی نیز می تواند باشد هیپوناترمیهمراه با سندرم ترشح ناکافی هورمون ضد دیورتیک ، انعقاد داخل عروقی ، هیپوکالمی ، هیپوفسفاتمی ، نارسایی کلیوی ، سکته مغزی ایسکمی
بنابراین ، در بیماری های هیپوفیز ، تیروئید ، غدد پاراتیروئید ، غدد آدرنال و دیابت قندی ، سندرم های مختلف عصبی رخ می دهد. در عین حال ، از نظر مشخصاتی که به صورت somatogenically تعیین می شود ، منجر به ایجاد یک چرخه شرور می شود وقتی که روند پاتولوژیک در اندام داخلی باعث ایجاد تغییراتی در سیستم عصبی می شود و نقض نفوذ نظارتی سیستم عصبی باعث شدت بیشتری در روند پاتولوژیک در اندام های داخلی می شود.
آنچه را که می خواستید پیدا نکردید؟ استفاده از جستجو:
5- تغییر پارامترهای آزمایشگاهی برای دیابت.
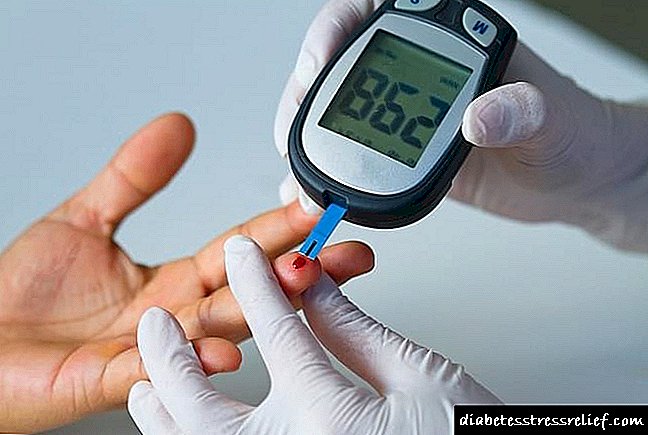
دیابت نوعی بیماری است که تشخیص آن کاملاً براساس معیارهای آزمایشگاهی انجام شده است.
به طور کلی آزمایش خون تغییرات مشخص نیست.
در یک آزمایش خون بیوشیمیایی گلوکز با استفاده از گلوکز اکسیداز تعیین می شود - میزان طبیعی گلوکز در خون مویرگی 3/5 - 5/5 میلی مول در لیتر و در خون وریدی 1/0 میلی مول در لیتر کمتر است.
در جدول زیر معیارهای آزمایشگاهی زیر برای تشخیص دیابت پیشنهاد شده توسط WHO در سال 1999 ارائه شده است.
گلیسمی در خون مویرگی ، با استفاده از گلوکز اکسیداز ، میلی مول در لیتر تعیین می شود
2 ساعت بعد از ورزش با گلوکز
قند خون ناشتا
بیشتر از یا برابر با 5.6
بزرگتر از یا برابر با 6.1
بیش از یا برابر با 11.1
اختلال تحمل گلوکز
بیشتر از یا برابر با 7.8
اگر تشخیص بیماری نامشخص یا شک باشد ، تست تحمل گلوکز.
آزمودنی خون خون مویرگی را از انگشت روی معده خالی می گیرد تا میزان اولیه گلوکز را مشخص کند. پس از آن ، او 75 گرم گلوکز حل شده در 250-300 میلی لیتر آب به مدت 5-15 دقیقه بنوشید. نمونه خون دوم 2 ساعت پس از مصرف گلوکز گرفته می شود. در طول آزمایش ، بیمار نباید سیگار بکشد و فعالیت بدنی را انجام دهد.
دیابت قندی یک بیماری پاتولوژیک است که در آن گلیسمی ناشتا بیش از یا برابر 6.1 میلی مول در لیتر خواهد بود و پس از آزمایش تحمل گلوکز بیش از یا برابر با 11.1 میلی مول در لیتر خواهد بود.
تحمل گلوکز مختل شده. معیار تشخیص میزان تحمل گلوکز ، سطح گلیسمی کمتر از 6.1 میلی مول در لیتر معده خالی است و پس از بارگیری با گلوکز - هایپرگلیسمی در محدوده 7.8 تا 11.1 میلیمول در لیتر.
گلیسمی ناشتا. معیارهای تشخیصی قند خون ناشتا (برابر یا بیشتر از 5.6 میلی مول در لیتر) است ، یعنی تولید کافی انسولین در حالت استراحت و در عین حال پاسخ کافی از لوزالمعده در پاسخ به بار گلوکز وجود دارد.
از دیگر پارامترهای بیوشیمیایی ، می توان هموگلوبین HbA1c گلیکوزیله شده ، فروکتوزامین را تعیین کرد ، که سطح آن با سطح گلیسمی ارتباط دارد.
با توجه به اختلال در متابولیسم لیپیدها ، فعال شدن لیپولیز و افزایش فرآیندهای پراکسیداسیون لیپیدها در تجزیه و تحلیل بیوشیمیایی خون ، می توان اجسام کتون را تعیین کرد که شامل استون ، اسید استئواستریک و اسید ب-هیدروکسی بوتیریک است.
قضاوت در مورد میزان جبران دیابت و درمان توسط پروفایل روزانه قند خون ممکن است. در این حالت ، نمونه گیری خون مویرگی در طول روز هر 3 ساعت یکبار با یک رژیم غذایی معمولی انجام می شود. برای انتخاب دوز و تعیین زمان مصرف انسولین لازم است.
ادرار. در ادرار افراد سالم ، گلوکز وجود ندارد یا به مقدار کمی تعیین می شود ، زیرا کاملاً در لوله های کلیه مجدداً جذب می شود. روشهای مختلف کیفی برای تعیین گلوکز در ادرار استفاده می شود: آزمایش نیلاندر ، روش گلوکز اکسیداز ، با استفاده از نوارهای تست گلوکز. برای بیمار مبتلا به دیابت ، گلوکوزوری هر دو در یک وعده خاص و به ویژه در ادرار روزانه مشخص است.
در تجزیه و تحلیل کلی ادرار می توان تعیین کیفی اجسام کتون را نیز انجام داد. به طور معمول بدن کتون در ادرار تشخیص داده نمی شود. با گذشت طولانی از بیماری ، جبران ضعیف و تمایل به كتواسیدوز ، كتونوری تشخیص داده می شود.
سندرم دیابت در نوزادان و نوزادان
شایع ترین سندرم های دیابت "کودکی" سندرم های موریاک و نوبکور هستند.
این یکی از عوارض جدی دیابت کودکان و نوجوانان به دلیل جبران طولانی مدت بیماری با کتواسیدوز مکرر و شرایط هیپوگلیسمی است. در حال حاضر ، با انسولین درمانی کافی و نظارت مداوم قند در بدن ، این سندرم به نادر تبدیل شده است.
علائم سندرم موریاک:
- رشد اقتصادی ، رشد جنسی و جسمی را به تأخیر انداخت شکل گیری خصوصیات جنسی ثانویه کند شده است ، در دختران قاعدگی نامنظم ،
- پوکی استخوان
- کبد بزرگ شده
- چاقی متوسط ، چهره مشخصه "ماه".
افزایش شکم با این سندرم نه تنها به دلیل لایه چربی بلکه به دلیل بزرگ شدن کبد صورت می گیرد.
در این حالت ، عملکرد کبد طبیعی است. درمان شامل جبران بیماری و حفظ آن است. با درمان به موقع ، پیش آگهی زندگی مطلوب است.

علائم بالینی این سندرم مشابه سندرم موریاک است.
در کودکان بدون اضافه وزن عارضه ابتلا به دیابت جبران نشده طولانی مدت وجود دارد.
این سندرم با انحطاط کبد و همچنین تأخیر در رشد جنسی و جسمی بروز می کند.
این درمان همانند سندرم موریاک است: جبران پایدار بیماری.
شرایط مشخصه سندرمهای موریاک و نوبکور در بیشتر موارد قابل برگشت است. جبران فرآیندهای متابولیکی منجر به عادی سازی رشد و نمو خصوصیات جنسی ثانویه می شود.
چگونه بیماری تشخیص داده می شود؟
 تشخیص دیابت شامل آزمایش تست های مناسب و همچنین استفاده از روش های نوین ابزاری است.
تشخیص دیابت شامل آزمایش تست های مناسب و همچنین استفاده از روش های نوین ابزاری است.
اولین و اصلی ترین تحلیل که باید به بیمار مبتلا به دیابت مشکوک منتقل شود ، نمونه گیری خون وریدی است. برای چند روز قبل از اهدای خون برای تجزیه و تحلیل ، توصیه نمی شود رژیم های غذایی را رعایت کنید و سبک زندگی معمول خود را تغییر دهید.
لازم به ذکر است که برای به دست آوردن نتایج صحیح ، لازم است که قوانین خاصی را رعایت کنید:
- خون فقط در صبح و فقط با معده خالی اهدا می شود
- آخرین وعده غذایی باید حداقل ده ساعت قبل از عمل باشد
- در آستانه مطالعه ، از موقعیتهای استرس زا و شوک های عاطفی شدید که عملکرد را افزایش می دهد ، باید جلوگیری کرد.
علاوه بر این ، روشهای تشخیصی و مطالعاتی که ممکن است درگیر باشد شامل موارد زیر است:
- تست که سطح تحمل گلوکز را تعیین می کند
- تجزیه و تحلیل دینامیک از شاخص های نشان دهنده توسعه گلیسمیلیک
- یک تجزیه و تحلیل کلی از ادرار برای تعیین داده هایی از قبیل وجود پروتئین ، گلبولهای سفید و سطح گلوکز در آزمایشگاه انجام می شود ، ممکن است یک تجزیه و تحلیل برای حضور استون در ادرار انجام شود.
- خون برای حضور هموگلوبین گلیکوزیله شده داده می شود ، که میزان پیشرفت دیابت را نشان می دهد
- نتایج آزمایش خون بیوشیمیایی می تواند عملکرد طبیعی کبد و کلیه را تعیین کند
- با توجه به نتایج آزمایش خون ، می توانید داده هایی از سطح انسولین درون زا نیز دریافت کنید.
علاوه بر این ، به دلیل وخامت شدید بینایی ممکن است نیاز به مشاوره و معاینه با چشم پزشک باشد. یک پزشک پزشکی فوندوس را معاینه کرده و میزان از دست دادن بینایی را تعیین می کند.
در بعضی موارد ، بیمار اسکن سونوگرافی از اندام های شکمی و الکتروکاردیوگرام تجویز می کند ، زیرا این بیماری بر سیستم قلبی عروقی تأثیر منفی می گذارد.
مسیرهای اصلی درمان
درمان این بیماری بستگی به تشخیص پزشکان دارد. درمان ترکیبی برای دیابت نوع 1 باید شامل موارد زیر باشد:
- درمان دارویی
- رژیم غذایی
- تمرینات بدنی
انسولین درمانی ، در این حالت ، با میزان رشد پاتولوژی و خصوصیات فردی هر بیمار مشخص می شود. یک طرح واحد که برای همه بیماران بدون استثنا اعمال می شود ، امروز وجود ندارد.
در درمان دیابت نوع 2 از داروهای ویژه برای عادی سازی قند خون استفاده می شود. علاوه بر این ، رعایت رژیم غذایی تجویز شده و ورزش درمانی پیش نیاز است. به طور معمول دارو درمانی شامل مصرف داروهای ضد دیابتی خوراکی است که باید یک یا دو بار در روز مصرف شود.اگر آنها بی اثر باشند ، پزشک معالج ممکن است در مورد نیاز به انسولین درمانی تصمیم بگیرد.
در اغلب موارد ، انسولین درمانی در موارد زیر شروع می شود:
- بیمار سریعاً شروع به کاهش وزن می کند
- داروهای مصرفی نتیجه مطلوب را به همراه نمی آورند
- بیماری شروع به سرعت در حال توسعه می کند ، اولین علائم عوارض آن ظاهر می شود.
همزمان با انسولین درمانی ، در فرایند درمان از رژیم غذایی خاصی استفاده می شود که به شما اجازه می دهد سطح گلوکز خون کاهش یابد.
رژیم غذایی بر اساس اصول زیر تهیه شده است:
- محصولات تأیید شده برای استفاده. اینها شامل سبزیجات تازه و حبوبات ، قارچ تازه یا ترشی ، و نوشیدنیهای بدون قند و کافئین است.
- مصرف محدود گوشت بدون چربی از مرغ یا ماهی ، تخم مرغ ، انواع توت ها و برخی از میوه های شیرین نشده. در مقادیر معقول ، استفاده از لبنیات با کاهش چربی مجاز مجاز است.
علاوه بر این ، تمام غذاهای ممنوع باید از رژیم غذایی حذف شوند.
در ویدئوی این مقاله ، النا ملیشوا در مورد اولین علائم دیابت و تشخیص آن صحبت خواهد کرد.