میکروآلبومینوری در دیابت قند: انواع ، تجزیه و تحلیل ، تفسیر نتایج
ایجاد میکروآلبومینوری در دیابت قندی (UIA) نشان دهنده وجود آسیب کلیوی است. آنها با ارگانهای هدف که در رنج اول قرار دارند ارتباط دارند. آلبومین گروهی از پروتئین های کوچک است که در پلاسمای انسان گردش می کند. ظهور آنها در ادرار مشخصه شکست دستگاه فیلتر گلومرولی است. میکروآلبوم موجود در ادرار یا در یک آزمایش آزمایشگاهی یا در خانه با کمک نوارهای آزمایش ثابت می شود.
مهم برای دانستن! حتی دیابت پیشرفته را می توان در خانه ، بدون عمل جراحی یا بیمارستان درمان کرد. فقط آنچه را که مارینا ولادیمیرووا می گوید بخوانید. توصیه را بخوانید.
چه نوع بیماری؟
نفروپاتی دیابتی در نتیجه آسیب عروق خونی و بافت های کلیوی در دیابت قندی ایجاد می شود. اولین تظاهرات آسیب شناسی تشکیل آلبومین در ادرار است. هنجار فیزیولوژیکی امکان تمرکز در ادرار را می دهد. این حالت میکروآلبومینوریا نامیده می شود. با پیشرفت پاتولوژی ، پروتئین های بزرگتر از قبل فیلتر نشده اند. آزمایش ادرار برای میکروآلبومینوریا اولین مرحله نفروپاتی دیابتی را نشان می دهد ، که می تواند با دارو درمان شود. به طور متوسط بیش از 7 سال ایجاد می شود. علاوه بر این ، از نسبت آلبومین و کراتینین برای ارزیابی عملکرد کلیه استفاده می شود - این هنجار کمتر از 30 میلی گرم در گرم یا 2.5-3.5 میلی گرم در میلیمول است.
فوراً شکر کاهش می یابد! دیابت به مرور زمان می تواند منجر به یک دسته کامل از بیماری ها مانند مشکلات بینایی ، شرایط پوست و مو ، زخم ها ، گانگرن و حتی تومورهای سرطانی شود! مردم برای عادی سازی میزان قند خود ، تجربه تلخ را آموزش داده اند. ادامه مطلب
میکروآلبومینوری چیست؟
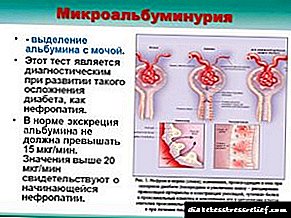
میکروآلبومینوریا تشخیصی است که با افزایش دوز پروتئین آلبومین در ادرار ایجاد می شود. کلیه ها طی 24 ساعت 1.5-2 لیتر خون را پردازش می کنند ، از این میان 60٪ از کل پروتئین ها آلبومین هستند. پس از پردازش ، پروتئین به خون بازگردانده می شود و همه مواد مضر در ادرار فیلتر شده و دفع می شوند.
به طور معمول ، بخش کمی از آلبومین ممکن است در ادرار بیرون بیاید (بیش از 30 میلی گرم در 24 ساعت). در موارد دیگر ، وجود پروتئین در خون نشان دهنده ناهنجاری های جدی فیزیولوژیکی است و نیاز به تجزیه و تحلیل و تشخیص اضافی دارد.
اگر به شما این تشخیص داده شده باشد ، این یک جمله نیست ، بلکه فقط یک سیگنال است که همه چیز در بدن مرتب نیست. و اگر علت ظهور پروتئین در خون را به موقع تشخیص ندادید و درمان را شروع نکردید ، تا زمان مرگ خطر وجود دارد.
میکروآلبومینوری را می توان با یک سوراخ کوچک در کشتی مقایسه کرد. و از طریق این سوراخ کوچک ، آب حفره می شود و محفظه های رگ (یعنی بدن ما) را آب می کند. و در اینجا نکته اصلی این است که این سوراخ را به موقع پیدا کنید و آن را لکه دار کنید تا زمانی که کل کشتی غرق شود (تا زمانی که فرد درگذشت).
دلایل ناشی از میکروآلبومینوری:
- دیابت و عوارض آن ،
- افزایش گلوکز
- جراحات
- پیلونفریت ،
- آمیلوئیدوز کلیه ،
- افزایش هموگلوبین گلیکوزی شده در خون ،
- فشار خون بالا
- استرس اکسیداتیو
- گلومرولونفریت ،
- سندرم متابولیک
- وزن اضافی
- خطر تصلب شرایین ،
- اعتیاد به نیکوتین
- پیری
اگر آلبومین در ادرار وجود داشته باشد ، این منجر به نقض سیستم تصفیه خون به دلیل آسیب به مویرگ ها در کلیه ها و سایر ارگان ها می شود (به آسیب کلیوی در دیابت نیز مراجعه کنید). بنابراین ، آزمایشات برای میکروآلبومینوری وضعیت سیستم مویرگی کل ارگانیسم را نشان می دهد: از سر تا پاها.
انواع میکروآلبومینوری و مراحل آن
بسته به نوع میکروآلبومینوری ، متخصصان انواع درمان و منظم بودن آزمایش ها را انتخاب می کنند.
- میکروآلبومینوری موقتی یا گذرا. علت بروز این بیماری عوامل بیرونی است: بیماری ، فشار جسمی ، استرس.
- میکروآلبومینوریای مداوم. علت بروز مزمن است.
- میکروآلبومینوری برگشت پذیر. نتایج این گونه نشانگرهای آلبومین در ادرار است که بیش از 100 میلی گرم در روز نیست.
- میکروآلبومینوری غیر قابل برگشت. در معرض درمان نیست ، اما این نوع بیماری می تواند "منجمد" شود ، و اجازه پیشرفت بیشتر نمی یابد.
چرا و چگونه در دیابت ایجاد می شود؟
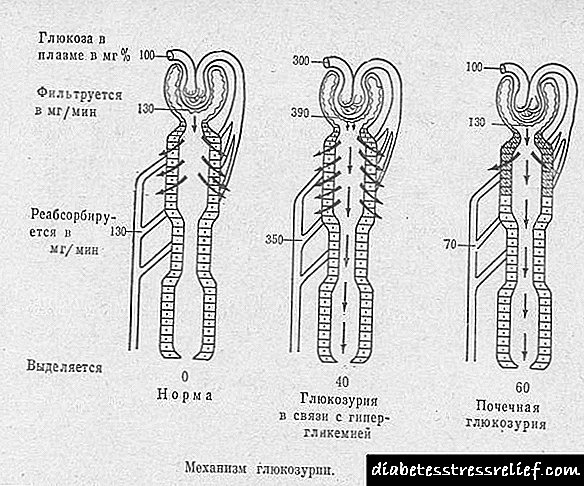
افزایش غلظت گلوکز در خون باعث افزایش مقدار مایعات می شود که به مدت یک دقیقه توسط کلیه ها فیلتر می شوند. در نتیجه ، فشار در مویرگهای گلومرولی افزایش می یابد. بار بیش از حد منجر به ضخیم شدن جبران بافت و غشای زیرزمین می شود. علاوه بر این ، رگهای نفرونها دارای سوراخهایی با قطر معینی هستند که از طریق آنها می توان مولکول هایی با اندازه خاص را عبور داد. آنها همچنین کشش دارند ، که اجازه می دهد آلبومین وارد ادرار شود. در نتیجه هر دو مکانیسم ، مویرگ ها در وسط گلومرول ها به مرور زمان مجبور می شوند. کاهش قابل توجه در تعداد نفرون های فعال منجر به نقض عملکرد فیلتر کلیه ها می شود. عامل مستعد ژنتیکی را نیز نمی توان رد کرد.
گروه خطر
همه بیماران دیابتی خطر ابتلا به بیماری مزمن کلیه را ندارند. گروه پرخطر بیماران مبتلا به فشار خون بالا را شامل می شود. علاوه بر این ، یک دوره کنترل نشده ، یک پیش بینی ارثی و افزایش سطح لیپیدها در پلاسمای خون به طور قابل توجهی شانس ابتلا به نفروپاتی دیابتی را افزایش می دهد. افراد مبتلا به چاقی ، تحمل کربوهیدرات با اختلال ، اختلال در عملکرد میوکارد و عادت های بد نیز برای UIA در معرض خطر هستند.
نشانه شناسی
علائم نفروپاتی دیابتی 15-20 سال پس از تظاهرات دیابت در صورت بروز دوره کنترل نشده آن بروز می کند. معیارهای آسیب شناسی:
- ضعف
- سردرد
- اختلالات دستگاه گوارش ،
- خارش
- نفس موش
- تنگی نفس به تنهایی
- اسپاسم و گرفتگی اندام ،
- اختلال آگاهی
- کما
تجزیه و تحلیل چگونه انجام می شود؟
- ادرار در طی 24 ساعت از طریق UIA جمع آوری می شود.
- قسمت اول صبح مورد توجه قرار نمی گیرد و بقیه در یک ظرف جمع آوری می شوند.
- ظرف را در طی کل مراحل جمع آوری ظرف در دمای 4 تا 8 درجه ذخیره کنید.
- قسمت روزانه در انتهای مجموعه اندازه گیری می شود ، مخلوط می شود و درون یک ظرف استریل ریخته می شود.
- مقدار روزانه ادرار ، قد و وزن خود را مشخص کنید.
- تحویل آزمایشگاه.
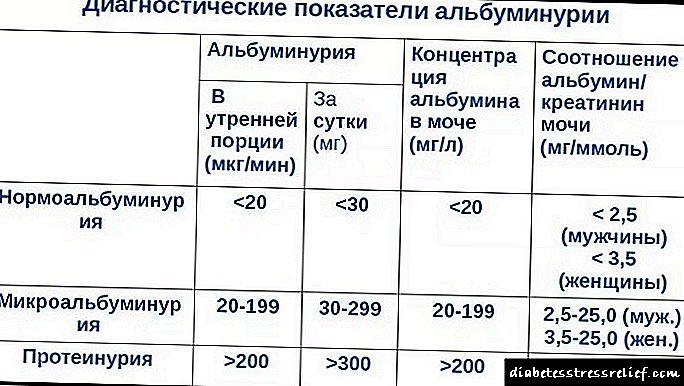 شاخص های آلبومین در ادرار در بزرگسالان.
شاخص های آلبومین در ادرار در بزرگسالان.
- در کودکان غایب است.
- بیش از 30 میلی گرم در روز - درجه خفیف نفروپاتی.
- بیش از 300 میلی گرم در روز یک دوره شدید است.
روشهای درمان میکروآلبومینوریا در دیابت
درمان شامل محرومیت از مواد غذایی کنسرو ، غلات غلات ، سس های تند ، گوشت ، غذاهای بیش از حد شور از رژیم غذایی است. غذاهای کسری و مکرر توصیه می شود. استفاده از الکل به شدت ممنوع است. چای ضعیف و شیرین نشده ، آب ، آبمیوه های شیرین نشده مجاز است. رها کردن سیگار و سایر عادات بد بسیار مهم است. نظارت بر فشار خون دو بار در روز انجام می شود. فعالیت بدنی منظم به عادی سازی فشار کمک می کند. سطح قند خود را تماشا کنید.
داروهایی که دارای اثرات ضد فشار خون و نفرو محافظت کننده هستند در جدول آورده شده است:
| عادی | 30 میلی گرم در روز | 17 میلی گرم در گرم (مردان) 25 میلی گرم در گرم (زنان) یا 2.5 میلی گرم در میلیمول (مردان) 3.5 میلی گرم در میلیمول (زنان) | 30 میلی گرم در لیتر |
در کودکان ، عملاً هیچ آلبومینی در ادرار وجود ندارد ؛ همچنین از نظر فیزیولوژیکی نیز کاهش سطح آن در زنان باردار در مقایسه با نتایج قبلی (بدون هیچ نشانه ای از ضعف) وجود دارد.
رمزگشایی داده های تجزیه و تحلیل
بسته به مقدار کمی آلبومین ، سه نوع وضعیت ممکن بیمار قابل تشخیص است که به راحتی جدول بندی می شود:
| عادی | 30 میلی گرم در روز | 25 میلی گرم در گرم | 3 میلی گرم در میلی متر |
| میکروآلبومینوری | 30-300 میلی گرم در روز | 25-300 میلی گرم در گرم | 3-30 میلی گرم / میلی مول |
| ماکروالوبومینوریا | 300 و بیشتر میلی گرم در روز | 300 و بیشتر mg / g | 30 و بیشتر mg / mmol |
همچنین گاهی اوقات مورد استفاده قرار می گیرد یک شاخص آنالیز به نام میزان دفع آلبومین ادرار است که طی یک بازه زمانی مشخص یا در روز مشخص می شود. مقادیر آن به شرح زیر است:
- 20 میکروگرم در دقیقه - آلبومینوری طبیعی ،
- 20-199 میکروگرم در دقیقه - میکروآلبومینوری ،
- 200 و بیشتر - macroalbuminuria.
این ارقام را می توان به شرح زیر تفسیر کرد:
- آستانه موجود احتمالاً در آینده کاهش می یابد. دلیل این مطالعه مطالعات مربوط به افزایش خطر بیماریهای قلبی و عروقی در حال حاضر با میزان دفع 4.8 میکروگرم بر دقیقه (یا 5 تا 20 میکروگرم بر دقیقه) است. از این نتیجه می توان نتیجه گرفت - از غربالگری و تحلیل های کمی غافل نشوید ، حتی اگر یک آزمایش واحد ، میکروآلبومینوری را نشان نداد. این امر به ویژه برای افرادی که فشار خون بالا غیر آسیب شناختی دارند ،
- اگر ریز تمرکز آلبومین در خون تشخیص داده شود ، اما هیچ تشخیصی وجود ندارد که بیمار را به گروه های خطرناکی اختصاص دهد ، توصیه می شود یک تشخیص ارائه دهید. هدف آن رد کردن دیابت یا فشار خون بالا است ،
- اگر میکروآلبومینوری در پس زمینه دیابت یا فشار خون بالا اتفاق بیفتد ، لازم است با کمک درمان به مقادیر توصیه شده کلسترول ، فشار ، تری گلیسیرید و هموگلوبین گلیکوزی شده برسید. مجموعه ای از این اقدامات می تواند خطر مرگ را تا 50٪ کاهش دهد ،
- در صورت تشخیص ماکروالابومینورییا ، توصیه می شود برای محتوای پروتئین های سنگین آنالیز کنید و نوع پروتئینوری را تعیین کنید ، که نشان دهنده آسیب کلیه است.
تشخيص ميکروآلبومينوري از نظر کلينيکي بسيار مهم است و در صورت وجود نتيجه آناليز ، بلکه چند مورد ، با فاصله 3 تا 6 ماه انجام مي شود. آنها به پزشک اجازه می دهند پویایی تغییرات ایجاد شده در کلیه ها و سیستم قلبی عروقی (و همچنین اثربخشی درمان تجویز شده) را تعیین کند.
علل آلبومین بالا
در بعضی موارد ، یک مطالعه واحد ممکن است افزایش آلبومین را به دلایل فیزیولوژیکی نشان دهد:
- رژیم غالبا پروتئین ،
- اضافه وزن جسمی و عاطفی ،
- بارداری
- نقض رژیم آشامیدنی ، کم آبی ،
- مصرف داروهای ضد التهابی غیر استروئیدی ،
- سن پیشرفته
- گرمای بیش از حد یا برعکس ، هیپوترمی بدن ،
- مقدار اضافی نیکوتین که هنگام سیگار کشیدن وارد بدن می شود ،
- روزهای حساس در زنان
- ویژگی های مسابقه
اگر تغییرات غلظت با شرایط ذکر شده همراه باشد ، نتیجه تجزیه و تحلیل را می توان کاذب مثبت و غافل از آن برای تشخیص در نظر گرفت. در چنین مواردی ، لازم است از تهیه صحیح اطمینان حاصل شود و ماده بیولوژیکی را بعد از سه روز دوباره تصویب کنید.
میکروآلبومینوری همچنین ممکن است حاکی از افزایش خطر ابتلا به بیماری های قلبی و عروقی و نشانگر آسیب کلیه در همان مراحل اولیه باشد. در این ظرفیت می تواند بیماریهای زیر را همراه داشته باشد:
- دیابت نوع 1 و نوع 2 - آلبومین به دلیل آسیب رساندن به رگ های خونی کلیه ها در پس زمینه افزایش قند خون به ادرار نفوذ می کند. در صورت عدم تشخیص و درمان ، نفروپاتی دیابتی به سرعت در حال پیشرفت است ،
- فشار خون بالا - تجزیه و تحلیل UIA نشان می دهد که این بیماری سیستمیک در حال حاضر شروع به ایجاد عوارض در کلیه ها ،
- سندرم متابولیک با چاقی همزمان و تمایل به ترومبوز ،
- آترواسکلروز عمومی ، که نمی تواند عروق جریان خون در کلیه ها را تحت تأثیر قرار دهد ،
- بیماریهای التهابی بافت کلیه. از نظر شکل مزمن ، تجزیه و تحلیل از اهمیت ویژه ای برخوردار است ، زیرا تغییرات پاتولوژیک حاد نیستند و می توانند بدون علائم شدید رخ دهند ،
- الکل مزمن و مسمومیت با نیکوتین ،
- سندرم نفروتیک (اولیه و ثانویه ، در کودکان) ،
- نارسایی قلبی
- عدم تحمل مادرزادی به فروکتوز ، از جمله در کودکان ،
- لوپوس اریتماتوز سیستمیک - این بیماری با پروتئینوری یا نفریت خاص همراه است ،
- عوارض حاملگی ،
- پانکراس
- التهاب عفونی دستگاه تناسلی ،
- نقص عملکرد کلیه ها پس از پیوند عضو.
گروه ریسک ، که نمایندگان آنها یک مطالعه معمول در مورد آلبومین در ادرار نشان داده اند ، شامل بیماران مبتلا به دیابت ، فشار خون بالا ، گلومرولونفریت مزمن و بیماران پس از پیوند عضو اهدا کننده می شود.
نحوه آماده سازی برای UIA روزانه
این نوع آزمون بیشترین دقت را می دهد ، اما به اجرای توصیه های ساده نیاز دارد:
- یک روز قبل از جمع آوری و در طول آن برای جلوگیری از مصرف داروهای ادرارآور ، و همچنین داروهای ضد فشار خون گروه مهار کننده ACE (به طور کلی ، مصرف هرگونه دارو باید از قبل با پزشک خود صحبت شود) ،
- یک روز قبل از جمع آوری ادرار ، شما باید از موقعیتهای دشوار استرس زا و عاطفی ، تمرینات بدنی شدید ،
- حداقل دو روز برای متوقف کردن نوشیدن الکل ، "انرژی" ، در صورت امکان استعمال سیگار ،
- رژیم نوشیدن را رعایت کنید و بدن را با غذای پروتئینی اضافه نکنید.
- آزمایش نباید در طی التهاب یا عفونت غیر عفونی و همچنین در روزهای حساس (در زنان) انجام شود ،
- یک روز قبل از جمع آوری ، از مقاربت جنسی (برای آقایان) خودداری کنید.
چگونه می توان تحلیلی را منتقل کرد
جمع آوری مواد معدنی روزانه کمی دشوارتر از یک وعده واحد است ، به همین دلیل بهتر است همه کارها را با دقت انجام دهید و احتمال تحریف نتیجه را به حداقل می رسانید. ترتیب اقدامات باید به شرح زیر باشد:
- ارزش جمع آوری ادرار به گونه ای است که اطمینان حاصل شود از تحویل آن به آزمایشگاه روز بعد با مشاهده فاصله مجموعه (24 ساعت). به عنوان مثال ، ادرار را از ساعت 8 صبح تا 8:00 صبح جمع آوری کنید.
- دو ظروف استریل را آماده کنید - کوچک و بزرگ.
- بلافاصله پس از بیدار شدن از خواب مثانه را بدون جمع آوری ادرار خالی کنید.
- از وضعیت بهداشتی دستگاه تناسلی خارجی مراقبت کنید.
- حال ، در طول هر بار ادرار ، لازم است که مایعات دفع شده را در یک ظرف کوچک جمع آوری کرده و در یک مقدار بزرگ بریزید. دومی را کاملاً در یخچال نگهداری کنید.
- زمان اولین دیورز برای اهداف جمع آوری باید ثابت باشد.
- آخرین قسمت ادرار باید در صبح روز بعد جمع آوری شود.
- در یک ظرف بزرگ از حجم مایع جلو بروید ، روی برگه جهت بنویسید.
- ادرار را به درستی مخلوط کرده و حدود 50 میلی لیتر را درون یک ظرف کوچک بریزید.
- فراموش نکنید که در فرم ، قد و وزن و همچنین زمان ادرار کردن اول را یادداشت کنید.
- اکنون می توانید یک ظرف کوچک با مواد بیولوژیکی و جهت آن را به آزمایشگاه بیاورید.
اگر یک وعده صرف انجام شود (آزمایش غربالگری) ، آنگاه قوانین مشابه با انجام آزمایش ادرار عمومی هستند.
تجزیه و تحلیل برای تشخیص میکروآلبومینوری یک روش بدون درد برای تشخیص اولیه بیماری قلبی و نارسایی همزمان کلیه است. کمک به تشخیص یک روند خطرناک حتی در صورت عدم تشخیص "فشار خون بالا" یا "دیابت قندی" یا کوچکترین علائم آنها کمک می کند.
درمان به موقع به جلوگیری از پیشرفت آسیب شناسی آینده یا سهولت در روند موجود کمک می کند و خطر عوارض را کاهش می دهد.
سایر مقالات مرتبط توصیه می شود
میکروآلبومینوری در دیابت قند - چه چیزی باعث افزایش پروتئین می شود؟
دیابت قندی بیماری است که در آن بدن نمی تواند سطح گلوکز مورد نیاز را برای عملکرد صحیح سیستم های حیاتی حفظ کند.
این یک بیماری برای زندگی است ، اما با استفاده از تاکتیک های مناسب درمان و تغذیه ، می توان آن را تحت کنترل دقیق نگه داشت.
خیلی اوقات ، دیابت طولانی مدت یا درمان نشده منجر به عوارض می شود. یکی از این عوارض اختلال در عملکرد کلیه است.
میکروآلبومینوریا - این بیماری چیست؟
اگر پروتئینی در ادرار انسان یافت شود ، این نشان دهنده بیماری مانند میکروآلبومینوری است. گلوکز با گذشت طولانی از بیماری دیابت ، اثر سمی بر کلیه ها دارد و باعث اختلال در عملکرد آنها می شود.
در نتیجه ، فیلتراسیون مختل می شود ، که باعث ظهور در ادرار پروتئین هایی می شود که به طور معمول نباید از طریق فیلتر کلیوی عبور کند. بیشتر پروتئین ها آلبومین هستند. مرحله اولیه ظهور پروتئین در ادرار ، میکروآلبومینوریا نامیده می شود ، یعنی. پروتئین در میکرودوزها ظاهر می شود و از بین بردن این فرآیند بسیار آسان است.
شاخص های طبیعی میکروآلبوم در ادرار:
| 2.6-30 میلی گرم | 3.6-30 میلی گرم |
اگر میکروآلبومین در ادرار بالا رود (30 - 300 میلی گرم) ، پس این میکروآلبومینوری است ، و اگر شاخص بالاتر از 300 میلی گرم باشد ، پس از آن ماکروآلبومینوری است.
علل و مکانیسم توسعه پاتولوژی در دیابت
افزایش قند خون باعث تشنگی شدید در بیماران می شود (به این ترتیب بدن سعی می کند قند اضافی را از بدن خارج کند) و بر این اساس میزان مایعات مصرفی افزایش می یابد که بسیار سنگین آن را به کلیه ها وارد می کند.
در نتیجه ، فشار بر روی مویرگهای گلومرولی افزایش می یابد ، رگهای نفرونها کشیده می شوند - همه اینها و پروتئین را درون ادرار می گذارد (یعنی فیلتراسیون کاملاً مختل شده است).
دلایل اصلی ایجاد این تخلف عبارتند از:
- مستعد ژنتیکی
- دیابت نوع 1 و 2
- بیماریهای انکولوژیکی
- بیماری های سیستم قلبی عروقی ،
- فشار خون مزمن یا مکرر (فشار خون بالا) ،
- کلسترول خون بالا
- سطح چربی بالا
- مقدار زیادی از مواد پروتئینی ، یعنی گوشت ،
- عادات بد به خصوص استعمال سیگار.
علائم بیماری
روند پیشرفت بیماری کلیوی بسیار طولانی است. طی 6-7 سال ، اولین مرحله بیماری رخ می دهد - بدون علامت. با عدم وجود علائم دردناک مشخص می شود. می توان آن را تنها با عبور از یک تجزیه و تحلیل ویژه در میکروآلبومین تشخیص داد. در تجزیه و تحلیل کلی ادرار ، همه چیز طبیعی است. با کمک به موقع ، عملکرد کلیه می تواند به طور کامل ترمیم شود.
در طی 10-15 سال ، مرحله دوم رخ می دهد - پروتئینوری. در تجزیه و تحلیل کلی ادرار ، پروتئین ها به ارزش بیش از 3 میلی گرم ظاهر می شوند و گلبول های قرمز خون افزایش می یابد ، در تجزیه و تحلیل میکروآلبومین ، شاخص ها از ارزش 300 میلی گرم بیشتر می شوند.
کراتینین و اوره نیز افزایش می یابد. بیمار از فشار خون بالا ، سردرد ، تورم در بدن شکایت دارد. هنگامی که چنین مرحله ای ظاهر می شود ، لازم است با یک نفرولوژیست تماس بگیرید.این یک مرحله برگشت ناپذیر است - عملکرد کلیه مختل است و نمی توان آن را به طور کامل ترمیم کرد. در این مرحله ، فرایند فقط می تواند "منجمد" شود تا از از بین رفتن کامل عملکرد کلیه جلوگیری شود.
سپس ، در طی 15-20 سال ، مرحله سوم توسعه می یابد - نارسایی کلیوی. در یک مطالعه تشخیصی ، محتوای گلبول های قرمز و پروتئین ها به میزان قابل توجهی افزایش می یابد و قند موجود در ادرار نیز مشخص می شود. یک فرد تغییرات ناگهانی فشار خون را برطرف می کند.
تورم ظاهری پایدار و برجسته به دست می آورد. ناراحتی به طور مداوم در سمت چپ بدن احساس می شود و درد ظاهر می شود. وضعیت عمومی فرد بدتر می شود. سردردهای مداوم ظاهر می شوند ، آگاهی گیج می شود ، گفتار مختل می شود.
تشنج ، از دست دادن هوشیاری و حتی اغما ممکن است رخ دهد. می توان مشکل مرحله سوم را فقط درون دیوارهای بیمارستان حل کرد. خیلی اوقات ، این مشکل با همودیالیز و پیوند کلیه حل می شود.
چگونه ادرار تجویز می شود؟
برای افرادی که قند خون بالایی دارند ، آزمایش استاندارد ادرار کافی نیست.
آزمایش میکروب مخصوص ادرار برای میکروآلبومینوری باید انجام شود. پزشک موظف است جهت این تجزیه و تحلیل را بنویسد - این باید یا توسط یک درمانگر یا یک متخصص با تمرکز باریک انجام شود.
برای جمع آوری آزمایش ادرار ، شما نیاز به جمع آوری ادرار روزانه دارید - این نتیجه آزمایش دقیق تری را تضمین می کند ، اما می توانید یک دوز ادرار صبحگاهی را بررسی کنید.
روزانه ادرار را جمع کنید ، باید نکات خاصی را رعایت کنید.
یک ظرف مخصوص جمع آوری ادرار لازم است. بهتر است آن را در داروخانه بخرید ، زیرا یک ظرف جدید استریل به شما اجازه نمی دهد نتایج تشخیصی را تحریف کنید (اغلب این ظروف 2.7 لیتری هستند). برای تجزیه و تحلیل با حجم 200 میلی لیتر (ترجیحا استریل) به یک ظرف معمولی نیز نیاز دارید.
ادرار باید در طول روز در یک ظرف بزرگ جمع آوری شود و این کار باید به شرح زیر باشد:
- به عنوان مثال ، برای جمع آوری تجزیه و تحلیل از 7 صبح تا 7 صبح روز بعد (24 ساعت) ،
- قسمت اول ادرار را ساعت 7 صبح (بعد از شب) جمع نکنید ،
- سپس روز 7 بعدازظهر ، تمام ادرار را در یک کشتی بزرگ جمع کنید ،
- ساعت 7 صبح یک روز جدید در یک فنجان جداگانه برای جمع آوری 200 میلی لیتر ادرار پس از خواب ،
- این 200 میلی لیتر را با یک مایع که قبلاً جمع آوری شده بود به یک ظرف اضافه کنید و کاملا مخلوط کنید
- بعد از ریختن 150 میلی لیتر از حجم کل مایع جمع آوری شده و انتقال آن به آزمایشگاه برای تحقیقات ،
- بسیار مهم است که میزان ادرار روزانه (چه مقدار مایع در روز جمع می شود) ،
- در هنگام جمع آوری ادرار در یخچال قرار دهید تا نتایج تحریف نشوند ،
- هنگام جمع آوری تجزیه و تحلیل ، لازم است بهداشت و سلامت کامل اندام تناسلی خارجی انجام شود ،
- در روزهای حساس ، آنالیز نکنید
- قبل از جمع آوری تجزیه و تحلیل ، محصولاتی را که می توانند ادرار ، دیورتیک ها ، آسپیرین را لکه دار کنند ، حذف کنید.
با رعایت تمامی نکات فوق می توان نتیجه قابل اعتماد بدست آورد.
استراتژی درمانی
درمان میکروآلبومینوری و دیابت نیاز به درمان پیچیده دارد.
داروهایی برای کاهش کلسترول در بدن ، برای کاهش فشار خون تجویز می شوند:
- لیزینوپریل
- لیپتونور ،
- گلاب
- کاپتوپریل و دیگران.
قرار ملاقات فقط توسط پزشک قابل انجام است.
برای کنترل میزان قند نیز از این روش ها تجویز می شود. در صورت لزوم ، انسولین درمانی تجویز می شود.
درمان مراحل دوم و سوم بیماری منحصراً در بیمارستان و تحت نظارت مداوم پزشک صورت می گیرد.
برای تثبیت وضعیت بیمار ، شما باید از یک رژیم غذایی سالم و مناسب استفاده کنید. محصولات باید به طور انحصاری طبیعی و بدون مواد افزودنی شیمیایی به شکل رنگ ، تثبیت کننده و مواد نگهدارنده انتخاب شوند.
غذا باید کم کربوهیدرات و پروتئین کم باشد. لازم است که عادات بد را در قالب استفاده از الکل و سیگار از بین ببرید. میزان مصرف آب تصفیه شده باید 1.5 تا 1 لیتر در روز باشد.
برای از بین بردن میکروآلبومینوری یا سرکوب آن در مرحله اولیه ، باید:
- مرتباً سطح گلوکز را در بدن کنترل کنید.
- کلسترول را کنترل کنید.
- فشار خون را به حالت عادی برگردانید ، مرتباً اندازه گیری کنید.
- از بیماری های عفونی خودداری کنید.
- رژیم را دنبال کنید.
- عادت های بد را از بین ببرید.
- میزان آب مورد استفاده را کنترل کنید.
مبتلایان به اختلال عملکرد لوزالمعده باید حداقل یک بار در سال آزمایش ادرار برای میکروآلبومین انجام دهند. یادآوری این نکته ضروری است که می توان از مرحله اولیه جلوگیری کرد و کلیه ها به طور کامل کار کرد. معاینات منظم و شیوه زندگی سالم به مقابله با این امر کمک خواهد کرد.
سایر مقالات مرتبط توصیه می شود
یکی از مهمترین موارد آسیب کلیوی در دیابت ، میکروآلبومینوری است: هنجار ادرار و روشهای درمانی
علائم اولیه آسیب کلیه شامل میکروآلبومینوری در دیابت است که برای تعیین تاکتیک های درمانی مهم است.
به عنوان یک قاعده ، آنها به وضعیت کلیه ها توجه کافی نمی کنند. این با پیشرفت طولانی مدت نفروپاتی با علائم کمی توضیح داده شده است.
اما در نتیجه نهایی منجر به نارسایی کلیوی می شود. توانایی جلوگیری از عارضه شدید هیپوكسولینولیسم ، گلومرولوكل اسكلروز ، بستگی به این دارد كه چه سرعت در تشخیص انجام می شود.
آلبومینوری چیست؟
آلبوم ها نوعی پروتئین است که در کبد تشکیل می شود و در پلاسمای خون وجود دارد. حجم آنها در حدود 60٪ از کل پروتئین ها است.
کارکردهایی که آلبومین انجام می دهد برای موارد زیر مهم است:
- فشار اسمزی پایدار در سیستم های بدن ،
- حمل و نقل محصولات تولید شده توسط ارگان های داخلی (بیلی روبین ، اسیدهای چرب ، اوروبیلین ، تیروکسین) ، و همچنین از خارج ،
- ایجاد یک ذخیره پروتئین
مولکول های آلبومین - از نظر حجم کم ، بیشترین تحرک و بیشتر آنها دارند.
بنابراین ، در صورت وجود تخلف در کلیه ها ، اول از همه عملکرد فیلترها از بین می روند. ظاهر مقدار کمی پروتئین در ادرار - میکروآلبومینوری - مشخصه سطح اولیه آسیب کلیوی دیابتی است. Ads-mob-1
موذی بودن این مرحله عدم وجود تظاهرات خارجی ضایعه است اما روند پاتولوژیک همچنان در حال پیشرفت است. پس از گذشت چند سال (12-15) از تجلی دیابت ، مرحله پروتئینوری شروع می شود - از بین رفتن آشکار پروتئین توسط بدن.
علائم بارز این بیماری وجود دارد: تورم ، افزایش فشار ، ضعف. پیشرفت پاتولوژی منجر به مرحله ادراری می شود - نارسایی کلیوی ایجاد می شود.
بنابراین ، آسیب کلیه در دیابت مراحل زیر را طی می کند:
از دست دادن حتی مقدار کمی پروتئین در حال حاضر نشان دهنده آسیب قابل توجهی در کلیه است. اما در مرحله اول با درمان به موقع می توان روند کار را به حالت تعلیق درآورد.
شناسایی آسیب شناسی در مراحل اولیه ، حتی قبل از علائم بالینی ، هنگامی که درمان موثر است ، مهم است.
هنجارها در افراد سالم و دیابتی ها
افراد سالم همچنین مقدار کمی پروتئین ترشح می کنند. مقدار کل پروتئین ها طبیعی است - حدود 150 میلی گرم در دسی لیتر و آلبومین - کمتر از 30 میلی گرم در دسی لیتر در یک وعده واحد.
ضرر روزانه تا 30-300 میلی گرم در روز. افزایش شاخص ها ممکن است آسیب شناسی باشد.
هنگامی که تعیین زمان جمع آوری ادرار دشوار است ، نسبت آلبومین به کراتینین مشخص می شود. در مردان ، این شاخص اندکی کمتر است - 2.5 میلی گرم در میکرومول طبیعی است. برای خانمها - 3.5 میلی گرم در میکرومول. افزایش تعداد از درد روند صحبت می کند.
با توجه به اینکه دفع آلبومین در ادرار به عوامل زیادی بستگی دارد و گاهی اوقات در بدن سالم قابل تشخیص است ، توصیه می شود طی 3 تا 6 ماه سه آزمایش به صورت متوالی انجام شود.
در صورت ابتلا به دیابت انجام منظم نظارت بر ادرار برای میکروآلبومین مهم است.
دلایل رد نتایج تحقیقات
آسیب کلیه در دیابت نوع 1 و نوع 2 با یک ضایعه خاص همراه است:
- سیستم های متابولیک
- عروق (شریانی).
کمبود انسولین منجر به ضخیم شدن غشای اصلی مویرگهای گلومرولی و افزایش لومن داخل عروقی به دلیل افزایش چسبندگی قند به مولکول ها می شود.
فاكتور عروقی در اختلال دیابتی اولیه بر افزایش میزان فیلتراسیون گلومرولی تأثیر می گذارد و این باعث افزایش فشار داخل مویرگ ها می شود. هیپرتروفی گلومرولی و نفوذپذیری عروق افزایش می یابد. این باعث افزایش نفوذ آلبومین به ادرار می شود.
درمان و عادی سازی میکروآلبومینوریا در دیابت
در تدوین روشهای درمانی دیابت ، دیابولوژی به نتایج قابل توجهی دست یافته است. تمام داروهای جدید به طور مداوم برای جایگزینی انسولین درون زا ایجاد می شوند.
همچنین ، این بخش از داروها مشغول انتخاب رژیمهای غذایی فردی ، پیشگیری اولیه هستند که هدف آنها نه تنها درمان دیابت ، بلکه کاهش وقوع آن است .ads-mob-1
در مرحله میکروآلبومینوری ، که در حال حاضر عارضه بیماری است ، لازم است:
ads-PC-4
- متابولیسم کربوهیدرات داروها را بطور دقیق تنظیم کنید (عمدتا با انتقال به انواع انسولین) ،
- حتی با افزایش اندک فشار خون ، از مهارکننده های ACE یا یک گروه آنالوگ استفاده کنید (در صورت عدم تحمل) ، زیرا آنها دارای خاصیت محافظت از خون هستند ،
- استفاده از استاتین ها در درمان ،
- تحت درمان با دوره های ضد عفونی کننده و آنتی اکسیدان ها قرار بگیرند.
علاوه بر این ، رعایت یک رژیم خاص در موارد زیر ضروری است:
- تغذیه (محدود کردن کربوهیدراتهای ساده ، سرخ شده ، تند ، شور) ،
- کار و استراحت کنید (بیش از حد کار نکنید)
- فعالیت بدنی (ورزش منظم با بار دوز) ،
- عملکرد سالم (بدون اعتیاد مضر)
پیروی از تمام توصیه های مربوط به درمان و پیشگیری در مرحله میکروآلبومینوری به طور قابل توجهی باعث بهبود شرایط و طولانی شدن عمر خواهد شد.
درباره میکروآلبومینوری در دیابت در این ویدئو:
میکروآلبومینوری و دیابت

ظاهر پروتئین در ادرار همیشه نشانگر وجود تغییرات منفی در بدن است. میکروآلبومینوری نشان دهنده افزایش دوز پروتئین آلبومین است که به نوبه خود باعث نقض سیستم تصفیه خون می شود. این منجر به آسیب به مویرگ ها و عروق دیگر در سراسر بدن یا قسمت هایی از آن می شود.
میکروآلبومینوریا تشخیصی است که با افزایش دوز پروتئین آلبومین در ادرار ایجاد می شود. کلیه ها طی 24 ساعت 1.5-2 لیتر خون را پردازش می کنند ، از این میان 60٪ از کل پروتئین ها آلبومین هستند. پس از پردازش ، پروتئین به خون بازگردانده می شود و همه مواد مضر در ادرار فیلتر شده و دفع می شوند.
به طور معمول ، بخش کمی از آلبومین ممکن است در ادرار بیرون بیاید (بیش از 30 میلی گرم در 24 ساعت). در موارد دیگر ، وجود پروتئین در خون نشان دهنده ناهنجاری های جدی فیزیولوژیکی است و نیاز به تجزیه و تحلیل و تشخیص اضافی دارد.
اگر به شما این تشخیص داده شده باشد ، این یک جمله نیست ، بلکه فقط یک سیگنال است که همه چیز در بدن مرتب نیست. و اگر علت ظهور پروتئین در خون را به موقع تشخیص ندادید و درمان را شروع نکردید ، تا زمان مرگ خطر وجود دارد.
میکروآلبومینوری را می توان با یک سوراخ کوچک در کشتی مقایسه کرد. و از طریق این سوراخ کوچک ، آب حفره می شود و محفظه های رگ (یعنی بدن ما) را آب می کند. و در اینجا نکته اصلی این است که این سوراخ را به موقع پیدا کنید و آن را لکه دار کنید تا زمانی که کل کشتی غرق شود (تا زمانی که فرد درگذشت).
دلایل ناشی از میکروآلبومینوری:
- دیابت و عوارض آن ،
- افزایش گلوکز
- جراحات
- پیلونفریت ،
- آمیلوئیدوز کلیه ،
- افزایش هموگلوبین گلیکوزی شده در خون ،
- فشار خون بالا
- استرس اکسیداتیو
- گلومرولونفریت ،
- سندرم متابولیک
- وزن اضافی
- خطر تصلب شرایین ،
- اعتیاد به نیکوتین
- پیری
اگر آلبومین در ادرار وجود داشته باشد ، این منجر به نقض سیستم تصفیه خون به دلیل آسیب به مویرگ ها در کلیه ها و سایر ارگان ها می شود (به آسیب کلیوی در دیابت نیز مراجعه کنید). بنابراین ، آزمایشات برای میکروآلبومینوری وضعیت سیستم مویرگی کل ارگانیسم را نشان می دهد: از سر تا پاها.
بسته به نوع میکروآلبومینوری ، متخصصان انواع درمان و منظم بودن آزمایش ها را انتخاب می کنند.
- میکروآلبومینوری موقتی یا گذرا. علت بروز این بیماری عوامل بیرونی است: بیماری ، فشار جسمی ، استرس.
- میکروآلبومینوری دائمی. علت بروز مزمن است.
- میکروآلبومینوری برگشت پذیر. نتایج این گونه نشانگرهای آلبومین در ادرار است که بیش از 100 میلی گرم در روز نیست.
- میکروآلبومینوری غیر قابل برگشت. در معرض درمان نیست ، اما این نوع بیماری می تواند "منجمد" شود ، و اجازه پیشرفت بیشتر نمی یابد.
تظاهرات بالینی:
- اولین مرحله از تجمع میکروآلبومینوری علائم بدون علامت است. به تدریج بیمار شروع به ایجاد تغییراتی در بدن می کند که مرحله اولیه را شامل می شود.
- مرحله بعدی می آید ، که در آن محتوای آلبومین در ادرار از 30 میلی گرم در روز تجاوز نمی کند.
- مرحله Prenephrotic. سطح میکروآلبومین بیش از 300 میلی گرم در روز افزایش می یابد. اولین علائم ملموس ظاهر می شود: افزایش فشار و افزایش میزان فیلتراسیون کلیوی.
- مرحله تغییرات نفروتیک. بیمار از فشار خون بالا عذاب می کند ، تورم به نظر می رسد ، در تجزیه و تحلیل ادرار مقدار زیادی پروتئین و گلبول قرمز وجود دارد.
- مرحله اورهمی (نارسایی کلیه). فشار خون به طور مرتب بیمار را نگران می کند و مقابله با ادم را دشوارتر می کند. آزمایشات ادرار بدتر می شود ، تصفیه کلیه کاهش می یابد ، کراتینین و اوره در ادرار وجود دارد. در آنالیزها هیچ گلوکز وجود ندارد ، که به نوبه خود دفع انسولین از بدن را متوقف می کند. کلسترول بالا می رود ، بیمار در کلیه احساس درد می کند.
آزمایش میکروآلبومینوری
برای انجام تجزیه و تحلیل برای میکروآلبومینوری ، ابتدا باید از یک پزشک پیشرو مراجعه کنید. مطالعه پروتئین توسط متخصصان زیر تجویز می شود:
برای اینکه نتایج آنالیز تا حد امکان قابل اعتماد باشد ، باید از قبل برای تحویل آن آماده شوید ، خود را با قوانین جمع آوری ادرار برای میکروآلبومینوری آشنا کنید. ماده بیولوژیکی 1 روز قبل از آزمایش در یک ظرف مخصوص جمع آوری می شود.
روش انجام تجزیه و تحلیل میکروآلبومینوری:
- یک ظرف ادرار استریل آماده کنید.
- 200 میلی لیتر ماده بیولوژیکی را درون یک ظرف بریزید.
- در طی 2 ساعت ، آنالیز را به آزمایشگاه ببرید.
- نتایج نشان می دهد که نوار تست + داده های بدنی بیمار (سن و وزن) را در نظر می گیرد.
روش آزمایش دیابت:
- یک ظرف حجمی استریل استریل (1.5 لیتر) برای جمع آوری تمام ادرارهای دفع شده در طول روز آماده شده است. ظرف را در جای خنک نگه دارید (ترجیحاً در یخچال).
- روز بعد ، یک دوز ادرار صبحگاهی به میزان 200 میلی لیتر در یک ظرف جداگانه جمع آوری و با مواد بیولوژیکی که قبلاً جمع آوری شده مخلوط می شود.
- 150 میلی لیتر ادرار از مایع مخلوط شده در یک ظرف جداگانه ریخته می شود و به آزمایشگاه ارسال می شود.
- نام ، سن ، وزن و حجم کلی ادرار (در روز) در ظرف نهایی مشخص شده است.
در چه مواردی تجزیه و تحلیل برای میکروآلبومینوری تجویز شده است:
- با تشخیص دیابت قند نوع 1 و 2.
- آسیب شناسی های مرتبط با بارداری (ادم ، فشار ، پروتئین در ادرار).
- در روند درمان تومورها و شیمی درمانی.
- با فشار خون شریانی (1 بار در سال).
تجزیه و تحلیل میکروآلبومینوری به دو روش انجام می شود:
- تجزیه و تحلیل کیفی - با استفاده از نوارهای تست ویژه انجام شد. استفاده بسیار راحت ، نتیجه سریع و امکان انجام تحقیقات در خانه.
- تجزیه و تحلیل کمی - در شرایط آزمایشگاهی انجام شده است. نتیجه دقیق ، مفصل است. می توانید در روز یا حتی دقایقی از اطلاعات مربوط به آلبومین دریافت کنید.
سه گزینه اصلی برای ارزیابی ادرار برای میکروآلبومین را در نظر بگیرید:
- جمع آوری ادرار صبح دقیق ترین و توصیه شده ترین مجموعه مواد بیولوژیکی است. به شما امکان می دهد مقدار آلبومین موجود در ادرار را به طور عقلانی ارزیابی کنید ، و نادرستی های ناشی از جسمی را از بین ببرید. بارها
- جمع آوری ادرار شبانه - به شما امکان می دهد تفاوت بین نوسانات نتایج روز را با الک کردن جسمی مشاهده کنید. فشار و فشار دیفرانسیل.
- جمع آوری ادرار روزانه یک روش اجباری برای انجام یک روش مطلوب و استاندارد برای بررسی آلبومین ادرار است.
اگر امکان عبور از صبح ادرار وجود ندارد ، می توانید هر نمونه (روز و عصر) را بررسی کنید ، نکته اصلی این است که در ارزیابی قبلی نسبت آلبومین با کراتینین توجه داشته باشید:
- نرمال: در خانم ها حداکثر 2.5 میلی گرم ، در مردان تا 3.5 میلی گرم.
- میکروآلبومینوری: از 2.6 میلی گرم تا 30 میلی گرم در زنان ، از 3.6 میلی گرم تا 30 میلی گرم در مردان.
آزمایشات وجود آلبومین در ادرار در همه موارد انجام نمی شود. شرایطی وجود دارد که ممکن است نتایج مطالعه نادرست باشد:
- اگر سایر بیماری های کلیوی وجود داشته باشد ،
- بعد از فشار بدنی فعال ،
- اگر در دستگاه ادراری عفونت وجود داشته باشد ،
- با نارسایی احتقانی قلب ،
- در درجه حرارت بالا یا تب شدید ،
- با عوارض شدید دیابت ،
- اگر زن دوره قاعدگی داشته باشد
شایان ذکر است که در یک فرد نتایج میکروآلبومینوری در روزهای مختلف می تواند تا 40٪ اختلاف داشته باشد. بنابراین ، آزمایش آلبومین توصیه می شود طی 3 تا 6 ماه 3 بار انجام شود. اگر در دو حالت ، میکروآلبومین افزایش یابد ، می توان تشخیص آن را تأیید کرد.
بسیاری از اشکال برای پر کردن نتایج تجزیه و تحلیل حاوی بسیاری از اصطلاحات مبهم و مقادیر عددی است که کشف آنها برای یک بیمار ساده دشوار است. و انتظار برای یافتن پزشک برای تشخیص گاهی اوقات بسیار طولانی است. ما به شما پیشنهاد می کنیم تا به طور مستقل خود را با معیارهای اصلی برای نتایج آنالیز میکروآلبومینوری آشنا کنید:
نتایج آزمایش ادرار صبحگاهی در میلی گرم:
- تا 30 - هنجار ،
- از 30 تا 300 - میکروآلبومینوری ،
- از 300 و بالاتر - macroalbuminuria.
نتایج آزمایشات انجام شده بر روی یک وعده ادرار:
- تا 20 - هنجار ،
- از 20 تا 200 - میکروآلبومینوری ،
- از 200 و بالاتر - macroalbuminuria.
این استانداردها توسط استانداردهای بین المللی تعیین شده ارائه شده و برای همه آزمایشگاه های جهان یکسان است. شاخص های میکروآلبومینوری در ستون "مقادیر مرجع یا هنجار" نشان داده شده اند.
تجزیه و تحلیل میکروآلبومینوری ترجیحا باید با آزمایش ویژه ای با اسید سولفاسیل انجام شود ، که به تمام پروتئین ها واکنشی نشان می دهد. اگر آزمایش مثبت باشد ، پروتئین های دیگری نیز در ادرار وجود دارد ، مانند ایمونوگلوبولین ها یا پروتئین ها.
تجزیه و تحلیل حضور میکروآلبومینوری همراه با مطالعات زیر می تواند انجام شود:
- تجزیه و تحلیل کلی ادرار و خون ،
- بیوشیمی خون
- آزمایش کلیه
- پروفایل لیپید
- آزمایش گلوکز
- کشت ادرار ،
- تجزیه و تحلیل هموگلوبین گلیکوزیله شده:
- تست آلبومین
- آزمایش انعقاد خون ،
- آزمایش خون برای فاکتور VIII.
عواملی که ممکن است تأثیر بگذارد (بدتر) نتایج آزمایش دیابت:
- فعالیت بدنی فعال ، صدمات ، بیماریهای عفونی.
- کم آبی ، هماچوری ، ادرار با افزایش قلیایی.
همه این شرایط به تجلی نتیجه آزمایش کاذب مثبت کمک می کند.
در بیماران مبتلا به دیابت نوع 1 ، میکروآلبومینوری ممکن است در 5 درصد بیماران در 5 سال اول بیماری ظاهر شود.
علل پروتئین در ادرار
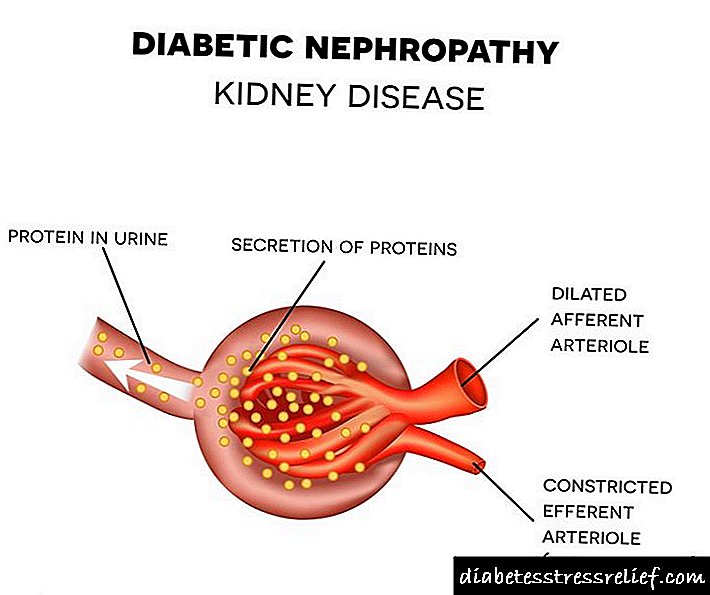
تاکنون دانشمندان مکانیسم دقیق رشد نفروپاتی دیابتی را مشخص نکرده اند که منجر به ظهور پروتئین در ادرار می شود. تئوری های اصلی مکانیسم های توسعه آن عبارتند از:
- متابولیک در این نسخه نهفته است که افزایش طولانی مدت قند خون به بروز تعدادی از اختلالات بیوشیمیایی که باعث آسیب به بافت کلیه می شود ، کمک می کند.
- همودینامیک. فرض بر این است که هایپرگلیسمی طولانی مدت باعث افزایش فشار در گلومرول های کلیه ها می شود (از آنجا که گلوکز به طور مداوم مایعات زیادی را به همراه خود "جذب می کند"). در نتیجه ، میزان فیلتراسیون گلومرولی کند می شود و غشای اطراف گلومرول ها و بافت ها شروع به ضخیم شدن می کنند.در این فرآیند ، مویرگ ها از گلومرول ها جابجا می شوند و عملکرد آنها متوقف می شود. تعداد باقیمانده گلومرول خون را بدتر تصفیه می کند و در نتیجه پروتئین خون "نشت می کند" به ادرار می کند. با گذشت زمان ، بافت همبند در کلیه ها رشد می کند و منجر به وخامت مداوم در ظرفیت تصفیه آنها می شود.
- ژنتیکی فرضیات دانشمندان مبتنی بر وجود مکانیسم های مستعد کننده ژنتیکی است که توسط اختلالات همودینامیک و متابولیک مشخصه یک بیماری مانند دیابت برانگیخته می شود.
به احتمال زیاد ، ظهور پروتئین در ادرار توسط تمام مکانیسم های توصیف شده در سه نظریه برانگیخته می شود.
نفروپاتی دیابتی مرحله
مراحل زیر نفروپاتی دیابتی تشخیص داده می شود:
- بدون علامت - بیمار هیچ علائمی ندارد و شاخص های سطح میکروآلبومین در ادرار بیش از 30 میلی گرم در روز نیست. در آغاز این مرحله ، اختلال در عملکرد کلیه ممکن است با علائم سرعت بخشیدن به سرعت فیلتراسیون گلومرولی ، هیپرتروفی کلیوی و افزایش جریان خون کلیوی نشان داده شود.
- تغییرات ساختاری اولیه - علاوه بر علائم مرحله قبل ، بیمار اولین تغییرات در ساختار گلومرولی کلیه ها را دارد (مویرگ ها ضخیم تر می شوند ، مزانژیم منبسط می شود).
- Prenephrotic - شاخص های افزایش سطح میکروآلبومین (30-300 میلی گرم در روز) ، اما هیچ پروتئین در ادرار وجود ندارد (ممکن است بیمار فقط موارد گاه به گاه و جزئی پروتئینوری را داشته باشد) ، فیلتراسیون گلومرولی و جریان خون همچنان طبیعی است (یا افزایش یافته است) ، قسمت های افزایش یافته شاخص های فشار خون
- نفروتیک - پروتئین به طور مداوم در ادرار ، گاهی اوقات سیلندرها و خون مشاهده می شود. فشار خون شریانی پایدار می شود ، بیمار دچار ورم می شود ، کم خونی ایجاد می شود ، ESR ، سطح کلسترول و سایر پارامترهای خون افزایش می یابد. در ادرار میزان کراتینین و اوره طبیعی است یا کمی بالا رفته است.
- نفروسکلروتیک (یا اورمیک) - افزایش قابل توجهی در سطح کراتینین و اوره در خون مشاهده می شود که به دلیل کاهش شدید عملکرد غلظت و فیلتراسیون کلیه ها ، پروتئین در ادرار دائماً وجود دارد. بیمار دارای ورم مداوم و قابل توجه و کم خونی شدید است. فشار خون به طور مداوم و به میزان قابل توجهی افزایش می یابد. سطح قند خون افزایش می یابد ، اما در ادرار تشخیص داده نمی شود. در این مرحله ، به دلیل پایین آمدن قند خون ، نیاز به انسولین ممکن است کاهش یابد. مرحله با پیشرفت نارسایی مزمن کلیه خاتمه می یابد.
با ایجاد نارسایی کلیوی در یک بیمار ، علائم زیر ظاهر می شود:
- بی حالی
- پوست خارش دار
- سردرد
- طعم فلزی در دهان
- مانند بوی ادرار از دهان ،
- استفراغ
- اسهال
- تنگی نفس با حداقل فشار و در حالت استراحت ،
- گرفتگی مکرر یا گرفتگی پا (معمولاً در غروب) ،
- از دست دادن هوشیاری و اغما.
نفروپاتی دیابتی یک عارضه جدی است و پروتئین موجود در ادرار فقط در مراحل اواخر آن ظاهر می شود ، هنگامی که مهار پیشرفت آن دشوار است. به همین دلیل است که برای ابتلا به دیابت ، برای تشخیص شروع آن ، باید از آزمایشات ویژه میکروآلبومینوری استفاده شود. به طور معمول ، محتوای میکروآلبوم در ادرار نباید بیش از 30 میلی گرم در روز باشد.
تشخیص مداوم پروتئینوریا حاکی از اختلال در فیلتراسیون در 50٪ گلومرول کلیوی است که این امر به دلیل اسکلروز غیر قابل برگشت آنها است. به عنوان یک قاعده ، مرحله میکروآلبومینوری 5 سال پس از تشخیص دیابت رشد می کند ، و مرحله پروتئینوری - 20-25 سال بعد.
قبل از شروع مرحله قبل از نفروز ، به بیمار توصیه می شود داروهای مهار کننده ACE پیشگیری کننده حتی در صورت عدم وجود فشار خون شریانی مصرف کند. این داروها نه تنها فشار خون را از بین می برند ، بلکه تصفیه داخل جمجمه را نیز از بین می برند.
شروع درمان نفروپاتی دیابتی با توسعه مرحله prenephrotic آغاز می شود. به بیمار توصیه می شود:
- رژیم خود را با محدود کردن میزان پروتئین ، تنظیم کنید ،
- داروهای مهار کننده ACE مصرف کنید ،
- برای اصلاح دیس لیپیدمی با پیروی از رژیم غذایی با محدودیت چربی ها.
با توسعه مرحله نفروتیک ، اقدامات درمانی شامل اقدامات زیر است:
- رژیم کم پروتئین
- رژیم غذایی محدود کننده چربی و نمک ،
- مصرف مهارکننده های ACE ،
- مصرف دارو برای کاهش سطح چربی خون: استاتین ها ، لیپوئیک و اسید نیکوتین ، پروبوکل ، فنو فیبرات و غیره
در مرحله نفروتیک ، بیمار ممکن است قند خون را کاهش دهد. به همین دلیل است که او باید بیشتر اوقات سطح او را کنترل کند.
با توسعه مرحله نفروسکلروتیک ، به فعالیت های تجویز شده در مرحله نفروتیک ، اضافه کنید:
- اقدامات پیشگیری از پوکی استخوان (مصرف ویتامین D3) ،
- درمان کم خونی
- پرداختن به نیاز به انتصاب روشهای جراحی گرانشی خون (دیالیز صفاقی یا همودیالیز) و پیوند کلیه.
علل آسیب کلیه در دیابت و میکروآلبومینوری چیست؟
 مشخص شد که علاوه بر هایپرگلیسمی مزمن ، اعتیاد به بروز نفروپاتی نیز کمک می کند. این موارد شامل استعمال سیگار و خوردن غذاهای پروتئین زیادی به ویژه گوشت است.
مشخص شد که علاوه بر هایپرگلیسمی مزمن ، اعتیاد به بروز نفروپاتی نیز کمک می کند. این موارد شامل استعمال سیگار و خوردن غذاهای پروتئین زیادی به ویژه گوشت است.
هنوز هم مشکلات کلیوی اغلب در پس زمینه فشار خون بالا اتفاق می افتد ، که این نیز نشانه ای از چنین اختلالات است. نشانه بعدی کلسترول بالا است.
با شناسایی آلبومین در ادرار ، میکروآلبومینوری تشخیص داده می شود. امروزه با خرید نوارهای تست ویژه در داروخانه ، می توان تجزیه و تحلیل آن را حتی در خانه نیز انجام داد.
این بیماری با پرفیلتراسیون گلومرولی ایجاد می شود که یکی از اختلالات عملکرد کلیه است. در عین حال ، شریانی در بیماران باریک می شود ، در نتیجه فرایند فیلتراسیون تقویت شده شروع می شود ، به همین دلیل غلظت آلبومین در ادرار افزایش می یابد.
اما همچنین مقدار زیادی آلبومین با آسیب رساندن به رگ های اندوتلیوم مشاهده می شود. در این حالت ، سد گلومرولی ، که وظیفه انسداد پروتئین ها را بر عهده دارد ، نفوذپذیرتر می شود.
به عنوان یک قاعده ، میکروآلبومینوری در دیابت به مدت 5-7 سال ایجاد می شود. در این دوره ، اولین مرحله بیماری شکل می گیرد. مرحله دوم - پروتئینوریا - می تواند تا 15 سال طول بکشد ، و مرحله سوم (نارسایی کلیه) از زمان عدم موفقیت در تولید انسولین 15-20 سال به طول می انجامد.
در مرحله اولیه ، دیابتی اغلب هیچ دردی را احساس نمی کند. علاوه بر این ، میکروآلبومینوری تا زمانی که عملکرد طبیعی کلیه به طور کامل بازگردد ، قابل درمان است. با این حال ، در مراحل 2-3 نفروپاتی ، روند در حال حاضر غیرقابل برگشت است.
در مرحله اولیه ، شاخص ها 30-300 میلی گرم آلبومین هستند. شایان ذکر است که در گذشته به شناسایی این نوع پروتئین در ادرار اهمیت زیادی داده نشده بود تا اینکه رابطه آن با پیشرفت 2-3 شکل بیماری مشخص شد.
بنابراین ، امروزه همه دیابتی ها تحت مطالعه ای قرار گرفته اند که وجود آلبومین در ادرار را مشخص می کند ، که این امر امکان درمان به موقع و از سرگیری عملکرد کلیه را فراهم می آورد.
تجزیه و تحلیل میکروآلبومینوری: نحوه انجام آن ، توصیه ها ، متن
 برای انجام تجزیه و تحلیل برای میکروآلبومینوری نیاز به مراجعه به پزشک دارید. از این گذشته ، این مطالعه جداگانه و جزئی از معاینه عمومی ادرار نیست.
برای انجام تجزیه و تحلیل برای میکروآلبومینوری نیاز به مراجعه به پزشک دارید. از این گذشته ، این مطالعه جداگانه و جزئی از معاینه عمومی ادرار نیست.
برای این روش می توان از دوز یک یا یک روزه ادرار استفاده کرد. با این حال ، برای اثربخشی بیشتر ، مطلوب است که فقط بخش روزانه ادرار را مطالعه کنید ، در مورد دیگر ، نتایج اغلب غیرقابل اطمینان هستند.
برای تجزیه و تحلیل ، ادرار یک شبه در یک شیشه جمع می شود. پس از آن ، ظرف باید تکان داده شود و حجم کل ادرار ثبت شود.
در مرحله بعد ، از یک قوطی معمولی ، 150 میلی لیتر ادرار در یک ظرف کوچکتر (200 میلی لیتر) ریخته می شود که متعاقباً به آزمایشگاه منتقل می شود. در این حالت ، دستیار آزمایشگاه باید بگوید مقدار کل ادرار چه مقدار بوده است تا بتواند مقدار پروتئین روزانه را محاسبه کند.
اگر مقدار آلبومین در 24 ساعت بیشتر از 30 میلی گرم نباشد ، این شاخص طبیعی است. اگر این هنجار بیش از حد باشد ، باید با پزشک مشورت کنید که میزان خطر ابتلا به وضعیت بیمار را ارزیابی می کند.
در مرحله اول مقدار پروتئین به 300 میلی گرم در روز می رسد. اما در این مرحله ، درمان می تواند کاملاً مؤثر باشد. مرحله دوم با مقدار زیادی آلبومین (بیش از 300 میلی گرم) مشخص می شود. با پروتئینوریای قوی ، یک دیابت خطرناک برای زندگی ایجاد می شود.
با این وجود ، اطمینان از اطمینان بودن جواب ها مهم است. در واقع ، در صورت عدم رعایت قوانین تحویل مواد بیولوژیکی ، یا در مورد بیماری های خاص ، ممکن است نتایج تحریف شده باشد.
توصیه های اصلی برای جمع آوری ادرار برای تعیین میکروآلبومینوری:
- برای جمع آوری ادرار می توانید از یک بطری سه لیتری استفاده کنید یا یک ظرف مخصوص 2.7 لیتری را در داروخانه خریداری کنید.
- بخش اول ادرار نیازی به جمع آوری ندارد اما باید زمان ادرار را یادداشت کرد.
- این مجموعه باید دقیقاً یک روز انجام شود ، به عنوان مثال ، از 9 صبح تا 9 صبح روز بعد.
- می توانید بلافاصله در ظرف یا سایر ظروف خشک و تمیز ادرار کنید و هر دو ظروف را با درب محکم بسته کنید.
- برای اینکه مواد بیولوژیکی تازه و بدون پاشیده شوند ، باید در یخچال نگهداری شوند.
هنگام تشخیص میکروآلبومینوری چه باید کرد؟
 در نفروپاتی دیابتی ، کنترل قند خون لازم است (اطلاعات دقیق تر در مورد تشخیص ، گلیسمی در دیابت نوع 2 است). برای این منظور ، پزشک ممکن است تزریق IV انسولین تجویز کند.
در نفروپاتی دیابتی ، کنترل قند خون لازم است (اطلاعات دقیق تر در مورد تشخیص ، گلیسمی در دیابت نوع 2 است). برای این منظور ، پزشک ممکن است تزریق IV انسولین تجویز کند.
با این حال ، بهبودی از این عارضه کاملاً غیرممکن است ، اما کاهش این روند کاملاً ممکن است. اگر آسیب کلیه قابل توجه باشد ، ممکن است پیوند عضو یا دیالیز ، که در آن خون پاک شده است ، انجام شود.
از بین داروهای محبوب میکروآلبومینوریا ، رنیتک ، کاپوتن و اناپ تجویز می شود. این داروها مهار کننده هایی هستند که فشار خون را کنترل می کنند و از ورود پروتئین آلبومین به ادرار جلوگیری می کنند.
همچنین برای جلوگیری و کند کردن روند آسیب کلیه ، لازم است به موقع بیماریهای عفونی را درمان کنید. برای این منظور می توان داروهای ضد باکتری و ضد عفونی کننده تجویز کرد. بعضی اوقات ، دیورتیک ها برای جبران کلیه ها و ترمیم تعادل آب و نمک تجویز می شوند.
علاوه بر این ، در صورت عدم پیروی از رژیم غذایی که باعث کاهش کلسترول می شود ، ممکن است درمان مؤثر نباشد. محصولاتی که باعث کاهش محتوای این ماده مضر می شوند عبارتند از:
- ماهی (COD ، ماهی قزل آلا ، ماهی تن ، ماهی قزل آلا) ،
- غلات و حبوبات (لوبیا ، نخود فرنگی ، عدس ، جو دوسر) که به دلیل محتوای فیبر درشت در آنها ، با کلسترول مبارزه می کنند ،
- میوه ها و انواع توت ها ،
- روغن نباتی (بذر کتان) ،
- سبزی
- دانه ها و آجیل ها (بادام ، دانه کدو تنبل ، فندق ، کتان) ،
- سبزیجات و قارچ.
بنابراین ، با کلسترول بالا ، کل رژیم غذایی باید از محصولات طبیعی باشد. و از مواد غذایی با ترکیبات مصنوعی (تثبیت کننده ها ، رنگ ها و غیره) ، غذاهای سریع و غذاهای مناسب باید از بین بروند.
بنابراین ، برای جلوگیری از ایجاد نفروپاتی دیابتی ، لازم است سطح پرفشاری خون و نظارت بر شاخص های فشار خون را با دقت کنترل کنید ، زیرا در مواردی که بیمار دچار فشار خون بالا و دیابت است ، وضعیت بیمار به شدت رو به وخامت می رود. اگر شاخص های قند خون و فشار خون عادی نشده باشند ، این امر نه تنها بر عملکرد کلیه بلکه بر رگ های خونی ، مغز و سایر ارگان ها تأثیر منفی خواهد گذاشت.
همچنین کنترل سطح لیپیدها بسیار مهم است. در واقع ، رابطه این شاخص با ایجاد عوارض دیابت از جمله محتوای بالای آلبومین اخیراً برقرار شده است. اگر در شرایط آزمایشگاهی مشخص شد که غلظت لیپیدها خیلی زیاد است ، بنابراین بیمار باید گوشت دودی ، خامه ترش و مایونز را از رژیم غذایی خارج کند.
علاوه بر این ، ما باید سیگار کشیدن را فراموش کنیم ، زیرا این عادت بد 25 برابر خطر عوارض را افزایش می دهد. همچنین نظارت بر سطح هموگلوبین بسیار مهم است ، به طور معمول نباید از 7 درصد تجاوز کند.آزمایش هموگلوبین باید هر 60 روز انجام شود. آنچه پروتئین موجود در ادرار دیابتی ها می گوید - ویدئوی این مقاله خواهد گفت.
رمزگشایی نتایج ادرار برای میکروآلبومینوری
بسیاری از اشکال برای پر کردن نتایج تجزیه و تحلیل حاوی بسیاری از اصطلاحات مبهم و مقادیر عددی است که کشف آنها برای یک بیمار ساده دشوار است. و انتظار برای یافتن پزشک برای تشخیص گاهی اوقات بسیار طولانی است. ما به شما پیشنهاد می کنیم تا به طور مستقل خود را با معیارهای اصلی برای نتایج آنالیز میکروآلبومینوری آشنا کنید:
نتایج آزمایش ادرار صبحگاهی در میلی گرم:
- تا 30 - هنجار ،
- از 30 تا 300 - میکروآلبومینوری ،
- از 300 و بالاتر - macroalbuminuria.
نتایج آزمایشات انجام شده بر روی یک وعده ادرار:
- تا 20 - هنجار ،
- از 20 تا 200 - میکروآلبومینوری ،
- از 200 و بالاتر - macroalbuminuria.
این استانداردها توسط استانداردهای بین المللی تعیین شده ارائه شده و برای همه آزمایشگاه های جهان یکسان است. شاخص های میکروآلبومینوری در ستون "مقادیر مرجع یا هنجار" نشان داده شده اند.

تجزیه و تحلیل میکروآلبومینوری ترجیحا باید با آزمایش ویژه ای با اسید سولفاسیل انجام شود ، که به تمام پروتئین ها واکنشی نشان می دهد. اگر آزمایش مثبت باشد ، پروتئین های دیگری نیز در ادرار وجود دارد ، مانند ایمونوگلوبولین ها یا پروتئین ها.
تجزیه و تحلیل حضور میکروآلبومینوری همراه با مطالعات زیر می تواند انجام شود:
- تجزیه و تحلیل کلی ادرار و خون ،
- بیوشیمی خون
- آزمایش کلیه
- پروفایل لیپید
- آزمایش گلوکز
- کشت ادرار ،
- تجزیه و تحلیل هموگلوبین گلیکوزیله شده:
- تست آلبومین
- آزمایش انعقاد خون ،
- آزمایش خون برای فاکتور VIII.
عواملی که ممکن است تأثیر بگذارد (بدتر) نتایج آزمایش دیابت:
- فعالیت بدنی فعال ، صدمات ، بیماریهای عفونی.
- کم آبی ، هماچوری ، ادرار با افزایش قلیایی.
همه این شرایط به تجلی نتیجه آزمایش کاذب مثبت کمک می کند.
در بیماران مبتلا به دیابت نوع 1 ، میکروآلبومینوری ممکن است در 5 درصد بیماران در 5 سال اول بیماری ظاهر شود.
پروتئین ها ، چربی ها ، کربوهیدرات ها و فیبر در رژیم غذایی دیابت
بیایید نگاهی دقیق تر به نحوه تأثیر انواع مختلفی از مواد مغذی بر قند خون در بیماران مبتلا به دیابت بیاندازیم. الگوهای کلی در مورد چگونگی عملکرد چربی ها ، پروتئین ها ، کربوهیدرات ها و انسولین ایجاد شده است و ما آنها را در جزئیات زیر شرح خواهیم داد. در عین حال ، نمی توان از قبل پیش بینی کرد که یک محصول غذایی خاص (به عنوان مثال ، پنیر لپه) چربی خون را در یک دیابتی خاص افزایش می دهد. این تنها با آزمایش و خطا قابل تعیین است. در اینجا یک بار دیگر لازم است که اصرار کنید: به طور مکرر قند خون خود را اندازه بگیرید! در نوارهای آزمایش سنج گلوکز صرفه جویی کنید - در مورد درمان عوارض دیابت پیش بروید.
- چه مقدار پروتئین نیاز به غذا دارید.
- چگونه پروتئین را در صورت کلیه های بیمار محدود کنیم.
- چه چربی ها کلسترول را افزایش می دهند.
- آیا رژیم کم چربی به شما در کاهش وزن کمک می کند؟
- چه چربی هایی را لازم دارید و به خوبی می خورید.
- کربوهیدرات و واحد نان.
- چه مقدار کربوهیدرات برای خوردن در روز.
- سبزیجات ، میوه ها و فیبر.

اجزای زیر مواد غذایی انرژی لازم را به بدن انسان می رسانند: پروتئین ها ، چربی ها و کربوهیدرات ها. مواد غذایی موجود در آنها حاوی آب و فیبر است که هضم نمی شوند. الکل همچنین منبع انرژی است.
این نادر است که مواد غذایی حاوی پروتئین های خالص ، چربی ها یا کربوهیدرات ها هستند. به عنوان یک قاعده ، ما ترکیبی از مواد مغذی را می خوریم. غذاهای پروتئین غالباً از چربیها اشباع می شوند. غذاهای سرشار از کربوهیدرات نیز معمولاً حاوی پروتئین ها و چربی های کمی هستند.
چرا افراد از نظر ژنتیکی مستعد ابتلا به دیابت نوع 2 هستند
صدها هزار سال ، زندگی مردم روی زمین از ماههای کوتاه وفور مواد غذایی تشکیل شده بود که به مدت طولانی گرسنگی جایگزین شدند. مردم از هیچ چیز مطمئن نبودند مگر اینکه گرسنگی دوباره و دوباره اتفاق بیفتد. در میان اجداد ما ، کسانی که توانایی ژنتیکی برای زنده ماندن از گرسنگی طولانی مدت را داشتند ، زنده مانده و به دنیا آمدند.از قضا ، همین ژنهای امروز ، در شرایط وفور مواد غذایی ، ما را مستعد چاقی و دیابت نوع 2 می کنند.
اگر گرسنگی جمعی امروز ناگهان فوران شود ، چه کسی بهتر از هر کس دیگری از آن جان سالم به در می برد؟ جواب افراد چاق و همچنین مبتلایان به دیابت نوع 2 است. بدن آنها به بهترین وجه قادر است چربی ها را در دوره های فراوانی از مواد غذایی ذخیره کند ، به طوری که پس از آن می توانید زمستان طولانی و گرسنه را زنده نگه دارید. برای انجام این کار ، در جریان تکامل ، آنها افزایش مقاومت به انسولین (حساسیت سلولی ضعیف به عملکرد انسولین) و تمایل غیر قابل تحمل برای کربوهیدرات ها ، برای همه ما آشنا هستند.
اکنون ما در شرایط فراوانی از غذا زندگی می کنیم و ژن هایی که به اجداد ما کمک کردند تا زنده بمانند ، به یک مشکل تبدیل شده اند. برای جبران میل مستعد ژنتیکی به دیابت نوع 2 ، باید رژیم غذایی کم کربوهیدرات و ورزش بخورید. پیشگیری از رژیم کم کربوهیدرات برای پیشگیری و کنترل دیابت ، هدف اصلی برای وجود سایت ماست.
بیایید به تأثیر پروتئین ها ، چربی ها و کربوهیدرات ها بر قند خون بپردازیم. اگر شما یک دیابتی "با تجربه" هستید ، می فهمید که اطلاعات زیر در این مقاله کاملاً مغایر با اطلاعات استانداردی است که از کتاب ها یا از متخصص غدد دریافت کرده اید. در عین حال ، دستورالعمل های مربوط به رژیم غذایی ما برای دیابت به پایین آوردن قند خون و حفظ آن طبیعی کمک می کند. همانطور که قبلاً خودتان دیده اید ، یک رژیم غذایی متعادل و متعادل به این رژیم کمک می کند.
در فرآیند هضم ، پروتئین ها ، چربی ها و کربوهیدرات ها در بدن انسان به قسمت های تشکیل دهنده آنها ، "بلوک های ساختمانی" تقسیم می شوند. این اجزاء وارد جریان خون می شوند ، با خون در بدن حمل می شوند و توسط سلول ها برای حفظ عملکردهای حیاتی آنها استفاده می شوند.
- نحوه درمان دیابت نوع 2: یک روش گام به گام
- کدام رژیم را دنبال کنید؟ مقایسه رژیم های کم کالری و کم کربوهیدرات
- داروهای دیابت نوع 2: مقاله مفصل
- قرص Siofor و Glucofage
- نحوه یادگیری لذت بردن از آموزش بدنی
پروتئین ها زنجیره های پیچیده ای از "بلوک های ساختمانی" به نام اسیدهای آمینه هستند. پروتئین های غذایی توسط آنزیم ها به اسیدهای آمینه تقسیم می شوند. سپس بدن از این اسیدهای آمینه برای تولید پروتئین های خاص خود استفاده می کند. این نه تنها سلول های عضلانی ، اعصاب و اندام های داخلی بلکه هورمون ها و همان آنزیم های گوارشی را ایجاد می کند. این مهم است که بدانید اسیدهای آمینه می توانند به گلوکز تبدیل شوند ، اما این اتفاق به آرامی و نه خیلی کارآمد رخ می دهد.
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.

بسیاری از غذاهایی که افراد مصرف می کنند حاوی پروتئین هستند. غنی ترین منابع پروتئین عبارتند از: تخم مرغ ، پنیر ، گوشت ، مرغ و ماهی. آنها عملاً حاوی کربوهیدرات نیستند. این غذاها اساس رژیم غذایی کم کربوهیدرات را در کنترل دیابت موثر می سازند. چه غذاهایی برای دیابت مفید هستند و کدام یک از آنها بد است. پروتئین ها همچنین در منابع گیاهی یافت می شوند - لوبیا ، دانه های گیاهی و آجیل. اما این محصولات به همراه پروتئین ها حاوی کربوهیدرات هستند و افراد دیابتی باید مراقب آنها باشید.
پروتئین های رژیم غذایی چگونه بر قند خون تأثیر می گذارند
پروتئین ها و کربوهیدرات ها عناصر غذایی هستند که قند خون را افزایش می دهند ، اگرچه آنها به روش های کاملاً متفاوتی این کار را انجام می دهند. در عین حال ، چربی های خوراکی روی قند خون تأثیر نمی گذارد. محصولات حیوانی تقریباً 20٪ پروتئین دارند. بقیه ترکیب آنها چربی و آب است.
تبدیل پروتئین ها به گلوکز در بدن انسان در کبد و به میزان کمتری در کلیه ها و روده ها اتفاق می افتد. به این فرآیند گلوکونوژنز گفته می شود. یاد بگیرید که چگونه آن را کنترل کنید. اگر قند خیلی کم شود یا انسولین خیلی کمی در خون بماند ، هورمون گلوکاگون آن را تحریک می کند. پروتئین 36٪ به گلوکز تبدیل می شود. بدن انسان نمی داند چگونه گلوکز را به پروتئین برگرداند.همین مورد در مورد چربی ها - شما نمی توانید پروتئین ها را از آنها سنتز کنید. بنابراین ، پروتئین ها جزء ضروری مواد غذایی هستند.
ما در بالا گفتیم که محصولات حیوانی حاوی 20٪ پروتئین هستند. 20٪ را 36٪ ضرب کنید. به نظر می رسد تقریباً 7.5٪ از وزن کل غذاهای پروتئینی می توانند به گلوکز تبدیل شوند. این داده ها برای محاسبه دوز انسولین "کوتاه" قبل از غذا استفاده می شوند. با یک رژیم "متعادل" ، پروتئین ها برای محاسبه دوز انسولین در نظر گرفته نمی شوند. و در رژیم کم کربوهیدرات برای دیابت - در نظر گرفته می شود.
- برنامه درمان دیابت نوع 1 برای بزرگسالان و کودکان
- رژیم دیابت نوع 1
- دوره ماه عسل و نحوه تمدید آن
- روش تزریق انسولین بدون درد
- دیابت نوع 1 در یک کودک بدون استفاده از رژیم غذایی مناسب با انسولین درمان می شود. مصاحبه با خانواده.
- نحوه کاهش سرعت تخریب کلیه ها
چه مقدار پروتئین نیاز به غذا دارید
به افرادی که میانگین فعالیت بدنی دارند ، توصیه می شود هر روز 1-1.2 گرم پروتئین به ازای هر 1 کیلوگرم وزن ایده آل بدن برای حفظ توده عضلانی میل کنند. گوشت ، ماهی ، مرغ و پنیر تقریباً 20٪ پروتئین دارند. شما وزن ایده آل خود را در کیلوگرم می شناسید. این مقدار را 5 برابر کنید و خواهید فهمید که روزانه چند گرم از پروتئین می توانید بخورید.
بدیهی است ، شما لازم نیست که در رژیم غذایی کم کربوهیدرات بخورید. و اگر مطابق توصیه های ما با لذت ورزش می کنید ، می توانید پروتئین بیشتری مصرف کنید و همه اینها بدون آسیب به کنترل قند خون است.
دستور العمل های رژیم کم کربوهیدرات برای دیابت نوع 1 و نوع 2 در اینجا موجود است.
سالم ترین غذاهای پروتئینی کدامند؟
مناسب ترین برای رژیم کم کربوهیدرات آن دسته از غذاهای پروتئینی هستند که عملا عاری از کربوهیدرات هستند. لیست آنها شامل موارد زیر است:
- گوشت گاو ، گوشت گاو ، گوسفند ،
- مرغ ، اردک ، بوقلمون ،
- تخم مرغ
- ماهی دریا و رودخانه ،
- گوشت خوک آب پز ، کارپاکسیو ، مربا و محصولات گران قیمت مشابه ،
- بازی
- گوشت خوک
به خاطر داشته باشید که ممکن است کربوهیدرات ها در طی فرآوری به محصولات ذکر شده در بالا اضافه شوند و از این امر باید نگران باشید. کتاب آمریکایی در مورد رژیم غذایی کم کربوهیدرات برای دیابت می گوید: کالباس ها تقریباً کربوهیدرات نیستند. هکتار هکتار ...
تقریباً همه پنیرها حاوی بیش از 3٪ کربوهیدرات نیستند و برای مصرف توسط افراد دیابتی مناسب هستند. علاوه بر پنیر فتا و پنیر. کربوهیدرات هایی که پنیر شما حاوی آن است باید هنگام برنامه ریزی منو و همچنین برای محاسبه دوزهای انسولین و / یا قرص های دیابت در نظر گرفته شود. برای همه محصولات سویا - اطلاعات موجود در بسته را بخوانید ، کربوهیدرات ها و پروتئین های آنها را در نظر بگیرید.
غذاهای پروتئین و نارسایی کلیه
اعتقاد گسترده ای در بین غدد درون ریز و بیماران دیابتی وجود دارد که پروتئین های غذایی از قند خطرناک تر هستند زیرا باعث توسعه نارسایی کلیه می شود. این یک دیدگاه نادرست است که زندگی افراد دیابتی را از بین می برد. در صورتی که قند خون به طور طبیعی حفظ شود ، میزان بالای پروتئین در کلیه بیماران دیابتی آسیب نمی زند. در حقیقت نارسایی کلیه باعث افزایش قند خون مزمن می شود. اما پزشکان دوست دارند این کار را روی پروتئین های غذایی بنویسند.
- آسیب کلیه در دیابت ، درمان و پیشگیری از آن
- چه آزمایشاتی را باید برای بررسی کلیه ها انجام دهید (در یک پنجره جداگانه باز می شود)
- نفروپاتی دیابتی: مراحل ، علائم و درمان
- مهم! رژیم کلیوی دیابت
- تنگی شریان کلیوی
- پیوند کلیه دیابت
چه مدرکی از این گفته انقلابی پشتیبانی می کند:
- ایالت های ایالات متحده وجود دارد که در دامداری تخصص دارند. در آنجا افراد 3 بار در روز گوشت گاو می خورند. در ایالات دیگر ، گوشت گاو در آنجا گرانتر و کمتر مصرف می شود. علاوه بر این ، شیوع نارسایی کلیه تقریباً یکسان است.
- گیاهخواران دارای مشکلات کلیوی هستند و نه کمتر از مصرف کنندگان محصولات حیوانی.
- ما یک مطالعه طولانی مدت در مورد افرادی که برای نجات جان یک عزیز یکی از کلیه های خود را اهدا کرده اند ، انجام دادیم.پزشكان توصيه كردند كه مصرف پروتئين را در يكي از آنها محدود كنيد ، در حالي كه ديگر آن را ندادند. سالها بعد ، میزان نارسایی کلیه باقیمانده برای هر دو یکسان بود.
همه موارد فوق در مورد بیماران دیابتی اعمال می شود ، که در آنها کلیه ها هنوز به طور عادی کار می کنند یا آسیب دیدن کلیه ها فقط در مرحله اولیه است. مراحل نارسایی کلیه را بررسی کنید. برای جلوگیری از نارسایی کلیه ، بر روی حفظ یک قند خون طبیعی با رژیم کم کربوهیدرات تمرکز کنید. اگر نارسایی کلیه در مرحله 3 B یا بالاتر باشد ، بنابراین خیلی دیر است که با رژیم کم کربوهیدرات درمان شود ، و شما باید میزان پروتئین مصرف را محدود کنید.
چربی های خوراکی ، به ویژه چربی های اشباع شده حیوانات ، به ناحق مورد سرزنش قرار می گیرند:
- باعث چاقی می شود
- افزایش کلسترول خون ،
- منجر به حمله قلبی و سکته مغزی شود.
در حقیقت ، همه اینها کلاهبرداری عظیم از سوی عامه مردم توسط پزشکان و متخصصان تغذیه است. گسترش این کلاهبرداری که از دهه 1940 آغاز شد ، منجر به همه گیر چاقی و دیابت نوع 2 شده است. توصیه استاندارد مصرف بیش از 35٪ کالری از چربی است. عبور از این درصد در عمل بسیار دشوار است.

توصیه های رسمی وزارت بهداشت ایالات متحده در مورد محدود کردن چربی ها در مواد غذایی منجر به هذیان واقعی در بین مصرف کنندگان شده است. محصولات لبنی کم چرب ، مارگارین و مایونز تقاضای زیادی دارند. در حقیقت ، مقصر اصلی مشکلات ذکر شده در بالا ، کربوهیدرات ها است. به ویژه کربوهیدراتهای تصفیه شده ، برای مصرفی که بدن انسان از نظر ژنتیکی سازگار نیست.
چرا خوردن چربی ها ضروری است
چربیهای خوراکی در هنگام هضم به اسیدهای چرب تجزیه می شوند. بدن می تواند از آنها به روش های مختلف استفاده کند:
- به عنوان منبع انرژی ،
- به عنوان یک ماده ساختمانی برای سلولهای آنها ،
- کنار بگذارید
چربی خوراکی دشمن ما نیست ، هر آنچه متخصصان تغذیه و پزشکان در این مورد می گویند. خوردن چربی های طبیعی برای بقای انسان کاملاً ضروری است. اسیدهای چرب ضروری وجود دارد که بدن به جز از چربی های رژیمی ، جایی برای برداشت آنها ندارد. اگر مدت زیادی آنها را نخورید ، هلاک می شوید.
چربی های خوراکی و کلسترول خون
دیابتی ها ، حتی بیشتر از افراد سالم ، از آترواسکلروز ، سکته قلبی و سکته های مغزی رنج می برند. در بیماران دیابتی ، معمولاً مشخصات کلسترول در افراد سالم در همان سن بدتر از متوسط است. پیشنهاد شده است که چربی های خوراکی مقصر باشند. این یک دیدگاه نادرست است ، اما متأسفانه ، این کشور توانسته است ریشه گسترده ای پیدا کند. در یک زمان حتی اعتقاد بر این بود که چربی های رژیم غذایی باعث عوارض دیابت می شوند.
در حقیقت ، مشکلات مربوط به کلسترول خون در بیماران مبتلا به دیابت ، مانند افرادی که قند خون طبیعی دارند ، به هیچ وجه به چربی هایی که می خورند مربوط نیست. اکثریت قریب به اتفاق دیابتی ها هنوز غذای کم چربی می خورند ، زیرا به آنها آموخته شده است که از چربی ها بترسند. در حقیقت ، یک پروفایل کلسترول بد ناشی از قند خون بالا ، یعنی دیابت ایجاد می شود ، که کنترل نمی شود.
بیایید به بررسی رابطه بین چربی رژیم غذایی و کلسترول خون بپردازیم. به افرادی که می خواهند کلسترول خون خود را کاهش دهند ، به طور سنتی توصیه می شود کربوهیدرات بیشتری مصرف کنند. پزشکان توصیه می کنند که مصرف محصولات حیوانی را محدود کنید و اگر گوشت می خورید ، فقط چربی کم است. علیرغم اجرای دقیق این توصیه ها ، نتایج آزمایش خون برای کلسترول "بد" در بیماران به دلایلی همچنان رو به زوال است ...
نشریات بیشتر و بیشتری وجود دارد که یک رژیم غذایی با کربوهیدرات بالا ، تقریباً کاملاً گیاهی ، به هیچ وجه سالم و ایمن نیست همانطور که قبلاً تصور می شد. ثابت شده است که کربوهیدراتهای رژیم غذایی باعث افزایش وزن بدن ، بدتر شدن مشخصات کلسترول و افزایش خطر بیماری قلبی عروقی می شوند. این حتی در مورد کربوهیدراتهای "پیچیده" موجود در میوه ها و محصولات غلات نیز صدق می کند.
کشاورزی بیش از 10 هزار سال پیش شروع به توسعه نکرد.پیش از این ، اجداد ما عمدتا شکارچی و جمع کننده بودند. آنها گوشت ، ماهی ، مرغ ، کمی مارمولک و حشرات می خورند. همه اینها غذایی سرشار از پروتئین ها و چربی های طبیعی است. میوه ها فقط برای چند ماه در سال قابل خوردن بودند و عسل یک ظرافت نادر بود.
نتیجه گیری از نظریه "تاریخی" این است که بدن انسان از نظر ژنتیکی برای مصرف کربوهیدرات های زیادی سازگار نیست. و کربوهیدراتهای تصفیه شده مدرن برای او یک فاجعه واقعی است. شما می توانید برای مدت طولانی شعار دهید که چرا اینگونه است ، اما بهتر است فقط بررسی کنید. بی نظریه نظریه ای است که در عمل ناکام است ، آیا موافق هستید؟
چگونه آن را بررسی کنیم؟ بسیار ساده - با توجه به نتایج اندازه گیری قند با گلوکومتر ، و همچنین آزمایش خون آزمایشگاهی برای کلسترول. رژیم کم کربوهیدرات منجر به این واقعیت می شود که قند موجود در خون یک بیمار دیابتی کاهش می یابد و حفظ آن به طور پایدار در هنجار ، مانند افراد سالم امکان پذیر می شود. در نتایج آزمایش خون آزمایشگاهی ، خواهید دید که کلسترول "بد" کاهش می یابد ، و "خوب" (محافظتی) افزایش می یابد. بهبود مشخصات کلسترول همچنین به اجرای توصیه های ما برای مصرف چربی های سالم طبیعی کمک می کند.
چربی ها و تری گلیسیریدها در خون هستند
در بدن انسان یک "چرخه" ثابت از چربی ها وجود دارد. آنها از طریق غذا یا از فروشگاه های بدن وارد جریان خون می شوند ، سپس از آنها استفاده می شوند یا ذخیره می شوند. در خون ، چربی ها به شکل تری گلیسیرید گردش می شوند. عوامل بسیاری وجود دارد که میزان تری گلیسیرید خون را در هر لحظه تعیین می کند. این ارث ، آمادگی جسمی ، قند خون ، میزان چاقی است. چربیهای خوراکی تأثیر کمی بر غلظت تری گلیسیریدها در خون دارند. بیشتر تری گلیسیریدها با تعیین میزان کربوهیدرات هایی که اخیراً خورده اند مشخص می شود.
افراد لاغر و نازک حساس ترین به عملکرد انسولین هستند. آنها معمولاً سطح انسولین و تری گلیسیرید خون کم دارند. اما حتی در خون آنها تری گلیسیریدها بعد از وعده غذایی اشباع شده با کربوهیدرات ها افزایش می یابند. این بدان دلیل است که بدن گلوکز اضافی موجود در خون را خنثی می کند و آن را به چربی تبدیل می کند. هرچه چاقی بیشتر باشد ، حساسیت سلول ها به انسولین کمتر می شود. در افراد چاق ، تری گلیسیرید خون به طور متوسط بالاتر از افراد باریک است که برای مصرف کربوهیدرات تنظیم می شود.
چرا سطح تری گلیسیرید در خون یک شاخص مهم است:
- هرچه تری گلیسیریدها بیشتر در خون گردش می شوند ، مقاومت به انسولین قوی تر است ،
- تری گلیسیریدها در رسوب چربی ها در دیواره های داخلی رگ های خونی ، یعنی توسعه آترواسکلروز نقش دارند.
مطالعه ای انجام شد که در آن ورزشکاران آموزش دیده شرکت می کردند ، یعنی افرادی که به انسولین بسیار حساس هستند. این ورزشکاران تزریق داخل وریدی اسیدهای چرب دریافت کردند. معلوم شد که در نتیجه ، مقاومت به انسولین قوی (حساسیت ضعیف سلولها به عملکرد انسولین) به طور موقت رخ داده است. سمت تلنگر این سکه این است که اگر به رژیم غذایی کم کربوهیدرات بروید ، قند خون خود را به حالت عادی پایین بیاورید ، ورزش کنید و سعی کنید وزن خود را کاهش دهید ، می توانید مقاومت به انسولین را کاهش دهید.
آیا غذای چرب باعث چاقی می شود؟
نه چربی ، بلکه کربوهیدرات موجود در بدن تحت عمل انسولین به چربی تبدیل شده و تجمع می یابد. این روند بعداً در مقاله به تفصیل شرح داده شده است. چربی های خوراکی عملاً در آن شرکت نمی کنند. آنها فقط در صورتی که کربوهیدرات زیادی را با آنها مصرف کنید در بافت چربی ذخیره می شوند. تمام چربی هایی که در رژیم کم کربوهیدرات مصرف می کنید به سرعت "می سوزند" و باعث افزایش وزن بدن نمی شوند. ترس از چربی گرفتن از چربی ها همان است که ترس از تبدیل شدن به رنگ آبی به دلیل خوردن بادمجان است.
کربوهیدرات ها خطرناک ترین ماده غذایی برای افراد دیابتی است. در کشورهای توسعه یافته ، کربوهیدرات ها بخش عمده ای از مواد غذایی مصرفی جمعیت را تشکیل می دهند. از دهه 1970 ، سهم چربی ها در مواد غذایی مصرف شده در ایالات متحده آمریکا رو به کاهش است و سهم کربوهیدرات ها رو به افزایش است.به موازات آن ، همه گیر چاقی و شیوع دیابت نوع 2 ، که قبلاً شخصیت یک فاجعه ملی را به خود اختصاص داده است ، رو به رشد است.
اگر شما چاق یا دیابت نوع 2 هستید ، به این معنی است که شما به غذاهایی که حاوی کربوهیدراتهای تصفیه شده هستند معتاد هستید. این یک اعتیاد واقعی است ، شبیه به الکل یا مواد مخدر. شاید پزشکان یا کتابهایی با لیست رژیمهای غذایی محبوب به شما توصیه کنند که غذاهای کم چرب میل کنید. اما بهتر است اگر به جای آن به رژیم غذایی کم کربوهیدرات بروید.

بدن از چربی خوراکی به عنوان ماده ساختمانی یا به عنوان منبع انرژی استفاده می کند. و فقط اگر آن را با کربوهیدرات مصرف کنید ، چربی در ذخیره ذخیره می شود. چاقی و بیماری همه گیر دیابت نوع 2 به دلیل مصرف بیش از حد چربی ایجاد نمی شود. این باعث فراوانی در رژیم غذایی کربوهیدراتهای تصفیه شده می شود. در پایان ، خوردن چربی بدون کربوهیدرات تقریبا غیرممکن است. اگر امتحان کنید ، بلافاصله حالت تهوع ، سوزش قلب یا اسهال را تجربه خواهید کرد. بدن قادر است به موقع مصرف چربی ها و پروتئین ها و کربوهیدرات ها را متوقف کند - نمی تواند.
آیا به کربوهیدرات احتیاج داریم؟
چربیهای خوراکی ضروری ، و همچنین اسیدهای آمینه اساسی موجود در پروتئین ها وجود دارد. اما کربوهیدراتهای اساسی از جمله برای کودکان وجود ندارند. شما نه تنها می توانستید زنده بمانید بلکه در رژیم غذایی که به هیچ وجه حاوی کربوهیدرات نیست ، احساس خوبی دارید. علاوه بر این ، چنین رژیم غذایی خطر حمله قلبی و سکته مغزی را به شدت کاهش می دهد. آزمایش خون برای کلسترول ، تری گلیسیرید و سایر عوامل خطر قلبی عروقی در حال بهتر شدن است. این با تجربه اقوام شمالی اثبات می شود ، که قبل از ظهور استعمارگران سفید چیزی جز ماهی نمی خوردند ، گوشت و چربی را مهر می کردند.
مصرف این بیماران نه تنها کربوهیدراتهای تصفیه شده بلکه حتی کربوهیدراتهای "پیچیده" را نیز به میزان بیش از 20-30 گرم در روز برای بیماران دیابتی نوع 1 مضر است. زیرا هرگونه کربوهیدرات باعث پرش سریع قند خون می شود و برای خنثی کردن آن مقدار زیادی انسولین لازم است. یک گلوکزومتر مصرف کنید ، قند خون را بعد از غذا اندازه گیری کنید و برای خودتان ببینید که کربوهیدرات ها باعث پرش آن می شوند ، اما پروتئین ها و چربی ها این کار را نمی کنند.
چگونه بدن انسان کربوهیدرات ها را متابولیزه می کند
از نظر یک شیمیدان ، کربوهیدرات ها زنجیره ای از مولکول های قند هستند. کربوهیدرات های رژیم غذایی ، بیشتر ، زنجیره های مولکول های گلوکز هستند. هرچه زنجیره کوتاه تر باشد ، طعم محصول شیرین تر است. برخی زنجیرها طولانی تر و پیچیده تر هستند. آنها اتصالات و حتی شاخه های زیادی دارند. به این کربوهیدراتهای پیچیده گفته می شود. با این وجود ، تمام این زنجیره ها بلافاصله شکسته نمی شوند ، حتی در معده بلکه در دهان انسان نیز وجود دارد. این امر تحت تأثیر آنزیم هایی که در بزاق یافت می شوند ، رخ می دهد. گلوکز از غشای مخاطی دهان وارد خون می شود و بنابراین قند خون فوراً بالا می رود.
فرآیند هضم در بدن انسان بدین صورت است که مواد غذایی به اجزای اصلی تقسیم می شوند ، که بعنوان منبع انرژی یا "مصالح ساختمانی" استفاده می شوند. مؤلفه ابتدایی بیشتر کربوهیدراتهای رژیمی ، گلوکز است. اعتقاد بر این است که میوه ها ، سبزیجات و نان غلات حاوی "کربوهیدرات های پیچیده" هستند. اجازه ندهید این مفهوم خود را فریب دهد! در حقیقت ، این غذاها قند خون را سریع و قدرتمندتر از قند میز یا سیب زمینی پوره می کنند. با یک گلوکومتر بررسی کنید - و خودتان خواهید دید.
از نظر ظاهری ، کالاهای پخته شده و سیب زمینی به هیچ وجه شبیه شکر نیستند. با این حال ، هنگام هضم ، آنها بلافاصله مانند قند تصفیه شده به گلوکز تبدیل می شوند. کربوهیدراتهای موجود در میوه ها و محصولات غلات میزان قند خون را به سرعت و به اندازه قند جدول افزایش می دهد. انجمن دیابت آمریکا اخیراً رسماً تشخیص داده است که نان معادل کامل قند جدول به دلیل تأثیر آن بر قند خون است. اما به جای اینکه افراد دیابتی را از خوردن نان منع کنند ، به جای کربوهیدرات های دیگر مجاز به خوردن قند بودند.
چگونه کربوهیدرات ها به دیابت آسیب می رسانند
چه اتفاقی می افتد در بدن بیماران مبتلا به دیابت بعد از غذا که عمدتا از کربوهیدرات ها تشکیل می شود؟ برای درک این موضوع ، ابتدا بخوانید که ترشح انسولین دو فازی چیست. در بیماران مبتلا به دیابت نوع 2 ، مرحله اول پاسخ انسولین مختل می شود. اگر مرحله دوم ترشح انسولین حفظ شود ، پس از گذشت چند ساعت (4 ساعت یا بیشتر) ، قند خون بعد از غذا می تواند بدون مداخله انسان به حالت عادی کاهش یابد. در عین حال ، روز به روز ، پس از هر وعده غذایی ، قند خون برای چند ساعت بالا می ماند. در این زمان ، گلوکز به پروتئین ها متصل می شود ، عملکرد سیستم های مختلف بدن را مختل می کند و عوارض دیابت ایجاد می شود.
بیماران دیابتی نوع 1 دوز انسولین "کوتاه" یا "ultrashort" را قبل از غذا محاسبه می کنند ، که برای پوشاندن کربوهیدرات هایی که می خورند لازم است. هر چه کربوهیدرات بیشتری برای غذا خوردن بخورید ، انسولین بیشتری لازم دارید. هرچه میزان انسولین بیشتر باشد ، مشکلات بیشتری نیز به همراه خواهد داشت. این وضعیت فاجعه بار و روش غلبه بر آن به تفصیل در مقاله "نحوه تنظیم قند خون با دوزهای کوچک انسولین" توضیح داده شده است. این یکی از مهمترین مواد در وب سایت ما برای بیماران مبتلا به انواع دیابت است.

میوه ها حاوی کربوهیدرات های پر سرعت در مقادیر زیاد هستند. همانطور که در بالا توضیح داده شد ، آنها بر قند خون اثر مضر دارند و به همین دلیل در دیابت منع مصرف دارند. از میوه ها دور شوید! فواید بالقوه آنها در بسیاری مواقع کمتر از مضراتی است که به بدن دیابتی ها وارد می کند. برخی از میوه ها حاوی گلوکز ، اما فروکتوز یا مالتوز نیستند. اینها انواع دیگر قند هستند. آنها کندتر از گلوکز جذب می شوند ، اما به همین روش قند خون را نیز افزایش می دهند.
در ادبیات رایج در مورد رژیم های غذایی ، آنها دوست دارند که کربوهیدرات ها "ساده" و "پیچیده" هستند. در مورد غذاهایی مانند نان سبوس دار ، آنها می نویسند که از کربوهیدراتهای پیچیده ای تشکیل شده اند و بنابراین برای افراد دیابتی مفید هستند. در حقیقت ، همه اینها مزخرف کامل است. کربوهیدراتهای پیچیده قند خون را سریع و قدرتمندتر از کربوهیدرات های ساده می کنند. این به راحتی با اندازه گیری قند خون با گلوکومتر در بیمار دیابتی بعد از خوردن غذا در فواصل 15 دقیقه تأیید می شود. به رژیم غذایی کم کربوهیدرات بروید و قند خون به حالت عادی کاهش یابد و عوارض دیابت رو به زوال می شود.
چگونه کربوهیدرات ها تحت تأثیر انسولین به چربی تبدیل می شوند
منبع اصلی چربی که در بدن تجمع می یابد ، کربوهیدرات های رژیمی هستند. ابتدا ، آنها به گلوکز تجزیه می شوند ، که در خون جذب می شود. تحت تأثیر انسولین ، گلوکز به چربی تبدیل می شود ، که در سلول های چربی ذخیره می شود. انسولین اصلی هورمون مؤثر در چاقی است.
فرض کنید شما یک بشقاب ماکارونی خوردید. در نظر بگیرید که در این حالت در بدن افراد سالم و بیماران مبتلا به دیابت نوع 2 چه اتفاقی می افتد. قند خون به سرعت پرش می کند ، و سطح انسولین در خون نیز بلافاصله بالا می رود و قند را فرو می برد. مقدار کمی گلوکز از خون بلافاصله "از بین می رود" ، یعنی به عنوان منبع انرژی مورد استفاده قرار می گیرد. قسمت دیگر به صورت گلیکوژن در کبد و ماهیچه ها سپرده می شود. اما ظرفیت ذخیره سازی گلیکوژن محدود است.
برای خنثی کردن تمام گلوکز باقیمانده و کاهش قند خون به حالت عادی ، بدن تحت عمل انسولین آن را به چربی تبدیل می کند. این همان چربی است که در بافت چربی ذخیره می شود و منجر به چاقی می شود. چربی که می خورید فقط در صورت خوردن آن با مقدار زیادی کربوهیدرات - با نان ، سیب زمینی و غیره - به تاخیر می افتد.
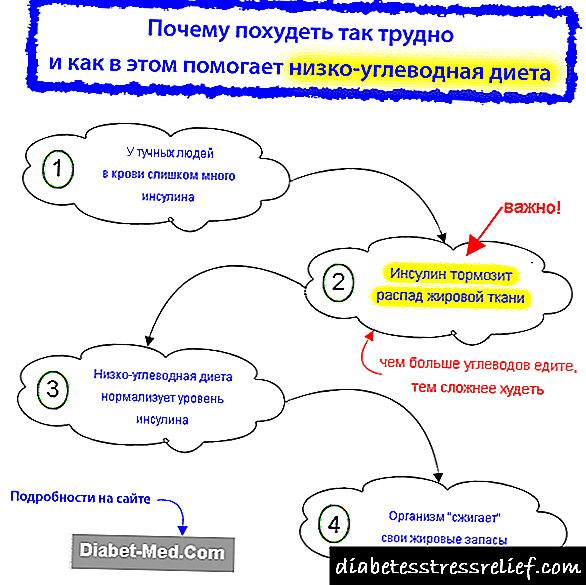
اگر چاق هستید ، این به معنی مقاومت به انسولین است ، یعنی حساسیت ضعیف بافت به انسولین. لوزالمعده برای جبران آن باید انسولین بیشتری تولید کند. در نتیجه ، گلوکز بیشتری به چربی تبدیل می شود ، چاقی افزایش یافته و حساسیت به انسولین حتی بیشتر کاهش می یابد. این یک چرخه شرور است که به حمله قلبی یا دیابت نوع 2 ختم می شود. شکستن آن با کمک یک رژیم غذایی کم کربوهیدرات و تربیت بدنی ممکن است ، همانطور که در مقاله "مقاومت به انسولین و درمان آن" توضیح داده شده است.
بیایید ببینیم اگر به جای پاستا یک تکه گوشت خوشمزه چرب بخورید چه اتفاقی می افتد. همانطور که در بالا بحث کردیم ، بدن می تواند پروتئین ها را به گلوکز تبدیل کند. اما این اتفاق خیلی آهسته طی چند ساعت اتفاق می افتد. بنابراین ، مرحله دوم ترشح انسولین یا تزریق انسولین کوتاه "قبل از غذا" می تواند به طور کامل از افزایش قند خون پس از خوردن غذا جلوگیری کند. همچنین به یاد داشته باشید که چربی خوراکی به گلوکز تبدیل نمی شود و به هیچ وجه قند خون را افزایش نمی دهد. مهم نیست چقدر چربی بخورید ، نیاز به انسولین از این افزایش نمی یابد.
اگر محصولات پروتئینی بخورید ، بدن بخشی از پروتئین را به گلوکز تبدیل می کند. اما هنوز هم ، این گلوکز کوچک خواهد بود ، بیش از 7.5٪ از وزن گوشت خورده شده. برای جبران این تأثیر انسولین بسیار کمی لازم است. کمی انسولین بدان معنی است که پیشرفت چاقی متوقف می شود.
چه کربوهیدرات هایی را می توان با دیابت خورد
در دیابت ، کربوهیدرات ها نباید به "ساده" و "پیچیده" تقسیم شوند ، بلکه به "سریع عمل" و "کند" تقسیم می شوند. ما از کربوهیدراتهای پر سرعت خودداری می کنیم. در عین حال ، مقادیر کمی از کربوهیدراتهای "کند" مجاز هستند. به عنوان یک قاعده ، آنها در سبزیجات یافت می شوند ، که دارای برگ های خوراکی ، شاخه هایی ، قلمه ها هستند و میوه نمی خوریم. نمونه های مختلف انواع کلم و لوبیا سبز است. لیست غذاهای مجاز برای رژیم کم کربوهیدرات را بررسی کنید. سبزیجات و آجیل در رژیم غذایی کم کربوهیدرات برای دیابت قرار گرفتند زیرا آنها حاوی ویتامین های سالم ، طبیعی ، مواد معدنی و فیبر هستند. اگر آنها را با کمبود غذا بخورید ، قند خون را کمی افزایش می دهند.
وعده های غذایی زیر 6 گرم کربوهیدرات در رژیم غذایی دیابتی کم کربوهیدرات در نظر گرفته شده است:
- 1 لیوان کاهو از لیست سبزیجات مجاز ،
- ⅔ فنجان سبزیجات کامل از لیست مجاز ، گرمایشی ،
- ½ لیوان سبزیجات خرد شده یا خرد شده را از لیست غذاهای مجاز ، پخته شده ،
- ¼ فنجان سبزیجات پوره از همان سبزیجات ،
- 120 گرم تخمه آفتابگردان خام ،
- 70 گرم فندق.
سبزیجات خرد شده یا خرد شده نسبت به سبزیجات کامل فشرده تر هستند. بنابراین ، همان مقدار کربوهیدرات در حجم کمتری موجود است. یک پوره سبزیجات حتی فشرده تر است. در بخش های فوق ، تصحیح این واقعیت که در طی فرآیند گرمایش بخشی از سلولز به قند تبدیل شده نیز در نظر گرفته شده است. پس از عملیات حرارتی ، کربوهیدراتهای حاصل از سبزیجات خیلی سریعتر جذب می شوند.

حتی غذاهای مجاز حاوی کربوهیدرات های "آهسته" باید به مقدار کم خورده شوند ، در هیچ صورت پرخوری نیست تا تحت تأثیر یک رستوران چینی قرار نگیرد. تأثیر کربوهیدرات ها بر روی ارگانیسم دیابتی در مقاله "نحوه تنظیم قند خون با دوزهای کوچک انسولین" با جزئیات توضیح داده شده است. اگر می خواهید دیابت را کنترل کنید ، این یکی از مقالات اصلی ماست.
اگر کربوهیدرات برای افراد دیابتی بسیار خطرناک است ، چرا آنها را به طور کامل کنار نگذارید؟ چرا سبزیجات را در رژیم غذایی کم کربوهیدرات برای کنترل دیابت قرار دهید؟ چرا تمام ویتامین های لازم را از مکمل ها دریافت نمی کنید؟ زیرا به احتمال زیاد دانشمندان هنوز تمام ویتامین ها را کشف نکرده اند. شاید سبزیجات حاوی ویتامین های حیاتی باشند که ما هنوز از آنها بی خبریم. در هر صورت فیبر برای روده شما مفید خواهد بود. همه موارد فوق دلیلی برای خوردن میوه ، سبزیجات شیرین یا سایر غذاهای ممنوع نیست. آنها در دیابت بسیار مضر هستند.
فیبر برای رژیم غذایی دیابت
فیبر نام مشترکی برای اجزای غذایی است که بدن انسان قادر به هضم آن نیست. فیبر در سبزیجات ، میوه ها و غلات یافت می شود ، اما در محصولات حیوانی وجود ندارد. بعضي از گونه هاي آن ، به عنوان مثال ، پكتين و صمغ گوار ، در آب حل مي شوند ، بعضي ديگر. هر دو فیبر محلول و نامحلول بر عبور مواد غذایی از طریق روده تأثیر می گذارد. بعضی از انواع فیبرهای نامحلول - به عنوان مثال ، psyllium ، که به عنوان درخت کاشت کک نیز شناخته می شود - به عنوان ملین برای یبوست استفاده می شوند.
منابع فیبر نامحلول بیشتر سبزیجات سالاد هستند. فیبر محلول در حبوبات (لوبیا ، نخود فرنگی و سایر مواد) و همچنین در برخی از میوه ها یافت می شود. این ، به ویژه ، پکتین موجود در پوست سیب است. برای دیابت ، سعی نکنید قند خون یا کلسترول خون را با فیبر کاهش دهید. بله ، نان سبوس به میزان قابل توجهی نان آرد سفید قند را افزایش نمی دهد. با این حال ، هنوز هم باعث افزایش سریع و قدرتمند قند می شود. اگر بخواهیم دیابت را با دقت کنترل کنیم ، این قابل قبول نیست. غذاهایی که از رژیم کم کربوهیدرات منع شده اند در دیابت بسیار مضر هستند حتی اگر فیبر به آنها اضافه کنید.
مطالعات انجام شده است که نشان می دهد افزایش فیبر در رژیم غذایی باعث افزایش مشخصات کلسترول خون می شود. با این حال بعداً معلوم شد که این مطالعات مغرضانه بوده است ، یعنی نویسندگان آنها برای بدست آوردن نتیجه مثبت ، همه اقدامات را از قبل انجام دادند. مطالعات جدید نشان داده اند که فیبر رژیم غذایی تأثیر قابل توجهی بر کلسترول ندارد. یک رژیم غذایی کم کربوهیدرات به شما در کنترل قند خون کمک می کند و همچنین نتایج آزمایش خون خود را برای عوامل خطر قلبی عروقی از جمله کلسترول بهبود می بخشد.

توصیه می کنیم غذاهای "رژیمی" و "دیابتی" حاوی سبوس ، از جمله جو را با دقت درمان کنید. به عنوان یک قاعده ، چنین محصولاتی درصد زیادی از آرد دانه را در خود جای می دهند ، به همین دلیل باعث پرش سریع قند خون بعد از خوردن غذا می شوند. اگر تصمیم دارید این غذاها را امتحان کنید ، ابتدا کمی میل کنید و شکر خود را 15 دقیقه بعد از غذا اندازه بگیرید. به احتمال زیاد ، معلوم می شود که این محصول برای شما مناسب نیست ، زیرا قند را بیش از حد افزایش می دهد. محصولات سبوس که حاوی مقدار کمی آرد هستند و برای افراد مبتلا به دیابت بسیار مناسب هستند ، به سختی در کشورهای روسی زبان قابل خریداری هستند.
مصرف بیش از حد فیبر باعث نفخ ، نفخ شکم و گاهی اسهال می شود. همچنین منجر به افزایش کنترل نشده قند خون به دلیل "تأثیر یک رستوران چینی" می شود ، در جزئیات بیشتر در مقاله "چرا سنبله قند خون می تواند در رژیم کم کربوهیدرات و نحوه رفع آن ادامه یابد" را بخوانید. فیبر مانند کربوهیدراتهای رژیم غذایی برای زندگی سالم کاملاً ضروری نیست. اسکیموها و سایر اقوام شمالی کاملاً زندگی می کنند و فقط غذای حیوانات را می خورند که حاوی پروتئین و چربی است. آنها از سلامتی بسیار خوبی برخوردار هستند و علائمی از دیابت یا بیماری قلبی عروقی ندارند.
اعتیاد به کربوهیدرات ها و درمان آن
اکثریت قریب به اتفاق افراد مبتلا به چاقی و یا دیابت نوع 2 از تمایل غیر قابل تحمل کربوهیدرات ها رنج می برند. وقتی حمله ای به گلوتونی کنترل نشده دارند ، کربوهیدرات های تصفیه شده را به مقدار باورنکردنی می خورند. این مشکل از نظر ژنتیکی به ارث رسیده است. درست مثل این که الکل و اعتیاد به موادمخدر کنترل می شود ، باید آن را شناسایی و کنترل کرد. مقاله نحوه استفاده از داروهای دیابت را برای کنترل اشتهای خود بررسی کنید. در هر صورت ، رژیم کم کربوهیدرات اولین انتخاب برای وابستگی به کربوهیدرات است.
نکته مهم کنترل قند خون در دیابت ، خوردن همان مقدار کربوهیدرات و پروتئین در هر روز به عنوان صبحانه ، ناهار و شام است. برای این کار ، شما باید یاد بگیرید که چگونه یک منو را برای یک رژیم کم کربوهیدرات تهیه کنید. طبخ غذاهای مختلف ، محصولات متناوب از لیست مجاز ، ممکن و ضروری است ، در صورتی که فقط مقدار کل کربوهیدرات و پروتئین موجود در قسمتها یکسان باشد. در این حالت ، دوزهای قرص انسولین و / یا دیابت نیز یکسان باقی می مانند و قند خون در همان سطح پایدار خواهد بود.
دیابت و مصرف چربی
اگر دیابت دارید ، می دانید که برای حفظ سطح قند خون پایدار ، باید کربوهیدرات ها را به دقت محاسبه کنید. اما آنچه در مورد رژیم غذایی دیابتی و مدیریت دیابت به طور کلی وجود دارد - کنترل میزان مصرف چربی - به همان اندازه مهم است.
این امر به این دلیل است که دیابت قبلاً شما را در معرض خطر ابتلا به بیماری های قلبی قرار می دهد - اگر قند خون به طور ضعیف کنترل شود ، دیابت به آرامی به شریان های بدن آسیب می رساند. اگر از رژیم های دیابتی پیروی نکرده و چربی را کاهش می دهید ، احتمالاً خطر حمله قلبی و سکته مغزی را حتی بیشتر خواهید کرد. سه نفر از چهار نفر مبتلا به دیابت در اثر نوعی بیماری قلبی جان خود را از دست می دهند و داده های پزشکان حاکی از آن است که خطر ابتلا به سکته مغزی در بزرگسالان مبتلا به دیابت دو تا چهار برابر بیشتر از افرادی است که این بیماری را ندارند.
چربی های بد ، چربی های خوب
همه چربی ها برای شما بد نیستند ، اما مهم است که تفاوت را بدانید.
- چربی های اشباع شده و چربی های ترانس. آنها چربی های بدی محسوب می شوند زیرا باعث افزایش تولید کلسترول با چگالی کم (LDL) می شوند. آنها همچنین باعث تشکیل پلاک در عروق کرونر ، باریک شدن شریان ها شده و باعث می شوند قلب شما برای پمپاژ خون سخت تر عمل کند. این خطر حمله قلبی و سکته مغزی را افزایش می دهد.
- چربیهای اشباع نشده و غیر اشباع و اسیدهای چرب امگا 3. اینها چربیهای خوبی هستند. این چربی ها در واقع به خلاص شدن جریان خون از کلسترول LDL کمک می کنند و خطر انسداد شریانی را کاهش می دهند.
- کلسترول این ماده چربی مانند بسیاری از عملکردهای مفید بدن را انجام می دهد. اما کبد به تنهایی کلسترول کافی تولید می کند ، بنابراین در صورت ابتلا به دیابت ، کلسترول کافی از غذا باید به 200 میلی گرم در روز محدود شود ، در غیر این صورت خطر گرفتگی شریان ها افزایش می یابد.
به خاطر داشته باشید که برای مدیریت خوب دیابت ، حتی چربی های خوب باید به مقدار کمی مصرف شوند. تمام چربی ها - چه خوب و چه بد - حاوی بیش از دو برابر کالری در هر گرم از کربوهیدرات ها یا پروتئین ها هستند. برای حفظ کارکردهای حیاتی بدن باید مقداری چربی بخورید ، اما مصرف بیش از حد از هر چربی باعث افزایش کالری ناخواسته می شود که می تواند منجر به افزایش وزن شود.
کنترل مصرف چربی
رژیم دیابت شما را از بین می برد تا حد ممکن چربی های بد را از بین ببرد. برای بهترین انتخاب از این دستورالعمل ها استفاده کنید:
- چربی های اشباع شده معمولاً در دمای اتاق جامد هستند. این شامل چربی های حیوانی است که در گوشت های خرد شده ، لبنیات مانند شیر ، کره و پنیر ، روغن نارگیل و نخل و پوست مرغ ، بوقلمون و مرغ های دیگر یافت می شود. باید چربی اشباع شده را تا 7٪ از کل کالری روزانه خود حفظ کنید. برای یک رژیم غذایی متوسط 15 گرم.
- چربی های ترانس روغنهای مایع هستند که در فرآیندی به نام هیدروژناسیون به چربی جامد تبدیل می شوند. آنها به ویژه برای شما بد هستند ، زیرا نه تنها سطح چربی های بد را افزایش می دهند ، بلکه میزان چربی های خوب موجود در جریان خون شما را نیز کاهش می دهند. آنها را می توان در بسیاری از غذاها یافت زیرا بسیار پایدار هستند و به افزایش ماندگاری کمک می کنند. شما باید سعی کنید چربی های ترانس را از رژیم خود به طور کامل از بین ببرید.
از آنجا که به عنوان بخشی از رژیم غذایی روزانه خود به برخی از چربی ها نیاز دارید ، باید چربی های بد را با چربی های خوب جایگزین کنید ، مانند این موارد:
- چربی های اشباع نشده در آووکادو ، آجیل ، آفتابگردان ، روغن زیتون ، روغن کانولا و کره بادام زمینی یافت می شوند.
- چربیهای اشباع نشده در بیشتر انواع روغنهای گیاهی مانند ذرت ، پنبه ، گلرنگ و سویا یافت می شوند.
- اسیدهای چرب امگا 3 در ماهی ، محصولات سویا ، گردو و دانههای کتان وجود دارد.
کاهش یا از بین بردن چربی های بد و کنترل چربی های خوب ، راه طولانی را برای کاهش خطر ابتلا به بیماری های قلبی طی می کند.