درمان زخم های استوایی اندام تحتانی در دیابت

این بیماری ، که در آن قند خون افزایش یافته است ، به طور جدی بر کیفیت زندگی یک بیمار تأثیر می گذارد. اغلب یک بیماری باعث اختلال در فرآیندهای متابولیک و تغییر در غنائم می شود ، که منجر به بروز زخم ها روی پاها می شود.
عوامل تحریک آمیز
زخم های پا در دیابت زمانی رخ می دهد که:
- مشکلات عروق خونی (واریس ، ترومبوفلبیت) ،
- اختلالات عصب در اندام تحتانی ،
- لنفوستاز
- ماندن طولانی در کفشهای باریک و ناراحت کننده از مواد کم کیفیت ،
- اضافه وزن به دلیل افزایش بار روی پاها ،
- تغییر در متابولیسم ،
- افزایش مکرر فشار خون ،
- آلرژی
- صدمات مربوط به قطعه خارجی (بریدگی ، ذرت ، سوختگی ، سایش).

تظاهرات و مراحل بالینی
زخم پای دیابتی به تدریج و اغلب بدون علائم شدید ایجاد می شود. محلی سازی مورد علاقه از تغییرات استوایی - انگشتان اندام تحتانی ، پاشنه پا ، ساق پای.
چندین مرحله از پیشرفت بیماری وجود دارد:
- در مرحله 1 ، بیمار احساس افزایش موضعی دما ، کاهش حساسیت در ناحیه آسیب دیده می کند. درد پس از پیاده روی طولانی ، سوزش و خارش در پا وجود دارد. مفصل مچ پا متورم است ، رنگ پوست از هیپرمیک به سیانوتیک تغییر می کند.
- در درجه 2 ، زخمهای کوچکی روی پوست ظاهر می شود که مدت طولانی بهبود نمی یابد. ناحیه ضایعات تروفیک به تدریج در حال گسترش است.
- برای مرحله 3 ، افزایش علائم مشخصه است. آسیب شروع به خونریزی ، افزایش اندازه می کند ، با افزودن عفونت ممکن است ترشحات چرکی ظاهر شود.
- در مرحله 4 پیشرفت شدید بیماری وجود دارد ، درجه حرارت کلی بدن بالا می رود ، فرد دائما نگران درد ، سوزش ، خارش است. علائم گانگرن مرطوب وجود دارد.
تشخیصی
اگر دیابتی ها اولین علائمی را پیدا می کنند که می تواند منجر به ایجاد زخم های استوایی شود ، باید با پزشک مشورت کرده و معاینه کنید:
- جمع آوری شکایات ، سوابق پزشکی و یافتن دلیل ایجاد شده در این مشکل.
- لمس ناحیه آسیب دیده ، بازرسی بصری.
- تعیین ماهیت ترشحات از زخم ، نمونه برداری از مواد برای مطالعات سیتولوژی و بافت شناسی.
- عروق سونوگرافی اندام.
- تجویز مجدد
- آنژیوگرافی با استفاده از ماده حاجب.
- معاینه دوبلکس با سونوگرافی.
- خون برای بیوشیمی ، گلوکز ، OAC ، OAM.
علاوه بر این ، مشاوره از متخصصان باریک منصوب می شود.
درمانی برای زخمهای دیابتی

درمان زخم های کف پا در دیابت قندی پیچیده است و شامل موارد زیر است:
- عادی سازی سطح قند در بدن.
- بهبود گردش در اندام تحتانی.
- خطر عفونت را کاهش دهید.
- فعال سازی فرآیندهای بازسازی.
درمان تغییرات جناحی بستگی به میزان آسیب به اپیدرم و مرحله پیشرفت بیماری دارد.
داروها
قبل از مصرف داروها ، باید از بروز واکنشهای آلرژیک جدا شود.
خود دارویی نکنید و بدون مشورت با پزشکتان دارو مصرف کنید.
فعالیتهای اصلی تفریحی:
- توصیه می شود بعد از هر بار آب درمانی و در طول روز ، پوست را با داروهای ضد عفونی کننده (Furacilin ، Chlorhexidine) درمان کنید تا از پیشرفت فرآیندهای عفونی جلوگیری کنید.
- اقدامات پیشگیرانه برای کاهش بروز کانونهای جدید زخمهای استوایی (درمان با ونوروتون).
- برای خلاص شدن از درد ، داروهای ضد التهابی غیر استروئیدی تجویز می شوند. آنها باید با احتیاط در افرادی که دارای زخم معده و معده هستند ، مصرف شود.
- در موارد ترشحات چرکی - استفاده از آنتی بیوتیک طیف گسترده محلی.
- تحریک روند ترمیم پوست با کمک پماد لووموکول.
- در شکل گیری زخم ها - استفاده از داروها برای بهبودی آنها (Actovegin ، Solcoseryl).
- پوشیدن لباس زیر فشرده سازی یا بانداژ با استفاده از بانداژ الاستیک.
- مصرف ونوتونیک ، مولتی ویتامین ها و مجتمع های معدنی ، آنتی هیستامین ها ، دیورتیک ها (برای تسکین تورم).
فیزیوتراپی
درمان با فیزیوتراپی با هدف بهبود جریان خون و عادی سازی فرایندهای متابولیک انجام می شود. تحت تأثیر سخت افزار ، التهاب در کانون یک زخم استوایی کاهش می یابد و سریعتر بهبود می یابد.

برای درمان بیماری استفاده می شود:
- سونوگرافی - اثر داروهای ضد باکتریایی را تقویت می کند.
- ولسوالی فدرال اورال - برای افزایش کیفیت ایمنی عنصر خارجی استفاده می شود ،
- الکتروفورز با استفاده از مواد مخدر.
- Darsonvalization
- آهنربا - خاصیت ضد عفونی کننده و ضد عفونی کننده دارد.
- تابش مادون قرمز
- روش با ازن و ازت - جذب اکسیژن سلولی را بهبود می بخشد.
- لیزر - تحریک فرآیندهای بهبودی ، رفع التهاب ، درد.
- سونوگرافی با ید.
- پارافین درمانی.
- حمام ازن.
رویه ها باید تحت نظارت یک متخصص انجام شود. شما نمی توانید به طور مستقل دوره فیزیوتراپی را لغو کنید: این می تواند به وخیم تر شدن وضعیت منجر شود.
داروهای مردمی
شما می توانید با استفاده از روش های داروی جایگزین در خانه ، یک زخم تروفیک درمان کنید. درمان برای افرادی که حساسیت زیادی به داروها دارند ، مناسب است.
- آسیب با تنتور الکل پروپولیس درمان می شود ، سپس پماد ویشنوفسکی یا آستین اتیلول در نواحی دارای مشکل اعمال می شود و یک شبه باقی می ماند.
- یک باند با تار روی زخمهای روی پاها اعمال می شود ، آنها برای 48 ساعت نگهداری می شوند.
- 50 گرم میوه شاه بلوط در 500 میلی لیتر الکل ریخته می شود و به مدت 14 روز در مکانی تاریک اصرار می کند. 40 بار 3 بار در روز بنوشید. این ابزار خاصیت ضد عفونی کننده دارد و برای درمان زخم های چرکی مناسب است.
- توس خاکستر را با آب جوش مخلوط کرده و به مدت 2 ساعت اصرار کنید. تا دو هفته از مخلوط به عنوان کمپرس استفاده کنید.
- پیاز و هویج رنده شده را به راحتی در روغن نباتی سرخ کنید ، روی یک زخم گرمسیری (بعد از خنک شدن) قرار دهید و با یک باند ایمن کنید. روزی سه بار باند بمالید.
- زرده های تخم مرغ را با ید مخلوط کرده و به مدت 12 ساعت روی زخم های گریه قرار دهید. مخلوط را بیش از 7 روز در یخچال نگه دارید.
- آب یک سبیل طلایی را روی زخم بمالید و با یک پارچه استریل بپوشانید. لوسیون ها روزانه تا زمان بهبودی انجام می دهند.
- 2 قاشق غذاخوری نمک را در یک لیوان آب بریزید و بعد از خیس کردن گاز ، آن را یک شبه به منطقه ضایعه وصل کنید.
- چند کریستال پرمنگنات پتاسیم را در آب گرم هم بزنید و پا را در محلول حاصل غوطه ور کنید. روال حداقل 20 دقیقه در روز انجام می شود. پس از پا ، زخم ها باید کاملاً خشک شده و با محلول ضد عفونی کننده یا پراکسید هیدروژن درمان شوند.
روشهای جراحی

علائم مربوط به مداخلات جراحی:
- عدم تأثیر درمان دارویی ،
- نکروز بافت عمیق ،
- ایجاد عوارض چرکی حاد - فاشیلیت ، پوکی استخوان ،
- زخم های بزرگ حاره ای که نیاز به توانبخشی دارند
قبل از عمل ، به بیمار مبتلا به دیابت داروهایی تجویز می شود که سطح گلوکز خون را عادی می کند ، زیرا این مداخله می تواند منجر به عوارض در دوره بعد از عمل شود.
اساس این روش ، جدا کردن بافت مرده و پوشاندن سطح زخم با پوست است. برای نتیجه مثبت ، داروهای عروقی علاوه بر این تجویز می شوند.
قطع عضو مجازی همچنین در درمان زخم های استوایی در دیابت استفاده می شود و بر اساس برداشتن مفصل متاتارس با از بین بردن تمرکز عفونت بدون ایجاد مزاحمت در پا است.
خلاء درمانی در معرض فشار منفی در محل ضایعه است. این منجر به ترشح اگزودا از زخم ، کاهش تورم ، بهبود تغذیه بافت و شروع فرآیند گرانول سازی می شود.
کاتتریزاسیون در فرآیندهای استوایی استفاده می شود که مدت طولانی بهبود نمی یابد.
درمان اشکال پیچیده زخمهای دیابتی
با بومی سازی پاتولوژی در یک منطقه بزرگ و همچنین برای جلوگیری از انتقال بیماری به گانگرن مرطوب ، جراحی با پیوند بخشی از پوست بیمار به زخم انجام می شود..
اپیتلیوم پیوند یافته زنده مانده و روند بهبودی را تحریک می کند. جراحی پلاستیک قادر به رفع نقایص آرایشی و دستیابی به یک درمان کامل از زخم های استوایی است.
عوارض و پیشگیری

اگر درمان مشکل به موقع نبود ، عوارض جانبی زیر ممکن است:
- سلولیت ، اگزما ،
- اریسیسپلا ، خلط ،
- تماس با استئومیلیت ،
- ترومبوفلبیت ، لنفادنیت ،
- آرتریت ، آرتروز ،
- کزاز ، بدخیمی ،
- عفونت الحاق ، سپسیس ،
- گانگرن
برای جلوگیری از بروز زخم های استوایی باید قوانین زیر را رعایت کنید:
- رعایت بهداشت شخصی. شستشوی روزانه پا و درمان زخم های حاصل از آن با محلول های آسپتیک.
- مبارزه با خشکی قسمت خارجی: استفاده منظم از کرم های مرطوب کننده بر اساس مواد گیاهی.
- کاهش بار روی پاها ، اجتناب از هیپوترمی یا گرمای بیش از حد پاها ،
- کفش های فصلی راحت بپوشید که از مواد طبیعی تهیه شده اند.
- تغذیه مناسب ، محرومیت از آرد ، گوشت دودی ، غذاهای چرب ، الکل و سیگار کشیدن.
- معاینه روزانه پوست برای ساییدگی یا آسیب ، جلوگیری از ظهور ذرت یا کالوس.
- درمان به موقع بیماریهای مزمن.
- قند خون را زیر نظر بگیرید ، سالی دو بار به پزشک خود مراجعه کنید.
- اگر زخم طولانی مدت بهبودی پیدا نکردید ، برای معاینات لازم با پزشک مشورت کنید.
زخم های تروفیک مشکلی است که افراد مبتلا به دیابت باید به آن توجه کنند. این امر به ویژه در مورد افراد مسن صادق است ، زیرا با روند دویدن می توان عوارض جدی ایجاد کرد که منجر به قطع عضو انگشت یا پا می شود.
زخم گرمسیری چیست؟
 آسیب شناسی یک ضایعه عمیق از لایه بالایی پوست است (به عکس مراجعه کنید) و بافت های زیر آن ؛ به نظر می رسد زخم گریه بر روی پاهای به قطر بزرگ احاطه شده توسط بافت های آسیب دیده است.
آسیب شناسی یک ضایعه عمیق از لایه بالایی پوست است (به عکس مراجعه کنید) و بافت های زیر آن ؛ به نظر می رسد زخم گریه بر روی پاهای به قطر بزرگ احاطه شده توسط بافت های آسیب دیده است.
در صورت وجود روند التهابی ناشی از عفونت پیوسته ، خون و ترشحات چرکی با بوی نامطبوع مشاهده می شود.
این بیماری به ضایعات پوستی با یک دوره مزمن اطلاق می شود ، طبق طبقه بندی بین المللی بیماری ها دارای کد ICD-10 است.
علائم زیر مشخصه آسیب دیابتی پا است:
- این ضایعات بدون درمان مناسب به خودی خود بهبود نمی یابد ،
- درد مداوم ، خصوصاً حاد در شب ،
- اندامهای سرما: دمای پوست در هنگام مرگ انتهای عصب کاهش می یابد ،
- بعد از برداشتن زخم ها ، جای جای زخم و جای زخم عمیق ایجاد می شود ،
- عدم درمان منجر به مسمومیت خون و قطع عضو پاها می شود.
علل وقوع
نقض گردش خون و تغذیه بافت در افراد دیابتی علت ایجاد ضایعات در اندام تحتانی است. در آینده نقض لحن عروق و تخریب دیواره های آنها منجر به نکروز بافت ها می شود.
نقض متابولیسم کربوهیدرات برای مدت زمان طولانی بدون شناسایی علائم می گذرد ، اگر مشکوک به بیماری دیگری باشد ، در طول معاینه تشخیص داده می شود. بیشتر اوقات ، زخم های استوایی روی پاها با دیابت نوع 2 ظاهر می شوند.
پیش نیازهای ایجاد ضایعات چرکی عبارتند از:
- جراحات ساق پا با تشکیل هماتوم و التهابهای چرکی ، که بعداً به بافتهای استخوانی و زخمهای پا منتقل می شوند ، پیچیده می شوند.
- آترواسکلروز: اختلال در خونرسانی و تنگ شدن عروق ،
- وریدهای واریسی ، تشکیل پلاک در آنها ،
- نارسایی حاد کلیوی ، که با مسمومیت عمومی بدن همراه است ،
- کفش ناراحت کننده
- صدمات بافت نرم ، رگ های خونی ، انتهای عصب ،
- بریدگی ، ترک ، ذرت ، سوختگی ، کبودی - مخصوصاً مکانهای آسیب پذیر پدهای پا ، انگشت شست ، پاشنه پا ،
- تختخواب بستری در بیماران بستری ،
- گچ ، که در آن منطقه آسیب دیده تشکیل می شود ،
- نقض در بافت پاها میکروسیرکولاسیون خون.

مراحل رشد
در ابتدا ، یک زخم کوچک روی پوست پا شکل می گیرد که خونریزی می کند و قطر آن افزایش می یابد. هنگامی که باکتری های بیماری زا وارد زخم می شوند ، یک روند عفونی و التهابی با آزاد شدن چرک ایجاد می شود. بیمار حتی با ضایعه بزرگ به دلیل از بین رفتن احساس در اندام ، احساس درد شدید نمی کند.
در برخی موارد ، ایجاد زخم های چرکی می تواند در چندین مکان اتفاق بیفتد و درمان را به طور چشمگیری پیچیده می کند.
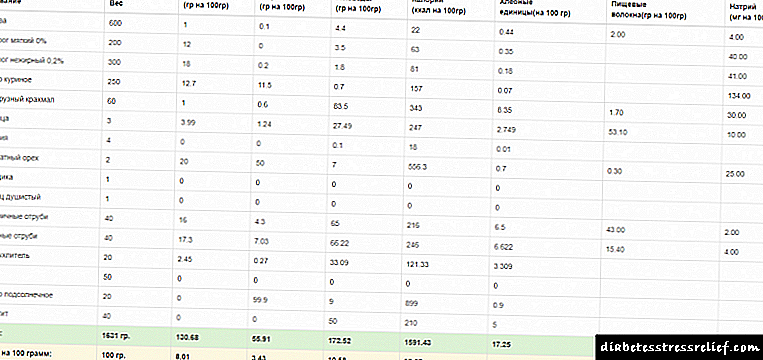
جدول مشخصات مراحل توسعه:
| مرحله | ویژگی |
|---|---|
| قبل از ظاهر | حساسیت گیرنده های پوست به دما ، درد ، فشار کاهش می یابد در ناحیه زیر زانو و پا دردهای ضعیف اما طولانی وجود دارد که همراه با سوزش یا خارش است تورم درجات مختلف در ناحیه تحتانی پا و پا انقباضات تشنج عضلات گوساله پای پایینی اتفاق می افتد تغییر رنگ پوست ، قرمزی مشاهده می شود ، ظهور لکه های تیره |
| تظاهرات اولیه | در جاي ذرت ، ترك ، پوسته پوسته شدن ، نقص ايجاد مي شود: زخم ها و فرسایش مناطق آسیب دیده پوست بهبود نمی یابند ، باعث افزایش در ناحیه و نفوذ به اعماق آن می شوند |
| جلوه های عمیق | یک زخم لایه های بالایی پوست را از بین می برد ، یک لایه مرطوب روی سطح آن شکل می گیرد تخلیه تمرکز آلوده از محتوای خون ، پس از عفونت دارای اجزاء چرکی است ناحیه زخم افزایش می یابد ، چندین نقص ممکن است همزمان ظاهر شود علائم درد شدید ظاهر نمی شود |
| شرایط پیشرونده | ضایعات تروفیک به یک عفونت چرکی حاد منتقل می شود درد برای بیمار قابل توجه و دردناک می شود تب ، لرز ، ضعف آسیب های احتمالی به بافت های عمیق تر: اعصاب ، ماهیچه ها ، استخوان ها |
| توسعه گانگرن اندام که منجر به قطع عضو می شود |
تشخیص بی موقع و درمان نادرست یا عدم وجود آن منجر به عوارض بیماری از جمله:
- ضایعه پوستی قارچی
 ,
, - توسعه اگزما وزیکولار ،
- آسیب به غضروف اندام تحتانی ،
- لخته های خون در رگ های پاها ،
- تغییر شکل مفاصل پاها ،
- انتقال عفونت عفونی به مرحله سرطان.
درمان ضایعات در اندام تحتانی در چند مرحله انجام می شود و به شدت آسیب بافت بستگی دارد. درمان متوالی سازندهای چرکی برای بیماران مبتلا به دیابت بسیار مؤثر است.
مرحله اول
مرحله اول درمان با تشخیص زخم های غیر بهبودیافته روی پاها ، در آن مرحله تا زمانی که عفونت به آنها ملحق شود ، آغاز می شود.
برای تثبیت وضعیت ، باید مراحل زیر را انجام دهید:
- قند خون را کنترل کنید ، دستورالعمل های غذایی برای دیابت را دنبال کنید ،
- به بیمار استراحت بدهد تا علاوه بر این به یک پا درد آسیب نرساند ،
- تعیین علت نقص ،
- برای بازگرداندن گردش خون در اندام ، درمان را شروع کنید.
اگر زخم روی پا بهبود نیاورد ، باید:
- منطقه آسیب دیده را از خون ، ذرات مرده و چرک تمیز کنید ،
- زخم را با ضد عفونی کننده بشویید ،
- برای جلوگیری از ورود اشیاء بیگانه و گرد و غبار به زخم ، از سایش استفاده کنید
بعد از تمام دستکاری ها ، وضعیت بیمار بهبود می یابد: زخم در اندازه افزایش نمی یابد ، خشک می شود ، خون و چرک دیگر از پا در نمی آید ، لبه ها تراز می شوند و صورتی می شوند.
فیلم در مورد ضایعات پوستی trophic:
مراحل دوم و سوم
پس از مرحله اول مؤثر ، درمان با استفاده از داروهایی با هدف بهبود زخم ها و ترمیم بافت پوست ادامه می یابد.
توصیه می شود به دنبال رژیم غذایی ، مصرف داروهای ضد التهاب ، درمان زخم با محلول های موضعی باشید.
نفوذ عفونت به زخم را می توان با علائم زیر قضاوت کرد:
- لبه های ضایعه ادماتی هستند ،
- رنگ پوست روشن تر یا تیره تر می شود ،
- زخم در اندازه افزایش یافته است ،
- احساس سوزش و خارش ظاهر شد
- درد شدت گرفت.
با چنین عوارضی ، آنتی بیوتیک ها تجویز می شوند ، که عمل آن با هدف از بین بردن عفونت انجام می شود. در صورت وجود بافت مرده ، آنها از نظر جراحی برداشته می شوند.
مرحله سوم توانبخشی است. پس از ترمیم زخم ، برای مبارزه با ویروس ها ، باکتری های بیماری زا و عفونت ها ، احیا یا افزایش خاصیت محافظتی بدن ضروری است.
آماده سازی ترمیم زخم و درمان ناحیه آسیب دیده پوست تا زمانی که علائم به طور کامل از بین نرود ، استفاده می شود. روشهای فیزیوتراپی به بازگرداندن پوست سالم و خاصیت ارتجاعی پوست کمک می کند.

جراحی
اگر درمان دارویی نتیجه مطلوب را به همراه نیاورد ، به بیمار جراحی تجویز می شود. در طول عمل ، یک تکه از بافت با سلول های مرده که در آن فرآیند التهابی ایجاد می شود ، برداشته می شود.
چنین روش های درمانی وجود دارد:
- خلاء درمانی درمان شامل قرار گرفتن در معرض ضایعه با فشار کم است. این روش به شما امکان می دهد جریان خون را به سلولهای بافتی برگردانید ، احتمال بروز عوارض ناشی از آن حداقل است. مزایای استفاده از خلاء:
- چرک را برطرف می کند
- اندازه و عمق زخم ، تورم آن را کاهش می دهد ،
- تشکیل سلولهای جدید را تحریک می کند ،
- یک محیط محافظ درون زخم در برابر باکتری ها و ویروس ها ایجاد می کند ،
- گردش خون را در اندام تحتانی افزایش می دهد.
- قطع عضو مجازی. هدف از این عملیات رفع مشکل فشار بیش از حد بر روی پا است. بخش هایی از استخوان و مفاصل متاتارس برداشته شده ، در حالی که ساختار آناتومیکی پا تغییر نمی کند.
- Curettage پاکسازی با ابزار جراحی انجام می شود.
- کاتتریزاسیون این روش برای عوارض شدید وقتی روش های دیگر بی اثر بوده اند استفاده می شود. برای جریان طولانی مدت داروها ، کاتترهای مخصوصی در رگ های خونی وارد می شوند.
داروها
داروها برای درمان هم به عنوان روشی مستقل برای درمان و هم در کنار عمل جراحی برای تمیز کردن زخم ها مورد استفاده قرار می گیرند. فرم های دوز در مراحل مختلف بیماری تفاوت هایی با یکدیگر دارند.
زخم باز جدی ترین بیماری است و مشکلات زیادی را برای بیمار ایجاد می کند.
در این دوره از چنین داروهایی استفاده می شود:
- آنتی بیوتیک ها در قرص ها یا تزریق ها: "Duracef"
 ، "تعاریف" ، "کفزول" ،
، "تعاریف" ، "کفزول" ، - ضد التهاب: Nimesulide ، Ibuprofen ، Diclofenac ،
- عوامل ضد پلاکت (خون رقیق شده ، از ایجاد لخته شدن خون جلوگیری می کنند): "دیپیریدامول" ، "آسکاردول" ، "بیلوبیل" ، "آسپرین" ،
- آنتی هیستامین ها: Suprastin ، Tavegil ، Diazolin ،
- مسکن ها: کتانوف ، Trigan-D ، گواادال ،
- راه حل های ضد عفونی کننده: "Furacilin" ، "پرمنگنات پتاسیم" ، "Lysoform" ،
- پمادها: "" Solokoseril "،" Argosulfan "،" Delaxin "،" Levomekol "،" Actovegin ".
پس از زخم زخم ، درمان با پمادهایی با خاصیت درمانی ادامه می یابد ، سطح آسیب دیده با مواد ضد عفونی کننده درمان می شود.
بعلاوه از موارد زیر استفاده کنید:
- آنتی اکسیدان ها برای از بین بردن سموم انباشته شده از بدن: ضروری ، Berlition ، گلوتارژین ،
- پوشش ها و پانسمان های محافظت از زخم بر اساس: "الگیماف" ، "پماد استرپتوسید" ، "آرگوسولفان".
بعد از اینکه سطح زخم شروع به بهبودی کرد ، لازم است که شروع به از بین بردن علت اصلی ایجاد نقایص پوستی - قند خون بالا شود.
داروی مردمی
از جمله داروهای مردمی برای درمان زخم های پا یا پایین پا ، پمادها ، حمام هایی با محلول شفابخش ، پانسمان با اجزای ترمیم زخم استفاده می شود.
توصیه می شود از آنها به عنوان داروی کمکی در دارو درمانی استفاده کنید:
- پماد با عمل ضد باکتریایی. بر اساس روغن زیتون تهیه می شود. 2 قاشق غذاخوری روغن را به مدت 10 دقیقه بجوشانید تا ضد عفونی شوند ، سپس به همان مقدار روغن ماهی مایع اضافه کنید و 10 دقیقه دیگر آن را در آتش بگذارید. 30 قرص استرپتوزید را با مخلوط روغن سرد شده خرد کرده و مخلوط کنید. چنین پماد بر روی سطح تمیز زخم اعمال می شود ، که با یک باند در قسمت بالا ، باند پوشانده شده و یک شبه باقی مانده است. این ابزار به مبارزه با عفونت زخم های دیابتی کمک می کند.
- مامان.
 این محصول دارویی به شکل لوسیون یا پماد استفاده می شود. برای لوسیون ها ، دو قرص مومیایی در 100 میلی لیتر آب داغ حل می شوند. یک پارچه گازی در این محلول خیس شده و در جای آسیب دیده گذاشته می شود. روش را به مدت نیم ساعت ادامه دهید ، دستمال را غالباً عوض کنید ، مطمئن شوید که زخم خشک نمی شود. همچنین از مومیایی پماد به همراه تار توس استفاده می شود. برای این کار ، 3 قرص دارو در 30 میلی لیتر آب جوش ریخته می شود ، پس از انحلال کامل ، 30 میلی لیتر تار اضافه می شود. پماد آماده در شب به لکه های درد اعمال می شود. برای تسریع در اثر بهبودی ، مومیایی دو بار در روز قبل از غذا به مدت یک ماه به طور خوراکی یک قرص گرفته می شود.
این محصول دارویی به شکل لوسیون یا پماد استفاده می شود. برای لوسیون ها ، دو قرص مومیایی در 100 میلی لیتر آب داغ حل می شوند. یک پارچه گازی در این محلول خیس شده و در جای آسیب دیده گذاشته می شود. روش را به مدت نیم ساعت ادامه دهید ، دستمال را غالباً عوض کنید ، مطمئن شوید که زخم خشک نمی شود. همچنین از مومیایی پماد به همراه تار توس استفاده می شود. برای این کار ، 3 قرص دارو در 30 میلی لیتر آب جوش ریخته می شود ، پس از انحلال کامل ، 30 میلی لیتر تار اضافه می شود. پماد آماده در شب به لکه های درد اعمال می شود. برای تسریع در اثر بهبودی ، مومیایی دو بار در روز قبل از غذا به مدت یک ماه به طور خوراکی یک قرص گرفته می شود. - تار. در قالب یک کمپرس با افزودن آب کلانچه استفاده می شود. این مواد به نسبت مساوی گرفته می شوند ، مخلوط می شوند و روی زخم گذاشته می شوند. بسیاری از بیماران بعد از انجام چنین مراحل بهبودی سریع را گزارش می کنند.
- نمک و بره موم. درمان زخم های استوایی در دیابت با استفاده از پانسمان نمکی و پمادهای پروپولیس انجام می شود. یک محلول نمکی را به صورت زیر تهیه کنید: یک قاشق غذاخوری نمک با یک میلی لیتر آب جوش ریخته می شود. پماد بره موم نیز کمک خواهد کرد: مخلوط 50 گرم از بره موم و 100 گرم چربی گوشت خوک تازه را به مدت 20 دقیقه در حمام آب بپزید. تا دمای 40 درجه خنک شود و 10 میلی لیتر ویتامین مایع و یک بطری جنتامایسین (قطره چشم) اضافه کنید. درمان به شرح زیر انجام می شود: کمپرس نمکی اعمال می شود و یک شبه مانده می شود ، صبح که زخم شسته و با پماد روغن کاری می شود ، نیازی به بانداژ نیست. در طول روز ، پماد 4 تا 5 بار بیشتر استفاده می شود ، در شب از پانسمان نمکی استفاده می شود. این روش برای چند روز تا بهبود قابل مشاهده تکرار می شود.
- آلوئه ورا. برای استفاده در درمان برگها ، آنها حدوداً یک ساعت در محلول ضعیف پرمنگنات پتاسیم خیسیده می شوند ، که قبلاً به صورت نیمه بریده شده است. ابتدا زخم با محلول پراکسید هیدروژن درمان می شود ، سپس قسمتهای بالای برگهای آلوئه با خمیر پایین گذاشته می شوند ، با فیلم چسبیده ، باند شده پوشانده می شوند ، به مدت سه ساعت باقی می مانند. تکرار 5 روز ، انجام یک عمل در روز ضروری است.
لازم به یادآوری است که خود درمانی زخم های استوایی عواقب جدی را به دنبال دارد. قبل از استفاده از دستور العمل های عامیانه ، شما باید با پزشک خود مشورت کنید ، او به شما می گوید در این شرایط چه کاری باید انجام دهید.
چند دستور العمل ویدیویی دیگر:
پیشگیری از بیماری
درمان زخم استوایی یک روند طولانی است ، و توسعه آن متوقف است. بنابراین ، بیمار مبتلا به دیابت باید تمام اقدامات خود را برای پیشگیری از آن انجام دهد.
برای جلوگیری از ایجاد زخم های استوایی در اندام تحتانی ، افراد دیابتی باید از چنین قوانینی پیروی کنند:
- اگر قند خون بیش از حد شدیداً کنترل شود ، در صورت عاجل اقدام به عادی سازی وضعیت کنید ،
- رژیم و توصیه های پزشک معالج را دنبال کنید ،
- سیگار کشیدن و نوشیدن الکل را متوقف کنید ،
- بطور دوره ای عروق اندام تحتانی را برای آسیب شناسی بخصوص بررسی کنید - رگ های واریسی ،
- کفش راحت و راحت را انتخاب کنید ،
- اجازه ندهید تغییر شدید درجه حرارت در اندام تحتانی - هیپوترمی شدید یا گرمای بیش از حد ، که منجر به شروع یک روند مخرب در مفاصل می شود ،
- وزن بدن را کنترل کنید
- نظارت بر تشکیل ذرت ، سایش ، ترک های کوچک و صدمات منجر به ایجاد زخم ها ،
- محدود کردن بارهای فعال روی پاها - پیاده روی طولانی ، ماندن طولانی در حالت ایستاده ،
- قوانین بهداشت پا را رعایت کنید: شستشوی روزانه ، برش به موقع ناخن ها ، درمان با خامه یا وسایل دیگر ، بسته به وضعیت پوست ،
- به طور مرتب پوست پاها را برای کم خونی یا زخم معاینه کنید ؛ در صورت وجود ، فوراً با یک متخصص غدد درونریز تماس بگیرید.
در پایان ، شایان ذکر است که موثرترین اقدام پیشگیرانه برای ایجاد عوارض در بیماران مبتلا به دیابت ، درمان به موقع و مسئولانه بیماری زمینه ای است.

 ,
, ، "تعاریف" ، "کفزول" ،
، "تعاریف" ، "کفزول" ، این محصول دارویی به شکل لوسیون یا پماد استفاده می شود. برای لوسیون ها ، دو قرص مومیایی در 100 میلی لیتر آب داغ حل می شوند. یک پارچه گازی در این محلول خیس شده و در جای آسیب دیده گذاشته می شود. روش را به مدت نیم ساعت ادامه دهید ، دستمال را غالباً عوض کنید ، مطمئن شوید که زخم خشک نمی شود. همچنین از مومیایی پماد به همراه تار توس استفاده می شود. برای این کار ، 3 قرص دارو در 30 میلی لیتر آب جوش ریخته می شود ، پس از انحلال کامل ، 30 میلی لیتر تار اضافه می شود. پماد آماده در شب به لکه های درد اعمال می شود. برای تسریع در اثر بهبودی ، مومیایی دو بار در روز قبل از غذا به مدت یک ماه به طور خوراکی یک قرص گرفته می شود.
این محصول دارویی به شکل لوسیون یا پماد استفاده می شود. برای لوسیون ها ، دو قرص مومیایی در 100 میلی لیتر آب داغ حل می شوند. یک پارچه گازی در این محلول خیس شده و در جای آسیب دیده گذاشته می شود. روش را به مدت نیم ساعت ادامه دهید ، دستمال را غالباً عوض کنید ، مطمئن شوید که زخم خشک نمی شود. همچنین از مومیایی پماد به همراه تار توس استفاده می شود. برای این کار ، 3 قرص دارو در 30 میلی لیتر آب جوش ریخته می شود ، پس از انحلال کامل ، 30 میلی لیتر تار اضافه می شود. پماد آماده در شب به لکه های درد اعمال می شود. برای تسریع در اثر بهبودی ، مومیایی دو بار در روز قبل از غذا به مدت یک ماه به طور خوراکی یک قرص گرفته می شود.