خلط پا در دیابت قند: عکس و درمان

تشکیل چرکی در ترکیب با التهاب ، phlegmon نامیده می شود. عفونت از طریق نقایص پوستی نفوذ می کند. عفونت قارچی همچنین می تواند باعث بیماری شود. بسته به وضعیت بیمار و مقاومت بدن ، عفونت شیوع می یابد. چه عارضهای ممکن است یک خلط روی پا داشته باشد ، چگونه آن را به درستی درمان کنیم؟
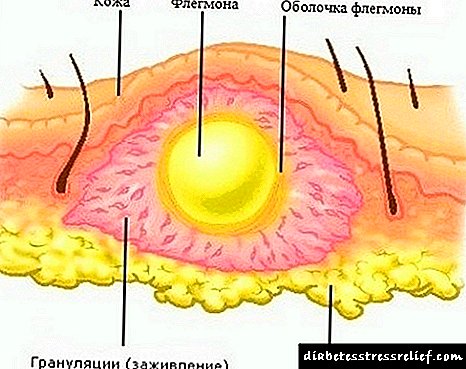
التهاب بافت چربی ناشی از میکروارگانیسم ها و بدون مرز ، خلط نامیده می شود.
یک علت شایع در بروز خلط پا ، زخمهای سوراخ ، سوراخ شدن گوشه ها ، غالباً التهاب بافت زیر پوستی است که توسط قشر خلفی انجام می شود. برخلاف جوش ، توده های چرکی در یک مکان جمع نمی شوند ، اما در بافت های عمیق پخش می شوند ، شافت ندارند.
علائم بیماری می تواند یا تلفظ شود و یا نیاز به تشخیص اضافی دارد.
در مقابل زمینه گربه های موجود ، خلط انگشتان پا اغلب ایجاد می شود. بدون اقدامات لازم ، این بیماری در بافت های همسایه گسترش می یابد.
مهم است با توجه به علائم اولیه التهاب ، باید فوراً با یک جراح مشورت کنید تا فاکتورهای اصلی را تعیین کرده و درمان های بعدی را نیز تجویز کند.
علل خلط پا
علت اصلی ابتلا به این بیماری در بیماران دیابتی ، کاهش قند خون است. با وجود قند خون تقریباً تمام بافتهای بدن رنج می برند و رگ های خونی کوچک و انتهای عصبی اندام تحتانی در وهله اول قرار دارند. بنابراین بیمار حساسیت را در پاها از دست می دهد ، می تواند کفش هایی را بپوشد که اندازه او نیست و در عین حال هیچ گونه ناراحتی را احساس نمی کند.
علاوه بر این ، خلط با پدیده ای مانند شریان های حلقه ارتباط نزدیکی دارد. در شرایط پاتولوژیک ، آسیب به شریان ها اتفاق می افتد ، اتصالات از بین می رود:
این ضایعات سیستمیک اغلب شروع نارسایی حاد عروقی است ، این وضعیت بر بافت های باقی مانده تأثیر می گذارد.
با خلط پا اگر در برابر زمینه دیابت قند ایجاد شود ، ابتدا بافت توسط مواد مغذی و اکسیژن مختل می شود و سپس به ایسکمی و مرگ می رسد. علاوه بر این ، شدت قطع برق می تواند چندین باشد ، اتفاق می افتد که به یک باره به یک منطقه بزرگ از بافت یا چندین انگشت به گانگرن می آید.
علاوه بر این ، اختلال در سوخت و ساز به یک عامل مستعد کننده برای تصلب شرایین شریان های بزرگ تبدیل می شود ، زیرا احتمال تشکیل پلاک ها روی رگ های خونی که می توانند جریان خون را مسدود کنند ، افزایش می یابد. با این پیشرفت بیماری ، روند نکروز شامل:
- مناطق گسترده ای از بافت
- کاملاً پا
باید درک کرد که خلط یک بیماری چرکی اتیولوژی التهابی است. این بیماری در نتیجه تجزیه بافت مرده ایجاد می شود ، که برای بسیاری از باکتری ها یک محیط ایده آل است.
از آنجا که خلط دقیقاً با ضایعات نکروتیک پاها همراه با گردش خون ناکافی ظاهر می شود ، آسیب بافت نرم نمی تواند اولیه شناخته شود. تقریباً همیشه ، برای نجات جان یک فرد ، باید بافت آسیب دیده و گاهی اوقات کل اندام را جدا کنید. فقط با این روش می توان جلوی گسترش بیشتر التهاب چرکی را گرفت.
Phlegmon یک بیماری مسری نیست ، از آنجا که ویروس ها به طور انحصاری در لایه های عمیق بافت ها قرار دارند ، این آسیب شناسی با impetigo متفاوت است ، که در آن فلور بیماری زا بر روی سطح قرار دارد.
علائم بیماری
اصلی ترین علامت که بیماران به آن توجه می کنند درد شدید در اندام و احساس پر بودن از داخل است. آنها هنگام راه رفتن و فشار دادن شدت می یابند.
علاوه بر این ، بیمار از:
- تورم پا ، در حالی که قوس آن صاف شده است ، که به ویژه در مقایسه با پای دوم قابل توجه است ،
- افزایش دما در محل ضایعه ،
- قرمزی پوست ، در بعضی از نقاط (در نزدیکی انگشتان) رنگ مایل به آبی ظاهر می شود ،
- وقوع نوسانات به عنوان یک نتیجه از تجمع چرک ،
- التهاب غدد لنفاوی زیر زانو و کشاله ران ،
- ضعف عمومی و بی تفاوتی ،
- عرق کردن و تشنگی.
هنگام تلاش برای فشار دادن کف ، نوسان ایجاد می شود ، در حالی که این احساس وجود دارد که مایع در دست است که در حال حرکت است.
 این به دلیل عدم وجود کپسول در خلط ، در نتیجه انباشته شدن چرک در بافت ها انجام می شود. موارد فاشیال تنها محدود کننده آن است.
این به دلیل عدم وجود کپسول در خلط ، در نتیجه انباشته شدن چرک در بافت ها انجام می شود. موارد فاشیال تنها محدود کننده آن است.
در شکل گیری شکل مزمن بیماری ، علائم ممکن است تقریباً کاملاً وجود نداشته باشد. به جای نوسانات ، نفوذی با قوام چوبی جامد در پا یافت می شود. پوست بالای خلط سیانوتیک می شود (به عکس مراجعه کنید).
روشهای تشخیصی
برای تشخیص ، پزشک نیاز به جمع آوری anamnesis ، معاینه بیمار و تجویز روش های تشخیصی دارد.
نتیجه گیری اصلی در هنگام معاینه و لمس ناحیه آسیب دیده حاصل می شود ، با این وجود برای تأیید تشخیص ، تجویز می شود:
- آزمایش خون ، اگر سطح ESR در آن افزایش یابد - این امر وجود یک روند التهابی را تأیید می کند.
- تجزیه و تحلیل محتویات خلط ، برای او ، یک سوراخ از تشکیل با یک سرنگ گرفته می شود ، که محتویات آن سپس مورد بررسی قرار می گیرد. اگر یک مایع زرد ضخیم در سرنگ باشد ، این نشان دهنده وجود چرک است.
- مطالعه مایعات حاصل از آن برای شناسایی پاتوژن و تعیین داروهای مناسب.
پس از تشخیص دقیق ، درمان با دارو یا جراحی تجویز می شود.
درمان و عواقب احتمالی
درمان التهاب بافت های نرم پا یک روش طولانی و دردناک است. این مجموعه متشکل از روش ها را شامل می شود که اصلی ترین آنها جراحی است. برای بیماران مبتلا به دیابت ، هرگونه دخالت در یکپارچگی بافت خطرناک است ، زیرا روند بهبودی بسیار کند و ضعیف است.
برای این عمل ، کاهش سطح قند و پایین نگه داشتن آن در طول دوره بهبودی مهم است. به همین منظور معمولاً از دوزهای بالاتر انسولین استفاده می شود ، از جمله برای افراد مبتلا به دیابت نوع دوم.
 این عمل خود تحت بیهوشی عمومی اتفاق می افتد. پزشک برش بافتی را در محل محلی سازی چرک انجام می دهد ، آن را برداشته و با آن بافت مرده ایجاد می کند. سپس زهکشی را بدون بخیه نصب می کند.
این عمل خود تحت بیهوشی عمومی اتفاق می افتد. پزشک برش بافتی را در محل محلی سازی چرک انجام می دهد ، آن را برداشته و با آن بافت مرده ایجاد می کند. سپس زهکشی را بدون بخیه نصب می کند.
زخم با قصد ثانویه ترمیم می شود.
این عمل دشوار است ، زیرا تعداد زیادی رگ خونی ، انتهای عصبی و تاندون در پا وجود دارد.
برای جراح مهم است که به آنها آسیب نرساند بلکه زخم را کاملاً تمیز کند.
در روند بهبودی ، زهکشی مرتباً تغییر می کند و زخم با ضد عفونی کننده ها و آنتی بیوتیک ها درمان می شود تا خطر ابتلا به عفونت جدید را کاهش داده و ادم و التهاب را از بین ببرد.
پا ، به طور معمول ، چند هفته ثابت است ، به طوری که بیمار نمی تواند به بافت های ذوب شده آسیب برساند ، و روند ترمیم آنها به درستی انجام شد.
به موازات ، داروها استفاده می شود ، از جمله تجویز:
- آنتی بیوتیک ها ، ابتدا آنها با طیف گسترده ای با هدف تسکین التهاب و جلوگیری از عفونت های جدید ، از داروهای هدفمند بیشتری استفاده می شود که بر روی یک نوع خاص از میکروارگانیسم ها که باعث ایجاد خلط می شوند عمل می کنند.
- مسکن ها ، از آنها برای کاهش درد بعد از عمل و بهبودی سریع بیمار استفاده می شود. از آنها می توان به شکل تزریق ، پماد یا قرص استفاده کرد.
- داروهای آنتی سمی که به شکل داروهای ضد بارداری تجویز می شوند ، محتویات آن بدن از مواد زائد میکروبی را تمیز می کند.
- عوامل تقویت کننده ، در این ظرفیت داروهای ضد ایمنی و کمپلکسهای ویتامین و مواد معدنی هستند که باعث افزایش لحن کلی بدن می شوند.
بهبودی کامل چندین ماه طول می کشد که در طی آن زخم بهبود می یابد و بافت آن بهبود می یابد. به طور معمول ، بیمار استراحت در تختخواب تجویز می شود ، و برای پا نیز موقعیت بالایی دارد به طوری که مایعات اضافی بیرون بیایند.
برای تسریع در بهبود زخم از پماد متیلوراسیل یا ژل Troxevasin استفاده می شود. پماد ایروکسول و محصولات مشابه حاوی آنزیم ها برای از بین بردن بافت هایی که فوت کرده اند استفاده می شود.
در صورت وجود ضایعات ضعیف و ضعف های بزرگ ، از پوستی استفاده می شود که این نقایص پنهان می شوند.
در صورت لزوم می توان از بودجه برای حفظ سیستم عادی قلبی و عروقی استفاده کرد. نوشیدن مایعات فراوان نیز به شما کمک می کند تا سریعتر سم زدایی شوید.
پس از معالجه ، بیمار باید کفش ارتوپدی بپوشد ، که از ورود مجدد عفونت به بافت جلوگیری می کند.
در مورد بیماری که در مرحله اولیه تشخیص داده شده است ، در صورت عدم تشکیل تشکیل ، ممکن است به عمل جراحی نیاز نباشد. سپس به بیمار کمپرس هایی با پماد زرد جیوه یا مراحل حرارتی تجویز می شود.
در صورت عدم درمان ، خلط پا می تواند منجر به موارد زیر شود:
- به شیوع عفونت در سراسر سیستم عروقی پاها و تشکیل فلبیت و ترومبوفلبیت.
- شیوع عفونت با جریان خون در بدن و در نتیجه سپسیس یا شوک سمی سمی ایجاد می شود.
- به انتقال فرآیندهای چرکی به بافت استخوان ، که مملو از پیشرفت پوکی استخوان است.
- به منظور ایجاد یک فرایند چرکی و نکروز ، گسترش آن در اندام و ظاهر گنگنن ، که از بین بردن آن نیاز به قطع عضو دارد.
درمان چنین بیماری به عنوان خلط فقط در خانه غیرممکن است. این می تواند به رشد عفونت و از بین رفتن کامل اندام و در موارد شدید منجر به مرگ منجر شود.
فیلم از کارشناس:
توصیه های پیشگیرانه
پیشگیری از پیشرفت خلط پا شامل اقدامات ساده ای است که باید همه افراد به خصوص افراد دیابتی دنبال کنند. اول از همه ، آنها باید از صدمات مختلف اندامها خودداری کنند ، در صورت ساییدگی ، آنها را با مواد ضد عفونی کننده درمان کنید. و تا زمان بهبودی کامل هر بیماری عفونی را درمان کنید. از کفش های راحت و کاربردی استفاده کنید که باعث ایجاد ذرت و مالش نشود.
در عین حال ، کنترل سطح قند در خون و جلوگیری از مقادیر زیاد آن بسیار مهم است. در این روش ، آزمایش خون منظم برای قند و پایبندی به رژیم درمانی نقش مهمی دارد.
برای عادی سازی گردش خون در اندام تحتانی ، توصیه می شود مجموعه ای از تمرینات را انجام دهید ، که بسته به توانایی های بدنی وی ، برای هر بیمار به صورت جداگانه ایجاد می شود.
تقویت سیستم ایمنی بدن با رعایت سبک زندگی سالم و مصرف مکمل های ویتامین نیز حائز اهمیت است. این به بدن کمک می کند تا با میکروب هایی که سعی در داخل کردن دارند ، مقابله کند.
در اولین ظاهر علائم خلط ، باید فوراً با پزشک مشورت کنید که درمان را برای شما تجویز می کند. در هیچ حالتی خود درمانی نکنید.
علل بیماری ، تشخیص
بیشترین خطر التهاب بافت در افراد مبتلا به التهاب مکرر استخوانی وجود دارد. اینها ، به طور معمول ، بیماران مبتلا به دیابت ، به ویژه افرادی که از اشکال شدید آن رنج می برند ، دوزهای زیادی انسولین مصرف می کنند.

شدیدترین شکل خلط پا ، که روی تکی تشکیل شده است. تمرکز التهاب می تواند سطحی یا عمیق باشد.
باکتری هایی که در بافت زیر جلدی نفوذ می کنند شروع به تکثیر می کنند و باعث التهاب می شوند. متداول ترین پاتوژن ها استافیلوکوکوس و استرپتوکوک ، و معمولاً باسیل های هموفیلی و سایر باکتری ها هستند.
به یادداشت از آنجا که روند التهابی در لایه های عمیق پوست صورت می گیرد ، یک خلط بسته مسری نیست.
عوامل مستعد کننده بیماری:
- کاهش در دفاع از بدن (HIV ، استفاده از داروهای خاص) ،
- دیابت قندی
- التهاب مزمن
- آسیب به لایه اپیدرم و بافت نرم.
در افرادی که از نقص متابولیسم کربوهیدرات رنج می برند ، آسیب عروقی رخ می دهد ، ایمنی بدن و عملکردهای محافظتی پوست کاهش می یابد. در نتیجه ، خلط پا در دیابت قندی نه تنها منجر به ریزش اندام می شود ، بلکه منجر به عواقب جدی تر ، حتی مرگ نیز می شود.

درمان فرایند التهابی در دیابتی پیچیده است ، زیرا نیاز به ترمیم جریان خون به بافت ها دارد
به یاد داشته باشید در بعضی موارد ، ظاهر خلط نه تنها میکروارگانیسم ها بلکه مواد شیمیایی (بنزین ، استرپتین) باعث ایجاد نفوذ در زیر پوست می شوند.
تمرکز التهاب توسط یک کپسول متراکم احاطه نشده است. فرآیند نکروتیک ، با نفوذ به فضاهای بین چهره ، منطقه قابل توجهی از پا را پوشش می دهد. غالباً ، گانگرن در محل ناحیه آسیب دیده بخصوص دیابت ایجاد می شود. درمان موفقیت آمیز خلط پا گسترش عفونت را متوقف می کند.
معاینه بصری در منطقه آسیب دیده به جراح اجازه می دهد تا در صورت مشاهده علائم روی سطح ، به سرعت تشخیص دهد. اگر خلط عمیق باشد ، معاینه اشعه ایکس ، سونوگرافی ، MRI ، CT یا سوراخ شدن تمرکز پاتولوژیک مورد نیاز است.
روشهای درمانی
درمان اصلی خلط پا جراحی است.

از آنجا که میکروارگانیسم های ایجاد کننده بیماری تهاجمی هستند ، تنها مراجعه به پزشک به جلوگیری از شیوع عفونت کمک می کند.
مهم است از آنجا که قطع عضو در مراحل بعدی انجام می شود ، لازم است در اسرع وقت قبل از اینکه فرآیند چرکی و التهابی روی بافتهای عمیق تأثیر بگذارد ، از پزشک معالج مشاوره بگیرید.
در مرحله اولیه ابتلا به این بیماری ، تا زمانی که یک نفوذ تشکیل شود ، می توانید بدون مراجعه به کالبد شکافی ، با این بیماری مقابله کنید. بیمار روشهای فیزیوتراپی و دارو درمانی را تجویز می کند که متابولیسم چربی را عادی می کند و به کاهش نفوذپذیری عروق کمک می کند.

از مسکن نباید قبل از مراجعه به پزشک استفاده شود ، زیرا عدم وجود درد ، تعیین به موقع خلط را دشوار خواهد کرد.
چالش این است که درمان خلط پا دیابتی شود. پزشک تمام کانونهای چرکی موجود را کشف کرده و بافت مرده را خارج می کند. آنتی بیوتیک های قدرتمند به بیمار تجویز می شود. در صورت نتیجه موفقیت آمیز ، روشهای دیگری با هدف بهبود گردش خون انجام می شود. پس از عملیات عروقی ، دستکاری های پلاستیکی بازسازی برای شکل دادن به پا انجام می شود.
به یادداشت عملیات جراحی ، که در طی آن ، جریان خروجی محتویات چرکی انجام می شود ، تحت بیهوشی عمومی انجام می شود.
کالبد شکافی خلط پا به گونه ای انجام می شود که به عروق و انتهای عصب آسیب نرساند و همچنین به محلی سازی فرایند چرکی دسترسی پیدا کند.
پس از تمیز کردن و تخلیه حفره ، کمپرس هایی که حاوی آنتی بیوتیک هستند روی زخم اعمال می شوند. درمان موضعی با تقویت ایمنی و مبارزه عمومی با یک عامل عفونی همراه است. مسکن ها ، آنتی بیوتیک ها ، ویتامین ها و مواد ترمیم کننده به صورت عضلانی به طور عضلانی تجویز می شوند. برای تسکین گرما و درد ، داروهای ضد تب و ضد درد تجویز می شوند. بهبودی بعد از عمل چندین ماه طول می کشد.
برای تسریع در رد بافت مرده ، از پماد Iruxol یا محصولات مشابه حاوی آنزیم ها استفاده می شود. پماد متیلوراسیل یا Troxevasin اثر مثبت در روند بهبود زخم دارد.

برای جلوگیری از شیوع عفونت ، استفاده از کمپرس های گرم کننده ممنوع است
در صورت درمان موفقیت آمیز و حفظ اندام ، بیمار پس از بهبودی نیاز به پوشیدن کفش های ارتوپدی دارد که می تواند باعث کاهش بار روی اندام آسیب دیده و همچنین جلوگیری از تشکیل چاف شود که اغلب در یک روند التهابی و رشد مجدد خلط قرار دارند.
مهم است برای جلوگیری از عوارض و انتقال بیماری به صورت مزمن ، بیمار باید در تمام دوره بهبودی تمام توصیه های یک متخصص را رعایت کند.
عوارض احتمالی
عفونت ، با جریان خون و لنفاوی ، تعدادی از عوارض جدی را تهدید می کند:
- روند عفونی که در قسمت تحتانی اندام اتفاق می افتد با گذشت زمان سیستم عروقی را تحت پوشش قرار می دهد و منجر به ایجاد فلبیت و ترومبوفلبیت می شود ،
- در صورت انتقال فرایند چرکی به بافت استخوان ، استئوئیلیت ایجاد می شود ،
- عفونت شایع در بدن منجر به سپسیس و شوک سمی سمی می شود ،
- فرایندهای چرکی-التهابی و نکروز ، با بالا آمدن ، می تواند منجر به قطع عضو پا یا کل پا شود.

یکی از خطرناک ترین عوارض پای دیابتی ، خلط آور است. تماس به موقع با متخصصان به پاهای شما کمک خواهد کرد.
مهم است پیش آگهی موفقیت آمیز بیماری به درمان صحیح و به موقع بستگی دارد.
اقدامات پیشگیرانه
به منظور کاهش خطر ایجاد خلط پا ، توصیه می شود سیستم ایمنی بدن را تقویت کرده ، ضایعات پوستی (جوش ، کاربنک) را به موقع درمان کرده ، کانونهای مزمن باکتریایی را ریشه کن کرده و متابولیسم را مرتب کنید. در صورت آسیب دیدگی یا سایش جزئی ، لازم است منطقه آسیب دیده را با مواد ضد عفونی کننده به دقت درمان کنید.
خلط پا در دیابت قند: عکس و درمان
اگر خلط در دیابت قندی ایجاد شود ، این به طور قابل توجهی درمان را پیچیده می کند ، وضعیت بیمار را بدتر می کند. چنین ضایعه ای اغلب باعث ایجاد گانگرن می شود ، در این حالت فقط قطع عضو اندام ملتهب نشان داده می شود.
Phlegmon یک فرایند التهابی چرکی است که بر روی بافت چربی تأثیر می گذارد. معمولاً چنین ضایعه ای از اندام تحتانی گسترده است ، برخلاف آبسه (شایع ترین شکل ضایعه چرکی) ، خلط مستعد گسترش فعال است ، مرزهای مشخصی ندارد.
التهاب چرکی ، هنگامی که در برابر پس زمینه دیابت ایجاد می شود ، نتیجه یک فرآیند پاتولوژیک عمومی می شود ، سیستم عصبی و عروقی را تحت پوشش قرار می دهد.
پیچیدگی خاص درمان این است که خلط از نظر طبیعت سیستمیک است ، بدون بازگرداندن جریان خون و درونی مجدد بافت نمی توان جلوی آن را گرفت. به همین دلیل ، لزوماً درمان باید جامع باشد.
علائم مراحل مختلف
 خلط پا با دیابت بیشتر در زنان بالای 30 سال بروز می کند ، طول مدت بیماری به طور متوسط حداقل 6 سال است. این بیماری را می توان با علائم مختلف مشکوک کرد ، اول از همه ، یک دیابتی در مورد افزایش تعداد موارد سوء تغذیه بافت و ایمنی موضعی اشاره دارد.
خلط پا با دیابت بیشتر در زنان بالای 30 سال بروز می کند ، طول مدت بیماری به طور متوسط حداقل 6 سال است. این بیماری را می توان با علائم مختلف مشکوک کرد ، اول از همه ، یک دیابتی در مورد افزایش تعداد موارد سوء تغذیه بافت و ایمنی موضعی اشاره دارد.
اگر اولین تظاهرات آسیب شناسی آغاز شود ، لازم است در اسرع وقت با هدف از بین بردن ضایعات قارچی پا ، بهبود وضعیت بافت های نرم ، اقدامات لازم را انجام دهید.
با وخیم تر شدن بیماری ، با تشخیص دیابت ، علائم مشاهده می شود: درد در مفاصل انگشتان پا ، تغییر شکل آنها ، خنک شدن پا ، افتادگی ، تورم بافت ها ، رنگ پریدگی پوست ، کراتینه شدن سریع. در مراحل بعدی بیماری ، ناحیه ای از پیشرفت خلط آور ظاهر می شود ، محتوای چرکی تخلیه می شود. در لمس برخی از قسمت های پا ، درد شدید احساس می شود.
توجه به این نکته حائز اهمیت است که در اکثریت قریب به اتفاق موارد ، این بیماری به سرعت رشد می کند ، علاوه بر علائم عمومی ، برخی از افراد دیابتی علائم مسمومیت بدن را یادداشت می کنند. مسمومیت به دلیل آسیب دیدن بافت های پا توسط میکروارگانیسم های بیماری زا رخ می دهد.
سایر تظاهرات رایج خلط:
- افزایش سریع دما به 40 درجه و بالاتر ،
- ضعف در بدن
- سردرد
- دوره های تهوع
- لرز
- تاکی کاردی
در بعضی موارد ، بیماران متوجه افزایش غدد لنفاوی منطقه ای ، حمله دیابتی می شوند.
هنگامی که روند پاتولوژیک توسط یک لایه از پوست پوشانده می شود ، التهاب چرکی در اعماق بافت ها پیش می رود ، متن موجود در بالای این مکان می تواند درخشش مشخصی کسب کند.
اگر تدابیری اتخاذ نشود ، آسیب شناسی بیشتر و بیشتر بافت های جدید بافتی را تحریک می کند ، باعث مسمومیت قدرتمند ، وخیم شدن سریع در بهزیستی می شود.
انواع خلط پا
 خلط می تواند از انواع مختلفی باشد ، خلط خلطانی قسمت پشتی ، زیر جلدی ، داخلی و جانبی.
خلط می تواند از انواع مختلفی باشد ، خلط خلطانی قسمت پشتی ، زیر جلدی ، داخلی و جانبی.
خلط پشتی در نتیجه نفوذ باکتریهای بیماری زا ایجاد می شود. این می تواند از طریق عضلات ، اشیاء آسیب دیده پوست رخ دهد. در این حالت ، خلط می تواند باعث قرمزی شود ، پوست درخشش غیر طبیعی و ناسالم را به دست می آورد. پا شروع به افزایش در اندازه می کند ، ورم زیادی می کند. در صورت عدم تدابیر ، روند چرکی به بافتهای سالم ساق پا منتقل می شود.
با خلط پوستی زیر پوستی ، نواحی بزرگی از پوست آسیب دیده ، قرمز می شوند ، تورم می شوند و افزایش درد ایجاد می شود. در موارد شدید:
- باز شدن خودبخود حفره ملتهب ذکر شده است ،
- عفونت به بافت سالم نادر است.
خطرناکترین شکل آسیب شناسی داخلی است ، تشخیص به موقع آن دشوار است. بدون درمان ، التهاب چرکی در سایت های بافت سالم گسترش می یابد. این نوع را می توان با تومورهای مشخصه روی پا تمایز داد ؛ در این حالت ، آنها تلفظ می شوند. با توجه به تشدید درد ، ما در مورد شیوع بیماری در لایه های عمیق تر بافت صحبت می کنیم.
تشخیص شکل جانبی نیز به ویژه در اولین مراحل رشد دشوار است. آسیب شناسی به سرعت روی بافت سالم تأثیر می گذارد. علائم با شکل جانبی ناچیز است ، تورم ، قرمزی و تورم ناچیز است. تنها علامتی که می تواند یک آسیب شناسی را نشان دهد ، درد ، تشدید فشار ، راه رفتن است.
سندرم درد ناچیز است ، از آنجا که اندام تحتانی با پوست ضخیم پوشیده شده است ، در این قسمت از بدن انتهای عصبی کمی وجود دارد.
اقدامات پیشگیرانه
 جلوگیری از پیشرفت خلط پا بسیار ساده تر و آسان تر از انجام درمان گران است. اقدامات پیشگیری ساده است ، در صورت وجود سوء ظن در مورد مشکلات پوستی با دیابت ، به پزشک مراجعه می کنید.
جلوگیری از پیشرفت خلط پا بسیار ساده تر و آسان تر از انجام درمان گران است. اقدامات پیشگیری ساده است ، در صورت وجود سوء ظن در مورد مشکلات پوستی با دیابت ، به پزشک مراجعه می کنید.
توصیه دیگر تغییر کفش هنگام ناراحتی هنگام راه رفتن است. یک جفت با کیفیت بالا و جدید با یک کفی نرم باید خریداری شود ، با در نظر گرفتن ویژگی های آناتومیکی کف پا ، باید کفش مخصوص دیابتی ها برای سفارش تهیه شود.
ما نباید از افزایش ایمنی را فراموش کنیم ، مصرف مقدار کافی سبزیجات و میوه ها ، اغلب پیاده روی در هوای تازه و به تدریج خنک کردن مفید است.
کاهش ایمنی می تواند استفاده غیرمجاز از داروهای ضد باکتریایی را کاهش دهد.
در نتیجه مقابله با خلط بسیار دشوار خواهد بود ، آنتی بیوتیک ها به سادگی ناکارآمد خواهند بود ، آسیب شناسی ممکن است به دلیل توسعه مقاومت به پیشرفت خود ادامه دهد.
آخرین نقش به بهداشت اندام تحتانی داده نمی شود ، پاها را باید گرم نگه دارید تا سرد نباشند.
با این کار احتمال آسیب قارچی ، نفوذ میکرو فلورای بیماری زا به بافت از طریق ترک و ساییدگی به حداقل می رسد.
اگر چنین آسیب دیده باشد ، گاهی اوقات برای جلوگیری از مشکلات سلامتی ، درمان زخم با یک داروی ضد عفونی کننده یا حاوی الکل کاملاً کافی است.
مانند هر بیماری ، خلط نیاز به توجه دقیق به خود ، سلامتی ، درمان کافی و به موقع دارد. در غیر این صورت ، روند التهابی چرکی پیشرفت خواهد کرد ، هر روز احتمال نجات اندام و زندگی آسیب دیده را کاهش می دهد.
خلط پا - عارضه احتمالی دیابت

دیابت قارچ نه تنها با یک تظاهرات مستقیم به شکل وخیم در بهزیستی بلکه با تأثیرگذاری بر کار سایر ارگانها خطرناک است.
بنابراین ، آسیب به سیستم عروقی در ناحیه پا منجر به ایجاد گانگرن و خلط می شود.
علل وقوع
دیابت قندی یک بیماری سیستمیک است ، یعنی بر کل بدن تأثیر می گذارد ، بنابراین پیش نیازهای ظهور چنین عارضه بارز دیابت موارد زیر است:
- آسیب به مکانیسم های تنظیم عصبی در پا ،
- آسیب به بستر عروقی بدن: دیواره عروق آویز ،
- کاهش قابلیت های محافظ بدن ،
- تغییرات متابولیک در سطح بافت: افزایش گلوکز.
بنابراین ، در پس زمینه تغییرات فوق ، علل شایع بروز و ایجاد خلط پا به شرح زیر است:
- بیماری های چرکی پوست ،
- برش ، خرد شده ، زخم های چاقو ،
- فراخوانهای فراخوانی
- میکروتروما سطح پلانتار ،
- بدنهای خارجی (شکافها) ،
- ناخن پا درشت
- زخمهای ناشی از اصابت گلوله
هر یک از این دلایل با تکثیر بعدی آنها و تحریک التهاب در محل نفوذ به "دروازه" تبدیل می شود. شایع ترین عوامل حمله عفونی: استافیلوکوک ، استرپتوکوک ، باسیل هموفیلی.
ایجاد التهاب چرکی در پس زمینه دیابت خیلی سریع رخ می دهد و تجلی می یابد:
- افزایش درجه حرارت بدن به 39 درجه یا بیشتر از لرز ،
- خارش پوست روی ضایعه ،
- ضعف شدید
- تعریق بیش از حد
- درد هنگام فشار دادن روی پا هنگام معاینه یا حرکات ،
- افزایش حجم پا ،
- تغییر رنگ پوست به رنگ قرمز روشن ،
- افزایش دمای محلی: پا در محل ضایعه داغ می شود ،
- احساس فشار مایع در هنگام فشار ،
- بی ثباتی گلیسمیک: هایپو یا قند خون بالا ، تا بروز کتواسیدوز.
نمایش شماتیک التهاب چرکی عمیق در شکل ارائه شده است:

در اولین علائم بیماری ، برای تعیین تاکتیک اقدامات درمانی باید فوراً به جراح مراجعه شود.
تشخیصی
تشخیص توسط:

سالهاست که مشكل DIABETES را مطالعه كرده ام. این بسیار ترسناک است که بسیاری از مردم می میرند ، و حتی بیشتر به دلیل دیابت ناتوان می شوند.
من عجله می کنم که خبرهای خوب را بگویم - مرکز تحقیقات غدد درونریز آکادمی علوم پزشکی روسیه موفق به ایجاد پزشکی شده است که به طور کامل بیماری دیابت را درمان می کند. در حال حاضر ، اثر بخشی این دارو به 100٪ نزدیک می شود.
خبر خوب دیگر: وزارت بهداشت تصویب برنامه ویژه ای را تأمین کرده است که کل هزینه های دارو را جبران می کند. در روسیه و کشورهای CIS افراد دیابتی قبل 6 ژوئیه ممکن است دارویی دریافت کند - رایگان!
- با بیمار کاملاً مصاحبه کنید.
- بازرسی از ناحیه آسیب دیده پا.
- تست های آزمایشگاهی اضافی:
- آزمایش خون عمومی ، که در آن افزایش سطح لکوسیتها وجود دارد و مقدار رسوب گلبولهای قرمز (ESR) افزایش یافته است ،
- سوراخ از تمرکز چرکی: جداسازی پاتوژن و تعیین حساسیت آن به آنتی بیوتیک ها.
درمان سنتی
رویکردهای درمانی در عمل پزشکی بستگی به میزان پیشرفت خلط دارد ، اما در همان زمان ، همه بیماران تجویز می شوند انسولین درمانی.
با معالجه اولیه بیمار با پای مشکل دار ، ممکن است معالجه محدود به تجویز باشد ضد التهاب آماده سازی ("ایندومتاسین" ، "ایبوپروفن" ، "دیکلوفناک سدیم" و غیره) ، ضد باکتری وجوه ("Roxithromycin" ، "آزیترومایسین" ، "Ceftriaxone" ، "Aztreonam") و داروها ، بهبود گردش خون (ترنتال ، دیالیپون). درمان پیچیده همچنین شامل روشهای فیزیوتراپی و درمان موضعی با پمادها است. اطلاعات بیشتر در مورد درمان زخم های پا را که نمی توان بهبود بخشید ، در اینجا بخوانید.

در 47 سالگی به دیابت نوع 2 مبتلا شدم. در عرض چند هفته تقریباً 15 کیلوگرم به دست آوردم. خستگی مداوم ، خواب آلودگی ، احساس ضعف ، بینایی شروع به نشستن کرد.
وقتی 55 ساله شدم ، خودم را با انسولین چاقو زده بودم ، همه چیز خیلی بد بود. این بیماری به پیشرفت خود ادامه داد ، تشنج های دوره ای آغاز شد ، آمبولانس به معنای واقعی کلمه مرا از جهان بعدی بازگرداند. تمام مدت فکر می کردم که این زمان آخرین خواهد بود.
همه چیز تغییر کرد که دخترم به من اجازه خواندن یک مقاله در اینترنت را داد. نمی توانید تصور کنید که چقدر از او سپاسگزارم. این مقاله به من کمک کرد تا کاملاً از بیماری دیابت خلاص شوم. 2 سال گذشته که بیشتر شروع به جابجایی کردم ، در بهار و تابستان هر روز به کشور می روم ، گوجه فرنگی را پرورش می دهم و در بازار می فروشم. خاله هایم از این که من چطور با همه چیز کنار می شوم ، از کجا قدرت و انرژی زیادی به وجود می آید ، تعجب می کنند ، آنها هنوز هم باور نمی کنند که من 66 سال دارم
کسی که می خواهد زندگی طولانی و پرانرژی داشته باشد و این بیماری وحشتناک را برای همیشه فراموش کند ، 5 دقیقه طول بکشد و این مقاله را بخواند.
بسیار مهم است که هر روز انتظار همراه با خلط پا ، نتیجه مطلوب بیماری را کاهش می دهد.
با ایجاد التهاب چرکی ، تنها مراقبت های جراحی همراه با روش های محافظه کارانه درمان می توانند از قطع عضو جلوگیری کنند و خطر مرگ را کاهش دهند.
کالبد شکافی خلط پا را در ویدئویی که مورد توجه شما قرار گرفته است می توانید مشاهده کنید:
داروهای مردمی
مبارزه با خلط با دستور العمل های طب سنتی تجویزات کاملاً مؤثری را ارائه نمی دهد ، زیرا یک روش منظم و جدی برای معالجه بیماری لازم است. درمان این بیماری با داروهای قومی فقط کمی به اصلاح وضعیت پوست و مبارزه با عفونت کمک می کند.
تنتور پروپولیس-hypericum. 50 گرم بره موم خرد شده در ملات ریخته شده و 0.3 لیتر از محلول 40 درجه الکل اتیل ریخته ، سپس 100 گرم از مخمر ریز خرد شده سنت جان ، به سختی چوب پنبه را با یک درب اضافه کنید. پافشاری باید هفت روز در یک مکان خنک و بدون دسترسی به نور آفتاب باشد ، از یک صافی عبور کرده و از کمپرس استفاده کنید ، که برای آن 20 گرم محلول با 1/2 فنجان آب جوش رقیق می شود.
تزریق اکالیپتوس. در یک قمقمه ، 2 قاشق غذاخوری برگ اکالیپتوس را در 0.3 لیتر آب جوش دم کرده ، اصرار کنید ، بعد از سه تا چهار ساعت با آب رقیق کنید. کاربرد: 1/3 فنجان 4 بار در روز قبل از غذا.
تزریق میخک. 3 قاشق غذاخوری برگ میخک را با 1 لیتر آب جوش بریزید ، بعد از یک ساعت ماست را به صورت پنیر می ریزیم. کاربرد: در ناحیه آسیب دیده یا 100 میلی لیتر خوراکی چهار تا پنج بار در روز فشرده سازی کنید.
برداشت گیاهان دارویی. گیاه چنار ، شمعدان ، برگ توس ، شبدر ، کامفری ، الکامپان ، ریشه باتلاق ، کالاموس ، گالانگال در قسمتهای مساوی مخلوط می شوند. 2 قاشق غذاخوری مجموعه 0.4 لیتر آب جوش بریزید ، به مدت 10 دقیقه بجوشانید ، 2 ساعت اصرار کنید ، فیلتر کنید. در صورت تمایل می توانید یک قاشق غذاخوری آب چنار و یک قاشق غذاخوری تزریق اکالیپتوس اضافه کنید. طریقه استفاده: 2 قاشق غذاخوری در روز به مدت ده روز.
پماد بوردوک برگ سیر خرد شده ریز خرد شده را با هم مخلوط کرده و با نسبت ترش به نسبت 2: 1 مخلوط کنید. مخلوط حاصل را با برنامه های نیم ساعته به منطقه آسیب دیده بمالید. پاک کردن پوست گریس به طور موثری با جوشانده ی باقلا انجام می شود: 1 قاشق غذا خوری از خمیر بادام در 100 میلی لیتر آب ریخته می شود ، به جوش آورده ، فیلتر می شود ، خنک می شود و برای تزریق پماد از پوست استفاده می شود.
پودر پودر. 3-5 قاشق غذاخوری ل گچ زمین مخلوط شده با 4 قاشق غذاخوری. ل پودر آرد ، یک لکه پوست را بپاشید ، باند بمالید و مدت زمان خواب شب را بگذارید. مواد دارویی اضافه شده به پودر ، اثر بخشی درمان محلی را افزایش می دهد: اسید بوریک - 3 گرم ، استرپتوسید سفید - 8 گرم ، خشایفرم - 12 گرم.
تزریق جوانه های توس. 10 گرم جوانه توس را بریزید و 0.2 لیتر آب جوش بریزید ، بعد از گذشت 15 دقیقه با حرارت کم به جوش بیاورید.کرنش کاربرد: به عنوان گلدان در منطقه آسیب دیده یا 1 قاشق غذاخوری. ل داخل 3 دور در روز
ران های قارچی ، پاها ، پاها: علائم ، درمان دیابت

phlegmon of tibia یک فرایند چرکی است که مرزهای خاصی ندارد. مستعد ابتلا به اندامهای مجاور است. در اکثر موارد ، پاتوژن ها میکروارگانیسم های استافیلوکوک ، استرپتوکوک ، پاترفیک و بی هوازی هستند.
این بیماری می تواند نه در قسمت پایینی پا ظاهر شود ، بلکه به عنوان مثال در پا و به دلیل روند التهابی گسترده ، به این قسمت از اندام بروید.
چه عواملی باعث تحریک بیماری می شوند ، علائم و روش های درمانی آن چیست - ما در این مقاله خواهیم گفت.
خلط می تواند هم در بزرگسالان و هم در کودکان از هر جنسیتی باشد. التهاب به عنوان یک آسیب شناسی مستقل شروع می شود یا به عنوان یک عارضه فرآیندهای چرکی ایجاد می شود: جوش ، آبسه ، آرتروز ، استئومیلیت ، کاربولک ها و موارد دیگر. علاوه بر این عوامل تحریک کننده ، دلایل ممکن است شامل موارد زیر باشد:
- آسیب بافت اندام ،
- نیش یک صدف آلوده ، ماهی یا حیوان ،
- معرفی زیر پوست مواد شیمیایی (نفت سفید ، استرپتین ، بنزین ، داروها ، و غیره) ،
- نقض اقدامات آسپتیک هنگام مداخلات جراحی.
Phlegmon می تواند در هر نقطه از بدن ظاهر شود. بر روی بافت های فک ، این بیماری به دلیل عدم درمان برای مدت طولانی پوسیدگی ، لوزه مزمن ، لنفادنیت یا پالپیت موضعی است. خلط ران بعضی اوقات آسیب شناسی اصلی است ، اما غالباً مواردی از ابتلا به این بیماری به دلیل بلع چرک از نواحی اطراف (مفصل ران ، بافت های شکمی) وجود دارد.
احتمال بروز خلط پا با کاهش ایمنی افزایش می یابد که این خود نتیجه ای از دیابت ، آنکولوژی ، عفونت HIV ، هیپوویتامینوز ، سل ، بیماری های مختلف خونی و دلایل دیگر است. در این شرایط ، بیماری به سرعت توسعه می یابد و شکل شدید دارد. محققان دریافته اند که تشکیل phlegmon همچنین می تواند توسط باکتری های فرصت طلب ایجاد شود.
آسیب شناسی اغلب در افراد مبتلا به دیابت مشاهده می شود. واکنشهای ایمنی آنها کاهش می یابد و به همین دلیل ، حتی نقض های کوچک پوست نیز می توانند باعث آسیب شدید بافت شوند. میکرو فلورای پاتوژن با وارد شدن به زخم باز باعث گسترش سریع عفونت در بدن بیمار می شود.
خطرناک ترین آنها باکتری هایی هستند که در مقابل داروها مقاوم هستند ، به عنوان مثال استافیلوکوکوس اورئوس. اگر روی پوست و بافت تأثیر بگذارد ، درمان بسیار دشوار خواهد بود.
میکروارگانیسم عامل تحریک التهاب چرکی نه تنها در صورت نفوذ به سطح زخم بلکه همچنین بدون آسیب به پوست و بافت چربی می شود.
این می تواند زمانی اتفاق بیفتد که میکروب ها از طریق لنفوژن یا جریان خون عبور کنند.
الکل و اعتیاد به مواد مخدر باعث اختلال در کار همه ارگان ها و سیستم های انسانی می شود و همین امر باعث می شود مقاومت آن در برابر نفوذ عوامل بیماری زا کمتر مقاومت کند. این به مسمومیت شدید منظم کمک می کند. بنابراین ، چنین افرادی اغلب از بیماری مورد نظر رنج می برند.
میکروبهای دیگر نیز باعث ایجاد خلط می شوند. Pseudomonas aeruginosa ، که در آب و خاک زندگی می کند ، به دلیل برش یا خراش عمیق وارد بافت می شود. Pasturella multocida روی پوست افرادی که اغلب با سگ و گربه ارتباط برقرار می کنند ، می شود. عفونت با Erysipelothrix rhusiopathiae می تواند از خرچنگ ها ، ماهی ها و سایر موجودات رودخانه ای و دریایی ایجاد شود.
این بیماری می تواند اولیه باشد (در نتیجه یک عفونت مستقیم رخ می دهد) ، ثانویه (هنگام انتقال التهاب از بافت های مجاور) ، حاد ، لاغر ، سطحی یا داخلی ، مترقی یا محدود.
براساس نوع تخریب بافت ، خلط به فرمهای زیر تقسیم می شود:
با توجه به روش بومی سازی ، این بیماری به انواع مختلفی تقسیم می شود: زیر جلدی ، عضلانی ، زیر عضلانی ، رتروپریتونئال ، بین ارگان ها ، و همچنین خلط بافت مدیاستین ، خلط گردن ، دست چپ و راست ، پایین پا ، ران و خلط پا. احتمال ابتلا به عفونت ، به ویژه آسیب شناسی و حساسیت به داروها نیز ناشی از نوع میکروارگانیسم های بیماری زا است.
اگر التهاب با تشکیل چرک در کنار برخی از اعضای بدن ظاهر شود ، از اسم لاتین این اندام با افزودن پیشوند "جفت" ، به معنی "اطراف" یا "اطراف" نامیده می شود. به عنوان مثال ، در اطراف کلیه ها - پارانفریت ، در نزدیکی رحم - پارامتریت.
در دوره حاد ، خلط از یک عضو به اندام دیگر منتقل می شود. از انگشت می توان به عضلات گوساله رسید ، و سپس به ران.
علائم بارز خلط التهاب ، تورم و سلامتی نامناسب خواهد بود. در ناحیه آسیب دیده ، قرمزی روی پوست و تورم ناشی از تجمع چرک به وضوح بیان شده است. تورم غدد لنفاوی مشاهده می شود. خلط به صورت حاد با درجه حرارت بالا تا 38-40 درجه و بالاتر ، مسمومیت عمومی ، تشنگی ، بی حالی ، لرز و سردرد مشخص می شود.
لکه درد در لمس داغ است ، پوست روی آن براق است. چرک می تواند لایه های عمیق تر بافت را ذوب کند ، به همین دلیل منطقه شکل گیری بسیار بزرگتر می شود. با پیشرفت خلط گسترده ، همه علائم برجسته تر می شوند.
درد به طور منظم ، پرتلاطم ، وخیم تر از شب است. علاوه بر این ، اشیاء خارجی می توانند آسیب ببینند و محتویات چرکی بیرون بیایند. بیمار تنگی نفس و تب شدید دارد.
نبض و فشار خون کاهش می یابد ، کمی ادرار آزاد می شود ، سر بسیار صدمه می زند و زردی روی پوست ظاهر می شود.
اگر مشکوک به وجود خلط ران باشد ، در این صورت متخصص این ناحیه از اندام تحتانی را بررسی می کند ، خون را برای تجزیه و تحلیل و همچنین چرکی که از زخم خارج می شود ، می گیرد. در مطالعه اول ، التهاب در بافتهای بیمار تشخیص داده می شود ، و نوع دوم نوع پاتوژن ایجاد کننده بیماری را تعیین می کند.
اگرچه خلط یک بیماری عفونی است ، اما مسری نیست. معمولاً در زیر پوست ایجاد می شود و لایه اپیدرم اجازه نمی دهد تا بیرون برود و گسترش یابد. این امر آن را از یک بیماری مشابه - تحریک کننده ، که در سطح پوست موضعی است و بسیار مسری است متمایز می کند.
بدون عمل جراحی ، در صورت وجود چرک در زیر پوست ، خلط ران و سایر قسمتهای اندام تحتانی تنها در مرحله اولیه قابل درمان است.
به بیمار توصیه می شود با بیحرکتی مفاصل زانو و مچ پا ، استراحت را در رختخواب رعایت کند.
به بیمار تزریق آنتی بیوتیک به صورت عضلانی یا مجموعه ای از آنتی بیوتیک ها با داروهای کورتیکواستروئیدها و همچنین فیزیوتراپی (UHF) و گرمای خشک به محل زخم تجویز می شود. همچنین یک نوشیدنی سنگین به منظور حذف مسمومیت بدن در اسرع وقت توصیه می شود.
چنین مواردی بسیار زیاد نیستند ، در مواردی که نیاز به عمل جراحی فوری باشد ، اغلب در چنین مرحله ای به پزشک مراجعه می کنند. آنها این کار را اینگونه انجام می دهند:
- مداخله تحت بیهوشی عمومی انجام می شود. برای خروج چرک ، بافتهای فوقانی و عمیق پای پایانی برداشته می شوند.
- خوب ضایعه را تمیز کرده و ضد عفونی کنید.
- در صورت لزوم ، زهکشی در زخم وارد می شود.
- در پایان عمل ، یک پانسمان استریل با پمادهای مبتنی بر آنتی بیوتیک ها استفاده می شود (لوومکول ، لووسین).
- سموم موجود در بدن بیمار با استفاده از محلول های همودز ، reopoliglukin داخل وریدی دفع می شود.
با یک ضایعه بزرگ ، اغلب یک روش درمانی مدرن توصیه می شود - درماتوپلاستی.
اگر یک خلط بافت گسترده وجود داشته باشد ، پس از آن درمان طولانی است. در مرحله بهبودی ، از پمادهایی که پایه چربی دارند استفاده می شود (لنت ویشننوسکی ، تتراسایکلین ، پماد سنتومایسین).
چنین برداشتی با برداشتن زهکشی انجام می شود. برای افزایش لحن عروقی ، بیمار به کلرید کلسیم تزریق می شود.
بعضی اوقات از داروها برای عادی سازی کار قلب ، سیستم ایمنی بدن و مجموعه ای از ویتامین ها استفاده می شود.
به منظور تسریع در رد بافت نکروز ، آنزیم های پروتئولیتیک (Terrilitin ، Chymotrypsin) تجویز می شوند. تحریک ترمیم بافت با استفاده از پماد متیلوراسیل و تروکسوازین حاصل می شود.
پس از ترخیص از بیمارستان ، از ژل Troxevasin ، روغن دریای گندم دریایی یا روغن گل سرخ برای اسکار زخم استفاده می شود. برای بهبودی سریع بیمار ، پزشکان اغلب هیرودوتراپی (درمان با زالو) را تجویز می کنند.
آنزیمی که این کرم آب را ترشح می کند ، گردش خون در بافت های آسیب دیده را بهبود می بخشد ، تورم و التهاب را تسکین می دهد و بازسازی سلولی را تسریع می کند.
طب سوزنی و روشهای فیزیوتراپی نیز نتایج خوبی را ارائه می دهند.
هرچه سریعتر درمان خلط شروع شود ، خطر ایجاد عوارض جانبی کمتر می شود. روند عفونی که از طریق خون و سیستم لنفاوی پخش می شود می تواند باعث بیماری های چرکی مانند:
در هیچ حالتی نباید مراجعه به پزشک را به تعویق انداخت و سعی کرد با روش های جایگزین درمان شود. اگر خلط به موقع تشخیص داده نشود ، می توان بیماریهای فوق را به دست آورد و در موارد پیشرفته ، مسمومیت با خون.
تقویت ایمنی ، درمان صحیح و به موقع فرآیندهای التهابی و چرکی در بدن به کاهش خطر ابتلا به بیماری خلط آور کمک خواهد کرد. ایجاد متابولیسم خوب و رهایی از کانونهای مزمن باکتریایی بسیار مهم است.
برای جلوگیری از خلط ران و پایین پا لازم است از آسیب به پوست پاها جلوگیری شود ، خصوصاً در مناطقی که خطر عفونت زیاد (جنگل ، رودخانه ، دریا ، زیستگاه های حیوانات) وجود دارد. اگر ناگهان پای خود را مجروح کردید ، فوراً اشیاء خارجی را که می توانند وارد زخم شوند ، جدا کنید. پس از آن ، ناحیه بیمار را با یک ماده ضد عفونی کننده (الکل ، ودکا ، زلنکا ، ید) درمان کنید ، با یک گچ آب بندی کنید یا با یک باند استریل (پارچه) بپوشانید. پیشگیری همچنین می تواند شامل مراجعه سریع به جراح یا آسیب شناسی باشد. با تشخیص به موقع ، از التهاب جدی بافت جلوگیری می شود و با استفاده از روش های درمانی ، خلط را درمان می کند. این اقدامات پیشگیرانه ساده را دنبال کنید و خطر ابتلا به این بیماری را به حداقل برسانید. تشکیل چرکی در ترکیب با التهاب ، phlegmon نامیده می شود. عفونت از طریق نقایص پوستی نفوذ می کند. عفونت قارچی همچنین می تواند باعث بیماری شود. بسته به وضعیت بیمار و مقاومت بدن ، عفونت شیوع می یابد. چه عارضهای ممکن است یک خلط روی پا داشته باشد ، چگونه آن را به درستی درمان کنیم؟ التهاب بافت چربی ناشی از میکروارگانیسم ها و بدون مرز ، خلط نامیده می شود. یک علت شایع در بروز خلط پا ، زخمهای سوراخ ، سوراخ شدن گوشه ها ، غالباً التهاب بافت زیر پوستی است که توسط قشر خلفی انجام می شود. برخلاف جوش ، توده های چرکی در یک مکان جمع نمی شوند ، اما در بافت های عمیق پخش می شوند ، شافت ندارند. علائم بیماری می تواند یا تلفظ شود و یا نیاز به تشخیص اضافی دارد. در مقابل زمینه گربه های موجود ، خلط انگشتان پا اغلب ایجاد می شود. بدون اقدامات لازم ، این بیماری در بافت های همسایه گسترش می یابد. خلط پا یک فرآیند حاد ، عمیق چرکی و التهابی در بافت زیر جلدی و بافت نرم اطراف آن است. خلط پا اغلب بیماران دیابتی را همراهی می کند. براساس آمارهای مقامات بهداشتی ، نیمی از مداخلات جراحی باعث ایجاد خلط پا در دیابت می شود. دیابت قندی یک بیماری سیستمیک است ، یعنی بر کل بدن تأثیر می گذارد ، بنابراین پیش نیازهای ظهور چنین عارضه بارز دیابت موارد زیر است:خلط پا در دیابت قندی: علائم و درمان ، کالبد شکافی انگشتان پا

خلط پا دیابتی: علل و روشهای درمانی

بنابراین ، در پس زمینه تغییرات فوق ، علل شایع بروز و ایجاد خلط پا به شرح زیر است:
- بیماری های چرکی پوست ،
- برش ، خرد شده ، زخم های چاقو ،
- فراخوانهای فراخوانی
- میکروتروما سطح پلانتار ،
- بدنهای خارجی (شکافها) ،
- ناخن پا درشت
- زخمهای ناشی از اصابت گلوله
هر یک از این دلایل با تکثیر بعدی آنها و تحریک التهاب در محل نفوذ به "دروازه" تبدیل می شود. شایع ترین عوامل حمله عفونی: استافیلوکوک ، استرپتوکوک ، باسیل هموفیلی.
ایجاد التهاب چرکی در پس زمینه دیابت خیلی سریع رخ می دهد و تجلی می یابد:
- افزایش درجه حرارت بدن به 39 درجه یا بیشتر از لرز ،
- خارش پوست روی ضایعه ،
- ضعف شدید
- تعریق بیش از حد
- درد هنگام فشار دادن روی پا هنگام معاینه یا حرکات ،
- افزایش حجم پا ،
- تغییر رنگ پوست به رنگ قرمز روشن ،
- افزایش دمای محلی: پا در محل ضایعه داغ می شود ،
- احساس فشار مایع در هنگام فشار ،
- بی ثباتی گلیسمیک: هایپو یا قند خون بالا ، تا بروز کتواسیدوز.
نمایش شماتیک التهاب چرکی عمیق در شکل ارائه شده است:
رانهای پلنگ

خلط فرایندی چرکی است که در بافتهای چربی رخ می دهد. این بیماری بیشتر به دلیل وجود میکروب های بیماری زا مختلف ظاهر می شود. پیشرفت این بیماری در هر قسمت از بدن بدن انسان رخ می دهد. بیشتر اوقات ، التهاب بافت چربی در قسمتهای زیر بدن رخ می دهد: دیواره جلوی شکم ، قفسه سینه ، پشت ، باسن ، باسن ، گردن ، صورت.
این بیماری در نتیجه ضرب میکروارگانیسم هایی مانند استرپتوکوک ، استافیلوکوک ، کلوستیدیا ، سودوموناس آئروژینوزا و سایر باکتری های بیماری زا بروز می کند.
میکروب ها به روش های مختلفی وارد بافت چربی می شوند ، اما ساده ترین راه باز کردن زخم ناشی از جراحی ، آسیب دیدگی یا تزریق است.
باکتریها همچنین می توانند از طریق انتقال لنف یا خون وارد بدن شوند. احتمال تماس با تماس از طریق عفونت وجود دارد - اگر چرک از اندام درگیر شکسته شده و بافت چربی را که در همان نزدیکی قرار دارد لمس کند. گسترش میکروب همچنین می تواند یک کاربنچ یا آبسه باشد.
در دوران کودکی ، خلط ناشی از باکتری هموفیلی ایجاد می شود. بزاق گربه ها و سگ ها حاوی باکتری Pasturella multocida است که در طی نیش به مدت 4-24 ساعت به انسان منتقل می شود. اگر در حین کار با صدف ها ، ماهی های دریایی ، مرغ یا خوک ها صدماتی به وجود بیاید ، ممکن است Erysipelothrix rhusiopathiae باعث خلط شود.
طبیعی است که بدن سعی کند التهاب را به تنهایی از بین ببرد. او این کار را با تشکیل کپسول در اطراف اندام مبتلا انجام می دهد. اگر ایمنی کاهش یابد یا فرد مبتلا به بیماریهای مزمن باشد ، بدن از مبارزه با عفونت متوقف می شود و احتمال انتشار چرک از طریق بافت چربی وجود دارد.
همچنین لازم به ذکر است که بیشتر میکروب های بیماری زا ماده ای را ترشح می کنند که کپسول محافظ را حل می کند و این منجر به تکثیر عفونت می شود. تعدادی موارد وجود دارد که خلط ناشی از مواد شیمیایی ایجاد شده است. این می تواند بنزین ، استرپتین ، نفت سفید و سایر موادی باشد که در زیر پوست قرار می گیرند.
با کاهش ایمنی ، خطر ابتلا به خلط افزایش می یابد. اگر بدن تخلیه شود ، بیماری های مزمن داشته باشد یا از عفونت HIV رنج ببرد ، احتمال ابتلا به التهاب نیز وجود دارد. اگر بدن قادر به تحمل بیماری نباشد ، خلط ران به سرعت افزایش می یابد.
نوع باکتری های بیماری زا بستگی به این دارد که چگونه این بیماری ادامه یابد و با چه دارویی برای درمان آن اقدام شود.خلط پا پایین پا ناشی از میکروارگانیسم های بی هوازی شدیدترین در نظر گرفته می شود.
خلط خارجي خلط آور در هر قسمت از بدن يكسان به نظر مي رسد. به طور معمول ، می توان به دو نوع تقسیم شد:
- سطحی - بافت فقط به لایه ماهیچه مبتلا می شود ،
- عمیق - تا تمام بافت های موجود در بدن ، تا بافت چربی گسترش می یابد.
با خلط سطحی ، ورم ، تورم و تراکم قسمت آسیب دیده بدن رخ می دهد. ناحیه التهاب دارای درد مداوم است.
پوست قسمت ملتهب بدن رنگ قرمز و تب دارد. غدد لنفاوی واقع در نزدیکی بزرگ شده و آسیب می بینند.
پس از مدتی دمای کل بدن به 38-40 درجه بالا می رود ، ضعف عمومی ، لرز ، تشنگی و خشکی دهان ظاهر می شود.
با وجود خلط عمیق ، دمای بدن می تواند تا 40-42 درجه افزایش یابد. سیستم قلبی عروقی شروع به رنج می کند ، تنفس مختل می شود ، حالت تهوع یا استفراغ ظاهر می شود. مقدار دفع ادرار به شدت کاهش می یابد. خلط عمیق با افزایش ناحیه آسیب دیده بدن ظاهر می شود. هنگام احساس درد ، درد ایجاد می شود.
ارگان هایی که در کنار خلط قرار دارند نیز ممکن است رنج ببرند. به عنوان مثال ، با خلط ماهیچه ایلیوپواس ، هنگام بالا بردن پا ، ران می تواند به سمت بیرون بچرخد. اگر اندامهای داخلی تحت تأثیر قرار بگیرند ، علائم خارجی می تواند شبیه به مسمومیت بدون تظاهرات مشهود خارجی باشد.
اشکال مختلفی از خلط وجود دارد. بیایید آنها را با جزئیات بیشتری در نظر بگیریم.
روند تشکیل خلط
سروز - مایع ابری در بافت ها جمع می شود ، در حالی که ممکن است علائم بیرونی ظاهر نشود.
Putrid - ساختار بافت از بین می رود ، و گازها تشکیل می شوند ، در نتیجه تمرکز التهاب بوی نامطبوع پوسیده ای دارد. ناحیه ملتهب بدن سایه تیره خاکستری را به دست می آورد. تشکیل پوسیدگی در بدن منجر به مسمومیت می شود.
چرکی - چرک در اطراف تمرکز آسیب دیده گسترش می یابد. در نتیجه ، زخم یا فیستول در نزدیکی التهاب شکل می گیرد. با شیوع بیماری ، تمام اندام هایی که در نزدیکی منطقه ملتهب قرار دارند ، با چرک اشباع شده اند.
بی هوازی - التهاب قسمتهای زیادی از بدن را ضبط می کند ، که این امر باعث شکل گیری کانون های نکروتیک و آزاد شدن گازها می شود. بافت های تحت تأثیر خلط دارای رنگ خاکستری-سیاه و بوی بدنی هستند. اگر قسمت ملتهب بدن را لمس کنید ، شکاف آن را خواهید شنید که به دلیل تجمع گازها ظاهر می شود. از نظر ظاهری ، چنین خلط مانند گوشت آب پز است.
نکروتیک - بر روی پوست مبتلا به خلط ، پوست مرده ظاهر می شود ، که به مرور زمان لایه برداری می شود و در جای خود زخم هایی وجود دارد که از آن خون می تواند آب بکشد. درمان phlegmon با جراحی انجام می شود.
عوارض
عفونت در سراسر بدن گسترش می یابد ، از جمله لنف و خون ، که باعث مسمومیت می شود. همچنین احتمال لنفادنیت یا سپسیس وجود دارد.
خلط ، که بر روی صورت شکل می گیرد ، اغلب منجر به این واقعیت می شود که عفونت به مغز منتقل می شود. و این می تواند به عنوان پیشرفت مننژیت چرکی مؤثر باشد.
گردن خلط غالباً منجر به خفگی می شود. اگر شریان ها یا دیواره های عروقی تحت تأثیر قرار گیرند ، به زودی خونریزی شریانی رخ می دهد ، که باعث مرگ می شود.
خلط پا چگونه در دیابت درمان می شود؟

هنگامی که خلط پا ایجاد می شود ، درمان دیابت دشواری قابل توجهی دارد ، بنابراین اغلب چنین ضایعه باعث توسعه گانگرن می شود و نیاز به قطع عضو اندام مبتلا است.
Phlegmon یک فرایند التهابی چرکی است که بر روی بافت چربی تأثیر می گذارد و در بیشتر موارد ، چنین ضایعه ای گسترده است.
بر خلاف شکل رایج تر ضایعه چرکی بافت آبسه ، خلط دارای مرزهای مشخصی نیستند و مستعد گسترش سریع هستند.
Phlegmon ، در حال رشد در پس زمینه بیماری دیابت ، نتیجه یک روند پاتولوژیک عمومی است که بر سیستم عروقی و عصبی تأثیر می گذارد.
پیچیدگی درمان چنین فرآیندی التهابی چرکی در این واقعیت نهفته است که ضایعه از نظر ماهیت سیستمیک است ، بنابراین بدون بازگرداندن عصب داخلی و خونرسانی به بافت ها ، متوقف کردن آن امکان پذیر نیست.
بنابراین ، درمان خلط ، که در زمینه بیماری دیابت در حال توسعه است ، نیاز به یک رویکرد یکپارچه دارد.
علت اصلی ایجاد خلط پا در بیماران مبتلا به دیابت ، کاهش در کنترل بیماران مبتلا به میزان قند خون است.
افزایش مقدار گلوکز در خون بر همه انواع بافت تأثیر منفی می گذارد ، اما آسیب رسیدن به انتهای عصبی و رگ های خونی کوچک بخصوص شدید است.
بنابراین ، یک شخص قبل از هر چیز در انتهای عصبی اندام تحتانی حساسیت خود را از دست می دهد و به حدی است که می تواند کفش 2 سایز کوچکتر از حد لازم را بپوشد و احساس ناراحتی نکند.
علاوه بر این ، مکانیسم رشد خلط پا با پا ارتباط نزدیکی با پدیده ای مانند شریان های "مدور" دارد. این پدیده نتیجه شکست شاخه های کوچک - شریانی ها است که با از بین رفتن وثیقه ها و ارتباطات ارتباطی بین آنها همراه است. چنین تغییرات سیستمیک اغلب باعث نارسایی حاد عروق می شود که این امر بر وضعیت سایر بافت ها تأثیر می گذارد.
در مورد خلط های خونی که در پس زمینه دیابت قرار دارند ، نقض حاد تغذیه بافت توسط اکسیژن و مواد لازم رخ می دهد ، که منجر به ایسکمی و مرگ آنها می شود. چنین نقض تغذیه بافت می تواند درجات مختلفی داشته باشد و می تواند به گنگنن منطقه وسیعی از بافت یا چندین انگشت برسد.
علاوه بر این ، دیابت قندی عاملی مستعد کننده برای ایجاد آترواسکلروز شریان های بزرگ است ، زیرا خطر انسداد پلاک های مسدود کننده جریان خون در دیواره رگ های آسیب دیده را افزایش می دهد. با این نوع رشد ، نواحی وسیعی از بافت ها و حتی کل پا ممکن است در روند نکروز دخیل باشد.
با این حال ، باید درک کرد که خلط فرایندی چرکی از ماهیت التهابی است.
Phlegmon به دلیل این واقعیت ایجاد می شود که بافت مرده شروع به تجزیه می کند ، که برای بسیاری از باکتری ها یک محل پرورش عالی است. بنابراین ، خلط دقیقاً در مقابل زمینه ضایعات نکروتیک در دیابت ایجاد می شود که از خون کافی نیست ، و آسیب به میکرو فلورای بیماری زا بافت ها اولیه نیست.
با توجه به اینکه آسیب عروق در این حالت کوچکتر نمی شود ، با رشد خلط در افراد دیابتی ، ادامه نکروز سازی بافت ها و پیشرفت یک روند التهابی چرکی وجود دارد.
غالباً برای نجات فرد ، برداشتن بافت های آسیب دیده یا حتی کل اندام برای متوقف کردن گسترش روند چرکی لازم است.
پاهای خلط (پاها ، پاهای پایینی ، بافت های نرم): آنچه در آن است ، علائم و درمان

Phlegmon یک بیماری پاتولوژیک است که با ظهور شکل گیری چرکی ریخته شده در بافت چربی مشخص می شود. ویژگی بارز آن این واقعیت است که التهاب مرزهای مشخصی ندارد.
در صورت عدم درمان هدفمند ، چرک سریعاً بافت نرم اطراف آن را ذوب می کند. بنابراین ، خلط می تواند به سرعت منطقه خود را افزایش داده و در عمق و وسعت آن گسترش یابد. در آینده ، روند چرکی می تواند به رباط ها ، ماهیچه ها و حتی استخوان ها گسترش یابد.
پزشکان در حال حاضر می دانند که قارچی و میزان خطر آن چیست.
این وضعیت پاتولوژیک می تواند هم یک بیماری مستقل باشد و هم عارضه ابتلا به سپسیس ، کاربنک ، آبسه و سایر فرآیندهای موجود در بدن انسان.
با ایجاد خلط بر روی اندامهای بدون درمان پیچیده ، خطر بروز عوارض جدی و گانگرن زیاد است. این آسیب شناسی در نوزادان و همچنین افراد 17 تا 35 ساله بیشتر دیده می شود.
اغلب در بیماران ایدز چنین آموزش هایی مشاهده می شود.
چنین تشکیلاتی می تواند هم اولیه و هم ثانویه باشد. بستگی به نحوه نفوذ عفونت به لایه های زیر پوستی دارد. با خلط اولیه ، تماس مستقیم با میکرو فلورای بیماری زا در زیر پوست مشاهده می شود ، که اغلب با تزریق اتفاق می افتد. در شکل ثانویه تشکیل ، انتقال فرآیندهای التهابی از بافتهای همسایه مشاهده می شود.
بعلاوه ، خلط می تواند هم حاد و هم مزمن باشد. بسته به میزان توزیع ، چنین تحصیلی می تواند مترقی یا محدود باشد. در موارد خفیف ، سطحی است. در موارد شدید ، آسیب می تواند عمیق باشد. بسته به نوع از بین رفتن بافت ، فرم های زیر خلط از هم متمایز می شوند:
با توجه به بومی سازی ضایعات موجود ، چنین ساختاری می تواند به صورت رتروترنیتونی ، عضلانی ، زیر جلدی ، بین سازمانی ، زیر فاسیال ، خلط مدیاستن و غیره باشد. خلط پا ، دست و گردن بسیار متداول است. با یک دوره نامطلوب ، تشکیل می تواند فراتر از ناحیه آناتومیک باشد و منجر به گسترش این آسیب شناسی به اندام های همسایه شود.
در حال حاضر مشخص شده است که میکروارگانیسم ها چگونه می توانند به بافتهای عمیق وارد شوند. حتی میکروارگانیسم های بیماری زا نیز به طور شرطی می توانند پیشرفت خلط را تحریک کنند. آنها می توانند از طریق هرگونه زخم ، سایش ، مجاری لنفاوی و رگ های خونی به لایه های عمیق تر نفوذ کنند.
اغلب ظاهر چنین آموزش و پرورش در پس زمینه نیش گربه ها و سگ ها مشاهده می شود. علاوه بر این ، این وضعیت پاتولوژیک اغلب در افرادی ایجاد می شود که اغلب با حیوانات خانگی مختلف از جمله خوک ، صدف ، ماهی و پرندگان در تماس هستند.
بیشترین تحولات خلط را تحریک می کند:
- پروتئوس
- استرپتوکوک ، آنها
- پنوموکوکها ،
- بی هوازی تشکیل دهنده اسپور ،
- E. coli
دلیل اصلی ایجاد این بیماری فعالیت میکروارگانیسم های بیماری زا موجود است. به خصوص باکتری هایی که در برابر داروها مقاوم هستند به ویژه خطرناک هستند. نمونه بارز آن استافیلوکوکوس اورئوس ، یک ضایعه بافت نرم است که درمان آن بسیار دشوار است.
بیشتر اوقات ، میکروارگانیسم های بیماری زا از طریق نواحی آسیب دیده پوست و غشاهای مخاطی به لایه های عمیق تر نفوذ می کنند. علاوه بر این ، اغلب عفونت از طریق مسیر لنفوژن یا از طریق رگ های خونی گسترش می یابد ، به عنوان مثال ، با فورونکولوزیس ، لوزه ها ، پوسیدگی و غیره.
در موارد نادر ، ایجاد خلط می تواند نه از میکرو فلورای بیماری زا بلکه توسط مواد شیمیایی ایجاد شود. این اغلب در معتادان به مواد مخدر مشاهده می شود که خود را با داروهای ساخته شده در خانه از ترکیبات سمی مختلف تزریق می کنند ، اما وارد رگ نمی شوند.
در این حالت ، مواد سمی ابتدا دچار بافت نرم می شوند ، که یک محیط بهینه برای میکرو فلورای بیماری زا ایجاد می کند.
هنوز هم تعدادی از عوامل مستعد کننده وجود دارد که به افزایش سریع فلگمون در اندازه و تولید مثل میکرو فلورای بیماری زا کمک می کند. بنابراین ، وقتی نوبت به آموزش هایی مانند خلط می رسد ، دلایل می تواند در عوامل مختلف درون زا و آنزوژنیک ریشه یابی کند.
خیلی بیشتر و شدیدتر ، این وضعیت پاتولوژیک در افرادی که ایمنی ضعیف شده و بدن خسته شده دارند رخ می دهد. بعلاوه ، خلط خلط آور تیبیا اغلب در پس زمینه عفونت HIV و همچنین در افرادی که از سل و بیماری های مزمن خونی رنج می برند ، ایجاد می شود.
الکل و اعتیاد به مواد مخدر منجر به اختلال در کلیه سیستم های بدن می شود و همین امر باعث می شود فردی که چنین اعتیادهایی دارد نسبت به تأثیر میکرو فلورای بیماری زا از مقاومت کمتری برخوردار باشد. خلط پا اغلب به عنوان عارضه دیابت ایجاد می شود.
شکستن بافتهای نرم توسط میکروارگانیسم های بیماری زا بسیار دشوارتر است اگر فرد اختلالات گردش خون داشته باشد.
تظاهرات علامتی
در بیشتر موارد ، توسعه این سازند شروع حاد دارد. دمای بدن به شدت تا 39-41 درجه سانتی گراد افزایش می یابد. علاوه بر این ، علائم مسمومیت عمومی به سرعت در حال رشد است. بیماران شکایت دارند:
- تشنگی شدید
- لرز
- سردرد
- ضعف شدید
پوست بالای سطح آسیب دیده ، رنگ قرمز مایل به قرمز را به دست می آورد و متورم می شود. اگر خلط پا وجود داشته باشد ، اندام به اندازه بزرگ می شود. برای لمس ، منطقه آسیب دیده از مناطق سالم اطراف گرمتر می شود. پوست شروع به درخشش می کند. مرزهای روشن توزیع خلط را نمی توان تعیین کرد.
محتویات چرکی می توانند بافتهای عمیق تر را ذوب کنند ، بنابراین شکل گیری را بطور قابل توجهی گسترش می دهند. با ایجاد خلط عمیق ، علائم به شکلی حاد تر شروع می شوند.
علاوه بر این ، پوست بیش از تشکیل اغلب ذوب می شود ، که با انتشار مقدار زیادی از محتویات چرکی همراه است.
بیماران ممکن است تنگی نفس ، کاهش ضربان قلب و فشار خون ، کاهش ادرار ، سردرد و زردی پوست را تجربه کنند.
درمان پیچیده
با توجه به اینکه این وضعیت پاتولوژیک بسیار حاد شروع می شود ، درمان در یک بیمارستان انجام می شود. اول از همه ، چرک از حفره موجود تخلیه می شود. در بعضی موارد ، جراحی برای دسترسی به مطالب انجام می شود. پس از زهکشی ، زخم کاملاً با مواد ضد عفونی کننده درمان می شود.
فقط در موارد نادر ، هنگامی که نفوذ بافت مشاهده نشود و تشکیل آموزش در مرحله اولیه باشد ، درمان خلط با روش های محافظه کارانه قابل انجام است. کمپرس های گرم و لنت های گرمایش در منطقه آسیب دیده اعمال می شود. علاوه بر این ، روش های UHF و پانسمان های پماد مرکوری قابل استفاده است.
در صورت وجود دمای بالای بدن و نفوذی تشکیل یافته ، جراحی الزامی است. در حین عمل ، دیواره های زخم کاملاً تمیز می شوند. چنین درمان خلط می تواند باعث بهبود غنائم در بافتهای سالم ، کاهش استرس و کاهش خطر عوارض شود.
به طور معمول ، چنین مداخله ای تحت بیهوشی عمومی انجام می شود. با یک حفره عمیق ، زهکشی قابل نصب است. پانسمان ها با پمادهای محلول در آب یا محلول هایپرتونیک با دوز بالای آنتی بیوتیک ها روی زخم موجود اعمال می شود.
با وجود خلط فراوان ، درمان می تواند بسیار طولانی باشد.
اگر زخم به حالت خفیف تر ادامه یابد ، می توان جراحی های مکرر و پوستی انجام داد. اغلب ، به آنتی بیوتیک درمانی عمومی نیاز است. علاوه بر این ، خنثی سازی سموم موجود در بدن با معرفی محلول ارووتروپین انجام می شود.
برای افزایش لحن عروقی ، کلرید کلسیم ممکن است به بیمار تزریق شود. با درد قابل توجه ، تجویز عضلانی داروهای ضد درد ممکن است لازم باشد.
در برخی موارد ، استفاده از داروها برای تثبیت سیستم قلبی عروقی ، سیستم ایمنی بدن و مجتمع های ویتامین لازم است.
خلط چیست؟ طبقه بندی
انواع مختلفی از این بیماری وجود دارد:
- پشت عقب اگر فرآیندهای چرکی و التهابی در آنها وجود داشته باشد ، باکتری ها از طریق پوست آسیب دیده یا از طریق عضلات وارد بدن می شوند. با خلط پا ، قرمزی شدید پوست در قسمت پشتی رخ می دهد ، درخشش ناسالمی را به دست می آورد. ساق پا شروع به تورم و اندازه می کند. در صورت عدم درمان مناسب ، چرک می تواند به بافتهای سالم بدن گسترش یابد.
- زیر جلدی این نوع در نتیجه آسیب به قسمت بزرگی از پوست ایجاد می شود.در روند توسعه بیماری ، پوست به صورت موضعی قرمز و متورم می شود ، احساس دردناک ظاهر می شود که در صورت عدم درمان بیماری ، افزایش می یابد. این رقم بسیار آسان است برای تشخیص از گونه های دیگر. در موارد پیشرفته ، ممکن است باز شدن خودبخود حفره خلط ایجاد شود. عفونت از این ناحیه در سایر بافتهای سالم بسیار نادر است.
- مدیولی این یکی از انواع تشخیص بیماری دشوار است. خیلی اوقات ، در صورت عدم درمان مناسب ، عفونت در ناحیه بزرگی از بافتهای سالم گسترش می یابد. با تورم روی پا می توانید این خلط را از دیگران متمایز کنید. با مدیال تلفظ می شود. اگر درد این بیماری شدت بگیرد ، این ممکن است نشان دهد که چرک و عفونت شروع به گسترش می کند و به لایه های عمیق تر بافت ها می رود.
- کناری شناسایی این گونه نیز خصوصاً در مراحل اولیه رشد آن بسیار دشوار است. این بیماری خیلی سریع روی بافت سالم تأثیر می گذارد. تشخیص آن بسیار دشوار است ، زیرا با چنین خلط علائم بسیار کمیاب هستند. با آن ، پا متورم نمی شود ، ورم و قرمزی ایجاد نمی شود. درد در ناحیه آسیب دیده ، وخیم تر از فشار یا راه رفتن ، اغلب تنها علامت بیماری است. احساسات دردناک معمولاً خیلی واضح نیستند ، زیرا پاهای فرد با پوست نسبتاً ضخیم پوشیده شده است ، و انتهای عصبی زیادی در این قسمت از بدن وجود ندارد.
خلط: درمان
بدون عمل جراحی ، خلط پا را فقط در صورتی که در اولین روزهای رشد آن تشخیص داده شود قابل درمان است تا زمانی که بیمار تب و چرکی در زیر پوست ایجاد کرد. بی تحرک اندام ، وضعیت خواب خون توخالی ، فیزیوتراپی و درمان خلطون با آنتی بیوتیک یا آنتی بیوتیک با کورتیکواستروئید به بیمار نشان داده می شود.
اما چنین درمانی به ندرت تجویز می شود - معمولاً در مرحله ای که دیگر نیازی به مداخله جراحی نباشد ، با پزشک مشورت می شود.
درمان معمولاً با روش جراحی انجام می شود ، که با استفاده از درمان ضد باکتری همراه است. در مراحل اول ، متوقف کردن درد و از بین بردن مواد سمی از بدن بسیار مهم است.
عمل تحت بی حسی موضعی انجام می شود. در طول عمل ، پزشک برش در قسمت جانبی پا انجام می دهد و محتویات را خارج می کند.
پس از عمل ، زهکشی باید در محلی که چرک در آن قرار داشت ، وارد شود.
پس از عمل جراحی ، از بین بردن التهاب بسیار مهم است. برای این منظور ، پزشک ممکن است کورتیکواستروئیدها ، پمادها و کرم ها را تجویز کند. در هیچ حالتی نباید خلط پا را با کمک هرگونه دارو یا روش های فیزیوتراپی درمان کرد. همه این موارد فقط در مراحل اولیه قابل استفاده است. اگر همه اینها اثرگذار نباشد و وضعیت بیمار بدتر شود ، توصیه می شود یک عمل اورژانس انجام دهید.
عملی که در مراحل اولیه انجام می شود به جلوگیری از عوارض ، گسترش بیشتر عفونت و مسمومیت بدن کمک می کند.
درمان خلط باید همه جانبه باشد ، به خصوص اگر در برابر زمینه دیابت ایجاد شود. اول از همه ، باز شدن جراحی کانونهای کانونی و پردازش آنها با داروهای ضد عفونی کننده ویژه انجام می شود. همچنين نياز به اقداماتي جهت بازگرداندن خونرساني به بافتها از جمله:
- محافظت کننده آنژیو
- ضد اسپاسم
- عواملی که خصوصیات رئولوژیکی خون را بهبود می بخشد.
علاوه بر این ، به استفاده از داروهایی که متابولیسم چربی را عادی می کنند ، و همچنین داروهایی که به کاهش نفوذپذیری عروق و سنتز کلسترول کمک می کنند ، نیاز دارد. علاوه بر این ، داروهایی تجویز می شود که برای تسکین علائم موجود است از جمله مسمومیت عمومی و تب.
به منظور افزایش سرعت قرار گرفتن در معرض رگ های آسیب دیده ، بیشتر داروها به صورت داخل وریدی تجویز می شوند.
درمان جراحی بسیار دقیق انجام می شود ، زیرا در این حالت ، هر برش اضافی می تواند وضعیت را برانگیزد. در صورت عدم پیشرفت در طول درمان با روشهای آرام دارو درمانی ، قطع عضو جزئی یا مفصل پا ممکن است مشخص شود.
در بعضی موارد قطع عضو در سطح پایینی پا برای کاهش خطر مرگ زودرس بیمار توصیه می شود.
درخواست به موقع کمک پزشکی ، بسیار مهم است ، زیرا اکثر جراحان قطع عضو را فقط در مراحل پایانی انجام می دهند ، زیرا فرآیند التهاب چرکی و التهابی روی بافت های بسیار عمیق تأثیر می گذارد و خطر ابتلا به سپسیس را در پی دارد.
درمان مناسب در مراحل اولیه رشد خلط به شما این امکان را می دهد تا اندام را نجات دهید ، اما در عین حال ، بیمار در طول زندگی خود نیاز به پوشیدن کفش مخصوص ارتوپدی دارد که این امر باعث کاهش بار مفاصل تغییر شکل و برآمدگی استخوان خواهد شد.
علاوه بر این ، چنین کفش هایی می توانند خطر مالش را کاهش دهند ، که بعداً می تواند به یک روند التهابی تبدیل شود و رشد مجدد خلط را برانگیزد.
اهداف درمان آبسه های انگشتان پا و خلط:
- یک خروج کافی از اگزودات چرکی ،
- جلوگیری از شیوع عفونت (با استفاده از نکتکتومی رادیکال) ،
- ایجاد شرایط مطلوب برای بهبودی با حداقل اختلالات عملکردی و زیبایی شناختی.
اگر خلط در دیابت قندی ایجاد شود ، این به طور قابل توجهی درمان را پیچیده می کند ، وضعیت بیمار را بدتر می کند. چنین ضایعه ای اغلب باعث ایجاد گانگرن می شود ، در این حالت فقط قطع عضو اندام ملتهب نشان داده می شود.
Phlegmon یک فرایند التهابی چرکی است که بر روی بافت چربی تأثیر می گذارد. معمولاً چنین ضایعه ای از اندام تحتانی گسترده است ، برخلاف آبسه (شایع ترین شکل ضایعه چرکی) ، خلط مستعد گسترش فعال است ، مرزهای مشخصی ندارد.
التهاب چرکی ، هنگامی که در برابر پس زمینه دیابت ایجاد می شود ، نتیجه یک فرآیند پاتولوژیک عمومی می شود ، سیستم عصبی و عروقی را تحت پوشش قرار می دهد.
پیچیدگی خاص درمان این است که خلط از نظر طبیعت سیستمیک است ، بدون بازگرداندن جریان خون و درونی مجدد بافت نمی توان جلوی آن را گرفت. به همین دلیل ، لزوماً درمان باید جامع باشد.
پای دیابتی چیست؟
پای دیابتی نتیجه یک مجموعه کامل از اختلالات عصبی و ماکروسیرکولاسیون است که در قسمتهای دیستال اندام تحتانی بومی سازی می شود. این اختلالات باعث فرآیندهای نکروتیک بافتهای نرم و یکپارچگی پوست در ناحیه پا می شود.
به عنوان یک قاعده ، ایجاد پای دیابتی با تظاهرات علائم بارز در افراد مبتلا به دیابت بیش از 15-20 سال مشاهده می شود.
مفهوم پای دیابتی نوعی جمعی است ، زیرا این عارضه دیابت شامل اختلالات عصبی ، گاهی اوقات خلط ، آبسه و در برخی موارد گانگرن است.
محل اصلی بومی سازی آسیب شناسی بافتهای نرم پا است ، زیرا در این ناحیه پا بیشتر آسیب دیده است. زخم های کوچک ، جوش و خراش می تواند ظاهر یک پای دیابتی را برانگیزد ، به همین دلیل افراد مبتلا به دیابت باید وضعیت پاهای خود را به دقت رصد کنند.
درمان پای دیابتی از مشکلات زیادی برخوردار است ، زیرا ظاهر زخم به طور هم زمان توسط دو عامل برانگیخته می شود ، یعنی کاهش سطح تغذیه و اشباع اکسیژن به دلیل خونرسانی ضعیف و همچنین عدم استقرار کافی پاها ، به دلیل آن جراحات ضعیف بهبود می یابد.