دیابت شناسی مدرن و اصول پزشکی مبتنی بر شواهد
دیابت شناسی بخشی از غدد درونریز است که به بررسی دیابت قندی ، بروز و پیشرفت آن ، عوارض ناشی از آن - بیماریهای ثانویه می پردازد.
بررسی شرایط پاتولوژیک و اختلالات عملکرد اندام ها و سیستم های انسانی و همچنین مطالعه و پیشگیری از ابتلا به دیابت ، روش هایی برای تشخیص و درمان دیابت قندی و عوارض مرتبط با آن ایجاد کرد.
دیابت شناسی به دلیل پیچیدگی بالینی عالی و تنوع تظاهرات دیابت ، پیچیدگی در تصحیح شرایط دیابتی و اهمیت مسئله دیابت ، از غدد درون ریز است. دیابت قندی شایعترین بیماری سیستم غدد درون ریز است و ویژگی های یک بیماری همه گیر غیر عفونی را به دست می آورد.
تعیین تعداد دقیق بیماران به دلیل عدم مطابقت معیارهای تشخیصی دشوار است ، احتمالاً تعداد بیماران در حدود 1٪ از جمعیت و تعداد بیماران به طور مداوم در حال افزایش است. بیماران مبتلا به اختلالات یک گروه همگن را تشکیل نمی دهند ؛ در بعضی از موارد ، چندین گروه دیابتی ویژه قابل تشخیص هستند.
دیابولوژی مدرن یکی از شاخه های به سرعت در حال توسعه علم و یک منطقه خاص از مراقبت های بهداشتی است که مبتنی بر دستاوردهای زیست شناسی ، ایمونولوژی و ژنتیک مولکولی است.
دیابت قندی - یک بیماری متابولیک ارثی یا اکتسابی است که ناشی از کمبود مطلق یا نسبی در بدن انسولین است. تظاهرات: افزایش غلظت قند در خون ، افزایش شدید مقدار ادرار حاوی قند ، تشنگی ، کاهش وزن ، ضعف ، خارش.
منطقه ویژه دیابت شناسی ، توسعه دیابت کودکان است.
دیابت شناسی با در نظر گرفتن اختلالات متابولیکی موجود ، با هدف از بین بردن یا جبران کمبود انسولین ، عادی سازی فرایندهای متابولیک ، بازگرداندن اختلال در عملکرد جسمی و روانی ، جلوگیری از تغییرات عمده پاتولوژیک در اندامهای داخلی ، چشمی ، اختلالات عصبی و همچنین اطمینان از مطالعه دیابت به صورت جامع کمک می کند. رشد عادی کودکان و رشد طبیعی آنها.
نقش اصلی در حل این مشکلات توسط رژیم های غذایی توسعه یافته ، داروهایی که قند خون را کاهش می دهند ، تکنیک های درمانی فیزیکی درمانی ، شامل تمرین های ویژه و رژیم تنظیم شده فعالیت بدنی است. رژیم غذایی مورد استفاده نزدیک به فیزیولوژیکی است ، با اندکی کاهش در محتوای کربوهیدرات ها و چربی ها ، به استثنای محصولاتی که کربوهیدرات های به راحتی جذب می شوند.
استفاده از تمرینات فیزیوتراپی در درمان پیچیده باعث طبیعی سازی سریع تر و متابولیسم می شود که هم با اثرات تحریک کننده و هم بدنی ورزش بدنی برای کودکان همراه است. تحت تأثیر فعالیت بدنی ، میزان مصرف عضلات گلوکز ، اسیدهای چرب و بدن کتون افزایش می یابد که باعث کاهش محتوای این مواد در بدن ، عادی سازی متابولیسم و کاهش خطر ابتلا به کما دیابتی می شود.
در کودکانی که در حال رشد و پیشرفت مداوم هستند ، استفاده از تمرینات فیزیوتراپی نیز به عنوان وسیله ای برای عادی سازی مصرف انرژی - یک شرط مهم برای اجرای قانون انرژی برای رشد ماهیچه های اسکلتی ضروری است. این امر برای سازگاری بدن کودک با بارهای زیاد با توجه به اثرات فیزیولوژیکی و بیوشیمیایی فعالیت بدنی با شدتهای مختلف ، تحریک فرآیندهای انرژی بی هوازی (گلیکولیز ، تجزیه گلیکوژن) و منجر به تجمع اسید لاکتیک و اسیدوز متابولیک ، بدون تأثیر در قند خون ، حائز اهمیت است. وظیفه اینگونه کلاس ها ترویج جبران مداوم روند و حفظ سطح بدست آمده از سازگاری با استرس جسمی بدن در حال رشد کودک است.
یكی از مهمترین وظایف در سازماندهی خدمات دیابت ، حفظ ، بهبود و آموزش كاركنان جدید بسیار ماهر است.
معرفی تخصص یک متخصص دیابت در مراقبت های پزشکی عملی به بهبود کیفیت مراقبت های پزشکی برای بیماران مبتلا به دیابت و بهبود کیفیت زندگی آنها کمک می کند.
آشتی با واقعیت یک بیماری مزمن دشوار است ، زیرا فرد کل سبک زندگی خود را تغییر می دهد ، به خصوص برای بیماران مبتلا به دیابت. بیماران آگاه هستند که ممکن است عوارض بعدی داشته باشند که ممکن است بعداً رخ دهد و ممکن است امید به زندگی کاهش یابد ، کیفیت زندگی ممکن است تغییر کند.
پزشک باید همه چیز را توضیح دهد و انجام دهد تا بیمار کاملاً از وضعیت خود آگاهی داشته باشد ، با او منطقی رفتار کند و بدون اینکه دچار ناامیدی شود با دیابت زندگی می کند. این مشکل به ویژه در کودکان و نوجوانان حاد است. اما اگر عقل سلیم با نگرش درست به بیمار و استحکام در درمان هدفمند ترکیب شود ، بیشتر مشکلات را می توان پیش بینی و برطرف کرد. نیاز به امید وجود دارد که در آینده بهتر از درمان های فعلی و داروها باشد.
Ekaterina Nailevna Dudinskaya
Ekaterina Dudinskaya: "یک چیز مهم است - در پزشکی مدرن ، از معیارهای خاص ، الگوریتم ها و توصیه های بین المللی استفاده می شود ، که براساس آن پزشکان در سراسر جهان کار می کنند. آنها مقادیر هدف را برای قند خون ، اصول درمانی ، داروهای خط اول و سوم ، داروهای منع مصرف و غیره تعیین می کنند. اگر یک دارو طبق یک برنامه خاص تحقیقات صحیح را انجام نداده باشد ، در اجماع و الگوریتم ها لحاظ نشده است و استفاده از آنها برای دور زدن این توصیه ها ممنوع است. editsiny، و در حال حاضر این اصول باید در سرتاسر دنبال شد. "
1. آیا درمانی برای دیابت وجود دارد که با تجویز منظم عضلانی انسولین همراه نباشد؟
دلیل ایجاد دیابت ، کمبود هورمون انسولین در بدن انسان است. این کمبود می تواند مطلق یا نسبی باشد. با نارسایی نسبی (که بیشتر از آن به دیابت نوع 2 است) از داروهای کاهش دهنده قند استفاده می شود. با این حال ، در برخی موارد ، آنها برای کاهش موثر قند خون کافی نیستند. سپس پزشک معالج در رژیمهای مختلف تزریق انسولین را به درمان اضافه می کند. چنین بیمارانی می توانند در آینده کاهش یابد انسولین یا حتی کاملاً آن را رها کنید. اما پزشک با در نظر گرفتن روند بیماری و خصوصیات هر بیمار ، این تصمیم را بصورت جداگانه می گیرد.
موارد فوق مربوط به کمبود نسبی انسولین است. با کمبود مطلق آن (دیابت نوع 1 و برخی از انواع دیگر آن) امتناع از تجویز انسولین می تواند منجر به عواقب جبران ناپذیری - حتی مرگ شود. از این گذشته ، بدن جای دیگری ندارد که این هورمون را مصرف کند. داروهای مدرن قادرند عملکرد طبیعی لوزالمعده را به طور کامل شبیه سازی کنند ، قند خون را عادی سازند و از پیشرفت عوارض خطرناک جلوگیری می کنند. بنابراین ، تنها درمان مؤثر برای دیابت نوع 1 درمان با انسولین است. متأسفانه ، مطالعات علمی در سراسر جهان نشان می دهد که در کوتاه مدت ، هیچ درمانی جایگزین برای این بیماری قرن وجود نخواهد داشت.
2. آیا درمانهای مؤثرتری برای دیابت نوع 1 نسبت به پمپ درمانی وجود دارد؟
پمپ انسولین به همراه سرنگ و قلم سرنگ فقط یکی از روشهای تزریق انسولین است. پمپ میكروتوزهای انسولین را به بدن وارد می كند ، بنابراین این روش نزدیكترین كار فیزیولوژیك لوزالمعده خود است و به بیمار اجازه می دهد از تزریق های متعدد خودداری كند. در پمپ درمانی فقط از انسولین با عملکرد کوتاه یا اولتراسورت استفاده می شود ، بنابراین به لطف پمپ ، بیمار لزوم رعایت برنامه غذایی دقیق را برطرف می کند. علاوه بر این ، با کمک آن می توان حالت های مختلفی از مصرف دارو را برنامه ریزی کرد - بسته به اینکه چه نوع غذایی از بیمار می خواهد بخورد و چه نوع فعالیت بدنی را باید انجام دهد. بنابراین بیمار با پمپ انسولین نه تنها سطح گلوکز را کنترل می کند ، بلکه زندگی شما را نیز بسیار تسهیل می کند.
3. آیا انسولین های داخلی متفاوت از نمونه های وارداتی هستند و آیا نگرانی بیمار هنگام انتقال آنها به انسولین های خانگی توجیه شده است؟
در صنعت داروسازی مدرن ، ژنریک ها به طور گسترده ای مورد استفاده قرار می گیرند - داروهایی که توسط تولید کنندگان مختلف تولید می شوند ، اما دقیقاً همان مولکول را دارند. خواص این مولکول کاملاً مشابه داروی اصلی است. این بررسی زیستی ، اولاً ، در طی آزمایشات متعدد تأیید می شود و ثانیا ، به عنوان پیش نیاز فروش ژنریک ها عمل می کند. مدرن داخلی آنالوگ انسولین تولید کنندگان خارجی در ساختار و خواص شیمیایی به هیچ وجه با داروهای اصلی تفاوت ندارند و اثربخشی و ایمنی آنها را به طرز قانع کننده ای ثابت کرده اند.
5- آیا مصرف آنتی بیوتیک برای دیابت خطرناک است؟
برخی از آنتی بیوتیک ها برای تقویت اثر انسولین شناخته شده اند و می توانند منجر به آن شوند هیپوگلیسمی. از طرف دیگر بیماریهای التهابی روند دیابت را بدتر می کند و افزایش می یابد قند خون. بنابراین ، در طول درمان با آنتی بیوتیک ، نظارت دقیق تر روی قند لازم است.
8- آیا صحیح است که عوارض دیابت نوع 1 حتی با جبران خوب بیماری ایجاد می شود؟
خوب جبران دیابت - این مبنای پیشگیری از عوارض است. بیمار باید در نظر داشته باشد که نوع دیابت در سرعت و شدت ایجاد عوارض تأثیر نمی گذارد. درمان عوارض دیابت در مراحل اولیه رشد آنها مؤثر است ، بنابراین توصیه می شود همه بیماران مبتلا به دیابت در یک بیمارستان تخصصی غدد درونریز تحت معاینه سالانه قرار گیرند.
9- آیا کودکان مبتلا به دیابت نوع 1 می توانند در مدرسه تربیت بدنی داشته باشند؟
دیابت شناسی مدرن بر این عقیده است که زندگی اجتماعی کودک با دیابت نوع 1 نباید تفاوت زیادی با زندگی همسالان سالم خود داشته باشد. اگر کودک جبران خوبی برای دیابت داشته باشد ، عوارضی در کار نیست ، وی در مدرسه دیابت آموزش دیده ، از ویژگیهای انسولین درمانی در حین انجام فعالیت بدنی ، اصول پیشگیری و تسکین می داند هیپوگلیسمیسپس با توجه به این شرایط ، می توانید در مدرسه به تربیت بدنی مشغول شوید. اما ، نشانه ها و موارد منع مصرف فعالیت بدنی در هر مورد خاص باید توسط پزشک متخصص مراجعه کننده تعیین شود. علاوه بر این ، جامعه غدد درون ریز ، لازم است که یک دوره ویژه تعامل با کودکان و نوجوانان مبتلا به دیابت را در برنامه آموزشی برای معلمان هر تخصص ارائه دهد. پس از همه ، دانش آموزان با دیابت بیشتر زندگی آنها صرف والدینی نمی شود که بیماری های خاص فرزندان خود را می شناسند بلکه معلمانی هستند که بعضی اوقات قادر به ارائه کمک های لازم به کودک نیستند.
10- كسانی كه در مرز (پیش دیابت) قرار دارند باید چه قوانینی را رعایت كنند؟
مفهوم "پیش دیابت" شامل شرایطی مانند گلیسمی ناشتا و اختلال در تحمل گلوکز است. هر دو بیماری بر اساس آزمایش ویژه ای تشخیص داده می شوند که با کمترین سوء ظن به دیابت یا اضافه وزن بدن باید در کلینیک منتقل شود. پزشک از اصطلاح prediabat استفاده می کند اگر بیمار در معرض خطر بالای ابتلا به بیماری باشد دیابت نوع 2. اگر در مرحله بیماری پیشگیری دیابت ، فرد شروع به فعالانه درگیر شدن در سلامت فرد کند (متعادل بخورید ، ورزش کنید ، وزن خود را عادی کنید) ، این احتمال وجود دارد که از ابتلا به بیماری جلوگیری یا به تأخیر بیفتد. به عنوان مثال ، مطالعات نشان داده اند كه كاهش وزن 5-7٪ ، رژیم غذایی سالم و كم كالری ، ورزش 30 دقیقه ای 5 بار در هفته ، می تواند 58٪ خطر ابتلا به دیابت را كاهش دهد.
12- در سال 2000 ، عملیات در پیوند سلولهای اهداکننده (حیوانی) لوزالمعده در روسیه ممنوع شد. آیا در این روش برای درمان دیابت و پیشگیری از عوارض آن کارهایی وجود دارد؟ آیا می توان از این روش درمانی دیابت نوع 2 با گزینه مصرف انسولین استفاده کرد؟
قبل از استفاده در روشهای بالینی روزمره ، هر روش تجربی مبارزه با دیابت باید آزمایشات و آزمایشات بالینی جدی را انجام دهد که سالها طول می کشد. و اگر یک یا روش دیگری طبق قانون ممنوع باشد ، تمام کارها در این زمینه "منجمد" می شود. بنابراین ، پاسخ دادن به سؤال شما بطور خاص و دقیق بسیار دشوار است.
13. آیا پیوند سلولهای بنیادی از یك نزدیك در درمان دیابت در كودكان با سازگاری بافت و گروه انجام می شود؟ نتیجه این درمان چیست؟ چقدر مؤثر است؟
سلولهای بنیادی امروزه توسط متخصصان در سراسر جهان مورد بررسی قرار می گیرند. با این حال ، هنوز نتایج مطالعات جدی و گسترده در مورد بدن انسان به دست نیامده است. از معرفی سلولهای بنیادی به بیماران مبتلا به دیابت ، از جمله در کشور ما ، داده هایی وجود دارد ، اما هنوز هیچ راهی برای استفاده از این داده ها وجود ندارد - پیگیری طولانی مدت و تعداد زیادی مطالعه لازم است. برای تعیین اثربخشی و ایمنی این روش ، زمان زیادی لازم خواهد بود ، بنابراین ، در مورد استفاده گسترده از سلولهای بنیادی برای درمان صحبت خواهیم کرد دیابت قندیبخصوص در کودکان هنوز وجود نداشته است.
14- چرا تمام درمان های جایگزینی هورمون برای زنان یائسه فقط به ترکیب داروهای استروژن-پروژستوژن کاهش می یابد و کسی ذکر نمی کند که زنان نیز نیاز به تجویز آندروژن دارند؟
تا به امروز ، مطالعات در مورد استفاده از آندروژن ها در زنان در یائسگی بسیار اندک است ، نتایج آنها متناقض بوده و نیاز به پالایش جدی و مشاهدات طولانی مدت دارد. در سرتاسر جهان ، فقط آماده سازی استروژن-پروژستوژن برای استفاده توصیه می شود - در ترکیبات مختلف. با این وجود ، هر دلیلی وجود دارد که باور کنیم استفاده از آندروژن ها در HRT موضوعی از آینده بسیار نزدیک است.
15- مؤثرترین روشهای درمان چاقی چیست؟
اول از همه ، این رژیم درمانی به همراه فعالیت بدنی کافی است. از داروهای درمان چاقی "به جای" یک رژیم متعادل استفاده نمی شود ، بلکه به عنوان یک ماده افزودنی در آن استفاده می شود. هر دارویی منع مصرف و عوارض جانبی دارد. بنابراین ، رژیم و رژیم فعالیت بدنی و داروی درمانی به بهترین وجه به همراه پزشک انتخاب می شوند که تمام خصوصیات فردی و همچنین علائم و موارد منع مصرف برای درمان چاقی را در نظر خواهد گرفت.
دیابت: بخش مدرن در مورد بررسی دیابت
دیابت ، بخشی از غدد درون ریز است. دیابت شناسی در حال مطالعه موضوعاتی است که بر ایجاد بیماری مانند دیابت تأثیر می گذارد.
متخصصان حوزه پزشکی در این زمینه در حال مطالعه موضوعات مرتبط با دیابت هستند:
- دلایل بیماری پاتولوژیک.
- روش هایی برای درمان دیابت در انواع مختلف.
- روشهای پیشگیری از دیابت.
پزشکان متخصص در زمینه مطالعه دیابت ، علل بروز و پیشگیری از آن را دیابولوژیستها می نامند. پزشکانی که دیابت و روشهای درمانی آن را مطالعه می کنند متخصصان کاملاً ماهری در غدد درون ریز هستند.
دیابت قندی نوعی بیماری است که در نتیجه ایجاد اختلالات در عملکرد سلولهای لوزالمعده مسئول تولید انسولین رخ می دهد.
علت این بیماری همچنین می تواند کاهش حساسیت گیرنده های غشای سلولی بافت های محیطی وابسته به انسولین به هورمون انسولین باشد.
شایع ترین شکل دیابت ، دیابت نوع 2 است.
دیابت قندی در نتیجه یک مجموعه کامل از اختلالات غدد درون ریز ایجاد می شود ، که با کمبود انسولین مطلق یا نسبی در بدن مشخص می شوند. علاوه بر این ، ایجاد دیابت می تواند با بروز اختلالات در همه اشکال فرآیندهای متابولیکی ایجاد شود.
چنین فرآیندهایی در بدن انسان عبارتند از:
- متابولیسم پروتئین
- چربی
- آب و نمک
- مواد معدنی
- کربوهیدرات
شایع ترین انواع دیابت عبارتند از:
- وابسته به انسولین - دیابت نوع 1.
- دیابت نوع 2 وابسته به انسولین نیست.
- دیابت حاملگی.
بعلاوه ، دیابتیولوژیست ها وضعیت خاصی از بدن انسان را بنام پیش دیابت برجسته می کنند. با پیش دیابت در انسان ، افزایش سطح گلوکز در بدن به گونه ای تشخیص داده می شود که با یک هنجار تعیین شده از نظر فیزیولوژیکی متفاوت باشد ، اما به علامتی نمی رسد که در آن می توان وضعیت فرد را به عنوان دیابتی طبقه بندی کرد.
علائمی که نیاز به مشاوره متخصص دیابت دارد
 اگر ناهنجاری هایی در عملکرد بدن تشخیص داده شود ، برای مشاوره و تعیین نیاز به درمان خاص در صورت لزوم باید سریعاً با یک موسسه پزشکی تماس بگیرید.
اگر ناهنجاری هایی در عملکرد بدن تشخیص داده شود ، برای مشاوره و تعیین نیاز به درمان خاص در صورت لزوم باید سریعاً با یک موسسه پزشکی تماس بگیرید.
تعدادی از علائم وجود دارد که ظاهر آنها ممکن است نشان دهنده پیشرفت دیابت در بدن انسان باشد.
اگر یک یا چند مورد از این علائم تشخیص داده شد ، باید بلافاصله به پزشک متخصص دیابت مراجعه کنید.
علائم اصلی که نشان دهنده پیشرفت احتمالی یک بیماری دیابتی است موارد زیر است:
- اختلال در کار اندامهای تحتانی ،
- افزایش ضعف و خرابی عمومی ،
- ظهور عطش شدید و غیرقابل تحمل ،
- افزایش نیاز به ادرار
- ظاهر افزایش خستگی بدن ،
- کاهش قابل توجهی در سلامت بدن ،
- تغییر در وزن بدن بدون وقوع پیش شرط هایی که برای این امر قابل مشاهده است.
مشاوره با یک متخصص دیابت و انجام معاینه کامل از بدن بیمار که این علائم برای آنها مشخص شده است ، امکان تشخیص زودرس دیابت در بدن و اقدامات درمانی به موقع را فراهم می آورد.
هدف از وقوع چنین حوادثی عادی سازی شاخص قند خون در بدن و متوقف کردن بروز عوارض احتمالی با پیشرفت بیشتر نوع مشخص شده دیابت است.
ملاقات با متخصص دیابت چگونه است؟
 ویزیت اولیه پزشک متخصص دیابتی با بیماران مراجعه کننده به پزشکان سایر تخصصها تفاوت چندانی ندارد.
ویزیت اولیه پزشک متخصص دیابتی با بیماران مراجعه کننده به پزشکان سایر تخصصها تفاوت چندانی ندارد.
در اولین مراجعه به متخصص دیابت ، پزشک بررسی اولیه از بیمار را انجام می دهد.
در فرآیند انجام بررسی اولیه ، پزشک طیف وسیعی از سؤالات را می یابد که به شما امکان می دهد نتیجه گیری اولیه درباره حضور یا عدم حضور بیمار مبتلا به اختلالات متابولیکی که در بدن رخ می دهد ، انجام دهید.
در طول بررسی ، پزشک سوالات زیر را می یابد:
- چه شکایاتی از بیمار درمورد وضعیت خود دارد.
- وجود علائم مشخصه دیابت قندی یا وضعیت prediabetic بدن را تعیین می کند.
- زمان مشخص شدن علائم مشخصه در صورت وجود در بیمار را روشن می کند.
پس از بررسی اولیه ، پزشک معالج میزان گلوکز موجود در بدن بیمار را اندازه گیری می کند یا توصیه می کند برای تجزیه و تحلیل کربوهیدراتهای پلاسما ، با آزمایشگاه بالینی تخصصی جهت اهدای خون تماس بگیرید.
در صورت نیاز به مطالعات اضافی ، ممکن است یک ادرار تجویز شود:
علاوه بر این ، ممکن است نظارت روزانه بر روی سطح گلوکز پلاسما بیمار تجویز شود.
پزشک متخصص دیابت بعد از دریافت کلیه نتایج تست های لازم و جمع آوری تمام اطلاعات لازم ، تشخیصی را انجام می دهد و در صورت لزوم ، یک طرح فردی برای اقدامات درمانی تهیه می کند.
انتخاب طرح اقدامات درمانی بستگی به نتایج آنالیزها و خصوصیات فردی بدن بیمار از نوع یا دیابت دیابت دارد.
اقدامات درمانی که برای معالجه بیماری دیابت استفاده می شود ، نه تنها داروهایی است که سطح قند خون را کاهش می دهد.
طرح اقدامات درمانی ممکن است شامل تنظیم رژیم غذایی و زمان وعده غذایی ، برنامه و ترتیب داروها باشد.
تصحیح و دوز ورزش بدنی بر روی بدن بیمار ، تنظیم کلی سبک زندگی ، ترک اجباری عادات بد مانند استعمال دخانیات و مصرف الکل.
متخصص دیابت چه می کند؟
 متخصص دیابت متخصصی است که در زمینه ایجاد رژیم های درمانی و پیشگیری از بیماری دیابت و عوارض ناشی از پیشرفت این بیماری در بدن بیمار مشغول فعالیت است.
متخصص دیابت متخصصی است که در زمینه ایجاد رژیم های درمانی و پیشگیری از بیماری دیابت و عوارض ناشی از پیشرفت این بیماری در بدن بیمار مشغول فعالیت است.
مهمترین شرط برای درمان موفقیت آمیز بیماری ، تشخیص به موقع بیماری و جلوگیری از پیشرفت آن به مراحلی است که ممکن است عوارض ایجاد شود.
عوارض دیابت نوع 2 و دیابت نوع 1 تأثیر جدی بر عملکرد اندامهای فردی و سیستمهای آنها بطور کلی دارد.
به منظور جلوگیری از ایجاد عوارض همراه با پیشرفت هر نوع دیابت ، باید برای مشاوره و تعدیل روند درمان ، مرتباً به پزشک متخصص مراجعه کنید.
تماس به موقع با یک متخصص دیابت و ویزیت منظم وی به شما امکان می دهد تا به موقع اقدامات لازم را برای تنظیم سطح قندها در بدن و تنظیم فرایندهای متابولیک انجام دهید.
مشاهده منظم توسط پزشک معالج ، مانع از پیشرفت در بدن بیماریهای جدی مرتبط با دیابت می شود ، که بر عملکرد سیستم های قلبی عروقی ، عصبی و سایر سیستم های بدن تأثیر می گذارد.
می توانید با مشاهده فیلم در این مقاله ، درباره نوآوری های دیابتیولوژی اطلاعات کسب کنید.
دستاوردهای مدرن
دیابت قندی از زمان های بسیار قدیم برای پزشکان شناخته شده بود. اولین توصیف بالینی این بیماری توسط پزشک رومی آرتئوس در قرن دوم A.D. ه. ، او همچنین اصطلاح "دیابت" را در عمل پزشکی معرفی کرد. شرح این بیماری همچنین در پاپیروس مصر باستان (حدود 1000 سال قبل از میلاد) ، در گالن (130-200) ، در كشتی تبت چجود-شك (قرن هشتم) ، در شفا دهنده عرب ابن سینا (980-1037 gg.) و در منابع دیگر.
در سال 1776 ، یک پزشک انگلیسی ، متیو دابسون (1974-1731) دریافت که ادرار بیماران حاوی افزایش غلظت قند (گلوکز) است ، در نتیجه این بیماری به عنوان دیابت شناخته شد.
پل لانگرهانس (1878-1988) ، آسیب شناس آلمانی که در مورد ساختار لوزالمعده تحقیق کرده است ، تجمع سلول های ویژه در بافت غده را توضیح داد که اکنون به تولید انسولین معروف است. پس از آن ، این خوشه ها جزایر لانگرهان نامیده شدند. پزشک روسی یاروتسکی (1944-1966) اولین دانشمندی بود که در سال 1898 این ایده را ابراز کرد که جزایر لانگرهان یک راز داخلی تولید می کند که بر متابولیسم قندها در بدن تأثیر می گذارد. اسکار مینکوفسکی (1858-1931) و جوزف فون مینگینگ (1908-1849) با برداشتن لوزالمعده در سال 1889 ، "دیابت تجربی" در سگ ها ایجاد کردند و نتیجه گرفتند که بین برداشتن غده و متعاقب آن دیابت ارتباط وجود دارد. سرانجام ، دانشمند روسی لئونید سووبولف (1919-1976) در مقاله خود که در سال 1901 ارائه شد ، به طور تجربی ثابت کرد که جزایر لانگرهان هورمون ویژه ای را تنظیم می کند که قند خون را تنظیم می کند.
بیست سال بعد ، محققان کانادایی ، فردریک بونینگ (1941-1991) و چارلز بهترین (1978-1899) این هورمون را بنام انسولین جدا کردند و در سال 1922 "دوران انسولین" در درمان دیابت آغاز شد. بانتینگ و پروفسور مک لئود که سرپرستی این کار را داشتند ، برای این کشف جایزه نوبل دریافت کردند.
در فرانسه ، در طول جنگ جهانی دوم ، پزشکان ژانبون و لوباتیر تأثیر ترشح انسولین داروهای سولفا را که باعث کاهش قند خون می شوند ، مورد بررسی قرار دادند. در نتیجه ، به لطف تلاش تعدادی از دانشمندان (چن ، 1946 ، Savitsky و Mandryka ، 1949 ، Usse ، 1950) ، در اواسط دهه 50 ، وسایل خوراکی گروه سولفامید - تولبوتامید ، کاربوتامید ، کلروپروپامید ، وارد عمل پزشکی شد. می توانیم فرض کنیم که از همان لحظه در دیابولوژی ، عصر درمان مدرن و کنترل بیماری دیابتی آغاز شده است.
دستاوردهای مدرن
پیشرفت های کنونی در کنترل دیابت شامل موارد زیر است: استفاده از طیف گسترده ای از انسولین و قرص های خوراکی ، رژیم های غذایی با دقت طراحی شده و شاخص های گلیسمی محصولات ، نظارت بر بیماران با گلوکومتر و توصیه های مربوط به فعالیت بدنی.
انواع دیابت

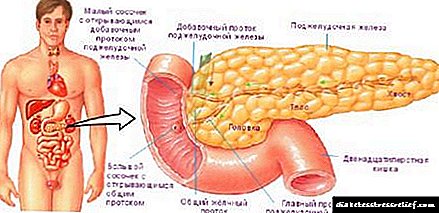
مطابق تعریف WHO ، دیابت گروهی از بیماریهای متابولیک است که با هایپرگلیسمی مزمن بروز می کند و به دلیل اختلال در ترشح انسولین ، تغییر در عملکرد آن یا در نتیجه هر دو عامل ایجاد می شود.
انسولین هورمونی است که توسط سلولهای بتا لوزالمعده تولید می شود. نه تنها متابولیسم کربوهیدرات ها را تنظیم می کند ، بلکه انواع دیگر متابولیسم را نیز شامل می شود - پروتئین ، چربی در فرآیندهای تمایز سلولی نقش دارد.
DM به پاتولوژی اشاره دارد که با یک دوره مزمن و آسیب به اندامهای مختلف بدن مشخص می شود.
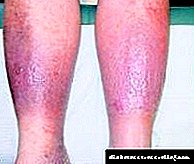
در صورت وجود دیابت و حتی با درمان کافی ، جلوگیری از عوارض ناشی از این بیماری دشوار است. شایع ترین عوارض دیابت آنژیوپاتی (آنژیوپاتی دیابتی) و پلی ونوروپاتی است. به نوبه خود ، این اختلالات منجر به آسیب بسیاری از ارگان ها می شود - کلیه ها ، رگ های خونی قلب ، سیستم عصبی ، پوست ، ایجاد رتینوپاتی و پای دیابتی.
از نظر بالینی ، دیابت قندی به چند نوع مختلف تقسیم می شود.
- دیابت نوع 1 (دیابت نوع 1) یا نوع وابسته به انسولین ، نه تنها با آسیب های خود ایمنی یا ایدیوپاتیک سلولهای بتا لوزالمعده همراه ، بلکه با علل دیگری که در آسیب به سلول های تولید کننده انسولین نقش دارند (مانند اثرات سمی) همراه است. این منجر به قطع شدید یا تقریبا کامل تولید انسولین می شود. دیابت نوع 1 اغلب در جوانان بروز می کند.
- نوع دیابت وابسته به انسولین (T2DM) بیشتر در سن بالغ تر (معمولاً بالاتر از 40-50 سال) در افرادی که مستعد ژنتیکی هستند ، ایجاد می شود. توسعه آن شامل وجود یک پیشگویی ژنتیکی و عوامل خارجی است. اعتقاد بر این است که پیش نیازهای ژنتیکی نقش مهمی در ایجاد دیابت نوع 2 نسبت به دیابت نوع 1 دارند.
پاتوژنز دیابت نوع 2
استعداد ژنتیکی برای ابتلا به دیابت نوع 2 توسط مطالعات ژنتیکی بیشماری به اثبات رسیده است. حدود 100 ژن کشف شده است ، پلی مورفیسم های آن (انواع ژن) به طور قابل توجهی خطر ابتلا به دیابت را افزایش می دهد. به نوبه خود ، این ژن ها به گروه هایی تقسیم می شوند که در آنها محصولات این ژن ها بر عملکرد سلول های بتا پانکراس که سنتز انسولین ، نقص ژنتیکی در عملکرد انسولین و گیرنده های آن و ایجاد مقاومت به انسولین هستند تأثیر می گذارد. ژنهای مورد مطالعه دیابت نوع 2 که عملکرد سلولهای بتا لوزالمعده را تنظیم می کند شامل ژنهای PRAG ، KCNG11 ، KCNQ1 ، ADAMTS9 ، HNF1A ، TCF7L2 ، ABCC8 ، GCK ، SLC30A8 و چندین مورد دیگر است.
دو عامل لزوما در پاتوژنز دیابت نوع 2 نقش دارند - مقاومت به انسولین و تغییر در عملکرد سلولهای بتا. همیشه مشخص نیست که کدام یک از عوامل اصلی است.
شرایطی که ناشی از کاهش حساسیت سلولها به انسولین است ، در برابر پیشینه تعداد کافی آن یا بالاتر از حد بالایی هنجار ، مقاومت به انسولین نامیده می شود. هیپرینسولینمی جبرانی در مراحل اولیه دیابت ایجاد می شود و یکی از نشانه های چاقی است.
در حال حاضر ، دیابت نوع 2 به عنوان نقض متابولیسم کربوهیدرات تعریف می شود ، که عمدتا به دلیل مقاومت به انسولین و کمبود نسبی انسولین یا به دلیل آسیب غالب ترشح هورمون با یا بدون مقاومت به انسولین ایجاد می شود.
ایمنی بافت به انسولین با کاهش حساسیت به گیرنده های انسولین یا اختلال در عملکرد آنزیم هایی که انسولین تولید می کنند توضیح داده شده است.
بیماری هایی که دیابت در آنها ایجاد می شود

علاوه بر دیابت نوع اول و دوم ، انواع خاصی از دیابت که در برخی بیماری ها / سندروم ها و شرایط خاص بروز می کنند ، تشخیص داده می شود.
برخی از بیماریهای غدد درون ریز و خود ایمنی می توانند با دیابت همراه باشند: بیماری گریوز (گواتر سمی منتشر) ، سندرم ایتنکو-کوشینگ (هایپرکورتیکسیس) ، فئوکروموسیتوم (تومور غده فوق کلیوی) ، آکرومگالی ، گلوکاگونون ، کم خونی لعنتی ، کم کاری تیروئید ، هپاتیت مزمن ،.
دیابت قند می تواند با بیماری های پانکراس ایجاد شود: پانکراتیت ، فیبروز کیستیک ، تومور ، هموکروماتوز. به دلیل وجود سندرم IPEX و همچنین بعد از ظهور آنتی بادی در گیرنده های انسولین و انسولین ، دیابت با واسطه ایمنی جدا شده است. سندرم IPEX با اختلال در تنظیم سیستم ایمنی ، پلی آدنوکرینوپاتی (دیابت قندی ، کم کاری تیروئید) و انتروپاتی خود ایمنی مشخص می شود که خود را به عنوان سندرم سوء جذب نشان می دهد. وقوع آن با جهش در ژن FOXP3 همراه است ، که در آن توالی پروتئین روسری کدگذاری می شود ، که وظیفه عملکرد طبیعی لنفوسیت های تنظیم کننده T و بر این اساس ، رشد کمبود ایمنی ضد ویروسی و ضد باکتری است. دیابت وابسته به انسولین ناشی از این سندرم ، به طور معمول ، در 6 ماه اول زندگی کودک تجلی پیدا می کند.
سایر انواع خاص دیابت شامل دیابت است که در نتیجه اختلال عملکرد سلول های بتا و اختلالات ژنتیکی انسولین ایجاد می شود (MODY-1-6 ، جهش های DNA میتوکندری ، لپتچونیسم ، مقاومت به انسولین نوع A و غیره).
رابطه بین ایجاد دیابت و یک عفونت ویروسی (وجود سیتومگالوویروس ، Coxsackie ویروس B3 و B4 ، ویروس نوع 3 ، سرخچه مادرزادی) ردیابی می شود. مشخص شد که پس از 2 سال ، همه گیر بیماری اوریون ، تعداد موارد دیابت تازه تشخیص داده شده در کودکان افزایش یافته است.
توسعه دیابت با وجود برخی ناهنجاری های ژنتیکی که با دیابت ترکیب می شوند امکان پذیر است. اینها شامل سندرم: داون ، کلاینفلتر ، ترنر ، پرادر-ویلی و کرایه هانتینگتون است.
فاکتورهای غیرمعمول خطر دیابت
همانطور که در تعدادی از مقالات علمی نشان داده شده است ، یکی از عواملی که باعث تحریک فرآیندهای خود ایمنی و رشد احتمالی دیابت می شود ، استفاده از شیر گاو توسط نوزادان است. نشان داده شده است که خوردن شیر گاو با تغذیه مصنوعی خطر ابتلا به دیابت نوع یک را افزایش می دهد. اعتقاد بر این است که این مکانیسم رشد با حضور تعدادی پروتئین با اثر دیابتی در شیر همراه است.
شکست سلول های بتا تولید انسولین با اثر سمی بر روی این سلول ها ممکن است ، به عنوان مثال ، پس از مصرف استرپتوزوتوسین (یک آنتی بیوتیک مورد استفاده در درمان انواع خاصی از سرطان).برخی داروها شامل گلوکوکورتیکوئیدها ، اسید نیکوتین ، هورمونهای تیروئید ، بتا بلاکرها ، پنتامیدین ، واکسن ، آلفا-اینترفرون و همچنین موادی که در شیر گاو وجود دارد (سرم گاوی پپتید آلبومین سرم). محصولات دودی حاوی ترکیبات نیتروسو می توانند نقش منفی ایفا کنند.
دیابت حاملگی که در دوران بارداری رخ می دهد (دیابت باردار) به یک گروه ویژه اختصاص می یابد.
اصول تشخیص دیابت

در هر صورت ، صرف نظر از نوع دیابت و دلایل آن ، یک تغییر پاتولوژیک در متابولیسم کربوهیدرات ها در بدن اتفاق می افتد ، و همچنین نقض متابولیسم چربی ها و پروتئین ها ، که منجر به تظاهرات بالینی قابل توجهی است.
در ارتباط با اهمیت اجتماعی بزرگ این بیماری ، سؤال از تشخیص اولیه آن به منظور تجویز به موقع درمان و اقدامات پیشگیرانه با هدف خنثی کردن عوارض ناشی از آن پیش می آید.
در دیابت ، ابتدا تغییرات متابولیسم کربوهیدرات ها به وضوح آشکار می شوند. بنابراین ، اصلی ترین آزمایش بالینی و آزمایشگاهی تشخیصی در تشخیص دیابت ، تعیین قند خون است. اندازه گیری گلوکز هم در خون وریدی و هم در خون مویرگی گرفته شده از انگشت انجام می شود.
معیارهای تشخیصی دیابت مدت هاست که توسط متخصصان تدوین شده است. با جمع آوری داده ها ، آنها بطور دوره ای مورد بررسی و بهبود قرار گرفتند.
تشخیص مدرن دیابت و ارزیابی سطح گلیسمی بر اساس توصیه های WHO از سال 1999 با اضافات بیشتر (از 1999 تا 2015) است.
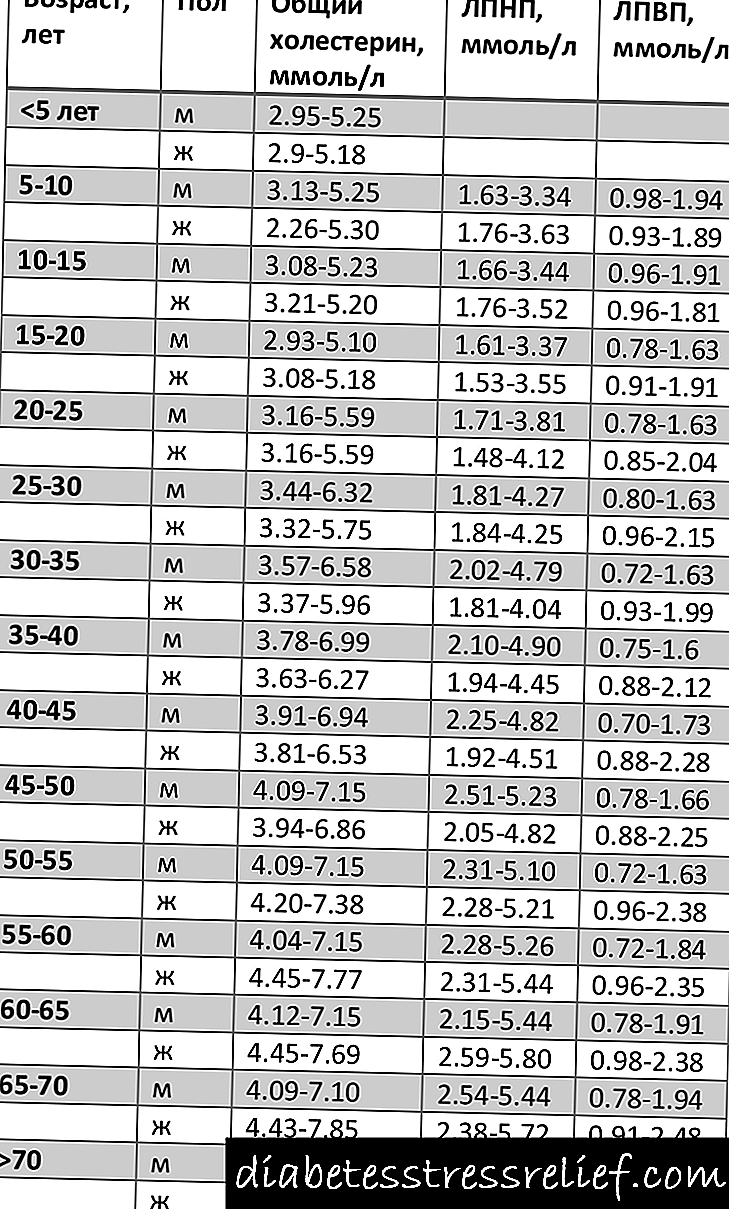
معیارهای اصلی آزمایشگاهی تشخیصی دیابت شامل تعیین غلظت گلوکز ، گلیکوزیله (گلیکوزی شده) هموگلوبین و انجام آزمایش تحمل گلوکز خوراکی برای تأیید تشخیص است. در فرایند مطالعه متابولیسم کربوهیدرات ، هنجارهای گلوکز خون خون محیطی (وریدی) و مویرگی (از انگشت) را تعیین کردیم ، شاخص های غلظت هموگلوبین گلیکوزی شده ، مقادیر گلوکز نرمال و آسیب شناختی در آزمایش تحمل گلوکز تعیین شد.
قند خون
هنگام ارزیابی غلظت گلوکز ، لازم است تفاوت در مقادیر طبیعی آن در خون وریدی و کل مویرگی در نظر گرفته شود. این ممکن است مثلاً به اندازه هماتوکریت بستگی داشته باشد. بنابراین ، هنگامی که به صورت پویا بیمار را رصد می کنید ، بهتر است از یک فناوری تشخیص استفاده شود.
گلوکز ناشتا یعنی گلوکز تعیین شده در صبح بعد از یک شب ناشتا حداقل هشت و بیشتر از چهارده ساعت نیست. به طور معمول ، گلوکز برای خون مویرگی نباید از 6.6 میلی مول در لیتر و از خون وریدی کمتر از 6.1 میلی مول در لیتر باشد. داده های بدست آمده بیش از یا مساوی 6.1 میلی مول در لیتر و بیش از یا برابر 7.0 میلی مول در لیتر است ، به همین دلیل ، دلیل تجزیه و تحلیل مجدد و آزمایش تحمل گلوکز هستند. تشخیص دیابت قند ، که برای اولین بار مشخص شده است ، باید با تجزیه و تحلیل های مکرر ثابت شود تا واقعیت افزایش سطح قند خون را اثبات کند.
گلوکز در دامنه 5.6 - 6.1 میلیمول در لیتر بر روی معده خالی در خون کامل مویرگی و 6.1 - 7.0 mmol / L در خون وریدی ممکن است نشان دهنده نقض قند خون باشد.
باید یک بار دیگر تأکید کرد که از آنجا که نتایج تجزیه و تحلیل متاثر از عوامل متعددی (مصرف برخی داروهای خاص ، سطح هورمونی ، وضعیت عاطفی ، الگوی خوردن) است ، باید گلوکز چندین بار مشخص شود.
تعیین هموگلوبین گلیکوزی شده
از سال 2011 ، به توصیه WHO ، تعیین غلظت هموگلوبین گلیکوزی شده (HbA1c) به عنوان یک معیار تشخیصی برای دیابت قندی استفاده شده است.
عادی یک غلظت در نظر گرفته می شود که بیش از 6.0٪ نباشد. غلظت HbA1c بیشتر از یا مساوی 6.5٪ یا معیار حضور دیابت در نظر گرفته می شود. در صورت عدم وجود علائم مشخص ، نتیجه گیری پس از مقایسه دو مطالعه صورت می گیرد - دو تعریف از هموگلوبین گلیکوزی شده یا پس از تعیین همزمان HbA1c و گلوکز.
تست تحمل گلوکز خوراکی
آزمایش تحمل گلوکز خوراکی (PHTT) برای روشن سازی قسمت های گلیسمی انجام می شود.
در صورتی که غلظت گلوکز در 2 ساعت پس از مصرف 75 گرم گلوکز در فرد بیشتر از یا مساوی با 11.1 میلی مول در لیتر باشد ، آزمایش مثبت تلقی می شود (تأیید تشخیص دیابت قند).
آزمایش تحمل گلوکز خوراکی منوط به قوانین دقیق است. به عنوان مثال ، در کودکان ، محاسبه گلوکز 1.75 گرم گلوکز به ازای هر کیلوگرم وزن بدن و بیشتر از 75 گرم نیست. وظیفه پزشک معالج اجرای دقیق تمام قوانین در طول آزمایش است.
مطالعات پیشرفته
اگر شکایات مربوط به وجود دیابت وجود دارد و گاهی اوقات در صورت تشخیص تصادفی (به عنوان مثال معاینات پیشگیرانه) سطح گلوکز بالا ، در صورت لزوم ، می توانید تکنیک های تشخیصی آزمایشگاهی عمیق را در تشخیص دیابت انجام دهید. این آزمایشات شامل: مطالعات بیوشیمیایی خون و ادرار (تجزیه و تحلیل بیوشیمیایی خون ، تعیین C- پپتید و انسولین ، محاسبه مقاومت به انسولین ، میکروآلبومینوری) ، پایش مداوم گلوکز 24 ساعته (CGMS) ، ایمونولوژیک (تشخیص آنتی بادی در خون) ، ژنتیکی است.
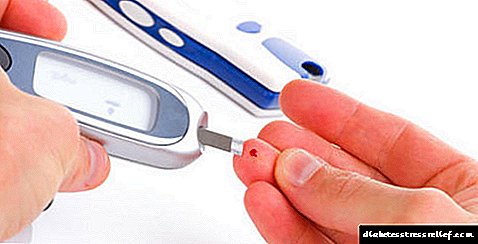
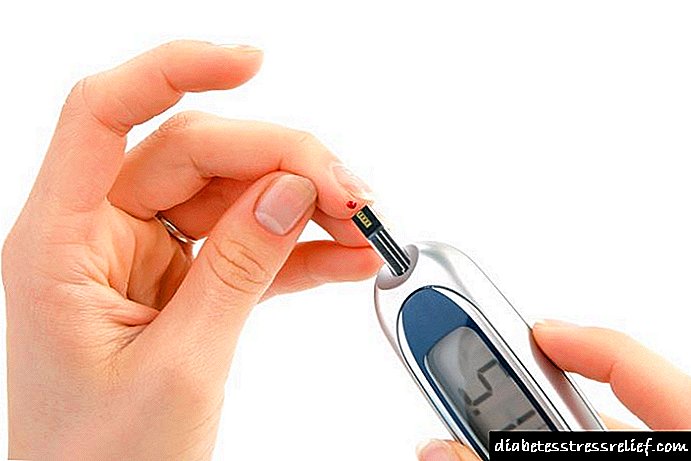
با استفاده از متر قند خون
در خانه از گلوکومتر برای کنترل سطح گلوکز استفاده می شود. این دستگاه ها با دقت کافی در تعیین میزان قند خون در خون مویرگی (خون از انگشت) و تولید مثل نتایج مشخص می شوند. از آنجا که تعیین گلوکز توسط خود بیمار انجام می شود ، برای تأیید کیفیت آنالایزر (کنترل کیفیت نوارهای آزمایش ، باتری) به تعدادی مهارت و اقدامات تشخیصی نیاز دارد. در بیمارستان ها و آزمایشگاه های بزرگ تجاری ، گلیسمی معمولاً با استفاده از آنالایزرهای بیوشیمیایی با دقت بالا ارزیابی می شود ، که کیفیت آن باید بصورت سیستماتیک کنترل شود ، که قوانین آن به دستور وزارت بهداشت فدراسیون روسیه برای اطمینان از کنترل کیفی آزمایش های آزمایشگاهی تنظیم می شود.