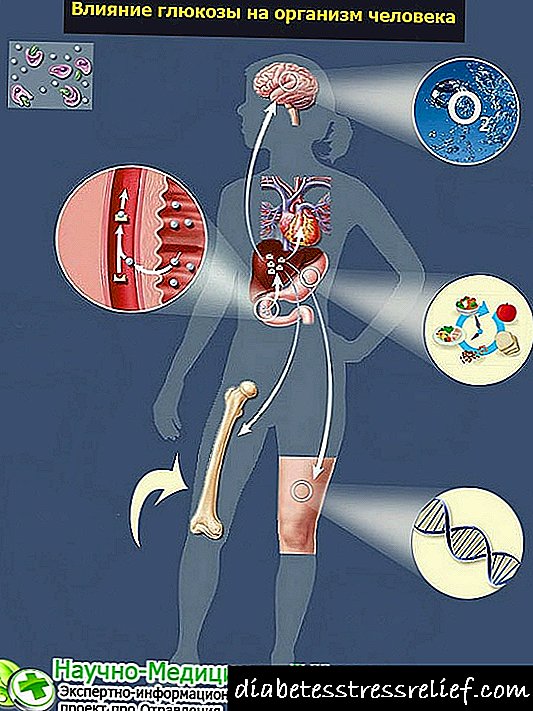
عملکرد انسولین در بدن: این هورمون در دیابت چیست؟

سالهاست که بدون موفقیت با DIABETES تلاش می کنید؟
رئیس انستیتو: ”شما را شگفت زده خواهید کرد که با مصرف آن هر روز ، دیابت آسان است.
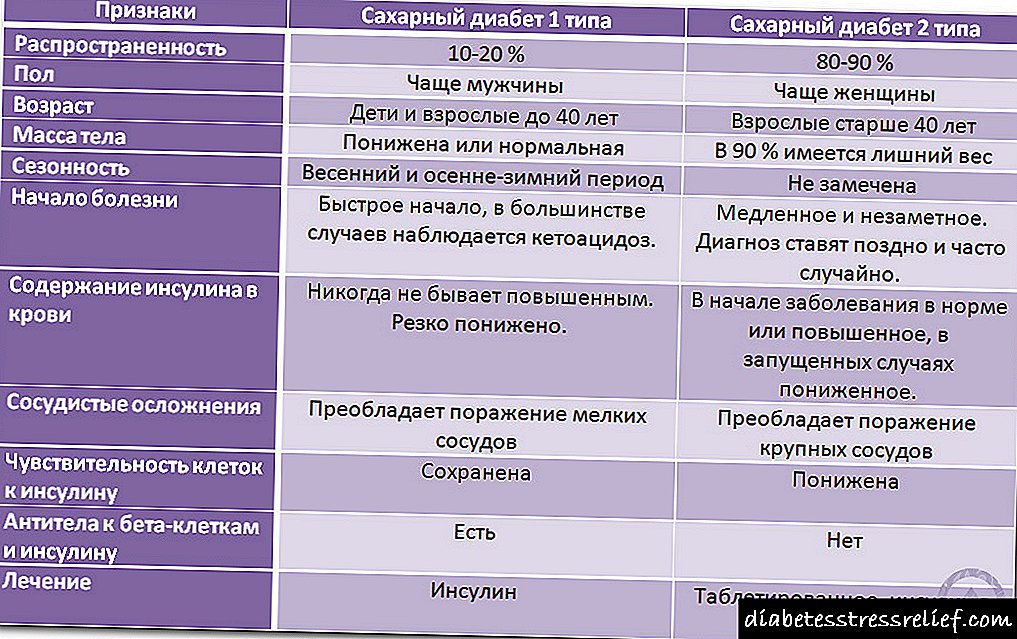
دیابت قندی بیماری است که با کاهش ترشح (یا عدم حضور کامل آن) انسولین لوزالمعده مشخص می شود. برای جبران کمبود این هورمون در بدن ، پزشکان تزریق انسولین را تجویز می کنند. اما در بعضی از بیماران ، استفاده از آنها نتیجه ای ندارد. بنابراین اگر انسولین کمکی نکند ، چه می شود؟ و چه می تواند بر اثربخشی آن تأثیر بگذارد؟
ماندگاری و شرایط نگهداری
دلایل زیادی وجود دارد که انسولین به دیابتی ها کمک نمی کند تا قند خون را عادی کنند. و قبل از هر چیز ، لازم به ذکر است که انسولین ، مانند هر داروی دیگر ، تاریخ انقضا دارد و پس از آن استفاده از آن نه تنها نتیجه مثبت نمی دهد بلکه می تواند به سلامتی نیز آسیب جدی وارد کند.
در عین حال باید گفت که مدت انسولین باید پس از باز کردن دارو شمارش شود. جزئیات بیشتر در مورد ماندگاری هر دارو در حاشیه نویسی نوشته شده است ، که به هر دارو وصل شده است.
علاوه بر این ، حتی اگر تاریخ انقضا عادی باشد ، در صورت عدم رعایت قوانین برای نگهداری آن ، دارو می تواند به سرعت وخیم شود. محصولات حاوی انسولین باید در برابر انجماد ، گرمای بیش از حد و قرار گرفتن در معرض نور مستقیم خورشید محافظت شوند. آنها باید در دمای اتاق (20-22 درجه) و در مکانی تاریک نگهداری شوند.
ویژگی های برنامه
اغلب ، دیابتی ها بهمراه انسولین کوتاه مدت تزریق انسولین طولانی مدت را تجویز می کنند. به عنوان یک قاعده ، این داروها در یک سرنگ جمع آوری می شوند و به طور همزمان تجویز می شوند. با این حال ، در این مورد پیروی از تمام توصیه های پزشک بسیار مهم است. غالباً ابتکار بیمارانی که مقدار زیادی انسولین با عملکرد کوتاه و طولانی ایجاد می کنند ، یکی از دلایلی است که باعث نمی شود تزریقات به عادی سازی قند خون کمک نکند.
داروهای طولانی مدت همچنین می توانند در صورت مخلوط کردن با داروهای کوتاه مدت ، خواص درمانی خود را از دست دهند. تحت تأثیر دوم ، کارآیی آنها سرکوب می شود و تزریق نتیجه ای به دست نمی آورد. به همین دلیل ، پزشکان توصیه نمی کنند تصمیم گیری در مورد مخلوط کردن انسولین با اثرات مختلف را انجام دهند.
علاوه بر این ، اگر انسولین کمکی نمی کند ، لازم است روند تجویز آن نیز مورد تجزیه و تحلیل قرار گیرد. بسیاری از افراد هنگام تزریق اشتباهات جدی مرتکب می شوند ، به همین دلیل هنوز هم در عادی سازی وضعیت خود ناکام هستند.
بنابراین ، به عنوان مثال ، بسیاری از افراد به حضور هوا در سرنگ توجه نمی کنند. و این بسیار مهم است. وجود آن منجر به کاهش میزان هورمون معرفی شده می شود و طبیعتاً در مقابل از این روند ، روند کاهش قند خون مهار می شود.
جنبه به همان اندازه مهم در فرمول تزریق ، انتخاب محل تزریق است. اگر مقدمه در باسن یا پوسته های بالای باسن اتفاق بیفتد بسیار بدتر عمل می کند. تزریق باید مستقیماً در ناحیه شانه یا شکم انجام شود. این مناطق برای تجویز انسولین مناسب ترین هستند.
اما تزریق در همان منطقه ممنوع است. لازم است که بتوانید نواحی تجویز دارو را به طور صحیح ترکیب کنید ، زیرا اثر آن نیز به این بستگی دارد. کارشناسان چندین الگوریتم برای تجویز انسولین تعریف می کنند. اولین - برای هر دارو منطقه خود را دارد.بنابراین ، به عنوان مثال ، اگر بیمار از انسولین کوتاه مدت استفاده می کند ، باید زیر پوست روی شکم تجویز شود ، زیرا در اینجاست که سریعترین اثربخشی را ارائه می دهد. در صورت استفاده از انسولین طولانی مدت ، باید در ناحیه شانه و غیره قرار گیرد. همه اینها با پزشک از پیش مذاکره شده است.
الگوریتم دوم تزریق دارو به مدت یک هفته در همان منطقه است و پس از آن ناحیه تزریق تغییر می کند. یعنی در ابتدا فرد فقط می تواند در ناحیه شانه راست تزریق کند و بعد از یک هفته باید محل تزریق را به عنوان مثال در ناحیه ران چپ تغییر دهد. تغییر منطقه تزریق انسولین باید هر 7 روز یکبار انجام شود.
به گفته کارشناسان ، دقیقاً این قوانین تزریق است که بیشترین اثربخشی آنها را تضمین می کند. با این حال ، این همه تفاوت های ظریف نیست که هنگام استفاده از داروهای حاوی انسولین باید در نظر گرفته شود.
توصیه های اضافی
در افراد دیابتی ، اغلب بافتهای چربی در لایه های زیر جلدی شکل می گیرند ، که با یک نگاه مسلح قابل مشاهده نیستند. در عین حال ، بیماران حتی به وجود آنها شک نمی کنند و آنها را بافت چربی می دانند ، جایی که به انسولین تزریق می کنند. به طور طبیعی ، در این شرایط ، تأثیر دارو کاهش می یابد و گاهی اوقات هیچ اثری از مصرف آن مشاهده نمی شود.
و همانطور که در بالا ذکر شد ، بستگی به حوزه مصرف دارو دارد. اما قبلاً مشخص نشده است كه هنگام تزریق استفاده از كل كل منطقه بسیار مهم است. به عنوان مثال ، اگر دارو به صورت جانبی تزریق شود ، باید منطقه را به چین های اینگوینال گسترش داد.
ناحیه بین دنده ها و ناف جای بسیار مناسبی برای تجویز انسولین به حساب می آید. قرار دادن در این منطقه تزریق نه تنها اثر دارویی را افزایش می دهد بلکه منجر به تشکیل مهرهای دردناک زیر پوستی نیز نمی شود که مثلاً هنگام ورود انسولین به ناحیه گلوتئال ایجاد می شود.
رویدادهایی که قبل از معرفی دارو انجام شده نیز تأثیر مستقیمی در اثربخشی آن دارد. بسیاری از افراد ناحیه تزریق را با الکل درمان می کنند ، که بسیار ممنوع است ، زیرا الکل انسولین را از بین می برد ، و اثر آن به میزان قابل توجهی کاهش می یابد.
با توجه به این موضوع ، بسیاری از افراد دیابتی در مورد چگونگی درمان اجسام پوستی سؤالی دارند. و هیچ چیز لازم نیست. خطرات ناشی از عفونت با معرفی انسولین مدرن و سرنگ هایی که در آنها فروخته می شوند حداقل هستند ، بنابراین ، درمان اضافی پوست قبل از تزریق لازم نیست. در این حالت ، فقط می تواند صدمه ببیند.
و قبل از ورود به دارو ، باید یک چین پوستی تشکیل دهید ، آن را با انگشتان خود بکشید و کمی جلو بکشید. در غیر این صورت ، این دارو می تواند به عضلات وارد شود ، که بر اثر آن تأثیر منفی می گذارد. در این حالت ، قطعاً تا زمانی که دارو به طور کامل تجویز نشود ، پوست چین آزاد نمی شود.
سایر دلایل نارسایی انسولین
علاوه بر اشتباهات دیابتی ها با ورود انسولین ، عوامل دیگری نیز وجود دارد که می تواند باعث کاهش اثربخشی داروهای مورد استفاده شود. این موارد عبارتند از:
- مقاومت به انسولین
- توسعه سندرم سماجی.
برای درک اینکه چرا کاهش اثر انسولین وجود دارد ، لازم است این شرایط را با جزئیات بیشتری در نظر بگیرید.
مقاومت به انسولین
حتی اگر بیمار تزریق صحیح را انجام دهد ، ممکن است نتیجه مطلوب را ندهد. و دلیل این امر تقریباً مقاومت در برابر داروی مورد استفاده است. این پدیده در پزشکی "سندرم متابولیک" نامیده می شود.
چنین عواملی می توانند توسعه آن را تحریک کنند:
- وجود وزن اضافی بدن ،
- کلسترول خون بالا ،
- پرش های مکرر فشار خون (فشار خون بالا) ،
- آسیب شناسی سیستم قلبی عروقی ،
- تخمدان پلی کیستیک (در زنان).
اگر بیمار مبتلا به سندرم متابولیک باشد و به او تزریق انسولین داده شود ، نتیجه ای نخواهد گرفت. و همه به این دلیل است که سلولهای بدن در این شرایط توانایی پاسخگویی به هورمون را از دست می دهند. در نتیجه این ، سطح قند خون به میزان قابل توجهی بالا می رود ، که لوزالمعده واکنش خاص خود را نشان می دهد - سطح بالای گلوکز را به عنوان یک نقص انسولین در بدن درک می کند ، شروع به تولید این هورمون به تنهایی می کند ، در نتیجه سلول های آن به سرعت فرسوده می شوند و میزان انسولین در بدن از حد معمول فراتر می رود. . همه اینها منجر به وخیم شدن کلی بیمار می شود.
مقاومت به انسولین معمولاً با علائم زیر بروز می یابد:
- قند خون ناشتا ،
- فشار خون بالا
- کاهش سطح کلسترول "خوب" در خون و افزایش "بد" ،
- افزایش شدید وزن بدن ،
- ظهور پروتئین در ادرار ، که نشان دهنده پیشرفت آسیب های کلیوی است.
و با توجه به اینکه مقاومت به انسولین می تواند منجر به مشکلات جدی در سلامتی شود ، عدم نتیجه پس از تجویز دارو باید بیمار را هشدار داده و وی را تحت معاینه های اضافی قرار دهد که این امر تأیید یا نفی توسعه این بیماری است. در صورت تایید تشخیص ، بیمار باید تحت درمان جامع قرار بگیرد.
سندرم سماجی
سندرم سماجی در برابر پس زمینه مصرف بیش از حد انسولین مزمن ایجاد می شود. این به شکل واکنش بدن به حملات منظم افزایش قند خون بوجود می آید. سندرم سماجی با علائم زیر ظاهر می شود:
- در طول روز نوسانات شدید در سطح گلوکز خون وجود دارد ، و سپس به سمت مرزهای فوقانی ، در امتداد پایین ،
- حملات مکرر هیپوگلیسمی ، که می تواند خود را در حملات آشکار و نهفته نشان دهد ،
- ظاهر در ادرار بدن کتون (با تحویل OAM تشخیص داده می شود) ،
- گرسنگی مداوم
- افزایش وزن
- با افزایش دوز انسولین ، وضعیت بیمار بدتر می شود ،
- با سرماخوردگی ، سطح قند خون عادی می شود (این پدیده به دلیل این واقعیت ایجاد می شود که وقتی ویروس وارد بدن می شود ، برای از بین بردن آن انرژی بیشتری می گیرد).
بیشتر بیماران وقتی شاهد افزایش قند خون هستند ، بدون مشورت با پزشک خود ، شروع به افزایش دوز انسولین مصرفی می کنند. اما انجام این کار کاملاً ممنوع است. به جای افزایش دوز انسولین تجویز شده ، باید به فاکتورهای دیگر ، یعنی کیفیت غذای مصرفی ، ورزش متوسط (با سبک زندگی منفعلانه ، هزینه های انرژی حداقل باشد ، که به افزایش قند خون منجر می شود) و همچنین در دسترس بودن درجه بالا توجه کنید. بخواب و استراحت کن
افراد دیابتی که در مدت زمان طولانی قند خون را افزایش داده اند ، مجبور نیستند به تزریق انسولین متوسل شوند. نکته این است که برای هر دیابتی معیارهایی برای سطح قند خون وجود دارد که در آن او کاملاً طبیعی است. استفاده از انسولین در این حالت می تواند منجر به ایجاد سندرم ساموگی و نیاز به درمان اضافی شود.
برای تأیید وجود بیش از حد دوز انسولین در بدن ، بیمار نیاز به انجام یک سری اقدامات تشخیصی دارد. مهمترین چیز در این تجارت اندازه گیری منظم قند خون است. و نه تنها در طول روز بلکه در شب. آنالیزها در فواصل منظم انجام می شود. اولین آزمایش خون باید حدود ساعت 9 شب انجام شود ، تمام اندازه گیری های بعدی باید هر 3 ساعت انجام شود.
با بروز سندرم ساموگی ، کاهش شدید قند خون در حدود ساعت 2-3 صبح مشاهده می شود.و لازم به ذکر است که در شب است که بدن انرژی کمتری مصرف می کند ، بنابراین انسولین معرفی شده در ساعت 8-9 بعد از ظهر بسیار کارآمدتر و طولانی تر عمل می کند. افزایش قند خون در سندرم ساموجی معمولاً در حدود ساعت 6-7 ساعت صبح مشاهده می شود.
با رویکرد صحیح ، سندرم ساموجی به راحتی قابل درمان است. نکته اصلی این است که به طور جدی تمام توصیه های پزشک معالج را رعایت کنید و از دوز داروهای حاوی انسولین تجاوز نکنید.
قوانین محاسبه دوز انسولین
اثر انسولین مستقیماً به دوز مصرفی آن بستگی دارد. اگر به مقدار کافی آن را وارد کنید ، سطح قند خون بدون تغییر باقی می ماند. اگر بیش از دوز مصرف کنید ، این می تواند منجر به ایجاد هیپوگلیسمی شود.
بنابراین ، محاسبه صحیح دوز انسولین در ایجاد دیابت بسیار مهم است. در این حالت ، تفاوت های ظریف زیر باید در نظر گرفته شود:
- تنظیم دوز انسولین با عملکرد بسیار کوتاه. اغلب اوقات ، افرادی که رژیم غذایی خود را زیر نظر نمی گیرند ، با شرایطی مانند هایپرگلیسمی بعد از مصرف روبرو می شوند. در مواردی رخ می دهد که بیمار قبل از غذا مقدار کافی انسولین را معرفی کرده و در عین حال بیش از حد لازم واحد نان مصرف کرده باشد. در چنین شرایطی ، تجویز فوری انسولین با افزایش دوز لازم است.
- تنظیم طولانی مدت دوز انسولین به میزان قند خون در ساعات صبح و عصر بستگی دارد.
- اگر بیمار مبتلا به سندرم سوموجی باشد ، میزان مصرف داروهای رها شده صبح باید 2 واحد بیشتر از شب باشد.
- در صورت وجود اجسام کتون در ادرار ، افزایش دوزهای انسولین با عملکرد کوتاه مدت تجویز می شود.
در همان زمان ، همانطور که قبلاً به آن اشاره شد ، تغذیه و فعالیت بدنی بیمار در طول روز مورد توجه قرار می گیرد. با توجه به نیاز به توجه به همه این عوامل ، فقط پزشک می تواند دوز صحیح انسولین را تعیین کند ، که در درمان دیابت موثر خواهد بود.
عملکرد انسولین در بدن: این هورمون در دیابت چیست؟
هورمون ها نقش مهمی در عملکرد کل بدن انسان دارند. انسولین ، به عنوان یکی از این مواد ، در فرآیندها و مکانیسم های مختلف نیز دخیل است.
تمام هورمونهای تولید شده توسط غددهای مختلف دارای ترکیب شیمیایی متفاوتی هستند ، اما درعین حال آنها با یک عملکرد بسیار مهم متحد می شوند - مسئولیت پذیری فرآیندهای متابولیک بدن و همچنین عملکرد طبیعی آن.
هیچ مفهومی وجود ندارد که کدام یک از مواد بیولوژیکی اصلی است و کدام نقش ثانویه است. همه آنها در یک زنجیره جدا نشدنی مجدداً جمع می شوند و اگر در یک پیوند شکست وجود داشته باشد ، کل سیستم نقض می شود.
نقش هورمون ها در بدن انسان
نقش هورمون ها در بدن حتی قبل از تولد شخص ، در رحم ظاهر می شود ، زیرا این افراد هستند که در تمام مراحل رشد جنین نقش فعال دارند ، بر رشد و شکل گیری آن تأثیر می گذارند.
هورمون ها مواد بیولوژیکی فعال هستند که وارد خون انسان می شوند و از طریق جریان خون بر عملکرد کلیه اندام ها و سیستم های داخلی تأثیر می گذارند. به لطف چنین موادی ، فرایندهای متابولیک در بدن تنظیم می شوند ، متابولیسم تسریع یا کند می شود.
یکی از اهداف اصلی سیستم هورمونی حفظ هوموستاز و توانایی بدن برای عملکرد نرم و روان است. هورمون ها با مسدود کردن یا افزایش تولید "برادران" خود ، سرکوب یا ترویج رشد یکدیگر می شوند.
وظایف اصلی هورمون ها و مواد مانند هورمون عبارتند از:
- رشد عضلات و استخوانꓼ
- مسئول دوره متابولیسم ، فرآیندهای متابولیک ، تنظیم سطح گلوکز در بدن هستند
- وضعیت بدن را در مواقع اضطراری مختلف (از جمله شوک ، مبارزه) بسیج کنید
- مسئول ساختار و تنظیم خلق و خوی و ویژگیهای رفتاری یک شخص است
- بدن انسان را برای مراحل جدید زندگی آماده کنید (بلوغ در نوجوانان مشخصه است)
- مسئول عملکرد تولید مثل و محرک جنسی در مردان و زنان می شوید
- گرسنگی و احساس سیری و همچنین احساس چرخه شبانه روزی را کنترل کنید.
تمام هورمون های بدن را می توان به دو گروه بزرگ تقسیم کرد - زن و مرد ، با وجود این که بدون در نظر گرفتن جنسیت در همه افراد وجود دارند. تنها تفاوت سطح غلظت آنهاست. به خصوص چنین موادی در دوران بلوغ نقش مهمی دارند.
هورمونهای جنسی مردانه که آندروژن هستند شامل تستوسترون ، آندروسترون ، آندروستندیون ، و آندروستنیدول هستند.
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
هورمونهای زنانه ، که ترکیبی از استروژن و ژسته است ، شامل استرادیول ، استروژن و استریول است.
علاوه بر این ، هورمونهای تیروئید (به ویژه در دوران کودکی و بزرگسالی) نقش مهمی در رشد کل ارگانیسم دارند.
مکانیسم تولید مواد مختلف بیولوژیکی به تأثیر عوامل داخلی و خارجی بستگی دارد. برخی از هورمون ها باید در طول روز نسبتاً پایدار باشند ، زیرا ظرفیت کار طبیعی فرآیندهای متابولیک و سایر فرآیندهای حیاتی و متابولیسم به میزان آنها بستگی دارد.
در بین این مواد ، در درجه اول ، شامل هورمون تحریک کننده تیروئید ، غده تیروئید ، انسولین است.
هورمون قند خون و مکانیسم عمل آن؟
 انسولین موجود در بدن انسان وظیفه تنظیم سطح قند خون را بر عهده دارد. در این فرآیند ، از مواد فعال دیگری مانند آدرنالین و نوراپی نفرین ، گلوکاگون ، کورتیزول ، کورتیکواسترول و هورمونهای تیروئید نیز به وی کمک می شود.
انسولین موجود در بدن انسان وظیفه تنظیم سطح قند خون را بر عهده دارد. در این فرآیند ، از مواد فعال دیگری مانند آدرنالین و نوراپی نفرین ، گلوکاگون ، کورتیزول ، کورتیکواسترول و هورمونهای تیروئید نیز به وی کمک می شود.
به محض اینکه فرد محصولات کربوهیدرات بخورد ، مقدار گلوکز در بدن افزایش می یابد. در پاسخ به چنین مصرف غذایی ، لوزالمعده شروع به تولید مقدار مورد نیاز انسولین می کند ، که روند استفاده از قندها را شروع می کند و آنها را از طریق خون در سراسر بدن توزیع می کند.
لازم به ذکر است به محض عادی شدن سطح گلوکز خون ، تولید انسولین با عملکرد طبیعی لوزالمعده متوقف می شود. در صورت وجود نقص در چنین کار مشخصی ، بدن و پس از عادی سازی مقدار قند ، تولید این هورمون را متوقف نمی کند.
چنین فرایندی در نتیجه دشواری انسولین برای ورود به سلول ها و بافت های بدن اتفاق می افتد ، که بر روند مکانیسم متابولیک تأثیر منفی می گذارد. چنین الگویی وجود دارد که حساسیت سلولها به نحوه عملکرد انسولین به عملکرد بدنی بستگی دارد - هرچه درصد ماهیچه ها بیشتر باشد و درصد چربی کمتر باشد ، انسولین بهتری در بافت ها نفوذ می کند.
نقش انسولین در بدن انسان در عملکردهای مهم و کم اهمیت دیگری نیز نمایان می شود. اینها شامل تحریک سنتز پروتئین در بافتهای عضلانی ، تجزیه چربیها و چربیها ، فعال شدن لیپوژنز است.
عملکردهای فیزیولوژیکی انسولین به شرح زیر است:
- تأمین کامل و تأمین گلوکز به تمام سلولهای بدن و تأمین انرژی لازم برای آنها. علاوه بر این ، این هورمون باعث افزایش نفوذ آن در سطح سلول می شود و نفوذپذیری غشای سلولی را افزایش می دهد.
- انسولین محرک سنتز و مهار تجزیه گلیکوژن در بافت های عضلانی و کبد است.
- مطلقاً بر روند تجمع لیپیدها و تجزیه پروتئین تأثیر می گذارد.
- انسولین باعث رسوب چربی در بافت چربی می شود.
- این روند فعالیت آنزیم هایی را که قادر به تجزیه گلوکز هستند ، فعال می کند. بنابراین ، اثر آنابولیکی نحوه کار انسولین است.
- انسولین باعث مهار سایر آنزیم هایی که وظیفه تجزیه سریع لیپیدها و گلیکوژن ها را دارند ، می شود که در اثر ضد قرابتی هورمون تجلی یافته است.
با وجود وجود بسیاری از کارکردها ، تأثیر اصلی انسولین بر روی بدن ، کمبود قند خون است.
علائم و تشخیص عادی
 انسولین هورمونی است که خاصیت قند خون دارد.
انسولین هورمونی است که خاصیت قند خون دارد.
کمبود یا اضافی آن به صورت علائم مختلف ظاهر می شود.
انجام يك مطالعه تشخيصي براي تعيين ميزان هورمون در بدن مي تواند توسط پزشك پزشك تجويز شود يا نتيجه آن باشد كه ميل بيمار براي اهداف پيشگيري كننده تشخيص داده شود.
شاخص های طبیعی میزان هورمون توسط فرضیه های پزشکی در حدود زیر تعیین می شود:
- در دوران کودکی ، سطح انسولین ممکن است کمی پایین تر از بزرگسالان باشد و از سه تا بیست واحد در هر مول ꓼ باشد
- در زنان و مردان ، محدودیت های هنجاری تا علامت بالای بیست و پنج واحد حفظ می شود
- زمینه هورمونی زنان باردار دستخوش تحولات چشمگیری می شود ، بنابراین در این دوره از شش تا بیست و هشت واحد در هر مول هنجار انسولین در نظر گرفته می شود.
تشخیص ، که برای تعیین هورمون انسولین (آنچه شما باید بدانید) و مقدار آن در بدن انجام می شود ، شامل جمع آوری خون وریدی است.
در این حالت ، مراحل مقدماتی قوانین استاندارد خواهد بود:
- نمونه گیری از مواد آزمایش صبح و همیشه روی معده خالی انجام می شود. این بدان معناست که فرد حداقل هشت تا ده ساعت قبل از عمل نباید از غذا و نوشیدنی های مختلف (به جز آب معمولی) بخورد.
- علاوه بر این موارد ممنوع شامل مسواک زدن دندانهای شما با خمیردندان های حاوی قند ، شستشوی دهان با محصولات بهداشتی خاص و سیگار کشیدن است.
- لازم به ذکر است که مصرف گروههای خاصی از داروها می تواند تصویر واقعی را تحریف کند. بنابراین لازم است در آستانه نمونه گیری خون ، ورود آنها به بدن امكان پذیر باشد (مگر اینكه چنین داروهایی برای شخص حیاتی باشد) ، سپس پزشك معالج تصمیم می گیرد كه در شرایط فعلی چه كاری انجام دهد.
- در آستانه عمل تشخیص ، توصیه نمی شود ورزش کنید یا بدن را با فشار بیش از حد بدنی اضافه کنید.
علاوه بر این ، در صورت امکان ، تحت فشارهای روحی و روانی دیگر قرار نگیرید.
بلافاصله قبل از عمل ، شما باید کمی آرام شوید و استراحت کنید (ده تا پانزده دقیقه).
کمبود یا اضافی هورمون چیست؟
 کمبود یا افزایش مقدار هورمون در بدن می تواند نشانه توسعه پاتولوژی های مختلف باشد و بر سلامتی عمومی فرد تأثیر منفی بگذارد.
کمبود یا افزایش مقدار هورمون در بدن می تواند نشانه توسعه پاتولوژی های مختلف باشد و بر سلامتی عمومی فرد تأثیر منفی بگذارد.
به همین دلیل است که باید با دقت به بدن خود گوش دهید و در صورت بروز علائم ، معاینه پزشکی انجام دهید.
اگر ناهنجاری هایی در نتایج آنالیز یافت می شود ، باید به دنبال مشاوره متخصص غدد باشید.
انسولین افزایش یافته در بروز علائم زیر نقش دارد:
- گرسنگی کنترل نشده ای که فرد را در طول روز همراه می کند ، ناتوانی در خوردن غذا ، عدم سیری ،
- خستگی بدن ، احساس خستگی مزمن و کاهش سطح عملکرد ،
- سطح تعریق را به میزان قابل توجهی افزایش می دهد ، حتی اگر فرد در حالت آرام باشد ،
- بروز مشکلات در تنفس ، بروز تنگی نفس در کمترین فشار جسمی یا فعالیت شدید ،
- ایجاد مشکلات پوستی ، بروز خارش ، قرمزی یا بثورات پوستی ،
- حتی با شیوه زندگی معمول و رژیم بدون تغییر ، افزایش شدید وزن وجود دارد که اغلب منجر به چاقی شکم می شود.
علاوه بر این ، ممکن است فرد با کاهش شدید غلظت و عدم توانایی تمرکز ، نقص حافظه را تجربه کند. این علائم به ویژه در افرادی که مشغول فعالیت ذهنی هستند مشهود است.
در موارد شدیدتر ، علائم بالا رفتن سطح انسولین خون ممکن است به عنوان اختلال در خواب یا مشکلات عملکرد طبیعی کلیه ها ظاهر شود.
دلایل افزایش کوتاه مدت و مداوم هورمون می تواند متفاوت باشد. در برخی موارد ، خود شخص بدون آنکه متوجه شود ، رشد شاخص های طبیعی را تحریک می کند و مقدار زیادی از محصولات کربوهیدرات ساده مصرف می کند.
دلایل اصلی افزایش مقدار هورمون در خون (عمل انسولین) در صورت وجود عوامل زیر می تواند رخ دهد:
- تمایل به کاهش وزن ، که همراه با پیروی از رژیم های نامتعادل "گرسنه" یا اعتصاب غذا طولانی مدت است.
- تمرین بیش از حد بدنسازی یا فعالیت بدنی سنگین که بدن را تخلیه می کند.
- عدم تعادل از نظر "استراحت در کار" و خستگی مزمن.
- احساسات منفی ، فشار روانی و عاطفی.
- وجود وزن اضافی ، که بر وضعیت عروق خونی تأثیر منفی می گذارد و می تواند منجر به اختلال در گردش خون طبیعی شود.
- کمبود قابل توجه برخی ویتامین ها و مواد معدنی در بدن ، به ویژه کروم و ویتامین E.
- اختلال در هیپوفیز و قشر آدرنال.
- فرآیندهای پاتولوژیک در کلیه ها ، تشکیل تومورهای خوش خیم و بدخیم در اندام ها.
عملکرد انسولین در بدن به گونه ای طراحی شده است که تولید ناکافی آن به مهار دیابت نوع 1 یا نوع 2 تبدیل می شود. نرخ سیستماتیک پایین همچنین می تواند نشانگر وجود شکستهای زیر باشد:
- اختلالات در عملکرد طبیعی لوزالمعده ،
- کار بیش از حد عاطفی یک ارگانیسم
- دوره آسیب شناسی های عفونی ، به ویژه در نوع مزمن.
کمبود انسولین ممکن است در نتیجه قرار گرفتن در معرض عوامل زیر رخ دهد:
- پیشروی یک سبک زندگی غیرفعال و کار بی تحرک.
- سوء استفاده منظم از غذاهای قندی و سایر کربوهیدراتهای ساده.
- استرس بیش از حد و استرس روانی.
کمبود انسولین همچنین می تواند فعالیت بدنی غیر طبیعی را برانگیزد.
چه نوع مواد مصنوعی وجود دارد؟
 انسولین مصنوعی - چیست؟
انسولین مصنوعی - چیست؟
فن آوری های جدید دارویی دستیابی به چنین هورمونی را به صورت مصنوعی امکان پذیر کرده و متعاقباً از آن برای معالجه انواع مختلف دیابت استفاده می کند.
امروزه انواع مختلفی از انسولین تولید شده است که به بیماران دیابتی اجازه می دهد آن را در شرایط مختلف مصرف کنند.
انواع هورمون با منشاء مصنوعی که برای تزریق زیر جلدی استفاده می شود عبارتند از:
- ماده قرار گرفتن در معرض اولتراورتورت یک داروی است که عملکرد آن را در طی پنج دقیقه پس از تجویز نشان می دهد. حداکثر نتیجه درمانی تقریباً یک ساعت پس از تزریق مشاهده می شود. در عین حال ، اثر تزریق مدت زمان کمی طول می کشد.
- انسولین کوتاه مدت تقریباً نیم ساعت پس از تجویز آن در زیر پوست شروع به کار می کند. باید در نظر داشت که چنین انسولینی باید حدود پانزده دقیقه قبل از غذا مصرف شود. در این حالت ، دستیابی به حداکثر اثر درمانی ممکن خواهد بود. به عنوان یک قاعده ، تمام هورمونهای کوتاه مدت برای خنثی کردن ظاهر قند خون ایجاد می شوند ، که اغلب پس از وعده های غذایی در افراد دیابتی مشاهده می شود.
- هورمون با طول متوسط اغلب در رابطه با انسولین های کوتاه استفاده می شود. مدت زمان آنها ، به طور معمول ، از دوازده تا شانزده ساعت طول می کشد.برای بیمار مبتلا به تشخیص دیابت ، کافی است دو تا سه تزریق چنین دارویی را در روز انجام دهید. اثر درمانی پس از تزریق بعد از دو تا سه ساعت ظاهر می شود و حداکثر غلظت خون پس از حدود شش تا هشت ساعت مشاهده می شود.
- انسولین طولانی مدت همراه با انسولین های کوتاه استفاده می شود. این باید یک بار در روز ، معمولاً صبح انجام شود. هدف اصلی اثر ماندگار انسولین ، حفظ سطح طبیعی گلیسمی در شب است. اثر تزریق تزریقی بعد از حدود شش ساعت ظاهر می شود و خود اثر می تواند از بیست و چهار تا سی و شش ساعت دوام داشته باشد.
همچنین یک گروه خاص از داروها وجود دارد ، که ترکیبی از دو نوع هورمون است - کوتاه و طولانی مدت (آنها باید بلافاصله قبل از تجویز دارو مخلوط شوند). به عنوان یک قاعده ، چنین مخلوط انسولین بلافاصله قبل از غذا دو بار در روز مصرف می شود.
لازم به ذکر است که تمام داروهای مدرن انسولین مصنوعی بر اساس هورمون انسانی تولید می شوند.
در این مقاله اصل عمل انسولین در فیلم توضیح داده شده است.
چگونه قند خون را پایین بیاوریم؟
چگونه قند خون را پایین بیاوریم - این سؤال معمولاً توسط زنان و مردان مبتلا به دیابت (DM) انجام می شود. آنها زنجیره پیچیده ای از تنظیم گردش گلوکز در بدن را مختل می کنند. در نتیجه ، قند خون در خون بیمار تشخیص داده می شود. برای کاهش قند خون ، امروزه از داروهای دارویی استفاده می شود ، شاخص های رژیم غذایی تنظیم می شود. روش معمول روش های غیر متعارف است - دستور العمل های طب سنتی. استراتژی درمانی با در نظر گرفتن عوامل زیادی (وضعیت بیمار ، بیماری های همزمان ، فرم ، مرحله و دوره بیماری) توسط متخصص غدد تعیین می شود.
نشانه های قند زیاد است

علائم نقص در بدن همراه با عملکرد ضعیف هورمون انسولین و همراه با افزایش قند عبارتند از:
- احساس پایداری عطش که فروکش کردن آن دشوار است - به دلیل نیاز به پردازش قند اضافی ، کلیه ها باید سخت تر کار کنند ،
- دفع ادرار مکرر ، بخصوص در شب ،
- خارش پوست ، در زنان - خارش غشاهای مخاطی در پرینه ،
- هر زخم ، آسیب به پوست برای مدت طولانی بهبود می یابد یا به هیچ وجه بهبود نمی یابد ،
- سرگیجه ، مزمن ، خستگی که حتی پس از استراحت نیز نمی گذرد - مقدار زیادی گلوکز در خون وجود دارد ، اما قادر به حمله به سلول ها نیست و انرژی بدن را تأمین می کند ،
- تورم اندامها ، بی حسی ،
- مشکلات چشم - حدت بینایی بدتر می شود ، چشمک می زند جلوی چشم ، "حجاب" ، "مه" ، نقاط و غیره ،
- قابل توجه ، کاهش سریع وزن
تمام این علائم باید به فرد هشدار داده شود ، آنها شما را ملزم می کنند که از مشاوره متخصص (غدد درون ریز) استفاده کنید ، که یک معاینه را انجام می دهد ، لیستی از مطالعات لازم را اختصاص دهد و به شما بگوید که چگونه به درستی برای آنها آماده شوید. این علامتشناسی اغلب ثابت می کند که دیابت ایجاد شده است. شکر ، که از هنجار انحراف یافته است ، باعث افزایش اسید اوریک در خون می شود و به نوبه خود ، باعث نقرس ، فشار خون بالا ، آترواسکلروز می شود. مقدار قند زیاد در بدن منجر به آسیب دیدن ارگان ها و سیستم های مختلف می شود. بنابراین ، لازم است که شاخص های گلوکز در بدن زنان و مردان کنترل شود.
داروها
چگونه قند را که بیش از حد از حد طبیعی بالا رفته است ، کاهش دهیم؟ تقریباً همیشه ، درمان دیابت شامل مصرف دارو برای زنان و آقایان است. رژیم های غذایی ، ورزش و داروهای مردمی به عنوان روش های درمانی اضافی عمل می کنند.
برای هر بیمار یک رژیم درمانی اختصاصی تهیه می شود و با در نظر گرفتن وضعیت بیمار ، شاخص های آزمایشگاهی گلوکز در ادرار و خون. رژیم درمانی که توسط پزشک توصیه می شود باید کاملاً رعایت شود.

کدام دارو برای استفاده در درمان بستگی به فرم (نوع) دیابت ، شدت دوره و بسیاری از عوامل دیگر دارد. با دیابت نوع 2 ، می توانید قند خون را با داروهای قرص کاهش دهید. در مورد دیابت نوع 1 و دیابت شدید نوع 2 ، آنها به تزریق یک محلول خاص - انسولین ، که مانند یک هورمون طبیعی عمل می کند متوسل می شوند.
هر ساله لیست داروهایی که اثر آنها کاهش قند خون به شکل قرص است گسترش می یابد.
وجوه به گروههای زیر تقسیم می شوند:
- بیگوانیدها گلوکوفاژ ، دگردیسی متعلق به این گروه از داروها است. آنها باعث بهبود جذب گلوکز توسط بافت ها و متابولیسم چربی می شوند ، سطح طبیعی قند ، کلسترول را حفظ می کنند و احتمال لخته شدن خون و بروز هیپوگلیسمی را کاهش می دهند.
- مشتقات سولفونیل اوره. آنها به این دسته از داروهای Glimepiride ، Glycvidon ، Glibenclamide تعلق دارند که تولید هورمون انسولین را تحریک می کنند. آنها یک عارضه جانبی دارند - احتمال بروز هیپوگلیسمی ، افزایش وزن ، به ویژه در خانم ها.
- گلیتازون ها شما می توانید از جمله داروهایی مانند Pioglitazone ، Rosiglitazone تماس بگیرید. آنها قادر به افزایش حساسیت به انسولین انسولین (در بافت های عضلانی ، کبدی و چربی) هستند ، اما ترشح گلوکز توسط کبد را مهار می کنند.
- گلینیدها اینها ناتگلینید ، رپاگلینید هستند که تأثیر مستقیمی بر هورمون انسولین دارند که به کنترل گلوکز بعد از خوردن غذا کمک می کند.

- Increcinomimetics (داروی Exenatide) با مهار تولید ماده گلوکاگون و احیای تولید هورمون انسولین کار می کند.
در مورد تمام داروهای قرص ، لیستی از موارد منع مصرف وجود دارد ، که لزوماً هنگام انتخاب داروی مورد توجه قرار می گیرند. دوز پس از تجزیه و تحلیل در صورت لزوم توسط پزشک تنظیم می شود.
هنگامی که درمان دیابت با کمک قرص غیرممکن است ، انسولین تجویز می شود - گروه گسترده ای از داروهای کاهش دهنده قند به شکل محلول. قرار گرفتن در معرض انسولین ساده و طولانی مدت. مقدار اندازه گیری در واحد اندازه گیری می شود که توسط پزشک بر اساس میزان قند موجود در مایعات بیولوژیکی (خون ، ادرار آزمایش شده) محاسبه می شود که به صورت زیر جلدی تزریق می شود.
تغذیه بالینی و فعالیت بدنی
اجباری برای کاهش قند یک رژیم متعادل محسوب می شود. اگر فرد مبتلا به دیابت تشخیص داده شود ، لازم است مصرف کربوهیدرات ها و چربی ها را با غذا متوقف کنید. این مواد در شیرینی ، شکلات ، شیرینی پزی و ماکارونی ، پخت گندم ، سیب زمینی ، مربا ، شراب ، سودا یافت می شود.

زنان و مردان شامل غذاهای کاهش دهنده قند در منوها هستند. این کلم ، تربچه ، گوجه فرنگی ، بادمجان ، خیار و همچنین کدو تنبل ، مارچوبه است. می توانید اسفناج ، کرفس ، لوبیا ، کدو سبز را میل کنید. وعده های غذایی "گندم سیاه" می توانند سطح گلوکز را به حالت طبیعی برسانند.
می توانید شیرینی ها را جایگزین کنید:
- مصنوعی ساکارین ، آسپارتام ، سوکرازیت (بعضی اوقات منجر به احساس گرسنگی می شوند).
- عسل طبیعی
- فروکتوز
- زایلیتول
در مورد احتمال استفاده از این محصولات و آماده سازی ها با پزشک مشورت کنید.
با ورزش می توانید قند خون را کاهش دهید. به مردان و زنانی که به دیابت مبتلا شده اند ، فعالیت های روزانه غیر شدید توصیه می شود. آنها به کاهش اندک قند کمک می کنند. بهترین گزینه شنا ، پیاده روی ، یوگا ، دوچرخه سواری است. مدت زمان ، میزان ورزش با پزشک بحث می شود.
دستور العمل های عامیانه (خانگی)

علاوه بر داروهای دارویی ، می توان قند خون را با کمک دستور العمل های ثابت شده قومی کاهش داد:
- تزریق زغال اخته از یک هنر. ل برگها و یک لیوان آب جوش که تزریق شده است (جوشاندن 5/5 ساعت ، تخلیه) توصیه می شود روزی سه بار یک لیوان بنوشید. شما همچنین نیاز به خوردن انواع توت ها دارید. این گیاه حاوی myrtillin ، ماده ای مانند انسولین است که می تواند قند خون بالا را کاهش دهد.
- جوشانده کنگر فرنگی بیت المقدس.چند غده در آب غوطه ور شده اند ، به مدت 20 دقیقه جوشانده می شوند (اگر مواد اولیه خشک هستند ، حدود 60 دقیقه بپزید) ، اصرار کنید ، صاف کنید ، ½ فنجان بنوشید. 3r / d همچنین می توانید کنگر فرنگی اورشلیم را به صورت خام یا سرخ شده ، با معده خالی میل کنید. در "گلابی خاکی" اینولین و فروکتوز وجود دارد که روند سوخت و ساز را عادی می کند. آنها سموم ، رسوبات سرباره را از بین می برند.
- نوشیدنی های کاسنی یک قاشق غذاخوری کاسنی با یک لیوان آب جوش پرورش یافته اصرار دارد. آنها جایگزین قهوه ، چای معمولی می شوند. یک جوشانده ریزوم نیز تهیه شده است (1 قاشق غذاخوری مواد اولیه خرد شده به همراه یک لیوان آب جوش ، 10 دقیقه بپزید ، تخلیه کنید) که سپس روی یک میز گرفته می شود. قاشق قبل از غذا یا معده خالی.
- آب پیاز (روی میز گرفته شده است. L. قبل از غذا) یا تزریق: پیاز را خرد کرده و آب خنک (که قبلاً جوشانده بود) بریزید ، دو ساعت بگذارید. این تزریق را در یک سوم لیوان سه بار در روز مصرف کنید. پیازها نیز پخته شده و خورده می شوند.
- ترب کوهی زمینی. قسمت ریشه گیاه به صورت کیفی شسته می شود ، روی یک رنده مالیده می شود ، با شیر ترش ریخته می شود (نه کفیر!) 1:10. 1 قاشق غذاخوری مصرف کنید. ل 3 r / d. قبل از غذا معده خالی خصوصیت ترب کوهی این است که به تدریج سطح قند را کاهش می دهد. این از ریزش شدید و بیش از حد جلوگیری می کند.
- ریشه های قاصدک حاوی حدود 40٪ اینولین است. یک قاشق چای خوری مواد خام خرد شده را با آب جوش ریخته ، به مدت 20 دقیقه اصرار کرده ، فیلتر می شود. در چند مرحله از ¼ فنجان استفاده کنید.
- خوب است که جوشانده ها و چای ها را از شبدر ، زگیل سنت جان ، جوانه های توس ، جو دوسر ، گزنه ، کرم چوب بخورید.
- برگ خلیج - 10 برگ گیاه را دم کنید (آب - 300 میلی لیتر). بعد از 24 ساعت ، صاف کنید. 50 میلی لیتر نیم ساعت قبل از غذا میل کنید.
هنگام درمان با دستور العمل های خانگی ، برخی از قوانین مهم باید رعایت شود.
حتما در مورد دارو با متخصص غدد صحبت کنید - شاید پزشک میزان مصرف داروی هیپوگلیسمی را کاهش دهد.
همچنین غیرمجاز است که برای حفظ سطح هورمون انسولین در هنجار ، لغو کردن وسایل تجویز شده توسط پزشک ، که وی برای معالجه دیابت توصیه کرده است ، ممنوع است. شما باید با استفاده از گلوکومتر مرتباً گلوکز را اندازه گیری کنید.
دیابت یک بیماری پیچیده است. و قند زیاد نیز می تواند سقوط کند. شناختن علائم قند بیش از حد بسیار مهم است. گرسنگی ، لرزش اندام ، سرگیجه حاکی از کاهش قند زیر حد طبیعی است. شما به چیزی برای غذا خوردن ، شیرینی خوردن نیاز دارید. سپس بلافاصله با پزشک مشورت کنید.
انسولین چگونه کار می کند: چرا نیاز است و چگونه کار می کند؟


انسولین هورمون پروتئین مهمترین عنصر فرآیندهای متابولیک در تمام بافت های بدن انسان است و عملکردی مهم مانند کاهش غلظت گلوکز در خون انجام می دهد.
با این حال ، عملکرد انسولین بسیار چند وجهی است ، زیرا بر همه انواع فرآیندهای متابولیکی در بدن انسان تأثیر می گذارد و فقط به تنظیم تعادل کربوهیدرات محدود نمی شود.
نقض تولید انسولین و اثرات آن بر روی بافتها عوامل اساسی در ایجاد یک بیماری آسیب شناختی خطرناک - دیابت قندی است.
سنتز انسولین
بیوسنتز این هورمون پروتئین یک فرایند پیچیده است که دارای چندین مرحله بیولوژیکی دشوار است.
اول از همه ، یک شکل غیرفعال از مولکول پروتئین انسولین ، که به آن پروینسولین گفته می شود ، در بدن شکل می گیرد.
این پیشرومون ، پیش ساز انسولین ، شاخص مهمی در عملکرد لوزالمعده است. علاوه بر این ، در فرآیند سنتز ، پس از یک سری از تحولات شیمیایی ، پروینسولین شکل فعال می گیرد.
تولید انسولین در یک فرد سالم در طول روز و شب انجام می شود ، اما مهمترین تولید این هورمون پپتید بلافاصله بعد از وعده غذایی صبحگاهی مشاهده می شود.
انسولین به عنوان عنصر بیولوژیکی فعال تولید شده توسط لوزالمعده ، ترشح آن را به دلیل فرآیندهای زیر تقویت می کند:
- قند سرم خون در مرحله دیابت افزایش یافته است. متعاقباً ، افت انسولین مستقیماً متناسب با رشد قند خواهد بود.
- نسبت اسیدهای چرب آزاد بالا. در پس زمینه افزایش مداوم توده چربی بدن (چاقی) ، میزان قابل توجهی در میزان اسیدهای چرب آزاد در خون وجود دارد. این فرایندها تأثیر مخربی بر سلامتی انسان دارند ، باعث ترشح بیش از حد هورمون کاهش دهنده قند ، به ساختار سلولی بافت ها آسیب می رسانند و در ایجاد آسیب شناسی های خطرناک نقش دارند.
- تأثیر اسیدهای آمینه ، به طور عمده آرژینین و لوسین. این ترکیبات آلی تولید انسولین از لوزالمعده را تحریک می کنند. هرچه اسیدهای آمینه در بدن بیشتر باشد ، انسولین بیشتر آزاد می شود.
- کلسیم و پتاسیم افزایش یافته است. افزایش غلظت این مواد باعث افزایش ترشح هورمون پروتئین پپتیدی می شود که به دلیل تغییر شدید شرایط محیط بیولوژیکی آزاد می شود.
- قرار گرفتن در معرض هورمونهای تولید شده توسط سلولهای دستگاه گوارش و لوزالمعده. چنین هورمونهایی شامل: گاسترین ، کوله سیستوکینین ، سکرتین و دیگران است. این مواد فعال منجر به افزایش متوسط ترشح انسولین می شوند و بلافاصله بعد از خوردن غذا توسط سلول های معده تولید می شوند.
- بدن کتون ترکیبات شیمیایی است که توسط کبد تشکیل شده و محصولات واسطه ای فرآیندهای متابولیکی هستند: کربوهیدرات ، پروتئین و چربی. شاخص های اضافی این مواد در بدن ، نشان دهنده اختلال پاتولوژیک در متابولیسم و در نتیجه ترشح انسولین اضافی است.
فرآیندهای استرس زا در پس زمینه پرش شدید قند خون اتفاق می افتد ، که این یک شرایط مستقیم برای زنده ماندن بدن در شرایط خطرناک است. یک مفهوم وجود دارد - هایپرگلیسمی استرس زا ، یک واکنش هورمونی ، که با افزایش غلظت گلوکز در خون در طی یک دوره از اختلالات عصبی شدید مشخص می شود.
پمپ انسولین میکرو تزریق - کلمه جدیدی در درمان دیابت است
متابولیسم کربوهیدرات
اثر انسولین ، در این حالت ، افزایش ظرفیت ساختار سلول برای گلوکز است.
همچنین ، هورمون پروتئین پپتید تشکیل و تقویت سنتز یک آنزیم مهم - گلوکوکیناز را تقویت می کند و بدین ترتیب روند تجزیه گلوکز در سلول ها را سرعت می بخشد (گلیکولیز).
علاوه بر این ، انسولین باعث افزایش فعالیت مولکولهای پروتئینی گلیکولیز کلیدی و همچنین تعداد آنها می شود. هورمون کاهش قند ، گلوکونوژنز را مهار می کند ، که با تشکیل مولکول های گلوکز در کبد و کلیه ها از ترکیبات غیر کربوهیدرات مشخص می شود.
تبادل پروتئین
یک مزیت خاص انسولین در متابولیسم پروتئین تقویت عملکرد حمل و نقل اسیدهای آمینه در بافت عضله و کبد است. تحت تأثیر هورمون پپتید ، سنتز پروتئین در بافتهای عضلانی و اندامهای داخلی تقویت می شود و همچنین از تجزیه پروتئین در بدن جلوگیری می کند. انسولین رشد ساختارهای داخل سلولی را تحریک می کند ، تولید مثل و تقسیم سلول ها را تقویت می کند.
متابولیسم چربی
انسولین سرعت تجزیه چربی (لیپولیز) در بافت چربی و کبد را کاهش می دهد.
همچنین ، هورمون پروتئین می تواند سنتز چربی های خنثی (تری اسیل گلیسرول ها) در بافت چربی بدن انسان را فعال کند.
انسولین قادر است سنتز اسیدهای چرب آلی را تسریع کرده و سنتز بدن کتون را در بافتهای کبدی مهار کند. اضافی بدن کتون نشان دهنده نقص عملکرد و تغییرات پاتولوژیک در کبد است.
تنظیم قند خون
مکانیسم تنظیم قند خون در افراد سالم با استفاده از غذاهای خاص می تواند انجام شود. در حالی که افراد مبتلا به دیابت می توانند داروهای خاصی برای تنظیم سطح قند خود مصرف کنند.
تنظیم متابولیسم کربوهیدرات در سطوح مختلف سازماندهی سیستم های بیولوژیکی رخ می دهد: سلول ، بافت ، اندام و ارگانیسم.تصحیح محتوای گلوکز بر اساس تعدادی از عوامل انجام می شود که از این میان وضعیت سلامت عمومی بیمار ، وجود سایر آسیب شناسی ها ، کیفیت و سبک زندگی از اهمیت تعیین کننده ای برخوردار است.
قند خون و هیپوگلیسمی
هایپرگلیسمی و هیپوگلیسمی دو فرایند پاتولوژیک هستند که در پس زمینه اختلال در سطح گلوکز در بدن ایجاد می شوند. این آسیب شناسی می تواند عواقب بسیار دردناکی را برای بیمار به همراه داشته باشد ، بنابراین توجه به علائم بارز این بیماری ها به موقع و سازماندهی فوریت درمانی بسیار مهم است!
هایپرگلیسمی بیماری است که با افزایش مداوم قند پلاسما مشخص می شود.
در مبتلایان به دیابت ، عوامل زیر می توانند تحریکات قند خون را برانگیزد: پرخوری ، خوردن غذاهای مضر ، نقض قوانین غذا خوردن ، عدم وجود حداقل فشار بدنی ، سوء استفاده از غذاهای حاوی قند ، شرایط استرس زا یا تزریق انسولین به موقع.
ما همچنین توصیه می کنیم که خود را با: انواع و انتخاب سرنگ انسولین آشنا کنید.
علائم این بیماری:
- احساس شدید تشنگی.
- تکرر ادرار.
- سردرد و از دست دادن غلظت.
- احساس کار بیش از حد.
- ظاهر "ستارگان" جلوی چشم.
در درمان هایپرگلیسمی ، اولویت نظارت دقیق شاخص های گلوکز ، استفاده از دستگاه مخصوص و پیروی دقیق از یک رژیم درمانی است. همچنین پزشک داروهایی را برای کاهش قند خون در جریان خون تجویز می کند.
هیپوگلیسمی
روند پاتولوژیک در برابر پیش زمینه افت قند خون در جریان خون.
در عین حال ، تمام سیستم های بدن انسان از گرسنگی انرژی رنج می برند ، اما فعالیت مغز مختل می شود.
هیپوگلیسمی به دلایل مختلفی ممکن است رخ دهد: ترشح بیش از حد انسولین در لوزالمعده ، انسولین زیاد در بدن ، اختلال در متابولیسم کربوهیدرات در کبد ، یا سوء عملکرد غدد فوق کلیوی.
تظاهرات استاندارد هیپوگلیسمی:
- افزایش احساس اضطراب و اضطراب.
- درد در سر ، لرزیدن.
- عصبیت و تحریک پذیری.
- احساس مداوم گرسنگی.
- احساس سوزش و ناراحتی در گودال معده.
- لرزش عضلات.
- آریتمی و تاکی کاردی.
سرنگ انسولین - دستورالعمل ها ، انواع ، قلم سرنگ
رژیم درمانی این بیماری به طور مستقیم به مرحله توسعه روند پاتولوژیک بستگی دارد. در مرحله اولیه شکل گیری بیماری ، مصرف بیمار از غذاهای دارای قند زیاد نشان داده می شود. به بیمار ممکن است تزریق انسولین لومیر تجویز شود که به دلیل کند بودن ورود به خون ، می تواند تقریباً 70 درصد از بروز این بیماری جلوگیری کند.
دیابت نوع 1
دیابت نوع 1 یک آسیب شناسی درون ریز خود ایمنی است که با کمبود انسولین در بدن همراه است. خود تولید هورمون پروتئین پپتید تقریبا به طور کامل متوقف شده است.
پیش نیاز توسعه این بیماری یک اختلال در سیستم ایمنی بدن انسان است. غالباً ، این نوع دیابت به دلیل یک تحریک شدید عاطفی یا به دلیل یک پیشگیری ژنتیکی ایجاد می شود.
بیماران یک مجموعه کامل از تظاهرات دردناک بیماری را احساس می کنند: کاهش شدید وزن بدن ، وخیم شدن سریع در بهزیستی ، ناتوانی جنسی ، خشکی پوست ، زخم های غیر بهبودیافته. علاوه بر این ، کم آبی در اثر تکرر ادرار اتفاق می افتد ، که به نوبه خود منجر به سندرم تشنگی مداوم می شود.
افراد مبتلا به این بیماری روزانه به انسولین درمانی نیاز دارند. درک این نکته مهم است که دیابت نوع 1 غیرقابل تحمل است ، زیرا یک داروی واحد نمی تواند سلول هایی را که در طول این بیماری جدی می میرند زنده کند.
نظارت دقیقتر از قند خون و انسولین درمانی تنها روشهای ممکن برای درمان این بیماری است.
به علت کمبود حاد انسولین طبیعی در بدن بیمار ، پزشک آنالوگ های مستقیم اصلاح شده انسولین انسانی مانند نووراپید را تجویز می کند.
این انسولین اولتراورتورت بعد از تجویز 10 دقیقه اثر دارد ، در حالی که انسولین کوتاه انسان نه زودتر از نیم ساعت تحریک می شود. قرار گرفتن در معرض انواع سریع انسولین حدود 5 ساعت طول می کشد.
دیابت نوع 2
این آسیب شناسی ناشی از مقدار غیرقانونی قند سرم است. اختلال در حساسیت بافت ها و سلول های بدن به انسولین از ویژگی های این نوع بیماری است. این نوع دیابت بیشتر در بین بیماران شایع است. تحریک کنندگان اصلی این بیماری عبارتند از:
- چاقی
- تغذیه ضعیف.
- هیپودینامیا یک سبک زندگی بی تحرک است.
- حضور نزدیکان نزدیک با آسیب شناسی مشابه.
- فشار مداوم.
چه اتفاقی برای بدن انسان با دیابت نوع 2 می افتد؟
بعد از یک وعده غذایی استاندارد ، میزان قابل توجهی در قند مشاهده می شود ، در حالی که لوزالمعده قادر به ترشح انسولین نیست ، که این برای نمونه گلوکز زیاد است.
در نتیجه این فرایند ، حساسیت سلولی که مسئول تشخیص هورمون کاهش قند است ، تضعیف می شود.
این وضعیت به مقاومت به انسولین ، مقاومت غشای سلولی در برابر نفوذ انسولین گفته می شود.
تشخیصی
برای شناسایی این بیماری ، مطالعات زیر انجام می شود:
- آزمایشگاه آزمایش قند خون.
- تعیین سطح هموگلوبین گلیکوزیله شده. شاخص های آن در افراد مبتلا به دیابت بسیار زیاد است.
- تست تحمل گلوکز.
- ادرار برای ترکیبات قند و کتون.
انجام بی درنگ اقدامات تشخیصی و عدم درمان صحیح برای دیابت نوع 2 می تواند بیمار را به سمت عوارض جدی ، غالباً با پیشرفت نهفته سوق دهد.
شایع ترین عارضه ها شامل ایجاد اختلال عملکرد کلیوی ، فشار خون بالا (فشار خون بالا) ، اختلال در عملکرد بینایی و آب مروارید ، آسیب به بافت های اندام تحتانی و ایجاد زخم است.
ویدئو: چرا انسولین مورد نیاز است و چگونه کار می کند؟
درک جدی از این بیماری سیستم غدد درون ریز مهم است و سعی می شود از طریق تشخیص زودهنگام ، یک رژیم درمانی صالح و دستورالعمل های غذایی دقیق از بروز این بیماری جلوگیری شود. در غیر این صورت ، فرآیندهای پاتولوژیک دیابت می تواند عواقب جبران ناپذیری برای سلامت انسان به همراه داشته باشد.
انسولین چیست - عملکردها و هنجارهای موجود در خون ، الگوریتم تجویز و محاسبه دوز در سطح پایین


سطح ایده آل هورمونی پایه و اساس رشد و توسعه کامل بدن انسان است. یکی از هورمونهای مهم بدن انسان انسولین است.
فقدان یا اضافی آن منجر به پیامدهای منفی می شود.
دیابت قندی و هیپوگلیسمی دو حاد هستند که به همراهان ناخوشایند ثابت بدن انسان تبدیل می شوند ، و اطلاعات راجع به انسولین چیست و سطح آن باید نادیده گرفته شود.
انسولین هورمون
افتخار ایجاد اولین آثاری که مسیر کشف هورمون را فراهم کرد متعلق به دانشمند روسی لئونید سوبولف است که در سال 1900 استفاده از لوزالمعده را برای به دست آوردن داروی ضد دیابتی پیشنهاد داد و مفهوم انسولین را ارائه داد.
بیش از 20 سال برای تحقیقات بیشتر صرف شد و پس از 1923 تولید انسولین صنعتی آغاز شد. امروزه این علم به خوبی توسط این هورمون مورد مطالعه قرار می گیرد. او در تجزیه کربوهیدرات ها ، مسئول متابولیسم و سنتز چربی شرکت می کند. لوزالمعده ، که در آن اجتماعات سلولهای B قرار دارد ، در جهان علمی به عنوان جزایر لارنس یا جزایر لوزالمعده شناخته شده است ، به عنوان ارگان تولید کننده انسولین عمل می کند. وزن مخصوص سلولها كوچك است و فقط 3٪ از كل توده هاي پانكراس را تشكيل مي دهد.تولید انسولین توسط سلولهای بتا اتفاق می افتد ، زیر گروه پروینسولین توسط این هورمون ترشح می شود. آنچه در زیر نوع انسولین وجود دارد ، کاملاً مشخص نیست. خود این هورمون قبل از گرفتن فرم نهایی ، وارد مجتمع سلول Golgi می شود ، جایی که به حالت هورمونی تمام عیار نهایی می شود. این فرآیند به پایان می رسد که هورمون در دانه های مخصوص لوزالمعده قرار می گیرد ، جایی که در آن ذخیره می شود تا زمانی که فرد غذا بخورد. در صورت سوءاستفاده از غذاهای كربوهیدرات ساده ، كه دلیل این بیماری دیابت است ، منبع سلولهای B محدود و سریعاً تخلیه می شود. انسولین هورمون چیست - این مهمترین تنظیم کننده متابولیک است. بدون آن ، گلوکز که از طریق غذا وارد بدن می شود ، نمی تواند وارد سلول شود. این هورمون نفوذپذیری غشای سلولی را افزایش می دهد ، در نتیجه گلوکز به بدن سلول جذب می شود. در عین حال ، این هورمون تبدیل گلوکز به گلیکوژن ، پلی ساکارید حاوی یک فروشگاه انرژی را تقویت می کند ، که در صورت لزوم توسط بدن انسان استفاده می شود. عملکرد انسولین متنوع است. این عملکرد سلولهای عضلانی را تأثیر می گذارد و بر فرآیندهای متابولیسم پروتئین و چربی تأثیر می گذارد. این هورمون نقش آگاه کننده مغز را بازی می کند ، که با توجه به گیرنده ها نیاز به کربوهیدرات های سریع را تعیین می کند: اگر مقدار زیادی از آن وجود داشته باشد ، مغز نتیجه می گیرد که سلول ها در حال گرسنگی هستند و برای ایجاد ذخایر لازم است. تأثیر انسولین بر بدن:
کمبود هورمون با بیماری به نام دیابت همراه است. کسانی که از این بیماری رنج می برند مجبور هستند به طور مرتب دوزهای اضافی انسولین را به خون تزریق کنند. افراط دیگر اضافی هورمون ، هیپوگلیسمی است.
این بیماری منجر به افزایش فشار خون و کاهش خاصیت ارتجاعی عروق می شود.
افزایش ترشح انسولین توسط هورمون گلوکاگون تولید شده توسط سلولهای آلفا جزایر پانکراس لنگرهانس را افزایش می دهد.
بافت وابسته به انسولین
انسولین تولید پروتئین در عضلات را تحریک می کند ، بدون آن بافت عضلانی قادر به توسعه نیست. تشکیل بافت چربی ، که به طور معمول عملکردهای حیاتی را انجام می دهد ، بدون هورمون غیرممکن است. بیمارانی که دیابت را شروع می کنند با کتواسیدوز روبرو می شوند ، نوعی اختلال متابولیک است که در آن گرسنگی درون سلولی شوک ایجاد می شود.
انسولین خون
عملکرد انسولین شامل حمایت از مقدار مناسب گلوکز در خون ، تنظیم سوخت و ساز چربی ها و پروتئین ها ، تبدیل مواد مغذی به توده ماهیچه ای است. در سطح طبیعی ماده ، موارد زیر رخ می دهد:
- سنتز پروتئین برای عضله سازی ،
- تعادل متابولیسم و کاتابولیسم حفظ می شود ،
- سنتز گلیکوژن را تحریک می کند ، که باعث افزایش استقامت و احیا سلول های ماهیچه ای می شود ،
- اسیدهای آمینه ، گلوکز ، پتاسیم وارد سلول می شوند.
غلظت انسولین در میکروگرم در میلی لیتر اندازه گیری می شود (0.04082 میلی گرم ماده بلوری به عنوان یک واحد مصرف می شود). افراد سالم دارای شاخصی برابر با 25-25 نسبت به چنین واحدهایی هستند. برای کودکان ، کاهش به 3-20 میکروگرم در میلی لیتر مجاز است. در زنان باردار ، این هنجار متفاوت است - 6-27 mkU / ml ، در افراد مسن بالای 60 سال این شاخص 6-35 است. تغییر در هنجار نشان دهنده وجود بیماریهای جدی است.
بلند شده
بیش از حد طولانی مدت از سطح طبیعی انسولین با تغییرات غیرقابل برگشت پاتولوژیک تهدید می کند. این وضعیت به دلیل افت سطح قند رخ می دهد. می توانید بیش از حد غلظت انسولین را با علائم درک کنید: لرزیدن ، تعریق ، تپش قلب ، حملات ناگهانی گرسنگی ، حالت تهوع ، غش ، کما. شاخص های زیر بر افزایش سطح هورمون تأثیر می گذارد:
- فعالیت بدنی شدید ،
- استرس مزمن
- بیماری های کبد و لوزالمعده ،
- چاقی
- نقض مقاومت سلولها به کربوهیدراتها ،
- تخمدان پلی کیستیک ،
- عملکرد غده هیپوفیز ،
- سرطان و تومورهای خوش خیم غده فوق کلیوی.
پایین آورد
کاهش غلظت انسولین به دلیل استرس ، فشار شدید بدنی ، خستگی عصبی ، مصرف روزانه مقدار زیادی کربوهیدرات تصفیه شده رخ می دهد.
کمبود انسولین جریان گلوکز را مسدود کرده و غلظت آن را افزایش می دهد. در نتیجه ، عطش ، اضطراب ، حملات ناگهانی گرسنگی ، تحریک پذیری و تکرر ادرار شدید وجود دارد.
با توجه به علائم مشابه انسولین کم و زیاد ، این تشخیص توسط مطالعات ویژه انجام می شود.
چه انسولینی برای دیابتی ها ساخته می شود
مسئله مواد اولیه برای تولید هورمون مورد توجه بسیاری از بیماران است. انسولین موجود در بدن انسان توسط لوزالمعده تولید می شود و انواع زیر به صورت مصنوعی بدست می آید:
- گوشت خوک یا گاو - از منشأ حیوانات. برای ساخت لوزالمعده مورد استفاده حیوانات. تهیه مواد اولیه گوشت خوک حاوی پروینسولین است که جدا نمی شود ، این امر به یک منبع واکنش آلرژیک تبدیل می شود.
- بیوسنتتیک یا گوشت خوک اصلاح شده - آماده سازی نیمه مصنوعی با جایگزینی اسیدهای آمینه به دست می آید. از جمله فواید آن سازگاری با بدن انسان و عدم وجود آلرژی است. مضرات - کمبود مواد اولیه ، پیچیدگی کار ، هزینه بالا.
- نوترکیب مهندسی ژنتیک - به روش دیگری "انسولین انسانی" نامیده می شود ، زیرا کاملاً با هورمون طبیعی یکسان است. این ماده توسط آنزیم های سویه های مخمر و E. coli اصلاح شده ژنتیکی تولید می شود.
دستورالعمل استفاده از انسولین
عملکرد انسولین برای بدن انسان بسیار مهم است. اگر فرد دیابتی هستید ، از پزشک معالج خود استفاده می کنید و نسخه ای که طبق آن دارو به طور رایگان در داروخانه ها یا بیمارستان ها تجویز می شود. در صورت نیاز فوری می توان آن را بدون نسخه خریداری کرد ، اما مقدار آن باید رعایت شود. برای جلوگیری از مصرف بیش از حد ، دستورالعمل استفاده از انسولین را بخوانید.
نشانه های استفاده
طبق دستورالعمل های ضمیمه شده در هر بسته از آماده سازی انسولین ، علائم استفاده از آن عبارتند از دیابت نوع 1 (همچنین به آن وابسته به انسولین نیز گفته می شود) و در برخی موارد دیابت نوع 2 (وابسته به انسولین) است. چنین عواملی شامل عدم تحمل نسبت به عوامل هیپوگلیسمی خوراکی ، ایجاد کتوز است.
تجویز انسولین
پزشک پس از تشخیص و آزمایش خون ، دارو را تجویز می کند. برای درمان دیابت از داروهای دارای مدت زمان مختلف عمل استفاده کنید: کوتاه و طولانی. انتخاب بستگی به شدت دوره بیماری ، وضعیت بیمار ، سرعت شروع فعالیت دارو دارد:
- آماده سازی کوتاه مدت برای تجویز زیر پوستی ، داخل وریدی یا عضلانی در نظر گرفته شده است. خاصیت كاهش قند سریع ، كوتاه دارد ، 15-20 دقیقه قبل از غذا چندین بار در روز تجویز می شود. این اثر در نیم ساعت ، حداکثر - در دو ساعت ، فقط در حدود شش ساعت رخ می دهد.
- عمل طولانی یا طولانی - دارای اثر طولانی مدت 10-36 ساعت است ، می تواند روزانه تزریق را کاهش دهد. سیستم تعلیق به صورت عضلانی یا زیر جلدی تجویز می شود ، اما به صورت داخل وریدی انجام نمی شود.
از سرنگ برای تسهیل درج و رعایت دوز استفاده می شود. یک بخش با تعداد معینی از واحد مطابقت دارد. قوانین انسولین درمانی:
- آماده سازی ها را در یخچال نگه دارید و آنهایی که در دمای اتاق شروع شده اند ، محصول را قبل از ورود به آن گرم کنید ، زیرا خنک تر ضعیف تر است ،
- بهتر است یک هورمون کوتاه مدت را در زیر پوست شکم معرفی کنید - به ران یا بالاتر از باسن تزریق می شود ، کندتر و حتی بدتر - در شانه عمل می کند ،
- داروی طولانی مدت به ران چپ یا راست تزریق می شود ،
- هر تزریق را در یک منطقه متفاوت انجام دهید ،
- با تزریق انسولین ، کل قسمت بدن را ضبط کنید - بنابراین از درد و تراکم جلوگیری می شود ،
- حداقل 2 سانتی متر از آخرین تزریق فاصله بگیرید ،
- پوست را با الکل درمان نکنید ، انسولین را از بین می برد ،
- اگر مایع خارج شود ، سوزن به درستی وارد شده است - باید آن را با زاویه 45-60 درجه نگه دارید.
عوارض جانبی
با تجویز زیر جلدی داروها ، ایجاد لیپودیستروفی در محل تزریق امکان پذیر است. بسیار بندرت ، اما ظاهر واکنش های آلرژیک وجود دارد. در صورت بروز آنها ، نیاز به درمان علامتی و یک عامل جایگزین وجود دارد. موارد منع مصرف پذیرش عبارتند از:
- هپاتیت حاد ، سیروز ، زردی ، پانکراس ،
- نفریت ، urolithiasis ،
- نقص قلب جبران نشده
قیمت انسولین
هزینه انسولین بستگی به نوع تولید کننده ، نوع دارو (مدت زمان کوتاه و طولانی مدت عمل ، مواد اولیه خوراکی) و حجم بسته بندی دارد. قیمت 50 میلی لیتر دارو انسولین تقریباً 150 روبل در مسکو و سن پترزبورگ است. Insuman با قلم سرنگ - 1200 ، سیستم تعلیق Protafan قیمتی در حدود 930 روبل دارد. سطح داروخانه همچنین بر میزان انسولین تأثیر می گذارد.
انسولین چیست و نقش آن در بدن انسان ، عملکرد هورمون چیست


سیستم غدد درون ریز (هورمونی) انسان توسط غده های زیادی وجود دارد که هورمون ها را ترشح می کنند ، که هر یک از آنها عملکردهای حیاتی را در بدن انجام می دهند. بیشترین مورد مطالعه انسولین است.
این هورمونی است که دارای پایه پپتید (تغذیه ای) است ، یعنی از چندین مولکول آمینو اسید تشکیل شده است. این هورمون در درجه اول برای انتقال قند خون با انتقال آن به تمام بافت های بدن انسان مفید است.
طبق نسخه پایگاه داده PubMed ، شهروندان سؤال کردند که انسولین و نقش آن در بدن ، حدود 300 هزار بار چیست. این رقم یک رکورد مطلق در بین هورمون ها است.
انسولین سنتز شده در سلولهای بتا غدد درون ریز از لوزالمعده. این منطقه به افتخار دانشمندی که آن را کشف کرده است جزایر لانگرهان نامیده می شود. علی رغم اهمیت هورمون ، فقط 1-2٪ بدن آن را تولید می کند.
انسولین سنتز شده طبق الگوریتم زیر:
- در ابتدا ، پروپروئینسولین در لوزالمعده تولید می شود. این انسولین اصلی است.
- در همان زمان ، یک پپتید سیگنال سنتز می شود ، که به عنوان هادی پروپروئینسولین خدمت می کند. او باید پایه انسولین را به سلولهای غدد درون ریز تحویل دهد ، جایی که به پروینسولین تبدیل می شود.
- پیشرو به اتمام رسیده در سلول های غدد درون ریز (در دستگاه گلگی) برای مدت زمان طولانی باقی می ماند تا به طور کامل تحت فرآیند بلوغ قرار گیرد. پس از اتمام این مرحله ، به انسولین و پپتید C تقسیم می شود. آخرین آنها نشان دهنده فعالیت غدد درون لوزالمعده است.
- ماده سنتز شده با یون های روی شروع به تعامل می کند. خروج آن از سلولهای بتا به خون انسان فقط با افزایش غلظت قند اتفاق می افتد.
- برای جلوگیری از سنتز انسولین ، آنتاگونیست آن ، گلوکاگون ، می تواند. تولید آن در سلولهای آلفا در جزایر لانگرهانس رخ می دهد.
از سال 1958 ، انسولین در واحدهای بین المللی عمل (MED) اندازه گیری شده است ، جایی که 1 واحد 41 میکروگرم است. نیاز انسان به انسولین در واحدهای کربوهیدرات (UE) نمایش داده می شود. هنجار هورمون بر حسب سن به شرح زیر است:
- نوزادان:
- بر روی شکم خالی از 3 واحد ،
- بعد از خوردن تا 20 واحد
- بزرگسالان:
- روی شکم خالی کمتر از 3 واحد ،
- بعد از خوردن بیش از 25 واحد
- سالمندان:
- بر روی شکم خالی از 6 واحد ،
- بعد از خوردن غذا تا 35 واحد
ترکیب مولکول انسولین شامل 2 زنجیره پلی پتیدی است که شامل 51 واحد پروتئین مونومر است که به شکل مانده اسیدهای آمینه ارائه می شود:
- زنجیره ای - 21 پیوند ،
- زنجیره ب - 30 پیوند.
این زنجیره ها توسط 2 پیوند دی سولفید که از طریق بقایای اسید آمینه آلفا-سولفوریک (سیستئین) عبور می کنند ، پیوسته اند. پل سوم فقط به زنجیره A بومی سازی شده است.
نقش هورمون در بدن
به دلیل ریز بودن این هورمون ، نمی توان آن را از مواد غذایی دوباره پر کرد. در غیر این صورت ، انسولین ، مانند سایر پروتئین ها ، بدون هیچ گونه تأثیر بر بدن هضم می شود.
چرا انسولین مورد نیاز است با مراجعه به لیست عملکردهای آن قابل درک است:
- بهبود نفوذ گلوکز از طریق غشای سلولی ،
- فعال سازی آنزیم های گلیکولیز (اکسیداسیون گلوکز) ،
- تحریک تولید گلیکوژن توسط بافت های کبد و ماهیچه ها ،
- افزایش تولید چربی ها و پروتئین ها ،
- تضعیف کننده تأثیر موادی که گلیکوژن و چربی را تجزیه می کنند.
عملکردهای ذکر شده انسولین اساسی است. اهداف ثانویه آن را در زیر می توانید مشاهده کنید:
- بهبود جذب اسیدهای آمینه توسط سلولها ،
- افزایش مقدار کلسیم و منیزیم که وارد سلول می شوند ،
- تحریک سنتز پروتئین ،
- اثر در شکل گیری استرها.
به لطف انتقال گلوکز به سلولهای بدن ، انسولین انرژی لازم را به بدن می دهد. این تنها هورمونی است که قند خون را کاهش می دهد. چنین تأثیرگذاری در مقیاس بزرگ به شما امکان می دهد جلوه های زیر را ارائه دهید:
- رشد عضلات. نقش انسولین در بدن انسان تنها به کارکردهای اصلی محدود نمی شود. تمام بافت های عضلانی تحت تأثیر آن شروع به افزایش حجم می کند. این به دلیل تأثیر هورمون بر روی اندامک های غیر غشایی یک سلول زنده (ریبوزوم) است. ماهیت تأثیر آنها سنتز پروتئین برای رشد عضلات است. به همین دلیل بدنسازان غالباً لرزهای پروتئینی را مصرف می كنند كه همتای مصنوعی آن است.
- تولید گلیکوژن. با مشاهده سیستم آنزیمی که در معرض هورمون قرار دارد ، می توانید درک کنید که چرا انسولین در بدن لازم است. فعالیت آن به میزان قابل توجهی افزایش یافته است. به خصوص وقتی به سنتز گلیکوژن نگاه می کنید. علیرغم اینکه انسولین آنتاگونیست آن است ، تولید آنها به هم پیوسته است و هرچه ماده بهتر سنتز شود ، ماده دیگری بیشتر خواهد شد.
چگونه این هورمون کار می کند
با مطالعه ویژگیهای انسولین ، باید به مکانیسم عملکرد آن توجه کنید. اساس آن تأثیرگذاری بر سلولهای هدف که نیاز به گلوکز دارند ، است. بیشترین تقاضا در آن بافت چربی و عضله است.
قند برای کبد اهمیت کمتری ندارد. سلولهای هدف در صورت نیاز گلوکز مصرف می کنند و مازاد آن را ذخیره می کنند. سهام به عنوان گلیکوژن ارائه می شود.
هنگام گرسنگی انرژی ، گلوکز از آن آزاد شده و به خون فرستاده می شود ، جایی که چرخه آن تکرار می شود.
تعادل انسولین و گلوکز در خون توسط آنتاگونیست آن - گلوکاگون - تأمین می شود. اگر در تولید یکی از هورمون ها نقص وجود داشته باشد ، در آن صورت فرد بالا می رود (هایپرگلیسمی) یا سطح قند را کاهش می دهد (هایپوگلیسمی). هر یک از این عوارض می تواند عواقب وحشتناکی از جمله کما و مرگ را برانگیزد.
تأثیر بر سلامتی انسان
کاهش غلظت قند ناشی از مقادیر زیاد انسولین به هیپوگلیسمی گفته می شود. فرد تا از دست دادن هوشیاری ضعف شدید را تجربه می کند.
در موارد شدید ، مرگ و کما هیپوگلیسمی امکان پذیر است. برخلاف این شرایط ، قند خون وجود دارد که به دلیل غلظت کم هورمون یا هضم ضعیف آن ایجاد می شود.
این بیماری در قالب دیابت تجلی پیدا می کند. این بیماری از دو نوع است:
- نوع اول به دلیل نیاز فرد به تزریق انسولین وابسته به انسولین است. به دلیل نقض عملکرد لوزالمعده بیماری وجود دارد. این درمان شامل تزریق هورمون و اصلاح سبک زندگی است.
- نوع دوم مستقل از انسولین است ، زیرا این هورمون توسط لوزالمعده تولید می شود ، اما در مقادیر کافی یا سلول های هدف آن را بدتر درک می کنند. این بیماری برای افراد بالای 40 سال مشخص است ، به خصوص افرادی که از چاقی رنج می برند. اساس درمان این است که داروهایی مصرف کنند که باعث بهبود درک هورمون و اصلاح سبک زندگی می شوند.
انسولین ، ترشح انسولین ، اختلالات تولید انسولین


انسولین - هورمونی که در اثر ترشح داخلی لوزالمعده در پاسخ به افزایش قند خون ایجاد می شود. عملکرد اصلی این هورمون نرمال یا کاهش گلوکز اضافی در خون به حالت عادی و رساندن گلوکز به سلولهای بافتی است که به تولید انرژی در بدن کمک می کند.
انسولین به عنوان هورمونی تولید کننده چربی در نظر گرفته می شود ، زیرا فروشگاه های قند موجود در سلول ها را فراهم می کند و هنگامی که بیش از حد تجمع می یابد ، شروع به تبدیل آن به چربی می کند ، که در چربی زیر جلدی ذخیره می شود.
از موارد فوق ، نتیجه گیری دشوار نیست که غذاهای حاوی قند بر افزایش گلوکز خون تأثیر می گذارند و باعث تولید این هورمون می شوند. بنابراین ، فروشگاه های چربی در بدن افزایش می یابد.
انسولین کار خود را یک روز پس از تولید تمام می کند ، اما همه از اهمیت این هورمون و تأثیر آن بر سلامتی آگاهی ندارند.
بنابراین ، به عنوان مثال ، در دیابت نوع 1 ، این هورمون در بدن متوقف می شود و در دیابت نوع 2 ، مقاومت به انسولین وقتی ایجاد می شود که اندام و سلول ها به اثر آن پاسخ نمی دهند. در همین حال ، کمبود هورمون برای بدن خطرناک است ، زیرا کمبود آن مکانیسم های خاصی را مختل می کند.
این می تواند در احساس گرسنگی مداوم ، حتی پس از خوردن غذای سنگین نیز آشکار شود. به همین دلیل است که مبتلایان به دیابت نوع 1 باید با تزریق منظم آن را تهیه کنند.
همانطور که قبلاً ذکر شد ، در دیابت نوع 2 ، مقاومت به انسولین ایجاد می شود ، بنابراین اغلب در خون بیماران سطح بالایی از این هورمون وجود دارد. با وجود این ، سلولها عملاً به انسولین پاسخ نمی دهند ، یا واکنشی ضعیف نشان می دهند ، بنابراین گلوکز جذب نمی شود. از انواع مختلفی از داروهای انسولین برای عادی سازی قند خون استفاده می شود.
آماده سازی انسولین
انسولین های کوتاه مدت با مصرف مواد غذایی جذب می شوند. آنها بلافاصله یا بعد از 15 دقیقه شروع به عمل می کنند. آنها بلافاصله قبل از غذا ، وقتی حجم یک وعده مشخص می شود ، تجویز می شوند. دوز با در نظر گرفتن مقدار غذا محاسبه می شود. چنین انسولین به مدت 4 ساعت موثر است. اوج عمل 1 تا 1.5 ساعت بعد از تجویز است.
انسولین های با عملکرد بسیار کوتاه شامل داروها هستند: هومالوگ ، نووراپید.
انسولین های کوتاه کار یا انسولین های ساده اثر کندی دارند. معرفی شده در 20 - 40 دقیقه. قبل از غذا
مهم است که اوج تأثیر آن همزمان با اوج افزایش قند خون باشد ، بنابراین شما باید مقدار دقیقاً غذایی را که برای آن دوز این دارو طراحی شده است بخورید.
بین وعده های غذایی ، میان وعده هایی مانند ناهار و شام مصرف شود. اوج عمل 2 تا 4 ساعت پس از تجویز است.
انسولین های کوتاه مدت شامل داروهایی هستند: Actrapid NM ، Humulin Regular ، Insuman Rapid GT.
از انسولین های طولانی مدت برای حفظ سطح بهینه قند خون بین وعده های غذایی و شب استفاده می شود. 1 تا 3 ساعت پس از تجویز معتبر است. مدت زمان عمل 10 تا 14 ساعت است.
آنها 2 بار در روز تجویز می شوند: صبح قبل از صبحانه و عصر عصر قبل از شام. زمان قرار گرفتن در معرض بستگی به دوز دارد. اگر مقدار زیادی وارد کنید ، بیشتر از یک دوز کوچک است.
اوج عمل 6 تا 8 ساعت پس از تجویز رخ می دهد.
انسولین های طولانی مدت شامل داروهایی هستند: "Humulin NPH" ، "Protafan NM" ، "Insuman Bazal"
انسولین های بدون قله و طولانی مدت هر بار یک بار در روز تجویز می شوند. این داروها شامل: "Lantus" ، "Lemevir" است.
همه این داروها ترکیبی از پیش تهیه شده انسولین به نسبت کاملاً تعریف شده و با مدت زمان مختلف عمل هستند.
طبقه بندی انسولین
طبق طبقه بندی آنها ، انسولین ها می توانند تک گونه و ترکیب شوند. گونه های منفرد حاوی عصاره پانکراس از یک گونه جانوری ، به عنوان مثال ، یک گاو یا خوک هستند. ترکیبی از عصاره لوزالمعده انواع مختلفی از حیوانات تشکیل شده است ، اما امروزه چنین انسولین ها تقاضا نیست.
براساس گونه ها ، آنها: انسولین انسانی ، گاو ، گوشت خوک و نهنگ.
با توجه به درجه تصفیه ، آنها می توانند سنتی ، یکپارچه و تک ماده باشند.
انسولین چگونه کار می کند
هنگامی که انسولین وارد کبد می شود ، کار سلول های این عضو فعال می شود و پردازش هورمون آغاز می شود.هنگامی که انسولین با سلولها واکنش نشان می دهد ، پردازش قند فعال می شود. این هورمون آن را به چربی ها و گلیکوژن ها تبدیل می کند. بنابراین ، انسولین تولید قند در سلولهای کبدی را کاهش می دهد ، به این معنی که به کاهش قند خون کمک می کند.
برای انسولین به بدن ، از پمپ های انسولین ، سرنگ ، سرنگ قلم استفاده می شود. سرنگ های یکبار مصرف برای تجویز انسولین می تواند دوزهای مختلفی داشته باشد. بیمار می تواند به طور مستقل از طریق سوزن دارو را به خون تزریق کند. قلم سرنگ برای مصارف مكرر طراحی شده است.
یک تنظیم کننده ویژه ، که بر روی قلم موجود است ، به تعیین مقدار مناسب انسولین کمک می کند. بیمار آن را روی قلم می گذارد و از طریق سوزن آن را به خون تزریق می کند. پمپ های انسولین با سوند در رگ قرار داده می شود ، پمپ به کمربند وصل می شود.
بیمار وسیله ای را برای مقدار مناسب انسولین برنامه ریزی می کند که به تدریج در طول روز وارد بدن می شود.
چه چیز دیگری راجع به انسولین باید بدانید
لیست مشخصی از محصولات وجود دارد که قند خون را به شدت بالا می برد و باعث واکنش شدید انسولین می شود:
- کلیه محصولات حاوی شکر ، و همچنین شکر به شکل خالص آن ،
- آرد (شیرینی ، ماکارونی و دیگران) ،
- برنج جلا سفید.
انواع توت ها ، میوه هایی غیر از مرکبات ، انگور و موز جایگزین غذاهای شیرین خواهند بود. محصولات آرد جایگزین غلات خواهد شد. برنج سفید را باید با قهوه ای یا سیاه (وحشی) جایگزین کرد. به جای سیب زمینی ، باید از گل کلم استفاده کنید.
عادی سازی سطح گلوکز خون به کروم کمک می کند - ماده معدنی که در کلم بروکلی به مقدار زیادی یافت می شود. بعلاوه ، گوشت ، حبوبات ، غلات ، سبوس و جگر سرشار از کروم هستند.
حقایق جالب انسولین
ورزشکاران انسولین را هورمون آنابولیک می نامند. در عمل ، نوعی آنابولیک غیرمجاز است که هم می تواند چربی را جمع کند و هم باعث افزایش توده عضلانی می شود.
با این حال ، شما نباید او را به دلیل چاقی مقصر بدانید ، زیرا او فقط کار خود را انجام می دهد ، و قند خون را با اطمینان و با ثبات 80 تا 100 میلی گرم در دسی لیتر حفظ می کند.
هنگامی که سطح قند از حد معمول فراتر رود ، هورمون "گلوکز" اضافی را از خون خارج کرده و آن را به بافت چربی ، گلیکوژن کبد یا گلیکوژن ماهیچه تبدیل می کند.
انسولین و اهمیت آن برای بدن
هورمون ها بسیاری از عملکردهای مهم بدن ما را تنظیم می کنند ، آنها از طریق خون عمل می کنند و به عنوان کلید "باز کردن درها" عمل می کنند. انسولین هورمونی است که توسط لوزالمعده ساخته می شود ، یعنی یک نوع خاص از سلول - بتا سلول.
سلولهای β در قسمتهای خاصی از لوزالمعده ، معروف به جزایر Langerhans قرار دارند ، که علاوه بر سلولهای β ، حاوی سلولهای α هستند که تولید هورمون گلوکاگون ، δ (D) نیز می کنند که سنتز سوماتوستاتین و سلولهای F تولیدکننده پلی پپتید لوزالمعده است. هنوز به خوبی درک نشده است)
لوزالمعده همچنین عملکرد مهم دیگری دارد ، آنزیمی را درگیر در هضم می کند. این عملکرد پانکراس در افراد مبتلا به دیابت مختل نمی شود.
سلولهای بتا حاوی یک قند خون داخلی هستند که با ارسال مقدار مناسب انسولین به خون ، میزان قند خون بالا می رود و پاسخ می دهد.
هنگامی که افراد بدون دیابت غذا می خورند ، غلظت انسولین در خون به شدت افزایش می یابد ، این برای انتقال گلوکز به دست آمده از غذا به سلول ها ضروری است.
در چنین افرادی ، قند خون معمولاً بعد از خوردن بیش از 1-2 میلی مول در لیتر افزایش نمی یابد.
انسولین به وسیله خون به سلولهای مختلف بدن منتقل می شود و با گیرنده های خاص انسولین روی سطح آن متصل می شود ، در نتیجه سلول ها به گلوکز نفوذ پذیر می شوند. اما همه سلول های بدن برای انتقال گلوکز به انسولین احتیاج ندارند.
سلولهای مستقل از انسولین وجود دارند ؛ آنها گلوکز را بدون مشارکت انسولین ، به نسبت مستقیم با غلظت گلوکز خون ، جذب می کنند.
آنها در مغز ، الیاف عصبی ، شبکیه ، کلیه ها و غدد آدرنال و همچنین در دیواره عروق و سلول های خونی (گلبول های قرمز) یافت می شوند.
به نظر می رسد برخی از سلول ها برای انتقال گلوکز به انسولین احتیاج ندارند.
با این حال ، در شرایطی که بدن سطح گلوکز کمی دارد ، تولید انسولین متوقف می شود ، در نتیجه گلوکز برای مهمترین ارگان ها حفظ می شود.
اگر مبتلا به دیابت هستید و سطح قند خون شما زیاد است ، سلولهای غیر وابسته به انسولین مقدار زیادی گلوکز را جذب می کنند و در نتیجه باعث آسیب به سلول ها و در نتیجه عملکرد اندام به عنوان یک کل می شوند.
بدن برای مقابله با گلوکز ناشی از کبد به مقدار کمی انسولین حتی بین وعده های غذایی و در طول شب احتیاج دارد. به این ترشح انسولین "پایه" گفته می شود.
در افراد فاقد دیابت ، میزان این انسولین 30-50٪ از کل انسولین روزانه است.
ترشح انسولین "تحریک شده" نیز وجود دارد که با خوردن غذا تولید می شود.
مقدار زیادی کربوهیدرات که به همراه غذا به ما می آیند ، در کبد به عنوان گلیکوژن ذخیره می شود (این کربوهیدرات است که می تواند به سرعت در تجزیه گلوکز تجزیه شود).
اگر فرد بیشتر از آنچه نیاز دارد غذا بخورد ، بنابراین مقدار اضافی کربوهیدرات ها به چربی ها تبدیل می شوند که در بافت چربی ذخیره می شوند. بدن انسان تقریباً برای تجمع چربی امکانات نامحدودی دارد.
در مقابل ، پروتئین ها (اسیدهای آمینه) توسط بافت های مختلف بدن قابل استفاده هستند ، اما آنها محل ذخیره خاصی ندارند. کبد قادر است گلوکز را نه تنها از گلیکوژن بلکه از اسیدهای آمینه نیز تولید کند ، به عنوان مثال ، اگر مدت طولانی نخورده اید. اما در همان زمان ، تخریب بافت رخ می دهد ، زیرا بدن یک انبار اسید آمینه خاص ندارد (شکل 1).
شکل 1 کربوهیدرات های بدن (R. Hanas "دیابت نوع 1 در کودکان ، نوجوانان و بزرگسالان" ، چاپ 3 ، انتشارات کلاس ، لندن ، 2007).
لوزالمعده
لوزالمعده یک ارگان با اندازه کف دست است که در حفره شکمی نزدیک معده قرار دارد. این دو کارکرد اصلی را انجام می دهد: آنزیمی هایی را تولید می کند که به هضم غذا کمک می کنند و انسولین تولید می کنند که به کنترل سطح قند خون کمک می کند.
آنزیم های هضم کننده از لوزالمعده از طریق مجرای لوزالمعده وارد روده می شوند. به همراه مجرای صفراوی به داخل اثنی عشر می رود و صفرا را از کبد و مثانه جدا می کند. در لوزالمعده ، حدود یک میلیون جزیره لانگرهان وجود دارد.
انسولین توسط سلولهای بتای جزایر بتا تولید می شود و مستقیماً در رگ های خونی کوچک که از لوزالمعده عبور می کنند ، رها می شود.
سلول سالم
قند حاصل از غذا در روده جذب می شود و به شکل گلوکز (دکستروز) و فروکتوز وارد خون می شود. گلوکز باید وارد سلول شود تا از آن برای تولید انرژی یا سایر فرایندهای متابولیکی استفاده شود.
انسولین هورمون به منظور "باز کردن درب" لازم است ، یعنی انتقال گلوکز به داخل سلول از طریق دیواره سلولی امکان پذیر است. پس از ورود گلوکز به سلول ، با کمک اکسیژن به دی اکسید کربن ، آب و انرژی تبدیل می شود.
دی اکسید کربن سپس وارد ریه ها می شود ، جایی که برای اکسیژن رد و بدل می شود (شکل 2).
شکل 2. سطح گلوکز خون طبیعی (R. Hanas "دیابت نوع 1 در کودکان ، نوجوانان و بزرگسالان" ، چاپ 3 ، انتشارات کلاس ، لندن ، 2007).
انرژی برای عملکرد صحیح سلولها بسیار مهم است. علاوه بر این ، گلوکز به شکل گلیکوژن در کبد و ماهیچه ها برای استفاده بعدی ذخیره می شود.
مغز اما قادر به ذخیره گلوکز به عنوان گلیکوژن نیست. بنابراین ، وابسته مداوم به سطح قند خون است.
هنگامی که فرد در حال گرسنگی است ، سطح قند خون کاهش می یابد. در این حالت ، دری که با انسولین باز می شود ، هیچ کار خوبی نخواهد داشت. در افراد بدون دیابت ، با افت سطح قند خون ، تولید انسولین تقریباً متوقف می شود.
سلول های آلفا لوزالمعده گلوکز خون پایین را تشخیص می دهند و هورمون گلوکاگون را درون جریان خون ترشح می کنند.گلوکاگون به عنوان سیگنالی برای سلولهای کبدی عمل می کند تا گلوکز را از ذخیره گلیکوژن آنها آزاد کند.
هورمونهای دیگری نیز وجود دارد که در صورت گرسنگی فرد نیز می تواند سنتز شود (مانند آدرنالین ، کورتیزول و هورمون رشد).
اما در صورت ادامه گرسنگی ، بدن از سیستم ذخیره زیر استفاده می کند تا غلظت گلوکز خون را در سطح مناسب حفظ کند. چربی ها به اسیدهای چرب و گلیسرول تجزیه می شوند.
اسیدهای چرب در کبد به کتون تبدیل می شوند و گلوکز از گلیسرول تشکیل می شود.
این واکنش ها در صورتی صورت می گیرند که مدت طولانی گرسنه باشید (به عنوان مثال هنگام روزه گرفتن) یا آنقدر بیمار هستید که نمی توانید غذا بخورید (مثلاً با معده) (شکل 3).
تمام سلول های بدن ما (به استثنای مغز) می توانند از اسیدهای چرب به عنوان منبع انرژی استفاده کنند. با این حال ، فقط عضلات ، قلب ، کلیه ها و مغز می توانند از کتون ها به عنوان منبع انرژی استفاده کنند.
در طول روزه داری طولانی مدت ، کتون ها می توانند تا 2/3 از نیازهای انرژی مغز را تأمین کنند. کتون ها در کودکان سریعتر شکل می گیرند و به غلظت بالاتری از بزرگسالان می رسند.
با وجود این واقعیت که سلول ها انرژی خاصی را از کتون ها استخراج می کنند ، اما هنوز از زمان استفاده از گلوکز کمتر است.
اگر بدن بیش از مدت طولانی بدون غذا بوده باشد ، سپس پروتئین های بافت ماهیچه شروع به تجزیه می کنند و به گلوکز تبدیل می شوند.
شکل 3. نگهداری گلوکز در طول روزهداری (R. Hanas "دیابت نوع 1 در کودکان ، نوجوانان و بزرگسالان" ، چاپ 3 ، انتشارات کلاس ، لندن ، 2007).
دیابت نوع 1 و کمبود انسولین مطلق. مکانیسم بیماری - پیش نیاز برای روشن شدن
دیابت نوع یک بیماری است که در آن انسولین وجود ندارد. در نتیجه ، گلوکز نمی تواند وارد سلول شود. سلولهای موجود در این شرایط طوری عمل می كنند كه گویی در مرحله روزه داری كه در بالا گفته شد.
بدن شما سعی خواهد کرد سطح قند خون را حتی به مقادیر بالاتر نیز بالا ببرد ، زیرا معتقد است دلیل عدم وجود گلوکز در داخل سلول ها پایین بودن سطح قند خون است.
هورمون هایی مانند آدرنالین و گلوکاگون سیگنال هایی را برای انتشار گلوکز از کبد می فرستند (تجزیه گلیکوژن را فعال می کنند).
در این شرایط ، گرسنگی در دوره ای فراوان ، یعنی غلظت بالای قند خون رخ می دهد. بدن برای مقابله با غلظت بالای گلوکز دشوار است و شروع به بیرون آمدن با ادرار می کند.
در این زمان ، اسیدهای چرب در داخل سلولها سنتز می شوند ، که سپس به کتونهای موجود در کبد تبدیل می شوند و در ادرار نیز شروع به دفع می کنند.
هنگامی که یک فرد انسولین تجویز می کند ، سلول های او دوباره شروع به عملکرد طبیعی می کنند و دایره شرور متوقف می شود (شکل 4).
شکل 4. کمبود انسولین و دیابت نوع 1 (R. Hanas "دیابت نوع 1 در کودکان ، نوجوانان و بزرگسالان" ، چاپ 3 ، انتشارات کلاس ، لندن ، 2007).