راه های مؤثر برای درمان ذرت برای افراد سالم و نکاتی برای خلاص شدن از شر ذرت خشک برای دیابت
ما باید قاطعانه از پوشیدن کفش های تنگ و باریک خودداری کنیم ، که فشار مستمر بر روی یک مکان خاص ایجاد می شود و می تواند منجر به تشکیل ذرت شود ، این امر باعث ایجاد فشار بر روی پوست می شود و باعث ایجاد هماتوم و افزایش خطر زخم های استوایی می شود. بهتر است کفش مخصوص ارتوپدی را انتخاب کنید.
نکته دوم جلوگیری از خشکی پوست است. از این گذشته ، به دلیل آن ، ترک هایی ایجاد می شوند که می توانند آلوده شوند. گوشه ها اغلب بر روی پاشنه و کف (گوشه ها) ، سطح فوقانی انگشت ، گاهی اوقات در کنار پا و بین انگشتان پا ظاهر می شوند.
ذرت که قبلاً ظاهر شده است ، قطع یا بخار دادن در آب گرم ممنوع است - هرگونه آسیب پوستی می تواند به دروازه ورودی عفونت تبدیل شود. استفاده از مایع ذرت و گچ مخصوص نیز مجاز نیست. فقط می توانید پا را با پومیس درمان کنید و 2-3 بار در روز از کرم های نرم کننده و مرطوب کننده حاوی مقدار زیادی (حدود 10٪) اوره استفاده کنید. اما برای جلوگیری از خستگی (تورم اپیدرم) اطمینان حاصل می شود که کرم در فضاهای بینابینی قرار نگیرد -
برای درمان زخم های کوچک ، نمی توانید از محلول های حاوی الکل (ید ، سبز درخشان) استفاده کنید. بهتر است با پراکسید هیدروژن ، فوراسیلین ، کلرهگزیدین یا یک ماده ضد عفونی کننده دیگر درمان شود. اگر قرمزی یا تورم روی پوست ایجاد شده است ، سریعاً با پزشک مشورت کنید.
دلایل ظهور ذرت
ذرت چندین لایه فشرده از پوست است ، در کف پا واقع شده است. چنین خوشه هایی از سلول ها که زنده بودن خود را از دست داده اند به دلیل آسیب های زیاد در فشارهای مکانیکی یا فشار روی پا ایجاد می شوند.
روند مالش طولانی مدت منجر به وقفه در خونرسانی به محل خواهد شد و بدین ترتیب روند کراتینه شدن سلولهای پوستی شدت می یابد. در روند حرکت ، کالوس های خشک باعث می شوند که احساس درد و خارش کنند.
بیشترین علل اصلی کالوس خشک:
- کفش های تنگ کفش های نادرست انتخاب شده ، ارتفاع پاشنه بلند ، کفی های خشن - همه اینها باعث افزایش بار در بخش های خاصی از پا می شود. با گذشت زمان ، راه رفتن در چنین کفش هایی منجر به اختلال در روند گردش خون می شود ، در نتیجه برخی از مناطق به تدریج متراکم تر می شوند.
- شرایط استرس زا و ضایعات قارچی. یک پدیده ذاتی در مبتلایان به دیابت ، به دلیل اضافه وزن ، بار سنگینی در پاها است. همچنین تنش عصبی مداوم. اختلال در متابولیسم و بیماریهای قارچی نیز عواملی در بروز این مشکل هستند.
- عدم کار در اندامهای داخلی. در طی مطالعات ، بین محل های محلی سازی ذرت و بیماری های انسانی ارتباط برقرار شده است.
در صورت تأیید وجود بیماری در بدن که باعث ایجاد ذرت شده است ، باید از پزشک کمک بخواهید.
دلایل دیگر:
- افزایش عرق در پاها.
- تغییر شکل پا (پا صاف ، رشد استخوان مفصلی ، تغییر شکل استخوان).
- بیماری های عصبی و آرتروز.
تومورها چگونه در عکس به نظر می رسند؟

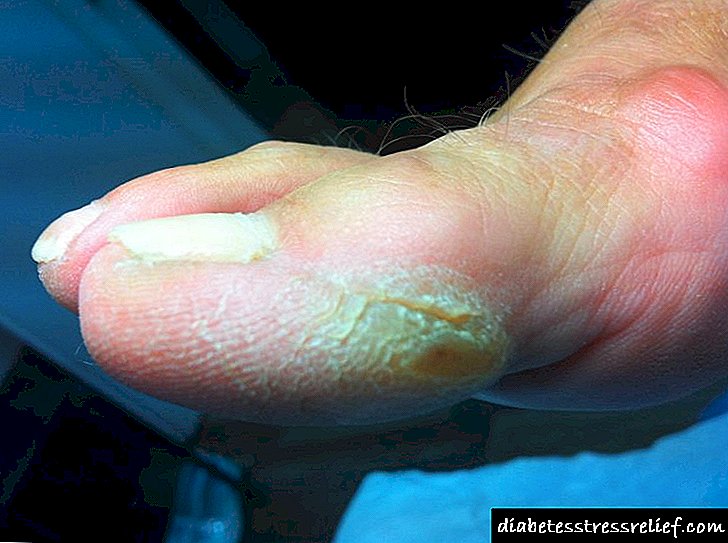



رفع سریع
در صورت وجود ذرت اقدام اصلی برای از بین بردن علت وقوع است. همچنین پوشیدن کفش های سبک و راحت بسیار ضروری است ، توصیه می شود که پد های سیلیکونی را در کفش قرار دهید ، یا وسیله دیگری که باعث آرامش در راه رفتن می شود.
پس از از بین بردن دلایل ذرت شما می توانید شروع به خارج کردن ذرت خود کنید. برای انجام این کار ، اعمال کنید:
- پدیکور سخت افزار. سنگ زنی پوست کراتینیزه پس از استفاده از محصول مخصوص به گوشه ها انجام می شود.
- روشهای جراحی درمان با لیزر یا انجماد با نیتروژن مایع.در پایان این رویه ها ، شما باید کفش راحتی را انتخاب کنید و مدت زمان پیاده روی و حرکت را کاهش دهید.
- برای از بین بردن درد و تسکین التهاب توصیه می شود کمپرس سرد و همچنین استفاده از داروها: ایبوپروفن ، نیس و غیره
اقدامات پیشگیرانه
چند قانون:
 کفش راحت شما باید کفش های راحت و متناسب با اندازه و شکل کف پا انتخاب کنید. در هنگام انتخاب مدل ، بهتر است به کفشهایی با انگشت پا بپوشید که انگشتان شما را به حالت طعم و مزه نکشند.
کفش راحت شما باید کفش های راحت و متناسب با اندازه و شکل کف پا انتخاب کنید. در هنگام انتخاب مدل ، بهتر است به کفشهایی با انگشت پا بپوشید که انگشتان شما را به حالت طعم و مزه نکشند.- پوشیدن کفش فقط برای هدف مورد نظر خود. بنابراین ، توصیه ها بیشتر مربوط به دختران است: یک پاشنه بلند برای رویدادهای جشن مناسب تر است ، و نه برای پیاده روی روزانه.
- در همان نوع کفش طولانی قدم نزنید - فقط روی پاشنه ها یا یک کف صاف ، آنها باید متناوب باشند.
- جوراب هایی را که از پارچه های طبیعی ساخته شده است بپوشید. این کار باعث بهبود تنفس پاها و جلوگیری از تعریق آنها می شود که می تواند ساییدگی را برانگیزد و منجر به مشکل شود.
- فشار پا را کاهش دهید. آستر نرمی که روی ناحیه اطراف کالوس قرار می گیرد به جلوگیری از فشار قوی کمک می کند. پا را نرم کنید. می توانید از انگشتان ، پدهای جدا کننده انگشتان ، کاورها یا آستین های انگشتان پا استفاده کنید.
- بهداشت پا. حمام درست کنید ، لایه کراتینیزه را با کف پا درمان کنید ، با کرم روغن کاری کنید ، ماساژ دهید.
نکاتی برای خلاص شدن از رشد دیابت
درمان ذرت با دیابت روشی بسیار پیچیده است. از مشاوره به موقع با پزشک می توان از پیامدهای ناخوشایند جلوگیری کرد. پمادها و کرم ها معمولاً تجویز می شوند ، چنین رویه هایی باید فقط در عصر انجام شود.
مراقبت منظم از پا به شما در دستیابی به نتایج عالی کمک می کند. و همه مشکلات از بین می روند
 برای جلوگیری از عود بیماری ، شما باید رژیم غذایی را رعایت کنید ، مرتباً سطح قند خون را کنترل کنید ، بهداشتی را بطور منظم حفظ کنید ، فقط کفش های مناسب بپوشید ، که ترجیحا باید بدون پشت باشد جوراب های ساخته شده از پارچه های نخی.
برای جلوگیری از عود بیماری ، شما باید رژیم غذایی را رعایت کنید ، مرتباً سطح قند خون را کنترل کنید ، بهداشتی را بطور منظم حفظ کنید ، فقط کفش های مناسب بپوشید ، که ترجیحا باید بدون پشت باشد جوراب های ساخته شده از پارچه های نخی.
در صورت تغییر شکل استخوان های پا ، تجویز درمان با پزشک ارتوپدی ضروری است.
با تشکر از پزشکی مدرن ، روش های بسیاری برای درمان ذرت و خلاص شدن از شر آنها وجود دارد. برای افزودن نتیجه مطلوب ، ابتدا باید با پزشک مشورت کنید تا علت کالوس را مشخص کرده و درمان را شروع کنید. از توصیه های پزشک غافل نشوید ، باید اقدامات پیشگیرانه را انجام دهید.
سندرم پای دیابتی: علائم ، علائم و درمان

سالهاست که بدون موفقیت با DIABETES تلاش می کنید؟
رئیس انستیتو: ”شما را شگفت زده خواهید کرد که با مصرف آن هر روز ، دیابت آسان است.
پاهای دیابتی مشکلاتی در پاها است که به دلیل قند خون زیاد ایجاد می شود. دیابت که از نظر ضعیف کنترل شده است ، حساسیت اعصاب (نوروپاتی) را مختل می کند ، و همچنین جریان خون را در عروق پاها مختل می کند. این خطر آسیب دیدگی و عفونت را افزایش می دهد. سندرم پای دیابتی - بیمار به ایجاد زخم ، آسیب به مفاصل و حتی استخوانهای روی پاهای خود مبتلا می شود. زخم ها ضعیف می شوند ، میکروب های بیماری زا در آنها تکثیر می شوند. در موارد پیشرفته ، این امر باعث گانگرن و قطع عضو می شود. در زیر دلایل ، علائم ، پیشگیری و درمان پای دیابتی توضیح داده شده است. بیاموزید که چگونه زخم پا را در خانه و در یک مرکز بهداشتی درمان کنید. باند ، قطع عضو و ناتوانی های بعدی تهدیدی واقعی برای دیابت است. اما در صورت پیروی از قوانین مراقبت از پا می توانید از بروز آن جلوگیری کنید.
- دلایل
- علائم
- علائم
- تشخیصی
- پای چارکوت (استئوآرتروپاتی دیابتی)
- پیشگیری
- مراقبت از پا: دستورالعمل های دقیق
- نحوه خرید کفش
- بهداشت پا
- درمان پای دیابتی
- نحوه درمان زخم ها بر روی پا
- سانسورها تماس با بازیگران کل
- داروها - آنتی بیوتیک ها
- جراحی ، قطع عضو
- کفش ارتوپدی
- نتیجه گیری
اگر چندین سال مبتلا به دیابت بوده اید و حتی بیشتر از این ، اگر تمام این مدت کنترل آن را ضعیف انجام داده باشید ، خطر قابل توجهی از آسیب به پای شما وجود دارد. همانطور که می دانید ، هرگونه زخم و جراحت در بیماران دیابتی به خوبی بهبود نمی یابد. حتی آسیب های کوچک می تواند گنگنری ایجاد کند ، و دچار پا شود. این یک سناریو معمولی است. برای جلوگیری از این امر ، قوانین مراقبت از پا را که در زیر ذکر شده است ، مطالعه و با دقت دنبال کنید. اگر پاهای شما به دلیل نوروپاتی صدمه دیده است ، پس مقاله "ضعف پا در دیابت - نحوه درمان را بخوانید" را بخوانید. در زیر توضیح می دهد که اگر بر حسب حساسیت در پاها کاهش یابد ، چه کاری باید انجام شود. این اتفاق اغلب رخ می دهد. فرد دیابتی احساس درد در پاها ، تغییر دما ، بار ، بریدگی ، تاول ، سنگریزه در کفش و غیره را ندارد. فرد با این مشکل می تواند بی خیال زندگی کند و بعد ناگهان معلوم می شود که پا شروع به پوسیدگی کرده است و شما باید روی میز دراز بکشید. به جراح برای حفظ توانایی راه رفتن "به تنهایی" توصیههای زیر را دنبال کنید.

تعداد مبتلایان به دیابت با مشکلات پا به طور مداوم در حال افزایش است زیرا شیوع دیابت نوع 2 در حال افزایش است. در قلمرو فدراسیون روسیه و کشورهای CIS ، بیش از 200 دفتر تخصصی پای دیابتی در مراکز منطقه ای فعالیت می کنند. با کمک روشهای نوین جدید ، پزشکان به طور فزاینده ای قادر به جلوگیری از قطع عضو هستند.
سندرم پای دیابتی توسط پزشک خاصی به نام podiatrist معالجه می شود. آن را با متخصص اطفال اشتباه نکنید.
برای یافتن متخصصانی که به شما نزدیکی دارند ، در مرکز جستجو "پای دیابتی شهر ، مرکز منطقه" یا "کابینت پای دیابتی شهر ، مرکز منطقه ای" را تایپ کنید. پس از آن بلافاصله خواهید دید که موسسات پزشکی دولتی و کلینیک های خصوصی چه هستند.
بیایید بررسی کنیم که چه عواملی باعث ایجاد مشکلات پا در دیابت می شود. در افراد دیابتی ، گردش خون در رگهایی که پاها را تغذیه می کنند اغلب مختل است. با کمبود تغذیه کافی ، پوست روی پاها به ویژه در معرض آسیب قرار می گیرد و آرام آرام بهبود می یابد. فراست همچنین روی پوست فرد مبتلا به دیابت تأثیر منفی می گذارد ، اگرچه افراد سالم سرما در زمستان را بدون مشکل تحمل می کنند.
از آنجا که تاول ها ، سوختگی ها و ساییدگی افراد دیابتی بدون درد است ، ممکن است تا زمان شروع گانگرن به مشکلات آنها توجه نکنند.
یکی دیگر از تجلیات نوروپاتی دیابتی این است که پوست روی پاها توانایی عرق کردن را از دست می دهد و همیشه خشک می ماند.همانطور که می دانید پوستی خشک اغلب ترک می کند. ترک های پاشنه پا می توانند به زخم تبدیل شوند. از آنجا که این زخم ها صدمه ای نمی بینند ، دیابتی اقدامات درمانی انجام نمی دهد و روند به سمت گانگرن حرکت می کند. شکل دیگر نوروپاتی دیابتی یکی از مواردی است که عملکرد عضلات پاها را مسدود می کند. عدم تعادل عضلات رخ می دهد ، که منجر به تغییر شکل استخوان های پا می شود. این نوع تغییر شکل شامل انگشتان خم یا انگشتان پنجه ای و همچنین طاق بلند و پا خمیده است.
اگر دیابت اختلال در بینایی داشته باشد ، بروز مشکلات پا حتی بیشتر محتمل می شود. زیرا شخص به خوبی نمی بیند که هنگام قدم زدن قدم می زند. همچنین در صورت تورم پاهای بیمار به دلیل مشکلات کلیوی ، خطر ابتلا به پای دیابتی افزایش می یابد. زیرا ادم باعث افزایش حجم پاها می شود. کفش در هنگام پیاده روی تنگ می شود ، فشار می یابد و صدمه می زند.
چه کاری انجام دهیم درمان اصلی این است که با رژیم کم کربوهیدرات ، قند خون را به حالت عادی برگردانیم. این یک ابزار اساسی برای کنترل دیابت نوع 1 و 2 است. قند خود را عادی کنید - و مظاهر نوروپاتی دیابتی منتقل می شود. شما در طی چند ماه ، در موارد شدید - در 2-3 سال ، از شر آنها خلاص خواهید شد. یک برنامه درمانی دیابت نوع 2 (درمان زیر) یا درمان دیابت نوع 1 را مطالعه و دنبال کنید.
- نحوه درمان دیابت نوع 2: یک روش گام به گام
- داروهای دیابت نوع 2: مقاله مفصل
- قرص Siofor و Glucofage
- نحوه یادگیری لذت بردن از آموزش بدنی
درد مداوم می تواند نشانه ای از اسپرین ها ، ناهنجاری های پا ، کبودی ، اضافه بار ، کفش نامناسب یا عفونت باشد.
قرمزی پوست نشانه عفونت است ، به خصوص اگر پوست اطراف زخم قرمز شود. همچنین کفش یا جوراب نامناسب می تواند پوست را مالش دهد.
تورم پاها نشانه التهاب ، عفونت ، کفش های منتخب نامناسب ، نارسایی قلبی یا اختلال در گردش خون در رگ ها است.
افزایش درجه حرارت در سطح پوست به معنای عفونت یا التهابی است که بدن در تلاش برای سرکوب آن است اما قادر به مقابله با آن نیست زیرا سیستم ایمنی بدن در اثر دیابت ضعیف است.
هر گونه آسیب به پوست جدی است زیرا عفونت می تواند وارد آن شود.
Corns بدان معنی است که کفش به طور نامناسب انتخاب شده است و هنگام راه رفتن بار روی پا به درستی توزیع نمی شود.
بیماریهای قارچی ناخن ها و پوست پا ، ناخن های رشد یافته - می توانند منجر به عفونت های شدید شوند.
چرک از زخم جاری می شود - نشانه عفونت عفونی.
لنگه بودن یا مشکل در راه رفتن ممکن است نشان دهنده مشکلات مفصل ، عفونت شدید یا عدم انتخاب کفش به صورت نادرست باشد.
تب یا لرز همراه با زخم روی پا نشانه عفونت جدی است که مرگ یا قطع عضو اندام را تهدید می کند
قرمزی پوست در اطراف زخم گسترش می یابد - این بدان معنی است که عفونت شدت می یابد ، بدن نمی تواند با آن مقابله کند ، و به کمک نیاز دارد.
تهوع در پاها نشانه اختلال در هدایت عصب (نوروپاتی دیابتی) است.
درد پا نیز علامت پای دیابتی است ، اما به طور جداگانه درمان می شود. مقاله "درد پا با دیابت: چگونه درمان شود" را بخوانید.
علائم اضافی اختلالات گردش خون (احتجاج متناوب):
- درد در پاها ، که هنگام راه رفتن شدت می یابد و در حالت استراحت فروکش می کند ،
- رشد مو روی مچ پا و پا متوقف می شود ،
- پوست روی پاها درشت می شود و خشک می شود.
- کالوس
- تاول
- رشد ناخن ،
- بورسیت انگشت شست
- زگیل های پلانتار ،
- انحنای چکش انگشتان دست ،
- پوست خشک و خرد شده
- بیماری قارچی پوست پا (اپیدرموفیتوز پا) ،
- قارچ ناخن.
ذرت هنگامی ایجاد می شود که برخی از قسمت های پا تحت فشار بیش از حد قرار بگیرند یا چیزی را مالش دهند. به عنوان یک قاعده ، دلیل این است که کفش های ضعیف انتخاب شده اند. رسماً توصیه می شود كه ذرت پس از حمام با سنگ سنگفرش به دقت از بین برود. دکتر برنشتاین اشیاء می کند: به هیچ وجه ذرت را از بین نبرید! این کار را خودتان انجام ندهید و به کسی اجازه ندهید ، از جملهبه دکتر زیرا زخم در محل برداشتن ذرت باقی خواهد ماند که احتمالاً به زخم تبدیل می شود.
دکتر برنشتاین خاطرنشان می کند که برداشتن ذرت اصلی ترین عامل ایجاد زخم است که سپس عفونت به آن مبتلا می شود. بعد - گانگرن و قطع عضو ... به جای اینکه ذرت را از بین ببرید ، کفش ارتوپدی خوبی را سفارش داده و بپوشید. پس از آن ، بار روی پا هنگام پیاده روی به طور صحیح توزیع می شود ، و ذرت به تدریج توسط خود می گذرد.
تاول ها نواحی پوستی را پر از مایعات می کنند. تاول به دلیل این واقعیت شکل می گیرد که کفش ها به طور مداوم همان ناحیه را روی پا می مالند. اگر کفش بدون جوراب بپوشید ممکن است تاول نیز ظاهر شود. برای جلوگیری از تاول ، کفش باید به اندازه کافی باشد و بدون جوراب نروید. در صورت وجود تاول در پا ، یک بیمار دیابتی حتماً باید به پزشک متخصص مراجعه کند. پزشک باند را به درستی اعمال می کند. اگر عفونت ایجاد شود ، پزشک چرک را از تاول خارج کرده و آنتی بیوتیک تجویز می کند.
اگر شخص آنها را به درستی برش ندهد و یا کفش های خیلی تنگ بپوشد ، میخ ها رشد می کنند. ناخن ها را در اطراف لبه ها قطع نکنید. توصیه می شود آنها را با قیچی برش ندهید ، بلکه آنها را با یک پرونده ناخن پردازش کنید. بیمار مبتلا به دیابت نمی تواند بدون ناخن رشد یافته باقی بماند ؛ باید به پزشک مراجعه کند. شاید پزشک تصمیم بگیرد بخشی از ناخن را برداشته تا از رشد بیشتر جلوگیری کند. این شر کمتر از زخم آلوده ، گانگرن و قطع عضو است. اگر عفونت قبلاً در انگشتان پا ظاهر شده باشد ، پزشک آنتی بیوتیک تجویز می کند.
بورسیت برآمدگی در لبه بیرونی انگشت بزرگ است. با گذشت زمان ، می تواند با بافت استخوان و مایعات پر شود. در صورت انحراف انگشت شست به طرف انگشتان دیگر ، بورسیت ایجاد می شود. این می تواند یک مشکل ارثی باشد. کفش پاشنه بلند و انگشت پا نیز خطر شما را افزایش می دهد. برای جلوگیری از رشد بورسیت ، پزشک ممکن است استفاده از کفی نرم برای کفش را پیشنهاد دهد. درد و التهاب با دارو تسکین می یابد. اگر بورسیت باعث ایجاد مکرر درد شدید شود ، پس از عمل جراحی برداشته می شود. برای پیشگیری ، از کفش هایی متناسب با اندازه خود استفاده کنید.
زگیل های پلانتاری رشد کمی از جنس گوشت است. بعضی اوقات نقاط سیاه و ریز دارند. زگیل های پلانتار باعث ایجاد ویروس پاپیلومای انسانی می شوند. این ویروس از طریق ضایعات جزئی بر روی پوست پاها نفوذ می کند. زگیل می تواند دردناک باشد و در راه رفتن اختلال ایجاد کند. برای کاهش شیوع آن ، هر بار که دست خود را لمس کنید ، دستان خود را بشویید. پاها باید تمیز و خشک باشند. در اماکن عمومی پا برهنه نروید. پزشک شما ممکن است زگیل های پلانتار را با لیزر ، نیتروژن مایع یا جراحی تحت بی حسی موضعی پیشنهاد دهد.
انحنای چکش انگشتان به این دلیل رخ می دهد که یک یا دو مفاصل انگشتان کوچک به طور غیر طبیعی خم می شوند. این امر به این دلیل است که عضلات کف پا به دلیل نوروپاتی دیابتی ضعیف می شوند. اگر مشکل انحنای انگشتان وجود داشته باشد ، شکل پاها تغییر می کند. ممکن است در راه رفتن مشکل داشته باشید. پیدا کردن کفش مناسب کار سختی است. خطر اصلی - زخم ها و زخم هایی که مستعد ابتلا به عفونت هستند ممکن است رخ دهد. درمان - کفی های ارتوپدی در کفش و همچنین داروهای ضد درد و التهاب. در موارد شدید ، یک عمل جراحی.
پوست خشک و ترک خورده ، زبر و لایه بردار است. رنگ پوست تغییر می کند ، می تواند خارش یابد. دلایل مختلفی برای این مشکل وجود دارد - قند خون بالا ، آسیب عصبی و جریان خون ضعیف به پاها. ترک های پوستی خطرناک هستند زیرا یک عفونت در آنها حل می شود. رطوبت و خاصیت ارتجاعی پوست پاهای خود را حفظ کنید. آن را به طور مرتب با روغن روغن کاری کنید ، همانطور که در قسمت زیر آمده است: "مراقبت از پا: دستورالعمل های دقیق". اگر نمی توانید مقابله کنید و وضعیت پوست بدتر می شود ، به پزشک مراجعه کنید. ممکن است تجویز یک پماد قدرتمند برای شما تجویز شود. با پزشک خود در مورد مکمل های ویتامین A و روی صحبت کنید.خودسرانه این بودجه را نگیرید! البته نکته اصلی این است که قند خون را پایین آورده و آن را به طور طبیعی حفظ کنید.
بیماریهای قارچی پوست پاها با علائم بروز می شود - خارش ، سوزش ، قرمزی ، ترک های پوستی. قارچ روی پا و بین انگشتان پا تکثیر می شود. برای جلوگیری از آن ، پاهای خود را تا حد امکان خشک نگه دارید. تمام مدت یک جفت کفش نپوشید. چند جفت کفش داشته باشید تا آنها را متناوب کنید. در حالی که یکی می پوشید ، دیگری خشک می شود. در طول شب ، کفش زمان خشک کردن ندارد. در اماکن عمومی لخت نشوید ، دمپایی بپوشید. جوراب ها باید از مواد طبیعی ساخته شوند - پنبه یا پشم. داروخانه کرم می فروشد و در مقابل قارچ روی پاها اسپری می کند. در صورت لزوم ، پزشک تجویز قرص های قوی را تجویز می کند.
قارچ ناخن - همان اقدامات پیشگیرانه در مورد بیماریهای قارچی پوست پا است. قارچ ناخن ها را محکم می کند ، برش آنها دشوار می شود. رنگ ناخن تغییر می کند. بعضی اوقات ناخن هایی که در اثر قارچ آسیب دیده اند از بین می روند. پزشک ممکن است قرص تجویز کند ، ناخن را به صورت جراحی یا شیمیایی جدا کند. قارچ ناخن نیز با لیزر درمان می شود ، اما هنوز هم بین متخصصان بحث در مورد چگونگی کمک به این روش وجود دارد.
تشخیصی
مشکلات پاها در دیابت می تواند در اثر اختلال در هدایت عصب ، گرفتگی عروق خونی که پاها را تغذیه می کنند یا هر دو ایجاد شود. به این روش عصبی ، ایسکمیک یا مختلط سندرم پای دیابتی گفته می شود. پزشک شکل بیماری را تعیین می کند و به منظور تجویز بهینه درمان ، تشخیص را انجام می دهد.
کاری که پزشک معمولاً انجام می دهد
- سونوگرافی عروق اندام تحتانی ،
- داپپلوگرافی اولتراسوند در حالت M (USDG) ،
- اندازه گیری شاخص مچ پا و براکیال ،
- اکسیمتری از طریق پوست
یک مطالعه دیگر وجود دارد - آنژیوگرافی رادیوپک. ماده حاجب رادیواکتیو به خون بیمار تزریق می شود ، که از طریق دیواره رگ ها "می درخشد". این مطالعه آموزنده ترین است ، اما ممکن است باعث عوارض جانبی کلیه ها شود. بنابراین ، با احتیاط تجویز می شود. با این حال ، اگر یک عمل جراحی برای بازگرداندن جریان خون در رگ ها برنامه ریزی شده باشد ، پس اجباری است.
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن چنین محبوبیتی از این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
پیش آگهی بستگی به طول دیابت ، چگونگی معالجه بیمار ، یا اینکه آیا او برای پیروی از رژیم انگیزه دارد ، بستگی دارد. بیماریهای همزمان نیز مهم هستند - آترواسکلروز ، فشار خون بالا ، عوارض دیابت در کلیه ها و بینایی ، زوال عقل سالخوردگی. بنابراین ، وقتی یک فرد دیابتی به دلیل مشکلات پا به پزشک مراجعه می کند ، معاینه باید جامع باشد.
- آزمایشات دیابت - لیست مفصل
- استانداردهای قند خون - آنچه شما باید تلاش کنید
پای چارکوت (استئوآرتروپاتی دیابتی)
پای شاركوت (استئوآرروپاتی دیابتی) یك عارضه دیابت است ، در نتیجه در نتیجه مفاصل و بافت نرم پا از بین می رود ، شکل آن تغییر می یابد. در مراحل اولیه ، مفاصل سفت و متورم می شوند. بعداً ، ماهیچه ها ضعیف شده و از کنار آمدن بار متوقف می شوند.به همین دلیل در استخوان ها مشکل وجود دارد ، پا تغییر شکل می یابد. همه اینها معمولاً به سرعت اتفاق می افتد.
دلیل رشد پای پا Charcot ، نوروپاتی دیابتی است. اعصاب آسیب دیده نمی توانند سیگنال ها را از پا به مغز منتقل کنند. بنابراین ، شخص هنگام راه رفتن به طور نادرست پای خود را می گذارد. از بین رفتن مفاصل و استخوان ها باعث ایجاد درد می شود ، اما دیابتیک آن را احساس نمی کند. وی همچنان به فشار روی پای آسیب دیده ادامه می دهد تا تغییر در شکل پا به وضوح قابل توجه باشد.
- پوست پا قرمز می شود ، دمای سطح آن بالا می رود ،
- پا متورم می شود
- احساس درد می شود ، اما بیشتر به دلیل نوروپاتی وجود ندارد.
درمان پوکی استخوان دیابتی - پا در یک باند مخصوص ساخته شده از مواد پلیمری قرار می گیرد. این باعث می شود نواحی آسیب دیده کف پا تسکین یابد. این احتمال وجود دارد که پزشک به بیمار تجویز کند که با عصا راه برود یا حتی به ویلچر راه پیدا کند. گاهی اوقات با جراحی شکل خمیده استخوان ها به حالت عادی برمی گردد.
پیشگیری
پیشگیری ، اجرای دقیق قوانین مراقبت از پا و معاینه روزانه پا است. توصیه های مراقبت از پا در زیر آورده شده است. اکنون ما در مورد چگونگی معاینه پاهای بیمار مبتلا به دیابت صحبت خواهیم کرد ، چه چیزی را باید جستجو کنیم. پاها باید روزانه مورد بازرسی قرار بگیرند ، ابتدا از بالا ، و سپس از طرف کف. پوست بین انگشتان پا را با دقت بررسی کنید. برای این کار ممکن است شما به آینه احتیاج داشته باشید. توصیه می شود شخص دیگری در معاینه پاها شرکت کند و نه فقط خود دیابتی.
در صورت بروز ذرت ، تورم ، کبودی ، نواحی دردناک ، ضایعات پوستی یا هرگونه تغییر دیگر ، وظیفه معاینه را از دست ندهید. شکل ، رنگ و دمای کف پا ممکن است متفاوت باشد. حساسیت به لمس - تضعیف یا برعکس شدت می یابد. اگر توجه کردید که تغییرات بدتر می شوند - صبح روز بعد با پزشک مشورت کنید ، کش نکشید. ممکن است شکستگی ها و شکاف های استخوانی وجود داشته باشد ، به همین دلیل پا متورم می شود ، شکل آن تغییر می کند. این امر نیاز به توجه فوری پزشک دارد.
حتی آسیب جزئی نیز می تواند به زخم استوایی تبدیل شود ، که طولانی مدت و دشوار خواهد بود. در صورت عفونت باکتریایی زخم ، گانگرن ایجاد می شود و ممکن است معلوم شود که تنها قطع عضو ، دیابت را از مرگ نجات می دهد.
اگر پوست پا تیره تر شود یا برعکس روشن شود ، مو روی آن از بین می رود - این بدان معنی است که خون رسانی به پاها رو به زوال است. هرچه میزان اکسیژن و مواد مغذی سلولها بیشتر شود ، آسیب بیشتری به پوست می رسد. بررسی کنید که آیا حساسیت پوست به لمس بدتر می شود. برای این کار می توانید به عنوان مثال از پرها استفاده کنید. اطمینان حاصل کنید که یک بیمار مبتلا به دیابت هنگام پایین آمدن پای خود در آب می تواند تفاوت بین آب گرم و سرد را حس کند. قبل از استحمام ، باید دمای آب را با دست بررسی کنید. در هر صورت ، دماسنج حمام باید وجود داشته باشد و از آن استفاده شود.
سندرم پای دیابتی معمولاً ایجاد می شود زیرا بیمار دچار آسیب دیدگی پا می شود ، اما او آن را احساس نمی کند. هدف از معاینه روزانه شناسایی تغییرات منفی است که فرد دیابتی در لحظه وقوع آنها متوجه آن نشده است. اکنون پزشکان دارای پانسمان و پمادهای مدرن هستند. اینها ابزارهایی هستند که به بهبود زخمهای پاها ، جلوگیری از عفونت ، گانگرن و قطع عضو کمک می کنند. اما هنوز هم ، باید به موقع به پزشک مراجعه کنید. هنگامی که گانگرن از قبل شروع شده است ، هیچ راه دیگری غیر از قطع عضو وجود ندارد.
قوانین مربوط به مراقبت از پا را رعایت کنید ، روزانه پای خود را معاینه کنید و به محض اینکه چیزی برای شما مشکوک به نظر برسد با پزشک مشورت کنید. راه اصلی برای پیشگیری و درمان پای دیابتی پایین آوردن قند خون به حالت عادی و سپس حفظ آن به طور عادی مانند افراد سالم است. این می تواند با دیابت نوع 1 و نوع 2 با رژیم کم کربوهیدرات حاصل شود. متابولیسم خود را کنترل کنید - و بیشتر علائم نوروپاتی دیابتی به مرور زمان می گذرد. به ویژه ، حساسیت پاها ترمیم می شود.همچنین آسیب به پوست روی پاها بهبود می یابد. اما ، متأسفانه ، اگر رگ های خونی گرفتگی داشته باشند ، بازگرداندن آنها نمی تواند دوباره بازگردد. همچنین ، اگر دچار شکستگی یا دررفتگی استخوان های پا هستید ، این غیرقابل تحمل است.
مراقبت از پا: دستورالعمل های دقیق
در زیر قوانین مربوط به مراقبت از پا از دیابت نوع 1 و نوع 2 آورده شده است. اگر حساسیت پاها به دما ، درد و فشار تا حد زیادی از بین برود ، باید آنها را به خصوص با دقت انجام داد. این تنها روش عدم قرار گرفتن روی میز عمل به جراح که در حال قطع عضو است انجام می شود.
در عین حال ، اگر شما یک برنامه درمانی دیابت نوع 1 یا یک برنامه درمانی دیابت نوع 2 را انجام داده و قند خون خود را ثابت و نرمال نگه دارید ، با گذشت زمان ، حساسیت عصبی احیا می شود. پس از آن ، خطر ابتلا به مشکلات کشنده پا در دیابت به صفر کاهش می یابد. ترمیم حساسیت عصبی حداقل چند ماه و معمولاً 1-2 سال طول می کشد.
ترک سیگار! سیگار کشیدن گردش خون در پاها را بدتر می کند و بنابراین شانس وجود آمادگی قطع عضو را دیر یا زود افزایش می دهد.
خطر سوزش پاهای شما زیاد است ، زیرا حساسیت پاها به دما ضعیف می شود. پاهای خود را تا حد ممکن از منابع گرما دور نگه دارید. این بدان معنی نیست که شومینه ، بخاری ، بطری های آب گرم یا پتو برقی وجود ندارد. در حمام یا دوش آب باید خنک باشد ، حتی گرم هم نباشد.
در هوای سرد ، جوراب ها و کفش های گرم و ضخیمی با عرض کافی بپوشید تا در فشار شما را تحت فشار قرار ندهد. این که آیا گردش خون در رگهای پاها مختل است ، می توانید در ملاقات پزشک با کمک یک مطالعه بدون درد به نام "اکسی متری از راه پوست" بررسی کنید. اگر معلوم شد که خراب است - بیش از 20 دقیقه پشت سر هم در سرما نمانید. هرگز پابرهنه ، نه در خیابان ، و نه حتی در داخل خانه نروید.
اگر پاهای خود را با هر دارویی روغن کاری می کنید ، فقط آن را طبق دستور پزشک انجام دهید. بسیاری از محصولات متداول که از طریق پیشخوان در داروخانه فروخته می شوند برای پوست پاهای بیمار دیابتی خطرناک هستند. به عنوان مثال ، ید ، پراکسید هیدروژن و اسید سالیسیلیک. از ید یا پراکسید هیدروژن برای ضدعفونی کردن زخم های پا استفاده نکنید ، حتی اگر پزشک به شما توصیه کند. یک ید مخصوص را در داروخانه بخرید که باعث سوزش پوست نشود و آن را مفید نگه دارید.
اگر روی پاهای خود پوست خشک دارید ، پس از یک متخصص قلب یا درمانگر بخواهید که به دلیل فشار خون بالا یا مشکلات قلبی ، مسدود کننده های بتا به شما ندهد. زیرا مصرف دارو از گروه بتا بلاکر باعث هضم بیشتر هیدراتاسیون پوست پاهای شما می شود. نحوه درمان بیماری های قلبی و عروقی بدون قرص های مضر "شیمیایی" ، در اینجا بخوانید - این سایت برای درمان فشار خون بالا ، شبیه به Diabet-Med.Com است.
اگر ذرت در پاهای شما ظاهر شد ، پس سعی نکنید آنها را از بین ببرید! از ناخن ها ، پوست سر یا اشیاء دیگر استفاده نکنید. خودتان گوشه ها را از بین نبرید و اجازه ندهید که کسی این کار را انجام دهد ، از جمله پزشک جراحی پستان. پوست خشن در تماس با کالوس محافظت کف پا از آسیب در اثر کفش ضعیف است. اگر گوشه ها را بردارید ، این محافظت از بین می رود.
برداشتن ذرت در بیماران مبتلا به دیابت شایعترین علت زخم است که در نتیجه منجر به قطع عضو پا می شود. در صورت وجود کالوس در پاها ، باید به کفش های ارتوپدی راحت بروید. اگر کفش به درستی انتخاب شود ، دیگر هیچ فشار اضافی روی کف پا نخواهد بود و با گذشت زمان ، ذرت ها خودشان از بین می روند.
اگر یک بیمار دیابتی ناخن های پا نازک تری دارد ، باید بدانید که قارچ عامل این امر است یا خیر. اگر معلوم شود که این واقعاً یک عفونت قارچی است ، پس پزشک یک داروی را که باید روزانه دو بار روی ناخن های آسیب دیده اعمال شود ، تجویز می کند. متأسفانه قارچ معمولاً باید 12 ماه یا حتی طولانی تر درمان شود. نه تنها به داروهای محلی ممکن است لازم باشد ، بلکه قرص های ضد قارچ نیز مصرف می شود.
توصیه می شود قوانین مربوط به مراقبت از پا را که در بالا آورده شده است روی چاپگر چاپ کنید و همچنین بخش "نحوه رعایت بهداشت پا" را انجام دهید. این مطالب را به صورت دوره ای مجددا بخوانید و اعضای خانواده را به بیمار مبتلا به دیابت معرفی کنید. اگر با جدیت برنامه درمانی دیابت نوع 1 یا برنامه درمانی دیابت نوع 2 را دنبال کنید ، می توانید قند خون خود را ثابت و نرمال نگه دارید. پس از گذشت چند ماه ، حساسیت اعصاب در پاها به تدریج بهبود می یابد. بعد از 2-3 سال ، او کاملاً بهبود می یابد. خطر ابتلا به سندرم پای دیابتی یا گانگرن تقریباً به صفر می رسد.
نحوه خرید کفش
تمام کفش ها را نه در صبح و نه در طول روز بلکه در عصر بخرید یا سفارش دهید ، زیرا در عصر حداکثر اندازه پا. کفش باید به محض تلاش برای اولین بار روی آنها راحت باشد. لازم نیست کفش جدید بپوشید. کفش هایی با انگشتان پا نباید پوشیده شود. شما به کفشهایی با فضای گسترده و عمیق برای انگشتان پا نیاز دارید. کفش های ارتوپدی انتخاب خوبی هستند. به نظر زیبایی چندان خوشایند نیست ، اما راحت است و احتمال افزایش پاهای خود را بدون آسیب بیشتر می کند.
هرگز صندل صندلی را با بند بین انگشتان پا نپوشید. زیرا بند ممکن است پوست شما را مالش دهد. تاول ظاهر می شود ، که سپس به زخم تبدیل می شود. چند روز پشت سر هم همین کفش را نپوشید. چند جفت کفش راحت داشته باشید تا هر روز دیگر آنها را جایگزین کنید. هر بار قبل از پوشیدن کفش ، از داخل آن را بازرسی کنید. هیچ چیز دیگری از شخص ثالث وجود ندارد - سنگریزه و غیره.
جوراب و جوراب با نوارهای الاستیک محکم که فشرده سازی پاها را پوشانده و گردش خون در عروق را مختل می کند ، نپوشید. جوراب هایی را با سوراخ و یا لکه دار نپوشید. جوراب هایی را که خیلی زخم است و یا بخیه های ضخیم ندارند ، نپوشید. جوراب های مشکل دار می توانند به پوست پاها آسیب رسانده ، باعث ایجاد تاول در ابتدا ، سپس زخم و سپس تا حد گانگرن و قطع عضو شوند. صرفه جویی در کتانی به دلیل ناتوانی می تواند ضررهای جبران ناپذیری به همراه داشته باشد.
بهداشت پا
هر روز لازم است که پای بیمار مبتلا به دیابت را معاینه کنید ، چه آسیب های جدیدی وجود داشته باشد و چه نشانه هایی مبنی بر ناراحتی کفش وجود داشته باشد. مطمئن شوید که هیچ تاول ، ذرت ، ترک ، اثری از قارچ یا آسیب های دیگر پوست پاها وجود ندارد. همچنین پوست بین انگشتان پا را بررسی کنید. کف را با یک آینه بازرسی کنید. اگر بیمار دیابتی نتواند خود این کار را انجام دهد ، پس به کمک شخص دیگری احتیاج دارد. در صورت مشاهده آسیب دیدگی در پاها ، فوراً با پزشک خود تماس بگیرید.
دمای آب در حمام را با پای خود بررسی نکنید ، بلکه فقط با دست خود ، حتی بهتر - از دماسنج حمام بخرید و استفاده کنید. دمای آب در حمام نباید بیشتر از 33 درجه سانتیگراد باشد. زیرا حتی اگر دمای آب 34 درجه سانتیگراد نیز مختل شود ، گردش خون در عروق مختل می شود.
هرگز پاهای خود را بیش از 3-4 دقیقه در آب فرو نکنید. در غیر این صورت ، پوست روی پاها خیس می شود و برای پوست خیس شده خطر آسیب بیشتر می شود. برای رعایت این قاعده ، در حمام یا دوش خیلی طولانی نمانید. سریع بشویید و بیرون بروید. سعی کنید خیس نشوید. اگر تهدیدی برای ایجاد پای دیابتی وجود داشته باشد ، هوای بارانی خطرناک است. کفش و پا خیس - توصیه نمی شود.
اگر دوست دارید در استخر شنا کنید ، قبل از صعود به آب ، روغن معدنی (ژله نفتی) را روی پوست پای خود بمالید تا از آب در امان باشد. بعد از اتمام شنا ، ژله نفتی را با حوله از روی پای خود جدا کنید.
اگر پوست شما روی پاهایتان خشک شد ، حداقل یک بار در روز ، هر چند وقت یکبار ، آن را روغن کاری کنید. این باعث کاهش خطر ترک خوردگی می شود. کرم ها و پمادهای روغنی مناسب هستند.
در هوای سرد ، جوراب های گرم ساخته شده از مواد طبیعی و کفش راحت با اندازه مناسب بپوشید. جوراب هایی با الاستیک محکم نازک نکنید که رگ های خونی را فشرده کرده و گردش خون را مختل می کند.اگر گردش خون ضعیف در پاها دارید ، بیش از 20 دقیقه پشت سر هم در سرما نمانید.
فقط اگر بطور واضح ببینید چه کاری انجام می دهید ، انگشتان پا را برش دهید. اگر اینطور نیست ، برای این کار از بیرون کمک بخواهید. اگر گمان می کنید ناخنهای پا تحت تأثیر قارچ قرار گرفته است ، به پزشک نشان دهید و او درمان را برای شما تجویز می کند. پاهای شما باید در تمام مدت خشک و گرم باشد ، نه یخ بزنید ، نه بیش از حد گرم شود و نه عرق کند.
درمان پای دیابتی
درمان پا دیابتی مجموعه ای از اقدامات در چندین زمینه است:
- آموزش مهارت در بیمار - معاینه روزانه پا ، تغییر پانسمان و سایر اقدامات لازم.
- کنترل قند ، فشار خون و کلسترول خون.
- درمان زخم - پانسمان ، برداشتن جراحی از بافت غیر زنده.
- آنتی بیوتیک ها برای مبارزه با عفونت.
- پانسمان Total Contact Cast ، که نواحی آسیب دیده پا را از فشار بیش از حد رها می کند.
- ترمیم گردش خون در پاها از جمله جراحی عروق.
غالباً در بیماران دیابتی ، حساسیت عصبی مختل می شود و به همین دلیل پاها علی رغم آسیب ، آسیب نمی بینند. در عین حال ، درمان پای دیابتی دردسر بزرگی دارد. بنابراین ، برخی از بیماران وسوسه می شوند که اجازه دهند بیماری از بین برود. در نتیجه ، آنها روی میز عمل به جراح خواهند بود. زیرا اگر میکروب ها آزادانه در زخم های روی پاها پخش شوند ، آنها باعث گانگرن می شوند. قطع عضو فقط در صورت شروع به موقع درمان و انضباط رژیم قابل پیشگیری است.
نحوه درمان زخم ها بر روی پا
زخم های روی پای بیماران مبتلا به دیابت اغلب به دلیل نوروپاتی - اختلال در حساسیت عصبی ، باعث ایجاد درد نمی شوند. اما این خبر خوبی نیست بلکه یک مشکل است. از آنجا که کمبود درد بیماران را به سمت وسوسه می کند که درمان نشوند. این افراد دیابتی غیرمسئول فقط وقتی پا شروع به پوسیدگی می کنند ، گرفتار می شوند. به منظور جلوگیری از قطع عضو ، به منظور حفظ توانایی راه رفتن در حالت عادی ، به درمان و پیشگیری از پای دیابتی توجه کنید.
- کنترل دقیق قند خون لازم است ، در غیر این صورت موفقیتی حاصل نخواهد شد.
- ممکن است لازم باشد که بافت غیر زنده از بین برود. برای این کار ، نه تنها یک پوست سر جراحی ، بلکه روش های دیگری نیز وجود دارد (در زیر مراجعه کنید).
- زخم باید تمیز و از تأثیرات خارجی محافظت شود.
- روزانه منطقه آسیب دیده را بازرسی کنید ، بانداژ را تغییر دهید و سایر دستورالعمل های پزشک را دنبال کنید.
- سعی کنید کمتر راه بروید تا زخم روی پا بهبود یابد.
- راه رفتن پابرهنه کاملاً ممنوع است.
از دهه 2000 ، پزشکان در زرادخانه انواع مختلفی از پانسمان ها برای درمان زخم های پا در دیابتی ها ظاهر شده اند. پانسمان می تواند چرک را از زخم جذب کرده و حاوی ماده ضد عفونی کننده باشد. با استفاده از پانسمان ، می توانید به جای از بین بردن جراحی ، آنزیم هایی را بر روی زخم که بافت غیر زنده را از بین می برد ، اعمال کنید. پانسمان های مدرن ابزاری مؤثر است که بهبود چشمگیری را بهبود می بخشد.
در گذشته این بود که زخم ها باید باز بمانند زیرا هوا به آنها در بهبودی کمک می کند. پزشکان اکنون می دانند که زخم ها سریعتر بهبود می یابند ، و اگر آنها را مرطوب نگه دارید و آنها را با باند پوشانید ، خطر عفونت کمتر است. از اوایل دهه 2000 ، درمان زخم های پا به طور قابل توجهی بهبود یافته است. به جای بانداژهای خوب قدیمی ، حتی باند به شکل فوم یا یک فیلم شفاف وجود دارد. انتخاب گزینه درمانی خاص توسط پزشک انجام می شود. با این حال ، اهمیت کنترل قند خون خوب لغو نشده است.
اگر بیمار در بیمارستان بستری نشده باشد اما برای معالجه به خانه فرستاده شود ، علاوه بر پانسمان ، ممکن است علاوه بر پانسمان ، آنتی بیوتیک در قرص ها تجویز شود. آنها باید دقیقا مطابق پزشک معالجه شوند. شما نه می توانید دوز را کاهش دهید و نه آنها را به طور خودسرانه افزایش دهید. قبل از تجویز آنتی بیوتیک ها ، پزشک می تواند نمونه های بافتی را برای آنالیز بفرستد تا دریابد کدام میکروب ها به طور خاص باعث عفونت شده اند. برای معاینات مکرر باید هر چند روز یکبار به پزشک مراجعه کنید.
زخم های روی پا اغلب به دلیل عدم توزیع صحیح بار هنگام راه رفتن ظاهر می شوند. برای درمان بیمار از زخم ممکن است لازم باشد فشار روی قسمت آسیب دیده پا کاهش یابد. برای این کار از پانسمان های Total Contact Cast استفاده کنید که در زیر به تفصیل توضیح داده شده است. علاوه بر بانداژ ، بیمار نیاز به سفارش کفش ارتوپدی دارد. شاید پزشک اصرار داشته باشد که شما به طور موقت عصا بپوشید یا حتی به ویلچر حرکت کنید. اگر این کار به جلوگیری از قطع عضو کمک می کند ، امتناع نکنید.
سانسورها تماس با بازیگران کل
برای اطمینان از تخلیه کف پای آسیب دیده از فشار بیش از حد یک شرط مهم برای بهبود موفقیت آمیز زخم ها در کف است. و حتی بیشتر از این ، برای درمان نوروواستروآرپاتی دیابتی (پای پا). مطالعات به طرز قانع کننده ای اثبات کرده اند که یک ابزار موثر استفاده از پانسمان پلیمری فردی Total Contact Cast است.
این بانداژ تحرک پا و پا را محدود می کند. امروز اولین ابزار برای کاهش فراوانی عوارض است: زخم های مزمن ، تغییر شکل و از بین رفتن مفاصل ، و همچنین گنگن ، که منجر به قطع عضو می شود. کل بازیگران تماس با پزشک متخصص غدد یا جراح در کلینیک یا بیمارستان قابل استفاده است.
Total Contact Cast نوعی باند نیمه سفت و سخت در ساق و پا است که از مواد پلیمری مدرن ساخته شده است. هنگام استفاده از آن ، منطقه آسیب دیده پای دیابتی تخلیه می شود ، به دلیل مکانیسم های زیر:
- حداکثر 30 درصد بار از پا به پای پایینی منتقل می شود.
- مساحت سطح حامی کف 15-24٪ افزایش می یابد. در این حالت ، بار در بخش های مختلف به طور مساوی توزیع می شود. بنابراین ، بار اوج در نقاط مرجع اصلی 40-80٪ کاهش می یابد.
- پانسمان از زخمها در برابر اصطکاک افقی محافظت می کند.
- تورم پاها کاهش می یابد.
- پس از لباس پوشیدن برای محافظت بیشتر و انعطاف پذیری بیمار ، Total Contact Cast می پوشید Cast Shoe ، سکویی با بند.
برای حرکت در خیابان به طور جداگانه از کفش ارتوپدی ساخته شده استفاده می شود. در این حالت ، به بیمار آموزش داده می شود که پیاده روی را تا 30٪ از مسافت معمول خود محدود کند.
نشانه های استفاده از پانسمان پلیمری فردی Total بازیگران تماس:
- مرحله حاد پوکی استخوان دیابتی ،
- مرحله مزمن پوکی استخوان ، که با ایجاد زخم پا پیچیده بود ،
- محلی سازی دو طرفه (در هر دو پا) از پوکی استخوان و / یا زخم پا.
موارد منع مصرف مطلق در استفاده از Total Contact Cast یک فرایند عفونی فعال در بافت های عمیق پا و همچنین گانگرن یا سپسیس است.
- ایسکمی شدید (اختلال گردش خون) از اندام ، اگر شاخص قوز مچ پا و بازویی داروها - آنتی بیوتیک
اگر زخم آلوده باشد یا خطر ابتلا به عفونت پای دیابتی وجود داشته باشد ، آنتی بیوتیک درمانی تجویز می شود. موفقیت آن نه تنها به انتخاب صحیح آنتی بیوتیک و روش تجویز ، بلکه به درمان جراحی زخم بستگی دارد. این روش درمانی باید به موقع و کافی انجام شود ، به خصوص هنگامی که عفونت شدید و عمیق باشد. درمان جراحی کف پا نباید به تعویق بیفتد ، اما باید همزمان با تجویز آنتی بیوتیک درمانی ، همزمان انجام شود. این باید رادیکال باشد ، یعنی همه بافتهای آلوده و غیر زنده را تحت تأثیر قرار دهد.
اگر بیمار این علائم را داشته باشد ، بدیهی است که وی نیاز به درمان با آنتی بیوتیک ها و در دوزهای کافی دارد و سریع شروع کنید. اما در دیابت قندی ، به ویژه در بیماران سالخورده ، سیستم ایمنی بدن اغلب به نظر می رسد که کم فشار باشد ، یعنی به ضعف پاسخ می دهد به عفونت. در چنین مواردی علائم ذکر شده در بالا ظاهر نمی شود و پزشک باید با تمرکز روی تظاهرات موضعی عفونت ، آنتی بیوتیک ها را تجویز کند.
در زخمهای حاد و مزمن علائم عفونت متفاوت است. در حالت اول ، این تومور ، تورم ، درد ، تب سطح پوست است ، چرک از زخم رها می شود.در زخمهای مزمن علائم عفونت عبارت است از بروز درد در زخم و بافتهای اطراف ، بوی نامطبوع ، افزایش اندازه زخم ، تغییر رنگ "پوسته" و آزاد شدن چرک یا خون از زخم.
برای درمان پای دیابتی ، می توان آنتی بیوتیک ها را به صورت داخل وریدی در یک بیمارستان تزریق کرد و یا بیمار می تواند آنها را به شکل قرص در منزل مصرف کند. روش اول اگر عفونت شدید باشد لازم است و زندگی بیمار یا امنیت اندام را تهدید می کند. اگر به بیمار مبتلا به دیابت مبتلا به خلط ، آبسه های عمیق ، گانگرن مرطوب یا سپسیس تشخیص داده شود ، آنتی بیوتیک درمانی به صورت داخل وریدی انجام می شود. این با زهکشی جراحی کانونهای چرکی ، سم زدایی و اقدامات برای عادی سازی قند خون همراه است. همه اینها در بیمارستان انجام می شود.
اگر کانونهای چرکی عمیق نباشد و فقط علائم موضعی عفونت در زخم وجود داشته باشد ، در این صورت بیمار می تواند آنتی بیوتیک ها را به شکل قرص مصرف کند و به بیمارستان نرود. لازم به ذکر است که به دلیل نوروپاتی اتونوم ، جذب مواد مغذی و داروها در دستگاه گوارش ممکن است مختل شود. در این حالت لازم است به تجویز داخل وریدی آنتی بیوتیک ها تغییر دهید.
(پایان سال 2011)
توجه! این اطلاعات فقط یک "ورق تقلب" برای پزشکان است! بیماران - خودتان آنتی بیوتیک مصرف نکنید. با یک دکتر واجد شرایط مشورت کنید!
- کلیندامایسین 300 میلی گرم 3-4 بار در روز
- ریفامپین 300 میلی گرم 3 بار در روز
- فلوكلوكساسلین 500 میلی گرم 4 بار در روز
- کلیندامایسین 150-600 میلی گرم 4 بار در روز
- فلوكلوكساسلین 500 میلی گرم 4 بار در روز
- Trimethoprim 200 میلی گرم 2 بار در روز
- ریفامپین 300 میلی گرم 3 بار در روز
- داکسی سایکلین 100 میلی گرم در روز
- لاینزولید 600 میلی گرم 2 بار در روز
- وانکومایسین 1 گرم 2 بار در روز
- لاینزولید 600 میلی گرم 2 بار در روز
- داپتومایسین 300-600 میلی گرم 1 بار در روز
- آموکسی سیلین 500 میلی گرم 3 بار در روز
- کلیندامایسین 300 میلی گرم 3-4 بار در روز
- فلوكلوكساسلین 500 میلی گرم 4 بار در روز
- اریترومایسین 500 میلی گرم 3 بار در روز
- آموکسی سیلین 500 میلی گرم 3 بار در روز
- کلیندامایسین 150-600 میلی گرم 4 بار در روز
- آموکسی سیلین 500 میلی گرم 3 بار در روز
- آموکسی سیلین 500 میلی گرم 3 بار در روز
- مترونیدازول 250 میلی گرم 4 بار در روز
- کلیندامایسین 300 میلی گرم 3 بار در روز
- مترونیدازول 500 میلی گرم 3 بار در روز
- کلیندامایسین 150-600 میلی گرم 4 بار در روز
- سیپروفلوکساسین 500 میلی گرم 2 بار در روز
- سفادروكسیل 1 گرم 2 بار در روز
- Trimethoprim 200 میلی گرم 2 بار در روز
- سیپروفلوکساسین 200 میلی گرم 2 بار در روز
- سفتازیدیم 1-2 گرم 3 بار در روز
- سفتریاکسون 1-2 گرم در روز
- Tazobactam 4.5 گرم 3 بار در روز
- Trimethoprim 200 میلی گرم 2 بار در روز
- Meropenem 500 میلی گرم-1 گرم 3 بار در روز
- Ertapenem 500 میلی گرم-1 گرم در روز
- Ticarcillin clavulanate 3.2 گرم 3 بار در روز
- سیپروفلوکساسین 500 میلی گرم 2 بار در روز
- سفتازیدیم 1-2 گرم 3 بار در روز
- Meropenem 500 میلی گرم-1 گرم 3 بار در روز
- Ticarcillin clavulanate 3.2 گرم 3 بار در روز
اغلب ، بیماران مبتلا به سندرم پای دیابتی با اختلال در عملکرد کلیه همراه هستند. در چنین شرایطی ، اگر آنتی بیوتیک ها یا سایر داروها در دوزهای استاندارد درمانی تجویز شوند ، می توان آسیب های قابل توجهی به سلامتی بیمار وارد کرد. چرا چنین خطر وجود دارد:
- اگر عملکرد دفع کننده کلیه ها کاهش یابد ، احتمال اینکه دارو و متابولیت های آن تأثیر سمی بر بدن داشته باشند ، افزایش می یابد ،
- در بیماران با اختلال در عملکرد کلیه ، تحمل نسبت به عوارض جانبی داروها اغلب کاهش می یابد ،
- برخی از آنتی بیوتیک ها در صورت تضعیف عملکرد دفع کلیه ها ، خواص خود را به طور کامل نشان نمی دهند.
با توجه به این عوامل ، اگر بیمار عوارض دیابت پاهای خود را همراه با نفروپاتی داشته باشد ، پزشک باید بطور جداگانه انتخاب آنتی بیوتیک و میزان مصرف آن را تنظیم کند.
جراحی ، قطع عضو
درمان جراحی زخم برداشتن پوست مرده و چرک است. باید به گونه ای انجام شود که بافت هایی که از بین رفته اند به عنوان پناهگاه باکتری های مضر استفاده نشوند.
این روش چگونه انجام می شود:
- پوست تمیز و ضد عفونی می شود.
- مشخص شده است که چقدر زخم عمیق است و آیا جسم خارجی داخل آن افتاده است.
- پزشک با کشیدن قیچی و قیچی جراحی بافت های مرده را جدا کرده و زخم را شستشو می دهد.
در پایان عمل جراحی ، ممکن است زخم بزرگتر و عمیق تر از قبل ظاهر شود. این باید صورتی یا قرمز باشد ، به نظر می رسد مانند گوشت تازه.
علاوه بر عمل جراحی ، روش های دیگری نیز برای درمان زخم وجود دارد:
- می توان از آنزیم هایی استفاده کرد که بافت غیر زنده را حل می کند.
- حتی از لارو حشرات مخصوص استفاده می شود که فقط سلول های مرده را می خورند. در همان زمان ، آنها مواد ترشح می کنند که باعث بهبودی زخم ها می شود.
این روش با لارو از زمان جنگ جهانی اول شناخته شده است. از دهه 2000 میلادی ، علاقه به او دوباره بازگشت.
درمان زخم یک عمل جراحی محسوب نمی شود. عمل جراحی واقعی فقط درصورتی انجام می شود که تمام درمان های دیگر با شکست مواجه شوند. توضیحات مربوط به پیچیدگی های قطع عضو خارج از محدوده این مقاله است. بسته به اینکه بیمار چگونه دیابت خود را کنترل می کند ، بهبودی بعد از عمل ممکن است چندین هفته یا ماه طول بکشد.
کفش ارتوپدی
کفش های ارتوپدی مهمترین اقدامات پیشگیرانه برای سندرم پای دیابتی هستند. اگر بیمار کفش های ارتوپدی مناسب برای او داشته باشد ، در این صورت احتمال زخم های کف پا 2-3 بار کاهش می یابد.
کلاه انگشت پا یک تکه از مواد جامد است که جوراب کفش را تقویت می کند. در کفش های ارتوپدی نباید یک کلاه انگشت پا سخت باشد. قسمت بالای کفش باید برای انگشت دیابتی نرم ، راحت و ایمن باشد. در داخلی کفش های ارتوپدی نباید درز وجود داشته باشد تا هیچ گونه جارو برقی وجود نداشته باشد.
تنها باید سفت و سخت باشد ، یعنی محکم باشد ، الاستیک نباشد. بدین ترتیب ، فشار در ناحیه سطح جلوی کف پا کاهش می یابد و بار روی قسمت های کف پا به طور مساوی توزیع می شود. کفش ارتوپدی باید از اولین اتصالات ایده آل و راحت باشد.
بعد از خواندن مقاله ، شما همه چیز مورد نیاز در مورد سندرم پای دیابتی را آموخته اید. عکس های بی شماری ارائه شده است تا به شما در ارزیابی وضعیت کمک کند - چقدر پاهای شما آسیب دیده و پیش آگهی چیست. پای دیابتی یک عارضه جدی دیابت است که می تواند منجر به قطع عضو شود. با این حال ، همه بیماران محکوم به ناتوانی نیستند. توصیه های گفته شده در بالا را دنبال کنید - و تضمین می کنید تا فرصتی برای حرکت "به تنهایی" ذخیره کنید. نکته اصلی این است که به محض این که هرگونه آسیب به پاهای خود متوجه شدید به پزشک مراجعه کنید. اکنون پزشکان در زرادخانه خود پانسمان و پمادهای موثری دارند که با عفونت مبارزه می کنند و باعث بهبودی می شوند.
هیچ قرص معجزه ای را حساب نکنید. به ابتکار خود آنتی بیوتیک مصرف نکنید! نکته اصلی این است که بیمار درمان را به موقع شروع می کند ، حتی اگر پاهای او هنوز درد نداشته باشد. برای رفع نوروپاتی دیابتی و ترمیم احساس در پاها می توانید از اسید لیپوئیک اسید استفاده کنید. اما بهترین کاری که می توانید انجام دهید تغییر رژیم غذایی کم کربوهیدرات برای عادی سازی قند خون است. در مورد درمان دیابت نوع 2 و درمان دیابت نوع 1 بیشتر بخوانید. یک رژیم غذایی کم کربوهیدرات قند را کاهش می دهد و به سالم نگه داشتن آن ، مانند افراد سالم کمک می کند. به همین دلیل ، نوروپاتی دیابتی از بین می رود. حساسیت در پاها کاملاً ترمیم می شود. این یک روش واقعی برای بهبودی از پای دیابتی و سایر عوارض است.
بیماری های کلیوی مبتلا به دیابت و درمان آنها
عامل تحریک کننده عوارض عروقی در دیابت ، قند خون است. همراه با پدیده هایی که به پیشرفت پاتولوژی کلیه کمک می کند ، منجر به بیماری های کلیوی ، نفروپاتی دیابتی می شود.
پاتوژنز آسیب کلیه با ضخیم شدن دیواره رگ های خونی ، تغییرات کمی و کیفی در سلول ها ، تولید مقادیر اضافی پروتئین توسط این سلول ها و ایجاد هیالینوز شریانی مشخص می شود.
تنظیم فشار در گلومرول های کلیوی مختل شده است ، و از این رو فرآیندهای تصفیه را انجام می دهد. بعداً ، هیپرتروفی کلیوی با اسکلروز کلیه جایگزین می شود ، که با نارسایی شدید کلیوی آشکار می شود.
دیابت و کلیه ها بسیار به هم پیوسته هستند ، همانطور که توسط آمارها نشان داده شده است: یک سوم از بیماران مبتلا به دیابت وابسته به انسولین توانایی آزاد شدن بدن از عناصر شیمیایی مضر به دلیل آسیب کلیه را از دست می دهند.
بیماران مبتلا به دیابت نوع 2 در 5٪ موارد از بیماری های کلیوی رنج می برند ، اما شیوع آن تقریبا ده برابر بیشتر است ، بنابراین ، در ساختار کلی شیوع ، تفاوت در تعداد بیماران در این گروه ها چندان قابل توجه نیست.
در دیابت قندی ، کلیه ها برای رهایی از گلوکز و متابولیت های اضافی مجبور به تولید مقادیر زیادی ادرار هستند. اما تغییرات ساختاری در بافت کلیه به ناچار عملکرد آنها را کاهش می دهد ، خصوصاً در پس زمینه فشار خون شریانی.
درمان پاتولوژی کلیه
درمان کلیه باید هر چه سریعتر شروع شود ، نه تنها باید علائم را از بین برد بلکه اول از همه ، در مورد علت عمل کنید و هر پیوند در پاتوژنز ، جامع باشد.
 سطح کلسترول و فشار خون باید با دقت کنترل شود. لازم است که قند خون به حد طبیعی کاهش یابد. کاهش مقدار نمک در رژیم غذایی یک ضروری است. داروهای گیاهی توصیه می شود - بیشتر.
سطح کلسترول و فشار خون باید با دقت کنترل شود. لازم است که قند خون به حد طبیعی کاهش یابد. کاهش مقدار نمک در رژیم غذایی یک ضروری است. داروهای گیاهی توصیه می شود - بیشتر.
درمان دارویی کلیه های مبتلا به دیابت شامل: مهار کننده های ACE که باعث کاهش فشار خون داخل عضلانی و میکروآلبومینوری (آنالاپریل ، کاپتوپریل ، هیناپریل ، پریندوپریل ، رامیپریل ، فسینوپریل) می شوند.
اگر به هر دلیلی آنها منع مصرف داشته باشند ، می توانید به آنتاگونیست های گیرنده آنژیوتانسین -2 (والرسارتان ، ایربسارتان ، لوزارتان ، کندانسارتان ، تلمیزارات) متوسل شوید.
توصیه می شود این داروها را با سولودوکسید ترکیب کنید ، که باعث اختلال در نفوذپذیری غشای زیرزمین گلومرول کلیوی و کاهش پروتئین در ادرار می شود.
اگر مقدار مشخصی از مایعات از بدن ترشح نشود ، دیر یا زود منجر به ورم ریوی یا مغزی ، فشار خون بالا ، آریتمی ، تجمع اسید می شود و خطر دستگیری تنفسی افزایش می یابد. همودیالیز به پاکسازی خون کمک می کند و به بیماران فرصت زندگی می دهد.
گزینه دیگر ، پیوند کلیه سالم از یک اهدا کننده است ، که با مشکلات بیولوژیکی ، پزشکی و اجتماعی همراه است و کاملاً قابل حل است. پیوند کلیه به عنوان درمانی برای نفروپاتی دیابتی مرحله پیشرفته نتایج خوبی می دهد.
چگونه می توان زخم های غیر التیام بخش در دیابت را درمان کرد؟
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن چنین محبوبیتی از این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
دیابت یک بیماری موذی محسوب می شود ، زیرا عوارض زیادی را به همراه دارد. یکی از آنها ترمیم زخم ضعیف است که زندگی یک دیابتی را پیچیده می کند. بنابراین ، مهم است که بدانیم چرا زخم ها به خوبی بهبود نمی یابند ، چگونه می توان از این بیماری جلوگیری کرد و مهمتر از همه ، نحوه درمان صحیح آن است.
- چرا زخم ها به خوبی با دیابت بهبود نمی یابند
- اصول درمان زخم دیابت
- درمان زخم های چرکی غیر شفابخش روی پاها: نحوه و نحوه درمان ، معالجه
- عوارض عصبی: ویژگی ها
- پای دیابتی: ویژگی ها
- پمادهای درمانی زخم برای دیابت
- درمان زخم ها با داروهای مردمی
- پیشگیری از زخم های غیر شفا
چرا زخم ها به خوبی با دیابت بهبود نمی یابند
با دیابت ، اندامهای تحتانی بیشتر مبتلا می شوند. این به این واقعیت است که گردش خون نه تنها در عروق بزرگ بلکه در مویرگهای کوچک تا حد زیادی مختل می شود. این به نوبه خود منجر به از بین رفتن انتهای عصب و در نتیجه بدتر شدن حساسیت می شود.
بنابراین ، افراد دیابتی همیشه متوجه زخم های روی پوست نمی شوند. شخص می تواند هنگام راه رفتن پابرهنه ، خود را به طور اتفاقی برش دهد ، روی سنگریزه قدم بگذارد یا فقط ذرت بخورد.این منجر به ترک خوردگی پوست و خستگی بیشتر می شود. بنابراین ، درمان مناسب انجام نمی شود و کمک های اولیه ارائه نمی شود. آسیب به عفونت و خستگی. بهبودی زخم بسیار دشوار است. نتیجه آن ایجاد زخم ها ، پای دیابتی و نوروپاتی است.
علل بهبود ضعف:
- تضعیف مصونیت ،
- اختلالات گردش خون و آسیب به انتهای عصب ،
- تورم اندام تحتانی ،
- عفونت
- عدم توانایی بیحرکتی پا برای دوره درمانی ،
- عدم تغذیه سلول ها و بافت ها با مواد مفید ،
- درمان به موقع
زخم ها در مرحله پیشرفته می توانند منجر به توسعه گانگرن شوند که خلاص شدن از شر تقریباً غیرممکن است. این بیماری به سرعت در حال پیشرفت است. در نتیجه ، اندام تحتانی دیابت قطع عضو می شود. بنابراین ، بررسی پاها روزانه برای وجود انواع زخم ، بریدگی ، بریدگی و ذرت بسیار مهم است.
برای جلوگیری از نارسایی کلیه چه باید کرد؟
برای پیشگیری از بیماری های کلیوی باید آزمایش شود و حتی بیشتر از آن در دیابت استفاده شود. علیرغم این واقعیت که پیشگیری ارزان تر ، موثرتر و لذت بخش تر از درمان است ، شیوع انواع پیشرفته بیماری بسیار زیاد است.
با دیابت ، خطر ضایعات عفونی دستگاه ادراری افزایش می یابد ، که تصویر بالینی در حال حاضر دشوار را تشدید می کند. تشخیص به موقع و از بین بردن آسیب شناسی عفونی از مراحل شدید نارسایی کلیه جلوگیری می کند.

اعصابی که مثانه را کنترل می کنند تحت تأثیر منفی دیابت قرار دارند. در نتیجه شرایطی رخ می دهد که در آن عملکرد تخلیه مثانه مختل شده و رکود در آن منجر به عفونت می شود.
بنابراین ، عفونت نه تنها در ابتدا ممکن است بلکه در نتیجه ظهور مثانه نوروژنیک ایجاد شود که در اثر مرگ انتهای عصب ایجاد می شود.
همه باید درک کنند: حرکات در انواع مختلفی از آن (ورزش ، ژیمناستیک ، ورزش ، رقص و ...) به فعال شدن urodynamics کمک می کند ، یعنی مانع از رکود ادرار می شود ، قند خون را عادی می کند ، کلسترول را پایین می آورد و رگ های خونی را تمیز و الاستیک می کند.
از آنجا که اندام و بافتهای بدن کاملاً به هم پیوسته و به هم وابسته هستند ، نقض در یک سیستم منجر به نقص در سیستم دیگر می شود. بنابراین ، دیابت اغلب بر کلیه ها تأثیر می گذارد.
در هر صورت ، در صورت بروز علائم ، باید با متخصصان واجد شرایط تماس بگیرید و خوددرمانی را رها کنید. تشخیص زودرس بیماری کلیوی در دیابت ، کلید موفقیت است.
اصول درمان زخم دیابت
برای بهبود اپیتلیزاسیون زخم ها ، ایجاد شرایط بهینه برای این امر ضروری است:
- درمان اجباری زخم ها با مواد ضد عفونی کننده. اگر تورم و قرمزی مشاهده شد ، از آنتی بیوتیک ها به شکل پماد استفاده کنید.
- ویتامین درمانی نیز مفید خواهد بود ، به همین دلیل می توان سیستم ایمنی بدن را به میزان قابل توجهی تقویت کرد.
- پاک کردن پوست از میکروارگانیسم های مضر ، بدن های خارجی و سلول های مرده بسیار مهم است.
- زخم ها با نمکی فیزیولوژیکی شسته می شوند.
- در بعضی موارد ، حمام های محلی با حرکت آشفته آب توصیه می شود.
- درمان زخم ها فقط باید جامع و تحت نظارت پزشک باشد.

درمان زخم های چرکی غیر شفابخش روی پاها: نحوه و نحوه درمان ، معالجه
درمان زخم های غیر شفابخش در اندام تحتانی باید با درمان ناحیه آسیب دیده آغاز شود. آنتی سپتیک های مبتنی بر الکل از نظر منع مصرف کاملاً منع مصرف هستند زیرا بیش از حد اپیدرم را خشک می کنند. بنابراین ، هر دیابتی باید در خانه محلول نمکی کم مصرف داشته باشد. این می تواند "کلرهگزیدین" ، "فوراسیلین" یا منگنز (پرمنگنات پتاسیم) باشد.
قبل از شستن زخم ، از دستکشهای لاستیکی برای جلوگیری از عفونت استفاده کنید. فقط از پشم استریل استریل و یک باند استفاده کنید.علاوه بر این ، برای ضد عفونی کردن ، می توانید از پماد مخصوصی بر اساس نقره ، مترونیدازول و سایر مواد ضد میکروبی استفاده کنید. در فرایند التهابی ، توصیه می شود از پمادهای مبتنی بر آنتی بیوتیک (لووسین ، لوومکول) استفاده کنید.
هنگامی که زخم شروع به سفت شدن می کند ، انقباض بیش از حد مجاز نیست ، بنابراین از پمادهای مرطوب کننده استفاده می شود. این می تواند "Trophodermine" یا "پماد متیلوراسیل" باشد. پانسمان و درمان محلول باید 2-4 بار در روز انجام شود.
اگر زخم حاوی مقدار زیادی چرک باشد و مدت طولانی بهبود نیابد ، پزشک ممکن است یک روش جراحی را تجویز کند. این شامل پردازش کامل و بخیه و همچنین زهکشی زخم است. به عنوان یک قاعده ، بخیه ها پس از 10 روز قابل برداشتن هستند.
عوارض عصبی: ویژگی ها
با نوروپاتی دیابتی ، انتهای عصب منجمد می شود که منجر به از بین رفتن حساسیت می شود. این یک اتفاق نسبتاً شایع در دیابت است که با تشکیل زخمهای چرکی همراه است. بیمار هرگز احساس میکروتراوما نمی کند. برای جلوگیری از این بیماری ، مهم است که مرتباً قند خون را کنترل کرده و سنبله های فشار خون را کنترل کنید. زیرا این عوامل در تضعیف دیواره رگهای خونی و آسیب رساندن به الیاف عصبی نقش دارند.
با نوروپاتی ، پا بیشتر از همه تحت تأثیر قرار می گیرد ، زیرا این بار اصلی است که بر روی آن قرار می گیرد. به عنوان یک نتیجه ، زخم های غیر عمقی عمیق که به تاندون ها و سیستم اسکلتی می رسند ذکر شده است. روغن کافور مؤثرترین درمان محسوب می شود.
پای دیابتی: ویژگی ها
تشکیل زخم های بسیار عمیق از ویژگی های پای دیابتی است که منجر به از بین رفتن کامل رگ های خونی و آسیب به پوست طبیعت نکروتیک می شود. چنین عارضه درمان با دارو تقریبا غیرممکن است ، بنابراین از جراحی استفاده می شود.
این پای دیابتی است که منجر به توسعه گانگرن و قطع عضو بیشتر اندام می شود. بنابراین ، سعی کنید پاهای خود را بیش از حد اضافه نکنید و راحت ترین کفش ها را بپوشید. پس از پدیدار شدن اولین علائم ، بلافاصله با پزشک تماس بگیرید ، زیرا در مراحل اولیه این فرصت وجود دارد که بدون جراحی از شر عوارض خلاص شوید.
درباره پای دیابتی اطلاعات بیشتری کسب کنید: http://diabet.biz/oslozhneniya/hronicheskie/konechnosti/diabeticheskaya-stopa.html.
پمادهای درمانی زخم برای دیابت
پمادهای ترمیم زخم یک مفهوم ذهنی است ، زیرا همه آنها بسته به علت (علت) بروز زخم و مرحله رشد ، در انواع مختلف طبقه بندی می شوند. به عنوان مثال ، با التهاب طبیعی آسیب ، کافی است از یک پماد ضد عفونی کننده ، با زخم های عمیق - ضد باکتری و در آخرین مرحله درمانی - احیا کننده استفاده کنید.
پماد برای زخم های استوایی
محبوب ترین و مؤثرترین روش های درمانی زخم های استوایی:
- "Fusicutan" بر اساس اسید فوزیدیک ساخته شده است ، به آنتی بیوتیک ها اشاره دارد.
- "Delaxin" از تانن مصنوعی تشکیل شده است ، دارای یک اثر جامع است - آن را خشک می کند ، احیا می کند ، التهاب و خارش را از بین می برد.
- "Solcoseryl" روند سوخت و ساز بدن را تسریع می کند ، پوست را بهبود می بخشد.
- "Vulnostimulin" از اجزای طبیعی تشکیل شده است.
- "آلگوفین" به عوامل ضد باکتریایی اشاره دارد. مرکب از کاروتنوئیدها ، کلروفیل و سایر مواد طبیعی است.
پماد زخم های باز
پمادهای این دسته برای بهبودی و از بین بردن رطوبت روی زخم کمی خشک شده اعمال می شوند:
- Levomekol در مدت زمان کوتاهی باعث ترمیم بافت ها می شود.
- "بانووسین" از باسیتراسین و نئومایسین تشکیل شده است ، بنابراین یک آنتی بیوتیک قدرتمند است. همچنین می تواند برای سوختگی استفاده شود.
- پماد روی به خشک شدن کمک می کند.
- "دیوکسیزول".
آماده سازی برای زخم های چرکی
- پماد "Ichthyol" دارای خواص جامع - کشش چرک ، بی حس کننده ، ضد عفونی کننده است. روی یک سواب پنبه ای بمالید و داخل زخم قرار دهید ، با یک پانسمان استریل ثابت کنید.
- پماد "Streptocid" باکتری ها را از بین می برد ، مایع چرکی را جذب می کند.
- پماد "ویشنوفسکی" به عنوان وسیله ای برای لوسیون ها و کمپرس ها استفاده می شود.
- پماد "سنتومایسین" به آنتی بیوتیک ها اشاره دارد.

درمان زخم ها با داروهای مردمی
- برگهای تازه بریده شده celandine به طور مستقیم در محل ضایعه اعمال می شوند.
- می توانید از ریشه celandine و بادام به نسبت 2: 3 پماد درست کنید. کمی روغن نباتی اضافه کنید و به مدت 10-15 دقیقه روی آتش بجوشانید. زخم ها را سه بار در روز روغنکاری کنید.
- آب از خیارهای تازه به صورت کمپرس یا لوسیون به عنوان ضد عفونی کننده استفاده می شود.
- شیر ترش به تسکین التهاب کمک می کند. برای این کار ، گاز با یک لبنیات آغشته شده و روی زخم اعمال می شود. 4 بار در روز انجام دهید.
- آب آن را از برگهای باباچو درست کرده و روزی چند بار بمالید.
- 2 قاشق غذاخوری مصرف کنید. ل calendula و 200 میلی لیتر آب جوش. برای تهیه حمام.
از دستور العمل های طب سنتی همراه با دارو درمانی استفاده می شود. قبل از استفاده از آنها ، لازم است با پزشک متخصص غدد مشورت کنید و تمام الزامات آن را کاملاً رعایت کنید. فقط در این حالت می توان به نتایج مثبتی دست یافت.
نحوه جلوگیری از ایجاد پای دیابتی و قطع عضو (ویدئو)
برای کسب اطلاعات بیشتر در مورد اقدامات پیشگیرانه در برابر رشد دیابت و زخم دیابتی ، می توانید از ویدیویی که مورد توجه شما قرار گرفته است:
همیشه به دنبال یک متخصص غدد درون ریز معالج باشید و از توصیه دوستان استفاده نکنید ، زیرا در هر حالت درمان فردی لازم است. به یاد داشته باشید ، فقط یک متخصص می تواند با در نظر گرفتن ویژگی های دوره بیماری و بدن ، وضعیت را ارزیابی کند.
چرا ذرت ظاهر می شود؟
 برای حفظ وزن بدن ، آن را حرکت داده و حتی در همان زمان رنج خواهید برد - هر چند وقت یکبار به پاهای ما حسادت نخواهید کرد. کفش های جدید یا به راحتی ناراحت کننده ، هوای خشک ، عیب و نقص لوازم آرایشی - اینها عواملی هستند که بیشتر اوقات به اندام تحتانی فرد آسیب می رسانند.
برای حفظ وزن بدن ، آن را حرکت داده و حتی در همان زمان رنج خواهید برد - هر چند وقت یکبار به پاهای ما حسادت نخواهید کرد. کفش های جدید یا به راحتی ناراحت کننده ، هوای خشک ، عیب و نقص لوازم آرایشی - اینها عواملی هستند که بیشتر اوقات به اندام تحتانی فرد آسیب می رسانند.
کفش های مشکل دار اغلب منجر به کالوس روی پاها می شوند. به خصوص وقتی در نظر بگیرید که همیشه جایگزین کفش یا چکمه های ناراحت کننده با گزینه راحت تری امکان پذیر نیست. قسمت مالش کفش مالش می یابد ، سپس به پوست آسیب می رساند. به تدریج در این مکان ضخیم شدن لایه پوست و سخت شدن آن ، کراتینه شدن آغاز می شود.
کالوس واقعی (خشک) به عمق پوست می رود ، در یک بخش طولی شکل قیف به نظر می رسد. چنین سازندهایی می توانند پاها را صدمه دیده ، رشد کرده و از بین ببرند و آنها را زشت جلوه دهند.
بازگشت به مطالب
ذرت دیابت
برای افراد دیابتی ، ذرت در پاهای آنها موضوعی ویژه است.
خطر ابتلا به پای دیابتی چیست. یا قطع عضو پاها به عنوان آخرین راه حل برای شدیدترین تظاهرات این بیماری است. اما همه اینها با آسیب جزئی پوستی شروع می شود.
 واقعیت این است که با دیابت ، حساسیت کلی بافتها اغلب کاهش می یابد و گردش خون مختل می شود. به همین دلیل ، زخم های کوچک ، خراش ها ، ساییدگی ها بدون توجه به نظر می رسند (زیرا آنها ضرری ندارند) و بسیار ضعیف می شوند. نامطلوب ترین آن ، ایجاد فرایندهای التهابی ، تکثیر آنها و متعاقب آن گانگرن است. به همین دلیل مراقبت خوب از پا برای دیابتی به اندازه رژیم غذایی مهم است.
واقعیت این است که با دیابت ، حساسیت کلی بافتها اغلب کاهش می یابد و گردش خون مختل می شود. به همین دلیل ، زخم های کوچک ، خراش ها ، ساییدگی ها بدون توجه به نظر می رسند (زیرا آنها ضرری ندارند) و بسیار ضعیف می شوند. نامطلوب ترین آن ، ایجاد فرایندهای التهابی ، تکثیر آنها و متعاقب آن گانگرن است. به همین دلیل مراقبت خوب از پا برای دیابتی به اندازه رژیم غذایی مهم است.
بازگشت به مطالب
چگونه می توان ذرت را درمان کرد؟
 ساده ترین راه حل ، گچ مخصوص ذرت است. در داروخانه می توانید چندین مورد را به طور همزمان پیدا کنید. همه اینها به محل شکل گیری ذرت ، تازه بودن و اندازه آن بستگی دارد.
ساده ترین راه حل ، گچ مخصوص ذرت است. در داروخانه می توانید چندین مورد را به طور همزمان پیدا کنید. همه اینها به محل شکل گیری ذرت ، تازه بودن و اندازه آن بستگی دارد.
بنزالیتین یک پماد برای از بین بردن کالوس است. این تحریک کننده ، نرم کننده پوست کراتینه شده ، به از بین بردن آن کمک می کند. استفاده طولانی مدت ممکن است لازم باشد - همه اینها به خود کالوس بستگی دارد. Belita-Vitex همچنین درمانی برای ذرت است ، اما به شکل کرم است.
بازگشت به مطالب
روش های عامیانه
افراد دیابتی بهتر است از پزشک خود در مورد درمان و معالجه ذرت استفاده کنند. مشخص نیست چه موقع ممکن است پاها آسیب ببیند و آیا امکان مشاوره پزشکی وجود دارد یا خیر.اگر هر تکنیک پزشکی ، مردمی یا تبلیغاتی برای شما جذاب به نظر می رسد ، هنوز از خود درمانی خودداری کنید. به عنوان مثال ، قطع ذرت برای دیابت بسیار دلسرد است.
بازگشت به مطالب
جوراب پدیکور SOSU
 از آنها به عنوان یک ابزار پدیکور خفیف صحبت می شود ، که برای آن عملا نیازی به تلاش نیست. روش استفاده:
از آنها به عنوان یک ابزار پدیکور خفیف صحبت می شود ، که برای آن عملا نیازی به تلاش نیست. روش استفاده:
- قرار دادن
- تا دو ساعت بپوشید ،
- پاها را با آب گرم بشویید.
پس از گذشت چند روز ، باید جدایی تدریجی لایه پوست با تمام ضخیم شدن ، لکه های خشن و جوراب های پوستی آغاز شود.
تقریباً هر پزشک می گوید استفاده از جوراب برای پدیکور نباید مراقبت روزمره از پا را از بین ببرد. و همچنین اگر تصمیم دارید از جوراب های SOSU استفاده کنید ، سعی کنید جعلی را خریداری نکنید. قیمت محصول جدید بسیار بالاتر از یک لکه ساده است - این را می توان منفی در نظر گرفت.
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن چنین محبوبیتی از این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
بازگشت به مطالب
پزشک را انتخاب کنید و قرار ملاقات کنید:
نقاط نقطه ای بر روی دیابت (قرمز ، قهوه ای ، تیره)
یکی از عوارض شایع دیابت لکه های قهوه ای یا قرمز است که روی پاها ظاهر می شود. ماهیت چنین بثوراتی با پسوریازیس همراه نیست ، بنابراین بسیاری علاقه مند هستند که چنین لکه هایی واقعاً چیست.
این عوارض باعث ناراحتی های زیادی به بیمار می شود و ناراحتی های مختلفی به همراه می آورد. بنابراین نقاط تاریک روی پاها چیست و چگونه می توان از شر آنها خلاص شد؟
علل وقوع
با دیابت ، اختلالات متابولیکی رخ می دهد ، که به شکل گیری بعدی پاتولوژی های مختلف در بسیاری از سیستم ها و اندام ها کمک می کند. پوستی برای این بیماری از این قاعده مستثنی نبود.
در واقع ، عواملی که باعث ایجاد لکه های قرمز در پاها می شوند ، مشهود است. ماهیت ظاهر آنها در اختلالات متابولیک شدید در بافتها نهفته است. در نتیجه ، التهابات مختلفی در سطح درم ، در فولیکول های مو و منافذ ایجاد می شود.
علاوه بر این ، عملکردهای محافظتی بدن در افراد دیابتی تضعیف می شود ، که منجر به عفونت اپیدرم توسط باکتری ها و میکروب های بیماری زا می شود.
با یک مرحله پیشرونده بیماری ، پوست بیمار دچار چندین تغییر می شود: درشت می شود ، پوست می زند و خاصیت ارتجاعی خود را از دست می دهد.
عفونتهای قارچی
 آیا لکه های تیره روی پاها عامل رشد قارچ در دیابت است؟ اغلب علت عفونت های قارچی باکتری کاندیدا آلبیکنس است. این میکروارگانیسم تا حدودی یادآور مخمر است ، باعث خارش ، بثورات و قرمزی اپیدرم می شود (همانطور که در عکس نشان داده شده است).
آیا لکه های تیره روی پاها عامل رشد قارچ در دیابت است؟ اغلب علت عفونت های قارچی باکتری کاندیدا آلبیکنس است. این میکروارگانیسم تا حدودی یادآور مخمر است ، باعث خارش ، بثورات و قرمزی اپیدرم می شود (همانطور که در عکس نشان داده شده است).
قارچ عمدتاً در مرطوب ترین و گرمترین نقاط درم ، یعنی محلی سازی می شود. او در چین های پوستی احساس خوبی می کند.
برای یک فرد دیابتی ، مناطق دارای مشکل هستند:
- زیر سینه در زنان و زیر پوست درخت پوست در مردان ،
- در گوشه های دهان
- بین انگشتان دست و پا ،
- در نزدیکی صفحه ناخن
- در ناحیه کشاله ران
- در زیر بغل.
اغلب ، لکه های قرمز و خارش دار روی پاها ، با تمرکز در مکان های مشخص ، نشانه قابل توجه دیابت قندی است. و بیشتر اوقات ، یک عفونت قارچی به این عارضه کمک می کند. تقریباً همیشه قارچ روی پاها تمرکز می شود.
توجه کنید! برای از بین بردن قرمزی ، متخصصین پوست ، روغنهای طبیعی با اثر ضد باکتریایی را در مناطق آسیب دیده توصیه می کنند.
آیا بثورات در قسمت تحتانی اندامها می تواند نتیجه درماتیت باشد و آنچه در مورد این عارضه باید بدانید چیست؟ تا به امروز حداقل سی نوع درماتیت مختلف وجود دارد.
مهم! در این حالت ، منظور ما بیماریهای پوستی است که به عنوان پیشروهای دیابت یا در مقابل پیش زمینه آن در طول پیشرفت بیماری پیشرفت می کنند.
 3 دسته از این بیماری وجود دارد. اول ، بیماریهای اولیه پوستی قابل ذکر است.در این گروه ، متخصصان پوست شامل تمام علائمی هستند که در اثر اختلالات مختلفی که در فرآیندهای متابولیک ایجاد می شوند ، ایجاد می شود ، در صورتی که بیمار دیابت دارد.
3 دسته از این بیماری وجود دارد. اول ، بیماریهای اولیه پوستی قابل ذکر است.در این گروه ، متخصصان پوست شامل تمام علائمی هستند که در اثر اختلالات مختلفی که در فرآیندهای متابولیک ایجاد می شوند ، ایجاد می شود ، در صورتی که بیمار دیابت دارد.
در مورد بیماریهای ثانویه ، این دسته شامل بیماریهای پوستی از نوع عفونی ناشی از باکتریها و قارچها است.
توجه کنید! بثورات پوستی دیابتی به دلیل کاهش در واکنش های عمومی و موضعی سیستم ایمنی بدن ایجاد می شود.
به دسته سوم بیماری های پوستی ، که به دلیل آن لکه های قرمز روی پاها ظاهر می شود ، متخصصان پوست به بیماری های پوستی برجسته اعتباری دارند. اغلب آنها پس از استفاده از داروهای مورد استفاده برای دیابت ظاهر می شوند.
روشهای تشخیصی
آنچه در مورد تشخیص بثورات پوستی در اندام تحتانی در افراد دیابتی باید بدانید چیست؟ بیمارانی که برای نشان دادن بثورات پوستی از طبیعت متفاوت به پزشک متخصص پوست مراجعه می کنند ، به عنوان یک قاعده ، پزشک آزمایش های مختلفی را ارسال می کند.
تحقیقات همچنین شامل تجزیه و تحلیل نشان دهنده نسبت قند خون است. اغلب بیمارانی که به متخصص پوست با مشکوک درماتیت و التهاب همراه مراجعه کرده اند ، مبتلا به دیابت تشخیص داده می شوند.
در موارد دیگر ، تشخیص درماتوز با بیماریهای غدد درون ریز به همان روش و سایر بیماریهای پوستی انجام می شود:
- آزمایشات آزمایشگاهی انجام می شود ،
- پزشک معاینه خارجی را انجام می دهد ،
- بعضی اوقات ممکن است یک متخصص ادغام اضافی را انجام دهد.
برای تعیین عوامل بروز درماتیت متعلق به گروه ثانویه ، پزشک آزمایش های ویژه ای را برای کشت های باکتریولوژیک تجویز می کند. به لطف چنین مطالعاتی می توان عوامل عفونی را تشخیص داد.
روش هایی برای درمان بثورات پوستی در افراد دیابتی
در صورت بروز لکه های تیره در پاهای خود ، افراد مبتلا به دیابت باید چه چیزی را بدانند؟
 روش درمان درماتیت رابطه مستقیمی با گروهی دارد که این بیماری به آن تعلق دارد. اول از همه ، پزشک معالجه را با هدف بهبود بیشتر فرآیندهای متابولیک انتخاب می کند. یعنی قبل از هر چیز ، متخصص پوست نه عواقب را معالجه می کند بلکه دلایلی که به دلیل گسترش آن بثورات پوستی گسترش یافته است.
روش درمان درماتیت رابطه مستقیمی با گروهی دارد که این بیماری به آن تعلق دارد. اول از همه ، پزشک معالجه را با هدف بهبود بیشتر فرآیندهای متابولیک انتخاب می کند. یعنی قبل از هر چیز ، متخصص پوست نه عواقب را معالجه می کند بلکه دلایلی که به دلیل گسترش آن بثورات پوستی گسترش یافته است.
درماتیت دیابتی ، متعلق به گروه اصلی ، نیازی به درمان پیچیده و ترکیبی ندارد. وقتی وضعیت عمومی بیمار تثبیت شود ، تعداد بثورات پوستی بطور قابل توجهی کاهش می یابد.
برای درمان مؤثر و موفقیت آمیز انواع بثورات عفونی ، روشهای درمانی ویژه ای استفاده می شود که شامل داروهای ضد حساسیت است.
و برای اینکه پوستی در قسمت تحتانی اندام سریعتر از بین بروند - این عوامل باید دارای ویژگی های ضد قارچ و ضد حساسیت باشند.
اقدام پیشگیرانه
موفقیت دردهای درماتوز در دیابت به طور مستقیم به اصلاح وضعیت عمومی سلامتی بیمار و عادی سازی فرایندهای متابولیک در بدن وی بستگی دارد.
لکه های قرمز که روی پاها جمع می شوند ، درمان آن بسیار مشکل است. برای انجام این کار ، شما باید یک دوره کامل مراقبت جامع از پوست را پشت سر بگذارید.
 مهم! در صورت وجود انواع درماتیت ، فقط از محصولات مراقبت از پوست خفیف که فاقد رایحه هستند استفاده می شود. استفاده از کرم ها و محصولات مرطوب کننده با جلوه عکس نیز توصیه می شود.
مهم! در صورت وجود انواع درماتیت ، فقط از محصولات مراقبت از پوست خفیف که فاقد رایحه هستند استفاده می شود. استفاده از کرم ها و محصولات مرطوب کننده با جلوه عکس نیز توصیه می شود.
برای نرم کردن سطح خشن کف پا ، بهتر است از پوشک یا فایلهای مخصوص استفاده کنید. در عین حال ، شما نباید به طور مستقل از گوشه های شکل گرفته جدا شده و از هرگونه داروی مردمی برای از بین بردن ذرت استفاده کنید.
مهم! بیمار مبتلا به لکه های قرمز در قسمت تحتانی اندام باید لباسهایی را بپوشد که از پارچه های طبیعی و با کیفیت بالا تهیه شده است. همچنین باید تغییر روزانه کتانی ، تنگ ، گلف یا جوراب را انجام دهید.
علاوه بر این ، لازم است که لباس ها به اندازه دقیق انتخاب شوند.این شرایط برای تنفس آزاد پوست بسیار مهم است ، نه اینکه فشرده شود و یا مالیده نشود. با بروز التهابات کوچک و جزئی ، درم باید بلافاصله ضد عفونی شود.
علاوه بر این ، زخم را نمی توان با یک گچ چسباند. در صورت ایجاد درماتوزهای مختلف در دیابت ، لازم است در اسرع وقت با یک متخصص پوست مشورت کنید و سپس به متخصص غدد مراجعه کنید.
عوارض
با وجود این واقعیت که با درماتوز ، که با بیماری زمینه ای پیچیده است ، بروز عواقب بعید است ، اما هنوز هم می توانند رخ دهند. در صورت بروز ترک یا زخم ، این موارد شامل اگزما و حتی گانگرن در دیابت است.
تشکیل اریزیپلا نیز ممکن است. اما عارضه اصلی که بثورات قرمز در اندام تحتانی ظاهر می شود ، تشدید کلیه فرایندهای حیاتی محسوب می شود.
بنابراین ، دیابتیک شروع به حرکت سخت می کند ، اما بسیاری از بیماران با اعتقاد به اینکه این یک نتیجه دیابتی است ، توجه مناسبی به این علامت جدی نمی کنند. از موارد فوق می توان نتیجه گرفت که درماتوزهای دیابتی ممکن است با عوارضی همراه باشد.
برای جلوگیری از این امر ، بیمار باید به موقع تشخیص داده شود. از این گذشته ، دیابت قندی بیمار را ملزم به نظارت مستمر بر وضعیت سلامتی خود می کند ، حتی از کوچکترین امتیازاتی نیز اجتناب می کند. فقط در این حالت یک فرد دیابتی می تواند کیفیت زندگی خود را تا حد کامل بهبود بخشد.
در صورت بروز آسیب های پا چه باید کرد
در صورت کوچکترین خراش ، سایش ، برای تجویز صحیح و به موقع درمان ، باید با پزشک خود مشورت کنید. چرا پاها مبتلا هستند؟ اینها بیشترین بار را تحمل می کنند ، و این منجر به بروز ساییدگی ، کالوس ها ، جوش های پا می شود که بهبود می یابند و با دشواری زیادی بیرون می روند.
- سایش ، خراش را باید با ضد عفونی کننده درمان کرد - محلول فوراتسیلینا یا محلول ضعیف (صورتی) پرمنگنات پتاسیم ،
- اگر درجه حرارت افزایش یافته است ، علائم خفگی ظاهر می شود ، باید پماد حاوی آنتی بیوتیک بمالید (بهتر است از Levomikol یا Levosin استفاده کنید).
زخم های عکس دیابت از پای دیابتی

پس از پیش درمانی از ناحیه آسیب دیده پوست ، باید به پزشک مراجعه کنید. درمان زخم های پاها با دیابت توسط متخصص غدد انجام می شود. پزشک پس از بررسی آسیب ، آنتی بیوتیک ها ، ویتامین درمانی ، اقدامات فیزیوتراپی را تجویز می کند. هنگامی که علائم بهبودی ظاهر می شود ، می توان از پماد Trofodermin ، Solcoseryl یا Methyluracil استفاده کرد.
ایرینا ک. ، 54 ساله. من بیش از 5 سال بیمار شده ام. من دائم قرص های تجویز شده توسط پزشک را می نوشم. من سعی می کنم از پای خود محافظت کنم. در کودکی عاشق راه رفتن پابرهنه بودم ، اما اکنون ، حتی در تابستان ، دمپایی راحت و جوراب نخی نازک را بر تن کردم. او شیل ها را بیرون انداخت زیرا متوجه شد که تورم و قرمزی بین انگشتان ظاهر می شود. بلافاصله با یک محلول از پرمنگنات پتاسیم ، آغشته به Levomikol فرآوری شده است. امیدوارم همه چیز به سرعت بهبود یابد.
ویکتور کنستانتینویچ ، متخصص غدد. ایرینا ، اقدامات شما درست بوده است ، اما برای مشاهده و درمان بیشتر حتما با پزشک خود تماس بگیرید.
پماد Trofodermin خاصیت ضد میکروبی دارد ، بهبود زخم در دیابت را تسریع می کند ، پوست را نرم می کند و برای پوست های خشک ، لایه برداری و پاشنه ترک استفاده می شود. اما شما نمی توانید مدت طولانی از پماد استفاده کنید ، زیرا عوارض جانبی سمی ، آلرژی امکان پذیر است.
یک کالوس ظاهر شده است: چه کاری باید انجام شود
لازم است کفش راحتی و پهن بپوشید که انگشتان پا و پاشنه پا را فشار ندهد. جوراب شلواری همیشه باید تمیز و بدون لکه باشد تا پاشنه یا انگشتان مالیده نشود. بهتر است پاها را بعد از شستشو با یک کرم ضد باکتری روغن کاری کنید.
اگر با وجود این یک کالوس ظاهر شده است ، یک لکه باکتری کش یا یک پانسمان استریل را روی آن بمالید. یک پماد درمانی با یون های نقره (سولفارژین) برای معالجه ذرت مفید است.اگر در یک هفته امکان درمان گوشه ها با داروهای خانگی امکان پذیر نبود ، به پزشک کمک می کند - بدون معالجه ویژه ، ذرت ها می توانند به زخم تبدیل شوند.
زخم ظاهر شد: چه باید کرد
- بار کم کاری (تا پیاده روی روی عصا) ،
- درمان ضد عفونی کننده منطقه آسیب دیده ،
- درمان با آنتی بیوتیک ها ، آنتی هیستامین ها ، داروهای ضد التهابی ،
- مداخله جراحی برای از بین بردن محتویات چرکی و بافت مرده.
علل صدمات آهسته آهسته
- با وجود قند زیاد خون ، خون ضخیم می شود ، کندتر حرکت می کند ، انتقال مواد مغذی ، اکسیژن به سلول ها را دشوار می کند ،
- ایمنی کاهش می یابد
- حساسیت پوست نقض می شود (نوروپاتی دیابتی) ، بنابراین بیمار بلافاصله متوجه آسیب نمی شود ،
- رگ های خونی شکننده می شوند و سریعتر آسیب می بینند
- فرآیندهای بازسازی ، بهبود زخم مهار می شود ،
- فلور بیماری زا منجر به بروز زخم ها ، گانگرن می شود.
- لیزر ، مغناطیسی ،
- پرتوهای فرابنفش
- ازت و ازن درمانی.

 کفش راحت شما باید کفش های راحت و متناسب با اندازه و شکل کف پا انتخاب کنید. در هنگام انتخاب مدل ، بهتر است به کفشهایی با انگشت پا بپوشید که انگشتان شما را به حالت طعم و مزه نکشند.
کفش راحت شما باید کفش های راحت و متناسب با اندازه و شکل کف پا انتخاب کنید. در هنگام انتخاب مدل ، بهتر است به کفشهایی با انگشت پا بپوشید که انگشتان شما را به حالت طعم و مزه نکشند.