جایگزین انسولین: آنالوگ ها برای انسان در درمان دیابت
آنالوگهای انسولین یک ساختار شیمیایی اصلاح شده از یک مولکول انسولین است ، با گیرنده های انسولین در تعامل است ، اما مدت زمان عملکرد آنها با هورمون طبیعی متفاوت است.
آماده سازی Ultrashort - انسولین lispro ("کوچک") ، انسولین آسپارت (NovoRanid) انسولین گلولیسین ("Apidra"). در عمل ، آنها این مزیت را دارند: شروع سریع عمل باعث می شود انسولین بلافاصله قبل از غذا تجویز شود. تزریق می تواند بعد از غذا انجام شود ، بسته به مقدار غذا ، دوز انتخاب می شود. مدت زمان عمل انسولین اولتراستورت تقریباً مطابق با زمانی است که سطح قند خون بعد از غذا بالا می رود ، بنابراین می توانید از میان وعده ها بین وعده های غذایی خودداری کنید.
انسولین لیسپرو ("هومالوگ") از نظر ساختاری با مولکول انسولین طبیعی متفاوت است. در انسولین طبیعی انسان ، اسید آمینه پرولین در موقعیت بیست و یکم زنجیره B قرار دارد ، و لیزین در موقعیت 29 قرار دارد. در ساختار آنالوگ لیسپرو انسولین ، این اسیدهای آمینه "تنظیم مجدد" می شوند ، یعنی. در موقعیت 28 ، لیزین بومی سازی شده و در موقعیت 29 ام - پرولین. از این نام نام آنالوگ - انسولین lispro - گرفته می شود. "تنظیم مجدد" مولکول انسولین منجر به تغییر در خصوصیات بیولوژیکی آن شده است ، با تجویز زیر جلدی ، شروع عمل در مقایسه با انسولین طبیعی کوتاه مدت کوتاه می شود. اثر هیپوگلیسمی انسولین لیسپرو 15 دقیقه پس از تجویز آغاز می شود ، مدت زمان آن از انسولین کوتاه مدت کوتاه تر است.
چند سال پس از شروع استفاده از انسولین lispro ، یک آنالوگ اصلی جدید انسولین ساخته شد. در بیست و هشتمین موضع زنجیره انسولین B ، اسید آمینه پرولین با یک اسید آمینه آسپارتیک با بار منفی جایگزین می شود ، که پایه ای برای نام آن است - انسولین آسپارت ("PovoRapid"). وجود یک اسید آمینه آسپارتیک با بار منفی مانع از تشکیل هگزامرهای پایدار می شود و باعث جذب سریع مولکولهای انسولین از محل تزریق به شکل مونومر می شود.
انسولین گلولیسین ("Apidra") با این واقعیت مشخص می شود که در موقعیت 3 و 29 زنجیره B اسیدهای آمینه از نو تنظیم می شوند.
سه داروی انسولین با عملکرد بسیار کوتاه: نووروپید ، هومالوگ و آپیدرا امکان جبران و وضعیت متابولیسم کربوهیدرات را در بیماران مبتلا به دیابت به آنهایی که یک فرد سالم است ، می دهد و باعث کاهش قابل توجه قند خون بعد از غذا (پس از خوردن غذا) می شود. لازم است قبل از هر وعده غذایی داروهای خود را معرفی کنید.
داروهای طولانی مدت انسولین (لومیر) یک آنالوگ محلول انسولین با عملکرد متوسط و با pH خنثی است. Detemir یک مشتق استیله شده از انسولین انسانی است و خاصیت بیولوژیکی گسترده ای دارد. مکانیسم عملکرد طولانی مدت دفع انسولین با تشکیل مجتمع هگزامرهای انسولین با آلبومین تأمین می شود.
انسولین گلارژین ("Lantus") یک آنالوگ محلول انسولین طولانی مدت در انسان است ، این یک آنالوگ بیوسنتتیک انسولین با مدت زمان طولانی تر نسبت به Riisulin NPH است. ساختار مولکول انسولین انسولار انسولین با انسولین انسان متفاوت است به این دلیل که در موقعیت A21 ، گلیسین توسط آسپاراژین جایگزین می شود و دو باقی مانده آرژنین اضافی در انتهای NH2 ترمینال زنجیره B بومی سازی می شوند. این تغییرات در ساختار مولکول انسولین ، نقطه ایزوالکتریک را به مقدار pH اسیدی تر تغییر می دهد - از 5.4 (انسولین طبیعی انسان) به 6.7 ، بنابراین گلارژین انسولین با مقدار خنثی pi I محلول کمتری است و آرام تر جذب می شود ، به این معنی که عمل می کند.
داروهای فوق العاده طولانی مدت به آنها اشاره دارد انسولین degludec ("Treciba® Penfill®") یک انسولین با عملکرد بسیار طولانی و جدید است. پس از تجویز زیر جلدی ، degludec انبوهی از مولتی هگزامرهای محلول را تشکیل می دهد ، که بتدریج در جریان خون جذب می شوند و تأثیر یکنواخت و پایداری برای کاهش قند بیش از 42 ساعت دارند.
آماده سازی آنالوگ انسولین از عمل ترکیبی (دو فاز) با توجه به اينكه اثر هيپوگليسمي 30 دقيقه پس از تزريق زير جلدي شروع مي شود ، بعد از 2-8 ساعت به حداكثر مي رسد و تا 18-20 ساعت به طول مي انجامد آنها با انسولين آسپارتات و انسولين آسپارتات ، پروتئين طولاني مدت (پروتوفان) تجمع مي كنند. نماینده - انسولین آسپارت دوتایی (NovoMix 30 ") ،
آماده سازی بیفازی انسولین degludec و انسولین آسپارت ("Rysodeg® Penfill®") در 100 PIECES شامل 70٪ انسولین فوق العاده طولانی انسولین و 30٪ سریع عمل انسولین محلول آسپارت است. بسیاری از بیمارانی که از انسولین پایه استفاده می کنند مجبور به تزریق اضافی در طول وعده های غذایی هستند. از آنجا که این دارو از دو نوع انسولین تشکیل شده است - عملکرد طولانی و سریع ، به بیماران اجازه می دهد قند را در طول وعده های غذایی کنترل کنند و از حملات هیپوگلیسمی خودداری کنند.
دستگاههای مدرن برای تزریق انسولین (قلم سرنگ ، انژکتورهای بدون سوزن ، دیسپرس انسولین پوشیدنی) تا حد زیادی انسولین را تسهیل می کنند.
فدراسیون جهانی دیابت (IDF) درخواست تجدید نظر به شرکتهای داروسازی پیشرو - تولید کنندگان انجمنهای ملی انسولین و دیابت و فدراسیونهای ملی با توصیه برای استفاده از یک فرم واحد از داروهای انسولین با غلظت 100 IU / ml در سالهای آینده. این ابتکار توسط WHO پشتیبانی می شود.
عوارض جانبی مصرف انسولین شامل واکنشهای آلرژیک در محل تزریق انسولین است (آنتی هیستامین ها تجویز می شوند). لیپودیستروفی ممکن در محل تزریق. یک مقاومت به انسولین ثانویه در نتیجه تشکیل آنتی بادی بر روی آن ، آنتاگونیسم هورمونی (تولید بیش از حد گلوکاگون ، STH ، هورمونهای تیروئید و غیره) ، از دست دادن حساسیت گیرنده به هورمون و دلایل نامشخص دیگر وجود دارد. بیشتر اوقات این اتفاق در هنگام استفاده از انسولین با منشأ حیوانی رخ می دهد ، بنابراین در چنین شرایطی توصیه می شود به انسولین انسانی تغییر دهید. افزایش دوز انسولین تنها با توافق با متخصص غدد ممکن است.
هیپوگلیسمی می تواند در اثر مصرف بیش از حد انسولین ایجاد شود. فوراً توسط قند یا آب نبات متوقف می شود. اگر هیپوگلیسمی به موقع متوقف نشده باشد ، در آن صورت کما هیپوگلیسمی ایجاد می شود. علائم کما هیپوگلیسمی: عرق سرد ، لرز اندام ها ، ضعف ، گرسنگی ، دانش آموزان گسترده. احتقانات رشد می کنند ، آگاهی از دست می رود. در این حالت ، لازم است به مدت 2-3 دقیقه 20 تا 50 میلی لیتر از محلول گلوکز 40٪ یا به صورت داخل عضلانی 1 میلی گرم گلوکاگون ، احتمالاً 0.5 میلی لیتر از محلول 0.1٪ آدرنالین به صورت داخل وریدی تزریق شود. پس از بازیابی مجدد هوشیاری ، محلول گلوکز باید به صورت خوراکی مصرف شود. عدم انجام این کار ممکن است منجر به مرگ شود.
کمبود هورمون می تواند منجر به کما دیابتی شود.
ویژگی های اکشن
آنالوگهای انسولین با عملکرد بسیار کوتاه ظرف 10-20 دقیقه از زمان تجویز وارد خون می شوند. حداکثر عمل 1 ساعت پس از تجویز انجام می شود و بیشتر از 3 ساعت طول نمی کشد. کل مدت زمان عمل از 3 تا 5 ساعت است.
اگرچه آنالوگهای انسولین با عملکرد بسیار کوتاه و انسولین های با عملکرد کوتاه در رژیم پایه بولوس عملکرد مشابه انسولین "غذا" را انجام می دهند ، ویژگی های فارماکودینامیکی آنها به طور قابل توجهی متفاوت است. این تفاوت ها به وضوح با نتایج یک مطالعه بالینی مقایسه ای از آنالوگ انسولین با عملکرد بسیار کوتاه NovoRapid® و یکی از داروهای انسولین کوتاه اثر نشان داده شد.
مشخص شد:
- سطح اوج NovoRapid® تقریباً دو برابر بیشتر از انسولین با عملکرد کوتاه است ،
- اوج عمل NovoRapid® در دقیقه 52 از زمان دولت اتفاق می افتد ، در حالی که اوج عمل انسولین کوتاه مدت فقط در دقیقه 109 به دست می آید ،
- میزان جذب NovoRapid® به محلی سازی محل تزریق کمتر وابسته است ،
- وقوع اوج و مدت زمان عملکرد داروی NovoRapid® به دوز آن بستگی ندارد ،
- مدت زمان کوتاه عمل NovoRapid® خطر ابتلا به هیپوگلیسمی شدید شبانه 72 درصد را در مقایسه با انسولین کوتاه مدت کاهش می دهد.
چنین ویژگی های فارماکودینامیکی از جذب و عمل آنالوگ های انسولین با استفاده از ultrashort حداکثر امکان را برای هماهنگ سازی عملکرد انسولین با جذب و استفاده از گلوکز بعد از غذا می دهد.
در شکل 3 مشاهده می شود که مشخصات عملکرد انسولین اولتراورتورت بسیار نزدیک به مشخصات ترشح انسولین در یک فرد سالم است.
توصیه هایی برای استفاده از آنالوگ های انسولین با عملکرد بسیار کوتاه مدت جذب سریع دارو باعث می شود که این داروها بلافاصله قبل ، حین یا بلافاصله بعد از غذا تجویز شود.
مدت زمان کوتاه آنالوگهای انسولین با عملکرد بسیار کوتاه شامل تنقلات نیست. این برای نوجوانانی که می خواهند شیوه زندگی و رژیم غذایی رایگان خود را تغییر دهند ، مناسب است. در کودکان خردسال با اشتهای غیرقابل پیش بینی ، یک مزیت بزرگ توانایی معرفی یک انسولین با عملکرد بسیار کوتاه انسولین در طی 5 دقیقه بعد از غذا است:
- این امر به تنظیم دوز انسولین با مقدار واقعی کربوهیدراتهای خوراکی شده توسط کودک کمک می کند.
- در صورتی که کودک به آرامی غذا بخورد و غذاهای حاوی کربوهیدرات با شاخص گلیسمی پایین را مصرف کند ، لازم است که گلوکز به آرامی جذب می شود تا از کاهش شدید گلوکز در اولین ساعت بعد از غذا جلوگیری شود.
- این مهم در صورتی است که کودک غذایی بخورد که علاوه بر کربوهیدرات ها حاوی مقدار قابل توجهی پروتئین و چربی باشد ، به منظور جلوگیری از افزایش قند خون 3 ساعت بعد از غذا.
تفاوت بین داروها چیست؟
 یکی از اصلی ترین معیارها هنگام انتخاب آنالوگ انسولین انسانی ، عاملی مانند سرعت تأثیر آن بر بدن است. به عنوان مثال ، مواردی وجود دارد که خیلی سریع عمل می کنند و باید سی یا چهل دقیقه قبل از غذا تزریق انجام شود. اما کسانی هستند که برعکس ، اثر بسیار طولانی دارند ، این دوره می تواند به 12 ساعت برسد. در حالت دوم ، این شیوه عمل می تواند باعث ایجاد هیپوگلیسمی در دیابت قندی شود.
یکی از اصلی ترین معیارها هنگام انتخاب آنالوگ انسولین انسانی ، عاملی مانند سرعت تأثیر آن بر بدن است. به عنوان مثال ، مواردی وجود دارد که خیلی سریع عمل می کنند و باید سی یا چهل دقیقه قبل از غذا تزریق انجام شود. اما کسانی هستند که برعکس ، اثر بسیار طولانی دارند ، این دوره می تواند به 12 ساعت برسد. در حالت دوم ، این شیوه عمل می تواند باعث ایجاد هیپوگلیسمی در دیابت قندی شود.
تقریباً تمام آنالوگهای مدرن انسولین به سرعت عمل می کنند. محبوب ترین آن انسولین بومی است ، در دقیقه چهارم یا پنجم پس از تزریق عمل می کند.
به طور کلی ، لازم به ذکر مزایای زیر از آنالوگ های مدرن است:
- راه حل های خنثی.
- این دارو از طریق استفاده از فناوری نوین DNA نوترکیب به دست می آید.
- آنالوگ مدرن انسولین دارای خواص دارویی جدید است.
با تشکر از کلیه خواص فوق ، می توان تعادل بسیار خوبی بین خطر ایجاد سنبله های ناگهانی در سطح قند و به دست آوردن شاخص های گلیسمی هدف قرار داد.
از داروهای شناخته شده مدرن می توان شناسایی کرد:
- آنالوگ انسولین اولتراستورت ، که عبارتند از Apidra ، Humalog ، Novorapid.
- طولانی - لومیر ، لانتوس.
اگر بیمار پس از تزریق عواقب منفی داشته باشد ، پزشک پیشنهاد می کند انسولین را جایگزین کنید.
اما شما باید این کار را فقط با نظارت دقیق یک متخصص انجام دهید و مرتباً بر روند رفاه بیمار در طی فرآیند تعویض نظارت کنید.
ویژگی های Humalog (lispro و میکس 25)
 این یکی از محبوب ترین انسولین ها - آنالوگ های هورمون انسانی است. ویژگی آن در این واقعیت نهفته است که به سرعت در جریان خون شخص جذب می شود.
این یکی از محبوب ترین انسولین ها - آنالوگ های هورمون انسانی است. ویژگی آن در این واقعیت نهفته است که به سرعت در جریان خون شخص جذب می شود.
همچنین شایان ذکر است که اگر آن را با یک نظم خاص و در همان دوز تزریق کنید ، پس از گذشت 4 ساعت از تزریق ، غلظت هورمون به سطح اصلی خود باز می گردد. در مقایسه با انسولین معمولی انسان ، این دوره از زمان دوم حدود شش ساعت بسیار کوتاهتر است.
یکی دیگر از ویژگی های این جایگزین انسولین انسانی این واقعیت است که تا حد ممکن قابل پیش بینی است ، بنابراین دوره سازگاری بدون هیچ گونه عارضه ای می گذرد و بسیار آسان است. مدت زمان مصرف دارو به میزان مصرف آن بستگی ندارد. در عوض ، حتی اگر دوز این دارو را افزایش دهید ، دوره عمل آن یکسان خواهد بود. و این ، به نوبه خود ، تضمین می کند که بیمار گلیسمی تاخیری نداشته باشد.
تمام خصوصیات فوق باعث می شود انسولین معمولی انسان به همان اندازه ممکن باشد.
در مورد ترکیبی Humalog 25 ، باید توجه داشت که این ترکیبی از مؤلفه هایی مانند:
- توده پروتئین شده هورمون lispro (75٪).
- انسولین هومالوگ (25٪).
با تشکر از مؤلفه اول ، این دارو دارای بهینه ترین دوره در معرض بدن است. از بین تمام آنالوگهای انسولین موجود هورمون انسانی ، این بالاترین فرصت را برای تکرار تولید پایه خود هورمون می دهد.
هورمون ترکیبی اغلب برای افرادی که از نوع دوم این بیماری رنج می برند تجویز می شود. این لیست شامل بیمارانی است که پیر هستند یا از اختلالات حافظه رنج می برند.
این به این دلیل است که این هورمون می تواند بلافاصله قبل از غذا یا بلافاصله پس از آن تجویز شود.
چه چیزی را انتخاب کنید - Apidra ، Levemir یا Lantus؟
 اگر در مورد هورمون اول صحبت کنیم ، در خصوصیات فیزیولوژیکی آن بسیار شبیه به هومالوگ است که در بالا توضیح داده شد. اما با توجه به فعالیت میتوژنیک و همچنین فعالیت متابولیکی ، کاملاً با انسولین انسانی یکسان است. بنابراین می توان برای مدت نامحدودی از آن استفاده کرد. توجه به این نکته ضروری است که بلافاصله پس از تزریق شروع به فعالیت می کند.
اگر در مورد هورمون اول صحبت کنیم ، در خصوصیات فیزیولوژیکی آن بسیار شبیه به هومالوگ است که در بالا توضیح داده شد. اما با توجه به فعالیت میتوژنیک و همچنین فعالیت متابولیکی ، کاملاً با انسولین انسانی یکسان است. بنابراین می توان برای مدت نامحدودی از آن استفاده کرد. توجه به این نکته ضروری است که بلافاصله پس از تزریق شروع به فعالیت می کند.
مانند مورد هومالوگ ، این آنالوگ انسولین انسانی اغلب توسط افراد سنین پیشرفته انتخاب می شود. پس از همه ، می توان آن را بلافاصله قبل یا بعد از غذا مصرف کرد.
در مورد لومیر ، مدت زمان متوسط آن است. این باید دو بار در روز استفاده شود و پس از آن می توان کنترل صحیح گلیسمی پایه را در طول روز حفظ کرد.
اما برعکس ، لانتوس خیلی سریع عمل می کند. علاوه بر این ، در یک محیط اسیدی به بهترین شکل حل می شود و در یک محیط خنثی بسیار بدتر حل می شود. به طور کلی ، گردش آن حدود بیست و چهار ساعت طول می کشد. بنابراین ، بیمار این امکان را دارد که فقط یک بار در روز تزریق کند. توجه به این نکته حائز اهمیت است که می تواند به هر قسمت از بدن: معده ، بازو یا پا تغییر کند. متوسط دوره عمل هورمون بیست و چهار ساعت و حداکثر آن بیست و نه است.
لانتوس این مزایا را دارد:
- تمام بافت های محیطی بدن که به انسولین وابسته هستند ، خیلی بهتر قند مصرف می کنند.
- به خوبی قند خون را کاهش می دهد.
- روند تقسیم چربی ها ، پروتئین ها را کند می کند ، بنابراین خطر افزایش سطح استون در خون و ادرار به حداقل می رسد.
- متابولیسم کلیه بافت های عضلانی بدن را تقویت می کند.
همه مطالعات تأیید می كنند كه استفاده منظم از آخرین جایگزین انسولین انسان باعث می شود كه از تولید طبیعی این هورمون در بدن كاملاً تقلید شود.
چگونه انتخاب صحیح انجام دهیم؟
 وقتی این سؤال مطرح شد که چه چیزی می تواند انسولین را در بدن جایگزین کند ، اولین کاری که باید انجام شود انجام معاینه کامل از بیمار و شناسایی کلیه ویژگی های دوره دیابت قندی در یک بیمار خاص است. تغییر جایگزین قبلاً تجویز شده یا تغییر تزریق پس از مصرف قرص ها به تنهایی ، بدون مراجعه به پزشک ، کاملاً ممنوع است.
وقتی این سؤال مطرح شد که چه چیزی می تواند انسولین را در بدن جایگزین کند ، اولین کاری که باید انجام شود انجام معاینه کامل از بیمار و شناسایی کلیه ویژگی های دوره دیابت قندی در یک بیمار خاص است. تغییر جایگزین قبلاً تجویز شده یا تغییر تزریق پس از مصرف قرص ها به تنهایی ، بدون مراجعه به پزشک ، کاملاً ممنوع است.
پزشک فقط پس از معاینه کامل می تواند رضایت خود را برای تغییر دارو یا تجویز آن برای اولین بار اعلام کند.
فراموش نکنید که در فرآیند استفاده از یک ابزار خاص ، لازم است که بطور منظم معاینه اضافی از بیمار انجام شود. این کار باید انجام شود تا مشخص شود که آیا تغییرات شدید در وزن بدن بیمار در هنگام تزریق رخ می دهد ، در صورت بروز سایر بیماری های همزمان و در صورت وجود خطر هیپوگلیسمی وجود دارد. برای ردیابی این همه ، خود بیمار باید مرتباً به متخصص غدد داخلی مراجعه کرده و وضعیت سلامتی وی را روشن کند.
اما علاوه بر تمام توصیه های فوق ، شما باید همیشه به رژیم صحیح پایبند باشید. و همچنین یک سبک زندگی سالم را در پیش بگیرید. پیاده روی منظم در هوای تازه باعث بهبود وضعیت و همچنین تولید انسولین انسولین توسط بدن بیمار می شود.
اخیراً نکات بسیاری در مورد انتخاب رژیم غذایی مناسب و یک رژیم غذایی خاص وجود دارد که به ترمیم لوزالمعده و بهبود تولید هورمون فوق الذکر کمک می کند. اما ، البته ، قبل از شروع استفاده از چنین توصیه هایی ، باید با پزشک خود مشورت کنید. ویدئوی این مقاله در مورد خواص انسولین صحبت می کند.
توصیه هایی برای استفاده از آنالوگ های انسولین با عملکرد طولانی
در ارتباط با اثر وابسته به دوز ، تزریق داروی Levemir® 1 یا 2 بار در روز انجام می شود.
توانایی تجویز دو بار دارو در كودكان و نوجوانان بیشتر ترجیح داده می شود: در كودكان خردسال - به دلیل گرایش زیاد به هیپوگلیسمی در طول روز و همچنین نیاز كم به انسولین و در كودكان بزرگتر - به دلیل نیازهای مختلف به انسولین در روز و شب. ساعتها براساس ادبیات خارجی ، 70٪ كودكان و نوجوانانی كه از لیرمیر دریافت می كنند در دو مرحله از مصرف داروی خود استفاده می كنند.
برای کنترل بهینه سطح قند خون ، با دو بار تجویز لمیمیر ، طبق توصیه پزشک معالج ، کودکان و نوجوانان می توانند یک دوز عصر انسولین را در طول شام ، یا قبل از خواب و یا 12 ساعت بعد از دوز صبحانه تجویز کنند. در این حالت ، مطلوب است که دوز صبح آنالوگ پایه به طور همزمان با دوز صبحگاهی انسولین بولوس تجویز شود.
لانتوس یک بار در روز ، همزمان ، عصر ، قبل از خواب تجویز می شود.
اگر با یک بار تزریق دارو در کودک در شب ، سطح قند خون پایین مشاهده شود ، و کاهش دوز منجر به افزایش قند خون در صبح می شود ، می توانید سعی کنید تزریق انسولین را به ساعات اولیه عصر یا صبح منتقل کنید.
در هنگام جابجایی به درمان با آنالوگهای طولانی مدت انسولین در یک رژیم واحد ، باید مراقب باشید و در روزهای اول تجویز دارو با دوز 10٪ کاهش یابد ، به دلیل خطر بالای هیپوگلیسمی در طول روز.
توزیع اولیه دوز روزانه آنالوگ های طولانی مدت انسولین که دو بار تجویز می شود تقریباً برابر است: 50٪ در صبح و 50٪ در عصر. در آینده نیاز روز و شب به انسولین براساس سطح گلیسمی در ساعات مربوطه عنوان می شود.
یکی از ویژگی های آنالوگ های طولانی مدت انسولین ، بر خلاف انسولین های طولانی مدت ، عدم وجود قله های تمرکز تلفظ ، که خطر ابتلا به هیپوگلیسمی را کاهش می دهد. این داروها در کل مدت زمان فعالیت خود فعالیت خوبی دارند ، که این امر باعث کاهش پایدار قند می شود.
در پایان باید تأکید کرد که با وجود این که آنالوگهای انسولین دارای مزایای مختلفی نسبت به انسولین های انسانی هستند ، تغییر ساده داروها در کودک مبتلا به دیابت کم فشار بدون کنترل دقیق قند خون و درک دلایل عدم کارآیی انسولین درمانی قبلی باعث بهبود انتظار نمی رود. می توان به جبران رضایت بخش دیابت در هر دو داروی انسولین سنتی و آنالوگ دست یافت. انسولین درمانی موفقیت آمیز مبتنی بر خودکنترلی مداوم ، معنی دار بیماری و نظارت پزشکی بر کنترل خود است!
دستورالعمل استفاده از دارو Siofor و عوارض جانبی آن
برای درمان مفاصل ، خوانندگان ما با موفقیت از DiabeNot استفاده کرده اند. با دیدن محبوبیت این محصول ، تصمیم گرفتیم تا آن را مورد توجه شما قرار دهیم.
داروی ضد دیابتی Siofor در دستورالعمل استفاده دستورالعمل های مفیدی در مورد استفاده از آن ارائه می دهد. این یکی از مؤثرترین داروها نه تنها برای درمان دیابت نوع 2 بلکه برای پیشگیری از این بیماری جدی است. در بیمارانی که از آن استفاده می کنند ، شمارش خون بهبود می یابد ، خطر ابتلا به بیماری های قلبی عروقی کاهش می یابد و وزن بدن کاهش می یابد.

عمل دارویی
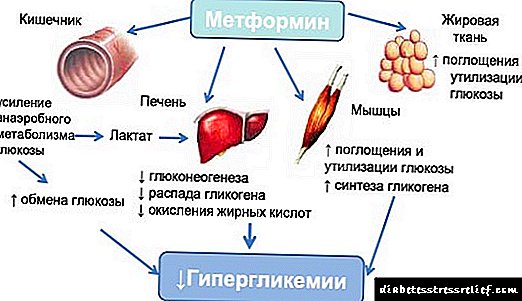
Siofor یک داروی باکیفیت در برابر دیابت با ماده فعال متفورمین است. به صورت قرص با دوز موجود: Siofor 500 میلی گرم ، 850 و 1000 میلی گرم.
استفاده از این ابزار به شما امکان می دهد سطح قند خون را پایین بیاورید ، و نه تنها بلافاصله پس از خوردن غذا. شاخص کلی نیز در حال کاهش است. این امر به دلیل تأثیر متفورمین بر لوزالمعده حاصل می شود. این ماده از تولید بیش از حد انسولین جلوگیری می کند و از هیپوگلیسمی جلوگیری می کند. به لطف گرفتن Siofor از دیابت ، بیماران موفق به جلوگیری از هایپرینسولینمی ، یک بیماری آسیب شناختی می شوند که در آن میزان انسولین در خون افزایش می یابد. در دیابت منجر به افزایش وزن بدن و بروز بیماریهای قلبی عروقی می شود.

- استفاده از Siofor از دیابت می تواند توانایی سلول های عضلانی را در جذب گلوکز از خون و افزایش درک آنها از انسولین افزایش دهد.
- تحت تأثیر داروهای این گروه در دستگاه گوارش ، میزان جذب کربوهیدرات هایی که با غذا وارد بدن می شوند کاهش می یابد ، اکسیداسیون اسیدهای چرب آزاد تسریع می شود ، تجزیه گلوکز فعال می شود ، گرسنگی سرکوب می شود که منجر به کاهش وزن می شود.
افراد دیابتی که دارو را مصرف می کنند و به طور جدی پیروی از یک رژیم خاص خاص ، گاهی اوقات کاهش وزن را تجربه می کنند. با این حال ، این نشانه ای نیست که سیفور ابزاری برای کاهش وزن است. بسیاری از بیماران دارو و آنالوگهای آن را برای مدت طولانی مصرف می کنند ، اما در موارد نادر کاهش وزن قابل توجهی مشاهده می شود.
دستورالعمل رسمی چیزی نمی گوید که دارو باعث کاهش وزن می شود. استفاده از چنین داروی جدی برای خوددرمانی فایده ای ندارد. قبل از مصرف ، باید با یک متخصص مشورت کرده و دریابید که آیا می توان از این روش برای کاهش وزن استفاده کرد. شاید پزشک با اشاره به تجربه استفاده از دارو و نتایج آزمایشات بیمار ، حداقل مقدار مصرف Siofor 500 را توصیه کند. اما باید به خاطر داشته باشید که از دست دادن وزن بدون انجام هرگونه تلاش ، شکست خواهد خورد.

پس از مصرف سیفور ، بررسی های بیمار و مشاهدات متخصص نشان داد: می توانید وزن خود را کاهش دهید. اما تنها در صورت پیروی از یک رژیم غذایی کم کالری و کاهش میزان کربوهیدرات هایی که به راحتی هضم می شوند کاهش می یابد.
کاربرد و دوز
دستورالعمل های رسمی دستورالعمل های روشنی در مورد نحوه استفاده سیفور و آنالوگ های آن ارائه می دهد. استفاده از دوزهای 500 ، 1000 و سیوفور 850 فقط برای بیماران بزرگسال مبتلا به دیابت نوع 2 ، چاق و با ناکارآمدی روش درمانی که قبلاً تجویز شده است ، نشان داده شده است.
اخیراً ، متخصصان به طور فزاینده شروع به تجویز دوز 500 میلی گرم یا Siofor 850 برای درمان پیشگیری از دیابت می کنند. این وضعیت با کاهش در میزان انسولین تولید شده از لوزالمعده مشخص می شود. افراد مبتلا به این تشخیص در معرض خطر ابتلا به دیابت هستند. به طور همزمان با دارو ، بیمار از رژیم غذایی سخت رعایت می شود.
 علاوه بر این ، دارو بخشی از درمانی است که برای تخمدان پلی کیستیک در زنان تجویز می شود. این در شرایطی است که بیماران مبتلا به این آسیب شناسی اغلب از عدم تعادل کربوهیدرات رنج می برند.
علاوه بر این ، دارو بخشی از درمانی است که برای تخمدان پلی کیستیک در زنان تجویز می شود. این در شرایطی است که بیماران مبتلا به این آسیب شناسی اغلب از عدم تعادل کربوهیدرات رنج می برند.
با این حال ، عوارض جانبی Siofor 500 ، 850 یا 1000 میلی گرم متخصصان را وادار می کند تا با احتیاط به ملاقات خود نزدیک شوند.
در دیابت ، دارو فقط در سه دوز 500 ، 850 و Siofor 1000 تجویز می شود. چه نوع دوز مصرف در یک مورد خاص فقط توسط پزشک مراجعه کننده و بر اساس شرایط کلی آنها تعیین می شود. در بیشتر موارد ، دارو با کمترین دوز - 500 میلی گرم شروع می شود. اگر بیمار حالت قبل از دیابتی داشته باشد ، به طور معمول از این دوز تجاوز نمی کند. علاوه بر این ، Siofor 500 برای بیمارانی که نیاز به کاهش وزن بدن دارند ، تجویز می شود.
اگر بیمار 7 روز پس از شروع دارو هیچ عارضه جانبی نداشته باشد ، دوز مصرفی افزایش یافته و Siofor 850 تجویز می شود ، قرص ها فقط تحت نظر پزشک مصرف می شوند و در صورت عدم انحراف ، هر 7 روز یک بار دوز 500 میلی گرم متفورمین افزایش می یابد تا موثرترین مقادیر
 افزایش دوز دارو می تواند منجر به عوارض جانبی شود. در این حالت ، لازم است که مقدار آن به میزان قبلی کاهش یابد. وقتی وضعیت بیمار به حالت عادی برگردد ، باید دوباره سعی کنید دوز را به مؤثرترین مقدار افزایش دهید.
افزایش دوز دارو می تواند منجر به عوارض جانبی شود. در این حالت ، لازم است که مقدار آن به میزان قبلی کاهش یابد. وقتی وضعیت بیمار به حالت عادی برگردد ، باید دوباره سعی کنید دوز را به مؤثرترین مقدار افزایش دهید.
- قرص باید کاملاً مصرف شود ، جویده نشود و با آب زیادی شسته شود.
- بهتر است آنها را بلافاصله بعد از غذا یا به طور مستقیم در فرآیند غذا مصرف کنید.
- اگر Siofor 500 تجویز شود ، پس از آن یک بار و بهتر در عصر مصرف می شود تا خطر عوارض جانبی را کاهش دهد.
- اگر Siofor 1000 میلی گرم تجویز شود ، باید قرص را به دو دوز تقسیم کرد.
حداکثر دوز پزشکی که پزشک می تواند تجویز کند ، Siofor 1000 میلی گرم است. برای درمان موثر و کاهش وزن کافی است که بیمار روزی 2 بار مصرف کنید. در طول درمان به بیمار توصیه می شود که به طور دوره ای یک آزمایش خون عمومی و بیوشیمیایی انجام دهد تا کار کلیه ها و کبد را تجزیه و تحلیل کند.
موارد منع مصرف و عوارض جانبی
 بسیاری از افراد برای از دست دادن وزن تصمیم می گیرند از Siofor و آنالوگهای آن استفاده کنند. آنها حتی با این واقعیت متوقف نمی شوند که پس از مصرف Siofor ، عوارض جانبی کاملاً ممکن است. قبل از شروع درمان ، باید دستورالعمل ها را با دقت بخوانید و با پزشک خود صحبت کنید.
بسیاری از افراد برای از دست دادن وزن تصمیم می گیرند از Siofor و آنالوگهای آن استفاده کنند. آنها حتی با این واقعیت متوقف نمی شوند که پس از مصرف Siofor ، عوارض جانبی کاملاً ممکن است. قبل از شروع درمان ، باید دستورالعمل ها را با دقت بخوانید و با پزشک خود صحبت کنید.
شخصی که این دارو یا آنالوگهای آن را مصرف می کند ، باید استفاده از مشروبات الکلی را کاملاً کنار بگذارد. سیوفور و الکل ناسازگار هستند. ترکیب آنها می تواند منجر به عواقب بسیار جدی شود - از بین بردن جبران ناپذیر کبد.
هنگام مصرف سیوفور ، موارد منع مصرف آن به افرادی که از کمبود آب بدن رنج می برند ، دارای اختلال در عملکرد کبد و کلیه و مشکلات سیستم قلبی عروقی است. شما باید از مصرف دارو در هنگام بیماریهای عفونی ، در دمای بالاتر از بدن ، قبل از عمل یا بعد از جراحات خودداری کنید. این باید در دوران بارداری و شیردهی توسط زنان رها شود. علاوه بر این ، این دارو در دیابت نوع 1 منع مصرف دارد.
این دارو برای کودکان تجویز نمی شود. افراد بالای 60 سال در مصرف وی محدود هستند. از آن برای كسانی كه مشغول انجام كارهای سنگین بدنی هستند یا به طور جدی در ورزش مشغول هستند استفاده نکنید. اگر این شرایط برآورده نشود ، خطر بروز عوارض جانبی تلفظی افزایش می یابد.

هنگام مصرف سیفور و آنالوگ های آن با دوز ماده فعال 500 میلی گرم ، 850 و سیفور 1000 ، انجام کارهایی که نیاز به توجه بیشتری دارند و رانندگی خودرو توصیه نمی شود. در غیر این صورت ، خطر ابتلا به هیپوگلیسمی افزایش می یابد.
این واقعیت که عوارض جانبی مصرف این دارو خیلی بیشتر از زمان استفاده از داروهای دیگر برای دیابت رخ می دهد ، با بررسی های متعدد بیماران و مشاهدات متخصصان مشهود است. تظاهرات منفی هنگام مصرف Siofor 850 و حتی هنگام استفاده از حداقل دوز 500 میلی گرم وجود دارد. ممکن است بیمار از تهوع و درد شکم ، اسهال ، استفراغ یا نفخ شکایت کند. علاوه بر این ، این دارو می تواند باعث کم خونی و واکنش های آلرژیک شود.
مصرف طولانی مدت دارو باعث اسیدوز لاکتیک می شود. این خطرناکترین عارضه جانبی است که باعث ایجاد درد در عضلات و شکم می شود. بیمار احساس خواب آلودگی می کند ، از تنگی نفس رنج می برد ، درجه حرارت بدن و افت فشار خون ، ضربان قلب وی کاهش می یابد. هنگامی که این علائم ظاهر می شود ، بیمار نیاز به مراقبت فوری پزشکی دارد.
انسولین آسپارت Biphasic
انسولین آسپارت یک انسولین با عملکرد بسیار کوتاه است که با استفاده از بیوتکنولوژی و روشهای مهندسی ژنتیک بدست می آید. این ماده با استفاده از انواع ژنتیکی اصلاح شده مخمر Saccharomyces cerevisiae تولید می شود ، که برای این اهداف در صنعت داروسازی کشت می شوند. این دارو به طور موثری قند خون را در بیماران مبتلا به دیابت نوع 1 کاهش می دهد ، در حالی که باعث ایجاد واکنش های آلرژیک نمی شود و سیستم ایمنی بدن را مهار نمی کند.
اصل عمل
این دارو به گیرنده های انسولین در بافت چربی و فیبرهای عضلانی متصل می شود. سطح گلوکز خون به این دلیل کاهش می یابد که بافت ها می توانند گلوکز را به شکل کارآمدتری جذب کنند ، علاوه بر این ، بهتر وارد سلول ها می شود ، در حالی که برعکس ، سرعت شکل گیری آن در کبد کاهش می یابد. روند تقسیم چربی ها در بدن باعث تشدید و تسریع در سنتز ساختارهای پروتئین می شود.
عمل دارو پس از 10-20 دقیقه شروع می شود و حداکثر غلظت آن در خون پس از 1-3 ساعت ذکر می شود (این در مقایسه با هورمون معمول انسانی 2 برابر سریع تر است). چنین انسولین تک ماده ای با نام تجاری NovoRapid به فروش می رسد (علاوه بر آن ، انسولین آسپارت دو فاز نیز وجود دارد ، که در ترکیب آن متفاوت است).
مزایا و مضرات
انسولین آسپارت (دوفازی و تک فاز) کمی با انسولین معمولی انسان متفاوت است. در یک موقعیت خاص ، اسید آمینه پرولین با اسید آسپارتیک جایگزین می شود (که به آسپارتات نیز معروف است). این تنها باعث بهبود خاصیت هورمون می شود و به هیچ وجه بر تحمل ، فعالیت و حساسیت کم آن تأثیر نمی گذارد. با تشکر از این اصلاح ، این دارو خیلی سریعتر از آنالوگ های خود عمل می کند.
از مضرات داروی این نوع انسولین می توان یادداشت کرد ، اگرچه به ندرت اتفاق می افتد ، اما هنوز هم عوارض جانبی احتمالی دارد.
آنها می توانند خود را به شکل:
- تورم و درد در محل تزریق ،
- لیپودیستروفی ،
- بثورات پوستی
- پوست خشک ،
- واکنش آلرژیک.
ویژگی های انسولین مدرن
 در استفاده از انسولین انسانی محدودیت هایی وجود دارد ، به عنوان مثال ، کندی در معرض قرار گرفتن در معرض (یک فرد دیابتی باید 30-40 دقیقه قبل از غذا تزریق کند) و مدت زمان طولانی کار (حداکثر 12 ساعت) داشته باشد که می تواند به عنوان یک پیش نیاز برای اواخر هیپوگلیسمی ایجاد شود.
در استفاده از انسولین انسانی محدودیت هایی وجود دارد ، به عنوان مثال ، کندی در معرض قرار گرفتن در معرض (یک فرد دیابتی باید 30-40 دقیقه قبل از غذا تزریق کند) و مدت زمان طولانی کار (حداکثر 12 ساعت) داشته باشد که می تواند به عنوان یک پیش نیاز برای اواخر هیپوگلیسمی ایجاد شود.
در اواخر قرن گذشته ، نیاز به ایجاد آنالوگ انسولین وجود داشت که عاری از این کاستی ها باشد. انسولین های کوتاه مدت با کمترین نیمه عمر ممکن شروع به تولید کردند.
این امر آنها را به خواص انسولین بومی نزدیک تر می کند ، که می تواند بعد از 4-5 دقیقه پس از ورود به جریان خون غیرفعال شود.
انواع انسولین بدون قله می توانند به طور یکنواخت و یکدست از چربی زیر جلدی جذب شوند و باعث تحریک هیپوگلیسمی شبانه نشوند.
در سالهای اخیر پیشرفت چشمگیری در فارماکولوژی رخ داده است ، زیرا خاطرنشان می شود:
- انتقال از محلول های اسیدی به خنثی ،
- به دست آوردن انسولین انسانی با استفاده از فناوری DNA نوترکیب ،
- ایجاد جایگزین های انسولین با کیفیت بالا با خواص دارویی جدید.
آنالوگهای انسولین مدت زمان عمل هورمون انسانی را تغییر می دهند تا یک رویکرد فیزیولوژیکی فردی برای درمان و حداکثر راحتی برای دیابتی فراهم کنند.
این داروها امکان دستیابی به تعادل مطلوب بین خطرات افت قند خون و دستیابی به گلیسمی هدف را فراهم می کنند.
آنالوگهای مدرن انسولین با توجه به زمان عمل آن معمولاً به:
- ultrashort (Humalog ، Apidra ، Novorapid Penfill) ،
- طولانی مدت (Lantus ، Levemir Penfill).
علاوه بر این ، داروهای جایگزین ترکیبی وجود دارد که ترکیبی از اولترشورت و هورمون طولانی مدت در یک نسبت خاص هستند: Penfill، Humalog mix 25.
هومالوگ (lispro)
در ساختار این انسولین ، موقعیت پرولین و لیزین تغییر یافته است. تفاوت بین دارو و انسولین محلول در انسان ، خودجوش بودن ضعیف انجمنهای بین مولکولی است. با توجه به این موضوع ، لیسپرو می تواند با سرعت بیشتری به جریان خون دیابتی جذب شود.
اگر به همان دوز و در همان زمان داروها را تزریق کنید ، هومالوگ اوج را 2 بار سریعتر می بخشد. این هورمون خیلی سریعتر از بین می رود و پس از 4 ساعت غلظت آن به سطح اولیه خود می رسد. غلظت انسولین ساده انسانی طی 6 ساعت حفظ می شود.
 در مقایسه لیسپرو با انسولین با عملکرد کوتاه ساده ، می توان گفت که اولی می تواند تولید گلوکز توسط کبد را بسیار قوی تر سرکوب کند.
در مقایسه لیسپرو با انسولین با عملکرد کوتاه ساده ، می توان گفت که اولی می تواند تولید گلوکز توسط کبد را بسیار قوی تر سرکوب کند.
یکی دیگر از مزایای داروی Humalog وجود دارد - این قابل پیش بینی تر است و می تواند دوره تنظیم دوز با بار غذایی را تسهیل کند. این عدم وجود تغییر در مدت زمان قرار گرفتن در معرض از افزایش حجم ماده ورودی مشخص می شود.
با استفاده از انسولین ساده انسانی ، مدت کار وی بسته به دوز ممکن است متفاوت باشد. از این رو است که میانگین مدت زمان 6 تا 12 ساعت بوجود می آید.
با افزایش دوز انسولین هومالوگ ، مدت زمان کار آن تقریباً در همان سطح باقی مانده و 5 ساعت خواهد بود.
از این رو نتیجه می گیرد که با افزایش دوز لیسپرو ، خطر تاخیر در هیپوگلیسمی افزایش نمی یابد.
آسپارت (Penfill Novorapid)
این آنالوگ انسولین تقریباً می تواند پاسخ انسولین کافی به مصرف مواد غذایی را کاملاً تقلید کند. مدت زمان کوتاه آن باعث ایجاد یک اثر نسبتاً ضعیف بین وعده های غذایی می شود و این امکان را می دهد تا کامل ترین کنترل را بر روی قند خون بدست آورید.
اگر نتیجه درمان با آنالوگهای انسولین را با انسولین معمولی کوتاه مدت انسان مقایسه کنیم ، افزایش قابل توجهی در کیفیت کنترل سطح قند خون بعد از مصرف مشاهده می شود.
درمان ترکیبی با Detemir و Aspart این فرصت را می دهد:
- تقریباً 100٪ پروفایل روزانه هورمون انسولین را عادی می کند ،
- برای بهبود کیفی سطح هموگلوبین گلیکوزیله شده ،
- به طور قابل توجهی احتمال ایجاد شرایط هیپوگلیسمی را کاهش می دهد ،
- دامنه و غلظت اوج قند خون دیابتی را کاهش دهید.
قابل توجه است که در طول درمان با آنالوگهای انسولین پایه- بولوس ، میانگین افزایش وزن بدن به طور قابل توجهی پایین تر از کل دوره مشاهده پویا بود.
گلولیسین (Apidra)
انسولین انسولین انسانی Apidra یک داروی در معرض فوق العاده کوتاه است. با توجه به داروهای فارماکوکینتیک ، فارماکودینامیک و فراهمی زیستی آن ، Glulisin معادل Humalog است. هورمون در فعالیت میتوژنیک و متابولیک خود هیچ تفاوتی با انسولین ساده انسان ندارد. با تشکر از این ، استفاده از آن برای مدت طولانی امکان پذیر است و کاملاً بی خطر است.
به عنوان یک قاعده ، Apidra باید در ترکیب با:
- انسولین طولانی مدت انسان
- انسولین پایه
 علاوه بر این ، این دارو با شروع سریعتر کار و مدت زمان کمتر آن نسبت به هورمون طبیعی انسان مشخص می شود. به بیماران دیابتی این امکان را می دهد تا نسبت به هورمون انسانی انعطاف پذیری بیشتری در استفاده از آن با غذا نشان دهند. انسولین تأثیر خود را بلافاصله پس از تزریق شروع می کند و میزان قند خون 10-20 دقیقه پس از تزریق Apidra به صورت زیر جلدی کاهش می یابد.
علاوه بر این ، این دارو با شروع سریعتر کار و مدت زمان کمتر آن نسبت به هورمون طبیعی انسان مشخص می شود. به بیماران دیابتی این امکان را می دهد تا نسبت به هورمون انسانی انعطاف پذیری بیشتری در استفاده از آن با غذا نشان دهند. انسولین تأثیر خود را بلافاصله پس از تزریق شروع می کند و میزان قند خون 10-20 دقیقه پس از تزریق Apidra به صورت زیر جلدی کاهش می یابد.
برای جلوگیری از هیپوگلیسمی در بیماران سالخورده ، پزشکان توصیه می کنند دارو را بلافاصله بعد از خوردن غذا یا همزمان بخورید. کاهش مدت زمان هورمون به جلوگیری از اثر به اصطلاح "روکش" کمک می کند ، که این امر باعث می شود از هیپوگلیسمی جلوگیری شود.
گلولیسین برای افرادی که اضافه وزن دارند می تواند موثر باشد ، زیرا استفاده از آن باعث افزایش بیشتر وزن نمی شود. این دارو با شروع سریع حداکثر غلظت در مقایسه با سایر انواع هورمونهای منظم و lispro مشخص می شود.
Apidra به دلیل انعطاف پذیری بالا ، برای درجه های مختلف اضافه وزن ایده آل است. در چاقی نوع احشایی ، میزان جذب دارو می تواند متفاوت باشد ، و این امر باعث می شود کنترل قند خون ناخوشایند باشد.
Detemir (لوایر Penfill)
لومیر پنفیل یک آنالوگ انسولین انسانی است. این زمان متوسط کار دارد و قله ای ندارد. این به اطمینان از کنترل گلیسمی پایه در طول روز کمک می کند ، اما در صورت استفاده مضاعف است.
Detemir هنگام تزریق زیر جلدی موادی را تشکیل می دهد که به مایع بینابینی به آلبومین سرم متصل می شوند. در حال حاضر پس از انتقال از طریق دیواره مویرگی ، انسولین دوباره به آلبومین موجود در جریان خون متصل می شود.
در آماده سازی ، فقط کسر آزاد از نظر بیولوژیکی فعال است. بنابراین ، اتصال به آلبومین و فروپاشی آهسته آن ، عملکرد طولانی و بدون اوج را فراهم می کند.
انسولین لومیر پنفیل بر روی بیمار مبتلا به دیابت هموار عمل می کند و نیاز کامل او به انسولین پایه را تکمیل می کند. لرزش قبل از تجویز زیر جلدی ایجاد نمی شود.
گلارگین (لانتوس)
جایگزین انسولین گلارژین فوق العاده سریع است. این دارو می تواند در محیطی کمی اسیدی به خوبی و کاملاً محلول باشد و در یک محیط خنثی (در چربی زیر جلدی) محلول در آن ضعیف است.
 بلافاصله پس از تجویز زیر جلدی ، گلارگین با تشکیل میکرو برداشتی وارد واکنش خنثی سازی می شود ، که برای انتشار بیشتر هگزامرهای دارویی و تقسیم آنها در مونومرها و دیمرهای هورمون انسولین ضروری است.
بلافاصله پس از تجویز زیر جلدی ، گلارگین با تشکیل میکرو برداشتی وارد واکنش خنثی سازی می شود ، که برای انتشار بیشتر هگزامرهای دارویی و تقسیم آنها در مونومرها و دیمرهای هورمون انسولین ضروری است.
به دلیل جریان صاف و تدریجی لانتوس به جریان خون بیمار مبتلا به دیابت ، گردش خون وی در کانال طی 24 ساعت اتفاق می افتد. این باعث می شود تزریق آنالوگ انسولین فقط یک بار در روز امکان پذیر شود.
هنگامی که مقدار کمی روی اضافه می شود ، انسولین لانتوس در لایه زیر جلدی فیبر متبلور می شود ، که علاوه بر این مدت زمان جذب آن را طولانی تر می کند. مطلقاً تمام این خصوصیات این دارو مشخصات صاف و کاملاً بی نقص آن را تضمین می کند.
گلارژین بعد از 60 دقیقه بعد از تزریق زیر جلدی شروع به کار می کند. غلظت پایدار آن در پلاسمای خون بیمار پس از 2-4 ساعت از اولین دوز مصرف قابل مشاهده است.
صرف نظر از زمان دقیق تزریق این دارو فوق صاف (صبح یا عصر) و محل تزریق فوری (معده ، بازو ، پا) ، مدت زمان قرار گرفتن در معرض بدن خواهد بود:
- متوسط - 24 ساعت
- حداکثر - 29 ساعت.
جایگزینی انسولین گلارژین می تواند در بازده بالای آن با هورمون فیزیولوژیکی کاملاً مطابقت داشته باشد ، زیرا این دارو:
- مصرف قند توسط بافتهای محیطی وابسته به انسولین (بخصوص چربی و ماهیچه) ، به صورت كیفیت تحریک می كند.
- گلوکونوژنز را کاهش می دهد (گلوکز خون را کاهش می دهد).
علاوه بر این ، دارو به طور قابل توجهی روند تقسیم بافت چربی (لیپولیز) ، تجزیه پروتئین (پروتئولیز) را سرکوب می کند ، ضمن اینکه باعث افزایش تولید بافت ماهیچه ای می شود.
مطالعات پزشکی فارماکوکینتیک گلارگین نشان داده است که توزیع بی اوتی این دارو باعث می شود تقریباً 100٪ از تولید پایه انسولین هورمون درون زا در طی 24 ساعت تقلید شود. در عین حال ، احتمال ایجاد شرایط هیپوگلیسمی و جهش شدید سطح قند خون به میزان قابل توجهی کاهش می یابد.
مخلوط هومالوگ 25
این دارو مخلوطی است که شامل:
- 75٪ تعلیق پروتئین شده هورمون lispro ،
- انسولین 25٪ هومالوگ.
این و دیگر آنالوگهای انسولین نیز مطابق با مکانیسم رهاسازی آنها ترکیب می شوند. مدت زمان عالی دارو به دلیل تأثیر پروتئین پروتئین هورمون لیسپرو تأمین می شود و این باعث می شود که تولید پایه هورمون تکرار شود.
 25٪ باقیمانده انسولین lispro یک جزء با مدت زمان قرار گرفتن در معرض فوق العاده کوتاه است که پس از خوردن در گلایسمی تأثیر مثبتی دارد.
25٪ باقیمانده انسولین lispro یک جزء با مدت زمان قرار گرفتن در معرض فوق العاده کوتاه است که پس از خوردن در گلایسمی تأثیر مثبتی دارد.
نکته قابل توجه این است که هومالوگ موجود در ترکیب مخلوط در مقایسه با هورمون کوتاه مدت بدن بسیار سریعتر تأثیر می گذارد. این کنترل حداکثر گلیسمی بعد از زایمان را ارائه می دهد و بنابراین در مقایسه با انسولین با عملکرد کوتاه از نظر فیزیولوژیکی بیشتر است.
انسولین های ترکیبی مخصوصاً برای مبتلایان به دیابت نوع 2 توصیه می شود. این گروه شامل بیماران سالخورده است که به طور معمول از مشکلات حافظه رنج می برند. به همین دلیل است که معرفی هورمون قبل از غذا یا بلافاصله پس از آن به بهبود قابل توجهی در کیفیت زندگی چنین بیمارانی کمک می کند.
بررسی وضعیت سلامتی افراد دیابتی در گروه سنی 60 تا 80 سال با استفاده از داروی مخلوط Humalog 25 نشان داد که آنها موفق به جبران بسیار خوبی برای متابولیسم کربوهیدرات شدند. در حالت تجویز هورمون قبل و بعد از وعده های غذایی ، پزشکان موفق به افزایش وزن ناچیز و مقدار بسیار کم هیپوگلیسمی شدند.
کدام انسولین بهتر است؟
اگر فارماکوکینتیک داروهای مورد نظر را با هم مقایسه کنیم ، در صورت ابتلا به دیابت ، هر دو نوع اول و دوم ، تعیین آنها توسط پزشک معالج کاملاً موجه است. تفاوت معنی داری بین این انسولین ها در عدم افزایش وزن بدن در طول درمان و کاهش در تعداد تغییرات شبانه غلظت گلوکز در خون است.
علاوه بر این ، توجه به نیاز به یک تزریق منفرد در طول روز بسیار حائز اهمیت است که برای بیماران بسیار راحت تر است. به خصوص بالا است که اثر آنالوگ انسولین انسانی گلارگین در ترکیب با متفورمین برای بیماران مبتلا به دیابت نوع 2 بسیار مفید است. مطالعات حاکی از کاهش قابل توجه سنبله های شبانه در غلظت قند است. این کمک می کند تا به طور قابل اعتماد و عادی گلیسمی روزانه.
ترکیب لانتوس با داروهای خوراکی با کاهش قند خون در بیمارانی که قادر به جبران دیابت نیستند ، مورد بررسی قرار گرفت.
آنها باید هرچه سریعتر به گلارگین اختصاص دهند. این دارو برای درمان با پزشک متخصص غدد و پزشک عمومی توصیه می شود.
درمان فشرده با لانتوس باعث بهبود قابل توجهی در کنترل گلیسمی در کلیه گروه های بیماران مبتلا به دیابت می شود.