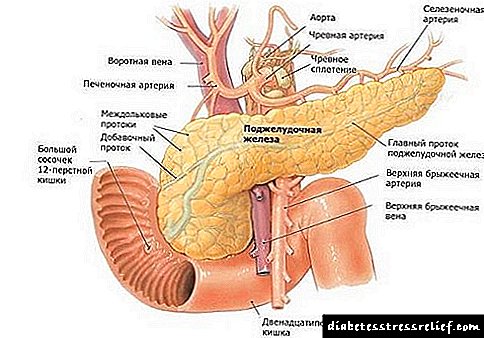
ویژگی های جراحی پانکراس
نشانه ها جراحی لوزالمعده هستند
تنگی مجرای لوزالمعده و
فشار خون بالا در دیستال (با توجه به سخت گیری) بخش های آن ،
اشکال دردناک شدید لوزالمعده مزمن که برای درمان دارویی پیچیده نیستند.
نشانه های جراحی با پانکراتیت مزمن:
مقاوم در برابر درمان محافظه کارانه
فرآیندهای تنگی در مجاری غده ،
پانکراتیت مزمن ، همراه با بیماریهای همزمان ارگانهای مجاور (معده ، اثنی عشر ، مجاری صفراوی) ،
پانکراتیت مزمن پیچیده شده توسط زردی انسدادی یا اثنی عشر شدید ، فیستول و کیست ،
پانکراس مزمن با مشکوک به سرطان لوزالمعده.
63. انسداد بخش خروجی معده و دوازدهه در پانکراس مزمن (تشخیص ، درمان)
تنگی پیلوریک. تشخیص بیماری مبتنی بر مطالعات زیر است:
· معاینه اشعه ایکس. در این حالت ، افزایش اندازه معده ، کاهش فعالیت پریستالتیک ، تنگ شدن کانال ، افزایش زمان تخلیه محتویات معده ،
اسفوگاگاستروودوودنوسکوپی. باریک و تغییر شکل معده در محل خروج ، گسترش معده ،
· بررسی عملکرد حرکتی (با استفاده از روش الکتروگاسترونتروگرافی). این روش باعث می شود در مورد لحن ، فعالیت الکتریکی ، فرکانس و دامنه انقباضات معده بعد از غذا و بر روی معده خالی یاد بگیرید ،
سونوگرافی در مراحل بعدی ، شکم بزرگ شده قابل تجسم است.
درمان تنگی پیلوریک (تنگی پیلوریک) فقط جراحی است. دارو درمانی شامل درمانی برای بیماری زمینه ای ، آماده سازی قبل از عمل است. داروهای ضد انعقادی تجویز می شوند ، اصلاح اختلالات پروتئین ، متابولیسم الکترولیت آب و ترمیم وزن بدن انجام می شود.
درمان تنگی پیلور فقط جراحی است. درمان رادیکال باعث برداشتن معده می شود. در موارد شدید ، آنها محدود به تحمیل دستگاه گوارش خلفی خلفی می شوند که تخلیه محتویات را تضمین می کند.
64. انواع اعمال پانکراس در پانکراس مزمن.
کلیه گزینه های جراحی مورد استفاده در معالجه بیماران مبتلا به پانکراتیت مزمن به طور معمول به:
1) مداخلات مستقیم بر لوزالمعده ، 2) عمل جراحی بر روی سیستم عصبی اتونوم ، 3) عمل جراحی در مجاری صفراوی ، 4) جراحی روی معده و دوازدهم.
1) مداخلات مستقیم لوزالمعده در صورت انسداد و باریک شدن مجرای خروجی اصلی ، ویروزونگولیتیازیس ، سرطان مشکوک به لوزالمعده ، ضایعات شدید فیبروسکلروتیک لوزالمعده ، پانکراس مزمن ، همراه با سودوسیستها ، کلسیفیکاسیون انجام می شود. عملیات این گروه شامل می شود عمل جراحی برداشتن, عملیات تخلیه داخلی سیستم مجرای لوزالمعده - سایپرز ، باشگاه دانش و او انسداد.
برداشتن جراحی مداخلات روی لوزالمعده عبارتند از: برداشتن نواحی چپ ، برداشتن زیر استخوانی ، برداشتن لوزالمعده و دیودنوپانراتکتومی کل.
میزان برداشتن لوزالمعده در بیماران مبتلا به پانکراس مزمن بستگی به شیوع فرآیند انسداد-تنگی دارد.
عملیات زهکشی داخلی سیستم مجرای لوزالمعده جریان خروج ترشحات لوزالمعده به روده کوچک را بازیابی می کند. از مداخلات جراحی این گروه ، متداول ترین عمل ها است Pestov-1 Pestov-2 ، Duval ، بخش ها و پلاستیک دهان مجرای اصلی لوزالمعده.
عملیات پستوف -1 و دووال مربوط به عملیات لوزالمعده لوزالمعده است. آنها در معالجه بیماران با تغییرات غیر قابل برگشت در غده دیستال ، همراه با گسترش انتشار مجرای ویرسونگ در قسمت باقیمانده غده پس از برداشتن در صورت عدم وجود چندین سختی مورد استفاده قرار می گیرند.
هنگام انجام یک عمل پستوف -1 دم لوزالمعده در ابتدا برداشت می شود. در همان زمان ، طحال خارج می شود. سپس ، دیواره قدامی مجرای Wirsung به همراه بافت لوزالمعده واقع در بالای آن به صورت طولی به قسمت غیرقابل تغییر مجرای منتقل می شود. حلقه ژژنوم جدا شده در امتداد Ru به صورت خلفی انجام می شود. آناستوموز توسط بخیه های دو ردیف بین روده و لکه های غده تشکیل می شود ، داخل لومن روده کوچک به سطح قسمت غیرقابل حل مجرای داخل روده تبدیل می شود. به عنوان گزینه هایی برای آناستوموزها ، از آناستوموزهای نوع "انتهای لوزالمعده تا انتهای روده کوچک" و نوع "انتهای لوزالمعده به سمت روده کوچک" استفاده می شود.
در طول عملیات دووال برداشتن لوزالمعده دیستال و اسپلنکتومی انجام می شود. مدفوع لوزالمعده با حلقه ای از روده کوچک آناستوموز می شود ، مطابق Ru خاموش می شود و با استفاده از terminalateral pancreatojejunoanast oz a.
pancreatojejunostomy طولی با توجه به پستوف -2 از آن در معالجه بیماران مبتلا به پانکراتیت مزمن با آسیب کامل به مجرای لوزالمعده (باریک شدن مجرای متناوب با مجرای انبساط آن) در صورت عدم امکان انجام عمل برداشتن استفاده می شود. ماهیت این عمل تشکیل یک آناستوموز بین مجرای ویروسون طولی و یک حلقه طولانی جدا شده (حدود 30 سانتی متر) ژژنوم است که با توجه به Ru توسط آناستوموز Y شکل خاموش می شود.
مشروعیت (پر کردن ، انسداد) سیستم مجرای لوزالمعده با وارد کردن مواد پر کننده (پانکراس ، چسب اکریلیک ، چسب KL-3 و غیره) در ترکیب با آنتی بیوتیک ها حاصل می شود. معرفی مواد انسدادی باعث آتروفی و اسکلروز پارانشیم اگزوکرین غده می شود و به تسکین سریع درد کمک می کند.
2) عملیات روی سیستم عصبی اتونوم با درد شدید انجام می شود آنها در تقاطع مسیرهای تحریک درد قرار دارند. عملیات اصلی این گروه ، اسپلننکتومی سمت چپ در ترکیب با برداشتن گره قمری قمری چپ (عملیات Malle-Guy) ، اسپلننکتومی قفسه سینه دوطرفه و سمپاتکتومی ، نوروتومی پس از حاملگی (عملیات Yoshioka - Wakabayashi) ، نوروتومی حاشیه ای (عملیات پ.ن. ناپالکوف - م A. Trunina - I.F کروتیکووا)..
عملیات مالل-هی (1966) فیبرهای عصبی را که از دم و بخشی از سر لوزالمعده ناشی می شود ، قطع می کند. این عمل از دسترسی های برونگرایانه و لاپاراتومی انجام می شود. در اول مورد ایجاد برش کمر با برداشتن دنده های XII. پس از جابجایی قطب فوقانی ، کلیه ها برای دستکاری اعصاب بزرگ و کوچک داخلی که در جهت عرضی پاهای دیافراگم عبور می کنند قابل دسترسی می شوند. با عصب کشیدن ، گره قمری که در آئورت قرار دارد را در معرض قرار دهید. در صورت بهره برداری مالل-هی از لاپاراتنوگو از دسترسی ، لبه سمت چپ تنه سلیاک را در معرض دید خود قرار می دهد و در گوشه ای بین آن و آئورت ، گره نیمه نیمانی سمت چپ پلکوس سلیاک و همچنین اعصاب داخلی بزرگ و کوچک را پیدا می کند.
اسپلننکتومی قفسه سینه دو طرفه و سمپاتکتومی برای درمان بیماران مبتلا به پانکراتیت مزمن با سندرم درد مداوم پیشنهاد شده است. الیاف عصبی Postganglionic از پلکسوس عصبی تشکیل شده توسط الیاف عصبی گره های لون راست و چپ و همچنین پلکوس آئورت نشات می گیرد. آنها سر و تا حدودی بدن لوزالمعده را مجرا می کنند و در لبه میانی روند قلاب به داخل آن نفوذ می کنند. در طول عملیات یوگیووکا - واکابایاگی اول ، قسمت اول این پلکسوس ، با عبور از گره قمری راست ، از هم تلاشی می کند. با توجه به كوچر و كشف گره در گوشه بين رگه هاي توخلوي پايين و چپ كليه ، اين عمل پس از تحرك اثني عشر در دسترس مي باشد. سپس قسمت دوم الیافی را که از شریان مزنتریک برتر به لوزالمعده می رود ، جدا کنید.
بیشترین تأثیر بالینی عمل یوگیووکا - واکابایاشی در بیماران مبتلا به پانکراتیت مزمن با بومی سازی روند پاتولوژیک در لوزالمعده مشاهده می شود. با این حال ، نوروتومی پس از بانگلیونیک می تواند با زخم روده ، اسهال پیچیده شود.
نوروتومی پانکراس حاشیه ای از این کاستی ها محروم است. (عملیات P. K ناپالکوف - M. A. Trunina - و اف. کروتیکووا). اجرای این مداخله جراحی با تقاطع هر دو الیاف سمپاتیک و آوران سمپاتیک و پاراسمپاتیک در طول محیط لوزالمعده همراه است. برای انجام این کار ، پریتونال پاریتال را در امتداد لبه فوقانی لوزالمعده بریده و تنه شریانی سلیاک و شاخه های آن را در معرض دید خود قرار دهید. محلول I٪ نووکائین با الکل به گره های نیمه دوم فلج سلیاک وارد می شود. سپس از شاخه های عصبی * که از شریان های کبدی و طحال به لبه فوقانی غده می رود عبور دهید. یک صفاقی در بالای رگهای مزانترال بریده شده و تنه های عصبی در حال عبور به لوزالمعده در امتداد شریان مزانتریک برتر جدا می شوند.
اشکال قابل توجه در عمل جراحی نوروتومی پانکراس حاشیه ای ، میزان عود بالا از درد است. نوروتومی دوره ای از دیافراگم شریان کبدی و طحال مشترک ، به عنوان یک قاعده ، هنگامی انجام می شود که انجام عملیات نوروتومی حاشیه ای غیرممکن باشد. هر دو گزینه جراحی از نظر بالینی مشابه هستند.
3) عملیات روی دستگاه صفراوی در بیماران مبتلا به پانکراتیت مزمن ، از آنها برای بیماری همزمان سنگ کیسه صفرا ، تنگی پاپیای بزرگ اثنی عشر و ایجاد سندرم انسداد زردی انسداد استفاده می شود. با استفاده از این آسیب شناسی ، کوله سیستکتومی با زهکشی مجرای صفراوی مشترک ، آناستوموزهای بیلیودیژستروژن ، پاپیلوسفینکتروتومی و پاپیلوسفینکتروپلاستی بیشترین کاربرد را دارد.
4) ازعمل روی معده در پانکراتیت مزمن ، برداشتن بیشتر برای زخمهایی که به لوزالمعده نفوذ می کنند و توسط لوزالمعده ثانویه پیچیده می شوند ، انجام می شود و در اثنی عشر - واگوتمی (SPV) در ترکیب با زهکشی معده یا برداشتن معده.
انواع مداخلات
انتخاب عمل به شواهد بستگی دارد. عملیات عبارتند از:
- اورژانس (به عنوان مثال با پریتونیت) ،
- تأخیر (تجویز شده برای رد بافت غده مرده)
- برنامه ریزی شده (پس از خاتمه روند حاد).
جراحی لوزالمعده با استفاده از روشهای زیر انجام می شود:
- بخیه زدن در صورت آسیب جزئی در لبه ها که باعث نقض تمامیت اندام نمی شود استفاده می شود.
- سیستنترواستومی این نشانگر برای شبه خنک کننده شبه نشان داده شده است.
- نكراسكوستكتومي. این ماده برای التهاب چرکی گسترده که روی اندامهای مجاور تأثیر می گذارد ، استفاده می شود.
- Marsunialization. برای از بین بردن شبه دیواره های نازک و محتویات چرکی استفاده می شود.
- اسفنکستروویروسونگلوپلاستی ترانسودودنال در درمان تنگی استفاده می شود.
- Virsungoduodenostomy. منصوب شده است تا انسداد مجاری را از بین ببرد.
- لوزالمعده طولی. این بیماری در صورت لوزالمعده آندوسکوپی مزمن با اختلال در ترشح مجاری انجام می شود.
- پاپیلوتومی هنگام برداشتن نئوپلاسم خوش خیم یا نئوپلاسم های بدخیم کوچک انجام می شود.
- برداشتن سمت چپ. با ضایعات کانونی بدن (دم) غده با نقض صدا انجام می شود.
- اثنی عشر duodenopancreatectomy. تجویز آن برای پارگی و تومورهای متعدد بر روی کل غده بدون متاستاز است.
- برداشتن لوزالمعده این بیماری با آسیب شناسی های مخرب که بخشی از سر و ظاهر تومورها را تحت تأثیر قرار می دهد ، انجام می شود.
- اسپلننکتکتومی سمت چپ با برداشتن گره سمت چپ پلکس خورشیدی. از آن به صورت مزمن پانکراتیت با فیبروز شدید و درد شدید استفاده می شود.
- اسپلننکتکتومی سمت راست. به شما اجازه می دهد تا انتقال ضربان های درد از مجاری سر و مجاری صفرا را متوقف کنید.
نشانه ها و موارد منع مصرف
مداخله جراحی یک اقدام شدید است ، زیرا این عمل تأثیر شدیدی روی اندامهای داخلی دارد. نشانه های جراحی عبارتند از:
- شکل حاد پانکراتیت مخرب ،
- بیماری نکروز لوزالمعده
- شکل مزمن پانکراتیت با تشدید مکرر و حداقل دوره بهبودی ،
- نکروز پانکراس آلوده ،
- دوره شدید آسیب شناسی ،
- ناهنجاری های مادرزادی ،
- آسیب های بافت نرم غده ناشی از استرس مکانیکی ،
- پیشگویی
- پریتونیت
- نئوپلاسم های بدخیم
در نتیجه ذوب شدن لوزالمعده ، معده ، 12 زخم اثنی عشر و مثانه ممکن است مبتلا شود.
موارد منع مصرف برای مداخله جراحی وجود دارد:
- تغییرات ناگهانی فشار خون ،
- سطح بالای آنزیم ها
- حالت شوک که نمی توان با آن برخورد کرد ،
- آنوری (فقدان ادرار) ،
- قند ادرار بالا
- اختلالات شدید انعقادی.
برای هر یک از این علائم ، جراحی ممنوع است. ابتدا باید عادی ها را عادی کنید.
موارد منع مصرف برای مداخله جراحی وجود دارد.
آماده سازی
برای جلوگیری از بروز عوارض و به منظور آماده سازی برای جراحی ، مطالعات آزمایشگاهی و ابزاری انجام می شود:
- آزمایش خون (کلی و مفصل) انجام می شود. اگر تومور در سر غده مشکوک باشد ، آزمایش هایی برای نشانگر تومور انجام می شود.
- تشخیص ابزار شامل سونوگرافی لوزالمعده و اندامهای مجاور است.
- بسته به تشخیص ، ممکن است توموگرافی کامپیوتری لازم باشد. غالباً كلانژیوپانكوگرافی رزونانس مغناطیسی لازم است.
- اگر مجبور شوید سنگها را از مجاری جدا کنید ، کولانژیوپانکراتوگرافی رتروگراد آندوسکوپی انجام می شود. با استفاده از این روش اطلاعاتی درباره وضعیت مجاری غده به دست می آید.
- اگر به نئوپلاسم بدخیم مشکوک باشد ، بیوپسی نمونه با استفاده از سوراخ (برای تعیین ماهیت تومور) انجام می شود.
هنگام انجام بیوپسی ، ممکن است مشکلاتی بوجود بیاید: در طی روش ممکن است خونریزی ایجاد شود و پس از پایان نمونه برداری ، تشکیل فیستول ایجاد شود.
یک رویداد مهم در آماده سازی ، گرسنگی است (صرف نظر از شکل پانکراس). کمبود غذا در دستگاه گوارش خطر عوارض در حین و بعد از عمل را کاهش می دهد.
در روز عمل ، به بیمار یک ورم پاک کننده داده می شود ، پس از آن تجویز قبل از عمل (داروهایی برای آماده سازی بیمار برای بیهوشی و جراحی استفاده می شود).
چگونه می گذرد
درمان جراحی پانکراتیت حاد به مدت 2 روز انجام می شود: در اول - آماده سازی قبل از عمل ، در دوم - عمل.
2 روش مداخله جراحی وجود دارد:
- باز (برش در حفره شکمی و ناحیه کمر برای دسترسی به عضو انجام می شود).
- حداقل تهاجمی (مداخلات تخلیه کننده سوراخ) - دستکاری ها از طریق سوراخ در دیواره شکم انجام می شود. یک نشانه برای مداخله تخلیه سوراخ تحت کنترل سونوگرافی ، وجود سازندهای عمده مایعات در حفره شکم است.
این نوع مداخله در صورت بروز ضایعه پس از عمل یا استفاده از زهکشی برای از بین بردن مایع آلوده استفاده می شود.
عملیات طبق یک الگوریتم از پیش تعیین شده انجام می شوند: پس از باز شدن تشکیل (التهاب یا چرک) بخشی از اندام (سر یا دم) برداشته می شود. در موارد شدید ، برداشتن کامل ارگان ها انجام می شود.
2 روش مداخله جراحی وجود دارد: باز و با حداقل تهاجم.
عوارض
عواقب خطرناک می تواند منجر به هرگونه مداخله جراحی شود. اثر مکانیکی روی اندام می تواند در دوره توانبخشی عوارض ایجاد کند:
- خونریزی
- التهاب چرکی ،
- سوء هاضمه ،
- دیابت قندی
- آسیب به رگ های خونی و اعصاب مجاور اندام تحت عمل جراحی ،
- پانکراتیت بعد از عمل ،
- پریتونیت
- تشدید اشکال مزمن بیماری ها.
در نتیجه کاردیوتونیک درمانی ممکن است اختلالات انعقادی ایجاد شود.
توانبخشی بیمار
بعد از عمل ، بیمار به بخش مراقبت های ویژه منتقل می شود ، جایی که وضعیت وی کنترل می شود. شناسایی عوارض بعد از عمل در روز اول دشوار است.
نظارت بر فشار خون ، هماتوکریت و قند خون ، پارامترهای فیزیکی و شیمیایی ادرار و سایر پارامترهای مهم انجام می شود ، یک مطالعه اشعه ایکس انجام می شود.
در دوره بعد از عمل ، شستشو (جریان یا کسری) مناطق تخریب با محلول ضد عفونی کننده انجام می شود. در هفته اول ، استراحت تختخواب ارائه می شود.
بیمار حداقل 4 هفته در بیمارستان است. پس از این مدت ، بیمار می تواند به درمان سرپایی منتقل شود.
اگر وضعیت بیمار همچنان پایدار بماند ، در روز دوم وی به بخش جراحی منتقل می شود. بیمار معالجه توسط پزشک معالج را دریافت می کند. مراقبت با در نظر گرفتن ماهیت مداخله جراحی ، شدت آن ، وجود عوارض انجام می شود.
بیمار حداقل 4 هفته در بیمارستان است. پس از این مدت ، بیمار می تواند به درمان سرپایی منتقل شود. رعایت استراحت ، رژیم ، مصرف داروهای تجویز شده ضروری است.
پیاده روی های کوتاه مجاز است ، هرگونه فعالیت بدنی منع مصرف دارد.
رژیم درمانی
در توانبخشی بعد از عمل ، نقش مهمی به تغذیه و رژیم غذایی بالینی داده می شود. 2 روز اول گرسنگی را نشان می دهد ، از روز 3 شروع می کند - غذاهای کم مصرف (کراکر ، فرنی شیر ، کلم ، غذای نیمه مایع بدون نمک ، شکر و ادویه جات ترشی جات).
در هفته اول بعد از عمل ، مجاز به خوردن غذاهای بخارپز می باشید ، در آینده توصیه می شود غذاهای آب پز را در رژیم غذایی قرار دهید.
در هفته اول بعد از عمل ، مجاز به خوردن غذاهای بخارپز می باشید ، در آینده توصیه می شود غذاهای آب پز را در رژیم غذایی قرار دهید.
از هفته دوم ، اگر شرایط بیمار امکان پذیر باشد ، مجاز به مصرف مقدار کمی ماهی و گوشت بدون چربی است. لازم است از خوردن غذاهای چرب ، تند ، سرخ شده ، دودی خودداری کنید. شیرینی ها ، محصولات آرد ، شیرینی ها مستثنی هستند.
تمرینات فیزیوتراپی
نکته واجب برنامه توانبخشی LFK است. در دوره بعد از عمل شامل تمرینات تنفسی و تمرینات قلبی می شود. ژیمناستیک زیر نظر پزشک انجام می شود.
طبق آمار ، امتناع بیماران از تمرینات فیزیوتراپی روند بهبودی را افزایش می دهد و خطر عود پس از عمل برای نئوپلاسم های بدخیم را افزایش می دهد.
نکته واجب برنامه توانبخشی LFK است.
پیش بینی زندگی
بعد از برداشتن کامل یا برداشتن بخشی از لوزالمعده ، بیمار می تواند مدت طولانی زندگی کند به شرط آنکه دوره درمانی را پشت سر بگذارد و سپس تا پایان عمر خود را بخورد و داروهای تجویز شده توسط پزشک را به درستی مصرف کند.
نقش غده در زندگی بدن بسیار عالی است: هورمون ها را سنتز می کند و آنزیم های گوارشی تولید می کند. عملکرد آنزیم و هورمونی با کمک درمان جایگزینی قابل جبران است.
داروهای حاوی آنزیم برای بیماران تجویز می شود ، بیماران باید سطح قند خون خود را کنترل کنند (به دلیل افزایش خطر ابتلا به دیابت قند).
چه موقع عمل جراحی پانکراتیت انجام می شود؟
در صورت مشاهده ضایعات شدید بافتهای عضو ، نیاز به درمان جراحی به دلیل بیماری لوزالمعده ایجاد می شود. به عنوان یک قاعده ، عمل در مواردی انجام می شود که گزینه های جایگزین فقط منجر به عدم موفقیت می شوند ، یا بیمار در شرایط بسیار جدی و خطرناکی قرار دارد.
باید در نظر داشت که هرگونه مداخله در اندام بدن انسان مملو از انواع پیامدهای منفی است. مسیر مکانیکی هرگز تضمینی برای بهبودی بیمار نمی دهد ، بلکه برعکس ، همیشه خطر تشدید گسترده تصویر کلی سلامت وجود دارد. علائم و درمان پانکراتیت در بزرگسالان غالباً به هم مرتبط هستند.
علاوه بر این ، فقط یک پزشک متخصص مجرب و متخصص باریک می تواند این عمل را انجام دهد و همه موسسات پزشکی نمی توانند از چنین متخصصانی برخوردار شوند. بنابراین ، جراحی پانکراس با حضور پانکراس در شرایط زیر انجام می شود:
- وضعیت بیمار ، مشخص شده توسط یک مرحله حاد از یک بیماری مخرب. با یک تصویر مشابه ، تجزیه بافتهای اندام بیمارگونه از نوع نکروز مشاهده می شود ، در حالی که می توان فرآیندهای چرکی را نیز اضافه کرد که این یک تهدید مستقیم برای زندگی بیمار است.
- وجود لوزالمعده به صورت حاد یا مزمن ، که به مرحله نکروز لوزالمعده ، یعنی طبقه بندی نکروز بافتهای زنده منتقل شده است.
- ماهیت مزمن پانکراتیت ، که با حملات مکرر و حاد با مدت کوتاهی از بهبودی ذکر می شود.
همه این آسیب شناسی ها در صورت عدم وجود درمان جراحی می تواند عواقب مهلکی به دنبال داشته باشد. علاوه بر این ، هر روش درمان محافظه کارانه نتیجه لازم را نخواهد داد ، که یک نشانه مستقیم برای این عمل است.

عمده ترین مشکلات در انجام درمان جراحی
جراحی در زمینه پانکراسیت همیشه یک روش پیچیده و همچنین دشوار برای پیش بینی است ، که بر اساس تعدادی از جنبه های مرتبط با آناتومی اعضای داخلی ترشح مختلط انجام می شود.
بافت اندام های داخلی بسیار شکننده است ، بنابراین خونریزی شدید با کوچکترین دستکاری ممکن است ایجاد شود. یک عارضه مشابه در دوران بهبودی بیمار نیز از این امر مستثنی نیست.
علاوه بر این ، در مجاورت غده اندام های حیاتی هستند و آسیب جزئی آنها می تواند منجر به نقص های جدی در بدن انسان و همچنین عواقب برگشت ناپذیر شود. راز ، همراه با آنزیم هایی که مستقیماً در اندام تولید می شوند ، از داخل آن را تحت تأثیر قرار می دهند ، که منجر به طبقه بندی بافت می شود ، به طور قابل توجهی روند کار را پیچیده می کند.
علائم و درمان لوزالمعده در بزرگسالان
پانکراتیت حاد با علائم زیر مشخص می شود:
- درد شدید شکم با موضعی در هیپوکندری راست و چپ.
- ضعف عمومی
- دمای بدن افزایش یافته است.
- حالت تهوع و استفراغ ، اما پس از خالی شدن معده ، تسکین ایجاد نمی شود.
- یبوست یا اسهال.
- تنگی نفس متوسط.
- سکسکه
- نفخ و ناراحتی های دیگر در شکم.
- تغییر رنگ پوست - ظاهر لکه های مایل به آبی ، زرد شدن یا قرمزی صورت.

بیمار در یک بخش قرار می گیرد که مراقبت های ویژه انجام می شود. در موارد شدید ، جراحی لازم است.
دارو درمانی را تجویز کنید:
- آنتی بیوتیک ها
- داروهای ضد التهاب
- آنزیم ها
- هورمون ها
- کلسیم
- داروهای کلتری
- پوشش های گیاهی
انواع مداخلات جراحی برای پانکراس
انواع زیر از عمل جراحی پانکراس در دسترس است:
- روش برداشتن اندام دیستال. در طی فرایند درمان ، جراح برداشتن دم و همچنین بدن لوزالمعده را انجام می دهد. حجم اخراج با توجه به میزان خسارت تعیین می شود. چنین دستکاری در مواردی که ضایعه در کل اندام تأثیر نگذارد ، توصیه می شود. رژیم پانکراس بعد از عمل بسیار مهم است.
- به معنای برداشتن زیر استخوان ، برداشتن دم ، بیشتر قسمتهای لوزالمعده و بدن آن است. با این حال ، فقط برخی از قسمتهای مجاور اثنی عشر حفظ می شود. این روش به طور انحصاری با نوع کلی ضایعه انجام می شود.
- نکروزواسترکتومی به عنوان بخشی از کنترل سونوگرافی و همچنین فلوروسکوپی انجام می شود. در همان زمان ، مایع در اندام شناسایی می شود و از طریق لوله های مخصوص تخلیه می کند. پس از آن ، زهکشی های کالیبر بزرگ به منظور شستشوی حفره و انجام استخراج خلاء وارد می شود. به عنوان بخشی از مرحله نهایی درمان ، زهکشی های بزرگ با موارد کوچکتر جایگزین می شوند که در ضمن حفظ جریان خروجی مایعات ، به بهبود تدریجی زخم بعد از عمل کمک می کند. علائم مربوط به جراحی پانکراس باید کاملاً رعایت شود.
در بین رایج ترین عوارض ، آبسه های چرکی یافت می شود. این علائم را می توان با علائم زیر تشخیص داد:
- وجود شرایط تب دار.

توانبخشی و مراقبت از بیماران در بیمارستان
بعد از عمل پانکراس ، بیمار به بخش مراقبت های ویژه می رود. در ابتدا ، وی در مراقبت های ویژه ، جایی که تحت مراقبت مناسب قرار می گیرد ، نگهداری می شود و شاخص های حیاتی نیز مورد بررسی قرار می گیرد.
بهزیستی بیمار در بیست و چهار ساعت اول ایجاد عوارض بعد از عمل تا حد زیادی پیچیده است. نظارت اجباری ادرار ، فشار خون و همچنین هماتوکریت و گلوکز در بدن. روش های لازم برای نظارت شامل اشعه ایکس قفسه سینه و یک الکتروکاردیوگرام قلب است.
در روز دوم ، با توجه به شرایط نسبتاً مطلوبی ، بیمار به بخش جراحی منتقل می شود که در آن وی مراقبت های لازم را به همراه تغذیه مناسب و درمان پیچیده انجام می دهد. مواد غذایی پس از جراحی پانکراس با دقت انتخاب می شوند. طرح درمان بعدی به شدت و علاوه بر این ، به وجود یا عدم وجود پیامدهای منفی عمل بستگی دارد.
جراحان خاطرنشان می کنند که بیمار باید یک و نیم تا دو ماه بعد از عمل تحت نظارت پرسنل پزشکی باشد. این زمان معمولاً کافی است تا دستگاه گوارش بتواند با تغییرات سازگار شود و همچنین به کار عادی خود بازگردد.
به عنوان توصیه هایی برای توانبخشی ، به بیماران پس از ترخیص توصیه می شود استراحت کامل و همچنین استراحت در رختخواب را به شدت رعایت کنند ، علاوه بر این ، چنین بیمارانی نیاز به چرت زدن و رژیم غذایی بعد از ظهر دارند. به همان اندازه مهم است که جو در خانه و خانواده وجود دارد. پزشکان خاطرنشان می کنند که بستگان و خویشاوندان موظف هستند از بیمار پشتیبانی کنند. چنین اقداماتی باعث می شود تا بیمار در نتیجه موفقیت آمیز درمان بعدی اطمینان داشته باشد.
دو هفته پس از ترخیص از بخش بیمارستان ، بیمار اجازه دارد به خارج از خانه برود ، با قدم های غیرمترقبه پیاده روی های کوتاه را انجام دهد. باید تأکید کرد که در روند بهبودی ، بیماران از کار بیش از حد ممنوع هستند. عواقب جراحی پانکراس در زیر آورده شده است.

درمان بعد از عمل
به همین ترتیب ، الگوریتم درمانی پس از عمل بر علیه پانکراتیت توسط عوامل خاصی تعیین می شود. به منظور تجویز درمانی ، پزشك تاریخچه بیمار را به همراه نتیجه نهایی مداخله ، میزان ترمیم غده ، نتایج آزمایشات آزمایشگاهی و تشخیص ابزار دقیق با دقت بررسی می كند.
در صورت عدم تولید انسولین لوزالمعده ، درمان انسولین ممکن است علاوه بر این تجویز شود. هورمون مصنوعی به ترمیم و عادی سازی گلوکز در بدن انسان کمک می کند.
توصیه می شود از داروها برای تولید مقدار بهینه آنزیم یا از قبل حاوی آنها استفاده کنید. چنین داروهایی عملکرد اندامهای هضم را بهبود می بخشد. در صورت عدم استفاده این داروها در رژیم درمانی ، بیمار ممکن است علائمی مانند افزایش تشکیل گاز در کنار نفخ ، اسهال و سوزش قلب ایجاد کند.
چه چیز دیگری شامل درمان جراحی لوزالمعده است؟
علاوه بر این ، به بیماران علاوه بر این فعالیتهایی در قالب رژیم غذایی ، تمرینات درمانی و فیزیوتراپی توصیه می شود. نوع متعادل رژیم غذایی روش غالب در دوره بهبودی است. رعایت رژیم غذایی بعد از برداشتن اندام مستلزم یک روزه دو روزه است و در روز سوم صرفه جویی در غذا مجاز است. در این حالت خوردن محصولات زیر مجاز است:
- چای بدون قند با کراکر و سوپ پوره شده.
- فر را با شیر برنج یا گندم سیاه میل کنید. هنگام پخت و پز ، شیر را باید با آب رقیق کرد.
- املت بخار شده ، تنها با پروتئین.
- دیروز نان خشک شد.
- روزانه تا پانزده گرم کره.
- پنیر کم چرب.

قبل از رفتن به رختخواب ، به بیماران توصیه می شود كه یک لیوان كفیر كم چرب بنوشند كه گاهی می توان آن را با یك لیوان آب گرم با افزودن عسل جایگزین كرد. و تنها پس از گذشت ده روز به بیمار اجازه داده می شود مقداری ماهی یا فرآورده های گوشتی را در فهرست منوی خود قرار دهد.
پیش آگهی پزشکی جراحی لوزالمعده برای پانکراس
سرنوشت شخص پس از عمل جراحی در لوزالمعده توسط عوامل زیادی تعیین می شود که شامل شرایط قبل از عمل ، روش های اجرای آن به همراه کیفیت اقدامات درمانی و دیسپانسیون و علاوه بر این ، کمک به خود بیمار و غیره می باشد.
یک بیماری یا بیماری پاتولوژیک ، خواه نوعی حاد التهاب لوزالمعده یا کیست باشد ، در نتیجه از آن از دستکاری های پزشکی استفاده می شود ، به عنوان یک قاعده ، همچنان بر سلامت عمومی فرد و همچنین پیش آگهی بیماری تأثیر می گذارد.
به عنوان مثال ، اگر عمل برداشتن به دلیل سرطان انجام شود ، احتمالاً عود بالایی وجود دارد. پیش آگهی مربوط به بقای پنج ساله چنین بیماران ناامید کننده و تا ده درصد است.
حتی عدم رعایت اندک توصیه های پزشک ، به عنوان مثال ، خستگی جسمی یا روحی و همچنین سستی در رژیم غذایی ، می تواند بر وضعیت بیمار تأثیر منفی بگذارد ، وخیم را تحریک کند ، که می تواند به یک نتیجه کشنده منجر شود.
بنابراین ، کیفیت زندگی بیمار و همچنین مدت زمان آن بعد از عمل در لوزالمعده به طور مستقیم به انضباط بیمار و رعایت تمام نسخه های پزشکی بستگی دارد.
آیا جراحی پانکراس دارید؟ فهمیدیم که بله
چه زمانی این عملیات انجام می شود؟
نیاز به درمان جراحی ناشی از بیماری های لوزالمعده است ، در صورت آسیب شدید به بافت های اندام. معمولاً این عمل در شرایطی انجام می شود که گزینه های جایگزین منجر به عدم موفقیت می شوند و یا بیمار در وضعیت بسیار جدی قرار دارد.
این در شرایطی است که هرگونه مداخله در ارگان "مناقصه" مملو از پیامدهای منفی مختلف است. برعکس ، مسیر مکانیکی بهبودی بیمار را تضمین نمی کند ، برعکس ، خطر تشدید قابل توجه تصویر وجود دارد.
علاوه بر این ، فقط یک جراح متخصص و دارای تخصص محدود می تواند عمل جراحی را انجام دهد و چنین متخصصانی در کلیه موسسات پزشکی موجود نیستند.
جراحی لوزالمعده برای پانکراس در موارد زیر انجام می شود:
- مرحله حاد یک بیماری مخرب. در این تصویر ، تجزیه بافتهای اندام با ماهیت نکروتیک مشاهده شده است ، علاوه بر این فرآیندهای چرکی نیز مستثنی نیستند ، که زندگی بیمار را تهدید می کند.
- پانکراتیت به صورت حاد یا مزمن ، که به نکروز لوزالمعده تبدیل شده است - طبقه بندی نکروز بافت های زنده.
- پانکراتیت مزمن ، که با حملات مکرر حاد و مدت کوتاهی از بهبودی مشخص می شود.
همه این آسیب شناسی ها در صورت عدم وجود جراحی ، می تواند عواقب مهلکی به دنبال داشته باشد.
هر گزینه درمانی محافظه کارانه نتیجه مطلوب را به دست نمی دهد ، که یک نشانه مستقیم برای عمل است.
مشکلات درمان جراحی
 به نظر می رسد عمل جراحی پانکراتیت یک روند پیچیده و دشوار برای پیش بینی است ، که مبتنی بر بسیاری از جنبه های مربوط به آناتومی اعضای داخلی ترشح مختلط است.
به نظر می رسد عمل جراحی پانکراتیت یک روند پیچیده و دشوار برای پیش بینی است ، که مبتنی بر بسیاری از جنبه های مربوط به آناتومی اعضای داخلی ترشح مختلط است.
بافت اندام داخلی از درجه شکنندگی بالایی برخوردار است ، که در حین دستکاری می تواند منجر به خونریزی شدید شود. این عارضه در دوره بهبودی بیمار مستثنی نیست.
اندام های حیاتی در کنار غده قرار دارند ؛ آسیب جزئی آنها می تواند منجر به نقص های جدی در بدن و عواقب جبران ناپذیری شود. راز و آنزیم هایی که به طور مستقیم در اندام تولید می شوند ، از داخل آن را تحت تأثیر قرار می دهند ، که منجر به طبقه بندی بافت می شود ، روند کار را بطور چشمگیری پیچیده می کند.
- در حفره شکمی ، محتوای نکروز یا چرکی شروع به تجمع می کند ، اگر به زبان علمی ، بیمار مبتلا به پریتونیت تشخیص داده شود.
- تشدید بیماریهای همزمان که با فعالیت لوزالمعده و تولید آنزیم ها همراه است.
- گرفتگی مجاری اصلی منجر به تشدید لوزالمعده می شود.
- بافت نرم اندام بهبود نمی یابد ، پویایی مثبت ترمیم پانکراس مشاهده نمی شود.
خطرناک ترین عوارض شامل نارسایی اندام های متعدد ، لوزالمعده و شوک سپتیک است.
عواقب منفی بعدی شامل ظهور شبه سلولی ، فیستول لوزالمعده ، ایجاد دیابت قندی و نارسایی اگزوکرین است.
مراقبت از بستری و توانبخشی بیمار
 بعد از عمل بیمار به بخش مراقبت های ویژه اعزام می شود. در ابتدا ، وی در مراقبت های ویژه قرار دارد ، جایی که مراقبت صحیح و نظارت بر علائم حیاتی انجام می شود.
بعد از عمل بیمار به بخش مراقبت های ویژه اعزام می شود. در ابتدا ، وی در مراقبت های ویژه قرار دارد ، جایی که مراقبت صحیح و نظارت بر علائم حیاتی انجام می شود.
وضعیت جدی بیمار در 24 ساعت اول ، به طور قابل توجهی شناسایی عوارض بعد از عمل را پیچیده می کند. حتما فشار خون ، ادرار ، هماتوکریت ، گلوکز در بدن را کنترل کنید. روشهای کنترل توصیه شده شامل اشعه ایکس سینه ، ECG است.
در روز دوم ، با شرایط نسبتاً مطلوبی ، بزرگسالان به بخش جراحی منتقل می شوند. در جایی که وی به مراقبت های لازم ، تغذیه ، درمان پیچیده ای ارائه می شود. طرح درمان بیشتر به شدت ، حضور / عدم وجود عواقب منفی عمل بستگی دارد.
بررسیهای پزشکان خاطرنشان می کند که بیمار باید 1.5 تا 2 ماه پس از مداخله تحت نظر متخصصان پزشکی باشد. این زمان برای سیستم هضم کافی است تا با تغییرات سازگار شود و به عملکرد طبیعی برگردد.
توصیه های توانبخشی پس از ترخیص:
- استراحت کامل و استراحت در رختخواب.
- چرت زدن بعد از ظهر.
- رژیم غذایی
فضای خانواده نیز به همان اندازه مهم است. پزشکان می گویند بستگان باید از بیمار پشتیبانی کنند ، این به او فرصتی می دهد تا از پیش آگهی مطلوب درمان بیشتر مطمئن باشد.
دو هفته پس از ترخیص ، می توانید بیرون بروید و با یک قدم ناخوشایند پیاده روی های کوتاهی انجام دهید.
در طول دوره بهبودی ، کار بیش از حد ممنوع است.
این چیست
جراحی لوزالمعده برای لوزالمعده ، بسته به مورد خاص ، می تواند ماهیتی متفاوت داشته باشد ، می تواند کاملاً پیچیده باشد.
این عمل پس از شفاف سازی فاکتورهای خاص ، به طور خاص وجود تمایز بافتهای آسیب دیده از بافتهای سالم ، شیوع فرآیند چرکی - نکروتیک در لوزالمعده ، میزان التهاب و وجود بیماریهای دستگاه گوارش همزمان انجام می شود. روش عملیاتی با استفاده از لاپاروسکوپی ، یک روش ترانسپاروتومی برای معاینه لوزالمعده و حفره شکمی انجام می شود.
در فرآیند لاپاروسکوپی پریتونیت آنزیمی لوزالمعده ، تخلیه شکمی لاپوروسکوپی تجویز می شود ، و پس از آن - دیالیز صفاقی و تزریق دارو. این عمل تحت کنترل لاپاروسکوپ انجام می شود. میکرووییدرها به دهانه غده و فضای زیر زمینی سمت چپ منتقل می شوند و از طریق سوراخ کوچک دیواره شکم در ناحیه ایلیاک سمت چپ به لگن کوچک ، یک تخلیه قطر بزرگ وارد می شود.
محلول های دیالیز حاوی آنتی بیوتیک ها ، ضد پروتئین ها ، سیتوستاتیک ، ضد عفونی کننده ها ، محلول های گلوکز است. این روش تنها در سه روز اول پس از رفع شروع پریتونیت حاد مؤثر است. این روش با نکروز لوزالمعده لوزالمعده و همچنین با پانکراتیت صفراوی انجام نمی شود. فشرده سازی مجاری صفراوی با پریتونیت پانکراتوژنیک توسط تخلیه لاپاروسکوپی حفره شکمی انجام می شود ، که با استفاده از کولسیستوما تکمیل می شود.
در شرایطی که یک شکل edematous پانکراس در طول لاپاراتومی ثابت می شود ، بافت اطراف لوزالمعده با ترکیبی از نووکائین و مهار کننده های آنتی بیوتیک ، سیتوستاتیک و پروتئاز نفوذ می کند. برای تزریق بیشتر داروها ، یک میکروآییگرات به ریشه مزانتر روده بزرگ روده وارد می شود. پس از انجام زهکشی از باز شدن جعبه چاشنی و استفاده از کوله سیستوما. برای جلوگیری از ورود آنزیم ها و انتشار محصولات تجزیه سمی بر روی بافت پس از عمل ، بدن و دم لوزالمعده از فیبر parapancreatic استخراج می شود. اگر نکروز بعد از عمل پیشرفت کند ، relaparatomy انجام می شود ، نامناسب بودن آن با بار زیادی روی بدن ضعیف همراه است.

يكي از انواع بيماري هايي كه نياز به درمان جراحي دارند ، لوزالمعده لوزالمعده است كه يك ويژگي بارز آن وجود كليه ها در لوزالمعده است. هنگامی که سنگ در مجاری بومی سازی می شود ، فقط دیواره مجاری جدا می شود. اگر چندین سنگ وجود داشته باشد ، سپس برش در طول کل غده انجام می شود. در بعضی موارد ، برداشتن كامل از اندام آسیب دیده از محرك نشان داده می شود.
هنگامی که کیست در لوزالمعده تشخیص داده می شود ، همراه با بخشی از غده برداشته می شود. بعضی اوقات برداشتن اندام کاملاً لازم است. هنگام تشخیص سرطان ، از روشهای رادیکال درمانی استفاده می شود.
جدی ترین مداخله برای پانکراتیت حاد پانکراتکتومی است. این عمل با نکروز کامل لوزالمعده انجام می شود ، در طول عمل جراحی بخشی از غده و 12 - حلقه روده را ترک کنید.
این عمل بهبود و بهبود کیفیت زندگی را تضمین نمی کند ، آسیب زای است ، درصد بالایی از مرگ و میر دارد. جایگزینی این روش را می توان cyrodistribution ، که با نکروز لوزالمعده لوزالمعده بواسیر انجام می شود. در طول عمل ، بافت ها در معرض دمای فوق العاده کم قرار می گیرند. در محل قرار گرفتن در معرض ، بافت همبند سالم تشکیل می شود. در صورت تشخیص پاتولوژی های همزمان همراه با مجاری صفراوی ، استفاده از این روش مجاز نیست ، زیرا خطر آسیب به کیسه صفرا ، 12 - روده و معده وجود دارد.
از روش آندوسکوپی برای عوارض موضعی پانکراتیت مزمن استفاده می شود ، در صورت وجود شبه پوستی ، باریک شدن مجرای اصلی غده ، وجود سنگ در مجاری پانکراس یا مثانه. آنها می توانند به فشارخون لوزالمعده منجر شوند و به روشهای مداخله آندوسکوپی نیاز دارند.
معروف ترین روش اسفنکتروتومی است که همراه با جایگزینی آندروپروز در مجرای اصلی لوزالمعده ، در حضور سنگ - استخراج یا لیتروپسی آن ، تخلیه کیست است. آندوپروز بایستی هر 3 ماه یک بار تعویض شود ، در چنین مواردی ضد التهاب درمانی به مدت یک سال توصیه می شود.
پیش آگهی برای درمان انواع مخرب پانکراسیت ضعیف است ، زیرا درصد زیادی از مرگ و میرها وجود دارد.
نشانه ها برای
با پیشرفت لوزالمعده و انتقال آن به یک شکل مزمن ، تخلفاتی از ساختار مورفولوژیکی بافت غده بوجود می آید ، به ویژه ، کیست ، سنگ ، تنگی مجرای اصلی لوزالمعده یا مجاری صفراوی ، افزایش اندازه سر غده در نتیجه ظاهر شدن لوزالمعده القایی یا کاپیتاز مشاهده می شود. همچنین در صورت نقض اندامهای مجاور مانند 12 - اثنی عشر ، معده شریانی ، مجاری صفراوی ، ورید پرتال و مجاری آن تغییراتی مشاهده می شود.
اگر آسیب شناسی فوق تشخیص داده شود ، بستری در بیمارستان ترتیب می یابد. با افزایش درد ، علائم سوزش صفاقی ، مسمومیت ، افزایش آمیلاز در خون و ادرار از بین می رود.
دوره مزمن با حضور مداوم علائم بیماری در نتیجه التهاب و فیبروز بافت های غده مشخص می شود. اگر علائم پریتونیت وجود داشته باشد ، درد شدید و زردی انسدادی برطرف شده است ، همچنین در صورت وجود سنگ در مثانه و مجاری سنگ ، روش جراحی در مراحل اولیه بیماری استفاده می شود. به ندرت ، عمل جراحی انجام می شود که پانکراتیت مزمن با خونریزی حاد در حفره شبه پوستی یا در لومن دستگاه گوارش یا در هنگام وجود پارگی کیست رخ می دهد.
نشانه های این عملیات عبارتند از:
- رفلکس درد در شکم به عملکرد داروها ،
- پانکراتیت القایی ، هنگامی که در نتیجه یک روند التهابی طولانی مدت در برابر پس زمینه کاهش عملکرد اعضای بدن وجود داشته باشد ، رشد بیش از حد بافت همبند و تشکیل جای زخم ها و همچنین افزایش جرم و اندازه لوزالمعده وجود دارد. این بیماری ممکن است شبیه علائم سرطان باشد ،
- باریک نبودن کانال اصلی لوزالمعده ،
- تنگی مجرای صفراوی داخل صفاقی ،
- نقض پورتال یا ورید مزنتری برتر ،
- شبه کیست موجود طولانی ،
- تنگی شدید دوازدهم - حلقه روده.
آنچه برداشته شده است
این عمل با دسترسی به لوزالمعده انجام می شود و برش عرضی فوقانی را ایجاد می کند. برش برای باز کردن شکم استفاده می شود. پس از باز شدن ، لوزالمعده با جدا کردن رباط ها و مایع روده و همچنین با اعمال لیگاتورها در عروق مجاور ترشح می شود. سپس لوزالمعده استخراج می شود. در برخی موارد ، برداشتن کامل ، اما جزئی از لوزالمعده تجویز می شود.
با تشخیص های مختلف ، قسمت خاصی از اندام برداشته می شود. در بیشتر موارد ، سر یا دم اندام برداشته می شود. هنگام برداشتن سر ، عمل Whipple انجام می شود. این روش در دو مرحله انجام می شود:
- حذف بخشی از آسیب شناسی در آن ،
- انجام دستکاری ها برای ترمیم کانال گوارشی ، کار کیسه صفرا و مجاری آن.
دستکاری تحت بیهوشی عمومی انجام می شود. به منظور دسترسی به لوزالمعده ، چندین برش کوچک انجام می شود که از طریق آن اندام با استفاده از لاپاروسکوپ بررسی می شود.
پس از این ، رگ هایی که از طریق آن غده تغذیه می شوند بسته شده و برداشته می شوند. در بعضی موارد ، اندام های همسایه نیز بر روی آنها عمل می شود.
برای ترمیم دستگاه گوارش ، بدن این غده به معده و قسمت مرکزی روده کوچک متصل است.
در صورت وجود تومور در دم لوزالمعده ، عمل جراحی انجام می شود که به آن لوزالمعده دیستال جزئی گفته می شود. دم غده برداشته می شود و سپس اندام در امتداد خط برش بخیه می شود. سر لوزالمعده فقط برای علائم دقیق برداشته می شود ، زیرا این عمل بسیار پیچیده و مملو از عوارض و حتی مرگ در حین عمل یا بعد از آن است.
این عملیات چیست؟
از روشهای مختلفی برای بازگرداندن جریان ترشح لوزالمعده و برداشتن بافت نکروز ، اگزودات التهابی و متوقف کردن خونریزی داخل شکمی استفاده می شود:
- لاپاراتومی و نکروکتومی. اینها اقدامات شکمی است. فضای خلفی بعد از عمل باز می شود ، چرک آسپیراسیون می شود و بافت های نکروتیک برداشته می شوند و بافت های اندام زنده در صورت امکان حفظ می شوند.
- لاواژ بسته شده همراه با نکروکتومی کاردینال.
- زهکشی آندوسکوپی. گزینه های زیادی برای زهکشی و برداشتن بافت نکروبی وجود دارد که یکی از این موارد شامل گسترش عمل جراحی کانال زهکشی پوستی است که تحت کنترل CT انجام می شود.
- سوراخ - تزریق یک محلول ویژه به کانون ارگانهای نکروتیک. این روش فقط با نکروز استریل ، بدون یک روند التهابی در اندام ممکن است.
- برداشتن و پیوند. برداشتن برداشتن جزئی از اندام مبتلا است. آهن از آنتی ژن بالایی برخوردار است و بقای آن را در هنگام پیوند پیچیده می کند. اغلب اندام پیوند شده در روز 5-6 بعد از عمل رد می شود.
بسته به عوارض شناسایی شده ، موارد زیر قابل انجام است:
- درمان مداخله آندوسکوپی ،
- مداخله لاپاراتومی
عواقب و عوارض
جراحی ممکن است بر سلامتی بیمار تأثیر منفی بگذارد. این عمل می تواند باعث تحریک پریتونیت ، تشدید بیماری همراه با تولید آنزیم ها ، خونریزی شدید و بهبودی آهسته بافت ها پس از عمل شود ، تأثیر منفی عمل بر وضعیت اندام های مجاور امکان پذیر است.
بیمار بعد از عمل باید حدود یک ماه در بیمارستان باشد. این به رفع عوارض احتمالی در زمان کمک خواهد کرد. پس از عمل توصیه می شود انسولین و آنزیم های گوارشی مصرف کنید ، فیزیوتراپی و رژیم درمانی تجویز می شود.
در دوره بعد از عمل احتمال گرفتگی مجاری اصلی که آنزیم ها را حذف می کنند وجود دارد. خونریزی بیش از حد بعد از عمل و عدم پویایی ترمیم بافت پانکراس نیز عوارض خطرناکی است.
بعد از عمل ، بیمار رژیم خاصی را تجویز می کند ، جدول رژیم غذایی شماره 5 تقریباً همیشه توصیه می شود. سیستم تغذیه شامل محرومیت غذاهای خشن ، ادویه دار ، چرب و سرخ شده ، نوشیدنی های گازدار ، الکل ، قهوه ، چای قوی و شیرینی از رژیم غذایی است.

تغذیه جزئی در همان ساعات روز برای عادی سازی تولید آنزیم های درگیر در فرآیند هضم مفید است. مواد غذایی را باید در قسمت های کوچک جوشانده ، پخته یا خورش کرد. میزان روزانه کره مورد استفاده نباید از 0.25 گرم تجاوز کند روغنهای گیاهی ، ژله ، سوپ های پوره شده ، غلات مخاطی ، ژله طبیعی ، آبگوشت سرخ مفید هستند.
پیروی از یک رژیم غذایی در طول زندگی لازم است ؛ نقض رژیم غذایی با طراحی خاص می تواند عوارض جدی ایجاد کند.
پیش آگهی بعد از عمل به عوامل زیادی بستگی دارد.پیش آگهی پیش آگهی تحت تأثیر دلیل انتخاب عمل جراحی به عنوان یک روش درمانی ، میزان آسیب اندام و میزان مداخله جراحی ، وضعیت عمومی بیمار ، وجود آسیب شناسی همزمان در دوره بعد از عمل ، کیفیت وقایع بعد از عمل و دیسپرس ، رعایت دستورالعمل پزشک از جمله رژیم غذایی است.
هرگونه نقض توصیه پزشکان ، فعالیت بدنی بیش از حد ، فشار بیش از حد عاطفی می تواند باعث تشدید بیماری شود. با پانکراتیت الکلی ، با استفاده مداوم از مشروبات الکلی ، امید به زندگی به طرز چشمگیری کاهش می یابد.
کیفیت زندگی بعد از عمل بر روی لوزالمعده تا حد زیادی به بیمار بستگی دارد. با توجه به دستورالعمل پزشک و مداخله جراحی صالح انجام می شود ، افزایش کیفیت زندگی در بیشتر بیماران ثبت می شود.
خوانندگان عزیز ، نظر شما برای ما بسیار مهم است - بنابراین ، ما خوشحال می شویم که عمل پانکراس را در نظرات بخاطر بسپاریم ، برای سایر کاربران سایت نیز مفید خواهد بود.

نیکولای
پس از آسیب لوزالمعده ، هنگامی که خونریزی را کشف کردند ، پزشکان تصمیم به جراحی گرفتند. این عمل تحت بیهوشی عمومی انجام شد. قسمت آسیب دیده اندام (دم) برداشته شد ، پس از عمل یک دوره توان بخشی طولانی انجام شد. من مرتباً رژیم را دنبال می کنم ، وضعیت من خوب است ، عوارض بعد از عمل وجود نداشت.
الکسی
بیمارستان در شرایط جدی منتقل شد. این عملیات بدون تحقیقات زیاد انجام شد ، زیرا زمان دیگری وجود نداشت. تشخيص پانکراتيت نکروتیک با کانونهای چرک بود. این عملیات 6 ساعت به طول انجامید. 2 ماه در بیمارستان گذراند. پس از ترخیص ، فیزیوتراپی و رژیم غذایی خاصی تجویز شد. من فقط غذاهای پوره خورده ، تقریباً بدون نمک و شکر می خورم. احساس خوبی دارم
درمان بعد از عمل
 الگوریتم درمانی بعد از مداخله در پس زمینه پانکراس به دلیل برخی عوامل است. برای تجویز پزشک ، تاریخچه بیمار ، نتیجه نهایی مداخله ، درجه ترمیم غده ، نتایج آزمایشات آزمایشگاهی و تشخیص ابزار مورد بررسی قرار می گیرد.
الگوریتم درمانی بعد از مداخله در پس زمینه پانکراس به دلیل برخی عوامل است. برای تجویز پزشک ، تاریخچه بیمار ، نتیجه نهایی مداخله ، درجه ترمیم غده ، نتایج آزمایشات آزمایشگاهی و تشخیص ابزار مورد بررسی قرار می گیرد.
با تولید کافی انسولین توسط لوزالمعده ، انسولین درمانی تجویز می شود. هورمون مصنوعی به ترمیم و عادی سازی گلوکز در بدن کمک می کند.
توصیه می شود داروهایی مصرف کنید که به رشد بهینه آنزیم ها یا از قبل حاوی آنها کمک می کند. آنها در ایجاد عملکرد دستگاه گوارش نقش دارند. اگر این داروها در رژیم درمانی گنجانده نشوند ، در نتیجه بیمار علائمی مانند افزایش گاز ، نفخ ، اسهال ، سوزش قلب ایجاد می کند.
علاوه بر این ، فعالیت های زیر توصیه می شود:
- رژیم غذایی.
- ژیمناستیک درمانی.
- فیزیوتراپی.
به نظر می رسد رژیم متعادل بخش مهمی از دوره بهبودی بیمار است. رژیم غذایی بعد از برداشتن اندام شامل یک روزه سریع است. در روز سوم ، صرفه جویی در غذا قابل قبول است. می توانید موارد زیر را بخورید:
- چای بدون قند را با کراکر شل کنید.
- سوپ پوره شده.
- فرنی را در شیر (برنج یا گندم سیاه) بریزید. در طول آماده سازی ، شیر با آب رقیق می شود.
- املت بخار شده (فقط سنجاب).
- نان خشک ، فقط دیروز
- روزانه 15 گرم کره.
- پنیر کم چرب.
درست قبل از خواب توصیه می شود که یک لیوان کفیر کم چرب بنوشید. بعضی اوقات با اضافه کردن مقدار کمی از عسل با یک لیوان آب گرم جایگزین می شود. تی
فقط بعد از 10 روز به بیمار اجازه داده می شود برخی از ماهی ها و فرآورده های گوشتی را در فهرست قرار دهد.
پیش آگهی بعد از عمل جراحی روی غده
 سرنوشت فرد پس از عمل جراحی در لوزالمعده توسط عوامل بسیاری مشخص می شود. این موارد شامل شرایط قبل از عمل ، روش مداخله ، کیفیت اقدامات درمانی و دیسپنسر ، کمک به خود بیمار و غیره می باشد.
سرنوشت فرد پس از عمل جراحی در لوزالمعده توسط عوامل بسیاری مشخص می شود. این موارد شامل شرایط قبل از عمل ، روش مداخله ، کیفیت اقدامات درمانی و دیسپنسر ، کمک به خود بیمار و غیره می باشد.
یک بیماری یا یک بیماری پاتولوژیک ، چه یک مرحله حاد التهاب لوزالمعده یا کیست باشد ، در نتیجه دستکاری پزشکی انجام می شود ، به عنوان یک قاعده ، همچنان بر سلامتی بیمار و پیش آگهی بیماری تأثیر می گذارد.
به عنوان مثال ، اگر برداشتن ناشی از سرطان است ، احتمالاً عود بالایی وجود دارد. پیش آگهی برای بقای 5 ساله از چنین بیمارانی ناامید کننده است ، و تا 10.
حتی نقض جزئی توصیه های پزشک - اضافه وزن جسمی یا روانی ، سستی در رژیم غذایی و غیره ، می تواند بر وضعیت بیمار تأثیر منفی بگذارد. آنها تشدید کننده ای را تحریک می کنند که به پیامدهای مهلک ختم می شود.
در نتیجه: کیفیت زندگی و مدت زمان آن بعد از عمل بر روی لوزالمعده بستگی به انضباط خود بیمار ، رعایت کلیه الزامات و قرارهای یک متخصص پزشکی دارد.
در مورد درمان لوزالمعده در این مقاله در ویدیو توضیح داده شده است.
در چه موارد جراحی برای پانکراتیت حاد مشخص شده است؟
جراحی پانکراس حاد به دو روش انجام می شود:
- لاپاروتومی که در آن پزشک از طریق برش در دیواره شکم و در ناحیه کمر به لوزالمعده دسترسی پیدا می کند ،
- روشهای حداقل تهاجمی (لاپاروسکوپی ، مداخلات تخلیه سوراخ) که از طریق سوراخ در دیواره شکم بیمار انجام می شود.
لاپاروتومی اگر عارضه های خلوص لوزالمعده پانکراس انجام شود ، انجام می شود: آبسه ها ، کیست های آلوده و پسودوکیست ها ، پانکراتونکروز آلوده شایع ، سلولیت رتروپری تونال ، پریتونیت.
لاپاروسکوپی و سوراخ به دنبال زهکشی برای از بین بردن افت در اشکال آسپتیک بیماری و محتوای سازندهای مایع آلوده استفاده می شود. روشهای حداقل تهاجمی همچنین می توانند به عنوان مرحله مقدماتی برای لاپاراتومی استفاده شوند.
شایع ترین روش های جراحی برای پانکراتیت حاد
- برداشتن دیستال لوزالمعده نشان دهنده برداشتن دم و بدن از لوزالمعده در اندازه های مختلف است. در مواردی انجام می شود که آسیب به لوزالمعده محدود باشد و کل اندام را اسیر نمی کند.
- برداشت نهایی شامل از بین بردن دم ، بدن و قسمت اعظم سر لوزالمعده است. فقط بخش های مجاور دوازدهم حفظ می شوند. این عمل فقط با آسیب کامل به غده مجاز است. از آنجا که این عضو بدون جفت است ، تنها پیوند لوزالمعده می تواند عملکرد خود را پس از چنین عملی به طور کامل بازگرداند.
- عمل جراحی بینی تحت نظارت سونوگرافی و فلوروسکوپی انجام شده است. تشكيلات تشخيص دهنده مايع پانكراس سوراخ شده و محتویات آنها با استفاده از لوله های زهكشی برداشته می شود. در مرحله بعد ، زهکشی های کالیبر بزرگتر وارد حفره می شوند و شستشو و استخراج خلاء انجام می شود. در مرحله آخر درمان ، زهکشی های کالیبر بزرگ با کالیبرهای کوچک جایگزین می شوند ، که ضمن حفظ جریان خروجی مایعات از آن ، بهبود تدریجی حفره و زخم بعد از عمل را تضمین می کند.
رژیم غذایی و رژیم بعد از عمل جراحی لوزالمعده
در 2 روز اول بعد از عمل ، بیمار در حال گرسنگی است. سپس ، چای ، سوپ های گیاهی پوره شده ، غلات پخته شده ، املت پروتئین بخار ، کراکر ، پنیر کلوچه به تدریج وارد رژیم غذایی می شوند که این تنها چیزی است که می توان بعد از عمل لوزالمعده در هفته اول میل کرد.
در آینده ، بیماران برای بیماری های دستگاه گوارش به رژیم غذایی معمول پایبند هستند. فعالیت بدنی بیمار با توجه به حجم عمل مشخص می شود.