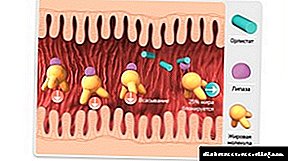
زخمهای پا در مناطق مبتلا به دیابت قند
تمام مطالب iLive توسط متخصصان پزشکی بررسی می شود تا از بالاترین دقت و سازگاری با حقایق اطمینان حاصل شود.
ما برای انتخاب منابع اطلاعات قواعد دقیق داریم و فقط به سایتهای معتبر ، مؤسسات تحقیقاتی دانشگاهی و در صورت امکان تحقیقات پزشکی اثبات شده مراجعه می کنیم. لطفاً توجه داشته باشید که اعداد موجود در براکت ها (، و غیره) پیوندهای تعاملی با چنین مطالعاتی هستند.
اگر فکر می کنید که هیچ یک از مواد ما نادرست ، منسوخ یا غیرقابل سؤال است ، آن را انتخاب کرده و Ctrl + Enter را بزنید.

هرچه زخم در دیابت گسترده تر و عمیق تر باشد ، درمان آن دشوارتر است. بنابراین ، درمان می تواند شامل یک یا چند مرحله باشد:
- درمان محافظه کار عمومی ، تثبیت قند خون.
- پاکسازی پوست اطراف ضایعه زخم و از بین بردن روند التهاب.
- تثبیت جریان خون و جریان لنفاوی ، خلاص شدن از شر تجمع بیش از حد مایعات در بافت ها.
- از بین بردن یک فرایند چرکی و نکروز داخل زخم.
- از بین بردن عفونت در زخم.
- تحریک ترمیم بافت.
- تقویت مصونیت عمومی و محلی.
- دستکاری های جراحی (برداشتن بافت مرده ، اتودرموپلاستی ، قطع عضو با درجات مختلف).
یک درمان متداول برای زخم های تروفیک در دیابت ، استفاده از داروهایی است که باعث بهبود خواص رئولوژیکی خون و همچنین ضد اسپاسم ها می شوند. از نظر کیفی داروی میکروسیرکولاسیون Alprostadil را بهبود می بخشد - به ویژه هنگامی که در پس زمینه اسید لیپوئیک ، Midokalm استفاده می شود.
Midokalm به طور گسترده ای برای درمان بیماران مبتلا به زخم دیابت توصیه می شود. این دارو جریان لنف و گردش خون در منطقه ایسکمیک را بهینه می کند ، بدون اینکه بر فشار خون و جریان خون کرونر تأثیر منفی بگذارد.
هنگامی که عفونت متصل است ، بسته به حساسیت باکتریها (آن محبوب ترین داروها آمینوگلیکوزیدها هستند) ، آنتی بیوتیک تجویز می شود. درمان آنتی بیوتیکی معمولاً بصورت سیستماتیک و نه موضعی انجام می شود.
مطمئناً روند پاتولوژی های همزمان را زیر نظر بگیرید: عادی سازی فشار خون ، درمان واریس ، ترومبوفلبیت. در صورت لزوم ، مسکن ها ، آرام بخش ها ، ضد افسردگی ها را تجویز کنید.
حتما از داروهایی استفاده کنید که وضعیت فیبرهای عصبی را بهینه می کند:
- آماده سازی اسید α-لیپوئیک اسید (لیپامید ، تیوگامما) ،
- آماده سازی منیزیم
- مهار کننده های aldoreductase (Isodibut ، Olredaza).
برای بهبود خاصیت رئولوژیکی خون ، کورانتیل ، آسپرتر ، داروهای مبتنی بر هپارین تجویز می شوند.
در صورت اختلال در متابولیسم چربی ، مناسب است که از تعدادی از استاتین (به عنوان مثال روزواستاتین) داروها استفاده کنید.
زخم دیابت: داروها
مقدار مصرف و تجویز
روزانه 2 قرص مصرف کنید - یکی صبح و عصر ، همراه با غذا.
اسهال ، سوءهاضمه ، کولیت.
داروی تثبیت کننده مویرگی ، venotonic و angioprotector که باعث بهبود میکروسیرکولاسیون می شود.
پماد 1-2 بار در روز روی زخم مرطوب شده اعمال می شود.
سوزش موقت پوست ، درماتیت آلرژیک.
پماد ضد میکروبی ، به پاکسازی زخم ها از بافت مرده ، تسریع دانه بندی کمک می کند.
به طور عضلانی در 1-2 میلی لیتر محلول 0.5٪ در روز تجویز می شود.
تپش قلب ، سردرد ، سوء هاضمه ، اختلال شنوایی زودگذر.
ماده ضد ترومبوتیک ، مقاومت بافت در برابر هیپوکسی را افزایش می دهد.
0.025-0.05 گرم سه بار در روز مصرف کنید.
به ندرت ، هضم می شود.
دارویی که فرآیندهای متابولیکی را بهبود می بخشد ، کلسترول خون را کاهش می دهد.
500 میلی گرم سه بار در روز قبل از غذا میل کنید. توصیه می شود دوره های آموزشی را به مدت 2 ماه دو بار در سال انجام دهید.
به ندرت ، واکنشهای آلرژیک.
مهارکننده آلدوز ردوکتاز ، از تورم و آسیب دیدن بافت ها ، الیاف عصبی جلوگیری می کند. تسریع در بهبود زخم در دیابت را تسریع می کند.
چگونه می توان زخم ها را در دیابت درمان کرد؟
درمان زخم قبل از استفاده از پماد یا قبل از پانسمان بعدی انجام می شود. پردازش یک بار در روز یا هر بار 2-3 بار انجام می شود - بستگی به وضعیت زخم و نوع درمان مورد استفاده دارد.
برای پانسمان ها از پانسمان های مخصوص استفاده می شود که به زخم نمی چسبد (گاز پانسمان نامطلوب است). اولویتها باید به آلژیناتها ، فیبرهای آبدوست ، توریهای آتروماتیک ، پانسمانهای پلی اورتان ، هیدروژلها ، هیدروکلوئیدها و غیره داده شود.
شستشوی زخم ها با محلول های ضد باکتریایی انجام می شود که توانایی تخریب بافت در حال رشد را ندارند. میرامیستین ، کلرهگزیدین و غیره به خوبی برای این منظور مناسب هستند.محلول های الکل ، ید ، پرمنگنات پتاسیم رقیق شده برای درمان زخم مناسب نیستند زیرا فرآیندهای بهبودی را مهار می کنند.
تقریباً هر 3-14 روز یک بار ، بافت مرده باید از سطح زخم خارج شود. بهتر است اگر چنین روشی توسط پزشک یا پرستار دستکاری شده در شرایط استریل انجام شود.
پماد زخم در دیابت
زخمهای دیابتی به ندرت خشک می شوند - بیشتر اوقات زخم ها مرطوب و یا حتی چرکی هستند ، زیرا به میکروب های بیماری زا آلوده می شوند. علاوه بر این ، هرچه اندازه زخم بزرگتر باشد ، احتمال عفونت بیشتر است.
پر کردن یک ضایعه اولسراتیو در ابتدا فقط روی پوست و سپس لایه های عمیق تر تا عضله و بافت استخوان تأثیر می گذارد. اگر در مورد حساسیت باکتری ها به آنتی بیوتیک ها تجزیه و تحلیل اولیه انجام دهید ، در آینده می توانید از پمادهایی استفاده کنید که به طور جدی برای ترشح سطح زخم یک فلور بیماری زا مشخص است.
قبل از استفاده از پماد ، زخم باید درمان شود ، از ترشحات و بافت مرده تمیز شود. اگر این کار انجام نشود ، پماد به جای فایده ، فقط ضرری به همراه خواهد داشت.
غالباً از Levomekol به عنوان یک ماده درمانی پماد استفاده می شود - این پماد باعث پاکسازی زخم ، کشیدن عفونت و پوسیدگی محصولات از بافت های عمیق می شود. به عنوان بخشی از این دارو ، متیلوراسیل موجود است که باعث بهبودی بافت ها و احیاء آنها می شود. اگر بعد از مدتی زخم به رنگ صورتی و روشن شود ، این یک علامت مطمئن است که Levomekol "کار می کند".
برای درمان زخم در دیابت ، نه تنها از Levomekol استفاده می شود. از میان داروهای آماده سازی پماد ، پماد متیلوراسیل ، Solcoseryl ، Oflomelide نیز اغلب تجویز می شوند. این صندوق ها ترمیم اپیتلیوم و زخم زخم را تسریع می کنند.
اگر بیمار از تمام توصیه های پزشکی برای تغذیه پیروی کند ، ممکن است مصرف اضافی ویتامین ها لازم نباشد. در موارد دیگر ، ویتامین ها و مواد معدنی خاصی می توانند در رژیم درمانی گنجانده شوند.
به عنوان مثال ، برای افزایش حساسیت بافت ها به انسولین ، علاوه بر این توصیه می شود کپسول هایی با منیزیم ، روی ، ویتامین A ، اسید α-لیپوئیک مصرف کنید.
آنتی اکسیدان ها برای محافظت رگ های خونی از قند خون بالا استفاده می شوند. کارشناسان خاطرنشان می کنند که آنتی اکسیدان ها می توانند از عوارض ناشی از دیابت جلوگیری کنند. به عنوان یک مکمل ، رتینول ، توکوفرول ، روی ، سلنیوم ، گلوتاتیون ، کوآنزیم Q10 تجویز می شود.
امروزه داروسازان مقدار زیادی ویتامین های فردی و داروهای پیچیده ویتامین را ارائه می دهند. و با این حال ، هنگام انتخاب ، لازم است توصیه های فردی پزشک را نیز در نظر بگیرید.
اگر مکمل های مختلف رژیم غذایی را در نظر بگیریم که داروخانه ها کمتر به صورت ماساژ به ما پیشنهاد می کنند ، در واقع ، پزشکان چنین درمانی را به دسته خوددرمانی نسبت می دهند. دیابت یک بیماری بیش از حد پیچیده است و خلاص شدن از زخم در دیابت به همان سختی است. بنابراین ، ارزش این را ندارد که ویتامین ها به بهبودی کمک کنند. با این وجود ، آماده سازی ویتامین می تواند از بدن حمایت کند ، ایمنی را تقویت کرده و رگ های خونی را بهبود بخشد - منوط به توصیه های پزشکی دیگر.
درمان فیزیوتراپی
فیزیوتراپی برای بهبود گردش خون در عروق کوچک ، ترمیم تروفیسم در ناحیه تشکیل زخم ، تثبیت جریان خون و از بین بردن روند التهاب به درمان عمومی متصل است.
واکنش التهابی را می توان با روشهایی مانند:
- اشعه ماوراء بنفش (دوزهای اریتما) ،
- UHF ، مایکروویو.
- برای مقابله با عفونت منصوب شوید:
- الکتروفورز با آنتی بیوتیک ها ، آماده سازی آنزیم ،
- darsonvalization
- هوادهی موضعی
- درمان آئروسل موضعی.
در صورت لزوم ، علاوه بر این روش هایی را برای بهبود جریان خون در عروق تجویز کنید:
- اولتراتونوتراپی
- الکتروفورز با گشادکننده عروق (Dibazole ، اسید نیکوتین و غیره) ،
- اشعه مادون قرمز
- گالوانیزه
در مرحله احیا ، از روشهایی برای کمک به تسریع این فرآیند استفاده می شود:
- لیزر درمانی
- الکتروفورز با ویتامین ها ، عناصر کمیاب ،
- درمان مغناطیسی
- اکسیژن درمانی
- اولترافونوفورز (ید ، لیداز) ،
- پارافین درمانی ،
- درمان دستی.
برای تقویت عمومی بدن و افزایش پاسخ ایمنی ، هلیوتراپی ، هوا درمانی ، حمام ازن توصیه می شود.
درمان جایگزین
علاوه بر درمان دارویی ، بسیاری از دستور العمل های ثابت شده از شفابخش های سنتی وجود دارد. چنین دستور العمل های موفقیت شایسته ای است ، و اغلب به خلاص شدن از شر زخم در دیابت کمک می کند - به ویژه اگر درمان در مراحل اولیه بیماری انجام شود.
توصیه می شود زخم ها را با آب تازه گیاهانی مانند سرخس و بومادران تمیز کنید.
کمپرس ها روی ناحیه زخم ها پر شده و پر از برگهای شسته و خرد شده از یاس بنفش ، چمنچه ها می شوند. لونگورت و چنار نیز برای این منظور مناسب هستند. کمپرس ثابت است و 5-6 ساعت برداشته نمی شود. کل زمان درمان 4-6 هفته است.
می توانید زخم ها را با مخلوط 10 گرم مومیایی ، 100 گرم عسل طبیعی و یک عدد تخم مرغ روغن کاری کنید.
به عنوان پماد ، از مخلوطی از آدامس با چربی داخلی گوشت خوک نیز استفاده می شود ، همچنین از گندم سیاه دریایی ، گل سرخ و روغن زگیل سن جان استفاده می شود.
زخمهای دیابتی معمولاً به خوبی بهبود نمی یابند و باید در هنگام درمان چنین زخم هایی نیز احتیاط کرد ، نه اینکه قوانین بهداشت را فراموش نکنید. برای جلوگیری از اضافه شدن عفونت قارچی یا باکتریایی نباید آلودگی زخم را مجاز دانست.
, , , , , , , , , ,
درمان گیاهی
شما می توانید نه تنها از بیرون ، بلکه از داخل نیز بر زخم در دیابت تأثیر بگذارید ، و تزریق و جوشانده گیاهان دارویی مختلف را تزریق کنید.
مجموعه ای از گیاهان را که شامل 1 قاشق غذاخوری است ، تهیه کنید. ل رنگ گزنه ، 1 قاشق غذاخوری. ل قوها ، نیم لیوان برگهای توسکا. مواد اولیه را با 200 میلی لیتر آب جوش ریخته ، اصرار می کنیم تا خنک شود. قبل از صبحانه و شب یک قاشق چایخوری میل کنید.
سیب زمینی های تازه ریزوم قاصدک ، کاسنی ، باباکو را سرخ می کنند. قطعات سرخ شده در یک چرخ قهوه ریخته شده و برای دم کردن (مانند قهوه) استفاده می شود. روزانه ، یک فنجان بنوشید.
مقادیر مساوی از چمن سنوروری ، گلهای شبدر ، برگهای کاف ، گل ریزوم قاصدک ، انواع توت های روون ، برگ نعنا را میل کنید. 2 قاشق غذاخوری بریزید. ل مواد اولیه را در یک قمقمه ، 500 میلی لیتر آب جوش بریزید ، 6-8 ساعت اصرار کنید. 1/3 لیوان ، سه بار در روز قبل از غذا را فیلتر کرده و مصرف کنید.
مقادیر مساوی از جوانه های توس ، پوست درخت ویبرن ، برگ گزنه ، برگ های خلیج ، ریزوم های قاصدک ، برگ های لوبیا ، دانه رازیانه و کتان را مصرف کنید. 2 قاشق غذاخوری بریزید. ل مواد اولیه 500 میلی لیتر آب جوش ، 6-8 ساعت اصرار دارند. قبل از وعده های غذایی ، سه بار در روز ، 1/3 لیوان مصرف کنید.
هومیوپاتی
متخصصان حوزه هومیوپاتی توصیه می کنند بدون توجه به اینکه بیمار با انسولین درمان می شود ، از داروهای خاصی برای زخم های دیابتی استفاده می کند. داروهای هومیوپاتی با توجه به پیشینه داروهای سنتی که توسط پزشک تجویز می شود ، و همچنین در ترکیب با یک رژیم غذایی مناسب تجویز می شود. چنین اثر پیچیده ای حداکثر با هدف تثبیت قند خون ، تحریک سنتز انسولین توسط لوزالمعده و تقویت رگ های خونی انجام می شود.
بسیاری از پزشکان هومیوپاتی را یکی از ایمن ترین روشها برای درمان زخم های دیابت می دانند: چنین داروهایی عملاً عوارض جانبی ندارند و منجر به تغییر شدید سطح قند نمی شوند.
- داروی هومیوپاتی شماره 1 شامل اجزای زیر است:
- Acidum phosphoricum 3 ،
- Sicignum 3 ،
- آرسنیک 3 ،
- آیریس 3 ،
- اورانیوم 3 ،
- کرئوزوت 3.
نسبت مساوی از دارو 30 درپوش مصرف می کند. 3 بار در روز.
- داروی هومیوپاتی شماره 2 برای زخمهای دیابت شامل موارد زیر است:
- سالیداگو 3 ،
- Drozer 3 ،
- Vicksum Album 3 ،
- حشیش 3 ،
- Hypericum 3 ،
- Equetitum 3.
به نسبت مساوی ، دارو با حل 40 درپوش مصرف می شود. در 200 میلی لیتر آب ، دو قاشق غذاخوری یک بار در ساعت.
- داروی هومیوپاتی شماره 3 توسط داروهای Cardiocenez و Neurocenez (30) نشان داده شده است. آنها عصرها سه روز متناوب هستند. مقدار مصرف - 15 کلاه. دو بار با فاصله یک ربع ساعت.
- داروی هومیوپاتی شماره 4 - داروی Mirtilus ، که قبل از غذا برای 20 کلاه مصرف می شود. (دو بار در روز).
درمان جراحی
در صورت نیاز به برداشتن بافت مرده ، درمان جراحی برای زخم دیابتی متصل است. اگر تأثیر محلول های ضد عفونی کننده و آماده سازی آنزیم منجر به خودپسندی چنین بافت هایی نشود ، چنین نیاز ایجاد می شود. در چنین شرایطی ، برداشتن با دقت بسیار دقیق انجام می شود تا از صحت سایتهای مناسب استفاده نشود.
اگر زخم بزرگی در دیابت وجود داشته باشد ، احتمالاً خود سفتی آن کم است. بنابراین ، آنها با پیوند پوستی به پوشش جراحی سطح زخم متوسل می شوند. چنین عملی نیز همیشه مؤثر نیست ، که قبل از هر چیز به میزان گردش خون در مناطق آسیب دیده بستگی دارد. در صورت وجود عفونت در زخم ، پیوند انجام نمی شود. علاوه بر این ، قبل از عمل باید با تمیز کردن زخم از بافت مرده و درمان مقدماتی با داروها برای تقویت رگ ها انجام شود.
در صورت بروز اختلالات برگشت ناپذیر جریان خون در اندامها ، در صورت آسیب رساندن به عروق بزرگ ، بازسازی عروقی امکان پذیر است - اینها جراحی بای پس یا آنژیوپلاستی بالون هستند.
با ایجاد عوارض به صورت گانگرن ، قطع عضو بخشی از اندام (انگشتان پا ، پا) یا قطع قطع کامل اندام انجام می شود.
رژیم غذایی برای زخم و دیابت
رژیم غذایی برای دیابتی ها اساس درمان است. هدف از تغییر در تغذیه ، ترمیم فرایندهای متابولیک مختل شده ، ایجاد کنترل وزن بدن است. رژیم غذایی با در نظر گرفتن سبک زندگی بیمار ، قند خون ، وزن بدن ، تحمل غذا تجویز می شود.
اول از همه ، بیمار باید از غذای سرشار از کربوهیدرات های قابل هضم خودداری کند. برای جلوگیری از پرخوری و جلوگیری از بروز احساس گرسنگی ، باید روزانه شش مرتبه انجام شود.
غذاهای آماده شده برای بیمار باید حاوی مقادیر کافی ویتامین باشند. اما میزان چربی و همچنین کالری دریافتی روزانه باید محدود باشد.
این ممنوعیت شامل: هر نوع شیرینی ، شکلات ، کلوچه ، مربا ، الکل است. استفاده از ادویه جات ، گوشت دودی را محدود کنید.
غذاها و غذاهای توصیه شده:
- نان پروتئین دیابتی ، سبوس ، آرد چاودار ،
- سوپ سبزیجات
- سوپ با گوشت یا ماهی حدود 2 بار در هفته ،
- گوشت کم چربی ، ماهی ،
- سبزیجات تازه ، آب پز یا جوشانده ،
- ورمیشلی - بندرت ،
- سبزی
- محصولات لبنی
- تخم مرغ - مرغ ، بلدرچین ،
- چای ضعیف ، قهوه ،
- میوه جوشانده ، ژله روی فروکتوز یا استویا ،
- میوه های مجاز در دیابت.
هنگامی که زخم ها ظاهر می شوند ، نظارت ویژه بر قند خون از اهمیت ویژه ای برخوردار است. بهترین روش برای عادی سازی این شاخص ، رژیم غذایی محسوب می شود.
, , , ,
رژیم غذایی برای زخم معده و دیابت
زخمهای دیابتی نه تنها در بدن بلکه در اندامهای گوارشی نیز ایجاد می شود.در چنین مواردی ، رژیم غذایی اغلب نقش اساسی دارد.
با زخم معده در برابر دیابت ، مجاز به خوردن چنین غذایی است که اثر تحریک کننده ای روی بافت های مخاطی نداشته باشد. همه ظروف را می توان جوشانده یا بخارپز کرد.
مصرف مواد غذایی باید کسری باشد - حداکثر شش بار در روز ، در بخش های کوچک.
متخصصان تغذیه توصیه می کنند به چنین غذاهایی توجه کنند:
- محصولات لبنی ، از جمله غلات موجود در شیر ،
- سبزیجات خرد شده خرد شده ، سوپ با سبزیجات و روغن نباتی ،
- گوشت کم چرب - مرغ ، بوقلمون ، گوشت گاو (به صورت پوره) ،
- ماهی جوشانده از انواع کم چرب ،
- فرنی ، ورمیشلی ،
- املت بخارپز ، تخم مرغ آب پز ،
- میوه های موجود در لیست دیابت مجاز ، به صورت پخته ، آب پز ،
- سبزی
- چای با شیر ، آب سبزیجات ، تزریق گل سرخ.
در هیچ حالتی نباید گرسنگی و یا برعکس ، پرخوری کنید. بهتر است به اندازه کمی ، اندازه گیری شده میل شود تا معده و لوزالمعده سفت نشود.
, , ,
علل وقوع
زخم های استوایی در دیابت به دلایل مختلف بروز می کنند. ماشه اصلی نقض تروفیسم بافت های نرم و پوست به دلیل قند خون است ، در نتیجه پوست خشن ، خشک ، مستعد لایه برداری و ترک خوردگی می شود. تجمع محصولات متابولیسم کربوهیدرات باعث ایجاد تغییرات منفی در رگ های خونی می شود.
با پیشرفت بیماری زمینه ای ، آنژیوپاتی و خون رسانی ناکافی به پوست پاها (معمولاً پا و مچ پا) منجر به تشکیل کانونی های نکروز می شود که شبیه زخم ها هستند. با طولانی شدن دیابت قندی ، به ویژه با هایپرگلیسمی مداوم و نقض رژیم ، آسیب مکانیکی ساده به پوست پاها ، در معرض پردازش کامل ، به راحتی به زخم تبدیل می شود.
مکانیسم دیگری برای ایجاد زخم تحریک پوست با اجسام خارجی است. در بیماران مبتلا به هایپرگلیسمی ، اغلب نوروپاتی مشاهده می شود - نقض حساسیت پوست. از این نظر ، فرد احساس درد از تحریک با یک جسم خارجی ، به عنوان مثال ، کفش سنگریزه یا سفت را متوقف می کند. اصطکاک طولانی مدت منجر به آسیب دیدن پوست ضعیف شده و ایجاد زخم ها می شود.
فاکتورهای پیشگویی کننده ای وجود دارد که تحمل پوست را قبل از صدمات آسیب زا بیشتر تضعیف می کند. این موارد عبارتند از:
- بیماری عروق بزرگ - واسکولیت ، فراموشی.
- آترواسکلروز
- آسیب شناسی زایمان محیطی سیستم عصبی (نوروپاتی خودمختار).
- شکست شریان های کوچک ، رگ ها و مویرگ ها.
عوامل زیر احتمال آسیب به پوست پاها را افزایش می دهد:
- انتخاب نادرست کفش.
- مراقبت نامناسب از پا.
- آسیب شناسی پا و راه رفتن.
- حساسیت مختل به محرک های مختلف ، به عنوان مثال ، دما.
- فعالیت بدنی ناکافی.
- تحرک محدود مفاصل.
زخم های پا با دیابت بلافاصله شکل نمی گیرد. معمولاً بر روی سایر نقایص پوستی مقدم است:
- ترک
- خراشها
- ذرت
- ذرت
- سوختگی
- کبودی
- سایر آسیب های خانگی - زخم هنگام راه رفتن پابرهنه ، جور زدن از کفش ، خراشیدن ، زخم بعد از پیرایش ناخن ها.

علائم و مراحل بیماری
زخم پوستی در دیابت بلافاصله رخ نمی دهد ، اما پس از مدت زمان طولانی از شروع بیماری. پیشرفت زخم ها به صورت شرطی به چند مرحله تقسیم می شود:
- دوره قبل از بروز نقایص پوستی. با بروز علائم خاصی مشخص می شود: کاهش حساسیت ، درد پاها ، سوزش ، خارش ، گرفتگی ، تورم ، رنگدانه یا کبودی پاها.
- مرحله نخستین جلوه ها. ترک ها ، فرسایش و زخم ها در محل تحریک پوست ظاهر می شوند ، که مدت طولانی بهبود نمی یابد و تمایل به رشد دارند.
- مرحله علائم دقیق. نقص پوست گسترده تر می شود ، لایه های سطح آن با تشکیل زخم ها از بین می روند. تخلیه خونین ظاهر می شود ، که پس از تبدیل عفونت به چرکی می شود. با وجود شدت بیرونی این مشکل ، زخم ها باعث ناراحتی شدید برای بیمار نمی شوند ، اما عملا هیچ دردی وجود ندارد. شاید رشد چندین زخم در یک پا باشد.
- دوره پیشرفت پاتولوژی. زخم ها گسترده می شوند ، علائم مسمومیت عمومی ذکر می شود - ضعف ، لرز ، تب. درد شدت می یابد ، نکروز به بافت عضله و استخوان گسترش می یابد.
- تشکیل گانگرن اندام مرطوب.
انواع مختلف
علاوه بر زخم های تروفیک در دیابت ، انواع مختلفی از ضایعات زخمی وجود دارد:
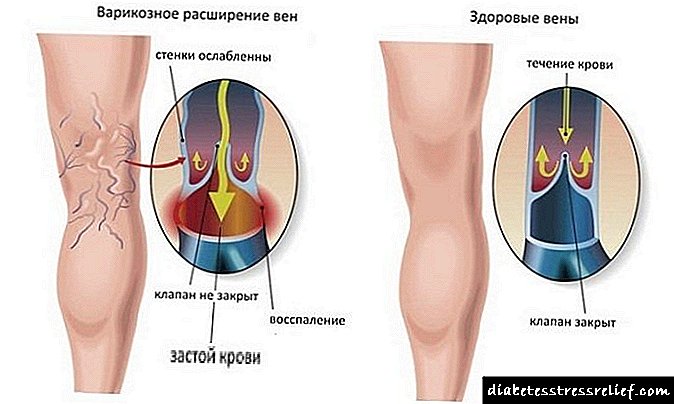
- زخم گرمسیری وریدی - در برابر زمینه ای از نارسایی مزمن وریدی تشکیل می شوند.
- زخمهای پس از ترومبوتیک غشایی- بر اثر ترومبوآمبولی عروق خونی ایجاد می شود.
- زخمهای شریانی - در نقض مزمن گردش خون شریانی در اندامها ایجاد می شود.
تشخیصی
زخم دیابتیک بسیار ساده تشخیص داده می شود - برای این کار کافی است یک معاینه انجام شود و با تاریخچه بیمار در آنجا وجود داشته باشد. برای ارزیابی میزان آسیب به رگ های خونی ، پزشک معالج می تواند بیمار را به سونوگرافی سونوگرافی رگهای اندام ، یک مطالعه دوتایی مراجعه کند. برای ارزیابی کیفیت میکروسیرکولاسیون ، رئوازوگرافی پاها کمک می کند.
درمان زخم تروفیک در دیابت قندی همیشه پیچیده است ، در حالی که بدست آوردن یک تأثیر مثبت به دلیل ایجاد اختلال در آبگری بسیار دشوار است. در دیابت ، درمان زخم ها به صورت محافظه کار و جراحی تقسیم می شود.
همانطور که اقدامات محافظه کارانه انجام می دهند:
- نظارت روزانه قند خون. بیمار باید از ابتلا به هایپرگلیسمی و هیپوگلیسمی جلوگیری کند ، سطح مطلوب حفظ مقادیر در دامنه 6-10 میلی مول در لیتر بر روی معده خالی است. رعایت رژیم غذایی ، دوز تجویز انسولین بسیار مهم است.
- درمان آسیب شناسی همزمان. کنترل فشار خون ، درمان بیماری های عروقی.
- تسکین درد برای انجام این کار ، آنها داروهایی را از گروه داروهای ضد التهابی غیر استروئیدی و همچنین داروهای محلی - پماد و ژل توصیه می کنند.
- استفاده از دستگاه های ارتوپدی برای بارگیری از پا ، به عنوان مثال کفش های صحیح انتخاب شده یا پوشیدن کفی های ارتوپدی.
- پذیرش داروهایی که تأثیر مفیدی بر سیستم عصبی دارند - ویتامین های گروه B ، آلفا لیپوئیک اسید (تیوگامما) ، مهارکننده های آلدرکتاز (ایزودیبوت).
- تعمیر و نگهداری سیستم انعقادی خون - داروهای مبتنی بر استیل اسیدسیلیک اسید ، کورانتیل و دیگران.
- تصحیح متابولیسم چربی - استاتین ها (روزوواستاتین و غیره).
- دریافت داروهای آنتی اکسیدانی و وازواکتیو - ویتامین C ، Actovegin ، Mexidol و غیره
- در صورت لزوم ، درمان ضد میکروبی و ضد قارچ موضعی را به صورت ژل ، کرم و پماد تجویز کنید. اطلاعات بیشتر در مورد پمادهای زخم های استوایی →
- درمان موضعی زخم ها با محلول های ضد عفونی کننده - کلرهگزیدین ، میرامیستین ، پراکسید هیدروژن. استفاده از محلول های مبتنی بر پرمنگنات منیزیم و ید توصیه نمی شود. در صورت لزوم ، پانسمان آسپتیک را بمالید.

فیزیوتراپی برای زخمهای دیابتی شامل الکتروفورز با داروهای ضد باکتریایی و آنزیم ها ، سونوگرافی درمانی ، UHF ، UFO است. پنوموکمپرسیون متغیر گردش خون را بهبود می بخشد و رکود خون در اندام ها را تسکین می دهد. در مرحله بهبودی ، لیزر درمانی ، darsonvalization ، اشعه مادون قرمز انجام می شود.
درمان جراحی شامل موارد زیر است:
- در صورت وجود زخم ، آنها باز می شوند ، تخلیه می شوند و از بین می روند و تا حد امکان بافت نرم را حفظ می کنند.
- در موارد شدید ، عملیات بازسازی بر روی عروق به منظور حفظ اندام انجام می شود.
- درمان نهایی برای توسعه گانگرن قطع عضو است.
روش های عامیانه
درمان سنتی را می توان با داروهای مردمی ترکیب کرد. طب سنتی دستور العمل های زیادی دارد. به عنوان مثال:
- محلول زاج سوخته - یک گلدان زیتون در 1 فنجان آب جوش حل می شود. محصول حاصل از آن زخم را شستشو داد.
- خاکستر توس - 1 کیلوگرم خاکستر الک شده و با آب جوش در حجم 10 لیتر ریخته می شود. اصرار ، خنک و پا را در محصول نهایی فرو کنید.
پیشگیری
برای جلوگیری از ایجاد زخم ، یک بیمار دیابتی باید بهداشت پا را به دقت کنترل کند و به موقع زخم ها را روی اندام ها درمان کند. مهم است که از پا در برابر بیماریهای قارچی محافظت کنید ، کفش مناسب را انتخاب کنید ، رژیم غذایی تجویز شده را دنبال کنید.
زخم های استوایی در بیماران مبتلا به دیابت قندی یک پدیده جدی است که نیاز به مسئول ترین درمان دارد. پیش آگهی بیماری بستگی به مرحله توسعه آن ، وجود بیماری های همزمان و شدت علائم دارد.
چرا زخم پا ظاهر می شود؟
چنین آسیب شناسی به دلیل افزایش طولانی مدت قند اتفاق می افتد ، بنابراین پیروی از تمام توصیه های پزشک معالج بسیار مهم است.
گلوکز که در غلظت بالایی قرار دارد ، شروع به تبلور می کند و کریستال ها به عروق و اعصاب آسیب می رسانند. آسیب عروقی آنژیوپاتی دیابتی نام دارد. اول از همه ، رگ های خونی کوچک تحت تأثیر قرار می گیرند ، آنها نازک تر می شوند ، شکننده می شوند و خاصیت ارتجاعی خود را از دست می دهند. بعداً ، کشتی های بزرگ نیز رنج می برند ؛ پلاک های آترواسکلروتیک در آنها شکل می گیرد.
آسیب عصبی به نوروپاتی دیابتی گفته می شود. آنها به دو دلیل آسیب دیده اند:
- مویرگهای آسیب دیده عملکرد خود را به خوبی انجام نمی دهند ، در نتیجه اعصاب ضعیف با خون تأمین می شوند و گرسنگی اکسیژن را تجربه می کنند.
- با قند مرتباً زیاد تعداد زیادی بدن کتون و سایر مواد سمی تشکیل می شود ، آنها مستقیماً به تنه های عصبی آسیب می رسانند.

عروق و اعصاب مبتلا نمی توانند از عهده کار خود برآیند ، در نتیجه تغذیه بافت ها رنج می برد. پوست خاصیت ارتجاعی ، آتروفی ، خشکی ، لایه برداری ، تورم و خارش را از دست می دهد. این سیگنال است که فوراً نیاز به انجام درمان دارد ، در غیر این صورت زخم ها ظاهر می شوند.
زخم چیست؟
زخم یک نقص پوست است. از آنجایی که با دیابت به دلیل سوء تغذیه بافت ها ایجاد می شوند ، به آنها اصطلاحی گفته می شود. با این بیماری ، آنها بیشتر در اندام تحتانی ، در ساقه ها و پاها موضعی می شوند.
 زخم
زخم
قبل از بروز نقص ، پوست شروع به درخشش و نازک شدن می کند ، با لکه های رنگدانه پوشانده می شود ، بعداً یک زخم دردناک گرد در محل آنها شکل می گیرد که بدون درمان به تدریج در اندازه افزایش می یابد.
بسیار مهم است وقتی احساسات غیرمعمول در اندام را تجربه می کنید ، به عنوان مثال خزیدن مورچه ها ، بی حسی یا تغییر ظاهر پوست ، فوراً با یک متخصص مشورت کنید. این کمک خواهد کرد که در مراحل اولیه از ایجاد زخم در دیابت جلوگیری شود.
جدیدترین عارضه دیابت ، سندرم پای دیابتی است. این ترکیبی از آسیب به پوست ، بافت های نرم ، استخوان ها و مفاصل است. زخم ها روی پا شکل می گیرند ، مفاصل دچار تغییر شکل می شوند. این خطر در این واقعیت نهفته است که دیابت بر روی حساسیت پوست تأثیر می گذارد ، بنابراین ممکن است بیماران متوجه نشوند که کفش را مالش می دهد یا جراحاتی در پی دارد. به عبارتی ساده ، یک فرد دیابتی می تواند شروع بیماری را از دست بدهد ، و این با یک دوره شدیدتر بیماری با توسعه گانگرن و قطع عضو خطرناک است.
دوره عفونت را که اغلب با زخم همراه است به طور قابل توجهی پیچیده می کند. هنگامی که این نقص آلوده شود ، پوست اطراف آن قرمز و متورم می شود ، محتویات چرکی از زخم خارج می شود ، دمای بدن می تواند بالا رود و پا به طور عملی عملکرد پشتیبانی خود را از دست می دهد. زخم لکه دار به مراقبت فوری پزشکی احتیاج دارد ، در غیر این صورت ممکن است اندام خود را از دست بدهید.

زخم های تروفیک مبتلا به دیابت ویژگی خاصی دارند - درمان آنها بسیار دشوار است و ضعیف نیست. این در شرایطی است که نقص های پوستی تحت تأثیر بسیاری از عوامل شکل گرفته و به منظور تقویت بهبود ، لازم است بر روی همه این دلایل کار شود. اما بازگرداندن جریان خون و اعصاب آسیب دیده تقریباً غیرممکن است ، بنابراین جلوگیری از ایجاد زخم بسیار ساده تر از درمان آنهاست.
عوارض زخم های استوایی
زخم هایی که بدون مراقبت مانده اند می توانند عواقب وخیمی به دنبال داشته باشند ، به همین دلیل می توانید اندام و حتی زندگی خود را از دست دهید.
عوارض عفونی: اریزیپلا ، خلط ، سلولیت ، ترومبوفلبیت ، عفونت بی هوازی ، استئومیلیت ، آرتروز و دیگران. چنین آسیب شناسی بدون درمان می تواند به سپسیس و در نهایت مرگ منجر شود.
بدخیمی ، یعنی نقص زخمی می تواند به یک تومور بدخیم تبدیل شود.
هنگام عبور در نزدیکی زخم یک کشتی بزرگ ، ممکن است خونریزی خطرناک ایجاد شود. این در درجه اول مربوط به زخم های عمیق است.
درمان عمومی
اول از همه ، داروهایی که سطح گلوکز را عادی می کنند تجویز می شوند یا برنامه قبلاً تجویز شده تنظیم می شود.
برای بهبود هدایت عصبی از داروهای مبتنی بر ویتامین B استفاده می شود ، آنها در ترمیم فیبرها نقش دارند.
داروهای بهبود جریان خون نیز تجویز می شوند ، از جمله پنتوکسیفیلین ، ترنتال ، کاوینتون ، اکتووین و دیگران.
هنگامی که یک عفونت باکتریایی متصل شود ، داروهای ضد باکتریایی ، در درجه اول سفالوسپورین ها و فلوئوروکینولون های 3-4 ساله الزامی هستند. اما صحیح تر این است که محتویات موجود از زخم را به کشت باکتری منتقل کنید و طبق نتایج آنتی بیوتیک ، داروی مناسب را انتخاب کنید.
درمان محلی
اول از همه ، زخم ها باید با محلول های ضد عفونی کننده مانند کلرهگزیدین یا پراکسید هیدروژن شسته شوند. پس از این ، یک پانسمان استریل و یک پماد با داروی ضد باکتری استفاده می شود (Levomekol).
هنگامی که زخم دیابت متوقف نشده و پاکسازی می شود ، توصیه می شود از شروع استفاده از پمادهایی که باعث بهبود زادآوری می شوند و بهبودی نقص را تقویت می کنند ، Solcoseryl به چنین داروهایی اشاره کند.
اصول درمانی
برای اینکه درمان زخم تروفیک در دیابت موفقیت آمیز باشد ، باید مراحل زیر را طی کنید:
- درمان کامل منطقه آسیب دیده ،
- تخلیه اندام تحتانی ،
- از بین بردن میکرو فلور باکتریایی ،
- جبران بیماری زمینه ای ،
- تسکین پف کردن ،
- شناسایی و درمان پاتولوژی های همزمان که اجازه نمی دهند روند بهبودی به طور کامل رخ دهد (کم خونی ، آسیب شناسی کبد ، نارسایی مزمن کلیه).
علاوه بر این مراحل ، نقایص استوایی ایسکمیک تروفیک نیاز به تجدید عروق (ترمیم گردش خون در اندام آسیب دیده) دارد ، زیرا بستن لومن رگ ها است که منجر به رشد آنها می شود.
اگر زخم ها با فرآیندهای قابل ملاحظه خلط آور پیچیده شوند ، نیاز به درمان جراحی و سم زدایی از بدن بیمار است.
نکروکتومی
بافت مرده محیط خوبی برای باکتری ها محسوب می شود. علاوه بر این ، آنها از خروج طبیعی مایعات از سطح زخم و تشکیل بافت های جدید برای بهبود جلوگیری می کنند. بنابراین ، لازم است که منطقه نکروز حداکثر حذف شود.
برداشتن می تواند با استفاده از پوست سر و قیچی اتفاق بیفتد ، بصورت مکانیکی و با استفاده از دستگاه مخصوصی که با استفاده از روش شیمیایی ، با استفاده از آنزیم های پروتئولیتیک ، آب های پالس کننده آب را تحریک می کند. راه دیگر - پزشک از پانسمان مرطوب استفاده می کند ، که به اطمینان از پاره شدن بافت مرده کمک می کند.
از بین بردن نکروز نواحی با پوست سر و قیچی رایج ترین گزینه است ، اما در صورتی که قسمت زیرین زخم توسط سطح مفصلی نشان داده شده باشد یا اگر نقص استوایی ایسکمیک باشد استفاده نمی شود. در طول عمل جراحی ، از قاشق Volkman استفاده می شود - ابزاری به شکل قاشق با یک سطح کوچک. این اجازه می دهد تا بدون از بین بردن رگ ها قطعات بافت مرده را با دقت از بین ببرید.
مهم! یک زخم استوایی روی پا باید توسط کاوش دکمه مورد بررسی قرار گیرد ، زیرا یک نقص بصری کم عمق ممکن است دارای یک کانال زخم عمیق باشد.
در همین زمان ، گوشه هایی که در امتداد لبه زخم تشکیل می شوند نیز برداشته می شوند.این به شما امکان می دهد فشار خود را بر روی زخم کاهش داده و جریان خروجی محتویات آن را بهبود بخشید. زمانهایی وجود دارد که نیاز به برداشتن صفحه ناخن دارد. این اتفاق می افتد اگر زخم تا حدی در بستر ناخن یا قسمت بالای انگشت واقع شده باشد.
درمان زخم
این مرحله از درمان زخم های استوایی در دیابت قند به منظور کاهش تعداد پاتوژن های موجود در سطح منطقه آسیب دیده انجام می شود. تعدادی دستگاه برای شستشو استفاده می شود ، با این وجود ثابت شده است که استفاده از سرنگ با سوزن نتیجه بدتری نشان نمی دهد.
برای شستن نقایص استوفی استفاده نکنید:
- محلول پرمنگنات پتاسیم ،
- ید
- الماس سبز
- ریوانول
- مواد دارویی مبتنی بر الکل.
از محلول پراکسید هیدروژن 3٪ در دوره تمیز کردن سطح زخم از چرک و لخته های خون استفاده می شود. شستشوی زخم با نمکی فیزیولوژیکی کلرید سدیم ، میرامینستین ، کلرهگزیدین ، دیوکسیدین مجاز است. در خانه می توانید از اسپری Acerbin استفاده کنید.
مواد مورد استفاده در پانسمان باید دارای خصوصیات زیر باشد:
- آتروماتیک ،
- توانایی حفظ یک محیط مرطوب (ثابت شده است که در چنین شرایطی روند بهبودی زخم های استوایی در پاهای مبتلا به دیابت تسریع می شود) ،
- توانایی جذب محتوای زخم ها ،
- خواص مانع (برای جلوگیری از باکتری ها) ،
- عدم وجود موانع جریان طبیعی هوا به بافت ها.
گاز برای پانسمان نامطلوب است ، زیرا می تواند تا سطح زخم خشک شود و هنگام برداشتن ، تمامیت گرانول را نقض کند. در صورت وجود فیستول ، با نکروز خشک یا زخم هایی با رطوبت زیاد قابل استفاده است.
روشهای جدید درمان از پانسمان مش ، آلژیناتها ، هیدروژل ها ، اسفنج های پلی اورتان ، الیاف آبگریزی و غیره استفاده می کنند.
ایدز
مواد ارائه شده اثربخشی در ترکیب با پانسمانهای مدرن را نشان می دهد.
- داروهای ضد میکروبی - Argosulfan، Dermazan، Betadine.
- محرکهای تولید مثل - Bekaplermin ، Curiosin ، Ebermin.
- آنزیم های پروتئولیتیک - ایروکسول ، کیموتریپسین.
پمادها به صورت محلول در آب (Levomekol ، Dioxizol) و چربی (Solcoseryl ، Actovegin) استفاده می شوند.
تخلیه اندام تحتانی
قدم مهم دیگر در درمان نقص استوایی. هرچه از داروها استفاده شود ، تا زمانی که بیمار بر روی پای درد خود قدم نگذارد ، زخم گرمسیری بهبود نمی یابد. ترشح كامل كليدي براي نتيجه مطلوب آسيب شناسي است.
اگر زخم در قسمت پایینی یا پشت پا موضعی باشد ، دستگاههای اضافی برای بارگیری لازم نیست. تنها نکته نیاز به عدم تماس زخم با کفش است. اگر زخم در پاشنه پا یا کف پا باشد ، به وسایل مخصوصی نیاز دارید. در حال حاضر از پانسمان تخلیه ساخته شده از مواد پلیمری استفاده می شود. روی پا و پای پایینی قرار می گیرد. این به شکل چکمه ارائه می شود ، که قابل جدا شدن یا غیر قابل جابجایی است (طبق توصیه پزشک). این روش از آنجا که به شما امکان پیاده روی در خیابان ، کار ، از بین بردن بار در ناحیه آسیب دیده اندام را می دهد ، خوب است.
بارگیری به دلیل مکانیسم های مختلف رخ می دهد:
- حدود 35٪ بار از پا به پای پایینی منتقل می شود ،
- شدت فشار به طور مساوی توزیع می شود ،
- زخم از اصطکاک افقی محافظت می شود ،
- تورم اندام مبتلا کاهش می یابد.
موارد منع مصرف در بوت پلیمری:
- مطلق - یک فرآیند چرکی و نکروزه فعال با توسعه سپسیس یا گانگرن.
- نسبی - نقض مهم خونرسانی ، زخم عمیق با قطر کوچک ، رطوبت قابل توجه در پوست در محل استفاده ، ترس از استفاده از دستگاه پلیمری.
استفاده از عصا ، کفش ارتوپدی ، یک محدودیت ساده در راه رفتن در خانه ، تشکیل "پنجره" برای زخم در کفی روشهای غیرقابل قبول در درمان زخمهای استوایی است.
کنترل عفونت
استفاده موضعی از ضد عفونی کننده ها برای از بین بردن عوامل بیماری زا اثربخشی آن را ثابت نکرده است ، به این معنی که تنها روش استفاده از داروهای ضد باکتری است. این عوامل نه تنها هنگامی که این نقص در حال حاضر آلوده باشد ، بلکه همچنین در صورت خطر زیاد رشد باکتریها (نکروز بافت های ایسکمیک ، زخم های بزرگ ، زخم های طولانی مدت) نیز نشان داده می شوند.
عوامل ایجاد کننده عفونت زخم:
- استافیلوکوک ،
- استرپتوکوکی ،
- پروتئوس
- E. coli
- انتروباکتریها
- کلبسیلا
- شبه
انتصاب آنتی بیوتیک ها پس از محتویات باسکوا زخم با تعیین میزان حساسیت فردی پاتوژن اتفاق می افتد. مؤثرترین آنها پنی سیلین ها ، فلوروکینولون ها ، سفالوسپورین ها ، لینکلوزامیدها ، کرباپنم ها هستند.
اشکال شدید آسیب شناسی نیاز به تجویز داخل وریدی آنتی بیوتیک ها در شرایط ثابت دارد. به موازات آن ، زهکشی جراحی زخم ، سم زدایی درمانی و تصحیح دیابت انجام می شود. دوره درمان 2 هفته است. مراحل خفیف تر عفونت باعث می شود آنتی بیوتیک ها به صورت قرص در منزل مصرف شوند. دوره تا 30 روز ادامه دارد.
جبران دیابت
مرحله مهم دیگر ، بدون آن پزشکان نمی توانند زخم های استوایی را درمان کنند. متخصص غدد درگیر در اصلاح درمان بیماری زمینه ای است. مهم است که سطح قند خون بالاتر از 6 میلی مول در لیتر نباشد. در خانه ، کنترل بر روی شاخص ها با کمک یک گلوکومتر انجام می شود. با بیماری نوع 1 ، نتایج هر 3-4 ساعت یکبار ثبت می شود ، و نوع 2 - 1-2 بار در روز.
برای دستیابی به جبران ، از انسولین درمانی یا داروهای کاهنده قند استفاده می شود. انسولین های کوتاه تجویز می شوند - برای کاهش سریع قند و داروهای طولانی مدت (1-2 بار در روز تجویز می شوند و سطح طبیعی را در طول روز حفظ می کنند).
ترمیم جریان خون
روش های پزشکی و جراحی وجود دارد که هدف آنها تجدید جریان خون به منطقه آسیب دیده است. تمام داروهای مورد استفاده به دو گروه بزرگ تقسیم می شوند:
گروه اول شامل پنتوکسیفیلین ، عصاره جینکو بیلوبا ، داروهای اسید نیکوتین ، رقیق کننده خون ، هپارین ، رئوپلی گلیوکین است. گروه دوم مؤثرتر است. نمایندگان آن Vazaprostan ، Alprostan هستند.
از روش های جراحی برای بازگرداندن جریان خون ، از آنژیوپلاستی بادکنکی به طور گسترده استفاده می شود. این یک روش "نفخ" کردن رگ آسیب دیده به منظور افزایش ترخیص آن است. به منظور طولانی تر کردن اثر مداخلات جراحی ، استنت در این رگ نصب شده است - وسیله ای که شریان را از باریک شدن مکرر حفظ می کند.
روش دیگر جراحی بای پس است. جراحان آنژیوژروژنی برای خون از مواد مصنوعی یا رگ های خود بیمار ایجاد می کنند. این روش نتیجه نهایی طولانی تری را نشان می دهد.
در صورت نکروز بافت گسترده بعد از عروق ، جراحی روی پا قابل انجام است:
- قطع عضو جزئی ،
- نکروکتومی
- بخیه زخم یا پلاستیک آن.
با درد بجنگ
از بین بردن درد مرحله ای مهمتر از موارد فوق نیست. داروهای زیر به عنوان عوامل مؤثر شناخته می شوند:
استفاده طولانی از NSAID به دلیل خطر بالای خونریزی دستگاه گوارش ممنوع است. مشتقات metamizole (Baralgin، Tempalgin) می توانند اگرانولوسیتوز را تحریک کنند.
درمان عوارض دیابتی با داروهای مردمی نیز بسیار مورد استفاده قرار می گیرد ، با این حال باید به خاطر داشت که خوددرمانی ممنوع است. این می تواند منجر به وخیم تر شدن مشکل شود. رعایت توصیه های متخصصان درمان ، کلید نتیجه مطلوب آسیب شناسی است.
چرا آسیب شناسی ظاهر می شود؟

- نارسایی قلبی ، بیماری عروقی ،
- مشکلات جریان خون ، به ویژه در اندام ها ،
- دیابت قندی
- درماتیت مزمن که به خوبی ضعیف شده یا به یک شکل بسیار پیشرفته تبدیل شده است ،
- سرمازدگی و سوختگی ،
- آترواسکلروز
- فرآیندهای التهابی در سیستم لنفاوی ،
- هرگونه بیماری عفونی یا سیستمیک.
علائم آسیب شناسی

زخم استوایی ، عکسی که می توانید در مقاله مشاهده کنید ، جلوه ای استاندارد دارد. یعنی آسیب شناسی با آسیب به یکپارچگی پوست و همچنین غشای مخاطی مشخص می شود. زخم می تواند کاملاً عمیق و گسترده باشد که باعث بهبودی آن می شود. مشخصه چنین آسیب شناسی بروز عودها و درمان طولانی مدت دشوار است.
خود زخم عملاً بهبود نمی یابد و می تواند پیشرفت کند ، بنابراین مداخله پزشکان در این مورد ضروری است. یک زخم استوایی ، که عکس آن را قبلاً دیده اید ، ممکن است شکل بیضی یا گرد و لبه های ناهموار داشته باشد. پوست ناحیه آسیب دیده فشرده می شود. اغلب زخم شروع به لکه دار شدن می کند. در این حالت ، بیمار ممکن است احساس درد کند.
علاوه بر این ، این بیماری ممکن است علائم زیر را داشته باشد:
- گرفتگی عضلات در شب ،
- خارش و سوزش در ناحیه زخم ،
- ظهور لکه های قرمز یا زرد روشن.

ویژگی های تشخیص آسیب شناسی
اگر می دانید که دارای زخم های استوایی هستید ، درمان در خانه باید تنها پس از تایید تشخیص توسط متخصص انجام شود. در اصل ، تعیین این بیماری دشوار نیست ، زیرا علائم مشخصه به نتیجه گیری مختلط کمک می کند. با این وجود ، بدون معاینه دقیق ، نمی توان علل بروز زخم ها را کشف کرد.
از جمله روشهای استاندارد برای تشخیص دقیق ، اسمیر حاصل از سطح زخم ، آزمایش خون است. به طور طبیعی ، مشاوره با متخصص مغز و اعصاب ، متخصص قلب و عروق و متخصص عروق لازم است. یک گام مهم در فرآیند تعیین آسیب شناسی نصب بومی سازی زخم ها ، شکل ظاهری آنها است.
تقریباً هیچ تجهیزات فنی برای بررسی لازم نیست.

چه عوارض ممکن است؟
زخم های استوایی در دیابت ، که درمان آن نیاز به رویکرد ویژه دارد ، همچنین زخم هایی که به دلایل دیگر بوجود آمده اند ، می توانند عواقب ناخوشایند خاصی به همراه داشته باشند. عوارض در بعضی موارد برای درمان مشکل تر از خود آسیب شناسی است. در میان آنها ، می توان حالت هایی مانند:
- اگزما ، درماتیت ، اریسیسپلا و بیماریهای عفونی مختلف پوستی ،
- ترومبوفلبیت
- خونریزی شدید مداوم
- کزاز
- عفونت با لارو حشرات کوچک ، که به وخیم تر شدن وضعیت بیمار ادامه می دهند.
طبیعتاً ممکن است پزشک معالج مختلفی را برای زخم های تروفیک تجویز کند. با این حال ، او این کار را فقط پس از معاینه کامل انجام می دهد. خود درمانی در این حالت فایده ای ندارد ، زیرا می توانید اوضاع را به آسیب شناسی انکولوژیکی پوست منتقل کنید.
از بین بردن سنتی و ریشه ای بیماری

بنابراین ، رژیم درمانی پانسمان روزانه روی را فراهم می کند ، که نه تنها زخم را ضد عفونی می کند ، بلکه به بهبود آن کمک می کند. حتماً داروهایی را برای بیمار تجویز می كنید كه جریان خون را بهبود می بخشد. در صورت عفونت زخم ، از آنتی بیوتیک ها استفاده می شود. برای شستشوی زخم ها از داروهایی مانند Miramistin ، Iodopyron ، Lavasept استفاده می شود. داروی "استرپتوزید" در بهبودی نقش دارد.
اگر زخم تروفیک دارید ، درمان (پماد توسط پزشکان توصیه نمی شود ، زیرا از بهبود زخم جلوگیری می کند) ممکن است شامل روش های جراحی برای رفع مشکل باشد. اگر آسیب شناسی عروقی منجر به بیماری شود ، جراحی لازم است.
به خاطر داشته باشید که شما نیز مجبور خواهید بود درست بخورید و مجتمع های مولتی ویتامین مصرف کنید.
دستور العمل های عامیانه
در صورت ابتلا به زخم تروفیک ، داروهای مردمی می توانند در از بین بردن آن بسیار مؤثر باشند. چندین دستور العمل به شما کمک می کند.
- پانسمان ها با پیاز ، پوست بید و گل های مروارید. تمام مواد اولیه باید با دقت خرد شوند تا حالت فرنی خرد شود. در مرحله بعد ، همه مواد باید مخلوط شوند و آب جوش را بریزید. محصول باید در صبح گرم و گرم تزریق شود. پس از آن ، باید دو قاشق بزرگ عسل به مخلوط اضافه شود. از محصول به شرح زیر استفاده کنید: گاز را در مایع آماده شده مرطوب کرده و به زخم وصل کنید. از این ماده تا زمان بهبودی کامل استفاده کنید. پس از استفاده از محصول ، بهتر است زخم را با روغن دریای خاویاری درمان کنید.
- از آب آلوئه می توان برای ضد عفونی زخم ها استفاده کرد. طبیعتاً گیاه باید میانسالی باشد.
- خوب به تار توس کمک می کند. قبل از استفاده ، ناحیه آسیب دیده را با ودکا بشویید. در مرحله بعد ، ماده روی گاز استفاده می شود و روی زخم اعمال می شود. شما باید هر 2-3 روز یک باند را تغییر دهید. درمان باید تا بهبودی کامل باشد.
- پنیر کلوچه خانگی همچنین به خلاص شدن از زخم ها کمک می کند. شما باید آن را طبخ کنید. سرمهایی که پس از آماده سازی باقی می مانند برای شستشوی زخم استفاده می شود. سپس پنیر دلمه ای را روی آن می پوشانیم که با کاغذ перга پوشانده شده و باند شده است. کمپرس باید بعد از یک ساعت برداشته شود و سپس منطقه آسیب دیده را با هرگونه ضد عفونی کننده درمان کنید.

ویژگی های تغذیه و ورزش درمانی
اگر به زخم های استوایی مبتلا باشید ، درمان خانگی به بهبودی سریع کمک می کند. با این حال ، شما همچنین باید رژیم خود را اصلاح کنید. اول از همه ، الکل ، نوشیدنی های گازدار ، گوشت سرخ شده و مواد غذایی را از مؤسسات فست فود از آن جدا کنید. سعی کنید سبزیجات و میوه های سرشار از فیبر ، ویتامین D ، E و کلسیم میل کنید.
روش های فیزیوتراپی نیز اثر خوبی می گذارد. به عنوان مثال ، ورزش درمانی به تقویت ماهیچه ها و رگ های خونی کمک می کند. در بیشتر موارد ، بیمار برای جلوگیری از هیپوترمی توصیه می شود که از لباس زیر فشرده سازی استفاده کند. در اولین علائم واریس ، سعی کنید به پزشک مراجعه کنید. درمان به موقع چنین آسیب شناسی ها به جلوگیری از بروز زخم ها کمک می کند.