کدام ارگان انسولین تولید می کند؟

کدام ارگان انسولین تولید می کند؟ لوزالمعده تنها منبع تولید انسولین است.
لوزالمعده در پشت معده ، به طور فعال در فرآیند هضم غذا دخیل است ، و آنزیم هایی را برای تجزیه مواد غذایی تولید می کند. اما علاوه بر تولید آبمیوه برای فرآوری مواد غذایی ، پانکراس برای تبدیل گلوکز به بدن هورمون هایی را برای بدن فراهم می کند ، اصلی ترین در بین این هورمون ها انسولین است.
چرا لوزالمعده تولید انسولین را متوقف می کند؟
سیستم ایمنی بدن به شخص کمک می کند تا با ویروس ها ، میکروب ها ، سلول های خارجی ، از جمله سلول های سرطانی را که در طول زندگی یک فرد ایجاد می شود ، در مبارزه با ویروس قرار دهد. تجدید مداوم سلول ها در اندام های مختلف وجود دارد: پیرها می میرند و سلولهای جدیدی جایگزین می شوند.
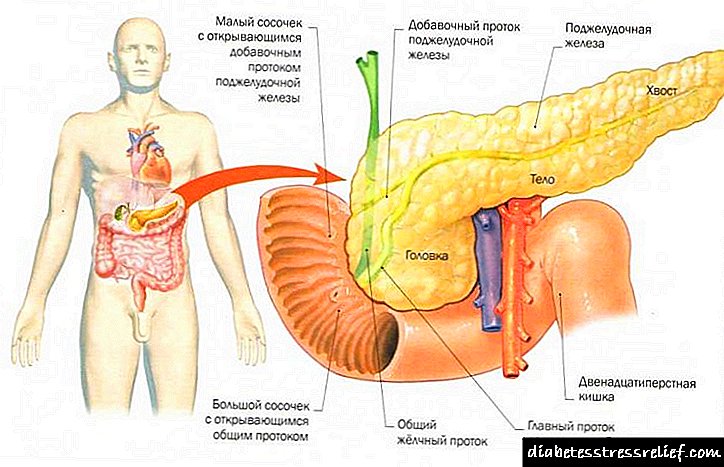 محل لوزالمعده
محل لوزالمعده
این امر همچنین در مورد سلولهای بتا لوزالمعده صدق می کند. ایمنی به طور معمول بین سلولهای "آنها" از "بیگانه" فرق می گذارد.
وراثت و اثرات محیطی (اغلب ویروس ها) خواص سلولهای β را تغییر می دهند.
چندین دلیل وجود دارد که لوزالمعده انسولین تولید نمی کند.
 جدول - دلایلی که ممکن است تولید انسولین کاهش یابد
جدول - دلایلی که ممکن است تولید انسولین کاهش یابد
فرآیندهای زیر رخ می دهد:
- Autoantigens ایستاده است.
- سلولهای سیستم ایمنی بدن (ماکروفاژها MF ، سلولهای دندریتیک DC) آنتی ژن های فرآوری شده را به لنفوسیت های T منتقل می کنند ، که به نوبه خود ، آنها را به عنوان خارجی درک می کنند.
- بخشی از لنفوسیت های T که به لنفوسیت های ضد تهاجمی سیتوتوکسیک خاص (CTL) تبدیل شده اند.
- التهاب لوزالمعده و تخریب سلول β باعث بروز می شود.
این روند طولانی است و با سرعت های مختلف پیش می رود: از چند ماه در کودکان خردسال تا چندین سال در بزرگسالان.
 تخریب خود ایمنی بتا سلول
تخریب خود ایمنی بتا سلول
طبق مطالعات علمی ، در افرادی که تمایل ارثی به دیابت نوع 1 دارند ، آنتی بادی های خاص (IAA ، ICA ، GADA ، IA-2β) چندین سال قبل از شروع بیماری در خون تشخیص داده می شوند که بدون از بین رفتن سلول β ، نشانگرهای اولیه هستند. خطر ابتلا به دیابت نوع 1
متأسفانه ، سیستم ایمنی بدن حافظه را برای آنتی ژن های β سلول حفظ می کند ، بنابراین روند تخریب آنها بسیار دشوار است.
دانشمندان معتقدند كه با دیابت نوع 1 ، سلولهای بتا می توانند بهبود یابند. حتی با فوت 90٪ از کل سلولهای بتا از 10٪ باقی مانده ، بهبودی ممکن است رخ دهد. با این حال ، برای این امر لازم است که واکنش "تهاجمی" سیستم ایمنی بدن متوقف شود. فقط در این صورت می توان این بیماری را درمان کرد.
 مرحله 1 دیابت نوع 1
مرحله 1 دیابت نوع 1
برخی مطالعات با هدف بررسی امکان متوقف کردن "رفتار پرخاشگرانه" سیستم ایمنی بدن در رابطه با سلولهای بتا با استفاده از چندین گروه از داروها انجام شده است. با این حال ، هیچ نتیجه مثبت قابل توجهی به دست نیامد.
دانشمندان امید زیادی را به احتمال استفاده از آنتی بادی های مونوکلونال نسبت می دهند که می توانند ایمنی تهاجمی را در جهت مطلوب تغییر دهند ، یعنی کاهش واکنش خود ایمنی در لوزالمعده.
این مطالعات بسیار امیدوارکننده است ، زیرا در صورت عدم کنترل سیستم ایمنی ، حتی پیوند جزایر بزرگنها و استفاده از سلولهای بنیادی بی معنی خواهد بود.
کار انسولین
عملکرد اصلی هورمون این است که به گیرنده روی سلول متصل می شود (یک سنسور تشخیص ویژه). اگر به رسمیت شناخته شود ("کلید به قفل رفت") ، آنگاه سلول به گلوکز نفوذ می کند.
 تأثیر انسولین بر سلول
تأثیر انسولین بر سلول
تولید انسولین از زمانی شروع می شود که غذا را می بینیم و بو می دهیم. با هضم غذا ، گلوکز از آن خارج می شود و وارد جریان خون می شود ، سلول های بتا تولید انسولین را افزایش می دهند ، بنابراین ، در افراد سالم میزان قند خون همیشه در حد طبیعی باقی می ماند و به میزان شیرین آنها بستگی ندارد.
انسولین مسئولیت ورود گلوکز به اصطلاح "بافتهای وابسته به انسولین" است: کبد ، ماهیچه ها ، بافت چربی.
واقعیت جالب: مهمترین ارگان ها نیازی به انسولین ندارند. قند خون از طریق گرادیان غلظت وارد سلولهای "مستقل از انسولین" می شود: هنگامی که در سلول کمتر از خون باشد ، آزادانه به داخل سلول می رود. چنین اندام هایی شامل مغز ، اعصاب ، شبکیه ، کلیه ها ، غدد آدرنال ، رگ های خونی و گلبول های قرمز است.
این مکانیسم به گونه ای ضروری است که در صورت کمبود قند خون ، تولید انسولین متوقف می شود و قند فقط به مهمترین ارگان ها وارد می شود.
بدن برای اطمینان از جذب گلوکز تشکیل شده در کبد ، نیاز به انسولین کمی ، حتی در شب و در دوره گرسنگی دارد. چنین انسولین پایه یا پس زمینه نامیده می شود.
 انسولین خون و سطح گلوکز
انسولین خون و سطح گلوکز
هنوز انسولین وجود دارد. این مقدار هورمون است که در پاسخ به وعده غذایی ایجاد می شود.
به یاد داشته باشید ، بسته به میزان غذای مصرفی ، باید یاد بگیرید که چگونه مقدار خود انسولین را محاسبه و تجویز کنید. بنابراین آموزش دیابت نوع 1 بسیار مهم است. بدون اطلاع از بیماری و قوانین رفتاری ، درمان کافی تقریباً غیرممکن است.
همچنین ارزیابی نیاز انسولین بسیار مهم است. در فرد فاقد دیابت ، هر روز تقریباً 0.5 IU انسولین به ازای هر کیلوگرم وزن بدن تولید می شود. برای یک بزرگسال با وزن بدن 70 کیلوگرم ، روزانه 70 * 0.5 = 35 واحد دریافت می کنیم.
| دوره | دوز انسولین |
|---|---|
| کودکان قبل از بلوغ | 0.7-1.0 U / kg / day (معمولاً نزدیک به 1 U / kg / day) |
| بلوغ | پسران - 1.1-1.4 U / kg / day (گاهی اوقات حتی بیشتر) دختران - 1.0-1.2 واحد / کیلوگرم در روز |
| نوجوانان | دختران - کمتر از 1 واحد / کیلوگرم در روز پسران - حدود 1 U / kg / day |
| بزرگسالان | 0.7 - 0.8 پیکسل / کیلوگرم در روز |
در بیشتر بیماران ، بعد از گذشت 1-3 سال از لحظه بروز ، نیاز به انسولین تثبیت می شود و به میزان 0 / 0-1 / 0 U / kg می باشد.
حساسیت به انسولین
حساسیت بدن به هورمون در تعیین میزان دوز خاص انسولین قند خون را کاهش می دهد. متأسفانه ، همین دوز انسولین همیشه تأثیر یکسانی در کاهش قند خون ندارد.
برخی از عوامل حساسیت به انسولین را افزایش می دهد ؛ سایر عوامل باعث کاهش آن می شوند.
 جدول - عوامل مؤثر بر حساسیت به انسولین
جدول - عوامل مؤثر بر حساسیت به انسولین
مقاومت به انسولین بدین معنی است که برای یادگیری همان اثر کاهش قند خون به انسولین بیشتری نیاز است. به عبارت دیگر ، کاهش حساسیت به انسولین وجود دارد.
مدتهاست که شناخته شده است که کدام غده انسولین تولید می کند. اما چه چیز دیگری غیر از لوزالمعده ، انسولین را در بدن انسان تولید می کند؟
در سالهای اخیر ، علاقه به مواد اینسترسیون مورد توجه زیادی قرار گرفته است - این هورمونهایی هستند که توسط سلولهای دستگاه گوارش ترشح می شوند و باعث تحریک عملکرد انسولین می شوند.
- پپتید 1 مانند گلوکاگون (GLP-1) ،
- پپتید مانند انسولین وابسته به گلوکز (HIP).
ماده دوم دارای تأثیر قابل مقایسه با عمل انسولین است.
اثرات اصلی incretins:
- سنتز انسولین را بعد از غذا افزایش دهید ،
- جذب گلوکز توسط سلول ها را بهبود می بخشد و باعث کاهش قند خون می شود.
شواهدی وجود دارد که در بیماران مبتلا به دیابت ، این ماده در مقادیر قبلی سنتز می شود ، در حالی که سلول های بتا می میرند. مشکل این است که اینتریکین ها تحت تأثیر آنزیم های بدن بدن خیلی سریع تجزیه می شوند.
عملکرد پانکراس
ارگان به دستگاه گوارش اشاره دارد. این مهمترین غده برای عملکرد طبیعی دستگاه گوارش و دستگاه غدد درون ریز است. بدن آب لوزالمعده حاوی آنزیم های گوارشی تولید می کند و به کمک هورمون های تولید شده ، کربوهیدرات ، چربی و متابولیسم پروتئین را تنظیم می کند. کارکردهای اصلی غده شامل موارد زیر است:
- ارائه سیستم گوارش با آنزیم هایی برای پردازش مواد غذایی مصرفی ،
- خنثی سازی آنزیمی اسید چیم در معده ،
- اطمینان از ترشح داخلی ،
- تنظیم متابولیسم کربوهیدرات با گلوکاگون و انسولین - سایپرز ، باشگاه دانش
اندازه آهن در بدن انسان بزرگترین است. دارای یک ساختار بدن آلوئول پیچیده است. این شرط به طور شرطی به دو مؤلفه تقسیم می شود: بیشتر جرم غده عملکرد ترشح خارجی را انجام می دهد ، و ترشح مایعات برای خروج از دوازدهه از طریق مجراها تولید می کند و جزایر لوزالمعده عملکرد غدد درون ریز را انجام می دهند و انسولین را در جریان خون تولید می کنند.

متابولیسم سلولی
بدن انسان کاملاً از سلولها ساخته شده است که تقسیم آن متوقف نمی شود. برای تأمین «مواد ساختمان» و انرژی لازم به سلولها ، باید غذا بخوریم: این غذا از طریق مواد غذایی بدن دریافت می کند. بدن ما در روند زندگی بطور مداوم انرژی می کند. دوباره پر کردن ذخایر انرژی در سلول انجام می شود. مهمترین ماده برای تولید انرژی گلوکز است. خون را به تمام بافتهای بدن منتقل می کند. اما انسولین برای نفوذ مستقیم به ساختار سلولی لازم است.
پانکراس هنگام عملکرد صحیح ، انسولین کافی تولید می کند تا همه سلول ها با گلوکز اشباع شوند. اما با کمبود این هورمون ، گلوکز در جریان خون پخش می شود ، اما نمی تواند وارد سلول شود. چنین فروپاشی منجر به اختلال در عملکرد سیستم های بدن می شود: هیپرگلایسمی تنظیم می شود - افزایش بیش از حد مقدار قند در جریان خون ، گرسنگی سلولی به دلیل عدم اشباع کافی گلوکز شروع می شود.
وضعیت طبیعی سطح قند و هورمون ها در خون مرتباً در نوسان است. بستگی به زمان روز ، آخرین وعده غذایی ، میزان تنش عصبی و سایر شرایط ذهنی دارد. به طور متوسط هنجار 40-50 واحد انسولین در روز با سطح قند خون تا 5/5 میلی مول در لیتر بر روی معده خالی و 7 میلی مول در لیتر بعد از غذا در نظر گرفته می شود.

انسولین و قند خون
هنجار سطح انسولین در بدن برای بزرگسالان و کودکان یکسان است. تفاوت این است که با روند رشد ، سلولهای بدن انسان حساسیت خود را به هورمون از دست می دهند.
زمینه انسولین به دلیل دریافت مواد غذایی ممکن است تغییر کند. بنابراین ، هنگامی که دستگاه گوارش مواد غذایی کربوهیدرات دریافت می کند ، میزان انسولین تولید شده به شدت افزایش می یابد. براساس این ویژگی ، خون برای انسولین روی معده خالی گرفته می شود. در بیمارانی که خود را به انسولین تزریق می کنند ، این تجزیه و تحلیل آموزنده نیست: مقدار کل هورمون موجود در بدن را نشان می دهد ، چه به صورت مصنوعی و چه توسط پانکراس وارد و تولید می شود.
افزایش تولید هورمون همچنین نقض عملکرد طبیعی غده است. سطح بالایی نشان دهنده وجود نئوپلاسم ها در ساختار لوزالمعده است. تجزیه و تحلیل هورمون انسولین به متخصص غدد کمک خواهد کرد تا به موقع در تشخیص بیماری ها و نقص عملکرد غده ، یک دوره درمانی را برای تثبیت شرایط تجویز کند.
اولین خطری که باعث افزایش قند می شود نقض تجزیه کربوهیدرات ها و تبدیل آنها به انرژی است. گرسنگی سلولی باعث ایجاد اثرات برگشت ناپذیر در بدن می شود.
قند خون به طور غیر طبیعی بالا ترین علامت اصلی دیابت است. این بیماری منجر به نقض کربوهیدرات ، پروتئین و متابولیسم چربی در بدن به دلیل عدم انسولین می شود. عوارض ناشی از دیابت تمرکز بسیار متفاوتی دارند:
- آسیب به اندام بینایی ناشی از نقض گردش خون در رگ های فوندوس چشم ، به وخامت در بینایی منجر می شود ، تا نابینایی کامل ،
- نفروپاتی دیابتی - آسیب به کلیه ها ، که پروتئین لازم بدن در آنها باقی نمی ماند ،
- آسیب به انتهای عصب ، در درجه اول از دست دادن احساس پاها ،
- مستعد ابتلا به آترواسکلروز رگ های خونی بزرگ.
در حال حاضر ، می توان انسولین را به صورت مصنوعی سنتز کرد و از آن برای معالجه بیماران با سطح هورمون پایین استفاده کرد. مهم نیست که انسولین دارویی با کیفیت بالا چقدر باشد ، مانند هورمون خودش قادر به انجام عملکردها به طور کامل نخواهد بود. اما جایگزین ها به خوبی می توانند کیفیت زندگی بیمار را بهبود بخشند. انسولین درمانی نه تنها در درمان دیابت ، بلکه با کاهش عمومی بدن ، فورونکولوز ، تیروتوکسیکوز ، هپاتیت مزمن و سیروز مورد استفاده قرار می گیرد.

تولید انسولین در مقیاس صنعتی از طریق برداشتن هورمون از برخی گونه های دامی با تصفیه متعاقب آن انجام می شود. این نوع جانشین هورمون می تواند باعث ایجاد واکنش های آلرژیک ناشی از وجود پروتئین خارجی شود. انسولین مصنوعی در کیفیت بهتر ، بلکه گرانتر نیز هست.
پیشگیری از بیماری
با فهمیدن اینکه کدام ارگان انسولین تولید می کند ، لازم است برای عادی سازی سطح هورمون در بدن اقدامات لازم صورت گیرد. پیشگیری از بیماری های لوزالمعده شامل یک رژیم غذایی مناسب است که با استفاده از آن نه تنها می توانید عملکرد طبیعی بدن را حفظ کنید بلکه سلامت یک رژیم از قبل ضعیف را نیز بهبود می بخشید.
برای حمایت از لوزالمعده ، لازم است غذاهای سرخ شده ، غذاهای راحت ، شیرین ، تند ، کنسرو را کنار بگذارید. به نفع سبزیجات ، میوه ها ، انواع توت ها و آب میوه های طبیعی انتخابی را انجام دهید. همچنین لازم است که میزان مصرف آب ثابت تا 2-2.5 لیتر در روز افزایش یابد.

با ترک سیگار و نوشیدن الکل ، کار لوزالمعده را به میزان قابل توجهی تسهیل می کنید. قرار گرفتن در معرض طولانی مدت در برابر عوامل منفی منجر به گرفتگی بدن با سموم می شود و ما از اختلالات هورمونی رنج می بریم ، که مثلاً دیابت و سایر بیماری های جدی را تهدید می کند. لازم است به طور مرتب بدن از مواد مضر ، پاکسازی عمومی پاک شود و تأثیر منفی بر لوزالمعده از خارج کاهش یابد. به طور قابل توجهی این کار داروهای تخصصی را ساده کنید.
شایع ترین بیماری لوزالمعده پانکراس است. این بیماری ناشی از التهاب غده است. روند بیماری بسیار ناخوشایند است و عواقب آن بسیار جدی است. می تواند به صورت حاد و مزمن بروز کند. التهاب نه تنها بافت لوزالمعده را از بین می برد بلکه عملکرد کامل اندام های دیگر را نیز مختل می کند: کلیه ها ، کبد ، ریه ها ، ماهیچه های قلب و حتی مغز.
در حالت حاد ، لوزالمعده مشکل است و تهدیدی برای زندگی انسان محسوب می شود. روند التهابی ناگهان ظاهر می شود ، اغلب به دلیل مصرف بیش از حد الکل یا وجود سنگ در مجاری صفرا. علائم پانکراتیت حاد عبارتند از:
- درد شدید در هیپوکندری تحتانی شکم و کمر ،
- حالت تهوع و gagging
- اختلالات مدفوع
در صورت بروز چنین علائمی ، لازم است که از وعده های غذایی خودداری کنید و برای تشخیص و مشاوره پزشکی فوراً با یک موسسه پزشکی تماس بگیرید.
این بیماری در صورت مواجهه طولانی مدت با عوامل منفی در لوزالمعده به مرحله مزمن منتقل می شود: الکل ، سیگار کشیدن ، پرخوری ، عفونت های داخلی.
اگر تظاهرات درمان نشده ای از پانکراس انجام نشود ، این منجر به دیابت و اختلال برگشت ناپذیر بدن می شود.