قوانین مراقبت از پا از دیابت (یادداشت)
در جبران دیابت قند رضایت بخش است ،
شدت متوسط - با جبران خسارت و دلبستگی از عوارض اندام هدف ،
شدید - با کتواسیدوز ، اسیدوز لاکتیک و کما هایپراسمولار.
آگاهیذخیره شده آگاهی از اختلال در حالت اغما رخ می دهد.
افزایش وزنهابا دیابت نوع II ، کاهش دیابت نوع 1 مشاهده شده است.
چرم: خشکی ، هایپر کراتوز ، کاهش تورور نشانگر کمبود آب بدن است.
قابل مشاهده است روبوز و افتادگی گونه ها ، چانه ، پیشانیبه دلیل کاهش مویرگهای پوستی
زانتوماس بر روی بالهای بینی ، شکمها ، روی سطوح خم اندامها ، گردن ، قفسه سینه ، صورت ،
پوستی (لکه های آتروفیک) - پاپول های قهوه ای قرمز متقارن از 5-12 میلی متر ، که به لکه های آتروفی رنگدانه شده در سطح جلوی پاها ، ایجاد زخم و گانگرن تبدیل می شوند.
نکروبیوز لیپوئید - گره های متراکم ، بدون درد ، گرد و بنفش قرمز بر روی پوست پاها ، مستعد رشد محیطی و تشکیل پلاک های مومی ، که سپس آتروفی ، نکروتیک هستند و جای زخم می گیرند ،
ویتیلیگو - نواحی متقارن پوست تخریب شده.
در معاینه صورت: بلفاریت (التهاب پلک فوقانی) ، جو ، اختلالات حرکتی چشم چشم به دلیل کم آبی بدن ماهیچه های چشمی
شايد نقص بینایی به دلیل ایجاد آب مروارید یا ورم لنز.
یک بازرسی پویا فاش می کند اختلال در راه رفتن به دلیل نصب نادرست پا به دلیل نقض حساسیت عمیق.
در مورد بازرسی استاتیک: ناهنجاری پا به دلیل عدم تعادل بین فلکسورها و اگزوزنرها با تسلط بر کشش تاندون اکستانسور ، برآمدگی سر استخوان های متاتارس ، تشکیل نواحی تحت فشار.
فشار مداوم منجر به اتوالیز بافتهای نرم و ایجاد زخم و تشکیل پای دیابتی.
آتروفی عضلات گوساله.
نارسایی تنفسی فقط با ایجاد عوارض شدید دیابت قندی رخ می دهد: با کما کتواسیدوتیک ، مشخصه دیابت نوع یک و کما hyperosmolar ، مشخصه دیابت نوع II.
به طور معمول برای دیابت افزایش فشار خون: با DM-I در 20٪ موارد ، با 75٪ DM-II.
در منشأ آن ، هایپرینسولینمی ، احتباس سدیم توسط انسولین ، نفروپاتی ، ماکروآنژیوپاتی از اهمیت ویژه ای برخوردار است.
کاهش فشار خون به علت کمبود آب بدن با کتواسیدوز و اغما هیپراسمولار رخ می دهد.
کاهش فشار خون در طی اسیدوز لاکتیک با اسیدوز ، اختلال تحریک پذیری و انقباض میوکارد و همچنین برش در عروق محیطی همراه است.
آسیب شناسی دستگاه گوارش:
- سندرم سوء هاضمه معده - کم خونی ،
- سندرم سوء هاضمه روده ،
آسیب کبدی با مشخصه هپاتومگالی کبد چرب مشخص می شود.
4- تغییر در اندامهای داخلی در دیابت.
در بیماران دیابتی اغلب مشاهده می شود تغییرات در سیستم قلبی عروقیاز جمله در درجه اول ضایعات آترواسکلروتیک شریان های مختلف. انفارکتوس میوکارد در بیماران مبتلا به دیابت 2 بار بیشتر از افراد در همان سن رخ می دهد ، اما به این بیماری مبتلا نیستند. در دیابت شایع است انسداد آترواسکلروز از اندام تحتانی - سایپرز ، باشگاه دانش منجر به ایجاد زخم های استوایی پاها و پاها (به خصوص اولین انگشت پا) با توسعه بعدی گانگرن می شود.
اختلالات دستگاه گوارش با دیابت در موارد مکرر بیان می شود لثه و استوماتیت, کاهش عملکردهای ترشحی و حرکتی معده ، کبد چرب و استئاتا هپاتیت.
در بیماران دیابتی اغلب مشاهده می شود نفروپاتی دیابتیتوسط پروتئینوری و فشار خون شریانی و در نهایت منجر به توسعه می شود گلومرولوسکلروز دیابتی (سندرم کیملستیل-ویلسون) و متعاقباً آن نارسایی مزمن کلیهکه یکی از دلایل اصلی مرگ و میر در بیماران دیابتی است.
80-60٪ از بیماران مبتلا به دیابت تشخیص داده می شوند رتینوپاتی دیابتی، با گسترش رگهای شبکیه ، رشد میکروآنوریسم ها ، خونریزی ، اگزودات موجود در آن و منجر به از دست دادن تدریجی بینایی.
با دیابت آسیب به سیستم عصبی با لباس نوروپاتی دیابتی، که در ظاهر پاراستزی ، نقض درد و حساسیت دما ، کاهش رفلکس تاندون بیان می شود. علائم آنسفالوپاتی دیابتی نیز در بیماران یافت می شود که با کاهش حافظه و سایر اختلالات پستانک بروز می کند.
نحوه انجام معاینه پا در خانه برای دیابت
دیابت و کارهای روزمره دست به دست هم می دهند - شما باید وعده های غذایی سالم و متعادل تهیه کنید و به موقع غذا بخورید ، استراحت کنید ، خواب کافی داشته باشید ، از نظر جسمی فعال باشید و سطح گلوکز خود را بررسی کنید. اما یک کار دیگر وجود دارد که باید به طور مرتب انجام شود ؛ اگر مبتلا به دیابت هستید ، پاهای خود را بررسی کنید.
به این ترتیب می توانید از مشکلات احتمالی پا در ارتباط با دیابت جلوگیری کرده یا حداقل کاهش دهید. کار سختی نیست و می توان در خانه انجام داد ، اصلی ترین کار دائماً است. اگر تا به حال عوارض پا نداشته اید ، متوقف شوید هفته ای یکبار. اگر در صورت آسیب دیدگی پاها ، زخم و زخم وجود داشته باشد یا در پاهای خود هیچ احساسی نداشته باشید ، بررسی کنید هر روزب!

اضافه وزن یا عدم انعطاف پذیری می تواند این روش را دشوار کند ، اما بسیار مهم است که از شما می خواهیم که خجالتی نباشید و از عزیزان کمک بخواهید. در زیر 9 گام ساده است که شما باید هنگام تست پای خود در خانه برای افراد مبتلا به دیابت انجام دهید.
چرا مراقبت مناسب از پای دیابتی بسیار مهم است؟
اهمیت پیشگیری و مراقبت مناسب از پا با دیابت دشوار است برای برآوردن. اگر این قوانین رعایت نشود ، بیماری به سرعت پیشرفت می کند و گانگرن شروع می شود.
براساس WHO ، 95٪ قطع عضو در ارتباط با عفونت بافت گانگلیونی است.
گانگرن آخرین مرحله از SDS است که علائم زیر بر آن انجام می شود:
- درد پا هنگام راه رفتن ، و همچنین ثابت
- اختلال در گردش خون (پاهای سرد ، رگ های متورم ، سوزن سوزن شدن ، بی حسی ، و غیره) ،
- زوال عضلات اندامها ،
- ظاهر ناهنجاری پاها ،
- ذرت خشک و مرطوب ، زخم ،
- زخم های عمیق ، عفونت قارچی پا.
اجتناب از عفونت با گانگرن و قطع عضو بعد از آن چندان دشوار نیست ، کافی است که به درستی از پای دیابتی در خانه مراقبت کرده و با کوچکترین وخیم تر به موقع با پزشک مشورت کنید.
2. معاینه منظم پاها.

بازرسی باید بعد از شستشو و خشک کردن پاها در صبح یا عصر انجام شود. در صورت یافتن نواحی کراتینه شده اپیدرم ، ذرت و گوشه هایی که با پوشیدن کفش های جدید یا ناراحت کننده همراه نیست ، همچنین زخم ها ، زخم ها ، مناطق نازک پوست ایجاد می شود ، همچنین توصیه می شود با پزشک مشورت کرده و از لوازم آرایشی مخصوص پای دیابتی استفاده کنید.
چنین محصولاتی حاوی مؤلفه های مرطوب کننده ، تغذیه کننده و نرم کننده ای هستند که به ترمیم اپیدرم طبیعی کمک می کند و همچنین پا را از عفونت محافظت می کند ، اثر ضد التهابی دارد.
3. شستشوی روزانه و درمان پای دیابتی.
استفاده از ذرت خشک روی پاها باید با سنگ سنگفرش درمان شود. پس از شستشو ، باید پاهای خود را با یک حوله نرم پاک کنید ، نه مالش دهید بلکه فقط خیس کنید.
حتماً کرم مغذی ، که حاوی مرطوب کننده های طبیعی است ، بمالید. به عنوان مثال ، خط DiaDerm کرم های خاصی را برای مراقبت از پا در دیابت ارائه می دهد. این خط شامل کرم های "محافظ" ، "فشرده" و "نرم کننده" است که برای استفاده روزانه ایده آل هستند.
کرم "احیا کننده" - درمانی عالی برای پا در صورت ساییدگی ، زخم های بعد از تزریق و سایر آسیب ها است. از ویژگی های محصولات DiaDerm وجود اوره و عصاره گیاهان دارویی و روغن ها در ترکیب 5 تا 15٪ است که باعث مرطوب ، تغذیه و ترمیم زخم ها و ترمیم زخم ها می شود.
برای کسب اطلاعات بیشتر در مورد کرم های پای دیابتی و سفارش آنها برای زایمان در منزل یا از طریق نامه بر روی تصویر زیر کلیک کنید. 
4- برش مناسب ناخن.

ناخن های رشدیافته مبتلا به دیابت اغلب منجر به عفونت و فرآیندهای التهابی می شوند. لازم است ناخن ها را به آرامی در یک خط مستقیم و بدون گرد کردن برش دهید. گوشه های تیز با یک پرونده ناخن و ریز ساینده ناخن ثبت می شود.
هنگام پردازش ناخن ها ، از قیچی با انتهای تیز نباید استفاده شود. اگر پنجه پا در فرآیند برش مجروح شد ، باید این مکان با پراکسید هیدروژن درمان شود و با پماد ترمیم زخم ، به عنوان مثال ، فوراسیلین یا بر اساس استرپتوزید روغنکاری شود. در فروشگاه آنلاین ما محصولات خوب و ارزان مراقبت از ناخن را پیدا خواهید کرد.
5- پیشگیری از عفونت قارچی.
با عفونت قارچی ، زخم ها ، خراشیدگی ها ، زخم ها روی پاها ظاهر می شوند. وجود قارچ خطر گنگن را به شدت افزایش می دهد. پیشگیری از عفونت مطابق با قوانین بهداشت است.
همچنین افراد دیابتی نباید در مکان های عمومی ، سواحل ، جنگل و غیره پابرهنه راه بروند ، جوراب ها را باید هر روز عوض کنید تا از پوشیدن کفش های کثیف ، بوی بد بو و مرطوب جلوگیری شود.
برای جلوگیری از بروز عفونت های باکتریایی و قارچی ، ترمیم سد محافظ ، حتما از کرم "محافظ" استفاده کنید.
6. رعایت اصول اساسی سبک زندگی سالم ، تقویت ایمنی.

استفاده از مشروبات الکلی ، پرخوری مداوم ، سیگار کشیدن ، شیوه زندگی بی تحرک عواملی است که بر وضعیت پاها در دیابت تأثیر منفی می گذارد. برای کاهش خطر پیشرفت بیماری ، لازم است عادات بد را رها کنید ، از رژیم غذایی پیروی کنید و ایمنی را تقویت کنید.
به تمام بیماران دیابتی ، پیاده رویهای روزانه حداقل 30 دقیقه ادامه می یابد. افراد مسن و چاق می توانند از یک عصا مخصوص تاشو برای پیاده روی استفاده کنند.
7. پوشیدن کفش با کیفیت.

کفش باید از جنس مرغوب باشد ، بدون داشتن درزهای ضخیم و ساییده. مطلوب است که او یک توری یا Velcro برای تنظیم کامل پاها داشته باشد.
کف کف پا باید به اندازه کافی ضخیم باشد تا پا از آسیب در امان نباشد. داشتن پاشنه پایدار کم است.
8- استفاده از کفی مخصوص.

مراقبت موثر پا از دیابت بدون تخلیه با کیفیت بالا از کف پا امکان پذیر نیست. برای این منظور تخلیه کفی های ارتوپدی و کفی های فردی مدرن ایجاد شده است که وزن بدن را به طور مساوی توزیع می کند و از تغییر شکل انگشتان و قوس کف پا جلوگیری می کند و همچنین از ایجاد گوشه ها جلوگیری می کند.
کفی های دارای حافظه دارای ویژگی های عالی هستند که بسته به ویژگی های فیزیکی-آناتومیکی صاحب آنها شکل می گیرند. استفاده از کفی دیابت به همراه کفش مناسب می تواند به جلوگیری از بروز بسیاری از علائم VDS کمک کند.
برای کسب اطلاعات بیشتر در مورد کفی های دیابت بر روی تصویر زیر کلیک کرده و آنها را برای تحویل خانه یا از طریق پست سفارش دهید. 
آیا می توان پای دیابتی را درمان کرد؟
باید درک کرد که پای دیابتی نتیجه دیابت است. طب مدرن نمی تواند اکثر اشکال دیابت را درمان کند ، به این معنی که خطر ابتلا به SDS در طول زندگی باقی مانده است.
اما با رعایت تمام قوانین فوق و دانستن چگونگی و نحوه درمان پای دیابتی ، می توانید خطر ابتلا به این بیماری را به میزان قابل توجهی کاهش دهید.
فروشگاه اینترنتی ما حاوی مؤثرترین و مدرن ترین روش های درمانی پا برای دیابت است. ما در سراسر روسیه با پیک به خانه شما ، به نقاط تحویل سفارشات و از طریق پست تحویل می دهیم. بر روی تصویر زیر کلیک کنید و اطلاعات بیشتری کسب کنید. 
To1 برای بررسی توقف ، موقعیت صحیحی بگیرید
اول از همه ، پاها باید تمیز باشند. پس از اطمینان از این موضوع ، روی یک صندلی ، تختخواب یا توالت در یک اتاق روشن بنشینید. به راحتی پاهای خود را در مقابل خود قرار دهید. سپس پای یک پا را بلند کرده و آن را روی زانوی دیگر بگذارید تا مشخص شود. پای پشتی باید شل شود.
شماره 3 پا را بررسی کنید
با استفاده از دستان خود ، قوزک پا را کمی بچرخانید تا بتوانید به وضوح تنها خود را مشاهده کنید. بیش از حد آن را زیاد نکنید و عضله مچ پا را دراز نکنید. اگر این حرکت به شما تحمیل نشده است ، از کمک آینه جیب برای بررسی پا در بازتاب استفاده کنید.
پاشنه - با انگشتان دست روی آنها راه بروید تا پوست ترک خورده ، خشک یا خشن احساس شود. به یاد داشته باشید که حتی کوچکترین ترک ها نیز به راحتی آلوده می شوند. بنابراین ، حتماً پای خود را با کرم ها و لوسیون های مخصوصی بی رنگ و بدون بو مرطوب کنید. اما به هیچ وجه پوست بین انگشتان را مرطوب نکنید ، زیرا مکان های مرطوب و گرم به باکتری ها بسیار علاقه دارند.
لنت های پا (مکانی که انگشتان رشد می کنند) - با استفاده از انگشتان پا ، پا را با دقت مورد بررسی قرار دهید تا بافت پوستی غیرمعمول یا تورم ایجاد کند. این قسمت از پا هنگام راه رفتن بیشتر استرس دارد ، بنابراین کالوس ها می توانند در اینجا شکل بگیرند. با انتخاب دقیق کفش های راحت و با استفاده از اقدامات پیشگیرانه ویژه می توانید از ظاهر آنها جلوگیری کنید.
تنها - همچنین ، تومورها و تورم را که ممکن است نشانه ای از آسیب به استخوان یا ماهیچه ها باشد ، به دقت بررسی کنید. اگر معاینه بینایی زخم ها یا زخم ها را نشان می دهد ، تأخیر نکنید ، با یک جراح مشورت کنید.
شماره 5 پاها را با دقت بازرسی کنید
پاها را با دقت از هر طرف معاینه کنید ، به دنبال تفاوت هایی از وضعیت معمول باشید - ذرت ، خراش ، ساییدگی ، قرمزی ، خشکی پوست.
قسمت بالایی پاها و مچ پا - به دنبال هرگونه نشانه تغییر جریان خون باشید - پوست تنگ ، براق یا خیلی نازک ، لکه های طاس ، اختلاف دما. جریان خون از طریق فعالیت بدنی و کنترل بهتر قند قابل بهبود است.
شماره 6 انگشتان خود را بررسی کنید
با استفاده از انگشتان پا ، انگشتان پا را به آرامی پهن کنید ، خود انگشتان و پوست بین آنها را بررسی کنید.
دور ناخنهفتم - به دنبال ناخن های درشت باشید که به راحتی توسط پوست قرمز و متورم ناخن قابل تشخیص است. ناخن های رشد یافته نیاز به مراجعه به جراح دارند (نه یک استاد پدیکور!) ، و موارد غفلت شده یک سلامتی واقعی محسوب می کنند.
انگشتان - برای آزمایش گردش خون ، نوک انگشتان را برای یک ثانیه فشار دهید ، اما به آرامی. اگر همه چیز درست باشد ، رنگ طبیعی پوست در 5 ثانیه برمی گردد. پوست تغییر رنگ در انگشتان دست به این معنی است که شما مشکلات گردش خون دارید.
ناخن ها - شما باید ناخن ها را بدون لاک بررسی کنید. به دنبال ناخن های زرد یا پوسته پوسته یا پوسته پوسته یا تغییر رنگ یا خیلی ضخیم باشید ، زیرا این تغییرات ممکن است نشانه عفونت قارچی پاها باشد. اگر چیزی شبیه به این را پیدا کردید ، حتما با یک متخصص پوست مشورت کنید ، خود درمانی نکنید ، خطرناک است!
شماره 7 تغییرات را دنبال کنید
نتایج معاینات را ضبط کنید - همه چیز مهم است: درجه حرارت غیرمعمول ، ذرت ، زخم ها ، تورم. جزئیات آن را توضیح دهید که چگونه به نظر می رسد ، بو و بوجود می آیند و مکانهای لمسی در هر نوع تغییر وجود دارد اگر متوجه چیزی غیر معمول هستید ، ورودی را مقایسه کنید. اگر علائم بدتر شود یا مشکلات جدید ظاهر شود ، حتما سریعاً با پزشک خود صحبت کنید.
8 № از سلامت پا در خیابان محافظت کنید
 بیشتر افراد هوای گرم را دوست دارند ، اما به یاد داشته باشید که این امر با افزایش فعالیت بدنی ، خورشید و همیشه کفش راحت همراه نیست.
بیشتر افراد هوای گرم را دوست دارند ، اما به یاد داشته باشید که این امر با افزایش فعالیت بدنی ، خورشید و همیشه کفش راحت همراه نیست.
- حتماً کفش های آبی ویژه را در ساحل یا در آب بپوشید. حتی باریکترین شن و ماسه به راحتی می تواند باعث ایجاد خراش و ترک هایی شود که به راحتی به موقع از دست می روند.
- کفش را در خیابان بپوشید - همیشه. شن و ماسه گرم و آسفالت می توانند در یک لحظه به پوست پاهای شما آسیب برساند. همچنین نمی توان به راحتی اشیاء تیز را که در بین چمن ها و جاده ها کمین کرده اند ، دید.
- همیشه ضد آفتاب را روی پاهای خود بمالید. سوختگی و به خصوص تاول ها به راحتی آلوده می شوند.
- از صندل و صندل با تسمه های نازک و سیلی خودداری کنید. چرا؟ زیرا اصطکاک منجر به زخم می شود و مدل های باز از پاهای شما در برابر آسیب محافظت نمی کنند.
- پس از بازگشت از خیابان ، پای خود را چک کنید. سوختگی های گیاهی ، نیش حشرات و خراش ها دروازه های باز برای عفونت ها هستند. همه زخم ها و جراحات را به یکباره بشویید و بهبود دهید.
شماره 9 ناخن های ضخیم را با موچین برش دهید
موچین ناخن حتی با یک دست قابل راحتی است ، و استفاده از آنها به احتمال زیاد شما را از بروز ناخن های درشت و آسیب پوستی نجات می دهد.
اگر بینایی ضعیف دارید ، یک بار زخم داشتید یا احساس ضعف در پاها وجود دارد ، در صورت امکان ، باید مراقبت از پاهای خود را به پزشکان حرفه ای - پودولوژیست ها واگذار کنید.
مراقبت مناسب از پا برای مبتلایان به دیابت ضروری است. به طور مرتب وضعیت آنها را بررسی کنید و مرتباً به پزشک مراجعه کنید تا همه مشکلات را قبل از بروز عوارض جدی برطرف کند. درباره چه محصولاتی برای مراقبت از پوست پا مناسب هستند و چگونه می توان از پوست خود برای دیابت مراقبت کرداینجا بخوانید
علائم و درمان کف پای دیابتی ، مراقبت از پا در دیابت
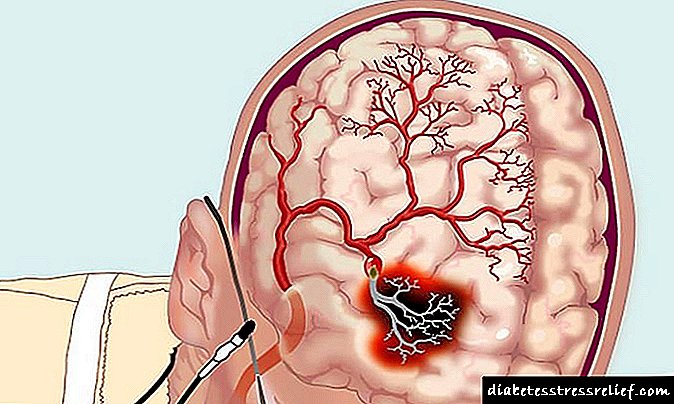
دیابت قندی یک بیماری مزمن جدی است که با عوارض بسیار زیادی همراه است. مهمترین آنها از نظر سندرم پای دیابتی (SDS) می تواند در نظر گرفته شود. طبق اعلام سازمان بهداشت جهانی ، این سندرم در 15٪ از بیماران مبتلا به دیابت 5 سال یا بیشتر رخ می دهد.
سندرم پای دیابتی - تغییرات پاتولوژیک در سیستم عصبی ، تخت های شریانی و مویرگی ، که می تواند منجر به تشکیل فرآیندهای نکروتیک زخمی و گانگرن شود.
حدود 85٪ از این موارد زخم های پا استوفی ، مابقی آبسه ها ، خلط ، استئوئیلیت ، تاندوواژینیت و آرتریت چرکی است. این همچنین شامل آسیب های مخرب غیر چرکی به استخوان اندام ها - پوکی استخوان دیابتی است.
علل اصلی سندرم پای دیابتی
در دیابت تولید کافی هورمون - انسولین وجود ندارد ، وظیفه آن کمک به گلوکز (قند) برای رسیدن به سلول های بدن از جریان خون است ، بنابراین هنگام کمبود ، گلوکز در خون بالا می رود ، در نهایت مختل جریان خون در عروق ، بر الیاف عصبی تأثیر می گذارد. ایسکمی (عدم گردش خون) منجر به اختلال در بهبود زخم می شود و آسیب عصبی منجر به کاهش حساسیت می شود.
این اختلالات در ایجاد زخم های استوایی نقش دارند ، که به نوبه خود به گانگرن تبدیل می شوند. هر گونه ترک ، سایش به زخم باز تبدیل می شود ، همچنین زخم های پنهان در زیر کالوس ها و لایه های کراتینیزه شکل می گیرند.
دلیل تاخیر در شروع درمان و قطع عضو اندام ها این است که بیمار برای مدت طولانی متوجه تغییراتی نمی شود که اتفاق می افتد ، زیرا بیشتر اوقات به پاهای خود توجه نمی کند. به دلیل ضعف خون رسانی به پاها در اثر کاهش حساسیت ، درد ناشی از بریدگی و جوش ها توسط بیمار احساس نمی شود و حتی یک زخم نیز می تواند برای مدت طولانی بدون توجه باشد.
معمولاً پا در جاهایی که تمام بار در هنگام راه رفتن ضروری باشد ، متأثر می شود ؛ ترک هایی در زیر لایه پوست ایجاد می شوند که عفونت در آن به وجود می آید و شرایط مطلوبی برای ظاهر زخم چرکی ایجاد می کند. چنین زخم هایی روی پاها تا استخوان ها ، تاندون ها تأثیر می گذارد. بنابراین ، در نهایت ، نیاز به قطع عضو ایجاد می شود.
در جهان ، 70٪ از کل قطع عضو با دیابت همراه است و با درمان به موقع و مداوم ، تقریباً 85٪ قابل پیشگیری است. امروز که دفاتر دیابتی پا فعالیت دارند ، تعداد قطع عضو به نصف رسیده است ، تعداد کشته ها کاهش یافته است ، و درمان محافظه کارانه 65 درصد است. با این وجود ، تعداد واقعی بیماران دیابتی 3-4 برابر بیشتر از داده های آماری است ، زیرا بسیاری گمان نمی کنند که بیمار باشند.
بنابراین ، دلایل ایجاد سندرم پای دیابتی عبارتند از:
- کاهش حساسیت اندام (نوروپاتی دیابتی)
- اختلالات گردش خون در شریان ها و مویرگ های کوچک (میکرو و دیابت دیابتی)
- ناهنجاری پا (به دلیل نوروپاتی حرکتی)
- پوست خشک
کاهش حساسیت - نوروپاتی دیستالی دیستال
علت اصلی آسیب عصبی ، تأثیر مداوم سطح بالای گلوکز بر روی سلولهای عصبی است. چنین آسیب شناسی به خودی خود باعث نکروز بافت نمی شود. زخمها به دلایل غیرمستقیم دیگری رخ می دهد:
زخم های ایجاد شده پس از میکروسادین ، بریدگی ها و ساییدگی ها ، بسیار ضعیف می شوند و یک دوره مزمن را تجربه می کنند. پوشیدن کفش های ناراحت کننده و تنگ باعث آسیب پوست می شود. زخم های استوایی ، در حال رشد و عمیق شدن ، به بافت عضله و استخوان منتقل می شوند. طبق مطالعات انجام شده ، ایجاد زخمهای نوروپاتی در 13٪ موارد منجر به ضخیم شدن بیش از حد لایه لایه ای اپیدرم (هایپرکراتوز) می شود ، در 33٪ - استفاده از کفش های ناکافی ، در 16٪ - درمان پا با اشیاء تیز.
اختلال در جریان خون - ماکروآنژیوپاتی دیابتی
بدتر شدن جریان خون در شریان های پاها با پلاک های آترواسکلروتیک همراه است (ببینید که چگونه کلسترول را بدون دارو کاهش دهید). آترواسکلروز که باعث آسیب به رگ های بزرگ می شود ، با دیابت دشوار است و دارای چندین ویژگی است.
- قسمتهای تحتانی پا (شریان های پایینی پا)
- آسیب به شریان های هر دو پا و در چندین ناحیه به طور همزمان
- در سنین بالاتر از بیماران فاقد دیابت شروع می شود
آترواسکلروز در بیمار مبتلا به دیابت می تواند باعث مرگ بافتی و تشکیل زخم های تروفیک به تنهایی ، بدون استرس مکانیکی و صدمات شود. مقدار کافی اکسیژن وارد پوست و قسمت های دیگر پا (به دلیل نقض شدید جریان خون) می شود ، در نتیجه ، پوست می میرد. اگر بیمار نکات ایمنی را رعایت نکند و علاوه بر این به پوست صدمه وارد کند ، منطقه آسیب دیده گسترش می یابد.
علائم بالینی معمولی درد در ناحیه پا یا زخم معده ، خشکی و نازک شدن پوست است که از نظر میکروتراوما به خصوص در انگشتان دست بسیار حساس است. طبق مطالعات انجام شده ، مکانیسم تحریک ضایعات عصبی در 39٪ موارد ضایعات قارچی پا ، در 14٪ درمان پاها با اشیاء تیز ، در 14٪ موارد - برداشتن بی احتیاط ناخن های ناخوشایند توسط جراح است.
چشمگیرترین پیامد SDS قطع عضو در اندام (کوچک - در داخل پا و بالا - در سطح پای و پا) و همچنین مرگ بیمار از عوارض فرآیند چرکی و نکروتیک (به عنوان مثال ، از سپسیس) است. بنابراین ، همه افراد مبتلا به دیابت باید اولین علائم پای دیابتی را بدانند.
- اولین نشانه عوارض کاهش حساسیت است:
- اول ارتعاش
- سپس دما
- پس از آن دردناک است
- و لمسی
- همچنین ، ظاهر تورم ساق پا باید هوشیار باشد (علل)
- کاهش یا افزایش دمای پا ، یعنی یک پای خیلی سرد یا گرم ، نشانه اختلال گردش خون یا عفونت است
- هنگام راه رفتن خستگی پا را افزایش می دهد
- درد ساق پا - در حالت استراحت ، شب و یا هنگام راه رفتن در مسافت های مشخص
- سوزن سوزن شدن ، لرز ، سوزش در پا و سایر احساسات غیرمعمول
- تغییر رنگ پوست پاها - رنگ های کمرنگ ، قرمز مایل به قرمز یا سیانوتیک
- کاهش موهای پا
- تغییر شکل و رنگ ناخن ها ، کبودی های زیر ناخن - علائم عفونت قارچی یا آسیب ناخن که می تواند نکروز ایجاد کند
- بهبود طولانی مدت خراش ها ، زخم ها ، ذرت - به جای 1-2 هفته 1-2 ماه ، پس از بهبود زخم ها آثار تاریک ناپدید می شوند
- زخم روی پاها - برای مدت طولانی بهبود نمی یابد ، احاطه شده با پوست نازک و خشک و غالباً عمیق است
هفتگی ، باید پاها را بازرسی کنید ، روی صندلی در یک آینه که از زیر آن قرار دارد ، نشسته اید - انگشتان دست و قسمت بالای پا به سادگی قابل بازرسی هستند ، به فضای بینابینی توجه کنید ، به پاشنه ها و تنها با یک آینه احساس و بازرسی کنید. در صورت بروز هرگونه تغییر ، ترک ، بریدگی ، آسیب شناسی بدون زخم ، باید با پزشک متخصص پا (متخصص پا) تماس بگیرید.
بیماران مبتلا به دیابت باید حداقل سالی یک بار به پزشک متخصص مراجعه کرده و وضعیت اندام تحتانی آنها را بررسی کنند. اگر تغییراتی پیدا شود ، پزشک معالجه پزشک برای درمان پاها داروها را تجویز می کند ، آنژیولوژیست روی عروق پاها عملیات انجام می دهد ، در صورت نیاز به کفی مخصوص ، پس از آن نیاز به یک جراحی آنژیوژروژنی ، و کفش های مخصوص - ارتوپد است.
بسته به شیوع یک دلیل یا دلیل دیگر ، این سندرم به اشکال نوروپاتیک و نوروایسمی تقسیم می شود.
فراوانی بررسی های موجود در دیابت قند
بیماران مبتلا به دیابت باید به طور مداوم وضعیت خود را نه تنها از نظر ذهنی و در خانه ، بلکه از طریق آزمایشات آزمایشگاهی نیز کنترل کنند.
هدف اصلی از بررسی های دوره ای این است:
• شناسایی بیماریهای همزمان
• ظرفیت کار بیمار را حفظ کنید ،
• بهبود کیفیت و افزایش امید به زندگی بیمار مبتلا به دیابت.
چه کسی باید به معاینات منظم پزشکی توجه کند و فقط به روشهای خود نظارت نباشد؟ اول از همه ، برای آن دسته از بیمارانی که اختلال در تحمل گلوکز دارند ، یعنی در افرادی که دیابت می تواند در هر دقیقه به یک حالت حساس (کنترل نشده با انسولین) تبدیل شود.
علاوه بر تست های آزمایشگاهی (جدول 7) ، بیماران مبتلا به دیابت باید با استفاده از تشخیص ابزار دقیق سایر معاینات را نیز انجام دهند (جدول 8).
مطالعات منظم به شناسایی عارضه در اولین مرحله هنگام بازگشت بیماری منجر می شود. اما این امتحانات به تنهایی کافی نیستند تا کاملاً مطمئن باشند که هیچ تغییری جدی در سلامت ایجاد نشده است. علاوه بر این ، بیماران باید به طور مرتب به پزشکان متخصص در زمینه های مختلف مراجعه کنند که پوست ، غشاهای مخاطی ، حفره دهان ، دندان ها را معاینه می کنند ، به قلب گوش می دهند ، الکتروکاردیوگرام می کنند ، قد و وزن را اندازه می گیرند ، با یک کلام ، معاینه بالینی کامل تری انجام دهند و از وضعیت عینی کلی بیمار مطلع شوند. .
بنابراین ، با درجه خفیف دیابت ، معاینه کامل بالینی هر شش ماه یک بار انجام می شود ، با یک دوره متوسط بیماری - هر سه ماه یک بار ، با دیابت شدید ، پزشکان باید هر ماه به طور جامع بیمار را معاینه کنند. افراد مبتلا به دیابت باید به طور مرتب توسط متخصصان زیر معاینه شوند: غدد درون ریز ، چشم پوشی ، مغز و اعصاب ، جراح ، متخصص زنان ، قلب و عروق.
با توجه به اینکه دیابت می تواند در افراد به ویژه مستعد ابتلا به آن باشد و در مراحل اولیه بدون علامت ادامه یابد ، این افراد باید تحت نظارت پزشکی قرار بگیرند.
اگر فرد یک ، اما چندین عامل خطر برای ابتلا به دیابت نداشته باشد ، باید حداقل یک بار در سال و ترجیحا 2 بار در سال به متخصص غدد مراجعه کند. علاوه بر این ، در اولین مراجعه شما به کلینیک ، شما باید به طور حتم توسط یک متخصص مغز و اعصاب و معاینه سنج انجام شود. بازدیدهای بیشتر از این متخصصان در صورت لزوم انجام می شود. لازم است سالانه به دندانپزشک مراجعه شود. در این حالت ، شما باید سطح قند خون ، از دست دادن روزانه قند در ادرار را بررسی کرده و آزمایش لازم برای تحمل گلوکز را انجام دهید - همچنین حداقل 1 بار در سال.
جداول آزمایشات منظم آزمایشگاهی برای کلیه بیماران مبتلا به دیابت
جدول معاینات تشخیصی منظم بیماران مبتلا به دیابت
در صورت اختلال در تحمل گلوکز ، متخصص غدد در سال باید 2-3 بار در سال مراجعه شود ، و یک متخصص مغز و اعصاب ، چشم و دندانپزشک - 1-2 بار در سال. بیشتر اوقات ، چنین بیمارانی باید آزمایشات آزمایشگاهی برای قند خون و ادرار (در روز) - 4 بار در سال ، آزمایش تحمل گلوکز - 1 بار در سال ، آزمایش خون عمومی و ادرار آور عمومی - همچنین 1 بار در سال انجام دهند. ، تعیین لیپیدها در خون - 1 بار در سال ، انجام یک الکتروکاردیوگرام - 1 بار در سال.
مراقبت از پا برای دیابت: آیا امکان صعود و چگونگی پاشیدن پاها وجود دارد؟
افراد مبتلا به دیابت می دانند که پاها ارگان هایی هستند که قند خون بالایی دارند. از این گذشته ، جدی ترین مشکلاتی که با سندرم پای دیابتی ایجاد می شود ، زخم های استوایی ، زخم های طولانی مدت غیر بهبودی و گانگرن است.
همچنین ، بیماران علائم ناخوشایند دیگری دارند - بی حسی ، سوزش و سوزن شدن در پاها. غالباً تظاهرات کمتری ، اما ناخوشایند ، مانند خشک شدن پوست ، بیماری های ناخن وجود دارد. و به دلیل بیماری های مفصلی ، تغییر شکل پا حتی ممکن است.
اعتقاد بر این است که با دیابت نوع 2 ، آسیب دیدگی پا به دلیل مشکلات سیستم عروقی ایجاد می شود. با این حال ، این فرض کاملاً درست نیست.
عوامل اصلی منجر به ایجاد سندرم پای دیابتی ، آنژیوپاتی (ضعف در پوسیدگی عروق) و نوروپاتی (آسیب به سیستم عصبی اندام) است. علاوه بر این ، آخرین آسیب شناسی 2 یا 3 بار بیشتر ایجاد می شود. بنابراین ، مهم است که بدانید چگونه از پاهای خود با دیابت مراقبت کنید.
برای جلوگیری از ایجاد زخم ، تهیه مراقبت مناسب از پا در دیابت اهمیت دارد. اما قبل از انجام هرگونه اقدامات ، لازم است اندام ها را برای حضور زیر بررسی کنید:
- ذرت ،
- خراش
- ترک
- قارچ
- لکه ها
- قرمزی و سایر آسیب ها.
در هنگام بازرسی ، نه تنها کف پا ، بلکه انگشتان پا نیز باید توجه شود. از این گذشته ، حتی یک عفونت می تواند به کوچکترین سایش دچار شود. علاوه بر این ، به سرعت در حال توسعه نوروپاتی محیطی و دیابت ممکن است ناراحتی زیادی ایجاد نمی کند ، اما برای یک فرد سالم بسیار دردناک است.
محصولات مراقبت از پا با پایه اوره باید دو بار در روز استفاده شود. این ماده به لکه برداری پوست خشن و هیدراتاسیون متعاقب آن کمک می کند. و پس از استفاده از پماد ، برای تقویت عمل آن ، باید جوراب بپوشید.
اما اعمال چنین کرم هایی در ناحیه نازک و ظریف بین انگشتان ممنوع است. از این گذشته ، پوست در این ناحیه لایه برداری نمی کند. اغلب ، پاهای مبتلا به دیابت با عاملی مانند Uroderm ، Mikospor ، Fungoterbin Neo ، Cleore و دیگران آغشته می شوند.
اگر در پاهای شما هیچگونه صدمه ، ترک ، زخم و یا نقایص دیگر وجود ندارد ، آنها را در یک حمام گرم خیس کنید. در طی روش ، کنترل درجه حرارت آب بسیار مهم است ، باید از 30 تا 36 درجه باشد.
برای اثر ضد عفونی کننده و آرامش بخش ، اضافه کردن روغنهای ضروری (1-3 قطره) ، نمک دریا یا جوشانده های گیاهی به حمام مفید است. اما برای پیشگیری از سندرم پای دیابتی کافی است که یکبار در روز اندام تحتانی را یک بار در آب گرم خیس کنید.
مدت زمان یک جلسه 5-15 دقیقه است. بعد از انجام عمل ، پوست نرم شده و الاستیک تر می شود. برای بهبود اثر ، پوست را به آرامی و سفت شده روی پاها باید هر روز با دقت و با استفاده از پمپ جدا کنید.
در پایان عمل ، پاها خشک می شوند ، از جمله نواحی بین انگشتان پا ، زیرا رطوبت بیش از حد به کاهش خصوصیات محافظ اپیدرم کمک می کند. سپس یک کرم مخصوص روی قسمت پشت پا و کف پا اعمال می شود.
اگر خراش ، زخم و سایش ظاهر شود ، پوست پاها باید با پراکسید هیدروژن یا داروهای ضد باکتریایی مانند Aquazan ، Dioxidine یا Miramistin درمان شود.محصولات حاوی الکل ، از جمله سبز و ید درخشان ، قابل استفاده نیستند ، زیرا آنها اپیدرم را به شدت خشک می کنند و در بروز ترک ها نقش دارند.
برای مراقبت روزانه ، انتخاب صابون بدون الکل نیز حائز اهمیت است ، که با سطح pH پوست مطابقت دارد. برای پاهای خشک ، باید یک کرم چرب و مغذی را به صورت طبیعی انتخاب کنید.
این می تواند محصولی باشد که حاوی لانولین و هلو ، روغن زیتون یا دریای گندم دریایی باشد.
الگوریتم های تشخیص ، درمان و پیشگیری از سندرم پای دیابتی
پای دیابتی سندرم پای دیابتی (SDS) ترکیبی از تغییرات پاتولوژیک در سیستم عصبی محیطی ، شریانی و ریزسنجی ، پدیده های پوکی استخوان ، که یک تهدید مستقیم برای توسعه
سندرم پای دیابتی (SDS) ترکیبی از تغییرات پاتولوژیک در سیستم عصبی محیطی ، شریانی و ریزسنجی ، پدیده های پوکی استخوان ، که تهدید مستقیمی برای توسعه فرایندهای نکروتیک زخمی و گانگرن پا محسوب می شود. SDS یکی از مهمترین عارضه های بیماری دیابت (DM) است که در بیش از 70٪ بیماران در حال توسعه است. با وجود این واقعیت که آسیب رسیدن به اندام تحتانی به ندرت علت مستقیم مرگ و میر در بیماران است ، در بیشتر موارد منجر به ناتوانی می شود. فراوانی قطع عضو در بیماران مبتلا به دیابت 15 تا 30 برابر بیشتر از این شاخص در جمعیت عمومی است و 50-70 از کل کل قطع عضو غیر آسیب زا را تشکیل می دهد. اما ، به ویژه باید توجه داشت که با دیابت نوع II (مستقل از انسولین) در زمان تشخیص ، از 30٪ تا 50٪ از بیماران علائم خسارت به اندامهای تحتانی یک درجه یا دیگری دارند.
هزینه های اقتصادی لازم برای درمان کافی این دسته بزرگ از بیماران بسیار زیاد است ، اما باید به خاطر داشت که هنگام استفاده از روش های عملیاتی ، این هزینه ها 2 تا 4 برابر افزایش می یابد. این هم به دلیل هزینه بالاتر در مورد عمل جراحی و هم در افزایش هزینه های توانبخشی بعدی (پروتز ، ناتوانی کامل) است. قطع عضو یک اندام منجر به افزایش بار دیگر از طرف دیگر می شود و در نتیجه این امر ، خطر ایجاد نقایص زخم در اندام مقابل مقابل به میزان قابل توجهی افزایش می یابد.
در عمل بالینی جهانی هر دو درمانگر و جراح ، طبقه بندی یکپارچه ای از سندرم پای دیابتی اتخاذ شده است که طبق آن سه شکل بالینی اصلی وجود دارد:
- نوروپاتیک
- ایسکمیک
- عصبی (مخلوط).
این طبقه بندی مبتنی بر ایده های مدرن در مورد پاتوژنز SDS و غلبه یکی از پیوندهای اصلی آن (نوروپاتی ، میکرو و ماکروآنژیوپاتی) در یک مورد بالینی خاص است. هر شکل بالینی SDS به یک روش درمانی متفاوت نیاز دارد.
یكی از تظاهرات نوروپاتی دیابتی ، استئوآرروپاتی دیابتی است. برجسته ترین تغییرات در ساختار استخوان و رباط های پا به عنوان مفصل یا پا Charcot گفته می شود. علاوه بر مفصل مناسب Charcot ، اشکال دیگر ضایعات پوکی استخوان در دیابت از هم متمایز می شوند: پوکی استخوان ، هایپراستوز ، پوکی استخوان ، شکستگی های پاتولوژیک و دررفتگی های خود به خود. در عمل ، ترکیبات مختلفی از اشکال فوق در همان بیمار مشاهده می شود ، که با مشترک بودن عوامل بیماری زا و تحقق آنها همراه است. با توجه به این نکته ، بسیاری از نویسندگان پیشنهاد می کنند انواع تغییرات پاتولوژیک در استخوان ها و مفاصل را با اصطلاح "پای چارکوت" ترکیب کنند.
برای تشخیص زودرس ضایعات اندام تحتانی در بیماران مبتلا به دیابت ، مجموعه مشخصی از اقدامات تشخیصی مورد نیاز است ، که شامل مراحل زیر است.
1. یک تاریخچه کامل. مدت زمان بیماری ، نوع دیابت (نوع I یا نوع II) ، درمان قبلی و وجود علائم نوروپاتی در بیمار در زمان معاینه یا زودتر مانند دوخت یا سوزش درد در پاها ، گرفتگی در عضلات گوساله ، بی حسی ، پاراستزی مهم است. . شکایات بیمار از لنگش متناوب یک نشانه بارز ماکروآنژیوپاتی است. زمان شروع درد ، مسافتی که بیمار قبل از شروع درد اول می گذرد ، وجود درد در حالت استراحت در نظر گرفته می شود. بر خلاف درد ایسکمیک ، که همچنین می تواند در شب رخ دهد ، سندرم درد ناشی از عصبی از نظر راه رفتن متوقف می شود. در هنگام آویزان کردن پاها از لبه تخت ، دردهای ایسکمیک تا حدودی کاهش می یابد. سابقه زخم یا قطع عضو از نظر پیشرفت ضایعات جدید پا از علائم مهم پیش آگهی است. با سایر عوارض دیررس دیابت ، مانند رتینوپاتی و نفروپاتی (خصوصاً مرحله پایانی آن) ، احتمال بروز نقص زخمی زیاد است. سرانجام ، هنگام جمع آوری بیهوشی ، باید آگاهی بیمار از احتمال آسیب دیدگی پا در دیابت ، علل آن و اقدامات پیشگیرانه مشخص شود.
2. معاینه پا - ساده ترین و موثرترین روش برای تشخیص ضایعات کف پا. توجه به علائمی چون رنگ اندام ، وضعیت پوست و مو ، ناهنجاری ها ، ادم ، نواحی هایپرکرکاتوز و محل قرارگیری آنها ، نقایص زخمی ، وضعیت ناخن ها به ویژه در فضاهای بینابینی بسیار مهم است که غالباً مورد توجه قرار نمی گیرند. پالپاسیون توسط نبض در شریان های کف پا مشخص می شود.
3. ارزیابی وضعیت عصبی شامل موارد زیر است:
الف) بررسی حساسیت ارتعاشی با استفاده از یک چنگال تنظیم فارغ التحصیل. برای ضایعه نوروپاتی ، افزایش آستانه حساسیت ارتعاش مشخصه است ، برای آسیب ایسکمیک ، این شاخص ها با هنجار سنی مطابقت دارند.
ب) تعیین درد ، لمس و حساسیت دما براساس روش های استاندارد. در سال های اخیر ، مجموعه های عصبی مونوفیلم ها بسیار رایج شده اند و این امکان را می دهد تا با درجه بالایی از صحت میزان تخطی از حساسیت لمسی را تعیین کنید.
ج) تعریف رفلکسهای تاندون.
د) الکترومیوگرافی آموزنده ترین روش برای ارزیابی وضعیت اعصاب محیطی است ، اما استفاده از آن به دلیل پیچیدگی و هزینه بالای مطالعه محدود است.
4- ارزیابی جریان خون شریانی. متداول ترین روش های غیر تهاجمی برای ارزیابی وضعیت جریان خون محیطی - داپلر ، داپلروگرافی. فشار سیستولیک در شریان های ران ، پایین پا و پا اندازه گیری می شود - سطح انسداد با شیب فشار تعیین می شود. شاخص های شاخص مچ پا و براکیال (LPI) میزان کاهش جریان خون شریانی را نشان می دهد (LPI = RAG / ՀՀԿ ، جایی که RAG فشار سیستولیک در شریان های پا یا پاها دارد ، ՀՀԿ فشار سیستولیک در شریان بازویی). شاخص های فشار سیستولیک و LPI مسیر بعدی جستجوی تشخیص را تعیین می کند. در صورت لزوم ، تعیین اشباع اکسیژن بافت انجام می شود و از آنژیوگرافی برای حل سوال در مورد احتمال درمان آنژیوکسیشن استفاده می شود. شاخص فشار خون سیستولیک می تواند از نظر امکان درمان محافظه کارانه به عنوان یک راهنمای خاص عمل کند ، آنها همچنین به شما امکان می دهند احتمال بهبودی زخم های پا را پیش بینی کنید.
5- رادیوگرافی پاها و مچ پا به شما امکان می دهد علائم پوکی استخوان دیابتی را تشخیص دهید ، شکستگی های خود به خودی استخوان های کوچک پا را تشخیص دهید ، به وجود استئومیلیت شک دارید ، مشکوک به توسعه گانگرن بنزید یا تأیید کنید.
6. تحقیقات باکتریولوژیک از اهمیت فوق العاده ای برای انتخاب درمان مناسب آنتی بیوتیکی - سایپرز ، باشگاه دانش
دسته های زیر از بیماران در معرض خطر ابتلا به SDS هستند:
- رنج می برند از پلی نوروپاتی دیستال ،
- از بیماری عروقی محیطی رنج می برند ،
- سابقه زخم پا ،
- قطع عضو
- از فشار خون بالا و فشار خون بالا ،
- بینایی و نابینایی
- مبتلا به نفروپاتی دیابتی ، به ویژه در مرحله نارسایی مزمن کلیه ،
- افراد پیر تنها
- سوء مصرف کنندگان الکل ، افراد سیگاری.
بیماران در معرض خطر حداقل باید هر شش ماه یکبار معاینه فوق را انجام دهند. معاینه باید توسط متخصص غدد متخصص و یا گروهی از متخصصان (غدد درون ریز ، جراح ، رادیولوژیست ، متخصص تشخیص عملکرد) در پلی کلینیک ها در محل سکونت انجام شود. بیماران با اشکال مختلف بالینی سندرم پای دیابتی باید به بخشهای تخصصی بیمارستانها یا مراکز درمانی دیابتی پا مراجعه کنند که بر اساس بیمارستانهای چند رشته ای و مراکز تخصصی سازماندهی می شوند. تاکتیک های درمانی برای هر بیمار خاص بسته به شکل و شدت دیابت ، وجود سایر عوارض دیابت و بیماری های مرتبط با آن تعیین می شود.
Gurvich M. تغذیه درمانی برای دیابت. مسکو ، 1996. چاپ مجدد: مسکو ، انتشارات اسپرت شوروی ، 2001 ، 285 صفحه ، تیراژ 10،000 نسخه.
Kamensky A. A. ، Maslova M. V. ، Count A. V. Hormones بر جهان حاکم است. غدد درون ریز محبوب ، کتاب AST-Press - م. ، 2013. - 192 ج.
واتکینز P.J. دیابت قندی (ترجمه از انگلیسی). مسکو - سن پترزبورگ ، انتشارات بینوم ، گویش نوسکی ، 2000 ، 96 صص ، 5000 نسخه.

بگذارید خودم را معرفی کنم. اسم من النا است. من بیش از 10 سال به عنوان متخصص غدد مشغول به کار هستم. من معتقدم که در حال حاضر در زمینه خودم حرفه ای هستم و می خواهم به همه بازدید کنندگان سایت کمک کنم تا کارهای پیچیده و نه چندان سختی را حل کنند. کلیه مطالب مربوط به سایت جمع آوری و با دقت پردازش می شوند تا در حد امکان تمام اطلاعات لازم را انتقال دهند. قبل از اعمال آنچه در وب سایت شرح داده شده است ، همیشه مشاوره اجباری با متخصصان ضروری است.