کمکهای اولیه برای شوک هیپوولمی و روشهای درمانی آن

هیپوولمی یک بیماری پاتولوژیک بدن است که با از دست دادن قابل توجه مایعات و الکترولیت ها ایجاد می شود. بر این اساس ، شوک هیپوولمیک لزوماً با کاهش تعادل آب و نمک همراه است.
کم آبی بدن در نتیجه از بین رفتن مایع بینابینی یا پلاسمای خون با از دست دادن قابل توجه خون ، سوختگی های گسترده ، اسهال ، استفراغ غیرقابل استفاده است. تب ، مدت طولانی بدون آب در آب و هوای گرم نیز با کمبود آب بدن همراه است.
کودکان نسبت به ریزش مایعات حساس هستند. شوک هیپوولمیک به سرعت در اثر اسهال و سوء هاضمه و عفونی در یک اتاق گرم اتفاق می افتد. به عنوان کمک های اولیه ، قربانیان باید نوشیدنی بنوشند.
ارزش مایعات در فیزیولوژی انسان
آب بخشی از کل مجموعه مایعات است که اندام ها و بافت ها را شستشو می دهد. این ماده اصلی خون ، لنفاوی ، مایع مغزی نخاعی و مایع بینابینی ، ترشح غدد بزاقی ، معده و سایر آبمیوه های تولید شده توسط اندام های داخلی ، اشک ، ادرار است.
مایع یک محیط داخلی جهانی را برای وجود سلول ایجاد می کند. از طریق آن انجام می شود:
- تغذیه و دفع زباله ،
- "دستورات" از مراکز عصبی و غدد درون ریز تحویل داده می شود ،
- ساختارهای مغزی لازم هیجان زده هستند.
ایمنی شاخص های هموستاز توسط موانع بافت طبیعی (پوست ، غشاهای مخاطی اندام ها و رگ های خونی) تضمین می شود. تعادل می تواند تحت تأثیر سیستمهای نظارتی تغییر کند اما در حد بسیار باریک باشد.
بنابراین ، برای هرگونه تخلف در ترکیب رسانه های مایع ، می توان در مورد آسیب شناسی ناشی از آن قضاوت کرد. کاهش مایعات باعث ایجاد تغییرات چشمگیر در هموستاز می شود: برخی از مواد به همراه آب از بین می روند و برخی دیگر به شدت در غلظت افزایش می یابند. اختلالات پاتوفیزیولوژیک ممکن است نگران کننده باشد:
- ترکیب سلول های خونی ،
- تعادل قلیایی
- غلظت مواد محلول.
شرایط تغییر یافته باعث بسیاری از بیماری ها می شود.
در فرد ، به راحتی می توان میزان مایعات را با نشانگر میزان گردش خون قضاوت کرد. به روش آزمایشگاهی محاسبه می شود. کاهش 25٪ در افراد سالم به خوبی جبران می شود و هیچ تغییر قابل توجهی در هموستاز ایجاد نمی کند. 90٪ خون در بستر عروق قرار دارد ، بقیه در طحال ، استخوان ها ذخیره می شوند. در صورت لزوم ، آن را از انبار پرتاب می کند و ضرر می کند.
ضررهای زیاد در صورت عدم جبران و كمك به وضعیت شوك هیپوولمی ، منجر به درجات مختلفی از هیپوولمی می شود.
چه عواملی باعث شوک هیپوولمیک می شوند؟
شایع ترین دلایل شوک هیپوولمیک ضررهای غیر قابل جبران است:
- خون با خونریزی شدید حاد خارجی یا داخلی ناشی از تروما ، عمل جراحی ، احتقان در قسمت های مختلف بدن در هنگام شکستگی ، در مقابل زمینه هموفیلی ،
- پلاسما - در مورد سطوح سوختگی شایع ، ریختن درون حفره صفاقی با پریتونیت ، انسداد روده ، پانکراتیت ، آسیت ،
- مایع ایزوتونیک - همراه با استفراغ مکرر ، اسهال طولانی مدت (به عنوان مثال ، در مورد وبا ، سالمونلوز ، گاستروانتریت) و به دنبال آن تب بالا ناشی از بیماری های عفونی با مسمومیت شدید.
مکان ویژه ای با گزینه رسوب (توزیع مجدد) حجم آزاد خون در مویرگ های محیطی اشغال می شود. این معمولاً برای صدمات ترکیبی ، برخی عفونت ها است. در چنین مواردی ، شدت وضعیت بیمار به دلیل انواع ترکیبی از شوک (هیپوولمیک + آسیب زا + سمی) و عوامل آسیب زا است.
در بدن قربانی چه اتفاقی می افتد؟
پاتوژنز وضعیت شوک با هیپوولمی با تلاش بدن برای متوقف کردن مستقل از دست دادن مایعات و جبران کمبود شروع می شود:
- از انبار حجم اضافی خون به کانال عمومی می رسد ،
- عروق شریانی به منظور حفظ مقدار لازم خون برای مغز ، قلب و ریه ها به سمت حاشیه (در بازوها و پاها) باریک می شوند.
مرسوم است که 3 مرحله (مراحل) از بروز شوک را تشخیص دهیم:
- کمبود - پیشرو در بروز نقص حاد مایعات ، کاهش حجم خون است که منجر به افت فشار وریدی در رگهای مرکزی و کاهش جریان خون به قلب می شود. مایع از فضای بینابینی به مویرگ ها می رود.
- تحریک سیستم سمپاتوآدرنال - گیرنده های کنترل کننده فشار به مغز سیگنال می کنند و باعث افزایش سنتز کاتکول آمین ها (آدرنالین ، نوراپی نفرین) توسط غدد آدرنال می شوند. آنها باعث افزایش لحن دیواره عروقی ، کمک به اسپاسم در حاشیه ، افزایش تعداد دفعات انقباضات قلب و افزایش در حجم سکته مغزی می شوند. این اقدامات با هدف حمایت از فشار شریانی و وریدی برای گردش خون در اندام های حیاتی با کاهش جریان خون به پوست ، ماهیچه ها ، کلیه ها و دستگاه گوارش انجام می شود. با درمان سریع ، ترمیم کامل گردش خون امکان پذیر است. اگر دوره مطلوب برای مداخلات اضطراری از دست برود ، تصویری تمام عیار از شوک ایجاد می شود.
- در واقع شوک هیپوولمیک - حجم گردش خون همچنان در حال کاهش است ، میزان جذب در قلب ، ریه ها و مغز به شدت کاهش می یابد. علائم کمبود اکسیژن در تمام اندام ها ، تغییرات متابولیک وجود دارد. از بین رفتن محافظت جبرانی ، پوست ، ماهیچه ها و کلیه ها اولین نفری هستند که به دنبال آن اندام هایی که در حفره شکم قرار دارند و سپس پشتیبانی کننده از زندگی هستند.
مکانیسم های ایجاد شوک و عواقب آن برای بدن به تفصیل در این ویدئو شرح داده شده است:
تظاهرات بالینی شوک هیپوولمی
کلینیک شوک هیپوولمیک توسط موارد زیر تعیین می شود:
- از دست دادن کل مایعات
- میزان از دست دادن خون در شوک بواسیر ،
- توانایی جبران بدن (همراه با سن ، وجود بیماری های مزمن ، تناسب اندام).
ورزشکاران و افرادی که مدت طولانی در آب و هوای گرم زندگی می کنند ، در شرایط ارتفاع زیاد در برابر از دست دادن خون و سایر مایعات مقاوم هستند.
با توجه به علائم ، می توان میزان ریزش خون را قضاوت کرد و بالعکس ، پزشکان از طبقه بندی ارزیابی وضعیت بیمار با توجه به حجم خون در گردش (BCC) استفاده می کنند. در جدول آورده شده است.
| میزان از دست دادن bcc در٪ | علائم همودینامیک | ویژگی های تظاهرات علائم |
| تا 15 | هنگام خارج شدن از رختخواب ، فرکانس ضربان قلب در هر دقیقه 20 یا بیشتر افزایش می یابد | در موقعیت دروغگویی مشخص نشده اند |
| 20–25 | فشار خون کاهش می یابد ، اما قسمت فوقانی کمتر از 100 میلی متر RT نیست. هنر ، نبض در محدوده 100 - 110 در دقیقه | دراز کشیدن فشار خون طبیعی است |
| 30–40 | فشار بالای زیر 100 میلی متر RT. هنر ، نبض بیشتر از 100 برابر است | پوست رنگ پریده ، دست و پا سرد است ، بازده ادرار کاهش می یابد |
| بیش از 40 | فشار خون به شدت کاهش می یابد ، نبض روی شریان های محیطی مشخص نمی شود | پوست با یک رنگ مرمر ، رنگ لمس ، آگاهی به میزان کما کمرنگ است |
شکایات بیمار معمولی در مورد:
تشخیصی
در تشخیص ، تعیین نوع ریزش مایعات مهم است. اگر اطلاعاتی در مورد خونریزی ، استفراغ ، اسهال ، سطح سوختگی زیاد وجود داشته باشد ، خود علائم نشان دهنده علت اصلی اختلالات پاتولوژیک است. اگر خونریزی داخلی با علت نامشخص باشد ، پزشک مشکلات قابل توجهی را تجربه می کند.
بیمار باید در اسرع وقت به بیمارستان تحویل داده شود. در اینجا آنها باید:
- آزمایش خون
- تعیین شده توسط گروه و فاکتور Rh ،
- بی سی سی
- ادرار برای وزن مخصوص (شاخص غلظت) ، پروتئین و گلبول های قرمز مورد بررسی قرار می گیرد.
از اشعه ایکس برای تشخیص شکستگی های پنهان گرفته می شود.
اگر خون در حفره شکم مشکوک باشد ، لاپاروسکوپی لازم است.
در برابر پس زمینه درمان ، ترکیب الکترولیت ، تعادل قلیایی بررسی شده است. این شاخص ها برای انتخاب راه حل های غلظت و ترکیب مورد نظر دارای اهمیت هستند.
شوک هموراژیک نوعی از هیپوولمیک محسوب می شود. تعیین میزان ریزش خون از نظر عملی بسیار مهم است. روش های مختلفی برای این کار وجود دارد.
محاسبه شاخص شوک با تقسیم ضربان قلب بر فشار بالایی: اگر طبیعی باشد ، این ضریب در حدود 0.54 است ، سپس در شوک افزایش می یابد.
برای ایجاد ریزش خون هنگام شکستگی در یک فرد بزرگسال ، مقادیر متوسط بسته به نوع استفاده می شود:
- شکستگی استخوان ران - 1 لیتر ،
- استخوان پای پای - حدود 750 میلی لیتر ،
- هومرال - تا 500 میلی لیتر ،
- استخوانهای لگن - حداکثر 3 لیتر.
رادیولوژیست ها هنگام بررسی اندام سینه تقریباً میزان خون ریخته شده در حفره پلور را تعیین می کنند:
- اگر به وضوح می توانید سطح مایع را ببینید - تا 0.5 لیتر ،
- هنگام تاریک شدن زمینه های بافت ریه - تا 2l.
با جراحی یک بیمار مشکوک به خونریزی داخلی در حفره شکم ، جراح روی علائم یک سیال مایع تمرکز دارد. این بدان معنی است که حداقل یک لیتر مایع در حفره است.
هدف اصلی درمان:
- ترمیم خون خون به قلب ، مغز و ریه ها ، رفع کمبود اکسیژن آنها (هیپوکسی) ،
- مبارزه با عدم تعادل اسید و پایه ،
- جبران الکترولیت های از دست رفته ، ویتامین ها ،
- عادی سازی خونرسانی به کلیه ها و دیورز روزانه ،
- حمایت علامتی از عملکرد قلب ، مغز.
علائم خفیف هیپوولمی را می توان با مصرف کند آب آب معمولی از بین برد و ترجیحاً کمی شور شود. در درجه حرارت بالا ، تعریق بیش از حد ، اسهال ، پزشکان توصیه می کنند بیشتر چای ، آب میوه ، کمپوت ، جوشانده گیاهان مصرف کنند. قهوه ، الکل ، نوشیدنی های گازدار که بر روی عروق و سطح معده تأثیر می گذارد ، مستثنی نیست.
الگوریتم مراقبت های اورژانس شامل اقدامات اولیه افراد اطراف خود است که می توانند به قربانی کمک کنند.
- اقدامات درمانی برای شوک هیپوولمیک باید در صورت مقابله با خونریزی در صورت آسیب دیدگی قربانی شروع شود: استفاده از یک تورنیکت ، بانداژ محکم ، بیحرکتی قسمت آسیب دیده بدن (فراموش نکنید که زمان استفاده از تورنیکت را برطرف کنید).
- لازم است با آمبولانس تماس بگیرید ، و قبل از رسیدن آن برای اطمینان از صلح و عدم تحرک فرد. در حالت ناخودآگاه بهتر است آن را به سمت خود بچرخانیم.
- تزریق تزریق (تجویز مایعات داخل وریدی) با مرحله قبل از ایستا شروع می شود ، پزشک آمبولانس سیستم داخل وریدی را قرار داده و یک محلول فیزیولوژیکی حاوی حداقل سدیم تزریق می کند. دوزهای کوچک گلیکوزیدها برای حمایت از فعالیتهای قلبی نشان داده شده اند.
- بستگی به بستگی به دلیل در بخش مراقبت های ویژه بیمارستان جراحی یا بخش مراقبت های ویژه بیمارستان بیماریهای عفونی انجام می شود.
- به علت نیاز به انتقال حجم زیادی از مایعات ، بیمار سوند را در رگ ساب کلولا قرار می دهد.
- در حالی که گروه خونی قربانی ناشناخته است ، جایگزین های خون مانند Poliglyukin یا Reopoliglyukin به سرعت قطره می شوند. آماده سازی ها محلول دکستران هستند.
- با از دست دادن خون زیاد ، تزریق جت حداکثر 0.5 لیتر محلول خون تک گروه ، پلاسما ، پروتئین یا آلبومین نشان داده شده است.
- برای تسکین وازواسپاسم محیطی ، گلوکوکورتیکوئیدها به صورت داخل وریدی در یک دوز بزرگ تجویز می شوند.
- تنفس مخلوط اکسیژن و هوا از طریق کاتترهای بینی.
روال درمانی
اقدامات برنامه ریزی شده شامل موارد زیر است:
- اصلاح اسیدوز متابولیک با محلول های بی کربنات سدیم (حداکثر 400 میلی لیتر در روز) ،
- پانانژین (آماده سازی با پتاسیم و منیزیم) به محلول های تزریق شده اضافه می شود.
اثربخشی اقدامات توسط:
- تثبیت کافی فشار خون ،
- کنترل ادرار (دیورز).
ترشح طبیعی سوند ادرار 50-60 میلی لیتر ادرار در ساعت است. اگر کسری از دست دادن مایعات در نظر گرفته شود که پر شود و ادرار به اندازه کافی اختصاص نیافته باشد ، تحریک با مانیتول ضروری است (تجویز قطره قطره کند روزانه بیش از 1 لیتر).
اندازه گیری فشار وریدی مرکزی و افزایش آن تا 120 میلی متر آب. هنر به شما امکان می دهد ثبات به دست آمده را بررسی کنید.
ویژگی های شوک هیپوولمیک در کودکان
ویژگی مهم کودکان در دوره نوزادی عبارتند از:
- محدودیت آناتومیکی و عملکردی سیستم گردش خون ،
- احتمال بسته نشدن پنجره بیضی یا مجاری شریانی ،
- فقدان مکانیسم های سازگاری برای تأمین جبران خسارت مایعات ، حتی کاهش 10 درصدی در BCC می تواند منجر به تغییرات برگشت ناپذیر شود.
علل اصلی شوک هیپوولمیک در نوزادان ریزش حاد خون با:
- جفت پرویا یا جدا شدن ،
- در نتیجه پارگی رگ های ناف ،
- تروما به اندامهای داخلی ،
- خونریزی داخل جمجمه.
در کودکان بزرگتر ، هیپوولمی می تواند منجر به موارد زیر شود:
- مسمومیت غذایی
- گاستروانتریت اتیولوژی عفونی (سالمونلوز) ،
- رژیم آشامیدنی کافی در گرما.
تظاهرات بالینی در نوزادان ممکن است با کاهش عمومی درجه حرارت بدن (هیپوترمی) همراه باشد.
گروودنیچکوف برای معالجه با بخاری در انکوباتور قرار داده شده یا منبع گرما را در مجاورت تأمین می کند. لولهگذاری داخل تراشه و انتقال به تنفس مصنوعی.
محاسبه مایعات مورد نیاز بر اساس نیاز به 20 تا 30 میلی لیتر در هر کیلوگرم وزن بیمار انجام می شود. برنامه درمانی هیچ تفاوتی با درمان بیماران بزرگسال ندارد.
درمان لزوما ماهیت شوک را در نظر می گیرد. شاید انتقال خون ، انتصاب آنتی بیوتیک درمانی برای بیماریهای عفونی.
اقدامات ضد شوک توسط جراحان ، آسیب شناسان ، پزشکان سوختگی ، سم شناسی ، کودکان ، متخصصان بیماری های عفونی و پزشکان سایر تخصص ها انجام می شود. بسته به علت ، اختلافات جزئی ممکن است ، اما اصول کلی یکسان هستند.
33- مراقبت اضطراری در صورت شوك سمی سمی.
علل ایجاد شوک سمی سمی می تواند قبل از هر چیز عفونت های مننژوکوک ، قارچی و روده و همچنین سایر عفونت های حاد با یک دوره نامساعد از بیماری باشد. در تکامل آن ، شوک عفونی- سمی به صورت پیاپی از 3 مرحله عبور می کند - جبران خسارت (شوک درجه 1) ، جبران خسارت (شوک درجه 2) ، جبران خسارت (شوک درجه 3).
1. در بزرگسالان ، شوك عفونتي-سمي جبران شده نيازي به درمان انفوزيوني ندارد و پس از تحويل به بيمارستان ، درمان محدود به استفاده از داروهاي ضد تب ، ديپيرون 50٪ - 2 ميلي ليتر و ديفن هيدرامين 1٪ - 2 ميلي ليتر به صورت عضلاني ، با تحريك و تشنج ، صفر 5/0٪ - 2-4 میلی لیتر به صورت عضلانی (داخل وریدی) و سولفات منیزیم 25٪ - 10 میلی لیتر (15 میلی لیتر) به صورت عضلانی.
2- در صورت بروز شوك كم فشار ، 400 ميلي ليتر پلي گلوكسين (رئوپي گلوكين) و هورمون هاي گلوكوكورتيكوئيد (پردنيزون 90-120 ميلي گرم ، يا دوز هاي حاصل از ساير داروها - دگزامتازون متیل پردنیزولون و غیره) به صورت داخل وریدی قطره می شوند.
۳- در صورت شوک جبران نشده ، پلی گلوسین با جریانی به دنبال تزریق قطره تزریق می شود و در صورت عدم تأثیر ، ۲۰۰ میلی گرم دوپامین به ازای هر ۲۰۰ میلی لیتر محلول گلوکز ۵٪ داخل وریدی تجویز می شود.
4- تحریک و تشنج با تجویز داخل وریدی 2-4 میلی لیتر از محلول 0.5٪ دیازپام (سدوکسن) یا 10-20 میلی لیتر از محلول 20٪ اکسید بوتیرات سدیم متوقف می شود.
5- با تشخیص مننژیت ، لوومسیتین سدیم سوکسینات با دوز 25 میلی گرم بر کیلوگرم ، و 2-4 میلی لیتر از محلول 1٪ فوروزمید (لیزیکس) تجویز می شود.
6. شوک سمی عفونی در آنفولانزا به تجویز اضافی 5.0 میلی لیتر آنفولانزا (اهدا کننده ، سرخک) گاما گلوبولین به صورت عضلانی و همچنین 5-10 میلی لیتر محلول 5٪ اسید اسکوربیک و 10 میلی لیتر محلول 10٪ گلوکونات کلسیم به صورت داخل وریدی نیاز دارد.
خطرات و عوارض اصلی:
تشخیص بی موقع شوک سمی عفونی در نتیجه تفسیر نادرست از کاهش دمای بدن به اعداد غیر طبیعی و عادی و قطع تحریک روانی به عنوان شاخص های بهبود وضعیت بیمار است. تشخیص نادرست آنفولانزا در بیمار مبتلا به مننژیت و لوزه در بیمار مبتلا به دیفتری. بیانیه نادرست یک سندرم تشنج که همراه با شوک سمی عفونی و امتناع از انجام تزریق درمانی در مرحله پیش از بیمارستان نیست وقتی بیمار در زیر بیمارستان فقط تحت درمان با ضد تشنج به بیمارستان منتقل می شود.
اطلاعات عمومی
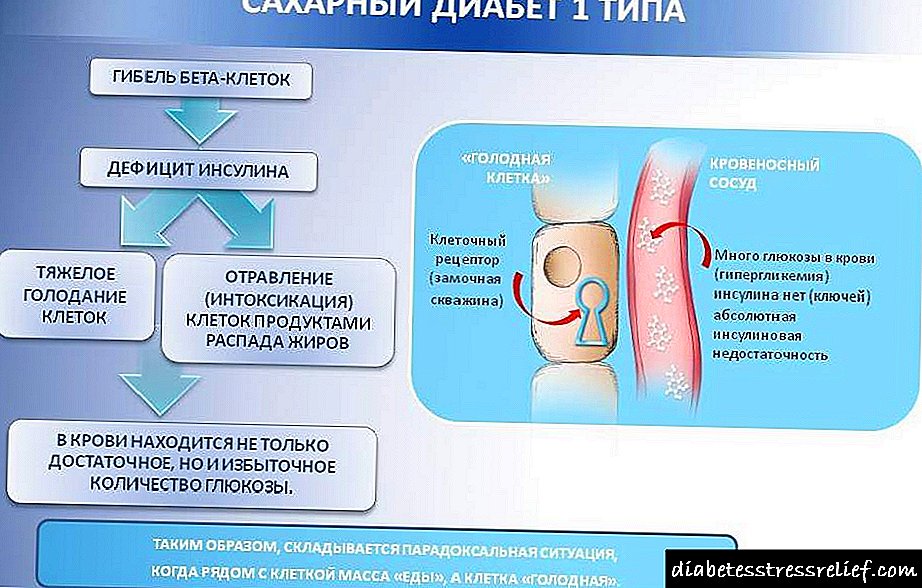
شوک هیپوولمیک یک بیماری پاتولوژیک است که تحت تأثیر کاهش حجم گردش خون در جریان خون یا کمبود مایعات (کم آبی) در بدن ایجاد می شود. در نتیجه ، حجم سکته مغزی و میزان پر شدن بطن های قلب کاهش می یابد که منجر به ایجاد هیپوکسیپرفیوژن بافت و ناراحت متابولیسم. شوک هیپوولمیک شامل موارد زیر است:
- شوک بواسیر ، که اساس آن از بین رفتن حاد پاتولوژیک خون (خون کامل / پلاسما) در حجمی بیش از 15-20 of از کل BCC (گردش خون در گردش) است.
- شوک بواسیر که به دلیل کم آبی شدید ناشی از استفراغ غیرقابل تحمل ایجاد می شود ، اسهالسوختگی گسترده
شوک هیپوولمیک به طور عمده با تلفات زیاد مایعات توسط بدن ایجاد می شود (با مدفوع سست غیر طبیعی ، از دست دادن مایعات با عرق ، استفراغ غیرقابل تغییر ، گرم شدن بیش از حد بدن ، به صورت ضررهای به وضوح غیر قابل درک). طبق مکانیسم توسعه ، نزدیک به شوک بواسیر است ، به جز اینکه مایعات موجود در بدن نه تنها از جریان خون عروقی بلکه در فضای خارج از عروق (از فضای خارج سلولی / داخل سلولی) از بین می رود.
شایع ترین در تمرین پزشکی ، شوک بواسیر (GSH) است که یک واکنش خاص بدن در برابر از دست دادن خون است ، که به عنوان مجموعه ای از تغییرات با توسعه بیان می شود افت فشار خون, افت فشار خون, سندرم تخلیه کماختلالات انعقاد خوننقض نفوذپذیری دیواره عروقی و گردش خون ، نارسایی اندام چند سیستم - سایپرز ، باشگاه دانش
عامل تحریک کننده GSH از دست دادن حاد پاتولوژیک خون است ، که هنگامی که رگ های خونی بزرگ در نتیجه آسیب دیدگی باز / بسته ، آسیب به اندام های داخلی و خونریزی دستگاه گوارش آسیب دیده باشد ، ایجاد می شود. بارداری و شناسنامه.
یک نتیجه کشنده با خونریزی بیشتر در نتیجه بروز نارسایی حاد قلبی عروقی رخ می دهد و بسیار کمتر به دلیل از دست رفتن خون خواص عملکردی آن (اختلال در متابولیسم اکسیژن-کربن ، انتقال مواد مغذی و فرآورده های متابولیک).
دو عامل اصلی در نتیجه خونریزی مهم است: میزان و میزان ریزش خون. اعتقاد بر این است که از بین رفتن حاد همزمان خون در گردش برای مدت زمانی کوتاه به مقدار حدود 40٪ با زندگی ناسازگار است. با این وجود موقعیت هایی وجود دارد که بیماران به دلیل خونریزی مزمن / دوره ای مقدار قابل توجهی خون از دست می دهند و بیمار نمی میرد. این در شرایطی است که با از دست دادن جزئی جزئی یکبار یا مزمن خون ، مکانیسم های جبرانی موجود در بدن انسان به سرعت حجم خون / سرعت گردش خون و عروق آن را به سرعت باز می گردانند. یعنی سرعت اجرای واکنشهای تطبیقی تعیین کننده توانایی حفظ / حفظ عملکردهای حیاتی است.
چندین درجه از دست دادن حاد خون وجود دارد:
- درجه I (کسری bcc تا 15٪). علائم بالینی ، در موارد نادری - ارتواستاتیک عملاً وجود ندارد تاکی کاردیهموگلوبین بیش از 100 گرم در لیتر ، هماتوکریت 40٪ و بالاتر.
- درجه II (کسری bcc 15-25٪). فشارخون ارتوستاتیک ، فشار خون 15 میلی متر جیوه کاهش یافته است و بیشتر ، تاکی کاردی ارتوستاتیک ، ضربان قلب بیش از 20 دقیقه در دقیقه ، هموگلوبین در 80 تا 100 گرم در لیتر ، سطح هماتوکریت 30-40٪ افزایش یافته است.
- درجه III (کمبود bcc 25-35٪). علائم حرکات محیطی وجود دارد (رنگ پریدگی شدید پوست ، لمس قسمت های سرد) ، افت فشار خون (فشار خون سیستولیک 80-100 میلی متر RT. Art.) ، ضربان قلب بیش از 100 / دقیقه ، تعداد تنفس بیش از 25 / دقیقه) ، فروپاشی ارتوستاتیک، کاهش دیورز (کمتر از 20 میلی لیتر در ساعت) ، هموگلوبین در محدوده 60-80 گرم در لیتر ، هماتوکریت - 20-25.
- درجه IV (کمبود bcc بیش از 35٪). نقض هوشیاری ، افت فشار خون (فشار خون سیستولیک کمتر از 80 میلی متر جیوه) ، تاکی کاردی (ضربان قلب 120 / دقیقه یا بیشتر) ، ضربان تنفسی بیش از 30 در دقیقه ، آنوری ، شاخص هموگلوبین کمتر از 60 گرم در لیتر ، خونریزی کمتر از 20٪ وجود دارد.
تعیین میزان از دست دادن خون می تواند براساس شاخص های مختلف مستقیم و نسبی انجام شود. روشهای مستقیم شامل موارد زیر است:
- روش کالری (اندازه گیری خون ریخته شده توسط رنگ سنجی).
- روش گرانش (روش رادیوایزوتوپ ، آزمایش پلیگلوسینول ، تعیین با استفاده از رنگ).
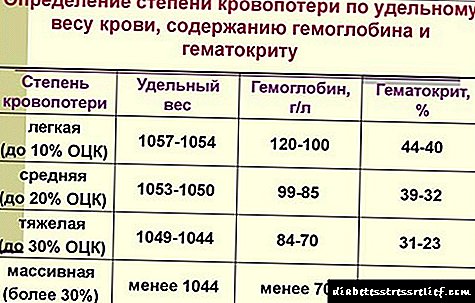
روش های غیر مستقیم:
- شاخص شوک آلگور (که توسط یک جدول خاص با نسبت ضربان قلب و فشار سیستولیک مشخص می شود).
بر اساس شاخص های آزمایشگاهی یا بالینی ، قابل دسترسی ترین آنها:
- با وزن مخصوص خون ، هموگلوبین و خونساز.
- با تغییر پارامترهای همودینامیک (فشار خون و ضربان قلب).
 میزان ریزش خون در هنگام صدمات می تواند تقریباً با بومی سازی صدمات مشخص شود. اعتقاد بر این است که میزان ریزش خون در صورت شکستگی دنده 100-150 میلی لیتر است ، در صورت شکستگی humerus - در سطح 200-500 میلی لیتر ، تیبیا - از 350 تا 600 میلی لیتر ، باسن - از 800 تا 1500 میلی لیتر ، استخوان های لگن در 1600 2000 میلی لیتر
میزان ریزش خون در هنگام صدمات می تواند تقریباً با بومی سازی صدمات مشخص شود. اعتقاد بر این است که میزان ریزش خون در صورت شکستگی دنده 100-150 میلی لیتر است ، در صورت شکستگی humerus - در سطح 200-500 میلی لیتر ، تیبیا - از 350 تا 600 میلی لیتر ، باسن - از 800 تا 1500 میلی لیتر ، استخوان های لگن در 1600 2000 میلی لیتر
عوامل اصلی ایجاد شوک بواسیر شامل موارد زیر است:
- کمبود شدید bcc با توسعه هیپوولمی، که منجر به کاهش برون ده قلبی می شود.
- کاهش ظرفیت اکسیژن خون (کاهش انتقال اکسیژن به سلول ها و انتقال معکوس دی اکسید کربن. روند تحویل مواد مغذی و حذف فرآورده های متابولیکی نیز رنج می برد).
- اختلالات hemocoagulation که باعث ایجاد اختلالات در ریزگردها می شوند - وخامت شدید در خصوصیات رئولوژیکی خون - افزایش ویسکوزیته (ضخیم شدن) ، فعال شدن سیستم انعقادی خون ، جمع شدن سلول های خونی و غیره.
در نتیجه ، هیپوکسی، اغلب از نوع مخلوط ، نارسایی غشای مویرگی مویرگی ، باعث اختلال در عملکرد اندام ها / بافت ها و اختلال در بدن. در پس زمینه اختلال همودینامیک سیستمیک و کاهش شدت اکسیداسیون بیولوژیکی سلولها ، مکانیسم های سازگاری با هدف حفظ عملکردهای حیاتی بدن فعال می شوند.
مکانیسم های سازگاری در درجه اول شامل انقباض عروق (تنگ شدن رگهای خونی) ، که به دلیل فعال شدن پیوند سمپاتیک عصبی (تخصیص آدرنالین, نوراپی نفرین) و تأثیر عوامل هورمونی هومورال (گلوکوکورتیکوئیدها ، هورمون ضد ادرار ، ACTT و غیره).
وازواسپاسم به کاهش ظرفیت جریان خون عروقی کمک می کند و فرایند گردش خون را متمرکز می کند ، که با کاهش سرعت جریان حجمی خون در کبد ، کلیه ها ، روده ها و رگ های اندام تحتانی / فوقانی ظاهر می شود و پیش نیازهای دیگری را برای اختلال بیشتر عملکرد این سیستم ها و اندام ها نشان می دهد. در عین حال ، خون رسانی به مغز ، قلب ، ریه ها و ماهیچه های درگیر در عمل تنفس همچنان در سطح کافی باقی می ماند و در وهله آخر مختل می شود.
این مکانیسم بدون فعال سازی دقیق سایر سازوکارهای جبران خسارت در یک فرد سالم قادر به خنثی کردن تلفات در حدود 10-15٪ از BCC است.
ایجاد ایسکمی برجسته از یک توده بافت بزرگ باعث تجمع محصولات زیر اکسید شده در بدن ، اختلال در سیستم تأمین انرژی و توسعه متابولیسم بی هوازی می شود. به عنوان یک پاسخ سازگار به مترقی اسیدوز متابولیک می توان افزایش فرآیندهای کاتابولیک در نظر گرفت ، زیرا آنها به استفاده کامل تر از اکسیژن توسط بافتهای مختلف کمک می کنند.
نسبتاً آهسته در حال توسعه واکنشهای تطبیقی شامل توزیع مجدد مایعات (حرکت آن به فضای عروقی از فضای بینابینی) است. با این حال ، چنین مکانیسم فقط در مواردی که به آرامی اتفاق می افتد خونریزی جزئی تحقق می یابد. پاسخهای سازگاری كمتر مؤثر شامل افزایش ضربان قلب (HR) و تاکی پنه.
بروز نارسایی قلبی / تنفسی منجر به پاتوژنز ریزش خون حاد می شود. خونریزی حجمی منجر به عدم تمرکز گردش خون سیستمیک ، کاهش ممنوع در میزان اکسیژن خون و برون دهی قلبی ، اختلالات غیر قابل برگشت متابولیک ، آسیب اندام "شوک" با ایجاد نارسایی اندام های متعدد و مرگ می شود.
در پاتوژنز شوک هیپوولمیک لازم است نقش عدم تعادل الکترولیتها ، به ویژه غلظت یون های سدیم در بستر عروقی و فضای خارج سلول را در نظر بگیرید. مطابق با غلظت پلاسما ، نوع ایزوتونیک دهیدراسیون (در غلظت نرمال) ، هایپرتونیک (افزایش غلظت) و نوع کم آبی (کاهش غلظت) از کم آبی بدن جدا می شوند. علاوه بر این ، هر یک از این نوع دهیدراسیون با تغییرات خاصی در اسمولاریته پلاسما و همچنین مایع خارج سلولی همراه است که تأثیر بسزایی در ماهیت hemocirculation ، وضعیت تون عروقی و عملکرد سلول ها دارد. و این مهم است که باید هنگام انتخاب رژیم های درمانی در نظر بگیرید.
ویژگی های بیماری
از شوک هیپوولمیک به معنای مکانیسم جبرانی بدن است که به منظور اطمینان از گردش خون و خون رسانی به سیستم ها و ارگان ها با کاهش حجم خون در گردش طراحی شده است. این شرایط زمانی اتفاق می افتد که حجم طبیعی خون در بستر عروقی به شدت در مقابل زمینه از دست دادن سریع الکترولیت ها و آب کاهش یابد ، که با استفراغ شدید و اسهال با بیماری های عفونی ، همراه با خونریزی و سایر آسیب شناسی ها مشاهده می شود. تغییراتی که در بدن در هنگام شوک هیپوولمی ایجاد می شود ، در اثر آسیب های شدید ، گاه غیر قابل برگشت به ارگان های داخلی و متابولیسم ایجاد می شود. در صورت بروز هیپوولمی:
- کاهش جریان خون وریدی به قلب ،
- افت حجم سکته مغزی ، پر کردن بطن های قلب ،
- هیپوکسی بافت ،
- وخامت بحرانی در پرفیوژن بافت ،
- اسیدوز متابولیک.
با وجود این واقعیت که با شوک هیپوولمیک بدن سعی در جبران فعالیت اعضای اصلی دارد ، با از بین رفتن مایعات بیش از حد ، تمام اقدامات آن بی اثر است ، بنابراین ، آسیب شناسی منجر به نقض شدید و به مرگ یک فرد می شود. این شرایط نیاز به مراقبت های اضطراری دارد و احیا کننده ها در معالجه آن مشغول هستند. علاوه بر این ، برای از بین بردن آسیب شناسی اصلی برای درمان ، لازم است تعدادی دیگر از متخصصان - متخصص گوارش ، آسیب شناسی ، جراح ، متخصص بیماری های عفونی و سایر پزشکان جذب شود.
علل آسیب شناسی
چهار علت اصلی وجود دارد که می تواند باعث ایجاد شوک هیپوولمی شود. این موارد عبارتند از:
- خونریزی سنگین با از دست دادن غیر قابل برگشت خون. این حالت با خونریزی داخلی و خارجی در حین عمل مشاهده می شود ، پس از آسیب دیدگی ، با ریزش خون از هر بخشی از دستگاه گوارش (خصوصاً در هنگام درمان با داروهای ضد عفونی کننده دارویی) ، با تجمع خون در بافتهای نرم ، در محل شکستگی و خونریزی در طی مراحل تومور ، به دلیل وجود ترومبوسیتوپنی.
- از دست دادن غیر قابل برگشت پلاسما ، مایع مانند پلاسما در حین تروما و سایر شرایط حاد آسیب شناختی. این بیماری می تواند با سوختگی گسترده بدن و همچنین با تجمع مایع مانند پلاسما در روده ، صفاقی با پریتونیت حاد ، انسداد روده ، پانکراس ایجاد شود.
- از دست دادن حجم قابل توجهی از مایعات ایزوتونیک همراه با اسهال ، استفراغ. این وضعیت در پس زمینه عفونتهای حاد روده مانند وبا ، سالمونلوز ، دیستریتری و بسیاری از بیماریهای دیگر بروز می کند.
- تجمع (رسوب) خون در مویرگ ها در مقادیر زیاد. در شوک تروما ، تعدادی از آسیب شناسی های عفونی رخ می دهد.
پاتوژنز شوک هیپوولمیک
در بدن انسان ، خون نه تنها در رگ ها گردش می کند ، بلکه در یک وضعیت عملکردی متفاوت نیز قرار دارد. البته قابل توجه ترین حجم خون (تا 90٪) به طور مداوم از طریق عروق حرکت می کند و اکسیژن و مواد مغذی را به بافت ها تحویل می دهد. اما 10٪ باقیمانده روی خون سپرده شده ، در "منبع استراتژیک" قرار دارد که در جریان خون عمومی دخیل نیست. این خون در طحال ، کبد ، استخوان ها جمع می شود و لازم است مقدار مایعات موجود در رگ ها را در شرایط شدید مختلف که در آن از بین رفتن ناگهانی مایعات وجود دارد ، دوباره پر کند.
اگر به هر دلیلی ، حجم خون در گردش کاهش یابد ، بارورسورس تحریک می شود و خون از "ذخیره" به جریان خون رها می شود. این برای محافظت از مهمترین اندام ها برای زندگی بدن - قلب ، ریه ها و مغز لازم است. برای اینکه خون روی اندامهای دیگر نرسد ، رگهای محیطی در ناحیه آنها باریک می شوند. اما در شرایط بسیار جدی جبران شرایطی که از این طریق بوجود آمده نیست امکان پذیر نیست ، بنابراین اسپاسم عروق محیطی همچنان رو به افزایش است که در نهایت منجر به از بین رفتن این مکانیسم ، فلج شدن دیواره عروق و گسترش شدید رگ های خونی می شود. خون رسانی محیطی به دلیل خروج خون از اندام های حیاتی از سر گرفته می شود که با اختلالات متابولیک ناخالص و مرگ بدن همراه است.
در پاتوژنز شرح داده شده بیماری ، سه مرحله اصلی (فاز) مشخص می شود:
- کمبود گردش خون در گردش خون. کاهش جریان وریدی به قلب ، افت فشار خون در بطن ها. آسپیراسیون مایعات به مویرگها و کاهش مقدار بخش آب بینابینی (36-40 ساعت پس از شروع تغییرات پاتولوژیک رخ می دهد).
- تحریک سیستم سمپاتیک - آدرنال. تحریک بارورسپتورها ، فعال سازی و برانگیختگی سیستم سمپاتیک - آدرنال. ترشح بیشتر نوراپی نفرین و آدرنالین. افزایش میزان دلسوز شدن رگ ها ، شریانی ها ، قلب ، انقباض میوکارد و ضربان قلب. متمرکز شدن گردش خون ، وخیم تر شدن خون در کبد ، روده ها ، لوزالمعده ، پوست ، کلیه ها ، عضلات (در این مرحله ، عادی سازی حجم خون منجر به بهبودی سریع می شود).
- شوک هیپوولمی ایسکمی طولانی مدت با تمرکز گردش خون. پیشرفت کمبود حجم خون در گردش ، افتادن در پر شدن قلب ، بازگشت وریدی ، فشار خون. نارسایی اندام های متعدد به دلیل کمبود حاد اکسیژن و مواد مغذی.
توالی ایسکمی در شوک هیپوولمیک به شرح زیر است:
- پوست
- عضله اسکلتی
- کلیه ها
- اندام های شکمی
- ریه ها
- قلب
- مغز
علائم تجلی
کلینیک آسیب شناسی بستگی به علت ، سرعت و میزان ریزش خون و همچنین عملکرد مکانیسم های جبرانی در یک زمان معین دارد. همچنین ، آسیب شناسی می تواند بسته به سن ، وجود بیماریهای همزمان قلب و ریه ها ، بر روی بدن و وزن یک فرد به طور نابرابر اتفاق بیفتد. طبقه بندی شدت شوک هیپوولمیک وجود دارد ، در حالی که علائم آن ممکن است متفاوت باشد:
- از دست دادن خون کمتر از 15٪ از کل حجم آن است.علائم ریزش خون ممکن است ظاهر نشود ، تنها علامت شوک قریب الوقوع افزایش ضربان قلب 20 یا بیشتر ضربان در دقیقه در مقایسه با هنجار است که در وضعیت عمودی بیمار افزایش می یابد.
- از دست دادن خون - 20-25٪ از کل. فشارخون ارتوستاتیک در موقعیت افقی ایجاد می شود ، فشار همچنان ادامه دارد یا کمی کاهش می یابد. در حالت عمودی ، فشار از زیر 100 میلی متر جیوه فرو می رود. (ما در مورد فشار سیستولیک صحبت می کنیم) ، نبض تا 100-100 ضربان افزایش می یابد. شاخص شوک که به این حالت اختصاص یافته است 1 است.
- ریزش خون - 30-40٪ از کل. خنک شدن پوست ، رنگ پریدگی یا علائم "نقطه کم رنگ" ، نبض بیش از 100 ضربه در دقیقه ، افت فشار خون در حالت افقی ، الیگوریا مشاهده می شود. شاخص شوک بیش از 1 است.
- از دست دادن خون - بالاتر از٪ کل. این وضعیت زندگی شخص را به طور مستقیم تهدید می کند و شوک شدید جبران شده ای ایجاد می شود. رنگ پریدگی شدید ، ضعف پوست ، سردی آنها ، عدم نبض در عروق محیطی ، فشار و افت فشار خون وجود دارد. آنوری مشاهده می شود ، فرد هوشیاری خود را از دست می دهد ، یا به حالت اغما می افتد. شاخص شوک 1.5 است.
باید با دقت بیشتری به علائم شوک هیپوولمی اشاره کرد ، که به بستگان بیمار امکان می دهد سریعتر و صحیح تر جواب دهند و با تیم آمبولانس تماس بگیرند. بنابراین ، در مرحله اولیه شوک در مرحله جبران شده ، علائم بالینی به شرح زیر است:
- تاکی کاردی
- رشد ضربان قلب ،
- فشار عادی
- "پرش" نبض محیطی ،
- رنگ پریدگی غشاهای مخاطی ،
- تاکی پنه
- خونریزی قابل مشاهده اگر آسیب شناسی ناشی از تروما باشد.
علائم دیررس (شوک جبران نشده) به شرح زیر است:
- تاکی کاردی یا برادی کاردی ،
- رنگ پریدگی پوست و غشاهای مخاطی ،
- سردی اندام
- ضعف شوک محیطی ،
- زمان پر شدن طولانی مدت مویرگ ها ،
- الیگوریا
- تاکی پنه
- ضعف شدید عمومی
- احمق یا کما.
روشهای تشخیصی
در مرحله پیش از بیمارستان باید وضعیت فرد براساس علائم و بیهوشی (استفراغ ، اسهال ، سوختگی ، ریزش خون و غیره) ارزیابی شود. بعد از اینکه فرد وارد بیمارستان شد ، به موازات اورژانس درمانی ، تعدادی آزمایش تشخیصی انجام می شود - یک آزمایش خون عمومی ، یک ادرار کردن عمومی ، تعیین گروه خونی ، رادیوگرافی (برای شکستگی و صدمات) ، لاپاروسکوپی (برای صدمه به اندامهای صفاقی). با این وجود ، قبل از اینکه بیمار از وضعیت بحرانی خارج شود ، باید تمام مطالعات فقط حیاتی باشد ، که به شما کمک می کند تا به سرعت علت شوک را از بین ببرید و از مرگ شخص جلوگیری کنید. جابجایی غیر ضروری و دستکاری های پزشکی با شوک هیپوولمی ممنوع است!
مراقبت های اضطراری
از آنجا که این آسیب شناسی می تواند منجر به مرگ سریع شخص شود ، باید دقیقاً الگوریتم کمک های اولیه را بدانید. این کار تا زمان ایجاد تغییرات غیرقابل برگشت و تا رسیدن آمبولانس زمان را تمدید می کند. صرف نظر از مرحله شوک هیپوولمیک ، و حتی هنگامی که اولین علائم بیماری ظاهر می شود ، باید فوراً با "آمبولانس" تماس بگیرید یا فرد را به سرعت به بیمارستان تحویل دهید.
در خانه ، درمان اتیوتروپیک فقط می تواند انجام شود که علت شوک هیپوولمیک کاملاً مشخص باشد. متأسفانه فقط شخصی که دارای آموزش پزشکی است قادر است دقیقاً مشخص کند که چه اتفاقی برای فرد آسیب دیده یا بیمار می افتد و در غیر این صورت ، مصرف داروهای خاص فقط می تواند باعث وخیم شدن وضعیت سلامتی شود. بنابراین ، قبل از آمبولانس آمبولانس ، نباید به فرد آنتی بیوتیک یا قرص های دیگر بدهید ، به خصوص در مورد کودک.
برعکس ، پاتوژنتیک درمانی ، یعنی درمانی که بدون اطلاع دقیق از تشخیص مورد استفاده قرار می گیرد ، قابل قبول است. این شخص است که شدیدترین تغییرات بدن را که در هنگام شوک هیپوولمی ایجاد می شود ، از بین می برد. بنابراین ، روش مراقبت های اضطراری برای این آسیب شناسی به شرح زیر است:
- قرار دادن فرد روی زمین ، یک سطح صاف و سخت دیگر.
- پاهای خود را با بالش بلند کنید. پاها باید بالاتر از سطح سر باشند که به شما این امکان را می دهد تا مرکز گردش خون به سمت قلب تغییر کند.
- نبض را بررسی کنید ، نشاط فرد را ارزیابی کنید - شدت تنفس ، میزان افسردگی آگاهی. اگر فردی بیهوش است ، پس باید او را در سمت خود قرار دهید ، سر خود را به عقب پرتاب کنید ، قسمت بالای بدن را پایین بیاورید.
- لباس های محدود را از یک شخص جدا کنید ، با یک پتو بپوشانید.
- اگر بیمار دچار شکستگی ستون فقرات شده باشد ، باید بر روی پشت خود روی یک کف سخت صاف دراز بکشد ، و هنگامی که بیمار استخوانهای لگن خود را شکسته است ، در وضعیت مستعد قرار می گیرد که پاهایی از هم جدا شده و در زانو خم می شود. هنگامی که اندام دچار شکستگی می شود ، به یک اسپلینت گره خورده است.
- اگر مصدوم خونریزی باز داشته باشد ، باید با فشار دادن رگ به استخوان کمی بالاتر از ناحیه آسیب دیدگی ، و همچنین با استفاده از یک توریکت تنگ یا پیچ و تاب بالای زخم متوقف شود. زمان استفاده از گشت و گذار کاملاً ثابت است.
- در صورت امکان - سفت و محکم ، باید پانسمان ضد عفونی کننده روی زخم اعمال شود.
- در صورت لزوم ، قرص ضد درد را به فرد بدهید.
درمان بیشتر توسط پزشک در بیمارستان یا آمبولانس انجام می شود. معمولاً در حین انتقال بیمار به بخش مراقبت های ویژه ، استنشاق با اکسیژن خالص در طول راه به وی داده می شود ، آنها تهویه مصنوعی ریه ها را انجام می دهند (در صورت لزوم) ، مایعات داخل وریدی تجویز می شوند و داروهایی در تزریق برای تحریک گردش خون انجام می شود. با درد شدید ، فرد به مسکن های قدرتمند تزریق می شود.
درمان بیشتر
اهداف درمان بعدی شوک هیپوولمیک عبارتند از:
- بهبود کار قلب و عروق خونی.
- بازیابی سریع حجم خون داخل عروقی.
- دوباره پر کردن تعداد گلبول های قرمز خون.
- اصلاح کمبود مایعات در بدن.
- درمان سیستم های هموستاز اختلال.
- درمان اختلالات اندامهای داخلی.
برای بازگرداندن حجم داخل عروقی خون ، مؤثرترین محلول های ناهمگن کلوئیدی نشاسته ، دکستران و دیگران هستند. آنها یک اثر ضد شوک قوی دارند و به اطمینان از جریان کافی خون به قلب کمک می کنند. تزریق درمانی با محلولهای کلوئیدی با معرفی الکترولیتها (کلرید سدیم ، محلول رینجر ، تریسول ، لاکتوزول) ، محلول دکستروز و گلوکز ترکیب می شود. در یک وضعیت جدی بیمار ، محلولها با جوش تزریق می شوند و حالت متوسط دارند.
نشانه های انتقال خون - انتقال خون یا توده گلبول های قرمز - بسیار دقیق است. نشانه اصلی کاهش شدید سطح هموگلوبین (کمتر از 100-80 گرم در لیتر) است. همچنین ، نشانه ای برای انتقال خون ، از بین رفتن خون بیش از 50٪ از حجم خون در گردش است. در حالت دوم از تزریق پلاسما یا آلبومین استفاده می شود. نظارت بر توزیع مایعات در عروق و بافت ها با استفاده از روش Tomasset - ارزیابی مقاومت الکتریکی مناطق مختلف بدن انجام می شود.
موارد زیر روش ها و داروهای دیگری برای درمان شوک هیپوولمیک است:
- داروهای سمپاتومیمیک (دوپامین ، دوبوتامین) با بروز نارسایی قلبی.
- انتقال پلاکت با ریزش خون گسترده.
- دیورتیک ها (Furosemide) با مایعات کافی برای ترمیم و تحریک دیورز ، پیشگیری از نارسایی کلیوی.
- آنتی بیوتیک ها برای عفونت های روده ای که باعث شوک هیپوولمیک می شوند.
- درمان با اکسیژن استفاده از کانول بینی یا ماسک اکسیژن است.
داروهای دیگری که مطابق با نشانه ها قابل استفاده هستند:
- Reopoliglyukin ،
- پردنیزون
- انسولین
- ضد بارداری
- اسید آمینوکاپروئیک
- دراپریدول
- هپارین
- گلوکونات کلسیم ،
- پیپولفن ،
- Seduxen ،
- مانیتول
شوک هیپوولمیک در افرادی که مشروبات الکلی مزمن دارند ، که در بیشتر موارد ورم مغزی ایجاد می کنند ، بسیار مشکل است. در این حالت ، تصحیح اضطراری توانایی دفع کننده کلیه ها اعمال می شود ، داروهای احیای مجدد با انتقال خون همزمان انجام می شود. درمان در بخش مراقبت های ویژه یا بخش مراقبت های ویژه تا زمانی که وضعیت فرد مطابق با تمام شاخص های حیاتی تثبیت شود انجام می شود.
کاری که نمی توان انجام داد
در صورت وجود هرگونه ظن در مورد صدمات ، استفراغ غیرقابل کنترل یا اسهال ، با هرگونه خونریزی ، لکه بینی به شدت ممنوع است. اگر به موقع با متخصصان آمبولانس تماس نگیرید و فرد را به بیمارستان تحویل ندهید ، تغییر در بدن ممکن است غیر قابل برگشت باشد. کمبود آب بدن و شوک هیپوولمیک در کودکان بسیار سریع است. در مورد اقدامات کمکهای اولیه ، شما مهم نیست که چه وضعیتی ممکن است سر شما را به سمت افراد دارای آسیب نخاعی برگرداند. همچنین کشیدن محل خونریزی در ناحیه اشتباه (زیر ناحیه زخم) ممنوع است.
اقدامات پیشگیرانه
برای جلوگیری از آسیب شناسی ، باید از فعالیت های آسیب زای مانند کار و ورزش خارج شود. با ایجاد هرگونه عفونت روده ، باید تحت نظارت پزشک ، در کودکان زیر 2 سال - در بیمارستان ، به طور جدی درمان شود. در بیماری های عفونی ، روش هیدراتاسیون مجدد باید به موقع و کامل باشد. تغذیه مناسب ، مصرف مکمل های آهن و محصولات خاص برای افزایش هموگلوبین همچنین احتمال بروز شوک در هنگام آسیب دیدگی با کاهش خون را کاهش می دهد.
طبقه بندی شوک بواسیر
طبقه بندی شوک بواسیر بر اساس مرحله به مرحله توسعه پاتولوژیک است که مطابق آن 4 درجه شوک بواسیر از هم متمایز می شوند:
- شوک درجه یک (شوک برگشت پذیر جبران شده). این ناشی از مقدار کمی از بین رفتن خون است که به سرعت توسط تغییرات عملکردی در فعالیت های قلبی عروقی جبران می شود.
- شوک درجه دو (فرعی). ایجاد تغییرات پاتولوژیک کاملاً جبران نمی شود.
- شوک درجه سوم (شوک برگشت پذیر جبران نشده). نقض در ارگان ها و سیستم های مختلف بیان شده است.
- شوک درجه چهارم (شوک برگشت ناپذیر). این بیماری با ظلم شدید عملکردهای حیاتی و ایجاد نارسایی چندگان organ غیرقابل برگشت اندام شناخته می شود.
شایع ترین علت شوک خونریزی عبارتند از:
- صدمات - صدمات (شکستگی) استخوانهای بزرگ ، آسیب دیدگی اعضای داخلی / بافتهای نرم با آسیب به رگ های بزرگ ، صدمات صاف با پارگی اندامهای پارانشیمی (کبد یا طحال) ، پارگی آنوریسم عروق بزرگ.
- بیماری هایی که ممکن است باعث از دست دادن خون شود - حاد زخم معده / اثنی عشر, سیروز با واریس مری ، حمله قلبی /گانگرن ریه، سندرم مالوری وایس ، تومورهای بدخیم سلول های سینه و دستگاه گوارش ، پانکراتیت خونریزی و سایر بیماری های با خطر بالای پارگی رگ های خونی.
- خونریزی زنان و زایمان ناشی از پارگی لوله / حاملگی خارج رحمی ، جدا شدن /جفت جلدی، حاملگی چندگانه ، سزارین ، عوارض هنگام زایمان.
تصویر بالینی شوک بواسیر مطابق با مراحل آن ایجاد می شود. از نظر بالینی علائم ریزش خون آشکار می شود. در مرحله شوک هموراژیک جبران شده ، آگاهی ، به عنوان یک قاعده ، رنج نمی برد ، بیمار ضعف را یادداشت می کند ، ممکن است تا حدودی هیجان زده یا آرام باشد ، پوست رنگ پریده ، و به لمس - اندام سرد.
مهمترین علامت در این مرحله ، از بین رفتن رگهای وریدی سفیون در بازوها است که در حجم کاهش می یابد و شکل ظاهری پیدا می کند. پالس پر کردن ضعیف ، سریع. فشار خون معمولاً طبیعی است ، گاهی اوقات بالا. انقباض جبرانی محیطی به دلیل تولید بیش از حد کاتکول آمین ها است و تقریبا بلافاصله پس از ریزش خون رخ می دهد. در برابر این پیش زمینه ، بیمار به طور همزمان توسعه می یابد الیگوریا. در عین حال ، میزان دفع ادرار می تواند نصف یا حتی بیشتر کاهش یابد. فشار وریدی مرکزی به شدت کاهش می یابد ، که این به دلیل کاهش بازده وریدی است. در شوک جبران شده اسیدوز اغلب غایب است یا از نظر ماهیت محلی است و ضعیف بیان می شود.
در مرحله شوک جبران نشده برگشت پذیر ، علائم اختلالات گردش خون همچنان عمیق تر می شوند. در تصویر بالینی ، که با علائم مرحله شوک جبران شده (هیپوولمی ، رنگ پریدگی ، سرمازدگی و عرق آهک ، تاکی کاردی ، الیگوریا) مشخص می شود ، اصلی ترین علامت قلبی است. افت فشار خون، که نشان دهنده اختلال در مکانیسم جبران گردش خون است. در مرحله جبران خسارت است که اختلالات گردش خون در اندام ها (در روده ، کبد ، کلیه ها ، قلب ، مغز) آغاز می شود. الیگوریا ، که در مرحله جبران خسارت بعنوان یک نتیجه از عملکردهای جبرانی شکل می گیرد ، در این مرحله براساس کاهش ایجاد می شود فشار خون هیدرواستاتیک و اختلالات جریان خون کلیوی.
در این مرحله ، تصویر بالینی کلاسیک شوک ظاهر می شود:آکروسیانوز و سرمایش اندامها ، تقویت تاکی کاردی و ظاهر تنگی نفس، ناشنوایی از صداهای قلب ، که حاکی از وخامت انقباض میوکارد است. در برخی موارد ، از بین رفتن یک گروه جداگانه / کامل از لرزش نبض در شریان های محیطی و ناپدید شدن با صدای عمیق قلب به گوش می رسد ، که نشان دهنده بازگشت وریدی بسیار کم است.
بیمار مهار شده یا در حالت سجده قرار دارد. در حال توسعه است تنگی نفس, آنوری. سندرم DIC تشخیص داده می شود. در برابر پس زمینه برجسته ترین انقباض عروق محیطی ، یک تخلیه مستقیم به سیستم وریدی خون شریانی از طریق شنت های شریانی بازکننده رخ می دهد ، که باعث افزایش اشباع اکسیژن خون وریدی می شود. در این مرحله ، اسیدوز بیان می شود که نتیجه افزایش بافت است هیپوکسی.
مرحله شوک برگشت ناپذیر از نظر کیفی با شوک جبران نشده متفاوت نیست ، اما این مرحله حتی نقض های برجسته تر و عمیق تر است. توسعه وضعیت برگشت ناپذیری به صورت موضعی بروز می یابد و با تجمع مواد سمی ، مرگ ساختارهای سلولی و ظهور علائم نارسایی اندام های متعدد مشخص می شود. به عنوان یک قاعده ، آگاهی در این مرحله وجود ندارد ، پالس روی عروق محیطی عملاً مشخص نمی شود و فشار شریانی (سیستولیک) در سطح 60 میلی متر جیوه است. هنر و در زیر ، تعیین دشوار است ، ضربان قلب در 140 دقیقه در دقیقه ، تنفس ضعیف شده ، ریتم مختل می شود ، آنوری. تأثیر درمان با تزریق و تزریق وجود ندارد. مدت زمان این مرحله 12-15 ساعت است و با مرگ به پایان می رسد.
تست و تشخیص
تشخیص شوک خونریزی بر اساس معاینه بیمار (وجود شکستگی ها ، خونریزی خارجی) و علائم بالینی منعکس کننده کفایت همودینامیک (رنگ و دمای پوست ، تغییر در ضربان قلب و فشار خون ، محاسبه شاخص شوک ، تعیین میزان خروج ادرار ساعتی) و داده های آزمایشگاهی از جمله: تعیین CVP هماتوکریت، خون CBS (شاخصهای وضعیت اسید پایه).
اثبات واقعیت ریزش خون با خونریزی خارجی کار دشواری نیست. اما با عدم وجود آن و خونریزی مشکوک داخلی ، تعدادی از علائم غیرمستقیم باید در نظر گرفته شود: با خونریزی ریوی - هموپتیزی ، با زخم معده و اثنی عشر یا آسیب شناسی روده - استفراغ "قهوه قهوه" و / یا ملنا ، با صدمه به اندامهای پارانشیم - کشش دیواره شکم و کسل کننده صدای کوبه در شکم صاف و غیره. در صورت لزوم ، معاینات ابزاری تجویز می شود: سونوگرافی ، رادیوگرافی ، ام آر آی ، لاپاروسکوپی ، مشاوره تعیین کنید متخصصان مختلف
باید در نظر داشت که ارزیابی میزان از دست رفتن خون تقریبی و ذهنی است و با ارزیابی نامناسب آن می توانید فاصله انتظار قابل قبول را از دست بدهید و با واقعیت تصویری که از قبل ایجاد شده است از شوک روبرو شوید.
درمان شوک بواسیر از نظر شرطی توصیه می شود به سه مرحله تقسیم شود. مرحله اول مراقبت های اضطراری و مراقبت های شدید تا زمانی که هموستاز پایدار باشد. مراقبت های اضطراری از شوک بواسیر شامل موارد زیر است:
- متوقف شود خونریزی شریانی روش مکانیکی موقت (استفاده از یک تورنیکت پیچ و تاب و شریانی یا فشار دادن شریان به استخوان بالای زخم بالای محل آسیب یا محل زخم ، استفاده از گیره در رگ خونریزی) با تعیین زمان انجام عمل. استفاده از پانسمان آسپتیک محکم به سطح زخم.
- ارزیابی وضعیت فعالیت حیاتی بدن (درجه افسردگی هوشیاری ، تعیین پالس در شریان های مرکزی / محیطی ، تأیید باز بودن راه هوایی).
- با جابجایی بدن قربانی در وضعیت صحیح با بدن فوقانی کمی پایین آمده است.
- بی حرکتی اندام های زخمی با لاستیک های مواد / استاندارد بداهه. گرم کردن قربانی.
- بی حسی موضعی کافی با محلول 0.5-1٪ نووکائین/لیدوکائین. با صدمات گسترده خونریزی - معرفی مورفین/Promedola 2-10 میلی گرم در ترکیب با 0.5 میلی لیتر محلول آتروپین یا ضد روانگردان (دراپریدول, فنتانیل 2-4 میلی لیتر) یا مسکن های غیر مخدر (کتامین, آنالژین) ، با نظارت دقیق تنفس و پارامترهای همودینامیک.
- استنشاق با مخلوطی از اکسیژن و اکسید نیتروژن.
- درمان کافی تزریق و تزریق ، که به شما امکان می دهد ریزش خون را بازگرداند و هموستاز را عادی کند. درمان پس از ریزش خون با نصب سوند در رگ محیطی مرکزی / اصلی آغاز می شود و میزان ریزش خون را تخمین می زند. در صورت نیاز به معرفی حجم زیادی از مایعات و محلول های جایگزین پلاسما ، می توان از 2-3 رگ استفاده کرد. برای این منظور ، بهتر است از محلولهای متعادل بلوری و پلی یونی استفاده شود. از راه حل های بلوری: راه حل رینگر-لاکایزوتونیک محلول کلرید سدیم, Acesol, از بین بردن, تریسول, کوارتازول, هسول. از کلوئیدی: هکودز, پلیگلوکین, Reogluman, Reopoliglyukin, Neohaemodesis. با اثر ضعیف یا عدم وجود آن ، جایگزین های پلاسمایی کلوئیدی مصنوعی با اثرات همودینامیک معرفی می شوند (دکستران, نشاسته هیدروکسی اتیل در حجم 800-1000 میلی لیتر. عدم تمایل به عادی سازی پارامترهای همودینامیک نشانه ای برای تجویز داخل وریدی سمپاتومیمتیک است (فنیل افرین, دوپامین, نوراپی نفرین) و تعیین گلوکوکورتیکوئیدها (هیدروکورتیزون, دگزامتازون, پردنیزون).
- با اختلال شدید همودینامیک ، بیمار باید به تهویه مکانیکی منتقل شود.
مرحله دوم / سوم مراقبت های ویژه از شوک بواسیر در یک بیمارستان تخصصی انجام می شود و با هدف اصلاح خونریزی انجام می شود. هیپوکسی و تهیه کافی از هموستاز جراحی. داروهای اصلی ترکیبات خون و محلول های طبیعی کلوئیدی هستند (پروتئین, آلبومین).
درمان فشرده با نظارت بر پارامترهای همودینامیک ، وضعیت اسید-پایه ، تبادل گاز ، عملکرد اندام های حیاتی (کلیه ها ، ریه ها ، کبد) انجام می شود. از اهمیت بسیار زیادی تسکین عروق انقباضی ، که برای آن می توان به عنوان داروهای خفیف استفاده کرد (یوفیلین, پاپاورین, دیباازول) و داروهای دارای اثر برجسته تر (کلونیدین, دالارژین, اینستونون) در این حالت ، دوز دارو ، مسیر و سرعت مصرف بر اساس پیشگیری از افت فشار خون شریانی انتخاب می شود.
الگوریتم مراقبت های اضطراری برای شوک هیپوولمیک به صورت شماتیک در زیر ارائه شده است.
علائم شوک هیپوولمیک اواخر مرحله
اگر شوک هیپوولمیک در حال حاضر در اواخر مرحله باشد ، بیمار علائم زیر را تجربه می کند:
- برادیکاردیا یا تاکی کاردی.
- نبض ضعیف خواهد بود.
- اندامها سرد خواهد بود.
- ممکن است هیپوترمی ، یعنی هیپوترمی بدن وجود داشته باشد.
- مقدار ادرار به طور قابل توجهی کمتر خواهد بود (الیگوریا).
- فرد احساس ضعف عمومی خواهد کرد.
- همچنین ممکن است افسردگی یا بدبینی رخ دهد.

سه مرحله اصلی شوک هیپوولمی وجود دارد:
- اول شوک در نتیجه از دست دادن خون بیش از 25٪ از کل حجم (حداکثر 1300 میلی لیتر) ایجاد می شود. در اینجا باید گفت که این مرحله کاملاً برگشت پذیر است. همه علائم خفیف ، خفیف است.
- مرحله دوم (شوک جبران نشده). همچنین برگشت پذیر ، با از دست دادن 25-45٪ از حجم خون (حداکثر 1800 میلی لیتر) ایجاد می شود. در اینجا ممکن است تاکی کاردی افزایش یابد ، فشار خون تغییر کند. همچنین در این مرحله تنگی نفس ، عرق سرد ، رفتار بی قرار وجود دارد.
- مرحله سوم ، برگشت ناپذیر. در این حالت ، بیمار بیش از 50٪ خون ، تقریباً 2000-2500 میلی لیتر را از دست می دهد. تاکی کاردی افزایش می یابد ، فشار خون تا حد بحرانی کاهش می یابد. پوست با عرق سرد پوشانده شده و اندام بیمار "یخی" می شود.

همچنین باید فهمید که چرا ممکن است فرد دچار شوک هیپوولمی شود. دلایل این امر به شرح زیر است:
- جراحات هر دوی آنها می توانند با از دست دادن خون همراه بوده و بدون آن بگذرند. حتی در صورت آسیب دیدن مویرگ های کوچک ، علت حتی می تواند کبودی گسترده باشد. از این میان ، پلاسما به شدت در بافت حرکت می کند.
- انسداد روده. همچنین می تواند به کاهش قابل توجهی در حجم پلاسما در بدن منجر شود. در این حالت ، علت فشار خون روده ای است که جریان خون را مسدود می کند و منجر به افزایش فشار در مویرگ های موضعی می شود. این امر همچنین منجر به این واقعیت می شود که مایع از مویرگ ها به لومن روده فیلتر شده و منجر به کاهش حجم پلاسما می شود.
- از بین رفتن زیاد مایعات و پلاسما به دلیل سوختگی شدید ممکن است رخ دهد.
- تومورها اغلب علل شوک هیپوولمیک هستند.
- غالباً با بیماری های عفونی روده نیز شوک هیپوولمی ایجاد می شود. در این حالت ، از دست دادن مایعات رخ می دهد ، که به طور قابل توجهی وضعیت خون را بدتر می کند.
این وضعیت پاتولوژیک ممکن است به دلایل دیگری بروز کند. با این حال ، رایج ترین و رایج ترین آنها در اینجا ارائه شده است.

کمک های اولیه
اگر فردی دچار شوک هیپوولمیک باشد ، مراقبت از اورژانس مهم است. بنابراین لازم به یادآوری است که قربانی باید طیف وسیعی از خدمات را ارائه دهد که وضعیت بیمار را بدتر نکند.
- در همان ابتدا ، علت شوک باید کاملاً از بین برود. بنابراین ، شما باید خونریزی را متوقف کنید ، لباس های سوزان یا بافت های بدن را خاموش کنید ، اندام محکم را رها کنید.
- در مرحله بعد باید بینی و دهان قربانی را با دقت بررسی کنید. در صورت لزوم ، تمام موارد اضافی را از آنجا خارج کنید.
- همچنین لازم است که نبض را بررسی کنید ، به نفس کشیدن گوش دهید. در این مرحله ممکن است شما به ماساژ غیر مستقیم قلب یا تنفس مصنوعی نیاز داشته باشید.
- مطمئن باشید که قربانی به درستی دروغ می گوید. بنابراین ، سر او باید به یک طرف متمایل شود. در این حالت ، زبان نمی افتد و بیمار نمی تواند به استفراغ خود خفه شود.
- اگر قربانی آگاه باشد ، به او بیهوشی داده می شود. در صورت عدم وجود صدمه در شکم ، می توانید چای داغ را به بیمار نیز پیشنهاد دهید.
- بدن قربانی نباید محدود شود ، همه لباس ها باید شل شوند. به خصوص قفسه سینه ، گردن و قسمت تحتانی کمر نباید فشرده شود.
- مطمئن باشید که قربانی بیش از حد گرم نمی شود یا خیلی سرد نمی شود.
- همچنین باید به خاطر داشته باشید که قربانی نباید تنها باشد. در این شرایط ، سیگار کشیدن کاملاً ممنوع است. شما نمی توانید پد گرمایش را در مناطق آسیب دیده اعمال کنید.

اگر فردی دچار شوک هیپوولمیک است ، خیلی مهم است که بلافاصله با آمبولانس تماس بگیرید. از این گذشته ، فقط متخصصان قادر به ارائه كیفیت كمك به قربانی خواهند بود. در مرحله بعد ، شما باید همه کارها را انجام دهید تا با آمدن پزشکان وضعیت بیمار بدتر نشود. پزشکان برای رفع مشکل چه خواهند کرد؟
- قدرتمندترین روش تزریق مهم خواهد بود. این تنها راه برای بازگرداندن گردش خون بیمار است. برای این کار ، در مرحله اول یک سوند پلاستیکی مناسب به بیمار تحویل داده می شود.
- در درمان پيچيده ، جايگزين هاي خون (خصوصاً دکستران) از اهميت بسياري برخوردار هستند. آنها می توانند مدت طولانی در خون بمانند و خصوصیات خاص آن را تغییر دهند. بنابراین ، آنها خون را نازک می کنند ، از اسمالی بودن آن حمایت می کنند. این داروها همچنین برای حفظ جریان خون کلیوی بسیار مهم هستند.
- اغلب اجباری انتقال خون است (جوهر افشان یا قطره قطره ، براساس نیاز). معمولاً 500 میلی لیتر خون سازگار با رزس ریخته ، کمی گرم شده (تا 37 درجه سانتیگراد). سپس همان حجم پلاسما را با آلبومین یا پروتئین بریزید.
- اگر خون واکنش اسیدی (اسیدوز متابولیک) دارد ، می توانید با بی کربنات (400 میلی لیتر) این حالت را اصلاح کنید.
- کلرید سدیم (یا محلول رینگر) نیز برای رفع این مشکل کمک می کند. حجم - حداکثر 1 لیتر.
- در شوک ، وازواسپاسم محیطی ممکن است رخ دهد. برای این کار ، همراه با تعویض خون ، بیماران معمولاً دوره ای از گلوکوکورتیکواستروئیدها (داروی "پردنیزولون") تجویز می شوند. همچنین به بهبود عملکرد انقباض میوکارد کمک می کند.
- ما همچنین شوک هیپوولمیک ، درمان مشکل را در نظر می گیریم. درمان با اکسیژن نیز لازم خواهد بود. و این نه تنها در مورد ریزش خون گسترده ، بلکه با آسیب بافت نیز وجود دارد.
- همچنین لازم است به طور دقیق ادرارآور بیمار کنترل شود. اگر مشکلی در این زمینه وجود داشته باشد ، ممکن است تزریق آب لازم باشد.
بازگشت بدن به حالت عادی پس از شوک هیپوولمیک یک روند نسبتاً طولانی است. بیمار بیشتر وقت خود را در بیمارستان می گذراند.
دلایل ایجاد عوارض
ذات مفهوم "شوک هیپوولمی" در همین نام نهفته است. هیپوولمی (هیپووولمی) در ترجمه دقیق - کمبود حجم (هیپو) خون (حجم) (haima). اصطلاح شوک به معنای شوک ، شوک است. بنابراین ، شوک هیپوولمیک یک نتیجه حاد از کمبود خون در رگ های خونی است که منجر به اختلال در اندام ها و تخریب بافت ها می شود.
توسطبین المللیطبقه بندیو آسیب شناسی به عنوانر57,کد ICD-10y -ر57.1.
دلایل کاهش حجم خون به خونریزی (به دلیل از دست دادن خون) و کم آبی (به دلیل کم آبی) تقسیم می شود.
لیست شایع ترین علل شوک هیپوولمیک:
خونریزی در دستگاه گوارش. دلایل آنها:
- زخم معده
- التهاب روده از دلایل مختلف ،
- وریدهای واریسی مری به دلیل بیماری کبد یا فشرده سازی ورید پورتال توسط تومور ، کیست ، سنگ ،
- پارگی دیواره مری در هنگام عبور اجسام بیگانه به دلیل سوختگی شیمیایی و در عین حال ترغیب به استفراغ ،
- نئوپلاسم در معده و روده ،
- فیستول آئورت-دوازدهه - یک فیستول بین آئورت و اثنی عشر 12.
لیست دلایل دیگر:
- خونریزی خارجی به دلیل آسیب عروقی. در این حالت ، شوک هیپوولمیک اغلب با آسیب زا همراه است.
- خونریزی داخلی به دلیل شکستگی دنده ها و لگن.
- از دست دادن خون از اندامهای دیگر: پارگی یا طبقه بندی آنوریسم آئورت ، پارگی طحال به دلیل کبودی شدید.
- خونریزی دستگاه تناسلی در زنان در دوران بارداری و زایمان ، پارگی کیست یا تخمدان ، تومور.
- سوختگی منجر به آزاد شدن پلاسما بر روی سطح پوست می شود. اگر یک منطقه بزرگ آسیب دیده باشد ، از دست دادن پلاسما باعث کم آبی و شوک هیپوولمی می شود.
- کم آبی بدن به دلیل استفراغ شدید و اسهال در بیماری های عفونی (روتاویروس ، هپاتیت ، سالمونلوز) و مسمومیت.
- پلی اوریا در دیابت ، بیماری کلیوی ، استفاده از داروهای مدر.
- پرکاری تیروئید حاد یا افت فشار خون با اسهال و استفراغ.
- درمان جراحی با ریزش خون بالا.
ترکیبی از دلایل مختلفی قابل مشاهده است که هرکدام به صورت جداگانه منجر به شوک هیپوولمی نمی شوند. به عنوان مثال ، در عفونت های شدید با درجه حرارت بالا و مسمومیت طولانی مدت ، شوک حتی به دلیل از بین رفتن مایعات با عرق ایجاد می شود ، به خصوص اگر بدن در اثر بیماری های دیگر ضعیف شده باشد ، و بیمار خودداری یا نتواند از نوشیدن آن خودداری کند. برعکس ، در ورزشکاران و افرادی که به آب و هوای گرم و فشار جوی کم عادت شده اند ، این اختلال بعداً شروع می شود.
علائم و نشانه ها
شدت علائم شوک بستگی به میزان ریزش مایعات ، توانایی های جبرانی بدن و کاهش حجم گردش خون در رگ ها دارد. با خونریزی جزئی ، کم آبی در طولانی مدت ، در سن ، علائم شوک هیپوولمی در ابتدا ممکن است وجود نداشته باشد.
علائم با درجات مختلف ریزش خون:
| کمبود خون ،٪ از حجم اولیه | درجه هیپوولمی | علائم | علائم تشخیصی | |
| ≤ 15 | نور | تشنگی ، اضطراب ، علائم خونریزی یا کمبود آب بدن (در زیر مراجعه کنید). ممکن است در این مرحله علائم شوک وجود نداشته باشد. | در هنگام خارج شدن از رختخواب می توان ضربان قلب را بیش از 20 ضربان افزایش داد. | |
| 20-25 | متوسط | تنفس مکرر ، تعریق ، عرق بی روح ، حالت تهوع ، سرگیجه ، کاهش جزئی در ادرار. علائم دروغ گفتن از شوک کمتر برجسته است. | فشار کم ، سیستولیک 100.. پالس بالاتر از حد نرمال است ، در حدود 110. | |
| 30-40 | سنگین | به دلیل خروج خون ، پوست کمرنگ می شود ، لب ها و ناخن ها به رنگ آبی می شوند. اندام ها و غشاهای مخاطی سرد هستند. تنگی نفس ظاهر می شود ، اضطراب و تحریک پذیری رشد می کند. بدون درمان ، علائم شوک به سرعت بدتر می شوند. | کاهش میزان ادرار به 20 میلی لیتر در ساعت ، فشار بالای 110 ، ضعیف است. | |
| > 40 | عظیم | پوست کمرنگ ، سرد ، رنگی ناهموار است. اگر انگشت خود را روی پیشانی بیمار فشار دهید ، یک نقطه روشن بیش از 20 ثانیه باقی می ماند. ضعف شدید ، خواب آلودگی ، اختلال در آگاهی. بیمار نیاز به مراقبت های شدید دارد. | پالس> 120 ، تشخیص آن بر روی اندام امکان پذیر نیست. هیچ دفع ادرار وجود ندارد. فشار سیستولیک 2 | >70 |
شوک هیپوولمیک با آزمایش آزمایشی تأیید می شود: اگر پس از تجویز 100 میلی لیتر جایگزین خون در 10 دقیقه فشار خون بیمار افزایش یابد و علائم فروکش کند ، تشخیص نهایی به نظر می رسد.
خدمات کمکهای اولیه برای کارمندان کل
مقابله با شوک هیپوولمیک بدون کمک پزشکان غیرممکن است. حتی اگر در اثر کم آبی بدن ایجاد شود ، نمی توان به سرعت خون خون را با نوشیدن بیمار بازگرداند ، وی نیاز به تزریق داخل وریدی دارد. بنابراین اولین عملی که دیگران هنگام بروز علائم شوک باید انجام دهند با آمبولانس تماس بگیرید.
الگوریتم اورژانس قبل از ورود پزشکان:
- هنگام خونریزی ، بیمار را دراز بکشید تا آسیب 30 سانتی متر بالاتر از قلب باشد. اگر شوک به دلایل دیگر ایجاد شده است ، جریان خون را به قلب اطمینان حاصل کنید: بیمار را روی پشت خود ، زیر پاها بگذارید - غلتکی از چیزها. اگر به آسیب ستون فقرات مشکوک باشد (علامت عدم حساسیت در اندام ها است) ، تغییر وضعیت بدن ممنوع است.
- سر خود را به طرف خود بچرخانید تا در صورت شروع استفراغ بیمار خفه نشود. اگر او بیهوش است ، تنفس را بررسی کنید. اگر ضعیف یا پر سر و صدا است ، دریابید که راه های هوایی قابل عبور هستند یا خیر. برای این کار ، حفره دهان ، انگشتان را تمیز کنید تا زبان غرق شده بدست آید.
- سطح زخم را تمیز کنید. اگر اشیاء خارجی در بافت ها عمیق شوند ، لمس آنها ممنوع است. سعی کنید خون را متوقف کنید:
- اگر اندام آسیب دیده عامل ایجاد شوک است ، یک تورنیکت یا پیچش بالای زخم قرار دهید. وقت بگذارید ، آن را بر روی یک تکه کاغذ بنویسید و آن را زیر توریکت بکشید. فقط اطلاع رسانی به بیمار در مورد زمان استفاده از تورنیکت کافی نیست. تا زمان تحویل به بیمارستان ، او ممکن است از قبل بیهوش باشد.
- با خونریزی وریدی (علائم - خون تیره ، به طور مساوی جریان یافته) باند نسبتاً محکم. اگر ضد عفونی کننده باشد بهتر است. هنگام باند زدن ، سعی کنید لبه های زخم را با هم جمع کنید.
- در صورت استفاده از بانداژ یا تورنیک غیرممکن است ، خون با یک سواب گازسوز متوقف می شود و در صورت عدم وجود آن ، با هر پارچه یا حتی یک کیسه پلاستیکی. بانداژ در چند لایه روی زخم اعمال می شود و به مدت 20 دقیقه با دستش فشرده می شود. شما می توانید تمام این مدت حتی برای چند ثانیه سواب را جدا نکنید. اگر در خون خیس شد ، لایه های جدیدی از بانداژ اضافه کنید.
 دکتر علوم پزشکی ، رئیس انستیتوی دیابت شناسی - تاتیانا یاکوولوا
دکتر علوم پزشکی ، رئیس انستیتوی دیابت شناسی - تاتیانا یاکوولوا
من سالهاست که مشغول مطالعه دیابت هستم. این بسیار ترسناک است که بسیاری از مردم می میرند ، و حتی بیشتر به دلیل دیابت ناتوان می شوند.
من عجله می کنم که خبرهای خوب را بگویم - مرکز تحقیقات غدد درونریز آکادمی علوم پزشکی روسیه موفق به ایجاد پزشکی شده است که به طور کامل بیماری دیابت را درمان می کند. در حال حاضر ، اثربخشی این دارو در حال نزدیک شدن به 98٪ است.
خبر خوب دیگر: وزارت بهداشت تصویب برنامه ویژه ای را برای جبران هزینه های بالای دارو تضمین کرده است. در روسیه ، دیابتی ها تا 18 ماه مه (شامل) می توانید آن را دریافت کنید - فقط 147 روبل!
- در صورت امکان آرامش بیمار را بپوشانید و قبل از رسیدن آمبولانس او را ترک نکنید.
- با خونریزی خارجی یا سوء ظن داخلی ، نباید به بیمار نوشیدنی بدهید و حتی بیشتر از این او را به او شیر ندهید. بنابراین ، احتمال آسفایشی را کاهش می دهید.
توجه کنید! تمام موارد مورد نیاز دیگران ، اجرای صحیح الگوریتم مراقبتهای اضطراری فوق است. اگر پزشک نباشید ، به بیمارانی که دچار شوک هیپوولمیک هستند ، هیچ دارویی ، قطره چکان یا مسکن مصرف نشود.
چگونه می توان شوک هیپوولمی را درمان کرد
وظیفه پزشکان اورژانس متوقف کردن خونریزی ، بیهوش کردن بیمار و در هنگام انتقال به بیمارستان ، اولین مرحله از تصحیح حجم خون است. هدف از این مرحله تأمین خون کافی برای عملکرد اندام های حیاتی و بهبود عرضه اکسیژن به بافت ها است. برای انجام این کار ، فشار بالای فشار را تا 70-90 بالا ببرید.
این هدف با روش های تزریق درمانی حاصل می شود: یک کاتتر به داخل رگ و کریستالوئید (محلول نمکی یا رینجر) یا محلول های کلوئیدی (Polyglukin ، Macrodex ، Gekodez) مستقیماً در جریان خون تزریق می شود. اگر ریزش خون سنگین باشد ، می توانید همزمان در 2-3 مکان تزریق کنید. لازم است اطمینان حاصل شود که فشار بیش از حد به شدت افزایش نمی یابد ، بیش از 35 دقیقه در 15 دقیقه اول. رشد بیش از حد سریع برای قلب خطرناک است.

گرسنگی اکسیژن سلول ها با استنشاق با مخلوط هوا با حداقل 50٪ اکسیژن کاهش می یابد. اگر وضعیت بیمار شدید باشد ، تنفس مصنوعی شروع می شود.
اگر شوک هیپوولمیک خیلی شدید باشد و هیچ واکنشی به درمان نباشد ، هیدروکورتیزون به بیمار تزریق می شود ، به بدن کمک می کند تا فشار را تقویت و تثبیت کند. شاید معرفی داروهای گروه سمپاتومیمیتیکس ، که باعث تحریک آدرنالین ، انقباض عروق و افزایش فشار می شود.
مراحل بعدی درمان در حال حاضر در بیمارستان انجام می شود. در اینجا ، معرفی کریستالوئیدها و کلوئیدها ادامه دارد. بازپرداخت ضررها با محصولات خونی یا اجزای آن ، انتقال خون ، فقط برای ریزش شدید خون تجویز می شود ، زیرا می تواند باعث افسردگی سیستم ایمنی بدن شود. اگر کمبود خون بیش از 20٪ باشد ، گلبولهای قرمز و تزریق آلبومین به درمان اولیه اضافه می شوند. با ریزش خون شدید و شوک شدید ، پلاسما یا خون تازه تهیه شده تزریق می شود.
پس از پر کردن اولیه حجم خون بر اساس این تحلیل ها ، اصلاح ترکیب آن همچنان ادامه دارد. درمان در این زمان کاملاً فردی است. آماده سازی پتاسیم و منیزیم ممکن است تجویز شود. برای پیشگیری از ترومبوز ، از هپارین استفاده می شود ، با بیماری های قلبی با دیگوکسین پشتیبانی می شود. برای جلوگیری از عوارض عفونی ، آنتی بیوتیک ها تجویز می شوند. اگر ادرار به خودی خود ترمیم نشود ، با مانیتول تحریک می شود.
پیشگیری
مبنای پیشگیری از هیپوولمی و شوک متعاقب آن جلوگیری از علل آن است: ریزش خون و کم آبی.
برای انجام این کار ، شما باید:
- میزان مصرف مایعات را کنترل کنید. اگر بیمار قبلاً علائم کمبود آب بدن داشته باشد ، شوک هیپوولمیک سریعتر رشد می کند.
- با استفراغ و اسهال ، ریزش مایعات را بازیابی کنید. می توانید محلول را خودتان درست کنید - یک قاشق چایخوری شکر و نمک را در یک لیوان آب مخلوط کنید. اما بهتر است از داروهای خاص مانند Regidron یا Trihydron استفاده شود. نوشیدن بچه ها مخصوصاً در موارد مسمومیت و روت ویروس از اهمیت ویژه ای برخوردار است ، زیرا شوک هیپوولمیک آنها بسیار سریعتر رشد می کند.
- مرتباً به پزشک مراجعه کنید ، به موقع از بیماری های قلبی و عروقی و کلیوی معالجه کنید.
- دیابت را جبران کنید و مرتباً شمارش خون را در سطح هدف نگه دارید.
- قوانین جلوگیری از خونریزی را بیاموزید.
- اگر آسیب دیدگی همراه با از بین رفتن خون است ، از انتقال سریع بیمار به مرکز پزشکی اطمینان حاصل کنید.
- نوشیدن داروهای ادرارآور فقط تحت نظر پزشک ، با مصرف طولانی مدت بطور دوره ای آزمایش خون انجام دهید.
- برای درمان سمیت شدید ، با پزشک مشورت کنید و سعی نکنید به تنهایی مقابله کنید.
هنگام انجام مداخلات جراحی ، به جلوگیری از شوک هیپوولمیک توجه ویژه ای می شود. قبل از عمل ، کم خونی از بین می رود ، بیماری های همزمان درمان می شوند. در طی آن ، خونریزی با استفاده از توریک ، با استفاده از تجهیزات ویژه ، داروهای وازو کانستریکور کاهش می یابد. حجم خون از دست رفته کنترل می شود: دستمال و تامپون وزن می شوند ، خون جمع آوری شده توسط آسپیراتور در نظر گرفته می شود. گروه خونی از قبل تعیین می شود و آماده سازی برای انتقال خون می شود.
حتما یاد بگیرید! آیا فکر می کنید مصرف مادام العمر قرص ها و انسولین تنها راه کنترل قند است؟ درست نیست! می توانید با شروع استفاده از آن ، این موضوع را تأیید کنید. ادامه مطلب >>