چه قند انسولین تجویز شده است و باید از آن ترسید
تمام مطالب iLive توسط متخصصان پزشکی بررسی می شود تا از بالاترین دقت و سازگاری با حقایق اطمینان حاصل شود.
ما برای انتخاب منابع اطلاعات قواعد دقیق داریم و فقط به سایتهای معتبر ، مؤسسات تحقیقاتی دانشگاهی و در صورت امکان تحقیقات پزشکی اثبات شده مراجعه می کنیم. لطفاً توجه داشته باشید که اعداد موجود در براکت ها (، و غیره) پیوندهای تعاملی با چنین مطالعاتی هستند.
اگر فکر می کنید که هیچ یک از مواد ما نادرست ، منسوخ یا غیرقابل سؤال است ، آن را انتخاب کرده و Ctrl + Enter را بزنید.

انسولین هورمون تولید شده توسط پانکراس برای حفظ هموستاز گلوکز ، تنظیم کربوهیدرات و متابولیسم پروتئین و سوخت و ساز انرژی لازم است. وقتی این هورمون کافی نباشد ، هایپرگلیسمی مزمن ایجاد می شود ، که اغلب نشان دهنده دیابت است ، و سپس انسولین برای دیابت تجویز می شود.
درمان انسولین دیابت
چرا آنها انسولین را برای دیابت تزریق می کنند؟ وظیفه درمان انسولین برای دیابت ، تأمین این هورمون در بدن است ، زیرا سلولهای β پانکراس در دیابت نوع 1 عملکرد ترشحی خود را انجام نمی دهند و انسولین را ترکیب نمی کنند. متخصصان غدد درون ریز تزریق انسولین را به طور منظم در این نوع درمان جایگزین انسولین دیابت با هدف مقابله با قند خون - افزایش غلظت گلوکز در خون می نامند.
و عمده ترین نشانه های استفاده از داروهای انسولین ، دیابت وابسته به انسولین است. آیا می توانم انسولین را در دیابت امتناع کنم؟ خیر ، تزریق انسولین در دیابت نوع 1 ضروری است ، زیرا در صورت عدم وجود هورمون درون زا تنها راه کنترل غلظت گلوکز خون و جلوگیری از پیامدهای منفی افزایش آن است. در این حالت ، اثر دارویی انسولین ، یعنی آماده سازی انسولین ، دقیقاً اثر فیزیولوژیکی انسولین تولید شده توسط پانکراس را تولید می کند. به همین دلیل اعتیاد به انسولین در دیابت ایجاد نمی شود.
چه زمانی انسولین برای دیابت بی ارتباط با این هورمون نیست؟ انسولین برای دیابت نوع 2 - با افزایش بیشتر نیاز به انسولین به دلیل مقاومت گیرنده های بافت خاصی در مقابل هورمون گردش خون در خون و اختلال در متابولیسم کربوهیدرات - در مواردی استفاده می شود که سلولهای β پانکراس قادر به رفع این نیاز نیستند. علاوه بر این ، اختلال عملکرد بتا سلول در بسیاری از بیماران چاق ، علیرغم مصرف داروهای کاهش قند خون ، باعث افزایش قند خون طولانی مدت می شود. و سپس جابجایی به انسولین در دیابت نوع 2 می تواند کنترل قند خون را احیا کند و خطر عوارض مرتبط با دیابت پیشرونده (از جمله کما دیابتی) را کاهش می دهد.
مطالعات منتشر شده در مجله The Lancet Diabetes & Endocrinology در سال 2013 اثربخشی انسولین درمانی کوتاه مدت را در 59-65٪ از بیماران مبتلا به دیابت نوع 2 نشان داد.
همچنین تزریق انسولین برای این نوع دیابت به دلیل مداخله جراحی ، آسیب شناسی شدید عفونی یا شرایط حاد و اضطراری (در درجه اول برای سکته مغزی و حمله قلبی) می تواند برای مدت زمان محدود تجویز شود.
انسولین در دیابت زنان باردار استفاده می شود (به اصطلاح دیابت حاملگی) - اگر می توانید متابولیسم کربوهیدرات را عادی کنید و با یک رژیم غذایی قند خون را کنترل کنید.اما در دوران بارداری ، نمی توان از تمام داروهای انسولین استفاده کرد (بلکه فقط انسولین انسانی است): متخصص غدد باید داروی مناسب را انتخاب کند - با در نظر گرفتن موارد منع مصرف داروها و قند خون در یک بیمار خاص.
داستان یکی از خوانندگان ما ، اینگا ارمینا:
وزن من مخصوصاً افسرده کننده بود ، من مثل 3 کشتی گیر سومو ، یعنی 92 کیلوگرم وزن داشتم.
چگونه وزن اضافی را به طور کامل از بین ببریم؟ چگونه با تغییرات هورمونی و چاقی مقابله کنیم؟ اما هیچ چیز به اندازه چهره اش برای فرد ناامید کننده و جوان نیست.
اما برای کاهش وزن چه باید کرد؟ جراحی لیزر لیپوساکشن؟ فهمیدم - حداقل 5 هزار دلار. روشهای سخت افزاری - ماساژ LPG ، کاویتاسیون ، لیفتینگ RF ، میوستیمولینگ؟ کمی مقرون به صرفه تر - دوره از 80 هزار روبل با یک متخصص تغذیه هزینه می کند. مطمئناً می توانید سعی کنید بر روی یک تردمیل فرار کنید ، تا حد جنون.
و چه زمانی این همه زمان را پیدا کنیم؟ بله و هنوز هم بسیار گران است. مخصوصاً الان بنابراین ، برای خودم ، روش دیگری را انتخاب کردم.
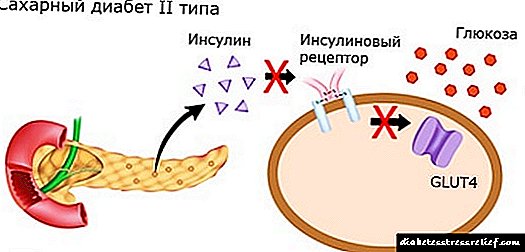
لوزالمعده سالم به طور پایدار عمل می کند ، مقادیر لازم انسولین را تولید می کند. گلوکز دریافت شده با غذا در دستگاه گوارش شکسته شده و وارد جریان خون می شود. سپس با ورود به سلول ها انرژی لازم را برای آنها فراهم می کند. برای اینکه این فرآیند بدون ایجاد اختلال پیش برود ، رهاسازی کافی انسولین و حساسیت بافت در محل های نفوذ پروتئین به غشای سلولی ضروری است. اگر حساسیت گیرنده ها مختل شود و نفوذپذیری نداشته باشد ، گلوکز نمی تواند وارد سلول شود. این بیماری در دیابت نوع 2 مشاهده می شود.
بیماران علاقه مند به چه شاخص هایی هستند که باید انسولین درمانی را شروع کنند. در حال حاضر 6 میلی مول در لیتر در جریان خون نشان می دهد که باید تغذیه تنظیم شود. اگر این شاخص ها به 9 رسید ، پس باید بدن را از نظر وجود سمیت گلوکز بررسی کنید - بخوانید چه چیزی نقض تحمل گلوکز است.
این اصطلاح به این معنی است که فرآیندهای برگشت ناپذیر شروع می شود که سلولهای بتا لوزالمعده را از بین می برد. عوامل گلیکوزیله کننده در تولید هورمون دخالت می کنند و شروع به تولید مستقل انسولین می کنند. در صورت تأیید ظن متخصص ، از روشهای مختلف درمانی محافظه کارانه استفاده می شود. ماندگاری تأثیر روشهای درمانی بستگی به رعایت قوانین برای بیماران و برخورداری از صلاحیت پزشک دارد.
در برخی موارد ، مصرف كوتاه دارو برای بازگرداندن سنتز طبیعی انسولین كافی است. اما اغلب باید روزانه تجویز شود.
بیمار باید در نظر داشته باشد که در صورت وجود نشانه ای برای انسولین ، امتناع از درمان برای سلامتی و زندگی خطرناک است. بدن با تشخیص دیابت خیلی سریع از بین می رود. در این حالت ، بازگشت به قرص ها پس از طی یک دوره مشخص از درمان ممکن است (هنگامی که سلول های بتا زنده هنوز در بدن باقی مانده اند).
انسولین با سرعت و دوز مشخصی اداره می شود. فن آوری های مدرن دارویی روش استفاده از دارو را کاملاً بدون درد می کند. سرنگ ، قلم و سرنگ مناسب با سوزن های کوچک وجود دارد که به لطف آنها فرد می تواند با حداکثر راحتی تزریق کند.
هنگامی که انسولین تجویز می شود ، متخصصان باید مکان هایی را که روی بدن به بهترین وجه تجویز می شود نشان دهند: معده ، اندام فوقانی و تحتانی ، باسن. در این نواحی بدن ، بیمار قادر به تزریق بدون نیاز به کمک در خارج از بدن - نحوه تزریق انسولین است.
مهم! اگر گلیسمی در هنگام اهدای خون ناشتا ثبت شد و در هنگام مصرف قرص های کاهش دهنده قند و رعایت دقیق رژیم ، شاخص ها از 7 میلی مول در لیتر فراتر رفت ، در این صورت متخصص تجویز هورمون مصنوعی را برای حفظ عملکرد طبیعی بدن تجویز می کند.
 دکتر علوم پزشکی ، رئیس انستیتوی دیابت شناسی - تاتیانا یاکوولوا
دکتر علوم پزشکی ، رئیس انستیتوی دیابت شناسی - تاتیانا یاکوولوا
من سالهاست که مشغول مطالعه دیابت هستم.این بسیار ترسناک است که بسیاری از مردم می میرند ، و حتی بیشتر به دلیل دیابت ناتوان می شوند.
من عجله می کنم که خبرهای خوب را بگویم - مرکز تحقیقات غدد درونریز آکادمی علوم پزشکی روسیه موفق به ساختن دارویی شده است که به طور کامل بیماری دیابت را درمان می کند. در حال حاضر ، اثربخشی این دارو در حال نزدیک شدن به 98٪ است.
خبر خوب دیگر: وزارت بهداشت تصویب برنامه ویژه ای را برای جبران هزینه های بالای دارو تضمین کرده است. در روسیه ، دیابتی ها تا 12 فوریه می توانید آن را دریافت کنید - فقط 147 روبل!
با نوع دیابت وابسته به انسولین ، فرد به درمان انسولین مداوم نیاز دارد. اما حتی با نوع دوم ، تجویز هورمون تقریباً تجویز می شود. هر دیابتی با این واقعیت روبرو است که شروع به درمان مبتنی بر تزریق می کند. ترس از رویه ، ترس هایی که از دوستان شنیده می شود ، هیجان و احساسات می توانند بر سلامتی فرد تأثیر منفی بگذارند. پزشک باید از بیمار پشتیبانی کند ، برای او توضیح دهد که این یک مرحله ضروری از معالجه است که صدها هزار نفر از آن عبور می کنند.
انسولین مصنوعی فقط در مقادیر مهم قند خون تجویز می شود ، هنگامی که لوزالمعده حتی در حداقل حالت متوقف شود. با کمک آن کربوهیدرات ها وارد سلول می شوند و بدون این مواد فرد قادر به وجود نخواهد بود. هنگامی که سلولهای بتا می میرند ، تزریق دارو ضروری است. جلوگیری از تزریق کار نخواهد کرد. در غیر این صورت ، با تجمع سموم ، سکته مغزی ، حمله قلبی و خونریزی مغزی با یک نتیجه کشنده می تواند ایجاد شود. پیروی از کلیه قوانین درمانی به حفظ سلامت عادی فرد و طولانی شدن عمر وی برای سالهای طولانی کمک خواهد کرد.
اغلب ، افرادی که انسولین مصرف می کنند از اثرات دیابت رنج می برند. آنها با دارو همراه نیستند ، بلکه با مشخصات بیماری همراه هستند ، که در آن نرخ قند به طرز چشمگیری افزایش می یابد. این اغلب به دلیل کاهش آگاهانه در دوز تجویز شده توسط پزشک است ، زیرا برخی از بیماران بر این باورند که به آنها تزریق انسولین زیاد توصیه می شود. در نتیجه ، دیابتی با آسیب شناسی های جدی روبرو است:
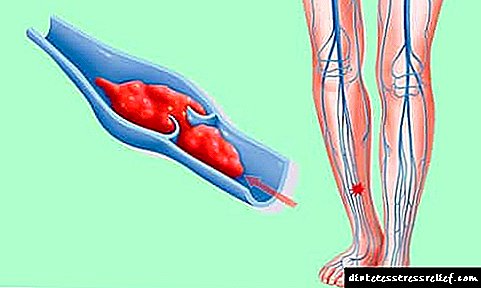
- زخم های پا ، منجر به نکروز بافت (مرگ) ، گانگرن و قطع عضو ،
- نقص بینایی شدید ، نابینایی - رتینوپاتی دیابتی ،
- نارسایی کبد و کلیه ها - نفروپاتی دیابتی ،
- آسیب شناسی عروقی ، آترواسکلروز ، سکته مغزی ، حمله قلبی ،
- توسعه انکوپاتولوژی.
به منظور جلوگیری یا جلوگیری از پیشرفت این بیماری ها ، باید انسولین ها را در حجم تجویز شده توسط یک متخصص با تجربه تزریق کرده و در تنظیم خود دوز مشغول نشوید.
در ابتدای معرفی هورمون مصنوعی ، توصیه می شود روزانه 1-2 تزریق انجام شود. در آینده ، دوز توسط متخصص غدد تنظیم می شود:
- نیاز به دارو در شب را در نظر می گیرد ،
- دوز اولیه تنظیم و سپس تنظیم می شود ،
- مقدار انسولین صبحگاهی محاسبه می شود. در این حالت ، بیمار باید یک وعده غذایی را پرش کند ،
- با توجه به نیاز به انسولین سریع ، دیابتی باید قبل از این که وعده غذایی اصلی او را تجویز کند ، تصمیم بگیرد ،
- هنگام تعیین دوز ، لازم است غلظت شکر برای روزهای قبل در نظر گرفته شود ،
- به بیمار توصیه می شود که قبل از خوردن هورمون مصنوعی چه مدت زمان باید تزریق شود.
تزریق روزانه همیشه باعث ایجاد ترس طبیعی در انسان می شود و این امر منجر به اغراق در مورد خطرات ناشی از عوارض جانبی می شود. انسولین یک اشکال دارد. با عدم تحرک جسمی ، منجر به کامل بودن و مجموعه ای از پوندهای اضافی می شود. اما کارشناسان اطمینان دارند که این مسئله قابل حل است.
دیابت به یک شیوه زندگی فعال ، هوشیار و استفاده اجباری از مواد غذایی مناسب نیاز دارد. حتی هنگامی که شمارش خون به حالت عادی باز می گردد ، لازم نیست تمایل به بیماری ، اختلال در رژیم ، خواب و استراحت را فراموش کنید.
حتما یاد بگیرید! آیا فکر می کنید مصرف مادام العمر قرص ها و انسولین تنها راه کنترل قند است؟ درست نیست! می توانید با شروع استفاده از آن ، این موضوع را تأیید کنید. ادامه مطلب >>
یک آزمایش خون بالینی ممکن است تعداد قند بالا را نشان دهد. بسیاری از سؤالات بلافاصله در مورد چگونگی درمان و چگونگی حفظ سلامتی به منظور احساس طبیعی ایجاد می شوند. دیابت قندی بیماری قرن بیست و یکم است ، انسولین برای بیماران دیابتی نوع 1 تجویز می شود ، اما مواردی وجود دارد که برای نوع 2 نیز مناسب است. این کار هنگامی انجام می شود که شاخص گلوکز با داروهای قرص و رژیم غذایی جبران نشود. دوز به صورت جداگانه انتخاب می شود و با تغییراتی در بدن متفاوت است ، برای مثال بارداری ، بهبود یا بدتر شدن وضعیت عمومی.

دیابت قند با استفاده از نمونه گیری خون غیرعادی از انگشت یا ورید تشخیص داده می شود. افزایش گلوکز بر سلولهای بتا لوزالمعده ، که انسولین تولید می کنند ، تأثیر منفی می گذارد. حد تحمل از 3.2 تا 5/5 میلی مول در لیتر است ؛ هر چیزی بالاتر از 9 میلی مول در لیتر دیابت در نظر گرفته می شود. با افزایش مداوم گلوکز ، سلولهای لوزالمعده شروع به میمیرند ، تمام ارگانها و سیستمها از این رنج رنج می برند. اگر تدابیری به موقع انجام نشود ، همه چیز می تواند به حالت اغما و حتی مرگ پایان یابد.
شایان ذکر است که آزمایش خون با و بدون ورزش انجام می شود. اگر نتایج آنالیز ، که بر روی معده خالی گرفته شده ، زیاد باشد ، پس از خوردن غذا ، آنها چندین بار افزایش می یابد. به منظور غلبه بر بیماری ، متخصص غدد درون ریز به صورت جداگانه یک برنامه درمانی را انتخاب می کند ، به طوری که سلول های غده می توانند احیا شوند و بدن به درستی کار کند. برای جلوگیری از افزایش قند خون ، باید به شدت توصیه های پزشک را رعایت کنید و یک شیوه زندگی سالم را رعایت کنید.
قند خون بحرانی را هم در خانه و هم در آزمایشگاه می توان تعیین کرد. توصیه می شود دستکاری روی معده خالی انجام شود. علاوه بر نتایج به دست آمده ، علائم نشانگر نیز خواهد بود. این ممکن است خارش پوست ، تشنگی ثابت ، غشاهای مخاطی و ادرار مکرر باشد. در دیابت قندی ، دستگاه مخصوصی که گلوکومتر انجام می شود ضروری است ، که با استفاده از آن شما باید چندین بار در روز سطح گلوکز را کنترل کنید. اگر شاخص ها بالا رفته باشند ، پس از چند روز دوباره تجزیه و تحلیل انجام می شود ، اما از روی رگ ، بنابراین تشخیص تشخیص داده می شود.
تجویز انسولین برای مقادیر قند بیش از 9-12 میلی مول در لیتر تجویز می شود ، در حالی که این شرایط پایدار است و هیچ رژیم و محدودیتی در رژیم غذایی کمکی به شما نمی کند. اگر فرد مبتلا به دیابت باشد ، دلایل تجویز انسولین به شرح زیر است:
- بارداری
- اختلال عملکرد پانکراس ،
- عوارض قلبی و عروقی ،
- آسیب شناسی مزمن که توسط دیابت تشدید می شود ،
- همزمان بیماریهای عفونی شدید ،
- کما ketoacidotic و hyperosmolar.
انتقال به انسولین ممکن است یک اقدام موقت باشد ، به عنوان مثال در حین جراحی یا بیماری های ویروسی. بعد از بهبود ، پزشک به درمان قبلی برمی گردد.
 سکته مغزی یک علامت مستقیم برای معرفی داروی هورمونی است.
سکته مغزی یک علامت مستقیم برای معرفی داروی هورمونی است.
- مبتلا به دیابت نوع 1
- اگر سطح پایین پپتید C در پلاسمای خون در برابر زمینه آزمایش داخل وریدی با گلوکاگون ،
- با قند خون ناشتا بیش از 15 میلی مول در لیتر ، قند بیش از 8 میلی مول در لیتر ،
- اگر فرد مبتلا به سكته مغزي شود ، انفاركتوس ميوكارد
پزشک معالج ممکن است تصمیم بگیرد بیمار را به تزریق موقتی انسولین منتقل کند. اگر آماده سازی هایی برای پیوند عضو یا هر عمل جراحی دیگری انجام شود ، تزریق تجویز می شود. همچنین اگر دیابت بیش از 10 سال طول بکشد ، توصیه می شود لوزالمعده و دستگاه گوارش را تخلیه کنید. با تعدادی بیماری ، هورمون هایی که مقدار زیادی انسولین مصرف می کنند ، می توانند آزاد شوند.پس از عادی سازی شرایط ، نیازی به تغییر ناگهانی به داروهای قرص نخواهید داشت ، پزشک یک نمودار از امن ترین بازگشت به درمان قبلی را ترسیم می کند.
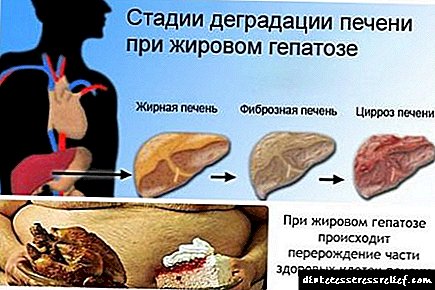
با قند مرتباً مرتفع ، تمام اندام ها در سطح سلولی از بین می روند. تغییرات پاتولوژیک در درجه اول به جایی که بیشترین بار در آن قرار دارد هدایت می شوند. بیمار اختلال عملکرد دستگاه گوارش را ایجاد می کند ، دردهای حاد در هیپوکندری و معده احساس می شود. همچنین در مورد اندامها نیز فراموش نکنید که با دیابت نوع 2 به دلیل وزن بیش از حد ، بار را تجربه می کنند. پف کرده ، رگهای واریسی ظاهر می شود ، ترک ها و زخم ها می توانند تشکیل شوند ، زیرا بدن دچار کمبود آب و ضخامت پوست ضعیف است. خستگی ، تنگی نفس نشانگر مشکلات سیستم قلبی عروقی است. همه علائم را نباید نادیده گرفت.
شایان ذکر است که در چه مواردی می توانیم از امتناع انسولین صحبت کنیم. دیابت قندی یک بیماری مزمن است که بهترین نتیجه درمان آن یک رویکرد یکپارچه برای از بین بردن علائم خواهد بود ، پیروی از رژیم و شیوه زندگی مناسب از اهمیت برخوردار است. همه اینها در مورد دیابت نوع 2 صدق می کند ، که در آن ممکن است موقعیت هایی وجود داشته باشد که بتوانید انسولین را امتناع کنید در مورد نوع 1 ، این یک بیماری وابسته به انسولین است و بدون حفظ تعادل گلوکز در بدن با کمک هورمون ، فرآیندهای برگشت ناپذیر آغاز می شود. برای این مورد ، شما باید با یک سبک زندگی سازگار شوید ، زیرا دیابت یک جمله نیست.
دیابت قند و انسولین
گلوکز موجود در محصولات ، هنگامی که به مولکول های روده تقسیم می شود ، وارد جریان خون می شود ، از جایی که باید از طریق غشای سلولی عبور کند تا انرژی لازم برای سلول ها فراهم شود.
برای اینکه آخرین روند بدون مانع پیش برود ، لازم است:
- انسولین خون کافی است
- حساسیت گیرنده های انسولین (مکان های نفوذ به سلول).
برای اینکه گلوکز بدون مانع وارد سلول شود ، انسولین باید با گیرنده های آن تماس بگیرد. با حساسیت کافی ، این فرایند باعث می شود غشای سلولی در معرض گلوکز قرار گیرند.
هنگامی که حساسیت گیرنده مختل شود ، انسولین نمی تواند با آنها تماس برقرار کند ، یا رباط گیرنده انسولین منجر به نفوذپذیری مطلوب نمی شود. در نتیجه گلوکز نمی تواند وارد سلول شود. این بیماری برای دیابت نوع 2 معمولی است.
علائم قند برای انسولین چیست؟
مهم! برای بازگرداندن حساسیت گیرنده های انسولین ، می توانید رژیم غذایی و استفاده از داروها را تهیه کنید. در برخی شرایطی که فقط پزشک قادر به تعیین آن است ، انسولین درمانی (موقتی یا دائمی) لازم است. تزریق ها به دلیل افزایش بار روی آنها می توانند میزان نفوذ قند به داخل سلول را حتی با کاهش حساسیت افزایش دهند.
در صورت عدم کاهش یا کاهش تأثیر درمان با داروها ، رژیم غذایی و شیوه زندگی سالم ، انسولین درمانی می تواند مورد نیاز باشد. وقتی بیماران توصیه های پزشک را رعایت می کنند ، چنین نیاز به ندرت بروز می کند.
نشانه ای برای انسولین درمانی می تواند مقدار گلیسمی (شاخص قند خون) در معده خالی در خون مویرگی بالاتر از 7 میلی مول در لیتر یا بالاتر از 11.1 میلی مول در لیتر 2 ساعت پس از غذا باشد. قرار ملاقات نهایی بسته به نشانه های فردی بیمار ، فقط توسط پزشک مراجعه کننده قابل انجام است.
شرایطی که تزریق دارو قادر به تغییر سطح قند خون به سمت پایین باشد می تواند به دلایل زیر ایجاد شود:
- جبران خسارت طولانی افزایش طولانی مدت قند خون در بسیاری از بیماران ممکن است در صورت عدم کنترل ، بدون توجه به نظر برسد ، زیرا این علائم به عنوان نشانه بیماری دیگر گرفته می شود ،
چه انسولین در دوران بارداری برای انسولین تجویز می شود
بارداری در بیمار مبتلا به دیابت قند یا دیابت حاملگی (نارسایی هورمونی منجر به مقاومت به انسولین) ممکن است باعث وضعیتی شود که اصلاح تغذیه و یک شیوه زندگی سالم نتیجه مطلوب را به همراه نیاورد. سطح قند همچنان بالاست که باعث ایجاد عوارض در کودک و مادر می شود.
نشانه ای برای انسولین درمانی در دوران بارداری می تواند افزایش پلی هیدرامنیوس و علائم جنین در کودک باشد ، که در طول اسکن سونوگرافی مشخص می شود ، که در دوره های بعدی انجام می شود:
- هفته های 15-20 - برای از بین بردن اختلالات ناخالص رشد ،
- هفته 20-23 - برای بررسی قلب کودک متولد نشده ،
- هفته های 28-32 - به منظور شناسایی انحرافات احتمالی از نظر توسعه داخل رحمی.
هنگامی که علائم قند خون ظاهر می شود ، متخصص غدد درونریز 8 روز در روز اندازه گیری قند یک زن باردار را با نتایج ثبت شده تجویز می کند. بسته به وضعیت بهداشتی فردی ، هنجار برای خانم های باردار می تواند 3.3-6.6 میلیمول در لیتر باشد.
در دوران بارداری ، انسولین در بین داروهای کاهش دهنده قند تنها دارویی است که برای استفاده تأیید شده است.
مبنای انتصاب انسولین ممکن است نتایج میزان قند باشد:
- در خون وریدی: بالاتر از 5.1 واحد (روی شکم خالی) ، بالاتر از 6.7 واحد. (2 ساعت بعد از غذا)
- در پلاسمای خون: بالاتر از 5.6 واحد. (روی شکم خالی) ، بالاتر از 7.3 واحد. (2 ساعت بعد از غذا)
علاوه بر سطح قند ، که توصیه می شود 6 تا 12 بار در هفته بررسی شود ، زنان باردار نیاز به نظارت دارند:
- فشار خون
- وجود استون در ادرار
- دوز ماده تجویز شده
- اپیزودهای هیپوگلیسمی.


قبل از تجویز انسولین باید باردار باشد:
- در یک بیمارستان ، مهارتهای خودمراقبتی و دانش لازم را برای نظارت بر وضعیت خود بدست آورید ،
- بودجه برای کنترل خود دریافت کنید و یا در آزمایشگاه اندازه گیری های لازم را انجام دهید.
وظیفه اصلی انسولین درمانی در این دوره جلوگیری از عوارض احتمالی است. صرف نظر از نوع بیماری ، گزینه درمانی مطلوب ، تزریق انسولین کوتاه قبل از غذا و داروی میان مدت قبل از خواب (برای تثبیت گلیسمی در شب) است.
توزیع دوز روزانه انسولین نیاز به دارو را در نظر می گیرد: در شب - 1/3 ، در طول روز - 2/3 از مقدار دارو.
مهم! طبق آمار ، در دوران بارداری ، دیابت نوع 1 شایع ترین است ، زیرا در کودکی و بزرگسالی بروز می کند. بیماری نوع 2 بعد از 30 سال بر زنان تأثیر می گذارد و آسان تر است. در این حالت ، احتمال دستیابی به شاخص های طبیعی رژیم ، تغذیه کسری و فعالیت بدنی متوسط زیاد است. دیابت حاملگی بسیار نادر است.
برای تزریق انسولین به چه نوع قند نیاز دارید
مقدار خاصی برای قند خون که در آن تزریق دارو تجویز شده است ، وجود ندارد ، زیرا چنین تصمیمی بر اساس چندین عامل انجام می شود. فقط متخصص غدد می تواند آنها را در نظر بگیرد.
معرفی انسولین درمانی با نشانه هایی از 12 میلی مول در لیتر پس از تأثیر مصرف قرص یا رژیم غذایی سخت اجتناب ناپذیر است. بدون مطالعات اضافی (فقط از نظر قند) ، انسولین در شرایطی که سلامت یا زندگی بیمار را تهدید می کند تزریق می شود.
هنگامی که بیمار با انتخاب روبرو شده است (انسولین تزریق کرده و یک زندگی عادی را ادامه دهید یا امتناع کنید و منتظر عوارض آن باشید) ، هر کس می تواند به تنهایی تصمیم بگیرد.
ترس از انسولین

بسیاری از افراد تلاش خود را برای به تعویق انداختن روزی که مجبور به محکم نشستن روی سوزن هستند ، به تعویق انداختند. در حقیقت ، در دیابت قندی ، انسولین به سادگی لازم است و در حقیقت خوب است که بتوان از این طریق از بدن حمایت کرد.
دیر یا زود ، تمام بیماران مبتلا به دیابت نوع 2 با شرایطی مواجه می شوند که انسولین تجویز می کند. این امر نه تنها به طولانی شدن زندگی کمک می کند بلکه به جلوگیری از عواقب و علائم وحشتناک این بیماری نیز کمک می کند. برای تجویز چنین داروی جدی باید تشخیص نوع خاصی تأیید شود ، در غیر این صورت فقط نقش منفی ایفا خواهد کرد.
ویژگی های انسولین در بدن
در ابتدا ، همه چیز با جزئیات در بدن تصور می شد. لوزالمعده کار می کند ، که در آن سلول های بتا ویژه وجود دارد. آنها مسئول تولید انسولین هستند. به نوبه خود ، دیابت را جبران می کند.
پزشکان بلافاصله دیابت انسولین را تشخیص نمی دهند ، آنها ابتدا سعی می کنند سلامت را از راه های دیگر بازیابی کنند.انواع داروها تجویز می شود ، تغییر در شیوه زندگی ، بیماران باید به یک رژیم غذایی بسیار دقیق پیروی کنند. در صورت عدم نتیجه مناسب یا به مرور زمان این روشها متوقف می شوند ، بنابراین انسولین برای دیابتی ها ضروری است. لوزالمعده هر ساله از روشهای طبیعی تخلیه می شود و لازم است شاخص ها را بررسی کنید تا دقیقاً بدانید چه موقع باید به انسولین تغییر دهید.
چرا انسولین شروع به تزریق می کند
لوزالمعده سالم به طور پایدار عمل می کند و می تواند انسولین کافی تولید کند. با این حال ، با گذشت زمان ، خیلی کوچک می شود. دلایل مختلفی برای این امر وجود دارد:
- خیلی قند. در اینجا ما در مورد افزایش قابل توجهی بیش از 9 میلیمتر در لیتر صحبت می کنیم ،
- خطاها در درمان ، اینها می توانند اشکال غیر استاندارد باشند ،
- بیش از حد بسیاری از داروها مصرف می شوند.
افزایش مقدار گلوکز در خون مجبور است این سؤال را بپرسد که با تزریق دیابت ، نوع خاصی از تشخیص نیاز به تزریق دارد. به طور طبیعی ، این انسولین است که فاقد لوزالمعده تولید شده است ، اما دوز دارو و دفعات تجویز آن توسط پزشک تعیین می شود.
توسعه دیابت

اول از همه ، باید به قند خون بالا توجه کنید. در حال حاضر شاخصی بیش از 6 میلی مول در لیتر در خون نشان می دهد که تغییر رژیم غذایی ضروری است. در همین حالت ، اگر این شاخص به نه برسد ، ارزش توجه به سمیت را دارد. مقدار مشابهی از گلوکز تقریباً سلولهای بتا پانکراس را در دیابت نوع 2 از بین می برد. این وضعیت بدن حتی دارای اصطلاح سمیت گلوکز است. شایان ذکر است که این هنوز نشانه ای برای استفاده سریع انسولین نیست ، در بیشتر موارد ، پزشکان ابتدا انواع روش های محافظه کارانه را امتحان می کنند. غالباً رژیم ها و انواع داروهای مدرن کاملاً به رفع این مشکل کمک می کنند. چه مدت تأخیر در انسولین بستگی دارد فقط به رعایت دقیق قوانین توسط خود بیمار و به خصوص خرد هر پزشک بستگی دارد.
بعضی اوقات فقط برای بازگرداندن تولید طبیعی انسولین ، فقط تجویز داروها به طور موقت لازم است ، در موارد دیگر آنها برای زندگی لازم هستند.
انسولین
در صورت عدم وجود راه دیگر ، قطعاً باید در مورد تعیین پزشکان موافقت کنید. در هیچ حالتی نباید از ترس از تزریق خودداری کنید ، زیرا بدون آنها بدن به راحتی با سرعت فوق العاده ای با تشخیص این نوع ، به هم می خورد. اغلب ، پس از تزریق انسولین ، بیماران می توانند از تزریق خارج شوند و به قرص ها برگردند ، این اتفاق می افتد در صورت امکان وجود سلول های بتا در خون وجود دارد و آنها هنوز هم فوت نکرده اند.
رعایت دوز و تعداد تزریق ها تا حد امکان بسیار مهم است ، ممکن است این حداقل مقدار دارو فقط 1-2 بار در روز باشد. ابزارهای مدرن به شما امکان می دهند تزریق بسیار سریع استریل و بدون درد از این نوع را انجام دهید. این حتی سرنگ های معمولی با حداقل سوزن نیستند بلکه حتی قلم های خاصی نیز دارند. اغلب به اندازه کافی کافی است ، آن را پر کنید و فقط آن را در جای خود قرار دهید تا دکمه را فشار دهید تا دارو در خون باشد.
شایان ذکر است به مکانهایی که باید مواد مخدر تزریق کنید ، توجه کنید. اینها بازوها ، پاها ، باسن و همچنین معده است ، به استثنای ناحیه اطراف ناف. مکانهای زیادی وجود دارد که انجام هر نوع شرایط تزریق به اندازه کافی مناسب است. این مهم برای بیمارانی که قادر به کمک منظم یک پرستار نیستند یا می خواهند تا حد امکان مستقل باشند.
اسطوره ها در مورد انسولین و حقیقت

در دیابت نوع 2 ، انسولین بسیار بارها تجویز می شود ، همه باید دیر یا زود یک عبارت وحشتناک از پزشک بشنوند که اکنون این درمان شامل تزریق با این دارو خواهد بود.هر بیمار در این زمان داستانهای بسیار ترسناکی را خوانده است ، و شاید به اندازه کافی اندام قطع عضو دیده شود. خیلی اوقات با انسولین در خون همراه است.
در حقیقت ، باید به خاطر داشته باشید که انسولین دقیقاً در چه قند خون تجویز می شود ، معمولاً این مرحله جدی است که سلول های لوزالمعده مسموم شده و آنها کاملاً متوقف می شوند. با کمک آنها گلوکز به اندامهای داخلی می رسد و انرژی لازم را تأمین می کند. بدون این پروتئین بدن به سادگی نمی تواند وجود داشته باشد ، بنابراین اگر سلول های بتا دیگر انسولین تولید نمی کنند ، فقط باید آن را تزریق کنید ، راه دیگری وجود ندارد و نباید سعی کنید از این درمان جلوگیری کنید. سمیت دقیقاً از نظر شاخص قند تأمین می شود ، و نه انسولین ، علاوه بر این ، حتی حمله قلبی یا سکته مغزی و یک نتیجه کشنده اولیه نیز ممکن است. با رعایت درست تمام توصیه های پزشک و معالجه منطقی ، بیمار می تواند برای مدت طولانی و با احساسات مثبت زیادی زندگی کند.
اهمیت دوز
در طی درمان انسولین دیابت ، اغلب افراد بیمار عواقب مختلفی را متحمل می شوند. با این حال ، این عوامل دقیقاً به دلیل قند ، و نه به دلیل خود دارو ظاهر می شوند. بیشتر اوقات ، افراد به سادگی آگاهانه دوز تجویز شده توسط پزشک را کاهش می دهند ، به این معنی که آنها همچنان سطح قند را در سطح بالایی حفظ می کنند. نترسید ، یک پزشک حرفه ای هرگز دارو زیادی را تجویز نمی کند تا سطح قند کم شود.
مشکلات جدی می تواند در نتیجه امتناع انسولین یا نقض دوز ایجاد شود:
- زخم های پا ، که بعداً منجر به قطع عضو می شوند ، نکروز بافت وجود دارد ، مرگ با درد شدید همراه است ،
- کوری ، قند به عنوان یک ماده سمی روی چشم عمل می کند ،
- عملکرد ضعیف کلیه یا حتی نارسایی کلیه ،
- حملات قلبی و سکته مغزی.
همه اینها فرایندهای برگشت ناپذیر هستند. کاملاً ضروری است که به موقع مصرف انسولین را شروع کنید ، و همچنین به درستی تعداد تزریق ها و دوز آن را نیز به درستی رعایت کنید.
سطح بالای قندی که در خون حفظ می شود دائماً منجر به آسیب جدی به بدن می شود و بدترین چیز این است که برگشت پذیر نیستند ، نکروز ، نابینایی و غیره قابل درمان نیستند و دوز صحیح فقط می تواند روند را متوقف کند.
اثر انسولین
در مورد انسولین اسطوره های زیادی وجود دارد. بیشتر آنها دروغ و اغراق است. در واقع ، تزریق روزمره باعث ترس می شود و چشمان او بزرگ است. با این حال ، یک واقعیت واقعی وجود دارد. این در درجه اول این واقعیت است که انسولین منجر به پر شدن می شود. در واقع ، این پروتئین با یک سبک زندگی بی تحرک منجر به افزایش وزن می شود ، اما این می تواند و حتی باید مبارزه کرد.
حتما با چنین بیماری همراه باشید تا یک شیوه زندگی فعال داشته باشید. در این حالت ، جنبش یک پیشگیری عالی از کامل بودن است و همچنین می تواند به شما کمک کند دوباره عشق زندگی را بیدار کنید و از نگرانی های مربوط به تشخیص خود دور شوید.
همچنین لازم است به یاد داشته باشید که انسولین از رژیم غذایی معاف نیست. حتی اگر قند به حالت عادی برگشته است ، همیشه باید به خاطر داشته باشید که تمایل به این بیماری وجود دارد و شما نمی توانید استراحت کنید و اجازه می دهید چیزی به رژیم اضافه شود.
چرا مصرف مناسب انسولین ضروری است
اگر فردی مقاومت به انسولین داشته باشد ، سلولهای اندام توانایی جذب گلوکز را از دست می دهند و شروع به گرسنگی می کنند. این کار بر عملکرد همه سیستم ها تأثیر منفی می گذارد: کبد ، غده تیروئید ، کلیه ها و مغز شروع به رنج می کنند.
دیابت درمان نشده منجر به ناتوانی ، اغما و مرگ می شود. در نوع اول بیماری ، هنگامی که پانکراس نمی تواند انسولین تولید کند ، تجویز اضافی هورمون ضروری است.
پزشکان می توانند تجویز انسولین را در صورت عدم جبران دیابت تجویز کنند ، نمی توان با مصرف قرص ، رژیم غذایی و افزایش فعالیت بدنی ، غلظت قند را کاهش داد.
اغلب ، انسولین برای دیابت نوع 2 تجویز می شود ، نه تنها در صورت عدم رعایت توصیه های متخصصان ، بلکه در صورت کاهش لوزالمعده نیز وجود دارد. همه نمی دانند که چرا این اتفاق می افتد.
تعداد سلولهای β که در پانکراس قرار دارند و وظیفه تولید انسولین را بر عهده دارند ، تحت تأثیر تعدادی از عوامل سالانه بسیار کاهش می یابد و لوزالمعده به تدریج تخلیه می شود.
به طور معمول ، این اندام 8 سال پس از تشخیص از بین می رود.
شایان ذکر است تعدادی از عوامل باعث کاهش سرعت تخلیه می شوند:
- افزایش غلظت قند (بیش از 9 میلی مول)
- مصرف مقدار زیادی سولفونیل اوره
- دوره غیر استاندارد دیابت.
مکانیسم های عملکرد و اثرات انسولین
انسولین درمانی برای از بین بردن سمیت گلوکز و تنظیم عملکرد سلولهای بتا با قند خون متوسط انجام می شود. در ابتدا ، عملکرد سلولهای بتا واقع در پانکراس و تولید انسولین قابل برگشت است. تولید درون زا انسولین با کاهش سطح قند به حد طبیعی احیا می شود.
تجویز زودرس انسولین به دیابتی های نوع 2 یکی از گزینه های درمانی با کنترل قند خون ناکافی در مرحله رژیم های غذایی و تمرینات ورزشی ، با گذر از مرحله آماده سازی قرص.
این گزینه برای افراد دیابتی که انسولین درمانی را ترجیح می دهند ، بیشتر از استفاده از داروهای کاهش دهنده قند است. و همچنین در بیماران مبتلا به کاهش وزن و مشکوک به دیابت خود ایمنی پنهان در بزرگسالان.
کاهش موفقیت آمیز در تولید کبد گلوکز در دیابت نوع 2 نیاز به سرکوب 2 مکانیسم دارد: گلیکوژنولیز و گلوکونوژنز. تجویز انسولین می تواند باعث کاهش گلیکوژنولیز کبدی و گلوکونوژنز و همچنین حساسیت بافتهای محیطی به انسولین شود. در نتیجه ، "ترمیم" به طور مؤثر کلیه سازوکارهای اساسی پاتوژنز دیابت نوع 2 انجام می شود.
نتایج مثبت انسولین درمانی برای دیابت
وجوه مثبت در مصرف انسولین وجود دارد ، یعنی:
- ناشتا و کاهش قند بعد از غذا ،
- افزایش تولید انسولین لوزالمعده در پاسخ به تحریک گلوکز یا مصرف مواد غذایی ،
- کاهش گلوکونوژنز ،
- تولید گلوکز کبد
- مهار ترشح گلوکاگون پس از خوردن غذا ،
- تغییر در مشخصات لیپوپروتئین ها و لیپیدها ،
- سرکوب لیپولیز بعد از خوردن غذا ،
- بهبود گلیکولیز بی هوازی و هوازی ،
- کاهش گلیکاسیون لیپوپروتئین ها و پروتئین ها.
درمان دیابتی ها در درجه اول با هدف دستیابی و نگهداری طولانی مدت غلظت هدف از هموگلوبین گلیکوزیله شده ، قند خون ناشتا و بعد از خوردن غذا انجام می شود. نتیجه آن کاهش احتمال پیشرفت و پیشرفت عوارض خواهد بود.
معرفی انسولین از خارج تأثیر مثبتی در سوخت و سازهای کربوهیدرات ، پروتئین و چربی دارد. این هورمون رسوب را فعال کرده و از تجزیه گلوکز ، چربی ها و اسیدهای آمینه جلوگیری می کند. با افزایش حمل و نقل آن به وسط سلول از طریق دیواره سلولی سلولهای چربی و میوسیت ها و همچنین مهار تولید گلوکز کبد (گلیکوژنولیز و گلوکونوژنز) سطح قند را کاهش می دهد.

بعلاوه ، انسولین باعث فعال شدن لیپوژنز و استفاده از اسیدهای چرب آزاد در متابولیسم انرژی می شود. این پروتئولیز عضله را مهار می کند و باعث تولید پروتئین می شود.
علل و علائم دیابت نوع 2
آسیب شناسی غدد درون ریز در پس زمینه اختلالات متابولیک و نارسایی هورمونی ایجاد می شود. در نوع دوم دیابت ، لوزالمعده انسولین کافی تولید می کند یا ترشح هورمون کمی کاهش می یابد ، اما بافت ها نسبت به تأثیر این هورمون حساس نیستند. یک نتیجه از روند پاتولوژیک ، مشکلات مربوط به جذب گلوکز است.
به دلیل کمبود انرژی ، تعادل در بدن و سیر مراحل فراوانی مختل می شود.برای اصلاح ناهنجاریهای پانکراس ، شما باید به طور مداوم انسولین بیشتری تولید کنید تا حداقل یک بخش کوچک از هورمون در جذب گلوکز تأثیر بگذارد.
بار بیش از حد در زمینه مقاومت به انسولین به سرعت غده را از بین می برد ، خصوصاً با تغذیه نادرست ، پرخوری ، مصرف مکرر غذاهای تند ، دودی ، چرب ، کلوچه ، شیرینی.
عوامل تحریک توسعه آسیب شناسی غدد درون ریز:
- مستعد ژنتیکی
- چاقی
- نقض فرآیندهای متابولیک ،
- کار بیش از حد ، کاهش ایمنی ،
- زندگی استرس زا
- عدم استراحت و خواب ،
- اختلالات هورمونی
- فرآیندهای پاتولوژیک و تومورهای پانکراس.
آنتی بادی های بالا به تیروگلوبولین: این به چه معنی است و چگونه می توان شاخص ها را پایین آورد؟ ما جواب آن را داریم! دستورالعمل استفاده از قرص و قطره های ماستودینون در مورد ماستوپاتی غددهای پستانی در این صفحه شرح داده شده است.
- غشاهای مخاطی خشک
- دائماً تشنه
- پوست خارش دار
- ادرار کردن بیشتر از حد معمول ،
- تاری تاری
- بهبود زخم فقیر،
- نوسانات اشتها و وزن ،
- عصبیت یا بی اشتهایی ،
- کاندیدیازیس واژینال (در زنان) ،
- کاهش میل جنسی ، اختلال نعوظ (در مردان) ،
- کم شنوایی
- افزایش فشار
انواع انسولین
داروها ، قبل از هر چیز ، در طول مدت مواجهه متفاوت است. تا به امروز ، انسولین تولید می شود:
- با یک اثر کوتاه
- متوسط
- ماندگار
آنها همچنین در تمیز کردن متفاوت هستند:
- تک قطعه تقریباً عاری از اجزاء بیگانه ،
- آنهایی که تک رنگ دارند ناخالصی های جزئی دارند.
برخی محصولات از عصاره های بدست آمده از حیوانات تهیه می شوند. اما مؤثرترین آن انسولین انسانی است. در حال حاضر ، آنها آموخته اند که آن را با استفاده از فن آوری های ویژه ژن تولید کنند. همچنین خاصیت بسیار مهمی دارد - حساسیت کم.
انسولین کوتاه یا قبل یا بلافاصله بعد از غذا تزریق می شود. او 15 دقیقه بعد شروع به عمل می کند. به طور متوسط ، یک دوز برای 8 ساعت کافی است. غلظت اوج خون پس از 2 یا 3 ساعت مشاهده می شود.
داروها با اثر متوسط باید دو بار در روز - صبح و قبل از خواب مصرف شود. کاهش قند بعد از 2 ساعت شروع می شود. انسولین آزاد شده با دوام نیز دو بار در روز تزریق می شود. او فقط بعد از 6 ساعت شروع به کار می کند.
انتخاب داروی خاص ، حق انحصاری پزشک است.
در حال حاضر ، انسولین ها با زمان قرار گرفتن در معرض آنها متمایز می شوند. این به مدت طولانی دارو می تواند قند خون را کاهش دهد. قبل از تجویز درمان ، انتخاب فردی از دوز دارو ضروری است.
درمان در زبان یونان باستان مانند درمان ، مراقبت پزشکی به نظر می رسد. در حال حاضر به نام خود جوهر این روش نهفته است. انسولین درمانی درمان انسولین است ، یعنی مجموعه ای از اقدامات است که هدف آن جبران عدم تعادل موجود در فرآیند متابولیک (متابولیک) با وارد کردن انسولین به بدن است.
سنتی یا ترکیبی. این روش درمانی شامل تزریق همزمان به بدن داروهای دارای اثرات موقت مختلف است: کوتاه ، متوسط ، طولانی.
- داروهای فوق پلاستیکی روی بدن (داروهایی مشابه هورمونی که در بدن انسان تولید می شود) ،
- داروهای سریع عمل
- داروهای متوسط
- داروهای طولانی مدت
تا سال 1978 ، تنها راه برای دیابتی ها انسولین گاو و گوشت خوک بود ، اما پس از پیشرفت ژنتیکی ، دانشمندان در سال 1982 تولید مصنوعی هورمون رشد انسانی را برقرار کردند و پس از آن دیگر ماده منشاء حیوانات دیگر مورد استفاده قرار نگرفت.
بهترین انسولین برای دیابت نوع 2 ، توسعه یافته در سال های اخیر - monovidny بسیار خالص است. چنین ابزاری حتی اگر دارو از بدن ضعیف نباشد استفاده می شود ، استفاده از آن برای درمان به کودک نیز توصیه می شود.
تا زمان عمل ، همه انسولین ها را می توان به طور شرطی به گروههای زیر تقسیم کرد:
- عمل فوق العاده کوتاه
- عمل کوتاه
- عمل متوسط
- عمل طولانی مدت.
انسولین اولتراشورت 10-15 دقیقه پس از تزریق شروع به فعالیت می کند. تأثیر آن روی بدن 4 تا 4 ساعت به طول می انجامد.
داروهای کوتاه مدت به طور متوسط نیم ساعت پس از تزریق شروع به فعالیت می کنند. مدت زمان تأثیر آنها 5-6 ساعت است. انسولین اولتراشورت را می توان بلافاصله قبل یا بلافاصله بعد از غذا تجویز کرد. انسولین کوتاه توصیه می شود فقط قبل از غذا تجویز شود ، زیرا خیلی سریع شروع به عمل نمی کند.

انسولین با عملکرد متوسط ، در هنگام مصرف ، فقط پس از 2 ساعت شروع به کاهش قند می کند ، و زمان عمل کلی آن تا 16 ساعت است.
داروهای طولانی مدت (طولانی) بعد از 10-12 ساعت بر متابولیسم کربوهیدرات ها تأثیر می گذارند و به مدت 24 ساعت یا بیشتر از بدن دفع نمی شوند.
همه این داروها وظایف مختلفی دارند. بعضی از آنها بلافاصله قبل از غذا برای متوقف کردن پرکاری قند خون بعد از غذا (افزایش قند بعد از خوردن غذا) تجویز می شوند.
برای حفظ سطح قند هدف بطور مداوم در طول روز ، انسولین های متوسط و با عملکرد طولانی اجرا می شوند. دوز و رژیم تجویز ، بر اساس سن ، وزن ، ویژگی های دوره دیابت و وجود بیماری های همزمان ، برای هر فرد دیابتی به صورت جداگانه انتخاب می شود.
یک برنامه ای برای تحویل انسولین به بیماران مبتلا به دیابت وجود دارد که تهیه رایگان این دارو برای همه نیازمندان را فراهم می کند.
ویژگی های دیابت در کودکان
این بخش ارزش دارد با یک واقعیت بسیار جالب شروع شود. برای اولین بار ، انسولین در 11 ژانویه سال 1922 به انسان تزریق شد. این کودک بود - یک پسر 14 ساله. این تزریق توسط یک دانشمند اهل کانادا فردریک بونینگ انجام شده است.
اما پنکیک اول ، همانطور که در چنین مواردی انتظار می رود ، معلوم است که تند است. با توجه به این که دارو به اندازه کافی خالص نشده بود ، اولین تجربه با شکست مشخص شد - کودک آلرژی ایجاد کرد.
به مدت دو هفته ، جیمز کولیپ ، بیوشیمیست در حال تهیه یک روش برای تمیز کردن این دارو است. پس از این ، در 23 ژانویه ، تزریق دوم به کودک بیمار داده شد - نتایج فوق العاده بود. کودک نه تنها عوارض جانبی نداشته است - این بیماری نیز عود کرده است ، در پیشرفت دیابت یک رگرسیون واضح مشاهده شده است.
برای کشف وی به این دانشمند و همراه وی جایزه نوبل تعلق گرفت.
از آن زمان ، این دارو نه تنها به کودکان بلکه به بزرگسالان کمک می کند.
با این وجود شایان ذکر است که چنین درمانی چندین ویژگی از ویژگی های کودکی دارد و همچنین لازم است که اجزای فردی بیماران کوچک را نیز تفکیک کنیم.
یکی از این ویژگیها ترکیبی از داروهایی است که دوره متفاوتی از اقدام فعال دارند. این امر به منظور کاهش تعداد مراحل روزانه ضروری است.
در عین حال ، با انتخاب انواع مختلفی از ابزارهای درمانی برای كودكی كه از بیماری "قند" رنج می برد ، دارو ترجیح می دهد كه تجویز 2 و 3 برابر هورمون در طول روز انجام شود.
علاوه بر این ، مشاهده شده است که تقویت انسولین درمانی در کودکان بیشتر از 12 سال مؤثر است.
اول از همه ، چگونگی رقیق کردن انسولین را برای تزریق دقیق دوزهای مناسب برای کودکان بفهمید. والدین کودکان دیابتی نمی توانند از رقیق شدن انسولین جدا شوند.
بسیاری از بزرگسالان لاغر مبتلا به دیابت نوع 1 نیز قبل از تزریق مجبورند رقیق انسولین کنند. این وقت گیر است ، اما هنوز هم خوب است.
از آنجا که هرچه دوزهای مورد نیاز پایین تر باشد ، از نظر پیش بینی و پایداری بیشتر عمل می کنند.
بسیاری از والدین فرزندان دیابتی انتظار معجزه از استفاده از پمپ انسولین به جای سرنگ و قلم سرنگ را دارند. با این حال ، جابجایی به پمپ انسولین گران است و کنترل بیماری را بهبود نمی بخشد.این دستگاه ها دارای اشکالات قابل توجهی هستند که در این فیلم توضیح داده شده است.
مضرات پمپ های انسولین از مزایای آنها بالاتر است. بنابراین ، دکتر برنشتاین تزریق انسولین به کودکان با سرنگ معمولی را توصیه می کند. الگوریتم تجویز زیر جلدی همانند بزرگسالان است.
در چه سنی باید به کودک فرصت تزریق انسولین به تنهایی داده شود ، مسئولیت کنترل دیابت خود را به وی واگذار کند؟ والدین برای حل این مسئله به یک رویکرد انعطاف پذیر نیاز دارند. شاید کودک بخواهد با انجام تزریق و محاسبه دوز بهینه داروها استقلال را نشان دهد.
بهتر است او را در این کار مزاحم نکنیم ، بدون هیچ تلاشی کنترل را انجام دهیم. سایر فرزندان از مراقبت و توجه والدین اهمیت می دهند.
حتی در نوجوانان ، آنها نمی خواهند به تنهایی دیابت خود را کنترل کنند.
هورمون درمانی در زنان باردار
هورمون درمانی برای زنان باردار مبتلا به دیابت دارای دو هدف معادل است:
- کاهش قند خون به هنجار توصیه شده ،
- نجات جان کودک متولد نشده.
این عمل در زنان باردار با یک شرایط قابل توجه پیچیده است: فرآیندهای فیزیولوژیکی که در این دوره در بدن زن اتفاق می افتد بسیار ناپایدار است.
هر بار که این باید در هنگام تجویز نه تنها یکی از انواع درمان ، بلکه دوز داروی تجویز شده نیز در نظر گرفته شود.
متخصص غدد درون ریز توصیه می کنند که بر روی معده خالی ، قند خون در زن آینده زایمان نباید از 3.3-5.6 میلی مول در لیتر تجاوز کند و پس از خوردن غذا ، مقدار باید در دامنه 5.6 تا 7.2 میلیمول در لیتر باشد.

مقدار توصیه شده روزانه روشها دو تزریق است. در این حالت ، داروهای اقدام موقت کوتاه و متوسط به طور همزمان قابل استفاده است.
به عنوان یک قاعده ، قبل از صبحانه ، مادر انتظار 2/3 از هنجار روزانه تزریق می شود ، و قبل از وعده عصرانه ، 1/3 هورمون باقی مانده است.
بعضی اوقات پزشکان قبل از خواب تزریق را تجویز می کنند و جایگزین روش عصرانه می شوند. این امر برای جلوگیری از افزایش شدید قند خون باردار قبل از صبح است.
بارداری در بیمار مبتلا به دیابت قند یا دیابت حاملگی (نارسایی هورمونی منجر به مقاومت به انسولین) ممکن است باعث وضعیتی شود که اصلاح تغذیه و یک شیوه زندگی سالم نتیجه مطلوب را به همراه نیاورد. سطح قند همچنان بالاست که باعث ایجاد عوارض در کودک و مادر می شود.
هنگامی که علائم قند خون ظاهر می شود ، متخصص غدد درونریز 8 روز در روز اندازه گیری قند یک زن باردار را با نتایج ثبت شده تجویز می کند. بسته به وضعیت بهداشتی فردی ، هنجار برای خانم های باردار می تواند 3.3-6.6 میلیمول در لیتر باشد.
در دوران بارداری ، انسولین در بین داروهای کاهش دهنده قند تنها دارویی است که برای استفاده تأیید شده است.
مبنای انتصاب انسولین ممکن است نتایج میزان قند باشد:
- در خون وریدی: بالاتر از 5.1 واحد (روی شکم خالی) ، بالاتر از 6.7 واحد. (2 ساعت بعد از غذا)
- در پلاسمای خون: بالاتر از 5.6 واحد. (روی شکم خالی) ، بالاتر از 7.3 واحد. (2 ساعت بعد از غذا)
علاوه بر سطح قند ، که توصیه می شود 6 تا 12 بار در هفته بررسی شود ، زنان باردار نیاز به نظارت دارند:
- فشار خون
- وجود استون در ادرار
- دوز ماده تجویز شده
- اپیزودهای هیپوگلیسمی.
قبل از تجویز انسولین باید باردار باشد:
- در یک بیمارستان ، مهارتهای خودمراقبتی و دانش لازم را برای نظارت بر وضعیت خود بدست آورید ،
- بودجه برای کنترل خود دریافت کنید و یا در آزمایشگاه اندازه گیری های لازم را انجام دهید.
وظیفه اصلی انسولین درمانی در این دوره جلوگیری از عوارض احتمالی است. صرف نظر از نوع بیماری ، گزینه درمانی مطلوب ، تزریق انسولین کوتاه قبل از غذا و داروی میان مدت قبل از خواب (برای تثبیت گلیسمی در شب) است.
توزیع دوز روزانه انسولین نیاز به دارو را در نظر می گیرد: در شب - 1/3 ، در طول روز - 2/3 از مقدار دارو.
مهم! طبق آمار ، در دوران بارداری ، دیابت نوع 1 شایع ترین است ، زیرا در کودکی و بزرگسالی بروز می کند. بیماری نوع 2 بعد از 30 سال بر زنان تأثیر می گذارد و آسان تر است. در این حالت ، احتمال دستیابی به شاخص های طبیعی رژیم ، تغذیه کسری و فعالیت بدنی متوسط زیاد است. دیابت حاملگی بسیار نادر است.
مختصر علائم
قبل از فهمیدن اینکه چه زمانی انسولین برای آسیب شناسی از نوع دوم لازم است ، خواهیم فهمید که چه علائمی نشان دهنده ابتلا به بیماری "شیرین" است. بسته به نوع بیماری و خصوصیات فردی بیمار ، تظاهرات بالینی کمی متفاوت است.
در عمل پزشکی ، علائم به علائم اصلی و همچنین علائم ثانویه تقسیم می شوند. اگر بیمار مبتلا به دیابت باشد ، علائم بیماری پولیوریا ، پولیپسیپسی و پلی گرافی است. این سه ویژگی اصلی هستند.
شدت تصویر بالینی بستگی به حساسیت بدن به افزایش قند خون و همچنین میزان آن دارد. خاطرنشان شده است که در همان غلظت ، بیماران شدت متفاوتی از علائم را تجربه می کنند.
علائم را با جزئیات بیشتر در نظر بگیرید:
- پلی اوریا با ادرار مکرر و پرفشار ، افزایش وزن مخصوص ادرار در روز مشخص می شود. به طور معمول ، نباید در ادرار قند وجود داشته باشد ، اما با T2DM ، گلوکز از طریق آزمایشات آزمایشگاهی تشخیص داده می شود. افراد دیابتی اغلب شبانه از توالت استفاده می کنند ، زیرا قند جمع شده بدن را از طریق ادرار خارج می کند ، که منجر به کم آبی شدید می شود.
- اولین علامت از نزدیک با دوم در هم تنیده است - پولییدپسی ، که با تمایل مداوم به نوشیدن مشخص می شود. عطش خود را به اندازه کافی دشوار کنید ، می توانید بیشتر ، تقریبا غیرممکن بگویید.
- چاپ همچنین "عطش" است ، اما نه برای مایعات بلکه برای غذا - بیمار مقدار زیادی می خورد ، و در عین حال نمی تواند گرسنگی خود را برآورده کند.
با وجود اولین نوع دیابت ، بر خلاف پیش زمینه افزایش اشتها ، کاهش شدید وزن بدن مشاهده می شود. اگر زمان به این وضعیت توجه نکند ، تصویر به کم آبی بدن منجر می شود.
علائم جزئی آسیب شناسی غدد درون ریز:
- خارش پوست ، غشاهای مخاطی دستگاه تناسلی.
- ضعف عضلانی ، خستگی مزمن ، کمی فعالیت بدنی منجر به خستگی شدید می شود.
- خشکی در دهان که مایعات را نمی توان برطرف کرد.
- میگرن مکرر.
- مشکلات پوستی که درمان آن با داروها دشوار است.
- تهوع دست و پا ، اختلال در درک بینایی ، سرماخوردگی مکرر و عفونت های تنفسی ، عفونت های قارچی.

در کنار علائم اصلی و ثانویه ، این بیماری با علائم مشخصی مشخص می شود - کاهش وضعیت ایمنی ، کاهش آستانه درد ، مشکلات مربوط به توانایی نعوظ در مردان.
اولین تظاهرات وخیم تر شدن شرایط و افزایش قند خون باید در نظر گرفته شود گلوکوزوری ، یعنی ظاهر قند در ادرار. علائم کمتری در مورد پولیوریا (افزایش میزان ادرار در طول روز) ، عطش - پولییدپسی وجود دارد که در آن بیمار تا 24 ساعت 10 یا بیشتر لیتر آب مصرف می کند.
به همین دلیل است که انسولین در دیابت قندی باعث می شود فرآیندهای حیاتی بهینه حفظ شود.
علاوه بر این ، نقض همه انواع مهم سوخت و ساز بدن ، یعنی متابولیسم پروتئین ، مواد معدنی و لیپیدها وجود دارد. ماندن طولانی مدت در وضعیت شاخص های مهم قند خون می تواند بر بروز عوارض جدی اندام های داخلی تأثیر بگذارد.
با قند مرتباً مرتفع ، تمام اندام ها در سطح سلولی از بین می روند. تغییرات پاتولوژیک در درجه اول به جایی که بیشترین بار در آن قرار دارد هدایت می شوند.
بیمار اختلال عملکرد دستگاه گوارش را ایجاد می کند ، دردهای حاد در هیپوکندری و معده احساس می شود. همچنین در مورد اندامها نیز فراموش نکنید که با دیابت نوع 2 به دلیل وزن بیش از حد ، بار را تجربه می کنند.
پف کرده ، رگهای واریسی ظاهر می شود ، ترک ها و زخم ها می توانند تشکیل شوند ، زیرا بدن دچار کمبود آب و ضخامت پوست ضعیف است. خستگی ، تنگی نفس نشانگر مشکلات سیستم قلبی عروقی است.
همه علائم را نباید نادیده گرفت.
درمان روانپزشکی
بسیاری از دیابتی ها به تزریق متوسل نمی شوند زیرا در این صورت نمی توانید از شر آنها خلاص شوید. اما چنین درمانی همیشه مؤثر نیست و می تواند عوارض جدی ایجاد کند.
تزریق به شما امکان می دهد هنگامی که دیگر قرص ها مقابله نکنید ، به یک سطح طبیعی هورمون برسید. با دیابت نوع 2 ، احتمال بازگشت مجدد به قرص ها بسیار امکان پذیر است.
این اتفاق در مواردی رخ می دهد كه تزریق برای مدت كوتاهی مثلاً در آمادگی جراحی ، هنگام حمل كودك یا شیردهی انجام شود.
تزریق هورمون قادر است بار را از روی آنها برداشته و سلول ها فرصت بهبودی را داشته باشند. در عین حال ، رژیم گرفتن و یک شیوه زندگی سالم فقط در این امر نقش دارند. احتمال این گزینه فقط در صورت رعایت کامل رژیم و توصیه های پزشک وجود دارد. خیلی به خصوصیات بدن بستگی دارد.
برای خوانندگان تعجب آور نخواهد بود که از روش فوق هورمونی درمانی نه تنها در مبارزه با دیابت ، بلکه در درمان اشکال شدید بیماری روانی نیز استفاده می شود ، اما این واقعیت دارد.
این روش برای معالجه بیماران مبتلا به اسکیزوفرنی استفاده می شود.
بعضی اوقات بیماران مسن افزایش شدید قند در بدن را تجربه می کنند. نه رژیم گرفتن و نه مصرف دارو نمی تواند سطح آن را پایین بیاورد. با وجود مقادیر زیاد قند ، وزن یک فرد نیز می تواند تغییر کند. برخی از افراد به سرعت در حال افزایش وزن هستند و برخی نیز بسیار کاهش وزن دارند.
با این علائم بیماری ، پزشک باید علت بیماری را تشخیص داده و راه حل مناسب را تجویز کند. در چنین مواردی ، علت افزایش قند ممکن است پانکراتیت حاد یا دیابت خود ایمنی باشد که فقط در بزرگسالان رخ می دهد.
در این حالت ، تلاش برای عادی سازی سطح قند با کمک قرص ها بی اثر خواهد بود. سطح قند همچنان رو به افزایش خواهد بود و این می تواند عواقب غم انگیزی از جمله مرگ را در پی داشته باشد.
در پانکراتیت حاد ، بیمار یک دوز انسولین تجویز می کند. تزریق انسولین با چنین بیماری برای زندگی لازم است. با این وجود این یک اقدام ضروری است ، در غیر این صورت ممکن است فرد با افزایش قند در بدن مرد.
اگر فرد مبتلا به دیابت خود ایمنی باشد ، تجویز درمان صحیح از هر نوع دیابت دشوارتر است ، به خصوص وقتی که این بیماری به اندازه کافی کند باشد.
نکته این است که در بدن انسان آنتی بادی هایی به سلولهای β پانکراس ، انسولین و گیرنده های آن وجود دارد. اقدامات آنها با هدف سرکوب عملکرد سلولهای عضو انجام شده است ؛ چنین مکانیزمی همچنین مشخصه دیابت نوع 1 است.
تأثیرات دیابت خود ایمنی و دیابت نوع 1 کاملاً مشابه است وقتی سلولهای لوزالمعده مسئول تولید انسولین در این دو نوع از بیماری بمیرند.
اگر این دیابت نوع یک باشد ، عملکرد لوزالمعده حتی در دوران کودکی نیز مختل می شود و انسولین را می توان از قبل تجویز کرد ، در دیابت خود ایمنی تخریب سلولهای β در طی 30-40 سال اتفاق می افتد. با این حال ، نتیجه یکسان خواهد بود - به بیمار تزریق انسولین تجویز می شود.
اکنون یک بحث فعال در بین پزشکان در مورد اینکه چه مرحله انسولین بیماری باید تجویز شود وجود دارد. بسیاری از بیماران سعی می کنند پزشکان را متقاعد کنند که نیازی به انسولین ندارند و آنها را ترغیب می کنند که با قرص ها شروع به درمان کنند.برخی از پزشکان همچنین تمایل دارند که فکر کنند درمان انسولین باید در اسرع وقت شروع شود.
وقتی بیماران ترس از انسولین دارند ، می توان این مسئله را توضیح داد. با این حال ، انتصاب وی در مرحله بعدی بیماری همیشه توجیه پذیر نیست. مصرف به موقع این دارو کمک می کند تا سطح قند برای مدت زمانی کوتاه به حالت عادی برگردد و بعد از مدتی مصرف آن قطع شود.
هر بیمار باید به خاطر داشته باشد که پزشک بدون دلیل خوب انسولین تجویز نمی کند. تزریق انسولین در زندگی کامل تداخل ندارد و یک شیوه زندگی فعال را هدایت می کند. بعضی اوقات ، هر چه زودتر انسولین به بیمار تجویز شود ، بیمار از بروز عوارض ناشی از بیماری احتمال بیشتری دارد.
متوقف کردن تزریق انسولین کاملاً مشکل ساز است. به عنوان یک قاعده ، آنها دارو را تقریباً بلافاصله "کاشت" می کنند و به طور مداوم دارو را تزریق می کنند.
درمان دیابت نوع 2 بدون انسولین امكان پذیر است ، اما تنها در صورت افزایش هموگلوبین گلیك شده نشانگر یك فرم جبران شده بیماری است. در این حالت می توانید از تزریق خودداری کنید و به قرص تغییر دهید.
پس از گذشت 30 روز از چنین درمانی ، آزمایش های مکرر انجام می شود و اگر سطح قند بیش از 1.5 درصد کاهش یابد ، درمان دیابت قند با قرص ها ادامه می یابد ، اگر شاخص پایین تر باشد ، انتقال به انسولین تکرار می شود.
مهم است که هنگام امتناع از تزریق ، مرتباً سطح گلوکز خون را کنترل کنید. اگر قرص کمک نمی کند ، باید با پزشک مشورت کنید و به تزریق خود ادامه دهید.
اگر سعی در کاهش قند زیاد بدون انسولین درمانی دارید ، مهم است که به شدت به رژیم غذایی کم کربن پایبند باشید و به طور مرتب ورزش کنید.
اغلب ، به منظور بازگرداندن عملکرد سلولهای β پانکراس ، داروهایی از جمله سولفونیل اوره تجویز می شود. به دلیل مصرف آنها ، تولید انسولین تحریک می شود ، بنابراین سطح قند را در حد مطلوب حفظ می کند. این موارد شامل Diabeton ، Maninil و همچنین Glimepiride است.
این داروها تأثیر تحریکی بر روی خود لوزالمعده دارند. اما در صورت مصرف دوزهای زیاد دارو ، تظاهرات اثر متضاد ممکن است.
بدون استفاده از این داروها ، تولید انسولین توسط لوزالمعده ، به دنبال رژیم غذایی ، در مقایسه با 8 سال می تواند حدود 10 سال طول بکشد. اما هنگام استفاده از دوزهای زیاد ، کاهش سریع لوزالمعده مشاهده می شود ، تولید انسولین می تواند تنها 5 سال دوام آورد.
استفاده از هر دارو برای عادی سازی فعالیت لوزالمعده باید به شدت دوز شود. اگر رژیم خاصی را دنبال می کنید ، می توانید قند را کاهش داده و آن را برای مدت طولانی در این مقدار حفظ کنید. قانون اساسی تغذیه استفاده از مقدار کمی کربوهیدرات بویژه به راحتی قابل هضم است (که در شیرینی پزی یافت می شود).
رژیم های انسولین درمانی
در مورد این که انسولین درمانی برای دیابت نوع 2 تجویز می شود ، صحبت می کنند ، آنها همچنین به علائم دقیق توجه می کنند. مهمترین مورد عدم جبران طولانی مدت ، یعنی عدم توانایی در رسیدن به میزان طبیعی قند خون با استفاده از قرص ، تغذیه مناسب و تغییر در شیوه زندگی به طور کلی است.
از آنجا که جبران خسارت طولانی مدت بسیار خطرناک است ، لازم است از قبل با یک متخصص هماهنگی کنید که چه میزان انسولین درمانی تجویز می شود.
استفاده از یک جزء هورمونی ممکن است در صورت وجود عوارض شدید عروقی لازم باشد. در این حالت ، صدمات ناشی از کلیه ها ، سیستم عصبی ، اندام بینایی و همچنین عروق بزرگ وجود دارد. تقریباً در تمام تشخیص های ارائه شده ، در صورت تجویز انسولین درمانی ، می توان در مورد مهار پیشرفت آنها یا جلوگیری از ظهور حداقل 50-60٪ صحبت کرد.
تحت تأثیر عوامل مختلفی در یک دیابتی ، تعداد سلولهای بتا هر ساله کاهش می یابد که منجر به تشدید لوزالمعده می شود.به دیابت نوع 2 توجه داشته باشید که:
- به طور متوسط ، چنین تخلیه هشت سال پس از شناسایی آسیب شناسی مشخص می شود ،
- عوامل موثر در این امر را باید قند خون بالا (بیش از نه میلی مول) و دوزهای بالای سولفونیل اوره در نظر گرفت ،
- بیماریهای همزمان نیز یکی دیگر از نشانه های استفاده از ماده هورمونی است.
برای از بین بردن وابستگی به انسولین به دیابت ، لازم است به شدت توصیه های متخصص غدد را رعایت کنید و در هیچ حالتی خود درمانی نکنید.
نشانه های اصلی برای مصرف دارو نقض عملکرد لوزالمعده است. از آنجا که این اندام داخلی در تمام فرآیندهای متابولیکی بدن شرکت می کند و اختلال در فعالیت آن منجر به نقص در سایر سیستم ها و ارگان های داخلی می شود.
سلول های بتا وظیفه تولید مواد طبیعی کافی را دارند. اما با وجود تغییرات وابسته به سن در بدن در بین مشکلات لوزالمعده ، تعداد سلولهای فعال کاهش می یابد که این امر به لزوم انتصاب انسولین منجر می شود.
آمار پزشکی نشان می دهد که "تجربه" آسیب شناسی غدد درون ریز 7-8 سال ، در اکثریت قریب به اتفاق تصاویر بالینی ، به یک دارو احتیاج دارد.
دارو برای چه کسانی و چه زمانی تجویز می شود؟ دلایل این قرار ملاقات را با نوع دوم بیماری در نظر بگیرید:
- خاصیت قند خون ، به ویژه ، مقدار قند بالاتر از 9.0 واحد است. یعنی جبران طولانی مدت بیماری.
- مصرف داروها بر اساس سولفونیل اوره.
- فرسودگی لوزالمعده.
- تشدید آسیب شناسی مزمن مزمن.
- از دیابت ، انواع لادا ، شرایط حاد (آسیب شناسی عفونی ، صدمات شدید).
- زمان تحمل کودک
بسیاری از بیماران به هر طریق سعی می کنند روز تأخیر انسولین را به تاخیر بیاندازند. در حقیقت ، هیچ چیز برای نگرانی وجود ندارد ، در مقابل ، روشی معین وجود دارد که به کسانی که از یک بیماری مزمن رنج می برند ، می توانند یک زندگی کامل داشته باشند.
تمرین نشان می دهد که دیر یا زود ، انسولین برای دیابت نوع 2 تجویز می شود. این نقطه از درمان نه تنها باعث خنثی کردن علائم منفی می شود بلکه از پیشرفت بیشتر بیماری جلوگیری می کند ، عواقب منفی احتمالی را برمی گرداند.
هدف از چنین طرحی باید تأیید شود ، در غیر این صورت نقش مخربی خواهد داشت.
نیاز به انسولین در درمان دیابت شکی نیست. عمل پزشکی طولانی مدت ثابت کرده است که به طولانی شدن عمر بیمار کمک می کند و در عین حال عواقب منفی را برای مدت زمان قابل توجهی به تأخیر می اندازد.
چرا نیاز به تزریق هورمون دارم؟ این هدف یک هدف واحد را دنبال می کند - دستیابی و حفظ غلظت هدف هموگلوبین گلیکوزی شده ، گلوکز بر روی معده خالی و بعد از غذا.
اگر بطور کلی انسولین برای دیابتی راهی برای کمک به شما در احساس خوب باشد ، ضمن مهار پیشرفت پاتولوژی زمینه ای و جلوگیری از عوارض مزمن احتمالی.
استفاده از انسولین اثرات درمانی زیر را ارائه می دهد:
- معرفی داروی تجویز شده می تواند باعث کاهش قند خون ، هم بر روی معده خالی و هم بعد از خوردن غذا شود.
- افزایش تولید هورمون پانکراس در پاسخ به تحریک با قند یا خوردن غذاها.
- کاهش قند خون یک مسیر متابولیکی است که منجر به تشکیل قند از ترکیبات غیر کربوهیدرات می شود.
- تولید شدید گلوکز کبد.
- کاهش لیپولیز بعد از خوردن غذا.
- گلیکاسیون پایین مواد پروتئینی در بدن.
انسولین درمانی برای دیابت نوع 2 تأثیر مفیدی بر متابولیسم کربوهیدرات ها ، لیپیدها و پروتئین ها در بدن انسان دارد. این ماده به فعال سازی رسوب و سرکوب شکست شکر ، لیپیدها و اسیدهای آمینه کمک می کند.
علاوه بر این ، غلظت شاخص ها را به دلیل افزایش حمل و نقل گلوکز به سطح سلولی و همچنین به دلیل مهار تولید آن از طریق کبد عادی می کند.
این هورمون باعث افزایش لیپوژنز فعال ، مهار استفاده از اسیدهای چرب آزاد در سوخت و ساز انرژی می شود ، تولید پروتئین ها را تحریک می کند و پروتئولیز عضلات را مهار می کند.
در بین دیابتی ها ، نظرات زیادی در مورد انسولین درمانی پدید آمده است. بنابراین ، برخی از بیماران فکر می کنند که این هورمون در افزایش وزن نقش دارد ، در حالی که برخی دیگر معتقدند که معرفی آن به شما امکان می دهد تا به رژیم غذایی نچسبید. و واقعاً چطور؟
آیا تزریق انسولین می تواند دیابت را درمان کند؟ این بیماری غیرقابل درمان است و هورمون درمانی فقط به شما امکان می دهد روند بیماری را کنترل کنید.
آیا انسولین درمانی عمر بیمار را محدود می کند؟ بعد از مدت کوتاهی سازگاری و عادت کردن به برنامه تزریق ، می توانید کارهای روزمره را انجام دهید. علاوه بر این ، امروزه قلمهای مخصوص سرنگ و پمپ های انسولین Accu Chek Combo وجود دارد که روند مصرف دارو را به میزان قابل توجهی تسهیل می کند.
به منظور ارائه درمان کافی برای دیابت نوع 2 و انتقال آن به انسولین ، باید یک رژیم برای تجویز و دوز دارو برای بیمار انتخاب کنید. 2 حالت وجود دارد.
رژیم دوز
تحت این شکل از درمان ، درک می شود که تمام دوزها از قبل محاسبه شده اند ، تعداد وعده های غذایی در روز بدون تغییر باقی می ماند ، حتی منو و اندازه آن توسط متخصص تغذیه تنظیم می شود. این یک روال بسیار دقیق است و به افرادی اختصاص داده می شود که به دلایلی نمی توانند قند خون خود را کنترل کنند و یا مقدار انسولین را بر اساس میزان کربوهیدرات موجود در مواد غذایی خود محاسبه کنند.
نقطه ضعف این حالت این است که خصوصیات فردی بدن بیمار ، استرس احتمالی ، نقض رژیم ، افزایش فعالیت بدنی را در نظر نمی گیرد. بیشتر اوقات ، برای بیماران مسن تجویز می شود. در این مقاله می توانید اطلاعات بیشتری در مورد او بخوانید.
انسولین درمانی فشرده
این حالت فیزیولوژیکی تر است ، ویژگی های تغذیه و بارهای هر فرد را در نظر می گیرد ، اما بسیار مهم است که بیمار آگاهانه و با مسئولیت نسبت به محاسبه دوزها واکنش نشان دهد. سلامتی و رفاه وی به این امر بستگی دارد. انسولین درمانی فشرده را می توان با جزئیات بیشتری در پیوند قبلی ارائه داد.
انسولین درمانی موقتی برای بیماران مبتلا به دیابت نوع 2 با همراهی جدی (ذات الریه شدید ، انفارکتوس میوکارد و غیره) تجویز می شود ، هنگامی که برای بهبودی سریع نیاز به نظارت بسیار دقیق قند خون است.
یا در شرایطی که بیمار به طور موقت قادر به گرفتن قرص (عفونت حاد روده ، در آستانه و بعد از عمل به ویژه در دستگاه گوارش و غیره) نیست.
یک بیماری جدی نیاز به انسولین در بدن هر فرد را افزایش می دهد. شما احتمالاً از قند خون شایع استرس هنگام شنیدن قند خون در فرد فاقد دیابت در هنگام آنفولانزا یا بیماری دیگری که با تب بالا و یا مسمومیت ایجاد می شود ، شنیده اید.
پزشکان در مورد پرکاری قند خون استرسزا با سطح قند خون بالاتر از 7.8 میلی مول در لیتر در بیمارانی که به دلیل بیماری های مختلف در بیمارستان هستند صحبت می کنند. طبق مطالعات انجام شده ، 31 درصد بیماران در بخش های درمانی و از 44 تا 80 درصد بیماران در بخش های بعد از عمل و بخش مراقبت های ویژه سطح گلوکز خون را بالا برده اند و 80 درصد از آنها قبلاً دیابت نداشتند.
ممکن است چنین بیمارانی تجویز انسولین را به صورت داخل وریدی یا زیر جلدی تا زمانی که شرایط جبران شود ، شروع کنند. در عین حال ، پزشکان بلافاصله دیابت را تشخیص نمی دهند ، اما بیمار را تحت نظر دارند.
اگر او یک هموگلوبین فوق گلیکوزیله بالا زیاد (HbA1c بالای 6.5٪) داشته باشد ، که نشان دهنده افزایش قند خون در 3 ماه گذشته است و قند خون در طی بهبودی عادی نمی شود ، پس از آن او به دیابت تشخیص داده می شود و درمان بیشتر تجویز می شود.
در این حالت ، اگر بیماری دیابت نوع 2 باشد ، ممکن است قرصهای کاهش دهنده قند تجویز شود یا انسولین ادامه یابد - همه اینها به بیماریهای همزمان بستگی دارد. اما این بدان معنا نیست که عمل یا اقدامات پزشکان باعث دیابت شده است ، زیرا بیماران ما اغلب آن را می گویند ("آنها گلوکز اضافه کردند ..." و غیره.
د.) این فقط نشان داد که مستعد بودن چیست.
اما بعدا در مورد این صحبت خواهیم کرد
بنابراین ، اگر فرد مبتلا به دیابت نوع 2 دچار یک بیماری جدی شود ، ممکن است ذخایر انسولین وی برای رفع تقاضا در برابر استرس کافی نباشد و حتی اگر قبلاً نیازی به انسولین نداشته باشد ، بلافاصله به انسولین درمانی منتقل می شود.
معمولاً پس از بهبودی ، بیمار دوباره شروع به مصرف قرص می کند. به عنوان مثال ، اگر او بر روی معده خود عمل جراحی انجام داده است ، پس به شما توصیه می شود كه انسولین را ادامه دهد ، حتی اگر ترشح انسولین نیز حفظ شود.
دوز دارو کمی خواهد بود.
لازم به یادآوری است که دیابت نوع 2 یک بیماری پیشرونده است ، هنگامی که توانایی سلولهای بتا پانکراس در تولید انسولین به تدریج کاهش می یابد. بنابراین ، دوز داروها به طور مداوم در حال تغییر است ، اغلب به سمت بالا ، به تدریج با رسیدن عوارض قرص بر اثر مثبت آنها (کاهش قند) ، به تدریج به حداکثر تحمل می رسد.
سپس لازم است که به درمان انسولین بروید و از قبل ثابت باشد ، فقط دوز و رژیم انسولین درمانی می تواند تغییر کند. البته ، بیمارانی وجود دارند که مدت طولانی ، سالها می توانند در رژیم غذایی یا دوز کمی از داروها قرار بگیرند و جبران خوبی داشته باشند.
این امر می تواند در صورت تشخیص زودرس دیابت نوع 2 و عملکرد سلولهای بتا به خوبی حفظ شود ، اگر بیمار موفق به از دست دادن وزن شد ، رژیم غذایی خود را زیر نظر گرفته و حرکت زیادی می کند ، که این امر به بهبود لوزالمعده کمک می کند - به عبارت دیگر ، اگر انسولین شما به طور دیگری هدر نرود. غذاهای مضر
یا شاید بیمار دیابت واضحی نداشته باشد ، اما پیش بینی دیابت یا هیپرگلیسمی استرس زا وجود دارد (به بالا مراجعه کنید) و پزشکان سریع تشخیص بیماری دیابت نوع 2 را انجام دادند.
و از آنجا که دیابت واقعی درمان نمی شود ، حذف یک تشخیص از قبل مشخص شده دشوار است. در چنین فردی ، قند خون ممکن است سالانه دو بار بر علیه زمینه استرس یا بیماری بالا رود و در موارد دیگر قند طبیعی است.
همچنین ، می توان در داروهای کاهش دهنده قند در بیماران بسیار سالخورده ای که کمی شروع به خوردن می کنند ، کاهش می یابد ، کاهش می یابد.
اما در اکثر موارد ، معمولاً دوز داروها به تدریج افزایش می یابد.
با کاهش بیشتر در ترشح سلولهای بتا و ناکارآمدی داروهای کاهش دهنده قند ، انسولین در حالت مونوتراپی یا همراه با داروهای کاهش دهنده قند توصیه می شود.
نشانه های مطلق برای مصرف انسولین:
- علائم کمبود انسولین (به عنوان مثال کاهش وزن ، علائم جبران خسارت دیابت نوع 2) ،
- وجود کتواسیدوز و (یا) کتوز ،
- عوارض حاد دیابت نوع 2 ،
- تشدید بیماری های مزمن ، آسیب شناسی حاد ماکرووواسکولار (سکته مغزی ، گانگرن ، حمله قلبی) ، نیاز به درمان جراحی ، عفونت های شدید ،
- به تازگی تشخیص داده شده دیابت نوع 2 ، که همراه با قند بالا در طول روز و معده خالی ، با در نظر گرفتن وزن بدن ، سن ، طول مدت تخمین زده شده از بیماری ،
- تازه تشخیص داده شده دیابت نوع 2 در حضور آلرژی ها و سایر موارد منع مصرف در استفاده از داروهای قند در قرص ها. موارد منع مصرف: بیماری های خونریزی ، آسیب شناسی عملکرد کلیه و کبد ،
- بارداری و شیردهی
- اختلال شدید عملکرد کلیه و کبد ،
- عدم کنترل قند مطلوب در درمان با حداکثر دوز داروهای کاهش دهنده قند قرص در ترکیبات و دوزهای قابل قبول همراه با فشار بدنی کافی ،
- precoma ، کما.
انسولین درمانی به بیماران مبتلا به دیابت نوع 2 با پارامترهای آزمایشگاهی زیر نسبت داده می شود:
- قند خون ناشتا بالای 15 میلی مول در لیتر در بیماران مشکوک به دیابت
- غلظت پپتید C پلاسما بعد از آزمایش داخل وریدی با 1.0 میلی گرم گلوکاگون زیر 0.2 نانومول در لیتر است ،
- علیرغم استفاده از حداکثر دوز روزانه داروهای قند قرص ، میزان قند خون ناشتا از 8.0 میلی مول در لیتر ، بعد از خوردن بالاتر از 10.0 میلی مول در لیتر ،
- سطح هموگلوبین گلیکوزیله شده به طور مداوم بالاتر از 7٪ است.
مهمترین مزیت انسولین در درمان دیابت نوع 2 ، تأثیر آن بر تمام قسمت های پاتوژنز این بیماری است. اول از همه ، به جبران فقدان تولید درون زا هورمون انسولین کمک می کند ، که با کاهش تدریجی عملکرد سلول های بتا مشاهده می شود.
هر دارویی عوارض جانبی دارد.
خطر ابتلا به علائم ناخوشایند در پس زمینه تزریق انسولین با دوز نامناسب انتخاب شده ، نقض شرایط نگهداری محصول افزایش می یابد.
بیمار ممکن است هیپوگلیسمی ، لیپودیستروفی ، آلرژی و نقص بینایی را تجربه کند. برای کاهش اثرات منفی انسولین درمانی ، باید اصول را بشناسید و قواعد درمانی را دنبال کنید.
با دیابت نوع 1
با رعایت این قوانین و اصول ، نزدیکترین نوسان احتمالی قند خون به لحاظ فیزیولوژیکی طبیعی ممکن است:
- متوسط دوز روزانه باید مطابق با تولید طبیعی انسولین توسط پانکراس باشد ،
- دوز را طبق این طرح توزیع کنید: 2/3 صبح ، ناهار و عصر ، 1/3 شب ،
- انسولین کوتاه را با طولانی مدت ترکیب کنید ،
- قبل از غذا تزریق توصیه می شود ،
- بیش از 16 واحد داروی کوتاه مدت مصرف نکنید.
با دیابت در کودکان
برای به حداکثر رساندن امید به زندگی یک کودک ، برای کاهش اثرات منفی بیماری ، ارزش آن است:
- انسولین کوتاه را با یک داروی طولانی مدت ترکیب کنید ،
- تزریق هورمون به مدت متوسط دو یا سه بار در روز انجام دهید ،
- کودکان بالای 12 سال برای انجام مداخله درمانی فشرده ،
- دوز را بصورت مرحله ای تنظیم کنید ،
- با حساسیت بالا ، آنالوگ های بی پروا طلاق.
تکمیل یک برنامه مدرسه برای کودک مبتلا به دیابت دشوار است: باید تزریق دارو در زمان مشخص انجام شود. برای ساده تر کردن درمان ، بیماری را از کودکان دیگر مخفی کنید ، پمپ درمانی را انتخاب کنید. پمپ با بالا رفتن سطح قند به طور خودکار هورمون را در بدن آزاد می کند.
در دوران بارداری
انسولین در دیابت نوع 2 به ندرت استفاده می شود ، زیرا این بیماری بیشتر در ارتباط با اختلالات متابولیک در سطح سلولی است تا تولید ناکافی انسولین. به طور معمول ، این هورمون توسط سلولهای بتا لوزالمعده تولید می شود.
و ، به طور معمول ، با دیابت نوع 2 ، آنها عملکرد نسبتاً عادی دارند. سطح گلوکز خون به دلیل مقاومت به انسولین افزایش می یابد ، یعنی کاهش حساسیت به بافت به انسولین.
در نتیجه ، قند نمی تواند وارد سلول های خونی شود ؛ در عوض ، در خون تجمع می یابد.
در دیابت نوع 2 شدید و تغییرات مکرر در سطح قند خون ، این سلولها ممکن است بمیرند یا فعالیت عملکردی آنها را تضعیف کنند. در این حالت ، برای عادی سازی شرایط ، بیمار مجبور است انسولین را بطور موقت یا مداوم تزریق کند.
همچنین ، تزریق هورمون ممکن است برای حفظ بدن در طی دوره های انتقال بیماری های عفونی ، که یک آزمایش واقعی برای ایمنی یک دیابتی است ، لازم باشد. لوزالمعده در این لحظه ممکن است انسولین کافی ایجاد کند ، زیرا به دلیل مسمومیت بدن نیز رنج می برد.
درک این نکته مهم است که در اکثر موارد ، تزریق هورمون در دیابت غیر وابسته به انسولین موقتی است. و اگر پزشک این نوع روش درمانی را توصیه می کند ، نمی توانید سعی کنید آن را با چیزی جایگزین کنید.
در دوره خفیف دیابت نوع 2 ، بیماران اغلب بدون قرص های کاهش دهنده قند انجام می دهند.آنها این بیماری را فقط با کمک رژیم غذایی خاص و ورزش بدنی سبک کنترل می کنند ، در حالی که فراموش نمی کنند معاینات منظم توسط پزشک و اندازه گیری قند خون انجام شود.
اما در دوره هایی که انسولین برای وخیم شدن موقتی تجویز می شود ، بهتر است به توصیه ها رعایت شود تا در آینده توانایی حفظ بیماری در کنترل این بیماری حفظ شود.
روش تزریق
دلیل ایجاد دیابت نوع 2 ، عدم حساسیت سلولهای بدن به انسولین است. در بسیاری از مبتلایان به این تشخیص ، این هورمون به مقدار زیادی در بدن تولید می شود.
اگر مشخص شد که قند بعد از غذا اندکی افزایش می یابد ، می توانید انسولین را با قرص جایگزین کنید. برای این کار ، "متفورمین" مناسب است.
این دارو قادر به ترمیم سلول ها است و آنها قادر به درک انسولین تولید شده در بدن هستند.
بسیاری از بیماران به این روش درمانی متوسل می شوند تا باعث تزریق انسولین روزانه نشوند. اما این انتقال امکان پذیر است به شرط آنکه بخش کافی از سلولهای بتا حفظ شود که بتواند گلیسمی را به درستی در پس زمینه داروهای کاهش دهنده قند حفظ کند ، که با مصرف کوتاه مدت انسولین در آماده سازی برای جراحی ، در دوران بارداری اتفاق می افتد.
در شرایطی که هنگام مصرف قرص ها سطح قند همچنان بالا می رود ، تزریقات نمی توانند انجام دهند.
داروهای مدرن و متداول انسولین:
- معاشرت این بهترین داروی کوتاه مدت است. در 15 دقیقه قند را کاهش می دهد. حاوی انسولین انسانی است. سطح بهینه گلوکز را به مدت 3 ساعت حفظ می کند ،
- جنسولین N. داروی متوسط. گلوکز را یک ساعت بعد از تجویز به مدت 20 ساعت کاهش می دهد. مطابق دستورالعمل ، کمترین واکنش منفی را دارد ،
- لانتوس این یک نوع طولانی مدت دارو است. 40 ساعت اعتبار دارد
دیابت نوع 1 منحصراً با انسولین درمان می شود. بیماران مبتلا به نوع دوم آسیب شناسی ممکن است از قرص یا تزریق استفاده کنند.
فرم کپسول برای استفاده راحت تر است و کنترل طبیعی گلوکز را فراهم می کند. در عین حال ، قرص ها بر عملکرد کبد و کلیه ها تأثیر منفی می گذارند.
با انتخاب دوز اشتباه ، احتمال بروز عوارض قلبی عروقی وجود دارد. تزریقات از این نظر ایمن تر بوده و قادر به جایگزینی 100٪ عملکرد لوزالمعده هستند.
تأثیر داروی هورمونی بر روی بدن به محل معرفی آن بستگی دارد. تزریق یک عامل هیپوگلیسمی از طیف متفاوت عمل در یک مکان و در همان مکان انجام نمی شود. بنابراین از کجا می توانم آماده سازی انسولین را تزریق کنم؟
- منطقه اول معده است: در امتداد کمر ، با انتقال به پشت ، به راست و چپ ناف. این میزان تا 90٪ دوز تجویز شده را جذب می کند. مشخصه پس از 15-30 دقیقه ، آشکارسازی سریع عمل دارو است. قله بعد از حدود 1 ساعت رخ می دهد. تزریق در این منطقه حساس ترین است. دیابتی ها بعد از خوردن غذا ، انسولین کوتاه را در معده خود تزریق می کنند. "برای کاهش علائم درد ، لوزه ها را در چین های زیر جلدی ، نزدیک تر به طرفین ،" - چنین توصیه هایی اغلب توسط غدد درون ریز پزشکان به بیماران خود می دهند. بلافاصله بعد از غذا بیمار می تواند شروع به خوردن غذا یا حتی تزریق غذا کند.
- منطقه دوم دستهاست: قسمت بیرونی اندام فوقانی از شانه تا آرنج. تزریق در این منطقه مزایایی دارد - این بدون درد است. اما برای بیمار ناراحت نیست که تزریق را در دست خود با یک سرنگ انسولین انجام دهد. دو راه برای خارج شدن از این وضعیت وجود دارد: تزریق انسولین با قلم سرنگ یا آموزش به عزیزان برای تزریق به بیماران دیابتی.
- ناحیه سوم پاها است: ران بیرونی از اینگوینال تا مفصل زانو. از مناطقی که بر روی اندامهای بدن قرار دارد ، انسولین تا 75٪ از دوز تجویز شده جذب می شود و کندتر فرو می رود. شروع عمل در 1.0-1.5 ساعت است. آنها برای تزریق با یک دارو ، عمل طولانی مدت (طولانی و طولانی مدت) استفاده می شوند.
- منطقه چهارم تیغه های شانه است: در پشت ، زیر همان استخوان واقع شده است.میزان گسترش انسولین در یک مکان معین و درصد جذب (30٪) کمترین میزان را دارد. تیغه شانه مکانی بی اثر برای تزریق انسولین به حساب می آید.
بهترین امتیاز با حداکثر عملکرد منطقه ناف (با فاصله دو انگشت) است. ضرب و شتم مداوم در مکان های "خوب" غیرممکن است. فاصله بین آخرین تزریق و آینده باید حداقل 3 سانتی متر باشد تزریق مکرر به زمان قبل از زمان بعد از 2-3 روز مجاز است.
اگر توصیه هایی را برای ضربات کوتاه "در معده" و "طولانی" در ران یا بازو انجام می دهید ، پس دیابتی باید به نوبه خود 2 تزریق انجام دهد. بیماران محافظه کار ترجیح می دهند از انسولین های مخلوط (مخلوط Novoropid ، مخلوط Humalog) استفاده کنند یا به طور مستقل دو نوع را در یک سرنگ ترکیب کنند و در هر مکانی یک تزریق انجام دهند.
همه انسولین مجاز نیستند که با یکدیگر مخلوط شوند. آنها فقط می توانند طیف عمل کوتاه و متوسط باشند.
افراد دیابتیک در کلاسهای آموزشگاههای تخصصی که براساس بخشهای غدد درون ریز سازمان داده می شوند ، تکنیکهای رویه ای را آموزش می دهند. بیماران بسیار کوچک و یا درمانده ای به عزیزانشان تزریق می شوند.
اقدامات اصلی بیمار عبارتند از:
- در تهیه ناحیه پوست. محل تزریق باید تمیز باشد. پاک کردن ، به خصوص مالش ، پوست نیازی به الکل ندارد. الکل برای از بین بردن انسولین شناخته شده است. کافی است بخشی از بدن را با آب گرم صابون بشویید یا یک بار در روز دوش بگیرید.
- تهیه انسولین ("قلم" ، سرنگ ، ویال). دارو باید به مدت 30 ثانیه در دستان شما چرخیده شود. بهتر است آن را به خوبی مخلوط و گرم معرفی کنید. شماره گیری و تأیید صحت دوز.
- انجام تزریق با دست چپ خود یک پوسته پوستی ایجاد کرده و سوزن را داخل زاویه آن با زاویه 45 درجه یا به بالا قرار دهید و سرنگ را به صورت عمودی نگه دارید. بعد از پایین آوردن دارو 5-7 ثانیه صبر کنید. حداکثر 10 را می توانید حساب کنید.
اگر به سرعت سوزن را از روی پوست جدا کنید ، انسولین از محل سوراخ سوراخ می شود و بخشی از آن وارد بدن نمی شود. عوارض انسولین درمانی می تواند در قالب واکنش های آلرژیک به نوع مورد استفاده کلی باشد.
متخصص غدد درونریز به جایگزینی قند خون با آنالوگ مناسب کمک خواهد کرد. صنعت داروسازی طیف گسترده ای از محصولات انسولین را ارائه می دهد.
آسیب های موضعی پوست به دلیل سوزن ضخیم ، معرفی داروی سرد و انتخاب نامناسب محل تزریق ایجاد می شود.
اساساً ، آنچه بیمار با تزریقات تجربه می کند ، جلوه های ذهنی محسوب می شود. هر فرد آستانه حساسیت به درد را دارد.
نشانه های انسولین درمانی
در صورت وجود آسیب شناسی قبل از برداشت ، تزریق انسولین اغلب از زنان در دوران بارداری حمایت می کند.
افرادی که از نوع دوم بیماری رنج می برند ، انسولین در حدود 30 درصد موارد تجویز می شود. این اتفاق می افتد اگر مبتلا به دیابت نوع 2 باشند:
- که درمان با روشهای ملایم تر بی اثر است ،
- نفروپاتی علامتی ،
- جبران خسارت شدید
- علائم کمبود انسولین ظاهری (کاهش وزن ناگهانی ، کتواسیدوز) ،
- بیماری های عفونی (خطرناک ترین بیماری خلط آور) ،
- اشکال حاد عوارض ماکرووواسکولار (حمله قلبی یا سکته مغزی) ،
- سطح خون پایین پپتید C در پس زمینه یک آزمایش داخل وریدی با استفاده از گلوکاگون تشخیص داده شد.
بدون شک خواننده علاقه مند است که بداند: انسولین در چه قند تجویز می شود؟
عمل پزشکی نشان می دهد که بیمار "بر روی این دارو" نشسته است ، به طور معمول ، پنج سال پس از تشخیص بیماری. علاوه بر این ، یک متخصص غدد درون ریز با تجربه همیشه به درستی لحظه انتقال از قرص ها به تزریق را به درستی می گوید.
سپس منطقی است که خواننده بی قرار از این سؤال بپرسد: پس از همه ، کدام یک بهتر است قرص یا انسولین؟
پاسخ نسبتاً ساده است - همه اینها به مرحله پیشرفت بیماری بستگی دارد یا اینکه ساده تر می توان گفت در چه مرحله ای بیماری تشخیص داده می شود.
اگر مقدار گلوکز خون از 8-10 میلی مول در لیتر تجاوز نکند ، این نشان می دهد که هنوز نیروهای سلولهای β پانکراس به طور کامل تخلیه نشده اند ، اما به شکل قرص نیاز به کمک دارند. با افزایش سطح قند دیگر ، انسولین تجویز می شود.
این بدان معناست که اگر اعداد از علامت 10 میلی مول در لیتر تجاوز کرده باشند ، نمی توان با درمان ذکر شده در بالا کنار زد. و می تواند برای مدت طولانی باشد ، اگر نه برای زندگی.
اگرچه موارد بسیاری وجود دارد که سلولهای بتا در حالت استراحت مجدداً به طور مؤثر عمل می کنند و پزشک ، به خوشبختی بیمار ، تعیین این نوع درمان را لغو می کند.
استفاده از هورمون ها به عنوان یک درمان نیازی به مهارت و تجربه خاصی ندارد ، بنابراین ، بیماران دیابتی از نوع 1 و نوع 2 برای تسلط بر تزریق انسولین توصیه می شوند.
با این حال ، برخی از قوانین انسولین درمانی هنوز باید آنها را بشناسند و با مهارت انجام دهند.
امروزه به بیش از 30٪ از بیماران مبتلا به دیابت تزریق انسولین داده می شود. نشانه های مطلق برای درمان عبارتند از:
- نوع اول آسیب شناسی ،
- نوع دوم بیماری ، اگر: رژیم کم کربوهیدرات و داروهای کم فشار خون بی اثر باشد ، عوارض جانبی به داروها وجود دارد ، بیماری های خونی تشخیص داده می شوند ، کبد ، نارسایی کلیه ، زن دارای یک نوزاد است یا در حال شیردهی است ،
- ترکیبی از دیابت با بیماریهای التهابی و چرکی ، انفارکتوس میوکارد ، بی اشتهایی ،
- عوارض شدید اختلال غدد درون ریز (نوروپاتی ، سندرم پای دیابتی).
قوانین رژیم
با آموختن اینكه آنها به دیابت تزریق می كنند ، چگونه دارو را انتخاب كنند ، و هنگامی كه شما نیاز به انجام این كار دارید ، نكات اصلی در درمان آسیب شناسی را در نظر بگیرید. متأسفانه رهایی از دیابت برای همیشه غیرممکن است. بنابراین تنها راه افزایش امید به زندگی و به حداقل رساندن عوارض تزریق است.
انسولین چه ضرری دارد؟ نکته منفی در درمان دیابت نوع 2 از طریق تجویز هورمون وجود دارد. واقعیت این است که وقتی دارو تزریق می کنید ، به مجموعه ای از پوندهای اضافی منجر می شود.
دیابت نوع 2 در انسولین خطر زیادی از چاقی دارد ، بنابراین توصیه می شود بیمار برای افزایش حساسیت بافت های نرم به ورزش بپردازد. برای اینکه روند درمانی موثر واقع شود ، توجه ویژه ای به تغذیه می شود.
اگر اضافه وزن دارید ، پیروی از رژیم غذایی کم کالری بسیار حائز اهمیت است و میزان چربی و کربوهیدرات موجود در این فهرست را محدود می کنید. دارو باید با در نظر گرفتن رژیم غذایی شما تنظیم شود ، قند باید چندین بار در روز اندازه گیری شود.
درمان دیابت نوع 2 یک روش درمانی پیچیده است که اساس آن رژیم و ورزش است ، حتی با تثبیت گلیسمی مورد نیاز با تزریق.
اطلاعات دیابت نوع 2 در این مقاله در فیلم ارائه شده است.
جدول شماره 9 بهترین گزینه برای حفظ میزان قند در حد قابل قبول است. رژیم دیابت نوع 2 کاملاً سخت است ، اما با داشتن یک نوع بیماری مستقل از انسولین ، این ماده غذایی است که به نتیجه می رسد. تزریق یا قرص انسولین و داروهای کاهش دهنده قند اقدامات اضافی هستند.
توجه کنید در بیشتر موارد ، دیابتی ها یاد می گیرند که از مصرف این هورمون جدا شوند در حالی که لوزالمعده می تواند با تولید انسولین کنار بیاید.
فقط با یک مرحله شدید آسیب شناسی ، افزایش قابل توجهی در غلظت قند ، هورمون درمانی باید فوراً آغاز شود. هرچه بیمار با دقت بیشتری به قوانین تغذیه ای عمل کند ، دیگر می توانید شروع تولید انسولین روزانه را به تأخیر بیاندازید.
اصول کلی تغذیه
با دیابت نوع 2 ، مهم است که به شدت دستورالعمل ها را رعایت کنید ، از قوانین پخت و پز پیروی کنید:
- از نام رژیم های غذایی با شکر استفاده نکنید ،
- برای تهیه طعم دلپذیر به کمپوت ها ، چای ، پوره میوه ، ژله از جایگزین های قند استفاده کنید: سوربیتول ، زایلیتول ، فروکتوز ، استویا. مقدار مصرف - طبق دستور پزشک ،
- طبخ بخارپز ، طبخ ، پخت ،
- چربی های حیوانی و مارگارین را با روغن های گیاهی جایگزین کنید. بیکن و گریلوی شور که خیلی ها دوستش دارند ممنوع است.کره بدون نمک بسیار نادر و کمی برای خوردن است ،
- پایبند به رژیم غذایی باشید: همزمان در میز بنشینید ، وعده غذایی بعدی را پر نکنید ،
- شما باید حداقل یک و نیم لیتر مایع در روز دریافت کنید ،
- انواع غذاهای سرخ شده ، دودی سرخ شده ، شیرینی ، ترشی و ترشی ، نمک اضافی ، سبزیجات و میوه های کنسرو شده را امتناع دهید ،
- مقدار انرژی بهینه رژیم غذایی روزانه از 2400 تا 2600 کیلو کالری است ،
- حتما واحدهای نان را بشمارید ، غذاهایی با شاخص گلیسمی و انسولین کم مصرف کنید. در وب سایت می توانید جداول مربوط به دیابتی ها را بیابید که استفاده از آنها از افزایش غلظت گلوکز جلوگیری می کند ،
- کربوهیدراتهای آهسته (سبوس ، غلات ، ماکارونی تهیه شده از گندم دوروم ، جو دوسر ، میوه) دریافت کنید. از کربوهیدراتهای "سریع" کم مفیدتر خودداری کنید. حلوا ، کوکی ها ، شکر ، کیک ، کیک ، کوفته ، مربا ، مربا برای افراد دیابتی مضر است. نمی توانید شیرینی ، میله ، شیر و شکلات سفید بخورید. تنوع سیاه شکلات با 72 درصد کاکائو به ندرت مجاز است و به مقدار کمی: GI - فقط 22 واحد ،
- غالباً میوه و سبزیجات را بدون درمان گرما بخورید. در غذاهای پخته شده و پخته شده ، مقادیر GI افزایش می یابد ، که بر سطح قند تأثیر منفی می گذارد. به عنوان مثال ، هویج خام: گل - 35 ، آب پز - در حال حاضر 85 ، زردآلو تازه - 20 ، میوه کنسرو با شکر - 91 واحد ،
- سیب زمینی را به صورت یکنواخت بخورید: GI 65 ساله است. اگر یک فرد دیابتی تصمیم به خوردن چیپس یا سیب زمینی سرخ کردنی داشته باشد ، قند به طور فعال تر افزایش می یابد: شاخص گلیسمی در طول سرخ کردن به 95 واحد افزایش می یابد.
محصولات مجاز
با دیابت از هر نوع ، به جز انسولین درمانی ، پیروی از رژیم برای بیمار مهم است. اصول تغذیه درمانی برای بیماران مبتلا به اشکال مختلف این بیماری مشابه است ، اما هنوز هم اختلافاتی وجود دارد. در بیماران مبتلا به دیابت وابسته به انسولین ، رژیم ممکن است گسترده تر باشد ، زیرا این هورمون را از خارج دریافت می کنند.
با درمان بهینه انتخاب شده و دیابت خوب جبران شده ، فرد تقریباً می تواند همه چیز را بخورد. البته ، ما فقط در مورد محصولات سالم و طبیعی صحبت می کنیم ، زیرا غذاهای مناسب و غذای آشغال برای همه بیماران مستثنی است. در عین حال ، مصرف صحیح انسولین برای دیابتی ها بسیار مهم است و بسته به حجم و ترکیب مواد غذایی ، می توانید به طور صحیح مقدار داروی لازم را محاسبه کنید.
اساس رژیم غذایی بیمار مبتلا به اختلالات متابولیک باید:
- سبزیجات و میوه های تازه با شاخص گلیسمی کم یا متوسط ،
- محصولات لبنی کم چربی ،
- غلات با کربوهیدراتهای آرام در ترکیب ،
- رژیم غذایی گوشت و ماهی.
افراد دیابتی که با انسولین تحت درمان قرار می گیرند ، بعضی اوقات می توانند نان و برخی شیرینی های طبیعی را تحمل کنند (در صورت عدم عوارض بیماری). بیماران مبتلا به دیابت نوع دوم باید رژیم سختگیرانه تری را رعایت کنند ، زیرا در وضعیت آنها تغذیه ای است که اساس آن درمان است.
ویژگی های معرفی انسولین و محاسبه دوز آن برای زنان باردار

سالهاست که بدون موفقیت با DIABETES تلاش می کنید؟
رئیس انستیتو: ”شما را شگفت زده خواهید کرد که با مصرف آن هر روز ، دیابت آسان است.
در حین حاملگی ، سطح قند خون یک زن ممکن است به حدی برسد که نیاز به فوری انسولین درمانی داشته باشد. در دوران بارداری ، این اندازه گیری ضروری نیست ، زیرا اغلب می توان خود را در مصرف قرص ها و پیروی از یک رژیم غذایی سخت محدود کرد (جدول شماره 9). اگر بدون این هورمون ، لوزالمعده مادر آینده نتواند از عهده بار برآید ، لازم است برای جلوگیری از آسیب به کودک به او انسولین کمک کنید. انسولین باردار بهترین راه برای تثبیت قند خون است ، حتی اگر زن قبلاً این هورمون را تزریق نکرده باشد.
ویژگی های استفاده از انسولین در دوران بارداری
در این دوره ، زنان برای حفظ قند در حد طبیعی بسیار مهم هستند.پزشکان برای دستیابی به سطحی مانند زنان باردار بدون این بیماری ، هدف درمانی را تعیین کردند.
- مشاوره دائم مادر آینده توسط پزشکان ، متخصص تغذیه ، غدد درون ریز ، متخصص زنان.
- ورزش اجباری ، آنها باید بدون استفاده از تلاش بیش از حد امکان پذیر باشند ، و نباید یک تحرک عاطفی شدید صورت گیرد.
- ارائه کلیه آزمایش های لازم برای تعیین سطح هموگلوبین گلیکوزیله شده ، تست های چشم (دیابت اغلب بر شدت آن تأثیر می گذارد).
در دوران بارداری ، انسولین با احتیاط بسیار تجویز می شود ، زیرا مهم است که داروی مناسب و دوز آن را انتخاب کنید. در هنگام تجویز این دارو برای خانم های باردار ، پزشک وزن مادر آینده و مدت تحمل نوزاد را در نظر می گیرد.
- سه ماهه اول - 0.6 واحد در هر کیلوگرم وزن ،
- سه ماهه دوم - 0.77 واحد / کیلوگرم ،
- سه ماهه سوم - 0.8 واحد / کیلوگرم.

همچنین اصولی برای تجویز این هورمون وجود دارد. برای رفاه خانم بهتر است قبل از اولین وعده غذایی از 2/3 دوز روزانه استفاده شود. داروی باقی مانده باید قبل از شام تجویز شود. برخی از انسولین های معرفی شده در صبح به عنوان یک هورمون کوتاه عمل می کنند ، بقیه دوزها اثر طولانی مدت بر روی بدن دارند. خصوصاً قابل توجه زایمان است. در روند تولد ، انسولین در دوزهای کسری تجویز می شود ، در حالی که نظارت مداوم بر روی قند خون وجود دارد. برای اینکه بار سنگین اعضای بدن در هنگام زایمان انجام نشود ، بهتر است در دوز اول یک چهارم از دوز را معرفی کنید. اما اگر این دوز تجویز شود ، باید هر ساعت پس از آن 2-3 واحد مصرف شود. معرفی همراه با محلول 5٪ گلوکز (100-150 میلی لیتر) اتفاق می افتد. در این حالت باید سطح قند خون کنترل شود حتی بعد از بارداری به محض تولد کودک ، انسولین دو تا سه برابر کمتر از قبل لازم است. چند روز پس از تولد (حداکثر 5 روز) ، زن نیاز به تزریق انسولین طولانی مدت دارد.
کلاس بارداری و انسولین
پزشکان پیشرفت این بیماری را در زنان دارای فرزند طبقه بندی کردند. کلاسهای خاصی وجود دارد که زمان بروز بیماری و مشکلات مرتبط با آن را تعیین می کند.
| کلاس | تعریف | چگونه دارو را تزریق کنیم؟ |
| A1 | دیابت که پس از بیداری کودک رخ می دهد | فقط رژیم مورد استفاده در درمان است |
| A2 | دیابت حاملگی | داروها به شکل قرص ها لغو می شوند ، حتی قبل از بارداری ، زن به انسولین منتقل می شود. بسته به وزن و مدت زمان ، هورمون تجویز می شود: 1 سه ماهه - 0.6 * کیلوگرم (به عنوان مثال ، با وزن 58 کیلوگرم ، اولین دوز در 2.5 ماه باید 34.8 واحد باشد) ، 2 سه ماهه - 0.7 * کیلوگرم ، 3 سه ماهه - 0.8 * کیلوگرم اگر وزن کم باشد ، این ضرایب 0.4 ، 0.5 ، 0.6 است. |
| در | دیابت قبل از بارداری در سن بالای 20 سال رخ داده است ، مدت زمان آن کمتر از 10 سال است | |
| با | دیابت قبل از بارداری در سن 10-19 سال رخ داده است یا 10-19 سال طول می کشد. | از همان ابتدای حمل نوزاد میزان قند 4 بار در روز اندازه گیری می شود. این باید 30-40 دقیقه قبل از غذا باشد انسولین در دوران بارداری با در نظر گرفتن قرائت گلوکز یک ساعت بعد از غذا با مراقبت ویژه انتخاب می شود. |
| د | این بیماری قبل از بارداری بیش از 20 سال طول می کشد یا تا 10 سال بروز می کند. | |
| ف | این بیماری قبل از بارداری ، همراه با نفروپاتی | |
| ر | دیابت قبل از بارداری با رتینوپاتی پرولیفراتیو بروز می کند | |
| RF | این بیماری قبل از بارداری ، همراه با نفروپاتی یا رتینوپاتی است | |
| ح | این بیماری قبل از بارداری ، بروز بیماری عروق کرونر قلب | |
| تی | بیماری قبل از بارداری ، پیوند کلیه. |
 بعضی اوقات اتفاق می افتد که دوز محاسبه شده برای زن مناسب نیست. در این حالت ، کافی است رژیم غذایی تنظیم شود ، و بلافاصله دو بار انسولین کمتر از دوز مورد نیاز تزریق نشود. مسائل مربوط به تغییر دوز و رژیم دارو با پزشک و پزشک متخصص تغذیه کاملاً تصمیم گرفته می شود. به طوری که مادر آینده شب هنگام کودک خود را به خطر نیاندازد ، تجویز عصر هورمون باید به این صورت باشد: قبل از شام ، انسولین کوتاه مدت تزریق کنید ، بعد از میان وعده در شب ، بهتر است از دارویی با مدت متوسط استفاده شود.
بعضی اوقات اتفاق می افتد که دوز محاسبه شده برای زن مناسب نیست. در این حالت ، کافی است رژیم غذایی تنظیم شود ، و بلافاصله دو بار انسولین کمتر از دوز مورد نیاز تزریق نشود. مسائل مربوط به تغییر دوز و رژیم دارو با پزشک و پزشک متخصص تغذیه کاملاً تصمیم گرفته می شود. به طوری که مادر آینده شب هنگام کودک خود را به خطر نیاندازد ، تجویز عصر هورمون باید به این صورت باشد: قبل از شام ، انسولین کوتاه مدت تزریق کنید ، بعد از میان وعده در شب ، بهتر است از دارویی با مدت متوسط استفاده شود.
چه داروهایی برای زنان باردار انتخاب شود؟
غالباً ، زنانی که از نوزادان انتظار دارند ، می پرسند آیا انسولین در حین حمل نوزاد مضر است؟ داروهایی وجود دارد که در این مدت کاملاً ممنوع است.
- هومالوگ - انسولین با عملکرد بسیار کوتاه ، بعد از 10 دقیقه شروع به فعالیت می کند.با داشتن قند زیاد ، دارو به طور متوسط 4 ساعت اثر دارد.
- Iletin II Regular یک هورمون کوتاه مدت است که با داروهای دیگر با تأثیر طولانی مدت بر سطح قند مورد استفاده قرار می گیرد. در سه ماهه اول ، نیاز زن به آن کاهش می یابد ، بنابراین ، فقط پزشک تصمیم می گیرد که چگونه در طول کل نوزاد متولد شود ، این دارو را تزریق کند.
- Insuman Bazal یک عمل انسولین با مدت متوسط است ، اوج عمل پس از 4-6 ساعت شروع می شود. این دارو در دوران بارداری بطور فعال استفاده می شود ، زیرا این هورمون در سد جفت نفوذ نمی کند. در چه مرحله از بارداری و از چه دوز دارو استفاده می شود ، متخصص زنان و زایمان تصمیم می گیرد.
- هومودار میانگین مدت زمان این دارو است ، می توان در دوران بارداری از آن استفاده کرد ، زیرا هیچ خطری برای کودک ایجاد نمی کند.
- لومیر - به داروهای با داروی طولانی مدت اشاره دارد. انسولین را به این شکل اغلب اختصاص دهید ، زیرا بیشتر شبیه انسولین انسانی است. تأثیر آن بر گلوکز 24 ساعت بود. در 1-1.5 ساعت پس از تزریق به طور فعال عمل می کند.
بعد از وزن کردن جوانب مثبت و منفی ، باید یک پزشک را با متخصص زنان و زایمان انتخاب کنید. متخصص ، بسته به وزن و سن حاملگی زن ، میزان مصرف دارو را تنظیم می کند. کدام دارو تجویز شده است ، این ماده باید قبل از تنظیم دوز در رابطه با زایمان یا شیردهی استفاده شود.
تزریق دیابت
- 1 نوع انسولین موجود
- 2 آیا امتناع از تزریق در طول درمان امكان پذیر است؟
- 3 میزان غلظت انسولین
- 4 چگونه انسولین را ذخیره کنیم؟
- 5 چگونه به بیماران دیابتی تزریق کنیم؟
- 6 مدت
برای حفظ تعادل قند خون ، تزریق انسولین در دیابت باید در تمام زندگی من انجام شود ، بنابراین بیماران باید جدی و با مسئولیت به این روش نزدیک شوند. برای اینکه نتیجه درمانی اثر لازم را داشته باشد ، شما باید داروی مناسب ، دوز و روش تزریق را انتخاب کنید ، در غیر این صورت مجبور خواهید بود با عوارض کنار بیایید. تزریق ضربان دار به اندازه آنچه در نگاه اول به نظر می رسد ترسناک نیست. نکته اصلی این است که دستکاری را به درستی انجام دهید.

انواع انسولین موجود
انسولین هورمونی است که در سلولهای بتا لوزالمعده تولید می شود. در بیماران دیابتی ، قند این سلول ها را از بین می برد و این باعث کمبود هورمون در بدن می شود و بیماران مجبور به تزریق مصنوعی می شوند. تزریق برای دیابت نه تنها می تواند روند بیماری را راحت کند بلکه علائم ناخوشایند را نیز به طور کامل از بین می برد. نکته اصلی انتخاب داروی مناسب است. بسته به منشا ، انواع انسولین زیر مشخص می شود:
- گاو از سلولهای پانکراس گاو سنتز می شود و می تواند یک واکنش آلرژیک ایجاد کند. این نوع شامل داروهای "Ultralent" ، "Insulrap GPP" ، "Ultralent MS" است.
- گوشت خوک این ترکیب نزدیک به انسان است ، اما هنوز هم می تواند علائم آلرژیک ایجاد کند. شایعترین داروهای انسولین خوکی عبارتند از: Insulrap SPP ، Monodar Long و Monosuinsulin.
- مهندسی ژنتیک. از پانکراس خوک ها یا E. coli بدست می آید. بیشترین خاصیت ضد حساسیت. از آن به معنی "هومولین" ، "انسولین اکراپید" ، "پروتافان" ، "نووویکس" استفاده می شود.
بازگشت به فهرست مطالب
آیا امتناع از تزریق حین درمان ممکن است؟
 با قند خون بالا ، مردم اغلب احساس درد مفاصل می کنند.
با قند خون بالا ، مردم اغلب احساس درد مفاصل می کنند.
هرچه سطح قند خون بیماران بیشتر باشد ، علائم بیماری ناخوشایندتر و روشن تر خواهد بود: تشنگی ، خشکی دهان ، افزایش وزن یا کاهش وزن غیر طبیعی ، سردرد و درد مفاصل. تزریق انسولین تقریباً بلافاصله این تظاهرات را از بین می برد و به نظر می رسد واقعا بهبود می یابد ، اگرچه آنها فقط به طور موقت روند بیماری را کاهش می دهند.
نیاز به انسولین بعد از شروع مصرف واقعا کاهش می یابد و اثر بهبودی می تواند تا 30 روز ادامه داشته باشد. این دوره مخفیانه "ماه عسل" نامیده می شود.اما با وجود نام زیبا ، اگر بیماران به موقع تزریق را از سر نگیرند ، این مرحله از بیماری می تواند منجر به عوارض و آسیب شناسی های جدی شود.
با استفاده از یک رژیم غذایی مناسب کم کربوهیدرات ، ماه عسل می تواند 60 روز یا بیشتر تمدید شود و اگر رژیم را با دوزهای کم انسولین ترکیب کنید ، این بیماری علائم نامطبوع را برای دهه ها آزار نمی دهد. رژیم و دوز صحیح انتخاب شده و توسط پزشک معالج به طور مداوم به روز می شود. وظیفه یک متخصص دیابت این است که به طور مداوم میزان قند را با کمک تست های سریع خانگی که باید بطور جدی انجام شود ، رعایت کند ، رژیم را کاملاً رعایت کنید و تزریق را از دست ندهید. شما باید مکمل های غذایی "ورزشی" مانند دکستروز را کاملاً کنار بگذارید. این گیرنده ها (مواد افزودنی غذایی) به سرعت جذب می شوند و به قند یا گلوکز اضافی تبدیل می شوند. در افراد سالم ، "دکستروز" با تجاوز بیش از حد دوز می تواند باعث چاقی شود و در افراد دیابتی ، عوارض شدید می تواند باعث آسیب شناسی ارگان های غیر قابل برگشت شود.
بازگشت به فهرست مطالب
میزان غلظت انسولین
برای یک فرد سالم بزرگسال ، هنجار انسولین بین 3 تا 30 میکرومول بر میلی لیتر (یا حداکثر تا 240 بعد از ظهر در لیتر) است. برای کودکان زیر 12 سال ، این شاخص نباید فراتر از آستانه 10 میکروگرم در میلی لیتر (یا 69 پی وی سی در لیتر) باشد. دیابتیک ها با سطح انسولین کم زندگی می کنند و به طور مصنوعی آن را تشکیل می دهند. سیستم ایمنی بدن همچنین می تواند تولید انسولین را بخصوص در هنگام سرماخوردگی و بیماری های عفونی تسهیل کند ، که می تواند ایمنی بدن را تقویت کند. بنابراین ، همراه با انسولین ، افراد دیابتی در طول بیماریهای همزمان "تیمالین" یا هر مدولاتور دیگر را به صورت تزریق تزریق می کنند.
بازگشت به فهرست مطالب
چگونه انسولین را ذخیره کنیم؟
 ویالهای ایجاد شده با دارو باید دور از نور مستقیم خورشید تمیز شوند.
ویالهای ایجاد شده با دارو باید دور از نور مستقیم خورشید تمیز شوند.
ویال های باز نشده و آمپول با انسولین در یخچال نگهداری می شوند. هنگامی که دارو باز شد یا به دلایل دیگری سفتی بسته را از دست داد ، باید در دمای اتاق ، در محلی خشک و در معرض نور مستقیم خورشید نگهداری شود. اگر تزریق از ظروف ساخته شده است که به تازگی از یخچال خارج شده اند ، باید 10-15 دقیقه صبر کنید تا دارو به دمای اتاق برسد ، در غیر این صورت اثر آن ممکن است نادرست باشد.
بازگشت به فهرست مطالب
چگونه به بیماران دیابتی تزریق کنیم؟
بسیاری از بیماران به دلیل عدم تمایل به تزریق انسولین ، بلکه به دلیل ترس از تزریق به عنوان نوعی از درمان ، عوارض دریافت می کنند. اگر تزریق نادرست انجام شود ، علاوه بر درد ، در محل تزریق هماتوم نیز حاصل می شود. برای جلوگیری از این امر ، یک روش خاص برای تجویز انسولین وجود دارد. این برای افراد دیابتی نوع 1 مناسب است ، زیرا آنها بیشتر وابسته به انسولین هستند و برای دیابت نوع 2 مفید هستند ، وقتی بیمار سرماخوردگی یا عفونت های دیگری دارد که باعث افزایش بار سلولهای بتا در لوزالمعده می شود. تزریق دیابت بدون در نظر گرفتن سن ، لازم است ، بنابراین یادگیری چگونگی انجام صحیح این کار از کودکی بسیار مهم است.
انسولین به صورت زیر جلدی تجویز می شود. مکانهای مناسبی برای تزریق به دلیل جذب سریع دارو ، عبارتند از:
- رانهای خارجی
- سطح بیرونی شانه ها
- ناحیه معده و ناف ،
- بخش گلوتئال فوقانی.
 انجام دستکاری در شکم.
انجام دستکاری در شکم.
این قسمت از بدن دارای بزرگترین لایه بافت چربی است ، بدین معنی که برای تزریقهای زیر جلدی بهینه سازگار هستند ، زیرا خطر ورود به بافت عضلانی به حداقل می رسد. بنابراین ، بهتر است یک فرد دیابتی به معده تزریق کند. برای استفاده صحیح از دارو ، لازم است پوست چین را با شست و انگشت شست بگیرید ، سوزن را درون آن قرار دهید و به سرعت با فشار دادن پیست سرنگ دارو را معرفی کنید. بهتر است سوزن را بلافاصله جدا نکنید ، اما پس از چند ثانیه ، دیگر هماتوم وجود نخواهد داشت. در صورت مشاهده درد ، به عنوان مثال مسکن های ضد درد را مصرف کنید ، "اما Shpa". سرنگ های یکبار مصرف با یک سوزن کوتاه راحت ترین هستند.هنگام استفاده مجدد از سرنگ ، پلیمریزاسیون انسولین زیاد است ، ممکن است دارو کار نکند.
شما نمی توانید چندین دارو را در یک دوز مخلوط کنید ، زیرا نتیجه چنین تزریق غیرقابل پیش بینی خواهد بود.
بازگشت به فهرست مطالب
تاریخ انقضا
بسته به زمان عمل ، چندین نوع انسولین متمایز می شوند - از اولتراستاست تا طولانی مدت. انسولین بدون قله در گروه داروهای طولانی مدت محبوب است. برای بیمارانی که به تزریق حساس هستند ، ناراحتی ایجاد نمی کند و عملا باعث علائم جانبی نمی شود. داروهای مشهور از این نوع لومیر ، لانتوس است. برای بیمارانی که تحمل تزریق آنها دشوار است ، آنها وسایل ترکیبی را نسبت می دهند ، که اثر آنها پس از 30 دقیقه شروع می شود و تا 15 ساعت ادامه می یابد. بطور کلی چهار نوع اصلی انسولین با زمان فعال سازی وجود دارد:
| عوارض جانبی روی كبد با كلیه ها ندارد عملکرد آنابولیک خوب دوره کوتاه با نتایج سریع تأثیر آندروژنی بر بدن انسان ندارد کیفیت بالای هورمون فروخته شده ، حداقل تعداد تقلب ها در بازار دارویی به خوبی با استروئیدهای آنابولیک و پپتیدها ارتباط برقرار می کند. بر قدرت تأثیر نمی گذارد در دسترس بودن وجوه گسترده مصرف دارو برای بدن عواقبی ندارد ، این ورزشکار نیازی به درمان بعدی ندارد عوارض جانبی جزئی اگر به درستی گرفته شود تظاهرات ضعیف در بازگشت به دنبال یک دوره هورمونی | به افزایش وزن کمک می کند باعث تحریک هیپوگلیسمی می شود که در آن غلظت قند در خون به مقادیر کمتر از 3.5 میلی مول در لیتر می رسد برای ابزار ، یک روش پذیرش پیچیده ارائه شده است |
این محصول دارای 4 برابر مزایای بیشتر از معایب است ، که این امر باعث می شود در هنگام انجام بدن سازی بهترین اثر را داشته باشید.
اثر جانبی
غالباً یک عارضه جانبی مصرف انسولین در بدنسازان ، هیپوگلیسمی است.
- تعریق سنگین

- گرفتگی در اندام
- اختلالات در جهت گیری فضایی ،
- در قالب آگاهی تاری
- اختلال در هماهنگی
- به شکل احساس گرسنگی شدید ،
- به شکل غش
با وجود این علائم ، نیاز فوری به گلوکز به هر شکل لازم است. کافی است فرد شیرینی بخورد. ورزشکاران با استفاده از دارو باید مرتباً غلظت قند خون را کنترل کرده و آن را در همان سطح حفظ کنند.
در موارد نادر ، فرد ممکن است حساسیت به انسولین را تجربه کند. در بررسی برخی از ورزشکاران درباره مصرف انسولین ، به صورت دوره ای موارد جزئی خارش شدید در محل تزریق نشان داده شده است.
تجویز طولانی مدت این ماده با گذشت زمان باعث کاهش قابل توجهی در تولید آن توسط لوزالمعده آنها در افراد می شود. این همچنین به دلیل دوزهای زیاد هورمونی اتفاق می افتد. به همین دلیل به ورزشکاران توصیه نمی شود انسولین را با عمل طولانی مدت تزریق کنند.
دوره پذیرش
 چگونه انسولین مصرف کنیم؟ دوره تزریق انسولین حداکثر یک یا دو ماه طراحی شده است. بعد از این ورزشکار باید استراحت کند. در این مدت ، تولید هورمون خودش در بدن احیا می شود.
چگونه انسولین مصرف کنیم؟ دوره تزریق انسولین حداکثر یک یا دو ماه طراحی شده است. بعد از این ورزشکار باید استراحت کند. در این مدت ، تولید هورمون خودش در بدن احیا می شود.
با رعایت صحیح رژیم برای یک دوره کامل ماهانه یا دو ماهه گچ گیری تا 10 کیلوگرم توده عضلانی افزایش می یابد.
هنگام مصرف ماده نمی تواند از حد مجاز تجاوز کند. در طول روز ، حداکثر دوز 20 واحد انسولین مجاز است. عبور از این شاخص مملو از پیامدهای جدی برای سلامتی انسان است.
دریافت هورمون طبق قوانین انجام می شود:
- هر دوره با حداقل دوز 1-2 واحد شروع می شود ،
- دوز به تدریج بدون افزایش شدید واحدها افزایش می یابد (تغییر سریع فوراً از 2 واحد به 4 یا بیشتر ممنوع است) ،
- افزایش تدریجی دوز باید در حدود 20 واحد به پایان برسد ،
- معرفی بیش از 20 واحد دارویی در طول روز ممنوع است.
استفاده از هورمون در مراحل اول با نظارت دقیق بر سلامتی خود و قند خون انجام می شود.
برای هورمون ، گزینه های مختلفی برای فرکانس تجویز آن وجود دارد:
- هر روز گرفته می شود
- تزریق هر 2 روز انجام می شود ،
- تزریق دو بار در روز انجام می شود.
هر سه شکل این دوره در ورزش مجاز است. هر یک از آنها از نظر میزان تجویز شده ماده و کل طول دوره متفاوت است. با پذیرش روزانه ، مدت دوره بیشتر از یک ماه نیست. مدت مشابه با تزریق دو بار در روز مشخص شد. اگر بدنساز هر روز دیگر خود را به هورمون تزریق کند ، یک دوره دو ماهه مطلوب است.
اثر مثبت اضافی تزریق هورمونی بلافاصله پس از آموزش به دلیل کاهش چشمگیر قند خون است. فعالیت بدنی منجر به هیپوگلیسمی می شود ، با تزریق انسولین اثر آن بیشتر می شود. در نتیجه همه این موارد ، این ورزشکار به طور فعال هورمون رشد تولید می کند که تأثیرات مفیدی بر توده عضلات دارد.
در ساعات دیگر ، توصیه نمی شود این ماده به بدن وارد شود.
اگر آموزش هر روز دیگر تجویز می شود ، برنامه مدیریت دارو به شرح زیر است:
- در روز مرخصی از تمرین ، صبح قبل از صبحانه تزریق انجام می شود ،
- در روز آموزش ، بلافاصله پس از تمرین قدرت ، تزریق انجام می شود ،
- در یک روز آزاد ، تزریق هورمون Actrapid ، که یک عمل کوتاه است ، انجام می شود ،
- در روز آموزش - هورمون Novorapid ، که دارای اثر فوق ترشح است.
در جزئیات بیشتر درباره برنامه های دریافت ایزولین در مواد ویدئویی:
نیاز انسولین بر اساس نسبت محاسبه می شود: 1 واحد هورمون با 10 گرم کربوهیدرات مطابقت دارد.
تزریق ماده قبل از افزایش فعالیت بدنی و هنگام خواب ممنوع است.این ورزشکار پس از معرفی ماده ، به همراه کربوهیدرات ها به مقدار زیادی پروتئین احتیاج دارد.

 انسولین در بدنسازی به عنوان هورمونی با خاصیت آنابولیک قوی مورد استفاده قرار می گیرد.
انسولین در بدنسازی به عنوان هورمونی با خاصیت آنابولیک قوی مورد استفاده قرار می گیرد.