فشارخون ثانویه (علامت دار): اشکال ، علائم ، تشخیص ، درمان
فشارهای ترکیبی ARP
فشارخون علامت دار یا ثانویه ، فشار خون شریانی (فشار خون بالا) فشار خون است ، که به طور علتی با برخی بیماری ها یا آسیب به ارگان ها (یا سیستم ها) درگیر در تنظیم فشار خون همراه است.
فراوانی فشار خون شریانی علامتدار 5-15٪ از کل بیماران مبتلا به فشار خون بالا است.
چهار گروه اصلی SG وجود دارد.
1. کلیه (نفروژنیک).
3. فشار خون بالا به دلیل آسیب به قلب و عروق بزرگ شریانی (همودینامیک).
4- سانتروژنیک (به دلیل آسیب ارگانیک به سیستم عصبی).
ترکیبی از چندین (معمولاً دو) بیماری که به طور بالقوه می تواند منجر به فشار خون بالا شود ، ممکن است ، به عنوان مثال: گلومرولوسکلروز دیابتی و پیرونفریت مزمن ، تنگی آترواسکلروتیک شریان های کلیوی و پیرو مزمن یا گلومرولونفریت ، تومور کلیه در بیمار مبتلا به آترواسکلروز آئورت و عروق مغزی و غیره. بعضي از نويسندگان شامل فشار خون بالاي تعيين شده اگزوژن به عنوان گروه هاي اصلي فشار خون هستند. این گروه شامل فشار خون بالا است که در نتیجه مسمومیت با سرب ، تالیم ، کادمیوم و غیره و همچنین داروها (گلوکوکورتیکوئیدها ، جلوگیری از بارداری ، ایندومتاسین در ترکیب با افدرین و غیره) ایجاد می شود.
فشار خون بالا با پلی سیتمی ، بیماری انسداد مزمن ریوی و سایر شرایطی که در طبقه بندی وجود ندارد ، وجود دارد.
عوامل اتیولوژیکی فشار خون بالا بیماریهای بیشماری است که همراه با ایجاد فشار خون بالا به عنوان یک علامت است. بیش از 70 بیماری مشابه شرح داده شده است.
بیماری کلیه ها ، شریان های کلیوی و سیستم ادراری:
1) اکتسابی: گلومرولونفریت پراکنده ، پیرونفریت مزمن ، نفریت بینابینی ، واسکولیت سیستمیک ، آمیلوئیدوز ، گلومرولوسکلروز دیابتی ، آترواسکلروز ، ترومبوز و آمبولی شریان های کلیوی ، پیرونفریت در حضور urolithiasis ، انسداد انسداد ، تومورها
2) مادرزادی: هیپوپلازی ، دیستوپیا ، ناهنجاری در پیشرفت شریان کلیوی ، هیدرونفروز ، بیماری کلیه پلی کیستیک ، کلیه متحرک از نظر پاتولوژیکی و سایر ناهنجاری ها در رشد و وضعیت کلیه ها ،
3) فشار خون بالا (عروق عروق).
بیماری های سیستم غدد درون ریز:
1) فئوکروموسیتوم و فئوکروموبلاستوما ، آلدوستروما (آلدوسترون اولیه اولیه یا سندرم کان) ، کورتیکواستروما ، بیماری و سندرم ایتنکو-کوشینگ و سندرم ، آکرومگالی ، گواتر سمی منتشر.
بیماری های قلب ، آئورت و عروق بزرگ:
1) نقص قلبی بدست آمده (نارسایی دریچه آئورت و غیره) و مادرزادی (مجرای باز مجرای باز و غیره) ،
2) بیماری قلبی ، همراه با نارسایی احتقانی قلب و بلوک کامل دهلیزی ،
3) ضایعات مادرزادی آئورت (انسداد) و اکتسابی (شریانی آئورت و شاخه های آن ، آترواسکلروز) ، ضایعات تنگی شریان های کاروتید و مهره و غیره.
بیماریهای CNS: تومور مغزی ، آنسفالیت ، تروما ، ضایعات کانونی ایسکمیک و غیره
مکانیسم توسعه فشار خون بالا در هر بیماری دارای ویژگیهای متمایز است. آنها به دلیل ماهیت و ویژگی های توسعه بیماری زمینه ای هستند. بنابراین ، در آسیب شناسی کلیوی و ضایعات عروقی ، عامل محرک ایسکمی کلیوی است و مکانیسم غالب برای افزایش فشار خون افزایش فعالیت عوامل فشار دهنده و کاهش فعالیت عوامل کلیوی افسرده کننده است.
در بیماری های غدد درون ریز ، در ابتدا افزایش شکل گیری هورمون های خاص یک دلیل مستقیم افزایش فشار خون است. نوع هورمون غیرقابل تولید - آلدوسترون یا ماده معدنی دیگر ، کاتکول آمین ها ، STH ، ACTH و گلوکوکورتیکوئیدها - به ماهیت آسیب شناسی غدد درون ریز بستگی دارد.
با ضایعات ارگانیک سیستم عصبی مرکزی ، شرایط برای ایسکمی مراکز ایجاد می شود که فشار خون و اختلالات مکانیسم مرکزی تنظیم فشار خون را تنظیم می کند ، نه از نظر عملکردی (مانند فشار خون بالا) بلکه با تغییرات ارگانیک ایجاد می شود.
در فشار خون بالا همودینامیک ناشی از آسیب به قلب و عروق بزرگ شریانی ، مکانیسم های افزایش فشار خون یکنواخت به نظر نمی رسد و با توجه به ماهیت ضایعه تعیین می شود. آنها مرتبط هستند:
1) با نقض عملکرد نواحی دپرسور (منطقه سینوکاروتید) ، کاهش کشش قوس آئورت (با آترواسکلروز قوس) ،
2) با سرریز رگهای خونی واقع در بالای محل باریک شدن آئورت (همراه با کوارکسیون آن) ، با درج بیشتر مکانیسم رنوپرسور کلیه ایسکمیک ،
3) با انقباض عروق در پاسخ به کاهش در خروج قلب ، افزایش حجم گردش خون ، هیپرآلدوسترون ثانویه و افزایش ویسکوزیته خون (با نارسایی احتقانی قلب) ،
4) با افزایش و تسریع در بیرون کشیدن سیستولیک خون به آئورت (نارسایی دریچه آئورت) با افزایش جریان خون به قلب (فیستول شریانی) یا افزایش مدت زمان دیاستول (بلوک کامل دهلیزی).
تظاهرات بالینی فشار خون بالا در بیشتر موارد شامل علائم ناشی از افزایش فشار خون و علائم بیماری زمینه ای است.
افزایش فشار خون را می توان با سردرد ، سرگیجه ، سوزش "مگس" در جلوی چشم ، سر و صدا و زنگ زدن در گوش ، درد های مختلف در ناحیه قلب و سایر احساسات ذهنی توضیح داد. در هنگام معاینه بدنی ، هیپرتروفی بطن چپ تشخیص داده می شود ، تأکید بر تون II بر آئورت نتیجه فشار خون بالا است. تغییرات مشخصه در عروق فوندوس را شناسایی کرد. اشعه ایکس و الکتروکاردیوگرافی علائم هیپرتروفی بطن چپ را تشخیص می دهند.
علائم بیماری زمینه ای:
1) می توان تلفظ کرد ، در چنین مواردی ، ماهیت SG بر اساس علائم بالینی گسترش یافته مربوط به بیماری مربوطه ،
2) ممکن است وجود نداشته باشد ، بیماری فقط با افزایش فشار خون آشکار می شود ، در این شرایط ، پیشنهادهایی در مورد ماهیت علامتدار فشار خون بالا مطرح می شود که:
الف) ایجاد فشار خون بالا در افراد جوان و مسن تر از 50 تا 55 سال ،
ب) رشد حاد و تثبیت سریع فشار خون بالا در تعداد زیاد ،
ج) دوره بدون علامت فشار خون بالا ،
گرم) مقاومت در برابر ضد فشار خون ،
ه) ماهیت بدخیم دوره فشار خون.
فشار خون بالا توسط استروژن باعث ضایعات ارگانیک سیستم عصبی می شود.
شکایات معمولی در مورد افزایش فشار خون در فشار خون ، همراه با سردردهای شدید ، سرگیجه و تظاهرات رویشی مختلف ، گاهی اوقات سندرم صرع. تاريخچه آسيب ، احتياط ، احتمالات آراكنوئيديت يا آنسفاليت.
ترکیبی از شکایات مشخصه با یک تاریخچه مناسب ، فرضیه ای را در مورد منشاء عصبی فشار خون بالا ایجاد می کند.
در طی معاینه فیزیکی ، به دست آوردن اطلاعاتی که به ما امکان می دهد در مورد ضایعات آلی سیستم عصبی مرکزی گمانه زنی کنیم ، مهم است. در مرحله اولیه بیماری ، چنین داده هایی ممکن است نباشد. با گذشت طولانی از این بیماری ، می توان ویژگی های رفتاری ، اختلالات حرکتی و حسی ، پاتولوژی اعصاب جمجمه ای را شناسایی کرد. تشخیص صحیح در افراد مسن دشوار است ، هنگامی که تمام ویژگی های رفتار با پیشرفت آترواسکلروز مغزی توضیح داده می شود.
مهمترین اطلاعات برای تشخیص در هنگام معاینه آزمایشگاهی و ابزار بیماران است.
نیاز به روشهای تحقیق اضافی با تغییرات مناسب در فوندوس ("نوک سینه های راکد") و باریک شدن زمینه های بصری ایجاد می شود.
وظیفه اصلی پاسخ روشن به این سؤال است که آیا بیمار تومور مغزی دارد یا خیر ، زیرا فقط تشخیص به موقع امکان جراحی را فراهم می کند.
علاوه بر اشعه X جمجمه (محتوای اطلاعاتی آن فقط برای تومورهای بزرگ مغز قابل توجه است) ، بیمار تحت الکتروانسفالوگرافی ، رئوسنسفالوگرافی ، اسکن سونوگرافی و توموگرافی محاسبه شده جمجمه قرار می گیرد.
فشار خون همودینامیک ناشی از صدمه به قلب و عروق بزرگ و به:
1) فشار خون سیستولیک در آترواسکلروز ، برادی کاردی ، نارسایی آئورت ،
2) فشار خون ناحیه ای در حین انقباض آئورت ،
3) سندرم گردش خون هیپرکینتیک با فیستول شریانی ،
4) فشار خون احتقانی ایسکمیک در نارسایی قلبی و نقص دریچه میترال.
تمام فشار خون همودینامیک مستقیماً با بیماری های قلب و عروق بزرگ همراه است و شرایط جریان خون سیستمیک را تغییر می دهد و در افزایش فشار خون نقش دارد. از نظر مشخصه ایزوله شده یا غالب فشار خون سیستولیک است.
از بیماران می توان اطلاعاتی بدست آورد:
الف) زمان وقوع افزایش فشار خون ، ماهیت و احساسات ذهنی آن ،
ب) تظاهرات مختلف آترواسکلروز در افراد مسن و شدت آنها (احتقان متناوب ، کاهش شدید حافظه و غیره) ،
ج) بیماری های قلب و عروق بزرگ ، که با آن می توان فشار خون را افزایش داد ،
گرم) در مورد علائم نارسایی احتقانی قلب ،
ه) ماهیت و اثر بخشی دارو درمانی.
بروز فشار خون بالا در پس زمینه بیماری های موجود و پیشرفت آن به دلیل وخامت روند بیماری زمینه ای معمولاً نشانگر ماهیت علامتدار فشار خون است (فشار خون بالا علائم بیماری زمینه ای است).
یک مطالعه هدفمند تعیین می کند:
1) میزان افزایش فشار خون ، ماهیت آن ،
2) بیماری ها و شرایطی که افزایش فشار خون را تعیین می کند ،
3) علائم ناشی از فشار خون بالا.
در بیشتر بیماران مسن ، فشار خون پایدار نیست ، افزایش بی علت و افت ناگهانی امکان پذیر است. AH با افزایش فشار سیستولیک با دیاستولیک نرمال و گاه کاهش یافته مشخص می شود - فشار خون به اصطلاح آترواسکلروتیک یا وابستگی به سن (اسکلروتیک) در سالمندان (بدون تظاهرات بالینی آشکار آترواسکلروز). شناسایی علائم آترواسکلروز شریانی محیطی (کاهش پالس در شریان های اندام تحتانی ، خنک شدن آنها و غیره) باعث می شود که فشار خون آترواسکلروتیک بیشتر شود. با گوش دادن به قلب ، شما می توانید سوفل شدید سیستولیک را در آئورت پیدا کنید ، لهجه ای از تن II در فضای بین دوم دوم در سمت راست ، که نشان دهنده آترواسکلروز آئورت است (بیماری آترواسکلروتیک قلب گاهی اوقات تشخیص داده می شود). پیوستن به فشار خون سیستولیک در حال حاضر موجود با افزایش نسبتاً مداوم در فشار دیاستولیک ، ممکن است نشان دهنده پیشرفت آترواسکلروز شریان های کلیوی باشد (سوفل سیستولیک بر روی آئورت شکمی در ناف همیشه شنیده نمی شود).
افزایش شدید فشار خون در بازوها و کاهش فشار خون در پاها قابل تشخیص است. ترکیبی از چنین AH با افزایش ضربان قلب شریانهای بین دنده ای (هنگام معاینه و لمس) ، تضعیف پالس شریان های محیطی اندام تحتانی و تأخیر امواج پالس در شریان های فمورال به فرد امکان می دهد تا با اطمینان به انسداد آئورت بپردازیم. یک سوفل سیستولیک ناخالص در پایه قلب آشکار می شود ، که در قسمت جلوی و پشت آئورت قفسه سینه شنیده می شود (در ناحیه بین قلبی) ، سر و صدا در امتداد عروق بزرگ (کاروتید ، ساب کلاوی) تابش می کند. تصویر برجسته مشخصه به ما این امکان را می دهد تا با اطمینان تشخیص انسداد آئورت را تشخیص دهیم.
در طی معاینه فیزیکی ، علائم نارسایی دریچه آئورت ، عدم بسته شدن مجرای مجرای داکتوس ، تظاهرات نارسایی احتقانی قلب قابل تشخیص است. همه این شرایط می تواند به فشار خون بالا منجر شود.
افزایش سطح کلسترول (معمولاً آلفا کلسترول) ، تری گلیسیریدها ، بتا لیپوپروتئین های موجود در مطالعه طیف چربی خون با آترواسکلروز مشاهده می شود. در هنگام مشاهده چشم ، می توان تغییرات در عروق فوندوس چشم را مشاهده کرد ، که با آترواسکلروز عروق مغزی در حال توسعه هستند. کاهش نبض عروق اندام تحتانی ، گاهی اوقات شریان های کاروتید و تغییر شکل منحنی ها در برنامه نویسی ، صدمات عروقی آترواسکلروتیک را تأیید می کند.
علائم بارز الکتروکاردیوگرافی ، رادیولوژی و اکوکاردیوگرافی بیماری قلبی تشخیص داده می شود.
در بیماران مبتلا به انسداد آئورت معمولاً آنژیوگرافی برای روشن شدن محل و میزان ناحیه آسیب دیده (قبل از عمل) انجام می شود. اگر موارد منع مصرف برای درمان جراحی وجود داشته باشد ، برای معاینه معاینه جسمی کافی است.
فشار خون بالا کلیه شایعترین علت فشار خون بالا (70-80)) است. این بیماریها در بیماریهای پارانشیم کلیوی ، فشار خون بالا عروق (عروق خونریزی) و فشار خون بالا همراه با اختلال در خروج ادرار به فشار خون بالا تقسیم می شوند.بیشترین فشار خون بالا کلیه بیماریهایی است که دارای آسیب های کلیوی و عروق عروقی هستند.
تصویر بالینی بیماریهای بیشماری که همراه با فشار خون بالا منشاء کلیوی هستند ، توسط سندرمهای زیر قابل مشاهده است:
1) فشار خون بالا و آسیب شناسی رسوب ادرار ،
2) فشار خون بالا و تب ،
3) فشار خون بالا و زمزمه در شریان های کلیوی ،
4) فشار خون بالا و تومور قابل لمس شکم ،
5) فشار خون بالا (تک علامت).
کار جستجوی تشخیصی شامل موارد زیر است:
1) جمع آوری اطلاعات در مورد بیماری های قبلی کلیه ها یا دستگاه ادراری ،
2) شناسایی هدفمند شکایات در پاتولوژی کلیوی که در آن فشار خون بالا می تواند به عنوان یک علامت عمل کند.
نشانه هاي آسيب شناسي بيماري كليه ها (گلومرولو ، و پيلونفروت ، urolithiasis و غيره) ، ارتباط آن با رشد فشار خون ، به ما كمك مي كند تا يك تشخيص تشخيصي تشخيص دهيم
در صورت عدم وجود آنامزی مشخصه ، وجود شکایات در مورد تغییر رنگ و میزان ادرار ، اختلالات دیسوریک ، بروز ورم در ایجاد فشار خون به آسیب شناسی کلیه بدون بیان دقیق در مورد ماهیت آسیب کلیه کمک می کند. این اطلاعات باید در مراحل بعدی معاینه بیمار بدست آید.
اگر بیمار از تب ، درد در مفاصل و شکم ، افزایش فشار خون شکایت داشته باشد ، می توان به پریاریتیت گره ای شک کرد - بیماری که در آن کلیه ها تنها یکی از ارگان های درگیر در روند هستند.
ترکیب فشار خون بالا با تب مشخصه عفونت ادراری (شکایت از اختلالات دیسوریک) است و همچنین در تومورهای کلیوی مشاهده می شود.
در بعضی موارد ، می توانید اطلاعاتی را دریافت کنید که نشان دهنده افزایش فشار خون است. احتمال وجود فشار خون بالا مونوسیمپوتاتیک کلیوی باید در نظر گرفته شود ، بنابراین ، اهمیت مراحل بعدی معاینه بیمار برای مشخص کردن علت افزایش فشار خون افزایش می یابد.
وجود ورم برجسته با سابقه مناسب ، تشخیص اولیه گلومرولونفریت را قابل اطمینان تر می کند. در مورد آمیلوئیدوز پیشنهاداتی وجود دارد.
در طی معاینه جسمی بیمار ، می توان سوفل سیستولیک بالای آئورت شکمی در محل ترشحات عروق کلیوی را تشخیص داد ، سپس می توان ماهیت عروقی فشار خون بالا را در نظر گرفت. تشخیص به روز شده با توجه به آنژیوگرافی انجام می شود.
تشخیص شکل گیری تومور در بیماران مبتلا به فشار خون بالا در حین لمس شکم ، نشان دهنده بیماری پلی کیستیک کلیه ، هیدرونفروز یا هایپرنفروما است.
براساس ارزیابی سندرمهای آشکار شده ، می توان فرضیات زیر راجع به بیماریهای همراه با فشار خون بالا منشاء کلیوی مطرح کرد.
ترکیبی از فشار خون بالا با آسیب شناسی رسوب ادرار آشکار می شود:
الف) گلومرولونفریت مزمن و حاد ،
ب) پیرونفریت مزمن.
ترکیبی از فشار خون بالا و تب رایج ترین با موارد زیر است:
الف) پیلونفریت مزمن ،
ب) بیماری کلیه پلی کیستیک پیچیده شده توسط پیلونفریت ،
ج) تومورهای کلیه ،
د) پريارتريت گره
ترکیبی از فشار خون بالا با تومور قابل لمس در حفره شکمی با:
الف) تومورهای کلیوی ،
ترکیبی از فشار خون بالا با سر و صدا در سرخرگ های کلیوی با تنگی عروق کلیوی با منشاء مختلف مشخص می شود.
فشارخون مونوسیمپوتاتیک مشخصه زیر است:
الف) هيپرپلازي فيبروم عضلاني شريان كليه (كمتر از آن آترواسكلروز تنگي عروق كليه و برخي شكل هاي شريان) ،
ب) ناهنجاری ها در ایجاد رگ های کلیوی و مجاری ادراری.
برای تأیید تشخیص:
الف) معاینه اجباری کلیه بیماران ،
ب) مطالعات ویژه با توجه به نشانه ها.
مطالعات نشانگر شامل موارد زیر است:
1) کمیت باکتریوری ، از دست دادن روزانه پروتئین در ادرار ،
2) یک مطالعه مختصر در مورد عملکرد کلیه ،
3) مطالعه جداگانه ای از عملکرد هر دو کلیه (رنوگرافی ایزوتوپی و اسکن ، تزریق و پیلوگرافی رتروگراد ، کروموسیستوسکوپی) ،
4) اسکن سونوگرافی کلیه ها ،
5) توموگرافی کامپیوتری کلیه ها ،
6) آنژیوگرافی کنتراست (آئورتوگرافی با مطالعه جریان خون کلیوی و حفره با ونوگرافی رگهای کلیوی) ،
7) آزمایش خون برای محتوای رنین و آنژیوتانسین.
نشانه ها برای این یا آن مطالعه اضافی به فرض تشخیص اولیه و نتایج روش های معاینه معمول (اجباری) بستگی دارد.
در حال حاضر با توجه به نتایج روشهای تحقیق اجباری (ماهیت رسوب ادرار ، داده های معاینه باکتریولوژیک) ، گاهی می توان فرض گلومرولو یا پیرونفریت را تأیید کرد. با این حال ، برای حل نهایی مسئله ، تحقیقات اضافی لازم است.
این مطالعات شامل تجزیه و تحلیل ادرار مطابق Nechiporenko ، کشت ادرار مطابق با گولد (با ارزیابی کیفی و کمی باکتریوری) ، آزمایش پردنیزولون (تحریک لکوسیتوری پس از تجویز داخل وریدی پردنیزولون) ، رنوگرافی ایزوتوپی و اسکن ، کروموسیستوسکوپی و پیروگرافی رتروگراد است. علاوه بر این ، ادرار تزریق باید بی عیب و نقص انجام شود.
در موارد مشکوک ، بیوپسی کلیه برای تشخیص قطعی پیرئونفریت نهفته یا گلومرولونفریت انجام می شود.
اغلب ، روند پاتولوژیک در کلیه ها برای سالهای طولانی پنهان انجام می شود و با تغییرات حداقل و متناوب در ادرار همراه است. پروتئینوریای کوچک تنها با در نظر گرفتن مقدار روزانه پروتئین از دست رفته در ادرار ، ارزش تشخیصی را بدست می آورد: پروتئینوری بیش از 1 گرم در روز می تواند به عنوان یک نشانه غیرمستقیم از ارتباط فشار خون بالا با آسیب اولیه کلیه در نظر گرفته شود. ادرارآلودگی ترشح کننده وجود سنگ ، ناهنجاری های رشدی و موقعیت کلیه ها (گاهی اوقات عروق کلیوی) را از بین می برد (یا تأیید می کند) ، که می تواند باعث ایجاد کلان و میکروهماتوری شود.
در صورت وجود هماچوری ، برای از بین بردن تومور کلیه ، علاوه بر اوروگرافی ترشحی ، اسکن کلیه ، توموگرافی کامپیوتری و در مرحله آخر آنژیوگرافی کنتراست (آئورت و کاواوگرافی) انجام می شود.
تشخیص نفریت بینابینی ، که با میکروهماتوریا نیز نشان داده می شود ، فقط با در نظر گرفتن نتایج بیوپسی کلیه قابل انجام است.
بیوپسی کلیه و بررسی بافت شناسی بیوپسی در نهایت می تواند تشخیص ضایعه آمیلوئید آن را تأیید کند.
در صورت فرض فشار خون بالا وازورنال ، ماهیت آن با توجه به آنژیوگرافی کنتراست قابل اثبات است.
این مطالعات - بیوپسی کلیه و آنژیوگرافی - طبق نشانه های دقیق انجام می شود.
آنژیوگرافی برای بیماران جوان و میانسال با فشار خون بالا و پایدار دیاستولیک انجام می شود (کاهش جزئی فشار خون فقط بعد از استفاده از دوزهای گسترده داروهایی که در سطوح مختلف تنظیم فشار خون اعمال می شوند مشاهده می شود).
داده های آنژیوگرافی به شرح زیر تفسیر می شوند:
1) تنگی یک طرفه شریان ، دهان و قسمت میانی شریان کلیوی ، همراه با علائم آترواسکلروز آئورت شکمی (ناهموار بودن کانتور آن) ، در مردان میانسال مشخصه آترواسکلروز شریان کلیوی است ،
2) تناوب تنگی و گشاد شدن شریان کلیوی مبتلا به آنژیوگرام با بومی سازی تنگی در میانه آن (و نه در دهان) با آئورت بدون تغییر در زنان جوان تر از 40 سال نشان دهنده هایپرپلازی فیبروم عضلانی دیواره شریان کلیوی ،
3) آسیب های دو طرفه به شریان های کلیوی از دهان تا سوم میانی ، کانتورهای ناهموار آئورت ، علائم تنگی سایر شاخه های آئورت قفسه سینه و شکمی از مشخصه های شریانی شریان های کلیوی و آئورت است.
تصویر بالینی سایر بیماریهای غدد درون ریز که با افزایش فشار خون اتفاق می افتند می تواند در قالب سندرم های زیر ارائه شود:
1) فشار خون بالا و بحرانهای سمپات-آدرنال ،
2) فشار خون بالا با ضعف عضلانی و سندرم ادراری ،
3) فشار خون بالا و چاقی ،
4) AH و یک تومور قابل لمس در حفره شکمی (بندرت).
شکایت بیمار در مورد بروز بحرانهای فشار خون بالا ، همراه با جوش های تپش قلب ، لرزهای عضلانی ، عرق های فراوان و رنگ پریدگی پوست ، سردرد ، دردهای پشت ساق پا ، امکان صحبت در مورد فئوکروماستوما را فراهم می آورد. اگر شکایات فوق در برابر پس زمینه تب ، کاهش وزن (تظاهرات مسمومیت) ، همراه با درد شکم (متاستاز به غدد لنفاوی رتروپریتونال منطقه ای) رخ دهد ، فرض فئوکروموبلاستوما محتمل است.
در خارج از بحران ، فشار خون می تواند طبیعی یا بالا باشد. تمایل به غش کردن (به خصوص هنگام خارج شدن از رختخواب) در زمینه فشار خون به طور مداوم بالا نیز مشخصه فئوکروموسیتوم است که بدون بحران پیش می رود.
شکایات بیمار از افزایش فشار خون و درگیری از ضعف ماهیچه ها ، کاهش استقامت جسمی ، تشنگی و ادرار بیش از حد ، به خصوص در شب ، یک تصویر کلاسیک کلاسیک از هایپرالدوسترونیسم اولیه (سندرم کان) ایجاد می کند و علت احتمالی فشار خون را در مرحله اول جستجوی تشخیصی می شناسد. ترکیبی از علائم فوق با تب و درد شکم ، فرضیه آدنوکارسینوما آدرنال را احتمالاً ایجاد می کند.
اگر بیمار از افزایش وزن بدن که همزمان با ایجاد فشار خون بالا (با چاقی تحریک آمیز است) شکایت کند ، به طور معمول ، افزایش وزن مدت ها قبل از ایجاد فشار خون بالا اتفاق می افتد) ، اختلالات در ناحیه تناسلی (دیسمنوره در زنان ، منقراض میل جنسی در مردان) ، پس از آن فرض کنید سندرم یا بیماری ایتنکو-کوشینگ است. اگر بیمار نگران تشنگی ، پلی اوری ، خارش (تظاهرات اختلالات متابولیسم کربوهیدرات) باشد ، این فرض پشتیبانی می شود.
روش های معاینه فیزیکی نشان می دهد:
الف) تغییرات در سیستم قلبی و عروقی تحت تأثیر افزایش فشار خون ،
ب) رسوب غالب چربی بر روی بدن با اندامهای نسبتاً نازک ، بندهای صورتی ، آکنه ، هایپرتریکوز ، ویژگی این بیماری و سندرم ایتنکو-کوشینگ ،
ج) ضعف عضلانی ، فلج پوستی ، گرفتگی مشخصه سندرم کان ، علائم مثبت Hvostek و Trousseau ، ورم محیطی (گاهی اوقات با آلدوستروما مشاهده می شود) ،
د) تشکیل گرد در شکم (غده فوق کلیوی).
انجام یک آزمایش تحریک آمیز ضروری است: لمس دو طرفه از ناحیه کلیه به طور متناوب به مدت 2-3 دقیقه می تواند باعث بروز بحران کاتکول آمین با فئوکروموسیتوم شود. نتایج منفی این آزمایش ، فئوکروموسیتوما را از بین نمی برد ، زیرا ممکن است دارای موقعیت فوق العاده ای باشد.
جستجوی تشخیصی آزمایشگاهی بسیار مهم است زیرا به شما امکان می دهد:
الف) تشخیص نهایی ،
ب) شناسایی محل تومور ،
ج) ماهیت آن را روشن کنید ،
د) تاکتیک های درمان را تعیین کنید.
در حال حاضر در طول مطالعات اجباری ، تغییرات مشخصه یافت می شود: لکوسیتوز و اریتروسیتوز در خون محیطی ، هایپرگلیسمی و هیپوکالمی ، واکنش ادرار قلیایی مداوم (با توجه به محتوای بالای پتاسیم) ، مشخصه هایپرالدوسترونیسم اولیه. با پیشرفت "نفروپاتی هیپوکالمی" ، پلی اوری ، ایزوستنوری و شب ادراری مطابق زیمیتسکی در مطالعه ادرار آشکار می شود.
از روشهای تحقیق اضافی برای شناسایی یا حذف آلدوسترونیسم اولیه تولید:
1) بررسی میزان دفع روزانه پتاسیم و سدیم در ادرار با محاسبه ضریب Na / K (با سندرم کان ، بیش از 2 است) ،
2) تعیین میزان پتاسیم و سدیم موجود در پلاسمای خون قبل و بعد از مصرف 100 میلی گرم هیپوتیزید (تشخیص هیپوکالمی در آلدوسترون اولیه اولیه ، اگر مقادیر اولیه طبیعی باشد) ،
3) تعیین میزان ذخیره قلیایی خون (تلفظ قلیایی در آلدوسترون اولیه) ،
4) تعیین میزان آلدوسترون در ادرار روزانه (افزایش یافته با آلدوسترون اولیه) ،
5) تعیین سطح رنین در پلاسمای خون (کاهش فعالیت رنین در سندرم کان).
مهم برای تشخیص همه تومورهای آدرنال داده های مطالعات زیر است:
1) یکپارچهسازی با سیستمعامل پنوموپریتون و توموگرافی آدرنال ،
2) بررسی رادیونوکلئید غدد فوق کلیوی ،
3) توموگرافی کامپیوتری ،
4) فلبوگرافی انتخابی غدد آدرنال.
بویژه دشوار است برای شناسایی محلی سازی خارج از رحم فئوکروموسیتوم. در صورت وجود یک تصویر بالینی از بیماری و عدم وجود تومور آدرنال (با توجه به رترو پنوموپریتونوم با توموگرافی) ، لازم است که آئورتوگرافی قفسه سینه و شکم انجام شود و به دنبال آن یک تحلیل دقیق آئورتوگرام انجام شود.
از بین روشهای اضافی برای تشخیص فئوکروموسیتوم قبل از انجام روشهای ابزار ذکر شده ، آزمایشات آزمایشگاهی زیر انجام می شود:
1) تعیین میزان دفع ادرار روزانه کاتکول آمین ها و اسید وانیلی لیندریک در زمینه بحران (به شدت افزایش یافته) و خارج از آن ،
2) مطالعه جداگانه ای از دفع آدرنالین و نوراپی نفرین (تومورهای واقع در غدد فوق کلیوی و دیواره مثانه ترشح آدرنالین و نوراپی نفرین ، تومورهای مکانهای دیگر - فقط نوراپی نفرین) ،
3) تست هیستامین (تحریک آمیز) و رژیتین (متوقف) (در صورت وجود فئوکروموسیتوم مثبت).
از روشهای تحقیق اضافی در مورد بیماری مشکوک و سندرم ایتنکو-کوشینگ ، آنها تولید می کنند:
1) تعیین در ادرار روزانه محتوای 17 کتوستروئیدها و 17-هیدروکسی کورتیکواستروئیدها ،
2) بررسی ریتم شبانه روزی ترشح 17 و 11-هیدروکسی کورتیکواستروئیدها در خون (در بیماری ایتنکو-کوشینگ ، میزان هورمون موجود در خون به طور یکنواخت در طول روز افزایش می یابد)
3) تصویربرداری از زین ترکی و توموگرافی کامپیوتری (تشخیص آدنوم هیپوفیز) ،
4) کلیه روشهای ابزاری که قبلاً شرح داده شده برای مطالعه غدد فوق کلیوی برای تشخیص کورتیکواستروما.
تشخیص بیماری غدد درون ریز با جستجوی تشخیصی به پایان می رسد.
شناسایی فشارخون علامت دار بر اساس تشخیص واضح و دقیق بیماری ها همراه با افزایش فشار خون و محرومیت از اشکال دیگر فشار خون بالا است.
فشارخون علامت دار می تواند نشانه ای از بیماری زمینه ای باشد ، و سپس در تشخیص ظاهر می شود: به عنوان مثال ، فشار خون بالا عروق. اگر پرفشاری خون یکی از مظاهر بسیاری از بیماری است و به نظر نمی رسد علائم اصلی باشد ، ممکن است این تشخیص ذکر نشده باشد ، به عنوان مثال با گواتر سمی منتشر ، بیماری یا سندرم ایتنکو-کوشینگ.
I. درمان اتیولوژیک.
هنگامی که فشار خون بالا به دلیل آسیب شناسی عروق کلیوی ، انسداد آئورت یا آدنوم آدرنال فعال هورمونی مشاهده می شود ، سوال از مداخله جراحی مطرح می شود (از بین بردن دلایل فشار خون بالا). اول از همه ، این مربوط به فئوکروموسیتوم ، آدنومای تولید کننده آلدوسترون و آدنوکارسینوما آدرنال ، کورتیکواستروما و البته سرطان هایپرنفیرویید کلیوی است.
با آدنوم هیپوفیز ، روشهای قرار گرفتن در معرض فعال با استفاده از اشعه ایکس و رادیوتراپی ، از لیزر درمانی استفاده می شود ، در بعضی موارد آنها عملیات را انجام می دهند.
داروهای درمانی برای بیماری زمینه ای (پریαρاریتیت ندوزا ، اریترمی ، نارسایی احتقانی قلب ، عفونت های مجاری ادراری و غیره) تأثیر مثبتی بر فشار خون بالا می گذارد.
وقتی فشارخون یکی از علائم است ...

از آنجا که دلایل افزایش ثانویه فشار زیاد است ، برای راحتی آنها در گروه ها ترکیب شدند. طبقه بندی نشان دهنده محلی سازی اختلال منجر به فشار خون بالا است.
- فشار خون علامت کلیوی.
- غدد درون ریز
- فشار خون بالا در بیماریهای قلبی عروقی.
- فرم نوروژنیک.
- فشار خون بالا
تجزیه و تحلیل شکایات و علائم ، ویژگی های دوره بیماری ، به ظن بودن ماهیت ثانویه فشار خون کمک می کند. بنابراین فشارخون علامتدار ، بر خلاف اولیه ، همراه است:
- شروع حاد ، هنگامی که ارقام فشار به طور ناگهانی و سریع افزایش می یابد ،
- اثر کم درمان ضد فشار خون استاندارد ،
- وقوع ناگهانی افزایش بدون علامت فشار تدریجی فشار بدون دوره قبلی ،
- شکست جوانان.
برخی از علائم غیرمستقیم که در مرحله معاینه اولیه و گفتگو با بیمار وجود دارد ، ممکن است دلایل احتمالی بیماری را نشان دهد. بنابراین ، با شکل کلیوی ، فشار دیاستولیک ("پایین") با وضوح بیشتری بالا می رود ، اختلالات غدد درون ریز و متابولیک باعث افزایش متناسب در فشار سیستولیک و دیاستولیک می شود و با آسیب شناسی قلب و عروق خونی ، شکل "فوقانی" به طور عمده افزایش می یابد.
در زیر گروههای اصلی فشار خون بالا را بر اساس علت پاتولوژی در نظر می گیریم.
عامل کلیوی در پیدایش فشار خون ثانویه
کلیه ها یکی از ارگان های اصلی فشار خون طبیعی هستند. شکست آنها باعث افزایش فشار خون می شود ، ثانویه به عنوان یک عضو هدف در فشار خون اساسی نقش دارند. فشارخون علامت دار با منشأ کلیوی با آسیب رساندن به رگهای عضو (فرم رگ عروقی) یا پارانشیم (رنجوپارانشیمی) همراه است.
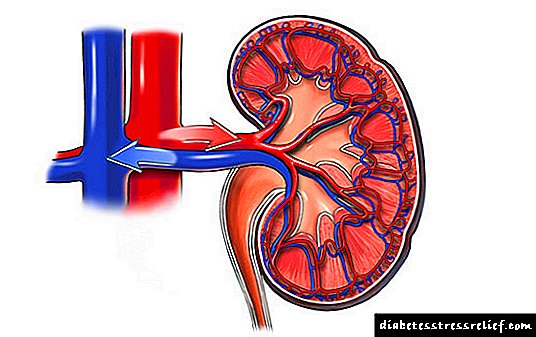
پرفشاری خون کلیوی
واریته عروقی با کاهش میزان خون در رگها به کلیه ایجاد می شود ، در پاسخ به این ، مکانیسم هایی با هدف احیای جریان خون فعال می شوند ، مقدار زیادی رنین آزاد می شود که به ناچار تحریک افزایش عروق ، اسپاسم و در نتیجه افزایش شاخص های فشار را ایجاد می کند.
از جمله دلایل فشار خون بالا عروق ، آترواسکلروز ، که در 3/4 بیمار تشخیص داده می شود ، و ناهنجاری های مادرزادی عروق کلیوی که 25 درصد موارد این آسیب شناسی را تشکیل می دهند ، نقش بزرگی دارند. در موارد نادرتر ، واسکولیت (التهاب در رگها) به عنوان علل نشان داده شده است - برای مثال ، سندرم گودپاستور ، آنوریسم عروقی ، فشرده سازی کلیه از خارج توسط تومورها ، ضایعه متاستاتیک و غیره.
ویژگی های علائم بالینی فشار خون بالا عروق:
- شروع حاد بیماری ، عمدتاً در مردان بعد از 50 سال یا زنان زیر سی سال ،
- میزان بالای مقاومت به فشار خون در مقابل درمان ،
- بحران های فشار خون بالا مشخص نیست ،
- فشار دیاستولیک بیشتر می شود ،
- علائم بیماری کلیوی وجود دارد.
پرفشاری خون کلیوی
فشار خون شریانی ثانویه Renoparenchymal با آسیب به پارانشیم همراه است و شایع ترین شکل پاتولوژی محسوب می شود ، که شامل حداکثر 70 درصد فشار خون ثانویه. علل احتمالی آن شامل گلومرولونفریت مزمن ، پیرونفریت ، عفونتهای مکرر کلیه ها و مجاری ادراری ، دیابت قندی و نئوپلاسم های پارانشیم کلیوی است.
پرفشاری خونریزی ثانویه در کلینیک با ترکیبی از افزایش فشار با علائم "کلیوی" مشخص می شود - تورم ، پف کردن صورت ، درد در ناحیه کمر ، اختلالات دیسوریک ، تغییر در طبیعت و میزان ادرار. بحران این نوع بیماری مشخص نیست ، به طور عمده فشار دیاستولیک افزایش می یابد.
اشکال غدد درون ریز فشار خون ثانویه

پرفشاری خون شریانی غدد درون ریز در اثر عدم تعادل تأثیرات هورمونی ، آسیب به غدد درون ریز و اختلال در تعامل بین آنها ایجاد می شود. احتمال ابتلا به فشارخون بالا در این بیماری و سندرم Itenko-Cushing ، تومور فئوکروموسیتوم ، آسیب شناسی هیپوفیز با آکرومگالی ، سندرم آدرنوژیتال و سایر شرایط.
با اختلالات غدد درون ریز ، تشکیل هورمون هایی که می توانند اسپاسم عروقی را تقویت کنند ، تولید هورمونهای آدرنال را افزایش می دهند ، باعث حفظ مایعات و نمک در بدن می شوند. مکانیسم تأثیرات هورمونی متنوع است و کاملاً درک نشده است.
علاوه بر فشار خون بالا ، معمولاً علائم تغییرات هورمونی در کلینیک تلفظ می شود. - چاقی ، رشد بیش از حد مو ، تشکیل تریا ، پلی یوریا ، تشنگی ، ناباروری و غیره بسته به نوع بیماری ایجاد شده.
فشار خون علامت نوروژنیک
فشارخون عصبی با آسیب شناسی سیستم مرکزی همراه است. تومورهای مغز و غشای آن ، صدمات ، فرآیندهای حجم افزایش فشار داخل جمجمه و سندرم دیانسفالیک از جمله دلایل این بیماری است.
در کنار افزایش فشار ، علائم آسیب به ساختارهای مغزی ، سندرم فشار خون بالا و داده های مربوط به صدمات ناشی از سر وجود دارد.
فشار خون بالا و فاکتور عروقی
افزایش فشار در برابر پس زمینه آسیب شناسی عروقی یا قلبی نامیده می شود همودینامیک فشار خون شریانی ثانویه. آسیب آئورت آترواسکلروتیک ، انسداد ، برخی نقایص دریچه ، نارسایی مزمن قلب ، اختلالات شدید ریتم قلب منجر به آن می شود.
آترواسکلروز آئورت یک آسیب شناسی مکرر در سالمندان محسوب می شود ، که به افزایش فشار عمدتا سیستولیک کمک می کند ، در حالی که دیاستولیک می تواند در همان سطح باقی بماند. اثرات منفی چنین فشار خون بالا در پیش آگهی نیاز به درمان اجباری با در نظر گرفتن فاکتور اتیولوژیکی دارد.
انواع دیگر فشار خون بالا
علاوه بر بیماری های ارگان ها و غدد درون ریز ، با مصرف داروها (هورمون ها ، داروهای ضد افسردگی ، داروهای ضد التهابی و غیره) ، اثرات سمی الکل ، استفاده از برخی محصولات (پنیر ، شکلات ، ماهی ترشی) می توان افزایش فشار را ایجاد کرد. نقش منفی استرس شدید و همچنین وضعیت بعد از عمل مشخص است.
تظاهرات و روشهای تشخیصی فشار خون بالا
علائم فشار خون ثانویه با بیماری ارتباط نزدیکی دارند و همین امر باعث افزایش شاخص های فشار می شود. علائم اصلی که کل توده این بیماری ها را متحد می کند ، افزایش مداوم فشار خون در نظر گرفته می شود که درمان آن دشوار است. بیماران از سردرد مداوم ، سر و صدا در سر ، درد در ناحیه شکم ، احساس تپش قلب و درد قفسه سینه ، لرزیدن مگس ها در جلوی چشم شکایت دارند. به عبارت دیگر ، تظاهرات فشار خون ثانویه بسیار شبیه به شکل اساسی آسیب شناسی است.
علائم پاتولوژی اعضای دیگر بر افزایش فشار افزوده می شود. بنابراین با فشار خون کلیوی ورم ، تغییر در میزان ادرار و ماهیت آن ، ایجاد اختلال ، تب ، کمردرد امکان پذیر است.
تشخیص اشکال کلیه به عنوان رایج ترین شامل موارد زیر است:
- ادرار (مقدار ، ریتم روزانه ، شخصیت رسوب ، وجود میکروب ها) ،
- رنوگرافی رادیوایزوتوپ ،
- پیلوگرافی کنتراست اشعه ایکس ، سیستوگرافی ،
- آنژیوگرافی کلیه
- معاینه سونوگرافی ،
- CT ، MRI با تشکيل حجم احتمالی ،
- بیوپسی کلیه

فشار خون غدد درون ریزعلاوه بر افزایش واقعی فشار ، این بیماری با بحران های همدردی ، ضعف در موش ها ، افزایش وزن و تغییر در دیورز همراه است. با فئوکروموسیتوم ، بیماران از تعریق ، لرز و تپش قلب ، اضطراب عمومی ، سردرد شکایت دارند. اگر تومور بدون بحران پیش رود ، در این کلینیک شرایط ضعف وجود دارد.
آسیب به غدد فوق کلیوی در سندرم کوهن باعث فشار خون بالا و ضعف شدید ، ادرار بیش از حد به خصوص در شب ، تشنگی می شود. پیوستن به تب ممکن است یک تومور بدخیم غده فوق کلیوی باشد.
افزایش وزن به موازات شروع فشار خون ، کاهش عملکرد جنسی ، تشنگی ، خارش پوست ، علائم کشش مشخصه (کشیدگی) ، اختلالات متابولیسم کربوهیدرات نشان دهنده یک سندرم ایتنکو-کوشینگ است.
جستجوی تشخیصی فشار خون ثانویه غدد درون ریز شامل موارد زیر است:
- شمارش کامل خون (لکوسیتوز ، اریتروسیتوز) ،
- مطالعه متابولیسم کربوهیدرات (هایپرگلیسمی) ،
- تعیین الکترولیت خون (پتاسیم ، سدیم) ،
- آزمایش خون و ادرار برای هورمون ها و متابولیت های آنها مطابق با علت احتمالی فشار خون ،
- CT ، MRI غده آدرنال ، غده هیپوفیز.
فشار خون ثانویه همودینامیک همراه با آسیب شناسی قلب و عروق خونی. آنها با افزایش فشار عمدتا سیستولیک مشخص می شوند. یک دوره ناپایدار بیماری غالباً مشاهده می شود که افزایش فشار خون با افت فشار خون همراه باشد. بیماران از سردرد ، ضعف ، ناراحتی در قلب شکایت دارند.
برای تشخیص اشکال همودینامیکی فشار خون بالا ، کل طیف مطالعات آنژیوگرافی ، سونوگرافی قلب و عروق خونی ، ECG استفاده می شود ، در صورت وجود مشکوک به تصلب شرایین ، طیف لیپید اجباری است. مقدار زیادی از اطلاعات در چنین بیمارانی با گوش دادن معمول به قلب و عروق خونی فراهم می شود ، که این امکان را می دهد تا سر و صدای مشخصی در شریان های آسیب دیده ، دریچه های قلب تعیین شود.
اگر فشارخون علامت عصبی مشکوک باشد یک معاینه کامل عصبی انجام دهید ، اطلاعات مربوط به آسیب ها ، عفونت های عصبی ، عملکرد مغز را روشن کنید. علائم فشار خون در چنین بیمارانی همراه با علائم اختلال عملکرد اتونوم ، فشارخون داخل جمجمه (سردرد ، استفراغ) ، تشنج ممکن است.
این معاینه شامل CT ، MRI مغز ، ارزیابی وضعیت عصبی ، الکتروانسفالوگرافی ، احتمالاً سونوگرافی و آنژیوگرافی بستر عروقی مغز است.
علل
فشارخون علامتدار - فشار خون بالا که در اثر آسیب به اندام ها یا سیستم های بدن درگیر در تنظیم فشار خون است.
در این حالت انسداد داخل عروقی با پلاک های آترواسکلروتیک یا تنگ شدن رگ های خونی به دلیل افزایش تعداد آنزیم ها که تنظیم کننده قطر شریان است رخ می دهد. این نوع بیماری به فشار خون ثانویه اشاره دارد.
اگر فشارخون به این شکل تشخیص داده شود ، اندامهای حیاتی فرد تحت تأثیر قرار می گیرد: مغز ، کلیه ها ، قلب ، رگ های خونی ، کبد.
فشار داخل عروقی افزایش یافته از نتایج فرآیندهای پاتولوژیکی است که در این اندامها اتفاق می افتد ، در موارد نادری ، فشار خون بالا می تواند منبع آسیب شناسی در اندامهای هدف باشد.
براساس آمار ، فشارخون ثانویه به این شکل در 5 تا 15٪ مواردی که توسط پزشکان ثبت شده است ، بروز می کند. علاوه بر این ، شکایات افراد مبتلا به فشار خون بالا و علائم تقریباً یکسان بود.
براساس علت بیماری ، حدود 70 نوع تشخیص وجود دارد که باعث افزایش فشار داخل عروقی می شود. این عامل چیزی بیش از یک علامت نیست ، بنابراین شما باید با پزشک مشورت کنید ، و خود درمانی نکنید. شایع ترین پدیده هایی را که در آنها افراد دچار فشار خون بالا می شوند در نظر بگیرید:
- بیشتر اوقات ، فشار خون ثانویه داخل عروقی به دلیل بیماری های اندام های ادراری ، کلیه ها و همچنین عروق کلیوی به شکل کلیوی رخ می دهد. این ناهنجاری ها می توانند مادرزادی و اکتسابی باشند.
مادرزادی شامل: رشد غیر طبیعی ارگان ها ، بیماری کلیه پلی کیستیک ، هیپوپلازی ، کلیه متحرک ، هیدرونفروز ، دیستوپیا است.
اکتسابی عبارتند از: واسکولیت سیستماتیک ، گلومرولونفریت پراکنده ، urolithiasis ، بیماریهای انکولوژیک سیستم کلیوی ، ادراری و عروقی ، آترواسکلروز ، پیونونفریت ، ترومبوز ، سل کلیه ، آمبولی عروق کلیه.
- شکل غدد درون ریز فشار خون ثانویه در پس زمینه فرآیندهای پاتولوژیک غدد درون ریز رخ می دهد. تیروتوکسیکوز ، سندرم ایتنکو-کوشینگ ، فئوکروموسیتوم و سندرم کان نمونه بارز این پدیده است.
تیروتوکسیکوزیس نوعی بیماری برانگیخته از عملکرد غده تیروئید است. در همین زمان ، تیروکسین (هورمون) بیش از حد وارد بدن می شود. این بیماری با افزایش فوق العاده ای در فشار داخل عروقی مشخص می شود ، که در آن مقادیر دیاستولیک در حد طبیعی باقی می مانند و مقادیر سیستولیک به میزان قابل توجهی افزایش می یابد.
فئوکروموسیتوم همچنین به شکل غدد درون ریز فشار خون اشاره دارد و به دلیل تومور غده فوق کلیوی ایجاد می شود. افزایش فشار داخل عروقی مهمترین علامت بیماری است. علاوه بر این ، مقادیر می توانند برای هر فرد به صورت جداگانه متفاوت باشند: در یک بیمار ، در محدوده مشخصی بمانید و در دیگری - باعث حملات فشار خون بالا شوید.
آلدوستروما یا سندرم کان به دلیل افزایش ترشح هورمون در جریان خون - آلدوسترون ، که باعث برطرف شدن بی موقع سدیم از بدن می شود ، ظاهر می شود. این آنزیم به مقدار زیاد می تواند روی فرد تأثیر منفی بگذارد.
سندرم Itenko-Cushing اغلب باعث فشار خون ثانویه به شکل غدد درون ریز (تقریباً 80٪ موارد) می شود. علائم اصلی این بیماری عدم تطابق صورت و اندام است. در همین زمان ، پاها و بازوها بیمار بدون تغییر باقی می ماند و صورت به صورت پف و قهوه ای ماه به دست می آید.
اوج همچنین به دلیل کاهش فعالیت جنسی ، می تواند باعث فشار خون شریانی شود.
- شکل عصبی فشار خون بالا شریانی با نقص در عملکرد سیستم عصبی مشخص می شود. علت فشار خون شریانی ثانویه نوروژنیک آسیب دیدگی مغزی ، شرایط ایسکمیک ، بروز نئوپلاسم ها ، آنسفالیت در مغز است. در این حالت علائم مختلفی وجود دارد ، بنابراین این نوع فشار خون بالا به راحتی با بیماری های قلبی (بدون تشخیص خاص) اشتباه گرفته می شود.
درمان این نوع فشار خون بالا با هدف ترمیم عملکرد مغز و عملکرد اندام ها انجام می شود.
- تظاهرات همودینامیک علامتی در نتیجه آسیب به شریان های قلبی و خود ارگان رخ می دهد: باریک شدن آئورت از یک طبیعت مادرزادی ، آترواسکلروز ، برادی کاردی ، بیماری مادرزادی دریچه میترال ، بیماری عروق کرونر ، نارسایی قلبی. خیلی اوقات پزشکان با این شکل از بیماری اختلاف در شاخص های فشار خون را ایجاد می کنند: این مقادیر سیستولیک است که افزایش می یابد.
فشارخون علامت دار همچنین می تواند ناشی از ترکیبی از چندین بیماری قلبی یا قلبی ریوی باشد.
پزشکان غالباً فشار خون شریانی دارویی را نشان می دهند که در نتیجه استفاده انسان از داروهایی است که باعث افزایش مقادیر تونومتر داخل عروقی ، یعنی داروهای ضد بارداری ، داروهای حاوی گلوکوکورتیکوئیدها ، ایندومتاسین همراه با افدرین ، لووتیروکسین می شود.
همچنین شایان ذکر است که فشار خون بالا علامتدار به صورت زودگذر ، دوست داشتنی ، پایدار و بدخیم تقسیم می شود. چنین بیماریهای پرفشاری خون بستگی به علت بروز آنها ، آسیب رساندن به اعضای هدف و غفلت از این بیماری دارد ، بنابراین توصیه می شود به علائم ذاتی فشار خون شریانی داخل عروقی توجه داشته باشید و در کمترین میزان فشار (در حالت آرام) با پزشک مشورت کنید.
اطلاعات عمومی
برخلاف فشارخون اساسی (اولیه) مستقل ، فشار خون شریانی ثانویه علائم بیماری هایی است که باعث ایجاد آنها شده است. سندرم فشار خون بالا با یک دوره بیش از 50 بیماری همراه است. از بین تعداد کل شرایط فشار خون بالا ، نسبت فشار خون شریانی علامتی حدود 10٪ است. دوره فشار خون شریانی علامت دار با علائمی مشخص می شود که باعث می شود آنها را از فشار خون اساسی (فشار خون بالا) متمایز کنیم:
- بیماران زیر 20 سال و بالای 60 سال ،
- رشد ناگهانی فشار خون شریانی با فشار خون بالا ،
- البته به سرعت در حال پیشرفت ،
- توسعه بحران های همدردی ،
- تاریخچه بیماریهای اتیولوژیک ،
- پاسخ ضعیف به درمان استاندارد ،
- افزایش فشار دیاستولیک در فشار خون شریانی کلیوی.

طبقه بندی
با توجه به پیوند اتیولوژیکی اولیه ، فشار خون شریانی علامتی به دو دسته تقسیم می شود:
عصبی (به دلیل بیماری ها و ضایعات سیستم عصبی مرکزی):
همودینامیک (به دلیل صدمه به عروق و قلب بزرگ):
فرم های دوز در هنگام مصرف مواد معدنی و گلوکوکورتیکوئیدها ، ضد بارداری پروژسترون و حاوی استروژن ، لووتیروکسین ، نمک فلزات سنگین ، ایندومتاسین ، پودر شیرین بیان و غیره.
4 شکل فشار خون شریانی علامت دار وجود دارد: گذرا ، حساس ، پایدار و بدخیم ، بسته به اندازه و ماندگاری فشار خون ، شدت هیپرتروفی بطن چپ ، ماهیت تغییرات فوندوس.
فشار خون شریانی گذرا با افزایش ناپایدار فشار خون مشخص می شود ، هیچ تغییری در عروق فوندوس وجود ندارد ، هیپرتروفی بطن چپ عملاً مشخص نمی شود. با فشار خون شریانی حساس ، افزایش متوسط و ناپایدار در فشار خون مشاهده می شود ، که به طور مستقل کاهش نمی یابد. هیپرتروفی خفیف بطن چپ و باریک شدن عروق شبکیه ذکر شده است.
فشارخون پایدار شریانی با فشار خون مداوم و زیاد ، فشار خون بالا میوکارد و تغییرات عروقی برجسته در فوندوس مشخص می شود (آنژیورتینوپاتی I - درجه درجه). فشار خون شریانی بدخیم با فشار خون به شدت افزایش یافته و پایدار (به خصوص دیاستولیک> 120-130 میلی متر جیوه) ، شروع ناگهانی ، پیشرفت سریع و خطر عوارض شدید عروقی از قلب ، مغز ، فوندوس مشخص می شود که پیش آگهی نامطلوب را تعیین می کند.
فشار خون شریانی پارانشیمی نفروژنیک
بیشتر اوقات ، فشار خون شریانی علامت دار از منشا نفروژنیک (کلیوی) است و در گلومرولونفریت حاد و مزمن ، پیرونفریت مزمن ، پلی کیستیک و هیپوپلازی کلیوی ، نفروپاتی های نقدی و دیابتی ، صدمات و سل کلیه ها ، آمیلوئیدوز ، SLE ، تومورها مشاهده می شود.
مراحل اولیه این بیماری ها معمولاً بدون فشار خون شریانی رخ می دهد. فشار خون بالا با آسیب شدید به بافت یا دستگاه کلیه ها ایجاد می شود. از خصوصیات فشار خون بالا شریانی کلیه عمدتاً سن جوانی بیماران ، عدم وجود عوارض مغزی و عروق کرونر ، ایجاد نارسایی مزمن کلیوی ، ماهیت بدخیم دوره (در پیرونفریت مزمن - در 12.2٪ ، گلومرولونفریت مزمن - در 11.5٪ موارد) است.
در تشخیص فشار خون بالا فشار خون کلیوی ، سونوگرافی کلیه ها ، سونوگرافی ادرار (پروتئینوری ، هماچوری ، سیلندرووری ، پیوریا ، هیپوستنوری - وزن مخصوص ادرار کم تشخیص داده می شود) ، تعیین کراتینین و اوره در خون (آزوتمی تشخیص داده می شود). به منظور بررسی عملکرد ترشحی- ترشحی کلیه ها ، انجام عمل جراحی ریزوگرافی ایزوتوپ ، ادرار و علاوه بر این ، آنژیوگرافی ، سونوگرافی عروق کلیه ها ، MRI و CT کلیه ها و بیوپسی کلیه انجام می شود.
فشار خون شریانی رنوواسکولار عروقی نفروژنیک (وازورنال)
فشار خون شریانی کلیوی یا عروقی به عنوان یک نتیجه از اختلالات یک یا دو طرفه جریان خون کلیوی شریانی ایجاد می شود. در 2/3 از بیماران ، علت فشار خون بالا شریانی عروق ، ضایعه آترواسکلروتیک شریان های کلیوی است. فشار خون با باریک شدن لومن شریان کلیوی 70٪ یا بیشتر ایجاد می شود. فشار خون سیستولیک همیشه بالاتر از 160 میلی متر جیوه ، دیاستولیک - بیش از 100 میلی متر جیوه
فشار خون شریانی رگ عروقی با شروع ناگهانی یا وخیم شدن شدید دوره ، عدم حساسیت به دارو درمانی ، بخش بالایی از دوره بدخیم (در 25٪ بیماران) مشخص می شود.
علائم تشخیصی فشار خون شریانی وازورنال عبارتند از: سوفل سیستولیک بیش از پیش بینی عروق کلیوی ، تعیین شده توسط سونوگرافی و اوروگرافی - کاهش در یک کلیه ، کاهش سرعت کنتراست. سونوگرافی - علائم اکووسکوپی عدم تقارن شکل و اندازه کلیه ها بیش از 1.5 سانتی متر است. آنژیوگرافی باریک شدن متمرکز عروق کلیوی را نشان می دهد. اسکن سونوگرافی مضاعف شریان های کلیوی تخطی از جریان اصلی کلیه را تعیین می کند.
در صورت عدم درمان فشار خون شریانی وازورنال ، بقای بیمار 5 ساله حدود 30٪ است. شایع ترین دلایل مرگ و میر حوادث مغزی ، انفارکتوس میوکارد و نارسایی حاد کلیوی است. در درمان فشار خون شریانی وازورنال ، هم از داروهای درمانی و هم از روشهای جراحی استفاده می شود: آنژیوپلاستی ، استنتینگ ، عملیات سنتی.
با تنگی قابل توجه ، استفاده طولانی از دارو درمانی غیر قابل توجیه است. دارو درمانی اثر کوتاه و متناوب دارد. درمان اصلی جراحی یا اندوواسکولار است. در صورت فشار خون شریانی وازورنال ، استنت داخل عروقی برای گسترش لومن شریان کلیوی و جلوگیری از باریک شدن آن ، گشاد شدن بادکنک قسمت باریک رگ ، مداخلات بازسازی کننده بر روی شریان کلیوی نصب شده است: برداشتن با آناستوموز ، پروتز و دور زدن آناستوموزهای عروقی.
فئوکروموسیتوم
فئوکروموسیتوم ، یک تومور تولید کننده هورمون که از سلولهای کرومافین مدولا آدرنال ایجاد می شود ، 0.2 تا 0.4 درصد از کلیه اشکال رایج فشار خون شریانی علامتی را تشکیل می دهد. فئوکروموسیتومها کاتکول آمین ها را ترشح می کنند: نوراپی نفرین ، آدرنالین ، دوپامین. دوره آنها با فشار خون شریانی همراه است و بطور دوره ای دچار بحران های فشار خون بالا می شود. علاوه بر فشار خون بالا با فئوکروموسیتوم ، سردردهای شدید ، افزایش تعریق و تپش قلب مشاهده می شود.
فئوکروموسیتوم هنگامی تشخیص داده می شود که با انجام آزمایشات دارویی تشخیصی (آزمایش هایی با هیستامین ، تیرامین ، گلوکاگون ، کلونیدین و غیره) ، مقدار بیشتری کاتکول آمین ها در ادرار تشخیص داده می شود. سونوگرافی ، MRI یا CT از غده فوق کلیوی امکان بومی سازی دقیق تر تومور را فراهم می کند. با انجام اسکن رادیوایزوتوپ غدد آدرنال ، می توان فعالیت هورمونی فئوکروموسیتوم را مشخص کرد ، تومورهای موضعی فوق کلیوی آدرنال ، متاستازها را تشخیص داد.
فئوکروموسیتومها بطور انحصاری با جراحی درمان می شوند ، قبل از عمل ، تصحیح فشار خون شریانی با مسدود کننده های α- یا β- آدرنرژیک انجام می شود.
آلدوسترونیسم اولیه
فشار خون شریانی در سندرم کان یا هایپرآلدوسترونیت اولیه توسط آدنوم قشر آدرنال تولید آلدوسترون ایجاد می شود. آلدوسترون باعث توزیع مجدد یون های K و Na در سلول ها ، احتباس مایعات در بدن و ایجاد هیپوکالمی و فشار خون شریانی می شود.
فشار خون بالا از نظر اصلاح پزشکی قابل تحمل نیست ، حملات میاستنی گراویس ، تشنج ، پاراستزی ، تشنگی و نیکتروری وجود دارد. بحران های فشار خون بالا با ایجاد نارسایی حاد بطن چپ (آسم قلبی ، ادم ریوی) ، سکته مغزی ، فلج هیپوکالمی قلب ممکن است.
تشخيص آلدوسترونيسم اوليه براساس تعيين سطح پلاسماي آلدوسترون ، الكتروليت ها (پتاسيم ، كلر ، سديم) است. غلظت بالایی از آلدوسترون در خون و دفع زیاد آن در ادرار ، آلکالوز متابولیک (pH خون - 6.46-7.60) ، هیپوکالمی (
درمان فشار خون بالا علامتدار
درمان فشار خون ثانویه شامل یک رویکرد فردی به هر بیمار است ، زیرا ماهیت داروها و روشهای تجویز شده بستگی به آسیب شناسی اصلی دارد.
با انسداد آئورت ، نقایص دریچه ای ، ناهنجاری عروق کلیه ها ، این سوال مطرح می شود که نیاز به اصلاح جراحی تغییرات است. تومورهای غده فوق کلیوی ، هیپوفیز و کلیه نیز تحت عمل جراحی قرار دارند.
در فرآیندهای عفونی و التهابی در کلیه ها ، بیماری پلی کیستیک ، داروهای ضد باکتریایی ، ضد التهابی ، ترمیم متابولیسم آب نمک ، در موارد شدید همودیالیز یا دیالیز صفاقی ضروری است.
فشار خون داخل جمجمه نیاز به تعیین دیورتیک های اضافی دارد ، در بعضی موارد درمان ضد تشنج ضروری است و فرآیندهای حجمی (تورم ، خونریزی) با عمل جراحی برداشته می شوند.
درمان ضد فشار خون به معنی انتصاب همان گروه های دارویی است که در صورت فشار خون بالا ضروری هستند. نشان دادن:
- مهار کننده های ACE (آنالاپریل ، پریندوپریل) ،
- بتا بلاکرها (آتنولول ، متوپرولول) ،
- آنتاگونیست های کانال کلسیم (دیلتیازم ، وراپامیل ، آملودیپین) ،
- دیورتیک ها (فوروزمید ، دیاکارب ، وروشپیرون) ،
- عروق محیطی (پنتوکسیفیلین ، سرمیون).
شایان ذکر است که هیچ رژیم درمانی واحدی برای فشارخون ثانویه در کلیه بیماران وجود ندارداز آنجا که داروهای موجود در لیست تجویز شده برای شکل اولیه بیماری ممکن است در بیماران مبتلا به آسیب شناسی کلیه ها ، مغز یا رگ های خونی منع مصرف داشته باشند. به عنوان مثال ، مهار کننده های ACE نمی توانند برای تنگی عروق کلیوی که منجر به فشار خون بالا در کلیه می شود ، تجویز شود و مسدود کننده های بتا در افرادی که دارای آریتمی شدید در برابر نقایص قلبی هستند ، انسداد آئورت منع مصرف دارد.
در هر حالت ، درمان بهینه بر اساس تظاهرات ، اول از همه ، آسیب شناسی مسبب انتخاب می شود ، که علائم و موارد منع مصرف برای هر دارو را تعیین می کند. این انتخاب با تلاش مشترک متخصصان قلب ، غدد درون ریز ، مغز و اعصاب ، جراحان انجام می شود.
فشار خون شریانی ثانویه برای پزشکان بسیاری از تخصص ها یک مشکل فوری است ، زیرا نه تنها شناسایی آن بلکه تعیین علت یک فرایند پیچیده و اغلب طولانی است که نیاز به روش های بی شماری دارد. در این راستا ، بسیار مهم است که بیمار در اسرع وقت با یک متخصص قرار ملاقات داشته باشد و تمام علائم وی ، ماهیت رشد پاتولوژی ، تاریخچه پزشکی ، موارد خانوادگی برخی از بیماریها را با جزئیات شرح دهد. تشخیص صحیح فشار خون ثانویه کلید موفقیت در درمان و پیشگیری از عوارض خطرناک آن است.
علائم فشار خون ثانویه
علاوه بر افزایش فشار داخل عروقی در فشار خون ثانویه ، بیمار علائم دیگری نیز دارد. کارشناسان تظاهرات بالینی فشارخون علامتدار را که شامل 3 عامل است: افزایش فشار خون (بیان شده توسط شاخص های مقاومت یا نامنظم) ، وخیم تر شدن وضعیت عمومی و وجود علائم ذاتی در روند پاتولوژیک که در اشکال همودینامیک ، نوروژنیک ، غدد درون ریز و کلیوی مشاهده می شود ، ثبت کردند.
در بعضی موارد ، فرآیندهای پاتولوژیک به شکلی نهفته پیش می روند ، اما تنها علامتی که به آنها اشاره دارد تحریک می شود - بیماری فشار خون ثانویه. بنابراین ، نباید به نظرات خویشاوندان ، دوستان خود گوش فرا داد و بدون تشخیص پزشکی کامل به درمان متوسل شد و یا فشارخون را منحصراً با داروهای مردمی درمان کرد.
بیماری فشارخون علامتی را می توان با علائمی بیان کرد که در محدوده مشخصی بطور پایدار وجود داشته باشد ، یا ناگهان ظاهر و ناپدید شود. هایپرتونیک ممکن است به بیماریهای زیر توجه کند:
- درد در ناحیه ، گردن ، معابد ، لوب فرونتال.
- مشکلات مربوط به دفع ادرار.
- گردابهای سر.
- حالت تهوع ، که همراه با استفراغ است.
- گرفتگی
- اختلال توجه یا حافظه.
- خستگی و ضعف ، بی حالی.
- ظاهر "مگس" در جلوی چشم.
- افزایش تعداد دفعات سفرهای شبانه به توالت.
- ناتوانی جنسی یا قاعدگی نامنظم.
- دفع بیش از حد ادرار از بدن.
- خستگی
- وزوز گوش
- ناراحتی یا درد در ناحیه قلب.
- لرزش بدن یا دست ها.
- رشد موهای بدن.
- استخوان های شکننده
- تب
- افزایش درجه حرارت بدن ناشی از یک بیماری عفونی نیست.
- انحرافات از روان (سیستم عصبی مرکزی) ، به شکل بی هوشی یا برانگیختگی روانی. آنها به دلیل انتقال بحران فشار خون بالا به بیماران بوجود می آیند.
 با توجه به اینکه سیستم عصبی مرکزی حالت استرس ناشی از بیماری را تجربه می کند ، می تواند فرد را با درگیری از ترس ، وحشت ، اضطراب ، ترس از مرگ به شدت آزار دهد.
با توجه به اینکه سیستم عصبی مرکزی حالت استرس ناشی از بیماری را تجربه می کند ، می تواند فرد را با درگیری از ترس ، وحشت ، اضطراب ، ترس از مرگ به شدت آزار دهد.
علائم طبیعت اضافی شامل ضربان قلب سریع ، افزایش عرق کردن و رنگ پریدگی پوست بدون عواملی است که می تواند در این تظاهرات تأثیر بگذارد.
همچنین شایان ذکر است که علائم فوق مشابه علائم فشار خون داخل جمجمه است. این واقعیت بار دیگر نیاز به معاینه پزشکی را اثبات می کند.
ویژگی ها
براساس تظاهرات فشار خون ، بسیاری از افراد فشار خون ثانویه را با فشار خون بالا اشتباه می گیرند. درمان نادرست در این حالت منجر به عواقب غیرمنتظره ای می شود: بحران فشار خون بالا ، بیماری عروق کرونر قلب ، سکته مغزی ، انفارکتوس میوکارد ، که به طور قابل توجهی روند بیماری را پیچیده می کند و منجر به مرگ زودرس می شود.
فشارخون علامتدار از نظر ابتلا به علائم اصلی تفاوت دارد:
- با استفاده از داروهای ضد فشار خون ، فشار خون همیشه عادی نمی شود ، یا برای مدت طولانی به حالت عادی بر می گردد.
- حملات مکرر هراس رخ می دهد.
- افزایش فشار ناگهان رخ می دهد ، در همان نرخ بمانید یا برای مدت کوتاهی به حالت عادی برگردید.
- این بیماری به سرعت پیشرفت می کند.
- این بیماری در فرد زیر 20 سال مشاهده می شود ، یا بیش از 60 سال زندگی کرده است.
اگر علائم فوق و علائم بیماری فشار خون ثانویه را دارید ، باید سریعاً به پزشک مراجعه کنید. یادآوری این نکته حائز اهمیت است: هرچه زودتر تشخیص داده شد ، از بین بردن علت فشار داخل عروقی و جلوگیری از عوارض آسان تر می شود.
درمان فرم ثانویه فشار خون شریانی با هدف کاهش پارامترهای داخل عروقی انجام می شود. به طور طبیعی ، این امر پس از حذف علت ظاهر آنها - فرآیندهای پاتولوژیک در بدن امکان پذیر خواهد بود.
برای این کار از 2 نوع درمانی استفاده می شود:
- مداخله جراحی. این به شما امکان می دهد نئوپلاسم های غدد درون ریز ، مغز و کلیه ها ، نقایص قلبی که باعث فشار خون بالا می شود را از بین ببرید. در صورت لزوم ، در طول عمل ، کاشت مصنوعی در فرد کاشته می شود ، یا اندام های آسیب دیده برداشته می شوند.
- دارو درمانی هنگامی لازم است که بعد از عمل ، فشار خون بالا به دلیل اختلالات هورمونی غیرقابل تحمل ادامه یابد. در این حالت ، بیمار باید تا زمان مرگ (دارو به طور مداوم) دارو را مصرف کند.
برای درمان از داروها استفاده می شود - آنتاگونیست هایی که تولید هورمون های مضر را متوقف می کنند و مانع از افزایش فشار خون می شوند: ادرارآورها ، سارتان ، مهارکننده های ACE ، مسدود کننده های بتا و مسدود کننده کانال های کلسیم ، داروهای متمرکز کننده ، آلفا بلاکرها و داروهایی که گیرنده های عروقی را مسدود می کنند.
بنابراین ، فشارخون ثانویه با حالت پیچیده ای از فرد مشخص می شود ، که شامل بیماری های پاتولوژیک اندام های هدف نیز می شود ، بنابراین خوددرمانی در این مورد غیرقابل قبول است. توصیه می شود سالانه توسط متخصص قلب و عروق انجام شود ، حتی اگر علائم پرفشاری خون کاملاً وجود نداشته باشد ، زیرا ممکن است فرد به ضعف خفیف توجه نکند (فشارخون را برای خستگی بنویسید) یا متوجه پرفشاری خون به صورت پنهان نشود ، به این بیماری اجازه می دهد تا فعالانه حرکت کند و عمر را کوتاه کند.
برای تهیه مطالب از منابع زیر اطلاعاتی استفاده شده است.
پاتوژنز
GB به دلیل محدودیت فعالیت ذهنی تحت تأثیر فاکتورهای روانی و حرکتی ایجاد می شود که باعث نقض تنظیم قشر مغز و تحت قشر سیستم وازوموتور و مکانیسم های هورمونی کنترل فشار خون می شود. متخصصان سازمان بهداشت جهانی تعدادی از عوامل خطر برای گسترش فشار خون شریانی را مشخص می کنند: سن ، جنس ، سبک زندگی بی تحرک ، خوردن کلرید سدیم ، سوء مصرف الکل ، رژیم غذایی منفی ، سیگار کشیدن ، دیابت ، چاقی ، بالا رفتن میزان داروهای آتروژنیک و تری گلیسیرید ، وراثت و غیره.
متخصصان سازمان بهداشت جهانی و IAG بیماران بسته به میزان فشار خون و وجود موارد زیر ، گروههای خطر کاملی را تقسیم می کنند: الف) عوامل خطر ، ب) آسیب اندام به دلیل فشار خون و ج) شرایط بالینی همزمان.