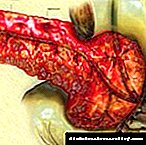
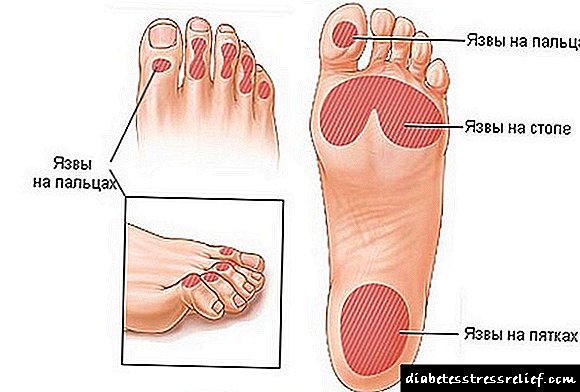
عواقب قطع عضو در دیابت

اثر منفی طولانی مدت سطح بالای گلیسمی روی رگ های خونی بدن ممکن است منجر به آسیب دائمی آنها شود. وظیفه حیاتی یک فرد دیابتی حفظ مقادیر قند در محدوده 6.7-8.0 میلی مول در لیتر است.
افراد دیابتی باید بدانند! قند برای همه طبیعی است کافی است هر روز قبل از غذا دو کپسول مصرف کنید ... جزئیات بیشتر >>
یک جمله خوش بینانه برای بیماران غدد درون ریز این است که قطع عضو جزئی در دیابت به هیچ وجه بر امید به زندگی تأثیر نمی گذارد. علل و جلوگیری از عوارض دیر هنگام چیست؟
جوهره حل مشکلات دیابت
پاهای بیمار مبتلا به دیابت مستعد ابتلا به دو نوع تغییر است. پاها تحت تأثیر قرار می گیرند ، مشکلات آنها توسط یک پزشک متخصص اطفال درمان می شود. وضعیت عروق اندام تحتانی بخشی از آنژیولوژیست است. داروهایی که نتایج ملموس به همراه ندارند ممکن است نیاز به مداخله جراحی داشته باشد. قطع عضو در بعضی موارد به یک کار مهم تبدیل می شود ، در غیر این صورت مسمومیت با خون اتفاق می افتد و ممکن است بیمار بمیرد.
چقدر سریع عوارض به اصطلاح دیر بیماری بیماری غدد درون ریز ایجاد می شود بستگی به این دارد:
- نوع دیابت (اول ، دوم) ،
- طول بیماری
- سن بیمار
- مقاومت عمومی بدن
درباره ایسکمی و گانگرن
اساس عمل جراحی رادیکال وجود یک عفونت پیشرونده است که از سد ایمنی عبور کرده است. چنین حالت مرزی ایسکمی بحرانی نامیده می شود. با آن ، نکروز بافتی ایجاد می شود ، کانون ها - زخم های استوایی.
چندین دلیل منجر به گانگرن می شود:
- میکروتروما مزمن غیر شفابخش (سایش ، خراشیدن ، برش) ،
- سوختن و سرمازدگی ،
- ناخن پا یا قشر کالوسوم ،
- بیماری قارچی.
ذرت و نواحی سوراخ دار از این نظر خطرناک هستند که زخم پوشیده از لایه ای از پوست می تواند در زیر آنها پنهان شود. غالباً این اتفاق در قسمتی از پا رخ می دهد که اصطکاک مداوم وجود داشته باشد یا وزن اصلی بدن بیمار کاهش یابد. پس از توسعه ، زخم گرمسیری روی بافتهای عمیق ، تا استخوانها و تاندونها تأثیر می گذارد.
در همان زمان ، دیابتی یک علامت درد را تجربه می کند ، که در وضعیت خوابیده به پشت می شود. ایسکمی به تنهایی نمی تواند عبور کند. اعتقاد بر این است که اگر در طی یک سال هیچ بهبودی حاصل نشود ، قطع عضو یا کامل قطع پا لازم است.
مراحل ایسکمی در نتیجه جبران طولانی مدت دیابت ایجاد می شود. علائم به صورت جداگانه و به صورت ترکیبی مشاهده می شوند:
- از دست دادن احساس
- بی حسی (گاهی ناگهانی و شدید ، مخصوصاً در شب) ،
- احساس سرما ، سوزش در اندام.
آتروفی عضلات پا ، زخم ها و خراش های روی پوست به خوبی بهبود نمی یابد. این مهم است که بدانید حتی پس از سفت شدن ، آثار تاریک و غیر محو باقی می مانند. هنگامی که چرک (گلبول های سفید مرده) ظاهر می شود ، بوی جنینی احساس می شود.
آماده سازی وزنه برداری برای عمل جراحی
سازندهای روی پاهای هر نوع باید با دقت کنترل شوند. مثلاً از خراشیدن ، از گزش حشرات خودداری کنید. کوچکترین میکروتروما تهدید می کند که به گانگرن تبدیل می شود.
اختلالات گردش خون غشایی و عفونت بافت منجر به عواقب زیر می شود:
- نکروز (مرگ سلولی) ،
- تغییر رنگ پوست روی پاها (از سایه ای دردناک و کم رنگ تا تیرگی) ،
- ظاهر پف پا در پا.
متخصصان در مورد احتمال لحظات بعد از عمل ذهنی (خطر حمله قلبی ، عفونت مجدد ، عفونت مجدد ، بروز هماتومهای زیر جلدی) بحث می کنند.
گروهی از پزشکان در دوره قبل از عمل ارزیابی می کنند:
- میزان آسیب اندام ،
- عوامل موفقیت در مداخله جراحی ،
- احتمال پروتز.
چندین نوع عارضه خطرناک وجود دارد: گنگنن مرطوب یا مرطوب. با نوع دوم ، عملیات به صورت برنامه ریزی شده انجام می شود ، در هر صورت - فوری (اضطراری). گانگرن مرطوب با عوارض قلب ، کلیه ها و کبد خطرناک است.
مراحل قطع عضو و ورزش درمانی واجب
عمل تحت بیهوشی عمومی (بیهوشی) انجام می شود. در طی چند ساعت عمل جراحی ، رعایت شکل گیری دقیق استامپ برای پروتز بیشتر پا ضروری است. پس از آن ، در بیمارستان و در منزل ، یک درمان زخم و بخیه روزانه و مبارزه فشرده با روند التهاب انجام می شود.
مراحل برداشتن قسمت هایی از اندام تحتانی وجود دارد:
- قطع عضو لوب پا (انگشتان دست ، متاتارس) ،
- برای قطع کردن پای بالا لازم است استخوان های پایینی را جدا کنید ،
- مفصل زانو و ران کاملاً حفظ شده است ،
- برداشتن قسمت آسیب دیده ران بالای زانو ،
- مفصل ران
- کاملاً باسن ، قطعات استخوان لگن.
با شروع از هفته دوم دوره بعد از عمل ، پزشک عملکرد عناصر عملی ژیمناستیک درمانی ، ماساژ برای بازگرداندن گردش خون طبیعی و جریان لنفاوی را تجویز می کند. حرکات ماساژ (نوازش ، ضربه زدن به نور) ابتدا بالاتر از ظهور ظهور و سپس روی آن روی خود انجام می شود.
با روش ورزش درمانی (مجموعه فیزیوتراپی) سطح باید جامد باشد ، بیمار باید روی معده خود دراز بکشد. برای کاهش تورم در اندام ، قسمت سالم پا بر روی تخت بیمار برداشته شده و ثابت می شود. یک اندام سالم همچنین تمرین و ماساژ را انجام می دهد. در هفته سوم ، بیمار مجاز به بلند شدن و ایستادن در نزدیکی تختخواب است. با نگه داشتن روی یک جسم پایدار ، او می تواند تمریناتی را که شامل عضلات کمر است انجام دهد.
در دوره بعد از عمل در طی بهبودی ، یک شرایط ضروری یک رژیم غذایی خاص و تصحیح دقیق عوامل هیپوگلیسمی است. ممکن است لازم باشد انسولین طولانی مدت را به طور موقت لغو کنید. مقدار کل روزانه هورمون به چندین تزریق انسولین کوتاه تقسیم می شود.
مشکلات بعد از عمل ، پروتز
در تمرین پزشکی ، تأیید می شود که اغلب 3-4 روز پس از عمل ، بیمار دچار ذات الریه (ذات الریه) می شود. بیماران دیابتی را می توان با دردهای فانتوم عذاب داد. دانشمندان در ادامه به بررسی علل بروز این علائم در قسمت های غایب بدن و راه های رفع آن می پردازند. ناراحتی فانتوم حتی در افرادی که برای از بین بردن فلانکس انگشت تحت عمل جراحی قرار گرفته اند ، ثبت می شود.
بیماران به همراه آنتی بیوتیک ها ، مسکن ها ، داروهای روانگردان ، آرام بخش تجویز می شوند. قطع عضو یک آسیب جدی جسمی و روانی است. لازم است افراد نزدیک به بیمار نزدیک باشند و پشتیبانی کاملی ارائه دهند.
مشکلات پس از قطع عضو همچنین می تواند با چنین پدیده هایی همراه باشد:
- تورم استامپ
- با سفت شدن روند بهبود ،
- تشکیل یک منطقه التهابی.
برای از بین بردن آنها از پانسمان های فشرده سازی استفاده می شود که باید به تدریج در جهت از ضایعه به سمت بافت های سالم ضعیف شده و زهکشی برای تخلیه چرک انجام شود.
وابستگی مستقیم پروتزها به امید به زندگی بیمار جراحی وجود دارد. اگر شخصی روی پروتز بایستد و با آن سازگار شود ، پس از آن همه شاخص های وی 3 بار بهبود می یابد. مرگ و میر بالا (50٪) در طی یک سال پس از قطع عضو کامل اندام در بیماران وابسته به سن با آسیب شناسی در بدن مشاهده می شود.
در مرحله برداشتن ساق ، شانس نتیجه موفقیت آمیز برای دیابتی ها 80٪ ، از پا - 93٪ است. قطع عضو مکرر بسیار نامطلوب است. به طور معمول ، قطع فالانژ انگشتان نیازی به پروتز ندارد. مرجع: انگشت شست و انگشت دوم برای عملکرد استخوان های اندام تحتانی ، راه رفتن طبیعی ضروری تلقی می شود.
تشخیص به موقع عارضه دیررس
خاطرنشان شد: در بین تظاهرات اولیه آنژیوپاتی در هنگام راه رفتن احساس درد در پاها وجود دارد. یک فرد دیابتی یک راه حل ویژه به نام گرفتگی متناوب ایجاد می کند. با اندازه گیری حجم پاها و باسن با یک سانتیمتر نرم می توان آتروفی عضلات تدریجی مشخص کرد.
فشار خون شریانی (فشار خون بالا) و سیگار کشیدن نقش منفی زیادی در پیشرفت علائم آنژیوپاتی دارند. صدمه به کشتی های بزرگ و کوچک مستلزم نقض کار و ساختار اتصالات است:
- بافت غضروف متلاشی می شود ،
- نمک واریز می شود
- سنبله ها رشد می کنند
- تحرک محدود انگشتان پا ، زانوها ،
- دردها ظاهر می شود.
چشم انداز آنژیوپاتی برای انواع مختلف دیابت متفاوت است. اصلی ترین وسیله برای جبران قندهای زیاد انسولین و رژیم غذایی است. اگر بیمارانی که تحت درمان با انسولین هستند ، برای مقابله با قند خون کمک نمی کند ، این یک فاجعه بزرگ است. بیمارانی که از داروهای کاهش دهنده قند به شکل قرص استفاده می کنند ، هنوز به اصلاح هورمونی امیدوار هستند.
مواردی وجود دارد که بیماران می ترسند به درمان جایگزینی انسولین روی آورند و منتظر عوارض جدی در قالب گانگرن پا باشند. در صورت دستیابی به جبران مناسب ، پس از 1-2 سال پیشرفت در اندام تحتانی رخ می دهد ، احساس سرما از بین می رود.
آسانتر برای جلوگیری از خطر!
با خود پردازش پا ، برای بیمار راحت است که از یک آینه برای دیدن قسمت پایین آن استفاده کند. پس از شستشو لازم است فضای پوست بین انگشتان را با دقت پاک کنید تا رطوبت باقی نماند و محیطی را برای ایجاد بثورات پوشک ایجاد کنید. توصیه می شود علاوه بر این از پودر تالک یا پودر کودک نیز استفاده کنید.
به منظور جلوگیری از مشکلات دیابتی با اندام تحتانی ممنوع است:
- پا را بالا می برد
- کفش های تنگ و پاشنه بلند (بالاتر از 3-4 سانتی متر) یا جوراب هایی با نوارهای کشسان محکم بپوشید ،
- برش ذرت ، قسمتهای کراتینه شده پوست ،
- ناخن ها را به زودی کوتاه کنید ، در یک نیم دایره.
هر فرد دیابتی باید بداند که در صورت عدم توجه به بدن خود چه عواقبی را برای او ایجاد می کند. پاسخ به این سوال که بعد از قطع عضو پا چقدر زنده است - این بستگی به خود بیمار ، بستگی به رعایت او از توصیه های متخصصان دارد. با توجه به میزان شکست ، کمیسیون گروه معلولیت را تأیید می کند.
شخص حق دارد در قالب غرامت پولی ، تهیه داروهای رایگان ، مزایای اجتماعی از دولت کمک دریافت کند. نمونه های زیادی در مورد بیماران بعد از عمل جراحی روی اندام ها مشخص می شود که به صورت حرفه ای به ورزش مشغول هستند و عموماً زندگی فعال دارند.
علل قطع عضو
دیابت قندی یک بیماری خطرناک و موذی است که گاهی با عوارض همراه است. حالت دوم شامل سندرم پای دیابتی است. به دلیل مقدار زیاد قند در رگ های خونی و اعصاب اندام تحتانی تحت تأثیر قرار می گیرد.
اولین علائم آسیب پا:
- سوزن زدن شدید
- بی حسی طولانی مدت
- احساس "غازهای غاز".
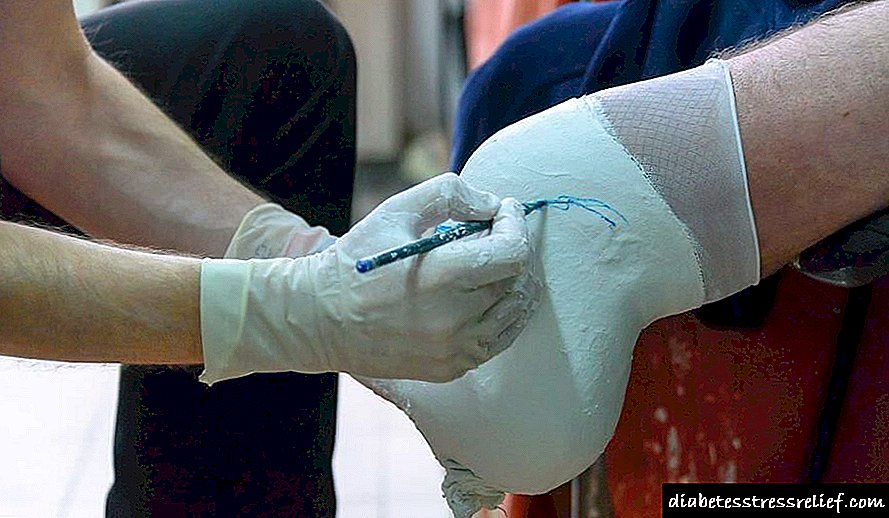
مرحله بعدی در ایجاد سندرم پای دیابتی ، زوال و حتی از دست دادن حساسیت اندام تحتانی است. خطر این است که بیمار هیچگونه صدمه ای در پا احساس نمی کند. به عنوان مثال ، کبودی ، ذرت ، ناخن های درشت. در محفظه ای با وزن بیش از حد بدن و پا دچار تغییر شکل ، حتی یک زخم کوچک و بی پروا به یک روند التهابی شدید منجر می شود.
از آنجا که دیابتی احساس درد نمی کند و به دنبال کمک پزشکی نیست ، روند التهاب به سرعت در حال پیشرفت است. نواحی زیادی از بافت آلوده هستند. چنین زخمهایی به خودی خود بهبود نمی یابد.
اشکال در حال اجرا التهاب اغلب با خستگی همراه است. اگر روند التهابی روی شریان ها تأثیر بگذارد ، خون رسانی به اندام ها مختل می شود. راه رفتن برای بیمار دشوار است. هر دو قدم باید متوقف شود تا درد فروکش کند.
در اشکال پیشرفته ، نکروز انگشتان فرد یا ناحیه آهکی نیز یافت می شود.
آماده سازی برای عمل جراحی
هدف اصلی از بین بردن اندام بیمار مبتلا به دیابت جلوگیری از ورود عفونت به بافت های سالم است.
نوآوری در دیابت - فقط هر روز بنوشید.
با توجه به اینکه حساسیت پاها ضعیف شده و یا تقریباً از بین رفته است ، بیماران در یک مرکز پزشکی با نوعی التهاب به سر می برند. در چنین شرایطی بلافاصله برداشتن جراحی اندام انجام می شود. در اینجا باید به بیهوشی توجه کافی شود.
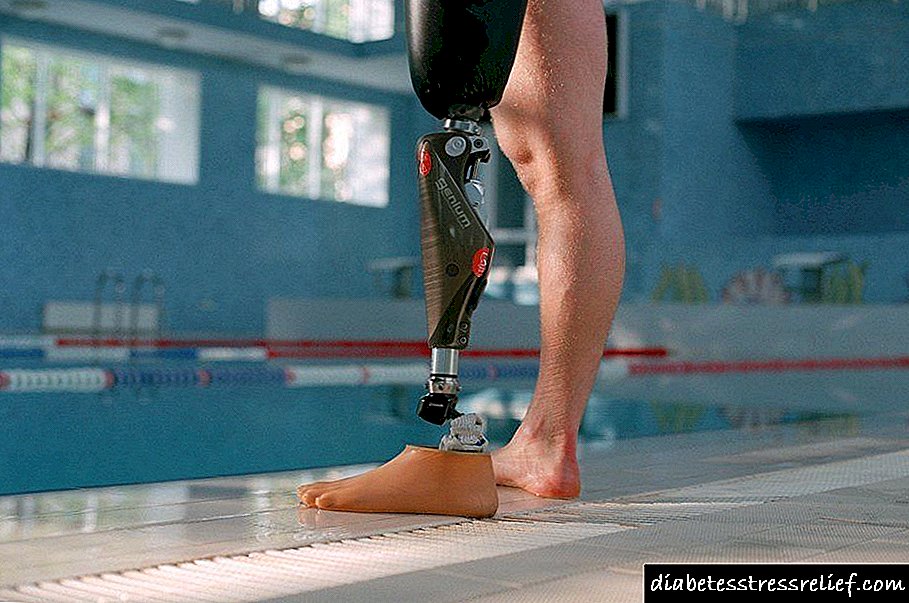
بی حسی و انتخاب کافی یا ضعیف می تواند شوک درد را برانگیزد ، که بر وضعیت روانی و روحیه فرد تحت تأثیر منفی تأثیر می گذارد. درد غیرقابل تحمل همچنین می تواند روند توانبخشی را به میزان قابل توجهی پیچیده کند.
در یک عمل برنامه ریزی شده ، از بی حسی عمومی یا موضعی استفاده می شود. بستگی به شرایط بیمار دارد.
قبل از عمل به بیمار آزمایشات تجویز می شود ، سونوگرافی و اشعه ایکس انجام می شود. حداقل 10 ساعت قبل از دستکاری های پزشکی ، بیمار در مواد منع مصرف می شود تا عوارض ایجاد نشود.
قطع عضو انگشت
ملایم ترین نتیجه پای دیابتی قطع عضو انگشت است ، سپس کارکردهای اصلی پا دست نخورده باقی می ماند. اگر برداشت به موقع اتفاق نیفتد ، گانگرن بافتهای سالم مجاور را می پوشاند. سپس چند انگشت بلافاصله برداشته می شود.

وظیفه اصلی پزشکان در طی چنین دستکاری ها نجات بیشتر قسمتهای انگشت اول و دوم است. میزان عملکرد پا به این بستگی دارد.
سه نوع قطع عضو انگشتان پا وجود دارد:
انتخاب عمدتاً به شدت بیماری بستگی دارد.
ما به خوانندگان سایت خود تخفیف می دهیم!
قطع عضو گیوتین
این رادیکال ترین نوع مداخله جراحی است. این عمل زمانی انجام می شود که وضعیت بیمار در معرض خطر باشد. جراح علاوه بر بافتهای آلوده ، بخشی از بدن سالم را نیز از بین می برد.
با نکروز گریه ، یک عمل جراحی فوراً انجام می شود ، زیرا با این شکل از روند بیماری ، التهاب به سرعت مناطق سالم را درگیر می کند.
قطع عضو ساق بالای زانو
تشنج مفصل ران به دلیل دیابت در سخت ترین شرایط نشان داده شده است. بیشتر اوقات ، چنین روش رادیکال درمانی به دلیل گنگنن گسترده مورد استفاده قرار می گیرد. نکروز فوراً روی بافت سالم تأثیر می گذارد. مسمومیت خون رخ می دهد. بدون مداخله جراحی به موقع ، ممکن است مرگ رخ دهد.
هرچه فرد دیابتی به دنبال کمک پزشکی باشد ، احتمال جلوگیری از قطع عضو باسن بیشتر می شود.
علائم اختلال در جریان خون در اندام تحتانی:
- رنگ پوست آبی
- رنگ پریدگی
- گرفتگی شبانه
بدون درمان به موقع ، بافت ها می میرند.

قطع عضو با علائم زیر نشان داده شده است:
- پوست یخی
- بوی مثبت
- سیاه شدن پوست
- عدم حساسیت
اگر حداقل یکی از علائم ذکر شده را دارید ، باید سریعاً به کمک پزشکی مراجعه کنید.

برداشتن باسن تحت بیهوشی عمومی انجام می شود. بعد از خوابیدن بیمار ، پزشکان پوست را ضد عفونی می کنند. سپس آن را برش دهید ، لایه های زیر جلدی ، ماهیچه ها. رگ ها را با هم بپوشانید و استخوان را برش دهید. پس از این جریان خون احیا می شود ، پوست روی زخم اعمال می شود و زهکشی برقرار می شود.
عوارض
قطع عضو یک عمل جراحی پیچیده است که اغلب عوارض جانبی دارد.

- مسمومیت با خون
- سپسیس
- لخته های خون ،
- حمله قلبی
مراقبت مناسب بعد از قطع عضو بهترین پیشگیری از عوارض است.
خویشاوندان و بستگان بیمارانی که اندام خود را برداشته اند ، باید بسیار مراقب و دلسوز باشند. اغلب چنین بیمارانی افسرده می شوند ، نمی خواهند زندگی کنند. در چنین شرایطی ، شما باید از متخصصان کمک روانی کنید.
مراقبتهای بعد از عمل
در گذشته ، از بین بردن یک پا در دیابت یک جمله محسوب می شد. بیمار ناتوان و کاملاً به کمکهای خارجی وابسته شد.با تشکر از روش های مدرن پروتز ، شخصی که قطع عضو شده است نه تنها می تواند به طور مستقل حرکت کند بلکه حتی ورزش کند. قبل از نصب پروتز ، او باید تحت توانبخشی پس از قطع عضو قرار گیرد.

این شامل چندین مرحله است:
- مهمترین چیز برای بیمارانی که اندام خود را برداشته اند این است که یاد بگیرند چگونه به درستی از یک استامپ مراقبت کند. مراقبت مناسب از عفونت ثانویه و مجدد مجدد جلوگیری می کند. زخم های بعد از عمل باید به موقع درمان شوند. ماساژ استامپ یک پیشگیری عالی از ورم است.
- بعد از عمل ، بیماران اغلب دردهای فانتوم دارند. به منظور پیشگیری و درمان آنها ، مسکن ها به بیمار تجویز می شوند. برای جلوگیری از عفونت آنتی بیوتیک تجویز می شود. مصرف منظم داروهای تجویز شده به شما کمک می کند تا به سرعت به زندگی معمول خود برگردید.
- باید توجه ویژه ای به تمرینات درمانی شود. به منظور جلوگیری از آتروفی ماهیچه های ران ، باید مجموعه ای از تمرینات ویژه طراحی شده روزانه انجام شود ، در غیر این صورت پروتز نتیجه نخواهد گرفت.
اگر اقدامات توانبخشی در اسرع وقت شروع شود ، برای بیمار بهتر خواهد بود.
در بعضی موارد ، ممکن است لازم باشد که در گروه های حمایتی با روانشناس مشورت کنید. او را نباید با درد خود تنها گذاشت.
امید به زندگی
اگر مداخله جراحی به موقع انجام شود ، زندگی بیمار در معرض خطر نیست.

در مواردی که اندام تحتانی بالای مفصل زانو برداشته شده است ، امید به زندگی پیش بینی شده بسیار کوتاه است. بیشتر این بیماران طی یک سال می میرند. اگر بیمار بتواند روی پروتز بایستد ، طول عمر تقریباً سه برابر می شود.
مدت زمان آن تحت تأثیر توانبخشی مناسب ، مراقبت منظم از مدفوع است.
قطع عضو انگشت عملاً زندگی دیابتی ها را تغییر نمی دهد و باعث کوتاهتر نمی شود.
گروه معلولیت
زباله در واقع یک ارگان جدید است ، بنابراین بیمار برای عادت کردن به آن ، یادگیری نحوه مراقبت صحیح به زمان نیاز دارد.

اگر بیمار در رفت و آمد با عصا مشکل داشته باشد ، نمی تواند از فاصله 10 متر برآید ، کمیسیون به او 2 گروه معلولیت اختصاص می دهد.
گروه 2 نیز تعیین می شود اگر بعد از برداشتن اندام ، بیمار عارضه هایی را آغاز کرده باشد که به وی اجازه ندهد از پروتز در شش ماه آینده استفاده کند.
پیشگیری و توصیه ها
برای جلوگیری از جراحی ، مهم است که در ابتدا یک فرد مبتلا به قند خون نظارت کند. برای کاهش آن باید حداکثر تلاش کرد. هر روز باید پاها را بررسی کنید: اینکه آیا حساسیت کاهش یافته است یا رنگ پوست تغییر کرده است.
اگر حتی زخمهای کوچک روی پاها ظاهر می شود ، به موقع بهبود یابد. لازم است هر عصرانه اقدامات بهداشتی را در آب گرم انجام دهید ، سپس پاهای خود را با حوله کرکی کاملاً مالش دهید. ناخن را خیلی کم نکشید و لبه های آن را گرد کنید. در صورت وجود نواحی درشت پوست ، استفاده از کرم روغنی نرم کننده لازم است.

از پوشیدن شلنگ با الاستیک گسترده و محکم خودداری کنید. انتخاب صحیح کفش از اهمیت زیادی برخوردار است. باید نرم ، راحت باشد. از مدل های باریک یا ساخته شده از چرم سخت خودداری کنید. مواد طبیعی مانند جیر نرم را ترجیح دهید.
مرتباً به کلینیک مراجعه کنید علاوه بر معاینه خود پاها ، نظارت واجد شرایط نیز لازم است. غالباً ، کلینیک های سرپایی دانشکده های دیابت یا اتاق های پیشگیری از دیابت ایجاد می کنند. آنها با جزئیات می گویند و نحوه انجام معاینه پا ، ماساژ را نشان می دهد. توجه زیادی به ژیمناستیک پزشکی و تربیت بدنی ، از جمله برای بیمارانی که تحت عمل قطع عضو قرار گرفته اند ، بیشتر است.

دیابت همیشه منجر به عوارض کشنده می شود. قند خون بیش از حد خطرناک است.
Aronova S.M. توضیحاتی در مورد درمان دیابت داد. کامل بخوانید
علل قطع عضو
دلیل آن ایجاد عارضه بیماری - سندرم پای دیابتی است. این امر به دلیل آسیب قند به مویرگها ، اعصاب و پوست (میکروآنژیوپاتی دیابتی ، نوروپاتی دیابتی و درمپاتی دیابتی) است.
کاهش حساسیت به تروما به اندام تحتانی کمک می کند. ممکن است فرد احساس نکند که کفش هایش گرفتگی یا مالیده است. در نتیجه ذرت ، ترک و زخم ایجاد می شود. به دلیل گردش خون ضعیف ، آنها دشوار هستند و اغلب با عبور به زخم و سپس به گانگرن آلوده می شوند.
سندرم پای دیابتی 8-10٪ از بیماران مبتلا به دیابت را تحت تأثیر قرار می دهد. در افراد مبتلا به نوع 2 ، این عارضه 10 بار بیشتر اتفاق می افتد.
هدف اصلی در درمان سندرم پای دیابتی جلوگیری از قطع عضو است. به این دلیل که این عمل به طور قابل توجهی پیش آگهی دیابت را خراب می کند و مرگ و میر را 2 برابر افزایش می دهد.
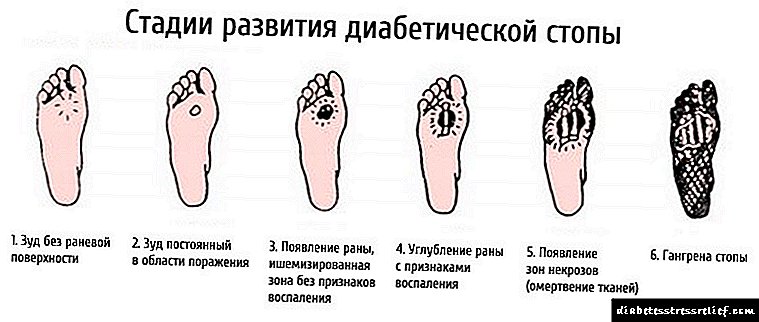
اما وجود پای دیابتی و زخم های غیر بهبودیافته هنوز علامتی برای جراحی نیست.
فن آوری های نوین در درمان سندرم پای دیابتی با استفاده به موقع ، تعداد قطع عضو را 43 درصد کاهش داده است.
این موارد عبارتند از:
- موفقیت بزرگی در جراحی عروق. آنها باعث می شوند جریان خون در پا بازگردد. تنها در صورتی که آسیب بافت هنوز برگشت پذیر باشد ، این ممکن است.
- آنتی بیوتیک های مدرن ایجاد شده است.
- روشهای نوین درمان موضعی زخم ها توسعه یافته است.
با این وجود ، اکثر افراد دیر هنگام کمک می کنند ، وقتی درمان دارویی بی اثر است و احیای گردش خون غیرممکن است. در این موارد قطع عضو ضروری است. این برای نجات جان بیمار لازم است.
چه زمانی قطع عضو ضروری است و چگونه سطح تعیین می شود
 قطع عضو اندام تحتانی عملی برای از بین بردن قسمت محیطی آن در شکاف بین مفاصل است.
قطع عضو اندام تحتانی عملی برای از بین بردن قسمت محیطی آن در شکاف بین مفاصل است.
دیابت قندی دومین بیماری در لیست دلایلی است که برای انجام آن لازم است برداشتن انگشت ، پا یا بخشی از پا (22.4٪) انجام شود.
در صورت وجود علائم زیر ، قطع عضو ممکن است لازم باشد.
- درد شدید پا به دلیل ایسکمی بحرانی ، که برای معالجه پزشکی قابل استفاده نیست و هنگامی که تجدید عروق عروقی غیرممکن است.
- از دست دادن کامل حساسیت.
- پوست آبی یا سیاه.
- کمبود نبض در شریان پوپلیتال.
- کاهش درجه حرارت پوست ، سردی پوست.
- زخم های چرکی گسترده ، بوی جنین.
- گانگرن مرطوب پا با گسترش به اندام تحتانی پروگزیمال.
تصمیم در مورد قطع عضو پا مسئولیت بزرگی را به پزشک می دهد.
قطع عضو یک عمل فلج کننده است که به طور قابل توجهی کیفیت زندگی بیمار را مختل می کند. و هنگامی که تمام گزینه های دیگر ممکن برای درمان پای دیابتی تمام شود ، به آن متوسل می شوند.
برای انجام عمل ، باید رضایت بیمار یا نزدیکان وی حاصل شود. درک این مسئله برای بیمار حائز اهمیت است که در صورت عدم وجود نشانه ای ، هیچ پزشکی عمل برداشتن قسمتی از پا یا انگشت را انجام نمی دهد.
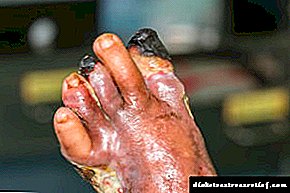 گانگرن مرطوب
گانگرن مرطوب
چه اهدافی باید هنگام انجام قطع عضو حاصل شود:
- برای جلوگیری از شیوع عفونت ، ایجاد سپسیس و در نتیجه نجات جان بیمار است.
- یک استامپ پشتیبان کارآمد مناسب برای پروتز ایجاد کنید.
سطح قطع عضو در حال حاضر به صورت جداگانه تعیین می شود. می توان تصور کرد که هرگونه قطع عضو در پزشکی مدرن بی نظیر است. هیچ الگوی مشخصی وجود ندارد پزشكان تا حد ممكن قطع عضو می شوند تا پروتزهای بعدی موفقیت آمیز باشند.
انواع و مشخصات قطع عضو در دیابت
روش قطع عضو در دیابت قندی با قطع عضو در سایر آسیب شناسی ها متفاوت است:
- قطع عضو معمولاً کم است (انگشت ، پا و یا پای پای) زیرا صدمه به شریان فمور نادر است.
- یک تورنیکت شریانی اغلب استفاده نمی شود ، زیرا این می تواند ایسکمی بافت را تشدید کند.
- در پای ، قطع عضو اغلب غیر استاندارد انجام می شود. هدف اصلی پزشک حفظ زنده ترین بافت است. بنابراین ، ممکن است 1 و 5 انگشت باقی بماند و 2،3،4 برداشته شود.
- زخم بعد از عمل به ندرت محکم بخیه می شود.
- تاندون های آسیب دیده لزوماً خارج می شوند ، زیرا یک روند خسته کننده در طول دوره گسترش می یابد.
انواع قطع عضو بالای زانو با روش قطع بافت نرم:
استخوان در سطح برش بافتهای نرم اره شده است. چنین شرایطی در شرایطی که جان بیمار در معرض خطر باشد فوراً انجام می شود.
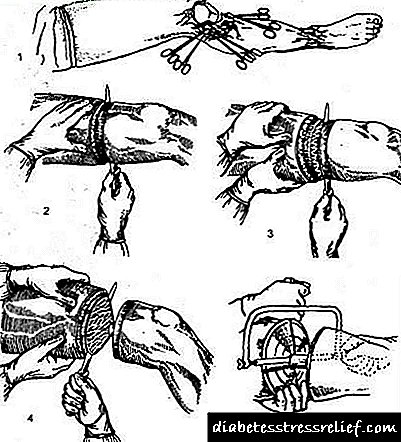 قطع عضو دایره ای
قطع عضو دایره ای
یک نقطه ضعف مهم قطع عضو دایره ای این است که یک قلاب مخروطی شکل می گیرد. برای پروتز نامناسب است ، بنابراین برای تشکیل صحیح قدم نیاز به عمل دیگری است.
عمل بیشتر طول می کشد ، اما پزشک بلافاصله زخم صحیح را تشکیل می دهد.
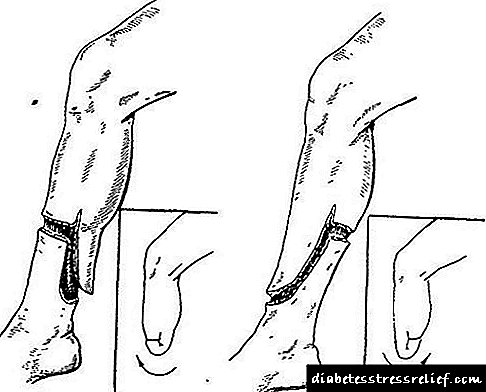 قطع عضو Patchwork
قطع عضو Patchwork
انواع قطع عضو با توجه به نشانه ها:
- اولیه (اغلب در مواردی که در بافت ها روند برگشت ناپذیر آسیب رساندن به رگ های خونی و اعصاب و روش های دیگر بی اثر باشد) فوراً انجام می شود.
- ثانویه (عمل جراحی معمولاً در روز 5-7 انجام می شود ، در صورتی که درمان محافظه کارانه و ترمیم جریان خون نتیجه ای نداشته است و هیچ شرایط تهدید کننده ای برای زندگی وجود ندارد).
- تکرار می شود (برای شکل دهی صدمه صحیح ، اغلب بعد از قطع عضو دایره ای استفاده می شود).
چه تعداد با انگشت گانگرن بدون قطع عضو زندگی می کنند؟
2 نوع گانگرن وجود دارد:
در نوع اول گانگرن ، به وضوح از بافت سالم محدود است و از سطح آن پخش نمی شود. نکته اصلی این است که با عواقب متعاقب آن خیس نمی شود.
برای این کار ، بهداشت و قوانین ضد عفونی کننده را رعایت کنید. عفونت در گانگرن خشک به طور کلی ایجاد نمی شود و محصولات پوسیدگی به جریان خون جذب نمی شوند. وضعیت عمومی بیمار عملاً رنج نمی برد.
در نهایت ، گانگرن خشک پنجه می تواند منجر به خود قطع عضو (خود بهبودی) شود. این بسته به شرایط ممکن است در 2-6 ماه و شاید بعد نیز اتفاق بیفتد.
براین اساس ، بیمار مبتلا به دیابت مبتلا به گانگرن خشک توسعه یافته ، صرف نظر از سطح ، مدت طولانی و بدون معالجه جراحی (به عنوان مثال ، اگر عمل منع مصرف باشد) زندگی خواهد کرد ، به شرطی که از پا به درستی مراقبت شود.
گانگرن مرطوب بسیار مشکل تر است. فوراً در اندام تحتانی پخش می شود. این مربوط به روزها نیست ، بلکه در مورد ساعت هاست. اگر عمل را شروع نکنید ، آنگاه گانگرن بر قسمت فزاینده ای از اندام تأثیر می گذارد.
این به زودی (بسته به بیمار خاص ، 3-7 روز) منجر به سپسیس و مرگ بیمار می شود. هرچه زودتر عمل جراحی گانگرن و احیای گردش خون آغاز شود ، باید قسمت کمتری از پا قطع شود.
1. ترمیم زخم
 برای اینکه این روند سریعتر و موفق تر شود ، باید این توصیه ها را دنبال کنید.
برای اینکه این روند سریعتر و موفق تر شود ، باید این توصیه ها را دنبال کنید.
- حفظ قند خون هدف شما.
با بالا رفتن سطح گلوکز ، بهبودی بسیار آهسته صورت می گیرد و این نیز به عفونت مجدد زخم کمک می کند. بیمار در مورد استفاده از قرص داروهای کاهش دهنده قند یا انسولین باید رژیم و تمام توصیه های پزشک را دنبال کند.
- تغییر روزانه پانسمان ها و درمان مفاصل با محلول های ضد عفونی کننده ، استفاده از پودرهای ضد باکتریایی.
- از بین بردن درد (NSAID ها به طور موقت تجویز می شوند: دیکلوفناک ، کتورولاک ، نیمسولید و غیره).
3. ورزش درمانی
بسیار مهم است که ماهیچه های ران ، پشت و آبسه ایجاد شود. تمرین های زیادی وجود دارد که بیمار را برای پیاده روی مستقل آماده می کند و وابستگی وی به کمک های خارجی را کاهش می دهد.
چند تمرین موثر:
- روی شکم دراز بکش پاها را به هم نزدیک کرده و سپس اندام قطع شده را به حداکثر برسانید و آن را برای چند ثانیه در این سطح نگه دارید.

- روی پشتت دراز بکش با کف پای سالم که روی زانو خم است روی زمین استراحت کنید. اندام قطع شده را به سطح زانو بالا آورده و آن را نگه دارید.
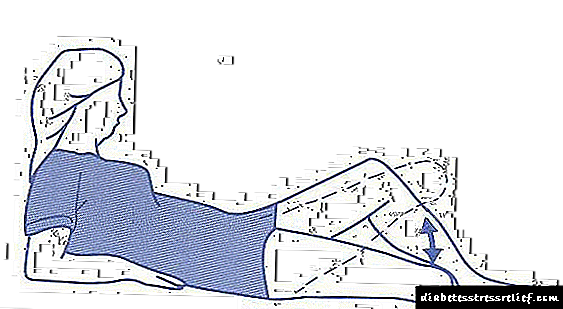
- دراز بکش اندام قطع شده را با زاویه 60 درجه بالا آورده و در آن حالت نگه دارید.
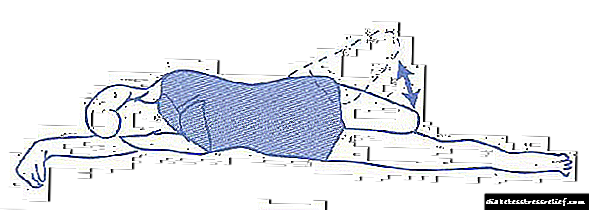
4- پروتز
در دنیای مدرن ، مقدار بسیار بیمار پروتزهای پیشرفته ای ایجاد شده است. اگر از ماژول زانو کنترل ریزپردازنده استفاده می کنید ، حرکات یکدست می شوند. بعضی اوقات غیرممکن است که حدس بزنید که بیمار با پروتز است.
مهم است که پروتزهای اندام تحتانی در اسرع وقت پس از قطع عضو شروع شود. هر پروتز با در نظر گرفتن کلیه معیارها به کمک یک جراح ارتوپدی به صورت جداگانه انتخاب می شود.
توانبخشی اجتماعی و کارگری یا زندگی بعد از قطع عضو
 با از بین رفتن اندام تحتانی ، بیمار معلولیت (گروه 1 یا 2) دریافت می کند. اما با کمک توانبخشی مدرن ، بیمار کاملاً به زندگی روزمره باز می گردد. پروتز مناسب انتخاب شده به شما امکان می دهد تا حد ممکن عملکرد موتور را بازیابی کنید.
با از بین رفتن اندام تحتانی ، بیمار معلولیت (گروه 1 یا 2) دریافت می کند. اما با کمک توانبخشی مدرن ، بیمار کاملاً به زندگی روزمره باز می گردد. پروتز مناسب انتخاب شده به شما امکان می دهد تا حد ممکن عملکرد موتور را بازیابی کنید.
او می تواند کار کند ، به طور مستقل به خودش خدمت کند ، اوقات فراغت را به طور فعال بگذراند ، خانواده و فرزندان پیدا کند.
برخی از افراد دارای پروتز حتی در ورزش به سطح بالایی نیز می رسند.
کمکهای روانشناختی مهم به بیمار. از همه اینها ، فرد کاملاً گیج است و نمی فهمد چه اتفاقی خواهد افتاد.
لازم است که بیمار اعتماد به نفس خود و آینده را القا کند. به عنوان مثال دیگران نشان دهید پروتزهای مدرن فعالیت حرکتی را به حداکثر می رساند. این البته کار بسیار زیادی است ، زیرا یک فرد یاد می گیرد که دوباره راه برود. بنابراین ، مهم است که تمام تلاش خود را برای بهبودی انجام دهیم ، و تسلیم نشوید.
نتیجه گیری
قطع عضو اندام تحتانی در بیماران دیابتی شایع نیست. این منجر به ایجاد عوارض می شود - سندرم پای دیابتی.
به طوری که بعداً منجر به قطع عضو اندام تحتانی نمی شود ، کنترل بیماری شما مهم است. هرچه قند پایین تر باشد ، بدن را تحت تأثیر قرار می دهد.
اما همه چیز همیشه به بیمار بستگی ندارد ، زیرا دیابت غیرقابل پیش بینی است. و اگر برای نجات جان یک قطع عضو لازم است ، دیگر نیازی به ناامیدی نخواهید شد. طب مدرن هنوز پابرجا نیست. بسیاری از فناوری ها برای بازگشت بیمار به زندگی فعال معمول خود و بدون احساس ورشکستگی ساخته شده اند.
اندازه گیری شدید اما لازم: قطع عضو در دیابت و عواقب آن
رشد سریع دیابت می تواند باعث صدمات فوق العاده ای برای سلامتی شود ، برخی از اختلالات خاص را در کار همه سیستم ها و ارگان ها ایجاد می کند.
جبران طولانی مدت می تواند منجر به این شود كه فرد با عواقب غیر منتظره ترین و غم انگیزترین عواقب روبرو شود.
غدد درون ریز معتقدند که این افراد دیابتی هستند که اغلب انگشتان را قطع می کنند ، و در بعضی موارد لازم است که رادیکال تر عمل کنند - برای برداشتن کل اندام تحتانی.
البته چنین مداخلات جراحی فقط در شدیدترین موارد انجام می شود ، هنگامی که داروی درمانی اثر مطلوب را به همراه نیاورد. به طور جداگانه ، باید در نظر داشت که می توان از قطع عضو در دیابت اجتناب کرد ، اما منوط به اجرای دقیق کلیه توصیه های پزشکی است.
چرا اندام تحتانی در دیابت قطع عضو می شوند؟
هنگامی که یک فرد دیابتی سطح گلیسمی را کنترل نمی کند ، فرآیندهای جبران ناپذیری در بدن او اتفاق می افتد که عملکرد سیستم عصبی و عروق مهم را مختل می کند و به تدریج ساختار آنها را از بین می برد.
در نتیجه چنین مواجهه ای ، خطرناک ترین و غم انگیزترین عواقب ناشی می شود.
در فردی که دیابت دارد ، تمام خراش ها و زخم ها بسیار کندتر بهبود می یابد ، به همین دلیل می تواند گنگنن ایجاد کند. این آسیب شناسی با این واقعیت مشخص می شود که بافت آسیب دیده بتدریج می میرد.
پزشکان باتجربه توانستند بسیاری از روشهای نوآورانه را طراحی کنند که برای مبارزه با خود دیابت و پیامدهای آن طراحی شده است. اما شرایطی وجود دارد که طب سنتی و سنتی از قوت خود باقی مانده است.
در این حالت ، برای نجات جان بیمار ، پزشکان ممکن است تصمیم به قطع عضو بگیرند. مداخلات جراحی به جلوگیری از مسمومیت ، تکثیر بافت های آسیب دیده و مسمومیت با خون کمک می کند .ads-mob-1
دلایل اصلی قطع عضو اندام ها عبارتند از:
- ساختار کلی رگهای خونی دچار تغییرات پاتولوژیک شده است. توجه به این نکته مهم است که این نه تنها در مورد بزرگ ، بلکه برای کوچکترین کانال های خون نیز صدق می کند ،
- فرآیندهای نکروتیک که در پیچیده ترین و پیشرفته ترین شرایط اتفاق می افتند ،
- بالاترین میزان آسیب به انتهای عصبی که غیرقابل استفاده می شوند.
مهم است که به یاد داشته باشید که این عوامل به تنهایی نمی توانند منجر به قطع عضو اندام شوند.
فقط یک عفونت می تواند یک روند برگشت ناپذیر را در بدن آغاز کند ، که سیستم ایمنی بدن با شکست مواجه شده است. این امر تنها به یک شخص بستگی دارد که سد ایمنی بدن او چقدر قوی و پایدار خواهد بود.
اگر پزشکان نتوانند روند التهابی را به موقع از بین ببرند ، عمل جراحی رادیکال تنها راه خارج از زندگی به شما کمک می کند.
علائم اولیه تغییرات آب و هوایی تقریباً غیرممکن است با چشم غیر مسلح در نظر گرفته شود. بیشتر اوقات ، این بیماری هیچ علائمی ملموس ندارد.
هنگامی که گانگرن برجسته تر می شود ، می تواند با تظاهرات زیر همراه باشد:
- احساس دوره سردی یا سوزش ،
- سوزن سوزن شدن و بی حسی در پاها ،
- ناهنجاری پا توسعه می یابد ،
- خستگی و سنگینی در پاها حتی با کمی فشار جسمی و هنگام راه رفتن. بیشتر اوقات ، بیمار با درد شدید در ماهیچه های گوساله روبرو می شود.
به طور جداگانه ، این نکته را باید در نظر گرفت که مقدمه بیماری دیگری به گانگرن است ، که در بین پزشکان ایسکمی بحرانی نامیده می شود. در این حالت ، کانونهای کوچک زخمهای استوایی ، نکروز روی پوست بیمار ظاهر می شود. در این مرحله ، فرد درد شدیدی را در اندام تحتانی تجربه می کند ، که در یک موقعیت افقی .ads-mob-2 شدت می یابد
ایسکمی درجه بحرانی یک شرایط مرزی است که نیاز به درمان واجد شرایط دارد ، زیرا به سادگی نمی تواند از آن عبور کند. بعلاوه ، مصرف قرص تأثیر مطلوبی ندارد.
به منظور به حداقل رساندن ناراحتی و جلوگیری از عوارض احتمالی ، بازگرداندن گردش خون طبیعی در پاها ضروری است. در غیر این صورت ، بیمار در سال آینده نیاز به قطع عضو خواهد داشت.
مراحل توسعه گانگرن
هنگامی که یک فرد دیابتی وضعیت سلامتی و گلیسمی خود را کنترل نمی کند ، علائم ناراحت کننده افزایش می یابد و خود گانگرن با چشم غیر مسلح قابل مشاهده است.
بیمار متوجه می شود که دما و رنگ پوست روی پاها در حال تغییر است. اندام ها سرد می شوند و پوست درد می شود. در بعضی موارد ممکن است ذرت و تورم ایجاد شود.
وجود مرحله اواخر گانگرن با علائم زیر قابل تعیین است:
- زخمهای شفابخشی طولانی که بوی جنینی منتشر می کنند ،
- تیره شدن پوست ،
- ترشحات دوره ای چرک ،
- کمبود کامل یا جزئی از خونرسانی.
قطع عضو در دیابت: پا ، انگشت ، پا ، عواقب آسیب اندام
یک عارضه جدی مانند گانگرن در افرادی که به دیابت مبتلا تشخیص داده می شوند و ارتباط مستقیمی با سندرم پای دیابتی دارد. اگر فرد به مدت طولانی دیابت را جبران كند ، خطر عوارض افزایش می یابد ، مقادیر گلوكز خون بیش از 12 میلیمول است و میزان قند مرتباً می پرید.
سندرم پای دیابتی با هدف آسیب رساندن به اندام تحتانی در افراد دیابتی همراه است ، چنین بیماری ممکن است رخ دهد اگر قند زیاد روی تنه های عصبی و رگ های خونی کوچک تأثیر بگذارد ، که به نوبه خود منجر به اختلالات گردش خون می شود.
طبق آمار ، یک اختلال مشابه در 80 درصد بیمارانی که بیش از 20 سال از بیماری دیابت نوع 1 یا نوع 2 رنج می برند ، تشخیص داده شده است. اگر پزشک به علت طولانی بودن عارضه ، گانگرن را تشخیص دهد ، قطع عضو برای دیابت تجویز می شود.
با افزایش سطح گلوکز در خون ، رگ های خونی با گذشت زمان نازک تر می شوند و به تدریج شروع به فروپاشی می کنند و منجر به آنژیوپاتی دیابتی می شود. هر دو کشتی کوچک و بزرگ تحت تأثیر قرار می گیرند. انتهای عصب دچار تغییرات مشابه می شوند ، در نتیجه تشخیص داده می شود که دیابتی دارای نوروپاتی دیابتی باشد.
- در نتیجه نقض ، حساسیت پوست کاهش می یابد ، از این نظر ، فرد همیشه احساس نمی کند که تغییرات اولیه روی اندام ها شروع شده و به زندگی خود ادامه می دهد ، غافل از عوارض.
- ممکن است یک فرد دیابتی به ظاهر بریدگی های کوچک روی پاها توجه نکند ، در حالی که ناحیه آسیب دیده در پا و انگشتان پا برای مدت طولانی بهبود نمی یابد. در نتیجه ، زخم های استوایی شروع به شکل گیری می کنند و وقتی آلوده می شوند ، خطر ابتلا به گانگرن اندام تحتانی زیاد است.
- صدمات جزئی جزئی ، ذرت ، ناخن های درشت ، آسیب های کوتیکول ، آسیب ناخن در هنگام پدیکور نیز می تواند بر روی ظاهر گانگرن تأثیر بگذارد.
ایسکمی بحرانی ، که از کمبود گردش خون تشکیل شده است ، می تواند به عنوان عارضه ای از عوارض تبدیل شود. دیابتی دارای علائمی به شکل درد مکرر در پا و انگشتان پا است که در هنگام راه رفتن ، سردی پاها و کاهش حساسیت اندام تحتانی شدت می یابد.
بعد از مدتی می توان تخلفات پوستی روی پاها مشاهده کرد ، پوست خشک است ، تغییر رنگ می یابد ، با شکاف ها ، سازندهای نکروتیک و زخم چرکی پوشانده می شود. بدون درمان مناسب ، بزرگترین خطر این است که فرد ممکن است دچار گانگرن شود.
دیابت قند ممکن است همراه با گانگرن خشک یا مرطوب باشد.
- گانگرن خشک معمولاً با سرعتی نسبتاً کند ، طی چند ماه یا حتی سالها توسعه می یابد. در ابتدا ، دیابتی شروع به احساس سرما ، درد و احساس سوزش در پا می کند. علاوه بر این ، پوست آسیب دیده شروع به از دست دادن حساسیت می کند.
- این نوع گانگرن ، به طور معمول ، در ناحیه انگشتان اندام تحتانی قابل مشاهده است. این ضایعه یک ضایعه نکروتیک کوچک است که در آن پوست یک رنگ کمرنگ ، مایل به آبی یا قرمز مایل به قرمز است.
- در این حالت ، پوست بسیار خشک و پوسته پوسته است. بعد از مدتی بافت نکروتیک مرده و مومیایی می شود و پس از آن بافت نکروتیک شروع به رد می کند.
- گانگرن خشک خطر جدی برای زندگی ایجاد نمی کند ، اما از آنجایی که پیش آگهی ناامید کننده است و احتمال افزایش عوارض وجود دارد ، قطع عضو از اندام ها اغلب با دیابت انجام می شود.
با گانگرن مرطوب ، منطقه آسیب دیده دارای رنگ مایل به آبی یا مایل به سبز است. شکست با بوی تند و تیز همراه است ، ظاهر حباب در ناحیه بافت مرده ، یک آزمایش خون نشان دهنده ظهور لکوسیتوز نوتروفیل است. علاوه بر این ، پزشک می فهمد که نشانگر ESR چقدر است.
توسعه گانگرن مرطوب به سرعت اتفاق نمی افتد ، اما به سادگی با سرعتی سریع انجام می شود. در یک دیابتی ، پوست ، بافت زیر جلدی ، بافت عضلانی و تاندونها مبتلا می شوند.
افزایش شدید دما مشاهده می شود ، شرایط شدید می شود و برای بیمار تهدید کننده زندگی است.
روش اصلی درمان گانگرن در دیابت مداخله جراحی است ، یعنی قطع عضو بالای زانو ، انگشت پا یا پا. اگر پزشک گانگرن مرطوب را تشخیص دهد ، برداشتن قسمت آسیب دیده بدن بلافاصله پس از تشخیص تخلف انجام می شود تا عواقب آن وضعیت بیمار را پیچیده نکند. در غیر این صورت ، می تواند کشنده باشد.
جراحی شامل برداشتن بافت مرده است که در بالای ناحیه نکروز قرار دارد. بنابراین ، اگر فرد مبتلا به دیابت است ، قطع عضو از کل پا با گنگنن حداقل یک انگشت اندام تحتانی انجام خواهد شد. اگر پا تحت تأثیر قرار گیرد ، برداشتن بالاتر انجام می شود ، یعنی نیمی از پای پایینی قطع می شود.
علاوه بر این که قطع عضو پا در پیری با گانگرن انجام می شود ، بدن پس از مسمومیت و عفونت ترمیم می شود.
برای این منظور از آنتی بیوتیک های طیف گسترده استفاده می شود ، خون تزریق می شود و درمان سم زدایی انجام می شود.
برای اینکه سریعتر بخیه ها بهبود یابد و بیمار بعد از عمل دوره موفقیت آمیز را منتقل کند ، نیاز به توانبخشی کامل است.
- در اولین روزهای بعد از عمل ، پزشکان روند التهابی زیادی را سرکوب می کنند و از پیشرفت بیشتر این بیماری جلوگیری می کنند. قسمت قطع عضو بدن هر روز برداشته می شود و بخیه ها درمان می شوند.
- اگر لازم نبود که کل پا قطع شود ، بلکه فقط انگشت آسیب دیده لازم نیست ، پروتز لازم نیست و افراد دیابتی با پای سالم زندگی می کنند. با این وجود ، حتی در این حالت ، بیمار غالباً درد شدید فانتوم را تجربه می کند و از حرکت در روزهای اولیه دریغ می کند.
- پس از قطع عضو ناحیه آسیب دیده ، اندام آسیب دیده در ارتفاع مشخص قرار می گیرد تا تورم بافت ها کاهش یابد. قطع عضو ساق پا خطر است ، زیرا در دوره توانبخشی ، در صورت عدم رعایت قوانین ، می توان عفونت ایجاد کرد.
- یک فرد دیابتی باید از رژیم درمانی استفاده کند ، هر روز اندام تحتانی را ماساژ دهد تا تخلیه لنفاوی و خون رسانی به بافتهای سالم بهبود یابد.
- در طی هفته های دوم و سوم ، بیمار باید به طور انفعالی روی سطح سخت روی شکم خود دراز بکشد. برای تقویت ماهیچه ها ، افزایش میزان عضلات و آماده سازی بدن برای شروع فعالیت حرکتی باید قسمت های سالم بدن را با ژیمناستیک ورز دهید.
قطارهای تعادل در نزدیکی تختخواب ، بیمار در قسمت عقب نگه دارد ، تمریناتی را برای عضلات نخاعی و بازوها انجام می دهد. اگر قرار باشد پروتز انجام شود ، ماهیچه ها باید قوی باشند ، زیرا پس از قطع عضو مکانیسم طبیعی پیاده روی مختل می شود.
اگر دیابتی پیشرفته باشد ، در حالی که مدت زمان ابتلا به دیابت بیش از 20 سال است ، برای جلوگیری از بروز عوارض به شکل گانگرن باید همه کار انجام شود.
برای این منظور ، شما باید قند خون را به طور مرتب با یک گلوکومتر کنترل کنید. هر سه ماه یک بار ، بیمار آزمایش خون را برای هموگلوبین گلیکوزی شده انجام می دهد.
همچنین پیروی از یک رژیم خاص ، مصرف داروی دیابتی یا انسولین بسیار حائز اهمیت است. هنگامی که کوچکترین صدمات روی پوست ظاهر می شود ، باید فوراً تحت درمان قرار گیرند.
پیشگیری اصلی از عوارض مراقبت های بهداشتی از وضعیت پا ، هیدراتاسیون آنها و شستشو است. ماساژ دادن لازم است فقط کفش راحتی بپوشید که محدودیت اندام تحتانی را ندارد. برای تشخیص به موقع هرگونه آسیب به پوست ، دیابتی ها باید این امر را به عنوان یک قاعده قانونی انجام دهند. کفی مخصوص ارتوپدی برای دیابت عالی است.
پزشکان همچنین انجام ژیمناستیک پیشگیری از اندام تحتانی را توصیه می کنند.
- بیمار روی حصیر می نشیند ، جوراب را روی خود می کشد و بعد آن را از او دور می کند.
- پاها خم شده و کاهش می یابد.
- هر پا چرخش دایره ای را انجام می دهد.
- دیابتی تا حد امکان انگشتان پا را فشار می دهد و آنها را در حالت قفل می کند.
هر تمرین حداقل ده بار انجام می شود ، پس از آن ماساژ پا سبک توصیه می شود. برای انجام این کار ، پای راست روی زانوی پای چپ قرار می گیرد ، اندام به آرامی از پا تا ران ماساژ می یابد. سپس پاها عوض شده و عمل با پای چپ تکرار می شود.
برای تسکین استرس ، فرد روی زمین دراز می کشد ، پاهای خود را بالا می برد و کمی آنها را تکان می دهد. این باعث می شود جریان خون به پاها بهبود یابد. ماساژ هر روز دو بار در روز انجام می شود. ویدئوی موجود در این مقاله نشان می دهد که آیا می توان بدون قطع عضو گنگن را درمان کرد.
Onipko ، V.D. کتاب برای بیماران مبتلا به دیابت / V.D. اونيپكو - مسکو: چراغها ، 2001 .-- 192 ص.
Manukhin I. B. ، Tumilovich L. G. ، Gevorkyan M. A. Endocrinology زنان و زایمان: مونوگرافی. ، GEOTAR-Media - م. ، 2013 .-- 272 ص.
Zakharov Yu.L. داروی هندی دستور العمل های طلایی. مسکو ، انتشارات Pressverk ، 2001،475 صفحه ، 5000 نسخه

بگذارید خودم را معرفی کنم. اسم من النا است. من بیش از 10 سال به عنوان متخصص غدد مشغول به کار هستم. من معتقدم که در حال حاضر در زمینه خودم حرفه ای هستم و می خواهم به همه بازدید کنندگان سایت کمک کنم تا کارهای پیچیده و نه چندان سختی را حل کنند. کلیه مطالب مربوط به سایت جمع آوری و با دقت پردازش می شوند تا در حد امکان تمام اطلاعات لازم را انتقال دهند. قبل از استفاده از آنچه در وب سایت شرح داده شده است ، همیشه مشاوره اجباری با متخصصان ضروری است.
عواقب
قطع عضو یک روش آسیب زای بسیار پیچیده است. چنین عملی بدون حمایت بیشتر داروی بدن غیرممکن است. همچنین ، هنگام انجام اقدامات درمانی بعد از عمل ، بدون تسکین درد با کمک داروهای بیهوشی و مسکن غیرممکن است. سندرم درد پس از بهبودی کامل زخم از بین می رود. به منظور رفع کوتاه مدت درد در دوره بعد از عمل ، تجویز داروهای غیر هورمونی که می توانند التهاب را تسکین دهند ، تجویز می شود.
با بروز مداوم دردهای فانتوم طولانی و شدید در ناحیه اندام قطع عضو ، فیزیوتراپی ، روشهای ماساژ و غیره تجویز می شود.
نکته مهم بعد از قطع عضو پا در دیابت ، جلوگیری از آتروفی عضلات است. باید درک کرد که هر روشی که به موقع شروع شود ، تأثیر مثبتی خواهد داشت ، در حالی که روند ادامه آتروفی متوقف و معکوس بسیار دشوار است.
عوارض قطع عضو همچنین شامل تظاهرات هماتوم واقع در زیر پوست است. فقط یک جراح که به طور صحیح خونریزی را هنگام مداخله جراحی متوقف کند می تواند از بروز آن جلوگیری کند. به منظور انجام شستشوی زخم ، لوله هایی نصب شده اند که پس از نیم هفته برداشته می شوند. از بین بردن انقباض عضلانی می توان به استفاده از مواد گچ در ناحیه زانو و اجرای زودهنگام ژیمناستیک لازم رسید.
با داروهای ضد افسردگی می توانید افسردگی را برطرف کرده و خلق و خوی را بهبود ببخشید برای تسکین تورم از اندام ، از یک دستگاه باند مخصوص استفاده کنید.
توانبخشی

هدف اصلی توانبخشی پس از قطع عضو پا جلوگیری از بروز التهاب در ناحیه عمل است.
مراقبت از بعد از برداشتن پا در بالای زانو به این بستگی دارد که آیا بیماری گنگنوز به پیشرفت خود ادامه خواهد داد یا خیر. برای این منظور ، پانسمان مداوم و درمان ضد عفونی کننده مواد زائد باقی مانده ضروری است. اگر این قوانین رعایت نشود ، احتمال عفونت ثانویه وجود دارد.
برای افزایش امید به زندگی پس از قطع عضو پا ، لازم است از عدم تورم اندام ، صدمات مکرر و عفونت اطمینان حاصل شود ، زیرا این می تواند به ایجاد عوارض جدی بعد از عمل کمک کند.
توصیه می شود از رژیم غذایی ، رویه های ماساژ در بالای استامپ استفاده کنید.
اگر توسعه به موقع پا انجام نشود ، ممکن است اختلال در عملکرد مفاصل و سایر سیستم های حرکتی ایجاد شود. برای این منظور به بیمار تمرینات ویژه ای برای بهبود سلامتی ، ماساژ داده می شود.
از اوایل دوره بعد از عمل ، باید خود را برای اقدامات توان بخشی آماده کنید و یاد بگیرید که بدون کمک دیگران قدم بزنید.
وظیفه اصلی اقدامات توانبخشی برای ترمیم پای دیابتی بعد از عمل ، بازگرداندن قدرت عضلات است. ضروری است که همه تمرینات را روزانه تکرار کنید ، لحن عضلانی که به طور کامل ترمیم شده است ، کلید پروتز است.
بهبودی بعد از عمل شامل موارد زیر است:
- فیزیوتراپی ، متشکل از بسیاری از روشها. این موارد عبارتند از: درمان ماوراء بنفش ، اکسیژن درمانی و باروتراپی.
- تمرینات فیزیوتراپی ، تمرینات تنفسی.
- تمرین هایی برای آماده سازی قلاب برای بارها.
امید به زندگی بعد از قطع عضو
بیشترین درصد دیابتی ها از خوانندگان این سؤال را می پرسند که پس از قطع عضو پا در دیابت چقدر زندگی می کنند. در صورتی که مداخله جراحی به موقع انجام شود ، قطع عضو هیچ خطری برای بیمار ایجاد نمی کند.
بعد از پیرایش زیاد پاها در بالای ناحیه استخوان ران ، دیابتی ها قادر به زندگی طولانی نیستند. اغلب آنها در طی یک سال می میرند. همان افرادی که توانستند بر خود غلبه کنند و شروع به استفاده از پروتز کردند ، سه برابر بیشتر زندگی می کنند.
پس از قطع عضو ساق پا بدون توانبخشی مناسب در دوره ، بیش از 1/5 درصد از بیماران فوت می کنند ، بخش دیگری نیاز به مجدد قطع عضو دارد. افراد دیابتی که بر روی پروتز قرار می گیرند ، در بعضی مواقع کمتر می میرند. بعد از قطع قطع انگشت و برداشتن مجدد در پا ، بیماران قادر به زندگی طولانی هستند.
قطع عضو پا یک روش ناخوشایند است و عواقب منفی زیادی دارد. برای جلوگیری از بروز بیماری ها و آسیب شناسی های منتهی به قطع عضو ، لازم است با دقت کنترل شاخص کمی مولکول های قند در خون را کنترل کنید.