علل عوارض در طول انسولین درمانی ، علائم اصلی ، عواقب طولانی مدت ، داروهای درمانی و اقدامات احتیاطی
تمام مطالب iLive توسط متخصصان پزشکی بررسی می شود تا از بالاترین دقت و سازگاری با حقایق اطمینان حاصل شود.
ما برای انتخاب منابع اطلاعات قواعد دقیق داریم و فقط به سایتهای معتبر ، مؤسسات تحقیقاتی دانشگاهی و در صورت امکان تحقیقات پزشکی اثبات شده مراجعه می کنیم. لطفاً توجه داشته باشید که اعداد موجود در براکت ها (، و غیره) پیوندهای تعاملی با چنین مطالعاتی هستند.
اگر فکر می کنید که هیچ یک از مواد ما نادرست ، منسوخ یا غیرقابل سؤال است ، آن را انتخاب کرده و Ctrl + Enter را بزنید.

عدم رعایت قوانین انسولین درمانی منجر به عوارض مختلفی می شود. رایج ترین را در نظر بگیرید:
- واکنشهای آلرژیک - بیشتر در محل تزریق اتفاق می افتد ، اما می تواند توسط کهیر تعمیم یافته ، شوک آنافیلاکسیک بروز یابد. ظاهر آنها با نقض فناوری تزریق ، استفاده از سوزن های ضخیم یا استفاده مکرر آنها همراه است. یک وضعیت دردناک هنگامی رخ می دهد که محلول خیلی سرد باشد یا محل تزریق به طور نادرست انتخاب شود. قطع درمان برای چند هفته تا ماهها نیز به بروز آلرژی کمک می کند. برای پیشگیری از آن ، پس از وقفه در درمان ، فقط باید از هورمون انسانی استفاده شود.
- هیپوگلیسمی کاهش قند خون است. این عارضه با علائم مشخصه آن همراه است: تعریق زیاد ، لرزش اندام ها ، تپش قلب ، گرسنگی. هیپوگلیسمی با مصرف بیش از حد یک دارو یا گرسنگی طولانی مدت ایجاد می شود. عارضه می تواند در پس زمینه تجربیات عاطفی ، استرس ، بعد از کار بیش از حد جسمی ایجاد شود.
- لیپودیستروفی - در مکانهایی که تزریق مکرر دارند تکرار می شود. منجر به شکسته شدن بافت چربی و تشکیل در محل ضایعات تراکم (لیپو هیپرتروفی) یا تعمیق (لیپواتروفی) می شود.
- افزایش وزن - این عارضه با افزایش کالری مواد غذایی و افزایش اشتها به دلیل احساس گرسنگی در هنگام تحریک لیپوژنز توسط انسولین همراه است. به طور معمول ، افزایش وزن 2-6 کیلوگرم است ، اما اگر تمام قوانین تغذیه خوب را رعایت کنید ، می توانید از این مشکل جلوگیری کنید.
- نقص بینایی یک عارضه موقتی است که در ابتدای تجویز هورمون ایجاد می شود. بینایی پس از 2-3 هفته به طور مستقل ترمیم می شود.
- احتباس سدیم و آب در بدن - تورم اندام تحتانی و همچنین افزایش فشار خون با احتباس مایعات در بدن همراه است و موقتی است.
برای کاهش خطر ابتلا به شرایط پاتولوژیک فوق ، لازم است مکانی را برای تزریق دقیق انتخاب کرده و کلیه قوانین انسولین درمانی را رعایت کنید.
مشکلات احتمالی بیمار در ارتباط با انسولین درمانی
در حال حاضر ، دیابت وابسته به انسولین فقط با انسولین انسانی یا آنالوگهای آن درمان می شود. پیش از این ، در عمل بالینی ، از انسولین های منشأ حیوانی - گاو یا خوک استفاده می شد. اگرچه هورمون انسان با استفاده از فن آوری DNA نوترکیب بدست می آید ، اما دقیقاً همان توالی اسید آمینه را مانند انسان دارد ، بنابراین از نظر شیمیایی یکسان است.
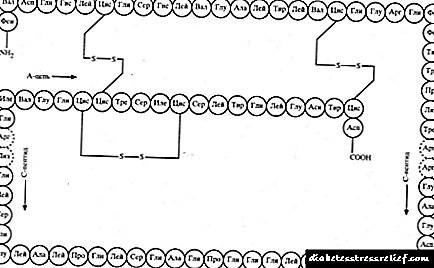
آنالوگهای انسولین نیز با روشهای ژنتیکی بدست می آیند ، اما برخی از اسیدهای آمینه در آنها جایگزین می شوند. انسولین های اولتراشورت ، کوتاه ، متوسط ، طولانی و طولانی مدت در بازار دارویی موجود است.
تنها عارضه جانبی انسولین درمانی ، که تهدیدی جدی برای بیمار مبتلا به دیابت است ، هیپوگلیسمی است. در بعضی موارد ، هیپوگلیسمی می تواند منجر به اغما شود. هیپوگلیسمی می تواند در اثر خوردن نامنظم ، کار سخت بدن یا نوشیدن الکل ایجاد شود.
برخی از داروها - مسدود کننده های بتا - یا نوروپاتی دیابتی علائم حمله هیپوگلیسمی را ماسک می کنند. در نتیجه ، بیماران متوجه حمله نمی شوند و ممکن است در مدت کوتاهی بمیرند.
قند خون بیش از حد بالا (هایپرگلیسمی) به دلیل خطاهای رژیم غذایی ، دوز نادرست انسولین یا بیماریهای مختلف ایجاد می شود.
برخی از بیماران ممکن است دچار نقص دید بسیار شدید شوند ، این عارضه جانبی به خصوص در ابتدای درمان پس از عادی سازی سریع گلیسمی رخ می دهد. با این حال ، کاملاً بی ضرر است و به سرعت از بین می رود.
در موارد نادر ، ادم یا احتباس آب در بدن نیز می تواند یک واکنش منفی به انسولین درمانی باشد. این اثر با کاهش دفع سدیم از بدن ایجاد می شود ، اثر منفی بخصوص در ابتدای درمان با تغییر سریع گلیسمی ایجاد می شود.
غالباً ، انسولین درمانی باعث افزایش وزن بدن می شود. با این حال ، تأثیر هنگام استفاده از آنالوگهای هورمونی بسیار نادر است.
هنگام استفاده از انسولین بسیار تمیز ، واکنش های آلرژیک بسیار نادر است. آلرژی به انسولین یا محلول همراه ممکن است با خارش یا بثورات ایجاد شود. اگر واکنشهای جدی به محلول رخ دهد ، می تواند با واکنش های پوستی کل بدن ، تورم ، مشکل در تنفس ، کاهش فشار خون یا حتی شوک همراه باشد. در چنین مواردی ، لازم است تا علت آنافیلاکسی مشخص شود. در بیشتر موارد ، برای حل مشکل ، کافی است به یک آماده سازی انسولین حاوی ناخالصی های دیگر تغییر دهید.
در دوران بارداری و شیردهی
خانمهای بارداری که نیاز به مداوم هورمون کاهش قند دارند باید از انسولین به طور عمده انسانی استفاده کنند. به دلیل کمبود اطلاعات ، هنگام استفاده از آنالوگ ها در دوران بارداری و شیردهی باید احتیاط کرد.

زنان بارداری که قبلاً انسولین های کوتاه مدت (آسپارت یا لیسپرو) مصرف کرده اند ، ممکن است به استفاده از آنها ادامه دهند. به دلیل عدم داشتن اطلاعات ایمنی کافی ، در دوران بارداری نباید از داروهای طولانی مدت (گلارژین و دزمیر) استفاده شود. به دلیل تغییر در متابولیسم بیماران مبتلا به دیابت ، مادران باردار باردار باید دائماً تحت آزمایش و معاینه قرار گیرند.
تغذیه با شیر مادر برای مادران مبتلا به دیابت بسیار توصیه می شود. با شیردهی ، یک زن به انسولین بسیار کمتری نیاز دارد. اگر دیابت نوع 2 حتی پس از پایان بارداری به دارو نیاز داشته باشد ، زنان باید با انسولین درمانی ادامه دهند.
مصرف بیش از حد انسولین و کما
هیپوگلیسمی همیشه با وارد کردن مقدار بسیار بالای مواد انسولین رخ می دهد. معمولاً غلظت مواد قندی در خون بسیار کم باعث واکنش بدن می شود: افزایش ترشح هورمون ها که باعث تحریک گلیکوژن به گلوکز می شوند. در برخی دیابتی ها ، این مکانیسم ها ممکن است مختل شوند یا به دلیل تنظیم هورمونی کار نمی کنند ، یا به دلیل اینکه هیچ فروشگاه گلیکوژن وجود ندارد.
هیپوگلیسمی - استرس بیش از حد برای بدن. سیستم عصبی مرکزی (CNS) در درجه اول تحت تأثیر قرار دارد ، زیرا سلولهای عصبی فروشگاههای بزرگ گلوکز را ذخیره نمی کنند. برای تسریع گلیکوژنولیز و تشکیل قندهای جدید ، غدد فوق کلیوی هورمونهای استرس بیشتری - کورتیزول و آدرنالین - را وارد جریان خون می کند که منجر به علائم معمولی می شود:
- تحریک پذیری شدید ،
- تعریق ناگهانی
- لرزیدن
- رنگ پریدگی
- قرمزی موضعی روی پوست ،
- تاکی کاردی و فشار خون بالا ،
- افزایش اشتها ، حالت تهوع و استفراغ.
با رشد هیپوگلیسمی ، علائم عصبی با شدت های مختلف بروز می کند:
- سردرد
- خستگی و ضعف
- غلظت مختل شده ،
- اختلالات گفتاری ،
- احساسات غیر طبیعی - پاراستزی یا فلج.
شوک هیپوگلیسمی با شروع ناگهانی کما ، یک وضعیت تهدید کننده زندگی مشخص می شود که نیاز به درمان فوری دارد. درمان شامل تجویز محلول گلوکز و گلوکاگون است. علاوه بر کما ، تمایل به گرفتگی وجود دارد. بیماران دچار تعریق شدید و رطوبت پوست می شوند. علاوه بر این ، عوارض احتمالی دیگر بوجود می آیند - ضربان قلب و آریتمی قوی. اما بر خلاف یک کما دیابتی ، کمبود آب بدن وجود ندارد.

از آنجا که شوک هیپوگلیسمی تفاوت چندانی با یک کما دیابتی ندارد ، تنها با کمک آزمایشات آزمایشگاهی می توان آنها را تشخیص داد. در آزمایشات آزمایشگاهی ، غلظت بسیار کم ساکاریدها قابل تشخیص هستند. کما هیپوگلیسمی با علائم مختلفی مشخص می شود. با این حال ، این علائم ممکن است در بیماری های دیگر نیز وجود داشته باشد.
علائم این بیماری شامل اضطراب ناگهانی ، افزایش اشتها ، مشکل در تمرکز ، سرگیجه ، عصبی بودن ، تاری دید ، وحشت ، لرزش یا تپش قلب است. گاهی اوقات اختلال در ادراک ، مشکل در گفتار و طعم فلزی در دهان نیز وجود دارد. پس از تجویز محلول گلوکز ، علائم به سرعت از بین می روند.
علائم هیپوگلیسمی می تواند چندین ساعت یا چند روز طول بکشد. اگر محتوای ساکارید خون حتی بیشتر کاهش یابد ، می تواند منجر به تشنج جدی شود. پس از آن ، اختلال در گفتار ، بینایی مضاعف ، فلج و مشکلات تنفس و گردش خون رخ می دهد. در آخرین مرحله شوک ، بیمار ممکن است در حالت اغما قرار بگیرد. دوره علائم بسیار سریع است. به همین دلیل ، دیابتی ها باید خود را به دقت کنترل کنند. در حال حاضر در اولین علامت لازم است که کربوهیدرات مصرف کنید.
معمولاً این شوک منجر به تعدادی از بیماریها و علائم مختلف می شود. ممکن است فرد دچار تهوع و استفراغ بسیار شدید شود. فرد مبتلا اغلب از اختلال هماهنگی و تمرکز رنج می برد. در آینده نیز ممکن است بیمار در صورت شدید بودن علائم ، هوشیاری خود را از دست بدهد. اگر شوک درمان نشود ، فرد می میرد. درمان شوک معمولاً شامل مقادیر زیادی گلوکز است.
چه باید کرد اگر پس از تزریق انسولین ، وضعیت دیابتی به طور ناگهانی بدتر شود
هیپوگلیسمی واقعی باید فوراً درمان شود ، زیرا این می تواند تهدید کننده زندگی باشد. در صورت شک ، بیمار باید با پزشک مشورت کند. با اولین علائم ، بهتر است دکستروز خالص میل شود - حدود 5-20 گرم. اگر شکر همچنان در حال ریزش باشد ، فرد هوشیاری خود را از دست می دهد. در این حالت ضروری است که با پزشک اورژانس تماس بگیرید.
حتی اگر هیپوگلیسمی خوب پیش رفته باشد یا عود نکرده باشد ، توصیه می شود معاینه پزشکی انجام شود. برخی از بیماری ها ، به غیر از دیابت ، می توانند باعث حملات قند کم نیز شوند. بعضی اوقات ممکن است علت این اختلال رژیم نادرست باشد. یک متخصص ذیصلاح به تنظیم منوی رژیم غذایی و جلوگیری از عوارض کمک خواهد کرد. سندرم هیپوگلیسمی می تواند کیفیت زندگی یک فرد دیابتی را به میزان قابل توجهی کاهش دهد ، بنابراین باید به آن توجه زیادی داشته باشید ، در غیر این صورت این اختلال می تواند عواقب مهلکی به دنبال داشته باشد.

اقدامات اساسی پیشگیری
افراد دیابتی که غالباً دچار کمبود قند خون هستند ، باید از اقدامات پیشگیرانه زیر استفاده کنند:
- قند خون خود را مرتبا اندازه گیری کنید
- به جای خوردن چند وعده غذایی بزرگ ، مقادیر کمی از غذا را در طول روز میل کنید ،
- همیشه یک تکه ساکارز را با خود حمل کنید ،
- از الکل سوء استفاده نکنید
- میزان مصرف مواد غذایی و دوز انسولین را قبل از ورزش تنظیم کنید ،
- گلیسمی ، در صورت لزوم ، در شب اندازه گیری کنید.
حالت ناخودآگاه در افراد دیابتی می تواند به دلیل کمبود ساکارید یا مقدار زیاد (کما کتواسیدوز یا کما دیابتی) ایجاد شود. با این حال ، کما هیپوگلیسمی خطرناک تر است ، بنابراین ، در صورت شک ، شما همیشه باید قند بخورید و استفاده از انسولین را به طور موقت متوقف کنید.

مشاوره! به عنوان یک قاعده ، با استفاده صحیح از دارو ، عوارض ایجاد نمی شود. در بیشتر موارد ، عوارض ناشی از مصرف نادرست و به موقع دارو یا فرسودگی شدید جسمی است. هنگام انجام هرگونه ورزش ، بیمار (خصوصاً کودک) باید کربوهیدرات مصرف کند. جبران به موقع ماده معرفی شده به جلوگیری از بروز عواقب احتمالی و خطرناک برای زندگی کمک می کند. در مواقع نادر ، ممکن است بیمار در نتیجه یک وضعیت قوی هیپوگلیسمی بمیرد. توصیه نمی شود از توصیه پزشک غافل شوید.
لیپودیستروفی با انسولین درمانی
یکی از عوارض نادر انسولین درمانی که با تروما طولانی مدت و منظم به اعصاب کوچک محیطی و رگ های خونی با سوزن رخ می دهد ، لیپودیستروفی است. یک وضعیت دردناک نه تنها به دلیل معرفی دارو بلکه در هنگام استفاده از محلول های کاملاً تمیز ایجاد می شود.
خطر عوارض این است که جذب هورمون تجویز شده را مختل می کند ، باعث ایجاد احساس دردناک و نقایص زیبایی پوست می شود. این نوع لیپودیستروفی از هم متمایز می شوند:
به دلیل ناپدید شدن بافت زیر جلدی ، یک ناحیه شکاف در محل تزریق تشکیل می شود. شکل ظاهری آن با واکنش ایمنی بدن در برابر آماده سازی ضعیف با منشاء حیوانی همراه است. درمان این مشکل شامل استفاده از دوزهای کوچک تزریق در هورمون بسیار تمیز در حاشیه مناطق آسیب دیده است.
این شکل گیری نفوذ در پوست ، یعنی مهر و موم است. با نقض تکنیک تجویز دارو و همچنین بعد از عمل موضعی آنابولیک تزریقات ایجاد می شود. این بیماری با نقص آرایشی و سوء جذب دارو مشخص می شود. برای جلوگیری از این آسیب شناسی ، باید محل تزریق به طور مرتب تغییر یابد و در هنگام استفاده از یک ناحیه ، فاصله بین سوراخ های حداقل 1 سانتی متر فاصله داشته باشد.روش های فیزیولوژیکی فونوفورز با پماد هیدروکورتیزون دارای اثر درمانی است.
پیشگیری از لیپودیستروفی با رعایت قوانین زیر کاهش می یابد: محل های تزریق متناوب ، تجویز انسولین گرم شده در دمای بدن ، تزریق کند و عمیق دارو در زیر پوست ، استفاده از تنها سوزن های تیز ، درمان کامل محل تزریق با الکل یا ضد عفونی کننده دیگر.