پرفشاری خون: علل ، علائم ، درمان
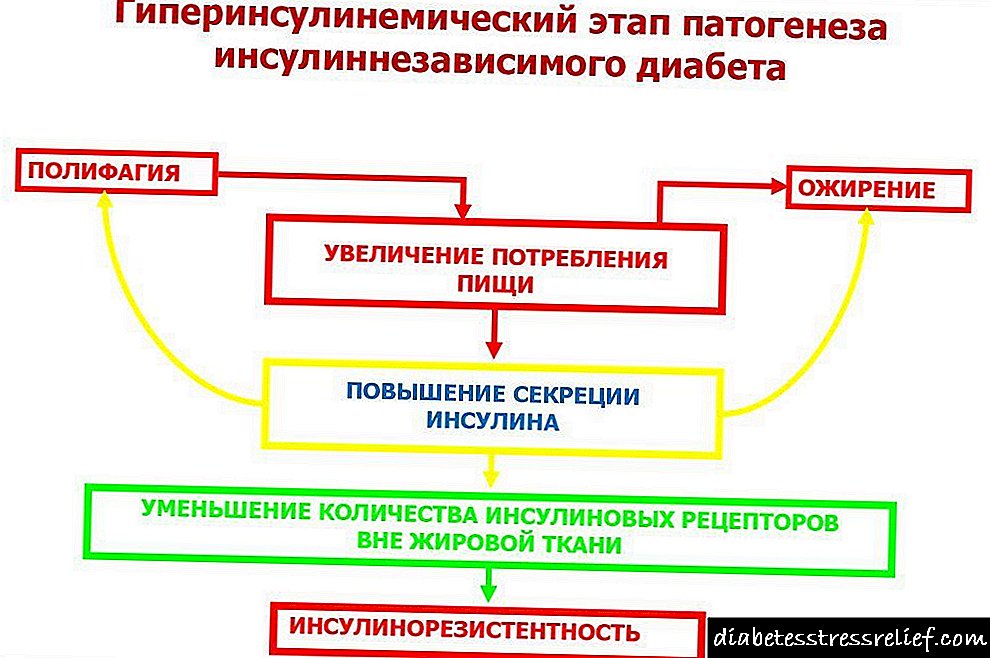
بسیاری از بیماریهای مزمن اغلب قبل از شروع دیابت هستند.
به عنوان مثال ، پرفشاری خون در کودکان و بزرگسالان در موارد نادر تشخیص داده می شود ، اما نشان دهنده تولید بیش از حد هورمون است که می تواند باعث کاهش قند ، گرسنگی اکسیژن و اختلال عملکرد کلیه سیستم های داخلی شود. فقدان اقدامات درمانی با هدف سرکوب تولید انسولین می تواند منجر به ایجاد دیابت کنترل نشده شود.
علل آسیب شناسی
پرفشاری خون در اصطلاحات پزشکی یک سندرم بالینی محسوب می شود ، که بروز آن در پس زمینه افزایش بیش از حد سطح انسولین رخ می دهد.
در این حالت بدن مقدار گلوکز خون را کاهش می دهد. کمبود قند می تواند گرسنگی اکسیژن مغز را تحریک کند ، که ممکن است منجر به اختلال در عملکرد سیستم عصبی شود.

پرفشاری خون در بعضی موارد بدون تظاهرات بالینی خاصی پیش می رود ، اما بیشتر اوقات این بیماری منجر به مسمومیت شدید می شود.
- پرفشاری خون مادرزادی . این مبتنی بر یک تمایل ژنتیکی است. این بیماری در پس زمینه فرآیندهای پاتولوژیک رخ می دهد که در لوزالمعده اتفاق می افتد و مانع تولید طبیعی هورمون ها می شود.
- هایپرینسولینالیسم ثانویه . این شکل به دلیل بیماری های دیگری که باعث ترشح بیش از حد هورمون شده اند پیشرفت می کند. پرفشاری خون عملکردی تظاهراتی دارد که با اختلال در متابولیسم کربوهیدرات همراه است و با افزایش ناگهانی غلظت قند خون تشخیص داده می شود.
عوامل اصلی که می تواند باعث افزایش سطح هورمون شود:
- تولید سلولهای انسولین نامناسب با ترکیب غیر طبیعی که توسط بدن قابل درک نیست ،
- اختلال در مقاومت و در نتیجه تولید کنترل نشده هورمون ،
- انحراف در حمل و نقل گلوکز از طریق جریان خون ،
- اضافه وزن
- آترواسکلروز
- تمایل ارثی
- بی اشتهایی ، که ماهیت عصبی دارد و با یک فکر وسواسی در مورد اضافه وزن بدن همراه است ،
- فرآیندهای انکولوژیکی در حفره شکم ،
- تغذیه نامتعادل و به موقع ،
- سوء استفاده از شیرینی ، منجر به افزایش قند خون و در نتیجه افزایش ترشح هورمون ،
- آسیب شناسی کبد
- انسولین درمانی کنترل نشده یا مصرف بیش از حد داروها برای کاهش غلظت گلوکز ، که منجر به ظهور دارو می شود ،
- آسیب شناسی غدد درون ریز ،
- مقدار کافی از مواد آنزیم موجود در فرآیندهای متابولیک.
دلایل پرفشاری خون ممکن است برای مدت طولانی خود را آشکار نکند ، اما در عین حال برای کار کل ارگانیسم ها مضر باشد.
گروه های خطر
گروه های زیر افراد بیشتر در معرض ابتلا به پرفشاری خون هستند:
- زنانی که بیماری تخمدان پلی کیستیک دارند ،
- افراد دارای ارث ژنتیکی برای این بیماری ،
- بیماران مبتلا به اختلالات سیستم عصبی ،
- زنان در آستانه یائسگی ،
- افراد مسن
- بیماران غیرفعال
- زنان و مردانی که هورمون درمانی یا داروهای بتا مسدودکننده دریافت می کنند.
علائم پرفشاری خون
این بیماری به افزایش شدید وزن بدن کمک می کند ، بنابراین بیشتر رژیم ها بی اثر هستند. رسوبات چربی در خانمها در ناحیه کمر و همچنین در حفره شکمی شکل می گیرد. این ناشی از انبار انسولین بزرگی است که به صورت چربی خاص (تری گلیسیرید) ذخیره می شود.
تظاهرات پرفشاری خون از بسیاری جهات شبیه به علائمی است که در پس زمینه هیپوگلیسمی ایجاد می شود. شروع حمله با افزایش اشتها ، ضعف ، تعریق ، تاکی کاردی و احساس گرسنگی مشخص می شود.
متعاقباً حالت هراس به آن می پیوندد كه در آن وجود ترس ، اضطراب ، لرزش در اندام و تحریک پذیری مشاهده می شود. سپس در زمین بی نظمی وجود دارد ، بی حسی در اندام ها ، ظهور تشنج ممکن است. عدم درمان می تواند منجر به از دست دادن هوشیاری و اغما شود.
- آسان با عدم وجود علائم در دوره های بین تشنج مشخص می شود ، اما در عین حال به طور ارگانیک بر قشر مغز تأثیر می گذارد. بیمار یادآوری می کند که حداقل 1 بار در طول ماه تقویم وضعیت بدتر شود. برای متوقف کردن حمله کافی است که از داروهای مناسب استفاده کرده یا غذای شیرین میل کنید.
- متوسط تعداد دفعات تشنج در ماه چندین بار است. ممکن است فرد در این لحظه هوشیاری خود را از دست داده یا در حالت اغما قرار بگیرد.
- سنگین این درجه از بیماری با صدمات جبران ناپذیری مغز همراه است. حملات اغلب رخ می دهد و تقریباً همیشه به از دست دادن هوشیاری منجر می شود.
تجلیات پردردی عملاً در کودکان و بزرگسالان تفاوت ندارد. یکی از ویژگی های دوره این بیماری در بیماران جوان ، ایجاد تشنج در پس زمینه قند خون پایین و همچنین فرکانس بالای عود آنهاست. نتیجه تشدید مداوم و تسکین منظم چنین شرایطی با مواد مخدر ، نقض سلامت روان در کودکان است.
این بیماری خطرناک است؟
در صورت عدم اقدام به موقع هرگونه آسیب شناسی می تواند منجر به عوارض شود. هایپرینسولینمی نیز از این قاعده مستثنی نیست ، بنابراین ، با پیامدهای خطرناک نیز همراه است. این بیماری به صورت حاد و مزمن پیش می رود. دوره غیرفعال منجر به کسل کننده فعالیت مغز می شود و بر وضعیت روانی روانی تأثیر منفی می گذارد.
- اختلال در عملکرد سیستم ها و اندام های داخلی ،
- توسعه دیابت
- چاقی
- کما
- انحراف در کار سیستم قلبی عروقی ،
- انسفالوپاتی
- پارکینسونیسم
هایپرینسولینمی که در کودکی رخ می دهد ، بر رشد کودک تأثیر منفی می گذارد.

چگونه پلی کیستیک و هیپرینسولینمی بروز می یابد؟
 هیپرینسولینمی با یک دوره نهفته مشخص می شود ، اما در برخی موارد ، بیماران ممکن است متوجه ضعف عضلانی ، لرز ، سرگیجه ، تشنگی بیش از حد ، غلظت ناکافی ، بی حالی و خستگی مداوم شوند ، همه این علائم به سختی از دست می روند ، علاوه بر این ، تشخیص با آنها بیشتر تولید می کند.
هیپرینسولینمی با یک دوره نهفته مشخص می شود ، اما در برخی موارد ، بیماران ممکن است متوجه ضعف عضلانی ، لرز ، سرگیجه ، تشنگی بیش از حد ، غلظت ناکافی ، بی حالی و خستگی مداوم شوند ، همه این علائم به سختی از دست می روند ، علاوه بر این ، تشخیص با آنها بیشتر تولید می کند.
اگر در مورد پلی کیستیک صحبت کنیم ، علائم اصلی آن با عدم یا بی نظمی قاعدگی ، چاقی ، هیرسوتیسم و آلوپسی آندروژنیک (طاسی) بروز می کند و هر یک از این تظاهرات به درمان فردی احتیاج دارد.
اغلب ، اختلالات تخمدان ها با آکنه ، شوره سر ، علائم کشش روی شکم ، تورم ، درد در حفره شکمی همراه خواهد بود. علاوه بر این ، یک زن می تواند علائم و علائم زیر را مشاهده کند:
- تغییر سریع خلق و خوی ،
- ایست تنفسی هنگام خواب (آپنه) ،
- عصبی بودن
- تحریک پذیری بیش از حد
- افسردگی
- خواب آلودگی
- بی تفاوتی
اگر بیمار به پزشک مراجعه کند ، در مرحله اول تشخیص در دستگاه سونوگرافی خواهد بود ، که می تواند منجر به ایجاد چندین کیستیک ، ضخیم شدن کپسول تخمدان ، هایپرپلازی آندومتر در رحم شود. چنین فرآیندهایی با احساس دردناک در قسمت تحتانی شکم و لگن همراه خواهد بود و دلایل آنها باید در نظر گرفته شود.
اگر با درمان به موقع پلی کیستیک سر و کار ندارید ، پس یک زن می تواند عوارض بسیار جدی را پشت سر بگذارد:
- سرطان بافت آندومتر ،
- هایپرپلازی
- چاقی
- سرطان پستان
- فشار زیاد
- دیابت قندی
- ترومبوز
- سکته مغزی
- ترومبوفلبیت
علاوه بر این ، عوارض دیگر این بیماری ممکن است ایجاد شود ، به عنوان مثال ، انفارکتوس میوکارد ، سقط جنین ، تولد زودرس ، ترومبوآمبولی و همچنین دیس لیپیدمی.
صحبت از تعداد ، از 5 تا 10 درصد از زنان در سن باروری ، با وجود اینکه علل این عارضه مشخص است ، در معرض تخمدان های پلی کیستیک قرار دارند.
چگونه هیپرینسولینمی و پلی کیستیک درمان می شود؟
اگر زنی مبتلا به این بیماری ها باشد ، تهیه رژیم غذایی فردی که توسط پزشک معالج و درمان کامل تهیه می شود ، بسیار مهم است.
وظیفه اصلی در این شرایط رسیدن وزن به یک علامت معمولی است.
به همین دلیل کالری مواد غذایی را به 1800 کالری در روز محدود می کند ، در این حالت به عنوان نوعی درمان عمل می کند. محدود کردن مصرف تا حد ممکن مهم است:
- چربی
- ادویه
- ادویه ها
- غذای تند
- نوشیدنی های الکلی
غذا 6 بار در روز مصرف می شود. و همچنین درمان ، هورمون درمانی ، ماساژ و آب درمانی قابل تجویز است. کلیه مراحل باید تحت نظارت دقیق پزشک انجام شود.
پرفشاری خون (انسولینوما) شایعترین تومور عصبی و غدد لوزالمعده (NEO) لوزالمعده است که حداکثر 70 تا 75 درصد از این نئوپلاسم های عصبی و غدد درون ریز (2-4 مورد در هر یک میلیون جمعیت) را تشکیل می دهد. تومورهای ترشح انسولین اغلب با علامت پیچیده علائم پرفشاری خون ارگانیک بروز می کنند که علت آن در 5-7٪ موارد نیز میکرونونومازوز ، هایپرپلازی و نئوژنز سلولهای جزایر پانکراس (نزییدیوبلاستوز) است. هایپرینسولینولیسم ارگانیک در 10 تا 15٪ موارد ، مظهر سندرم نوع 1 (سندرم ورمر) است. سندرم وررم به نوبه خود ، در 30٪ از بیماران با انسولینوم ترکیب می شود.
در اغلب موارد ، انسولینوما در لوزالمعده - در 95-99 cases از موارد ، با همان فرکانس در تمام بخش های آن مشاهده می شود. به ندرت ، انسولین های خارج از حفره می توانند در معده ، اثنی عشر ، لاغر ، ایلئوم ، روده بزرگ عرضی ، امنتوم کوچک ، مثانه صفرا و دروازه طحال موضعی شوند. اندازه های توصیف شده توسط انسولین از 0.2 تا 10 سانتی متر یا بیشتر از قطر متفاوت است ، اما قطر حداکثر 70 درصد از آنها از 1.5 سانتی متر تجاوز نمی کند ، به همین دلیل مشکلات تشخیص موضعی ایجاد می شود. به عنوان یک قاعده ، این تومور منفرد است (انفرادی) ، و ضایعات متعدد در بیش از 15٪ از بیماران تشخیص داده نمی شود. انسولینوم بدخیم در 10-10٪ موارد رخ می دهد و اغلب در مجاری کبد یا غدد لنفاوی منطقه متاستاز می شود.
تظاهرات بالینی تومور ناشی از فعالیت هورمونی آن است ، یعنی ترشح بیش از حد انسولین. عملکرد اصلی آن در بدن تنظیم غلظت گلوکز در خون با انتقال آن از طریق غشاهای سلولی است. علاوه بر این ، این هورمون بر انتقال غشاء K + و اسیدهای آمینه تأثیر می گذارد و همچنین بر سوخت و ساز چربی و پروتئین تأثیر می گذارد. محرک اصلی فیزیولوژیکی ترشح انسولین افزایش غلظت گلوکز خون است. غلظت آستانه گلوکز برای ترشح ناشتا آن 80 تا 100 میلی گرم درصد است و حداکثر رهاسازی با غلظت گلوکز 300-500 میلی گرم درصد حاصل می شود.
در بیماران مبتلا به انسولینوما ، افزایش ترشح انسولین نه تنها به دلیل سنتز بیش از حد آن توسط تومور ، بلکه با عدم تنظیم عملکرد ترشحی سلولهای p نیز ایجاد می شود ، که باعث نمی شوند انسولین در غلظت کم گلوکز در خون متوقف شود. در این حالت ، همراه با فرم طبیعی بیولوژیکی هورمون ، مقدار زیادی پروینسولین تولید می شود ، در حالی که ترشح C- پپتید نسبتاً کمی است ، که منجر به کاهش (در مقایسه با هنجار) در نسبت بین C- پپتید و انسولین می شود.
پرفشاری خون در تجمع گلیکوژن در کبد و ماهیچه ها نقش دارد. در نتیجه ، مقدار کافی گلوکز (محاصره گلیکوژنولیز) وارد جریان خون می شود.تأمین ضعیف مغز با کربوهیدرات هزینه های انرژی آن را تأمین نمی کند و در نتیجه منجر به انسفالوپاتی می شود (به طور معمول تا 20٪ از کل گلوکز مصرفی بدن برای عملکرد مغز صرف می شود). اول از همه ، سلولهای قشر تا زمان مرگ آنها تحت تأثیر قرار می گیرند. تامین ناکافی گلوکز و اکسیژن به مغز باعث برانگیختگی سیستم عصبی سمپاتیک و افزایش کاتکول آمین خون می شود که از نظر بالینی با ضعف ، عرق کردن ، تاکی کاردی ، اضطراب ، تحریک پذیری ، لرزش اندام ها بروز می کند. کاهش سرعت فرآیندهای اکسیداتیو و اختلال در نتیجه هیپوگلیسمی در همه انواع متابولیسم در مغز منجر به از بین رفتن صدای طبیعی توسط دیواره رگ های خونی می شود که همراه با افزایش جریان خون به مغز به دلیل اسپاسم رگ های محیطی ، منجر به ورم و همچنین فرآیندهای آتروفیک و دژنراتیو در مغز می شود.
لازم به یادآوری است که شرایط هیپوگلیسمی می تواند مظهر سایر بیماریهای اندامهای داخلی و برخی شرایط عملکردی باشد. بیشتر اوقات ، فشار خون بالا عملکردی (ثانویه) در هنگام گرسنگی مشاهده می شود ، با افزایش از دست دادن (گلوکوزوری کلیوی ، اسهال ، شیردهی) یا استفاده بیش از حد از کربوهیدرات ها (تجویز انسولین برون زا ، بیماری های ایمنی ناشی از آنتی بادی ها به انسولین و گیرنده های آن ، کچکسی). هیپوگلیسمی خارج از لوزالمعده و افزایش غلظت انسولین خون در بعضی مواقع به دلیل سرکوب گلیکوژنولیز ناشی از آسیب کبدی (هپاتیت ، سرطان کبد) ، برخی از تومورهای بدخیم (سرطان کلیه ها ، غدد فوق کلیوی ، فیبروسارکوم) ، کاهش ترشح هورمون های هورمونی (ACTH ، کورتیزول) ، میکسدما ایجاد می شود.
علائم معمولی این بیماری با سه گانه Whipple ، توصیف شده در سال 1944 مشخص می شود:
- توسعه حملات هیپوگلیسمی خود به خود بر معده خالی یا بعد از فعالیت بدنی تا از دست دادن هوشیاری ،
- کاهش قند خون هنگام حمله (زیر 2.2 میلی مول در لیتر).
تشخیصی
اگر به پرفشاری خون ارگانیک مشکوک باشید ، می توان با هیپوگلیسمی ناشتا کمتر از 2.2 میلی مول در لیتر و افزایش غلظت انسولین ایمنی (IRI) در پلاسمای خون بیش از 25 mcED / ml در سلول خون را تشخیص داد (اگرچه غلظت پایه IRI در 20 تا 30 درصد بیماران ممکن است در حد طبیعی باشد) ) غلظت پروینسولین و پپتید C خون نیز تعیین می شود که در برخی موارد حتی با IRI طبیعی نیز قابل افزایش است. شاخصهای خون پپتید C برای تشخیص افتراقی تشخیص حقیقی و هیپوگلیسمی ناشی از معرفی انسولین اگزوژن از اهمیت مهم در تشخیص دیابت برخوردار هستند ، زیرا آماده سازی انسولین اگزوژن حاوی پپتید C نیست. برای حذف هیپوگلیسمی مصنوعی ناشی از مصرف داروهای سولفونیل آمید یا مشتقات سولفونیل اوره کاهش دهنده قند ، توصیه می شود محتوای سولفونیل اوره را در ادرار تعیین کنید.
تشخیص آزمایشگاهی انسولین ، مانند سایر NEO ها ، در مرحله اول بر اساس تعیین غلظت نشانگرهای غیر اختصاصی این تومورها و اول از همه کروموگرانین A و synaptophysin است.
برای تأیید نهایی ماهیت ارگانیک این بیماری و محرومیت از سایر علل سندرم هیپوگلیسمی ، یک آزمایش ناشتا به مدت 72 ساعت انجام می شود این آزمایش براساس این واقعیت است که افرادی که دارای عملکرد بیش از حد دستگاه عایق هستند با قطع مصرف مواد غذایی باعث ایجاد هیپوگلیسمی (تریپ Whipple) می شوند.
در حال حاضر ، برای تشخیص افتراقی با پرفشاری خون ثانویه ، آزمایش های تشخیصی عملکردی (تست هایی با البوتامید ، گلوکاگون ، آرژنین ، لوسین ، ACTH و کورتیزول ، آدرسین ، گلوکونات کلسیم ، آزمایش با سرکوب C-پپتید) در موارد مطلق عملی نیست.
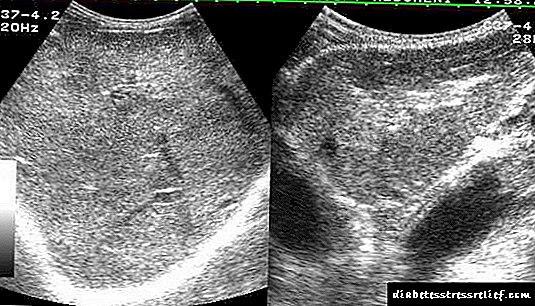
بعد از تأیید تشخیص سندروم هیپراسینوزولینیزم ارگانیک ، وظیفه بعدی ، دشوارتر برای پزشکان بوجود می آید - ایجاد یک تشخیص موضعی. تشخیص موضعی انسولین موضعی بسیار دشوار است با توجه به اینکه در 80٪ موارد اندازه آنها کمتر از 2 سانتی متر است و در نیمی از موارد این تومورها قطر کمتر از سانتی متر دارند از این روش های پرتودرمانی به طور سنتی برای تعیین محل تشکیل پانکراس کانونی (مانند CT و سونوگرافی) اجازه می دهد انسولین در بیش از 50٪ موارد تشخیص داده نشود ، و هنگامی که اندازه آن کمتر از 1.0 سانتی متر باشد ، حساسیت روشها تقریباً 2> آزا کاهش می یابد. لازم به ذکر است که روشهای تشخیص موضعی علل پرفشاری خون ارگانیک به طور کلی مشابه سایر روشهای NEO لوزالمعده است.
اولین و ساده ترین روش تشخیصی قبل از عمل از راه پوست باقی مانده است.روش بعدی تشخیص سونوگرافی سونوگرافی آندوسکوپی است. اغلب معلوم می شود تنها روش برای تعیین محلی سازی سازندها تا 5-6 میلی متر است.
روشهای تشخیص غیر تهاجمی که در معرض اشعه قرار دارند شامل CT است. در حال حاضر ، برای تشخیص سازندهای کانونی لوزالمعده ، از CT فقط با تقویت کنتراست داخل وریدی استفاده می شود. این روش تشخیصی به شما امکان می دهد تا 50-70٪ از تومورهای پانکراس تولید کننده انسولین ، متاستازهای آنها را بومی سازی کنید (شکل 4.2).
MRI برای مدت زمان طولانی برای تشخیص NEO مورد استفاده قرار گرفته است ، اما برای این منظور از آن استفاده گسترده ای نشده است.
مضرات متداول روشهای فوق تشخیص موضعی غیر تهاجمی ، نه تنها محتوای کم اطلاعات آنها با ضایعات متعدد را شامل می شود ، بلکه ناتوانی در شناسایی کانونهای میکرونونوماوز و تعیین ناحیه ضایعه در صورت عدم تمرکز کانونی غیر ایدیوبلاستوز است.
پیشگیری
تنها معالجه رادیکال برای پرفشاری خون ارگانیک ، جراحی است. نتایج حاصل از مداخلات جراحی روی لوزالمعده و به ویژه با NEO تقریباً در کلیه موسسات پزشکی جهان مطلوب است. فراوانی عوارض بعد از عمل بین 25 تا 70 درصد و میزان مرگ و میر از 1.9 تا 12 درصد است. در این راستا ، لازم است مجموعه ای از آماده سازی قبل از عمل ، روش های پیشگیری از عوارض بعد از عمل و مدیریت بیماران در دوره بعد از عمل تهیه شود. از بسیاری جهات ، نتایج دوره فوری بعد از عمل نیز به انتخاب روش عمل بستگی دارد.
مداخله جراحی تحت بی حسی تراشه انجام می شود. بهینه ترین روش عمل جراحی ، لاپاروتومی میانه است که از آن می توان یک نسخه کامل لوزالمعده را انجام داد. تجدید نظر در لوزالمعده پس از باز شدن گسترده ای از رباط دستگاه گوارش ، بسیج سر لوزالمعده با اثنی عشر با توجه به کوچر و در صورت لزوم بسیج بدن و دم لوزالمعده انجام می شود. همانطور که قبلاً ذکر شد ، اسکن سونوگرافی حین عمل جراحی الزامی است ، که تقریباً در همه موارد امکان شناسایی یا محرومیت تومور را فراهم می کند ، همچنین به تعیین بهینه ترین روشهای جراحی کمک می کند.
عملكرد انتخاب در انسولینهای خوش خیم صدق می كند. برداشتن لوزالمعده دیستال زمانی ترجیح می یابد که تومور در اعماق بافت بدن و دم اندام و همچنین در مجاورت نزدیک مجرای لوزالمعده و رگ های طحال و در حضور انسولین متعدد قرار داشته باشد.
مسئله در مورد تاکتیک های درمانی در مورد انسولین بدخیم ، خصوصاً با وجود متاستازهای دوردست ، مشکل تر است. متأسفانه ، به طور معمول ، قبل از عمل جراحی و در طی تجدید نظر در حین عمل ، می توان ماهیت بدخیم رشد را فقط با تهاجم تومور به بافتهای اطراف یا با متاستاز در غدد لنفاوی منطقه و کبد قضاوت کرد ، زیرا معاینه فوری بافت شناسی در اکثر موارد بی اطلاع است. در مشاهدات دیگر ، میزان تمایز انسولینوما ، مانند هر NEO ، تنها پس از معاینه بافت شناسی برنامه ریزی شده مشخص می شود.
نتیجه خوبی از درمان جراحی هایپر آلینسولینیزم آلی ناپدید شدن علائم هیپوگلیسمی در پس زمینه غلظت گلوکز طبیعی است. در بیشتر بیماران ، وزن بدن عادی می شود ، ظرفیت کار و حافظه افزایش می یابد. با این حال ، در حدود 10٪ از بیماران و بعد از عمل ، تظاهرات آنسفالوپاتی درجه یا درجه ای از شدت باقی مانده است. این به دلیل کمبود قند خون است ، که مدت طولانی قبل از عمل وجود داشته است ، و اغلب با تغییرات برگشت ناپذیر در سلول های c قشر مخمر. از این نظر ، بدیهی است که هر چه زودتر بتوان به تشخیص هیپرینسولینیزم ارگانیک ، شناسایی علت آن و انجام مداخله جراحی پرداخت ، نتایج درمانی طولانی مدت بهتر خواهد بود.
مشاوره آنلاین پزشک
ریتا: 08/31/2016
سلام در بیوپسی تیروئید ، تعداد قابل توجهی از تیروسیت ها به شکل هسته های برهنه بزرگ در قالب ساختارهای فولیکولی و پراکنده به طور جداگانه از اسمیر اصلی در برابر پس زمینه یک کلوئید "مایع" نوشته شده اند. بیمار 75 ساله است. آیا یک عمل ضروری است؟ گره در طی سال کمی رشد کرده است. آزمایش هورمونها طبیعی است (به استثنای تیروگلوبینین - 64 - 26.5 بود).
هایپرینسولینالیسم - یک سندرم بالینی که با افزایش سطح انسولین و کاهش قند خون مشخص می شود. هیپوگلیسمی به ضعف ، سرگیجه ، افزایش اشتها ، لرزش و تحریک روانی منجر می شود. در صورت عدم درمان به موقع ، یک کما هیپوگلیسمی ایجاد می شود.
تشخیص دلایل بیماری براساس ویژگی های تصویر بالینی ، داده های حاصل از آزمایشات عملکردی ، آزمایش گلوکز پویا ، سونوگرافی یا اسکن توموگرافی پانکراس است. درمان نئوپلاسمهای لوزالمعده جراحی است.
با واریته خارج از بدن سندرم ، درمان بیماری زمینه ای انجام می شود ، رژیم غذایی خاصی تجویز می شود.
Hyperinsulinism (بیماری هیپوگلیسمی) یک بیماری پاتولوژیک مادرزادی یا اکتسابی است که در آن هیپرینسولینمی درون زا مطلق یا نسبی ایجاد می شود. علائم این بیماری اولین بار در اوایل قرن بیستم توسط پزشک آمریکایی هریس و جراح خانگی اوپل توضیح داده شد.
1 مورد در هر 50 هزار نوزاد متولد شده است. شکل اکتسابی این بیماری در سن 35-50 سالگی بروز می کند و بیشتر اوقات زنان را مبتلا می کند.
بیماری هیپوگلیسمی همراه با دوره های عدم وجود علائم شدید (ترمیم) و همراه با دوره هایی از یک تصویر بالینی توسعه یافته (حملات هیپوگلیسمی) است.
علل پرفشاری خون
آسیب شناسی مادرزادی به دلیل ناهنجاری های رشد داخل رحمی ، عقب ماندگی رشد جنین ، جهش در ژنوم رخ می دهد.
دلایل ابتلا به بیماری هیپوگلیسمی اکتسابی به لوزالمعده تقسیم می شود و منجر به ایجاد هیپرینسولینمی مطلق و غیر پانکراس می شود و باعث افزایش نسبی سطح انسولین می شود.
شکل لوزالمعده این بیماری در نئوپلاسم های بدخیم یا خوش خیم و همچنین هیپرپلازی سلول بتا لوزالمعده رخ می دهد. فرم غیر لوزالمعده در شرایط زیر ایجاد می شود:
- نقض رژیم. گرسنگی طولانی ، افزایش افت مایعات و گلوکز (اسهال ، استفراغ ، شیردهی) ، فعالیت بدنی شدید بدون مصرف غذاهای کربوهیدرات باعث کاهش شدید قند خون می شود. مصرف زیاد کربوهیدراتهای تصفیه شده سطح قند خون را افزایش می دهد و این باعث تحریک تولید فعال انسولین می شود.
- صدمه به کبد دلایل مختلف (سرطان ، کبد چرب ، سیروز) منجر به کاهش سطح گلیکوژن ، اختلالات متابولیک و هیپوگلیسمی می شود.
- مصرف بی رویه داروهای کاهنده قند برای دیابت (مشتقات انسولین ، سولفونیل اوره) باعث هیپوگلیسمی دارو می شود.
- بیماری های غدد درون ریز منجر به کاهش سطح هورمون های ضد بارداری (ACTH ، کورتیزول) می شود: کوتاهیسم هیپوفیز ، میکسسدم ، بیماری آدیسون.
- عدم وجود آنزیمهای درگیر در متابولیسم گلوکز (فسفوریلاز کبدی ، انسولیناز کلیوی ، گلوکز-6-فسفاتاز) باعث پرفشاری خون می شود.
گلوکز اصلی ترین ماده مغذی سیستم عصبی مرکزی است و برای عملکرد طبیعی مغز ضروری است. افزایش انسولین ، تجمع گلیکوژن در کبد و مهار گلیکوژنولیز منجر به کاهش قند خون می شود. هیپوگلیسمی باعث مهار فرآیندهای متابولیک و انرژی در سلولهای مغزی می شود.
تحریک سیستم سمپاتوآدرنال رخ می دهد ، تولید کاتکول آمین ها افزایش می یابد ، حمله ای از هیپرینسولینیسم ایجاد می شود (تاکی کاردی ، تحریک پذیری ، احساس ترس). نقض فرآیندهای ردوکس در بدن منجر به کاهش مصرف اکسیژن توسط سلولهای قشر مغز و ایجاد هیپوکسی (خواب آلودگی ، بی حالی ، بی حالی) می شود.
کمبود گلوکز بیشتر باعث نقض کلیه فرایندهای متابولیک در بدن ، افزایش جریان خون به ساختار مغز و اسپاسم عروق محیطی می شود که می تواند منجر به حمله قلبی شود.
هنگامی که ساختارهای باستانی مغز در فرآیند آسیب شناسی (medulla oblongata و midbrain ، پل Varolian) دخالت می کنند ، حالت تشنج ، دیپلوپیا و همچنین اختلالات تنفسی و قلبی ایجاد می شود.
طبقه بندی
در غدد درون ریز بالینی ، متداول ترین طبقه بندی هیپرینسولینمی بسته به علل بیماری:
- پرفشاری خون اولیه (پانکراس ، ارگانیک ، مطلق) نتیجه یک فرآیند تومور یا هیپرپلازی سلول بتا دستگاه جزایر پانکراس است. افزایش سطح انسولین 90٪ توسط نئوپلاسمهای خوش خیم (انسولینوما) ، شایع تر ، نئوپلاسم های بدخیم (سرطان) تسهیل می شود. پرفشاری خون ارگانیک به شکل شدید با تصویر بالینی مشخص و حملات مکرر هیپوگلیسمی رخ می دهد. به علت پرش وعده های غذایی ، افت شدید قند خون در صبح رخ می دهد. برای این شکل از بیماری ، سه گانه Whipple مشخصه است: علائم هیپوگلیسمی ، کاهش شدید قند خون و متوقف کردن حملات با معرفی گلوکز.
- هایپرینسولینالیسم ثانویه (عملکردی ، نسبی ، خارج از سرطان) با کمبود هورمونهای ضد انسداد ، آسیب به سیستم عصبی و کبد همراه است. حمله هیپوگلیسمی به دلایل خارجی رخ می دهد: گرسنگی ، مصرف بیش از حد داروهای هیپوگلیسمی ، فعالیت بدنی شدید ، شوک روانی و حرکتی. تشدید بیماری به طور نامنظم اتفاق می افتد ، تقریباً با مصرف مواد غذایی همراه نیست. روزه داری روزانه علائم مفصلی ایجاد نمی کند.
تصویر بالینی بیماری هیپوگلیسمی ناشی از کاهش قند خون است. توسعه حمله با افزایش اشتها ، تعریق ، ضعف ، تاکی کاردی و احساس گرسنگی آغاز می شود.
حالات هراس بعدها به هم می پیوندند: احساس ترس ، اضطراب ، تحریک پذیری ، لرزیدن در اندام.
با پیشرفت بیشتر حمله ، عدم تحریف در فضا ، دیپلوپیا ، پارستزی (بی حسی ، سوزن سوزن شدن) در اندام ها ، تا بروز تشنج ذکر می شود. در صورت عدم درمان ، از دست دادن هوشیاری و اغماء قند خون رخ می دهد.
دوره تداخلی با کاهش حافظه ، ناتوانی عاطفی ، بی اشتهایی ، اختلال در حساسیت و بی حسی در اندام ها بروز می کند. دریافت مکرر مواد غذایی سرشار از کربوهیدراتهای به راحتی هضم شده باعث افزایش وزن بدن و ایجاد چاقی می شود.
در عمل مدرن بسته به شدت بیماری 3 درجه پرفشاری خون وجود دارد: خفیف ، متوسط و شدید.درجه خفیف با عدم وجود علائم دوره متناوب و ضایعات ارگانی قشر مغز بروز می کند.
تشدید بیماری کمتر از 1 بار در ماه رخ می دهد و به سرعت توسط داروها یا غذاهای قندی متوقف می شود. با شدت متوسط ، تشنج بیش از 1 بار در ماه رخ می دهد ، از دست دادن هوشیاری و ایجاد کما امکان پذیر است.
دوره متناوب با اختلالات رفتاری خفیف (فراموشی ، کاهش تفکر) مشخص می شود. درجه شدید با تغییرات برگشت ناپذیر در قشر مغز ایجاد می شود. در این حالت ، تشنج اغلب اتفاق می افتد و با از دست دادن هوشیاری خاتمه می یابد.
در دوره متناوب ، بیمار دچار بی نظمی می شود ، حافظه به شدت کاهش می یابد ، لرزش اندام ها ذکر می شود ، تغییر شدید خلقی و افزایش تحریک پذیری مشخصه است.
عوارض پرفشاری خون
عوارض را می توان به اوایل و اواخر تقسیم کرد. عوارض اولیه که در ساعات بعدی پس از حمله بوجود می آیند شامل سکته مغزی ، انفارکتوس میوکارد به دلیل کاهش شدید متابولیسم عضله قلب و مغز است. در شرایط شدید ، یک اغما هیپوگلیسمی ایجاد می شود.
عوارض بعدی چند ماه یا سال پس از شروع بیماری ظاهر می شود و با اختلال در حافظه و گفتار ، پارکینسونیسم ، انسفالوپاتی مشخص می شود. عدم تشخیص به موقع و درمان بیماری منجر به از بین رفتن عملکرد لوزالمعده غدد درون ریز و ایجاد دیابت قندی ، سندرم متابولیک و چاقی می شود.
پرفشاری خون مادرزادی در 30٪ موارد منجر به هیپوکسی مزمن مغز و کاهش رشد کامل ذهنی کودک می شود.
درمان پرفشاری خون
تاکتیک های درمانی بستگی به علت هایپیرینسولینمی دارد. با پیدایش ارگانیک ، درمان جراحی نشان داده شده است: برداشتن جزئی از لوزالمعده یا لوزالمعده کل ، التهاب نئوپلاسم. حجم عمل با توجه به محل و اندازه تومور مشخص می شود.
بعد از عمل ، معمولاً قند خون ناگهانی ذکر شده است که نیاز به اصلاح پزشکی و رژیم غذایی با کربوهیدرات کم دارد. عادی سازی شاخص ها یک ماه پس از مداخله رخ می دهد. با تومورهای غیر قابل اجرا ، درمان تسکین دهنده با هدف پیشگیری از هیپوگلیسمی انجام می شود.
در نئوپلاسم های بدخیم ، شیمی درمانی علاوه بر این نشان داده می شود.
پرفشاری خون عملکردی در درجه اول نیاز به درمان بیماری زمینه ای دارد که باعث افزایش تولید انسولین شده است. به کلیه بیماران رژیم غذایی متعادل با کاهش متوسط در مصرف کربوهیدرات (100-150 گرم در روز) تجویز می شود.
اولویت با کربوهیدراتهای پیچیده (نان چاودار ، ماکارونی گندم دوروم ، غلات کامل غلات ، آجیل) است. غذا باید کسری باشد ، 5-6 بار در روز. با توجه به اینکه حملات دوره ای باعث ایجاد حالات وحشت در بیماران می شود ، مشاوره با روانشناس توصیه می شود.
با ایجاد حمله قند خون ، استفاده از کربوهیدراتهای به راحتی هضم شده (چای شیرین ، آب نبات ، نان سفید) نشان داده می شود. در صورت عدم آگاهی ، تزریق داخل وریدی یک محلول گلوکز 40٪ ضروری است. با تشنج و تحریک شدید روانی ، تزریق مواد آرام بخش و آرام بخش ها نشان داده می شود.
درمان حملات شدید پرفشاری خون با ایجاد کما در بخش مراقبت های ویژه با تزریق تزریق سم زدایی ، معرفی گلوکوکورتیکوئیدها و آدرنالین انجام می شود.
پیش بینی و پیشگیری
پیشگیری از بیماری هیپوگلیسمی شامل یک رژیم متعادل با فاصله 2-3 ساعت ، نوشیدن آب کافی ، ترک عادت های بد و کنترل سطح گلوکز است.
برای حفظ و بهبود فرآیندهای متابولیک در بدن ، فعالیت بدنی متوسط مطابق با رژیم غذایی توصیه می شود. پیش آگهی هایپیرینسولینیزم بستگی به مرحله بیماری و دلایل انسولینمی دارد.
برداشتن نئوپلاسم خوش خیم در 90٪ موارد بهبودی را فراهم می کند. تومورهای غیرعامل و بدخیم باعث ایجاد تغییرات عصبی غیر قابل برگشت و نیاز به نظارت مداوم بر وضعیت بیمار می شوند.
درمان بیماری زمینه ای با خاصیت عملکردی هیپرینسولینمی منجر به رگرسیون علائم و بهبودی بعدی می شود.
هایپرینسولینمی و درمان آن
هایپرینسولینمی یک بیماری ناسالم بدن است که در آن میزان انسولین در خون از یک مقدار طبیعی فراتر می رود.
اگر لوزالمعده برای مدت طولانی انسولین زیادی تولید کند ، این منجر به وخیم تر شدن و اختلال در عملکرد طبیعی آن می شود.
غالباً به دلیل هایپرینسولینمی ، یک سندرم متابولیک (اختلال متابولیک) ایجاد می شود که می تواند یکی از عوامل مهم دیابت باشد. برای جلوگیری از این مهم ، لازم است به منظور تشخیص معاینه دقیق و انتخاب روشی برای اصلاح این اختلالات ، به موقع با پزشک مشورت کنید.
دلایل فوری افزایش انسولین در خون ممکن است چنین تغییراتی باشد:
- تشکیل در لوزالمعده انسولین غیر طبیعی ، که در ترکیب اسید آمینه آن متفاوت است و بنابراین توسط بدن درک نمی شود ،
- اختلالات در کار گیرنده ها (انتهای حساس) به انسولین ، به دلیل آنها نمی توانند مقدار مناسب این هورمون را در خون تشخیص دهند ، و بنابراین سطح آن همیشه بالاتر از حد طبیعی است ،
- وقفه در حمل و نقل گلوکز در خون ،
- "خرابی" در سیستم تشخیص مواد مختلف در سطح سلولی (سیگنال اینکه مولفه ورودی گلوکز است عبور نمی کند و سلول اجازه ورود نمی دهد).
در زنان ، آسیب شناسی بیشتر از مردان است که با نوسانات مکرر هورمونی و بازآرایی مجدد همراه است. این امر به ویژه در مورد نمایندگان جنس منصفانه که دارای بیماریهای مزمن زنان و زایمان هستند صادق است.
همچنین عوامل غیرمستقیم وجود دارد که احتمال ابتلا به پرفشاری خون در افراد هر دو جنس را افزایش می دهد:
- سبک زندگی بی تحرک
- وزن اضافی بدن
- پیری
- فشار خون بالا
- آترواسکلروز
- اعتیاد ژنتیکی
- سیگار کشیدن و سوء مصرف الکل.
در یک دوره مزمن در مراحل اولیه توسعه ، این وضعیت ممکن است به هیچ وجه احساس نشود. در خانم ها ، پرفشاری خون (خصوصاً در آغاز) در طول دوره PMS به طور فعال بروز می یابد و از آنجا که علائم این شرایط مشابه است ، بیمار توجه زیادی به آنها نمی کند.
به طور کلی ، علائم هیپرینسولینمی مشترکاً با هیپوگلیسمی مشترک است:
- ضعف و افزایش خستگی ،
- بی ثباتی روانشناختی (تحریک پذیری ، پرخاشگری ، اشک ریختن) ،
- لرزش اندک در بدن ،
- گرسنگی
- سردرد
- تشنگی شدید
- فشار خون بالا
- عدم توانایی تمرکز
با افزایش انسولین در خون ، بیمار شروع به افزایش وزن می کند ، در حالی که هیچ رژیم غذایی و تمریناتی به کاهش آن کمک نمی کند. چربی در این حالت در کمر ، اطراف شکم و در قسمت بالای بدن تجمع می یابد.
این به این دلیل است که افزایش سطح انسولین در خون منجر به افزایش شکل گیری نوع خاصی از چربی - تری گلیسیریدها می شود.
تعداد زیادی از آنها اندازه بافت چربی را افزایش می دهد و علاوه بر این ، بر رگ های خونی نیز تأثیر منفی می گذارد.
به دلیل گرسنگی مداوم با هایپرینسولینمی ، فرد شروع به خوردن بیش از حد می کند ، که می تواند منجر به چاقی و ایجاد دیابت نوع 2 شود
مقاومت به انسولین چیست؟
مقاومت به انسولین تخطی از حساسیت سلول ها است ، به همین دلیل آنها به طور معمول انسولین را درک نمی کنند و قادر به جذب گلوکز نیستند.
برای اطمینان از جریان این ماده لازم به داخل سلول ، بدن به طور مداوم مجبور می شود سطح بالایی از انسولین را در خون حفظ کند.
این منجر به فشار خون بالا ، تجمع رسوبات چربی و تورم بافت های نرم می شود.
مقاومت به انسولین متابولیسم طبیعی را مختل می کند ، به همین دلیل رگ های خونی باریک می شوند ، پلاک های کلسترول در آنها سپرده می شود. این خطر ابتلا به بیماری های شدید قلبی و فشار خون بالا را افزایش می دهد. انسولین مانع از تجزیه چربی ها می شود ، بنابراین ، در سطح بالایی که دارد ، شخص به شدت در حال بدست آوردن وزن بدن است.
نظریه ای وجود دارد که مقاومت به انسولین مکانیسم محافظتی برای بقای انسان در شرایط شدید (به عنوان مثال با گرسنگی طولانی مدت) است.
چربی که در طی تغذیه طبیعی به تأخیر افتاده است باید از نظر تئوریک در طی کمبود مواد مغذی هدر رود و از این طریق به فرد این فرصت را می دهد که بدون غذا مدت زمان بیشتری دوام بیاورد.
اما در عمل ، برای یک فرد مدرن در این حالت هیچ چیز مفیدی وجود ندارد ، زیرا ، در واقع ، این امر به سادگی منجر به توسعه چاقی و دیابت غیر وابسته به انسولین می شود.
تشخیص هیپرینسولینمی با کمبود ویژگی علائم و این واقعیت که ممکن است فوراً ظاهر نشوند کمی پیچیده است. برای شناسایی این شرایط از روشهای زیر استفاده می شود:
- تعیین سطح هورمونهای خون (انسولین ، هیپوفیز و تیروئید) ،
- MRI غده هیپوفیز با ماده حاجب برای رد یک تومور ،
- سونوگرافی اندام های شکمی ، به ویژه لوزالمعده ،
- سونوگرافی اندام های لگنی برای زنان (برای ایجاد یا حذف پاتولوژی های همزمان زنان که ممکن است دلایل افزایش انسولین در خون باشد) ،
- کنترل فشار خون (از جمله نظارت روزانه با استفاده از مانیتور هولتر) ،
- نظارت منظم قند خون (با معده خالی و زیر بار).
در کمترین علائم مشکوک ، باید با متخصص غدد مراجعه کنید ، زیرا تشخیص به موقع یک آسیب شناسی شانس خلاص شدن دائمی از آن را افزایش می دهد
هایپرینسولینمی: علل ، علائم ، درمان ، رژیم غذایی
هایپرینسولینمی را باید به عنوان بیماری درک کرد که خود را افزایش سطح انسولین در خون نشان می دهد. این وضعیت پاتولوژیک می تواند باعث بالا رفتن سطح قند و پیش نیاز برای ابتلا به دیابت شود. بیماری دیگر با این بیماری ارتباط نزدیکی دارد - پلی کیستیک ، که با اختلال عملکرد و یا اختلال در عملکرد همراه است:
- تخمدان ها
- قشر آدرنال
- لوزالمعده
- غده هیپوفیز
- هیپوتالاموس
علاوه بر این ، تولید بیش از حد انسولین به همراه استروژن ها و آندروژن ها وجود دارد ؛ همه این علائم و نشانه ها حاکی از شروع هیپرینسولینمی در بدن بیمار است.
در همان ابتدای مشکلات بهداشتی ، یک سندرم متابولیک شروع به توسعه می کند که با تغییر در سطح قند خون خون فرد مشخص می شود. این وضعیت بعد از خوردن غذا مشاهده می شود ، هنگامی که سطح گلوکز بالا می رود و باعث افزایش قند خون می شود و این ممکن است سرآغاز ایجاد بیماری مانند هیپرینسولینمی باشد.
در حال حاضر مدتی پس از غذا ، این شاخص به شدت افت می کند و در حال حاضر باعث تحریک هیپوگلیسمی می شود. یک سندرم متابولیک مشابه آغاز ابتلا به دیابت است. لوزالمعده در این حالت شروع به تولید بیش از حد انسولین می کند و از این طریق تخلیه می شود و منجر به کمبود این هورمون در بدن می شود.
اگر سطح انسولین بالا رود ، افزایش وزن مشاهده می شود که منجر به چاقی درجات مختلفی می شود. به عنوان یک قاعده ، لایه چربی در کمر و شکم ایجاد می شود ، که نشان دهنده هایپرینسولینمی است.
علیرغم اینکه علل این بیماری شناخته شده است و علائم نادیده گرفتن آن دشوار است ، اما هنوز هم در دنیای مدرن رخ می دهد.
هایپرینسولینالیسم

هایپرینسولینالیسم - یک سندرم بالینی که با افزایش سطح انسولین و کاهش قند خون مشخص می شود. هیپوگلیسمی به ضعف ، سرگیجه ، افزایش اشتها ، لرزش و تحریک روانی منجر می شود. در صورت عدم درمان به موقع ، یک کما هیپوگلیسمی ایجاد می شود. تشخیص دلایل بیماری براساس ویژگی های تصویر بالینی ، داده های حاصل از آزمایشات عملکردی ، آزمایش گلوکز پویا ، سونوگرافی یا اسکن توموگرافی پانکراس است. درمان نئوپلاسمهای لوزالمعده جراحی است. با واریته خارج از بدن سندرم ، درمان بیماری زمینه ای انجام می شود ، رژیم غذایی خاصی تجویز می شود.

اطلاعات عمومی
Hyperinsulinism (بیماری هیپوگلیسمی) یک بیماری پاتولوژیک مادرزادی یا اکتسابی است که در آن هیپرینسولینمی درون زا مطلق یا نسبی ایجاد می شود. علائم این بیماری اولین بار در اوایل قرن بیستم توسط پزشک آمریکایی هریس و جراح خانگی اوپل توضیح داده شد. 1 مورد در هر 50 هزار نوزاد متولد شده است. شکل اکتسابی این بیماری در سن 35-50 سالگی بروز می کند و بیشتر اوقات زنان را مبتلا می کند. بیماری هیپوگلیسمی همراه با دوره های عدم وجود علائم شدید (ترمیم) و همراه با دوره هایی از یک تصویر بالینی توسعه یافته (حملات هیپوگلیسمی) است.

بیماری چیست؟
اگر به تفصیل به آن توجه کنید ، پرفشاری خون چیست؟ چنین شرایطی که در بدن انسان ایجاد می شود می تواند اولیه و فرعی باشد. علل بروز متفاوت است ، اغلب این با شرایط پاتولوژیک مؤثر بر لوزالمعده انسان همراه است. شکل ثانویه بیماری می تواند ناشی از انواع آسیب شناسی هایی باشد که با سایر ارگان های بدن انسان همراه است.
این بیماری یک ویژگی خاص دارد - نه تنها کل جزایر موجود در لوزالمعده ممکن است تحت تأثیر قرار گیرد بلکه تمرکز خاصی نیز دارد. سپس فقط قسمت خاصی از غده تحت تأثیر قرار می گیرد. درمان مؤثر یک آسیب شناسی فقط درصورتی ممکن است که بدانید چه عواملی باعث ایجاد آن می شود.
علل بیماری
عواملی که باعث این بیماری می شوند بسیار متفاوت هستند. نئوپلاسمهایی که در جزایر شکل می گیرند می توانند هر دو شخصیت بدخیم و خوش خیم داشته باشند. اغلب ، توسعه پاتولوژی مربوط به اختلالات در سیستم عصبی مرکزی است. اگر علت با تشکیل یک شکل تومور مانند در هیپرپلازی لوزالمعده همراه باشد ، پس از این درمان باید خاص باشد.
اغلب علت این بیماری عوارض انسولین درمانی است. اگر فردی نشانه ای از انسولین درمانی داشته باشد ، درک این نکته ضروری است که عوارض انسولین درمانی می تواند شدید باشد. یک عارضه انسولین درمانی می تواند باعث بیماریهای خطرناک دیگری شود. اگر پرفشاری خون می تواند با مداخله به موقع پزشکی ، درمان آن را تا حد ممکن با موفقیت انجام دهد ، دیگر آسیب شناسی ممکن است غیر قابل برگشت باشد. اینجاست که بسیاری از مشکلات مرتبط با درمان دیابت و مقاومت به انسولین وجود دارد.
اگر بیمار اضافه وزن داشته باشد ، در این صورت درمان بطور چشمگیری پیچیده خواهد بود ، همین مورد در مورد مرحله اول دیابت نیز صدق می کند. فاکتورهای دیگری نیز وجود دارد که باید نام برد:
- سیستم غدد درون ریز تحت تأثیر قرار گرفته است (می توانیم در مورد شکست هیپوتالاموس یا غده هیپوفیز صحبت کنیم) ،
- فرآیند متابولیک در بدن مختل شده است ،
- معده ، کبد انسان تحت تأثیر قرار می گیرد.
دلایل زیادی وجود دارد که همه آنها مربوط به مقدار کافی قند در جریان خون شخص است. غالباً این بیماری در افرادی شکل می گیرد که رژیم سختگیرانه ای تجویز می شوند ، اما به مدت طولانی شروع به گرسنگی می کنند.چنین رژیم غذایی نتیجه ای را به صورت از دست دادن سریع و قابل توجه کربوهیدرات ها به همراه می آورد.
اگر رژیم فرسوده فرد با کار سخت جسمی همراه باشد ، وضعیت به طور قابل توجهی تشدید می شود. تب اغلب به سرعت رشد می کند. اینها در حال حاضر دلایل خاصی برای ایجاد آسیب شناسی هستند و ما باید در مورد علائم جداگانه صحبت کنیم.
درباره ویژگی های علائم
همانطور که قبلاً نیز اشاره شد ، این بیماری ارتباط مستقیمی با میزان قند خون در جریان خون دارد. بنابراین ، علائم مشخصه است - فرد به شدت احساس ضعف می کند ، به این نکته می رسد که هوشیاری از بین می رود. به خصوص اگر شخصی قبل از آن ، منحصراً به رژیم غذایی توجه داشته باشد ، که می تواند باعث ضعف بدن شود.
افراد از سردردهای شدید و طولانی مدت رنج می برند ، به سرعت دچار تاکی کاردی می شوند. یکی دیگر از شواهد روشن آسیب شناسی ، تعریق تلفظ می شود ، فرد دائماً در حالت افزایش هیجان قرار دارد. شخص دائماً گرسنه است ، حتی غذای کافی برای خوردن ندارد. فشار کاهش می یابد ، دمای بدن نیز پایین می آید و رشد تب نشانه ای است.
پاها شروع به لرزیدن می کنند ، پوست کمرنگ می شود ، برنزه نمی شود.
این علائم در بزرگسالان شرح داده شده است ، اما در کودکان ، علائم ممکن است متفاوت باشد. آنها دائماً احساس ترس می کنند ، می توانند در حالت افسردگی قرار گیرند (این در جنس عادلانه نیز مشاهده می شود). ممکن است بیمار در فضا بی نظم باشد اما چنین علامتی اغلب مشاهده نمی شود. در همه افراد ، صرف نظر از سن ، مستعد ابتلا به این بیماری ، تشنج شروع می شود ، ماهیت آنها غالباً با تشنج های صرعی مشترک است.
این بیماری به صورت حاد و مزمن بروز می کند. شکل مزمن می تواند به وخیم تبدیل شود ، که غالباً به حالت اغما ختم می شود. نشانه های بد توسعه یک وضعیت بی حسی است و وقتی توانایی های فکری یک فرد به شدت بدتر می شود. به طور جداگانه ، باید در مورد علائم بیماری در نمایندگان جنس قوی تر گفته شود - علاوه بر ضعف عمومی ، آنها با مشکلات جدی شروع به قدرت می کنند.
در این حالت ، مغز انسان از نظر قند و اکسیژن به شدت کمبود می کند ، میزان مصرف آنها 20 درصد کاهش می یابد. این می تواند باعث گرسنگی اکسیژن برای مغز انسان شود. و این در حال حاضر علت فعالیت آشفته بسیاری از سیستم ها و اندام های داخلی می شود.
درباره اقدامات تشخیصی
تصویر بالینی بیماری مستقیماً روی اقدامات تشخیصی تأثیر می گذارد. داده های تاریخ در نظر گرفته می شوند. تشخیص افتراقی مؤثر است ، زیرا این بیماری اغلب با بیماری های روانی و عصبی علائم مشابهی دارد. لازم است از روشهای تحقیق ویژه استفاده شود. فقط با این روش می توان درمان مناسب را تجویز کرد که نتایج مثبتی به همراه خواهد داشت.
چرا بیماری ایجاد می شود؟
متخصصان دلایل زیر را که منجر به بروز آسیب شناسی می شود ، تشخیص می دهند:
- لوزالمعده شروع به تولید مقادیر زیادی انسولین می کند ،
- حساسیت گیرنده های انسولین کاهش می یابد - مقاومت به انسولین رخ می دهد ،
- فرآیند انتقال مولکول گلوکز مختل شده است ،
- شکست در سیگنالینگ در سیستم سلولی (گیرنده های خاصی کار نمی کنند ، بنابراین گلوکز راهی برای نفوذ به سلول ها ندارد).
علاوه بر این ، تعدادی از عوامل مستعد ابتلا به هایپرینسولینمی وجود دارد.
خطرات در بیماران زیر افزایش یافته است:
مقاله مشابه: علائم افزایش قند خون
- داشتن یک تمایل ارثی و داشتن بستگان مبتلا به دیابت ،
- با نقض مرکز تنظیم احساساتی مانند گرسنگی و احساس سیری ،
- در صورت تشخیص بیماری سندرم تخمدان پلی کیستیک و همچنین دیابت حاملگی ، بیشتر در خانمها ، به ویژه کسانی که از اختلالات هورمونی رنج می برند ،
- در افرادی که فعالیت بدنی نشان نمی دهند ،
- در حضور اعتیاد ،
- در سالمندان
- در برابر چاقی - بافت چربی بیش از حد منجر به این واقعیت می شود که گیرنده ها حساسیت خود را نسبت به عمل انسولین از دست می دهند و سنتز آن کاهش می یابد ،
- در بیماران مبتلا به آترواسکلروز ،
- در دوران یائسگی
- با فشار خون شریانی ،
- در برابر پس زمینه درمان با داروهای هورمونی ، دیورتیک های تیازیدی ، بتا بلاکرها.
قرار گرفتن در معرض مواد مضر نیز بر سیستم غدد درون ریز تأثیر منفی می گذارد
چنین پدیده هایی بر انتقال سیگنال ها به سلولها تأثیر منفی می گذارد. افزایش شدید انسولین می تواند منجر به ایجاد دیابت ، چاقی و کما هیپوگلیسمی شود. علاوه بر این ، خطرات ایجاد اختلال در کار سیستم قلبی عروقی وجود دارد.
چگونه بیماری بروز می یابد؟
علائم رشد اولیه بیماری وجود ندارد ، اما پس از آن علائم آشکاری از یک اختلال پاتولوژیک مشاهده می شود:
- ظاهر رسوبات چربی در شکم و فوقانی بدن ،
- حملات فشار خون بالا
- احساس تشنگی
- درد عضلانی
- سرگیجه
- غلظت اختلال ،
- لرزید و لرزید.
با هیپرینسولینمی ، فرد ضعیف ، بی حالی می شود ، به سرعت خسته می شود
اگر افزایش انسولین به دلیل یک سندرم ژنتیکی یا یک بیماری نادر رخ دهد ، علائم دیگر ظاهر می شوند:
- بینایی مختل شده
- پوست تیره می شود ، خشکی رخ می دهد ،
- علائم کشش قابل توجهی روی پوست شکم و باسن شکل می گیرد ،
- بیمار از دفع مدفوع رنج می برد ،
- نگران درد در استخوانها هستید.
هایپرینسولینمی یک بیماری جدی است که به توصیه های پزشکی اجباری نیاز دارد.
ویژگی های تشخیص بیماری
سطح بالای انسولین در خون بر سیستم های مختلف بدن تأثیر می گذارد و با بیماری های مختلفی همراه است ، بنابراین تشخیص جامع توصیه می شود.
جدول شماره 1. اقدامات تشخیصی برای تشخیص هیپرینسولینمی
| تحلیل یا بررسی | زمینه مطالعه و ویژگی های آن |
| تجزیه و تحلیل برای شناسایی هورمونهای خاص | متخصصان سطح علاقه مند هستند: |
- انسولین
- کورتیزول (هورمون "استرس") ،
- TSH (پرولاکتین تیروتروپیک) ،
- ACTH (هورمون آدرنرژیک) ،
- آلدوسترون (هورمون استروئیدی قشر آدرنال) ،
- رنین (آنژیوتانسینوژناز).
نسبت دور کمر و باسن نیز در نظر گرفته شده است.
این تجزیه و تحلیل همچنین میزان گلوکز موجود در معده "خالی" و بعد از غذا را نشان می دهد.
MRI (تصویربرداری با رزونانس مغناطیسی)
هنگامی که علائم giperisulinemii توصیه می شود برای دیدار، علاوه بر غدد، مشاوره و سایر متخصصان. در این حالت ، متخصص قلب و عروق ، متخصص تغذیه ، روان درمانی کمک می کند.
چگونه بیماری درمان می شود؟
به طور کلی ، مانند دیابت ، مقام اول در درمان این بیماری رژیم غذایی با هدف خلاص شدن از اضافه وزن - نه به خاطر زیبایی بلکه بیشتر برای سلامتی است.
اساس تغذیه کاهش کالری دریافتی مواد غذایی است
هنگام تدوین رژیم غذایی ، چندین عامل در نظر گرفته می شود:
- چه نوع کار را بیمار انجام می دهد (کار ذهنی یا جسمی) ،
- آیا او ورزش می کند یا نه
- وزن هنگام تماس با متخصص و غیره
خوردن غذای کسری - 4-6 بار در روز در بخش های کوچک بخورید.
با وجود فشارهای جسمی کافی ، باید آنها افزایش یابد ، این امر درمان را مؤثرتر می کند. با این حال ، برخی از تفاوت های ظریف وجود دارد - بار قدرت آماری می تواند بر وضعیت بیمار تأثیر منفی بگذارد و باعث بروز بحران فشار خون شود. بنابراین ، با هایپرینسولینمی ، بهتر است فعالیتهای دیگری را انتخاب کنید.
برای افرادی که از افزایش شدید قند خون ، یوگا ، پیلاتس ، شنا ، شنا ، ایروبیک ، ایروبیک آب و غیره رنج می برند مناسب تر هستند.
اصلاح تغذیه و تمرین های صحیح انتخاب شده ، که بر اساس افزایش تدریجی بار انجام می شود ، کلید اصلی بهبود وضعیت بیمار است.
علاوه بر این ، درمان ممکن است شامل دارو نیز باشد.
جدول شماره 2. داروهای تجویز شده برای هایپرینسولینمی و تأثیر آنها
| نوع دارو | عمل |
| داروهای هیپوگلیسمی: biguanides ، thiazolidines | داروهایی که قند خون را کاهش می دهند. |
| داروهای ضد فشار خون | منصوب شده اند که فشار خون را عادی سازند ، همچنین به لطف دریافت آنها می توان از بروز حملات قلبی ، سکته مغزی جلوگیری کرد. |
| مهار کننده های ACE | برای درمان فشار خون شریانی استفاده می شود - فشار خون سیستولیک و دیاستولیک را کاهش می دهد. |
| تختخوابها و فیبرها | به معنی کاهش کلسترول است. |
| مهارکننده های بازجذب سروتونین | داروهایی که اشتها را کاهش می دهند. |
| داروهای حاوی اسید آلفا لیوئیک | آنها استفاده از گلوکز اضافی را افزایش داده و کلسترول اضافی را از بدن خارج می کنند. |
توضیحات بیماری هایپرکینسولینیسم
Hyperinsulinism نوعی بیماری است که با حملات هیپوگلیسمی به دلیل افزایش مطلق یا نسبی در سطح انسولین مشخص می شود.
هایپر انسولینولاریسم اولیه (مطلق ، لوزالمعده) ناشی از آدنوما ، سرطان یا هایپرپلازی جزایر لانگرهان وجود دارد و ثانویه (نسبی ، خارج از قلب) که با آسیب سیستم عصبی یا تولید ناکافی هورمونهای ضد هورمونی همراه است.
این بیماری بیشتر در سن 35-60 سال و اغلب در خانواده هایی مستعد دیابت بروز می کند. زنان و مردان در همان فرکانس تحت تأثیر قرار می گیرند. تومور بدخیم شایع تر است. هایپرپلازی جزایر با هیپوگلیسمی با چاقی اولیه و در مراحل اولیه دیابت مشاهده می شود.
علائم بالینی ناشی از بیماری هیپوگلیسمی است. بیماری هیپوگلیسمی (انسولینوم) با سه گانه Whipple مشخص می شود:
- بروز حملات هیپوگلیسمی خود به خود بر روی معده خالی ، بعد از کار عضلات یا 2-3 ساعت بعد از خوردن غذا ،
- افت قند خون هنگام حمله زیر 1 / 1-1 میلیمتر در لیتر ،
- خاتمه (تسکین) حمله به هیپوگلیسمی معمولاً ناگهان اتفاق می افتد.
آنها با ضعف شدید ، تپش قلب ، سردرد ، تعریق ، احساس گرسنگی شدید ، گاهی اوقات هیجان بروز می کنند. در موارد شدیدتر ، برانگیختگی ناشی از کاهش هوشیاری با ایجاد کما می تواند جایگزین شود.
در هیپوگلیسمی مزمن موارد زیر ذکر شده است:
- بی تفاوتی
- کاهش توانایی ذهنی ،
- ضعف
- ناتوانی جنسی
عارضه بیماری هایپوگلیسمی ایجاد کما (در موارد شدید) است.
خطر پرفشاری خون چیست؟
حالت خطرناک بروز به دلیل عوارض ناشی از آن است که می تواند در اوایل و اواخر تقسیم شود.دسته اول شامل مواردی است که در چند ساعت بعد از حمله تشکیل می شود ، یعنی:
- سکته مغزی
- انفارکتوس میوکارد
- تشدید متابولیسم عضله قلب و مغز ،
- در سخت ترین شرایط ، یک کما هیپوگلیسمی تشکیل می شود.
عوارض دیررس همراه با هیپرینسولینمی چندین ماه یا حتی سالها از آغاز بیماری بروز می کند. آنها با تعدادی از علائم مهم مشخص می شوند ، یعنی: اختلال در حافظه و گفتار ، پارکینسونیسم ، انسفالوپاتی (اختلال در عملکرد مغز).
عدم تشخیص و درمان آسیب شناسی باعث تشدید لوزالمعده و تشکیل دیابت و همچنین سندرم متابولیک و چاقی می شود.
شکل مادرزادی هیپرینسولینالیسم در 30٪ موارد باعث ایجاد شکل مزمن هیپوکسی مغز و همچنین تشدید رشد کامل ذهنی کودکان می شود. بنابراین ، پرفشاری خون یک بیماری است که مملو از عوارض و عواقب بحرانی است.
علائم بیماری
این حمله با بهبود اشتها، تعریق و ظاهر ضعف، و افزایش ضربان قلب، گرسنگی شدید شروع می شود. سپس حالت های هراس خاصی به هم می پیوندند: ترس ، اضطراب ، تحریک پذیری و لرزش در اندام. به عنوان یک حمله از پرفشاری خون ، موارد زیر مشخص می شود:
- عدم تمایل در فضا ،
- دیپلوپیا (تقسیم اجسام قابل مشاهده) ،
- پاراستزی (بی حسی ، سوزن سوزن شدن) در اندام ها ، تا زمان ظهور تشنج.
اگر درمان در دسترس نباشد ، ممکن است از دست دادن هوشیاری و حتی کما هیپوگلیسمی رخ دهد. دوره بین تشنج با تشدید حافظه ، بی ثباتی عاطفی ، بی تفاوتی و سایر علائم ناخوشایند همراه است. در برابر پس زمینه وعده های غذایی مکرر اشباع شده با کربوهیدرات های به راحتی قابل هضم ، افزایش وزن بدن و حتی چاقی ایجاد می شود.
آیا قند خون به دلیل اعصاب افزایش می یابد و استرسها چگونه بر دیابت تأثیر می گذارد؟
متخصصان شناسایی سه علامت درجه انسولین که به شدت بستگی دارد: خفیف، متوسط و شدید باشد. ساده ترین مرتبط با غیاب علائم در دوره بین حملات و ضایعه ارگانیک قشر مخ است. تشدید بیماری کمتر از یک بار در ماه به نظر می رسد. به سرعت توسط داروها یا غذاهای شیرین متوقف می شود.
با شدت متوسط حملات تولید بیش از یک بار در ماه، از دست دادن احتمالی عملکرد بینایی و کما. در بین حملات اختلالات آشکار در رفتار، مانند کاهش و یا تفکر فراموشی. درجه شدید در نتیجه تغییرات برگشت ناپذیر در قشر مغز ایجاد می شود. حملات اغلب اتفاق می افتند و منجر به از دست دادن هوشیاری می شوند. در دوره بین حملات ، بیمار جهت خود را در فضا از دست می دهد ، حافظه تشدید می شود ، لرزش اندام ها مشخص می شود. ویژگی تغییر تغییر خلق و خوی و درجه تحریک پذیری بالایی است. با توجه به همه این موارد ، لازم است با جزئیات بیشتری دلایل ، درمان و تشخیص بیماری را درک کنید.
علل وقوع
نوع مادرزادی به دلیل ناهنجاریهای جنینی در توسعه رخ می دهد، در نتیجه کاهش رشد جنین. بیماری ارثی همچنین با جهش در ژنوم می تواند بروز کند. علل ظهور در انسان از نوع اکتسابی از این بیماری به:
- لوزالمعده ، که منجر به تشکیل هیپرینسولینمی مطلق می شود ،
- غیر پانکراس ، باعث افزایش نسبی در سطح انسولین ،
- فرم لوزالمعده در نئوپلاسم های بدخیم یا خوش خیم ، و همچنین هیپرپلازی سلول بتا لوزالمعده رخ می دهد.
شکل غیر پانکراس پرفشاری خون در کودکان و بزرگسالان می تواند در نتیجه اختلالات خوردن غذا (روزه طولانی مدت ، اسهال و دیگران) ، آسیب کبدی (انکولوژی ، سیروز ، هپاتوز چربی) ایجاد شود. هنگام پاسخ به این سؤال که چرا آسیب شناسی ایجاد شده است ، توجه به استفاده بی رویه از نامهای کاهش دهنده قند ، آسیب شناسی های خاص غدد درون ریز مورد توجه قرار می گیرد. به عنوان مثال ، میکسدما ، بیماری آدیسون یا کوتاهی هیپوفیز.
عامل دیگر ممکن است کمبود آنزیم های درگیر در متابولیسم گلوکز (فسفوریلاز کبدی ، انسولیناز کلیوی ، گلوکز-6-فسفاتاز) باشد.
درمان و تغذیه
با منشأ آلی هیپرینسولینمی ، عمل جراحی انجام می شود: برداشتن جزئی از لوزالمعده یا پانکراس توتال ، تخریب تومور. حجم جراحی با محل و اندازه نئوپلاسم همراه است. پس از مداخله ، بیماری قند خون زودگذر تشخیص داده می شود که نیاز به تنظیم پزشکی و رژیم غذایی با نسبت کاهش یافته کربوهیدرات ها دارد.
دیابت چگونه بر قدرت در مردان تأثیر می گذارد؟
عادی سازی شاخص ها برای هایپرینسولیسم یک ماه پس از عمل مشخص می شود. با استفاده از نئوپلاسم های غیر قابل استفاده ، درمان تسکین دهنده انجام می شود که هدف آن پیشگیری از هیپوگلیسمی است. در تومورهای بدخیم ، شیمی درمانی نشان داده شده است.
بیش فعالی یا عملکردی مادرزادی قبل از هر چیز به درمان بیماری زمینه ای نیاز دارد که باعث افزایش تولید انسولین می شود. توجه داشته باشید که:
- به بیماران رژیم غذایی متعادل با کاهش مداوم در میزان کربوهیدرات ها (100-150 گرم در روز) توصیه می شود ،
- ترجیح داده شده به کربوهیدراتهای پیچیده (نان چاودار ، ماکارونی گندم دوروم ، غلات کامل ، آجیل) ،
- غذا باید کسری باشد (پنج تا شش بار در روز). با توجه به اینکه حملات دوره ای باعث ایجاد حالات وحشت در بیماران می شود ، مشاوره روانشناس توصیه می شود ،
- در صورت حمله هپوگلیسمی ، کربوهیدرات های قابل هضم (چای شیرین ، آب نبات ، نان سفید) توصیه می شود.
در صورت عدم آگاهی در بزرگسال یا کودک ، تجویز داخل وریدی محلول گلوکز 40٪ نشان داده می شود. با تشنج و تحریک واضح روانی ، تحریک کننده ها و اسامی آرام بخش معرفی می شوند. درمان حملات شدید پرفشاری خون با تشکیل کما در مراقبتهای ویژه با درمان اجباری تزریق سم زدایی انجام می شود. تجویز گلوکوکورتیکوئیدها و آدرنالین نیز توصیه می شود. توصیه می شود رژیم غذایی مداوم با انسولین حفظ کنید.
درمان بیماری
درمان به ویژگی های دوره بیماری بستگی دارد ، بنابراین در دوره های تشدید و بهبودی متفاوت است. برای متوقف کردن حملات ، استفاده از مواد مخدر مورد نیاز است و بقیه وقت برای پیروی از رژیم غذایی و درمان آسیب شناسی زمینه ای (دیابت) کافی است.
راهنما در مورد تشدید:
- کربوهیدرات بخورید یا آب شیرین ، چای بنوشید ،
- محلول گلوکز را به منظور تثبیت حالت تزریق کنید (حداکثر مقدار - 100 میلی لیتر در 1 بار) ،
- با شروع کما ، شما باید گلوکز داخل وریدی را انجام دهید ،
- در صورت عدم بهبود ، باید تزریق آدرنالین یا گلوکاگون تزریق شود ،
- برای تشنج از دستگاه های آرامبخش استفاده کنید.
بیماران در شرایط جدی باید به بیمارستان منتقل شوند و تحت نظر پزشکان تحت معالجه قرار گیرند. ممکن است با ضایعات ارگانیک غده ، برداشتن عضو و مداخله جراحی لازم باشد.
رژیم غذایی پرفشاری خون با توجه به شدت بیماری انتخاب می شود. متوقف کردن تشنج های مکرر و دشوار شامل حضور زیاد کربوهیدرات ها در رژیم غذایی روزانه (حداکثر 450 گرم) است. مصرف چربی ها و غذاهای پروتئینی باید در حد طبیعی باشد.
در دوره عادی بیماری ، حداکثر مقدار کربوهیدرات دریافت شده با غذا در روز نباید از 150 گرم تجاوز کند ، شیرینی ، شیرینی پزی ، الکل باید از رژیم خارج شود.
فیلم از کارشناس:
برای کاهش تظاهرات هایپیرینسولینمی ، مهم است که مرتباً بر روند دیابت نظارت داشته باشید و توصیه های اصلی را دنبال کنید:
- کسری و متعادل بخورید
- مرتباً سطح گلیسمی را بررسی کنید ، در صورت لزوم آن را تنظیم کنید ،
- رژیم صحیح نوشیدن را رعایت کنید ،
- یک سبک زندگی سالم و فعال پیش ببرید.
اگر تولید بیش از حد انسولین نتیجه یک بیماری خاص بود ، بنابراین اصلی ترین پیشگیری از بروز تشنج به درمان آسیب شناسی کاهش می یابد ، که به عنوان دلیل اصلی ظاهر آنها عمل می کند.
هایپرینسولینمی را باید به عنوان بیماری درک کرد که خود را افزایش سطح انسولین در خون نشان می دهد. این وضعیت پاتولوژیک می تواند باعث بالا رفتن سطح قند و پیش نیاز برای ابتلا به دیابت شود. بیماری دیگر با این بیماری ارتباط نزدیکی دارد - پلی کیستیک ، که با اختلال عملکرد و یا اختلال در عملکرد همراه است:
- تخمدان ها
- قشر آدرنال
- لوزالمعده
- غده هیپوفیز
- هیپوتالاموس
علاوه بر این ، تولید بیش از حد انسولین به همراه استروژن ها و آندروژن ها وجود دارد ؛ همه این علائم و نشانه ها حاکی از شروع هیپرینسولینمی در بدن بیمار است.
در همان ابتدای مشکلات بهداشتی ، یک سندرم متابولیک شروع به توسعه می کند که با تغییر در سطح قند خون خون فرد مشخص می شود. این وضعیت بعد از خوردن غذا مشاهده می شود ، هنگامی که سطح گلوکز بالا می رود و باعث افزایش قند خون می شود و این ممکن است سرآغاز ایجاد بیماری مانند هیپرینسولینمی باشد.
در حال حاضر مدتی پس از غذا ، این شاخص به شدت افت می کند و در حال حاضر باعث تحریک هیپوگلیسمی می شود. یک سندرم متابولیک مشابه آغاز ابتلا به دیابت است. لوزالمعده در این حالت شروع به تولید بیش از حد انسولین می کند و از این طریق تخلیه می شود و منجر به کمبود این هورمون در بدن می شود.
اگر سطح انسولین بالا رود ، افزایش وزن مشاهده می شود که منجر به چاقی درجات مختلفی می شود. به عنوان یک قاعده ، لایه چربی در کمر و شکم ایجاد می شود ، که نشان دهنده هایپرینسولینمی است.
علیرغم اینکه علل این بیماری شناخته شده است و علائم نادیده گرفتن آن دشوار است ، اما هنوز هم در دنیای مدرن رخ می دهد.
هایپرینسولینمی چیست و چرا خطرناک است؟
بسیاری از بیماریهای مزمن اغلب قبل از شروع دیابت هستند.
به عنوان مثال ، پرفشاری خون در کودکان و بزرگسالان در موارد نادر تشخیص داده می شود ، اما نشان دهنده تولید بیش از حد هورمون است که می تواند باعث کاهش قند ، گرسنگی اکسیژن و اختلال عملکرد کلیه سیستم های داخلی شود. فقدان اقدامات درمانی با هدف سرکوب تولید انسولین می تواند منجر به ایجاد دیابت کنترل نشده شود.
درمان مدرن برای پرفشاری خون
هایپرینسولینالیسم ، تولید بیش از حد انسولین در بدن و افزایش محتوای آن در خون است. این اصطلاح ترکیبی از سندرمهای مختلفی است که با یک مجموعه علائم هیپوگلیسمی ایجاد می شود.
توصیه می شود بین دو شکل پرفشاری خون - ارگانیک و عملکردی تفاوت قائل شوید. پرفشاری خون ارگانیک ناشی از تومورهای تولید کننده انسولین جزایر پانکراس است. پرفشاری خون عملکردی تحت تأثیر محرکهای مختلف تغذیه ای رخ می دهد و همراه با ایجاد هیپوگلیسمی بعد از مدت معینی پس از خوردن غذا همراه است.
باید در نظر داشت که هیپوگلیسمی می تواند در شرایط پاتولوژیک رخ دهد ، که اغلب با افزایش حساسیت بافت ها به انسولین یا کمبود هورمون های ضد هورمونی مشخص می شود.
هیپوگلیسمی روند برخی بیماریهای غدد درون ریز (panhypogagguitarism ، بیماری آدیسون ، کم کاری تیروئید ، تیروتوکسیکوز و غیره) را پیچیده می کند و همچنین تعدادی از بیماریهای جسمی (سیروز کبدی ، هپاتیت مزمن C ، کبد چرب ، نارسایی مزمن کلیوی).
پیوند اصلی بیماری زا در ایجاد بیماری افزایش ترشح انسولین است که باعث تشنج هیپوگلیسمی می شود. علائم هیپوگلیسمی ناشی از نقض هوموستاز انرژی است. حساس ترین به کاهش غلظت گلوکز خون سیستم عصبی مرکزی و خود مختار هستند.
اختلال در فرآیندهای انرژی با ایجاد علائم بالینی به دلیل مصرف ناکافی گلوکز معمولاً هنگامی اتفاق می افتد که غلظت آن در خون به زیر 5/5 میلی مول در لیتر کاهش یابد.
تظاهرات بالینی
هیپوگلیسمی عمیق پیشرفت واکنش های پاتولوژیک سیستم عصبی مرکزی ، سیستم های عصبی و غدد درون ریز ، که در نقض های چند جانبه از عملکرد سیستم ها و ارگان ها تحقق می یابد ، تعیین می کند. نقش غالب توسط اختلالات عصبی روانی و اغما بازی می شود.
قسمتهای جوانهمی فیلوژنتیکی مغز نسبت به گرسنگی انرژی حساس هستند و بنابراین ، بالاتر از همه ، نقض عملکردهای قشر بالاتر وجود دارد. در حال حاضر با کاهش غلظت گلوکز در خون به حد پایینتر از هنجار ، ممکن است اختلالات فکری و رفتاری ظاهر شود: کاهش توانایی تمرکز و اختلال در حافظه ، تحریک پذیری و اضطراب روانی ، خواب آلودگی و بی اشتهایی ، سردرد و سرگیجه.
ظهور علائم خاص و شدت آنها تا حدی بستگی به ویژگیهای شخصیت شناختی فرد ، سازمان قانون اساسی سیستم عصبی مرکزی دارد.
در مرحله اولیه سندرم هیپوگلیسمی ، علائم دیگری نیز ممکن است همراه با نقض سیستم عصبی اتونوم ، احساس گرسنگی ، پوکی در معده ، کاهش حدت بینایی ، لرز ، احساس لرز داخلی باشد.
واکنشهای روانی و اختلالات عصبی به نظر می رسد: لکنت و بی نظمی شبیه ، لرزش دست ، لرزش لب ، دیسپوپی ، آنیزوکوریا ، افزایش عرق ، هیپرمی یا رنگ پریدگی پوست ، افزایش رفلکس تاندون ، پیچ خوردگی عضلات است.
با تعمیق بیشتر هیپوگلیسمی ، از دست دادن هوشیاری رخ می دهد ، تشنج ها (تونیک و کلونیک ، تریسموس) ایجاد می شوند ، رفلکس های تاندون مهار می شوند ، علائم اتواتیسم دهان ظاهر می شود ، با تنفس کم عمق ، هیپوترمی ، آتونی عضلات و دانش آموزان نسبت به نور واکنش نشان نمی دهند. مدت زمان حملات متفاوت است. از چند دقیقه تا ساعتهای زیادی متغیر است.
بیماران به دلیل درج مکانیسمهای ضد بارداری درونزای جبرانی که بطور مستقل می توانند در افزایش تولید کاتکول آمین ها باشند ، بطور مستقل از حمله قند خون خارج می شوند که اصلی ترین آنها افزایش تولید کاتکول آمین ها است که منجر به افزایش گلیکوژنولیز در کبد و ماهیچه ها و به نوبه خود ، به هایپرگلیسمی جبرانی می شود. اغلب ، بیماران خودشان رویکرد حمله را احساس می کنند و قند یا غذاهای غنی از کربوهیدرات مصرف می کنند.
به دلیل نیاز به مصرف مکرر مقادیر زیادی مواد غذایی کربوهیدرات ، بیماران به سرعت چاق می شوند و اغلب چاق می شوند. حملات مکرر هیپوگلیسمی و طولانی مدت بیماری می تواند به اختلالات شدید عصبی روانی منجر شود. چنین بیمارانی ، تا زمانی که به انسولینوم مبتلا نشوند ، اغلب توسط روانپزشکان معالجه می شوند.
علل پرفشاری خون
دلایل بیماری عبارتند از:
- تومورهای خوش خیم و بدخیم که در جزایر لانگرهان رخ می دهند.
- بیماری های سیستم عصبی مرکزی.
- هیپرپلازی لوزالمعده یا تومور.
- وزن بیش از حد.
- مراحل اولیه دیابت.
- آسیب به اندام های سیستم غدد درون ریز (هیپوفیز ، هیپوتالاموس).
- اختلال متابولیک.
- دلایل فوق لوزالمعده بیماری های معده ، کبد ، مثانه صفرا است.
- مصرف ناکافی و قند خون.
- روزه طولانی مدت (بی اشتهایی ، تنگی پیلور).
- کاهش سریع کربوهیدرات به دلیل تب یا کار بدنی سخت.
هایپرینسولینمی - علائم اصلی:
- ضعف
- درد مفاصل
- سرگیجه
- خشکی دهان
- پوست خشک
- خواب آلودگی
- درد عضلانی
- بی تفاوتی
- عطش شدید
- بینایی کاهش یافته است
- چاقی
- بی حالی
- ظاهر علائم کششی
- اختلال در دستگاه گوارش
- تیرگی پوست
هایپرینسولینمی یک سندرم بالینی است که با انسولین زیاد و قند خون پایین مشخص می شود. چنین فرآیند پاتولوژیکی می تواند نه تنها به اختلال در عملکرد برخی از سیستم های بدن منجر شود ، بلکه به یک کما هیپوگلیسمی منجر شود ، که به خودی خود یک خطر ویژه برای زندگی انسان است.
شکل مادرزادی هیپرینسولینمی بسیار نادر است ، در حالی که فرد اکتسابی ، در بیشتر موارد ، در سن تشخیص داده می شود. همچنین خاطرنشان می شود که زنان بیشتر مستعد ابتلا به چنین بیماری هستند.
تصویر بالینی این سندرم بالینی بیشتر ماهیت غیر اختصاصی دارد و بنابراین ، برای تشخیص دقیق ، پزشک می تواند از روشهای آزمایشگاهی و ابزاری برای تحقیق استفاده کند. در برخی موارد ، تشخیص دیفرانسیل ممکن است لازم باشد.
درمان پرفشاری خون مبتنی بر دارو ، رژیم غذایی و ورزش است. انجام اقدامات درمانی به صلاحدید شما کاملاً ممنوع است.
هیپرینسولینمی ممکن است به دلیل عوامل اتیولوژیکی زیر باشد:
- کاهش حساسیت گیرنده های انسولین یا تعداد آنها ،
- تشکیل بیش از حد انسولین در نتیجه برخی از فرآیندهای پاتولوژیک در بدن ،
- اختلال در انتقال گلوکز ،
- شکست در سیگنالینگ در سیستم سلول.
عوامل پیش بینی کننده برای توسعه چنین فرآیند آسیب شناختی به شرح زیر است:
- تمایل ارثی به این نوع بیماری ،
- چاقی
- مصرف داروهای هورمونی و سایر داروهای "سنگین" ،
- فشار خون شریانی
- یائسگی
- در حضور سندرم تخمدان پلی کیستیک ،
- سن پیشرفته
- وجود چنین عادت های بدی مانند استعمال سیگار و الکلی ،
- فعالیت بدنی کم
- سابقه آترواسکلروز ،
- سوء تغذیه
در بعضی موارد ، که بسیار نادر است ، نمی توان علل هیپرینسولینمی را مشخص کرد.
نشانه شناسی
در مراحل اولیه توسعه ، علائم این فرآیند پاتولوژیک تقریباً به طور کامل وجود ندارد ، که منجر به تشخیص تاخیر و درمان به موقع می شود.
هرچه روند سندرم بالینی بدتر شود ، علائم زیر ممکن است وجود داشته باشد:
- عطش ثابت است ، اما در دهان احساس خشکی می کند ،
- چاقی شکمی ، یعنی چربی در شکم و باسن جمع می شود ،
- سرگیجه
- درد عضلانی
- ضعف ، بی حالی ، بی حالی ،
- خواب آلودگی
- تیرگی و خشکی پوست ،
- اختلالات دستگاه گوارش ،
- نقص بینایی
- درد مفاصل
- تشکیل علائم کشش بر روی معده و پاها.
با توجه به اینکه علائم این سندرم بالینی کاملاً غیر خاص است ، شما باید برای مشاوره اولیه در اسرع وقت با پزشک / متخصص اطفال تماس بگیرید.
بیماری موذی خطرناک چیست؟
هر بیماری در صورت عدم درمان مناسب منجر به عوارض می شود. پرفشاری خون می تواند نه تنها حاد ، بلکه مزمن نیز باشد ، که مقاومت در برابر آن چند برابر دشوارتر است. بیماری مزمن فعالیت مغز را کاهش داده و بر وضعیت روانی روانی بیمار تأثیر می گذارد و در آقایان قدرت بدتر می شود که مملو از ناباروری است.پرفشاری خون مادرزادی در 30٪ موارد منجر به گرسنگی اکسیژن مغز می شود و بر رشد کامل کودک تأثیر می گذارد. لیستی از فاکتورهای دیگری وجود دارد که باید به آنها توجه کنید:
- این بیماری بر عملکرد همه اندام ها و سیستم ها تأثیر می گذارد.
- هایپرینسولینالیسم می تواند باعث دیابت شود.
- افزایش مداوم وزن با عواقب متعاقب آن وجود دارد.
- خطر کما هیپوگلیسمی افزایش می یابد.
- مشکلات سیستم قلبی عروقی ایجاد می شود.