بررسی ادبیات
دیابت قندی (لاتدیابت قندی) - گروهی از بیماریهای غدد درون ریز که با نقض انواع متابولیسم مشخص می شود: کربوهیدرات ، چربی ، پروتئین ، مواد معدنی و نمک آب) ، که در آن بدن انسان نمی تواند به درستی قند (گلوکز) را جذب کند. در نتیجه سطح قند خون به شدت بالا می رود.
گلوکز - منبع اصلی انرژی سلولهای ما است. برای اینکه بتواند وارد سلول شود ، یک "کلید" لازم است که بر روی ساختارهای ویژه روی سطح سلول عمل می کند و به گلوکز اجازه ورود به این سلول را می دهد. چنین "هادی اصلی" است انسولین - هورمون تولید شده توسط پانکراس.
تقریباً تمام بافت ها و اندام ها (به عنوان مثال ، کبد ،> ماهیچه ها ، بافت چربی) قادر به پردازش گلوکز تنها در حضور آن هستند. به این بافت ها و اندام ها گفته می شود وابسته به انسولین.
بافت ها و اندام های دیگر مانند مغز برای پردازش گلوکز به انسولین احتیاج ندارند و به همین دلیل نامیده می شوند انسولین مستقل.
در دیابت وضعیت زیر مشاهده شده است: لوزالمعده به هیچ وجه انسولین تولید نمی کند و یا مقدار کافی از آن را تولید نمی کند. بر این اساس ، دو نوع دیابت متمایز می شوند:
دیابت نوع 1 (دیابت نوجوانان) که به طور معمول در جوانان بر خلاف پیش بینی وزن طبیعی بدن ایجاد می شود.
در این حالت سلولهای لوزالمعده که انسولین تولید می کنند تقریباً کاملاً از بین می روند ، مقدار ناچیزی انسولین تولید می شود یا اصلاً تولید نمی شود. در نتیجه این ، سلول ها نمی توانند قند خون را جذب کنند ، "گرسنه" بمانند - انرژی دریافت نمی کنند. قند خون زیاد است.
تنها راه درمان چنین بیمارانی از طریق تجویز انسولین به صورت مادام العمر از طریق پوست ، است که در جریان خون جذب می شود و تأثیر لازم را دارد. چنین بیمارانی وابسته به انسولین حدود 10-20٪ از کل موارد را تشکیل می دهند.
دیابت نوع 2به عنوان یک قاعده ، در بزرگسالی و سالمندی در برابر پیش زمینه اضافه وزن رشد می کند.
با این نوع دیابت ، انسولین مخصوص به خود تولید می شود ، اما برای جذب تمام گلوکز موجود در حال حاضر کافی نیست.
در موارد دیگر ، ناتوانی سلول های ماهیچه ای و چربی در استفاده کامل از تمام انسولین های تولید شده به مقدار طبیعی (مقاومت به انسولین) آشکار می شود.
علائم (علائم) دیابت قند:
- عطش شدید ، مقدار زیادی ادرار دفع می شود ،
- ضعف ، خستگی ،
- خارش پوست ، عفونتهای مکرر پوستی ،
- ضعیف ترمیم زخم
- تکرار عفونت ادراری
- کاهش اشتها ، کاهش وزن غیر قابل توضیح.
به عنوان یک قاعده ، علائم فوق به طور واضح در دیابت نوع 1 مشهود است ، و در دیابت نوع 2 آنها کمتر بروز می کنند ، و مردم سالها بدون آنکه بدانند این بیماری را دارند ، سال ها زندگی می کنند.
روشهای تشخیص دیابت:
1.تعیین سطح قند خون (قند خون ناشتا ناشتا تا 5/5 میلی مول در لیتر ، بعد از وعده های غذایی - تا 7.8 میلی مول در لیتر ، زیر 3/5 میلی مول در لیتر نمی شود)
2.تعیین سطح قند در ادرار.
3.تعیین سطح هموگلوبین گلیزه شده ، منعکس کننده وضعیت متابولیسم کربوهیدرات برای 3 ماه قبلی (در صورت قابلیت های فنی در دسترس است).
چرا قند خون خود را کنترل می کنید؟
اگر دیابت قند نكند ، اگر اقدامات مناسب انجام نشود ، می تواند عواقب جانبی را به دنبال داشته باشد:
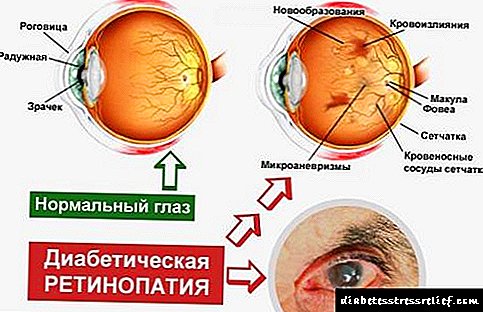
ضایعات چشم آسیب شبکیه - رتینوپاتی دیابتی: اختلالات گردش خون در کوچکترین عروق فوندوس.
آسیب کلیه - نفروپاتی دیابتی ، که در آن عروق کوچک ایجاد می شود. پروتئین در ادرار ظاهر می شود ، فشار خون ممکن است افزایش یابد.
شکست سیستم قلبی عروقی: فشار خون شریانی ، بیماری عروق کرونر قلب و غیره
ضایعات پا - نوروپاتی دیابتی ، که در آن شکست اعصاب ، عروق بزرگ وجود دارد. تظاهرات: دردهایی از طبیعت مختلف ، احساس سوزش ، "غازهای غاز" ، سوزن سوزن شدن ، بی حسی پاها. کاهش انواع حساسیت (به عنوان مثال درد ، درجه حرارت) مشخصه است.
قوانین بهداشت دیابت
1. مراجعه منظم به پزشک.
2. خودکنترلی سلامت عمومی و قند خون.
3. فعالیت بدنی دوز برای سلامتی ، بهزیستی عمومی ، به کاهش وزن بدن و قند خون کمک می کند. شما نمی توانید با سلامت ضعیف ، قند زیاد مقابله کنید. در صورت مصرف همزمان داروهای کاهش دهنده قند ، آنها می توانند سطح قند را زیر حد طبیعی کاهش دهند.
حالت 4.Power – مهمترین مؤلفه درمان دیابت است. شکر ، شربت ، ارواح ، کیک ، کلوچه ، انگور و خرما باید از رژیم غذایی حذف شوند. محصولات توصیه شده حاوی شیرین کننده های مختلف (ساکارین ، زایلیتول ، سوربیتول ، فروکتوز و غیره). پنج بار در روز - برنامه رژیم غذایی برای دیابت: صبحانه اول و دوم ، ناهار ، میان وعده بعد از ظهر و شام. در زیر با جزئیات بیشتر به این موضوع می پردازیم.
5- استفاده منظم از داروهای خاص برای کاهش قند خون و بهبود جذب گلوکز.
رژیم درمانی - اساس در درمان بیماران مبتلا به دیابت ، صرف نظر از شکل بالینی آن.
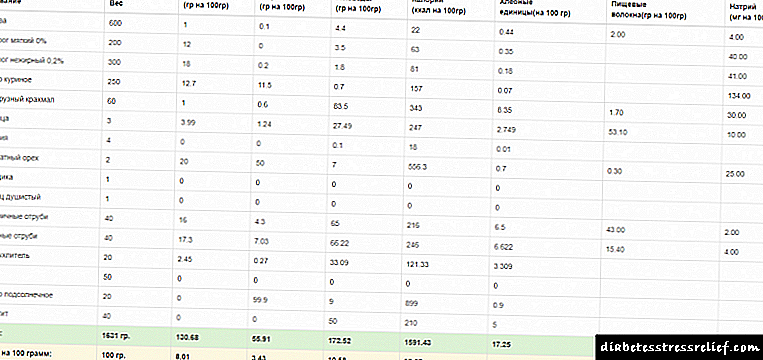
هر بیمار با در نظر گرفتن وزن بدن ، سن ، جنسیت ، فعالیت بدنی باید میزان کالری رژیم ، میزان کربوهیدرات ها ، پروتئین ها و چربی ها ، عناصر کمیاب و ویتامین ها را به شدت محاسبه کند.
تکرار کنید: پنج بار در روز - برنامه رژیم غذایی برای دیابت: صبحانه اول و دوم ، ناهار ، چای بعد از ظهر و شام.
رژیم غذایی این دارو باید عمدتاً مبتنی بر محصولات گیاهی و لبنیات باشد ، زیرا استفاده از سبزیجات و میوه های تازه لوزالمعده را برای تولید انسولین تحریک می کند شما باید تا حد ممکن آجیل ، غلات را در رژیم غذایی خود بگنجانید ، همچنین پنیر ، لینگوبری ، حبوبات میل کنید. پیاز ، سیر ، خیار و تربچه (حاوی درصد بالایی از انسولین طبیعی است و به همین دلیل قند خون را پایین می آورد).
مفهوم اصلی در سازماندهی تغذیه مناسب در دیابت است واحد نان.
این چیست؟
غذاها حاوی سه نوع ماده مغذی هستند: پروتئین ها ، چربی ها و کربوهیدرات ها (منبع اصلی گلوکز). بنابراین ، کربوهیدرات ها یک ماده مغذی هستند که به انسولین نیاز دارند.
دو نوع کربوهیدرات وجود دارد.: قابل هضم و غیر قابل هضم است.
کربوهیدراتهای غیر قابل هضم (فیبر) سطح قند خون افزایش نمی یابد. آنها نقش مهمی در فرآیند هضم دارند: آنها هنگام ورود به معده متورم می شوند ، احساس سیری ایجاد می کنند و به عادی سازی روده ها کمک می کنند که این امر برای یبوست بسیار مهم است.
کربوهیدرات های قابل هضم قند خون را افزایش داده و به دو گروه تقسیم می شوند: به راحتی قابل هضم (نابود شده در روده ها ، غذاهای شیرین با آنها اشباع شده است) هضم سختبه آرامی در روده ها از بین می روند.
برای یک بیمار دیابتی مهم است که بداند برای محاسبه درست دوز انسولین (یا داروهای کاهش دهنده قند) چه مقدار کربوهیدرات با غذا مصرف می شود.
به حساب داروهای هضم شده و این مفهوم را معرفی کرد "واحد نان" - XE
اعتقاد بر این است که 12 گرم کربوهیدرات (یا 25-30 گرم نان) یک XE به خود اختصاص داده اند. با دانستن مقدار XE می توانید متوجه شوید که میزان قند خون بعد از خوردن غذا چقدر بالا می رود ، و مقدار صحیح دوز دارو را محاسبه می کنید.
برای یک وعده غذایی (صبحانه ، ناهار ، شام) ، توصیه می شود بیش از 7 XE در هر تزریق انسولین مصرف نکنید. بین دو وعده غذایی ، می توانید 1 XE را بدون چسبیدن به انسولین میل کنید (به شرط آنکه قند خون طبیعی باشد و تحت کنترل مداوم باشد). 1 XE برای جذب آن تقریباً 1.5-4 واحد انسولین نیاز دارد. این نیاز فردی است و با کنترل میزان قند خون تعیین می شود.
محصولات آرد:
1XE = 1 قطعه از هر نان ، 1 قاشق غذاخوری. یک قاشق غذاخوری آرد یا نشاسته ،
2 XE = 3 قاشق غذاخوری. قاشق ماکارونی.
غلات و حبوبات: 1 XE = 2 قاشق غذاخوری. قاشق غذاخوری هر غلات پخته شده.
حبوبات (نخود فرنگی ، لوبیا ، عدس):
1 XE = 7 قاشق غذاخوری. قاشق
شیر:
1 XE = 1 لیوان
شیرین:
خمیر شکر - 1 XE = 1 قاشق غذاخوری. قاشق ، شکر تصفیه شده 1 XE = 2.5 قطعه
گوشت و محصولات ماهی حاوی کربوهیدرات نیست و نیازی به حساب کردن نیست.
محصولات زراعی ریشه ای:
1 XE = یک غده سیب زمینی متوسط ، سه هویج بزرگ ، یک چغندر بزرگ.
میوه ها و انواع توت ها:
1 XE = 3-4 انگور ، نیمه گریپ فروت ، موز ، کب ذرت ، سیب ، گلابی ، هلو ، پرتقال ، خرمالو ، یک تکه خربزه یا هندوانه ، سه تا چهار مارگارین متوسط ، زردآلو یا آلو ، توت فرنگی چای توت فرنگی ، گیلاس ، گیلاس ، یک فنجان تمشک ، توت فرنگی ، زغال اخته ، تمشک ، زغال اخته ، تمشک.
نوشیدنی: 1 XE = 1/3 فنجان آب انگور ، 1 / فنجان آب سیب ، 1 استوان کاواس یا آبجو.
علل دیابت هنوز دقیقاً روشن نشده است چندین تئوری وجود دارد:
وراثت مشخص شده است که اگر شخصی در میان بستگان شما از بیماری دیابت رنج می برد ، شانس ابتلا به "وراثت ناخوشایند" 37٪ افزایش می یابد (در مقایسه با کسانی که دیابت در خانواده نداشتند).
استرس طبق نظریه استرس ، بیماری های مکرر و استرس منجر به اختلال در عملکرد لوزالمعده می شود ، به این معنی که تولید انسولین مختل شده است و در نتیجه دیابت قندی است.
مصونیت در صورت نقص در سیستم ایمنی بدن بدن نمی داند "ما" کجاست ، "خارجی" کجاست و بافت لوزالمعده خود را تخریب می کند. یک روند التهابی در آن ایجاد می شود.
تئوری شناخت انسولین توسط سلول ها با توجه به این واقعیت که با وجود سلولهای چربی اضافی در بدن یا کمبود اکسیژن مزمن (به عنوان مثال به دلیل بیماریهای قلبی عروقی) ، هورمون مقاومت به تولید می شود که مانع از تشخیص انسولین توسط سلول ها می شود. انسولین در بدن وجود دارد ، اما نمی تواند سلول ها را باز کند و گلوکز به آنها وارد نمی شود.
نظریه دارو. استفاده طولانی مدت از برخی داروهای خاص (هیپوتیازیدید ، آناپریلین ، پردنیزون و برخی قرص های ضد بارداری) می تواند بر متابولیسم کربوهیدرات تأثیر بگذارد ، اگرچه دیابت در این مورد به ندرت ایجاد می شود.
مفهوم ، اهمیت و طبقه بندی بیماری
دیابت قشر اولویت اول در میان مشکلاتی است که علم پزشکی و مراقبت های بهداشتی در همه کشورهای توسعه یافته اقتصادی با آن روبرو هستند. طبق تعریف WHO ، شیوع دیابت در طبیعت یک بیماری همه گیر در حال افزایش است و به حدی گسترده شده است که جامعه جهانی تعدادی از مقررات را تصویب کرده است (اعلامیه سنت وینسنت 1989 ، ابتکار عمل ویمار 1997) با هدف مبارزه با این بیماری بسیار پیچیده توسط طبیعت ، که با نتایج شدید ، ناتوانی زودرس و مرگ و میر بیماران مشخص می شود.
به گفته مدیر مرکز تحقیقات غدد درونریز ایوان ددوف (2007) ، "دیابت چشمگیرترین صفحه در پزشکی مدرن است ، زیرا این بیماری با شیوع بالا ، ناتوانی بسیار زودرس و میزان مرگ و میر بالا مشخص می شود."
در دسامبر 2006 ، در 61مین مجمع عمومی سازمان ملل متحد ، میزان بالایی از شیوع بیماری دیابت مورد بررسی قرار گرفت که قطعنامه ای را تصویب کرد که از کشورها و دولتهای عضو سازمان ملل و سازمانهای عمومی استفاده می کند تا تمام اقدامات لازم را برای مقابله با این بیماری و درمان مدرن آن انجام دهند .
دیابت قندی (لاتین: دیابت mellotus) گروهی از بیماریهای غدد درون ریز است که در نتیجه مطلق یا نسبی (اختلال در تعامل با سلولهای هدف) کمبود هورمون انسولین ایجاد می شود و در نتیجه هایپرگلیسمی ، افزایش مداوم قند خون است. این بیماری با یک دوره مزمن و نقض انواع متابولیسم مشخص می شود: کربوهیدرات ، چربی ، پروتئین ، مواد معدنی و نمک آب.
ارتباط دیابت منحصراً با افزایش سریع شیوع تعیین می شود. مطابق WHO در جهان:
* 1 بیمار دیابتی هر 10 ثانیه می میرد ،
* سالانه - حدود 4 میلیون بیمار می میرند - این به اندازه عفونت HIV و هپاتیت ویروسی است ،
* هر ساله در جهان بیش از 1 میلیون قطع عضو از اندام تحتانی تولید می شود ،
* بیش از 600 هزار بیمار بطور کامل بینایی خود را از دست می دهند ،
* در حدود 500 هزار بیمار ، کلیه ها کار خود را متوقف می کنند که این امر به درمان گران قیمت همودیالیز و پیوند اجتناب ناپذیر از کلیه نیاز دارد.
از اول ژانویه سال 2008 ، روسیه 2،834 میلیون بیمار مبتلا به دیابت را ثبت کرد (دیابت نوع 1 282.501 ، با دیابت نوع 2 2،551،115 نفر).
به گفته کارشناسان ، تعداد بیماران موجود در سیاره ما در سال 2000 معادل 175.4 میلیون نفر و در سال 2010 به 240 میلیون نفر افزایش یافته است. مشخص است که پیش آگهی متخصصان مبنی بر اینکه تعداد بیماران مبتلا به دیابت برای هر 12-15 سال بعدی دو برابر خواهد شد ، توجیه می شود. در همین حال ، داده های دقیق تری از کنترل و مطالعات اپیدمیولوژیک انجام شده توسط کارکنان مرکز تحقیقات غدد درونریز در مناطق مختلف روسیه طی 5 سال گذشته نشان داده است که تعداد واقعی بیماران مبتلا به دیابت در کشور ما 3-4 برابر بیشتر از افرادی است که به طور رسمی ثبت شده و حدود 8 میلیون نفر است. (5.5٪ از کل جمعیت روسیه).
توصیه می شود متابولیسم گلوکز در بدن انسان به عنوان یک عامل مهم در بررسی بیماری و انتخاب درمان مناسب در نظر گرفته شود.
غذاها حاوی انواع مختلف کربوهیدرات هستند. برخی از آنها مانند گلوکز از یک حلقه کربوهیدرات شش عضوی هتروسیلیک تشکیل شده و در روده بدون تغییر جذب می شوند. سایرین ، مانند ساکارز (دی سکارید) یا نشاسته (پلی ساکارید) ، از دو یا چند هتروسکلت پنج عضو یا شش عضوی بهم پیوسته تشکیل شده است. این مواد توسط آنزیمهای مختلف دستگاه گوارش به مولکولهای گلوکز و سایر قندهای ساده پاک می شوند و در نهایت نیز به خون جذب می شوند. علاوه بر گلوکز ، مولکولهای ساده ای مانند فروکتوز که در کبد به گلوکز تبدیل می شوند ، وارد جریان خون نیز می شوند. بنابراین ، گلوکز کربوهیدرات اصلی خون و کل بدن است. وی نقش منحصر به فردی در متابولیسم بدن انسان دارد: این منبع اصلی و جهانی انرژی برای کل ارگانیسم ها است. بسیاری از اندام ها و بافت ها (به عنوان مثال مغز) می توانند تنها از گلوکز به عنوان منبع انرژی استفاده کنند.
نقش اصلی در تنظیم متابولیسم کربوهیدرات بدن توسط هورمون لوزالمعده - انسولین - ایفا می کند. این پروتئینی است که در سلولهای b از جزایر Langerhans سنتز می شود (تجمع سلول های غدد درون ریز در بافت لوزالمعده) و برای تحریک پردازش گلوکز توسط سلول ها طراحی شده است. تقریباً تمام بافت ها و اندام ها (به عنوان مثال ، کبد ، ماهیچه ها ، بافت چربی) قادر به پردازش گلوکز تنها در حضور آن هستند. به این بافت ها و اندام ها وابسته به انسولین گفته می شود. بافت ها و اندام های دیگر مانند مغز برای پردازش گلوکز نیازی به انسولین ندارند و به همین دلیل مستقل از انسولین نامیده می شوند. گلوکز غیرقابل درمان در کبد و ماهیچه ها به شکل یک پلی ساکارید گلیکوژن ذخیره می شود (که می تواند دوباره به گلوکز تبدیل شود. اما برای تبدیل گلوکز به گلیکوژن ، انسولین نیز لازم است.
به طور معمول ، سطح گلوکز در خون در یک محدوده نسبتاً باریک متفاوت است: از 70 تا 110 میلی گرم در دسی لیتر (میلی گرم در دسی لیتر) (3/3 تا 5/5 میلی مول در لیتر) در صبح بعد از خواب و از 120 تا 140 میلی گرم در روز بعد از غذا. این در شرایطی است که لوزالمعده انسولین بیشتری تولید می کند ، سطح گلوکز در خون بالاتر می رود.
در صورت کمبود انسولین (دیابت نوع 1) یا نقض مکانیسم تعامل انسولین با سلول های بدن (دیابت نوع 2) ، گلوکز در مقادیر زیادی (قند خون) در خون تجمع می یابد و سلول های بدن (به جز اندام غیر وابسته به انسولین) منبع اصلی خود را از دست می دهند. انرژی
چندین طبقه بندی دیابت به روش های مختلفی وجود دارد. در کنار هم ، آنها در ساختار تشخیص گنجانده شده و توصیف نسبتاً دقیقی از وضعیت بیمار مبتلا به دیابت را نشان می دهند.
1) طبقه بندی اتیولوژیک
I. دیابت نوع 1 علت اصلی و اندمیسم دیابت در دوران کودکی (از بین رفتن سلولهای b منجر به کمبود انسولین مطلق):
دوم دیابت نوع 2 (منجر به نقص نسبی انسولین) می شود:
1. در افراد با وزن طبیعی بدن
2. در افراد دارای اضافه وزن
III. انواع دیگر دیابت با:
1. نقایص ژنتیکی در عملکرد سلولهای b ،
2. نقص ژنتیکی در عمل انسولین ،
3. بیماری های لوزالمعده اگزوکرین ،
5- دیابت ناشی از دارو ،
6. دیابت ناشی از عفونت ها ،
7. اشکال غیرمعمول دیابت با واسطه ایمنی ،
8- سندرمهای ژنتیکی همراه با دیابت.
چهارم دیابت حاملگی
2) طبقه بندی بر اساس شدت بیماری
1. البته نور
شکل خفیف (درجه I) بیماری با سطح پایین گلیسمی مشخص می شود که از معده 8 میلی مول در لیتر بر روی معده خالی تجاوز نمی کند ، وقتی نوسانات زیادی در محتوای قند خون در طول روز مشاهده نمی شود ، یک گلوکزوری خفیف روزانه (از اثرات تا 20 گرم در لیتر). جبران خسارت از طریق رژیم درمانی انجام می شود. با وجود یک نوع خفیف دیابت ، می توان آنژیوئروپاتی مراحل بالینی و عملکردی را در بیمار مبتلا به دیابت تشخیص داد.
2. شدت متوسط
با شدت متوسط (درجه II) دیابت ، قند خون ناشتا ، به طور معمول ، تا 14 میلی مول در لیتر ، نوسانات گلیسمی در طول روز افزایش می یابد ، گلوکوزوری روزانه معمولاً از 40 گرم در لیتر تجاوز نمی کند ، کتوز یا کتواسیدوز گاهی اوقات ایجاد می شود. جبران دیابت با رژیم و با استفاده از داروهای خوراکی کاهش دهنده قند یا با تجویز انسولین (در صورت مقاومت ثانویه به سولفامید) در یک دوز که بیش از 40 واحد در روز نیست حاصل می شود. در این بیماران ، آنژیونوریوپاتی دیابتی از مناطق مختلف و مراحل عملکردی قابل تشخیص است.
3. دوره جدی
شکل شدید دیابت (درجه III) با سطح بالای گلیسمی (بر روی معده خالی بیش از 14 میلی مول در لیتر) ، نوسانات قابل توجه قند خون در طول روز ، گلوکزوزوری بالا (بیش از 40-50 گرم در لیتر) مشخص می شود. بیماران به دوز 60 PIECES یا بیشتر به انسولین درمانی مداوم نیاز دارند ، آنها دارای آنژیونوپاتی دیابتی مختلف هستند.
علل ابتلا به دیابت ملیتوس هنوز کاملاً درک نشده است و می توان آن را به چالش کشید ، با این وجود عوامل اصلی موثر در ایجاد دیابت قند شناخته شده است.
1. علت بیماری دیابت نوع 1
بنابراین ، دیابت نوع 1 نتیجه جهش هایی است که با این وجود فقط مستعد ابتلا به بیماری و نه توسعه آن را تعیین می کنند ، زیرا تحقق ماده ژنتیکی در فنوتیپ بستگی به شرایط موجود (شرایط محیطی) دارد. در این حالت ، برای تحقق جهش های ژنتیکی و ایجاد دیابت نوع 1 ، تأثیر عوامل محرک ضروری است ، که شامل ویروس های گرمسیری به سلول های بتا جزایر لانگرهان لوزالمعده (Coxsackie ، آبله مرغان ، اوریون ، سرخک ، سرخچه) و همچنین می شود. مسمومیت از پیدایش های مختلف ، از جمله هنگام مصرف دارو (دیورتیک های تیازید ، برخی از داروهای ضد تومور و هورمونهای استروئیدی نیز اثر سمیت سلولی بر روی سلول های بتا دارند).
علاوه بر این ، دیابت می تواند با طیف گسترده ای از بیماری های لوزالمعده ایجاد شود ، که در آن قسمت غدد درون ریز آن ، جزایر لانگرهانس ، در روند آسیب شناسی نقش دارد. چنین بیماریهایی شامل پانکراتیت ، فیبروز ، هموکروماتوز و همچنین تومورهای لوزالمعده است.
2- عوامل اتیولوژیکی در دیابت نوع 2
دیابت نوع 2 نه به دلایل توسعه و نه به عنوان عوامل خطر برای توسعه مشخص می شود. دیابت نوع 2 از پیش بینی ارثی خاصی برخوردار است ، از عوامل خطر ایجاد آن می توان به فشار خون شریانی از هر منشا ، اضافه وزن ، دیس لیپیدمی ، استرس ، سیگار کشیدن ، تغذیه بیش از حد و شیوه زندگی بی تحرک اشاره کرد.
در پاتوژنز دیابت قندی ، دو پیوند اصلی مشخص می شود:
- تولید کافی انسولین توسط سلولهای غدد درون ریز پانکراس ،
- اختلال در تعامل انسولین با سلولهای بافتهای بدن (مقاومت به انسولین) در نتیجه تغییر در ساختار یا کاهش تعداد گیرنده های خاص انسولین ، تغییر ساختار خود انسولین یا نقض مکانیسم های انتقال سیگنال داخل سلولی از گیرنده به اندامکهای سلولی.
تمایل ارثی به دیابت وجود دارد. اگر یکی از والدین بیمار باشد ، احتمال ابتلا به بیماری ارث دیابت نوع 1 10٪ و دیابت نوع 2 80٪ است.
4- سندرم کلستاتیک ، انواع ، علل و مکانیسم های توسعه.
سندرم کلستاتیکآیا این است کاهش تأمین دوازدهه صفراوی به دلیل نقض شکل گیری ، دفع یا دفع آن به دلیل فرآیندهای پاتولوژیکی که می توانند در هر منطقه از غشای سینوسی سلولهای کبدی سلولهای کبدی dofater (اثنی عشر) اثبات شوند. در بسیاری از موارد کلستاز ، محاصره مکانیکی سیستم صفراوی منجر به زردی انسدادی وجود ندارد.
سندرم کلستاتیک به دو دسته تقسیم می شود داخل کبدی و فوق کبدی.
1. داخل کبدیدوم با اختلال در سنتز اجزای صفراوی با ورود آنها به مویرگهای صفراوی همراه است.
علل: عفونت داخل رحمی ، سپسیس ، اختلالات غدد درون ریز (کم کاری تیروئید) ، اختلالات کروموزومی (تریزومی 13.17 / 18) ، دارو درمانی ، اختلالات متابولیک مادرزادی (گالاکتوزمی ، فیبروز کیستیک ، کمبود آلفا 1-آنتی تریپسین) ، سندرم خانوادگی (سندرم آلاژیل ، و غیره).
عوامل اصلی در پاتوژنز کلستاز داخل رحمی در سطح سلولهای کبدی عبارتند از:
الف) کاهش نفوذپذیری غشاها به ویژه با افزایش نسبت کلسترول / فسفولیپیدها در آنها و کاهش سرعت
میزان متابولیک
ب) سرکوب فعالیت آنزیم های متصل به غشایی
(اصول ATP و سایر افراد درگیر در فرآیندهای حمل و نقل از طریق غشاء) ،
ج) توزیع مجدد یا کاهش منابع انرژی سلول با کاهش در منبع انرژی ترشح
g) کاهش متابولیسم اسیدهای صفراوی و کلسترول.
2. خارج کبدی همراه با اختلال در عبور از مجرای صفراوی در ارتباط با نقض ساختار و عملکرد سیستم صفراوی: آترزی مجاری صفراوی ، کیست مجرای صفراوی مشترک ، سایر ناهنجاری های دستگاه صفراوی ، کولدوکولیتیازیس ، فشرده سازی مجاری ، سندرم ضخیم شدن صفرا ، dyskinesia صفراوی.