دیابت نوع 2 - علائم و درمان (رژیم غذایی ، محصولات و داروها)
با شروع افزایش غلظت گلوکز خون ، دیابت تصویری دقیق از این بیماری به دست می آورد ، که در آن تغییرات پاتولوژیک تقریباً بر تمام اندام ها تأثیر می گذارد. در دیابت قندی ، تبادل مهمترین بستر انرژی سلولهای بدن - گلوکز (یا قند) رنج می برد.
فرد این ماده را از غذا دریافت می کند. سپس خون آن را به سلولها منتقل می کند. مصرف کننده اصلی گلوکز مغز ، کبد ، بافت چربی و عضلات است. برای نفوذ به سلول ها ، گلوکز به انسولین نیاز دارد - هورمونی.
یک استثناء در این قانون نورونهای مغزی هستند. در آنها ، قند بدون مشارکت این هورمون از طریق کانال های حمل و نقل ویژه وارد می شود.
براساس ICD-10 ، دیابت نوع 2 متعلق به طبقه 4 - بیماری های سیستم غدد درون ریز و اختلالات متابولیک است. این بیماری با کد E11 رمزگذاری شده است.
دیابت نوع 2 - چیست؟

سلولهای لوزالمعده خاص (سلولهای بتا غدد درون ریز) انسولین تولید می کنند. در دیابت نوع 1 ، کاهش مطلق انسولین وجود دارد ، یعنی. به هیچ وجه سنتز نمی شود.
نوع 2 با کمبود نسبی این هورمون مشخص می شود. این بدان معنی است که در شروع بیماری ، سلولهای بتا می توانند مقدار طبیعی (حتی افزایش یافته) انسولین تولید کنند ، اما پس از آن ذخیره جبرانی آنها کاهش می یابد.
بنابراین ، کار "پمپاژ" قند به داخل سلول به طور کامل انجام نمی شود. قند اضافی در خون باقی می ماند. و از آنجا که بدن برای متابولیسم هیچ چیز "اضافی" را فراهم نمی کند ، مقدار اضافی گلوکز به ساختار "پروتئین" قند مانند پوسته های داخلی رگ های خونی و عصب شروع می شود ، که عملکرد آنها را تحت تأثیر قرار می دهد.
این "قند" (یا از نظر علمی - گلیکاسیون) عامل اصلی در ایجاد عوارض است.
در قلب دیابت نوع 2 ، اختلال در حساسیت بافت به انسولین وجود دارد. حتی با وجود سطح بالای آن در ابتدای بیماری ، قند خون مشاهده می شود. به عنوان یک قاعده ، این به دلیل نقص در گیرنده های سلولی است. معمولاً این بیماری با چاقی یا نقایص ژنتیکی مشاهده می شود.
با گذشت زمان ، تخریب عملکردی لوزالمعده وجود دارد ، که نمی تواند مدت طولانی هورمون تولید کند. در این مرحله ، دیابت نوع 2 به زیر گروه مصرف کننده انسولین ، یعنی. با قرص ، کاهش سطح گلوکز در حال حاضر غیرممکن است. در این موارد ، مصرف منظم انسولین به عنوان دارو لازم است.
علل وقوع
دیابت نوعی بیماری با پاتوژنز پیچیده است (مکانیسم تشکیل فرآیند پاتولوژیک). دلیل "عملکرد ضعیف" انسولین ، همانطور که در بالا ذکر شد ، در خود هورمون نیست بلکه در حساسیت ضعیف به انسولین سلولی است. این حالت مقاومت به انسولین نامیده می شود.
این بیماری با وجود انسولین مشخص می شود ، اما سلول های مصرف کننده گلوکز به آن پاسخ نمی دهند یا به صورت غیرقابل پیش بینی و ناکافی واکنش نشان می دهند.

چاقی در دیابت نوع 2 شرایطی را ایجاد می کند که مقدار معمول انسولین برای "سرویس دهی" به تمام سلول های چربی کافی نباشد. علاوه بر این ، سلولهای چربی (سلولهای چربی) به طور مستقل از عوامل مغضول سنتز می شوند ، که علاوه بر این باعث افزایش سطح گلوکز در خون می شود.
یکی دیگر از عوامل بیماری زا در افزایش قند در نوع دوم بیماری عدم تولید انسولین بلافاصله پس از خوردن غذا است. این منجر به افزایش جدی گلوکز می شود و به عروق خونی آسیب می رساند.
در آینده ، قند خون حتی بدون هیچ ارتباطی با غذا مشاهده می شود. اینها پیش شرط لازم برای انقراض تدریجی فعالیت عملکردی سلولهای بتا را ایجاد می کند. در نتیجه ، میزان انسولین به شدت کاهش می یابد تا زمانی که تقاضای انسولین به طور کامل وجود نداشته باشد.
طب مدرن عوامل خطر دیابت را برجسته می کند:
- بالای 40 سال
- چاقی
- پرخوری با کربوهیدرات ها و چربی ها ، به ویژه با منشأ حیوانی ،
- دیابت در بستگان ، که در صورت وجود آنها خطر ابتلا به بیماری 40٪ است. اما دیابت بیماری ژنی نیست. این ماده فقط مستعد ژنتیکی دارد که فقط با وجود برخی عوامل خارجی خاص تحقق می یابد ، به عنوان مثال مقدار زیادی کربوهیدرات در رژیم غذایی ،
- فعالیت بدنی کم ، به عنوان انقباضات عضلانی به طور معمول جریان گلوکز به داخل سلول و تجزیه وابسته به انسولین آن را تحریک می کند ،
- بارداری زنان ممکن است دچار دیابت حاملگی شوند که پس از زایمان ممکن است به خودی خود ناپدید شود یا به یک بیماری مزمن تبدیل شود ،
- استرس روانشناختی این وضعیت با افزایش تشکیل هورمونهای ضد هورمونی (آدرنالین ، نوراپی نفرین ، کورتیکواستروئیدها) همراه است که باعث افزایش سطح گلوکز در خون می شود.
در سطح فعلی توسعه پزشکی ، دیابت نوع 2 به عنوان یک بیماری ارثی تلقی نمی شود بلکه به عنوان یک "بیماری شیوه زندگی" شناخته می شود. حتی با وراثت سنگین ، اگر یک فرد اختلال کربوهیدرات ایجاد نشود:
- استفاده از کربوهیدرات های شیرین و دیگر که به راحتی قابل هضم هستند ،
- مانع از وزن او می شود ،
- مرتباً تمرینات بدنی را انجام می دهد ،
- پرخوری را مستثنی می کند.
علائم دیابت نوع 2
علائم دیابت نوع 2 غیر اختصاصی است. ظاهر آنها ، به طور معمول ، مورد توجه قرار نمی گیرد ، زیرا فرد از نظر بهداشتی ناراحتی قابل توجهی را تجربه نمی کند.
با این وجود ، با دانستن آنها می توانید به موقع با پزشک مشورت کرده و غلظت گلوکز در خون را تعیین کنید. این کلید جبران موفقیت آمیز دیابت و کاهش خطر عوارض خواهد بود.
مظاهر اصلی این آسیب شناسی عبارتند از:
- افزایش مقدار ادرار که باعث می شود فرد حتی در شب از توالت استفاده کند.
- میل به نوشیدن مداوم آب زیادی.
- خشکی دهان.
- احساس خارش غشاهای مخاطی (واژن ، مجرای ادرار).
- افزایش اشتها همراه با اختلال در سنتز لپتین.
توانایی ترمیم زخم ضعیف ، furunculosis (سوراخ های روی پوست) ، عفونت های قارچی ، ناتوانی جنسی از شاخص های مهم و مهم وجود دیابت است. همچنین این بیماری برای اولین بار می تواند تشخیص داده شود که به دلیل سکته قلبی یا سکته مغزی به بیمارستان منتقل شود. این نشان دهنده ایجاد عوارض شدید است.
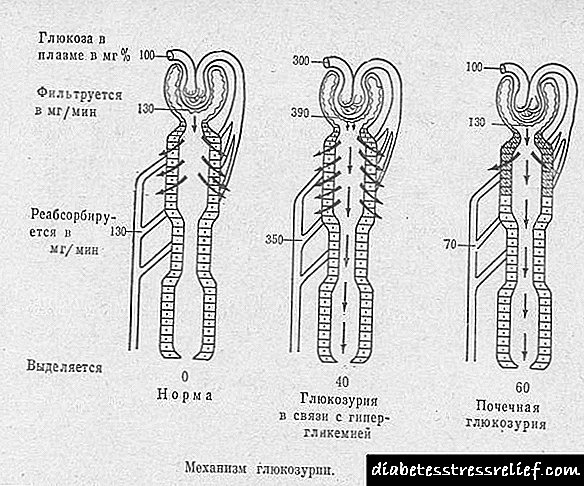
علائم کلاسیک فقط با افزایش قند بالای آستانه کلیه (10 میلی مول در لیتر) ظاهر می شود ، یعنی در این سطح ، قند در ادرار ظاهر می شود. مقادیر استاندارد گلوکز بیش از حد ، اما کمتر از 10 میلی مول در لیتر خون ، به عنوان یک قاعده ، توسط شخص احساس نمی شود.
بنابراین ، تشخیص تصادفی دیابت نوع 2 یک اتفاق بسیار شایع است.
باید در نظر داشت که گلیکاسیون پروتئین بلافاصله از زمانی که سطح گلوکز از حد طبیعی بالاتر می رود ، شروع می شود. بنابراین ، تشخیص زودرس دیابت از عوارض جدی همراه با رسوب پروتئین های گلیکوزی شده در دیواره عروق جلوگیری می کند.
قبل و بعد از غذا شکر

اندازه گیری قند خون ، عکس
در دیابت نوع 2 ، میزان قند خون قبل و بعد از غذا متفاوت است. این شاخص ها باید به ترتیب در صبح روی معده خالی و بعد از 2 ساعت فاصله بعد از غذا تعیین شوند.
تفسیر نتیجه به نوع ماده مورد بررسی و زمان غذا بستگی دارد:
- ناشتا - 5/5 میلی مول در لیتر یا کمتر از انگشت (خون کامل) در خون.
- روی شکم خالی - 6.1 میلیمول در لیتر یا کمتر در پلاسمای مویرگی یا وریدی (مواد در آزمایشگاه با سوراخ ورید یا ضخیم شدن انگشت به دست می آید).
- بعد از 2 ساعت فاصله بعد از غذا (در هر اندازه گیری) - 7.8 میلی مول در لیتر یا کمتر ، بالاتر نیست.
دیابت نوع 2
 درمان مدرن دیابت نوع 2 بخش های مختلفی از روند پاتولوژیک را تحت تأثیر قرار می دهد. این ماده به عنوان یک مصرف مستقل از یک داروی هیپوگلیسمی و همچنین یک ترکیب استفاده می شود. بهترین انتخاب به صورت جداگانه توسط متخصص غدد تعیین می شود.
درمان مدرن دیابت نوع 2 بخش های مختلفی از روند پاتولوژیک را تحت تأثیر قرار می دهد. این ماده به عنوان یک مصرف مستقل از یک داروی هیپوگلیسمی و همچنین یک ترکیب استفاده می شود. بهترین انتخاب به صورت جداگانه توسط متخصص غدد تعیین می شود.
داروها برای درمان دیابت نوع 2:
1. بیگوانیدها (ماده فعال متفورمین ، آماده سازی: سیوفور ، گلوکوفاژ). آنها مقاومت انسولین ، تولید گلوکز توسط کبد را کاهش می دهند ، استفاده از آن را افزایش می دهند ، جذب قند اضافی در دستگاه گوارش را کاهش می دهند و همچنین با مبارزه با چاقی باعث کاهش وزن بدن می شوند.
اخیراً ، 1 خاصیت مثبت دیگر این داروها نشان داده شده است - آنها می توانند روند پیری را که زودتر از موعد در بیماران دیابتی ظاهر می شود ، کند کنند. این تأثیر نه تنها در افراد دیابتی ، بلکه در افراد سالم نیز بروز می کند.
2. Thiosolidinediones (گلیتازون ها - پیوگلیتازون ، روزیگلیتازون) - به طور مؤثر مقاومت به انسولین را کاهش می دهد ، تولید گلوکز توسط کبد را کاهش می دهد ، جذب آن توسط سلول ها را افزایش می دهد ، پروفایل لیپیدها را بهبود می بخشد (میزان تری گلیسیریدها و اسیدهای چرب را کاهش می دهد).
داروهای این گروه با افزایش کلسترول خون ترجیح داده می شوند.
3. مشتقات سولفونیل اوره (glibenclamide (Maninyl) ، glimepiride (Amaryl) ، glyclazide (Dibeton) ، glycidone (Glurenorm)) به معنای افزایش سنتز انسولین توسط لوزالمعده است.
منطقی است با داروهایی از گروه بیگوانید ، که مقاومت به انسولین را کاهش می دهد ، منطقی باشد.
 4- گلینیدها (nateglinide ، repaglinide) یا تنظیم کننده های prandial - داروهای فوق العاده کوتاه و سریع با هدف ترشح انسولین بلافاصله پس از خوردن غذا ، تخریب مرحله اولیه ترشح هورمون را از بین می برد.
4- گلینیدها (nateglinide ، repaglinide) یا تنظیم کننده های prandial - داروهای فوق العاده کوتاه و سریع با هدف ترشح انسولین بلافاصله پس از خوردن غذا ، تخریب مرحله اولیه ترشح هورمون را از بین می برد.
در مواردی که یک شکل از قند خون بعد از علائم وجود دارد ، استفاده کنید.
5. increcinomimetics (Exenatide: Bayeta). این یک کلاس جدید از داروها برای افراد دیابتی است. آنها باعث افزایش تأثیر incretins - هورمونهای دستگاه گوارش می شوند که بر ترشح طبیعی انسولین تأثیر می گذارند ، اثر قند تقویت کننده گلوکاگون را سرکوب می کنند (این هورمون در کبد تولید می شود).
اثرات مفید اضافی شامل کاهش سرعت عبور مواد غذایی از طریق روده ها است که به کاهش جذب گلوکز و کاهش وزن کمک می کند.
6. مهار کننده DPP-IV (sitagliptin). عمل این دارو مشابه روش قبلی است. این ماده با incretins همراه است ، که سطح آن بالا می رود. این تأثیر مثبتی بر قند خون دارد.
7. مهار کننده های گلوکزیداز آلفا (تنها نماینده آکاربوز است) که به طور انحصاری در لومن دستگاه گوارش عمل می کند. آنها بدون تأثیر در ترشح انسولین ، جذب گلوکز را کند می کنند.
استفاده از آکاربوز با هدف پیشگیری ، 37٪ خطر ابتلا به بیماری را کاهش می دهد (داده های مطالعه Stopp NIDDM).
8- داروهای ترکیبی حاوی یک قرص یا کپسول مواد فعال گروههای مختلف ، به عنوان مثال متفورمین گلی بن کلامید (Glibomet ، Glukovans) است که باعث می شود درمان برای بیمار راحت تر و قابل قبول باشد.
9. انسولین. با کمبود مطلق هورمون ، که به مرور زمان ایجاد می شود ، از تزریق های زیر جلدی انسولین استفاده می شود (گزینه مصرف انسولین). درمان با این هورمون با ترکیبی از داروهای قرص و انسولین با فعالیت طولانی مدت (متوسط) شروع می شود. در آینده انتقال کاملی به هورمون درمانی امکان پذیر است.
رژیم دیابت نوع 2

اصل تغذیه دیابت نوع 2 ، عکس
به عنوان یک بیماری شیوه زندگی ، دیابت نوع 2 به طور مؤثر با رژیم غذایی بویژه در مرحله اولیه درمان می شود. کاهش وزن می تواند مقاومت به انسولین را کاهش داده و کمبود نسبی انسولین ناشی از چاقی را از بین ببرد.
ماهیت رژیم غذایی برای دیابت ، کند کردن جریان قند از روده ها به جریان خون است. این بلافاصله پس از خوردن غذا از افزایش شدید گلیسمی جلوگیری می کند. بنابراین ، تمام کربوهیدراتهای با هضم سریع از رژیم غذایی حذف می شوند (آنها همیشه طعم شیرینی دارند).
دوباره پر کردن بدن با ذخایر انرژی باید در نتیجه متابولیسم کربوهیدراتهای پیچیده اتفاق بیفتد ، که مولکولهای طولانی از آنها نمی توانند بلافاصله در خون جذب شوند و به هضم طولانی تر نیاز دارند.
همچنین در رژیم غذایی محدود کردن میزان مصرف چربی ها و روغنها حائز اهمیت است. بنابراین ، چربی های حیوانی حذف شده اند و در مقادیر محدود به روغن های تصفیه نشده ترجیح داده می شود.
دیابت نوع 2: چه می توانید بخورید و چه چیزی را نمی توانید (جدول)؟
| توصیه شده (سبز) | محدود (زرد) | رد شده (قرمز) |